Известно, что данной патологией страдает большинство женщин, причем пик заболеваемости отмечается в детородном возрасте (около 30 – 45 лет). Фиброзно-кистозная мастопатия считается одним из самых распространенных заболеваний у женщин, а частота ее встречаемости составляет 30 – 40%, в случае наличия сопутствующих гинекологических заболеваний у представительниц слабого пола данная патология достигает 58%.
Фиброзно-кистозной мастопатией или фиброзно-кистозной болезнью называют такую доброкачественную дисгормональную патологию молочных желез, при которой отмечаются как пролиферативные, так и регрессивные изменения в их тканях, вследствие чего формируется патологическое соотношение эпителиального и соединительнотканного компонентов.
Молочная железа относится к парным органам и представлена тремя видами тканей. Основная – это паренхима или железистая ткань, в которой проходят протоки различного диаметра, железистая ткань разделяется на дольки и доли (их около 15 – 20). Дольки и доли разделяются стромой или соединительной тканью, что составляет каркас молочной железы. И третьим видом ткани является жировая, именно в нее погружены дольки, доли и строма молочной железы. Процентное соотношение паренхимы, стромы и жировой ткани напрямую связано с физиологическим состоянием (возрастом) репродуктивной системы.
Во время вынашивания плода молочные железы достигают морфологической зрелости. Размеры и масса их увеличиваются, возрастает количество долек и протоков, а в альвеолах (морфомолекулярная единица молочной железы) начинается секреция молока. После родов за счет выработки молока молочные железы еще более увеличиваются (в протоках долей формируются млечные синусы, в которых накапливается молоко). А после прекращения лактации в грудных железах происходит инволюция, и строма заменяется жировой тканью. С возрастом (после 40) происходит замена и паренхимы жировой тканью.
Как рост, так и развитие молочных желез регулируются многочисленными гормонами. Главными из них являются эстрогены, прогестерон и пролактин. Также доказана роль в регуляции развития молочных желез и соматотропного гормона. Основным изменениям в молочных железах под действием гормонов подлежит паренхима, а в меньшей степени гормональному воздействию подвергается строма. От соотношения содержания перечисленных гормонов и зависит состояние молочных желез. При нарушении гормонального баланса и развивается мастопатия молочных желез.
В современной медицине существует большое количество классификаций данного заболевания. Наиболее удобной в клинической работе считается следующая:
- при преобладании железистого компонента говорят об аденозе;
- мастопатия, при которой преобладает фиброзный компонент (мастопатия фиброзная);
- мастопатия, при которой преобладает кистозный компонент;
- мастопатия смешанной формы;
- липома;
- фиброаденома;
- киста молочной железы;
- липогранулема;
- внутрипротоковая папиллома (грубо говоря, бородавка в млечном протоке);
- гематрома молочной железы;
- ангиома.
В случае поражения обеих молочных желез говорят о двусторонней фиброзно-кистозной мастопатии, а при развитии процесса в одной железе – об односторонней (например, киста левой молочной железы).
В зависимости от выраженности клинических проявлений заболевание может быть легкой, умеренной и выраженной степени.
Кроме того, как диффузная, так и узловая мастопатия могут быть пролиферирующей и непролиферирующей формы. Прогностически неблагоприятной является фиброзно-кистозная мастопатия (ФКМ) первой формы. В этом случае возникает пролиферация эпителия млечных протоков, что ведет к образованию интрадуктальных папиллом или пролиферативные изменения в эпителии внутренних стенок кист, что приводит к развитию цистаденопапилломы.
Все описанные изменения чреваты злокачественными перерождениями и опасны возникновением рака молочной железы.
Также выделяется особая форма молочной железы в конце второй фазы цикла, что носит название мастодинии или масталгии. Мастодиния обусловлена циклическим нагрубанием железы за счет венозного застоя и отека стромы, что приводит к резкому увеличению и болезненности молочной железы (больше, чем на 15%).
Этиологические факторы и сам механизм развития заболевания обусловлены гормональным дисбалансом. Ведущая роль в формировании мастопатии отводится состояниям, при которых имеется дефицит прогестерона, нарушение функции яичников и/или абсолютная либо относительная гиперэстрогения. Это обусловлено тем, что эстрогены способствуют пролиферации эпителия в альвеолах, млечных ходах, усиливают активность фибробластов, что вызывает пролиферацию и стромы. Также в механизме формирования заболевания имеет значение и гиперпролактинемия и избыток простагландинов (взывают мастодинию, а затем и мастопатию). Для развития гормонального дисбаланса необходимо действие провоцирующих факторов. Но даже при их существовании мастопатия не развивается сразу, так как нужно их длительное влияние (несколько лет) и «наслаивание» одного фактора на другой. К таким провоцирующим факторам относятся:
- раннее менархе (раннее половое созревание, до 12 лет, ведет к быстрой гормональной перестройке, что отражается и на состоянии молочных желез);
- поздняя менопауза (прекращение месячных после 55 лет также неблагоприятно для молочных желез вследствие длительного гормонального воздействия на их ткани);
- прерывание беременности (резкий гормональный спад после аборта или выкидыша ведет к гормональным нарушениям и развитию мастопатии);
- беременности и роды отсутствовали вообще ;
- недолгий период лактации или категорический отказ от кормления грудью;
- наследственность (доброкачественные и злокачественные заболевания груди у женщин по материнской линии);
- возраст (старше 35);
- стрессы как причина эндокринной патологии;
- вредные привычки;
- травмы молочных желез, сдавление груди тесным и неудобным бюстгальтером;
- воспалительные процессы молочных желез;
- гормональнозависимые гинекологические заболевания (нарушения цикла, ановуляция и бесплодие, миома, эндометриоз);
- недостаток йода;
- патология печени, щитовидки;
- ожирение (жировая ткань выполняет функцию депо эстрогенов, а их избыток приводит к гормональным нарушениям);
- опухоли гипоталамуса и/или гипофиза (сбои в выработки ФСГ и ЛГ ведут к гиперэстрогении);
- нерегулярная половая жизнь либо неудовлетворенность в сексе, что способствует застою крови в органах таза и, как результат, вызывает нарушение функции яичников и гормональный дисбаланс.
При мастопатии симптомы и их выраженность зависят не только от формы заболевания, но и от эмоционального состояния и характера женщины и от имеющихся сопутствующих патологий. В клинике мастопатии преобладают следующие признаки:
- Мастодиния или болезненность груди
Болевой синдром может быть различного характера и интенсивности. В начальной стадии заболевания боли в груди появляются накануне менструации, что многие женщины расценивают как предменструальный синдром. Боль может быть тупой, ноющей или острой настолько, что до груди невозможно дотронуться. Болевой синдром обусловлен застоем крови в венах и отеком тканей и описывается пациентками как нагрубание груди. Также женщины отмечают и увеличение в объеме молочных желез (отек). По прошествии менструаций боль исчезает, но по мере прогрессирования патологии боль становится постоянной, меняется лишь ее интенсивность в зависимости от фазы цикла. Выраженные боли отрицательно сказываются и на психоэмоциональном состоянии женщины. Кроме нарушения сна отмечается лабильность психики, появляется раздражительность, агрессивность и плаксивость.
- Выделения из сосков и наличие уплотнений/образований в груди
Выделения из сосков характерный, но не обязательный симптом мастопатии. Выраженность и цвет выделений также варьируются. Отделяемое может быть незначительным и появляться только при сжатии соска или возникает самостоятельно, о чем свидетельствуют пятна на нижнем белье. Цвет выделений может быть беловатым или прозрачным, либо зеленоватым, что говорит о присоединении вторичной инфекции. Появление выделений из груди свидетельствует о вовлечении в процесс млечных протоков. Прогностически неблагоприятным признаком является появление бурых или кровянистых выделений, что присуще злокачественным опухолям.
Она чаще диагностируется у молодых женщин, при этом при пальпации определяются увеличенные и болезненные молочные железы с грубой тяжистостью и выраженной дольчатостью, а также мелкая зернистость.
Узловая -является следующим этапом развития заболевания, который наступает при отсутствии лечения диффузной формы патологии. Пальпация молочных желез позволяет прочувствовать пальцами отдельный или отдельные участки уплотнения либо кисты. Очаги уплотнения прощупываются как плотные узлы без явных границ с выраженной дольчатостью. Узлы могут достигать внушительных размеров (до 6 – 7 см). В случае формирования кисты молочной железы прощупываются эластичные образования округлые либо овальные с явными границами, которые не связаны с окружающими тканями.
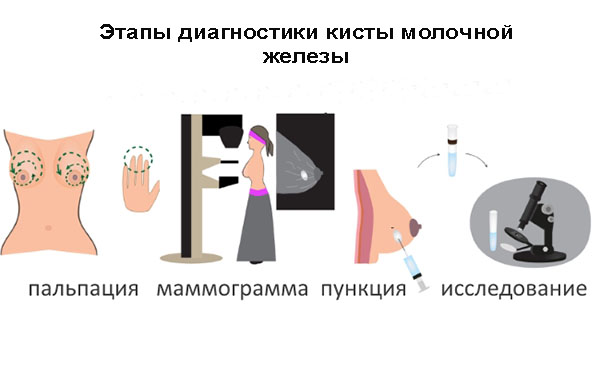
Диагностика заболевания начинается со сбора анамнеза и жалоб. После проведенного опроса больной врач производит осмотр и пальпацию грудных желез. При осмотре уточняются контуры груди, наличие/отсутствие асимметричности молочных желез, оттенок кожи и венозный рисунок, положение сосков и есть ли их деформация.
Далее проводится пальпация молочных желез (обязательно в первой фазе цикла) в двух положениях: стоя и лежа, так как некоторые образования могут не прощупываться в одном положении. Кроме того, врач сжимает соски и определяет наличие/отсутствие выделений из них, а также пальпирует регионарные лимфоузлы (подмышечные, под- и надключичные).
К инструментальным методам диагностики мастопатии относятся:
Суть данного метода заключается в рентгенологическом исследовании груди. Маммография показана женщинам из группы значительного риска по раку молочной железы, а также всем женщинам 35 и старше лет при проведении мед. осмотра. Проводится рентгенография молочных желез в первую половину цикла (7 – 10 день) и обязательно в 2 проекциях (прямой и боковой). К достоинствам маммографии можно отнести высокую информативность (до 97%), возможность выявления не прощупываемых образований.
Показано данное обследование женщинам моложе 35 лет, а также у беременных и кормящих грудью. Достоинствами метода являются безвредность и безопасность, высокая разрешающая способность, возможность осмотра имплантантов молочных желез либо при имеющихся травме и/или воспаления груди, возможность осмотра регионарных лимфоузлов. Из недостатков метода: невозможно осмотреть молочную железу в целом, а только «срез», малая информативность при жировом перерождении груди, субъективная оценка снимков (зависит от квалификации и опыта врача).
При выявлении подозрительного участка (уплотнения или полостного образования) проводится тонкоигольная пункция патологического очага с последующим гистологическим исследованием содержимого.
- Исследование гормонального статуса
В первую очередь определяется уровень эстрогенов и прогестерона, при подозрении на гиперпролактинемию уровень пролактина, а при необходимости исследуются гормоны надпочечников и щитовидки.
Проводится для исключения заболеваний яичников и матки.
- Биохимический анализ крови
Исследуется печеночные ферменты, сахар крови и другие показатели для исключения сопутствующих экстрагенитальных заболеваний.
Кроме того, из дополнительных способов исследования молочных желез используются (при необходимости) дуктография (исследование молочных протоков), пневмоцистография (исследование полостного образования), лазерная и цифровая маммография, термография, магнитно-резонансная томография.
При выявлении мастопатии лечение должно проводиться в обязательном порядке и тактика его зависит от ряда факторов: возраста пациентки, формы заболевания, наличия сопутствующей патологии, заинтересованности в беременности либо в контрацепции. Фиброзно-кистозная мастопатия подразумевает лечение как консервативным, так и хирургическим путем.
Консервативному лечению подвергаются пациентки только с диагностированной формой диффузной мастопатии, причем после консультации маммолога-онколога. Консервативная терапия проводится негормональными и гормональными препаратами.
Назначаются витамин А, который оказывает антиэстрогенный эффект, витамин Е, усиливающий действие прогестерона, витамин В6, снижает содержание пролактина, витамины РР, Р и аскорбиновая кислота, укрепляющие сосудистую стенку, нормализующие микроциркуляцию и уменьшающие отек молочных желез. Кроме того, все перечисленные витаминные препараты улучшают работу печени, где инактивируются эстрогены и в целом благоприятно влияют на ткани молочных желез.
Применяются йодомарин, йод-актив, нормализующие работу щитовидной железы и участвующие в образовании ее гормонов (см. симптомы йододефицита, препараты).
- Седативные препараты и биостимуляторы (адаптогены)
Назначение успокоительных препаратов (пустырник, валериана, настойка пиона) нормализуют психоэмоциональное состояние пациентки, улучшают сон и повышают устойчивость к стрессам. Адаптогены (элеутерококк, радиола розовая) стимулируют иммунитет, нормализуют обменные процессы в организме, улучшают работу печени и головного мозга.
Используются мастодинон, циклодинон или ременс, которые благотворно влияют на гормональный баланс, устраняют патологические процессы в молочных железах, снижают концентрацию пролактина.
Назначение таких препаратов, как индометацин, найз или диклофенак не только уменьшают болевой синдром за счет подавления синтеза простагландинов – «возбудителей» болей, но и снимают отек и нагрубание молочных желез.
Мочегонные препараты (лазикс или растительные мочегонные средства: брусничный лист, почечный чай, фитолизин) способствуют спаданию отека в молочных железах и уменьшению болей.
Это основное звено консервативного лечения, оно заключается в назначении следующих групп лекарств:
Прием утрожестана, дюфастона, норколута, прегнина и других препаратов во второй фазе цикла снижает синтез эстрогенов и нормализуют уровень прогестерона, что благоприятно сказывается на течении мастопатии. Длительность приема гестагенных средств составляет не менее 4 месяцев. Возможно и местное применение гестагенов (прожестожель) – нанесение геля на поверхность молочных желез дважды в день не менее 3 – 4 месяцев, что способствует всасыванию 90% прогестерона тканями молочной железы и исключает побочные эффекты.
- Ингибиторы выработки пролактина
Парлодел подавляет секрецию пролактина и назначается при выявленной гиперпролактинемии.
Лечение андрогенами (метилтестостерон, даназол, тестобромлецид) проводится женщинам после 45 лет на протяжении 4 – 6 месяцев в непрерывном режиме. Андрогены ингибируют выделение ФСГ и ЛГ гипофизом, подавляют их действие на яичники и тормозят производство яичниками гомонов.
Тамоксифен и другие препараты данной группы принимаются непрерывно в течение 3 месяцев.
- Комбинированные оральные контрацептивы
Прием Марвелона, Ригевидона и других противозачаточных препаратов показан пациенткам до 35 лет при ановуляции и нарушении второй фазы цикла.
Хирургическое лечение показано при выявлении узловой мастопатии (фиброаденомы или кисты) и заключается либо в проведении секторальной резекции молочной железы (удаление патологического очага вместе с сектором груди) либо в энуклеации (вылущивании) опухоли/кисты. Показаниями к операции служат: подозрение на рак по данным гистологического исследования пунктата, быстрый рост фиброаденомы, рецидив кисты после ранее проведенной пункции.
Беременность благоприятно воздействует на течение мастопатии, так как изменившийся гормональный фон (повышение секреции прогестерона) во время вынашивания плода не только приостанавливает заболевание, но способствует полному излечению.
Не только можно, но и нужно. Лактация является профилактикой заболеваний груди, а в случае мастопатии способствует нормализации процессов в тканях молочных желез (усиливается рост эпителия железистой ткани, что подавляет размножение клеток патологического образования).
Да, использовать методы народного лечения при данном заболевании можно, но только при сочетании с медикаментозным лечением и после консультации врача.
Одним из эффективных способов народной терапии является использование свежей капусты. Можно приложить свежий капустный лист со срезанными прожилками к груди на ночь, обмотав полотенцем, а можно перекрутить капусту и тыкву (1:1) через мясорубку, полученную массу равномерно распределить по молочным железам, обернуть полиэтиленом, а затем марлей и оставить компресс на 2 часа. Подобное лечение снимает боль и воспаление, снижает отек в молочных железах и проводится курсами по 7 – 14 дней.
К осложнениям мастопатии относятся рецидив заболевания после проведенного медикаментозного лечения, что возможно при недиагностированных гормональных нарушениях, нагноение и разрыв кисты молочной железы и перерождение фиброаденомы в рак (составляет менее 1% при непролиферирующей форме и достигает 32% при выраженной пролиферации фиброаденомы). Поэтому узловую мастопатию необходимо лечить в обязательном порядке оперативным путем, не откладывая.
Загорать, как впрочем, и проведение других тепловых процедур (посещение бани или сауны) при данном заболевании запрещается. Следует помнить, что при любой форме мастопатии женщина входит в группу высокого риска по раку молочной железы, а инсоляция и любой другой вид «нагрева» груди способствует переходу диффузной мастопатии в узловую или малигнизации доброкачественной опухоли груди.
Да, при мастопатии следует придерживаться принципов лечебного питания, которое исключает прием шоколада, кофе, чая и какао из-за высокого содержания в них метилксантинов, которые не только усиливают болевой синдром, но и способствуют прогрессированию заболевания. Диета должна быть богата свежими овощами и фруктами (источники витаминов и грубой клетчатки, что улучшает функцию кишечника), зерновыми и отрубяными продуктами, кисломолочными и морепродуктами (источники кальция и йода), растительными маслами (витамин Е).
Для профилактики развития мастопатии необходимо придерживаться нескольких принципов:
- отказаться от вредных привычек;
- ношение удобного, по размеру белья;
- отказ от абортов;
- избегать стрессов (по возможности);
- придерживаться принципов грудного вскармливания;
- регулярно проводить самообследование груди и проверяться у врача;
- избегать травм груди;
- придерживаться регулярной половой жизни.
источник
Бывает, что с возрастом женская грудь теряет свою классическую форму, особенно после рождения ребёнка и его грудного вскармливания. Хотя, по утверждениям маммологов, основная причиной обвисшей груди и потери её упругости – гормональный дисбаланс. Киста молочной железы может вызываться этими же гормональными нарушениями.
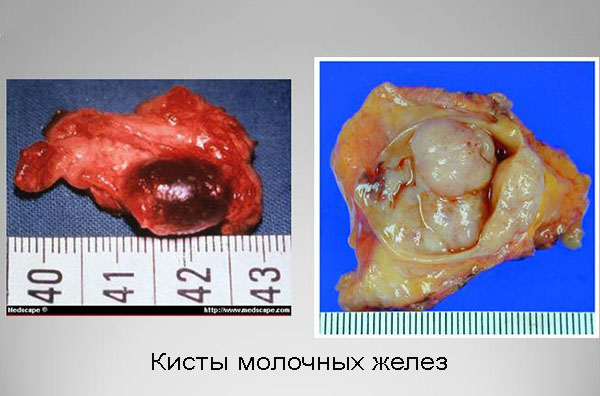
Киста может образоваться в виде одиночных (солитарная киста) или множественных полостей внутри женской груди (поликистоз молочных желез). Если у капсулы есть разрастания, в истории болезни запишут диагноз «атипичная киста».
Полость окружается капсулой, формирующейся из соединительной ткани, поэтому отличается по плотности от окружающих клеток, и, при достаточных, от 1 см размерах, может обнаруживаться при пальпации. Более же мелкие кисты можно обнаружить только при процедуре УЗИ .
В основном появление и рост кисты протекает бессимптомно, за исключением слабого жжения и небольшой болезненности при ПМС и во время регул.
Полость, образованная соединительной тканью, заполняется жидким или кашицеобразным субстратом светло-жёлтого или кровянистого оттенка. Обычно это лимфа – составная часть крови. Но при воспалении в кисте вполне могут находиться и продукты распада тканей, т.е. гной, в этом случае киста будет болезненной.
Женская грудь – орган деликатный, поэтому любой такое воспаление должно стать немедленным поводом для визита к врачу! Вам будет назначено гистологическое обследование со взятием биопсии грудной ткани в районе кисты, чтобы определить патогенность опухоли.
Это вовсе не означает, что у женщины онкологическое заболевание – киста крайне редко перерастает в рак молочной железы. Но вот изменения, происходящие в железе, рубцевание соединительной ткани в периоды ремиссий, когда киста даже может уменьшаться в размерах, могут вызвать онкологические изменения, при том, что сама киста онкологией не является.
Любая киста молочной железы – это узелковая форма неприятной болезни мастопатии. Возникает от расширения одного или нескольких воспалений проток в молочной железе, затем формируется соединительнотканная капсула, которая ограничит возникающую полость, потом эта капсула заполняется жидкостью не воспалительного (в случае благоприятного течения) характера. Форма – округлая или яйцевидная, иногда в виде миниатюрной виноградной кисти.
Кроме уже упомянутых гормональных сбоев, киста молочной железы может образоваться после:
- травмы груди (удара с возникновением в последующем гематомы);
- длительных стрессах или при длительной депрессии;
- отсутствии родов после 30 лет и старше;
- при частых абортах;
- чрезмерном увлечении парной в бане;
- длительные инсоляции (загар в солярии или на солнце без предохранения груди от избыточного УФ-излучения без использования специальных защитных мазей);
- длительное применение оральных контрацептивов;
- заболевание щитовидной железы или предрасположенность к такому заболеванию;
- проблемы с яичниками;
- Короткий период грудного вскармливания, когда материнское молоко ещё вырабатывается обильно, но женщина сознательно переходит на искусственные молочные смеси при кормлении ребёнка.
На последней причине стоит остановиться подробнее. Некоторые считают, что и излишне длительное кормление ребёнка грудным молоком может вызвать образование кисты. Это неверно! Такой естественный процесс только укрепляет женское здоровье. Переход на искусственные молочные смеси должен проходить постепенно, по мере уменьшения лактации, и полный переход должен заканчиваться только после исчезновения последних её признаков.
- Ещё одной причиной патологий грудных желез бывает интоксикация организма определёнными веществами. На вредном производстве или, увы, при употреблении некачественного алкоголя ( в виде неочищенного самогона).
Молочная железа, в которой образовалась киста, часто меняет свою форму, особенно, если кистозные разрастания не единичны. От этого бывает, что правая и левая грудь приобретают разный размер и форму. Как следствие этой патологии, железа теряет тонус, упругость, сосок смещается с середины груди, начинает смотреть вниз.
Не имеет отношения к лактационным капсулам как таковым, а возникает в результате излишне интенсивной работы сальных секреторных желез. Не оказывает серьёзного влияния на выработку материнского молока. Полости с жидкостью не образуются, но провоцирует воспаление молочных желез, отчего появляются горячие тянущие боли.
Такой диагноз чаше всего ставят находящимся в предклимактерическом возрасте. Такое новообразование в протоках уже является предпатологическим и может перерасти в раковое заболевание, которое провоцируется застойными явлениями в образующихся рубцах.
При обнаружении такой неприятной формы (обычно выявляется на УЗИ) требуется серьёзное лечение. Возможно хирургическое вмешательство с удалением новообразования. Образуются обычно слиянием двух и более рядом расположенных кист, где одна большая, а другие бывают и микроскопическими, но соседство и влияние большой вызывает их быстрый рост.
Одиночная, шарообразной или яйцеобразной гладкой формы, упругой консистенции. Чем «старше» киста, тем имеет более плотную капсулу. Самая безболезненная форма опухоли, поэтому часто вырастает до приличных размеров, пока не начинает мешать.
Эта болезнь, протекающая в обычном виде без ярко выраженных симптомов, всё-таки можно легко самодиагностировать. Нужно только иметь элементарные знания по собственной анатомии и прислушиваться к советам врачей.
- При ПМС и начале менструации обнаруженные небольшие узелки в грудях становятся большего, чем обычно, размера и делаются болезненными. Боль вначале дёргающая, потом трансформируется в постоянную и ноющую до тех пор, пока не закончатся месячные
- Под мышками также могут появиться уплотнения лимфоузлов, также сопровождающиеся тянущими болями.
- Возможны неприятные ощущения в низу живота
- Головные боли, слабость, желание поспать днём, обидчивость и слезливость по любому поводу.
- Внезапные лихорадки, озноб.
- Изменение цвета кожных покровов груди, их покраснение или даже синюшность.
Самые распространённые ошибки людей, болеющих чем бы то ни было:
- Я сам знаю, как и чем лечить и
- А, само рассосётся!
Бывает, что и рассасывается – в одном случае из примерно 10 тысяч. Самолечение в основном практикуется среди ярых адептов «народной медицины». Нет, в народной медицине есть, безусловно, примеры эффективного лечения. Но без наблюдения специалиста, посвящённого в тонкости биологии, анатомии и физиологии человека такое лечение может нанести непоправимый вред.
Особенно это касается нетрадиционных методов лечения из арсенала тибетской или китайской медицины – доказано, что иглоукалывание, эффективное для представителей монголоидной расы, часто не только не срабатывает у европеоидов, но и вызывает ухудшение общего состояния.
То же замечание можно сделать по поводу трав и компрессов из них. А общим правилом должно стать то, что без установления диагноза не стоит делать никаких телодвижений по поводу лечения.
Залить 25 граммов сухих цветков зверобоя стаканом крутого кипятка. Вода не должна закипеть до интенсивного бурления, стадия кипения должна быть «белый ключ», когда вода становится цвета сильно разведённого водой молока из-за обилия мелких воздушных пузырьков. Настаивают 5 часов, затем настойку процеживают. Применяется в виде компресса.
2 столовые ложки сухого чистотела с цветками залить стаканом холодной воды, нагреть до кипения, снять с огня, укутать тёплым и остужать до температуры около 40 градусов. 50 граммов сливочного масла растопить, вылить в 40-градусный отвар чистотела.
Тщательно взбить в закрытой ёмкости до образования водно-масляной эмульсии. Эмульсией обильно напитать ватно-марлевую повязку, приложить к груди, в которой обнаружена киста, прикрыть сверху полиэтиленом и оставить на 4-5 часов
Целый лист капуты слегка подавить валиком для раскатки теста, чтобы сделать его мягче. Мазать его растопленным сливочным маслом с температурой около 40-45 градусов. Дождаться остывания листа, приложить к больной груди, зафиксировать повязкой на ночь.
В 200 граммов оливкового масла выдавить 10 средних зубков ярового чеснока. Если чеснок озимый (как очень «злой»), можно взять 5-6 зубков. Принимать по чайной ложке перед сном в течение месяца.
Заваривать и принимать перед сном как успокаивающее и антиоксидантное средство по 100-150 граммов в зависимости от крепости чая. Слишком крепкий можно разбавить кипятком. Пить с мёдом вприкуску.
Никакая киста не исчезает самостоятельно, она потребует хотя бы традиционных терапевтических методов лечения. Для начала, уже при размерах в 1,5 см, делается прокол полости иглой шприца и закачивание в неё воздуха или озона с целью разглаживания соединительнотканной стенки.
Совершенно недопустим! Тем более недопустимы попытки выдавливания жидкости из образовавшихся полостей на манер сцеживания молока. Ничего, кроме дополнительных травм такой метод не принесёт. Да и не выдавится кистозная жидкость – из-за плотной соединительнотканной капсулы, препятствующей её оттоку.
Массаж бывает нужен только после родов, после переполнения груди молоком, во избежание появления застоев и мастита.
В основе должен быть здоровый образ жизни, как бы банально это ни звучало. Говорить нужно о стрессоустойчивости, о здоровой психике, об адекватном отношении к миру и событиям в нём.
В рамках такой философии и еженедельное самообследование поможет выявить любые неблагоприятные изменения в состоянии молочных желез. Относись с любовью к своему телу, вовремя выявляй его проблемы и потребности – и избежишь большинства неприятностей, связанных с возможными осложнениями от появления кистозных образований.
Ведь кисты средних и больших размеров легко обнаруживаются при пальпации. Маленькие, 2-3-4 мм – с помощью УЗИ и маммография. Эти процедуры не только помогут спать спокойно, но и для врача станут маркером отличия безобидных кист от возможной фиброаденомы, или узелковой мастопатии – заболевания уже более серьёзного, способного осложнить жизнь женщины общим недомоганием и болями.
В сложных случаях упомянутые аппаратные методы при диагностике не помогают. Тогда требуется проведение магнитно-резонансной томографии (МРТ). Особенно это касается ситуации, когда на фоне выявленных кист на молочных железах есть разрастания папиллом – пусть даже единичных. Тогда нужна обязательная биопсия на предмет выявления злокачественных клеток в ранней стадии возможной онкологии.
- Регулярно проходить обследования у одного и того же врача. Если не устраивает врач – смените его.
- Обязательно ношение специальных корректирующих (поддерживающих) бюстгальтеров. Нужно исключить из обихода бюстгальтеры с косточками и иными элементами жёсткого каркаса.
- Не пить слишком много кофеиносодержащих жидкостей (кофе и коктейли с ним, крепкий чёрный чай) Доза кофе должна быть не более одного раза в день, утром, средней крепости с объёмом чашки не более 100 мл. Более крепкий – 50-70 мл.
- Сбалансировать и уменьшить потребление соли.
- При любом отклонении в гормональном фоне принимать соответствующие стабилизирующие этот фон препараты.
- Хранить душевное спокойствие, избегать конфликтов, если это возможно.
- Делать лёгкий самомассаж молочных желез. Или предоставить это дело своему мужчине. Следует помнить, что полноценная интимная жизнь нормализует и состояние грудей.
Лечение кистозных новообразований без помощи хирурга, на основе только медикаментозных методов, не только желательно, но и вполне возможно. Особенно это касается небольших уплотнений в груди, солитарной и жировой этиологии.
Основное воздействие лекарственной терапии идёт по линии угнетения выделений пролактина и приведения в норму обмена веществ в грудной железе посредством приёма некоторых препаратов.
Чаще всего врачи назначают такие многократно проверенные и эффективные на всех стадиях препараты.
Рассчитан на курс лечения длительностью около трёх месяцев. Препарат имеет чисто растительное происхождение, поэтому имеет мало противопоказаний. После трёхмесячного применения производится уточняющая диагностика с целью определения эффективности лекарства.
Представляет из себя вытяжку из ламинарии (морской капусты), которую собирают в экологически-благополучных морских регионах, в основном Дальнего Востока или севера Америки (западное побережье).
Как хранилище огромного количества антиоксидантов, ламинария и вытяжки из неё действуют в качестве противораковых и иммунномодулирующих средств, угнетает рост новообразований любой этиологии. При лечении кистозных образований не выявлено практически никаких противопоказаний.
По существу – концентрированный мастодион. Более эффективен, но, в силу концентрации лечебных веществ, может иметь больше противопоказаний индивидуального характера. Сильнее воздействует на патологии, и имеет более длинный курс лечения, чаще всего – при уменьшенной дозировке.
Гомеопатический препарат. Широко и успешно применяется при лечении кистозных новообразований размером до 1 см.
Комбинированный препарат, работающий на рассасывание соединительнотканных стенок кист.
Медикаментозное лечение возможно и при кисте большого размера. Но в этом случае предварительно откачивают из содержимого кисты скопившуюся там жидкость, проводят кислородо- или озонотерапию, или делают внутреннюю обработку полости спиртом, потом назначают соответствующие препараты. Нужно помнить, что их назначение возможно только маммологом. Или другим специалистом, но после консультации с ним.
В случаях невозможности или недейственности консервативного, медикаментозного лечения приходится приступать к работе хирургу. Возможно как опосредованное хирургическое вмешательство (через пункцию кисты), так и прямое, с разрезом тканей и удалением кистозного новообразования.
В первом случае нужно изучить саму возможность прокола кисты из-за окружающей её оболочки из соединительной ткани, которая бывает очень плотной, особенно если сформирована давно. Сама же пункция осуществляется быстро, в течение 20-30 минут, с местной анестезией и УЗИ.
После откачки жидкостного одержимого капсулы её стенки спадают, слипаются, а затем и рассасываются в окружении неповреждённых кистой тканей. Главной задачей врача становится в таком случае определить, здорова ли эта ткань.
Поле откачивания жидкости её обязательно проверяют лабораторными методами на возможные патологии, более серьёзные.
Если пункция невозможна, назначается радикальная операция с разрезом тканей. Её проведение уже более сложное и выглядит так:
- Проверяется реакция организма на все возможные виды анестезии, пока не будет найден приемлемый вариант, проводится диагностическая подготовка с применением аппаратных методов.
- После итогового ультразвукового обследования на предназначенной для резекции молочной железе делают предварительную разметку. УЗИ делают как минимум в трёх проекциях (справа, слева, снизу или верху), для исключительно точного определения расположения кисты.
- При резекции нужна большая точность, чтобы исключить повреждение окружающих здоровых клеток и молочных протоков. Удалив новообразование, хирург делает остановку кровотечения и послойно зашивает рану.
- Сама операция удаления кисты несложная. Главное – послеоперационный реабилитационный период. Ели он проходит в условиях стационара, восстановление здоровья, при условии наличия в больнице полного штата медицинского персонала, упрощается. Ели же реабилитация проходит в домашних условиях (что случается чаще всего), нужно скрупулёзно следовать рекомендациям врача и вовремя осуществлять все послеоперационные мероприятия.
- В почти 100% случаев повторного хирургического вмешательства после операции не требуется.
Не неся существенной опасности и только вызывая дискомфорт при пальпации и наступлении месячных, киста молочной железы может видоизмениться при воспалениях любой этиологии или при инфекционных заболеваниях, особенно остро респираторных. Ибо они способны спровоцировать внезапный и болезненный рост кисты.
Так что если киста молочной железы игнорируется, в дальнейшем она может вызвать такие осложнения, как:
- Деформация молочных желез;
- Появление очагов нагноения;
- Перерастание кисты в онкологию;
- Вызвать опухоли не онкологического характера.
Так что беритесь за лечение, наши милые и красивые – чтобы потом не бороться со всевозможными осложнениями. И помните, что легче предупредить патологию, чем вылечить её. Столь нежная, интимная, щепетильная и красивая зона тела, как грудь у женщины должна быть у неё самой объектом особого внимания и постоянных консультаций у маммолога.
источник
Киста молочной железы – одно из проявлений фиброзно-кистозной болезни, развивающейся у женщин. Это состояние является предопухолевым, то есть потенциально может служить источником злокачественного образования молочной железы.
Фиброзно-кистозная болезнь молочных желез — совокупность процессов, сопровождающихся дисбалансом между эпителиальным и соединительнотканным компонентами в ткани железы. В результате может разрастаться эпителий, формируя узлы, или соединительная ткань с образованием фиброзных прослоек или ограниченных полостей – кист. В зависимости от склонности клеток к размножению (пролиферации) выделяют пролифериративную и непролиферативную формы болезни, причем первая трансформируется в рак в трети случаев. Частота злокачественного перерождения непролиферативной кисты ниже, она составляет 1-2%.
Киста в груди развивается при нарушении гормонального фона в женском организме. Заболевание встречается у 50% женщин фертильного возраста и практически у всех пациенток, имеющих гинекологические болезни.
Формирование молочных желез, их изменения в течение менструального цикла, при беременности и грудном вскармливании, во время перименопаузы регулируются сложными гормональными взаимодействиями. В одном из отделов мозга – гипоталамусе – вырабатываются так называемые рилизинг-факторы, стимулирующие секрецию гормонов гипофиза.
Гипофиз – важнейшая эндокринная железа, также расположенная внутри мозговой ткани. Он выделяет пролактин, стимулирующий образование и выделение молока. Кроме того, в гипофизе секретируются фолликулостимулирующий и лютеинизирующий гормоны, которые действуют на половые железы, а те, в свою очередь, выделяют эстрогены и гестагены, активно влияющие на молочные железы.
Во время беременности на железы воздействует хорионический гонадотропин, вырабатываемый плацентой. Кроме того, на их ткань влияют гормоны надпочечников (кортикостероиды и андрогены), поджелудочной железы (инсулин), тиреотропный гормон гипофиза. Любое нарушение этих взаимосвязанных процессов может привести к образованию кист молочных желез.
Самую важную роль в формировании дисплазии (неправильного развития, изменения) клеток молочной железы играют гормоны яичников – эстрогены и прогестерон. Один из эстрогенов – эстрадиол – содержится в ткани железы в концентрации, превышающей уровень его в крови в несколько раз. Этот гормон вызывает развитие и размножение эпителия, выстилающего протоки железы, стимулирует образование долек (ацинусов), усиливает кровоснабжение ткани.
Концентрация прогестерона также выше в ткани железы, чем в крови. Он обладает противоположным действием: тормозит развитие долек, препятствует повышению проницаемости сосудистых стенок и отеку.
При дефиците прогестерона или избытке эстрадиола в молочной железе возникает отек и увеличение соединительной ткани, находящейся внутри долек, разрастается протоковый эпителий, что и приводит к формированию кист.
Причины возникновения кист можно разделить на несколько групп:
p, blockquote 13,0,0,0,0 —>
- стрессовые ситуации, особенно сильные или постоянные; среди них и неудовлетворенность семейной жизнью, и конфликты на работе, и материальная зависимость;
- репродуктивные нарушения: большое число абортов, раннее менархе, поздние первые роды, крупный плод, отсутствие грудного вскармливания или продолжительность его более года, отсутствие беременности и родов в жизни женщины;
- гинекологические болезни: эндометрит, сальпингит, оофорит, а также аденомиоз и гиперпластические состояния эндометрия;
- сексуальные изменения: аноргазмия, использование прерванного полового акта в качестве средства контрацепции;
- заболевания щитовидной железы или надпочечников, сахарный диабет;
- болезни печени и желчевыводящих путей, при которых нарушается инактивация эстрогенов – гепатиты, цирроз, желчно-каменная болезнь, холецистит, жировая дистрофия печени;
- наследственная предрасположенность.
Размеры образования составляют от нескольких миллиметров до 3-5 см. Иногда образуются гигантские полости, заметно меняющие форму груди.
p, blockquote 16,0,0,0,0 —>
- Солитарная киста и болезнь Реклю
У молодых женщин чаще наблюдаются мелкие многочисленные образования, вызывающие сильный болевой синдром. Солитарная киста молочной железы диагностируется в более позднем возрасте. Реже встречается так называемая болезнь Реклю, или поликистоз молочных желез, при котором формируется многокамерная киста молочной железы.
Кисты, или полости в железе, образуются при фиброзно-кистозной форме мастопатии, которая со временем может перейти в другой вариант, например, в узловую форму. Полость образуется при закупорке млечного протока и накопления в ней жидкого содержимого.
p, blockquote 18,0,0,0,0 —>
- Протоковая киста молочной железы
Другое название цистаденопапиллома – разрастание эпителиальной ткани, выстилающей млечные протоки, с образованием полости, содержащей кровь. Она сообщается с протоками, поэтому может сопровождаться выделениями из соска. Кроме того, цистаденопапиллома гораздо чаще инфицируется.
p, blockquote 19,0,0,0,0 —>
- Фиброзная киста
Одиночная долго существующая полость в ткани железы, наполненная невоспалительным содержимым, не связанная напрямую с млечными протоками и окруженная плотной стенкой соединительной ткани. Такое образование может долго существовать, почти не беспокоя женщину, но оно хорошо прощупывается в ткани железы.
p, blockquote 20,0,0,0,0 —>
- Сложная киста
Отличается от обычной наличием толстой стенки, перегородок внутри полости, пристеночных разрастаний или краевых жидкостных структур, образующих как бы затеки за стенки кисты. Такое заключение дает врач ультразвуковой диагностики, а клинически под ним может скрываться рак, папилломатоз, киста с признаками воспаления.
p, blockquote 22,0,0,0,0 —>
- Болезненность и нагрубание железы перед менструацией;
- Постоянная тянущая боль в груди;
- Прощупываемое уплотнение;
- Изменение формы груди.
В некоторых случаях признаки болезни отсутствуют, и женщина узнает о ней случайно, во время посещения гинеколога или выполнения маммографии.
Помимо нарушения качества жизни, эти образования могут вызвать воспаление. Оно возникает при попадании болезнетворных микроорганизмов в замкнутую полость через кровь или лимфатические пути и сопровождается лихорадкой, сильной болью в железе, ее отеком, покраснением и синюшностью кожи. При гнойном расплавлении окружающих тканей может возникнуть абсцесс и флегмона, угрожающие жизни пациентки.
Не стоит забывать о возможности малигнизации кисты, а также о сложности дифференциальной диагностики этого состояния и рака груди. Поэтому нельзя пускать мастопатию на самотек, необходимо вовремя обследоваться и лечиться.
Молочные железы осматриваются и пальпируются врачом в положении пациентки стоя с опущенными и поднятыми руками, а затем в положении лежа на спине. Оценивается симметричность желез, кожный покров, наличие выделений из сосков, уплотнения или тяжи в структуре ткани. Одновременно пальпируются лимфоузлы в подмышечных областях, над и под ключицами. Именно эти группы лимфатических узлов в первую очередь поражаются при опухоли молочной железы.
Любая женщина должна владеть приемами самостоятельного обследования молочных желез. Это поможет вовремя выявить не только мастопатию, но и более серьезные заболевания. Такое обследование заключается в тщательном осмотре желез перед зеркалом с оценкой их симметричности, а также прощупывании груди по кругу или радиально от соска к периферии, вплоть до подмышечной области. Особенно это важно для пациенток, имеющих отягощенный наследственный анамнез по болезням грудных желез.
Осмотр и пальпация проводится при каждом посещении женщиной гинеколога, обычно раз в год во время диспансеризации. Если врач выявил какие-то уплотнения, переходят к следующему этапу диагностики.
Маммография – исследование молочных желез с помощью рентгеновских лучей. Снимок проводится в двух проекциях, контрастное вещество не используется. Маммография позволяет выявить образования в толще железы, которые даже не определяются при пальпации (до 1 см в диаметре), однако дифференциальная диагностика их затруднена.
Этот метод является скрининговым, то есть проводится всем женщинам старше 40 лет ежегодно для исключения ранних стадий рака молочной железы. Маммография не назначается во время беременности и грудного вскармливания. У молодых женщин она не дает достоверный результат из-за повышенной плотности тканей железы.
Все более популярным становится ультразвуковое исследование. Его можно проводить молодым женщинам, оно безвредно и позволяет выявлять образования диаметром от 2 мм, например, мелкие кисты. Ультразвуковое исследование помогает оценить состояние лимфоузлов, а также признаки диффузной мастопатии. Единственным ограничением использования этого метода служит плохая визуализация тканей при инволюции молочных желез, приходящей с возрастом.
На эхограмме можно увидеть внутренний слой образования и обнаружить отличие кисты от фиброаденомы молочной железы. Практически единственным отличительным признаком этих состояний является их консистенция: киста – это полость, заполненная жидким содержимым, а фиброаденома – это доброкачественная опухоль (узелок), состоящая из железистых и соединительнотканных клеток.
Если обнаружена киста или опухоль, проводится следующий этап диагностики — пункция кисты молочной железы с исследованием ее содержимого под микроскопом. Основная цель такого исследования – убедиться, что у женщины нет злокачественного перерождения образования. Пункция проводится специальной иглой под контролем ультразвукового исследования.
Если в распоряжении врача нет хорошего ультразвукового прибора, то через иглу для биопсии нагнетают воздух в полость кисты, расправляя ее, и делают рентгеновский снимок – пневмоцистограмму. Если стенки образования гладкие, разрастаний нет, то начинают медикаментозное лечение. Если же в полости выявлены неровности, сразу назначают оперативное лечение.
Как лечить кисту молочной железы? В решении этого вопроса вам поможет врач-гинеколог, маммолог, при необходимости нужно проконсультироваться и у онколога.
Основа лечения любого заболевания – правильное питание и образ жизни. Женщина должна оберегать себя от непосильных физических и эмоциональных нагрузок, которые часто ложатся на ее плечи. Как пример, можем привести так называемый «сэндвич-синдром», когда женщины среднего возраста вынуждены заботиться о постаревших родителях и растить своих еще несовершеннолетних детей. При этом в обществе считается, что это прямая обязанность женщины, и она не должна испытывать негативных эмоций по этому поводу.
Однако исследования показывают, что «сэндвич-синдром» становится причиной многих психосоматических заболеваний, к которым можно отнести и кисту молочной железы. Не стесняйтесь просить помощи, если вы в ней нуждаетесь, умейте отказывать, если не можете что-то сделать и не чувствуйте вины за это. Такая линия психологической самозащиты позволит вам дольше сохранять здоровье.
Диета женщин, у которых обнаружена киста, должна быть скорректирована. Доказано, что у части пациенток кисты чувствительны к употреблению шоколада, кофе, чая и других продуктов, содержащих ксантины. После исключения их из питания самочувствие таких больных улучшалось, в частности, переставали беспокоить боли в железе перед менструацией. Тем не менее, другая часть пациенток с кистой, никак не реагировала на такие изменения. Поэтому стоит ограничить перечисленные продукты на 2-3 месяца, и если эффекта не будет, значит, они вам не повредят, разумеется, при умеренном употреблении.
Пациенткам с кистой молочной железы нужно нормализовать состояние печени и желчевыводящих путей, снизить вес. Им рекомендуется соблюдать диету №5 с ограничением жареных и жирных блюд, животных жиров. Рекомендуется приготовление пищи на пару с преобладанием рыбы, кисломолочных продуктов, овощей (кроме бобовых, капусты).
Нужно нормализовать работу кишечника, избегать запоров. В этом помогут, например, овсяные отруби, которые очень полезно есть по 100 граммов в день. Если в чистом виде их употреблять не очень приятно, можно добавлять отруби в кашу или стакан кефира.
Следует разумно ограничивать количество калорий, уменьшить содержание в пище поваренной соли. Это поможет уменьшить выраженность предменструального синдрома и болей в груди.
Лечение кисты молочной железы без операции возможно в том случае, если образование имеет гладкую внутреннюю поверхность и хорошо поддается лечению медикаментами. При этом необходимо, чтобы в аспирационном материале после тонкоигольной биопсии не были обнаружены атипичные клетки – признак раковой опухоли.
Препараты для лечения кисты молочной железы действуют на основные звенья патогенеза заболевания:
p, blockquote 48,0,0,0,0 —>
- седативные средства (валериана, пустырник, Ново-пассит) и адаптогены (лимонник, элеутерококк, родиола розовая) курсами по 4 месяца с перерывом в течение 2 месяцев, длительность лечения составляет 2 года;
- витамины А (обладает антиэстрогенным действием), Е (усиливает эффекты прогестерона), В6 (снижает концентрацию пролактина в крови), Р и С (улучшают микроциркуляцию и снимают отек тканей);
- гепатопротекторы, например, растительный препарат Хофитол, защищающий и восстанавливающий печеночные клетки, улучшающий жировой обмен, повышающий эмоциональный фон;
- мочегонные средства за неделю до начала менструации для предотвращения нагрубания железы – брусника, почечный чай, Гипотиазид, Триампур, небольшие дозы Фуросемида по назначению врача;
- гормональная терапия, в частности, использование гестагенов для местного применения (гель Прожестожель), а при необходимости – и препараты в форме таблеток (Утрожестан), имплантируемые и инъекционные формы длительного действия (Норплант, Депо-провера);
- по показаниям могут назначаться Даназол, комбинированные оральные контрацептивы, агонисты гонадотропин-рилизинг гормона (Золадекс), агонисты дофамина (Парлодел).
Раньше широко рекомендовали препараты йода, однако в связи с распространением заболеваний щитовидной железы, при которых эти препараты могут нарушить баланс тиреоидных гормонов, от использования йода отказываются или назначают его только после консультации эндокринолога.
Через полгода консервативной терапии повторяют маммографию или ультразвуковое исследование. Если произошло склерозирование кисты молочной железы, то есть ее стенки спались, полость отсутствует, консервативное лечение продолжают. Если аспирация кисты была неэффективна, и жидкость накопилась вновь, назначают операцию.
Операция обычно осуществляется путем секторальной резекции, то есть удаления образования и здоровых тканей, образующих сектор (часть) железы с вершиной, направленной к ареоле. В ходе операции проводится срочное гистологическое исследование пораженных тканей для исключения злокачественного новообразования. Если выявлены признаки рака – объем оперативного лечения расширяют.
Множественные кисты молочных желез, не поддающиеся медикаментозному лечению, удаляются с помощью обширных операций, вплоть до подкожной мастэктомии и протезирования железы с помощью силиконового или иного импланта.
Разумеется, многих женщин интересует, могут ли рассосаться кисты, если ничего не предпринимать. Да, такая возможность существует, но ее вероятность невелика. Часто пациентки, надеясь на самопроизвольное исчезновение кисты, не обращаются к врачу сразу, а приходят уже с запущенной стадией рака, когда помочь уже очень сложно.
В некоторых случаях женщины жалуются, что лопнула киста в груди. При этом ее содержимое выделилось из соска в виде светлой или зеленоватой жидкости. В таком случае необходимо посетить врача и определить, что же на самом деле произошло, при необходимости провести аспирацию оставшегося содержимого.
Что делать, если женщина обнаружила в груди какое-то образование? Прежде всего, не паниковать и сразу обратиться к гинекологу и маммологу. Современные методы диагностики эффективны, безопасны. Лечение основано на сбережении органа, сохранении эстетической функции молочной железы. В подавляющем большинстве случаев пациентка после лечения избавляется от заболевания, хотя довольно часто кисты рецидивируют, если остались предрасполагающие факторы (стрессы, гормональный дисбаланс и так далее). Поэтому лечение этого заболевания должно сочетаться с терапией основной патологии.
Для предупреждения патологии необходимо влиять на факторы, провоцирующие ее возникновение:
p, blockquote 59,0,0,0,0 —>
- избегать стрессовых ситуаций, не взваливать на себя непосильную нагрузку, отказаться от «дедлайнов», научиться основам планирования времени, полноценно отдыхать;
- вести разумно активную сексуальную жизнь с постоянным партнером;
- реализовать детородную функцию, избегать абортов;
- наблюдаться у гинеколога и лечить гинекологические заболевания;
- после 40 лет ежегодно проходить маммографию;
- не курить, не употреблять сверх меры алкоголь;
- ограничить посещение бани, сауны;
- держать под контролем экстрагенитальную патологию, особенно заболевания печени;
- соблюдать диету со сниженным содержанием калорий, богатую витаминами и клетчаткой, со сниженным содержанием животных жиров и соли.
p, blockquote 60,0,0,0,1 —>
источник
Что такое киста молочной железы? Этот тип новообразований по гистологической классификации доброкачественных опухолей ВОЗ (2012) относится к группе фиброзно-кистозных заболеваний молочных желез (мастопатия МКБ 10 код N60.0). Отдельной категории кисты молочной железы нет, она рассматривается как проявление кистозно-фиброзной болезни.
Имеется следующая классификация мастопатии (Н.И. Рожкова, 1983):
Диффузная форма фиброзно-кистозной мастопатии
Множественные мелкие кисты или разрастание соединительной ткани.
У 70% женщин наблюдается смешанная форма.
1. С преобладанием кистозного компонента (болезнь Реклю, аденоматоз).
2. С преобладанием фиброзного компонента.
3. С преобладанием железистого компонента (кистозной полости нет, и в данном разделе не рассматривается).
4. Фиброзно-кистозная форма.
5. Склерозирующий аденоз (кистозной полости нет, и в данном разделе не рассматривается).
Узловая форма фиброзно-кистозной мастопатии
В зависимости от вариантов течения, патология представляет собой единичные кисты либо разрастание соединительной ткани, которое приводит к возникновению кист.
2. Протоковая киста молочной железы (внутрипротоковая папиллома).
3. Фиброаденома (кистозной полости нет, и в данном разделе не рассматривается).
В зависимости от локализации и строения выделяют следующие формы:
В зависимости от степени пролиферации:
- непролиферативная форма – отсутствие признаков озлокачествления;
- с умеренно выраженной внутрипротоковой пролиферацией – предрак;
- с атипической внутрипротоковой пролиферацией – рак.
Появляется чаще у женщин в период менопаузы. После 60 лет чаще риск возникновения узловых форм мастопатии увеличивается вдвое.
Причины развития доброкачественных новообразований во многом схожи с причинами возникновения злокачественных форм. Образования относиться к полиэтиологическим заболеваниям.
Факторы риска появления кист:
- Поздний срок первых родов (старше 35 лет) и большое количество абортов в анамнезе.
- Низкая частота родов. Перерыв между родами более 5-7 лет.
- Рождение крупного плода (вес более 5 кг).
- Отсутствие или короткий период грудного вскармливания. По данным ВОЗ, грудное вскармливание необходимо проводить до 3 лет.
- Нарушение работы яичников и, как следствие, нарушение менструального цикла (дисменорея, аменорея).
- Воспалительные заболевания органов малого таза. Особое значение имеют заболевания придатков матки (яичники и маточные трубы).
- Нарушения в работе гормональной системы. Особое значение имеют сопутствующие гормонально обусловленные заболевания половой системы (эндометриоз, миома). Имеют значения и системные нарушения эндокринной системы (сахарный диабет, патология щитовидной железы, дисфункция коры надпочечников).
- Доброкачественные и злокачественные опухоли яичников.
- Нарушения обменных процессов (в частности, заболевания печени).
- Генетические факторы риска. Мутация некоторых генов (BRCA 1,2) не вызывает развития опухоли, но приводит к некорректной работе генома клеток, являясь предрасполагающим компонентом.
- Внешние факторы (стресс, неправильное питание).
В основе патогенеза лежит нарушение гипоталамо-гипофизарно-яичниковой системы (гормонально-обусловленная патология):
- недостаточное действие прогестерона – снижает уровень эстрогенов и их действие, на ткань молочной железы, обеспечивает дифференцировку клеток, не дает клеткам бесконтрольно делиться;
- избыток эстрадиола – усиливает деление клеток молочной железы, приводят к обтурации протоков и развитию кист;
- нарушение механизма апоптоза (естественной гибели клеток).
Самопроизвольно кистозные полости рассасываются крайне редко.
Пациентки с данным диагнозом задаются вопросом: «Киста молочной железы – опасно ли?». Опасные осложнения (развитие рака, метастазы, поражение соседних органов) возникают крайне редко, только в отсутствие лечения некоторых форм заболевания.
В каждом конкретном случае симптомы будут проявляться по-разному в зависимости от размера, локализации, времени возникновения, вовлечение окружающих тканей.
- болевой синдром;
- интоксикационный синдром;
- местные изменения.
Представляет собой полость с жидким содержимым, которая находится в капсуле, ткань молочной железы не изменена. Жидкость имеет серозный характер, реже геморрагический или гнойный. Полость заполняется и формируется постепенно, поэтому клиническая картина развивается не сразу. Размер варьирует:
- микрокиста – до 10 мм;
- малая – до 3 см;
- средняя – 3-5 см;
- большая – более 5 см.
- подвижная, не спаяна с окружающими тканями;
- округлой формы;
- одиночная;
- не связана с кожей;
- однокамерная (реже бывает двухкамерной).
- Зачастую симптомов нет. Обнаружение случайное на профилактических осмотрах (пальпаторно, либо по УЗИ).
- Боль (масталгия) разной степени выраженности. При пальпации врач может обнаружить болезненное напряжение молочной железы (мастодиния). Имеет четкую взаимосвязь с менструальным циклом (железа начинает сильно болеть за 10-14 дней до менструации, после нее боль практически полностью исчезает). Чаще болевой синдром цикличен, но при сопутствующей дисфункции яичников носит постоянный характер.
- Выделения из сосков крайне редки. По характеру прозрачные, без признаков нагноения.
- Внешний вид молочной железы не изменен. По мере роста кисты может наблюдаться незначительная асимметрия.
Тактика лечения: выжидательный характер (при отсутствии роста требуется проведение УЗИ и маммографии раз в полгода). Прогноз благоприятный.
Образуется вследствие разрастания эпителия внутри расширенного выводного протока железы (киста представлена не типичным образованием с капсулой, а расширенными стенками протока). Вследствие увеличения количества коллагеновых волокон нарушается нормальное дренирование долек молочной железы, возникает застой и постепенное увеличение их объема (формируется псевокиста).
- расположение чаще только в одном протоке, реже в нескольких;
- локализация в субареолярной зоне или в соске.
Пропальпировать саму опухоль невозможно (древовидное разрастание в протоке железы). При осмотре можно обнаружить только расширенные дольки, которые определяются как незначительно болезненные образования и могут вызвать затруднения в постановке диагноза (требуется дифференциальная диагностика с другими формами опухолевидных образований).
- Обильное серозное, сукровичное или геморрагическое отделяемое из соска. Типично появление выделений на белье после сна, после принятия ванны, на одежде.
- Данный тип образований не вызывает боли, может вызывать лишь дискомфорт в области молочной железы.
- Местно может определяться незначительное покраснение в области ареолы (при осмотре или на фото асимметрии груди нет).
- Кожа не вовлечена, поэтому втяжений или выпячиваний нет (симптом лимонной корки отрицателен).
Пациенток с подозрением на протоковую кисту необходимо обследовать с применением МРТ/КТ. Почему в этом есть необходимость? Дело в том, что данная форма относится к предраковым состояниям.
Поскольку относится к диффузным мастопатиям, характеризуется множественными кистами разного диаметра и локализации (чаще множественные маленькие кистозные полости). Преобладает кистозный (жидкостной) компонент, а тяжи соединительной ткани в междольковом пространстве выражены слабо.
Особенности кистозных образований:
- множественные, эластичные;
- подвижность незначительная;
- размер варьирует в широких пределах.
- Выраженный болевой синдром. Имеет зависимость от менструального цикла.
- Выделения из соска разного характера (серозные, гнойные), которые возникают при надавливании на сосок. Количество вариабельное.
- Воспаление регионарных лимфоузлов (в частности, в подмышечной зоне).
- Пальпаторно определяются плотноэластичные округлые образования. Внешних признаков нет в 70% случаев. При разрастании очагов может наблюдаться гиперемия кожи или синдром лимонной корки.
- Нередко возникает разновидность паранеопластического синдрома (головные боли, отеки, диспепсические явления).
Форма аналогичная предыдущей, также представлена множественными кистами. Различие заключается в соотношении жидкостного и тканевого компонентов. Особенности:
- плотны при пальпации;
- спаяны с окружающими тканями;
- неподвижны или слабо подвижны;
- иногда затрагиваются кожные покровы (патологические втяжения либо выпячивания).
Клинические проявления едины для двух форм, но в случае с фиброзной выражены несколько сильнее. Прогноз относительно благоприятный (форма представляет собой вариант предракового состояния).
Сочетанный тип, представленный множественными кистами, окруженными плотными соединительно-тканными структурами (узлы, сплетения). Нормальная ткань молочной железы практически полностью перерождается.
- множественные;
- вытянутая лепешкообразная форма;
- дольчатое строение (соединительная ткань сдавливает кисты, разделяя их);
- слабо подвижны (не связаны с грудной стенкой и кожей).
- Болевой синдром, связанный с менструацией. Чувство распирания сменяется чувством боли по мере приближения менструации, затем она исчезает на короткий промежуток времени. Имеет диффузный характер (преобладание боли в верхнее-наружных квадрантах). Может иррадиировать в руку, подмышечную зону, сосок (при локализации рядом с одним из протоков).
- При пальпации молочная железа напоминает булыжниковую мостовую (множественные болезненные дольки). Выраженная асимметрия относительно здоровой железы, лимонная корка над местами выпячивания. Визуальная неоднородность железы (бугристость).
- Самопроизвольных выделений из соска нет. При нажатии они могут иметь различный характер и цвет (прозрачные, серозные, мутновато-серозные, зеленоватые). Редко могут возникать гнойные выделения (густые, желтовато-зеленоватого цвета), но цитологическое исследование признаков воспаления не обнаруживает. Опасно возникновение выделений с примесью крови, поскольку возникает вопрос о злокачественном процессе.
- Характерен выраженный паранеопластический синдром.
Течение осложняется психоэмоциональным состоянием (депрессия, стадия отрицания). Показана консультация психотерапевта.
Есть несколько форм кист, которые не относятся к мастопатиям и выступают как осложнения основного заболевания:
- Посттравматические повреждения. Кисты возникают как результат удара и нередко содержат геморрагическое содержимое. При нормальном течении проходят самостоятельно. В случае присоединения инфекции возможно нагноение. Долгосрочных последствий нет.
- Молочная киста (галактоцеле). Возникает вследствие нарушения оттока молока (неверное использование молокоотсоса, неправильная техника кормления). Отличие данного вида кист от протоковых в том, что механической преграды в виде папилломы внутри протока нет. Лечить не требуется, поскольку в 80% проходит самостоятельно. В случае присоединения инфекции возможно нагноение.
- Поликистоз. В этом случае нормальная ткань молочной железы отсутствует, она полностью замещена разными по размеру кистами. Заболевание имеет врожденный характер и не относится к опухолевидным процессам.
Прогноз для всех этих типов благоприятный. Пациентки вылечиваются обычно в течение месяца, повторные курсы терапии нужны редко.
Что делать, если обнаружена мастопатия? Лечение кисты в груди зависит от особенностей процесса, и проводится двумя основными способами:
- Консервативная терапия при помощи препаратов и постоянное наблюдение за ростом (УЗИ, маммография).
- Хирургическое лечение – операция в плановом порядке.
источник