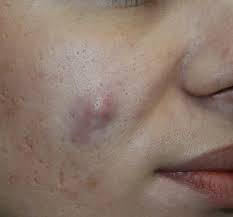
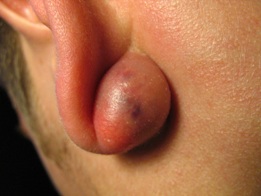
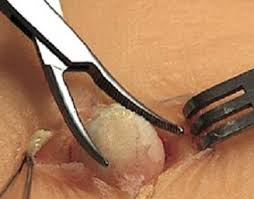
Атерома молочной железы – это вполне нормальное явление, ведь она может возникнуть на любом участке тела, где растут волоски, имеются волосяные фолликулы. Однако любое новообразование в этой области толкает женщин на мысль об онкологии. Чтобы сразу же отмести все подозрения в сторону, необходимо обратиться к врачу за проверкой и постановкой диагноза. По сути же, нет ничего странного в появлении сальной кисты на груди, т.к. она состоит из сальных желёз. Со своими подозрениями вы можете обратиться или к дерматологу или к маммологу.
Вызвать кистозное образование не только в области молочных желез, но и по всему телу могут следующие факторы:
- Плохая гигиена тела,
- Вредные привычки, которые привели к зависимости, или к которым вы прибегаете лишь изредка,
- Проблемы метаболизма,
- Загрязненная окружающая среда, в которой вам приходится жить или работать,
- Наследственность, отчего может возникнуть атерома у ребенка в любом возрасте,
- Гормональный сбой,
- Воспалительные и инфекционные процессы в организме.
И это только наиболее частые причины возникновения эпидермальной кисты сальных желез. Не каждая причина зависит от вас, но вы можете предотвратить развитие и увеличение новообразования.
Не многие понимают и знают, чем опасна атерома молочной железы. Дело в том, что несмотря на закупорку выводного канала салом, опасные бактерии всё же могут в легкостью проникнуть в полость кистозного образования. Это ведёт к сильному воспалительному процессу, появляется сильная болезненность при прикосновениях до «шарика», начинается нагноение содержимого капсулы атеромы. При разрыве капсулы гной выходит наружу, но просто протереть это место антисептиком не достаточно, необходимо удалить у хирурга Салямкиной Елены Владимировны капсулу, чтобы больше там не скапливались зловонные массы.
Лечение не зависит от чего появляется атерома, методы всего одни и те же. Единственная разница в том, какая операция вам назначена:
Экстренное вмешательство не желательно допускать, т.к. это усложняет и затягивает процесс лечения и восстановления кожи после этого. При плановой операции врач в зависимости от ряда факторов о вашем здоровье и учитывая ваши пожелания, может предложить такие варианты лечения, как:
- Хирургическое вмешательство,
- Лазерное удаление,
- Радиоволновая хирургия.
ВНИМАНИЕ! Помочь в борьбе с атеромой может только хирург и лишь с помощью операции. А вот народные методы лечения использовать нежелательно, т.к. может привести к негативным последствиям, на которые вы точно не рассчитываете.
После лазерного и радиоволнового метода лечения на коже не останется и следа от кисты, а возможность рецидива практически нулевая. Поэтому данные методы очень популярны на сегодняшний день, особенно среди молодых людей и на видимых участках тела. Если же у вас лопнула атерома, то выбирать не приходится, хирургу её необходимо будет рассечь и опорожнить. И только после того, как пройдет воспаление эпидермальной кисты, вам можно будет удалить капсулу, в которой скапливаются сальные массы.
После проведенной операции по удалению кистозного образования врач может назначить особый курс лечения, к примеру, если у вас склонность к возникновению сальной кисты. Так могут быть назначены антибиотики при атероме, однако это еще не означает, что принимать их необходимо всем и в любых случаях. Лечение – процесс особый, который нельзя пускать на самотёк или прибегать к самолечению, — уточняйте все рекомендации у лечащего врача.
Как понять, что у вас образовалась эпидермальная киста? Вот какие медицинские признаки атеромы принято учитывать:
- Безболезненность,
- Плотное образование,
- Четкие контуры в виде «шарика»,
- При перемещении кожи новообразование двигается вместе с неё, будто склеено с кожей,
- Может воспалиться и нагноиться.
Стоит отметить, что при изменении кистозного образования, например, при воспалении или при нагноении, оно начинает болеть, отекать, краснеть или синеть, выделять жидкость в виде гноя, крови и пр.
Врач для обнаружения сальной кисты молочных желез может:
- Провести осмотр,
- Назначить маммограмму,
- Назначить УЗИ.
Многие пациенты не обращаются за помощью, так как не знают, к какому врачу обратиться. Вариантов у вас несколько, если вы предполагаете атерому молочной железы:
- Хирург, к нему часто посылает терапевт,
- Маммолог,
- Дерматолог.
Сложно сказать, есть ли мазь от атеромы, ведь как таковой её нет, и пока не может быть. Однако при воспалении эпидермальной кисты врач назначит вам ихтиоловую или мазь левомеколь. Эти медицинские препараты могут помочь снять воспаление, чтобы продолжить лечение в полной мере и запланировать удаление кистозного новообразования.
При этом инфицированная атерома не излечится, если прикладывать каждый день новые компрессы с мазью. В лучшем случае образование прорвётся, выпуская гной наружу. После этого вам будет необходимо обратиться к хирургу, который проведёт дренаж полости атеромы и назначит противовоспалительный курс лечения. Когда воспаление спадет, можно будет удалить кистозное новообразование полностью и навсегда подходящим методом. Уже после операции врач назначит вам курс лечения или даст особые рекомендации. При хирургическом вмешательстве будет необходимо посещать врача для смены повязок и проверки швов.
Те, кто еще не сталкивался с эпидермальной кистой, до конца не понимают, какое это неприятное и порой опасное заболевание. Давайте рассмотрим последствия атеромы:
- Самое простое, что может произойти с подобным новообразованием – это воспаление. Потому врачи и предупреждают о том, как важно вовремя обратиться за помощью к специалисту. Бактерии могут проникнуть даже через закупоренный канал в полость сальной кисты. Обратитесь к врачу, который вскроет капсулу, очистит её содержимое и проведёт дренаж. Нельзя в данном пункте не отметить и воспаление иного плана – рубца после удаления кисты. В данном случае необходимо внимательно и правильно ухаживать за раной после операции, тем более, если размер рубца крупный;
- Часто после удаления новообразования не удаётся полностью удалить капсулу, или она не удалялась после вскрытия, тогда то и может образоваться рецидив – негативное последствие. Иногда, если врач сомневается в диагнозе, назначается гистология атеромы. Вполне возможно, что за атерому принимается дерматофиброма и пр. Но помните, что гистология проводится только после удаления новообразования;
- Перерождение. Это часто случается с различными новообразованиями, но крайне редко с эпидермальной кистой. Из-за этого может появиться злокачественная атерома. Кстати, чтобы исключить подобное перерождение поможет так же гистологическое исследование.
Стоит отметить, что фиброма и атерома – совершенно разные новообразования. Первое – это доброкачественная опухоль, а второе – киста. Следовательно, и лечение, и процесс операции удаления образования будут различными. Так что часто вредом атеромы выступает неверно поставленный диагноз неопытным или неквалифицированным специалистом. Если хотите избежать последствий атеромы, обратитесь к хирургу и сохраните свои молочные железы в целости на долгие годы.
источник
Эпидермальная киста (код по мкб 10 L72.0) является подкожным или внутрикожным доброкачественным опухолевидным образованием, наполненным массами рогового эпителия и секрета сальной железы и формирующейся из эпидермиса, чаще всего — эпидермиса волосяного фолликула.
Причины возникновения эпидермальной кисты — нарушение оттока секрета сальной железы или/и избыточная его продукция. В свою очередь, в зависимости от причин такого нарушения, их условно различают как:
p, blockquote 4,0,0,0,0 —>
- Первичные, или истинные, которые представляют собой порок развития. Они развиваются из эпидермиса, как правило, волосяных фолликулов в результате его «отшнуровки» в процессе эмбрионального развития. Наиболее часто они встречаются у детей любого возраста с одинаковой частотой у мальчиков и девочек.
- Вторичные, или ложные, для которых свойственно быстрое развитие. Основной причиной их формирования являются травматические повреждения волосяного фолликула или дерматологические заболевания (себорея, угревые высыпания), реже — обменные нарушения, гормональный дисбаланс, неблагоприятное влияние окружающей среды, нанесение на кожу значительного количества косметических средств, особенно, с низким качеством, а также нарушение элементарных гигиенических правил.
Клинически эпидермальные кисты являются подвижными (поддаются смещению в стороны), безболезненными гладкими уплотнениями овальной или округлой формы диаметром от 3-5 мм до 1 см, реже — до нескольких сантиметров, выступающими над поверхностью кожи, которая над ними не изменена. Их контуры — ровные и четкие, консистенция — плотноэластическая, в центре нередко можно обнаружить черную точку, представляющую собой представляющую собой закупоренное выводное
отверстие расширенного протока сальной железы.
Морфологически они расположены в дерме или подкожной клетчатке, хорошо отграничены многослойным плоским эпителием с четко сформировавшимся слоем зернистых клеток. Их содержимое представлено творожистой массой густой консистенции с неприятным запахом прогорклого сыра (пластинчатый роговой детрит), включающей большое количество кератина и производных липидов, и имеющей серовато-белую или желтовато-белую окраску.
Наиболее часто эти элементы локализуются в области волосистой части головы, на лице (в надбровной, скуловой и височной зонах, на веках), в околоушной области, по задней или передней поверхности мочки уха. В этой области они часто достигают больших размеров (до 2-5 см), склонны как к асептическому, так и гнойному воспалительному процессу.
На теле эпидермальные кисты, как правило, встречаются в подмышечной области, на спине (между лопаток), достигая иногда 10 см, на передней поверхности верхних отделов грудной клетки, несколько реже — в паху (у мужчин в 2 раза чаще, по сравнению с женщинами) и в области промежности, на мошонке у мужчин и больших половых губах у женщин.
Очень много сальных желез находится на молочной железе, однако эпидермальные образования в этой области развиваются достаточно редко, особенно в области ареолы соска. В этой зоне у женщин и мужчин они формируются, в основном, в случае наличия нарушений гормонального или метаболического характера, а также у женщин в период грудного кормления, гораздо реже — из-за несоблюдения правил индивидуальной гигиены.
Очень редко они формируются в области ладонной поверхности кистей рук и подошвенной поверхности стоп. На этих участках их формирование связано, преимущественно, с травматическими повреждениями кожи.
Эпидермальные кисты могут быть множественными, особенно если они локализуются на голове, и единичными — как правило, на остальных участках тела. Особенность множественных образований состоит в их небольшом размере, который незначительно увеличивается в течение длительного времени. В противоположность им, единичные элементы могут увеличиваться на протяжении длительного времени, достигая при этом весьма значительных размеров.
При раздражении внешними факторами (трение одеждой, механическое давление) возможно развитие асептического воспалительного процесса, сопровождающегося болезненностью, покраснением кожи в этой области, увеличением размеров опухолевидного образования за счет отека. Как правило, такой неинфекционный воспалительный процесс проходит самостоятельно, однако непосредственно образование после этого обычно увеличивается в размерах, становится более плотным за счет утолщения капсулы и уплотнения окружающей соединительной ткани.
В некоторых случаях киста способна вскрываться самостоятельно с выделением творожистой желтовато-белой массы в результате накопления секрета и разрыва капсулы и тонкого слоя кожи над ней. Такой процесс разрешается самостоятельно без осложнений, если отсутствует присоединение бактериальной инфекции.
Разрыв капсулы не наружу, а в направлении дермы и подкожной клетчатки вызывает болезненность и увеличение образования в размерах, а при присоединении инфекционных возбудителей (стафилококков, стрептококков) — к формированию абсцесса или флегмоны. Образование, локализованное в мошоночной области, иногда может обызвестляться.
Самоизлечение от этого образования невозможно. Механическое выдавливание его, подобно угревым элементам, или частичное его удаление без удаления капсулы заканчивается рецидивом, поскольку удаляется, в основном, только творожистое содержимое образования, а иногда и часть капсулы. Оставшиеся клетки продолжают продуцировать секрет и заполнять им имеющуюся полость.
Для того чтобы предотвратить развитие рецидива кистозного образования, его необходимо удалить хирургическим путем вместе с капсулой, и сделать это желательно еще на стадии небольших размеров и при отсутствии воспалительного процесса.
При развитии негнойного воспалительного процесса тактика лечения на первом этапе заключается в ликвидации воспаления путем проведении консервативной противовоспалительной терапии, а на следующем этапе (после купирования воспаления) — в хирургическом удалении кисты. При развитии же гнойного воспаления в виде абсцесса или флегмоны производится широкое вскрытие гнойного образования с дренированием его полости не только в целях местного лечения, но и предотвращения развития септического состояния. Удаление эпидермальной кисты на таком фоне не производится, поскольку это может привести только к распространению инфекции в организме и развитию сепсиса. Удаление ее возможно только после полного купирования гнойного воспаления.
Хирургическое удаление проводится под местной анестезией и может быть осуществлено:
p, blockquote 20,0,0,0,0 —>
- традиционным оперативным хирургическим методом;
- с использованием лазера;
- радиоволновым методом — обычно применяется при небольших размерах эпидермальной кисты и наличии соответствующего оборудования.
Оперативный метод может быть проведен различными способами. Первый из них состоит в рассечении кожи над кистой. Затем «тупым» способом (зажимом, плотным марлевым тампоном) окружающие ткани осторожно, чтобы не повредить капсулу, отслаиваются от последней. Капсула легко извлекается из раны вместе с содержимым, после чего накладываются швы.
Если киста больших размеров или ее капсула случайно повреждается во время кожного разреза или отслойки, то производится удаление содержимого путем выдавливания его на марлевую салфетку или извлечением его специальным инструментом, после чего капсула, удерживаемая зажимами, свободно извлекается (вытягивается) с их помощью или предварительно отслаивается «тупо» от окружающих тканей и затем извлекается.
1. Содержимое дермальной кисты
2. Удаленная капсула
Лазерное удаление осуществляется посредством методик:
p, blockquote 23,0,0,0,0 —>
- фотокоагуляции. Эта методика используется при диаметре образования, не превышающего 5 мм. Оно удаляется вместе с капсулой без дальнейшего наложения швов. Благодаря небольшому размеру заживление происходит под корочкой, которая впоследствии отпадает. В результате — рубец отсутствует или он, практически, незаметен.
- иссечения с капсулой — осуществляется при размерах образования от 0,5 до 2 см. Методика идентична оперативной. Различие состоит в отделении от окружающих тканей не хирургическим инструментарием, а лазерным лучом, что уменьшает кровоточивость и способствует более быстрому заживлению.
- методика вапоризации капсулы — проводится при диаметре кисты более 2 см. Этот способ также имеет сходство с хирургической оперативной методикой, при которой вскрывается капсула и удаляется содержимое, а затем — оболочка. Отличие состоит только в вапоризации оболочки лазерным лучом.
p, blockquote 24,0,0,0,1 —>
Прямые медицинские показания для удаления эпидермальной кисты — это только желание пациента, связанное с косметическим недостатком, или периодически возникающий острый воспалительный процесс.
источник
Атерома (эпидермальная киста) кожи лица, уха, головы и др. – причины, виды и симптомы, методы лечения (удаление), цена операции, отзывы, фото
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
По механизму образования, гистологическому строению и клиническим проявлениям атеромы являются классическими кистозными новообразованиями, то есть, кистами. А поскольку эти кисты располагаются в кожном покрове и образуются из структур эпидермиса, то их называют эпидермальными или эпидермоидными. Таким образом, термины «эпидермальная киста» и «атерома» являются синонимами, поскольку используются для обозначения одного и того же патологического новообразования.
Несмотря на способность увеличиваться и наличие оболочки, атеромы не являются опухолями, поэтому по определению не могут быть злокачественными или перерождаться в рак, даже если достигают значительных размеров. Дело в том, что механизм формирования опухоли и кисты принципиально различен.
Любая киста, в том числе и атерома, представляет собой полость, образованную капсулой, которая одновременно является и оболочкой новообразования, и продуцентом будущего содержимого. То есть, клетки внутренней поверхности оболочки кисты постоянно вырабатывают какие-либо вещества, которые скапливаются внутри новообразования. Поскольку секрет клеток оболочки новообразования никуда не выводится из замкнутой капсулы, то постепенно он растягивает ее, вследствие чего киста увеличивается в размерах.
Формирование и прогрессирование атеромы происходит в соответствии с описанным выше механизмом. А отличительной чертой атеромы является то, что она формируется из клеток сальной железы кожи, которая постоянно продуцирует кожное сало.
Это означает, что эпидермальная киста образуется, когда по каким-либо причинам выводной проток сальной железы кожи закупоривается, вследствие чего образовавшееся сало не выводится на поверхность кожного покрова. Однако клетки сальной железы не перестают вырабатывать кожное сало, которого со временем накапливается во все большем количестве. Это сало растягивает выводной проток железы, вследствие чего атерома постепенно, но неуклонно увеличивается в размерах.
Кроме того, атерома может образовываться и по другому механизму, когда вследствие какой-либо травмы (например, царапина, порез, ссадина и др.) в выводной проток сальной железы попадают клетки поверхностного слоя кожи. В этом случае клетки поверхностного слоя кожи прямо внутри протока сальной железы начинают вырабатывать кератин, который смешивается с салом и превращает его в плотную массу. Данная плотная масса, представляющая собой смесь кератина и кожного сала, не выводится из протока сальной железы наружу, на поверхность кожи, поскольку ее консистенция слишком густая и вязкая. В результате плотная смесь кератина и сала закупоривает просвет сальной железы, образуя атерому. Внутри потока сальной железы продолжается активная выработка кератина и кожного сала, которые накапливаются во все больших количествах, благодаря чему атерома медленно, но неуклонно растет.
Любая атерома заполнена кожным салом, вырабатываемым сальной железой, а также кристаллами холестерина, кератином, живыми или отмершими отторгнутыми клетками, микроорганизмами и выпавшими кусочками волоса.
Вне зависимости от того, по какому именно механизму сформировалась атерома, кисты имеют одинаковый внешний вид и клиническое течение. Эпидермальные кисты, как правило, не опасны, поскольку даже увеличившись до значительных размеров (5 – 10 см в диаметре), они не сдавливают каких-либо жизненно-важных органов и не прорастают глубоко лежащие ткани.
Единственный фактор, который делает атеромы потенциально опасными, – это возможность воспаления кисты, что проявляется развитием отека, покраснением, болезненностью и нагноением новообразования. В этом случае воспалительное содержимое может образовать абсцесс (гнойник), или расплавить оболочку кисты и вылиться в окружающие мягкие ткани или наружу с образованием свища.
Если воспалительное содержимое выводится наружу, то это благоприятный исход, поскольку не происходит расплавления окружающих тканей и проникновения токсических веществ в кровоток. Если же содержимое воспалившейся атеромы расплавляет оболочку и изливается в окружающие ткани, то это является неблагоприятным исходом, поскольку токсические вещества и патогенные микробы могут попасть в кровь или вызвать инфекционно-воспалительное заболевание мышц, подкожной жировой клетчатки и даже костей. Однако в общем атеромы являются безопасными образованиями кистозной природы.
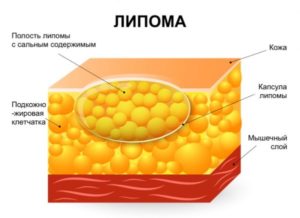
Любая атерома внешне похожа на липому, однако данные новообразования по структуре являются принципиально разными. Так, липома – это доброкачественная опухоль из жировой ткани, а атерома – это киста из выводного протока сальной железы кожного покрова.
Атерома может сформироваться на любом участке кожного покрова, однако наиболее часто она локализуется в областях с большим количеством сальных желез, таких, как лицо (нос, лоб, щеки, брови, веки), подмышечные впадины, волосистая часть головы, шея, туловище (спина, грудь, пах), половые органы и промежность. Реже атеромы образуются на участках кожного покрова, на которых относительно мало сальных желез, таких, как руки, ноги, пальцы, уши или молочные железы у женщин.
Кроме того, наиболее высокий риск и подверженность атеромам наблюдается у людей, страдающих угревой сыпью, поскольку протоки сальных желез часто оказываются закупоренными, что является ведущим фактором в формировании эпидермальной кисты. В этом случае атеромы, как правило, локализуются на коже шеи, щек, за ушами, а также на груди и спине.
В зависимости от гистологического строения и характера содержимого все атеромы подразделяются на четыре разновидности:
1. Киста сальной железы;
2. Дермоид;
3. Стеацитома;
4. Атероматоз.
Однако все четыре разновидности атером имеют одинаковые признаки и клиническое течение, поэтому практикующие врачи не используют данную классификацию. Разновидность атером важна только для научных исследований.
В клинической практике используется другая классификация, основанная на особенностях формирования, расположения и течения атером. Согласно данной классификации все атеромы делятся на врожденные и приобретенные.
Врожденные атеромы (атероматоз по гистологической классификации) представляют собой множественные кисты небольшого размера, расположенные на различных участках кожного покрова. Их размер не превышает чечевичного зернышка (0,3 – 0,5 см в диаметре). Такие мелкие атеромы обычно формируются на коже лобка, волосистой части головы и мошонки. Врожденные атеромы образуются из-за генетически обусловленных дефектов в строении сальных желез и нарушения оттока вырабатываемого ими кожного сала.
Приобретенные атеромы также называются вторичными или ретенционными эпидермоидными кистами, и представляют собой расширенные протоки сальных желез, образовавшиеся из-за закупорки их просвета. К вторичным атеромам относят дермоиды, стеацитомы и кисты сальной железы, выделяемые в гистологической классификации. Причинами приобретенных атером являются любые физические факторы, способствующие закупорке просвета сальной железы, такие, как например сильное загустение вырабатываемого кожного сала из-за гормонального дисбаланса, травмы, угри и воспалительные заболевания кожи, повышенная потливость и т.д. Вторичные атеромы могут длительно существовать и увеличиваться до значительных размеров (5 – 10 см).
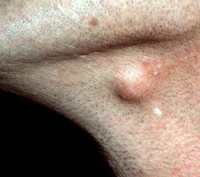
На данных фоторафиях видны атеромы небольшого размера на щеке и лбу.
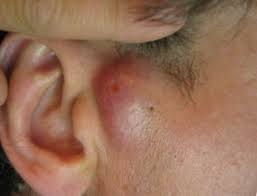
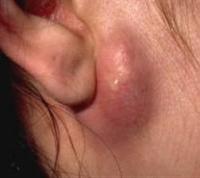
На данных фотографиях изображены атеромы рядом с ушной раковиной и на мочке.
На данной фотографии изображены атеромы, локализованные на коже наружных половых органов.
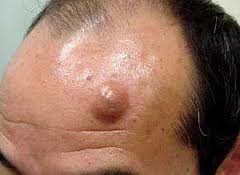
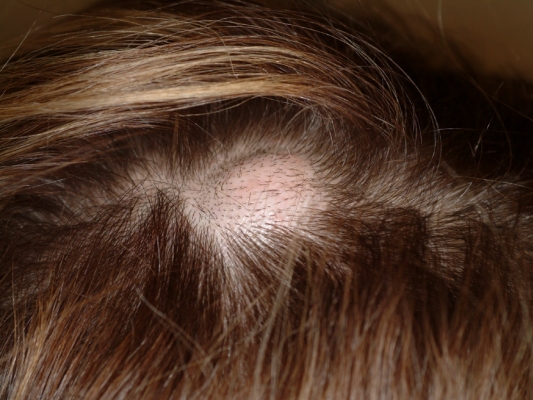
На данной фотографии изображена атерома волосистой части головы.
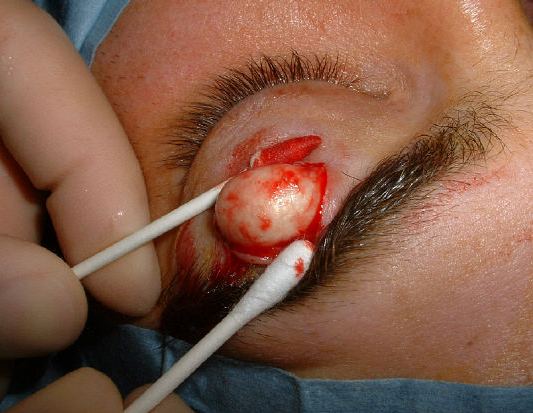
На данной фотографии видна структура удаляемой атеромы.
Поскольку любая атерома представляет собой кисту протока сальной железы, она может локализоваться только в толще кожного покрова. Иными словами, атерома является специфичным для кожи новообразованием кистозной природы.
Наиболее часто атеромы формируются на участках кожи с большой плотностью сальных желез. То есть, чем большее количество желез расположено на квадратном сантиметре кожи, тем выше вероятность формирования атеромы из протока одной из них. Таким образом, частота локализации атером на различных участках кожного покрова следующая (участки кожи перечислены в порядке убывания частоты встречаемости атером):
- Волосистая часть головы;
- Лоб;
- Подбородок и часть щек до линии кончика носа;
- Нос;
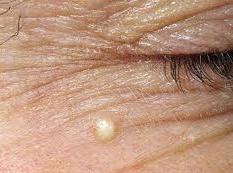
- Область бровей;
- Веки;
- Шея;
- Пах;
- Спина;
- Грудь;
- Мочка уха или кожа, прилегающая к нижней части ушной раковины;
- Пальцы;
- Бедро;
- Голень.
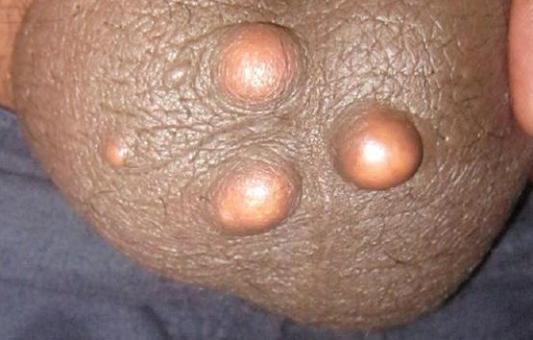
Атеромы на голове в 2/3 случаев бывают множественными, а на других частях тела – единичными. Характерной особенностью множественных атером является их небольшой размер, который со временем увеличивается лишь незначительно. Единичные кисты, напротив, могут в течение длительного времени увеличиваться, достигая значительных размеров.
В общем виде всю совокупность причин развития атером можно разделить на две группы:
1. Закупорка выводного протока сальной железы плотным салом, слущенными клетками эпителия и т.д.;
2. Попадание в глубокие слои кожи клеток с поверхности эпидермиса, которые остаются жизнеспособными и продолжают вырабатывать кератин, образующий эпидермальную кисту.
Первая группа причин атеромы состоит из весьма многочисленных факторов, способных провоцировать закупорку протока сальной железы, таких как:
- Изменение консистенции кожного сала под влиянием нарушений обмена веществ;
- Воспаление волосяного фолликула, вследствие чего замедляется отток вырабатываемого кожного сала;
- Воспаление эпидермиса;
- Повреждение сальных желез;
- Акне, угри или прыщи;
- Травматизация кожи при неправильном выдавливании угрей, прыщей и акне;
- Повышенная потливость;
- Гормональный дисбаланс;
- Неправильное и избыточное применение косметических средств;
- Несоблюдение правил гигиены;
- Генетические заболевания.
В некоторых случаях примерно в центре атеромы под кожей можно различить черную или довольно темную точку, которая является расширенным протоком сальной железы, подвергшемся закупорке. Именно закупорка этого протока и привела к развитию атеромы.
Попытки выдавить атерому, как прыщ, комедон или угорь, как правило, безуспешны, поскольку киста покрыта капсулой и имеет довольно большой размер, который не позволяет удалить ее целиком через узкий просвет канала сальной железы, открывающийся на поверхность кожного покрова. Однако если в капсуле кисты имеется небольшое отверстие, соединяющее атерому с поверхностью кожи, то при попытке выдавливания из образования может выделиться довольно большое количество пастообразной массы желтовато-белого цвета. Данная масса имеет неприятный запах и представляет собой скопление кожного сала, частичек холестерина и отторгнувшихся клеток.
Если атерома воспалилась, то кожа над ней становится красной и отечной, а само образование при ощупывании довольно болезненным. Если воспаление гнойное, то у человека может повышаться температура тела и оставаться таковой плоть до разрешения процесса, то есть, до вскрытия кисты с излитием гноя наружу или в глубоко лежащие ткани. При вскрытии воспалившейся атеромы наружу вытекает обильное густое содержимое со специфическим гнойным запахом.
Атерома внешне очень похожа на липому, которую в обиходе обычно называют жировиком. Название «жировик» или «жировка» часто переносится и на атерому, поскольку внешне она очень сильно похожа на липому и, кроме того, данный термин знаком людям в отличие от более специфического «атерома». Однако это неправильно, поскольку атерома и липома представляют собой совершенно разные новообразования, поэтому их необходимо отличать друг от друга.
Отличить липому от атеромы очень просто, для этого достаточно надавить пальцем на середину выпуклости и внимательно отследить, как она себя поведет. Если выпуклость сразу ускользнет из-под пальца в какую-либо сторону так, что прижать ее к одному конкретному месту невозможно, то это липома. А если выпуклость при нажатии на нее оказывается под пальцем и не съезжает в сторону, то это атерома. Иными словами, атерому прижать одним пальцем к месту локализации можно, а липому нельзя, поскольку она будет всегда выскальзывать и выпячиваться рядом.
Кроме того, дополнительным отличительным признаком липомы является ее консистенция, которая при ощупывании гораздо мягче и пластичнее, чем таковая у атеромы. Поэтому если при ощупывании удается изменить форму выпуклости, то это липома. А если при любом сжатии и сдавлении двумя или более пальцами выпуклость сохраняет свою форму, то это атерома.
Атерома не имеет как таковых клинических симптомов, поскольку новообразование не болит, не изменяет структуру кожного покрова в области локализации и т.д. Можно сказать, что помимо внешнего косметического дефекта в виде выпуклости на коже атерома не имеет каких-либо симптомов. Именно поэтому практикующие врачи считают симптомами атеромы ее внешний вид и особенности структуры, выявляемые при ощупывании.
Итак, симптомами атеромы считают ее следующие характеристики:
- Отчетливо видимая ограниченная выпуклость на поверхности кожи;
- Четкие контуры выпуклости;
- Нормальная кожа над выпуклостью;
- На ощупь плотная и эластическая структура;
- Относительная подвижность образования, позволяющая сдвинуть его немного в сторону;
- Видимый, как черная точка в центре атеромы, расширенный выводной проток сальной железы.
Таким образом, симптомы атеромы представляют собой совокупность исключительно внешних характерных признаков, позволяющих одновременно заподозрить и диагностировать кисту.
При воспалении атеромы появляются следующие клинические симптомы:
- Краснота кожи в области атеромы;
- Отечность кожи в области атеромы;
- Болезненность выпуклости при ощупывании;
- Прорыв гноя наружу (не всегда).
Септическое воспаление атеромы развивается гораздо чаще асептического и обусловлено попаданием различных патогенных микробов в ткани в непосредственной близости от кисты. Это вполне возможно, поскольку проток закупоренной сальной железы на поверхности кожи остается открытым. В этом случае атерома становится очень красной, отечной и сильно болезненной, а внутри капсулы образуется гной. Из-за гноя при ощупывании киста приобретает более мягкую консистенцию. Нередко повышается температура тела.
При септическом воспалении атеромы следует обязательно прибегнуть к вскрытию и дренированию кисты, поскольку гной нужно удалить из тканей. В противном случае киста может самостоятельно вскрыться с истечением гноя в ткани или наружу. Если киста вскроется наружу, и гной вытечет на поверхность кожи, то это станет благоприятным исходом, поскольку окружающие ткани не пострадают. Если же гной расплавит оболочку кисты с другой стороны и вытечет в ткани (подкожную жировую клетчатку), то он спровоцирует обширный воспалительный процесс (флегмону, абсцесс и т.д.), в ходе которого произойдет сильное повреждение структур кожи с последующим образованием рубцов.
Выдавить атерому также невозможно, даже если предварительно проткнуть капсулу кисты иглой и сформировать отверстие, через которое выйдет ее содержимое. В этом случае содержимое выйдет, но капсула кисты с клетками, продуцирующими секрет, останется в протоке сальной железы, а следовательно, через некоторое время свободная полость снова заполнится кожным салом и образуется атерома. То есть, произойдет рецидив атеромы.
Чтобы навсегда удалить кисту, необходимо не просто вскрыть ее и удалить содержимое, но и полностью вылущить ее капсулу, закупоривающую просвет протока сальной железы. Вылущивание капсулы заключается в отделении стенок кисты от окружающих тканей и их удаление вместе с содержимым наружу. В этом случае на месте кисты образуется дефект тканей, который через некоторое время зарастет, и атерома не образуется, поскольку была удалена капсула с клетками, продуцирующими секрет и закупоривающими проток сальной железы.
Оптимально удалять атерому, пока она небольшого размера, поскольку в этом случае в месте локализации кисты не останется видимого косметического дефекта (шрама или рубца). Если по каким-либо причинам атерома не была удалена и выросла до значительных размеров, ее все равно нужно удалить. Однако в этом случае придется произвести местную операцию по вылущиванию кисты с наложением кожного шва.
Удалять атерому на фоне воспаления не рекомендуется, поскольку в этом случае очень высок риск ее рецидива из-за неполного вылущивания капсулы кисты. Поэтому, если атерома воспалилась без нагноения, то следует провести противовоспалительное лечение и подождать, пока оно полностью затухнет. Только после купирования воспаления и возвращения атеромы в «холодное» состояние можно произвести ее удаление.
Если же атерома воспалилась с нагноением, то следует вскрыть кисту, выпустить гной и оставить небольшое отверстие для оттока вновь образующегося воспалительного секрета. После того, как гной перестанет образовываться и воспалительный процесс утихнет, необходимо произвести вылущивание стенок кисты. Непосредственно в период гнойного воспаления удалять атерому не рекомендуется, поскольку в этом случае очень высока вероятность рецидива.
Удаление атеромы может быть произведено следующим методами:
- Хирургическая операция;
- Удаление атеромы лазером;
- Удаление атеромы методом радиоволновой хирургии.
Методика удаления атеромы выбирается врачом в зависимости от размеров и текущего состояния кисты. Так, небольшие кисты оптимально удалять лазером или радиоволновой хирургией, поскольку данные методики позволяют сделать это быстро и с минимальным повреждением тканей, вследствие чего заживление происходит гораздо быстрее, чем после хирургической операции. Дополнительным и немаловажным достоинством лазерного и радиоволнового удаления атером является малозаметный косметический шрам на месте их локализации.
В остальных случаях атеромы удаляют в ходе хирургической операции под местной анестезией. Однако хирург высокой квалификации может удалить лазером и довольно большую или нагноившуюся атерому, но в таких ситуациях все зависит от врача. Обычно же атеромы с нагноением или большого размера удаляются при помощи обычной хирургической операции.
В настоящее время операция по удалению атеромы производится в двух модификациях, в зависимости от размеров кисты. Обе модификации операции делают под местным обезболиванием в условиях поликлиники. Госпитализация в отделение необходима только для удаления нагноившихся атером большого размера. Во всех остальных случаях хирург в поликлинике вылущит кисту, наложит швы и повязку. Затем через 10 – 12 дней врач снимет швы на коже, и рана окончательно заживет в течение 2 – 3 недель.
Модификация операции с иссечением капсулы атеромы производится при больших размерах образования, а также при желании получить косметический шов, который будет малозаметен после заживления. Однако такой вариант удаления кисты можно сделать только при отсутствии ее нагноения. Данная операция по удалению атеромы с иссечением капсулы производится следующим образом:
1. В области максимальной выпуклости атеромы делают разрез на коже;
2. Все содержимое атеромы выдавливают пальцами, собирая его на коже салфеткой;
3. Если выдавить содержимое не удается, то его вынимают специальной ложечкой;
4. Затем вытягивают оставшуюся в ране оболочку кисты, захватив ее за края разреза щипцами;
5. Если разрез больше 2,5 см, то на него накладывают швы для лучшего заживления.
Кроме того, вместо выдавливания содержимого кисты с последующим вытягиванием ее капсулы, данную модификацию операции можно произвести следующим образом без нарушения целостности оболочки атеромы:
1. Разрезать кожу над атеромой таким образом, чтобы не повредить ее капсулу;
2. Раздвинуть кожу в стороны и обнажить поверхность атеромы;
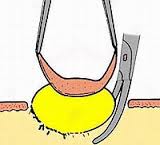
3. Аккуратно надавить пальцами на края раны и выдавить кисту вместе с оболочкой, или захватить ее щипцами и вытянуть (см. рисунок 1);
4. Если разрез более 2,5 см, то на него накладывают швы для лучшего и более быстрого заживления.
Рисунок 1 – Вылущивание атеромы без нарушения целостности ее капсулы.
Вторая модификация удаления атеромы производится при воспаленных и нагноившихся кистах следующим образом:
1. С двух сторон атеромы делают два надреза кожи, которые должны окаймлять выпуклость;
2. Затем щипцами удаляют кожный лоскут над кистой по линиям разрезов;
3. Под атерому заводят бранши изогнутых ножниц, отделяя ее таким образом от окружающих тканей;
4. Одновременно с выделением ножницами кисты из тканей, ее аккуратно потягивают за верхнюю часть щипцами, вытаскивая наружу (см. рисунок 2);
5. Когда атерому вместе с капсулой вытаскивают из тканей, на подкожную клетчатку накладывают швы из саморассасывающегося материала;
6. Лоскуты кожи стягивают матрасными вертикальными швами;
7. Швы снимают через неделю, после чего рана заживает с образованием рубца.
Если в будущем человек захочет уменьшить видимость рубца, то ему придется сделать пластическую операцию.
Рисунок 2 – Удаление воспаленной или нагноившейся атеромы вылущиванием с помощью браншей ножниц.
Удаление атеромы лазером производится также под местным обезболиванием. В настоящее время при помощи лазера можно удалять даже крупные и нагноившиеся атеромы, если хирург обладает необходимой квалификацией. В зависимости от размеров и состояния атеромы врач выбирает вариант лазерного удаления кисты.
В настоящее время удаление атеромы лазером может быть произведено при помощи следующих трех методик:
- Фотокоагуляция – испарение атеромы при помощи воздействия лазерного луча. Данный метод используется даже для удаления нагноившихся кист при условии, что размер атеромы не превышает 5 мм в диаметре. После проведения процедуры врач не накладывают швы, поскольку на месте атеромы образуется корочка, под которой происходит заживление, продолжающееся в течение 1 – 2 недель. После полного заживления тканей корочка отпадает, и под ней оказывается чистая кожа с незаметным или малозаметным рубцом.
- Лазерное иссечение с оболочкой производится, если атерома имеет размер от 5 до 20 мм в диаметре, вне зависимости от наличия или отсутствия воспаления и нагноения. Для выполнения манипуляции сначала скальпелем разрезают кожу над атеромой, затем захватывают щипцами оболочку кисты и натягивают ее таким образом, чтобы стала видна граница между нормальными тканями и капсулой образования. Затем лазером испаряют ткани поблизости от оболочки кисты, выделяя ее таким образом из спайки с кожными структурами. Когда вся киста окажется свободной, ее просто вынимают щипцами, внутрь образовавшейся раны вводят дренажную трубку и накладывают швы на кожу. Через несколько дней удаляют дренаж и через 8 – 12 суток снимают швы, после чего рана полностью заживает с образованием малозаметного рубца в течение 1 – 2 недель.
- Лазерное испарение капсулы атеромы производится в случаях, когда объем образования более 20 мм в диаметре. Для выполнения манипуляции вскрывают капсулу атеромы, сделав над ней глубокий разрез кожи. Затем сухими марлевыми тампонами удаляют все содержимое из атеромы, чтобы осталась только оболочка. После этого расширяют рану, растянув ее в разные стороны операционными крючками, и лазером испаряют капсулу, спаянную с подлежащими тканями. Когда оболочка кисты будет испарена, в рану вводят резиновую дренажную трубку и накладывают швы на 8 – 12 дней. После снятия швов рана заживает с образованием малозаметного рубца.
Атерома (эпидермальная киста): причины появления, симптомы и диагностика, осложнения, методы лечения (хирургическое удаление), советы дерматокосметолога — видео
После удаления атеромы происходит заживление операционной раны. В будущем на месте кисты может остаться небольшой рубец или малозаметное пятно, в зависимости от того, какого размера была атерома и имелось ли нагноение в момент ее удаления.
После операции необходимо дважды в день обрабатывать рану следующим образом:
1. Утром промывать перекисью водорода и заклеивать пластырем.
2. Вечером промывать перекисью водорода, накладывать мазь Левомеколь и заклеивать пластырем.
Через 2 – 3 дня, когда ранка немного заживет и ее края склеятся, можно не закрывать ее пластырем, а наносить медицинский клей БФ-6. Если на ране были швы, то заклеивать ее пластырем и использовать БФ-6 можно только после их снятия. Клей БФ-6 применяют вплоть до полного зарастания раны, то есть, в течение 10 – 20 дней. Данный вариант послеоперационного ведения раны является стандартным, поэтому может использоваться во всех случаях. Однако при необходимости хирург может изменить порядок ухода за раной, и в этом случае расскажет пациенту, как следует производить послеоперационную обработку.
К сожалению, примерно в 3% случаев атерома может рецидивировать, то есть, вновь образовываться на том месте, с которого ее удалили. Как правило, это происходит, если атерома удалялась в период нагноения, вследствие чего не удалось полностью вылущить все частички оболочки кисты.
Вылечить атерому в домашних условиях не удастся, поскольку для надежного удаления кисты необходимо вылущить ее оболочку, а сделать это может только человек, обладающий навыками производства хирургических операций. Если человек самостоятельно может вылущить оболочку кисты (например, делал операции животным, является хирургом и т.д.), то сделав адекватное местное обезболивание, он может попытаться самостоятельно произвести операцию при наличии стерильных инструментов, шовного материала и локализации атеромы в области, на которой удобно манипулировать самостоятельно. Подобные условия трудновыполнимы, поэтому даже квалифицированный хирург, как правило, не может самостоятельно и в домашних условиях удалить себе атерому. Таким образом, лечение атеромы в домашних условиях де-факто невозможно, поэтому при появлении такой кисты необходимо обратиться к хирургу и удалить образование, пока оно маленькое, и это можно сделать без большого разреза с минимальными косметическими дефектами.
Всевозможные народные средства против атеромы не помогут избавиться от кисты, однако могут замедлить ее рост. Поэтому при невозможности удалить атерому в течение близлежащего промежутка времени, можно воспользоваться различными народными методами лечения, чтобы не допустить выраженного увеличения ее размеров.

Кроме того, при выполнении операции скальпелем на месте атеромы практически всегда остается заметный рубец, который можно удалить только лазерной шлифовкой. Именно шрам и дискомфортные ощущения после операции являются причинами отрицательных отзывов. Люди, которые отнеслись к шраму и послеоперационному дискомфорту, как к неизбежному, но вполне переносимому неудобству, оставляли положительный отзыв, поскольку манипуляция помогла избавиться от атеромы.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
Одной из наиболее часто встречающихся проблем и заболеваний кожного покрова является эпидермальная киста, второе название атерома. Сталкиваются с этим недугом люди разных возрастных категорий. Образование бывает единичным и множественным, а также может иметь несколько локализаций.
Атерома – кистозное образование, возникающее в результате закупорки сальных желез. Также это образование называют кожной кистой. Главная причина появления эпидермальной кисты, как доброкачественного новообразования на коже – это закупорка сальных протоков, а для вывода жира из кожи. Имеющиеся в коже поры и волосяные фолликулы также способны закуплиопориться кожным жиром в результате закрытого прохода.
Если возникли эпидермальные кисты, причины для их появления может быть множество. Иногда она возникает в результате механической травмы, порезе, ссадине, в результате которого повреждается верхний эпителий и происходит закупорка кожных протоков салом. Зачастую сальная киста встречается в подростковом возрасте, в период всплеска гормонов в организме, наблюдается генетическая и родственная предрасположенность к развитию кист сальных желез.
Эпидермальная киста – это кожное образование (киста) мягких тканей, имеющая округлую четко контурированную форму, возвышающаяся над кожей, при этом, кожа не меняет окраску, иногда, может приобрести красноватый оттенок. При пальпации себорейные кисты плотные, но эластичные, могут частично передвигаться под кожей при надавливании.
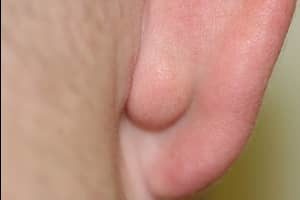
- в мочке уха шарик достигающий более 2 см в диаметре, может часто воспаляться и гноиться, краснеть, болеть;
- на голове (волосяной части головы) наиболее часто встречающаяся атерома, как правило, не единичная. Особенность – появляются вновь после удаления;
- на лице, появляются на лбу, щеках, подбородке, канте губ (так называемые гранулы Фордайса), не достигают крупного размера, склонны к воспалению и подлежат удалению;
- на спине в основном локализация единична, зачастую располагается на плечах (плечевая атерома), достигает 10-15 см;
- атерома на веке может быть одна, либо в множественном количестве, размер до 1 см; воспаляются редко, но из-за высокого риска нагноения и инфицирования глаз, требует скорейшего удаления;
- в молочной железе — редко встречается; может воспаляться и гноиться с риском попадания внутрь кожи, рекомендовано удалять;
- киста на шее часто встречается поодиночная, достигает крупных размеров, воспаляется редко, однако, имеет косметический недостаток;
- в паху;
- под мышками могут возникать себорейные кисты.
Кисты сальных желез могут быть в объеме от 0,5 до 15 см, учитывая принцип их образования, подкожное сало не имеет выхода, поэтому, постепенно, опухоль начинает увеличиваться в размерах.
Образуются поодинично, возможна локализация нескольких образований на одном участке. Как правило, себорейные кисты, не опасны, по своей структуре и содержанию они редко перерождаются в злокачественные образования, даже при достижении максимального размера. Опасность может представлять процесс, когда атерома воспалилась, что может привести к нагноению, отеку, абсцессу, свищу. Такие явления называют инфицированной атеромой.
Эпидермальная киста может образоваться в виду определенных обстоятельств, которые подразделяться на две основные категории.
Первая связана с процессами в организме:
- забиты протоки подкожным салом и частицами эпителия;
- жизнеспособные клетки попадают глубоко в эпителий, где продолжают развиваться;
- нарушение обмена веществ;
- изменение гормонального фона;
- возрастные изменения;
- внутрикожный воспалительный процесс волосяной луковицы;
- склонность кожи к угрям, сыпи;
- травмирование эпидермиса при выдавливании прыщей;
- неправильно подобранные и употребляемые в избытке косметические средства;
- отсутствие правил гигиены.
Вторая категория причин относится к механическим. В случае образования эпидермальной, кисты причина может быть также в полученных механических травмах (защемление, порез), в результате которых часть жизнеспособных клеток попадает внутрь, продолжая развиваться, образуют кисту. Предлагаем к просмотру информационное видео о кожной кисте:
Эпидермальная киста имеет несколько видов. В зависимости от причин образования, места локализации, проявлению и осложнениям. Кисты сальных желез могут быть истинными и ложными.
- Истинная атерома или киста появляется в результате воздействия придатков эпидермиса. Образуется в основном у женщин в волосистой части головы. Отличается крайне замедленным ростом.
- Ложная, себорейная киста, формируется из сгустков сала создающего пробку для выхода подкожного жира. Такое образование кожи возможно в любой части тела. Характерна для обоих полов.
- Киста Молля характеризуется нарушением функционирования потовой железы глаз. Представляет собой пузырьки с желтой жидкость, со временем пропадающие, но рецидивирующие с новой силой. Могут зудеть и доставлять неудобство, глаза слезятся, трудно воспринимать свет, начинают гноиться и покрываться корочкой.
- Кистозная гигрома – киста, образующаяся в суставах, при пальпации может быть мягкой или плотной. Подвержены лица любого возраста. Кистозная гигрома может образовываться у плода во время беременности. Формированию патологии способствует: повреждения конечностей, порыв или растяжение связок, генетическая предрасположенность, физические нагрузки, изменение суставной жидкости.
Существуют отличия эпидермальной кисты от аналогичных болезней. Опухоли кисты дермоидные – образования в месте сращения эмбрионального зачатка. Липома располагается глубоко в эпидермисе, не имеет свойства гноиться, при прощупывании определяется как образование с дольчатой формой.
Наиболее частым процессом является инфицирование атеромы. Состояния, при котором триходермальная киста заражена бактериями, в результате, ткань воспаляется, краснеет и начинает загнаиваться. Наиболее оптимальным является прорыв гноя и его выход наружу, если сделать правильную дезинфекцию, воспаление будет остановлено. Отягощающим будет вариант, при котором гной пройдет внутрь дермального образования, что приведет к сепсису, абсцессу. Воспаление такого рода будет требовать длительного медикаментозного лечения, в основном антибиотиками.
| Кисты из придатков кожи | Дизонтогенетические кисты | Прочие кисты |
|---|---|---|
|
|
|
Для просмотра таблицы — перемещать влево и вправо. ↔
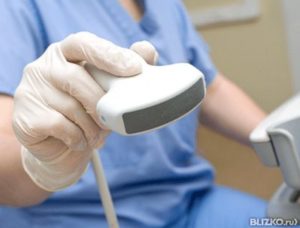
- визуального осмотра;
- осуществление УЗИ, которое позволит рассмотреть очертания и размеры образования;
- МРТ дает возможность рассмотреть образование в самых труднодоступных чертах;
- биопсия, гистология, анализ тканей образования после ее хирургического удаления.
Что делать, если диагноз и наличие образования подтвердилось и как вылечить кожную кисту. Если себорейные кисты или киста не причиняют дискомфорта, не беспокоят, трогать их стоит, можно использовать рассасывающие мази: Ихтиоловая, мазь Вишневского, бальзам Витаон, березовый деготь.
Когда образование начинает себя проявлять, создает угрозу фактически либо потенциально, необходимо лечение. Как же вылечить атерому? Здесь применяется метод удаления доброкачественных образований на коже.
Воспаленную кисту удалять нельзя, поскольку часть клеток образования может остаться в эпидермисе. Поэтому, изначально проводится лечение противовоспалительными средствами, а потом образование удаляется.
Методика лечения может осуществляться в нескольких направлениях:
- лазерная коагуляция: с оболочкой для образований до 20 мм, независимо от воспаления;
- лазерное выпаривание капсулы атеромы – для образований более 20 мм;
- фотокоагуляция – удаление лазером луча, для атером не более 5 мм, даже нагноившихся. Не оставляет рубцов, выздоровление наступает через несколько недель;
- метод хирургического удаление атеромы.
Возможно удаление лазером в случае, когда атерома не крупного размера и состояние не запущено. После вскрытия, образование правильно удаляют, рану дезинфицируют. Не оставляет следов. После удаления атеромы каждый день проводят перевязку раны.
Радиоволновое удаление доброкачественных образований – не оставит рубца, обезопасит полностью от рецидива, через несколько суток наступает выздоровление, отсутствие шрамов.
Возможная госпитализация пациента в случае загноения атеромы или ее особо крупного размера. Что делать, если остался крупный видимый рубец – в последствии, потребуется пластическая хирургия с целью устранения.
Важно! Самостоятельное удаление, выдавливание атеромы категорически запрещено, такие действия могут усугубить ситуацию, привести к образованию нагноения, рубцов и перерождения в злокачественную опухоль.

О том, как лечить эпидермоидную кисту читайте в этой статье.
источник
Киста молочной железы представляет полость, окружённую капсулой и заполненную жидкостью. Патология является проявлением фиброзно-кистозной мастопатии. Более всего э заболеванию подвержены женщины в возрасте 35-55 лет, особенно нерожавшие. Маммологи Юсуповской больницы проводят раннюю диагностику кистозных образований молочной железы с помощью новейшей аппаратуры ведущих европейских и американских производителей.
Врачи индивидуально подходят к выбору метода лечения пациенток. При наличии маленькой кисты в молочной железе без признаков злокачественности и внутрипротоковых папиллом проводят консервативную терапию. В случае выявления множественных многокамерных кист в молочных железах, разрастания атипичного эпителия и наличия атипичных клеток хирурги проводят операцию под названием «секторальная резекция», в ходе которой удаляется новообразование с обязательным гистологическим исследованием извлеченного материала.
В Юсуповской больнице удаление кисты молочной железы хирурги-маммологи, прошедшие стажировку в известных центрах маммологии, проводят при помощи максимально щадящих и органосохраняющих методик. При выполнении всех видов оперативных вмешательств хирурги заботятся о косметическом результате, добиваясь незаметных послеоперационных швов.
Различают следующие виды кист молочной железы:
- По форме – овальные, округлые, неправильной формы;
- По величине – мелкие, средних размеров и крупные;
- По количеству – единичные или множественные;
- По количеству камер – однокамерные или многокамерные;
- По наличию признаков воспаления – кисты с воспалением или без него.
Типичные кисты имеют гладкие внутренние стенки, а атипичные – разрастания на стенках. Существует атипичная, фиброзная, протоковая, солитарная, многокамерная киста молочных желез. Если сложная киста молочной железы содержит точечные тканевые включения, врачи проводят углублённую диагностику.
Атипичная киста молочной железы представляет собой скопление жидкости в полости, которая образовалась при расширении протока железы. Она округлой или овальной формы, может быть разного размера, имеет фиброзную капсулу. Атипичная киста – это доброкачественное новообразование с разрастаниями, которые выступают внутрь полости.
- Атипичная киста образуется по следующим причинам:
- Длительное время существования кистозного образования;
- Часто рецидивирующие кисты молочной железы:
- Воспалительные процессы, которые протекают в кисте;
- Присутствие папилломатозных образований в кистозной полости.
Если полость атипичной кисты небольшого размера, она не составляет проблему для пациентки и длительное время ничем не выдает своего присутствия. После увеличения полости появляются первые признаки патологии – тянущая боль в молочных железах, которая усиливается во время месячных. Если новообразование крупное, на груди видны характерные бугорки. Их можно легко прощупать пальцами. Большая киста в молочной железе деформирует женскую грудь.
Фиброзная киста молочной железы занимает центральное место в маммологии и является фоновым заболеванием при развитии рака груди. Различают непролиферативную и пролиферативную формы фиброзной кисты. Фиброзные кисты молочных желез развиваются под воздействием следующих провоцирующих факторов:
- Гормонального дисбаланса;
- Ослабления иммунитета;
- Нарушения работы внутренних органов (печени, щитовидной железы).
Заболевание проявляется характерными симптомами:
- Усилением боли накануне месячных;
- Наличие гроздевидных узловых уплотнений в молочной железе;
- Выделение жидкости из сосков.
Фиброзная киста с густым содержимым молочной железы преимущественно выслана папилломами.
Солитарная киста молочной железы – доброкачественная дисплазия, которая не перерождается в злокачественную опухоль. Новообразование имеет округлую форму и эластичную консистенцию. Представляет собой полость, заполненную жидкостью различного цвета и окружённую капсулой. Коричневая жидкость в кисте молочной железы может быть свидетельством атипии или микротравмы сосудов. Чем дольше существует киста, тем плотнее её капсула. Солитарная киста располагается в одной груди.
Различают следующие причины развития солитарной кисты:
- Отягощённая наследственность;
- Нейроэндокринные нарушения;
- Множественные аборты;
- Возраст после 35 лет;
- Избыточный вес;
- Поздние роды.
Причиной заболевания могут быть стрессы, нервное перенапряжение, раннее половое созревание, полный отказ от грудного вскармливания маститы и травмы молочной железы.
Солитарная киста проявляется тянущими, давящими или ноющими болями в молочной железе, которые усиливаются во второй фазе менструального цикла. Боль может отдавать в лопатку, шею или плечо. По окончании менструации боли прекращаются. Солитарную кисту большого размера женщина может определить самостоятельно при пальпации.
Протоковые кисты молочный желез развиваются в любом возрасте, но чаще всего выявляются после 48 лет. Данное заболевание диагностируется в 1% случаев среди всех новообразований груди. Протоковая киста представляет собой небольшие наросты внутри молочной железы. Это доброкачественная опухоль, которая является предраковым состоянием. Риск развития на её фоне злокачественной опухоли молочной железы высок.
Протоковые кисты развиваются под воздействием следующих провоцирующих факторов:
- Гормональных нарушений;
- Дисфункции яичников;
- Абортов;
- Воспаления придатков матки;
- Ожирения;
- Сахарного диабета и других эндокринных заболеваний.
Клинически, данная патология проявляется выделениями из сосков прозрачной, бурой, кровянистой или зеленоватой жидкости. Протоковую кисту можно прощупать, если она присутствует в области млечных протоков. Она пальпируется в виде плотного безболезненного образования. Заболевание обнаруживается чаще всего случайно, при профилактическом осмотре.
Многокамерная киста развивается при неправильном образе жизни, злоупотреблении спиртными напитками, употреблении никотина и наркотиков, неправильном питании. Причиной заболевания может быть неправильное питание, нарушение обмена веществ, стрессы, переживания, гормональные сбои. Сначала развивается одна кистозная полость, затем зарождаются новые, после чего они сливаются. Так формируется многокамерная киста.
Многокамерная киста молочных желез является опасным заболеванием, которое способно перейти в злокачественную опухоль. При ощупывании кисты напоминают мягкие воздушные шарики, но иногда бывают и твёрдыми. Могут быть круглыми, овальными или неправильной формы.
Маммологи Юсуповской больницы устанавливают диагноз «киста молочной железы» на основании клинического, инструментального и лабораторного обследования пациенток. После уточнения жалоб, сбора анамнеза, врач назначает следующее обследование:
- Маммографию (рентгенографию молочной железы), которая позволяет установить наличие, размеры, форму и количество кист;
- УЗИ (ультразвуковое исследование) – помогает детально изучить патологию;
- Компьютерную и магнитно-резонансную томографию;
- Радиотермометрию;
- Тонкоигольную аспирационную биопсию под контролем датчика узи;
- Пневмокистографию;
- Цитологическое исследование.
Наличие собственной клинико-диагностической лаборатории позволяет маммологам Юсуповской больницы оперативно получать результаты анализов, в том числе после исследования крови на онкологические маркеры и гормоны. Сложные исследования можно выполнить в клиниках-партнёрах.
При ультразвуковом исследовании кисты молочной железы выглядят как округлые образования с чёткими контурами, которые имеют совершенно чёрный цвет (в медицине это явление называется – анэхогенные). Кровоток в кистах при допплеровском исследовании не регистрируется. Размер выявляемых кист может колебаться от нескольких миллиметров до нескольких сантиметров. Нередко сонологи выявляют множественные кисты молочных желез, а также сложные кисты, сообщающиеся между собой. Сосудистый локус в молочной железе в сложной кисте выявляют при использовании режима цветового допплеровского картирования. Точечные тканевые включения на УЗИ свидетельствуют о наличии кисты молочной железы. Если в кисте молочной железы обнаружили сгусток, выясняют причину его появления.
Компьютерная томография молочных желез назначается как дополнительный метод обследования при подозрении на злокачественный характер кисты. Магнитно-резонансная томография молочных желез не позволяет провести чёткую дифференцировку между нормальной железой и кистой. МРТ всегда выполняют после традиционного лучевого обследования, полученные данные оценивают комплексно.
Цитологическое исследование проводят при наличии кровянистых или обильных серозных выделений из одного протока. Материалом для цитологии является биологический материал, который получают при пункции тонкой иглой, а также мазки-отпечатки с поверхностей или выделения из молочной железы.
Цитологическое исследование пунктата позволяет выявить злокачественный характер патологического процесса путём выявления клеток рака или диагностировать доброкачественные изменения, определяя наличие и степень пролиферации и дисплазии эпителиальных клеток железы. Точность цитологического исследования достигает 40-90%.
Определить природу кисты, установить, злокачественная это опухоль или доброкачественная, может только биопсия. Методы пункции молочной железы бывают неоперативными и оперативными.
Маммологи выполняют биопсию молочной железы в следующих случаях:
- Пациент или лечащий врач обнаружили уплотнение в молочной железе;
- На маммограмме или УЗИ выявлены подозрительные участки;
- В области соска появились корки, шелушение, язвочки или кровянистые выделения из груди.
Тонкоигольная аспирационная пункция молочной железы является наиболее простым способом получения материала для цитологического исследования в амбулаторных условиях, не требует анестезии. Врачи используют обычный шприц для инъекций объёмом 20 мл 3 . При проведении пункции кисты иглу вводят в полость и выполняют аспирацию содержимого кисты. Во время процедуры врач избегает лишних движений иглой, чтобы не травмировать стенку кисты. При кровянистом характере содержимого проводится цитология кисты молочной железы и выполняется пневмоцистография.
При наличии кист молочной железы тонкоигольная аспирация является не только диагностическим, но и лечебным мероприятием. После аспирации содержимого полость кисты заполняют озоново-кислородной смесью, после чего стенки образования «слипаются» и полость запустевает.
Тонкоигольная аспирационная биопсия представляет собой быструю и малоинвазивную диагностическую процедуру, которая позволяет выявить отличие фиброаденомы от кисты молочной железы. В зависимости от результатов цитологического исследования маммологи Юсуповской больницы в каждом конкретном случае индивидуально решают вопрос о тактике лечения.
Стереотаксическая игольчатая биопсия предназначена для высокоточного направления иглы в область предполагаемого поражения с помощью рентгеновской маммографии или УЗИ. Процедуру применяют в тех случаях, когда кистозное образование невозможно прощупать и оно расположено глубоко в тканях.
Использование специальной иглы позволяет получить необходимого количество ткани для гистологического заключения характера патологического процесса, включая отличие инвазивных опухолей от рака in situ, наличие рецепторов эстрогена, прогестерона в новообразованиях, степени дифференцировки опухоли. Этот метод выполняют в поликлинике под местным обезболиванием. При опухолях, которые не пальпируются, наличии микрокальцинатов, иглу проводят под контролем УЗИ или маммографии (стереотаксическая биопсия). В случае биопсии участка ткани с микрокальцинатами, выполняют снимок полученных участков ткани для подтверждения наличия в них микрокальцинатов.
Для выполнения биопсии молочной железы применяют биопсийный пистолет и одноразовые иглы-автоматы. Данная игла состоит из двух частей, ножа и специальной трубки. Пистолет с большой скоростью выстреливает нож, который «вырезает» тонкий столбик ткани. Процедура позволяет получить не несколько клеток, а полноценную ткань образования.
Для определения различий между кистой и злокачественными новообразованиями молочной железы маммологи Юсуповской больницы выполняют биопсию под контролем визуализации. Это – игольчатая биопсия с использованием УЗИ и магнитно-резонансной томографии. Способ взятия материала на исследование такой же, как и при выполнении стереотаксической игольчатой биопсии. Основными отличиями между приведенными способами выполнения биопсии являются методы визуализации. В одном случае, это звук высокой частоты (УЗИ), в другом – 3-d реконструкция, которая создаётся изображениями молочной железы во многих плоскостях.
При необходимости дифференциальной диагностики кисты молочной железы со злокачественной опухолью выполняют инцизионную биопсию. Она заключается в иссечении небольшого кусочка ткани опухоли. Данный способ исследования похож на оперативное вмешательство. Инцизионная биопсия проводится в случае, когда результаты аспирационной биопсии недостаточно достоверны. Эксцизионная биопсия представляет собой мини-операцию, во время которой хирург иссекает часть или всю опухоль. При больших размерах новообразования удаляется лишь его часть.
Чем отличается киста от опухоли молочной железы? Киста – это доброкачественное новообразование, окружённое капсулой и заполненное жидкостью. Киста при прощупывании имеет мягкоэластичную консистенцию, гладкую поверхность, не сращена с окружающей тканью. Кожа над кистозным образованием не изменена.
Фиброаденома также относится к доброкачественным новообразованиям. Она не сращена с окружающими тканями и кожей, растёт медленно. Не даёт метастазов, после удаления не рецидивирует.
Злокачественная опухоль молочной железы имеет плотную консистенцию, бугристую поверхность. Новообразование сращено с окружающими тканями, неподвижно. Кожа над злокачественной опухолью молочной железы напоминает лимонную корку. Если злокачественное новообразование расположено под ареолой, сосок будет втянут вглубь груди. При наличии метастазов первыми поражаются лимфатические узлы.
Лечение кисты молочной железы основано на ликвидации гормонального дисбаланса, который является причиной развития заболевания. Маленькая киста в молочной железе не требуют выполнения оперативного вмешательства. Консервативное лечение заключается в проведении тонкоигольной пункции под контролем УЗИ, откачивании содержащейся в капсуле жидкости и введении веществ, которые способствуют облитерации новообразования. После лечения пациентка регулярно наблюдается у маммолога. Консервативные методы лечения эффективны только при наличии однокамерных кист без признаков злокачественности и внутрипротоковых папиллом.
Если после аспирации кисты и введения озона все равно происходят рецидивы, но при этом атипичные клетки в пунктате не выявляются, такое образование удаляют с помощью вакуумной аспирации.
При наличии показаний хирурги выполняют секторальную резекцию молочной железы. Во время оперативного вмешательства могут быть разрушены протоки молочной железы. Это в дальнейшем отрицательно сказывается на кормлении грудью. Маммологи отдают предпочтение эндоскопическому удалению кисты. После операции минимально травмируются ткани груди, остаются маленькие, практически незаметные надрезы, быстро заживают послеоперационные раны. Чтобы записаться на приём к маммологу, звоните в контакт центр Юсуповской больницы.
источник