ЧТО ТАКОЕ МАММОГРАФИЯ?
Маммография – рентгеновский метод исследования молочных желез, основанный на способности различных типов живых тканей пропускать рентгеновские лучи в разной степени. При этом нормальные и патологически измененные ткани молочной железы дают разное изображение на рентгенограмме (в нашем случае она называется маммограммой), что позволяет врачу обнаружить различные заболевания.
Маммографическое исследование производится при помощи специального аппарата – маммографа. Пациентка помещает молочную железу на специальный столик под рентгеновскую трубку. После этого лаборант дает ток, трубка генерирует рентгеновские лучи, которые проходят через ткани и засвечивают рентгеновскую пленку, либо воздействуют на цифровые детекторы в более современных аппаратах. Затем изображение либо оцифровывается и выводится на экран компьютера, либо распечатывается в «аналоговом» виде на пленке. В дальнейшем эти изображения анализирует врач-рентгенолог и выдает по ним заключение.
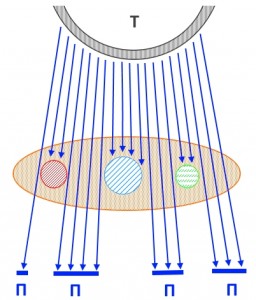
На рисунке – схема прохождения рентгеновских лучей через молочную железу (отмечена светло-коричневым цветом). Буквой Т отмечена рентгеновская трубка, П – участки пленки, подвергшиеся воздействию излучения. Таким образом, объемные образования (условно отмеченные кругами красного, синего и зеленого цветов) не пропускают (или пропускают в гораздо меньшей степени, чем жир) излучение, создавая эффект тени на рентгеновском снимке.
ЧТО ПОКАЗЫВАЕТ МАММОГРАФИЯ?
Молочная железа неоднородна по структуре, плотной соединительной ткани, жидкости и жировой ткани, а также включений кальция и металлов. Жировая ткань задерживает рентгеновские лучи в гораздо меньшей степени по сравнению с соединительной тканью, а жидкость (вода) непроницаема для рентгеновского излучения в еще большей степени. Кальцинаты непроницаемы для рентгеновского излучения практически на 100%. Таким образом, на маммограммах можно увидеть кисты, опухоли, кальцинаты в структуре молочной железы – говоря научным языком, оценить ее архитектонику.
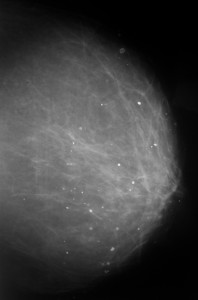
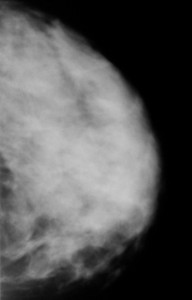
Пример маммограммы. Красной стрелкой отмечена тень неправильной формы (в виде «яйца», с ровными краями, четкими контурами, имеющая однородную структуру, плотная. Можно предположить, что данная тень обусловлена каким-либо жидкостным образованием – кистой. Однако нельзя полностью исключать также иное (мягкотканное, солидное) образование.
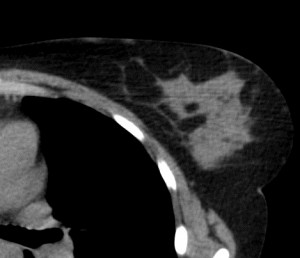
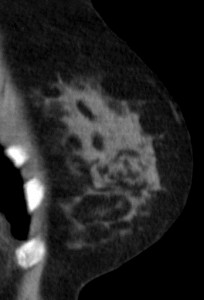
Для сравнения. На изображениях – КТ молочных желез. Посмотрите, насколько изображения отличаются от таковых на классических маммограммах.
КОГДА НУЖНО ДЕЛАТЬ МАММОГРАФИЮ?
Маммография может быть диагностической и выполняться с целью подтверждения уже установленного диагноза для оценки, например, размеров опухолевого узла, темпов его роста в сравнении с ранее выполненными снимками, а также профилактической – скрининговой. Профилактические исследования проводятся всем женщинам старше 40 лет, благодаря им возможно раннее выявление рака.
Диагностическую маммографию может порекомендовать врач УЗИ, гинеколог, хирург, онколог, маммолог – с целью уточнения природы изменений, выявленных им при мануальном исследовании, либо с помощью ультразвукового исследования. Маммограммы с диагностической целью делаются женщинам и мужчинам (!) независимо от возраста, главное – наличие объективных показаний, например, пальпируемого образования в молочной железе.
Профилактическую маммографию необходимо проходить всем женщинам, начиная с 40 лет, т. к. в этот период начинается изменение гормонального баланса, связанное с инволютивными процессами в яичниках. Кроме того, после 40 лет информативность рентгеновских снимков молочных желез гораздо выше, т. к. фиброзно-железистая ткань у женщин старшего возраста развита в меньшей степени, объемные образования не маскируются соединительной тканью, вследствие чего их лучше видно на рентгеновских изображениях.
Слева — маммография после 60 лет, справа — у молодой женщины. Сравните изображения молочных желез на рентгеновских снимках. Если слева преобладает жировая ткань, и железа «прозрачна» для рентгеновских лучей, хорошо видны множественные плотные включения – кальцинаты, то слева из-за преобладания фиброзно-железистой ткани не видно практически ничего – высок риск пропустить опухоль.
КАК ЧАСТО НУЖНО ДЕЛАТЬ МАММОГРАФИЮ?
Маммография с профилактической целью выполняется 1 раз в год. Если при этом выявлено какое-либо объемное образование в молочной железе, возникает необходимость оценки изменений размеров и структуры данного образования в динамике за определенный период времени – как правило, через 3, 4 или 6 месяцев. При этом врач-рентгенолог может порекомендовать повторный снимок через обозначенный выше срок – с целью убедиться, что образование не меняет свой размер, структуру и форму. При наличии изменений можно заподозрить злокачественную опухоль.
Для маммографии, выполняемой с диагностической целью, периодичности исследований не существует. Можно делать столько снимков, сколько необходимо для того, чтобы прийти к какому-либо однозначному мнению – консенсусу между рентгенологом и маммологом-клиницистом. На практике это означает, что выполняется 4 снимка в стандартных проекциях, а также при необходимости – снимки в дополнительных проекциях (прицельные).
НА КАКОЙ ДЕНЬ ДЕЛАЕТСЯ МАММОГРАФИЯ
Важным является вопрос, на какой день после месячных делать маммографию. По рекомендациям Международного общества маммологов это исследование лучше выполнять в начале менструального цикла до овуляции – на 5-15 день цикла. В это время создаются лучшие условия для визуализации изменений (железы не такие плотные, и все объемные образования визуализируются лучше).
КАК ДЕЛАЕТСЯ МАММОГРАФИЯ?
Маммографическое исследование выполняется в двух проекциях для каждой железы. Вначале выполняются снимки в прямой краниокаудальной проекции. При этом молочная железа помещается на столик аппарата и прижимается сверху специальным устройством. Степень давления может быть высокой – это причина множественных жалоб пациенток на болезненное исследование. Обычно при этом требуется находиться в положении стоя, но для ослабленных женщин предусмотрены специальные сиденья – они нужны для того, чтобы пациентка не получила травму при внезапной потере сознания во время исследования.
Затем лаборант выполняет рентгеновский снимок одной либо обеих желез и приступает к исследованию во второй стандартной – медиолатеральной косой проекции. При этом руку пациентке необходимо согнуть в локте и поднять кверху, обхватив шею. Это необходимо для того, чтобы мягкие ткани конечности не создавали дополнительных теней на изображении.
Иногда врач-рентгенолог назначает снимки в дополнительных проекциях, если видит на полученных изображениях сомнительные изменения. В некоторых случаях необходимо пальпаторное исследование железы и подмышечной области – с целью локализации выявленного на снимке образования, оценки степени увеличения и структуры лимфатических узлов в подмышечной области.
КАК ПОДГОТОВИТЬСЯ К МАММОГРАФИИ?
Для маммографии не требуется специальная подготовка. Необходимо подойти к назначенному времени к рентгеновскому кабинету, при себе иметь сменную обувь, направление, полотенце либо простыню. После приглашения в кабинет необходимо назвать свои паспортные данные лаборанту – для внесения в базу данных. Затем нужно снять верхнюю одежду, обнажив молочные железы, подойти к маммографу и выполнять все указания лаборанта. Разумеется, нужно соблюдать правила гигиены и приходить на исследование, предварительно помывшись – уважайте персонал рентгеновского кабинета.
ВРЕДНА ЛИ МАММОГРАФИЯ?
Маммография – исследование, связанное с облучением молочных желез. Так как объем тканей, подвергающихся облучению, невелик, общее воздействие на организм минимально. В среднем, доза, полученная при одном маммографическом исследовании, составляет 0,03-0,1 мЗв, что схоже с лучевой нагрузкой при флюорографии. Доза зависит от следующих моментов: тип аппарата (у пленочных аппаратов доза выше, у современных цифровых — ниже), объем облученных тканей (чем больше объем – тем выше доза). В целом, маммография относится к исследованиям, сопровождающимся низкой лучевой нагрузкой – в отличие от КТ и некоторых других рентгеновских методов диагностики. Поэтому ответ на вопрос, сколько раз можно делать маммографию, может быть только один — столько, сколько понадобится для точной постановки диагноза. При этом врач, назначающий исследование, должен по возможности стремиться избегать дополнительной лучевой нагрузки и, в случае аналогичной информативности, предпочесть другие, неионизирующие, методы диагностики (УЗИ, МРТ молочных желез).
ОПИСАНИЕ МАММОГРАФИИ И ШКАЛА Bi-RADS
Сегодня при оценке молочных желез применяется классификация – шкала Bi-RADS. Что означает Bi-RADS? Согласно этой шкале, врач-рентгенолог при описании рентгенограмм выставляет определенную категорию изменений.
Если никаких патологических изменений не выявлено, рентгенолог пишет в заключении: Bi-RADS 1. Это означает норму.
Также могут быть выявлены изменения, не относящиеся к абсолютной норме, но допустимые, например, большие единичные кальцинаты, обызвествления стенок сосудов, распространенный фиброз, локальные участки фиброза, возрастная инволюция желез и преобладание в структуре железы жировой ткани. В таком случае рентгенолог может написать Bi-RADS 2. Это означает, что здесь также не о чем беспокоиться.
Так выглядят молочные железы пожилой женщины в норме. На изображении представлена медиолатеральная косая проекция – одна из стандартных. Желтыми стрелками отмечены тени грудных мышц. Обратите внимание, что преобладающая ткань – жировая, видны также множественные включения соединительной ткани в виде «тяжей». Железистой ткани практически не видно. Это является вариантом нормы для женщин старше 45 лет, находящихся в менопаузе и не принимающих гормональные средства.
Если выявлены какие-либо подозрительные изменения, которые врач не может считать стопроцентно доброкачественными, врач сделает заключение о категории Bi-RADS 3 , и порекомендует УЗИ, консультацию другого специалиста (маммолога, онколога, хирурга) либо повторную маммографию через 3-6 месяцев. Например, отличить простую кисту от фиброаденомы либо от раковой опухоли можно, но иногда это затруднительно. В этом случае результат маммографии считается сомнительным.
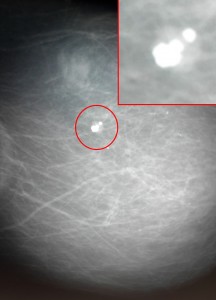
Фиброаденома на маммографии, требующая динамического наблюдения. Видно объемное образование в молочной железе, имеющее неоднородную структуру за счет включения кальция (молочно-белого цвета). Обычно так выглядят организованные фиброаденомы, и у врача-рентгенолога велик соблазн сделать уверенное заключение о доброкачественных изменениях. Однако, это неправильно. При выявлении подобных образований необходимо выставлять категорию Bi-RADS 3 и назначать дополнительно УЗИ либо контроль через 6 месяцев. Это поможет отличить фиброаденому от рака.
Если рентгенолог склоняется к мнению, что выявленные им изменения, скорее всего, обусловлены раком, он выставляет категорию Bi-RADS 4. Это означает, что, скорее всего, речь идет о злокачественной опухоли – чтобы точно удостовериться в ее природе, врач должен назначить биопсию и гистологическое исследование.
Если в заключении написано Bi-RADS 5 , это неблагоприятный результат – врач не сомневается в том, что выявленное им образование действительно злокачественная опухоль. После исследования необходимо решать вопрос о верификации опухоли и о способах лечения.
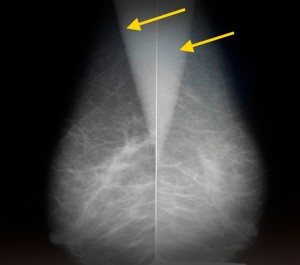
На маммограммах выявлено злокачественное новообразование в левой молочной железе. Оно имеет большие размеры – не менее 2 см в поперечнике, неправильную форму, «лучистые» края за счет опухолевого лимфангиита. Кроме образования, отмеченного красной стрелкой, имеет место еще один важный признак злокачественности – втяжение соска (синяя стрелка). В данном случае пациентке нужна биопсия для верификации опухоли, КТ грудной клетки с целью выявления метастазов в легкие и прорастания опухоли в грудную стенку, при их отсутствии – оперативное лечение (мастэктомия) с последующей химиотерапией, лучевой терапией.
Категория Bi-RADS 6 означает, что заболевание уже идентифицировано ранее, а пациентка обратилась с целью контроля.
Если в заключении написано Bi-RADS 0 , это означает, что данных недостаточно, чтобы определиться с заключением. Необходимо предоставить архив изображений либо выполнить исследование повторно.
Стандарт Bi-RADS на сегодняшний день является основным в мире. В России также все большее число маммологов переходит на классификацию Bi-RADS.
Если Вам выдали заключение по маммографии без указания категории по Bi-RADS, вы всегда можете получить Второе мнение по снимкам и получить квалифицированное описание по современным стандартам.
Результат может быть получен через несколько минут после исследования, а может – через несколько суток. Все зависит от загруженности врача. В то же время прослеживается следующая тенденция: в частных клиниках результат готовится быстрее.
При этом нужно понимать, что чем больше времени у врача на подготовку результата, тем более тщательный анализ маммограмм он может провести. Соответственно, и риск сделать ошибку становится меньше.
ВТОРОЕ МНЕНИЕ ПО МАММОГРАФИИ
Сегодня все чаще применяются консультации по системе Второго мнения (second opinion) — пересмотр результатов маммографии в специализированных центрах. Такая расшифровка маммографии является экспертной, ведь проводящий ее рентгенолог имеет большой опыт в диагностике рака молочной железы. Это бывает полезно при сомнительных или противоречивых результатах исследования. Встречаются случаи, когда сам пациент сомневается в выводах врача и хочет перепроверить заключение.
В России существует Национальная телерадиологическая сеть (НТРС) — служба консультаций рентгенологов, куда стекаются все спорные случаи из клиник разных городов России. Любой человек, прошедший маммографию, может перепроверить ее результаты, отправив снимки с диска для описания через сайт НТРС. Консультация осуществляется обычно в течение суток. По истечении этого времени пациент получает на почту официальное заключение с подписью врача.
Василий Вишняков, врач-радиолог
источник
- Введение
- Стандартный протокол и анкетирование
- Лексикон при описании маммографии, УЗИ и МРТ молочных желез.
- Категории Birads
- Лексикон на ММГ, УЗИ, МРТ
- Маммография
- Лексикон при описании маммографии
- Образование
- Нарушение архитектоники
- Асимметрия
- Кальцификация
- Дополнительные признаки
- Специальные кейсы
- УЗИ
- Лексикон при описании УЗИ
- Лексикон при описании МРТ молочных желез
- Birads и МРТ
- Случаи
- Birads 0
- Birads 1
- Birads 2
- Birads 3
- Birads 4
- Birads 5
- Birads 6
- Локализация
- Измерение размеров
- Написание заключения
- Примеры
Рак молочной железы (РМЖ) занимает второе место в структуре онкологической заболеваемости и первое – в структуре онкологической смертности женского населения. Диагностика РМЖ традиционно основана на трех китах – клинический осмотр, маммография (МГ) и ультразвуковое исследование (УЗИ) молочной железы (МЖ).
Для правильной трактовки результатов маммограмм необходимо наличие следующей информации:
- результатов клинического обследования гинеколога с осмотром молочных желез (выявление изменений кожи и сосков, пальпируемых образований, лимфоаденопатии), уточнение данных анамнеза, гормонального статуса;
- заполненной пациенткой анкеты скриннинговой ММГ.
Результат скриннинговой маммографии должен быть оформлен в виде стандартизированного протокола. Для исключения пропусков патологии и неправильной интерпретации при расшифровке ММГ целесообразно применять независимую расшифровку снимков двумя врачами (предпочтительно) или повторную (одним врачом через день) с обязательным учетом и сопоставлением результатов предыдущего обследования.
Протокол описания маммограмм должен включать:
- Показания к исследованию (скриннинговое, диагностическое);
- Оценка типа структуры молочной железы (МЖ);
- Оценка кожи, сосков, характера изменений структурных элементов, протоков, лимфоузлов. Описание выявленной патологии: очаговых изменений, кальцинатов, измененных лимфатических узлов;
- Сравнение с предыдущими ММГ;
- Заключение с определением категории BI-RADS;
- Рекомендации в отношении дополнительных исследований, консультаций специалистов, сроков следующего обследования.
Для написания заключения используется система BI-RADS (Breast Imaging Reporting and Data System), и переводе на русский язык — это система интерпретации и протоколирования визуализации молочной железы.
Таблица №1 — категории оценки BI-RADS и соответствующие им рекомендации.
Лексикон или терминология BIRADS
Перед тем как ознакомится с классификацией основанной на наличии патологических признаков, надо освоить самое главное: правильную терминологию понятную как радиологам, так и клиницистам. Такая терминология должна быть стандартизированной, не терпящей двоякого толкования. Это и есть основная задача системы BIRADS. Протоколы описания маммографии/УЗИ/МРТ молочных желёз должны быть изложены структурно, по чёткому стандарту и подчинятся определённым критериям описания, по которым и будет выносится заключение и высказываться рекомендации.
Тип строения железы
А. Преобладает жировая ткань.
B. Рассеянные участки фиброзной и железистой ткани.
C. Железа неоднородной плотности с недифференцированными включениями.
D. Железа крайне высокой плотности, на фоне чего затруднена визуализация изменений.
Образование (англ. mass)
- Овальная (включая дольчатую)
- -округлая (round)
- -овальная (oval)
- -иррегулярная (неправильная — irregular).
Контур или края:
- хорошо определяемые (чёткие, ровные)
- нечёткие, частично перекрытые окружающими тканями
- микролобулярные (ровные, с небольшими втяжениями по контуру)
- плохо определяемые, неопределимые (образование более похоже на инфильтрацию)
- спикулы
Плотность образования (плотность образования описывается в сравнении с окружающей тканью железы):
- жировой плотности
- гиподенсое образование или низкой плотности, но не плотности жира
- изоденсное образование, плотность образования соответствует плотности окружающих фибро-гландулярных тканей железы
- гиперденсное, плотность образования превышает плотность окружающих тканей железы
Кальцификаты
Типично доброкачественные:
- кожные кальцинаты (для подтверждения кальцинатов кожи необходимы дополнительные снимки для выведения их на контур).
- сосудистые кальцинаты — в виде параллельных линий.
- кальцинаты по типу «попкорна» (более 2-3 мм в диаметре) — инволютивные кальцинированные фиброаденомы;
- крупные палочковидные кальцинаты (более 1мм в диаметре), в виде сплошных или прерывистых тяжей.
- круглые кальцинаты могут быть разного размера.
- кольцевидные или по типу «яичной скорлупы» (жировые кисты, участки жирового некроза, кальцификация секрета в протоках);
- дистрофические кальцинаты в месте травматического повреждения или после облучения.
- «молочко кальция» — это осаждение кальция в кистах.
- кальцинаты швов.
Кальцинаты, подозрительные на наличие злокачественного процесса:
- мелкие аморфные (бесформенные с размытыми краями) гетерогенные кальцинаты.
- крупные неоднородные кальцинаты, имеющие неправильную форму, склонные к слиянию, крупнее 5 мм в диаметре.
- полиморфные или гетерогенные кальцинаты (различной формы и размера), чаще менее 0,5 мм в диаметре);
- «протоковые» — мелкие линейные или ветвящиеся кальцинаты
- микрокальцинаты (0,05-0,1 мм в диаметре).
Описание распределения кальцинатов при ММГ:
- 1. Диффузное — рассеянное по всей МЖ.
- 2. Региональное распределение – на большом участке МЖ (более 2 кубических сантиметров, не являющемся зоной ветвления одного протока.
- 3. Сгруппированные кальцинаты (не менее 5 на площади до 1 кубического сантиметра).
- 4. Линейное распределение — в виде дорожки или линии с разветвлением.
- 5. Сегментарное распределение — в пределах одного или нескольких протоков.
Нарушение архитектоники
- Общая ассиметрия
- Глобальная асимметрия
- Очаговая или фокальная асимметрия
- Развивающаяся асимметрия
Интрамаммарный лимфатический узел
Образование кожи
Солитарно расширенный проток
Дополнительные признаки
- Втяжение кожи
- Втяжение соска
- Утолщение кожи
- Утолщение трабекул
- Подмышечная лимфоаденопатия
- Нарушение архитектоники
- Кальцификация
Локализация
- Расположение
- Квадрант и стрелка часов
- Глубина
- Расстояние от соска
Тип строения железы
- Гомогенная эхоструктура — жир
- Гомогенная структура — участки фиброзной и железистой ткани
- Гетерогенная эхоструктура
Образование (англ. mass)
- овальная (включая дольчатую)
- округлая (round)
- овальная (oval)
- иррегулярная (неправильная — irregular).
Контур или края:
- хорошо определяемые (чёткие, ровные)
- нечёткие, частично перекрытые окружающими тканями
- микролобулярные (ровные, с небольшими втяжениями по контуру)
- плохо определяемые, неопределимые (образование более похоже на инфильтрацию)
- спикулы
- анэхогенный
- гиперэхогенный
- кистозный или солидный компонент
- гипоэхогенный
- изоэхогенный
- гетерогенный
Кальцификаты
- Кальцификаты в образовании
- Кальцификаты вне образования
- Внутрипроточные кальцификаты
Дополнительные признаки
Нарушение архитектоники
Изменение кожи
Патологические изменения протока
Васкуляризация
- Отсутствует
- Внутренняя васкуляризация
- Васкуляризация по ободку
Специальные случаи
- Простая киста
- Множественные микрокисты
- Сложная киста
- Образование в или на коже
- Инородное тело, включая импланты
- Интрамаммарные лимфатические узлы
- Подмышечные лимфатические узлы
- Изменения сосудов Артериовенозные мальформации
Болезнь Мондора - Скопление жидкости после операции
- Жировой некроз
Количество железисто-фиброзной ткани
Железы практически полностью состоят:
- из жировой ткани
- отдельные участки железисто-фиброзной ткани
- гетерогенно плотные железы
- чрезвычайно плотные железы
Фоновое контрастное усиление паренхимы
Степень:
Симметричность контрастного усиление
Очаг (англ. focus) — это точечное усиление, которое можно характеризовать
Образование (англ. mass) —
- Овальная (включая дольчатую)
- -округлая (round)
- -овальная (oval)
- иррегулярная (неправильная — irregular).
Контур или края:
- -хорошо определяемые (чёткие, ровные)
- -нечёткие, частично перекрытые окружающими тканями
- -микролобулярные (ровные, с небольшими втяжениями по контуру)
- -плохо определяемые, неопределимые (образование более похоже на инфильтрацию)
- -спикулы
Зона контрастирования (англ. non-mass enhancement) Распределение:
- очаговое
- линейное
- сегментарное
- регионарное
- мультирегионарное
- диффузное
Паттерн контрастного усиления:
- гомогенный
- гетерогенный
- сливной
- сгруппированные кольца
Интрамаммарный лимфоузел — это четко отграниченное, равномерно усиливающееся образование с жировыми воротами (обычно ≤ 1 см)
Кожные образования — это доброкачественные усиливающиеся структуры на коже
Неусиливающиеся структуры
- Высокая интенсивность сигнала от протоков на доконтрастных Т1- ВИ
- Киста
- Постоперационные скопления (гематома/серома)
- Посттерапевтическое утолщение кожи и трабекулярные утолщения
- Неусиливающееся образование
- Нарушение архитектоники
- Выпадение сигнала от инородных тел, клипс и т. п.
Дополнительные признаки
- Втяжение соска
- Инвазия соска
- Втяжение кожи
- Утолщение кожи
- Инвазия кожи (прямая инвазия,
воспалительный рак) - Подмышечная лимфаденопатия
- Инвазия грудных мышц
- Инвазия грудной стенки
- Нарушение архитектоники
Жиросодержащие структуры
Локализация поражения
Описание кинетической кривой медленное накопление
Начальная фаза:
- умеренное накопление
- быстрое накопление
Отсроченная фаза:
Категории оценки BI-RADS и соответствующие им рекомендации.
Категория 0 – требуется дополнительная визуализация
Категория 1 – нет изменений
Категория 2 – доброкачественные изменения
Категория 3 – вероятно, доброкачественные изменения
Повторное обследование через короткий интервал времени (6 мес)
Категория 4 – подозрение на рак
Мало подозрительные изменения
Крайне подозрительные изменения
Категория 5 – характерно для рака
Категория 6 – подтвержденный биопсией рак
Хирургическое лечение, если показано
Протокол описания маммограмм должен включать:
- 1. Показания к исследованию (скриннинговое, диагностическое);
- 2. Оценка типа структуры молочной железы (МЖ);
- 3. Оценка кожи, сосков, характера изменений структурных элементов, протоков, лимфоузлов. Описание выявленной патологии: очаговых изменений, кальцинатов, измененных лимфатических узлов;
- 4. Сравнение с предыдущими ММГ;
- 5. Заключение с определением категории BI-RADS;
- 6. Рекомендации в отношении дополнительных исследований, консультаций специалистов, сроков следующего обследования.
Расположение маммограмм на негатоскопе/экране монитора и при печати снимков должно быть в зеркальном отражении, симметрично с четкой маркировкой: ММГ в прямых проекциях – «П» и «Л» в наружных отделах, в косых проекциях – «ПК» и «ЛК» в верхних квадрантах .
Критерии качества маммограмм: правильная маркировка, четкая дифференциация всех структур железы. На краниокаудальной ММГ — выведение соска на контур по центру, максимальный захват всей железы до грудной мышцы. На косой ММГ — выведение соска на контур, визуализация грудной мышцы до перпендикуляра, опущенного из соска, угол между краем пленки, примыкающим к грудной стенке и грудной мышцей примерно 20 градусов. Отсутствие на снимках складок кожи.
Типы строения молочных желёз при ММГ:
Тип 1: Молочные железы с преимущественным жировым компонентом фиброзно-железистой ткани менее 25% объема МЖ.
Тип 2: Есть очаги фиброзно-железистой ткани, занимающие от 25 до 50% объема МЖ.
Тип 3: Фиброзно-железистая ткань занимает от 51 до 75% площади маммограммы, что может затруднить выявление небольших образований.
Тип4: Очень плотные молочные железы, процент фиброзно-железистой ткани более 75% объема МЖ, что значительно снижает чувствительность ММГ.
Тип5: Наличие имплантатов молочных желёз.
Ниже представлен пример.
Ниже также представлен пример, на котором наглядны представлены молочные железы, относящиеся к одному типу строения, но с разным содержанием железисто-фиброзной ткани в структуре.
Образование по данным маммографии
Образование — это объемная структура, выявляемая в 2-х проекциях (только в двух проекциях) и характеризующаяся формой, контурами (краями), плотностью образования и размером.
Ниже представлена гамартома, которая также известна фиброаденолипома
При определении патологического очага только на одной проекции, его нельзя назвать объёмным образованием, и в данном случае правомерно использовать термин «плотность» (density/abnormal density) с указанием её локализации. В таких случать необходимо либо доказать, что это образование, либо опровергнуть. В любом случае необходимо дополнительное дообследование (таргетные снимки с компрессией, УЗИ и т.д.).
- овальной (включая дольчатую)
- округлой (round)
- иррегулярной (неправильная — irregular).
Округлая и овальная формы более характерны для доброкачественных новообразований. Неправильная форма чаще встречается при злокачественных процессах. Дольчатая форма образования может при- сутствовать как при злокачественных, так и при доброкачественных процессах, отражая анатомические особенности роста опухоли.
Контуры (края):
- хорошо определяемыми (чёткие, ровные)
- нечёткими, частично перекрытые окружающими тканями
- микролобулярными (ровные, с небольшими втяжениями по контуру)
- плохо определяемыми, неопределимыми (образование более похоже на инфильтрацию)
- спикулами
Капсула при округлых и овальных узловых образованиях в молочной железе четко дифференцируется при наличии жировой ткани в структуре уплотнения.
Наличие ободка просветления (полного или частичного) в большинстве случаев свидетельствует о доброкачественности процесса (за исключением быстро растущих узловых РМЖ). Ободок просветления лучше визуализируется на прицельных снимках с дозированной компрессией.
Четкость контура образования указывает в основном на доброкачественность процесса (исключая внутрикистозный РМЖ, саркому, медуллярную карциному и т. д.). Применение дополнительных методов обследования (УЗИ) позволяет дифференцировать различные объемные образования с четким контуром.
Нечеткость контура узлового образования связана с инфильтрацией окружающих тканей, усилением сосудистого рисунка.
В большинстве случаев нечеткость контура указывает на злокачественность процесса (особенно при спикулообразных тяжах), однако при выявлении «хвоста кометы» необходимы дополнительные исследования – сонография, так как нечеткость контура может встречаться при фиброаденомах, кистах, гематомах, РМЖ в кисте и т. д.
Ниже на представленном снимке визуализируется симптом хвоста кометы.
Размытость контура образования встречается при злокачественных опухолях молочной железы и воспалительных заболеваниях (абсцесс).
Из всех опухолевых и опухолевидных процессов только жировая ткань может выглядеть более прозрачной по сравнению с окружающим фоном молочной железы. Поэтому диагностика липом, жировых кист, галактоцеле и т. д. не представляет трудностей.
Высокое интенсивное затемнение на снимке вызывает любой патологический процесс продуктивного или экссудативного порядка (доброкачественная опухоль, киста, РМЖ, саркома и т. д.).
Затемнения неоднородной плотности обусловлены наличием жировых элементов в патологическом очаге и встречаются при фиброаденолипомах, листовидных опухолях, галактоцеле, гамартомах, увеличении лимфатических узлов.
Только анализ контура, состояния окружающих тканей, структуры образования не всегда позволяет дифференцировать различные процессы в молочной железе. Часто приходится прибегать к УЗ-исследованию. Именно в таких случаях необходимо пользоваться BI-RADS-категорией 0. Необходимость дополнительного исследования.
Большинство непальпируемых РМЖ выявляется как маленькие (менее 10 мм) звездчатые структуры. При выявлении тяжистых звездчатых изменений необходим тщательный анализ полученной информации. В первую очередь нужно убедиться, что данные изменения не являются суммацией теней различных структур ткани молочной железы. Для этого необходимо сделать дополнительные прицельные снимки и снимки с увеличением. При подтверждении изменений на дополнительных снимках следует анализ структуры звездчатого поражения. Возможно выявление двух вариантов: «черная звезда» – отсутствует плотный центр в центральной части, множественные овальные или округлые участки просветления, лучистые структуры имеют множество параллельных мелких линий (подобно метле), никогда не достигают кожи; «белая звезда» – плотная центральная часть, выраженные спикулы во всех направлениях, которые достигают кожи.
Выявление «белой звезды» крайне подозрительно на рак молочной железы и требует морфологической верификации. При обнаружении «черной звезды» необходимо выяснить наличие предварительных хирургических вмешательств и пункций в этой зоне молочной железы для проведения дифференциальной диагностики между посттравматическим жировым некрозом (фиброзом после хирургической операции) и РМЖ.
Плотность образования
Анализ плотности (соотношение степени рентгеновского ослабления сигнала зоны поражения относительно ослабления сигнала от равного объема железистой ткани молочной железы):
- жировой плотности
- гиподенсое образование или низкой плотности, но не плотности жира
- изоденсное образование, плотность образования соответствует плотности окружающих фибро-гландулярных тканей железы
- гиперденсное, плотность образования превышает плотность окружающих тканей железы
Нарушение архитектоники
- изменен нормальный ход стромальных элементов и структуры паренхимы
- фокальное втяжение или/и деформация
- имеется локальная звездчатость, отмечаемая в 2-х проекциях,
- образование не визуализируется.
Дифференциальный диагноз при нарушении архитектоники
- радиальные рубцовые изменения
- инвазивная протоковая карцинома
Нарушение архитектоники — это состояние также порой сопряжено в сочетании с развитием злокачественного объемного процесса (в том числе карциномы).
Классификация
Общая асимметрия — объем железистой ткани в одной МЖ значительно больше. При отсутствии нарушения архитектоники, злокачественных кальцинатов и пальпируемого образования — вариант нормального строения.
Фокальная или очаговая асимметрия — участок железистой ткани, определяемый в 2-х проекциях, без наличия определённых границ и который нельзя описать как образование (нет всех критериев определения объёмного образования). Может оказаться нормальным участком ткани МЖ, доброкачественной находкой (рубец после биопсии), так и признаком злокачественного процесса.
При глобальной асимметрии в патологический процесс вовлечено более, чем четверть молочной железы. Наиболее частые причины данной патологии — это вариант нормы, доброкачественной находкой (рубец после биопсии), псевдоангиоматозная гиперплазия.
Развивающаяся или нарастающая асимметрия. Данный термин используют при сравнении с предыдущими исследованиями, когда изменения ранее были менее выражены.
Ниже представлены маммограммы левой и правой молочной железы в двух проекциях, на которых визуализируется асимметричность, но по данным УЗИ признаков объемного образования не были выявлены.
Все выше перечисленные характерны для злокачественного образования.
На УЗИ были выявлены множественные мелкие образования, что соответствует в большей степени аденокарциноме. После ПЭТ/КТ был поставлен диффузная инфильтративная карцинома.
Дифференциальный диагноз: асимметрия или образование.
Все типы асимметрии имеют разные типы контуров или краев в отличии от образований также не имеют признаков объемного образования. Для асимметрии характерно унилатеральное расположение без зеркальной корреляции в противоположной железе и строение аналогичное области фиброзно-железистой ткани.
При асимметрии граница патологических изменений вогнутая, а структура неоднородная (гиперплотные области и включения жира). В то время, как при образованиях внешние границы — выпуклые, что касаемо структуры плотность в центре выше, чем на периферии.
При описании асимметрии термин плотность некорректно использовать так, как данный термин используют при описании объемных образований в сравнении с обычной железистой тканью.
Кальцификация
Доброкачественные кальцификаты:
- кожные кальцинаты
- сосудистые кальцинаты
- кальцинаты по типу «попкорна»
- крупные палочковидные кальцинаты
- круглые кальцинаты кольцевидные или по типу «яичной скорлупы»
- дистрофические кальцинаты
- «молочко кальция»
- кальцинаты швов или пунктатов.
- кальцинаты по типу «попкорна» (более 2-3 мм в диаметре) — инволютивные кальцинированные фиброаденомы;
- сосудистые кальцинаты — в виде параллельных линий. При только начинающемся процессе, кальцинаты могут располагаться только вдоль одной стенки, распределяясь по типу «дорожки». В этом случае нужно проследить ход сосуда, иначе они считаются подозрительными на злокачественные протоковые кальцинаты;
- крупные палочковидные кальцинаты (более 1мм в диаметре), в виде сплошных или прерывистых тяжей. Располагаются по ходу протоков, сходятся по направлению к соску. У женщин старше 60 лет образуются в расширенных протоках;
- круглые кальцинаты могут быть разного размера, они считаются доброкачественными, если расположены беспорядочно. При выявлении изолированных групп мелких кальцинатов следует убедиться в отсутствии динамики при сравнении с предыдущими ММГ;
- кожные кальцинаты (для подтверждения кальцинатов кожи необходимы дополнительные снимки для выведения их на контур);
- кольцевидные или по типу «яичной скорлупы» (жировые кисты, участки жирового некроза, кальцификация секрета в протоках);
- «молочко кальция» — это осаждение кальция в кистах. В прямой проекции их проявления не типичны — рыхлые, округлые, бесформенные. В косой проекции — полулунной формы с вогнутой поверхностью (подчеркивая стенки кист). Главный признак — отличие формы в зависимости от проекции;
- кальцинаты швов;
- дистрофические кальцинаты в месте травматического повреждения или после облучения. Характерна неправильная форма, размер более 0,5 мм в диаметре.
Злокачественные кальцинаты
- аморфные кальцинаты
- крупные неоднородные кальцинаты
- полиморфные кальцинаты
- «протоковые» мелкие линейные кальцинаты
- «протоковые» мелкие ветвящиеся кальцинаты
- мелкие аморфные (бесформенные с размытыми краями) гетерогенные кальцинаты. При диффузном, двухстороннем распространении — вероятнее доброкачественного характера. Сгруппированные, с сегментарным или линейным распределением — подозрение на злокачественный процесс;
- крупные неоднородные кальцинаты, имеющие неправильную форму, склонные к слиянию, крупнее 5 мм в диаметре. Могут быть признаком злокачественных образований или формирующихся дистрофических кальцинатов.
- полиморфные или гетерогенные кальцинаты (различной формы и размера), чаще менее 0,5 мм в диаметре);
- «протоковые» — мелкие линейные или ветвящиеся кальцинаты, длиной до 1 мм, в виде прерывающейся или пунктирной линии (заполнение раковыми клетками просвета протоков).
Описание распределения кальцинатов:
- 1.Диффузное — рассеянное по всей МЖ.
- 2.Региональное распределение – на большом участке МЖ (более 2 кубических сантиметров, не являющемся зоной ветвления одного протока.
- 3.Сгруппированные кальцинаты (не менее 5 на площади до 1 кубического сантиметра).
- 4.Линейное распределение — в виде дорожки или линии с разветвлением.
- 5.Сегментарное распределение — в пределах одного или нескольких протоков.
Ниже представлен пример кальцификации. Попробуйте описать патологическую кальцификацию, а затем продолжите чтение.
- Морфология: представлены неоднородные кальцификаты, а также плеоморфные кальцификаты.
- Распределение: часть кальцификатов распределены сгруппировано ( 2cm), но про данные кальцификаты нельзя сказать, что они имеют линейное или сегментарное распределение.
Мультифокальная дуктальная карцинома с участками инвазивной карциномы.
Описание локализации патологических признаков
источник
Рентгенологическое отделение научного медицинского центра Амстердама и госпиталя Рейнланд города Лейдердорп, Нидерланды.
Шкала Bi-RADS используется в Нидерландах с 2000 года с целью наиболее достоверного описания изменений в молочных железах, в том числе при опухолевой патологии. Внедрение шкалы Bi-RADS является частью национальной программы оценки качества медицинской диагностики.
Шкала Bi-RADS предназначена для стандартизации описаний маммографических исследований и устранения разночтений при выявлении отклонений от нормы, ее использование облегчает сбор статистических данных, позволяет осуществлять мониторинг результатов и оценивать качество диагностики. Для описания патологических изменений в повседневной практике используется специальный лексикон.
Полное и качественное заполнение протокола предполагает: указание оснований (показаний) для маммографии; краткое описание проведенных ранее скрининговых исследований; краткое описание истории болезни; если ранее проводилось УЗИ молочных желез, необходимо указать, с какой целью – как скрининговое исследование или для визуализации какой-либо патологии.
Далее следует оценить структуру молочной железы, указать тип строения (смотрите в тексте ниже).
Затем необходимо зафиксировать все выявленные изменения, используя при их описании стандартную терминологию (лексикон Bi-RADS). Любые находки, обнаруженные при исследовании, можно описать с помощью следующих терминов: объемное образование, асимметрия, нарушение архитектоники, кальцинаты (кальцификаты). Разумеется, любое изменение можно охарактеризовать с помощью нескольких терминов, например, объемное образование зачастую может сочетаться с утолщением кожи, втяжением соска, наличием кальцинатов в структуре и т. д. При этом важно соотнести выявленные находки с данными клинических исследований, особенностями анамнеза, УЗИ либо МРТ, сделав после комплексного изучения данных пациента обобщенный вывод (заключение).
Нужно оценить предыдущие исследования, если таковые имеют место, когда есть необходимость выявить какие-либо изменения в динамике или определить эффективность лечения.
В заключение необходимо вынести категорию согласно шкале Bi-RADS, которой соответствуют находки, выявленные при анализе изображений, используя градацию от 0 до 6 либо условные выражения, соответствующие определенной категории. Если были проведены оба исследования (и маммография, и УЗИ), итоговая категория Bi-RADS должна быть выставлена на основании наиболее выраженных изменений в обеих молочных железах (имеющих наиболее высокий риск малигнизации). После определения категории необходимо дать рекомендации по дальнейшей диагностике и действиям пациента.
Обо всех неожиданных находках необходимо оповещать лечащего врача, обсуждать их с ним. Устная информация, полученная от пациента или его врача, должна быть зафиксирована в отчете.
В следующей таблице сведены воедино все термины шкалы Bi-RADS, используемые при описании находок при маммографических и ультразвуковых исследованиях. В первой таблице подробно описаны термины, предназначенные для корректного описания строения молочных желез. Отдельно вынесены термины УЗИ, которые хотя и частично совпадают с маммографическими, имеют множество особенностей.
| Тип строения железы | ||
| Объемные образования | Форма | Округлая – овальная – неправильная |
| Края | Четко очерченные – неправильные – фестончатые – размытые – лучистые (спикулообразные) | |
| Плотность | Жировая – низкая – обычная – высокая | |
| Асимметрия | Фокальная – тотальная – нарастающая в динамике | |
| Нарушение архитектоники | Нарушенная структура ткани железы без признаков наличия объемных образований | |
| Кальцинаты | Морфология | Доброкачественные (обычные) — подозрительные (аморфные, крупные неоднородные, мелкие полиморфные, мелкие линейные, мелкие ветвящиеся |
| Локализация | Диффузные – регионарные – сгруппированные (кластер) – сегментарные | |
| Сопутствующие изменения | Втяжение кожи – втяжение соска – утолщение кожи – утолщение трабекул – подмышечная лимфаденопатия |
| Тип строения железы | ||
| Объемные образования | Форма | Округлая – овальная — неправильная |
| Края | Четко очерченные или нечетко очерченные: размытые, с углами, фестончатые, лучистые (спикулообразные) | |
| Ориентация | Параллельны – не параллельны | |
| Структура | Анэхогенная – гиперэхогенная – кистовидная – солидная гипоэхогенная – изоэхогенная – гетерогенная | |
| Особенности | Без особенностей – ультразвуковая тень – комбинированный паттерн | |
| Кальцинаты | Внутри образования – вне образования – внтурипротоковые | |
| Сопутствующие изменения | Нарушение архитектоники – изменения протоков – утолщение кожи – втяжение соска – отек – васкуляризация (отсутствует, присутствует внутри образования – присутствует по краю образования) — эластичность | |
| Особые случи (не требующие подробного описания) | Простая киста – скопление (кластер) микрокист – сложная киста – внутри- или накожное образование – инородные тела (в том числе импланты) – интрамаммарный лимфатический узел – артерио-венозная мальформация – болезнь Мондора (тромбоз поверхностных вен) – постоперационные изменения – жировой некроз |
В представленной ниже таблице показаны итоговые категории шкалы.
| Категория | Рекомендации | Вероятность злокачественности | |
| Необходимы дополнительные изображения либо данные предыдущего исследования | Повторить исследование либо изучить предыдущее (если есть) | Не определена | |
| 1 | Изменений не выявлено | Обычное скрининговое исследование | 0% |
| 2 | Доброкачественные изменения | Обычное скрининговое исследование | 0% |
| 3 | Вероятные доброкачественные изменения | Повторное исследование через короткий промежуток времени (до 6 месяцев) | 0-2% |
| 4 | Подозрительные изменения | Биопсия и гистологическое исследование | |
| 5 | Практически достоверные злокачественные изменения | Биопсия и гистологическое исследование | Выше 95% |
| 6 | Гистологически подтвержденная опухоль | Хирургическое лечение при соответствующих результатах тканевого исследования | Определена |
Согласно шкале Bi-RADS (2003 год) определение типа строения молочных желез основывалось на измерении общей плотности, в результате чего к первой категории было принято относить железы, в составе которых определялось менее 25% фиброзно-железистой ткани, ко второй категории – от 25 до 50%, к третьей – от 50 до 75%, к четвертой – более 75%.
В 2013 году были внесены некоторые изменения. Так, использование процентных соотношений не рекомендуется исходя из следующего соображения: гораздо важнее исключить вероятность того, что объемное образование будет замаскировано фиброзной тканью, чем использовать плотностные характеристики железы в качестве индикатора вероятности развития рака.
В 2013 году цифровые обозначения типов строения молочных желез были заменены на буквенные: a, b, c, d.
- a: преобладает жировая ткань, чувствительность метода (маммографии) высокая;
- b: определяются рассеянные участки фиброзно-железистой ткани высокой плотности. Термин «плотность» характеризует степень ослабления рентгеновского излучения при прохождении через железу;
- c: железы неоднородной плотности, небольшие объемные образования могут быть замаскированы плотной фиброзной тканью;
- d: железы очень плотные, чувствительность метода низкая.
Объемное образование – это трехмерный объект, для достоверной визуализации которого необходимы изображения, полученные как минимум в двух проекциях. Если вероятное «объемное образование» видимо только на изображении в одной проекции, следует использовать термин «асимметрия», пока не будет достоверно подтвержден его (образования) объем.
На плоскостных изображениях объемные образования могут иметь следующую форму: округлую, овальную (в том числе с несколькими окружностями меньшего радиуса по контуру), неправильную. Края образования могут быть: четко очерченными, размытыми, фестончатыми, лучистыми (спикулообразными). По плотностным характеристикам выделяют образования гиперденсивные (высокой плотности), изоденсивные железистой ткани (одинаковой плотности с ней), гиподенсивные (низкой плотности), а также образования изоденсивные жировой ткани.
На изображениях ниже представлены образования округлой, овальной и неправильной формы. Всегда необходимо быть уверенным в том, что образование, пальпируемое при ручном исследовании железы, и образование, видимое на снимке или при УЗИ – одно и то же. Их локализация и размеры должны совпадать – только при этом условии можно назначать биопсию.
Изображение. Множественные образования округлой формы с четкими краями (собственное наблюдение), косая проекция (OBL)
Краниокаудальная проекция (CC), собственное наблюдение
То же изображение с увеличением (собственное наблюдение)
На изображении: образование овальной формы, л/узел (собственное наблюдение)
На изображениях: образование неправильной формы в 2-х проекциях (собственное наблюдение)
Края образования могут быть: четкими (четко очерчеными), что в большей части случаев говорит о доброкачественном процессе; скрытыми, замаскированными (полностью либо частично) – например, когда край маскируется фиброзной тканью (в этом случае для визуализации полезно УЗИ); полицентрическими (что чаще всего ассоциируется с подозрительными изменениями); нечеткими, размытыми (это также подозрительная находка); лучистыми или спикулообразными (крайне подозрительная находка, в подавляющем числе случаев ассоциированная со злокачественными опухолями).
Плотность образования – способность ослаблять проходящее сквозь него рентгеновское излучение – сравнивается с плотностью фиброзно-железистой ткани. Образования высокой плотности чаще всего оказываются злокачественными, и лишь в исключительных случаях рак молочной железы может выявляться при маммографии в виде гиподенсивного участка.
На изображениях: образование высокой плотности в 2-х проекциях (собственное наблюдение)
На изображении: образование низкой плотности (собственное наблюдение)
На представленном ниже изображении визуализируется образование высокой плотности со спикулообразными краями. Видно также втяжение кожи. Данные изменения соответствуют 5 категории шкалы Bi-RADS (впоследствии была гистологически подтверждена инвазиваная дуктальная карцинома).
На изображении: вбразование высокой плотности со спикулообразными краями. Оригинал
На изображении: образование высокой плотности со спикулообразным передним краем в виде «хвоста кометы» (собственное наблюдение)
Этот термин – нарушение архитектоники – используется, когда нормальное строение молочной железы нарушается без признаков наличия видимых объемных образований. На изображении при этом выявляются тонкие прямые линии (спикулы), исходящие из одной точки, а также фокальное втяжение, деформация или иное искажение структуры паренхимы. Дифференциальный диагноз необходимо проводить между рубцовыми изменениями и карциномой.
Также данную находку можно рассматривать как в некоторой мере ассоциированное со злокачественными образованиями состояние. Так, если имеется объемный процесс в сочетании с нарушением архитектоники, в целом вероятность того, что этот процесс обусловлен, например, карциномой, выше.
Обратите внимание на нарушение структуры ткани молочной железы (в желтом круге) на изображении, представленном ниже. Была выполнения резекция, и в результате гистологического исследования оказалось, что это – рубцовая ткань.
На изображении: нарушение архитектоники молочной железы. Оригинал
Об асимметрии принято говорить в случае выявления изменений, которые нельзя охарактеризовать термином «объемное образование», так как визуализируются данные изменения только на изображении в одной проекции, и обусловлены обычно мягкотканными наложениями, субстратом которых служит неизмененная ткань молочной железы. Однако и здесь имеются исключения. Говоря о «фокальной асимметрии», подразумевают наличие изменений на изображениях в двух проекциях, которые в первую очередь следует дифференцировать с объемным процессом. В случае «глобальной асимметрии» изменения касаются как минимум четверти железы, и это вариант нормы. О «нарастающей асимметрии» можно вести речь, если имеются результаты предыдущего исследования, изменения на которых выражены в меньшей степени.
Ниже представлены маммограммы в двух проекциях, на которых хорошо заметны асимметричные изменения. При УЗИ и при маммографии с компрессией признаков объемного процесса выявлено не было.
На изображении: фокальная асимметрия. Оригинал
Приведенное ниже изображение – яркий пример тотальной асимметрии. В данном случае это прогностически неблагоприятный вариант, так как видны сопутствующие изменения, более характерные для злокачественного процесса: утолщение кожи, утолщение междольковых перегородок, втяжение соска. При ПЭТ-КТ выявлены очаги, накапливающие радиофармпрепарат. Заключительный диагноз: инфильтративная карцинома.
На изображении: тотальная асимметрия. Оригинал
В отличие от объемного образования асимметричные изменения не характеризуются четкими краями, а также наличием признаков объема; они могут выглядеть аналогично участкам фиброзно-железистой ткани и отличаются лишь унилатеральным расположением (в одной железе). Границы измененного участка вогнутые, структура неравномерна (участки высокой плотности чередуются с полосками жира) в то время как при наличии объема – выпуклые, а структура более-менее однородна, плотность же выше в центре. К тому же: использование термина «плотность» при описании асимметрии не совсем уместно, его следует употреблять применительно к объемным процессам (в сравнении с обычной железистой тканью).
| Доброкачественные | Подозрительные | С высокой вероятностью злокачественности |
| внутрикожные; Внутрисосудистые; По типу «попкорна»; Протоковые; По типу «яичной скорлупы»; По типу «молочного пятна»; Вследствие жирового некроза; В области швов. | Аморфные; Крупные неоднородные. | Мелкие плеоморфные; Мелкие линейные; Мелкие «ветвистые». |
| Типичные доброкачественные кальцинаты | Подозрительные (с оценкой по Bi-RADS) |
| Внутрикожные; Внутрисосудистые; По типу «попкорна»; По типу «стержня»; По типу «молочного пятна»; Округлые или точечные; В виде ободка; Дистрофические; Вследствие жирового некроза; В области швов (постоперационных). | Аморфные (4B); Крупные неоднородные (4B); Мелкие плеоморфные(4B); Мелкие линейные (4C); Мелкие «ветвистые» (4C). |
Если в 2003 году основной упор был сделан на морфологические критерии: наличие кальцинатов могло быть обусловлено доброкачественным процессом, изменения могли быть подозрительными и с высокой вероятностью злокачественности. В 2013 году подход изменился: поскольку состояния, характеризующиеся кальцинозом и входящие во вторую и третью группу, требуют одинаковой лечебной тактики, логично было объединить их. Теперь наличие кальцинатов говорит либо о доброкачественном, либо о подозрительном (на опухоль) процессе, а вероятный процент злокачественности соотносится с подразделами внутри 4-й категории Bi-RADS.
Типичные кальцинаты, ассоциированные с доброкачественными изменениями, это: внутрисосудистые, внутрикожные, стержневидные, округлые или точечные, в виде ободка, в виде «молочного пятна», дистрофические, в области швов (постоперационных).
Исключения составляют: множественные мелкоточечные кальцинаты, располагающиеся в виде изолированной группы; кальцинаты, не определявшиеся на предыдущих изображениях (вновь возникшие) либо увеличивающиеся в размерах и (или) количестве; скопления кальцинатов, меняющие форму. Если подобные изменения выявляются на фоне объемного процесса, они должны быть классифицированы как сомнительные доброкачественные или подозрительные.
На изображении: кальцинат в виде «ободка». Собственное наблюдение
На изображении: обызвествление по типу «попкорна». Собственное наблюдение
На изображении: обызвествление по типу «попкорна», зона интереса. Собственное наблюдение
- Аморфные (Bi-RADS 4B): маленькие и (или) нечеткие, форма которых не может быть достоверно определена.
- Большие неоднородные (Bi-RADS 4B): неправильной формы, состоящие из множества частиц, с тенденцией к слиянию, меньше чем дистрофические.
- Маленькие плеоморфные (Bi-RADS 4C): обычно более заметны, чем аморфные; визуализируются как множество мелких точек (0,5-1 мм) на ограниченной площади изображения, не сливаются друг с другом, не образуют линейных и ветвящихся форм.
- Маленькие линейные либо ветвящиеся (Bi-RADS 4C): выглядят как тонкие линейные (ветвящиеся) полоски, состоящие из множества отдельных точек («пунктирная линия»).
Расположение кальцинатов внутри железы не менее важно, чем их морфология. В следующем списке вероятность наличия злокачественного процесса повышается в соответствии с номером описания.
- Диффузное распределение: кальцинаты случайным образом (более-менее равномерно) распределены по всей площади изображения.
- Региональное распределение: кальцинаты занимают большую часть площади изображения (более 2 см в наибольшем направлении).
- Сгруппированные (раньше использовался термин «кластер»): несколько кальцинатов, занимающих небольшую часть изображения (как минимум 5 при размере не менее 1 см в наибольшем направлении).
- Линейные: несколько точек, расположенные по ходу млечного протока.
- Сегментарные: кальцинаты в млечных протоках.
На изображении: пример диффузного распределения кальцинатов (собственное наблюдение)
Изучите изображение, представленное ниже, и дайте характеристику выявленным изменениям. Затем проверьте себя.
На изображении: множественные плеоморфные кальцинаты. Оригинал
Определяются следующие изменения: множественные мелкие плеоморфные кальцинаты, сгруппированные на участке меньше 2 см (кластер), а также на участке более 2 см (региональное распределение). Кальцинатов, располагающихся в виде линии или «ветвистых» не определяется. Согласно данным гистологического исследования был верифицирован протоковый рак in situ с отдельными зонами инвазивного роста.
На изображении: визуализируются множественные кальцинаты, сгруппированные на участке меньше 2 см в наибольшем направлении – кластер. Собственное наблюдение.
Находки, наиболее часто выявляемые совместно с объемными образованиями, асимметрией и кальцификацией, могут влиять на итоговое значение шкалы Bi-RADS. Например, объемный процесс, характеризующийся категорией 4B в случае выявления сопутствующих изменений (например, втяжения кожи) переходит в категорию 5.
К данным изменениям относятся: втяжение кожи, втяжение соска (нужно помнить, что в некоторых случаях инверсия соска может симулировать его втяжение), утолщение кожи более 2 мм (дифференциальный диагноз проводится между радиационным поражением кожи, воспалительным процессом в коже, инвазивным раком молочной железы, лимфомой, маститом), подмышечная лимфаденопатия (дифференциальный диагноз с раком молочной железы, лимфомой, хроническим лимфолейкозом), нарушение архитектоники, кальцификация (внутрипротоковые кальцинаты могут быть признаками инвазивной протоковой карциномы).
Некоторые находки настолько специфичны, что не нуждаются в подробном описании. Это, например, интрамаммарные лимфатические узлы или бородавки на коже.
Многие термины, используемые для описания изменений при УЗИ сходны с таковыми для маммографии, в частности, те из них, которые необходимы для описания формы или краев объемного образования. Посмотреть их можно в таблице 2. Ниже будут разобраны термины, которые являются специфичными для описания изменений при УЗИ.
Тип строения молочных желез
- Однородной эхогенности с преобладанием жировой ткани;
- Однородной эхогенности с преобладанием фиброзно-железистой ткани;
- Неоднородной эхогенности.
- Направление: уникальный для УЗИ термин, определяющий параллельно или нет располагается образование относительно ориентира;
- Эхоструктура: анэхогенная, гипоэхогенная, кистозная (сложная кистозная), солидная, изоэхогенная, гиперэхогенная, гетерогенная. Эхогенность может быть фактором, влияющим на итоговую категорию, но сама по себе не очень специфична.
Кальцификация: характеристика кальцинатов не отличается от таковой при маммографии.
Нельзя четко определиться с заключением. Для визуализации изменений нужны дополнительные данные и (или) изображения, полученные при предыдущем исследовании (если таковые имеются). Оценка изменений производится только после уточнения исходных данных. При описании исследования использовать эту категорию необходимо лишь в крайних случаях, когда на представленных изображениях нельзя четко разграничить норму и патологию.
Изменения, определяющиеся на представленном скрининговом изображении, были расценены как соответствующие категории Bi-RADS 0, рекомендовано дополнительное обследование. При УЗИ объемное образование оказалось лимфатическим узлом, а окончательная категория была изменена на Bi-RADS 2 (доброкачественная находка).
На изображении: Bi-RADS 0 по данным маммографии, Bi-RADS 2 по УЗИ. Оригинал
- Если нужны изображения в дополнительных проекциях, прицельные снимки;
- Если необходимо УЗИ или полное маммографическое обследование (при недостаточном техническом оснащении персонала или в случаях, когда ожидание губительно для пациента);
- Если требуется изучить результаты предыдущих исследований и определиться с окончательным выводом.
Когда не нужно выставлять
- Если предыдущие исследования недоступны, но сформулировать окончательное заключение можно и на основании имеющихся данных;
- Если предыдущие исследования не соотносятся с наблюдаемой сейчас картиной;
- Если планируется дальнейшее МР-исследование (но заключение написать необходимо).
Нет изменений, которые можно прокомментировать. Молочные железы симметричны, объемных образований, нарушения архитектоники, кальцинатов не определяется.
- Если не визуализируются патологические изменения при пальпируемых уплотнениях в железе. В таком случае необходимо рекомендовать консультацию хирурга (онколога), гистологическое исследование биоптата.
- Если есть абсолютная уверенность в доброкачественности находки (при скрининговых и диагностических исследованиях);
- Если имеет место двухсторонняя лимфаденопатия – реактивная либо обусловленная инфекцией;
- Если имеются признаки абсцесса или гематомы железы, присутствуют импланты и другие инородные тела.
Когда не нужно выставлять
- Если определяются доброкачественные изменения, не отраженные в протоколе. В этом случае будет уместной категория Bi-RADS 1.
- Также не следует рекомендовать МРТ с целью визуализации доброкачественных находок.
Выявляются вероятные доброкачественные изменения, требуется наблюдение в динамике. Находки, которые можно отнести к этой категории, оказываются злокачественными менее чем в 2% случаев. Это: непальпируемые объемные образования с четкими, ровными краями на маммограмме (в случае, если нельзя доказать, что образование является лимфатическим узлом, кистой либо другой доброкачественной находкой), фокальная асимметрия с потерей плотности на изображениях с компрессией, единичная группа точечных кальцинатов.
На представленном ниже изображении определяется непальпируемое образование, внутри которого располагаются мелкие точечные кальцинаты. Изначально оно было отнесено к 3-й категории, рекомендовано повторное исследование через 6, 12, 24 месяцев. В течение этого времени никаких признаков злокачественности выявлено не было: размеры, форма, консистенция образования оставались стабильными, что позволило изменить категорию на Bi-RADS 2. Впоследствии выяснилось, что данная находка не что иное как сосудистая мальформация.
На изображении: динамика изменений в молочной железе. Оригинал
- Если при первичном исследовании выявляется сомнительная находка, требующая наблюдения в динамике. При отсутствии изменений со стороны данной находки (и других) в течение 6, 12, 24 месяцев можно говорить о стабильности процесса и использовать категорию Bi-RADS 2;
- Если определяются такие изменения как: объемное солидное образование без наличия кальцинатов в структуре; фокальная асимметрия; единичная группа (кластер) точечных кальцинатов;
- При УЗИ в случае уверенности в том, что данные изменения (описанные в предыдущем пункте) обусловлены типичной фиброаденомой, изолированной сложной кистой, кластером микрокист;
- Если при визуализации вероятных доброкачественных изменений пациент или его врач настаивает на биопсии и гистологическом исследовании (о чем необходимо указать в заключении).
Когда не нужно выставлять
- Если нет уверенности в том, к какой категории отнести выявленные изменения – ко 2-й или 4-й. В этом случае нужно использовать 4-ю категорию;
- При описании скрининговых исследований;
- При описании диагностических исследований, если для уточнения категории требуются дополнительные изображения;
- В случаях увеличения образования (ранее отнесенного к 3-й категории) в размерах (линейных – на 20% в наибольшем направлении), подозрении на опухоль при УЗИ. При этом следует отнести изменения к 4-й категории;
- Не рекомендуется МРТ для оценки выявленных доброкачественных изменений.
Подозрительные изменения: необходима биопсия и тканевое исследование. Данная категория зарезервирована для находок, которые не обладают явными признаки «классических» злокачественных опухолей, но требует проведения биопсии, т. к. вероятность злокачественности изменений внутри данной категории может быть существенной, хотя и варьирует в широких пределах (от 2 до 95%).
- В случае обнаружения подозрительных находок, для уточнения тканевого состава которых необходима биопсия и гистологическое исследование (при отсутствии противопоказаний у пациента, о чем необходимо упомянуть в заключении);
- В случае выявления односторонней лимфаденопатии;
- При обнаружении объемного образования с нечетким, частично размытым контуром, похожего на атипичную фиброаденому; пальпируемых (при клиническом исследовании) одиночных, сложных, жидкостных или солидных кист; вероятного абсцесса (используйте категорию 4a).
- При обнаружении группы (кластера) аморфных или маленьких плеоморфных кальцинатов; недифференцированного солидного образования с нечетко выраженными краями (используйте категорию 4b);
- При появлении новых (не определявшихся ранее) линейных, ветвящихся кальцинатов, новых одиночных очагов.
Практически достоверное злокачественное образование: при обнаружении патологии, которая может быть отнесена к данной категории (такие находки, как «классический» рак груди либо другие, злокачественные с вероятностью более чем 95%), необходимо принимать соответствующие меры. Однако если в результате тканевого исследования не будет подтверждена злокачественность выявленного объемного образования, категория должна быть изменена.
«Классические» признаки рака груди на маммограммах: наличие объемного образования высокой плотности, с неровными, лучистыми контурами; сегментарных, линейных, маленьких плеоморфных кальцинатов.
На изображении: образование высокой плотности с лучистыми контурами. Оригинал
- Если имеет место комбинация нескольких крайне подозрительных находок: высокоплотное объемное образование с неровными, лучистыми контурами; маленькие кальцинаты с линейным распространением; объемное образование с лучистыми контурами на фоне наличия плеоморфных кальцинатов;
- При отнесении изменений к данной категории всегда необходимо рекомендовать биопсию и последующее тканевое исследование. Если пациент либо его врач отказываются от проведения такового по причине наличия противопоказаний, в заключение необходимо добавить: «Рекомендована биопсия при условии отсутствия клинических противопоказаний».
Когда не рекомендуется выставлять
- Если имеется только одна подозрительная находка. В этом случае лучше отнести изменения к категории 4c.
- Для оценки результатов оперативного лечения (в случае неполного удаления опухоли);
- Для оценки эффективности химиотерапии.
Когда не рекомендуется выставлять
- Если отсутствуют изображения, полученные до хирургического лечения, а на представленных маммограммах результаты сомнительные. В этом случае лучше использовать категорию 2;
- Если на изображениях определяются подозрительные изменения, которые не могут быть обусловлены гистологически верифицированной опухолью. Здесь необходимо использовать категорию 4 или 5.
Авторы оригинального текста: Harmien Zonderland and Robin Smithuis
Автор перевода: Вишняков В.Н., врач-рентгенолог
Дата публикации: 26 января 2015
Изображения, отмеченные как «собственное наблюдение», являются собственностью автора перевода.
источник