Щитовидная железа является важнейшим механизмом в организме человека. Она выполняет ряд жизненно важных функций. Щитовидка вырабатывает гормоны, которые контролируют процесс роста, налаживают обмен веществ, регулируют созревание тканевых соединений. В результате плохой экологии, неправильного питания, постоянных стрессов работа железы нарушается, что приводит к ряду различных заболеваний. К их числу можно отнести мастопатию.
Большинство людей даже не догадываются о наличии данного заболевания. Нарушение щитовидной железы может проявляться следующими симптоматическими признаками:
- эмоциональной лабильностью;
- резкими перепадами настроения;
- раздражительностью, сонливостью;
- повышением и снижением веса;
- одышкой;
- утомляемостью, слабостью;
- учащенными простудными недугами;
- невозможностью сосредоточения;
- сухостью кожных покровов;
- выпадением волос и ломкостью ногтевой пластины.
Представленные симптомы могут наблюдаться при сбоях или слабом функционировании щитовидной железы. Поэтому все органы дают сбои, приводя к развитию различных патологий:
- полиартриту или миокардиту;
- артериальной гипотонии;
- гепатиту;
- гипокинезии;
- бесплодию;
- поликистозу яичников;
- мастопатии;
- аменореи;
- гиперсомнии (регулярным депрессиям);
- миопатии.
При наблюдении малейших признаков, указывающих на нарушение щитовидной железы, необходимо пройти медицинское обследования, дабы уменьшить риск развития иных заболеваний.
Одышка — признак нарушения работы щитовидки
Мастопатией называется доброкачественное новообразование, развивающееся в молочных железах. Очень часто данным недугом страдают женщины, возраст которых не превышает 45 лет. К основной причине развития болезни относится нарушение работы щитовидной железы. Щитовидка прекращает выполнять свои функции (регулировать обмен веществ, поддерживать иммунную и нервную систему, обеспечивать равновесие гормонов). Данные гормональные сбои значительно превышают риски развития мастопатии. Помимо этого, заболевание может быть спровоцировано:
- Наследственным фактором. Иными словами если у близких родственниц (по линии матери) имелись злокачественные или доброкачественные новообразования.
- Искусственным прерыванием беременности. Организм подготавливается к вынашиванию плода. В результате аборта процесс лактации прерывается, что приводит к ряду патологий, провоцирующих мастопатию.
- Заболеванием печени или желчного пузыря. А также регулярными стрессовыми ситуациями. Они отрицательно влияют на эндокринную систему и гормональный синтез, нарушая работу половых желез. В результате этого грудные ткани деформируются.
- Нерегулярными половыми отношениями или неудовлетворенностью в сексуальной сфере. Не получая оргазм в женском организме застаивается кровь, тем самым развиваются гинекологические недуги, которые приводят к мастопатии.
- Заболеваниями половых органов, непосредственно яичников и придатков. Именно яичники вырабатывают желтые тела и половые гормоны. При сбойном процессе нарушается регулярность месячных, повышаются гормоны, развивается опухоль.
- Отказом от естественного вскармливания. Чтобы не потерять форму груди большинство женщин замещают грудное молоко искусственным. Такие действия не только лишают малыша витамин, но и наносят серьезную угрозу здоровью матери. Молочная железа предназначена для кормления грудничка. Не выполняя данных функций, разрастаются ткани, что приводит к образованию уплотнений.
- Мастопатия может возникать в результате отсутствия беременности и кормления, особенно для женщин возрастной рубеж, которых за тридцать. В этом случае наблюдается наличие мастита. Удаляя гнойные образования, молочные железы покрываются рубцами и шрамами, что в последующем приводит к узловой мастопатии.
- Употреблением консервантов, жирной пищи, напитков с содержанием кофеина. Представленные продукты отрицательно воздействуют на печень и организм в целом. Наблюдается ухудшение обмена веществ, ожирение, сахарный диабет. Данные патологии являются благоприятной почвой для развития опухолей.
- Длительным и частым пребыванием в солярии. Ультрафиолет способствует возникновению раковых недугов.
- Загрязненной внешней средой. Наблюдения специалистов показывают, что девушки, проживающие в крупных городах, гораздо чаще заболевают мастопатией, чем жители небольших деревень. Загрязненный воздух и чрезмерные электромагнитные излучения, основные спутники новообразований.
Заболевание может быть спровоцировано физическими воздействиями. Грудь является самой нежной и чувствительной областью тела. Самые незначительные ушибы, удары, толчки могут спровоцировать изменения в соединительных тканях и повлечь мастопатию.
Кормление грудью — естественная профилактика мастопатии
Проводя ежемесячные, самостоятельные обследования груди, женщина сможет выявить мастопатию и своевременно обратиться за помощью в медицинское учреждение, тем самым предотвратив негативные последствия и осложнения. Рассмотрим симптоматические проявления недуга:
- Болевые ощущения в зоне молочных желез. Они могут выступать тупой, ноющей болью, иногда усиливаться перед менструацией, отдавать спазмами в районе конечностей или лопаток. Дискомфортные ощущения бываю регулярными либо периодическими.
- Уплотнения в тканях груди. На ощупь они достаточно размыты, имеют неопределенные контуры и неровные границы.
- При заболевании мастопатией могут увеличиваться лимфатические узлы в области подмышек. Ощупывая данную зону, наблюдаются болевые симптомы и неприятные ощущения.
- Набухание молочных желез. Объем груди увеличивается в несколько раз. При данном изменении преобладает острая боль. Патология сопровождается мигренями, отечностью, запорами, нервными расстройствами, особенно в первые дни менструального цикла.
- Тщательно следите за выделениями из сосков. Такие проявления являются достаточным основанием для посещения специалиста. Жидкость может быть белого, прозрачного, зеленого, коричневого или красного цвета. Самый угрожающий симптом – кровянистые выделения.
Боль в груди — симптом мастопатии
Терапия заболевания подбирается каждому пациенту в индивидуальном порядке. Лечение бывает: консервативное или хирургическое. Прежде чем приступить к приему каких-либо препаратов следует проконсультироваться со специалистом.
Применение травяных сборов. Травы способны наладить функционирование щитовидной железы и привести к оздоровлению всего организма. К плюсам такой терапии относится отсутствие побочных эффектов и противопоказаний.
Применение негормональных препаратов. Они назначаются в комплексе с гормонотерапией. Данные средства купируют симптоматические проявления недуга. Соблюдая здоровый образ жизни, и принимая назначенные лекарства, выздоровление наступает в самые кратчайшие сроки. Для регулирования функций щитовидки прописывается «Йодомарин», «Йод-актив», «Кламин». А также пациенткам назначаются витамина А, В, С, Е.
Использование гормональных средств. Они способны наладить циклические изменения, нормализовать гормональный фон, положительно воздействовать на тканевые соединения молочных желез. Назначаются препараты: «Дюфастон», «Парлодел», «Утрожестан», «Марвелон». Данный вид терапии проводится после ряда обследований на гормональный статус пациента.
Хирургическое вмешательство применяется исключительно при узловой форме мастопатии, в редких случаях при кисте. Если образование не превышает двух сантиметров, то операции можно избежать.
«Йодомарин» поможет восстановить функции щитовидки
Повысить иммунитет, наладить работу щитовидной железы, нормализовать гормональный баланс и наконец-то преодолеть мастопатию поможет диетическое питание. В ежедневный рацион женщины должны входить витамины, минералы и микроэлементы. Благодаря полезным веществам нормализуется циркуляция крови, укрепляется сосудистая система, уменьшается выработка эстрогена.
Старайтесь употреблять отварные, пропаренные, печеные и тушеные продукты. Как можно чаще готовьте блюда из овощей. В их составе содержится клетчатка, которая наладит функционирование кишечника, создаст комфортные условия для микрофлоры.
При мастопатии рекомендуется употреблять:
- черный и отрубной хлеб;
- овес, сельдь, мясо говядины, масло подсолнечника;
- морскую капусту, мидии, креветки;
- грецкий орех, тыкву, семечки;
- молочные продукты;
- абрикос (сушенный);
- свеклу;
- свежие помидоры;
- зеленый чай.
Помимо полезных продуктов, обязателен прием витаминных комплексов.
Чтобы избавиться от мастопатии, возникшей на фоне нарушений щитовидки, следует тщательно следить за своим распорядком дня, заниматься физкультурой, как можно реже посещать бани, солярии, пляжи. Не стоит забывать! Только комплексная терапия поможет в борьбе с данным недугом!
источник
Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Причинами нарушения менструального цикла, кроме гинекологических, могут быть сбои в эндокринной системе. Доказано, что гипотиреоз и месячные неразрывно связаны между собой. Эта связь была обнаружена еще в конце девятнадцатого века. При нарушении функционирования щитовидной железы организм женщины испытывает недостаток в вырабатываемых ею гормонах. Такое заболевание называется гипотиреозом. Впервые термин гипотиреоз появился в 1873 году.
Женщины подвержены гипотиреозу намного чаще, чем мужчины. На двадцать заболевших приходится девятнадцать женщин и всего один представитель сильного пола. Несмотря на то что заболевание достаточно хорошо изучено, диагностировать его трудно из-за плавного, медленного и постепенного развития.
Врачи выделяют два вида заболевания: первичный и вторичный гипотиреоз. В первом случае причина спада синтеза гормонов происходит из-за повреждений щитовидной железы, которые могут быть приобретенными и врожденными. К приобретенным относятся:
- перенесенные травмы;
- операции на щитовидной железе;
- лучевая терапия;
- инфекционные болезни;
- воспалительные заболевания;
- онкология.
Может наблюдаться переданный по наследству дефект ферментов, которые участвуют в выработке гормонов щитовидной железы, приводящий к нарушению усвоения йода.
Первичный тип самый распространенный, на него приходится девяносто девять случаев из ста. Расстройство второго типа вызвано поражением гипофиза (железы, вырабатывающей тиреотропный гормон) или гипоталамуса (отдела промежуточного мозга, контролирующего работу щитовидной железы и гипофиза).
При врожденном заболевании недостаточное или полное отсутствие гормонов обусловлено тем, что щитовидная железа отсутствует или недоразвита.
Необходимо обратить внимание на то, что уже при первом типе происходит нарушение менструаций почти у 80 % пациенток, причем, многие жалуются на непостоянные месячные или на аменорею (полное их отсутствие). Стоит отметить, что способность к воспроизводству приходит в расстройство даже при регулярном цикле.
В связи с тем, что признаки гипотиреоза носят общий для многих болезней характер, его диагностика сильно затруднена. Обычно врачи списывают все на умственную или физическую усталость, на соматическое заболевание или беременность и не дают направление на анализ крови для определения содержания в ней тиреотропных гормонов. Обычно больные жалуются на наличие следующих симптомов:
- вялость, сонливость, медлительность;
- быстрая утомляемость;
- ухудшение памяти и работоспособности;
- изменение состояния кожи (сухость);
- отеки на лице и конечностях;
- огрубение голоса;
- нарушение слуха;
- потускнение и усиленное выпадение волос;
- ломкость ногтей;
- желтоватый цвет лица;
- постоянное ощущение холода;
- повышенная нервная раздражительность.
После 45 лет посещение эндокринолога рекомендовано и женщинам, и мужчинам.
Тревожным сигналом служат перечисленные выше симптомы и резко появившийся лишний вес, от которого трудно избавиться даже при помощи спорта и диет.
Дополнительным поводом для беспокойства может быть наличие железодефицитной анемии, выявленной после сдачи крови на анализ. Подозрение внушает появление анемии у пациенток, которые правильно питаются, не переутомляются и находятся в состоянии менопаузы.
Заболевание может влиять на сердечно-сосудистую систему. Чаще всего наблюдаются: брадикардия, недостаточное кровообращение и тахикардия, пониженное давление.
Проведенные врачами исследования показали, что подавляющее большинство женщин, у которых щитовидка недостаточно активна, страдают от изменения менструального цикла. У них наблюдаются некоторые отклонения от нормы:
- увеличение количества выходящей крови и длительности цикла;
- ослабление менструаций (гипоменструальный синдром);
- уменьшение общего количества выделения крови при месячных (гипоменорея);
- сокращение длительности менструального цикла до одного дня (олигоменарея);
- увеличение интервала между циклами до семи — девяти недель (опсоменорея);
- месячные бывают от двух до пяти раз в год (спаниоменорея).
Нередки случаи, когда наблюдается комбинирование нескольких форм отклонений от норм цикла. Замечено, что в половине случаев ослабление менструаций ведет к полному их прекращению — аменорее, сильное же кровотечение бывает намного реже.
Последствия нарушений в работе щитовидной железы часто приводят к ановуляторному характеру цикла. Этому отклонению в системе воспроизводства характерно наличие месячных при отсутствии овуляции, что делает оплодотворение невозможным. Можно сделать вывод, что если щитовидная железа подвержена заболеванию, то это может привести к нарушению гормонального фона и женскому бесплодию.
Недостаток выработки гормонов щитовидной железы иногда приводит к появлению рака груди. Женщинам, достигшим сорокалетнего возраста, необходимо каждый год проходить маммографию молочных желез. Снимки делают в двух проекциях для облегчения диагностирования болезни. После 50 лет маммография должна выполняться два раза в год даже при отсутствии симптомов болезни.
Врачи обеспокоены тем, что проблемы функционирования щитовидной железы влияют на механизм регулирования репродуктивной системы во время ее формирования и созревания. У девочек в период созревания это может выражаться в маточных кровотечениях, что свидетельствует о физиологической незрелости.
Недостаточный синтез тиреоидных гормонов приводит к нарушениям в половом созревании девочек, которые в дальнейшем могут привести к аменорее, отсутствию овуляции, невозможности выносить ребенка и бесплодию. Это связано с торможением обменных процессов в организме, вызванных гипотиреозом.
У 15 % девочек в пубертатном периоде с проблемами щитовидки регулярный цикл не устанавливается по истечении трех лет после первых менструаций. У 40 % девушек наблюдались болезненные менструальные циклы, возникшие из-за незрелости развития, неверного местоположения матки, воспаления яичников и при высокой возбудимости нервной системы. Недостаток тиреоидных гормонов ведет к понижению чувствительности яичников к хорионическим гонадотропинам (ХГЧ).
В период полового созревания необходимо проводить доскональное обследование формирующегося организма. Это связано с тем, что при отсутствии большинства симптомов диагностика позволит выявить несколько патологических процессов, протекающих одновременно: боли внизу живота во время месячных, опущение почек, малокровие и нарушения эндокринной системы.
Лечение заключается в замещающей терапии. Для этого применяются синтетические гормоны щитовидной железы. К сожалению, эта терапия длится всю жизнь. Уже в двадцатом веке для лечения гипотиреоза кроме йодсодержащих препаратов использовали искусственные гормоны, сходные по составу с тиреоидами.
Раньше из-за невозможности точной дозировки спиртового раствора йода для проведения лечения возникали передозировки, приводившие к йодной интоксикации. Сегодня используют точно дозированные препараты, исключающие передозировку. Созданы препараты, которые содержат как йод, так и гормоны щитовидной железы.
Врач подбирает нужную дозу лекарства, зависящую от степени тяжести и продолжительности болезни, присутствия других заболеваний и возраста пациентки. Современные лекарства имеют минимум побочных эффектов. Их легко принимать, достаточно одного раза в сутки.
Для наблюдения лечения в динамике требуется раз в год наносить визит к эндокринологу.
Не следует забывать о простой профилактике заболевания. Для этого необходимо употреблять в пищу продукты, богатые йодом. К ним относятся различные морепродукты. Также нужно включать в рацион йодированные продукты питания: соль, хлеб, кондитерские изделия. Соблюдать диету, исключающую разные жиры. Необходимо отказаться от приема снотворных препаратов, алкоголя и курения.
У больных женщин могут рождаться дети с предрасположенностью к гипотиреозу. Поэтому профилактику для ребенка необходимо начинать с самого рождения.
Щитовидная железа – эндокринный орган, который выполняет несколько важных задач:
отвечает за сохранность йода в организме; вырабатывает гормоны, содержащие йод; регулирует обмен веществ; участвует в различных процессах организма.
Щитовидная железа отвечает за синтез двух гормонов: тироксина и трийодтиронина, происходит в клетках эпителия. Их называют фолликулярными. Другой процесс синтеза образует пептидный гормон. Все действия направлены на сохранение костной массы, крепости костных тканей.
Понять, что такое щитовидка, важность ее для жизнедеятельности организма, важно каждому. Железа входит в состав эндокринного процесса. Орган, относящийся к внутренней секреции, расположен впереди гортани. Два вида клеток железы производят для организма Iodum, аминокислоту (тирозин), кальцитонин. Функционирование человеческого организма невозможно без этих компонентов. Кроме того, любое их отклонение от нормы, приводит к возникновению патологий.
Строение органа объясняет возможные нарушения в его нормальном состоянии. Две доли соединяются перешейком. Расположена у трахеи. Перешеек на уровне примерно 2-3 кольца. Боковые части прикреплены к трахее. Форму сравнивают с буквой Н, с крыльями бабочки. Верхние части долей выше и уже, а нижние — шире и короче. В некоторых случаях проявляется дополнительная доля – пирамидальная.
К основным функциям относятся:
- обеспечение роста клеток;
- развитие тканей;
- поддержка внутренних систем;
- стимулирование работы ЦНС;
- активизация умственной деятельности;
- регулирование психического состояния;
- контроль соответствия норме обмена веществ;
- способствование положительному функционированию репродуктивных процессов.
Гормональный уровень имеет точные требования. Он должен строго находиться в границах данного уровня. Отрицательным для организма является и избыток, и недостаток их содержания. Симптомы отклонений различны.
Трийодтиронин (Т3), тироксин (Т4) – гормоны, вырабатываемые щитовидкой. Они активизируют метаболизм микроэлементов в организме. Щитовидный недостаток количества гормонов носит медицинский термин гипотиреоз. Он ухудшает состояние человека, делает его слабым и усталым. Избыток приводит к заболеванию, носящему название гипертиреоз. Он, наоборот, делает человека чрезмерно возбудимым. От количества гормонов, их нормы или отклонений, зависит вес человека.
Причины резкого бессимптомного похудения, как и резкого увеличения веса, исходят от работы щитовидки. Лечение органа основывается на характеристике нарушения работы. Метод терапевтического воздействия определяется после анализов, которые покажут гормональный фон.
Игнорировать замечаемые симптомы изменений в организме нельзя. Развитие болезни протекает с различной скоростью, может перейти в опасную для человека стадию – злокачественную опухоль.
Наиболее часто встречаются болезни: гипотиреоз, гипертиреоз, зоб.
Одна патология – гипотиреоз (снижение гормонов). Болезнь нарушает работу органа.
Симптомы данной патологии:
- депрессивное состояние;
- понижение артериального давления;
- отклонение от нормы температуры;
- спазмы мышц;
- нарушения в качестве сна;
- сбой в циклограмме месячных у женщин.
Другая патология – гипертиреоз (повышенное количество гормонов).
Признаки данного отклонения такие:
- Резкое похудение.
- Высокая температура тела.
- Повышенная потливость.
- Тремор рук и ног.
- Слабые мягкие мышцы.
- Смена душевного состояния, частая раздражительность.
- Чувство опасности и страха.
- Потеря сна.
Основным признаком болезни считается выделение и увеличение глазных яблок.
О возможности появления болезни должен знать каждый. Профилактика недуга позволит избежать проблем и нарушений здоровья. Особенно опасно тем, кто предрасположен к поражению. Щитовидная железа возникает чаще по наследственности, из-за неправильного образа жизни.
Зоб характеризуется увеличением щитовидки в размерах.
Классифицируется заболевание по нескольким параметрам:
Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Связи с вырабатываемыми гормонами. Гипотиреозный тип – низкий гормональный уровень; гипертиреозный тип – повышенный гормональный фон. Эндемический тип – несвязан с гормонами, его причина в йододефиците.
- Интенсивность развития болезни. Увеличивается постепенно и равномерно-диффузный тип. Проявления неравномерные, разные по размеру – узловой тип. Развитие болезни имеет оба предыдущих признака – смешанный вид.
- Степень развития патологии. Медицинские источники предлагают 5 степеней. На нулевом уровне зобных проявлений нет. При первой степени орган прощупывается. Внешних изменений нет. Второй уровень – нарушения становятся видимы. На третьем шея становится толще. При четвертой степени зоб проявляется ярче, четко выраженные симптомы, изменение контуров и объемов шеи. На пятом уровне зоб оказывает давление на органы, расположенные рядом.
Все виды болезни требуют вмешательства специалиста. Любое игнорирование нарушений функциональной деятельности, поражений ткани, появление новообразований в щитовидке, приводит к злокачественному течению. Проблема серьезная. Чем раньше начинается медицинское вмешательство, тем легче проходит патология. Болезнь, перешедшая в онкологическую форму, часто приводит к летальному исходу.
Признаки зобного уплотнения распределяют по двум группам: биохимические, механические. Биохимические проявляются при изменении нормы выработки гормонов. К механическим признакам относятся симптомы от давления увеличенных размеров органа.
Распознают воспалительный процесс по определенным показателям:
- В области расположения щитовидки ощущается боль и дискомфорт.
- Появление сухого кашля и горлового першения.
- Смена высоты голосового звучания (осиплость).
- Нарушения в половом созревании ребенка (задержка).
- Сбои месячных циклов.
- Уменьшение сексуального влечения и возможностей.
- Заболевания внутренних систем и органов дыхания.
- Отклонения в работе пищеварительных органов.
- Ощущение чувства голода.
Специалист определит вид и степень при любых заболеваниях. Диагностики помогут составить правильную схему лечения, проведет весь комплекс терапевтических мер. Выздоровление зависит от своевременного визита к эндокринологу.
Для нахождения нужных средств и препаратов необходимо провести специальные диагностики, сдать анализы щитовидной железы. До проведения обследования врач проводит визуальный осмотр, пальпацию. Специалист выслушает все описания недомоганий пациента. Затем назначают определенные доктором диагностические процедуры.
Анализ содержания гормонов в крови:
Каждая из процедур дает дополнительную характеристику болезни. Создается подробная картина патологии.
Если увеличение небольшое, то основной способ терапии состоит в выборе диеты. Смена продуктов питания направлена на насыщение организма йодом. При необходимости питание меняется на снижение поступления йода. Другой вариант приведения в норму ее работы – назначение гормональных лекарственных средств.
Быстрое увеличение требует медикаментозного лечения и хирургического вмешательства.
Целители из народа применяли для лечения нарушений различные рецепты настоек, смесей.
Щитовидная железа лечится следующими составами:
- Мед, грецкие орехи, гречневая крупа. Орехи измельчаются до состояния муки. Сырая гречневая крупа, мед и ореховая мука перемешиваются. Мед – 1 стакан, 0,5 ст. орехов и гречневой крупы. Съедают приготовленный состав в течения дня. Повторяют прием через 3 суток в течение всего курса лечения.
- Грецкие орехи, спирт. Орехи дробятся (орехи и скорлупа) практически в мучную массу. Потребуется для одной порции 25 штук орехов. Залить 1,5 ст. спирта (водки). Настойка готовится месяц, требуется перемешивать жидкость. Затем смесь процеживается, принимается 3 раза в течение дня по 1 чайной ложке перед едой.
- Облепиха, оливковое масло, йод. Ягоды лечебного кустарника пропускаются через соковыжималку. Требуется для рецепта оставшийся жмых. Его в течение двух недель настаивают на облепиховом масле. Получившейся смесью смазывают уплотнения на шее. Для лучшего результата сверху наносят йодную сетку.
Лечение с помощью народных средств помогает эффективному получению положительного результата, профилактики недуга. Преимуществом считается то, что рецепты недорогие. Этот способ применяют при небольшом семейном бюджете. Растения, ягоды и травы можно найти самостоятельно, вырастить на участке. Приготовленные настои и мази будут экологическими чистыми, не принесут вреда организму человека.
Образование на поверхности щитовидки в виде капсулы с жидкостью – патологическое нарушение, называемое кистой. Ее образование связано с нарушением циркуляции в фолликулярных тканях железы. Фолликул расширяется в объеме, создается кистовое уплотнение.
Признаки патологии следующие:
- Постоянное чувство помехи в горле.
- Трудности и преграды в дыхании.
- Сухой жесткий кашель.
- Осиплость голоса.
- Заметное внешнее изменение голоса.
- Повышение температуры тела.
- Болевые ощущения в области горла.
- Увеличенные лимфоузлы.
Кисты сами по себе не опасны. Их можно вылечить, главное, вовремя начать терапевтический комплекс. Опасны осложнения, к которым приводит киста, если лечения нет или оно неправильное. Чаще подвергаются болезни девушки и женщины.
Методы выявления кисты железы не отличаются от тех, что используются для общего обследования:
- Анализ на уровень гормонного содержания крови.
- Ультразвук. Для определения объемов и внутренней структуры уплотнений.
- Томография компьютерным способом.
- Биопсия. Берут для изучения внутри капсулы.
Биопсия проводится профессионалом в стационарных условиях. Оборудование – специальная медицинская игла. Весь процесс проходит под контролем УЗИ, под общим наркозом. Вещества, элементы внутренних тканей и клеток кисты изучают под профессиональным микроскопическим увеличением.
Киста требует немедленного вмешательства, поэтому врачи исходят от уровня запущенности. Часто используется для анализа пункция. Эта врачебная манипуляция сравнима с взятием анализа крови из вены. Жидкость капсулы отсасывается через иглу. Процедура проходит без обезболивания.
Пункция – начало лечения кисты. После ее проведения назначают гормонсодержащие препараты, противовоспалительные лекарства. При обнаружении в капсульной жидкости кисты гноя, проводят курс приема антибиотиков. Если у пациента наблюдается стремительный рост кисты, увеличение количества патологических уплотнений, приступают к хирургическим методам. Если кисты небольшие по размерам, врач назначает контроль и наблюдение. Обнаружение патологии на ранних стадиях, дает возможность благоприятному прогнозу. Больной избегает появления рака. Задержка в комплексе терапии приводит к опасным осложнениям. Поэтому нельзя задерживать начало лечения, надеясь, что болезнь пройдет без вмешательства медицины.
Наилучшим методом профилактики заболеваний считается правильный образ жизни, активная позиция, правильное питание.
Есть ряд мер, которые оказывают положительное влияние:
- положительные эмоции;
- отказ от стрессовых ситуаций и нервозности;
- контроль над питанием, особенно йодо- и витаминное насыщение;
- избегание канцерогенных продуктов питания;
- соблюдение личной гигиены, правил, защищающих от вредных веществ;
- выбор в качестве употребляемого напитка зелёный чай;
- естественный вывод токсических веществ;
- введение в рацион полезных ягод, фруктов, овощей в чистом виде или приготовление из них соков, морсов.
Зоб, киста, патологическое уплотнение, оставленное без внимания и лечения длительное время, приводит к переходу в злокачественную стадию. Первые проявления болезни можно заметить при появлении сиплости, кашля. Признаков раковой опухоли можно и не заметить. Они могут проявиться на этапе метастазирования. Зоб — уже причина срочного обращения к врачу. Метастазы проявляются быстро. Они переходят в лёгкие, ухудшают состояние костей, вызывают головные боли, поражают другие системы. Положительный прогноз возможен при обследовании на ранних ступенях развития. Пациентам, имеющим проблемы в здоровье, требуется систематически, с регулярным постоянством посещение специалиста-эндокринолога.
Терапия рака проводится всеми возможными методами:
- операционный;
- химиотерапевтический;
- лучевая терапия;
- гормонотерапия.
Заболевания щитовидки имеют симптомы, различные по форме. Терапия тоже включает разные средства и рекомендуемые препараты. Основная цель – положительный исход.
Нарушения в работе щитовидной железы стали одними из часто диагностируемых отклонений здоровья современности. Опасное и страшное последствие, казалось бы, безобидного увеличения маленького органа – переход в раковую стадию болезни. Важно знать все о щитовидной железе, не пропустить его признаки у себя и своих близких.
Во все времена женская грудь являлась предметом мужского внимания и гордостью своих обладательниц. А в последние годы состоятельные женщины, которых природа не наделила женственными формами, готовы заплатить любые деньги за то, чтобы увеличить размер груди.
Однако не все представительницы прекрасного пола горят желанием ложиться под хирургический нож, а потому всеми силами пытаются изменить природные данные с помощью средств, рекламируемых на телевизионных экранах.
Между тем, существуют определенные факторы, воздействуя на которые, можно придать груди красивую соблазнительную форму. Поэтому, прежде чем прибегать к использованию сомнительных средств, следует понять, что влиять на рост груди может, а что нет, и действительно ли можно увеличить ее размер.
Женская грудь – это молочный орган, главным предназначением которого, как и у других млекопитающих, является выработка молока и выкармливание детей.
Под кожей груди расположена железистая ткань, то есть сама молочная железа, где и происходит процесс образования молока. Железистая ткань состоит из долей, между которыми расположены жировые прослойки. К мышцам грудной клетки молочная железа крепится соединительной тканью.
Самое интересное, что количество жира в груди каждой женщины индивидуально. У одних представительниц прекрасного пола жир может занимать большую часть груди. А потому при потере веса их грудь становится на пару размеров меньше. У других, напротив, грудь состоит преимущественно из железистой ткани, а потому, даже похудев на 30 кг, их грудь останется предметом восхищения для мужчин. Впрочем, при большом количестве железистой ткани женская грудь сильнее реагирует на гормональные всплески, к примеру, в период менструального цикла.
Существует еще одна тонкость, позволяющая женской груди обеспечивать упругость. Здесь речь идет о связках Купера – тонких волокнах, проходящих сквозь грудные железы и соединяемых со слоями тканей. По сути, связки Купера – это каркас, придающий женскому органу прочность и упругость. В зависимости от размера и количества жира в бюсте, каркас в течение всей жизни женщины испытывает определенную нагрузку. Большая грудь, не поддерживаемая корректирующим бельем, способна растянуть связки Купера, что приведет к ее обвисанию.
Разобравшись со строением женского органа, вызывающего у мужчин интерес, можно приступать к изучению вопроса, касающегося его формирования.
Молочные железы начинают развиваться у девочек за несколько лет до наступления половой зрелости. В этот период происходит увеличение жировой ткани и видоизменения соска с ареолой. После этого увеличивается количество железистой ткани, а сосок и ареола становятся темнее. Формирование грудных желез происходит к началу полового созревания.
Формирование груди происходит под влиянием нескольких факторов.
- Генетическая предрасположенность. На форму и размер бюста девочки могут оказать влияние, как гены матери, так и родственников со стороны матери или отца.
- Физиологическое строение тела. Чаще всего у женщин с крупным телосложением грудь больше, чем у хрупких представительниц прекрасной половины человечества.
- Выработка женских половых гормонов.
Последний пункт, как правило, становится основным фактором, оказывающим влияние на формирование молочных желез.
В организме женщины вырабатываются следующие половые гормоны.
- Эстроген. Выработка этого гормона производится в яичниках. В организме девочек его максимальная концентрация достигает в период полового созревания, когда их тело накапливает достаточное количество подкожного жира.
- Прогестерон. Данное вещество действует в сочетании с эстрогеном и отвечает за работу всей репродуктивной системы.
- Пролактин. Этот гормон в организме выделяется в двух важнейших для каждой женщины периодах – с наступлением половой зрелости и во время беременности. В сочетании с эстрогеном данное вещество оказывает влияние на рост женской груди.
- Соматотропин. Гормон роста, вырабатываемый в гипофизе, и влияющий на все функции организма, в том числе и на увеличение груди.
Существуют и другие причины, влияющие на формирование и рост груди. К примеру, очень худые девушки, как правило, имеют очень маленькую грудь, что вызвано нехваткой жировой ткани в организме, наличие которой является неизменной составляющей молочной железы.
На рост груди оказывает влияние питание девушки. При нехватке витаминов и питательных веществ невозможно полноценное развитие молочных желез. Решить эту проблему можно своевременной корректировкой рациона и приемом специальных витаминных комплексов.
К недоразвитию молочных желез приводят частые стрессы, нарушающие выработку гормонов, а также отсутствие физической активности, приводящее к неполноценному развитию грудных мышц.
В жизни каждой женщины случаются периоды, года их молочные железы увеличиваются естественным образом.
- Беременность и кормление малыша грудью. Увеличение молочных желез в период беременности связано с тем, что в организме активно вырабатываются гормоны, под действием которых грудь становится больше. Максимального размера она достигает в период лактации, а по его завершению обретает прежние размеры.
- Менструальный цикл. Перед наступлением менструации молочные железы под воздействием гормонов набухают, делаясь более упругими. Однако такая реакция чаще всего возникает в том случае, если в строении груди железистая ткань преобладает над жировой.
У каждой женщины процесс естественного изменения размера и формы груди протекает по-разному. Этот фактор, вызванный не только влиянием возраста, но и применением медицинских препаратов, в том числе гормональных.
Фаза обретения окончательного размера и формы молочной железы наступает к 17-18 годам. Именно в этот период грудь перестает активно расти. Впрочем, грудь продолжает увеличиваться в размерах до закрытия зон роста, но уже не так активно. В среднем данная стадия завершается к 25 годам.
О размере груди девушки начинают задумываться уже к 16-17 годам. Поэтому имея маленькую грудь, следует помнить, что процесс ее роста в скором времени завершится. И следует вовремя подумать над тем, как ускорить рост груди, пока есть возможность обойтись естественными методами, к которым относятся специальный комплекс физических упражнений, массаж и некоторые продукты питания. Если корень проблемы кроется в излишней худобе девушки, следует вызвать рост жировой ткани.
Следует заметить, что в структуре молочных желез отсутствует мышечная ткань, поэтому никакие упражнения не смогут поспособствовать ее росту. Их основная задача направлена на наращивание массы мышц, расположенных под грудью. Результатом станут подкачанные мышцы, которые улучшат форму груди, создавая эффект большего объема.
В данном случае полезно выполнять любые упражнения, направленные на укрепление грудных мышц. Особенно полезно отжимание от пола и разведение в стороны рук с гантелями.
Вес гантелей не должен быть слишком большим. А сами упражнения выполняются до 10 раз по нескольку раз в день. Нагрузку нужно увеличивать постепенно, что позволит избежать интенсивных болей в мышцах, уменьшающих желание продолжать занятия.
Достижение требуемого результата возможно лишь при ежедневном выполнении упражнений.
Массаж позволяет улучшить кровоток в груди, что положительным образом сказывается на состоянии грудных мышц и кожи. Начинать и заканчивать процедуру следует поглаживаниями: сначала делаются легкие поглаживания ладонями, затем интенсивность усиливается с помощью пальцев, а заканчивать нужно более сильными движениями, осуществляемыми костяшками пальцев. Движения делаются от соска к основанию груди, а каждая молочная железа массируется в течение 1 минуты.
Следующий этап массажа заключается в растираниях, когда пальцы не скользят по коже, а как бы втирают в нее что-то легкое. Массаж делается, как и в предыдущем случае, от соска к основанию груди.
Слишком худым девушкам увеличить грудь позволит сбалансированное питание с увеличением количества растительных масел. Принимать пищу необходимо 5-6 раз в день, дополняя рацион продуктами, которые вызывают рост груди:
- оливками;
- авокадо;
- орехами;
- семенами льна и кунжута.
Если в период роста молочных желез скорректировать свой рацион, в последствие не придется прибегать к кардинальным мерам, позволяющим увеличить размер женского органа. Девушкам следует отдать предпочтение следующим продуктам для роста груди.
- Продукты из сои. Соя содержит природный аналог гормона эстрогена, поэтому ее употребление в период формирования молочных желез, безусловно, положительно скажется на их размере и форме.
- Молочные продукты, мясо и рыба являются источником белка, недостаток которого препятствует росту груди.
- Семена кунжута и льна, а также растительные масла из этих семечек, как и соя, являются фитоэстрогенами.
Наука не стоит на месте, и если раньше увеличение молочных желез возможно было лишь с помощью хирургического вмешательства, сегодня эту проблему можно решить, не прибегая к консервативным методам.
- Применение БАДов. Эти препараты содержат в составе натуральные фитоэстрогены, содержащиеся в сое и других продуктах питания.
- Кремы и гели. Нанесение данных препаратов на кожу груди улучшает кровоток и состояние кожи, что позволяет улучшить форму молочных желез.
Помимо этого разработаны и другие препараты, к примеру, глиняные маски для груди. Все они обладают схожим действием и не способны проникать в ткани молочных желез, а потому их эффективность ничтожно мала.
Ускорению роста груди способствуют таблетки, содержащие гормон эстроген, выполняющий регенеративные функции молочных желез. Гормональные таблетки имеют следующие преимущества:
- позволяют увеличить грудь как минимум на два размера;
- действуют мгновенно;
- предохраняют от нежелательной беременности;
- способствуют улучшению состояния волос, ногтей и делают кожу более упругой.
Принимать гормональные таблетки противопоказано при наличии следующих состояний:
- частые головные боли;
- нарушения сна;
- расстройства ЦНС;
- заболевания органов пищеварения;
- вегето-сосудистая дистония;
- аллергические реакции.
Самыми эффективными и популярными признаны следующие гормональные таблетки:
- Ярина – обладает противозачаточным действием и способствует увеличению молочных желез;
- Регулон – противозачаточное средство, содержащее синтетический женский половой гормон, оказывающий влияние на рост груди;
- Жанин – гормональный контрацептив;
- Визанна – гестагенсодержащий препарат, способствующий активному росту железистой ткани;
Все таблетки, как растительные, так и гормональные, абсолютно безопасны для женского организма. Однако принимать их нужно под присмотром врача. Несмотря на их способность увеличивать грудь, не стоит ждать мгновенных и впечатляющих результатов.
Если никакие средства не помогают, девушкам ничего не остается, как увеличить грудь путем хирургического вмешательства. Однако прежде чем на него решаться, необходимо трезво взвесить все «за» и «против». Красота требует жертв, но эти жертвы должны себя оправдывать.
источник
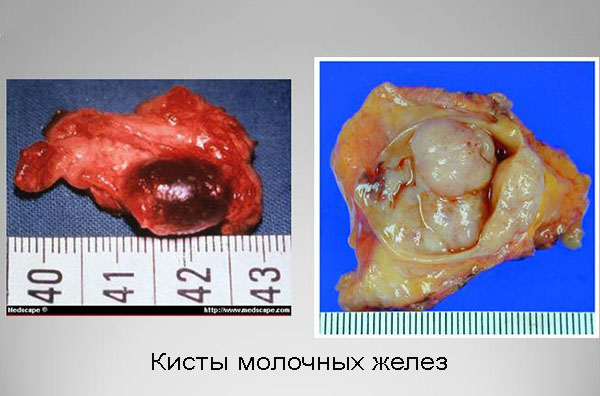
Киста молочной железы – одно из проявлений фиброзно-кистозной болезни, развивающейся у женщин. Это состояние является предопухолевым, то есть потенциально может служить источником злокачественного образования молочной железы.
Фиброзно-кистозная болезнь молочных желез — совокупность процессов, сопровождающихся дисбалансом между эпителиальным и соединительнотканным компонентами в ткани железы. В результате может разрастаться эпителий, формируя узлы, или соединительная ткань с образованием фиброзных прослоек или ограниченных полостей – кист. В зависимости от склонности клеток к размножению (пролиферации) выделяют пролифериративную и непролиферативную формы болезни, причем первая трансформируется в рак в трети случаев. Частота злокачественного перерождения непролиферативной кисты ниже, она составляет 1-2%.
Киста в груди развивается при нарушении гормонального фона в женском организме. Заболевание встречается у 50% женщин фертильного возраста и практически у всех пациенток, имеющих гинекологические болезни.
Формирование молочных желез, их изменения в течение менструального цикла, при беременности и грудном вскармливании, во время перименопаузы регулируются сложными гормональными взаимодействиями. В одном из отделов мозга – гипоталамусе – вырабатываются так называемые рилизинг-факторы, стимулирующие секрецию гормонов гипофиза.
Гипофиз – важнейшая эндокринная железа, также расположенная внутри мозговой ткани. Он выделяет пролактин, стимулирующий образование и выделение молока. Кроме того, в гипофизе секретируются фолликулостимулирующий и лютеинизирующий гормоны, которые действуют на половые железы, а те, в свою очередь, выделяют эстрогены и гестагены, активно влияющие на молочные железы.
Во время беременности на железы воздействует хорионический гонадотропин, вырабатываемый плацентой. Кроме того, на их ткань влияют гормоны надпочечников (кортикостероиды и андрогены), поджелудочной железы (инсулин), тиреотропный гормон гипофиза. Любое нарушение этих взаимосвязанных процессов может привести к образованию кист молочных желез.
Самую важную роль в формировании дисплазии (неправильного развития, изменения) клеток молочной железы играют гормоны яичников – эстрогены и прогестерон. Один из эстрогенов – эстрадиол – содержится в ткани железы в концентрации, превышающей уровень его в крови в несколько раз. Этот гормон вызывает развитие и размножение эпителия, выстилающего протоки железы, стимулирует образование долек (ацинусов), усиливает кровоснабжение ткани.
Концентрация прогестерона также выше в ткани железы, чем в крови. Он обладает противоположным действием: тормозит развитие долек, препятствует повышению проницаемости сосудистых стенок и отеку.
При дефиците прогестерона или избытке эстрадиола в молочной железе возникает отек и увеличение соединительной ткани, находящейся внутри долек, разрастается протоковый эпителий, что и приводит к формированию кист.
Причины возникновения кист можно разделить на несколько групп:
p, blockquote 13,0,0,0,0 —>
- стрессовые ситуации, особенно сильные или постоянные; среди них и неудовлетворенность семейной жизнью, и конфликты на работе, и материальная зависимость;
- репродуктивные нарушения: большое число абортов, раннее менархе, поздние первые роды, крупный плод, отсутствие грудного вскармливания или продолжительность его более года, отсутствие беременности и родов в жизни женщины;
- гинекологические болезни: эндометрит, сальпингит, оофорит, а также аденомиоз и гиперпластические состояния эндометрия;
- сексуальные изменения: аноргазмия, использование прерванного полового акта в качестве средства контрацепции;
- заболевания щитовидной железы или надпочечников, сахарный диабет;
- болезни печени и желчевыводящих путей, при которых нарушается инактивация эстрогенов – гепатиты, цирроз, желчно-каменная болезнь, холецистит, жировая дистрофия печени;
- наследственная предрасположенность.
Размеры образования составляют от нескольких миллиметров до 3-5 см. Иногда образуются гигантские полости, заметно меняющие форму груди.
p, blockquote 16,0,0,0,0 —>
- Солитарная киста и болезнь Реклю
У молодых женщин чаще наблюдаются мелкие многочисленные образования, вызывающие сильный болевой синдром. Солитарная киста молочной железы диагностируется в более позднем возрасте. Реже встречается так называемая болезнь Реклю, или поликистоз молочных желез, при котором формируется многокамерная киста молочной железы.
Кисты, или полости в железе, образуются при фиброзно-кистозной форме мастопатии, которая со временем может перейти в другой вариант, например, в узловую форму. Полость образуется при закупорке млечного протока и накопления в ней жидкого содержимого.
p, blockquote 18,0,0,0,0 —>
- Протоковая киста молочной железы
Другое название цистаденопапиллома – разрастание эпителиальной ткани, выстилающей млечные протоки, с образованием полости, содержащей кровь. Она сообщается с протоками, поэтому может сопровождаться выделениями из соска. Кроме того, цистаденопапиллома гораздо чаще инфицируется.
p, blockquote 19,0,0,0,0 —>
- Фиброзная киста
Одиночная долго существующая полость в ткани железы, наполненная невоспалительным содержимым, не связанная напрямую с млечными протоками и окруженная плотной стенкой соединительной ткани. Такое образование может долго существовать, почти не беспокоя женщину, но оно хорошо прощупывается в ткани железы.
p, blockquote 20,0,0,0,0 —>
- Сложная киста
Отличается от обычной наличием толстой стенки, перегородок внутри полости, пристеночных разрастаний или краевых жидкостных структур, образующих как бы затеки за стенки кисты. Такое заключение дает врач ультразвуковой диагностики, а клинически под ним может скрываться рак, папилломатоз, киста с признаками воспаления.
p, blockquote 22,0,0,0,0 —>
- Болезненность и нагрубание железы перед менструацией;
- Постоянная тянущая боль в груди;
- Прощупываемое уплотнение;
- Изменение формы груди.
В некоторых случаях признаки болезни отсутствуют, и женщина узнает о ней случайно, во время посещения гинеколога или выполнения маммографии.
Помимо нарушения качества жизни, эти образования могут вызвать воспаление. Оно возникает при попадании болезнетворных микроорганизмов в замкнутую полость через кровь или лимфатические пути и сопровождается лихорадкой, сильной болью в железе, ее отеком, покраснением и синюшностью кожи. При гнойном расплавлении окружающих тканей может возникнуть абсцесс и флегмона, угрожающие жизни пациентки.
Не стоит забывать о возможности малигнизации кисты, а также о сложности дифференциальной диагностики этого состояния и рака груди. Поэтому нельзя пускать мастопатию на самотек, необходимо вовремя обследоваться и лечиться.
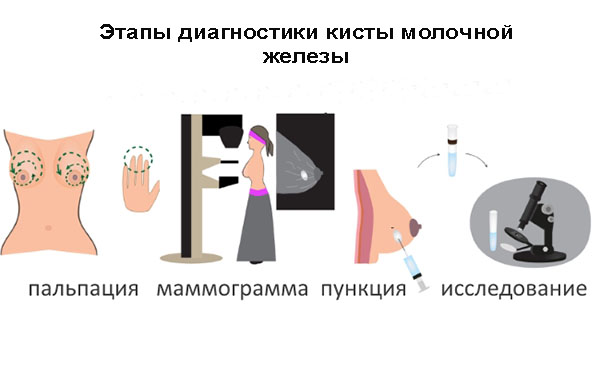
Молочные железы осматриваются и пальпируются врачом в положении пациентки стоя с опущенными и поднятыми руками, а затем в положении лежа на спине. Оценивается симметричность желез, кожный покров, наличие выделений из сосков, уплотнения или тяжи в структуре ткани. Одновременно пальпируются лимфоузлы в подмышечных областях, над и под ключицами. Именно эти группы лимфатических узлов в первую очередь поражаются при опухоли молочной железы.
Любая женщина должна владеть приемами самостоятельного обследования молочных желез. Это поможет вовремя выявить не только мастопатию, но и более серьезные заболевания. Такое обследование заключается в тщательном осмотре желез перед зеркалом с оценкой их симметричности, а также прощупывании груди по кругу или радиально от соска к периферии, вплоть до подмышечной области. Особенно это важно для пациенток, имеющих отягощенный наследственный анамнез по болезням грудных желез.
Осмотр и пальпация проводится при каждом посещении женщиной гинеколога, обычно раз в год во время диспансеризации. Если врач выявил какие-то уплотнения, переходят к следующему этапу диагностики.
Маммография – исследование молочных желез с помощью рентгеновских лучей. Снимок проводится в двух проекциях, контрастное вещество не используется. Маммография позволяет выявить образования в толще железы, которые даже не определяются при пальпации (до 1 см в диаметре), однако дифференциальная диагностика их затруднена.
Этот метод является скрининговым, то есть проводится всем женщинам старше 40 лет ежегодно для исключения ранних стадий рака молочной железы. Маммография не назначается во время беременности и грудного вскармливания. У молодых женщин она не дает достоверный результат из-за повышенной плотности тканей железы.
Все более популярным становится ультразвуковое исследование. Его можно проводить молодым женщинам, оно безвредно и позволяет выявлять образования диаметром от 2 мм, например, мелкие кисты. Ультразвуковое исследование помогает оценить состояние лимфоузлов, а также признаки диффузной мастопатии. Единственным ограничением использования этого метода служит плохая визуализация тканей при инволюции молочных желез, приходящей с возрастом.
На эхограмме можно увидеть внутренний слой образования и обнаружить отличие кисты от фиброаденомы молочной железы. Практически единственным отличительным признаком этих состояний является их консистенция: киста – это полость, заполненная жидким содержимым, а фиброаденома – это доброкачественная опухоль (узелок), состоящая из железистых и соединительнотканных клеток.
Если обнаружена киста или опухоль, проводится следующий этап диагностики — пункция кисты молочной железы с исследованием ее содержимого под микроскопом. Основная цель такого исследования – убедиться, что у женщины нет злокачественного перерождения образования. Пункция проводится специальной иглой под контролем ультразвукового исследования.
Если в распоряжении врача нет хорошего ультразвукового прибора, то через иглу для биопсии нагнетают воздух в полость кисты, расправляя ее, и делают рентгеновский снимок – пневмоцистограмму. Если стенки образования гладкие, разрастаний нет, то начинают медикаментозное лечение. Если же в полости выявлены неровности, сразу назначают оперативное лечение.
Как лечить кисту молочной железы? В решении этого вопроса вам поможет врач-гинеколог, маммолог, при необходимости нужно проконсультироваться и у онколога.
Основа лечения любого заболевания – правильное питание и образ жизни. Женщина должна оберегать себя от непосильных физических и эмоциональных нагрузок, которые часто ложатся на ее плечи. Как пример, можем привести так называемый «сэндвич-синдром», когда женщины среднего возраста вынуждены заботиться о постаревших родителях и растить своих еще несовершеннолетних детей. При этом в обществе считается, что это прямая обязанность женщины, и она не должна испытывать негативных эмоций по этому поводу.
Однако исследования показывают, что «сэндвич-синдром» становится причиной многих психосоматических заболеваний, к которым можно отнести и кисту молочной железы. Не стесняйтесь просить помощи, если вы в ней нуждаетесь, умейте отказывать, если не можете что-то сделать и не чувствуйте вины за это. Такая линия психологической самозащиты позволит вам дольше сохранять здоровье.
Диета женщин, у которых обнаружена киста, должна быть скорректирована. Доказано, что у части пациенток кисты чувствительны к употреблению шоколада, кофе, чая и других продуктов, содержащих ксантины. После исключения их из питания самочувствие таких больных улучшалось, в частности, переставали беспокоить боли в железе перед менструацией. Тем не менее, другая часть пациенток с кистой, никак не реагировала на такие изменения. Поэтому стоит ограничить перечисленные продукты на 2-3 месяца, и если эффекта не будет, значит, они вам не повредят, разумеется, при умеренном употреблении.
Пациенткам с кистой молочной железы нужно нормализовать состояние печени и желчевыводящих путей, снизить вес. Им рекомендуется соблюдать диету №5 с ограничением жареных и жирных блюд, животных жиров. Рекомендуется приготовление пищи на пару с преобладанием рыбы, кисломолочных продуктов, овощей (кроме бобовых, капусты).
Нужно нормализовать работу кишечника, избегать запоров. В этом помогут, например, овсяные отруби, которые очень полезно есть по 100 граммов в день. Если в чистом виде их употреблять не очень приятно, можно добавлять отруби в кашу или стакан кефира.
Следует разумно ограничивать количество калорий, уменьшить содержание в пище поваренной соли. Это поможет уменьшить выраженность предменструального синдрома и болей в груди.
Лечение кисты молочной железы без операции возможно в том случае, если образование имеет гладкую внутреннюю поверхность и хорошо поддается лечению медикаментами. При этом необходимо, чтобы в аспирационном материале после тонкоигольной биопсии не были обнаружены атипичные клетки – признак раковой опухоли.
Препараты для лечения кисты молочной железы действуют на основные звенья патогенеза заболевания:
p, blockquote 48,0,0,0,0 —>
- седативные средства (валериана, пустырник, Ново-пассит) и адаптогены (лимонник, элеутерококк, родиола розовая) курсами по 4 месяца с перерывом в течение 2 месяцев, длительность лечения составляет 2 года;
- витамины А (обладает антиэстрогенным действием), Е (усиливает эффекты прогестерона), В6 (снижает концентрацию пролактина в крови), Р и С (улучшают микроциркуляцию и снимают отек тканей);
- гепатопротекторы, например, растительный препарат Хофитол, защищающий и восстанавливающий печеночные клетки, улучшающий жировой обмен, повышающий эмоциональный фон;
- мочегонные средства за неделю до начала менструации для предотвращения нагрубания железы – брусника, почечный чай, Гипотиазид, Триампур, небольшие дозы Фуросемида по назначению врача;
- гормональная терапия, в частности, использование гестагенов для местного применения (гель Прожестожель), а при необходимости – и препараты в форме таблеток (Утрожестан), имплантируемые и инъекционные формы длительного действия (Норплант, Депо-провера);
- по показаниям могут назначаться Даназол, комбинированные оральные контрацептивы, агонисты гонадотропин-рилизинг гормона (Золадекс), агонисты дофамина (Парлодел).
Раньше широко рекомендовали препараты йода, однако в связи с распространением заболеваний щитовидной железы, при которых эти препараты могут нарушить баланс тиреоидных гормонов, от использования йода отказываются или назначают его только после консультации эндокринолога.
Через полгода консервативной терапии повторяют маммографию или ультразвуковое исследование. Если произошло склерозирование кисты молочной железы, то есть ее стенки спались, полость отсутствует, консервативное лечение продолжают. Если аспирация кисты была неэффективна, и жидкость накопилась вновь, назначают операцию.
Операция обычно осуществляется путем секторальной резекции, то есть удаления образования и здоровых тканей, образующих сектор (часть) железы с вершиной, направленной к ареоле. В ходе операции проводится срочное гистологическое исследование пораженных тканей для исключения злокачественного новообразования. Если выявлены признаки рака – объем оперативного лечения расширяют.
Множественные кисты молочных желез, не поддающиеся медикаментозному лечению, удаляются с помощью обширных операций, вплоть до подкожной мастэктомии и протезирования железы с помощью силиконового или иного импланта.
Разумеется, многих женщин интересует, могут ли рассосаться кисты, если ничего не предпринимать. Да, такая возможность существует, но ее вероятность невелика. Часто пациентки, надеясь на самопроизвольное исчезновение кисты, не обращаются к врачу сразу, а приходят уже с запущенной стадией рака, когда помочь уже очень сложно.
В некоторых случаях женщины жалуются, что лопнула киста в груди. При этом ее содержимое выделилось из соска в виде светлой или зеленоватой жидкости. В таком случае необходимо посетить врача и определить, что же на самом деле произошло, при необходимости провести аспирацию оставшегося содержимого.
Что делать, если женщина обнаружила в груди какое-то образование? Прежде всего, не паниковать и сразу обратиться к гинекологу и маммологу. Современные методы диагностики эффективны, безопасны. Лечение основано на сбережении органа, сохранении эстетической функции молочной железы. В подавляющем большинстве случаев пациентка после лечения избавляется от заболевания, хотя довольно часто кисты рецидивируют, если остались предрасполагающие факторы (стрессы, гормональный дисбаланс и так далее). Поэтому лечение этого заболевания должно сочетаться с терапией основной патологии.
Для предупреждения патологии необходимо влиять на факторы, провоцирующие ее возникновение:
p, blockquote 59,0,0,0,0 —>
- избегать стрессовых ситуаций, не взваливать на себя непосильную нагрузку, отказаться от «дедлайнов», научиться основам планирования времени, полноценно отдыхать;
- вести разумно активную сексуальную жизнь с постоянным партнером;
- реализовать детородную функцию, избегать абортов;
- наблюдаться у гинеколога и лечить гинекологические заболевания;
- после 40 лет ежегодно проходить маммографию;
- не курить, не употреблять сверх меры алкоголь;
- ограничить посещение бани, сауны;
- держать под контролем экстрагенитальную патологию, особенно заболевания печени;
- соблюдать диету со сниженным содержанием калорий, богатую витаминами и клетчаткой, со сниженным содержанием животных жиров и соли.
p, blockquote 60,0,0,0,1 —>
источник