В большинстве случаев арахноидальная киста никак себя не проявляет. Она имеет небольшие размеры и, как правило, не растет и не мешает человеку жить нормальной жизнью. В редких случаях новообразование дает о себе знать, когда провоцирует появление неприятных и опасных симптомов для человека.
Доброкачественное шаровидное образование – киста в головном мозге – внутри заполняется цереброспинальной жидкостью. Выраженность симптоматики зависит от размеров новообразования, но обнаруживается оно при случайном медицинском осмотре или при диагностировании какого-либо другого заболевания. Арахноидальная киста головного мозга протекает в большинстве случаев бессимптомно. Яркая неврологическая симптоматика присутствует только у 20% заболевших. Факторы, влияющие на появление и рост кисты:
- любая травма мозга;
- рост внутри кистозного образования давления жидкости;
- воспалительный процесс в мозге (инфекция, вирус).
Ведущие специалисты в области медицины на сегодняшний день определяют две разновидности новообразования, отличающиеся друг от друга причиной возникновения. Первая – первичная, которая развивается младенца еще в утробе матери. Вторичная проявляется в процессе вышеперечисленных патологий. Также киста может быть простой, формирующейся из спинномозговой жидкости, и сложной, имеющей в составе разнообразные виды тканей. По месторасположению новообразования в головном мозге разделяют на:
- левую или правую височную долю;
- теменной или лобной части головы;
- мозжечка;
- спинномозговой канал;
- заднюю черепную ямку;
- позвоночника (периневральная);
- поясничный отдел.
Может образоваться вследствие воспалительных процессов, которые развивались во внутриутробный период. Причиной появления новообразования иногда бывает родовая травма, заболевание менингитом у новорожденного. Нередки многочисленные нарушения развития плода вследствие курения, приема лекарств, употребления спиртных напитков беременной женщиной. Если первичная киста прогрессирует стремительно, то при выраженной симптоматике может быть удалена в любом возрасте ребенка.
Развивается этот вид арахноидальной кисты головного мозга после перенесенных заболеваний, травм, хирургических вмешательств. Возникновение может спровоцировать сильный удар по голове, сотрясение мозга после ДТП, субарахноидальных кровоизлияний или механических повреждений. Когда вторичная киста начинает образовываться вследствие какой-либо патологии, то стенки ее состоят из рубцовой ткани. Если киста в головном мозге у взрослого развилась по другой причине, то ее стенки содержат ткани паутинной оболочки.
Этот вид новообразования располагается между мягкой и твердой оболочкой мозга. Фактор риска заключается в том, что ретроцеребеллярная арахноидальная киста впоследствии может способствовать отмиранию клеток, а это состояние приводит к возникновению злокачественной опухоли. У детей новообразование приводит к задержке развития или синдрому гиперподвижности. У взрослых растущая киста увеличивает давление на серое вещество и ткани головного мозга.
Признаки кисты проявляются с ее ростом. Начинаются головные боли, шум в ушах нарушается чувствительность кожи. Если арахноидальную кисту головного мозга не лечить, то может произойти паралич конечностей, появиться эпилептические припадки, нарастать глухота и теряться зрение. Симптоматика заболевания характерна для конкретной области поражения.
Небольшие пузырьки с жидким содержимым в тканях головного мозга не несут угрозы для человека, и он легко с ними живет всю жизнь. Большие образования прогрессирующего типа имеют четкие признаки патологии. Это:
- потеря ориентации;
- регулярная мигрень;
- потеря сна;
- нарушение мышечного тонуса;
- хромота;
- тошнота, рвота;
- подергивание конечностями (непроизвольное);
- головокружение.
Когда киста образуется у новорожденных детей в результате воспаления, повреждения или другой патологии головного мозга, то это рамоляционное образование, которое проявляется в любом месте. Если у грудничка есть паразиты, к примеру, ленточный глист, то может развиться паразитарная киста. Новообразования головного мозга являются следствием нарушения циркуляции внутритканевой жидкости. Симптомы зависят от локализации и типа кисты, а универсального их перечня нет. На патологию головного мозга у ребенка могут указывать следующие состояния:
- пульсирующий родничок;
- вялость конечностей;
- дезориентированный взгляд;
- срыгивание фонтаном после кормления.
Оптимальным диагностическим методом патологии выступает МРТ головного мозга. При наличии кисты в заключительном описании результатов томографии будет указано: «арахноидальные изменения ликворокистозного характера». Место локализации образования выявляет использование контрастных веществ. Основным свойством новообразования, в отличие от опухоли, является способность контраст накапливать. По необходимости проводятся лабораторные анализы, исследования:
- кровь на холестерин;
- на выявление инфекций;
- допплерография сосудов;
- замер артериального давления (выявляет его скачки).
Методы терапии заболевания будут зависеть от результатов диагностики. Если арахноидальная киста головного мозга имеет маленькие размеры, то опасности для здоровья не представляет. Пациент будет наблюдаться у врача и периодически проходить обследование. В этот период важно устранить причину патологии и свести к минимуму влияние негативных факторов. Если новообразование будет быстро расти, то будет применяться медикаментозная терапия или хирургическое вмешательство.
Кисты средних размеров можно устранить медикаментами. Курс лечения назначается индивидуально и проводится под наблюдением врача до улучшения состояния пациента. Названия лекарственных препаратов, способных остановить рост новообразования:
- рассасывающих спайки: Лонгидаз, Карипатин;
- активизирующих в тканях обменные процессы: Актовегин, Глиатилин;
- иммуномодуляторов: Виферон, Тимоген;
- противовирусных: Пирогенал, Амиксин.
При бессимптомной кисте головного мозга возможно поддержание организма народными рецептами:
- Настойка травы болиголова. Устраняет головные боли. Продолжительность лечения 79 дней. При необходимости курс разрешается повторить. Приготовить настойку можно так: 100 г семян или измельченных стеблей заливают оливковым маслом (0,5 л). На три недели раствор следует оставить в темном месте. После масло пропускается через марлю несколько раз. Принимается настой через нос 3 раза/сутки по 2 капли.
- Настой из корня кавказской диоскореи. Благоприятно действует на работу мозга: очищает и расширяет сосуды. Курс приема 2-3 месяца. Корень (200 г) измельчают, банку заполняют, заливают 700 мл водки. В прохладном месте состав настаивается 5 суток. После настой сливается, и заливается еще 700 мл водки. Через 5 суток оба состава смешиваются, процеживаются и употребляются по 2 ч. л. три раза/сутки до приема пищи.
- Эликсир из дрожжей. Способствует уменьшению воспалений, нормализации внутричерепного давления. Курс лечения три недели. Дрожжи (1 ст. л.) смешиваются с высушенной травой девясила (40 г) и тремя литрами кипяченой воды. Настаивают 2 дня, затем принимают 4 раза/сутки по полстакана.
Если киста головного мозга увеличивается в размерах, то будет назначена операция по ее удалению. Современная медицина предполагает несколько типов оперативного вмешательства:
- эндоскопический метод – наименее травматичный, когда содержимое через проколы удаляется;
- шунтирование в хирургии осуществляется посредством введения дренажной трубки в полость кисты (высок риск инфицирования);
- фенестрация производится иссечением образования с использованием лазера;
- пункция, которая подразумевает удаление капсулы с помощью сверхтонкого инструмента (большая вероятность неврологического осложнения);
- трепанация черепа – самая радикальная и эффективная операция, сочетающаяся с повышенной травматичностью.
При своевременном выявлении кисты головного мозга прогнозы благоприятные. Основные риски, с которыми связано арахноидальное образование – сдавливание мозговых центров, после чего возникают нарушения в работе организма. После удаления кисты иногда наблюдается нарушение речи, слуха или зрения. При несвоевременной диагностике возможен разрыв кисты, гидроцефалия, смерть.
Изменение размеров арахноидальной кисты не надо воспринимать в качестве онкологического заболевания, но чтобы поддерживать здоровье головного мозга следует применять профилактические меры. К ним относятся: соблюдение физической активности, правильное питание, отказ от вредных привычек. Людям после 40 лет раз в полгода желательно посещать кардиолога и невролога для обследования.
источник
Что такое арахноидальная киста? Насколько она опасна для жизни человека? В толще оболочек, что покрывают головной мозг, формируется доброкачественная сфера и наполняется ликвором. Это арахноидальная киста головного мозга.
Так ее называют из-за дислокации сферы, поскольку скопление спинномозговой жидкости в ней происходит между двумя листками утолщенной арахноидальной оболочки. У головного мозга их всего три. Арахноидальная располагается между двумя остальными – твердой поверхностной и мягкой глубокой.
Частым местом дислокации кисты становятся сильвиева борозда, мостомозжечковый угол или область выше турецкого седла и другие области. Развитие ликворной сферы чаще наблюдают у детей, подростков мужского пола.
У детей арахноидальная киста головного мозга бывает преимущественно врожденной и образуется в стадии эмбриона при формировании ЦНС. Она составляет 1% от объемных новообразований внутри черепа на фоне нарушений ликворного обращения.
Сферы маленьких размеров могут не проявляться в течение жизни. При росте кисты после начала формирования происходит блокировка потока жидкости через мозг и развивается гидроцефалия. При компрессионном воздействии (давлении) на кору мозга проявляются клинические симптомы, могут образоваться грыжи или наступить внезапная смерть.
Код арахноидальной кисты (АК) по МКБ-10 – G93.0.
По анатомически-топографическому признаку к кистам мозговых полушарий относятся:
- АК латеральной (Сильвиевой) щели;
- парасагиттальные (параллельные плоскости) АК;
- конвекситальной мозговой поверхности.
К серединно-базальным образованиям относят кисты:
- арахноидальные интраселлярные и супраселлярные;
- цистерн: охватывающей и четверохолмной;
- ретроцеребеллярные арахноидальные;
- арахноидальные мостомозжечкового угла.
Формируются кисты неодинаково, поэтому их разделяют по типам. АК бывают:
- Истинными или изолированными.
- Дивертикулярными или сообщающимися. Нарушенная ликвородинамика в конце развития эмбриона приводит к образованию кист.
- Клапанными или сообщающимися частично. Такое развитие связано с продуктивными изменениями арахноидальной оболочки.
Также используют общепринятую классификацию (по Е. Galassi – 1989 г.) для разделения наиболее часто встречающихся АК латеральной щели (ЛЩ);
- кисты 1-го типа маленького размера бывают двусторонними с расположением у полюса височной доли, не проявляются. КТ-цистернография с контрастным веществом показывает, что кисты сообщаются с субарахноидальным пространством;
- кисты 2-го типа находятся в проксимальных и средних отделах ЛЩ, имеют овальную форму в связи с неполностью закрытым контуром. Они частично сообщаются с субарахноидальным пространством, что видно на спиральной компьютерной томографии с контрастным веществом;
- кисты 3-го типа имеют большой размер, поэтому располагаются по всей Сильвиевой щели. Это значительно смещает среднюю линию, приподнимает у основной кости малое крыло, чешую кости виска. Они минимально сообщаются с ликворной системой, что показывает КТ-цистернография с контрастом.
Арахноидальная киста головного мозга бывает двух разновидностей:
- первичной (врожденной) в связи с аномальным развитием мозговых оболочек под воздействием лекарственных препаратов, облучения радиацией, токсических агентов и физических факторов;
- вторичной (приобретенной) в связи с различными заболеваниями: менингитом, агенезией мозолистого тела. Либо из-за осложнений после травматизма: ушибов, сотрясений, механических повреждений твердой поверхностной оболочки, включая оперативное вмешательство.
По составу кисту подразделяют на: простую, поскольку она формируется из ликвора (спинномозговой жидкости), и сложную сферу, состоящую из ликвора и разнообразных видов тканей.
На голове образуется АК в области:
- левой или правой височной доли;
- темени и лба;
- мозжечка;
- спинномозгового канала;
- задней черепной ямки.
Также встречают в позвоночнике периневральную кисту и в поясничном отделе.
Бессимптомные маленькие АК обнаруживаются случайно при обследовании по другому поводу. Выраженной симптоматика становится при росте и в зависимости от места расположения кисты, от сдавливания тканей и мозгового вещества. Проявление очаговых симптомов бывает на фоне формирования гигромы или при разрыве АК.
Взрослые люди при прогрессировании образований теряют ориентацию, сон. Они жалуются на дискомфортные состояния, при которых нарушается тонус мышц, непроизвольно подергиваются и немеют конечности, наступает хромота. Регулярно беспокоят шум в ушах, мигрень, тошнота со рвотой, часто кружится голова вплоть до потери сознания. Также у больных:
- нарушаются слух и зрение;
- случаются галлюцинации и судороги;
- расстраивается психика;
- «распирает» внутри головы и чувствуется пульс;
- усиливаются боли под черепом при движении головой.
Вторичная (приобретенная) киста дополняет клиническую картину проявлениями основной болезни или травмы.
Развитие рамоляционного образования (кисты) у младенцев происходит в любом месте арахноидальной оболочки в связи с воспалением, повреждением или иной патологией головного мозга. Все кисты нарушают циркуляцию жидкости внутри тканей. До настоящего времени отсутствует универсальный список типов новообразований и их локализации. Часто диагностируют паразитарную кисту при наличии ленточных глистов у детей. Родителям сложно распознать симптоматику у детей, но подозревать патологию в головном мозге у маленького ребенка можно по таким проявлениям:
- пульсирующий родничок;
- дезориентированный взгляд;
- обильное фонтанообразное срыгивание после кормления.
Это является основанием для полного обследования малыша в медицинском центре.
При установлении диагноза сопоставляют клинические, нейровизуализационные и нейрофизиологические данные. Ребенок должен быть обследован неврологом, офтальмологом, педиатром, генетиком. Подтверждают диагноз при следующих клинических проявлениях:
- местные изменения: костная деформация свода черепа, особенно у младенцев до года;
- симптомы, указывающие на внутричерепную гипертензию, при которой напряжен родничок, расходятся костные швы у детей до года;
- вялость, сонливость, рвота, головная боль, пирамидная симптоматика;
- нейроофтальмологическая симптоматика, возникающая в связи с механокомпрессией межножковой и хиазмальной цистерны, компрессией зрительных нервов кистой латеральной щели;
- дисфункция глазодвигательных нервов, хиазмальный синдром, снижение зрения, атрофия и застой в глазном дне;
- нейровизуализационные признаки: находят одну или несколько АК с ликвором, вызывающих патосимптомы.
У рожденных младенцев и грудничков используют скрининг-метод (НСГ – нейросонографию) головного мозга. Также рекомендуется проводить спиральную компьютерную томографию (СКТ). В обязательном порядке выполняют МРТ, но при сомнительных данных ее перепроверяют с контрастным веществом и используют для диагностики CISS-тест и of heavily T2-weighted (сильно взвешенные Т-2 изображения).
МРТ исследует краниовертебральный отдел для исключения сопутствующих аномалий: Арнольда-Киари, гидромиелии. Анестезиолог осматривает больных, подготавливая к оперативному вмешательству и оценивая степень риска операции. Если операционно-анестезиологический риск будет большим, то готовятся методы дооперационного ведения больных. Проводятся осмотры смежными специалистами, чтобы определить сопутствующие болезни и их степень развития. При этом корректируют имеющиеся нарушения и дополнительно исследуют пациентов:
- по анализам крови выявляют (или исключают) вирусы, инфекции, аутоиммунные болезни. Так же определяют свертываемость и вредный холестерин;
- допплеровский метод применяют для обнаружения нарушений проходимости артерий, что приводит к недостатку кровоснабжения мозга.
Проверяется работа сердца и измеряется артериальное давление в течение суток.
По динамике развития кисты бывают замершими и прогрессирующими. Лечение замерших кист не проводят, если они не причиняют боли и не проявляются другими дискомфортными симптомами. В этих случаях выявляют и проводят лечение основных болезней, что стимулируют развитие АК.
Чтобы устранить воспалительный процесс, нормализовать ток крови в мозг, восстановить поврежденные клетки, справиться со средними по размеру кистами, следует лечиться, например, средствами для:
- рассасывания спаек: «Лонгидазом», «Карипатином»;
- активизирования обменных процессов в тканях: «Актовегином», «Глиатилином»;
- повышения иммунитета: «Вифероном», «Тимогеном»;
- избавления от вирусов: «Пирогеналом», «Амиксином».
Важно. Лечение арахноидальной кисты должно проводиться только по назначению врача. Превышать, уменьшать дозировки препаратов и отменять лечение самостоятельно нельзя, чтобы не усугубить воспалительный процесс и не спровоцировать рост кисты.
К абсолютным показаниям для проведения нейрохирургического лечения при АК с ликвором или гидроцефалии относят:
- гипертензионный синдром (повышение внутричерепного давления);
- нарастающий неврологический дефицит.
Относительными показаниями являются:
- крупная асимптомная АК, поскольку она деформирует соседние доли мозга;
- АК ЛЩ с прогрессирующим ростом и вызывающая нарушение обращения ликвора из-за деформации его путей.
Важно. Противопоказано проводить оперативное лечение при декомпенсированном состоянии витальных функций (нестабильной гемодинамике, дыхании), коме III, крайнем истощении (кахексии), при активном воспалительном процессе.
При применении хирургического лечения устраняют краниоцеребральную диспропорцию. Для этого используют ликворошунтирующие, микрохирургические, эндоскопические операции. Интраоперационное УЗИ, нейронавигацию назначают для достижения безопасности манипуляций.
Для определения тактики операции учитываются форма и размер АК, предполагаемая доступная область, траектория движения, возможные осложнения, поскольку в процессе операции могут повредиться сосудисто-невральные структуры, возникнуть гипердренажное состояние, излияние крови и ликвора, при разрыве кисты способна попадает инфекция. Проводят гистологическое исследование содержимого кисты и ее стенок.
При назначении ликворошунтирующих операций, например, кистоперитонеального шунтирования, хирург добивается цели провести дренаж кисты в полости вне мозга с минимальными повреждениями. Однако необходимо имплантировать артифициальную дренажную систему, что относят к недостатку данного метода лечения. Если нарушено обращение ликвора, имеющее гипо- или арезорбтивный характер, оно сочетается или спровоцировано гигантскими АК. Тогда ликворошунтирующие операции являются основными методами лечения.
Микрохирургическое оперативное вмешательство используют для устранения АК 2-го типа. При этом большую краниотомию не проводят. Ее выполняют только на височной кости близко к основанию, то есть в области чешуи. При наличии конвекситального расположения – у наиболее выступающей ее части. Чтобы определить область краниотомии, используется УЗИ-навигация.
Лечение эндоскопическим методом проводят больным с присутствием симптоматики АК, особенно ЛЩ 2 – 3 типов. Эндоскопическая операция возможна только при наличии в клинике полноценного комплекта ригидных эндоскопов, имеющих различные углы зрения, подсветку, цифровую видеокамеру, систему ирригации физраствором, би- и монополярную коагуляцию.
После операции может истекать ликвор, что называют ликвореей. Возможны некрозирование края лоскута кожи и расхождение раны после операции, поэтому назначают ревизию разреза. Если нарушается резорбция, выполняется перитонеальное шунтирование кисты. Также корректируют кисты и гидроцефалию головного мозга для обеспечения благоприятных результатов лечения пациентов, особенно маленьких детей.
Хирургическую коррекцию гидроцефалии проводят до удаления кист при выраженном гидроцефально-гипертензионном синдроме: индексе Эванса > 0,3, перивентрикулярном отеке зрительного нерва, расстройстве сознания и детям до года.
После операции пациенты находятся под диспансерным наблюдением. При наличии АК 1-го типа за детьми проводят наблюдение, чтобы не упустить неврологическую и нейроофтальмологическую симптоматику. Не менее одного раза в год в течение 3-х лет проводят контроль СКТ/МРТ (спиральная и магнитно-резонансная компьютерная томография). Пациентов осматривают нейрохирурги, нейропсихологии, неврологи, педиатры, окулисты, нейрофизиологи.
источник
Врожденные кисты паутинной оболочки также называют лептоменингеальными кистами. Этот термин не включает в себя ни вторичные «арахноидальные» кисты (например, посттравматические, постинфекционные и др.), ни глиоэпиндемальные кисты, выстланные глиальной тканью и эпителиальными клетками.
Определение и этиология. Врожденные кисты паутинной оболочки являются аномалией развития, возникающей в результате разделения или дублирования арахноидальной мембраны (таким образом, на самом деле это внутриарахноидальные кисты).
Этиология этих поражений уже давно является предметом обсуждения. Согласно наиболее распространенной теории они развиваются из-за небольшого отклонения развития арахноидальной оболочки примерно около 15 недели гестации, когда начинает вырабатываться спинномозговая жидкость (ликвор), чтобы постепенно заменить внеклеточное вещество между внешней и внутренней паутинной оболочками (эндоменингс).
Гипотеза аномалии развития подтверждается обычным расположением арахноидальных кист на уровне нормальных цистерн паутинной оболочки, их случайным появлением у сибсов, наличием сопутствующих аномалий архитектоники вен (например, отсутствие сильвиевой вены) и сопровождением другими врожденными аномалиями (агенезия мозолистого тела и синдром Марфана).
По-прежнему неясно, почему арахноидальные кисты, как правило, расширяются. Электронная микроскопия и ультрацитохимический анализ показали усиление активности Na + и К + насоса в стенке кисты по сравнению с нормальной паутинной оболочкой, поддерживающие теорию активной выработки ликвора выстилающей кисту мембраной, имеющей морфологическое сходство с субдуральным нейроэпителием и нейроэпителиальной выстилкой паутинной грануляции. С другой стороны, кино-MPT и прямое эндоскопическое видео показали, что некоторые арахноидальные кисты могут увеличиваться при захвате ликвора клапанным механизмом.
Градиент давления для движения спинномозговой жидкости в арахноидальную кисту будет обеспечиваться преходящим увеличением давления спинномозговой жидкости, вызванным систолическим колебанием мозговых артерий или передаточной пульсацией вен.
Конкретные проблемы в определении патогенеза касаются внутрижелудочковых кист. Некоторые авторы представляют их как своего рода «внутреннее» менингоцеле; по мнению других они образуются из паутинного слоя и транспортируются вместе с сосудистыми сплетениями, когда оно выпячивается через хороидальную щель.

I. Интракраниальные арахноидальные кисты:
а) Частота встречаемости. Врожденные кисты паутинной оболочки, как сообщается, составляют примерно 1% от нетравматических внутричерепных объемных образований. Этот достаточно старый показатель получен путем корреляции клинического опыта в эпоху до КТ/МРТ (0,7-2% от объемных образований) и аутопсических данных (0,1-0,5% случайных находок на вскрытии); в последние годы было описано увеличение частоты встречаемости этих образований. Внутричерепные кисты паутинной оболочки почти всегда одиночны и спорадичны.
Они встречаются в 2-3 раза чаще у мужчин, чем у женщин, и в 3-4 раза чаще на левой стороне мозга, чем справа. Описывается появление двусторонних более или менее симметричных кист у здоровых детей, а также у детей с неврологическими нарушениями, хотя и редко. В последнем случае, особенно у пациентов с битемпоральными кистами, дифференциальный диагноз следует проводить с поражением в результате перинатальной гипоксии.
Согласно информации, предоставленной из больших смешанных серий (включающих и детей и взрослых), выяснилось, что самая большая доля детских случаев приходится на первые два года жизни.
б) Анатомическое распределение. Типична локализация арахноидальных кист в пределах средней черепной ямки, где были обнаружены 30-50% повреждений. Еще 10% приходится на мозговой конвекс, 9-15% обнаруживаются в супраселлярном регионе, 5-10% в цистерне квадрименальной пластины, 10% в области мостомозжечкового угла, и 10% по средней линии задней черепной ямки. Анатомическая классификация и топографическое распределение различных видов кисты паутинной оболочки приведены в таблице ниже.
II. Супратенториальные арахнодальные кисты:
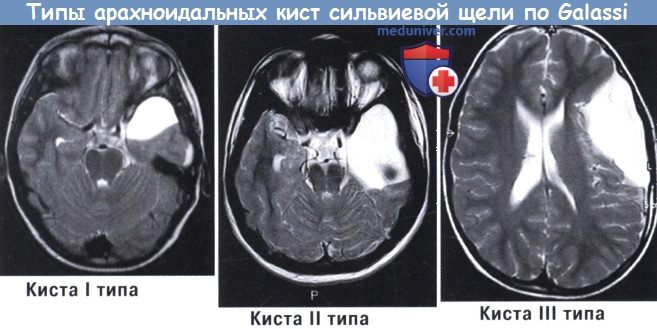
а) Кисты сильвиевой щели. На кисты латеральной борозды приходится около половины всех случаев среди взрослого населения и треть случаев среди детей. Galassi et al. разделили кисты сильвиевой щели на три типа в зависимости от их размера и соотношения (КТ с метризамидом) с нормальными ликворными пространствами:
— Тип I: кисты небольшого размера, двояковыпуклые или полукруглые, свободно сообщаются с прилежащими цистернами.
— Тип II: кисты среднего размера, по форме напоминающие прямоугольник, связанные с передней и средней частями височной ямки с умеренным эффектом массы; они сообщаются или не сообщаются с прилежащими цистернами.
— Тип III: кисты большие, округлые или овальные, занимают среднюю черепную ямку почти полностью, вызывая постоянную и серьезную компрессию соседних нервных структур, со смещением в итоге желудочков и средней линии; связи с субарахноидальным пространством отсутствуют или нефункциональны.
Кисты латеральной борозды клинически могут проявляться в любом возрасте, но чаше становятся симптоматическими в детском и подростковом возрасте, чем во взрослом, и в большинстве исследований на младенцев и детей ясельного возраста приходится около 1/4 случаев.
Диагноз часто устанавливается случайно. Возникающие симптомы часто неспецифичны, головная боль является наиболее распространенной жалобой. Среди очаговых симптомов в запущенных случаях возможен небольшой проптоз и контралатеральный парез по центральному типу. Судороги и признаки повышения внутричерепного давления представляют собой клиническое начало примерно у 20-35% пациентов. Когда признаки повышения внутричерепного давления появляются остро, они, как правило, являются следствием резкого увеличения кисты в объеме из-за субдурального или внутрикистозного кровоизлияния.
Психические нарушения обнаруживаются только в 10% случаев, однако задержка развития и поведенческие нарушения обычны у детей с большими кистами и практически постоянны и серьезны у больных с двусторонними кистами.
Локальные выпуклости черепа и/или асимметричная макрокрания — характерные признаки, наблюдающиеся у половины пациентов. При КТ в таких случаях выявляются выпячивание наружу, истончение височной чешуи и смещение кпереди малого и большого крыла клиновидной кости. Кисты выглядят как четкие образования между твердой мозговой оболочкой и деформированным мозгом с плотностью спинномозговой жидкости и без контрастного усиления. Желудочки головного мозга, как правило, нормального размера или немного расширены. При МРТ определяются Т1-гипоинтенсивные и Т2-гиперинтенсивные образования.
Для определения отношения артерий и вен со стенкой кисты полезно исследование сосудов. Для того, чтобы определить наличие или отсутствие связи между кистой и субарахноидальным пространством, в последнее время используется кинопоследовательность потока, что позволяет заменить выполнение КТ с метризамидом. Это может быть особенно важно у бессимптомных больных и у больных с неспецифическими клиническими симптомами. В этой связи дополнительную информацию, которая может указывать на необходимость хирургического вмешательства, можно получить при мониторинге ВЧД. Также используется перфузионное МРТ и ОФЭКТ, последняя помогает оценить мозговую перфузию вокруг стенки кисты.
Существует три варианта хирургического лечения, применяемых отдельно или в комбинации:
— Марсупиализация путем краниотомии
— Эндоскопическое удаление кисты
— Шунтирование кисты
Открытое удаление кисты считается оптимальным хирургическим вмешательством. Успешные результаты варьируют от 75 до 100%, хирургическая смертность практически нулевая. Следует отметить два вопроса, касающиеся открытой операции:
— Тотальное удаление кисты паутинной оболочки больше не считается целесообразным, больших отверстий в стенке кисты достаточно для обеспечения прохождения ликвора через полость кисты и снижения риска повреждения соседних структур мозга. Более того, частичное вскрытие кисты также может предотвратить истечение ликвора в субдуральное пространство и развитие послеоперационных субдуральных гигром.
— Все сосуды, которые пересекают полость кисты или лежат на стенке кисты, являются нормальными и, следовательно, должны быть сохранены.
В последние годы в качестве альтернативы открытым операциям предложено эндоскопическое удаление кисты. Эндоскопия используется и в качестве дополнения к открытой операции, чтобы уменьшить размер операционного доступа. Положительные результаты эндоскопической техники колеблются от 45 до 100%.
Шунтирование кисты явно безопаснее, но сопровождается высокой частотой дополнительных хирургических манипуляций (около 30%) и пожизненной зависимостью от шунта.
б) Кисты селлярной области. Кисты селлярной области являются второй наиболее распространенной супратенториальной локализацией среди внутричерепных кист паутинной оболочки. Пораженных мужчин немного больше, чем женщин: коэффициент около 1,5/1. Кисты могут быть подразделены на две группы:
— Супраселлярные кисты, расположенные над диафрагмой турецкого седла.
— Интраселлярные кисты, расположенные в полости турецкого седла.
Последние встречаются гораздо реже и исключительно у детей.
Термин кисты области турецкого седла не включает синдром «пустого турецкого седла», интраселлярные и/или супраселлярные дивертикулы арахноидальной оболочки. КТ с метризамидом или кино-MPT помогают в дифференциальной диагностике, показывая отсутствие контрастирования и отсутствие потока спинномозговой жидкости внутри истинной кисты.
Интраселлярные кисты паутинной оболочки протекают бессимптомно примерно в половине случаев. Головная боль является наиболее частой жалобой у симптоматических пациентов, при таком расположении кисты часто наблюдаются эндокринологические нарушения. Супраселлярные кисты, напротив, чаще всего проявляются головной болью, типичны нарушения зрения и нейроэндокринные симптомы. Гидроцефалия, как правило, появляется, когда из-за расширения кисты затруднен ток ликвора из отверстий Монро и/или базальных цистерн. При крупных кистах может развиваться задняя дислокация ствола головного мозга с вторичной компрессией сильвиева водопровода, что может привести к расширению желудочков.
Этот процесс происходит относительно медленно, по этой причине признаки внутричерепной гипертензии (отек диска зрительного нерва, атрофия зрительного нерва возникают хоть и часто, но сравнительно поздно.
Гипопитуитаризм встречается часто, в большей степени с нарушением обмена гормона роста и АКТГ. Также могут быть отмечены задержки менструаций. Редким, но типичным проявлением при кистах над турецким седлом является симптом «голова куклы», характеризующийся медленными, ритмическими движениями головы в переднезаднем направлении.
В пре- и неонатальном периоде и в раннем детстве эхоэнцефалография является полезным диагностическим инструментом, позволяющим следить за эволюцией такого рода поражений в течение первых месяцев жизни. Если это возможно, необходимо выполнить МРТ, которая позволит оценить многоуровневые связи между кистой и окружающими нервными структурами и желудочками, что необходимо для планирования хирургического лечения. МРТ (или контрастная КТ как альтернатива) также имеют важное значение для дифференциальной диагностики между расположенными над турецким седлом кистами паутинной оболочки и другими возможными кистозными поражениями селлярной области (например, киста кармана Ратке, кистозная краниофарингиома, эпидермоидная киста и др.).
Быстрое развитие эндоскопических технологий существенно изменило лечение кист селлярной области. Эндоскопический трансназальный доступ идеально подходит для интраселлярных кист, заменив традиционный микрохирургический доступ к этим поражениям. Расположенные над турецким седлом кисты лечатся только вскрытием крыши кисты (эндоскопическая трансвентрикулярная венгрикулоцистостомия) по сравнению со вскрытием и крыши кисты и дна кисты (вентрикуло-цистерностомия), последний метод на самом деле считается более безопасным и по сравнению с вентрикуло-цистостомией связан с более низкой частотой рецидивов (5-10% против 25-40%).
Шунтирующие операции практически не проводятся. Несмотря на относительную безопасность, они связаны с удивительно высоким процентом повторных операций. Микрохирургическое иссечение, вскрытие или марсупиализация являются резервом для случаев невозможности применения эндоскопических методов или для пациентов с кистами, распространяющимися за желудочек (например, супраселлярная киста паутинной оболочки, вовлекающая медиальную часть височной доли).
Важно помнить, что независимо от хирургического лечения имеющиеся эндокринологические нарушения разрешаются в редких случаях, что требует адекватной медикаментозной терапии. Визуальные признаки и симптомы внутричерепной гипертензии после операции проходят.
в) Кисты мозгового конвекса. Они встречаются сравнительно редко (4-15% всех внутричерепных кист паутинной оболочки), женщины страдают чаще, чем мужчины. Мы различаем две основные разновидности этих кист:
— Полусферические кисты, огромные скопления жидкости протяженностью по всей или почти по всей поверхности одного полушария мозга.
— Фокусные кисты, как правило, небольшие образования, связанные с церебральной поверхностью полушарий.
Полушарные кисты считаются расширенными кистами латеральной борозды, отличающиеся скорее сдавленной, а не увеличенной латеральной бороздой и отсутствием аплазии височной доли. Чаще всего они обнаруживаются у детей с макрокранией, выпуклым передним родничком и черепной асимметрией. КТ и МРТ в большинстве случаев позволяют провести дифференциальный диагноз с хроническим скоплением жидкости в субдуральном пространстве (субдуральная гигрома и гематома).
Локализованное выпячивание черепа обычно предполагает наличие солитарной кисты. У детей, как правило, неврологические симптомы отсутствуют, в то время как у взрослых часто появляются очаговые неврологические дефициты и/или припадки. Дифференциальный диагноз проводится с нейроглиальными опухолями низкой степени злокачественности, как правило, с помощью МРТ.
Лечением выбора является микрохирургическая марсупиализация. В удалении медиальной стенки кисты, тесно связанной с корой головного мозга нет необходимости. Имплантация шунта рекомендуется только в случае рецидивов, хотя этот метод также был предложен в качестве основной процедуры у детей с полушарными кистами по причине незрелости способности к абсорбции и из-за высокого риска неудачных открытых хирургических вмешательств. В таких случаях рекомендуется установка шунта с программируемым клапаном для эффективного контроля давления внутри кисты и благоприятствования развитию естественных путей оттока ликвора.
г) Межполушарные кисты. Межполушарные кисты встречаются достаточно редко, составляя 5-8% внутричерепных кист паутинной оболочки во всех возрастных группах. Выделяют два основных вида:
— Межполушарные кисты, связанные с частичной или полной агенезией мозолистого тела
— Парасагиттальные кисты, не сопровождающиеся дефектами в формировании мозолистого тела
В большом проценте случаев наблюдается макрокрания, а у двух третей пациентов развиваются симптомы внутричерепной гипертензии. Локализование выпуклый череп является вторым по частоте проявлением. Гидроцефалия умеренная или отсутствует у пациентов с парасагиттальными кистами, но относительно часта у пациентов с межполушарными кистами.
На МРТ межполушарные кисты паутинной оболочки дифференцируются по типично клинообразному виду на коронарных срезах, резко разделяющих серп с одной стороны. Первичная агенезия мозолистого тела и тип IC голопрозенцефалии могут иметь схожий вид на МРТ; однако межполушарную кисту затылочных рогов боковых желудочков можно легко дифференцировать, так как затылочные рога смещены кистой, а базальные ганглии нормально разделены.
Методом выбора является трепанации черепа с удалением кисты. Это позволяет нормализовать внутричерепное давление. Из-за значительного высокого уровня осложнений шунтирующие процедуры следует рассматривать только как второй выбор в сложных случаях.
д) Кисты области четверохолмной пластины. Кисты области четверохолмной пластины составляют 5-10% от всех внутричерепных кист паутинной оболочки. Большинство из них диагностируется у детей с более высокой частотой у девочек, чем у мальчиков.
Клинические проявления зависят от направления роста кисты. Большая часть этих кист развивается кверху в заднюю часть межполушарной щели или книзу—в ямку верхнего червя мозжечка, в отдельных случаях с возможностью супратенториального инфратенториального расширения. Из-за своего близкого расположения к ликворным путям они обычно диагностируются в детстве из-за вторичной обструктивной гидроцефалии. Могут определяться аномалии реакции зрачков или движения глаз вследствие компрессии четверохолмной пластины или растяжения блокового нерва; однако ухудшение взора вверх диагностируется относительно редко. При направлении роста в латеральную сторону и в цистерны гидроцефалия, как правило, отсутствует, но определяется очаговая симптоматика.
Сагиттальные и коронарные срезы МРТ четко показывают связь кисты с супратенториальными и инфратенториальными структурами и желудочками.
Как и для кист области турецкого седла, современные нейроэндоскопические методы существенно изменили тактику лечения такого рода поражений, которые раньше считались технически сложными. В случае небольших образований (
источник
Киста головного мозга – полое патологическое образование, заполненное жидкостью, близкой по составу к ликвору, имеющее различную локализацию в мозге. Различают два основных типа кист головного мозга: арахноидальная, ретроцеребеллярная кисты.
Арахноидальная киста головного мозга – доброкачественное полое образование, заполненное жидкостью, формирующееся на поверхности головного мозга в области его паутинных (арахноидальных) оболочек.
Арахноидальная мозговая оболочка – одна из трех мозговых оболочек, расположенная между поверхностной твердой оболочкой мозга и глубокой мягкой мозговой оболочкой.
Стенки арахноидальной кисты формируются либо клетками паутинной оболочки мозга (первичная киста), либо рубцовым коллагеном (вторичная киста). Арахноидальная киста может быть двух типов:
- Первичная либо врожденная арахноидальная киста является следствием аномалий развития оболочек мозга у плода в результате воздействия физических и химических факторов (лекарственные препараты, радиационное облучение, токсические агенты);
- Вторичная либо приобретенная арахноидальная киста является следствием различных заболеваний (менингиты, агенезия мозолистого тела) либо осложнением после травм, оперативного вмешательства (ушибы, сотрясения, механические повреждения внешних оболочек мозга).
В большинстве случаев развитие арахноидальной кисты протекает бессимптомно. Ярко выраженная неврологическая симптоматика присутствует лишь в 20% случаев.
Среди факторов, влияющих на появление и рост арахноидальной кисты, выделяют:
- Воспалительный процесс мозговых оболочек (вирус, инфекционное поражение, арахноидит);
- Рост давления жидкости внутри кистозного образования;
- Сотрясение мозга или любая другая травма мозга у пациента с ранее образовавшейся арахноидальной кистой.
В большинстве случаев кисты головного мозга (арахноидальная, ретроцеребеллярная кисты) протекают бессимптомно. Данные новообразования выявляются при очередном обследовании пациента либо при диагностике неврологических заболеваний схожей симптоматики. Симптомы арахноидальной кисты неспецифические. Выраженность симптоматики арахноидальной, ретроцеребеллярной кисты зависит от локализации и размеров образования. У большинства пациентов наблюдается общемозговая симптоматика, связанная со сдавливанием определенных участков мозга. Крайне редко наблюдается очаговая симптоматика, обусловленная формированием гигромы, разрывом арахноидальной кисты.
Основные симптомы арахноидальной, ретроцеребеллярной кисты:
- Головокружения, не обусловленные другими факторами (переутомление, анемия, прием лекарственных препаратов, беременность у женщин);
- Тошнота, рвота, не обусловленные другими факторами (прием препаратов, отравление, прочие заболевания);
- Галлюцинации, психические расстройства;
- Судороги;
- Потеря сознания;
- Чувства онемения в конечностях, гемипарезы;
- Головные боли, нарушение координации;
- Чувство пульсации, распирания в голове;
- Нарушение слуха, зрения;
- Четкое распознание шумов в ушах при сохранении слуха;
- Чувство тяжести в голове;
- Усиление болезненных ощущений при движении головой.
Следует отметить, что при вторичном типе арахноидальной кисты клиническая картина может быть дополнена симптомами основного заболевания или травмы, являющейся первопричиной образования кистозной полости.
Для диагностики арахноидальной ликворной кисты (кисты, заполненной ликвором) применяют различные методы. Основными среди них являются магнитно-резонансная томография и компьютерная томография для выявления кистозного образования, определения его локализации, размеров. Внутривенное введение контраста позволяет дифференцировать арахноидальную ликворную кисту от опухоли (опухоль накапливает контраст, киста нет).
Следует помнить, что арахноидальная киста чаще является следствием другого неврологического заболевания либо нарушения функционирования каких-либо систем органов. Для идентификации первопричин арахноидальной кисты применяют следующие методы диагностики:
- Анализы крови для выявления вирусов, инфекций, аутоиммунных заболеваний;
- Анализы крови на свертываемость и уровень содержания холестерина;
- Допплеровское исследование позволяет обнаружить нарушение проходимости сосудов, вследствие чего развивается недостаток мозгового кровоснабжения;
- Мониторинг артериального давления, фиксирующий колебания давления за сутки;
- Исследования сердца.
Точное выявление причин развития арахноидальной кисты позволяет выбрать оптимальные пути лечения кистозного образования и минимизировать риск рецидива.
По динамике развития арахноидальных кист различают замершие кистозные образования и прогрессирующие кисты. Как правило, замершие образования не причиняют пациенту болезненных ощущений, не представляют риска для нормальной мозговой деятельности. В таком случае лечение арахноидальной кисты не требуется. При замерших формах кист диагностика и лечение направлены на выявление первопричин образования кисты, а также устранение и предупреждение факторов, способствующих образованию новых кист.
При прогрессирующем типе кистозных образований лечение арахноидальной кисты предполагает комплекс мер, направленный на выявление и устранение причин возникновения кисты, а также непосредственное удаление самой кисты.
Медикаментозное лечение арахноидальной кисты направлено на устранение воспалительных процессов, нормализацию мозгового кровоснабжения, восстановление поврежденных клеток головного мозга.
При неэффективности либо малой эффективности консервативных методов лечения арахноидальной кисты применяют радикальные методы. Показаниями к проведению оперативного вмешательства являются:
- Риск разрыва арахноидальной кисты;
- Нарушения психического состояния пациента с учащающимися судорожными и эпилептическими припадками;
- Увеличение внутричерепного давления;
- Усиление очаговой симптоматики.
Основными методами оперативного лечения арахноидальной кисты являются:
- Дренирование – удаление жидкости из полости путем игольной аспирации;
- Шунтирование – создание дренажа для оттока жидкости;
- Фенестрация – иссечение кисты.
При своевременной диагностике и лечении арахноидальной кисты прогнозы весьма благоприятные. Основными рисками, связанными с развитием арахноидальной кисты, являются усиление сдавливающего воздействия тела кисты на мозговые центры, вследствие чего возникают нарушения функций организма, а также разрыв кисты. После удаления арахноидальной кисты последствиями могут стать нарушение слуха и зрения, речевой функции. При несвоевременной диагностике арахноидальной кисты последствия могут быть крайне опасны (гидроцефалия, мозговые грыжи, смерть).
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник
Арахноидальная киста представляет доброкачественное прогрессивно растущее патологическое объемное образование, содержащее жидкость, по биохимическому составу приближающуюся к спинномозговой жидкости, обусловливающее нарушения ликворообращения. Частота выявления арахноидальной кисты составляет 1% в структуре интракраниальных объемных образований головного мозга. Почти в 10% наблюдений такая киста локализуется в супраселлярной области. По частоте обнаружения супраселлярная арахноидальная киста (ССАК) занимает второе место после арахноидальной кисты боковой щели мозга. Впервые ССАК описал A. Barlow (1935). До 70 — 80-х годов ХХ в. ССАК считали редкой патологией, что обусловлено часто бессимптомным течением. Появление современных нейровизуализирующих методов диагностики — компьютерной томографии (КТ) и магнито-резонансной томографии (МРТ) способствовало увеличению частоты выявления кистозных образований селлярной области. Согласно данным литературы, в 75% наблюдений ССАК обнаруживают у детей, у мальчиков — в 2 — 3 раза чаще, чем у девочек.
В отличие от кист средней или задней черепной ямок, врожденный характер которых подтвержден, среди этиологических факторов, лежащих в основе ССАК, чаще всего выделяют кровоизлияние и инфекцию. Морфологически при этом обнаруживают кистозную камеру, которая расположена в области межножковой цистерны и сформирована продуктивно утолщенными и кожистыми листками мембраны Лиллиеквиста и которая, аналогично кистам другой локализации, например, конвекситальным, представляет собой секвестрированный участок подоболочечных пространств. Уникальность ССАК также состоит в практически неминуемой тенденции к экспансии и увеличению размеров. Патогенетический механизм этого явления заключается в следующем. В норме мембрана Лиллиеквиста представляет собой нежную сеть арахноидальных трабекул, которые оформлены в более или менее постоянные листки – диэнцефальный и мезэнцефальный, которые имеют сеть крупных ячей, не препятствующих свободной циркуляции ликвора по цистернам. Продуктивные изменения в этих листках решительным образом меняют ситуацию и формируют клапанный механизм задержки ликвора в межножковой цистерне, когда утолщенный и монолитный мезэнцефальный листок мембраны Лиллиеквиста наглухо изолирует ее от препонтинной цистерны в момент систолы и пропускает оттуда ликвор в момент диастолы. ССАК может распространяться в различных направлениях: латерально, в среднюю черепную ямку, кзади, в межножковую или предмостовую цистерну и даже достигать ската. Если киста растет в направлении III желудочка или смещает кзади средний мозг, возникает окклюзионная гидроцефалия вследствие блока межжелудочковых отверстий, базальных цистерн и/или водопровода мозга.
ССАК проявляется гипертензивно-гидроцефальным, эндокринным, оптохиазмальным и неврологическим симптомокомплексом. ССАК у детей проявляется макрокранией, задержкой роста и/или психомоторного развития. Приблизительно у 1/3 больных зрительные нервы и зрительный перекрест натягиваются над кистой, что обусловливает возникновение зрительных нарушений в виде одно- или двустороннего снижения остроты зрения и/или битемпоральной гемианопсии. Частота эндокринных нарушений, как правило, в виде ожирения и преждевременного полового созревания, недостаточно изучена (по данным разных авторов она составляет от 25 до 60%). Их патогенез связан с растяжением стебля гипофиза, сдавлением нижнемедиальных отделов таламуса, серого бугра и сосцевидных тел. Патогномоничным для ССАК считают кивательный гиперкинез (bobble head doll syndrome): нерегулярные, непроизвольные, ритмические движения головы в переднезаднем направлении с периодичностью 2 — 3 раза в 1 с. Появление этого синдрома связывают с объемным воздействием кисты на дорзомедиальные ядра таламуса, расположенные в паравентрикулярных отделах. Проводящие пути от дорзомедиальных ядер таламуса направляются к покрышке среднего мозга и красному ядру через хвостатое ядро и подушку. Перекрещенные и неперекрещенные рубротегментоспинальные и ретикулоспинальные нисходящие пути направляются к двигательным нейронам шейного отдела спинного мозга, иннервирующим мышцы шеи. Соответственно объемное и/или ирритативное воздействие кисты обусловливает возникновение диэнцефальной экстрапирамидной недостаточности, атаксии и кивательного гиперкинеза. Другие очаговые неврологические симптомы возникают вследствие сдавления арахноидальной кистой прилежащих мозговых структур с формированием гипертензивно-гидроцефального синдрома. Обычно пациенты с ССАК обнаруживают эмоциональную лабильность, предъявляют жалобы на упорную головную боль, рассеянность и снижение памяти. Возможна более стертая симптоматика в виде общего беспокойства, анорексии и эпигастральных сенестопатий, а также искаженной формулы сна и пароксизмов с гипертермией. В более серьезных случаях могут быть: потея массы тела, энурез, акинетический мутизм и выраженные мнестические расстройства с грубой задержкой развития.
«Золотым стандартом» в диагностике ССАК являются КТ или МРТ. ССАК имеет вид округлого либо овального изоденсивного патологического образования (без выраженной стенки и кальцификатов), которое примыкает к расширенным передним рогам боковых желудочков. Она достаточно типична по данным КТ или МРТ.
Арахноидальная киста III желудочка у ребенка 2,5 лет. (а) КТ: баллонообразное расширение III желудочка, боковые желудочки гидроцефальны. MPT в сагиттальной плоскости в режиме Т1 (б) и импульсной последовательности PSIF (в) — резкое расширение III желудочка при сохранном просвете водопровода мозга.
При обнаружении ССАК показано хирургическое лечение. Тотальное удаление арахноидальной кисты (иссечение стенки кисты) является операцией выбора. По данным литературы, результаты лечения ССАК лучше при использовании краниотомии с транскаллезной кистэктомией или чрескожной вентрикуло-кистостомии под контролем эндоскопии (производится через боковой желудочек и отверстие Монро; доступ через фрезевое отверстие, наложенное парасагиттально на коронарном шве). Большинство нейрохирургов при лечении больных с ССАК стараются не проводить ликворо-шунтирующие операции, т.е. не устанавливать шунтирующие системы (кисто-вентрикуло-перитонео-стомия), из-за высокой частоты осложнений, кроме тех случаев, когда имеет место малый возраст пациента и отягощенный соматический статус. Также выполнение ликворо-шунтирующей операции показано при возникновении выраженной окклюзионной и/или послеоперационной (после удаления стенки арахноидальной кисты) арезорбтивной гидроцефалии.
источник
Кистаголовного мозга представляет собой патологическую полость, её стенка образована фиброзной тканью и зачастую выстлана эпителием или же эндотелием. Важно то, что это образование не относится к злокачественным опухолям. Наиболее часто кисты диагностируются в младенческом возрасте, поскольку формируются в результате пороков развития нервной системы в разные сроки внутриутробного периода. Киста головного мозга может образоваться по различным причинам: наследственность, внешние факторы, например, инфекции, гипоксия, воздействие лекарственных веществ, облучение и другие. Кроме того, вышеперечисленные внешние факторы могут явиться причиной возникновения подобной патологии у детей дошкольного возраста, подростков и взрослых.
Часто пациент может даже не подозревать о наличии подобной патологии. Поскольку образовывавшаяся киста головного мозга может существовать достаточно длительный период времени ни чем себя не обнаруживая. Какие-либо симптомы проявляются только в том случае, когда она начинает значительно увеличиваться в размерах. Тогда возможно нарушение нормального функционирования близлежащих мозговых структур, патологии кровоснабжения головного мозга. задержка оттока ликвора и другие негативные явления.
Неврологические симптомы обычно делят на местные или локальные и общемозговые. К местным относят:
- локальные головные боли;
- головокружение;
- галлюцинации;
- эпилептические припадки.
Общемозговые симптомы зачастую обусловлены внутричерепной гипертензией:
- головная боль, которая усиливается под утро;
- тошнота;
- рвота;
- расстройства моторики, нарушение координации;
- появление периодического шума в ушах;
- расстройства психики и угнетение сознания.
Интенсивность проявления и сочетание описанных клинических симптомов в каждом отдельном случае зависят от размеров и места положения кисты.
Если у пациента возникают и прогрессируют вышеописанные неврологические симптомы, то необходимо обратиться за консультацией к специалисту, чтобы установить точный диагноз и исключить возможность возникновения опухоли центральной нервной системы.
Общепринятым и стандартным способом диагностики кисты является метод метод магнитно-резонансной томографии (МРТ). Данный способ позволяет определить место локализации кисты, её размеры и контакты с функционально значимыми зонами мозга, а также основными магистральными сосудами.
Также часто совместно с МРТ применяется компьютерная томография (КТ). Метод, который позволяет обеспечить лучшую визуализацию костных структур черепа. Используя трёхмерную спиральную КТ, можно уточнить топографические соотношения кисты со структурами черепа и сосудами головного мозга. Когда в качестве первичной диагностики невозможно применить МРТ (например, у больного с кардиостимулятором), то КТ применяют после предварительного внутривенного введения рентгеноконтрастного водорастворимого вещества.
Кроме того, возможно использование дополнительных способов диагностики, например допплерографии, электроэнцефалографии и других.
Это киста головного мозга содержащая мукопротеин. Исходит из кармана Ратке и локализуется в передней селлярной или передней супраселлярной области.
Обычно диагностируется при помощи КТ, поскольку очень чувствительна к кальциевым отложениям.
Мукоцеле или слизистая киста
Этот тип чаще всего обнаруживается в лобной и решетчатой пазухах, реже в клиновидной пазухе. При проведении КТ выявляют достаточно объемную структуру с ровными границами, соответствующую по плотности ткани её окружающей и обрамлённую пояском усиления. Интенсивность сигнала от мукоцеле на МРТ зависит от количества белка в слизистом содержимом кисты. После введения контрастного вещества, при мукоцеле появляется лишь поясок усиления, в отличие от опухоли, когда контрастируется вся ее ткань.
Арахноидальные и лептоменингеальные кисты
Приблизительно в 15% случаев локализуются в супраселлярной области. Формируются в результате расслоения соединительнотканными перемычками паутинной оболочки. Часто в процессе развития увеличиваются в размерах и начинают сдавливать соседние мозговые структуры. Соответствуют спинномозговой жидкости по интенсивности сигнала на КТ и МРТ. Для них не характерно обызвествление, при введении контрастного вещества, они не контрастируются.
Эта полая структура с выстланной низким кубическим или же призматическим эпителием тонкой стенкой. Чаще всего образуется в желудочках мозга и содержит густую коллоидную жидкость.
Когда киста головного мозга диагностируется у новорожденных и является патологией внутриутробного развития или сложных родов, то рекомендовано наблюдение невролога. В большинстве случаев она рассасывается до достижения ребёнком года, в ряде случаев назначаются лекарственные средства, которые ускоряют этот процесс. Когда киста обнаруживается у подростков или взрослых, при отсутствии её увеличения и основных клинических симптомов, также назначается консервативное лечение.
Хирургическое вмешательство показано в случае, если она быстро и значительно растёт и негативно влияет на близлежащие мозговые структуры, что может угрожать жизни пациента.
Лечение арахноидальной кисты в клиниках Германии.
Арахноидальная киста является врожденным доброкачественным скоплением жидкости внутри паутинной оболочки-одной из 3-х мембранных слоев, которые покрывают мозг и спинной мозг. Киста заполнена жидкостью, аналогичной цереброспинальной жидкости (ЦСЖ). Арахноидальная киста может образоваться в головном мозге или вдоль спинного мозга. В большинстве случаев она присутствует уже в грудном возрасте. Однако, до подросткового возраста зачастую нет никаких симптомов, даже если киста увеличивается. Внутричерепные арахноидальные кисты составляют около 1% от всех внутричерепных объемных образований.
В зависимости от размера и расположения, арахноидальные кисты могут не создавать никаких симптомов и обнаружиться только случайно при магнитно-резонансной томографии мозга, выполненной по разным причинам, или же они могут увеличиться и стать симптоматическими, оказывая давление на окружающие мозговые структуры или становясь помехой для нормальной циркуляции ликвора.
Арахноидальные кисты чаще встречаются у мужчин, чем у женщин. Наиболее частая локализация врожденных интракраниальных кист в средней черепной ямки, что составляет более половины от общего числа зарегистрированных случаев. Реже они встречаются в селлярной области и регионах, расположенных около турецкого седла, вокруг затылочного отверстия, между двумя полушариями мозга.
Симптомы внутричерепной арахноидальной кисты связаны с размером кисты и местоположением. Небольшие кисты, как правило, протекают бессимптомно и обнаруживаются лишь случайно. Из-за их доброкачественной природы и медленного темпа роста, врожденные внутричерепные кисты могут оставаться бессимптомными, производя лишь незначительные неврологические симптомы и признаки. Большие кисты могут вызвать черепную деформацию или макроцефалию (увеличение головы), или вызвать такие симптомы, как головные боли, эпилептические припадки, гидроцефалию (избыточное накопление спинномозговой жидкости), повышенное внутричерепное давление, задержка в развитии, и поведенческие изменения. Другие симптомы могут включать в себя гемипарез (слабость или паралич одной стороны тела) и атаксию (отсутствие мышечного контроля).
Рутинная оценка с КТ или МРТ, как правило, достаточны для определения кисты, которая выглядит как гладкая кайма с кистозной массой, наполненной аналогичной ликвору жидкостью. При МРТ с контрастом не определяется усиление сигнала. Обнаружение кисты возможно даже внутриутробно с помощью ультразвука.
В то время как существует общее мнение, что небольшие кисты с минимальными симптомами следует лечить консервативно с регулярным клиническим и рентгенологическим наблюдением, крупные арахноидальные кисты, которые оказывают массовый эффект и которые вызывают неврологические нарушения требуют хирургического вмешательства.
Цель хирургического лечения является дренировать кисту и предотвратить накопление жидкости.
Два основных хирургических метода, с помощью которых оперируют арахноидальную кисту в Германии- краниотомия с иссечением кисты и кисто-перитонеальное шунтирование. Другие оперативные процедуры, которые могут быть рекомендованы для лечения арахноидальной кисты включают стереотаксическую аспирацию, эндоскопическую кисто-цистерностомию и эндоскопическую вентрикулоцистерностомию.
В то время как открытые краниотомии для иссечения или фенестрацией внутричерепных арахноидальных кист считаются агрессивным методом лечения, кисто-перитонеальное шунтирование, более безопасная и менее инвазивная процедура, чем открытая операция, связана с долгосрочной шунт-зависимостью и связанными с шунтирующими системами возможными осложнениями, которые нельзя не принимать во внимание.
Эндоскопическое удаление арахноидальной кисты, которое выполняют нейрохирурги в Германии, предлагает эффективную альтернативу традиционной открытой краниотомии из-за его многочисленных преимуществ, в том числе лучшей визуализации во время операции, меньшей травмы тканей во время операции, более короткий срок пребывания в стационаре и минимальный послеоперационный дискомфорт.
Улучшение качества жизни пациента и максимальная продолжительность бессимптомного периода стоят на переднем плане для немецких нейрохирургов.
Пациенты и их семьи могут обратиться к нам за консультацией в любое время. Желательно на момент обращения иметь при себе результаты уже проведенных исследований. Это сократит сроки составления официального предложения на лечение арахноидальной кисты в клинике Германии.
Не так давно я вернулся с Мюнхена, где лечил грыжу межпозвонкового диска с защемлением. Проходил лечение в Университетской клинике Рехтс Изар Мюнхен. Я очень доволен лечением, так как меня вернули
В 56 лет мою маму достаточно сильно мучала ноющая боль в левой ноге, иногда происходила онеменение или возникали судороги, а иной раз боль доходила до поясницы. Особенно болезненными были утренние
ОТЛИЧНЫЙ ДОКТОР, ЗАМЕЧАТЕЛЬНЫЙ ЧЕЛОВЕК.
Хочу передать слова благодарности нейрохирургам Томасу-Николасу Леманну и Адине Гидау. да и всему мед.персоналу клиники, за то что 3 года назад спасли моего сына. Ведь в России моего Сашу
Так произошло, что моей большой семье по не желанию, но пришлось познакомиться с профессором, доктором медицины Петром Вайкочи. Страшный диагноз — опухоль головного мозга. Много вопросов, которые оставались без ответов.
Сайт находится в разработке. Информация пополняется. Следите за изменениями
Среди опухолей, встречающихся в хиазмально-селлярной области, морфологическиможно выделить 5 основных групп:1) опухоли гипофиза (аденогипофиза и нейрогипофиза); 2) дизонтогенетические опухоли иопухолеподобные образования (краниофарингиомы, эпителиальные и эпидермоидные кисты, холестеатомы); 3) менингиомы,4) опухоли зрительных нервов и хиазмы; 5) опухоли, исходящиеиз днаIIIжелудочка.
Чаще всего (10-30% от всех внутричерепных новообразований)в этой области встречаютсяопухоли гипофиза(аденогипофиза),рост которых сопровождаетсявытеснением опухолью неизмененнойжелезистой ткани гипофиза, гормональной активностьюновообразования, деструкцией стенок турецкого седла, компрессией прилежащих анатомических структур головного мозга и отходящих отнего черепных нервов. 80% опухолей гипофиза доброкачественные, но их постепенный рост в пределах, ограниченных турецким седлом и расположенным над ним областях, способен привести к серьезным эндокринным и неврологическим осложнениям.Разнообразие эндокринной патологии и сложность оценки клинических и морфологических изменений требует тщательного обследования в специализированных отделениях.
В основномаденомыгипофизаобнаруживают у лиц в возрасте 20-40 лет, у женщин несколько чаще.Аденомыгипофизамогут сочетаться с опухолями, исходящими из других желез внутренней секреции и клеток. Учитывая особенности строениягипофиза. имеющего переднюю (аденогипофиз) и заднюю (нейрогипофиз) доли, формирующиеся из различных зародышевых листков в процессе развития эмбриона, опухолигипофизасоответственно разделяют на опухоли эпителиального ряда (аденомыи аденокарциномы) и опухоли задней доли — глиомы и зернистоклеточные опухоли воронки ( хористомы , инфундибуломы).
В нейрохирургическом центре ГВКГ им. Н.Н. Бурденко широко применяют удалениеаденомыгипофизаэндоскопическим эндоназальным транссфеноидальным доступом (90%) с использованием эндоскопа KARL STORZ . Операции проводятся под общей многокомпонентной анестезией с интубацией трахеи.
1. Соматотрофная аденома (соматотропинома).
2. Лактотрофная аденома (пролактинома).
3. Смешанная соматотрофная и лактотрофная аденома.
4. Аденома из ацидофильных стволовых клеток.
5. Маммосоматотрофная аденома.
6. Кортикотрофная аденома (кортикотропинома).
7. Немая аденома.
8. Тиротрофная аденома (тиротропинома).
9. Гонадотрофная аденома (гонадотропинома).
10. Нуль-клеточная аденома.
11. Онкоцитома.
12. Плюригормональная аденома.
Показания к оперативному лечению опухолей гипофиза:
— продолженный рост опухоли (при неэффективности консервативной терапии).
Использование эндоскопа в транссфеноидальной хирургии имеет ряд преимуществ по сравнению с использованием микроскопа. Во-первых, поле зрения эндоскопа не ограничено носорасширителем. Во-вторых, использование эндоскопов с углами зрения в 30 и 70 позволяет визуализировать эндо-, супра-, параселлярные структуры. В-третьих, операция проводится в условиях хорошей освещенности.
Эндоскопическая эндоназальная транссфеноидальная аденомэктомия является операцией выбора у пациентов саденомойгипофиза.
источник


