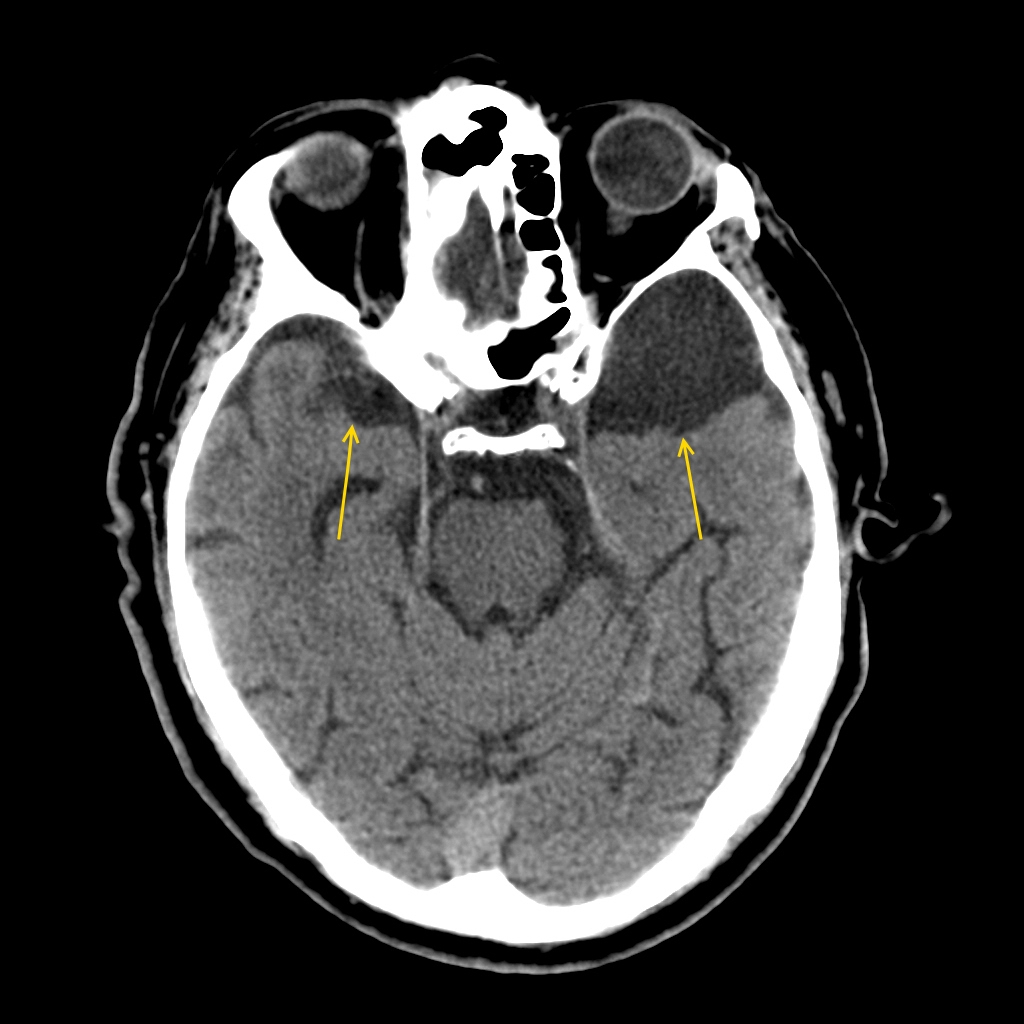
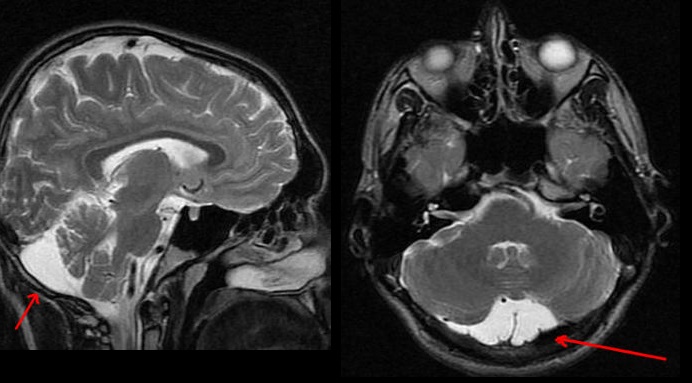
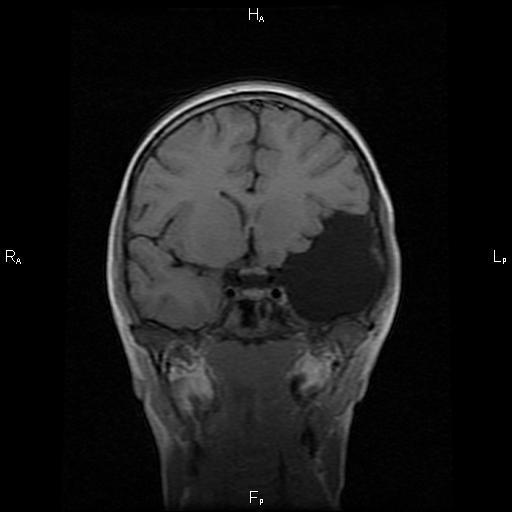
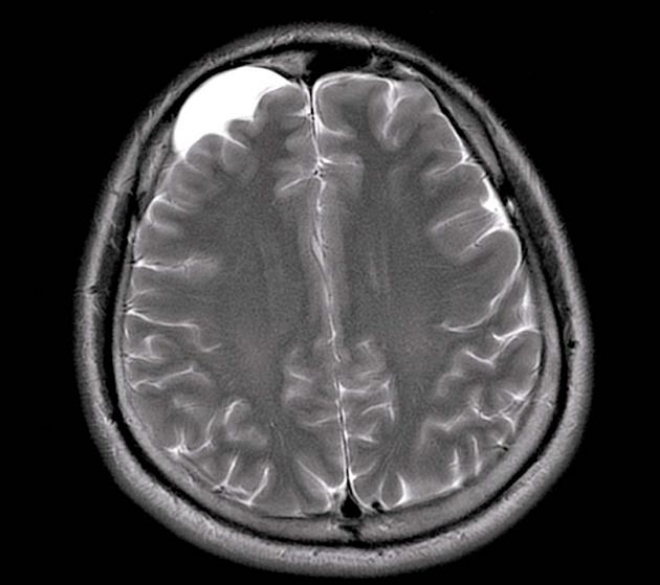
В большинстве случаев арахноидальная киста никак себя не проявляет. Она имеет небольшие размеры и, как правило, не растет и не мешает человеку жить нормальной жизнью. В редких случаях новообразование дает о себе знать, когда провоцирует появление неприятных и опасных симптомов для человека.
Доброкачественное шаровидное образование – киста в головном мозге – внутри заполняется цереброспинальной жидкостью. Выраженность симптоматики зависит от размеров новообразования, но обнаруживается оно при случайном медицинском осмотре или при диагностировании какого-либо другого заболевания. Арахноидальная киста головного мозга протекает в большинстве случаев бессимптомно. Яркая неврологическая симптоматика присутствует только у 20% заболевших. Факторы, влияющие на появление и рост кисты:
- любая травма мозга;
- рост внутри кистозного образования давления жидкости;
- воспалительный процесс в мозге (инфекция, вирус).
Ведущие специалисты в области медицины на сегодняшний день определяют две разновидности новообразования, отличающиеся друг от друга причиной возникновения. Первая – первичная, которая развивается младенца еще в утробе матери. Вторичная проявляется в процессе вышеперечисленных патологий. Также киста может быть простой, формирующейся из спинномозговой жидкости, и сложной, имеющей в составе разнообразные виды тканей. По месторасположению новообразования в головном мозге разделяют на:
- левую или правую височную долю;
- теменной или лобной части головы;
- мозжечка;
- спинномозговой канал;
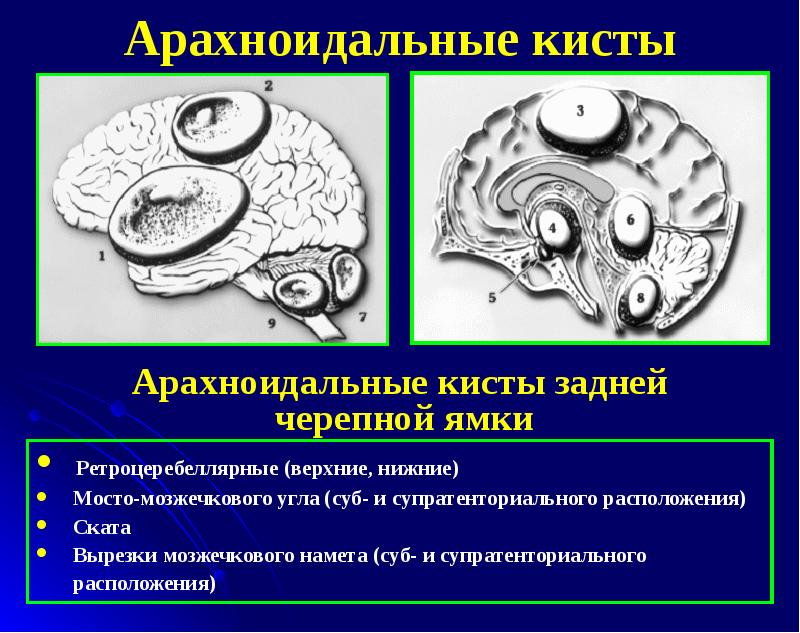
- заднюю черепную ямку;
- позвоночника (периневральная);
- поясничный отдел.
Может образоваться вследствие воспалительных процессов, которые развивались во внутриутробный период. Причиной появления новообразования иногда бывает родовая травма, заболевание менингитом у новорожденного. Нередки многочисленные нарушения развития плода вследствие курения, приема лекарств, употребления спиртных напитков беременной женщиной. Если первичная киста прогрессирует стремительно, то при выраженной симптоматике может быть удалена в любом возрасте ребенка.
Развивается этот вид арахноидальной кисты головного мозга после перенесенных заболеваний, травм, хирургических вмешательств. Возникновение может спровоцировать сильный удар по голове, сотрясение мозга после ДТП, субарахноидальных кровоизлияний или механических повреждений. Когда вторичная киста начинает образовываться вследствие какой-либо патологии, то стенки ее состоят из рубцовой ткани. Если киста в головном мозге у взрослого развилась по другой причине, то ее стенки содержат ткани паутинной оболочки.
Этот вид новообразования располагается между мягкой и твердой оболочкой мозга. Фактор риска заключается в том, что ретроцеребеллярная арахноидальная киста впоследствии может способствовать отмиранию клеток, а это состояние приводит к возникновению злокачественной опухоли. У детей новообразование приводит к задержке развития или синдрому гиперподвижности. У взрослых растущая киста увеличивает давление на серое вещество и ткани головного мозга.
Признаки кисты проявляются с ее ростом. Начинаются головные боли, шум в ушах нарушается чувствительность кожи. Если арахноидальную кисту головного мозга не лечить, то может произойти паралич конечностей, появиться эпилептические припадки, нарастать глухота и теряться зрение. Симптоматика заболевания характерна для конкретной области поражения.
Небольшие пузырьки с жидким содержимым в тканях головного мозга не несут угрозы для человека, и он легко с ними живет всю жизнь. Большие образования прогрессирующего типа имеют четкие признаки патологии. Это:
- потеря ориентации;
- регулярная мигрень;
- потеря сна;
- нарушение мышечного тонуса;
- хромота;
- тошнота, рвота;
- подергивание конечностями (непроизвольное);
- головокружение.
Когда киста образуется у новорожденных детей в результате воспаления, повреждения или другой патологии головного мозга, то это рамоляционное образование, которое проявляется в любом месте. Если у грудничка есть паразиты, к примеру, ленточный глист, то может развиться паразитарная киста. Новообразования головного мозга являются следствием нарушения циркуляции внутритканевой жидкости. Симптомы зависят от локализации и типа кисты, а универсального их перечня нет. На патологию головного мозга у ребенка могут указывать следующие состояния:
- пульсирующий родничок;
- вялость конечностей;
- дезориентированный взгляд;
- срыгивание фонтаном после кормления.
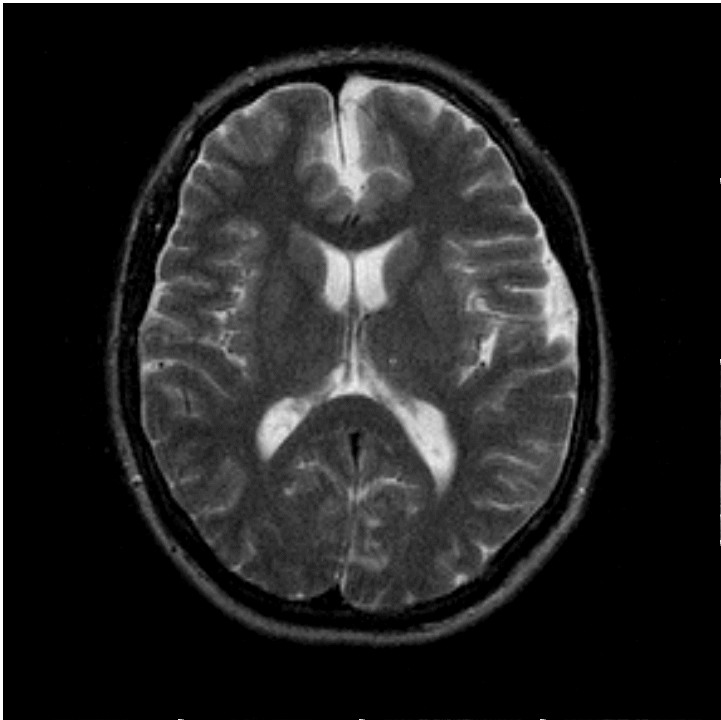
Оптимальным диагностическим методом патологии выступает МРТ головного мозга. При наличии кисты в заключительном описании результатов томографии будет указано: «арахноидальные изменения ликворокистозного характера». Место локализации образования выявляет использование контрастных веществ. Основным свойством новообразования, в отличие от опухоли, является способность контраст накапливать. По необходимости проводятся лабораторные анализы, исследования:
- кровь на холестерин;
- на выявление инфекций;
- допплерография сосудов;
- замер артериального давления (выявляет его скачки).
Методы терапии заболевания будут зависеть от результатов диагностики. Если арахноидальная киста головного мозга имеет маленькие размеры, то опасности для здоровья не представляет. Пациент будет наблюдаться у врача и периодически проходить обследование. В этот период важно устранить причину патологии и свести к минимуму влияние негативных факторов. Если новообразование будет быстро расти, то будет применяться медикаментозная терапия или хирургическое вмешательство.
Кисты средних размеров можно устранить медикаментами. Курс лечения назначается индивидуально и проводится под наблюдением врача до улучшения состояния пациента. Названия лекарственных препаратов, способных остановить рост новообразования:
- рассасывающих спайки: Лонгидаз, Карипатин;
- активизирующих в тканях обменные процессы: Актовегин, Глиатилин;
- иммуномодуляторов: Виферон, Тимоген;
- противовирусных: Пирогенал, Амиксин.
При бессимптомной кисте головного мозга возможно поддержание организма народными рецептами:
- Настойка травы болиголова. Устраняет головные боли. Продолжительность лечения 79 дней. При необходимости курс разрешается повторить. Приготовить настойку можно так: 100 г семян или измельченных стеблей заливают оливковым маслом (0,5 л). На три недели раствор следует оставить в темном месте. После масло пропускается через марлю несколько раз. Принимается настой через нос 3 раза/сутки по 2 капли.
- Настой из корня кавказской диоскореи. Благоприятно действует на работу мозга: очищает и расширяет сосуды. Курс приема 2-3 месяца. Корень (200 г) измельчают, банку заполняют, заливают 700 мл водки. В прохладном месте состав настаивается 5 суток. После настой сливается, и заливается еще 700 мл водки. Через 5 суток оба состава смешиваются, процеживаются и употребляются по 2 ч. л. три раза/сутки до приема пищи.
- Эликсир из дрожжей. Способствует уменьшению воспалений, нормализации внутричерепного давления. Курс лечения три недели. Дрожжи (1 ст. л.) смешиваются с высушенной травой девясила (40 г) и тремя литрами кипяченой воды. Настаивают 2 дня, затем принимают 4 раза/сутки по полстакана.
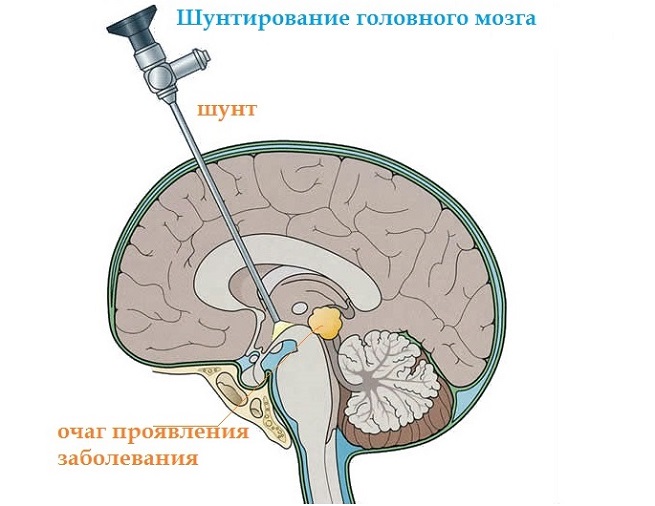
Если киста головного мозга увеличивается в размерах, то будет назначена операция по ее удалению. Современная медицина предполагает несколько типов оперативного вмешательства:
- эндоскопический метод – наименее травматичный, когда содержимое через проколы удаляется;
- шунтирование в хирургии осуществляется посредством введения дренажной трубки в полость кисты (высок риск инфицирования);
- фенестрация производится иссечением образования с использованием лазера;
- пункция, которая подразумевает удаление капсулы с помощью сверхтонкого инструмента (большая вероятность неврологического осложнения);
- трепанация черепа – самая радикальная и эффективная операция, сочетающаяся с повышенной травматичностью.
При своевременном выявлении кисты головного мозга прогнозы благоприятные. Основные риски, с которыми связано арахноидальное образование – сдавливание мозговых центров, после чего возникают нарушения в работе организма. После удаления кисты иногда наблюдается нарушение речи, слуха или зрения. При несвоевременной диагностике возможен разрыв кисты, гидроцефалия, смерть.
Изменение размеров арахноидальной кисты не надо воспринимать в качестве онкологического заболевания, но чтобы поддерживать здоровье головного мозга следует применять профилактические меры. К ним относятся: соблюдение физической активности, правильное питание, отказ от вредных привычек. Людям после 40 лет раз в полгода желательно посещать кардиолога и невролога для обследования.
источник
Киста головного мозга – полое патологическое образование, заполненное жидкостью, близкой по составу к ликвору, имеющее различную локализацию в мозге. Различают два основных типа кист головного мозга: арахноидальная, ретроцеребеллярная кисты.
Арахноидальная киста головного мозга – доброкачественное полое образование, заполненное жидкостью, формирующееся на поверхности головного мозга в области его паутинных (арахноидальных) оболочек.
Арахноидальная мозговая оболочка – одна из трех мозговых оболочек, расположенная между поверхностной твердой оболочкой мозга и глубокой мягкой мозговой оболочкой.
Стенки арахноидальной кисты формируются либо клетками паутинной оболочки мозга (первичная киста), либо рубцовым коллагеном (вторичная киста). Арахноидальная киста может быть двух типов:
- Первичная либо врожденная арахноидальная киста является следствием аномалий развития оболочек мозга у плода в результате воздействия физических и химических факторов (лекарственные препараты, радиационное облучение, токсические агенты);
- Вторичная либо приобретенная арахноидальная киста является следствием различных заболеваний (менингиты, агенезия мозолистого тела) либо осложнением после травм, оперативного вмешательства (ушибы, сотрясения, механические повреждения внешних оболочек мозга).
В большинстве случаев развитие арахноидальной кисты протекает бессимптомно. Ярко выраженная неврологическая симптоматика присутствует лишь в 20% случаев.
Среди факторов, влияющих на появление и рост арахноидальной кисты, выделяют:
- Воспалительный процесс мозговых оболочек (вирус, инфекционное поражение, арахноидит);
- Рост давления жидкости внутри кистозного образования;
- Сотрясение мозга или любая другая травма мозга у пациента с ранее образовавшейся арахноидальной кистой.
В большинстве случаев кисты головного мозга (арахноидальная, ретроцеребеллярная кисты) протекают бессимптомно. Данные новообразования выявляются при очередном обследовании пациента либо при диагностике неврологических заболеваний схожей симптоматики. Симптомы арахноидальной кисты неспецифические. Выраженность симптоматики арахноидальной, ретроцеребеллярной кисты зависит от локализации и размеров образования. У большинства пациентов наблюдается общемозговая симптоматика, связанная со сдавливанием определенных участков мозга. Крайне редко наблюдается очаговая симптоматика, обусловленная формированием гигромы, разрывом арахноидальной кисты.
Основные симптомы арахноидальной, ретроцеребеллярной кисты:
- Головокружения, не обусловленные другими факторами (переутомление, анемия, прием лекарственных препаратов, беременность у женщин);
- Тошнота, рвота, не обусловленные другими факторами (прием препаратов, отравление, прочие заболевания);
- Галлюцинации, психические расстройства;
- Судороги;
- Потеря сознания;
- Чувства онемения в конечностях, гемипарезы;
- Головные боли, нарушение координации;
- Чувство пульсации, распирания в голове;
- Нарушение слуха, зрения;
- Четкое распознание шумов в ушах при сохранении слуха;
- Чувство тяжести в голове;
- Усиление болезненных ощущений при движении головой.
Следует отметить, что при вторичном типе арахноидальной кисты клиническая картина может быть дополнена симптомами основного заболевания или травмы, являющейся первопричиной образования кистозной полости.
Для диагностики арахноидальной ликворной кисты (кисты, заполненной ликвором) применяют различные методы. Основными среди них являются магнитно-резонансная томография и компьютерная томография для выявления кистозного образования, определения его локализации, размеров. Внутривенное введение контраста позволяет дифференцировать арахноидальную ликворную кисту от опухоли (опухоль накапливает контраст, киста нет).
Следует помнить, что арахноидальная киста чаще является следствием другого неврологического заболевания либо нарушения функционирования каких-либо систем органов. Для идентификации первопричин арахноидальной кисты применяют следующие методы диагностики:
- Анализы крови для выявления вирусов, инфекций, аутоиммунных заболеваний;
- Анализы крови на свертываемость и уровень содержания холестерина;
- Допплеровское исследование позволяет обнаружить нарушение проходимости сосудов, вследствие чего развивается недостаток мозгового кровоснабжения;
- Мониторинг артериального давления, фиксирующий колебания давления за сутки;
- Исследования сердца.
Точное выявление причин развития арахноидальной кисты позволяет выбрать оптимальные пути лечения кистозного образования и минимизировать риск рецидива.
По динамике развития арахноидальных кист различают замершие кистозные образования и прогрессирующие кисты. Как правило, замершие образования не причиняют пациенту болезненных ощущений, не представляют риска для нормальной мозговой деятельности. В таком случае лечение арахноидальной кисты не требуется. При замерших формах кист диагностика и лечение направлены на выявление первопричин образования кисты, а также устранение и предупреждение факторов, способствующих образованию новых кист.
При прогрессирующем типе кистозных образований лечение арахноидальной кисты предполагает комплекс мер, направленный на выявление и устранение причин возникновения кисты, а также непосредственное удаление самой кисты.
Медикаментозное лечение арахноидальной кисты направлено на устранение воспалительных процессов, нормализацию мозгового кровоснабжения, восстановление поврежденных клеток головного мозга.
При неэффективности либо малой эффективности консервативных методов лечения арахноидальной кисты применяют радикальные методы. Показаниями к проведению оперативного вмешательства являются:
- Риск разрыва арахноидальной кисты;
- Нарушения психического состояния пациента с учащающимися судорожными и эпилептическими припадками;
- Увеличение внутричерепного давления;
- Усиление очаговой симптоматики.
Основными методами оперативного лечения арахноидальной кисты являются:
- Дренирование – удаление жидкости из полости путем игольной аспирации;
- Шунтирование – создание дренажа для оттока жидкости;
- Фенестрация – иссечение кисты.
При своевременной диагностике и лечении арахноидальной кисты прогнозы весьма благоприятные. Основными рисками, связанными с развитием арахноидальной кисты, являются усиление сдавливающего воздействия тела кисты на мозговые центры, вследствие чего возникают нарушения функций организма, а также разрыв кисты. После удаления арахноидальной кисты последствиями могут стать нарушение слуха и зрения, речевой функции. При несвоевременной диагностике арахноидальной кисты последствия могут быть крайне опасны (гидроцефалия, мозговые грыжи, смерть).
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник
Арахноидальная киста головного мозга, являющаяся самым распространенным видом кист мозга, имеющееся у 4% населения, представляет собой наполненный ликвором (цереброспинальной, или спинномозговой жидкостью) мешочек, расположенный в арахноидальной оболочке мозга. В месте кисты ткань арахноидальной оболочки разделяется на два слоя с накоплением между ними жидкости.
Важно помнить, что киста не является опухолью и в большинстве случаев либо протекает бессимптомно или с небольшими проявлениями и очень редко требует оперативного вмешательства.
- Первичные, образовавшиеся в период внутриутробного развития;
- Вторичные, возникшие, возникающие как следствие ранения или травмы, протекающих в мозгу воспалительных процессов или кровотечений.
- Прогрессирующие. Для этого типа кист характерно постепенное усиление симптомов, связанных с тем, что увеличивающаяся в объеме киста наращивает свое давление на мозг.
- Замершие. Эти образования отличаются стабильностью и обычно не доставляют беспокойств, часто протекают без симптомов и часть выявляются лишь случайно при проведении томографии мозга, вызванной другими причинами.
В зависимости от места расположения и размеров кисты могут проявляться один или несколько симптомов:
- Головная боль;
- Тошнота и рвота;
- Вялость, в том числе чрезмерная усталость или нидостаток энергии;
- Приступы;
- Задержки развития;
- Гидроцефалия, вызванная нарушением естественной циркуляции спинномозговой жидкости;
- Проблемы со стороны эндокринной системы, например, ранее начало полового созревания;
- Непроизвольная тряска головой;
- Проблемы со зрением.
Чем больше киста, тем больше симптомов будет проявляться, будет возрастать их частота и сила. При длительном и сильном сдавливании может привести к необратимым изменениям тканей мозга. При чрезмерной компрессии и разрыве оболочек кисты возможно наступление смерти пациента.
Кисты, протекающие без каких бы то ни было проявлений, могут быть выявлены только случайно. В случае наличия неврологических проявлений врач в первую очередь анализирует жалобы больного. Однако проявления могут говорить только о том, что существуют какие-то сбои в работе головного мозга, но не позволяют классифицировать проблему. Гематомы, опухоли мозга, расположенные внутри мозга кисты имеют такую же симптоматику. Для более точной постановки диагноза врач может назначить электроэнцефалографию, эхоэнцефалографию или реоэнцефалографию. Недостатком этих методов является то, что они не дают информации ни о точном местоположении образования, ни о его природе.
Главной целью любого лечения арахноидальной кисты является отвод жидкости и снижение давления на ткани мозга.
На сегодняшний день наиболее точным методом диагностики, позволяющим с высокой степенью точности отличить арахноидальную кисту от опухоли или гематомы, являются компьютерная томография (КТ) и магнито-резонансная томография (МРТ).
- Шунтирование. При этом методе хирург устанавливает в кисту трубку (шунт) по которому жидкость отводится в другие части организма (например, брюшную полость), где она всасывается другими тканями.
- Фенестрация. В этом случае в черепе пациента и стенках кисты создаются отверстия для дренирования и обеспечения нормального потока спинномозговой жидкости.
- Игольная аспирация и соединение при помощи отверстий внутренней части кисты с субарахноидальным пространством для отвода в него жидкости.
Несмотря на то, что КТ позволяет точно определить размеры и расположение кисты, наиболее точную и полную информацию об образовании дает МРТ. Обычно для диагностики арахноидальной кисты проводится МРТ-сканирование с введением в кровоток пациента контраста. При этом опухоли мозга имеют свойство накапливать контраст, а кисты не впитывают его из кровеносных сосудов, что очень четко видно на МРТ.
Также МРТ-сканирование позволяет отличить кисту от кровоизлияний, гематом, гигром, абсцессов и других заболеваний со сходной симптоматикой. Кроме того, МРТ дает возможность выявить кисту даже в тех случаях, когда у пациента еще нет никаких проявлений, а сама киста имеет размеры всего в несколько миллиметров.
Несмотря на то, что МРТ-диагностика с применением контрастного вещества дает врачу необходимую информацию, риск ошибки все же существует. Связан он в первую очередь с отсутствием у врача остаточного опыта интерпретации результатов МРТ и выявления кист. От таких ошибок не застрахован ни один пациент и случаются они как в крупных городах, так и в небольших населенных пунктах. В этой ситуации единственной возможностью исключить ошибку или как минимум в разы снизить ее вероятность является получение второго мнения от высококвалифицированного специалиста
Национальная телерадиологическая сеть (НТРС) предлагает вам возможность получить консультации ведущих специалистов страны в области МРТ-диагностики, имеющих богатый опыт анализа томографических снимков различных заболеваний. Для получения консультации вам достаточно просто загрузить результаты сканирования на наш сервер и уже через сутки вы получите мнение, альтернативное мнению вашего врача.
Возможно оно будет таким же как первое медицинское заключение, возможно будет отличаться от него, но второе мнение совершенно точно позволит вам свести риск ошибочного диагноза и неправильного лечения практически к нулю.
источник
Здравствуйте. То что Вы перечислили, я не нашел у себя в карте. Объективно жалобы на очень частую давящую головную боль, особенно при нагрузках, головокружения, тошноту, «потемнения» в глазах, снижение зрения, онемения в руках, судороги конечностей,изменение биоритма. Повторюсь что до начала баталий с военкоматом по глупости этого не фиксировал, МРТ не делал, головные боли списывали на большой рост и шейный остеохондроз, занимался самолечением.
Далее с начала осеннего призыва 2010г. начал обследования.
Делал триплексное сканирование артерий (УЗИ сосудов шеи) и в заключении: структурных и имод…(не разобрать) изменений не выявлено. Еще невролог сказал, что РЭГ исследование не точное, результат которого меняется из-за условий проведения и (как я понял) от раздражителей.
В платной поликлинике невролог написал в заключении: арахноидальная киста правой ЗЧЯ больших размеров с деформацией левой гимесферы мозжечка с цефалгическим синдромом, ВСД по гипертоническому типу, вестибулоатактическим синдромом, рассеянной неврологической симптоматикой.
Что Вы посоветуете дообследовать или правильно описать при моем заболевании?
Последний раз редактировалось Vlad10; 20.01.2011 в 08:45 .
Спасибо, так МРТ я уже сделал, писал выше (на 1 стр.).
Вадим Валерьевич, может Вы что посоветуете?
Последний раз редактировалось Vlad10; 20.01.2011 в 18:47 .
Вряд ли он сможет это сделать на этой неделе. Попробую я:
1.ваших записей достаточно для направления вас на обследование от военкомата по 23 статье расписания болезней.
2. да начала призывных мероприятий, еще пару раз сходите к невропатологу по м/ж, фиксируйте эти жалобы и симптоматику.
Здравствуйте.
Прошу помочь в моей ситуации,- на данный момент сделал следующие исследования с результатами:
МРТ: «Визуализируется кистозное расширение правых ретроцеребеллярных цистерн, максимальными размерами до 2,7х6,6х6,5 см. с распространением практически до цистерны вены Галена; с деформацией левой гимесферы мозжечка. Остальные базальные цистерны не расширены, не деформированы.
Заключение: МР картина арахноидальной кисты правой ЗЧЯ.
Контроль в динамике через 6-12 мес.»
ЭЭГ: Умеренные диффузные изменения биотоков головного мозга в виде недостаточно регулярного основного ритма на сниженном амплитудном уровне, небольшого снижения функционального состояния головного мозга склонности ритмов к гиперсинхронизации на гипервентиляцию с наличием ирритации мезо-диэнцефальных отделов, с очагом замедления в правых лобно-передне-височных отделах. Косвенные признаки внутричерепной гипертензии.
Невролог из платной поликлиники сказал, что РЭГ исследование не точное и результат меняется из-за условий проведения и (как я понял) от раздражителей, он посоветовал сделать триплексное сканирование артерий (УЗИ сосудов шеи) и в заключении: структурных и имод…(не разобрать) изменений не выявлено.
Вы мне также говорили что при моем заболевании должно быть: «Расстройство тактильной чувствительности,моторных функций группы мышц,трофики(а и гипотрофии скелетной мускулатуры),а так же наличие патологических рефлексов(например Бабинского или Ровзинга),которые либо есть либо нет. А в целом расстройство походки и координации движений,нистагм глазных яблок,различные тики.Да много чего.Если есть,то есть,нет,изобразить не удастся.При наличие описанной Вами «органики» неврологическая симптоматика должна быть по определению». То что Вы перечислили, у меня отсутствует. Объективно жалобы на очень частую давящую головную боль, особенно при нагрузках и изменении положения, головокружения, тошноту, «потемнения» в глазах, снижение зрения, онемения в руках, судороги конечностей, изменение биоритма.
В платной поликлинике невролог написал в заключении: арахноидальная киста правой ЗЧЯ больших размеров с деформацией левой гимесферы мозжечка с цефалгическим синдромом, ВСД по гипертоническому типу, вестибулоатактическим синдромом, (и я попросил записать) рассеянной неврологической симптоматикой.
Все это время сам оплачивал исследования и в больницу по месту прописки еще не обращался.
Необходимы ли еще дополнительные исследования?
Что говорить (на что жаловаться) невропатологу в своей больнице?
Посоветуйте порядок действий для признания военкоматом категории «В» по 23 ст. РБ.
Здравствуйте.В том то и дело,что основное теперь для Вас -это нарушения функций(не важно какой степени),то есть наличие неврологической симптоматики.От этого зависит будет применяться статья 23 или нет.Поскольку бессимптомные кисты расписанием болезней не рассматриваются.Если как осложнения арахноидальной кисты ЗЧЯ будут признаны вестибулоатаксический синдром и рассеянная неврологическая симптоматика,то военный билет по статье 23,Вы точно получите.
Запись на консультацию по тел.:
364-15-29 Москва
719-84-22 Санкт-Петербург
источник
Врожденные кисты паутинной оболочки также называют лептоменингеальными кистами. Этот термин не включает в себя ни вторичные «арахноидальные» кисты (например, посттравматические, постинфекционные и др.), ни глиоэпиндемальные кисты, выстланные глиальной тканью и эпителиальными клетками.
Определение и этиология. Врожденные кисты паутинной оболочки являются аномалией развития, возникающей в результате разделения или дублирования арахноидальной мембраны (таким образом, на самом деле это внутриарахноидальные кисты).
Этиология этих поражений уже давно является предметом обсуждения. Согласно наиболее распространенной теории они развиваются из-за небольшого отклонения развития арахноидальной оболочки примерно около 15 недели гестации, когда начинает вырабатываться спинномозговая жидкость (ликвор), чтобы постепенно заменить внеклеточное вещество между внешней и внутренней паутинной оболочками (эндоменингс).
Гипотеза аномалии развития подтверждается обычным расположением арахноидальных кист на уровне нормальных цистерн паутинной оболочки, их случайным появлением у сибсов, наличием сопутствующих аномалий архитектоники вен (например, отсутствие сильвиевой вены) и сопровождением другими врожденными аномалиями (агенезия мозолистого тела и синдром Марфана).
По-прежнему неясно, почему арахноидальные кисты, как правило, расширяются. Электронная микроскопия и ультрацитохимический анализ показали усиление активности Na + и К + насоса в стенке кисты по сравнению с нормальной паутинной оболочкой, поддерживающие теорию активной выработки ликвора выстилающей кисту мембраной, имеющей морфологическое сходство с субдуральным нейроэпителием и нейроэпителиальной выстилкой паутинной грануляции. С другой стороны, кино-MPT и прямое эндоскопическое видео показали, что некоторые арахноидальные кисты могут увеличиваться при захвате ликвора клапанным механизмом.
Градиент давления для движения спинномозговой жидкости в арахноидальную кисту будет обеспечиваться преходящим увеличением давления спинномозговой жидкости, вызванным систолическим колебанием мозговых артерий или передаточной пульсацией вен.
Конкретные проблемы в определении патогенеза касаются внутрижелудочковых кист. Некоторые авторы представляют их как своего рода «внутреннее» менингоцеле; по мнению других они образуются из паутинного слоя и транспортируются вместе с сосудистыми сплетениями, когда оно выпячивается через хороидальную щель.

I. Интракраниальные арахноидальные кисты:
а) Частота встречаемости. Врожденные кисты паутинной оболочки, как сообщается, составляют примерно 1% от нетравматических внутричерепных объемных образований. Этот достаточно старый показатель получен путем корреляции клинического опыта в эпоху до КТ/МРТ (0,7-2% от объемных образований) и аутопсических данных (0,1-0,5% случайных находок на вскрытии); в последние годы было описано увеличение частоты встречаемости этих образований. Внутричерепные кисты паутинной оболочки почти всегда одиночны и спорадичны.
Они встречаются в 2-3 раза чаще у мужчин, чем у женщин, и в 3-4 раза чаще на левой стороне мозга, чем справа. Описывается появление двусторонних более или менее симметричных кист у здоровых детей, а также у детей с неврологическими нарушениями, хотя и редко. В последнем случае, особенно у пациентов с битемпоральными кистами, дифференциальный диагноз следует проводить с поражением в результате перинатальной гипоксии.
Согласно информации, предоставленной из больших смешанных серий (включающих и детей и взрослых), выяснилось, что самая большая доля детских случаев приходится на первые два года жизни.
б) Анатомическое распределение. Типична локализация арахноидальных кист в пределах средней черепной ямки, где были обнаружены 30-50% повреждений. Еще 10% приходится на мозговой конвекс, 9-15% обнаруживаются в супраселлярном регионе, 5-10% в цистерне квадрименальной пластины, 10% в области мостомозжечкового угла, и 10% по средней линии задней черепной ямки. Анатомическая классификация и топографическое распределение различных видов кисты паутинной оболочки приведены в таблице ниже.
II. Супратенториальные арахнодальные кисты:
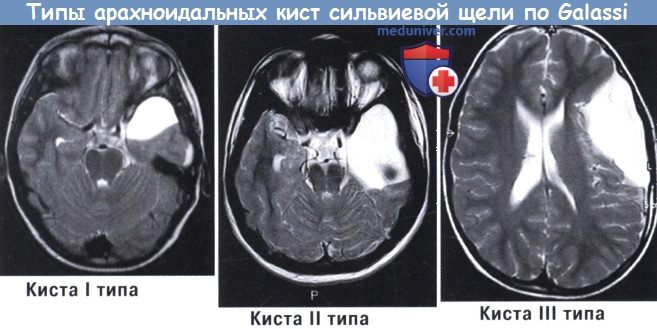
а) Кисты сильвиевой щели. На кисты латеральной борозды приходится около половины всех случаев среди взрослого населения и треть случаев среди детей. Galassi et al. разделили кисты сильвиевой щели на три типа в зависимости от их размера и соотношения (КТ с метризамидом) с нормальными ликворными пространствами:
— Тип I: кисты небольшого размера, двояковыпуклые или полукруглые, свободно сообщаются с прилежащими цистернами.
— Тип II: кисты среднего размера, по форме напоминающие прямоугольник, связанные с передней и средней частями височной ямки с умеренным эффектом массы; они сообщаются или не сообщаются с прилежащими цистернами.
— Тип III: кисты большие, округлые или овальные, занимают среднюю черепную ямку почти полностью, вызывая постоянную и серьезную компрессию соседних нервных структур, со смещением в итоге желудочков и средней линии; связи с субарахноидальным пространством отсутствуют или нефункциональны.
Кисты латеральной борозды клинически могут проявляться в любом возрасте, но чаше становятся симптоматическими в детском и подростковом возрасте, чем во взрослом, и в большинстве исследований на младенцев и детей ясельного возраста приходится около 1/4 случаев.
Диагноз часто устанавливается случайно. Возникающие симптомы часто неспецифичны, головная боль является наиболее распространенной жалобой. Среди очаговых симптомов в запущенных случаях возможен небольшой проптоз и контралатеральный парез по центральному типу. Судороги и признаки повышения внутричерепного давления представляют собой клиническое начало примерно у 20-35% пациентов. Когда признаки повышения внутричерепного давления появляются остро, они, как правило, являются следствием резкого увеличения кисты в объеме из-за субдурального или внутрикистозного кровоизлияния.
Психические нарушения обнаруживаются только в 10% случаев, однако задержка развития и поведенческие нарушения обычны у детей с большими кистами и практически постоянны и серьезны у больных с двусторонними кистами.
Локальные выпуклости черепа и/или асимметричная макрокрания — характерные признаки, наблюдающиеся у половины пациентов. При КТ в таких случаях выявляются выпячивание наружу, истончение височной чешуи и смещение кпереди малого и большого крыла клиновидной кости. Кисты выглядят как четкие образования между твердой мозговой оболочкой и деформированным мозгом с плотностью спинномозговой жидкости и без контрастного усиления. Желудочки головного мозга, как правило, нормального размера или немного расширены. При МРТ определяются Т1-гипоинтенсивные и Т2-гиперинтенсивные образования.
Для определения отношения артерий и вен со стенкой кисты полезно исследование сосудов. Для того, чтобы определить наличие или отсутствие связи между кистой и субарахноидальным пространством, в последнее время используется кинопоследовательность потока, что позволяет заменить выполнение КТ с метризамидом. Это может быть особенно важно у бессимптомных больных и у больных с неспецифическими клиническими симптомами. В этой связи дополнительную информацию, которая может указывать на необходимость хирургического вмешательства, можно получить при мониторинге ВЧД. Также используется перфузионное МРТ и ОФЭКТ, последняя помогает оценить мозговую перфузию вокруг стенки кисты.
Существует три варианта хирургического лечения, применяемых отдельно или в комбинации:
— Марсупиализация путем краниотомии
— Эндоскопическое удаление кисты
— Шунтирование кисты
Открытое удаление кисты считается оптимальным хирургическим вмешательством. Успешные результаты варьируют от 75 до 100%, хирургическая смертность практически нулевая. Следует отметить два вопроса, касающиеся открытой операции:
— Тотальное удаление кисты паутинной оболочки больше не считается целесообразным, больших отверстий в стенке кисты достаточно для обеспечения прохождения ликвора через полость кисты и снижения риска повреждения соседних структур мозга. Более того, частичное вскрытие кисты также может предотвратить истечение ликвора в субдуральное пространство и развитие послеоперационных субдуральных гигром.
— Все сосуды, которые пересекают полость кисты или лежат на стенке кисты, являются нормальными и, следовательно, должны быть сохранены.
В последние годы в качестве альтернативы открытым операциям предложено эндоскопическое удаление кисты. Эндоскопия используется и в качестве дополнения к открытой операции, чтобы уменьшить размер операционного доступа. Положительные результаты эндоскопической техники колеблются от 45 до 100%.
Шунтирование кисты явно безопаснее, но сопровождается высокой частотой дополнительных хирургических манипуляций (около 30%) и пожизненной зависимостью от шунта.
б) Кисты селлярной области. Кисты селлярной области являются второй наиболее распространенной супратенториальной локализацией среди внутричерепных кист паутинной оболочки. Пораженных мужчин немного больше, чем женщин: коэффициент около 1,5/1. Кисты могут быть подразделены на две группы:
— Супраселлярные кисты, расположенные над диафрагмой турецкого седла.
— Интраселлярные кисты, расположенные в полости турецкого седла.
Последние встречаются гораздо реже и исключительно у детей.
Термин кисты области турецкого седла не включает синдром «пустого турецкого седла», интраселлярные и/или супраселлярные дивертикулы арахноидальной оболочки. КТ с метризамидом или кино-MPT помогают в дифференциальной диагностике, показывая отсутствие контрастирования и отсутствие потока спинномозговой жидкости внутри истинной кисты.
Интраселлярные кисты паутинной оболочки протекают бессимптомно примерно в половине случаев. Головная боль является наиболее частой жалобой у симптоматических пациентов, при таком расположении кисты часто наблюдаются эндокринологические нарушения. Супраселлярные кисты, напротив, чаще всего проявляются головной болью, типичны нарушения зрения и нейроэндокринные симптомы. Гидроцефалия, как правило, появляется, когда из-за расширения кисты затруднен ток ликвора из отверстий Монро и/или базальных цистерн. При крупных кистах может развиваться задняя дислокация ствола головного мозга с вторичной компрессией сильвиева водопровода, что может привести к расширению желудочков.
Этот процесс происходит относительно медленно, по этой причине признаки внутричерепной гипертензии (отек диска зрительного нерва, атрофия зрительного нерва возникают хоть и часто, но сравнительно поздно.
Гипопитуитаризм встречается часто, в большей степени с нарушением обмена гормона роста и АКТГ. Также могут быть отмечены задержки менструаций. Редким, но типичным проявлением при кистах над турецким седлом является симптом «голова куклы», характеризующийся медленными, ритмическими движениями головы в переднезаднем направлении.
В пре- и неонатальном периоде и в раннем детстве эхоэнцефалография является полезным диагностическим инструментом, позволяющим следить за эволюцией такого рода поражений в течение первых месяцев жизни. Если это возможно, необходимо выполнить МРТ, которая позволит оценить многоуровневые связи между кистой и окружающими нервными структурами и желудочками, что необходимо для планирования хирургического лечения. МРТ (или контрастная КТ как альтернатива) также имеют важное значение для дифференциальной диагностики между расположенными над турецким седлом кистами паутинной оболочки и другими возможными кистозными поражениями селлярной области (например, киста кармана Ратке, кистозная краниофарингиома, эпидермоидная киста и др.).
Быстрое развитие эндоскопических технологий существенно изменило лечение кист селлярной области. Эндоскопический трансназальный доступ идеально подходит для интраселлярных кист, заменив традиционный микрохирургический доступ к этим поражениям. Расположенные над турецким седлом кисты лечатся только вскрытием крыши кисты (эндоскопическая трансвентрикулярная венгрикулоцистостомия) по сравнению со вскрытием и крыши кисты и дна кисты (вентрикуло-цистерностомия), последний метод на самом деле считается более безопасным и по сравнению с вентрикуло-цистостомией связан с более низкой частотой рецидивов (5-10% против 25-40%).
Шунтирующие операции практически не проводятся. Несмотря на относительную безопасность, они связаны с удивительно высоким процентом повторных операций. Микрохирургическое иссечение, вскрытие или марсупиализация являются резервом для случаев невозможности применения эндоскопических методов или для пациентов с кистами, распространяющимися за желудочек (например, супраселлярная киста паутинной оболочки, вовлекающая медиальную часть височной доли).
Важно помнить, что независимо от хирургического лечения имеющиеся эндокринологические нарушения разрешаются в редких случаях, что требует адекватной медикаментозной терапии. Визуальные признаки и симптомы внутричерепной гипертензии после операции проходят.
в) Кисты мозгового конвекса. Они встречаются сравнительно редко (4-15% всех внутричерепных кист паутинной оболочки), женщины страдают чаще, чем мужчины. Мы различаем две основные разновидности этих кист:
— Полусферические кисты, огромные скопления жидкости протяженностью по всей или почти по всей поверхности одного полушария мозга.
— Фокусные кисты, как правило, небольшие образования, связанные с церебральной поверхностью полушарий.
Полушарные кисты считаются расширенными кистами латеральной борозды, отличающиеся скорее сдавленной, а не увеличенной латеральной бороздой и отсутствием аплазии височной доли. Чаще всего они обнаруживаются у детей с макрокранией, выпуклым передним родничком и черепной асимметрией. КТ и МРТ в большинстве случаев позволяют провести дифференциальный диагноз с хроническим скоплением жидкости в субдуральном пространстве (субдуральная гигрома и гематома).
Локализованное выпячивание черепа обычно предполагает наличие солитарной кисты. У детей, как правило, неврологические симптомы отсутствуют, в то время как у взрослых часто появляются очаговые неврологические дефициты и/или припадки. Дифференциальный диагноз проводится с нейроглиальными опухолями низкой степени злокачественности, как правило, с помощью МРТ.
Лечением выбора является микрохирургическая марсупиализация. В удалении медиальной стенки кисты, тесно связанной с корой головного мозга нет необходимости. Имплантация шунта рекомендуется только в случае рецидивов, хотя этот метод также был предложен в качестве основной процедуры у детей с полушарными кистами по причине незрелости способности к абсорбции и из-за высокого риска неудачных открытых хирургических вмешательств. В таких случаях рекомендуется установка шунта с программируемым клапаном для эффективного контроля давления внутри кисты и благоприятствования развитию естественных путей оттока ликвора.
г) Межполушарные кисты. Межполушарные кисты встречаются достаточно редко, составляя 5-8% внутричерепных кист паутинной оболочки во всех возрастных группах. Выделяют два основных вида:
— Межполушарные кисты, связанные с частичной или полной агенезией мозолистого тела
— Парасагиттальные кисты, не сопровождающиеся дефектами в формировании мозолистого тела
В большом проценте случаев наблюдается макрокрания, а у двух третей пациентов развиваются симптомы внутричерепной гипертензии. Локализование выпуклый череп является вторым по частоте проявлением. Гидроцефалия умеренная или отсутствует у пациентов с парасагиттальными кистами, но относительно часта у пациентов с межполушарными кистами.
На МРТ межполушарные кисты паутинной оболочки дифференцируются по типично клинообразному виду на коронарных срезах, резко разделяющих серп с одной стороны. Первичная агенезия мозолистого тела и тип IC голопрозенцефалии могут иметь схожий вид на МРТ; однако межполушарную кисту затылочных рогов боковых желудочков можно легко дифференцировать, так как затылочные рога смещены кистой, а базальные ганглии нормально разделены.
Методом выбора является трепанации черепа с удалением кисты. Это позволяет нормализовать внутричерепное давление. Из-за значительного высокого уровня осложнений шунтирующие процедуры следует рассматривать только как второй выбор в сложных случаях.
д) Кисты области четверохолмной пластины. Кисты области четверохолмной пластины составляют 5-10% от всех внутричерепных кист паутинной оболочки. Большинство из них диагностируется у детей с более высокой частотой у девочек, чем у мальчиков.
Клинические проявления зависят от направления роста кисты. Большая часть этих кист развивается кверху в заднюю часть межполушарной щели или книзу—в ямку верхнего червя мозжечка, в отдельных случаях с возможностью супратенториального инфратенториального расширения. Из-за своего близкого расположения к ликворным путям они обычно диагностируются в детстве из-за вторичной обструктивной гидроцефалии. Могут определяться аномалии реакции зрачков или движения глаз вследствие компрессии четверохолмной пластины или растяжения блокового нерва; однако ухудшение взора вверх диагностируется относительно редко. При направлении роста в латеральную сторону и в цистерны гидроцефалия, как правило, отсутствует, но определяется очаговая симптоматика.
Сагиттальные и коронарные срезы МРТ четко показывают связь кисты с супратенториальными и инфратенториальными структурами и желудочками.
Как и для кист области турецкого седла, современные нейроэндоскопические методы существенно изменили тактику лечения такого рода поражений, которые раньше считались технически сложными. В случае небольших образований (
источник
В головном мозге человека могут образовываться злокачественные и доброкачественные новообразования. К доброкачественным относят такой вид новообразования, как арахноидальная киста (в некоторых источниках — арахноидальная ликворная киста). О причинах, симптомах и лечении данного недуга подробно расскажем в данной статье.
Итак, что это такое ликворная киста головного мозга? Это шаровидное новообразование, которое заполнено спинномозговой жидкостью (ликвором), собственно по этой причине болезнь и получило такое название.
Арахноидальная она по той причине, что располагается в арахноидальной оболочке головного мозга. В том месте, где новообразование формируется оболочка имеет утолщение и разделяется на два лепестка, а жидкость накапливается в щели между этими двумя лепестками.
Локализация кисты различна, она может находиться в ямке над турецким седлом либо около области мостомозжечкового угла.
По распространенности данный недуг не является редким, так как от него страдает примерно 3–4% населения земного шара. Однако, ввиду малого объема новообразования многие даже не догадываются о наличии проблемы.
Данной болезни больше подвержены представители мужского пола, чем женщины.
Более того, от данного недуга страдают не только взрослые, но и дети. Развитие подобной кисты у ребенка происходит по тому же сценарию, что и у взрослого человека.
Самое опасное в данном недуге, то что он может длительное время не давать о себе знать и обнаруживают его совершенно случайно, во время планового осмотра или при диагностике другого заболевания.
Классификация недуга имеет несколько разделений. В частности, по месту расположения кисты, различают:
- Арахноидальная киста головного мозга.
- Ретроцеребеллярная ликворная арахноидальная киста головного мозга.
Основное отличие в том, что арахноидальная ретроцеребеллярная киста головного мозга располагается в глубине головного мозга, тогда как обычная на его поверхности.
Основные отличительные особенности данных кист в следующем:
- Обычная, развивается на поверхности, а ретроцеребеллярная внутри мозга в месте гибели серого вещества.
- При ретроцеребеллярном типе недуга головной мозг может разрушаться даже без хирургического вмешательства, несмотря на то, что киста относится к доброкачественному новообразованию.
По происхождению кисты делятся, на:
Первичная ликворная киста головного мозга в большинстве случаев является врожденной. Вторичный вариант может развиться из-за внешнего воздействия (травмы, инфекционные заболевания, внутричерепных кровотечений и т. п.)
Простая ликворная киста имеет такую структуру внутри, которая позволяет жидкости свободно перемещаться. Сложная же включает в состав не только клетки арахноидальной оболочки, но и сторонние ткани и элементы.
Прогрессирующие кисты находятся в процессе роста и постоянно увеличиваются в размерах, тогда как замершие не прогрессируют.
Именно клиническая картина имеет максимальное значение при выборе тактики лечения данного недуга.
Что касается локализации, существует несколько вариантов образования кисты, в том числе киста:
- задней черепной ямки;
- правой или левой височной доли (в зависимости от того, где располагается киста — слева или справа симптоматика отличается);
- межполушарная (располагается в щели между полушариями головного мозга);
- лобной или теменной части;
- мозжечковой (может располагаться как на самом мозжечке, так и на прилегающих к нему отделах);
- шишковидной железы.
В любом случае киста, сформированная внутри головы, неважно в каком отделе, является серьезным нарушением и требует немедленного лечения. Постепенное разрастание кисты влечет за собой надавливание на тот или иной участок головного мозга, что в свою очередь, приводит к формированию неврологических симптомов различной степени тяжести и интенсивности.
Причины возникновения арохноидальной кисты головного мозга различаются на два типа:
- аномалии во время беременности (врожденный тип недуга);
- злоупотребление лекарственными или иными химическими препаратами;
- ведение нездорового образа жизни, что приводит к накоплению в организме вредных веществ;
- облучение радиацией.
Вторичный тип недуга может быть вызван:
- менингит;
- агинезия мозолистого тела;
- травмы головы;
- оперативное вмешательство;
- воспалительные процессы в головном мозге;
- повышение давления цереброспинальной жидкости;
- инсульт;
- краснуха;
- герпес;
- арахноидит;
- энцефалит;
- кровоизлияния в мозг.
Помимо того, кисту может вызвать злоупотребление наркотическими или алкогольными средствами.
Что касается беременных девушек, банальное посещение ими бани или сауны во время беременности может спровоцировать данный недуг, ровно как и частые приемы горячих ванн.
Первичный тип недуга дает о себе знать уже в детском возрасте, так как формироваться такая киста начинает еще на этапе развития плода. В случае с детским типом болезни он вызывает задержку в развитии, зрительные нарушения или психические проблемы у маленького пациента.
Сложности с диагностированием в большинстве случаев происходят у взрослых, а что говорить про грудничков. Малыш, даже если он и чувствует какие-то отклонения не в состоянии сообщить об этом родителям.
Вторичный вариант болезни также может развиться у новорожденного (или подростка), но это скорее исключение, чем правило.
Причины формирования вторично типа ликворной арахноидальной кисты больше подходят для взрослого периода жизни.
Тем не менее симптоматика в двух случаях примерно одинаковая и может отличаться лишь интенсивностью проявления. К общим симптомам относят:
- увеличение внутричерепного давления;
- головная боль;
- тошнота;
- рвота;
- повышенная утомляемость;
- патологическая сонливость;
- припадочные состояния;
- судорожные приступы.
С увеличением массы и объема кисты указанная симптоматика усиливается и к ней могут добавляться, следующие признаки:
- неустойчивая походка;
- снижение слуха;
- галлюцинации;
- гемипарезы;
- чувство тяжести в голове;
- «внутреннее» давление на глазные яблоки (приводит к снижению зрения, двоению в глазах, формированию «темных пятен»);
- вестибулярная атаксия;
- дизартрия;
- потеря сознания.
Опасность представляет не столько сама киста, ведь в большинстве случаев ее наличие никак не влияет на самочувствие больного, а ее разрыв. В случае разрыва происходит выплеск ликвора в головной мозг, что влечёт за собой смерть пациента.
Стоит понимать, что наличие заболевания, которое могло спровоцировать арахноидальную кисту обладает собственной симптоматикой, и часто эти симптомы совпадают, что и вызывает сложность с диагностикой.
В большинстве случаев арахноидальная киста напоминает опухоль головного мозга, гематому или абсцесс, а значит поставить диагноз на основании опроса пациента не получится.
Врач-невролог будет использовать весь комплекс диагностических процедур для выявления патологии и назначения верного лечения.
Так, комплексная диагностика в себя включает:
- электроэнцефалография;
- реоэнцефалография;
- эхо-энцефалография;
- магнитно-резонансная томография (МРТ);
- компьютерная томография (КТ).
Основной анализ, при определении данного недуга — МРТ. Только с его помощью можно поставить диагноз. Так как в случае с другими вариантами исследований можно лишь распознать наличие опухолевого процесса, а узнать природу данного процесса позволяет лишь МРТ.
Лечение арахноидальной ликворной кисты головного мозга, как правило, может проводиться двумя способами:
- медикаментозная терапия (консервативный метод лечения);
- оперативное вмешательство.
В том случае, если киста не увеличивается в размерах и не беспокоит пациента возможно избежать хирургического вмешательства. Однако, это не означает, что больной не должен обращаться к врачу, скорее наоборот, он обязан находиться у него под наблюдением и регулярно проходить диагностические мероприятия. Более того, существует базовый набор медикаментозных лекарств, которые врач назначит пациенту, даже если у него нет клинических проявлений недуга, к ним относят:
- противовирусные препараты;
- иммуностимулирующие лекарства;
- медикаменты, стимулирующие рассасывание спаек;
- лекарственные средства, провоцирующие улучшение кровоснабжения.
В случае если киста растет, а симптоматика постепенно усиливается показано хирургическое вмешательство.
Существует три варианта проведения операции:
- Эндоскопический способ.
- Шунтирование.
- Иссечение кисты.
Наиболее предпочтительный способ — эндоскопический. Данный способ предполагает удаление содержимого кисты через небольшое отверстие (фрезевое отверстие) в черепе, диаметр которого может быть от нескольких миллиметров до 1,5–2 сантиметров. После удаления содержимого, создается специальное отверстие, соединяющее кисту с желудочком или субарахноидальным пространством, для исключения повторного ее наполнения.
Шунтирование подразумевает под собой введение в кисту специального шунта, через который весь ликвор, скопившийся в ней оттекает в брюшную полость, где всасывается. Главный недостаток эго приема, риск засорения шунта.
Иссечение (удаление) кисты наиболее травмоопасный и редко применяющийся способ. Дело в том, что при удалении кисты очень высок риск повреждения прилегающих к ней мозговых областей, что в свою очередь, приведет к проблемам неврологического характера.
Прогноз для данного недуга, несмотря на его серьезность, весьма оптимистичен и жизнь после перенесенной операции вполне нормальная. При наличии своевременного лечения пациент восстанавливается полностью. Естественно, если лечения нет или оно некачественное, возможно, возникновение определенных последствий, а в особо запущенных случаях и даже летальный итог.
В норме же больной восстанавливается в течение нескольких недель.
Что касается профилактических мер, то именно, направленных на снижение риска развития кисты, не существует. Однако, имеются общие рекомендации, которые будут способствовать не только снижению риска образования арахноидальной кисты, но и других опухолей, в том числе:
- противопоказание для будущих мам все вредные привычки (особенно курение), так как они могут провоцировать кислородное голодание плода, а это не есть хорошо;
- здоровое питание;
- соблюдение режима труда и отдыха;
- избегание стрессовых ситуаций;
- поддерживать в норме уровень холестерина;
- контроль артериального давления (верхнего и нижнего);
- своевременное и качественное лечение любых воспалительных процессов в организме;
- регулярный профилактический осмотр у врача.
Что касается последствий для дальнейшей жизни, то они могут быть в случае неконтролируемого течения заболевания, в том числе:
- Неврологические проблемы (потеря чувствительности, проблемы с внутренними органами на уровне нервной системы).
- Эпилепсия и судорожные припадки.
Итак, арахноидальная киста серьезное и непредсказуемое заболевание, лечение или наблюдение, за которым должно производится только под контролем специалиста. Не усугубляйте свое положение, лечитесь правильно и у врачей!
источник