Биопсия яичника – диагностический метод, применяемый при некоторых патологиях придатков. Чаще всего она необходима при наличии кист, опухолей и других новообразований, длительного отсутствия зачатия. Является точным способом постановки диагноза, нередко применяется в комплексе с инструментальными видами исследований.
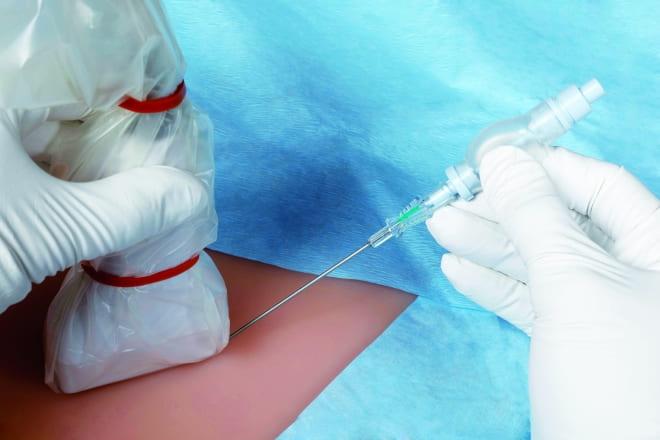
В гинекологии существует несколько видов данной диагностики. Они отличаются способом проведения и целью исследования:
| Виды биопсии | Описание процедуры |
|---|---|
| Лапароскопическая биопсия | Забор биоматериала яичников во время малоинвазивной операции. |
| Прицельная | Взятие тканей путем проникновения через влагалище, манипуляции проводятся под контролем кольпоскопа или гистероскопа. |
| Аспирационная биопсия | Заключается в отсасывании содержимого органа или его новообразования с помощью шприца. |
| Инцизионная | Иссечение исследуемого органа скальпелем. |
Для обследования яичников обычно применяются лапароскопический и аспирационный методы. Последний отличается отсутствием периода реабилитации и не требует длительного нахождения в стационаре.
Биопсия яичника у женщин применяется после множества других проведенных методов диагностики. Показания к ее назначению:
- неэффективность других методов обследования;
- отсутствие положительных результатов в лечении придатков;
- наличие новообразований на яичнике;
- выявление причин бесплодия;
- подозрение на течение онкологического процесса;
- подготовка к операции на придатках.
Исследование проводится у женщин любого возраста. Перед забором биоматериала врач должен проверить наличие противопоказаний к процедуре.
Данный метод диагностики считается инвазивным, поэтому разрешен не всем пациентками. Строгие противопоказания к биопсии яичника:
- гемофилия;
- острая печеночная недостаточность;
- болезни сердца и легких в стадии декомпенсации;
- непереносимость анестезирующих средств.
Относительные противопоказания, которыми врач может пренебречь при острой необходимости исследования:
- ожирение свыше 3 степени;
- наличие воспалительного процесса в половых органах;
- недавно перенесенные или текущие вирусные, простудные или инфекционные заболевания.
При экстренном проведении биопсии на фоне присутствия относительных противопоказаний пациентке требуется дополнительный контроль. Ей будет рекомендовано оставаться в стационаре более длительный срок.
Перед биопсией пациентке требуется пройти группу обследований. Для этого даются направления на следующие анализы:
- флюорография;
- анализ крови на резус-фактор и группу;
- мазок из влагалища для определения микрофлоры;
- анализ крови на антитела к ВИЧ, сифилису, гепатитам;
- электрокардиограмма;
- общие и биохимические анализы крови и мочи.
Правила подготовки к исследованию:
- отказ от тяжелой пищи, составление рациона исключительно из легкоусвояемых блюд – за 7 дней;
- отказ от алкоголя и курения, приема медикаментов – за 7 дней;
- исключение физических нагрузок, половых контактов – за 5 дней;
- очищение кишечника с помощью клизмы или слабительного – за 12 часов;
- последний прием пищи — должен быть легким, не состоящим из жирных продуктов – за 12 часов;
- последний прием жидкости – за 6-8 часов.
При отсутствии возможности отказа от медикаментов следует уведомить об этом лечащего врача, а затем – специалистов, выполняющих процедуру.
Общая продолжительность исследования составляет от 10 до 30 минут. Этапы проведения биопсии яичника:
- Помещение пациентки на кушетку. При необходимости — подключение необходимых для контроля ее состояния аппаратов.
- Погружение в наркоз или введение препаратов для местной анестезии.
- Выполнение проколов на брюшной полости.
- Введение лапароскопа и других инструментов.
- Захват биоматериала щипцами и его извлечение.
- Проведение электрокоагуляции при наличии кровотечения, наложение внутренних швов.
- Извлечение инструментов и наложение наружных швов.
При использовании аспирационной биопсии придатка пункты 3-7 не актуальны. Под контролем УЗИ в область органа вводится специальная игла, которая под давлением отсасывает необходимый биоматериал. Разрезы не выполняются, наложения швов не требуется. Длительность такой биопсии составляет не более 1-3 минут с начала действия анестезирующих препаратов.
Полный восстановительный период в случае проведения лапароскопической биопсии составляет не более месяца. Пациентка выписывается домой уже через 1-3 дня в зависимости от самочувствия. Болезненные ощущения от швов сохраняются на протяжении 1-1,5 недель.
Рекомендации женщинам в период реабилитации:
- при непроходящем болевом синдроме следует обратиться к врачу;
- в первую неделю после вмешательства нужно принимать антибактериальные препараты для предотвращения нагноения швов;
- 1-2 недели после биопсии запрещено использовать тампоны, поднимать тяжести;
- половые акты запрещены в течение месяца;
- швы нужно обрабатывать ежедневно с помощью антисептиков и ранозаживляющих препаратов;
- в течение месяца запрещено посещать сауны и бани, принимать ванны.
При соблюдении всех рекомендаций врача риск возникновения осложнений минимален. Пренебрежение правилами чревато ухудшением самочувствия.
Взятый при проведении биопсии материал исследуется в лаборатории. Для этого применяется один из видов диагностики:
- Цитологический. Оценка структуры клеток через микроскоп. Позволяет определить характер новообразования придатка. Не занимает много времени, но отличается низкой информативностью.
- Гистологический. Изучение срезов тканей путем их помещения в раствор и последующего окрашивания.
Получить результаты лабораторных анализов можно максимум через 2 недели. При экстренном заборе материала срок их выполнения сокращается до часа.
Биопсия яичника не всегда дает возможность точно определить диагноз. Тем не менее в большинстве случаев она отличается высокой информативностью.
Вероятные варианты результатов:
| Виды диагноза | Описание |
|---|---|
| Заключительный диагноз | Выносится при высокой достоверности полученного материала. |
| Предварительный диагноз | Ставится при невозможности точного определения вида заболевания, позволяет сузить круг до нескольких типов вероятных патологий придатка |
| Описательный ответ | Следствие малого количества данных, что возможно при неправильном заборе биоматериала или его неинформативности. |
При отсутствии отклонений в функциональности яичников при лабораторной диагностике клеточных изменений не обнаруживается.
Ложный результат возможен в случае несоблюдения правил подготовки к исследованию, неверном хранении и транспортировке полученного биоматериала.
Вероятность развития последствий велика при пренебрежении правилами подготовки к диагностике, противопоказаниями к ее проведению, несоблюдении личной гигиены. Возможные осложнения, возникающие спустя несколько дней после вмешательства:
- длительные, непрекращающиеся боли внизу живота;
- нагноение швов;
- патологические выделения из влагалища, в том числе с кровяными сгустками;
- повышение температуры тела;
- головокружение;
- общая слабость;
- тошнота, рвота.
При появлении первых признаков осложнений необходимо обратиться к врачу. Самостоятельно купировать симптомы запрещено, т.к. обычно они свидетельствуют о воспалении придатков или появлении инфекции в половых органах.
Проводится при подозрении на течение онкологического процесса в яичниках. Метод применяется редко. Обычно его назначают при недостаточной информативности УЗИ, МРТ и КТ органов малого таза. Порядок выполнения процедуры аналогичен биопсии яичника у взрослых женщин. Осложнения после проведения исследования возникают редко.
Биопсия придатков – высокоинформативный метод исследования. Для его исполнения пациентке необходима тщательная подготовка. Период реабилитации после лапароскопической диагностики составляет не более одного месяца. Спустя несколько дней после выполнения процедуры женщина считается работоспособной.
источник
Биопсия яичника – один из методов диагностики, который используется гинекологами для точной постановки диагноза, если имеются подозрения на какие-либо патологии. В основном процедура назначается в случае наличия кист, опухолей и иных образований. Еще одним показанием к проведению является длительное не наступление желаемой беременности.

Женщина обращается в кабинет гинеколога с подозрением на бесплодие.
Из яичников для дальнейшего обследования производится забор биоматериала.
Биопсия точно определяет причины неудавшихся попыток зачатия. Кроме этого, устанавливается природа образований и наличие злокачественного характера опухоли. Однако к этому методу медики обращаются не очень часто, только в крайних случаях.
В гинекологической практике выделяют четыре вида процедуры. Между собой они отличаются целью обследования и способом его проведения. Основные виды следующие:
- лапароскопическая биопсия. Забор биоматериала производится врачом во время проведения малоинвазивнаой операции. Метод является абсолютно безболезненным и информативным;
- прицельная. Ткани берутся посредством проникновения через влагалища. Врач проводит все манипуляции под контролем гистероскопа и кольпоскопа;
- аспирационная. Содержимое органа или же новообразования отсасывается. Для этого доктор применяет обычный шприц;
- инзиционная. Обследуемый орган иссекается с помощью скальпеля.
В основном популярными являются лапароскопический и аспирационный способы. Последний имеет отличие в отсутствии реабилитационного периода. При этом пациентке не придется длительное время пребывать в условиях стационара.

Внимание! К показаниям могут относиться и сбои в менструальном цикле, если ранее назначенное лечение не принесло свои плоды.
Если говорить о противопоказаниях, то их также существует немало. Медики относят к этой категории следующие факторы:
- воспалительные процессы;
- лишний вес;
- перенесенные менее 1,5 месяца тому назад простудные или инфекционные болезни;
- индивидуальная непереносимость некоторых видов лекарственных средств;
- наличие сердечных патологий;
- острая и хроническая почечная недостаточность;
- плохая свертываемость крови.
В экстренных случаях пункция берется, несмотря на наличие противопоказаний. Всю ответственность за происходящее несет лечащий врач.

Существуют определенные правила подготовки к биопсии. Обычно за неделю до процедуры пациентке необходимо отказаться от диет, употребления жирной, острой и соленой пищи. Следует строго придерживаться основ правильного питания. Кроме этого, исключаются физические нагрузки и сексуальные контакты.
Курильщикам по возможности рекомендуется отказаться на время от своей пагубной привычки. Не лишним будет перестать употреблять алкоголь и напитки с содержанием кофеина. Прием ранее приписанных медикаментов лучше согласовать с врачом заранее, возможно, он пересмотри дозировки. К слову, ему нужно сообщить о наличии хронических заболеваний, если таковые есть.
Важно! Пациентка должна отказаться от еды и воды за 6-8 часов до биопсии, чтобы не допустить вздутия живота.
Изначально хирург делает в области живота 2-3 прокола. Место выбирается исходя из такого, материал какого из яичников необходим для анализа. Далее схема действий такая:
- вводится камера с фонарем и специальный лапароскоп со щипцами;
- придаток захватывается и фиксируется;
- второй прокол обеспечивает доступ к капсуле и строме;
- если возникает обильное кровотечение, то применяется метод электрокоагуляции.
Пункция может быть взята с помощью иглы диаметром 2 миллиметра, она вводится в область брюшины. К хирургическому инструменту крепится шприц с заранее подготовленным физраствором. Последний необходим для орошения пострадавшего участка. Содержимое отсасывается иглой.
Второй способ проведения биопсии предполагает такие действия:
- выполняются несколько проколов справа или слева в зависимости от пораженного яичника;
- вовнутрь вводятся камера, фонарик и операционный лапароскоп со щипцами;
- производится захват и удержание яичника в определенном положении;
- во второй прокол вставляются щипцы электрокоагулирующего типа для подачи тока с открытыми брошами, в результате кровоток останавливается;
- проблемный участок орошается с помощью физраствора;
- точечная коагуляция делается закрытыми брошами, если отдельные участки продолжают кровоточить;
- осматривается зона примерно пять минут. Если никаких проблем не возникает, инструменты выводятся из полости, а на места проколов накладываются швы.
Существуют случаи, когда пациентка не может лечь на операционный стол. Тогда под контролем специального оборудования вводится игла яичник. При этом женщину вводят в общий наркоз, порой используется местное обезболивание.
Справка! В качестве биообразцов служит ткань новообразования или жидкость, находящаяся в брюшине. Первую берут в редких случаях, поскольку существует высокая степень опасности распространения метастазов.
Как правило, при онкологии анализ делается после удаления опухоли.

Оно состоит из таких этапов:
Существуют и противопоказания:
- воспалительные процессы;
- беременность;
- период кормления грудью;
- аллергическая реакция на медикаменты;
- непереносимость наркоза.
Длительность процедуры зависит от количества внутреннего содержимого кисты. Обычно показатели варьируются от 15 до 40 минут. Все манипуляции должны осуществляться только в медицинском учреждении. Решение о проведении анализа принимает только лечащий врач.
Методология здесь следующая:
- все действия осуществляются, когда женщина находится на гинекологическом кресле при введении местной анестезии;
- в зону влагалища врач вводит датчик, куда встроена длинная игла. Она и помогает ликвидировать жидкость из зоны кисты;
- затрагиваемый участок отображается на экране аппарата УЗИ для контроля за происходящим;
медсестра постоянно следит за давлением женщины.
Важно! Длинную иглу необходимо зафиксировать на одном участке новообразования. Исследование взятой жидкости проводится в лаборатории микробиологами.

Домой пациентка может отправиться уже через три дня после манипуляции.
Сами же болезненные ощущения она будет испытывать примерно полторы недели.
Общие рекомендации при восстановлении:
- следует обращаться к врачу при усилении болевого синдрома;
- в первую неделю после биопсии принимаются антибактериальные средства, чтобы избежать нагноения;
- на две недели нужно отказаться от введения в зону влагалища тампонов как средства гигиены при месячных;
- запрещается поднятие тяжестей;
- весь реабилитационный период нельзя заниматься сексом;
- ежедневно швы обрабатываются посредством антисептиков;
- запрещены к посещению сауны и бани, нельзя принимать ванну, допускается только душ.
Если пациентка будет выполнять все предписания доктора, риск появления осложнений минимальный.
Биоматериал подлежит исследованию в лабораторных условиях. Для этого биологи применяют один из способов диагностики:
- цитологический. Структура клеток оценивания посредством микроскопа. Такой метод позволяет медикам определить, каков на самом деле характер опухоли яичника. Положительные стороны заключаются в том, что на анализ не требуется много времени, однако информативность здесь низкая;
- гистология. Срезы тканей анализируются в специальном растворе, где происходит изменение их цвета.
Ждать анализ обычно приходится 14 дней. Если забор носил экстренный характер, то все манипуляции могут быть выполнены в течение нескольких часов.
В основном для анализа используется второй метод.
Не всегда результаты взятой биопсии помогают врачу в постановке точного диагноза. В то же время в большинстве случаев информативность метода высокая.
Риск наступления осложнений при этом виде анализа велик. Ситуацию часто усугубляет неправильная подготовка к анализу, несоблюдение личной гигиены, пренебрежение существующими противопоказаниями.
Через несколько дней после вмешательства наблюдается определенная симптоматика:
- скачки температуры тела;
- кровяная секреция, сопровождающаяся сгустками;
- общая слабость;
- мигрень;
- тошнота и частые позывы на рвоту.
Внимание! Если пациентка заметила у себя вышеназванные признаки, нужно сразу же сообщить о них врачу. Самостоятельное купирование симптоматики строго запрещено, поскольку она указывает на воспаление или инфекцию в яичниках.
Детская пункция берется, если имеются подозрения на онкологическое заболевание. Однако метод в медицинской практике используется довольно редко. Врачи назначают его, если поставить диагноз не помогают результаты УЗИ, КТ и МРТ.
Процедуры выполняется аналогично с вышеназванным алгоритмом. Осложнения у детей появляются редко.
Биопсия яичников используется при наличии определенных показаний для точной постановки диагноза. Операция очень серьезная и может иметь последствия, если женщина неправильно подготовилась к ней или не соблюдала врачебные рекомендации. Информативность метода высокая.
источник
Биопсия яичника – это операция, проводимая с целью диагностики новообразований, в ходе которой врачи получают ткань яичника, отправляют ее на исследование структуры и состава. Данный метод диагностики эффективен и малотравматичен.
Раннее диагностирование онкологии благодаря биопсии значительно повышает шансы на успешное лечение и возможность иметь детей в будущем. Подробнее о том, как берут и зачем делают биопсию, а также о способах проведения, противопоказаниях, показаниях, исследованиях и других вопросах, связанных с данным методом диагностирования, читайте далее.
Многие пары сталкиваются с неудавшимися попытками зачать ребенка. Для выявления причин бесплодия у женщин берется биологический материал из органа для дальнейшего обследования неправильного функционирования яичников.
Биопсия яичников позволяет максимально точно определить причины неудачных попыток зачатия, а также выявить природу новообразований и наличие онкологических клеток во взятом образце ткани. Однако к данному методу диагностики специалисты прибегают в исключительных случаях.
В гинекологической практике применяются следующие виды биопсии придатков, позволяющие диагностировать злокачественные, доброкачественные и предраковые новообразования:
- Лапароскопическая биопсия. Метод используется в большинстве случаев для взятия биопата из яичников с помощью операции, в ходе которой делаются мелкие надрезы на животе пациентки.
- Аспирационная биопсия. Метод заключается в отсасывании из органа содержимого с помощью обычного шприца.
- Инцизионная биопсия. Необходимую для исследования ткань иссекают скальпелем.
- Прицельная биопсия. Из эпителия шейки матки забирают биоматериал под контролем кольпоскопа или гистероскопа.
Биопсия показана женщинам, имеющим следующие патологии, не поддавшиеся медикаментозному или гормональному лечению:
- фибромы;
- наличие добавочных долей;
- папилломы;
- СПКЯ, поликистозные образования;
- бесплодие;
- подозрение на текоматоз;
- рак яичника.
Биопсия придатка не рекомендуется при наличии следующих противопоказаний из-за высокого риска осложнений:
- воспалительные процессы в придатках;
- избыточный вес и ожирение;
- перенесенные инфекционные и простудные заболевания менее полутора месяцев назад;
- непереносимость некоторых препаратов.
Процедура категорически противопоказана при патологиях:
- сердца в стадии декомпенсации;
- легких в стадии декомпенсации;
- печени в острой или хронической форме;
- свертываемости крови (гемофилия).
Подготовительные действия стандарты: ЭКГ, флюорография, сдача общих и биохимических анализов, выявление группы крови и резус-фактора, мазок на флору, ПЦР на скрытые инфекции и вирусы, антитела к ВИЧ, гепатиту и сифилису.
Кроме того, рекомендуется соблюдать правила:
- За неделю отказаться от диет, вредной и жирной пищи, соблюдая в течение недели принципы правильного питания.
- За пять дней полностью исключить физические нагрузки, включая половые акты.
- Отказаться от алкоголя и кофе, по возможности – от курения.
- За неделю проконсультироваться с врачом насчет принимаемых пациентом медикаментов.
- Употреблять только разрешенные врачом лекарства.
- За 6-8 часов до процедуры полностью отказаться от еды и воды, во избежание вздутия живота.

I. На животе пациентки делается 2-3 прокола, в зависимости от того, материал какого яичника необходим: левого или правого. Вводят камеру с фонариком и операционный лапароскоп с щипцами, захватывают и удерживают придаток в неподвижном положении. Через 2-й прокол биопсийными шприцами захватывают капсулу и строму. При возникновении сильного кровотечения делают электрокоагуляцию. Если возникает затруднения в обзоре из-за значительного кровотечения, пунктируют иглой (2 мм) брюшную стенку. К игле присоединяют шприц с физраствором, которым производят орошение больного участка. Затем содержимое отсасывают иглой.
II. На животе пациентки делается 2-3 прокола, в зависимости от того, с какой стороны расположен больной орган: слева или справа. Вводят камеру с фонариком и операционный лапароскоп с щипцами, захватывают и удерживают яичник в неподвижном положении. Через 2-й прокол вводят электрокоагулирующие щипцы с открытыми брошами, подают ток. Кровь останавливается. Затронутый участок орошают физраствором. Делают точечную коагуляцию закрытыми брошами отдельных кровоточащих участков. Осматривают участок около 5 минут и, если все в порядке, инструменты удаляются, проколы зашиваются.
III. Если пациентка по какой-то причине не может быть прооперирована, иглу вводят в яичник под контролем КТ-оборудования или УЗИ путем пункционной биопсии.
Используют общий наркоз или местную анестезию. Могут быть взяты образцы: жидкость внутри брюшины или ткань самой опухоли. Последний образец берут крайне редко из-за существующей опасности разрастания злокачественной опухоли на другие органы.
Реабилитационный период после биопсии яичников короткий. Уже через сутки пациентку могут выписать. Больничный лист дается на 1-3 дня. Рекомендуется физический и половой покой в течение месяца.
Несколько дней после процедуры могут наблюдаться болезненные ощущения. В данном случае разрешено использовать обезболивающие средства. Снимать повязку с прокола или швов обычно можно через сутки, принимать душ тоже, однако это индивидуально.
Взятый материал подвергается исследованиям с помощью микроскопических технологий. Полученную ткань или жидкость отправляют на два вида диагностики:
- Цитологическая. Детально изучаются структуры клеток. Биопат помещают на стекло и рассматривают через микроскоп. Определяется характер новообразования: злокачественный, предраковый, воспалительный и пр. Простое и быстрое исследование, однако, достоверность снижена по сравнению с гистологической диагностикой.
- Гистологическая. Изучаются срезы ткани. Их помещают в специальный раствор и парафин, затем окрашивают и делают срезы: клетки и их участки лучше различаются на микроскопе.
В биопсии встречается следующее:
- Заключительный диагноз. Является основой для формулировки диагноза. Приступают к выбору схемы лечения.
- Ориентировочный ответ. Позволяет выявить круг возможных заболеваний для диагностики и установить единственный верный диагноз. Приступают к дополнительным обследованиям для сужения круга вероятных болезней.
- Описательный ответ. Говорит о недостатке сведений, материала или предположительном диагнозе. Проверяют предположительный диагноз, при необходимости назначают дополнительные обследования.
На результат также могут повлиять такие факторы, как несвоевременное помещение биоматериала в фиксатор или взятие материала вне пораженного участка. Результатом нормальной биопсии считается отсутствие клеточных изменений.
Яичник окружен большим количеством кровеносных сосудов, которые могут быть повреждены из-за ошибки неопытного врача или резкого движения пациентки во время диагностики. Поэтому самые частые последствия – кровотечение и усиленные боли, которые проходят достаточно быстро. Крайне редкое последствие – летальный исход (1:10000).
Могут возникнуть следующие осложнения:
- травмы и инфицирование соседних органов;
- разрыв кисты;
- перекрут яичника;
- инфекционное поражение позвоночника.
- увеличение температуры;
- увеличение количества влагалищных выделений;
- усиленные боли внизу живота;
- появление тошноты и рвоты.
Злокачественные опухолевые состояния, возникшие в детском возрасте, составляют около 1% от числа других опухолевых процессов. К самому частому новообразованию у подростков является доброкачественная тератома. После нее – аденома.
В процессе операции хирурги просматривают второй яичник, при появлении сомнений выполняют биопсию, хотя это случается очень редко. На долю онкологии яичников у детей и подростков приходится 0,2% от общего числа больных.
Постановка диагноза у девочек основывается на результатах следующих обследований:
- осмотр;
- УЗИ;
- МРТ и КТ;
- общие анализы крови и мочи;
- лапароскопия.
Этих обследований обычно достаточно для постановки точного диагноза.
Доверившись опытному врачу, можно со стопроцентной гарантией утверждать, что процедура пройдет успешно, без последствий и осложнений.
источник
Заболевания женских половых органов могут вызывать серьезные нарушения их функций и даже бесплодие. Далеко не всегда удается диагностировать те или иные структурные патологии на ранних стадиях, поскольку многие заболевания матки и яичников протекают бессимптомно.
Также бессимптомное течение характерно для кист матки. Эти образования обычно не опасны и редко нарушают течение менструальных циклов, однако иногда требуется удаление кисты на шейке матки.
Киста – это патологическая полость, имеющая стенки и содержимое
Киста шейки матки – это маленькое неклеточное доброкачественное образование, формирующееся на поверхности слизистой оболочки. Такие кисты обычно заполнены слизью, которая выделяется железами шейки матки для защиты от патогенных микроорганизмов и очистки органа от разрушенной ткани.
Доброкачественные новообразования слизистой оболочки матки чрезвычайно распространены среди половозрелых женщин и редко вызывают опасные осложнения.
Матка является вторичным половым органом женщин, заканчивающим свое формирование в процессе полового созревания. Матка связана с яичниками и влагалищем единым репродуктивным трактом. Стенки органа образованы мышечной и слизистой тканью. Гладкие мышцы матки обеспечивают процессы расширения органа после зачатия.
- Дно матки – верхняя часть, расположенная выше маточных труб.
- Тело матки – место имплантации.
- Шейка матки – нижняя часть органа, связанная с влагалищем. Эта структура функционально отличается от других частей матки.
Главной функцией матки является обеспечение оплодотворения и вынашивания ребенка. Благодаря гормональному влиянию также обеспечивается поддержание менструальных циклов, необходимых для подготовки к имплантации зародыша. Менструальные кровотечения обусловлены разрушением части слизистой оболочки матки после овуляции.
Многие заболевания матки могут вызывать временное или постоянное бесплодие, однако кисты шейки матки редко ассоциируются с подобным риском. Тем не менее важно провести диагностику для исключения других заболеваний, имеющих схожие признаки.
Спровоцировать развитие кисты могут самые разные причины и факторы
Точные причины образования кист шейки матки до сих пор неизвестны. Предполагается, что огромное количество внешних и внутренних факторов могут вызывать такое заболевание. Чаще всего кисты обнаруживаются после родов. Неклеточный характер содержимого кист не предполагает злокачественного перерождения.
Шейка матки покрыта столбчатым эпителием, состоящим из удлиненных и цилиндрических клеток с реснитчатыми утолщениями. Функция ресничек таких клеток связана с перемещением слизи, секретируемой мелкими железами слизистой оболочки. Также в функции эпителия входит продвижение яйцеклетки в матке.
Рост новой ткани поверх этого эпителия может блокировать выводные протоки слизистых желез и таким образом провоцировать образование кист. Таким образом, кисты шейки матки являются скоплением слизи в крошечных подслизистых карманах матки.
Зачастую у пациенток обнаруживают сразу несколько кист.
- Обструкция протоков слизистых желез вследствие инфекционно-воспалительного процесса. На фоне воспаления железы выделяют большое количество секрета для удаления пораженных клеток из органа и поддержания нормальной работы эпителия. Из-за таких процессов повышается вероятность закупоривания протоков и формирования подслизистых карманов со слизью. Под влиянием инфекций возможно также наличие гноя в кистах.
- Механическое повреждение тканей в области матки во время родов, аборта, гинекологических процедур и хирургических вмешательств.
- Гормональные изменения, возникающие из-за естественных физиологических процессов у женщин (беременность, менопауза) и из-за различных заболеваний, связанных с эндокринными железами.
- Инфекции, передающиеся половым путем.
- Неоплазия матки.
Разрушение шейки матки у многих женщин в период менопаузы является наиболее частой причиной образования кист. Кроме того, женщины с воспалением шейки матки (цервицитом) чаще имеют кистозные образования в органе.
Цервикальные кисты настолько распространены, что рассматриваются многими врачами в качестве варианта нормальной анатомии. Забор образца ткани кисты позволяет исключить другие заболевания.
Диагностировать патологию можно с помощью УЗИ
Симптоматика зависит от размера и количества кист шейки матки. Мелкие кисты обычно не вызывают симптомов, однако крупные образования, размером до 4 сантиметров в диаметре, могут влиять на менструальный цикл и провоцировать более интенсивное кровотечение.
Если кисты появились на фоне воспалительных и инфекционных заболеваний, возможны гнойные выделения. Тем не менее в большинстве случаев кисты не вызывают боли в нижней части живота, дискомфорта и другие признаки заболеваний матки. Врачи обнаруживают болезнь случайно во время скрининга или диагностики другой патологии.
Кисты шейки матки редко диагностируются при непосредственном подозрении на такое заболевание. Обычно женщины приходят к гинекологам с жалобами на дискомфорт, нарушение менструального цикла и сильное кровотечение. Также кисты обнаруживаются случайно.
Методы диагностического исследования:
- Стандартное гинекологическое обследование шейки матки. Инструментального осмотра, называемого кольпоскопией, может быть достаточно для постановки точного диагноза.
- Ультразвуковое исследование – метод визуализации матки с помощью воздействия высокочастотных звуковых волн. Наблюдение органа в режиме реального времени часто позволяет обнаружить подозрительные изменения.
- Компьютерная и магнитно-резонансная томография – методы сканирования, позволяющие изучать самые тонкие срезы органов и обнаруживать мелкие патологии. Сканирование не является предпочтительным способом диагностики кисты матки, однако такой метод помогает исключить другие заболевания.
- Биопсия – забор слизистой оболочки шейки матки в области кисты для гистологического исследования содержимого и исключения других болезней.
- Мазок слизистой оболочки для исключения инфекционного заболевания.
- Анализ крови на половые гормоны для поиска причины образования кисты.
Совмещение метода инструментального осмотра со сканированием и биопсией помогает не только точно исследовать природу образования, но и исключить онкологический процесс.
Киста шейки матки только в крайних и запущенных случаях может стать причиной бесплодия
Многих женщин, у которых в процессе диагностики обнаруживают кисты шейки матки, интересует вопрос целесообразности лечения. Зачастую пациентки связывают такие образования с причинами бесплодия и проявлениями венерических инфекций. Тем не менее кисты крайне редко вызывают осложнения и непосредственно не связаны с симптомами инфекций половых органов.
Вопрос хирургического удаления всегда рассматривается лечащим врачом конкретной пациентки. Единичные мелкие кисты, как правило, не удаляют. Операция чаще всего рекомендована в случае роста больших кист (больше 3 см), наличия нескольких кист и инфекционного процесса. Если операция не назначается, рекомендуется динамическое наблюдение для исключения роста кист.
Медикаментозная терапия требуется только при обнаружении заболеваний, вызвавших рост кист шейки матки.
Это может быть гормональная терапия, антибиотики, противовирусные и противогрибковые средства. При воспалении могут быть назначены вагинальные свечи и специальные мази. Самостоятельное лечение не рекомендуется, поскольку под признаками кисты могут маскироваться другие заболевания.
Существует несколько методов удаления кист
Кисты шейки матки зачастую удаляют по причинам выделения гноя, подключения инфекции, образования абсцесса и даже просто появления нетипичных для кист признаков. Предпочтительны наименее травматические вмешательства, поскольку поражение слизистой оболочки матки является одним из факторов риска возникновения кист и других образований.
Специальная подготовка к операции не требуется. Сначала врач проводит тщательную диагностику, получает данные о содержимом кисты и проверят возможные первопричины болезни. Затем назначается тот или иной тип хирургического вмешательства.
Чаще всего кисты удаляют посредством прямого иссечения или электрической абляции.
Во время абляции хирург использует высокочастотный ток, выделяющий тепло, для удаления кисты. Иногда лечение обходится пунктированием кисты и удалением содержимого, поскольку такое вмешательство обеспечивает минимальное кровотечение.
- Эндоскопическое удаление кисты и окружающих тканей.
- Лазерная хирургия – наименее инвазивная и безопасная техника удаления, позволяющая исключить травматизацию тканей и кровотечение.
- Криохирургия – удаление путем замораживания кисты жидким азотом.
- Удаление кисты с помощью радиоволнового «ножа».
Хирургические вмешательств по поводу удаления кист шейки матки обычно безопасны и не вызывают тяжелых осложнений.
После операции около 10 дней могут наблюдаться кровянистые выделения
Кисты слизистой оболочки матки не вызывают серьезных осложнений. Большая опасность может быть связана с инфекционным заболеванием, в ходе которого образовалась киста. Так, при появлении кист на фоне бактериальной или грибковой инфекции шейки матки возможно образование абсцесса. Именно поэтому важна тщательная предварительная диагностика.
Крупные кисты могут самопроизвольно разрываться, из-за чего у женщин наблюдаются слизистые, гнойные и кровавые выделения из влагалища. При интенсивном кровотечении необходимо немедленно обратиться к врачу. При хронической инфекции существует опасность сохранения очага воспаления в содержимом кисты, поэтому требуется хирургическое удаление.
Несмотря на то, что появление кист матки не увеличивает риск возникновения онкологии и не связано с возможным злокачественным перерождением, необходимо исключать более опасные патологии. Симптомы, сопровождающие рост и разрыв крупных кист, могут быть похожи на признаки онкологического процесса. Ультразвуковая диагностика и биопсия помогают установить природу болезни.
Больше информации о кисте шейки матки можно узнать из видео:

Киста шейки матки диагностируется примерно у 10% женщин от 25 до 40 лет. Факт обнаружения кисты шейки матки автоматически не влечет рекомендации по ее удалению. Однако за ней необходимо наблюдать, регулярно посещая гинеколога. Почему? Потому что возможен ее рост, нагноение ее содержимого и даже риск перерождения кисты в злокачественное образование.
Поэтому при некоторых медицинских показаниях удаления кисты не избежать. Удалить новообразование можно только хирургическим путем. Любые физиотерапевтические методы или медикаментозные схемы лечения бессильны.
В Международном медицинском центре ОН КЛИНИК работает команда гинекологов, обладающих большим практическим опытом. Запишитесь на прием в ОН КЛИНИК, и специалисты нашего центра досконально изучат Вашу проблему, дадут все необходимые советы, а в случае необходимости предложат и проведут оптимальное, безопасное и комфортное лечение.
| Наименование услуги | Цена, руб. |
|---|---|
| Прием врача акушера-гинеколога первичный, амбулаторный (жалобы, сбор анамнеза, осмотр, составление плана обследования) | 2100 |
| Прием врача акушера-гинеколога повторный, амбулаторный | 2100 |
| Консультация врача акушера-гинеколога, кандидата медицинских наук | 2400 |
| Консультация врача акушера-гинеколога, зав.отделением | 2600 |
| Консультация врача акушера-гинеколога, кандидата медицинских наук, зав.отделением | 2800 |
| Консультация врача акушера-гинеколога, доктора медицинских наук, профессора | 3000 |
| Консультация врача акушера-гинеколога, главного врача клиники | 3300 |
| Прием врача акушера-гинеколога для интерпретации результатов обследования, проведенного в другом медицинском учреждении | 3300 |
| Консультация врача акушера-гинеколога по результатам обследования с назначением схемы лечения | 4200 |
| Прием врача акушера-гинеколога, кандидата медицинских наук, зав.отделением | 6300 |
| Вскрытие кисты шейки матки, коагуляция (одно образование) | 5000 |
Уважаемые пациенты! С полным перечнем услуг и прейскурантом Вы можете ознакомиться в регистратуре или задать вопрос по телефону.
Администрация старается своевременно обновлять размещенный на сайте прейскурант, но во избежание возможных недоразумений, советуем уточнять стоимость услуг на день обращения в регистратуре или в колл-центре по телефону 8 (495)223-22-22 .
Размещенный прейскурант не является офертой.
Администратор свяжется с Вами для подтверждения записи. ММЦ «ОН КЛИНИК» гарантирует полную конфиденциальность Вашего обращения.
Существует несколько методик удаления кисты, включая двухэтапные. На первом этапе врач прокалывает кисту и очищает от содержимого. Затем происходит непосредственное удаление оболочки кисты. Для этого может использоваться:
- электрокоагуляция (прижигание);
- иссечение с помощью лазера;
- криодеструкция (замораживание);
- радиволновое излучение высокой частоты;
- обычное хирургическое иссечение кисты при помощи эндоскопа.

Не стоит беспокоиться, что обследование займет много времени. Наш центр оснащен новейшим оборудованием и собственной лабораторией. Поэтому результаты исследований пациентки получают в кратчайшие сроки.
Основываясь на диагностических данных, специалисты подбирают оптимальный для каждой пациентки метод удаления кисты.
Хирургическое вмешательство в ОН КЛИНИК проводится в амбулаторных условиях. Оно проходит безболезненно для пациентки.
В случае необходимости, после удаления кисты биологический материал направляется на дополнительное исследование. После хирургического вмешательства пациентке назначается медикаментозная терапия. Врач дает рекомендации относительно питания и оптимального образа жизни.
Тер-Овакимян А.Э. Центр гинекологии в ОН КЛИНИК
Все видеоролики с участием врачей смотрите здесь.
Удаление кисты шейки матки в ОН КЛИНИК эффективно и абсолютно безопасно. При соблюдении рекомендаций специалистов рецидив заболевания стремится к нулю.
Удаление кисты рекомендуется обязательно в случае, если:
- ее размер превышает один сантиметр;
- произошло нагноение ее содержимого, образовался абсцесс;
- киста выглядит нетипично (удаление необходимо для дальнейшего исследования на предмет наличия онкологических клеток);
- другие показания специалиста.
Никакой специальной подготовки перед удалением кисты не требуется.
В первые два–три дня после хирургического вмешательства возможны темные выделения. Они не требуют неотложного обращения к специалисту.
Предотвратите развитие серьезных последствий: обратитесь к нашим специалистам. В нашем центре действует уникальная программа диагностики, лечения и профилактики заболеваний шейки матки.
Доверяйте Ваше здоровье профессионалам! ОН КЛИНИК
Москва , ул. Б.Молчановка д.32 стр.1
Москва , ул. Зубовский бульвар д.35 стр.1
Москва , ул. Воронцовская д.8 стр.6
Москва , ул. Б.Молчановка д.32 стр.1
Москва , ул. Трехгорный Вал д.12 стр.2
Москва , ул. Зубовский бульвар д.35 стр.1
Москва , ул. Воронцовская д.8 стр.5
Санкт-Петербург , Ул. Марата 69-71, БЦ «Ренессанс Плаза»
Санкт-Петербург , Средний проспект Васильевского острова, 36/40
Рязань , ул. Кудрявцева д.56
Москва, ул. Цветной бульвар д.30 к.2
Москва, ул. Б.Молчановка д.32 стр.1
Москва, ул. Зубовский бульвар д.35 стр.1
Москва, ул. Воронцовская д.8 стр.6
Москва, ул. Б.Молчановка д.32 стр.1
Москва, ул. Трехгорный Вал д.12 стр.2
Москва, ул. Зубовский бульвар д.35 стр.1
Москва, ул. Воронцовская д.8 стр.5
Ул. Марата 69-71, БЦ «Ренессанс Плаза»
Средний проспект Васильевского острова, 36/40
г. Рязань, ул. Кудрявцева д.56
Москва, ул. Цветной бульвар д.30 к.2
Москва, ул. Б.Молчановка д.32 стр.1
Москва, ул. Зубовский бульвар д.35 стр.1
Москва, ул. Воронцовская д.8 стр.6
Москва, ул. Б.Молчановка д.32 стр.1
Москва, ул. Трехгорный Вал д.12 стр.2
Москва, ул. Зубовский бульвар д.35 стр.1
Москва, ул. Воронцовская д.8 стр.5
Ул. Марата 69-71, БЦ «Ренессанс Плаза»
Средний проспект Васильевского острова, 36/40
источник
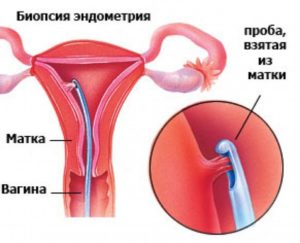
Зачастую проведение подобного рода процедуры осуществляется в том случае, когда врач имеет определенные подозрение на развитие шеечной патологии:
- В случае изменения цвета слизистой самого цервикального канала;
- Когда происходит развитие в данной части органа папиллом или любых иных образований матки.
Если присутствует подозрение на развитие рядом заболеваний, от эндоцервицита и папилломавируса, до лейкоплакии(заболевание, характеризующееся поражением слизистых оболочек, ороговением покровного эпителия разной степени выраженности. Поражаются только слизистые, выстланные многослойным плоским или переходным эпителием).
Несмотря на то что биопсия шейки матки является безопасной и малоинвазивной, у неё есть целый перечень противопоказаний, игнорировать которые нельзя. К примеру, процедуру нельзя проводить в случаях:
- Наличия патологии крови, которые выражаются проблемами её свертываемость. Это обусловлено тем, что есть высокий шанс развития маточного кровотечения, которое может привести к сильной кровопотере. В особенности это касается женщины, с проблемой кровосвертываемости.
- Наличие инфекционных патологий, которые передаются половым путем, к примеру, гонорея, сифилис и другие.
- Данный запрет обусловлен тем, что при проведении биопсии, патогенные бактерии легко проникнут в слизистую, за счет чего произойдет её серьезное воспаление.
- К тому же нельзя проводить такую процедуру при дисплазии шейки матки, а также в период беременности или менструаций.
При отсутствии всех указанных выше факторов, ничего не будет мешать проведению биопсийной диагностической процедуре, проводящейся на шейке матки.
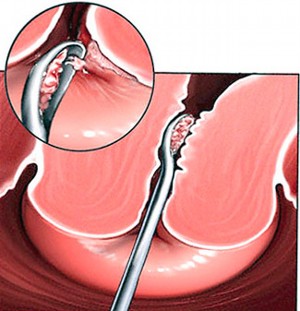
Такая процедура иногда называется кольпоскопической или точечной. Её осуществляют при помощи колькоскопа, которым являются специальные щипчики, дающие возможность взять нужное количество биоматериала органа. Период заживления поврежденной поверхности после биопсии шейки матки, составляет порядка одной недели.
Данный способ назначается тем женщинам, которые еще не рожали. Для осуществления такого рода диагностической процедуры используется аппарат Сургитрон. Главной особенностью этого метода является отсутствие после его проведения кровотечения.
Такой радикальный вид получения биоптата в современной медицине не так распространен и также может иметь название петельная. К тому же его не применяют нерожавшим женщинам. После проведения накладывается специальный саморассасывающийся шов, а также несколько дней после этого будут присутствовать болевые ощущения. Смысл такого метода в том, чтобы после использования местной анестезии, захватить специальной петлей необходимую часть тканей и пропустить через инструмент ток. За счет этого ткань отделяется и берется для исследования.
Когда проводится биопсия матки кругового типа, то осуществляется захват большого участка тканей. К тому же проводится она под наркозом. Такая процедура является очень болезненной, а кровотечения после неё будут происходить очень долго, в некоторых случаях их продолжительность может достигать одного месяца.
Такой вариант процедуры представляет собой выскабливание поверхностного слоя органа, которое осуществляется кюрекой. В результате материал, полученный таким способом, направляется на проведение цитологической диагностики.
Такой метод, которым проводится биопсия шейки матки, заключается в том, чтобы осуществить забор биоптата применяя лазерный нож. Для проведения такой процедуры требуется общий наркоз и стационарное нахождение пациента, хотя процедура и является малотравматичной. В течение определённого периода времени после её осуществления могут появляться мажущие выделения розоватого оттенка.
Реализация такой диагностической процедуры очень схожа с колькоскопическим методом. Основная разница заключается в том, что во время её проведения используется другой инструмент – конхотом, больше похожий на ножницы.
Назначается данная процедура исключительно после выявления во время колькоскопии серьезного эпителиального поражения. При этом забор биоптата осуществляется сразу в нескольких местах.
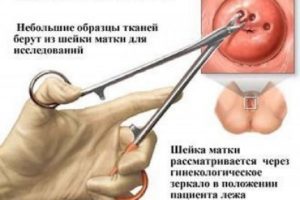
Так, в качестве подготовки необходимы следующие процедуры:
- Требуется сдать мазок на наличие инфекции. Процедура осуществляется только в тех случаях, когда получены отрицательные результаты исследования.
- В течение нескольких дней до того как брать биоптат на исследование, требуется исключить половую жизнь, применение тампонов, а также спринцевания.
- Когда выбран вариант, проводимый под наркозом, то перед проведением процедуры необходимо минимум в течение 12 часов до неё исключить еду, питье и медикаменты.
Оптимальное время, чтобы взять биоптат – это 6-7 день после менструаций. Это обусловлено тем, что за время до наступления следующей менструации ранка должна успеть зажить, ведь происходит отщипывание части слизистой. Чаще всего заживление происходит в течение нескольких недель.
После проведения подготовки и обследования при помощи ультразвука, начинается сама процедура биопсии. Её часто проводят под анестезией (местной или общей). Так, пациента располагают на гинекологическом кресле и при помощи зеркал получают видимость шейки, после чего проводится фиксация специальными щипцами и используется анестезия. Материал для исследования берется с того места, которое больше всего врачу кажется подозрительным, основываясь на данных ультразвуковой диагностики и кольпоскопического исследования. В случае наличия нескольких подобных локализаций, процедура проводится отдельно для каждого участка.
В процессе забора материала для исследования также учитывается необходимость взятия довольно крупные участки, порядка 5 мм. А также важно взять не только верхний слой органа, но также еще и соединительнотканные структуры. Лучше всего использовать радиоволновый или скальпельный метод, чем петличный или другие. Это обусловлено тем, что последние могут повредить целостность взятого образца ткани.
Как только образец биоптата получен, рану зашивает (при необходимости), после чего вводится тампон, который до этого был пропитан коагулирующим раствором. Взятый материал сразу размещают в формальдегидный раствор, после чего направляют на гистологию. Все зоны, откуда был взят биоптат, должны врачом быть отмечены в соответствующих медицинских документах.
- Появление гнойного процесса.
- Повреждения сосудов, что приводит к сильным кровотечениям.
После проведения круговой биопсии возможно появление обширного рубцового процесса или же развитие участков, имеющих ненормальный эпителий.
Зачастую на процедуру подготовки результатов уходит до 14 дней. Точность такого диагноза составляет практически 99%. Однако, даже в случае появления негативных результатов, не нужно отчаиваться, ведь большая часть заболеваний могут быть полностью излечены. Даже если был выявлен шеечный рак, на ранней стадии он хорошо поддается терапии.
источник
Всем привет. я уже начинала печатать этот пост, но потом удалила. Сегодня после разговора со своим врачом, решила все-таки будет правильным написать его и рассказать вам наш путь
Девочки-подруженьки, вот и я прошла через эти операции, лежу в больнице. Может кому интересно как это все происходит, прошу
Получила вчера анализы онкомаркеров. Шок. Ситуация следующая: после того, как Г обнаружила у меня на УЗИ эндометриоидную кисту — направила меня на сдачу онкомаркера СА 125, со словами «будет чуть-чуть повышен, не переживай и приходи через 3 месяца». Сдала кровь на анализ, получила результат- там СА 125 — 126,7 u/ml (при норме до 35,0). Испугалась жутко. Сразу записалась на визит к новому Г — он смотря на онкомаркеры говорит, мол скорее всего действительно эндометриоз — но определить эту болячку можно.
Всем привет.я уже начинала печатать этот пост, но потом удалила. Сегодня после разговора со своим врачом, решила все-таки будет правильным написать его и рассказать вам наш путь
Всем привет девочки! Лежу пока в клинике после лапары, лапароскопию сделали вчера утром.Сегодня уже говорила с врачом которая оперировала,говорит трубы проходимы,кисту параовариальную удалила,очагов эндометриоза нет,но левый яичник типа ей не понравился капсула якобы толстой показалась. Говорит мол приходи через три недели будем делать биопсию яичника, а я думаю нельзя ли было ее во время лапары сделать!? Че то я очкую,и так хреново себя чувствую. Кто делал эту процедуру отзовитесь!? И еще кто знает если была проходимость во время лапароскопии, после.
Здравствуйте дорогие девочки,я здесь новенькая и пишу,чтобы попросить у вас совета. Я уже третий год не могу забеременеть диагноз стоит бесплодие невыясненного генеза, хочу попробовать эко в естественном цикле хотелось бы узнать плюсы и минусы. О теперь немного о том , что и как нас проверяли, 2013 нашли две кисты, было подозрение на эндометриоиндные кисты, после операции дали заключение одна киста желтого тела, другая эндометриоидная,трубы проходимы. В центре планирования семьи сдали всевозможные анализы и муж и я, абсолютно здоровы, АМГ.
Всем привет! Я здесь новичок. решила написать свою историю. Мы с мужем пытаемся забеременеть уже 5-й год, но так ничего и не выходит. Этой зимой прошла лапароскопию..поставили диагноз- хронический сальпиногоофрит обоих яичников,биопсия яичников- текофиброз. Лечение прошла, но врач, который делал операцию, сказал, что если в ближайшие 3-месяца не забеременею, то только ЭКО. беременности нет. Ре поставила диагноз Бесплодие I : трубно перитонеальный фактор -спаечный процесс в малом тазу, гормоны хорошие, у мужа СГ тоже, вообщем решились мы на ЭКО. С 01.07.2017 я.
Девочки,всем привет вот и прошла моя операция и вот мои результаты по ней. Делали 29.04.15, прошло все хорошо,правда перенесли опер с 12 дня на 16 вечера, падала в голодный обморок, но на опер кресле ( тк. мне делали лапару и гистреру ) все отлично, отключилась, проснулась -все сделано. Так вот какие заключения у меня после этого:
В этом цикле была гистероскопия на 9дц, напомню- без РДВ, была диагностическая с биопсией эндометрия.
Я прооперировалась в онкогинекологии Самарского диспансера. Все хорошо. Кисту большую удалили лапароскопией, сделали биопсию яичников. Дали добро на ЭКО. Врачи- умнички, мед.персонал, санитарки все очень уважительны, чистота всюду. Самое главное у меня есть снова шанс, и я его использую на все 150%. Думаю Бог поможет, раз дал мне этот шанс.
1. Возраст обоих супругов. Мне 28, мужу 29 2. Общий стаж планирования. 1 год, 10 мес 3. Дети. В животике)) 4. Неудачные беременности (ВБ, В, ЗБ) с указанием срока: не было 5. Проведенные обследования, процедуры и операции: гормоны, ТОРЧ, пайпель-биопсия.
Девочки, не с кем поделится своим отчаянием. Бесконечная хрен. нь со мной происходит. Что имеем, 9 лет бесплодия, 2,5 из которых занимаюсь эко. Преждевремменное истощение яичников. Шок. Но я приняла это и делаю эко с дя. Из 4 переносов ни разу не было даже имплантации. Эмбрионов не осталось. С врачом решаем пробывать еще раз протокол с минимальной стимуляцией и дя, но вот уже 4 месяца не можем его начать. Сначала история с офисной гистероскопией у Зотова, на которой этот чудо врач.
добрый вечер. Девочки, не проходите мимо, почитаете. у кого так было, что в итоге.Вот история в кратце:12,12,2016 была лапораскопия. диагноз Спкя. капсулу проткнули, трубы проверили. Вообщем все должно быть норм. меня отправили после операции на полгода беременеть. еще по биопсии определили гиперплазию эндометрия. а парокс в том, что по узи эндометрий тонкий был. Но так бывает. Чтобы избежать кист и лечить гиперплазию назначили дюфастон с 16дц по 4таблетки в день. доза большая.Первый цикл прошел в напряжении, я решила, что беременна.
Диагнозы: киста пя серозная, аденомеоз. Наружный, генитальный, брюшной, мочевого, стенок таза, связок, обоих яичников, прямой кишки, печени, диафрагмы, желудка эндомериоз. И киста большой половой губы. Прошла двойная операция: удалили кисты, эндомериоз и сделали гистероскопию, биопсию эндометрия. Назначено лечение:
Добрый день девчонки. Хочу написать свои впечатления после уколов диферелина 3,75., так как Ваши комментарии мне помогли. Также хочу написать свою ситуацию, так как наслышана , что не все врачи специалисты на 100% Мне сделали полостную операцию, миома на матке и кисты яичников. После результатов биопсии, только тогда когда подтвердился диагноз эндометриоидные кисты и миома доброкачественная , мне врач назначил диферилин 3,75 , колоть на 1-3 день МЦ. После первого укола были месячные, это нормально, называется очистка матки. Второй укол укололи.
Получила вчера анализы онкомаркеров. Шок. Ситуация следующая: после того, как Г обнаружила у меня на УЗИ эндометриоидную кисту — направила меня на сдачу онкомаркера СА 125, со словами «будет чуть-чуть повышен, не переживай и приходи через 3 месяца». Сдала кровь на анализ, получила результат- там СА 125 — 126,7 u/ml (при норме до 35,0). Испугалась жутко. Сразу записалась на визит к новому Г — он смотря на онкомаркеры говорит, мол скорее всего действительно эндометриоз — но определить эту болячку можно.
Ну, с чего бы начать. В 2012 году ко мне пришло желание родить еще одного ребенка. Дочке на тот момент исполнилось 9 лет. До этого беременеть не разрешал эндокринолог, так как после родов у меня начались проблемы с щитовидкой. Гинеколог посадил меня на противозачаточные и заверил, что можно их пить лет пять и не переживать. Мол, как только захочешь стать мамой, отменяещь и через три месяца можно беременеть. Я, конечно, врачам тогда еще доверяла. Так и случилось, забеременела через три.
Синдром поликистозных яичников или мультифолликулярные яичники Врачи на УЗИ нередко видят достаточно типичную картину, которую называют мультифолликулярными яичниками. Для некоторых пациенток мультифолликулярные яичники — синоним поликистоза, при котором также много фолликулов. Между тем, это совершенно разные понятия. Для начала опишем УЗИ-картину яичников при поликистозе: объем яичников увеличен почти вдвое (7-9 см3 и более при обычном размере 4-7см3); утолщение капсулы яичника, что четко видно как более выраженная линия по периферии всего яичника (толщина капсулы может достигать четверти видимого диаметра яичника); по.
Синдром поликистозных яичников (СПЯ) 223. Что такое синдром поликистозных яичников? Синдром поликистозных яичников — это заболевание женщин репродуктивного возраста, одним из признаков которого может быть наличие множественных мелких кист (фолликулов) в яичниках. Другие названия этого заболевания следующие: болезнь поликистозных яичников, синдром Штейна-Левенталя, метаболический сидром, синдром Х, синдром микрокистозных яичников, синдром мелкокистозных яичников, синдром склерокистозных яичников, СПЯ, СПКЯ и др. 224. Как часто встречается синдром поликистозных яичников? Это заболевание встречается у 5-10% женщин, начиная от подростков и заканчивая женщинами в менопаузе.
Дмитрий Лубнин составил 30 признаков того, что вам стоит усомниться в действиях гинеколога и получить еще одну консультацию. 1. Вам предлагают пройти лечение от ВПЧ (вируса папилломы человека) 2. У вас берут анализы на инфекции, отмечая более 5 пунктов в мазке и 4х пунктов в анализе крови 3. Вам указывают на наличие кондилом на половых органах, которые надо удалить, а вы их сами не замечали, или они очень маленькие и вам ничем не мешают. 4. Лечение любой инфекции или воспаления.
Девочки-красавицы! Умоляю, помогите разобраться и принять правильное решение.Заранее очень прошу прощение за сумбур и простите если пишу не в ту тему.
На данный момент я прошла:анализы на гормоны,все в норме Фемолор 13 уреоплазма была, пролечила теперь все в норме.единственное лейкоциты увеличены,врач почемуто игнорирует этот момент Эндометрий не вырастает больше 7,1 мм. врач только признала что это не очень хорошо. Проходимость труб-все в норме, трубы проодимы. Посткоитальный тест врач сказала что нижний порог нормы, но я посморела трактовки Пкт и сказала бы, что он у нас средний. из 25 положенных по положительному у нас 18 спермиков. В субботу сделаоа пайпель-биопсию, реультаты будут.
Девочки, здравствуйте! Прохожу обследование после двух замерших беременностей. На УЗИ обнаружили фолликулярную кисту правого яичника. Месяц наблюдали, с месячными не вышла, только уменьшилась с 30 мм до 20 мм. На месяц прописали ОК ЗОЭЛИ. Вчера была на УЗИ она опять на месте только стала 16 мм.Вчера был уже 6 день цикла, поэтому сказали пить ОК со следующего цикла. У меня вопрос: чтобы не пропустить этот месяц нет ли каких нибудь свечей или таблеток рассасывающих кисту. Вчера так разволновалась, что забыла.
Девочки этот месяц у меня — месяц обследований.)))) Посмотрите по результатам гормонов и УЗИ, кто понимает в этом. Что скажете по результатам анализов и что мне ещё сдать/посмотреть? Пайпель-биопсия, тест на совместимость, СГ мужа — всё в норме. Не получается забеременеть больше года. Гормоны 3 ДЦ: АМГ 17,06 нг/мл при норме 1- 12,6 ДГЭА -С 4,70 мог/мл при норме 0,8 — 3,9 Пролактин 306,24 мМЕ/мл при норме 67-726 ЛГ 5,46 мМЕ/мл при норме в фолликулярную фазу 1,1 — 8,7 ФСГ.
Девочки,ну сдала я пайпель биопсию.Теперь сижу трясусь,какие могут быть результаты. На сколько я поняла,пайпель показывает,есть ли эндометрит,гиперплазия и т.д. Дело в том,что в декабре я прошла курс лечения,внутриматочно вводили антибиотик,и мне поклялись и пообещали,что все восполения мне вылечили (хотя по анализам ничего не было,но после чистки такое лечение обязательно). Ладно,то есть на сколько я понимаю-хронический эндометрий скорее всего отпадает? Задержек месячных у меня нет,то есть поликистоз вроде как тоже отпадает? Киста бывает то на одном,то на другом яичнике,но они рассасываются у меня.
У меня опять все не очень хорошо( У меня экропион иэрозия ШМ+лейкоплакия переходящая на свод.Направили в 40ю больницу на биопсию шейки.Эрозия старая почти 6 лет послеродовая.Прижигала лазером.Опять появиась эрозия и еще лейкоплакия.Стала сдавать анализы для биопсии.На УЗИ нашли кисту желтого тела.Даже ничего не сказали(Я спрашивала у узисткивсе ли впорядке?Она сказала ничего особенного.Когда забрала УЗИ для биопсии мягко говоря в шоке. Мало того что обнаружена киста ЖТ,так еще и яичник увеличен по сравнению со вторым в два раза. Беспокоят показывания справа и тянет.
Вот моя история в кратце. 1.5 года мы с мужем планировали, все не выходило никак. сначала в одной из клиник мне попалась криворукая , наглая врунья врач, которая не знала что лечить и от чего и как. Предположила, что дело в прогике, оюназначила дюфастон, с него у меня началась какая то мазня перед м. я ей сказала, она наверное у вас несовместимость с мужем, при этом я сдала все анализы на гормоны и инфекции, муж сг. Все в норме. Проба шуварского.
Итак, полторы недели +400 грамм. Вес 5300. рост 60. После посещения гастроэнтеролога и перехода на СВ меня ждала еще одна внезапная головомойка. Участковый педиатр ГН на приеме вставила по первое число. Я вот одного не понимаю, у меня что, вид школьницы, что меня все отчитывают? Стараюсь доброжелательно. Муж правда ругает иногда, что я иногда заискивающим тоном таким говорю с врачами, как первоклассница. Видимо, синдром «хорошей девочки», спасибо маме-учителю. С недовольным видом ГН сказала, что не надо было переводить на СВ.
Как и все ежегодно наблюдалась у гинеколога, моим врачом был Котенко Роман Михайлович, я наблюдалась у него 7 лет до того момента пока он отправил меня на конизацию с диагнозом CIN 3. 6 лет назад у меня обнаружили эрозию, врач сказал можно наблюдаться ни разу не предложив мне сдать аналз на ВПЧ, еще через 2 года обнаружили СIN 1, а еще через 2 года СIN 2 так же отправил домой без каких либо рекомендаций и объяснения всей серьезности происходящего, а.
Привет девчонки,давно не писала,но заходила. Быстренько все читала,так что вроде в курсе событий.Многие уже стали мамочками,всех сердечно поздравляю! Я готовлюсь уже к 3 попытке,приехали в клинику,в прошлом цикле,сделали мне пайпель биопсию,сдали HLA и еще она у меня нашла опять какую-то кисту,назначила марвелон и до следующего цикла мы попрощались.Приехала я на следующий цикл,значит анализ HLA в норме,а вот по результатам пайпеля признаки хронического воспаления и это образование в виде кисты так и есть,но ее начало смущать это образование и вроде как.
Охохошеньки.. Истрия у меня богатая. ни разу ее не рассказывала.. Долгая.. Потому что событий за 2,5 года произошло очень много. Но врачам я ее научилась рассказывать за 1,5 минуты =)) Сейчас будет дольше И пусть.. Пусть это останется и мне.. Хороший собственный урок. Сегодня, мне кажется, наступил знаковый день.. и наверное, чтобы понять мое состояние, нужно знать с чего все начиналось.. До 30 лет я жила, считая себя абсолютно здоровой. Не, конечно, всякие мелкие пакости были, но это ерунда. Единственный минус.
девочки, милые, посоветуйте к какому врачу идти, какие анализы сдавать??Сил нет уже. Сегодня уже до слез. 1,5месяца уже тянет поясницу в районе копчика. Боль тянущая, усиливается при долгой ходьбе и когда сидишь.изредка поднимается температура до 37,1. Из заболеваний наружной эндометриоз(удалили кисту в яичнике и на осмотре нащупали узлы за маткой), по биопсии гиперплазия эндометрия. В моче нашли лейкоциты, в крови повышены лимфоцыты. Пью визанну 2 неделю, боли начались до ее приема. Пила еще антибиотики, тк Г. предположил воспаление придатков. Сейчас.
Ох. вот и наш МФ перешел в совместный фактор..МФ+ЖФ. Девочки, прокомментируйте, пожалуйста, кто что может.
22.12.2016 я стала мамой замечательного ребёнка по имени Мирон), но только сейчас дошли руки написать )
Я уже всему форуму вынесла мозг по-моему со своим планированием после чистки. Да понятно, конечно, что каждая ситуация разная и кому-то можно через 3 месяца пробовать, а кому-то и через год рано. Но у меня врачи говорят разное. Внимание: много букв. Чистку делали на 14-й неделе в результате множественных пороков развития. Беременность не смотря на такой вот кошмар прекрасно развивалась((( Причиной посчитали ОРВИ. Кариотипы в норме, плацента была утолщена (сказали косвенно говорит о вирусе). ТОРЧ сдан, проверена авидность, это не.
Поликистозные яичники характеризуются увеличением обоих яичников) утолщением их капсулы; кистозной атрезией фолликулов, ановуляторным бесплодием, гипертрихозом, избыточной массой тела. Могут развиваться первично как самостоятельная болезнь (болезнь поликистозных яичников) и вторично при некоторых патологических состояниях, сопровождающихся нарушением функции яичников (синдром поликистозных яичников). Болезнь поликистозных яичников (первичные поликистозные яичники, типичные поликистозные яичники, синдром Штейна-Левенталя) является следствием нарушения с периода полового созревания функциональной активности гипоталамических структур, регулирующих цирхоральный ритм выделения гонадотропного рилизинг-гормона — люлиберина. Полагают, что имеется этиопатогенетическая связь с тонзиллитами, инфекционными болезнями, нарушающими.
Была на консультации у Тамары Васильевны.
Давно, мои хорошие, не писала. Прошел ровно год как после лапароскопии по удалению кист с обоих яичников, отмены визанны и амг 0.4 мы пошли в наш первый протокол. Кому интересно могут прочитать всю историю в моем дневнике. Было много слез, вопросов Господу «Почему?», поиска по форумом и общения с врачами. В ноябре 2014 года после отмены Визанны (после 1 же месяца) и пары месяцев на Фемодене, мы сделали , а после нее в следующем цикле вступили в протокол. В первое.
Девочки, скажите как тут в Израиле у вас в клиниках проходят прием у гинеколога??
Девочки, всем привет! Мой пост будет очень длинный, но очень важный для меня. Без вас никак! Я поняла, что на врачей надейся, а сам не плошай((( Поэтому прошу посмотреть полный мой анамнез, писала его с 8.30 до 12-ти)) Хочу с ним пойти к врачу после очередного пролета. Мои мысли в голове: надо сделать или биопсию эндометрия или попроситься на гистеру, сделать доплер матки, но не знаю где в СПБ делают как надо. Что начала предпринимать: Ангиовит, Омега 3, Сорбифер Дурулес.
http://www.komarovskiy.net/faq/endometrioz-svyaz-s-besplodiem-i-lechenie.html Может ли эндометриоз являться причиной бесплодия? Лечится ли он медикаментозно? Первый вопрос очень каверзный. Потому что во многих литературных источниках вы найдете упоминание, что у 20-50% женщин, страдающих бесплодием, может присутствовать эндометриоз. Однако такие данные являются в некоторой степени спекулятивными, потому что возникает вопрос: а у скольких женщин, не страдающих бесплодием, есть эндометриоз? Этого как раз никто не знает. Есть еще одни данные: у 15% женщин, страдающих хронической болью в малом тазу, может быть эндометриоз. Опять же, другие данные.
Сходила сегодня на УЗИ, т.к. болит слева, уже несколько дней, сначала думада что это О, но дни идут, а боль не исчезает. Я сразу заподозрила кисту, т.к. у меня такое уже бывало (( (рассасываль после месячных). Вот что имеем по УЗИ: Эндометрий 11 мм. (я в радостном шоке, т.к. он у меня обычно 5-6 мм, да и в этом цикле делали пайпель-биопсию, по идее, все что наросло на 8ДЦ, выскребли, когда же он успел нарасти-то, может быть плазмаферез помог, не.
Здравствуйте, я новенькая тут. Не могу забеременить 2,5 года 2 года делала в пустую тесты, сильно надеялась, ждала, с каждым результатом рыдала.. были кисты фоликулярные,гемморогический 1 раз, разрыв кисты 27.07.15, вырезали частично правый яичник, последние пол года яичника не видно по узи. Пили дюфастон по назначению,пока не забеременю,прием продлился 19 циклов, потом отменила. читала что на отмене, тоже получается забеременить(типа как с ок). ничего не вышло.. сново начала сдавать все анализы с нуля, уже в центре репродукции,до этого в частных.
Дмитрий Лубнин составил 30 признаков того, что вам стоит усомниться в действиях гинеколога и получить еще одну консультацию. 1. Вам предлагают пройти лечение от ВПЧ (вируса папилломы человека) 2. У вас берут анализы на инфекции, отмечая более 5 пунктов в мазке и 4х пунктов в анализе крови 3. Вам указывают на наличие кондилом на половых органах, которые надо удалить, а вы их сами не замечали, или они очень маленькие и вам ничем не мешают. 4. Лечение любой инфекции или воспаления.
источник











