Новообразования в яичниках, как правило, проявляют себя только после достижения довольно большого размера. Осложнения возникают неожиданно и являются опасными. Некоторые из образований, например, функциональные кисты, способны самостоятельно рассасываться, но от других можно избавиться только хирургическим способом. При появлении доброкачественных новообразований, таких как цистаденома яичника, у женщины имеются шансы на сохранение репродуктивной способности, но иногда приходится удалять яичники, а также частично или полностью матку.
Содержание:
- Что такое цистаденома и ее виды
- Серозные цистаденомы и их виды
- Муцинозные цистаденомы
- Осложнения, связанные с образованием цистаденом
- Причины образования
- Симптомы
- Диагностика и лечение
- Лечение при беременности
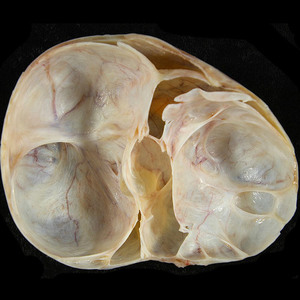
Цистаденома (кистома) является доброкачественной опухолью. Она представляет собой округлую полую капсулу на поверхности яичника. Стенка капсулы состоит из соединительной ткани, которая снаружи и изнутри покрыта эпителиальными оболочками. Капсула заполнена жидкостью. Этим цистаденома схожа с функциональными кистами. Отличие состоит в следующем:
- Функциональные кисты появляются на элементах яичника, существующих временно (на фолликуле или желтом теле), поэтому способны рассасываться после их исчезновения. Цистаденомы образуются вне всякой связи с процессами менструального цикла, рассосаться они не могут.
- Цистаденомы являются истинными опухолями, так как в отличие от кист они увеличиваются не только за счет растяжения стенки, но и за счет пролиферации (разрастания ткани в процессе деления клеток).
- В отличие от функциональных кист цистаденомы могут перерождаться в рак.
- Их существование не влияет на состояние гормонального фона в организме женщины.
В зависимости от структуры эпителиальных оболочек и внутреннего наполнения капсулы различают серозные и муцинозные опухоли.
Такие опухоли образуются чаще всего у женщин 30-50-летнего возраста. Наружная оболочка состоит из эпителия яичника, изнутри полость новообразования выстлана эпителием маточных труб. Располагается опухоль сбоку от матки или за ней. Обычно размеры цистаденом составляют 5-15 см, но иногда обнаруживаются и более крупные экземпляры (до 30 см в диаметре). Внутри новообразования находится прозрачная серозная жидкость желтого цвета, которая выделяется из ее внутренней оболочки.
Серозные цистаденомы яичников подразделяют на простые и папиллярные.
Простая опухоль такого типа имеет гладкую внутреннюю и наружную поверхность. Как правило, она состоит из одной камеры, образуется на одном из яичников.
Папиллярная (сосочковая) цистаденома отличается тем, что ее внутренняя поверхность покрыта наростами, которые могут сливаться, образуя несколько камер. Такие новообразования часто возникают одновременно на обоих яичниках. Встречаются папиллярные цистаденомы следующих типов:
- инвертирующая (сосочками или сливающимися наростами покрыта лишь внутренняя оболочка);
- эвертирующая (сосочки образуются только снаружи кистомы);
- смешанного типа (наросты располагаются как внутри, так и снаружи опухоли, распространяются на второй яичник, брюшную стенку, органы малого таза).
Разрастающиеся сосочки делают опухоль похожей на цветную капусту. Наросты занимают большую часть внутреннего объема.
Цистаденомы такого вида могут быть полностью доброкачественными, пролиферирующими (с разрастанием ткани – так называемый «предрак») и малигнизированные (обнаруживаются раковые клетки). Из-за наростов такая кистома имеет неправильную форму. Имеется короткая ножка, соединяющая ее со стенкой яичника. К злокачественному перерождению наиболее склонны кистомы эвертирующего и смешанного типа.
Это новообразование с гладкими стенками. Внутренний эпителий имеет такую же структуру, как эпителий цервикального канала шейки, пронизан железами, вырабатывающими муцин – неоднородную слизь. Такие опухоли чаще всего обнаруживаются в обоих яичниках. Опухоль может быстро вырастать до 50 см в диаметре. Она образуется еще в период развития эмбриона из различных зародышевых тканей.
Существуют разновидности муцинозных кистом: непролиферирующие, пролифелирующие и малигнезированные. Такие опухоли чаще всего встречаются у женщин старше 40 лет. В 30% случаев доброкачественные опухоли, обнаруживаемые у женщин, оказываются муцинозными цистаденомами.
Опасность цистаденом яичников состоит в возможности следующих осложнений:
- разрыв капсулы, попадание содержимого в брюшную полость, перитонит;
- перекручивание и передавливание ножки, некроз опухоли;
- нагноение содержимого;
- асцит (скопление жидкости в животе за счет проникновения ее сквозь стенку опухоли в брюшную полость);
- увеличение размеров живота;
- сдавливание соседних органов, нарушение их работы;
- бесплодие, вызванное перекрыванием кистомой входа в маточные трубы;
- злокачественное перерождение опухоли.
Причинами образования кист являются нарушения гормонального фона, приводящие к неправильному формированию тканей яичников и делению клеток. Они могут быть вызваны заболеваниями органов эндокринной системы, воздействием лекарственных препаратов и даже такими факторами, как длительное половое воздержание, отсутствие беременности и родов у женщины зрелого возраста, ее искусственное прерывание.
Возникновение опухолей может быть обусловлено генетическими нарушениями развития яичников, наследственными и врожденными патологиями. Провоцируют их образование воспалительные и инфекционные заболевания матки и яичников, увлечение женщины диетами, приводящими к нарушению обмена веществ. Негативную роль играет воздействие ультрафиолетового излучения во время частого посещения солярия или пребывания под лучами солнца.
Существует теория, по которой цистаденомы образуются на месте не полностью рассосавшихся функциональных кист.
Цистаденомы при небольших размерах не проявляют себя никакими симптомами. Только после того, как их диаметр составит 3-5 см и больше, у женщины могут появиться тянущие боли в области яичников. При дальнейшем росте новообразования происходит сдавливание кровеносных сосудов и воздействие на нервные окончания. Это проявляется усилением болей, отдающих в область крестца и поясницы. Может возникнуть варикозное расширение вен нижних конечностей.
Давление на мочевой пузырь и кишечник проявляется расстройством мочеиспускания и дефекации, вздутием кишечника, тошнотой. Если размеры цистаденомы очень велики, у женщины появляется одышка, сердцебиение.
При разрывах опухоли, перекручивании или ущемлении ножки новообразования возникает резкая сильная боль в животе, рвота, тахикардия, потеря сознания. Появляется состояние «острого живота», при котором требуется срочная операция. При большой опухоли у женщины появляется ощущение присутствия в животе инородного тела.
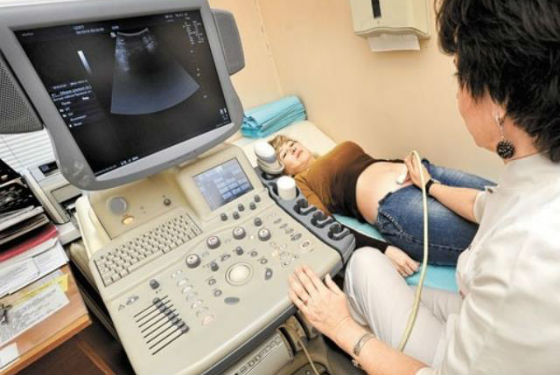
Основными методами диагностики цистаденомы яичника являются УЗИ органов малого таза, а также КТ и МРТ. С их помощью обнаруживают опухоли, определяют их размеры, локализацию, вид и характер.
Берется анализ крови для обнаружения онкомаркеров. Их присутствие говорит о наличии злокачественного процесса или гнойного абсцесса в яичнике.
Если выясняется, что из-за опухоли нарушена работа других органов, то проводится цистоскопия (осмотр мочевого пузыря с помощью эндоскопа), урография (рентген мочевыводящих органов), ирригоскопия (рентген кишечника), ректоскопия (эндоскопия прямой кишки). При таких новообразованиях главным методом лечения является хирургическое удаление.
Если цистаденомы маленькие, то выбирается тактика наблюдения. Если увеличение не происходит, кисту не удаляют. Медикаментозное лечение направлено только на обезболивание, проведение противовоспалительного и антибактериального лечения, остановку кровотечения.
Опухоли удаляют, если их размер превышает 5 см, они продолжают расти, имеется вероятность их ущемления, разрыва, перекручивания ножки, признаки злокачественного перерождения. Объем оперативного вмешательства зависит от размеров, вида и характера опухоли, возраста пациентки.
Женщинам молодого возраста по возможности удаляют кистому с частью окружающих здоровых тканей яичника, стараясь сохранить функциональность органа. Используется лапароскопический метод. Если последующее гистологические исследование показывает наличие раковых клеток, проводят удаление яичников и большей части матки методом лапаротомии.
В период пременопаузы обычно удаляют яичники и трубы. Пожилым женщинам матку и яичники удаляют полностью.
Цистаденомы могут быть обнаружены после наступления беременности. Если их размер не превышает 3 см, опухоль не растет, операцию не проводят, а лишь ведут постоянное наблюдение за ее состоянием.
Кистомы большого размера опасны тем, что на последних неделях беременности, когда матка опускается в брюшную полость, может произойти сдавливание и перекручивание ножки. Поэтому если наблюдается заметное увеличение опухоли, ее удаляют.
источник
Раньше цистадемному называли кистомой. Это объяснялось сходным строением. В большинстве случаев опухоль поражает только один яичник. При обнаружении цистаденомы сразу в двух яичниках врачи подозревают развитие онкологической патологии.
Новообразование может появляться как с левой, так и с правой стороны, причем цистаденома правого яичника встречается гораздо чаще. Причина этого кроется в большем кровоснабжении правой стороны тела.
По мнению большинства специалистов, эта разновидность опухолей появляется в период гормональной перестройки организма женщины или по причине воспалений в малом тазу.
Распространена теория, будто цистаденома является результатом перерождения фолликулярной кисты. Обычно она рассасывается, но если этого не происходит, то превращается в серозную цистаденому.
Несмотря на внешнюю схожесть существуют следующие отличия кисты от кистомы:
- Функциональные кисты являются временными образованиями, поскольку появляются на таких элементах яичника, как фолликул или желтое тело. Они рассасываются вместе с этими элементами. Кистомы же не имеют связи с репродуктивным циклом, поэтому не рассасываются.
- Кистомы — истинные новообразования. Если киста увеличивается только за счет растяжения своих стенок, то цистаденома увеличивается из-за разрастания тканей.
- Функциональные кисты не становятся источником онкологии, а цистаденома склонна к злокачественному перерождению.
- Цистаденома не оказывает влияния на гормональный фон.
Кистомы различаются как по типу эпителия, так и по внутреннему наполнению. На основании этих характеристик врачи выделяют серозные и муцинозные новообразования.
Распространенными причинами появления кистом считаются оперативные вмешательства, затрагивающие органы малого таза, и аборты. Также спровоцировать развитие болезни могут естественные роды, воздержание от половых контактов или, напротив, промискуитет.
Факторы, провоцирующие развитие болезни:
- Гормональные нарушения. Дисбаланс в гормональном фоне не позволяет яйцеклетке нормально созревать. Нарушения в балансе гормонов могут наблюдаться в период менопаузы, при эндокринных заболеваниях, стрессовых состояниях и жестких диетах.
- Раннее появление менструаций. Речь идет о начале цикла в 10 лет.
-
Патологии воспалительного характера, затрагивающие половую систему (эндометрит, аднексит и др).
- Заболевания, передающиеся половым путем.
- Тяжелая наследственность. Согласно статистике, если в роду были случаи заболевания, то вероятность развития цистаденомы выше.
Чаще всего патология выявляется у женщин старше 35 лет. Пик заболеваемости приходится на климактерический период. Объясняется это гормональными колебаниями в организме.
Существует несколько видов цистоденом, отличающихся строением эпителиальных клеток, наличием дополнительных образований и характеристиками внутреннего содержимого.
Более распространена. Ее выявляют у 70% пациенток, направленных на обследование с подозрением на кисту яичника. Опухоль может быть довольно крупной. Она покрыта плотной оболочкой, под которой скрывается жидкое содержимое.
С учетом различий в строении стенок новообразования выделяют папиллярную и гладкостенную разновидности.
Серозная папиллярная цистаденома яичника имеет специфические сосочки на внутренней поверхности оболочки. Они появляются постепенно. Иногда на их формирование уходит несколько лет. Большинство врачей склонны рассматривать грубососочковую серозную цистаденому яичника не как самостоятельный вид опухоли, а как запущенную стадию серозной кистомы. Сосочки в новообразовании могут разрастаться до таких размеров, что занимают все внутреннее пространство и даже выходят за пределы капсулы. Эта разновидность кистомы чаще всего поражает оба яичника сразу и справедливо считается врачами самой опасной в плане злокачественного перерождения.
Гладкостенная кистома отличается ровной поверхностью капсулы. Из-за широкого распространения врачи называются ее простой цистаденомой. У этой опухоли всего одна камера, но могут встречаться и многокамерные образования. Она может вырастать до размеров больше 15 см.
Иногда сложно отличить серозную кистому от функциональной кисты. В таких случаях врачи предлагают пациенткам не спешить с лечением, а понаблюдать за развитием патологии в течение 2 месяцев. Если опухоль растет или не уменьшается, то диагностируют цистаденому яичника. Без оперативного вмешательства можно обойтись, если киста будет уменьшаться в течение всего периода наблюдения за ней, в противном случае назначается операция.
Эта форма заболевания менее распространена. Ее главная особенность — разрастание тканей до огромных размеров. Нередки случаи, когда во время операции врачи удаляют опухоль размером более 10 кг.
Эти кистомы с плотной и гладкой капсулой очень часто поражает сразу оба яичника, приблизительно в 5% выявленных случаев становятся причиной развития цистаденокарциномы. Нередко для предотвращения злокачественного перерождения врачи во время лечения удаляют сразу оба пораженных яичника.
Разновидностью муцинозной опухоли является псевдомуцинозная цистаденома. Она обычно выявляется у женщин старше 40 лет. Отличается от муцинозного новообразования наличием ножки, делающей ее очень подвижной.
Выделяют следующие разновидности псевдомуцинозной кистомы:
- Сецернирующая. Она практически не растет.
- Пролиферирующая. Эта разновидность опухоли растет достаточно быстро и имеет признаки предракового перерождения клеток (полиморфизм и гиперхроматоз).
- Малигнизированная. Она представляет собой злокачественную разновидность кистомы.
Выявить муцинозную кистому достаточно просто даже с помощью УЗИ. На экране диагностического прибора хорошо видно мукозное содержимое новообразования с неоднородной взвесью.
Ее главное отличие от других видом кистом — наличие большого числа сосочков с полями эпителиальной ткани вокруг них. Она появляется вследствие инклюзии поверхностной кисты в строму яичника.
Пограничную цистаденому нельзя считать полноценной опухолью — это переходная разновидность между инклюзионной кистой и аденофибромой.
При исследовании тканей этого новообразования гистологи выявляют ядерный атипизм, характерный для рака.
Пограничную кистому следует незамедлительно удалять. Только в этом случае можно избежать ее дальнейшего ракового перерождения.
Внешне такую опухоль почти не отличить от серозной кистомы. Однако, ультразвуковое исследование позволяет увидеть разницу — наличие нескольких камер, что не характерно для простой цистаденомы.
Часто пограничная кистома становится причиной бесплодия.
В самом начале развития опухоль никак не заявляет о себе. Женщины с ней живут годами и не подозревают о наличие проблемы со здоровьем. На начальных этапах патологию выявляют случайно, во время УЗИ.
Первые симптомы появляются при значительном увеличении опухоли в размерах или воспалении. К ним относятся:
-
Ощущение дискомфорта в месте формирования опухоли. Может появиться боль, отдающая в лобок и крестец.
- Появляются запоры. Причем процесс опорожнения кишечника нередко становится болезненным.
- Нарушение менструального цикла. Если выделения и появляются, то они скудные и имеют необычную окраску.
- Ощущение присутствия инородного тела в животе.
- При больших размерах цистаденофибромы может произойти локальное увеличение живота.
- Повышение частоты мочеиспускания. Это объясняется давлением новообразования на мочевой пузырь.
- При разрастании папиллярной кистомы может развиться асцит.
Кроме специфических, появляются и общие симптомы. Некоторые из них опасны для жизни. Речь идет о повышении артериального давления, тахикардии и стенокардии. При перекруте ножки псевдомуцинозного новообразования может развиться некроз. У женщины развиваются симптомы острого живота.
Психическое здоровье пациенток утрачивает стабильность. Они становятся подверженными приступам беспричинного страха и могут впадать в апатию.
При первом визите пациента врач проводит внешний осмотр и пальпирует болезненную область. Это позволяет определить приблизительную локализацию опухоли, ее размеры и подвижность. После этого назначаются следующие инструментальные исследования:
- УЗИ органов малого таза. Врач не только выявляет кисту и определяет ее тип, но и дополнительно изучает соседние с пораженным яичником органы и ткани на наличие метастазов.
- КТ или МРТ. К этим диагностическим методам прибегают, когда есть подозрение на малигнизацию новообразования.
- Колоноскопия. Ее используют, если имеются признаки прорастания опухоли в ткани кишечника.
Для выявления процессов малигнизации проводится тест на наличие опухолевых антигенов СА-125, СА 72−4, НЕ-4. Для диффереднцирования злокачественной опухоли от доброкачественной проводится цветовая доплерография.
Основной метод лечения этой патологии — операция. Медикаментозная терапия не дает нужного результата. Народные средства позволяют лишь ослабить интенсивность симптомов, но не способны оказать влияние на рост новообразования.
При выборе методики оперативного лечения хирурги учитывают возраст больной, ее намерение в дальнейшем забеременеть, размеры новообразования.
Если пациентка находится в репродуктивном возрасте, то врачи делают все возможное для сохранения яичников. Во всех остальных случаях проводятся радикальные операции с целью исключения возможности рецидивов.
В основном проводятся плановые операции. Но могут быть и экстренные, если врачи подозревают перекрут ножки кистомы.
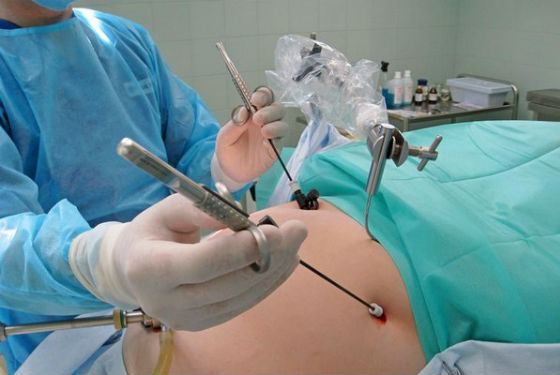
Если размеры цистаденомы не превышают 3 см и женщина планирует в дальнейшем забеременеть, то проводится цистоэктомия или иссечение тканей яичника с последующей гистологической диагностикой. Это лапароскопическая операция.
Односторонняя аднексэктомия и овариоэктомия. Эти операции представляют собой удаление пораженного яичника вместе с трубой, если размеры новообразования превышают 3 см.
Двусторонняя аднексэктомия — радикальная операция. Ее проводят при двустороннем поражении яичников женщинам в период менопаузы. Она значительно снижает риск появления злокачественной опухоли.
источник
Учитывая активную просветительскую работу в сфере здравоохранения, плановые походы женщин к гинекологу поспособствовали раннему выявлению множества заболеваний разной природы. Особенно важно это по отношению к опухолевым процессам — и доброкачественным, и злокачественным. Именно потому термин кистома используется всё чаще, ведь то, что врач может заподозрить только на основании клинических данных, емко укладывается в это слово.
Цистаденомой называют доброкачественную опухоль, которая растет в виде кисты — полости, содержащей жидкость. Жидкость эта продуцируется железистыми эпителиальными клетками, которые располагаются внутри стенки кисты — так называемая выстилка кисты.
В зависимости от выстилки выделяют:
Также следует помнить, что в медицинской документации могут встречаться и описательные термины. Если серозная и муцинозная означали свойство и уточняли саму нозологию, то термин папиллярная цистаденома сугубо описательный — он означает, что под микроскопом клетки новообразования формируют выросты в виде сосочков. Эпитеты папиллярная и серозная являются разными характеристиками новообразования, потому формулировка папиллярная серозная цистаденома вполне уместна.
Не следует путать цистаденому с цистаденокарциномой, так как последняя опухоль является злокачественной и характеризируется менее благоприятным прогнозом.
Кистома — исключительно клинический термин. Им описывают доброкачественную опухоль, которая имеет вид кисты и при этом растет. Некоторые гинекологи под кистомой яичника также подразумевают многокамерную опухоль с неопределенным злокачественным потенциалом. Во избежание терминологических недоразумений и излишних уточнений ниже мы будет использовать термин кистома.
Этиология серозной цистаденомы изучена недостаточно. Большинство ученых согласны с идеей, что они возникают в случае гормонального дисбаланса. Есть теория, согласно которой серозная цистаденома яичника образуется из функциональных кист яичников. Обычно функциональные кисты проходят самостоятельно за несколькио месяцев после появления.
Киста со временем теряет способность к спонтанной резорбции, потому появляется серозная цистаденома. Примечательно, что в 15% случаев развивается цистаденома с обеих сторон, а не отдельно левого или правого яичника.
Псевдомуцинозная кистома, которую еще называют муцинозной цистаденомой, возникает спонтанно, потому конкретная её причина также неизвестна. Однако исследования показывают, что некоторые генетические характеристики могут играть определенную роль в развитии этого новообразования.
Псевдомуцинозная кистома может возникнуть у любой женщины в возрасте от 20 до 75 лет, но чаще встречается у женщин среднего возраста, в постменопаузе возникают редко. В то же время, достаточно часто обнаруживается цистаденома яичника в менопаузе. Хотя конкретных факторов риска нет, некоторые исследования показывают, что женщины, проходящие гормонозаместительную терапию или страдающие ожирением, подвергаются большему риску развития такой опухоли как псевдомуцинозная кистома.
К наиболее опасным исходам кистомы яичника относятся:
- разрыв кистомы;
- перекрут кисты;
- малигнизация.
Разрыв кистомы может наблюдаться в случае механического повреждения (например, при операции, травме) либо при интенсивном росте опухоли. При втором варианте клетки, образующие выстилку кистомы яичника, продолжают продуцировать определенный секрет (серозный, муцинозный), в то время как эластичности стенки недостаточно для такого растяжения. Это осложнение имеет клинику синдрома острого живота и требует немедленной госпитализации в хирургический стационар для оперативного удаления кистомы.
Если разорванная кистома была покрыта изнутри муцинозными клетками — то есть такими, которые умеют продуцировать слизь (псевдомуцинозная кистома), — возможно появление состояния, известного под термином псевдомиксома брюшины. Часть муцинозных клеток попадают в брюшину, где они не гибнут, а имплантируются и продолжают продуцировать слизь. Учитывая их малые размеры, определить их визуально невозможно, потому такие пациенты обречены на периодическое дренирование жидкости из брюшной полости.
Перекрут кистомы яичника происходит в том случае, если опухоль имеет достаточно крупные размеры и располагается на поверхности яичника, при этом прикрепляющаяся её часть обычно истончена. Это состояние также характеризуется клинической картиной острого живота и лечится только хирургически. В противном случае развивается перитонит — воспаление брюшины, который зачастую имеет разлитой характер и может заканчиваться летально.
Под малигнизацией подразумевают перерождение доброкачественной опухоли в злокачественную. Это медленный и коварный процесс, который может длительное время не давать каких-либо симптомов.
О трансформации в рак может идти речь тогда, когда клетки, которые выстилают стенку кисты, меняют свои свойства. Они становятся более крупными, начинают часто делиться — происходит опухолевое перерождение. О данном процессе уместно говорить только в том случае, если ткань опухоли посмотреть под микроскопом и визуализировать описанные процессы — этим занимается врач-патологоанатом. Чаще всего для этих целей используется материал кисты, полученный после операции.
Также следует помнить, что есть отдельная группа опухолей яичников, которые называют пограничными. Выстилка таких опухолей состоит из клеток с невыясненным злокачественным потенциалом. Такие опухоли могут вести себя агрессивно по отношению к макроорганизму.
При постановке диагноза кистомы яичника врач ориентируется на анамнез заболевания, имеющиеся симптомы, а также на данные инструментальных и лабораторных методов обследования.
Из жалоб обращают внимание на тянущие боли в самом низу живота, ближе к бокам. Иногда из анамнеза можно узнать о нарушении овариально-менструального цикла, а также о проблемах, которые могут быть вызваны ростом опухоли: нарушение мочеиспускания, акта дефекации, синдром нижней полой вены и т.д.
При физикальном обследовании гинекологи зачастую обнаруживают умеренную болезненность при пальпации в нижней части живота. Если опухоль яичника достигла достаточных размеров, врач может также напальпировать увеличение размеров яичников или как минимум уточнить, кистома правого или левого яичника у пациентки.
Из инструментальных методов наиболее частым и уместным считается УЗИ, так как оно отлично визуализирует кистому яичника, позволяет определить её размеры, соотношение с близлежащими тканями, наличие камер, жидкости и т.д. К сожалению, УЗИ не позволяет определить саму структуру опухоли, так как не визуализирует клетки под достаточным увеличением.
Если есть необходимость в более четких данных, используется КТ или МРТ. При помощи таких методов можно достаточно точно увидеть, например, структуру внутренней стенки кисты и обнаружить в ней выросты, напоминающие сосочки — тогда в заключении будет указано, что у пациента папиллярная кистома.
Основным же методом, при помощи которого ставится диагноз цистаденомы, считается патогистологическое исследование ткани опухоли. После операции врач-патолог вырезает фрагмент опухоли, обрабатывает его и смотрит в микроскоп. Это единственный метод диагностики, который позволяет верифицировать диагноз цистаденомы, а также уточнить её строение.
Исходя из этого, ставится в графу диагноза не предположительная клиническая псевдомуцинозная кистома, а именно муцинозная цистаденома. Или допустим, если пациентке на УЗИ визуализировали сосочковые разрастания в опухоли и поставили диагноз папиллярная кистома, то после патогистологического анализа опухоли могут быть констатированы изменения, согласно которым будет стоять диагноз папиллярная цистаденома. Этот нюанс крайне важен, так как каждый подвариант цистаденомы имеет свой код, который используется во всех странах.
К другим лабораторным методам, которые необходимы при ведении пациентки с кистомой яичников, относятся следующие:
- общий анализ крови;
- общий анализ мочи;
- определение группы крови;
- определение уровня половых гормонов в крови;
- определение уровня онкомаркеров.
Следует помнить, что на основании наличия тех или иных онкомаркеров в крови ставить диагноз злокачественной опухоли нельзя. Их уровень определяют еще до верификации диагноза и до операции — чтобы перестраховаться. Ведь если после удаления кистомы яичника патолог напишет в заключении, что видел всё же злокачественный процесс, у врачей уже будут исходные данные про онкомаркеры, потому изучать их будут в динамике. Это необходимо для анализа качества операции и определения прогноза пациентов.
Если в данном случае не уместна наблюдательная тактика, рекомендуется использовать оперативное удаление кистомы. Особенно если обнаруживается кистома яичников больших размеров или даже гигантских — необходимость операции даже не обсуждается в связи с риском потенциальных осложнений.
Объем операции рассчитывается индивидуально и зависит от расположения кистомы по отношению ко всему яичнику, а не по отношению к тому кистома это левого яичника или правого. Есть два варианта доступа: лапаротомический (через разрез на животе) и лапароскопический (при использовании эндоскопического лечения).
Есть случаи, когда удаляют только кистому яичника — проводится кистэктомия, однако иногда высечению подлежит весь яичник. Тогда ориентируются зачастую на возраст пациентки. Экстирпация матки с придатками при кистомах показана только женщинам в климаксе.
В ходе операции используется метод цито-биопсии, при помощи которой можно очень быстро узнать конкретно, каков характер кистомы.
Следует особенно внимательно отнестись к кистомам, обнаруженным во время беременности. Если есть возможность не проводить хирургического лечения, лучше его избежать, чтоб уменьшить риск инфицирования плода и матери. Если же опухоль растет и сдавливает органы, препятствуя развитию плода, рекомендуется иссечение опухоли. При лечении кистомы яичника у беременной целесообразно учитывать влияние на плод веществ, используемых при анестезии.
В целом, прогноз при кистоме яичника благоприятный для работы, здоровья и жизни.
Если придерживаться правильного режима в послеоперационном периоде, у пациентов будет наблюдаться быстрое восстановление и возвращение к привычной жизни.
Озлокачествление процесса встречается крайне редко, однако необходимо периодически посещать гинеколога, чтобы предотвратить появление других заболеваний половой системы либо рецидива опухоли.
источник

Цистаденома яичника являет собой доброкачественную опухоль, в некоторых случаях достигающую гигантских размеров. Новообразование может носить муцинозный или серозный характер. Типы патологии различаются между собой не только по природе происхождения, но и по многим особенностям диагностики, лечения и воздействия на организм.
В некоторых источниках цистаденома представлена как истинная киста яичника. По анатомическому строению опухоль представляет собой пузырь с жидким или слизистым содержимым, который способен вырасти до 0,5 м в диаметре. Новообразование может иметь гладкую либо покрытую небольшими сосочками поверхность.
Доброкачественный характер уплотнения подразумевает следующие особенности:
- Ткани опухоли растут довольно медленно, но стабильно, резких скачков не наблюдается.
- Цистоденома не способна проникать в ткани соседних участков, она может лишь смещать их или сдавливать.
- Также отмечается неспособность опухоли к формированию метастазов, а значит, новообразование не может распространяться на другие органы и системы.
Точные причины развития цистаденофибромы яичника до сих пор неизвестны. Но специалистам удалось установить несколько факторов, которые, по их мнению, провоцируют образование опухоли:
- инфекции и воспаления;
- гормональный дисбаланс;
- регулярные стрессы, неблагоприятная психологическая обстановка;
- нарушение менструального цикла и пр.
Цистоаденома также может появиться под воздействием следующих факторов:
- патологии половых органов, нарушение работы яичников, венерические инфекции;
- длительное отсутствие половых контактов;
- резкий рост физической активности;
- непрофессионализм медиков при проведении абортов и принятии родов;
- внематочная беременность;
- генетическая предрасположенность.
Некоторые учёные уверены, что основной причиной возникновения кисты является гормональный дисбаланс. Однако подтверждения такая гипотеза не нашла.
Выделяют несколько видов цистаденом яичников, отличающихся друг от друга механизмом возникновения, гистологическими и морфологическими особенностями, размерами и степенью опасности для здоровья женщины. Опухоль яичников может быть следующих видов:
- муцинозная цистаденома яичника;
- серозная киста, особым подвидом которой является папиллярная киста яичника, отличающаяся своей функциональностью и внешним видом.
Способы лечения этих разновидностей цистаденомы различаются между собой. Поэтому немаловажным фактором является определение точных результатов лабораторных исследований и постановка правильного диагноза.
Этот тип заболевания является наиболее распространённым и поражает около 70% женщин, имеющих такой диагноз. Чаще всего серозная кистома встречается у дам, достигших 50 лет, очень редко патология выявляется у молодых (до 30 лет) представительниц прекрасного пола.
Клиническая картина этого типа болезни лучше всего подходит под описание обычной цистаденомы — киста, состоящая из одной камеры, имеет округлую форму. Инклюзионный тип опухоли представляет собой гладкий пузырь, заполненный прозрачным содержимым желтоватого цвета. Габариты новообразования могут варьироваться от 5 до 350 мм в диаметре. Но несмотря на это, серозная цистаденома не создаёт препятствий для зачатия и вынашивания плода, а также показывает ничтожно малую вероятность развития злокачественной опухоли.
Основной теорией появления гладкостенной кисты серозного типа считается следующая: новообразование возникает из функциональной кисты в случае, когда она не исчезает самостоятельно.
В некоторых случаях серозная цистоденома перерождается в грубососковую кисту яичника. Процесс преобразования занимает несколько лет. Основными отличиями такого новообразования является наличие наростов как снаружи, так и внутри пузыря, цвет и структура опухоли также изменяются. Чаще всего такая киста имеет несколько камер и бывает обычно двусторонней. Симптомы недуга идентичны проявлениям тератомы и онкологии.
Идентифицировать грубососковое уплотнение можно при помощи УЗИ. Некоторые учёные считают такую форму заболевания разновидностью кисты, другие же полагают, что это подвид папиллярной цистаденомы.
В 50% случаев такая форма патологии может привести к развитию раковой опухоли. От грубососкового новообразования папиллярная кистома отличается способностью эпителиальной ткани не просто разрастаться, а ещё и создавать устойчивые наросты, способные давать метастазы. Запущенная стадия характеризуется образованием многочисленных сосочков, которые покрывают обе стороны (внешнюю и внутреннюю) капсул. При этом образуются узелковые уплотнения, меняющие форму пузыря. Специалисты выделяют инвертирующий и эвертирующий виды обрастания сосками. Для первого характерен рост узелков внутри капсулы, для второго — снаружи.
Для муцинозного типа цистаденомы яичника характерна многокамерность. Патология возникает по окончании периода менопаузы. Содержимое патологического образования напоминает слизь, которую называют муцином. Стенки капсулы упругие, гладкие, способны постепенно растягиваться, а при достижении опухолью больших размеров могут даже просвечивать. Киста вырастает до 0,3−0,5 м в диаметре, поэтому его очень легко выявить при ультразвуковом исследовании.
Содержимое капсулы может иметь различную окраску (от желтоватого до бурого), консистенция также варьируется от слизистой структуры до желеобразного вещества. Иногда наблюдаются кровяные вкрапления.
Муцинозная цистаденома, хотя и напоминает раковую опухоль, всё же имеет некоторые отличия. Прежде всего это неспособность эпителия к внедрению в соседние ткани, что исключает развитие метастазов.
Появление первых признаков заболевания должно послужить сигналом к посещению гинеколога. Тип новообразования определяется путём проведения ряда мероприятий: составляется история болезни, изучается анамнез, проводится гинекологическое обследование. Затем врач направляет пациентку инструментальные и лабораторные обследования лапароскопия, МРТ, УЗИ.
О нарушениях работы организма можно судить по результатам анализов мочи и крови, которые могут показать увеличение количества гемоглобина и эритроцитов. Наиболее распространённым и эффективным методом диагностики считается диагностическая лапароскопия. Процедура предполагает введение в брюшную полость специального препарата через маленький разрез в животе. Такая операция отличается малоинвазивностью, что позволяет избежать развития осложнений и сократить сроки пребывания в стационаре.
При помощи лапароскопии удаётся изъять образец повреждённой ткани для биопсии, который затем отправляют на гистологию. В лаборатории образец исследуется под микроскопом, проводится электронно-микроскопический анализ и молекулярное тестирование.
С помощью таких исследований можно с точностью определить и наличие злокачественного образования. Чаще всего выявляется киста левого яичника, поскольку созревание яйцеклетки происходит обычно в этой зоне. Этот способ диагностики применяется для выявления практически всех новообразований, в том числе и цистаденомы яичника. Лечение без операции возможно только в случае самостоятельного рассасывания опухоли, иначе доктор будет вынужден прибегнуть к хирургическому вмешательству.
Схема операции в каждом случае определяется индивидуально. Если новообразование имеет крупные размеры (более 3 см), врач принимает решение о полном удалении яичника. Однако, женщинам, планирующим зачатие ребёнка, врач старается сохранить целостность половых органов.
Наиболее безопасным способом удаления опухоли является лапароскопия. В брюшине делается несколько разрезов, через которые в полость тела поставляются необходимые инструменты (электроножницы, щипцы). Основными преимуществами этого вида лечения являются сохранение репродуктивности половых органов, невысокий процент осложнений после операции, короткие сроки реабилитации.
Задачи специалиста определяются возрастом пациентки. Для молодых девушек очень важно сохранить ткани яичника в максимальном объёме. После успешно проведённой лапароскопии происходит нормализация гормонального фона, при этом сохраняется детородная функция и масса тела женщины.
При проведении операции больным более старшего возраста основной акцент делается на снижение вероятности развития осложнений в дальнейшем. Хирургическое вмешательство позволяет удалить все воспалительные очаги, а также свести к минимуму риск появления и обострения уже присутствующих патологий.
В качестве вспомогательной терапии допускается использование средств народной медицины, в состав которых входят такие лекарственные травы, как мята, ромашка, одуванчик, акация, сок лопуха, клюквы и ежевики.
Помимо этого, врач рекомендует приём витамина E, что позволит предотвратить истощение яичников. После проведённой операции женщине необходимо строго соблюдать все предписанные специалистом назначения и полностью исключить физическую активность.
Женщине в любом возрасте следует контролировать уровень гормонального фона, вести записи о течении менструального цикла и при малейших изменениях посещать гинеколога. Также необходимо полностью исключить или минимизировать риск появления факторов, провоцирующих развитие гормональных нарушений (психологические травмы, токсины, стресс и пр.).
Предотвратить образование цистаденомы яичника поможет соблюдение следующих правил:
- Избегайте беспорядочных половых контактов, всегда используйте барьерные средства защиты (презервативы), что поможет предотвратить развитие венерических заболеваний;
- женщинам, принимающим гормональные препараты, необходимо тщательно мыть свои гениталии после каждого полового контакта;
- осуществляйте своевременное лечение возникших воспалительных недугов мочевыделительной и репродуктивной системы;
- не допускайте переохлаждений.
Организму необходимо получать витамины и микроэлементы, поэтому врач назначает приём витаминов A, PP, C. Немаловажное значение в профилактике цистаденомы имеет ограничение времени пребывания на солнце, а солярий лучше совсем не посещать.
Прогрессирование кистомы может привести к следующим последствиям:
- преобразование кисты в цистаденокарциному яичника;
- потеря способности к деторождению, нарушение функции яичников, а также близлежащих органов (придатки, мочевой пузырь, кишечник, матка) с большой вероятностью развития воспалительного процесса;
- сжимание сосудов разросшейся опухолью, что приводит к варикозу вен брюшной полости и нижних конечностей и, как следствие, образованию тромбов;
- прерывание беременности по медицинским показаниям (при существенном увеличении размеров новообразования).
Кистома может спровоцировать развитие следующих осложнений, которые требуют немедленного хирургического вмешательства:
- Воспалительные процессы гнойного характера.
- Перекрут связки, которая соединяет яичник с опухолью. Процесс представляет собой механическое сдавливание сосудов, что приводит к остановке кровотока в поражённой зоне и омертвению тканей.
- Разрыв стенок новообразования и проникновение его содержимого в брюшную полость, что провоцирует развитие острого воспаления (перитонита).
Цистаденома, или киста яичника — заболевание довольно серьёзное, требующее обязательного лечения. В прежние времена опухоль удаляли вместе с яичником, лишая тем самым женщину возможности испытать радость материнства в будущем. Сейчас же проводятся малоинвазивные операции, позволяющие сохранить детородную способность пациентки.
Если вы заметили какие-либо изменения в работе мочеполовой системы, необходимо срочно обратиться в клинику, где врач после постановки диагноза назначит адекватное лечение. Не затягивайте с визитом, поскольку это чревато серьёзными последствиями и развитием осложнений.
источник
Что такое цистаденома, что отличает ее от других видов кисты, и как ее лечат? Цистаденома яичника или кистома – это патологическое образование на яичнике, которое рассматривается в гинекологии как доброкачественная опухоль, имеющая структуру кисты – капсулу с внутренней полостью, заполненной жидким секретом.
Она отличается от банальной кисты тем, что более склонна к раковому перерождению.
Может образовываться и у пациенток, способных к деторождению, с регулярным месячным циклом, и у женщин с нарушениями функции яичника, включая период менопаузы (до и после него).
Выделяют несколько типов цистаденом, в соответствии с характером образования, структурой и внутренним содержимым:
- Серозная цистаденома простая представляет собой округлую, чаще однокамерную кисту с плотной оболочкой из клеток эпителия. Кистозные образования яичников этого типа возникают в 65 – 71% случаев и только с одной стороны. Размеры колеблются в диапазоне от 5 мм до 30 см. Наименее опасна в отношении злокачественного перерождения клеток.
- Папиллярная кистома, которая часто рассматривается как подвид серозной цистаденомы. Отличается развитием эпителиальных разрастаний на стенках – сосочков. Диагностика затруднена, поскольку симптомы имеют сходство с признаками раковой опухоли. Вероятность злокачественных изменений в тканях – высока.
- Муцинозная цистаденома отличается многокамерной структурой и вероятностью разрастания до 10 – 15 кг (40 – 50 см). Внутри полости находится густой вязкий секрет – муцин. Эта опухоль считается пограничной с муцинозным злокачественным образованием, поскольку ее клетки нередко трансформируются в раковые.
Обычно кистома возникает с одной стороны, чаще образуясь на правом яичнике, что определяется его более интенсивным кровоснабжением. Если развивается кистозное образование левого яичника, оно, как правило, растет медленнее в силу сниженной функциональной активности. Лечится цистаденома левого яичника аналогично структуре справа.
Если цистаденома яичника формируется сразу в двух половых железах, то это служит поводом для подозрений о переходе патологического процесса в раковый.
Причины развития кистомы до конца не исследованы. Но выделяют несколько провоцирующих состояний:
- нарушение функции яичников, бесплодие;
- гормональные колебания, включая период менопаузы и постменопаузы;
- эндокринные нарушения, в том числе патологии щитовидной железы;
- воспалительные заболевания, инфекционные процессы в области органов малого таза;
- развитие других кистозных структур разного типа в области яичников;
- искусственно вызванные и самопроизвольно прервавшиеся беременности;
- воспаления после хирургии на органах малого таза, включая роды и аборты;
- избыток жировой ткани и нарушения в углеводном обмене;
- раннее менархе (первая менструация в подростковом возрасте) и поздняя менопауза;
- половое воздержание, частая смена интимных партнеров;
- неврологические расстройства острого или длительного характера;
- тяжелые физические нагрузки;
- истощение на фоне нерациональных диет;
- наследственность.
Проявления, которые могут давать все виды цистаденомы, практически не отличаются друг от друга. До существенного увеличения опухоли, ее разрастание долгое время не вызывает беспокойства и неприятных симптомов.
Выраженность признаков связана с активностью патологического процесса и размером кистомы.
-
Ноющие боли со стороны развития опухоли. Болевые ощущения часто распространяются (иррадиирует) за пределы пораженной половой железы и проявляются в зоне поясницы, лобка, крестца и паховой области. В случае двустороннего поражения яичников наблюдается болезненность всей нижней части живота. Чем больше становится образование, тем сильнее выраженность болей.
- Ощущение инородного тела внутри брюшной полости, распирание, тяжесть.
- Увеличение окружности живота, если кистома сильно разрастается. Причем становится заметной его асимметричность и выбухание брюшины со стороны яичника, где сформировалась опухоль.
- Учащение позывов на освобождение мочевого пузыря, которые возникают по причине давления на него крупной кисты-цистаденомы.
- Расстройство месячного цикла.
- Запоры при давлении кисты на прямую кишку.
- Развитие асцита при разрастании папиллярной кистомы (скапливание жидкости в полости брюшины).
Последствия, к которым приводит прогрессирование кистомы на яичнике:
- дисфункция яичников и неспособность женщины к деторождению;
- малигнизация опухоли (раковое перерождение);
- нарушение функций близлежащих органов, включая матку, яичник, придатки, кишечник, мочевой пузырь с вероятностью воспалений;
- пережатие разросшейся цистаденомой важных сосудов, что ведет к варикозному расширению вен ног и брюшной полости, образованию узлов и формированию тромбов;
- прерывание существующей беременности в случае существенного увеличения опухоли.
К острым осложнениям, при которых требуется экстренное хирургическое удаление кистомы, относят:
- Разрыв стенок цистаденомы и попадание ее содержимого в брюшину, что вызывает перитонит (острое воспаление).
- Перекрут ножки (связки, соединяющей кисту и яичник), при которой происходит сдавливание сосудов, приостановка снабжения ткани кровью и ее некроз (омертвение).
- Гнойное воспаление кистомы.
Все три состояния считаются критическими и опасными для жизни. Вызов бригады «скорой» должен быть незамедлительным при появлении следующих признаков:
- острые, интенсивные боли с одной стороны или по всему животу;
- высокий пульс, испарина или обильный пот;
- перевозбуждение, страх, сменяющиеся заторможенностью;
- подъем температуры;
- рвотные приступы, задержка стула;
- сильная слабость, дрожь, значительное снижение кровяного давления;
- потемнение в глазах, потеря сознания.
Для подтверждения диагноза при развитии цистаденомы используют следующие процедуры и инструментальные методы:
- Гинекологический осмотр, необходимый для предварительного определения размера, локализации, структуры кистозной капсулы, ее подвижности и наличия возможных воспалений в смежных органах.
- Ультразвуковое диагностирование, позволяет уточнить область развития кистомы, размеры, плотность и степень разрастания эпителия. Наиболее информативным считается УЗИ, проводимое спустя 6 – 7 дней после менструации.
- Томография компьютерная и магнитно-резонансная, при которой структуру цистаденомы можно исследовать более углубленно и подтвердить ее вид – простая серозная, муцинозная или папиллярная.
- Лабораторное исследование крови на определение уровня онкомаркера СА-125, повышение которого часто свидетельствует о развитии гнойного или ракового процесса. Но следует отметить, что этот показатель нередко оказывается повышенным и при доброкачественных яичниковых опухолях.
- ФГДС и ФКС, как дополнительно назначаемые процедуры для исследования толстого кишечника и желудка с помощью эндоскопа.
Лечение цистаденомы яичника может проводиться только хирургическим путем. Никакие медикаменты и домашние методы терапии не позволят избавиться от кистомы – только удаление.
Тип и объем операции связан с видом кистозного образования, его величиной, симптоматикой и степенью вероятности ракового перерождения. Сегодня хирургические методики предусматривают максимально возможное сохранение репродуктивных функций.
-
Лапароскопия. Проводится чаще при развитии простой серозной опухоли, при малом размере кисты (до 40 мм), ее доброкачественности, и главным образом, у пациенток, собирающихся иметь детей. Такую операцию выполняют с сохранением яичника. Процедура малокровна, поскольку разрезы на брюшной стенке не более 15 мм, а весь медицинский инструментарий, включая микрокамеру на лапароскопе, имеет очень малые размеры. Планировать зачатие после лапароскопии рекомендуется спустя 3 – 4 месяца.
- Лапаротомия. Это полостная операция по удалению кисты яичника, при которой делается довольно длинный разрез на брюшине. Выполняется при крупных разрастаниях, при вероятности малигнизации, а также у пациенток в периоде менопаузы. Чаще иссекается сама киста, яичник (полностью или частично), маточные трубы. Следует понимать, что даже при удалении половой железы молодые женщины имеют все шансы зачать и родить ребенка, поскольку второй яичник продолжает функционировать.
Женщинам старше 45 – 50 лет вместе с опухолью рекомендуется удаление обоих яичников во избежание ракового процесса.
Если кистома яичника не превышает 30 мм, ее оставляют нетронутой, дожидаясь нормального родоразрешения. В большинстве случаев беременность протекает благополучно.
При быстром прогрессировании или обнаружении крупной опухоли, операцию проводят незамедлительно, поскольку развитие патологии приводит к смещению матки, высокой вероятности разрыва стенки кисты и перекрута ножки.
Оперативное удаление опухоли яичника во время вынашивания плода проводят лапароскопически после 14 недели гестации, когда плацента полностью сформирована. В таких серьезных случаях при грамотном ведении операции высока вероятность сохранить нормально развивающуюся беременность.
До срока 14 недель хирургическое вмешательство показано только в случае разрыва, перекрута, нагноения, то есть, прежде всего, для сохранения жизни матери.
источник
Цистаденома яичника является доброкачественной опухолью с достаточно плотной капсулой. Чаще всего она однокамерная, располагается на одном из яичников и имеет размеры от 4 до 15 см. От кисты данное образование отличается тем, что существует достаточно высокий риск онкологического перерождения. Именно этим и обусловлена необходимость обязательного удаления кисты после постановки диагноза.
Несколько лет назад подобные образования врачи относили к роду кистом и рекомендовали женщинам удаление обоих яичников. В настоящее время разработаны эффективные методы лечения цистаденомы, сохраняющие возможность забеременеть.
По статистике, чаще цистаденома поражает правый яичник, так как он имеет более интенсивное кровоснабжение. Цистаденома левого яичника растет гораздо медленнее, так как его функциональная активность несколько ниже.
Код заболевания по МКБ D27.
Далее вы узнаете, что делать если поставили данный диагноз, как лечить кисту, может ли она рассосаться самостоятельно и какие последствия могут быть у данной болезни.
Цистаденома яичника является полиэтиологичным заболеванием, то есть нельзя точно назвать причину ее образования. Принято считать, что ведущую роль в образовании данной опухоли играют гормональные нарушения. В отличии от эндометриоидных и интралигаментарных кист, цистаденому чаще всего диагностируют в пременопаузу, менопаузу и постменопаузу. В результате нарушения химических процессов, протекающих в эпителиальном слое яичника, его поверхность становится уязвимой, что приводит к появлению новообразований.
В зависимости от формы, строения, а также внутреннего содержимого, различают следующие виды цистаденомы:
- Серозная цистаденома
Киста выглядит как мешочек с прозрачным водянистым содержимым. При достижении достаточно крупных размеров, она может проявляться болями и чувством дискомфорта внизу живота. Серозные цистаденомы делятся на:
- Простая серозная. Достаточно подвижная киста, имеющая гладкие стенки. Крупных размеров она обычно не достигает, поэтому чаще всего клинически никак не проявляется.
- Папиллярная цистаденома (сосочковая). Киста имеет своеобразные, похожие на бородавки, наросты на внутренней поверхности. При прогрессировании заболевания возможно распространения бугорков и на наружную поверхность кисты. Часто папиллярная киста является многокамерной, происходит поражение правого и левого яичника одновременно. При диагностировании данного вида серозной цистаденомы необходима срочная операция по ее удалению.
- Грубососочковая цистаденома. Сосочки, расположенные на ее внутренней поверхности, отличаются особой плотностью. Отличительной особенностью данной разновидности кисты является низкая вероятность озлокачествления.
- Муцинозная цистаденома
Данное образование является гладкостенным и многокамерным. Оно заполнено массой, похожей по консистенции на желе. Отличительной особенностью муцинозной цистаденомы является способность вырастать до гигантских размеров, достигающих 40-50 см. Нередко происходит поражение одновременно и левого, и правого яичника.
- Пограничная цистаденома
Она отличается от предыдущих видов обилием сосочков и образованием больших полей в их окружении.
Если признаки патологии диагностируются сразу на обоих яичниках, это является поводом для более детального обследования пациентки, так как вероятность перехода кисты в злокачественную опухоль при этом достаточно высока.
Существует ряд состояний, которые могут спровоцировать кистозные разрастания. К данным состояниям относят:
- Функциональные нарушения яичников;
- Изменение уровня гормонов (периоды пременопаузы, менопаузы);
- Патология желез внутренней секреции (например, щитовидной железы);
- Воспалительный процесс и инфекция женских половых органов;
- Склонность к образованию кистозных образований яичников;
- Аборты, преждевременные роды;
- Воспалительный процесс, возникший после оперативного вмешательства на органах репродуктивной системы у женщины;
- Нарушение обменных процессов;
- Раннее начало и позднее завершение менструальной функции;
- Длительное отсутствие интимных отношений;
- Частые смены половых партнеров;
- Частое и длительное нервное перенапряжение;
- Тяжелые физические нагрузки;
- Нерациональная диетотерапия;
- Отягощенная наследственность.
При сочетании сразу нескольких провоцирующих факторов, вероятность появления новообразований яичников гораздо выше.
Все разновидности цистаденомы имеют сходные симптомы. Изначально цистаденома не причиняет женщине беспокойств, но при ее увеличении наблюдаются следующие признаки:
- Болезненность и распирающие ощущения внизу живота. Наблюдается иррадиация боли в паховую область, крестец и поясницу. При двустороннем поражении яичников болит низ живота с обеих сторон;
- Учащение мочеиспускания, возникающее вследствие передавливания опухолью мочевого пузыря;
- Нерегулярность менструаций;
- Результатом сдавления кишки является склонность к запорам;
- Асцит.
При развитии нижеперечисленных симптомов необходимо срочное обследование, так как существует опасность для жизни женщины:
- Боль становится острой, нестерпимой;
- Появление холодного пота;
- Развитие тахикардии;
- Подъем температуры до высоких цифр;
- Состояние заторможенности или, наоборот, чрезмерное перевозбуждение;
- Рвота;
- Падение АД, развитие резкой слабости;
- Резкая потеря сознания.
От своевременности оказания помощи зависит жизнь и здоровье женщины.
Если цистаденому не удалили либо произошел ее рецидив, не исключено развитие следующих неблагоприятных последствий:
- Нарушенное функционирование яичников, бесплодие;
- Переход кисты в раковую опухоль;
- Влияние на состояние рядом расположенных органов, таких как матка и придатки, мочевой пузырь, кишечник и др.
- Сдавление кистой основных сосудистых пучков, что приводит к появлению расширенных вен нижних конечностей и брюшной полости. Это увеличивает риск тромбообразования;
- Неблагоприятный исход беременности;
К осложнениям, требующим немедленной госпитализации, относят:
- Надрыв стенки кисты, что приводит к вытеканию ее содержимого в брюшную полость;
- Перекрут ножки опухоли, соединяющей ее с яичником;
- Развитие гнойного воспаления, что нельзя оставлять без внимания. В кротчайшие сроки женщине должны оказать медицинскую помощь.
Все вышеуказанные состояния можно предотвратить, вовремя обратившись к доктору и выполнив все его рекомендации.
При размерах кисты 3 см и менее ее удаление не производят. Опухоль при этом не оказывает отрицательного влияния на протекание беременности.
Если опухоль внушительных размеров или растет очень быстро, без операции не обойтись. Прогноз при отсутствии лечения не утешительный. Смещая матку, образование может привести к ее разрыву, что очень опасно не только для плода, но и для женщины.
Удаляется опухоль лапароскопически после 14 недель беременности. В это время плацента уже сформирована, что дает большие шансы на сохранение беременности. Раньше оперативное вмешательство проводится лишь при возникновении угрожающих жизни женщины состояний, к которым относят разрыв кисты, перекрут ее ножки и т. д.
Для постановки верного диагноза, необходимо провести тщательное обследование, включающее:
- Проведение гинекологического осмотра. Доктор определит размер опухоли, ее консистенцию и подвижность. Также уточняется спаяна ли киста с соседними органами;
- УЗИ. Данный метод поможет визуализировать образование и описать его более точно с указанием размеров, локализации и плотности. Более достоверными будут результаты исследования, проведенного через неделю после начала менструации;
- МРТ. Применяется для более точного описания структуры цистаденомы;
- Исследование крови на онкомаркер СА-125, которое может косвенно подтвердить наличие онкологии;
- ФГДС и колоноскопия.
Только после проведения тщательного диагностического поиска можно поставить правильный диагноз и приступить к лечению данной патологии.
После постановки окончательного диагноза определяются с видом оперативного вмешательства. Лекарственные препараты и народные средства не будут способствовать тому, чтобы опухоль рассосалась, поэтому без применения хирургической операции не обойтись.
- Лапароскопию. Достаточно щадящая операция, которую проводят при небольшом размере кисты (до 40 см). Данный вид вмешательства чаще всего выбирается у женщин, планирующих рожать детей в будущем. Яичник при этом сохраняется. В ходе операции хирург делает разрезы, не превышающие 1,5 см. Через эти отверстия вводится лапаротом с микрокамерой и другой необходимый инструментарий. Спустя 4 месяца после вмешательства можно заниматься планированием беременности.
Лапароскопическая методика имеет ряд преимуществ:
- Повреждение тканей минимальное;
- Реабилитация пациентка после вмешательства достаточно короткая;
- Вероятность образования спаячного процесса и послеоперационных рубцов сводится к минимуму.
- Осуществление доступа к пораженному органу;
- Проведение коагуляции сосудов и остановки кровотечения;
- Непосредственное удаление кистозного образования;
- Соединение поврежденных участков органа;
- Гистологическое исследование удаленной кисты.
Весь этот процесс занимает повремени около 40 минут. Хирург в ходе операции проверяет маточные трубы на их проходимость, а также производится рассечение спаек.
Если по результатам гистологии подтверждается наличие онкологического процесса, хирург производит экстирпацию тела матки и придатков. Эти меры направлены на полное удаление раковой опухоли и сохранение жизни женщины.
- Лапаротомию. Данное вмешательство является полостным, то есть хирург делает разрез на передней брюшной стенке для осуществления доступа к яичникам. Это вмешательство проводят женщинам в период менопаузы, а также при высокой вероятности перехода процесса в злокачественную опухоль. Если киста имеет большие размеры, также рекомендуют отдать предпочтение именно этой оперативной методике. Обычно иссекают не только кисту, но и яичник с маточной трубой. Решение об объеме удаляемой ткани хирург принимает в каждом конкретном случае. При одностороннем удалении кисты и придатков матки у женщины есть все шансы на беременность в будущем, так как второй яичник функционирует.
После удаления цистаденомы, женщине необходимо 2 месяца на реабилитацию. Даже имея единственный яичник, есть приличные шансы на беременность. При удалении двух яичников одновременно, шансы на беременность невелики.
Если кистозное образование выявлено своевременно и назначено его удаление, то прогноз данной болезни считается благоприятным. Женщине после удаления цистаденомы рекомендуют начинать планировать зачатие примерно через 2-3 месяца. После лапаротомии реабилитация более длительная и достигает 1.5-2 месяцев. В этот период необходимо посещать врача-гинеколога.
Исследования, проведенные американскими специалистами, доказали положительный эффект комбинированной оральной контрацепции на развитие цистаденом.
Своевременно проведенное лечение воспаления органов малого таза, предупреждение передаваемых половым путем инфекций, абортов, коррекция уровня гормонов, исключение стрессовых ситуаций сведет к минимуму вероятность появление цистаденомы. Обращая внимание на малейшие отклонения в состоянии здоровья, можно вовремя диагностировать и вылечить заболевание.
источник

 Патологии воспалительного характера, затрагивающие половую систему (эндометрит, аднексит и др).
Патологии воспалительного характера, затрагивающие половую систему (эндометрит, аднексит и др). Ощущение дискомфорта в месте формирования опухоли. Может появиться боль, отдающая в лобок и крестец.
Ощущение дискомфорта в месте формирования опухоли. Может появиться боль, отдающая в лобок и крестец. Ноющие боли со стороны развития опухоли. Болевые ощущения часто распространяются (иррадиирует) за пределы пораженной половой железы и проявляются в зоне поясницы, лобка, крестца и паховой области. В случае двустороннего поражения яичников наблюдается болезненность всей нижней части живота. Чем больше становится образование, тем сильнее выраженность болей.
Ноющие боли со стороны развития опухоли. Болевые ощущения часто распространяются (иррадиирует) за пределы пораженной половой железы и проявляются в зоне поясницы, лобка, крестца и паховой области. В случае двустороннего поражения яичников наблюдается болезненность всей нижней части живота. Чем больше становится образование, тем сильнее выраженность болей. Лапароскопия. Проводится чаще при развитии простой серозной опухоли, при малом размере кисты (до 40 мм), ее доброкачественности, и главным образом, у пациенток, собирающихся иметь детей. Такую операцию выполняют с сохранением яичника. Процедура малокровна, поскольку разрезы на брюшной стенке не более 15 мм, а весь медицинский инструментарий, включая микрокамеру на лапароскопе, имеет очень малые размеры. Планировать зачатие после лапароскопии рекомендуется спустя 3 – 4 месяца.
Лапароскопия. Проводится чаще при развитии простой серозной опухоли, при малом размере кисты (до 40 мм), ее доброкачественности, и главным образом, у пациенток, собирающихся иметь детей. Такую операцию выполняют с сохранением яичника. Процедура малокровна, поскольку разрезы на брюшной стенке не более 15 мм, а весь медицинский инструментарий, включая микрокамеру на лапароскопе, имеет очень малые размеры. Планировать зачатие после лапароскопии рекомендуется спустя 3 – 4 месяца.