Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
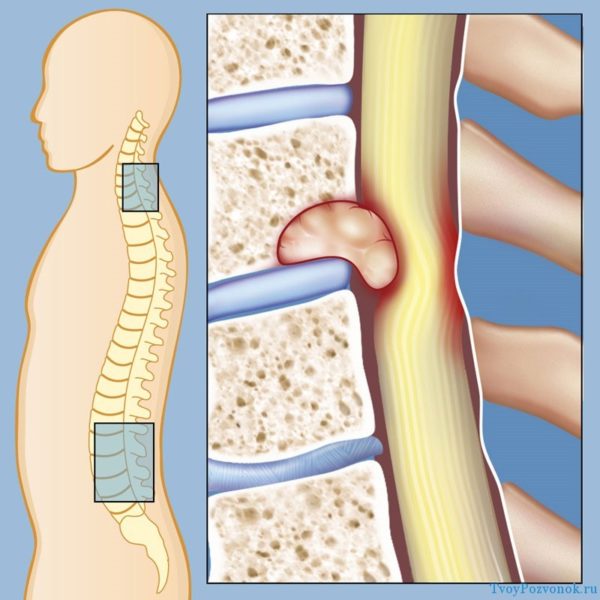
Киста позвоночника – это образование, внутри которого находится жидкость. Данная патология встречается довольно редко и может локализоваться практически в любом отделе позвоночника.
От появления такого образования не застрахован абсолютно никто. Чаще всего оно возникает у людей молодого возраста. Киста позвоночника может быть опасна, так как значительно влияет на образ жизни человека, принося ему дискомфортные ощущения. Именно поэтому необходимо разобраться в том, что собой представляет эта патология, как она себя проявляет, а также как с ней бороться. Для начала выясним причины, которые провоцируют появление новообразования.
Киста позвоночника развивается по целому ряду причин, среди которых:
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- воспалительные процессы в позвоночном столбе;
- травматизация;
- сильнейшие нагрузки на позвоночный столб;
- неравномерные нагрузки на отдельные отделы спины;
- малоподвижный образ жизни;
- кровоизлияние в область позвоночника;
- глистные инвазии.
Как видно, причины разнообразны, поэтому прежде, чем начать лечение, необходимо провести диагностику и выявить, что именно спровоцировало появление образования.
Симптомы заболевания напрямую зависят от вызвавшей его этиологии, а также размеров и места расположения. Новообразования небольших размеров, как правило, никак себя не проявляют и выявляются совершенно случайно во время диагностики других патологий. Если же размеры новообразования увеличиваются, появляются следующие симптомы:
- болезненные ощущения в месте локализации кисты. Боль может отдавать в ягодицы, ноги и другие части тела. Болезненность сохраняется и при движении, и в состоянии покоя;
- симптомы со стороны головного мозга;
- могут неметь руки и ноги, появляется чувство покалывания;
- нарушения могут затрагивать кишечник и мочевой пузырь;
- больному становится трудно долго находиться в положении сидя из-за развивающейся слабости мышц;
- может меняться походка, вплоть до неустойчивости.
Рассмотрим самые распространенные виды кист.
Данная разновидность проявляется в виде следующих симптомов:
- возникает сильная боль при движении или во время длительного сидячего положения;
- нарушается акт дефекации и мочеиспускания;
- чувство покалывания и сильная слабость в ногах.
Детальнее узнать о том, что представляет собой периневральная киста позвоночника, вы сможете из этой статьи.
Новообразование в шейном отделе может никак себя не проявлять, если же оно увеличивается, появляются такие симптомы:
- болезненность шеи, которая усиливается при движении, а также отдает в руки;
- мышцы шеи сильно напряжены;
- боли в голове;
- иногда человеку может казаться, что кружатся предметы вокруг него;
- перепады артериального давления: гипертония, гипотония;
- пальцы рук немеют, а также возникает чувство покалывания.
Возможно появление следующих симптомов:
- болезненность грудного отдела позвоночного столба. Боль усиливается при ходьбе или длительном положении сидя;
- межреберные и спинные мышцы сильно напряжены;
- могут возникать истинные и имитирующие боли в грудине или брюшине. Боли имеют опоясывающий характер;
- тошнота, рвота, появление изжоги;
- развивается ограниченность в движении.
Сакральная киста, которая появляется в пояснично-крестцовом отделе, проявляет себя следующим образом:
- боль в поясничном или крестцовом отделе, которая носит острый или тупой характер. Она может отдавать в ноги, даже до кончиков пальцев. Иногда возникает болезненность в глубоких тканях ног;
- может неметь область паха, ног, а также появляться чувство ползания мурашек. Это происходит из-за возникших нарушений сакрального канала;
- киста в поясничном отделе может даже вызывать нарушения со стороны кишечника и мочевого пузыря.
Другое название – «Тарлова киста». Арахноидальная киста характеризуется тем, что она наполнена спинномозговой жидкостью. Опухоль сдавливает не только спинномозговые корешки, но и сам спинной мозг, вызывая такую симптоматику:
- боли в месте проекции кисты, интенсивность которых увеличивается после сильных нагрузок;
- головная боль, перепады давления;
- слабость или покалывание в области рук и ног.
Параартикулярная киста, которую еще называют синовиальной кистой, является приобретенной, зачастую от травм, и проявляет себя так:
- острые, стреляющие боли;
- нарушается чувствительность;
- ухудшается двигательная активность.
Ликворная киста также наполнена спинномозговой жидкостью и проявляет себя следующим образом:
- нарушается двигательная активность;
- боль в области позвоночника, которая отдает в руки и ноги;
- нарушение затрагивает работу внутренних органов.
Механизм развития связан с тем, что кость расширяется и заполняется кровью. Вследствие этого внутри кости и образуется киста. Чаще всего патология развивается из-за травмы и характеризует себя следующим образом:
- появление патологических переломов;
- в месте образования опухоли возникает припухлость и повышается температура;
- расширяются вены;
- по мере роста кисты боль усиливается.
Лечение кисты позвоночника должно быть комплексным. Его целью является облегчение состояния пациента и снижение вероятности появления серьезных осложнений. На ранних стадиях развития проблемы вполне реально обойтись без операции.
Если образование небольшого размера, отсутствует выраженный болевой синдром и функциональные нарушения внутренних органов, то проводится консервативное лечение кисты позвоночника, которое включает в себя следующее:
- максимально ограничить двигательную активность;
- правильное питание. Пища должна быть витаминизированной и сбалансированной;
- использование анальгезирующих и противовоспалительных препаратов;
- хороший эффект дает аскорбиновая кислота, которая способствует укреплению сосудов и иммунной системы;
- витамины группы В способны улучшить обменные процессы даже на клеточном уровне;
- лечебные блокады непосредственно в место поражения;
- физиотерапевтические процедуры: ультразвук, массаж, лечебная гимнастика, иглоукалывание;
- корсеты, бандажи, эластичные пояса, реклинаторы – все это поможет облегчить боль и снять спазм.
Удаление позволяет достичь следующих задач:
- устранение сдавливания спинномозговых корешков;
- улучшение кровообращения;
- восстановление нарушенной чувствительности;
- возобновление двигательной активности;
- восстановление нарушений со стороны внутренних органов.
Также кисту можно лечить народными средствами. Только при этом необходимо предварительно проконсультироваться с опытным специалистом. Еще одним важным условием является то, что новообразование должно быть маленького размера. Оно не должно ограничивать трудоспособность или представлять собой опасность для жизни человека.
Рассмотрим популярные рецепты:
- лопух. Нам понадобится сок лопуха, для получения которого необходимо тщательно измельчить листья растения. Настаивать их необходимо около месяца, до появления процессов брожения;
- сборы трав (крапива, череда, спорыш, бессмертник, зверобой). Травы необходимо залить крутым кипятком и настаивать. На следующий день можно употреблять настой перед каждым приемом пищи;
- акация. Потребуются листья и цветы растения. Их следует настоять на водке в течение недели. Затем можно принимать ежедневно перед едой по одной столовой ложке. Если имеются проблемы с желудком, то можно употреблять после приема пищи.
источник
Киста позвоночника – это доброкачественное новообразование, внутри которого содержится жидкость различного происхождения. Экссудат или транссудат накапливается в капсуле кисты и в дальнейшем вызывает дискомфорт. Данное заболевание встречается нечасто, поэтому его признаки можно спутать с симптомами дегенеративных болезней спины.
Для того чтобы точно определить диагноз, терапевт назначает пациенту прохождение одного из методов инструментальной диагностики. Игнорирование первых симптомов и нежелание посещать врача грозит серьезными осложнениями, среди которых разрастание опухоли и полная недееспособность больного.
Причины возникновения подразделяют на врожденные и приобретенные. К врожденным причинам относят те, вследствие которых у плода начинает формироваться патологическое образование. Как правило, это нарушение формирования соединительной ткани у плода. Появление приобретенных образований могут спровоцировать такие причины:
- инфекционно-воспалительные процессы в мягких и костных тканях спины;
- микротравмы, трещины и переломы в позвонках;
- занятие определенными видами спорта, из-за которых на позвоночник приходится большая нагрузка;
- резкие подъемы тяжелых предметов;
- сидячая работа (таксист, бухгалтер, программист и другие);
- малоактивный образ жизни;
- ожирение;
- паразитарные заболевания;
- внутренние кровотечения в мягких тканях.
Признаки новообразования в позвоночнике зависят от многих факторов: месторасположения, природы образования, размера и других показателей. Киста небольшого размера может оставаться незамеченной до тех пор, пока ее не обнаружат на ежегодном медицинском осмотре. Большие опухоли начинают давить на спинномозговые корешки, тем самым вызывая острую пронзительную боль.
Все симптомы характеризуются в зависимости от разновидности опухолей. Так, выделяют:
- периневральную;
- кисту шейного отдела;
- кисту грудного отдела;
- сакральную;
- арахноидальную;
- периартикулярную;
- аневризматическую.
Периневральное образование встречается довольно часто, вследствие врожденных патологий мягких тканей позвоночного столба. Еще в период развития эмбриона возникает выпячивание спинномозговых оболочек в спинномозговой канал, что приводит к сдавливанию корешков нервных окончаний. Такой процесс сопровождается такими симптомами:
- выраженный болевой синдром в области поражения;
- скованность в движениях;
- нерегулярные мочеиспускания;
- нарушения в работе органов желудочно-кишечного тракта;
- паралич нижних конечностей;
- плохое кровообращение ног.
Небольшая опухоль практически незаметна на диагностике, так как не проявляет выраженных симптомов. После разрастания новообразования начинают проявляться первые симптомы поражения шейного отдела. К ним относят постоянные головные боли, чувство покалывания в затылке, общая слабость и головокружение, спазмирование мышц шеи, болевые ощущения в области шеи и верхних конечностей, резкие скачки артериального давления.
При поражении грудного отдела наблюдаются такие симптомы, как боли во время занятий активными видами спорта или после небольшой нагрузки и спазм мышц спины, который может распространяться на межреберные мышцы. Мышечный спазм зачастую сопровождается скованностью в движениях, вследствие чего пациент не может нормально наклоняться и поворачивать туловище.
В запущенных случаях наблюдается нарушение работы внутренних органов грудной клетки, из-за чего у больного могут возникнуть проблемы с глотанием. Специалисты также выделяют диспепсические расстройства желудка, повышенную кислотность и постоянное чувство тошноты.
Киста сакрального канала наблюдается в пояснично-крестцовом отделе позвоночного столба. Первые признаки появляются только после разрастания новообразования. К ним относят:
- тупая или режущая боль в пояснице;
- иррадиирущий в нижние конечности болевой синдром;
- онемение и чувство покалывания в ногах;
- нарушение нормального мочеиспускания;
- запоры и проблемы в работе кишечника;
- скованность при наклонах и поворотах поясничного отдела.
Арахноидальная киста крестцового отдела (Тарлова) – наиболее распространённая патология, которая образует тонкие образования вокруг спинного мозга. Чаще всего формирование этой опухоли приходиться в пояснично-крестцовом отделе (в позвонках l4 -l5, и s2) позвоночника. Внутреннее содержание капсулы представлено спинномозговой жидкостью, которое постепенно разрастается и оказывает давление на корешки нервных окончаний. Ликворная киста является подвидом арахноидальной.
Данный вид характеризуется такой симптоматикой:
- болевой синдром, который усиливается после физических нагрузок;
- нарушается работа внутренних органов в месте локализации новообразования;
- в конечностях наблюдается чувство онемения;
- резкие скачки артериального давления и головные боли.
Данная патология формируется в суставной полости позвоночного столба, после чего выходит из нее и продолжает поражать другие структуры. Появляется заболевание после травмирования и переломов позвонков. Ганглионарная и синовиальная киста являются подвидом периартикулярной. Они отличаются составляющими капсулы.
При образовании синовиальной опухоли важную роль играется синовиальная сумка, которая отделались от суставной полости и наполнилась жидкостью. Такое явление можно наблюдать в тех отделах позвоночника, на которые приходиться самая большая нагрузка: шейный и пояснично-крестцовый. Гагнлионарная, в свою очередь, образуется самостоятельно, без синовиальной полости.
Данный вид патологии встречается в том случае, когда образуется полость внутри костных структур, заполненная кровью из вены. Такой патологический процесс опасен разрушительным воздействием на костную ткань, которая со временем разрушается. Это служит причиной микротравм, трещин и переломов. Этот вид встречается у детей и подростков, вследствие травм и падений.
Основными симптомами являются: боль в месте локализации (шейном, грудном или поясничном отделе), острая пронзительная боль, вследствие защемленных спинномозговых нервов, ограничения в подвижности, онемение конечностей. На рентгенографии или компьютерной томографии анавризматическое новообразование хорошо просматривается за счет венозной крови
Как только пациент обнаружил у себя первые симптомы кисты позвоночного столба, то ему следует обратиться к терапевту. Зачастую образование диагностируют на ежегодном медицинском осмотре, когда больной даже не имеет понятия о патологии. Специалист собирает анамнез (жалобы больного, его самочувствие и симптомы), проводить осмотр и назначает один из инструментальных методов анализа.
- рентгенография;
- КТ (компьютерная томография);
- МРТ (магнитно-резонансная томография);
- электромиография;
- миелография.
Чтобы точно выявить локализацию новообразования, методики проводят с введением контрастного вещества, которое усиливает видимость воспалительных процессов в организме. Для этого пациенту рекомендуют проводить исследования на пустой желудок.
Лечение кисты позвоночника без операции возможно в том случае, когда образование небольшое, а патологический процесс только на ранних стадиях. Выделяют консервативное и радикальное лечение патологии.
При консервативном лечении доктор прописывает следующие процедуры:
- соблюдение постельного режима;
- правильное питание, которое будет содержать продукты с высоким содержанием витаминов и микроэлементов;
- прием нестероидных противовоспалительных средств и анальгетиков (Диклофенак, Ибупрофен, Баралгин, Кетопрофен);
- прием витаминных комплексов (витамины группы В и витамин С);
- прием препаратов, регулирующих микроциркуляцию крови;
- прием хондропротекторов (Дона, Структум, Хондроитин);
- лечебные блокады позвоночника.
Помимо приема медикаментозных средств, важную роль в лечении занимают физические упражнения. Специально подобранная гимнастика позволяет лечить патологию на ранних этапах патогенеза, за счет улучшения микроциркуляции позвоночного столба.
Радикальное лечение представляет собой хирургическое вмешательство, при котором удаляется опухоль. Хирургическая операция проводится с целью удаления кисты, которая сдавливает спинномозговые корешки, чем вызывает острую боль. Следует знать, чем опасно разрастание опухоли, так как этот процесс может привести к нарушению работы внутренних органов, чувствительности и нормального кровообращения спинного мозга. При этом больной испытывает ограниченность в движениях.
Лечащий врач или хирург определяют степень поражения и размер опухоли, после чего решают, каким образом будет проводиться удаление кисты. В большинстве случаев проводиться пункция кисты, во время которой образование полностью удаляют из пораженного участка, зачищая данную область. Еще одним способом хирург вскрывает непосредственно опухоль.
Ее содержимое высасывают через специальную иглу, а на ее место поставляют лекарственный раствор, который по своей текстуре напоминает фибриновое вещество. Эта процедура позволяет срастить стенки кисты и предупредить развитие других опухолей. После удаления, пациенту необходимо находиться под наблюдением врача, так как одним из последствий после операции являются тяжелые кровотечения.
В случаях, когда у пациента наблюдается начальная стадия образования, можно обратиться к народным средствам лечения. Для этого требуется лишь заключения лечащего врача, который одобрит такие методы терапии. От небольшой опухоли можно избавиться с помощью следующих рецептов:
- Употребление свежевыжатого сока лопуха. Для этого больному потребуется несколько листьев лопуха, которые можно измельчить до кашеобразного состояния. После чего эту смесь настаивают на протяжении нескольких дней. Смесь должна настаиваться в темном и закрытом месте, чтобы избежать процесса брожения. После того, как настой будет готов, употреблять два раза в день перед приемом пищи. Терапевтический курс составляет 2 месяца.
- Прием настойки девясила. Так, 50 грамм сухого растения смешивают с дрожжами, которые нужно приготовить заранее. Для дрожжей потребуется 1 ст. ложка дрожжей и 2 литра воды. Вода должны быть теплой, чтобы смесь настоялась. После того как все компоненты будут смешаны, отвар настаивают 2 дня, после чего употребляют два раза в день. Терапевтический курс составляет 1 месяц.
- Спиртная настойка из акации. Для приготовления этой настойки потребуется залить 50 грамм листьев и цветов акации 500 мл водки или этилового спирта. Настаивать данную смесь необходимо 5–7 дней в сухом темном месте, после чего его употребляют 2 раза в день до приема пищи. Терапевтический курс составляет 2 месяца.
Помимо этих растений, применяют различные сборы трав, в состав которых входит лопух, крапива, бессмертник и зверобой. Такое лечение не является столь эффективным, что и медикаментозная терапия, поэтому к народным методам советуют прибегать в качестве комплексного лечения.
Киста на позвоночнике возникает вследствие определенных внешних факторов, поэтому ее появление можно предотвратить с помощью профилактических мер. К таким относят:
- употребление продуктов с высоким содержанием микроэлементов, витаминов и минералов;
- своевременное лечение микротравм и переломов;
- избегать резких подъемов и больших физических нагрузок;
- вести активный образ жизни и заниматься спортом;
- поддерживать стабильный вес;
- не злоупотреблять табаком и спиртными напитками;
- каждый год проходить медицинский осмотр;
- своевременно проводить лечение инфекционных и паразитарных болезней.
Неудачное падение или резкое движение могут стать причиной появления микротрещины позвонка. Это, в свою очередь, приводит к образованию опухоли. Поэтому важно соблюдать меры предосторожности при выполнении любых упражнений.
источник
Киста позвоночника представляет собой полость, заполненную кровью. Опухоль формируется на фоне кровоизлияния, либо её провоцирует гиподинамическое расстройство кости. Место локализации новообразования — различные отделы позвоночника, начиная от шеи и до поясницы. Иногда киста располагается в дуге, корнях или теле позвонка. Киста нередко становится причиной хронических болей, но иногда протекает без клинических признаков.
Что такое киста на позвоночнике, как ее лечить, а также чем она опасна, вы узнаете из нашей статьи.
Развитие патологических процессов провоцируют различные факторы. Врачи выделяют врожденные и генетические причины возникновения кисты в области позвоночника, а также травмы и влияние некоторых лекарственных препаратов. Важно установить точную причину, чтобы подобрать максимально эффективное лечение.
- Воспалительные процессы различного происхождения — инфекционные, посттравматические, асептические.
- Чрезмерные нагрузки на позвоночник. Они негативно влияют на хрящевую ткань межпозвоночных дисков связочного и мышечного аппарата, вызывая ее деформацию.
- Неправильное распределение нагрузок.
- Искривление позвоночного столба, сопровождающееся деформацией межпозвонковых унковертебральных сосудов.
- Неорганизованное надлежащим образом рабочее и спальное место.
- Лишние килограммы.
- Длительное пребывание человека в сидячем положении, когда напрягаются отдельные части тела.
- Паразитарное инфицирование позвоночника.
- Травмы.
- Неправильный образ жизни без регулярных физических нагрузок.
В некоторых ситуациях у детей диагностируют врожденную кисту, которая образовалась еще в утробный период развития малыша. Приобретенные формирования в возрасте до 12 лет встречаются редко.
У взрослого человека киста чаще всего развивается в результате травмы, по причине деформаций или дегенеративных изменений в области позвоночника. Ревматоидное воспаление способствует также развитию патологических процессов.
Первые признаки образования кисты могут появиться спустя долгий срок после начала заболевания. В некоторых ситуациях патологические изменения возникают на ранних стадиях. О симптомах и причинах кисты в позвоночнике вам подробно расскажет врач. Он же подберет эффективное лечение, учитывая индивидуальные особенности организма пациента и протекание патологических процессов.
Общие клинические признаки кисты позвоночника:
- Болевой синдром. Ощущения тревожат в месте формирования уплотнения. По мере прогрессирования патологических процессов боль распространяется на ягодицы и ноги. Она тревожит человека во время движений и в спокойном состоянии.
- Головокружение.
- Шум в ушах.
- Головная боль.
- Неврологические нарушения.
- Немеют верхние и нижние конечности, появляется ощущение мурашек и проблемы с чувствительностью.
- Нарушается работа кишечника, мочеполовой системы.
Прогрессирующая опухоль вызывает мышечную слабость нижних конечностей, после чего появляется хромота. Врачи диагностируют расстройство вестибулярного аппарата.
Киста шейного отдела позвоночника нередко формируется по причине того, что человек носит неудобную одежду. Чаще опухоль диагностируется у представителей сильного пола, поскольку они надевают рубашки с жестким воротником или галстук. В этой ситуации пациенты жалуются на головную боль, ощущение распирания внутри головы. Меняется слух, зрение, кружится голова, возникают кровотечения из носа.
Киста пояснично-крестцового отдела позвоночника на ранней стадии развития сопровождается дискомфортом в ногах. Симптом усиливается в вечернее и ночное время. Человеку сложно контролировать движения нижних конечностей, трудно найти определенное положение. Потребуется пройти полное обследование и специальное лечение, назначенное доктором (фото кисты в поясничном отделе).
Позвоночные опухоли отличаются локализацией и внутренним содержимым.
Есть несколько видов кист:
- Периневральная. Опухоль локализуется внутри спинномозгового канала. Ее наполняет ликвор. Под давлением оказывается дуральный мешок. Клиническая картина при периневральной кисте схожа с симптомами внутренней грыжи позвоночника или стеноза канала.
- Арахноидальная киста (тарловая). Основной признак этой опухоли — сильная головная боль. Если снижается чувствительность мышц верхних конечностей, значит, она давит на корешковые нервы.
- Параартикулярная киста (периартикулярная). Основная причина появления опухоли — это травматическое асептическое воспаление после травмы спины, когда пациент не обратился своевременно в больницу за квалифицированной помощью. Лечение предусматривает посещение массажных процедур и проведение остеопатии.
- Аневризматическая киста. Опухоль формируется в области костной структуры. Это может быть тело позвонка или его остистый отросток. Клиническая картина выражена слабо. Пациентам необходимо развивать мышечный каркас спины. В противном случае повышается риск перелома тела позвонка.
- Синовиальная киста. Основное место локализации — фиброзное кольцо межпозвоночного диска. Опухоль заполняется синовиальной жидкостью. Облегчить состояние пациента позволяет мануальная терапия. Правильно подобранное и своевременное лечение дает возможность обратить патологические процессы.
Киста сакрального канала позвоночника провоцирует возникновение синдрома ущемления конского хвоста. Патологические процессы нарушают работу мочевого пузыря и кишечника. Пациентам требуется хирургическое вмешательство, чтобы устранить источник компрессии нервной ткани.
Обследованием и лечением кисты позвоночника занимается врач-нейрохирург. Специалист проводит осмотр и назначает лабораторные тесты, чтобы поставить точный диагноз.
Для диагностики заболевания используются следующие методы:
- осмотр, пальпация позвоночника;
- рентген в нескольких проекциях;
- магнитно-резонансная томография (МРТ);
- компьютерная томография (КТ);
- ультразвуковое исследование позвоночника (УЗИ);
- миелография;
- электромиография помогает проанализировать состояние спинномозговых корешков;
- анализ крови, мочи, биохимические исследования.
Врач учитывает жалобы пациента, старается определить причину возникновения патологических процессов, оценивает степень тяжести заболевания, выраженность и локализацию сопровождающих признаков — расстройства чувствительности и двигательной активности.
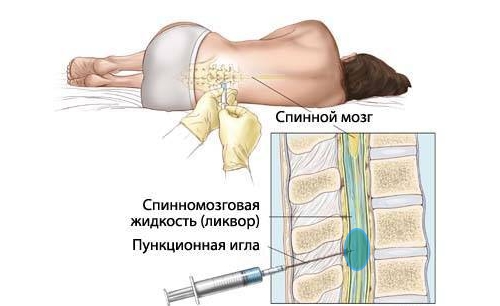
Миелография представляет собой метод диагностики с использованием контрастного вещества. Его вводят в канал спинного мозга, делают рентген и смотрят по результатам проходимость, нарушенную опухолью.
Комплексное лечение подбирает врач на основании полученных результатов и с учетом индивидуальных особенностей организма пациента. Терапия облегчает состояние пациента и предупреждает серьезные осложнения. Есть два вида лечения кисты позвоночника — консервативное или оперативное.
При отсутствии серьезных противопоказаний допустимо использование рецептов знахарей и целителей. В медицине применяют методы лечения кисты позвоночника без операции. Препараты используются, если опухоль имеет небольшие размеры, у пациента отсутствуют болезненные ощущения и расстройства в работе внутренних органов.
Пациенту рекомендуют принимать лекарства, придерживаться постельного режима и сбалансированного питания. В рационе должно присутствовать большое количество витаминов, белков, микроэлементов и других питательных веществ. Особенно это касается кальция и фосфора.
Схема лечения кисты позвоночника медицинскими препаратами:
- Назначаются противовоспалительные и обезболивающие средства (НПВП – «Диклоберл», «Баралгин», «Анальгин»).
- Применяются лекарства для улучшения микроциркуляции («Пентоксифиллин»).
- Прописываются витамины группы В, за счет которых улучшаются клеточные обменные процессы. Для укрепления сосудов и повышения иммунитета назначается витамин С.
- Назначаются лекарства, которые уменьшают дегенеративные и дистрофические процессы в костно-хрящевой ткани («Дона», «Артрофон», «Структум»).
В некоторых ситуациях пациентам прописывают лечебные блокады для уменьшения болевого синдрома («Новокаин», «Лидокаин»).
Кисту позвоночника дополнительно рекомендуется лечить физиотерапевтическими методами. Врач подберет наиболее эффективные процедуры, учитывая состояние пациента и тяжесть патологических процессов.
Как лечить межпозвоночную кисту физиотерапией?
Используются следующие методы:
- Массаж. Укрепляет спинные мышцы, стабилизирует позвоночник. Процедуру проводит квалифицированный специалист, но только не на стадии обострения заболевания.
- Фонофорез. Лечение проводится ультразвуком. После курса терапии улучшаются и ускоряются процессы регенерации. Фонофорез обладает противовоспалительным и обезболивающим действием, уменьшает отеки.
- Рефлексотерапия. Речь идет про иглоукалывание, лазерную терапию и электроакупунктуру.
Больным с кистой позвоночника рекомендуется носить специальный корсет, полукорсет или бандаж, эластичный пояс, реклинатор. Приспособления не только помогают лечить опухоль, но и предотвращают развитие болевого синдрома. Они ограничивают движения, уменьшают боль и спазмы.
Лечебную гимнастику пациентам с кистой позвоночника разрешено выполнять только после консультации с доктором. Важно начинать занятия с минимальных нагрузок и под контролем квалифицированного специалиста. Выполнение упражнений показано после устранения острых болезненных ощущений. Физкультура и плавание помогут избежать негативных последствий, опасных для позвоночника и нервной системы. Исключены тяжелые виды спорта и серьезные нагрузки на позвоночный столб.
Операцию назначают, если консервативное лечение не дало положительных результатов. Основные показания для хирургического вмешательства:
- сдавливание спинномозговых корешков и спинного мозга;
- ухудшение кровообращения;
- нарушение чувствительности и двигательной активности;
- сбои в работе внутренних органов.
Операция предупреждает серьезные осложнения и восстанавливает трудоспособность пациента. В большинстве случаев для удаления кисты позвоночника используется пункционный метод. Во время манипуляций хирург удаляет опухоль и все ее стенки.
Для проведения оперативного вмешательства врач использует микрохирургические инструменты, эндоскопические принадлежности, рентген и томограф. Они уменьшают вероятность появления послеоперационных осложнений и снижают риск распространения содержимого кисты.
Рецепты знахарей и целителей используются, если опухоль небольшого размера, жизнь пациента в безопасности и не нарушена его трудоспособность. Обязательны предвариетльные консультации с врачом.
Эффективные методы народной медицины:
- Сок лопуха. Листья растения моют, измельчают и отжимают из них сок. Настаивают его 4—5 дней и принимают в лечебных целях по 2 ст. л. 3 р. за сутки перед едой. Терапевтический курс продолжается 2 месяца.
- Настойка девясила. Сухие дрожжи (1 ст. л.) заливают теплой водой (3 л). Смешивают их с сухой травой девясила (40 гр.). Настаивают раствор 2 д. Употребляют при кисте позвоночника 2 р. в сутки на протяжении 3 недель.
- Настойка акации. Для приготовления рецепта понадобятся цветки и листья растения. Компоненты смешивают по 4 ст. л., добавляют водку (0,5 л). Лекарство настаивается неделю. Принимают его 3 р. в сутки за 30 мин до еды по 1 ч. л. Лечение продолжается 2 месяца.
Народные средства используют в комплексной терапии. Одними рецептами целителей невозможно избавиться от кисты позвоночника, особенно если опухоль большого размера. Необходимо консультироваться с врачом и подбирать профессиональное лечение, учитывая развитие патологии, индивидуальные особенности организма больного.
Киста позвоночника — чем она опасна? При отсутствии терапии возможны серьёзные осложнения вплоть до инвалидности и расстройства работы внутренних органов. Велика вероятность повторного рецидива, даже после операции.
Своевременное обращение в больницу с кистой позвоночника предупредит серьезные последствия. Врачи рекомендуют следить за своим здоровьем и посещать специалистов для профилактики заболевания.
источник
Периневральная киста на уровне s2 позвонка развивается в случае травматического воздействия на позвоночник, дегенеративно-дистрофических и воспалительных процессов. Нарушения внутриутробного развития могут спровоцировать врожденное появление кисты. От периневральной кисты крестца женщины страдают чаще мужчин. Симптомы периневральной кисты в области s2 позвонка могут включать боль, онемения, потерю чувствительности и подвижности, ощущение бегающих «мурашек». Серьезное осложнение – нарушения в работе тазовых органов. Последствием становятся проблемы с мочеиспусканием и стулом. Лечение возможно консервативное, предполагающее медикаменты и физиотерапевтические процедуры, щадящую лечебную гимнастику. В запущенных ситуациях показана хирургическая операция.
Периневральная киста позвоночника – это позвоночное новообразование, наполненное спинномозговой жидкостью. Появляется в спинномозговом канале, посреди нервных корешков спинного мозга, чаще всего на уровне s2 позвонка крестцового отдела позвоночника. Женщины чаще страдают от кисты позвоночника, чем мужчины – их поясничная мускулатура слабее и хуже выдерживает нагрузки. Во время внутриутробного развития ребенка такая киста позвоночника может развиться из-за неправильного формирования ткани.
Воспалительные процессы в позвоночной области могут стать причиной того, что разовьется такое образование. Причина воспаления в свою очередь – дегенеративно-дистрофические процессы в тканях позвонка.
Другая причина – травматические воздействия на позвонок. Часто киста образуется у людей профессий, связанных с тяжелым физическим трудом. И противоположный случай – в результате малоподвижного образа жизни становятся слабее мышцы спины, развиваются дегенеративно-дистрофические процессы, что после резкой непривычной нагрузки также может стать причиной образования кисты. Вызвать развитие кисты в районе s2 позвонка могут и паразиты (среди них – эхинококки).
Периневральная киста позвоночника на уровне крестцового позвонка может начать давить на нервные структуры и вызывать сильные болевые ощущения. Они становятся сильнее во время усталости или резких движений. Локализован болевой синдром в поясничной области, отдает в таз и ноги. Чувствуется слабость в нижних конечностях, появляются признаки ухудшения циркуляции крови в них. Покалывает, немеет, бегают «мурашки». Могут проявиться тянущие ощущения в ногах.
Пациенту тяжело помочиться, либо наоборот – он испытывает слишком частые позывы. Может быть нарушена и дефекация – наблюдаться по очереди запоры и поносы.
Такая клиническая картина наблюдается и при других патологиях, в том числе заболеваниях внутренних органов. При этом периневральная киста s2 позвонка может долго время никак не проявлять себя. Поэтому с появлением симптомов нужно как можно быстрее начать диагностику. Периневральная киста на уровне позвонка в крестце может не только быть последствием дегенеративно-дистрофических процессов, но и сама вызывать развитие поясничного остеохондроза.
Так как периневральная киста на уровне крестцового позвонка часто развивается незаметно, ее во многих случаях обнаруживают случайно. Невролог во время пальпации позвоночного столба может выявить излишнюю чувствительность s2 позвонка. В таком случае будут назначены рентгенографическое исследование, МРТ и КТ, ультразвуковое исследование поясницы. Реже назначаются миелографическое (изучает, насколько хорошо выполняют свою функцию нервы) и электромиографическое (внутрь позвоночника вводят краситель, который помогает на рентгене выявить состояние спинного мозга) исследования. Дополняют полученные данные анализы крови и мочи, биохимия.
В первую очередь необходимо устранить воспалительный процесс. В этом помогают физиотерапевтические процедуры, фонофорез и рефлексотерапия. Когда острый период закончился, помогают массажные процедуры, иглоукалывание. Необходимо соблюдать следующие правила консервативного лечения:
- Соблюдать лежачий режим, не выполнять резких движений и не испытывать нагрузок;
- Регулярно употреблять нестероидные противовоспалительные средства (Диклофенак, Ибупрофен);
- Употреблять препараты-хондропротекторы, восстанавливающие состояние хрящевых тканей. Это профилактическая мера против развития остеохондроза и других осложнений в работе позвоночника;
- Миорелаксанты помогут, если наблюдаются мышечные спазмы (Мидокалм, Сирдалуд);
- Электрофорез с витаминами групп В и С. Помогут и витаминно-минеральные комплексы с содержанием этих витаминов и кальция;
- Пациент должен ограничить употребление соленого и острого. Включить в рацион большое количество постного мяса, жирных сортов рыбы, фруктов и овощей;
- Показана лечебная гимнастика.
Если периневральная киста позвоночника крупная, мешает работе спинного мозга и зажимает нервные корешки, консервативное лечение может показать неэффективность. Тогда в дело вступает хирург.
Операции делятся на два типа: пункция и собственно операция. Зависит выбор лечебного метода от того, насколько запущен процесс, какие наблюдаются симптомы.
Пункция предполагает, что после общего обезболивания пациента киста будет вскрыта. Из ее полости откачают накопленную спинномозговую жидкость. Чтобы регенерировать ткани, в образовавшееся пространство вводится особое заживляющее средство. Второй вариант — собственно операция производится в крайних случаях. Периневральная киста s2 позвонка при этом удаляется. Такое лечение кисты позвонка допустимо, только если консервативные методы не дают никакого результата. Либо присутствуют осложнения в виде нарушений работы тазовых органов, которые угрожают жизни пациента. Другая возможная ситуация операции – нарастает потеря чувствительности и подвижности ног.
Качественно выполненное хирургическое вмешательство и удаление кисты поможет:
- Нормализовать кровообращение поясничного отдела позвоночника;
- Избавиться от нарушений работы тазовых органов;
- Вернуть телу былую подвижность и чувствительность;
- Справиться с болевым синдромом.
Но и у такого рода хирургического вмешательства может быть много осложнений: менингит, частичный паралич, ухудшение потока ликвора в спинномозговом канале. Хоть операция и чревата такими опасностями, нужно смело соглашаться на нее, если поступила такая врачебная рекомендация. Последствия запущенной периневральной кисты s2 позвонка могут оказаться еще более неприятными.
источник
Кистой называется полое образование, заполненное синовиальной жидкостью или кровью. Киста позвоночника в пояснично–крестцовом отделе часто встречается у людей молодого возраста, новообразование располагается непосредственно на позвоночнике. Болезнь опасна, приносит много неприятных ощущений, поэтому при первых же симптомах необходимо заняться ее лечением.
К основным факторам, которые являются причиной патологии, относятся:
- Нарушение формирования тканей у эмбриона. Оно может повлечь за собой врожденное новообразование. Такой вид новообразования обнаруживается не сразу — пока опухоль имеет небольшие размеры, она не мешает ребенку нормально развиваться. Если размер опухоли оказывает давление на внутренние органы, это мешает циркуляции жидкости (ликвора), возможно возникновение нарушений в опорно-двигательной и нервной системах.
- Травмы, переломы или хронические дегенеративные заболевания. Может случиться кровоизлияние в ткани позвоночника, что часто приводит к образованию кисты.
- Постоянные и чрезмерные нагрузки на поясницу и позвоночник. Люди, которые ведут сидячий образ жизни, часто страдают от новообразований, сформированных из-за дистрофических процессов в позвонках.
- Нарушение режима приема пищи.
- Наличие воспалительных процессов в тканях позвоночника.
- Паразитарные инфекции.
Остеохондроз на ранних этапах развития кисты рассматривают в качестве основного заболевания, а не как предпосылку нового. Вызвать появление кисты иногда может и совокупность нескольких причин, поэтому постановка диагноза и выяснение подробной клинической картины возможны только в условиях клиники.
В течение нескольких лет киста может развиваться, не давая о себе знать. Но в некоторых случаях она начинает тревожить пациента неприятными симптомами и на ранних стадиях болезни.

- Боль в пояснично-крестцовом отделе позвоночника. Со временем болевой синдром распространяется на нижние конечности и ягодицы.
- Неприятные ощущения, спровоцированные кистой. Они носят постоянный характер, т.е. боль не уходит, независимо от того, двигается человек или неподвижен.
- Сильные боли в голове, шум в ушах, тошнота и головокружение.
- Неврологические нарушения. Ощущается покалывание в конечностях, а также частичное онемение с нарушенной чувствительностью.
- Сбои в работе желудка и мочеполовой системы.
При прогрессировании может проявляться слабость мышц нижних конечностей.
Наличие кисты позвоночника диагностирует нейрохирург. Специалист назначает комплексное обследование, которое включает:
- Сбор информации о перенесенных пациентом заболеваниях.
- Первичный осмотр пациента, выслушивание жалоб.
- Рентгеноскопию позвоночника (с нескольких сторон).
- МРТ головного и спинного мозга.
- УЗИ позвоночника и поясницы.
- Миелографию. В спинномозговой канал вводят контрастную жидкость, что позволяет обнаружить нарушения в проводящих путях.
- Электромиографию. Процедура позволяет проводить исследования спинномозговых корешков.
Чтобы назначить соответствующее лечение, на этапе диагностики уточняется стадия развития и тип кисты.
Различают следующие виды кисты:
- периневральная киста (заполнена спинномозговой жидкостью);
- аневризматичекая;
- параартикулярная (периартикулярная);
- ликворная киста.
В процессе диагностики может потребоваться биохимическое исследование мочи и крови.
Лечение доброкачественного новообразования в крестцово–поясничном отделе должно быть комплексным. Такой вид терапии направлен на снятие симптомов и предупреждение осложнений. Все процедуры и медикаменты должен назначать и контролировать исключительно врач.

- прием спазмолитиков, анальгетиков, антибиотиков, витаминов группы В и С, фосфора, кальция;
- курс препаратов для уменьшения дегенеративных и дистрофических процессов в тканях;
- локальное обезболивание (если пациента беспокоят сильные боли в спине).
Лечение проходит в стационаре, пациенту необходимо соблюдать постельный режим и особую диету. Правильное питание позволяет насытить организм нужными витаминами и микроэлементами.
К физиотерапевтическим методам относят:
Врач может рекомендовать пациенту носить фиксирующий бандаж, эластичный пояс или специальный корсет для позвоночника. Если киста сопровождается инфекциями, лечение проводится инфекционистом.
В случае если киста начинает увеличиваться в размерах, нужно прибегнуть к оперативному лечению. В лечении может применяться пункционный метод (в полость кисты вводят стероидные гормоны, преднизолон, гидрокортизон). Более радикальным методом является хирургическое лечение, т.е. операция по удалению пораженной части позвонка. Иногда такую операцию заменяют отсасыванием содержимого, поскольку процедура хирургического удаления кисты сложная, в процессе часто возникают сильные кровотечения. Но в этом случае почти всегда наступает рецидив.
Когда у пациента имеются строгие противопоказания к операции, а боли беспокоят сильно, кроме анальгетиков применяется лучевая терапия.
Если не заниматься лечением кисты в крестцово-поясничном отделе, могут возникнуть негативные последствия:
- увеличивается риск инсульта спинального вида;
- киста может вырасти и нарушить работу всех внутренних органов;
- параличи конечностей;
- ухудшается коронарное кровообращение.
Для достижения результата в процессе лечения важно соблюдать правильный режим. Для этого стоит исключить любые нагрузки на поясницу и позвоночник, но при этом не переставать двигаться. Питание должно быть правильным и полноценным. На время лечения необходимо отказаться от вредных привычек (алкоголь, курение).
Стоит незамедлительно обратиться в клинику для комплексного обследования в случае возникновения болей в пояснице или при подозрении на любые другие нарушения позвоночного столба. Если доброкачественное новообразование будет обнаружено сразу, то лечение не занимает много времени, не имеет опасных для здоровья последствий.
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Арахноидальная киста — это доброкачественное полое новообразование, которое часто возникает в позвоночнике. Ликворная, паутинная киста — другое название этой патологии. Стенки нароста состоят из клеток арахноидальной оболочки и рубцовой ткани. Образуется полость, расположенная между арахноидальной оболочкой и веществом спинного мозга в различных отделах позвоночного канала. Полый нарост заполнен спинномозговой жидкостью.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Этот недуг возникает примерно в половине случаев развития новообразований позвоночника.
- Его шифр по мкб 10 — D32.1.
- Лечение этой патологии требуется не всегда. Некоторые люди всю жизнь живут с таким недугом, даже не подозревая об этом, поскольку часто небольшие образования никак себя не проявляют. Во многих случаях лишь во время случайного обследования обнаруживается эта патология спинного мозга.
Ретроцеребральная — внутримозговая киста:
- Возникает в толще вещества спинного мозга как результат травмы, нарушения циркуляции спинномозговой жидкости, после хирургического вмешательства.
- Она часто прогрессирует. Возникают неприятные симптомы. Патология нарушает функции спинного мозга, может привести к его разрушению в случае отсутствия необходимой медицинской помощи. Нормальный объем мозгового вещества утрачивается. Его заполняет патологическая жидкость.
Спинной мозг — сложная структура нашего организма. Благодаря ему мы имеем возможность передвигаться, решать важные проблемы, выполнять различные действия. Этот орган работает как единое целое. Он регулирует, координирует работу всех систем человеческого организма.
Природа надежно защитила спинной мозг, окружив несколькими оболочками. Но нередко под угрозой оказывается жизнеспособность организма, потому что новообразования даже небольшого размера нарушают функции этого органа. Происходят сбои в работе вегетативной нервной системы и спинного мозга.
Об арахноидальной кисте задней черепной ямки читайте здесь.
Развитие патологии зависит от того, какое это новообразование по природе.
Первичная, врожденная киста имеет причины:
- Это образование — первичная паутинная киста. Она формируется в период внутриутробного развития.
- Провоцирующим фактором является влияние негативных условий физического роста плода. Токсические агенты, радиационное облучение, лекарственные препараты вызывают нарушение внутриутробного развития.
- Кистозная жидкость попадает в спинной мозг в результате повреждения его тканей.
- Это патологическое вещество концентрируется в образовавшейся полости и может по-разному себя проявлять.
Приобретенная киста опоры нашего тела:
- вторичная паутинная киста — это кистозное новообразование, приобретенное в течение жизни, в позвоночнике происходит аномальный рост спинного мозга;
- триггером — спусковым крючком формирования патологии являются грыжа в поясничном отделе, малоподвижный образ жизни;
- такая киста может развиваться после перенесенных травм и заболеваний: механического поражения спинного мозга, воспалительной патологии нервных корешков поясничного отдела, тяжелого развития остеохондроза, как осложнение оперативного вмешательства;
- такое вторичное новообразование формируется рубцовым коллагеном;
- возможно развитие этого новообразования по типу опухолевой трансформации;
- такой недуг чаще поражает представителей мужского пола и проявляется обычно в возрасте до 20 лет.
- они встречаются в некоторых регионах страны, эндемичных по ряду паразитарных заболеваний;
- встречаются эхинококковые кисты;
- они имеют определенную картину нейровизуализации;
- такая капсула заполняется продуктом жизнедеятельности определенного паразита;
- на МРТ можно обнаружить капсулу, которая имеет характерный вид.
Существуют кистозные полости, связанные с инфекциями:
- патологическая полость заполнена гнойным содержимым;
- развиваются ограниченные абсцессы спинного мозга в виде одиночных очагов;
- пациент отмечает значительное повышение температуры тела.
- как правило, она возникает после ушиба спинного мозга;
- на этом месте обычно возникает приобретенная киста, которая быстро заполняется патологической спинномозговой жидкостью.
Врожденная форма патологии:
- Первичные новообразования обычно не имеют яркой клинической картины.
- Киста заполнена жидким содержимым.
- В течение длительного времени аномальное образование может не давать о себе знать. Киста находится в «молчащем» состоянии, не проявляется никакими симптомами. Нередко такая патология обнаруживается лишь во время диагностических мероприятий.
- Могут периодически возникать сильные головные боли.
Вторичные арахноидальные кисты приобретенного генеза:
- Такая киста может давать опасные симптомы.
- Патологическая полость сдавливает спинномозговые корешки. В позвоночнике возникает интенсивная регулярная боль.
- Характерны судорожные синдромы: непроизвольные сокращения в руке, ноге.
- Возникает сильная боль после физической нагрузки, при двигательной активности, длительном сидении. Болевые ощущения концентрируются в ягодицах, крестце, пояснице.
- Отмечаются головокружения, нарушение чувствительности, головные боли.
- Повышаются значения кровяного давления.
- Прогрессирующая острая боль в плечах, животе, руках причиняет беспокойство.
- Функции органов малого таза нарушаются: потенция, мочеиспускание, дефекация затруднены.
- По мере роста кисты происходит смещение определенных структур спинного мозга. Развиваются более грозные симптомы.
- Обычно наблюдается быстрый рост атрофированной ткани приобретенного новообразования.
- Покалывание, онемение стопы, паховой области, пальцев рук причиняют значительный дискомфорт.
- Кистозные образования вызывают спастичность — напряженность в конечностях.
- Ощущается внезапная слабость в ногах.
- Возникают кифоз, сколиоз.
- Наблюдаются кровоизлияния в полость капсулы.
- Если образование увеличивается в размерах, оно превращается в опасный недуг.
- Постепенно атрофируются мышцы, которые управляются отделом спинного мозга, пораженным недугом.
Эта патология имеет различное местоположение в спинном мозге:
- нередко поражается крестцовый, грудной либо шейный отдел позвоночника;
- в большинстве случаев аномальная полость расположена вдоль позвоночника.
В результате бессимптомного течения этого заболевания нередко возникают проблемы его своевременного обнаружения и диагностики.
Очень важным является сбор анамнеза:
- во время беседы с пациентом врач должен выяснить процесс развития заболевания;
- на этом этапе врач формирует представление о генезе патологии.
Назначается дополнительное обследование:
- сканирование позвоночника с помощью МРТ дает возможность определить характер патологии спинного мозга, степень воздействия аномальной полости на спинномозговые корешки;
- если имеется арахноидальная врожденная киста, это становится очевидным по данным МРТ и собранному анамнезу.
Если диагностирована арахноидальная киста позвоночника, необходимо упорно лечиться у профессионалов.
Очень важен индивидуальный и комплексный подход:
- Мелкие кисты никак себя не проявляют. Никакого лечения не требуется, поскольку они не мешают человеку жить. Такое образование может самостоятельно рассосаться с течением времени.
- При проведении консервативной терапии кисты пациенту назначается курс противовоспалительных лекарственных средств.
- Обезболивающие препараты помогают купировать боль.
- Операция не выполняется при врожденной кисте. Если это образование долгое время остается бессимптомным, прибегают к выжидательной тактике. Такого пациента специалист берет под активное наблюдение. Больные наблюдаются в течение длительного времени. МРТ проводится раз в 6 -12 месяцев.
Если такое опухолевое образование становится симптомным, наблюдается напряженность его контуров, признаки компресссии мозга, чаще всего хирург принимает решение о проведении дренирования, шунтирующей операции. Проводится лапароскопическая фенестрация аномальной полости. Открытое удаление опухолевого образования с микрохирургическим удалением патологического новообразования проводится не всегда. Принимая решение о проведении операции, хирург учитывает множество факторов.
Эффективно проведение фенестрации с иссечением арахноидальной кисты:
- В ходе сложной операции с целью опорожнения аномальной полости используется эндоскоп с маленькой камерой. Через небольшое отверстие осторожно открывается патологическая полость и выполняется шунтирование арахноидального новообразования.
- Ставится шунт с клапаном низкого давления.
- Патологическая жидкость смешивается с содержимым спинномозгового канала и выводится в другое место: в венозную систему, брюшную полость. Затем в организме происходит ее перераспределение.
При первых признаках арахноидальной кисты следует получить консультацию нейрохирурга.
Выбор врачом методов лечения зависит от вида, характера опухоли, симптоматики и зоны ее расположения
Учитывая все факторы, в каждом случае нейрохирург принимает верное решение о необходимости оперативного лечения.
Многие врожденные заболевания и особенности строения человеческого тела могут длительное время не давать о себе знать. При возникновении неблагоприятного воздействия на организм происходит срыв компенсаторных возможностей и развивается патологический процесс.
Эпителиальный копчиковый ход – довольно распространенный вариант такой ситуации. Эта проблема встречается у большого количества людей, но многих она не беспокоит в течение жизни.
Каковы причины этого состояния? Какое лечение нужно применять, чтобы избавиться от симптомов болезни?
Эпителиальный копчиковый ход представляет собой, как правило, замкнутый канал, который располагается в подкожной клетчатке крестцово-копчиковой зоны. Он может открываться на кожу несколькими отверстиями, а со стороны копчика заканчивается слепо, не достигая его. Иногда является полностью замкнутым и не обнаруживается при визуальном осмотре.
Первичные отверстия копчикового хода чаще всего располагаются прямо по средней линии между ягодицами. Это образование является врожденным, оно обычно имеет длину около трех сантиметров. Изнутри ход выстлан эпителием, в котором имеются волосы, сальные и потовые железы, которые окружены соединительной тканью.
Причины, под воздействием которых у человека образуется копчиковый ход неизвестны. Механизм развития болезни такой:
- В периоде внутриутробного развития происходит нарушение процесса развития каудального отдела плода.
- В области крестцово-копчиковой зоны остается эпителиальный ход.
- Он остается погружен в подкожную клетчатку и после рождения может быть совсем незаметен.
Западные авторы называют эту патологию не иначе как эпителиальная копчиковая киста. Этим термином они подразумевают причинами болезни нарушение процесса оволосения в крестцовой зоне. При наличии глубокой складки между ягодицами и большого разрастания волос происходит их погружение внутрь подкожной клетчатки с формированием кисты.
Этот механизм подвергается сомнением со стороны отечественных ученых, поэтому более распространенным названием болезни является эпителиальный копчиковый ход.
С практической точки зрения, крайне важно разделение заболевания на несколько форм. Каждая из них имеет собственные подходы к диагностике и лечению болезни.
Согласно отечественной классификации эпителиальный копчиковый ход делится на такие типы:
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Неосложненный. Этот вариант болезни встречается с рождения, он не имеет симптомов и часто не определяется визуально. Такой копчиковый ход довольно сложно обнаружить без осмотра специалиста. Многие живут с аномалией и на протяжении всей своей жизни не знают о её существовании.
- Острое воспаление в области аномального канала. Этот процесс проходит через инфильтративную стадию, когда воспаление только начинается и сопровождается характерными проявлениями. За ней наступает фаза абсцедирования, копчиковый ход наполняется гноем, который может расплавлять стенки канала и формировать свищевые ходы.
- Хроническое воспаление. Этот процесс наблюдается при длительном воспалении в стенке копчикового хода. После инфильтративной стадии возникает рецидивирующий абсцесс. Он может длительное время протекать бессимптомно до момента очередного обострения. Еще одной формой хронического воспаления является гнойный свищ.
- Ремиссия воспаления в области патологического канала. Эта стадия процесса характеризуется клиническим покоем, но симптомы могут вернуться, поскольку ремиссию можно считать частью хронического воспалительного процесса.
Каждая из форм болезни имеет определенные симптомы.
Проявления заболевания зависят от характера патологического процесса. Сразу после рождения у человека формируется неосложненный эпителиальный копчиковый ход. Этот процесс никак не проявляется клинически, ребенок с аномалией развивается соответственно возрасту.
В момент наступления половой зрелости часто происходит первое обострение болезни. Рост волос под воздействием половых гормонов, а также продукция сальными и потовыми железами секрета внутрь замкнутого канала может стать благоприятной почвой для микробов.
Усугубляет процесс близость хода к перианальной зоне, при нарушении гигиены в этом месте имеется большое количество микробов. Попав через первичные отверстия внутрь хода, они вызывают воспалительный процесс, который проявляется так:
- Боль в области крестцовой зоны.
- Невозможность сидеть из-за боли и отечности тканей.
- Выделение гноя или крови из первичных отверстий.
- Нарушения сна из-за воспалительного процесса.
- Иногда выраженное воспаление нарушает процесс ходьбы.
- Как правило, повышается местная температура тела.
Эти симптомы сопровождают инфильтративную и абсцедирующую фазы воспалительного процесса. При самостоятельном вскрытии абсцесса симптомы уменьшаются или уходят совсем.
Если на этом этапе не было проведено адекватное лечение, формируется хроническое воспаление. Оно приводит к формированию различных осложнений болезни.
Даже однажды возникшее воспаление эпителиального хода, которое прошло самостоятельно, нельзя считать вылеченным процессом. Очаг хронического воспаления может рано или поздно привести к очередному рецидиву.
Одним из самых неприятных проявлений эпителиального копчикового хода является возможность развития гнойных осложнений. Именно этот фактор является причиной, по которой рекомендуется как можно более раннее и радикальное лечение проблемы.
Длительно текущий воспалительный процесс может привести к таким состояниям:
- Свищи – наиболее частое осложнение болезни. Они образуются вследствие расплавления гноем подкожной клетчатки. Свищ может иметь очень большую длину и открываться на самых разных частях тела – в области мошонки, паха, передней брюшной стенки, поясницы. Свищи могут вызывать неприятные симптомы и требуют полноценного лечения.
- Пиодермия – гнойное поражение кожи. Это осложнение является следствием длительного бактериального воспаления в подкожной клетчатке. Нередко свищи являются следствием именно этого состояния, а не исходно копчикового хода.
- Сепсис – попадание микробов и гноя в кровоток приводит к развитию синдрома системного воспалительного ответа. Во внутренних органах появляются очаги воспаления, что приводит к развитию полиорганной недостаточности. Тяжелое, нередко смертельное осложнение гнойных заболеваний.
- Плоскоклеточный рак – по данным исследований, вероятность развития рака в области хронического воспалительного процесса увеличивается в несколько раз.
Перечисленные осложнения болезни являются причиной внимательного к ней отношения. Если вы заподозрили у себя или члена семью наличие эпителиального хода, следует обратиться к врачу для диагностики и лечения.
Лечение любого заболевания можно начинать после полноценной диагностики. К счастью, для опытного врача поставить диагноз копчикового хода не представляет особых трудностей.
В ходе осмотра отмечается:
- Наличие первичных отверстий в межъягодичной области.
- Признаки воспаления в области крестца.
- Обнаружение открытых на кожу свищей.
В дополнение к диагностике нередко требуется провести пальцевое ректальное исследование. В ходе этой манипуляции исключаются другие заболевания аногенитальной зоны, пальпируется патологический канал.
Чтобы исключить воспалительный процесс в области толстого кишечника, всем пациентам проводят ректороманоскопию. После этого скринингового исследования для дополнительной диагностики могут понадобиться колоноскопия, ирригоскопия.
Фистулография – введение контраста в свищевой ход с последующим рентгеновским исследованием. Применяется при принятии вопроса об оперативном лечении свищей, особенно при их большой протяженности и сложной структуре.
Эпителиальный копчиковый ход является крайне неприятным заболеванием еще и потому, что за его маской могут скрываться другие патологические процессы. При постановке диагноза врачу требуется исключить такие состояния:
- Свищ прямой кишки – выполняется пальцевое исследование или фистулография. Они позволяют сделать правильный вывод о происхождении симптомов.
- Заднее менингоцеле – формирование грыжи в виде овального образования, образующегося из оболочек спинного мозга. При этой патологии часто возникает нарушение функции органов малого таза. Подтвердить болезнь может рентгенография или МРТ.
- Пресакральные тератомы – врожденные опухоли, которые могут иметь эмбриональные ходы, открывающиеся в копчиковой зоне. Для диагностики используется МРТ и УЗИ.
- Остеомиелит крестца, копчика – воспаление костного мозга дает похожую клиническую картину. Рентгенография позволяет поставить правильный диагноз.
Когда диагноз в ходе осмотра и инструментального исследования был подтвержден, врачи начинают лечение заболевания.
Терапия любой формы эпителиального хода заключается в хирургическом его удалении. Невозможно устранить имеющееся аномальное образование с помощью таблеток, уколов и других методов консервативного лечения.
Лекарственные средства применяются в случае воспаления с несколькими целями:
- Антибиотики для подавления размножения микробов в зоне воспаления.
- Противовоспалительные и обезболивающие средства – купируют местные симптомы.
- Антисептики местно – помогают уничтожить патологическую микробную флору.
- Дезинтоксикационная терапия – при тяжелом течении заболевания.
Методы хирургического лечения несколько отличаются при разных формах болезни.
Обнаружение неосложненного копчикового хода требует выполнения планового хирургического вмешательства, пока не возникли воспалительные осложнения.
Через первичные отверстия вводят краситель, чтобы в ходе операции легко обнаружить ткани, которые требуется иссечь. Выполняют удаление канала, рана наглухо ушивается.
Спустя две недели или раньше, снимаются швы, и пациент может возвращаться к привычному ритму жизни.
При воспалительном процессе в области копчикового хода необходимо убедиться в отсутствии свищевых ходов. Если их нет, производится радикальная операция по аналогии с неосложненной формой болезни.
Если обнаружен абсцедирующий процесс, необходимо вскрыть гнойник и санировать его стенки, только после этого приступают к радикальной операции. Иногда лечение затягивается на несколько месяцев.
При хроническом воспалении операция рекомендуется в момент ремиссии болезни. При таком воспалении часто формируются многочисленные рубцы, которые также следует иссечь.
После выполнения операции рекомендуется тщательное соблюдение гигиены, уход за швами до того, как их снимут. Требуется носить хлопковое свободное белье во избежание травмирования послеоперационного рубца.
Довольно часто лучезапястный сустав начинает доставлять человеку неудобство. Причем значительное, поскольку руки участвуют во всех сферах нашей жизни, начиная с быта и самообслуживания и заканчивая работоспособностью, обеспечивающей нас средствами на существование.
Почему лучезапястный сустав находится на предплечье, а не на кисти? Это сочленение соединяет оба отдела руки. Строго говоря, этот сустав не принадлежит ни кисти, ни предплечью, поскольку находится на их стыке. Но за счет него обеспечивается многофункциональность конечности и способность совершать очень точные движения, оперировать мелкими предметами и при этом иметь возможность поднять и удержать значительные тяжести. Естественно, только лучезапястным суставом для решения всех этих задач не обойтись. Ему должны сопутствовать крепкие связки, развитые мышцы, надежные кости – и навыки, вкладываемые человеку в мозг, инстинкты и подсознание с момента его появления на свет.
Столь многофункциональный отдел тела не может быть прост в конструкции. Лучезапястный сустав включает в себя десятки мелких «деталей». И патология каждой из них ведет к тому, что теряется определенная доля функциональности кисти в целом.
В принципе, каждому из нас может понадобиться лечение лучезапястного сустава, которое вернет кистям былую подвижность, способность поднять собственного ребенка, погладить собаку или без труда выполнять профессиональные обязанности. Но у некоторых людей риск надолго стать наполовину инвалидом (а иногда и полным) гораздо выше. К ним относятся:
- те, кто занят тяжелым физическим трудом, где нагрузка в основном приходится на кисти рук. Например, гребцы, грузчики, лесорубы;
- офисные работники — от секретарей до программистов. Здесь риски даже возрастают, поскольку многие из таких сотрудников работают в нерасчетных условиях. К примеру, не соблюдено соотношение высоты стола и стула, и на запястья постоянно приходится избыточное давление;
- спортсмены, у которых активно и постоянно работают кисти рук – бадминтонисты, теннисисты, боксеры (последние — в наибольшей опасности в плане травм и ушибов лучезапястного сустава);
- люди, чья профессия предполагает постоянное участие мелкой моторики. К ним относятся швеи и кружевницы; расписчики блюд, яиц, чашек; музыканты, особенно играющие на струнных инструментах и имеющие дело с фортепиано.
Лечение лучезапястного сустава может потребоваться и рядовым обывателям – тем, кто жизни не мыслит без игр онлайн. Проводя много времени за компьютером, таким людям приходится совершать огромное количество однообразных движений кистью, которые серьезно перегружают лучевой сустав. На определенном этапе такой подход к собственным рукам оборачивается острыми его заболеваниями, переходящими в хронические формы.
Перечислять все патологии, которые могут поразить лучезапястный сустав — дело долгое. Остановимся на тех, с которыми врачи сталкиваются особенно часто.
Заболевание вызывается сжиманием упомянутого канала, нервы, проходящие через него, испытывают давление опухшими тканями. Опухание вызывают воспаление или нагрузка – монотонная и однообразная либо краткая, но чрезмерная.
Типичное проявление синдрома — рост интенсивности болей во время ночного отдыха. Многие больные жалуются на непроходящее онемение, которое затрагивает средний, указательный и большой пальцы. Нередки также слабость и неуклюжесть всей кисти или ее части.
Он развивается вследствие износа хрящевой ткани, которая покрывает поверхность сустава. На более поздних стадиях развивается и повреждение кости. Лучезапястный сустав деформируется и теряет подвижность. Процесс медленный, сопровождается болями, постепенно набирающими интенсивность.
- снижение подвижности кисти, особенно отчетливое по утрам;
- отечность в районе сустава;
- болезненность не только в движении, но и в состоянии покоя;
- похрустывание в суставе;
- подъем температуры в пораженной зоне;
- боль при пальпации сустава.
Остеоартрит развивается вследствие травмы, длительного неправильного положения кисти или возрастной деградации тканей.
При этом заболевании воспаляются сухожилия и сухожильные влагалища. Причины его развития все те же: напряжение кисти руки, чрезмерное разовое или хроническое, от монотонных движений либо же микротравмы.
К признакам тендовагинита относятся: боль при прощупывании мышц и сухожилий, утолщение в месте поражения, местное повышение температуры, болезненность при даже небольшом напряжении (например, при сжимании ладони в кулак).
Отсутствие своевременной диагностики и правильного лечения может привести к неприятным последствиям. Смертельным исходом тендовагинит не грозит, а вот частичной потерей работоспособности – вполне. Достаточно вспомнить в этом отношении Роберта Шумана, композитора и музыкального критика, который начинал, как пианист, но потерял возможность музицировать именно из-за хронического тендовагинита.
Они являются следствием длительного воспаления в организме пациента, наличия у него хронических патологий, в первую очередь – тонзиллита, миокардита и пиелонефрита.
Такие же последствия могут вызвать системные заболевания, затронувшие соединительную ткань или эпидермис – подагра, псориаз, болезнь Бехтерева, или красная волчанка. Но боль не локализована исключительно в лучезапястном суставе. Она затрагивает также спину, голеностоп, колени и сам позвоночник. В утренние часы ощущение скованности охватывает все тело, а болевой синдром, особенно интенсивный в это время, постепенно стихает, а к вечеру исчезает полностью.
Он возникает вследствие воспалений, травм, нагрузок, вызванных профессиональной спецификой, возрастными изменениями. Диагностировать артроз лучезапястного сустава на ранних стадиях сложно – боли слабовыраженные, и пациент на них обычно внимания не обращает. Равно как и на хруст, появляющийся при движении. К медикам больной идет тогда, когда боль становится постоянной. Отечности при артрозе практически не наблюдается, подъема температуры, даже локального, тоже. Болезненность особенно ощутима при максимальном сгибании кисти, поднятии тяжести либо опоре на ладонь.
Так называется киста на запястье, похожая на шишку. Формируется она постепенно, на первых порах болезненных ощущений не доставляет и движений не ограничивает, поэтому больной просто не замечает гигрому. При ее росте сдавливаются ткани и нервные окончания; сначала появляется дискомфорт, позже он сменяется болями. Непринятие мер на этой стадии ведет к выпиранию образования на 2-5 сантиметров, значительному ограничению в подвижности кисти.
Чаще всего гигрома образуется у тех, кто входит в группу риска. Однако может появиться и в результате наследственной предрасположенности, а также физических повреждений: неудачном падении с упором на запястье, растяжении одной из связок, вывихе или переломе. Но такая шишка может образоваться без всяких причин (по крайней мере, видимых) или предпосылок. Причем гигрома развивается у людей какого угодно возраста, от маленьких детей до глубоких стариков.
Они могут быть диагностированы самим пострадавшим: боли весьма яркие, иногда доходящие до уровня нестерпимых. Что именно травмировано в лучезапястном суставе, определить может только врач, поскольку может сместиться головка кости, разорваться сухожилие или сломаться сам луч. Последняя травма считается самой сложной.
При травматическом поражении лучезапястного сустава наблюдается острая боль, быстрое отекание мягких тканей, ограничение в подвижности кисти или полное отсутствие возможности ею шевелить. Иногда имеет место деформация предплечья.
Терапия зависит от диагностированного заболевания и характера его протекания. Но чаще всего первый шаг, рекомендуемый врачом – обеспечение неподвижности пострадавшего сустава. Для иммобилизации может быть наложена гипсовая повязка или ортез.
Острые боли купируются обезболивающими препаратами; часто и при многих заболеваниях применяются новокаиновые блокады. Для снятия отечности, снижения болевого синдрома на пострадавшее место прикладывается холод. В некоторых случаях врачом прописываются антисептические препараты.
Воспалительный процесс останавливается препаратами нестероидной группы, для восстановления хрящевых тканей назначаются хондропротекторы.
В ряде случаев курс лечения включает антибиотики; если природа заболевания лучезапястного сустава имеет ревматоидный характер, их курс будет довольно продолжительным.
Ведется и сопутствующее лечение. Больной может нуждаться в восстановлении иммунитета, ему может понадобиться поддержание и восстановление функционирования сердечной мышцы, терапия почек, устранение подагрического приступа. При гигроме, если она не запущена, может в качестве лечения использоваться пункция. Во время процедуры в образование вводится игла, и жидкость, скопившаяся в его капсуле, откачивается шприцом. Современная медицина редко пользуется этой методикой. После проведения пункции оболочка гигромы остается на месте. Спустя какое-то время она может возникнуть снова. Зато для анализов и прогнозирования протекания заболевания пункция остается бесценной.
Когда острая фаза заболевания нивелирована, можно вводить другие методики лечения и восстановления. Они поддерживают и закрепляют эффект, которого смогло добиться первичное лечение лучезапястного сустава. Лечение на втором этапе зависит от диагноза. Так, при тендовагините упор делается на лазеротерапии, ударно-волновом воздействии и УВЧ; при артрозах и артритах больше внимания уделяется мануальным практикам; во время лечения туннельного синдрома хороший эффект оказывают контрастные ванночки в сочетании с массажем.
При гигроме все физиотерапевтические процедуры имеет смысл применять только на самой ранней стадии заболевания. В запущенных случаях (а именно с ними обычно приходится иметь дело врачам) действенными будут только операция.
При гнойном воспалении лучезапястного сустава ставится дренаж, и в большинстве случаев этого бывает достаточно для выздоровления. Однако в отдельных случаях такая методика не дает результатов. Да и при других обстоятельствах, при разных диагнозах консервативное лечение может быть неэффективным. Если ремиссия неполная, а рецидивы слишком часты, если деградация сустава прогрессирует, требуется хирургическое вмешательство. Во время операции проводится иссечение оболочек воспалившихся сухожилий; в случае гигромы иссекается капсула новообразования либо оно выжигается лазером. Лечение проводится под местной анестезией. После операции обязательна тугая повязка, в отдельных случаях – иммобилизация кисти. Швы снимаются в период между пятым и седьмым днем после проведения вмешательства. Обычно послеоперационный период требует инъекционного введения антибиотиков.
Для окончательной реабилитации лучезапястного сустава потребуются физиотерапевтические процедуры: грязевые аппликации, парафинотерапия, электрофорез, озокерит и воздействие лазером. Будут прописаны упражнения, направленные на восстановление полной подвижности кисти и разработку самого сустава. Ограничение нагрузки на пострадавшую руку может иметь довольно долгую продолжительность по времени.
Берегите свои руки, и лечение лучезапястного сустава вам никогда не понадобится. Но если уж ощущаете дискомфорт со стороны кистей, соизвольте отправиться на обследование, чтобы не лишиться способности к самообслуживанию и не остаться без работы.
( 0 голосов, рейтинг статьи: 0 из 5)
источник