Киста — это патологическая полость в тканях или органах, имеющая стенку и содержимое. Кисты могут быть в различных органах человека и имеют разнообразную классификацию. Бывают истинные кисты, имеющие эпителиальную выстилку и ложные — не имеющие специальной выстилки, а также врожденные и приобретенные.
ретенционные, образующиеся при возникновении препятствия к выделению секрета железы;
рамоляционные образуются в результате размягчения, распада тканей вследствие кровоизлияния, например в головном мозге;
паразитарные — стенка и содержимое сформированы продуктами жизнедеятельности различных паразитов.
Врожденные, появившиеся в результате нарушения эмбриогенеза, кисты лица и шеи относятся к врожденным порокам развития, они имеют эпителиальную выстилку на собственной стенке и жидкостное содержимое.
Свищ — это патологический канал, который открывается на поверхности тела или соединяет полые органы между собой.
Свищи также бывают врожденными и приобретенными. Приобретенные возникают при течении воспалительного процесса или в результате медицинского вмешательства.
Появление кист и свищей в мягких тканях шеи связывают с аномалией развития, нарушением формирования этой области в эмбриональный период (в течение 2-х месяцев с момента оплодотворения яйцеклетки). В этот период происходит закладка органов человека, поэтому, любое негативное воздействие на эмбрион в течение первых двух месяцев может вызвать появление различных пороков развития.
Кисты и свищи шеи отличаются между собой локализацией и происхождением.
Срединные кисты и свищи в области шеи являются аномалией развития щитовидно-язычного протока. В эмбриональный период зачаток щитовидной железы спускается на шею, формируя при этом эмбриональный тяж, который в норме должен закрыться. Если эмбриональный тяж частично закрывается — получается срединная киста, если не полностью — срединный свищ.
Боковые кисты и свищи — это аномалия развития жаберных дуг, из которых происходит формирование органов человека, расположенных в области шеи и головы. Боковые кисты и свищи располагаются на шее и на лице. Другое название боковых кист и свищей — бранхиогенные. При аномальном развитии первой жаберной дуги развиваются кисты и свищи околоушной области, при аномальном развитии второй жаберной дуги развиваются боковые кисты и свищи.
Диагноз кисты или свища в области шеи и лица обычно не представляет затруднений. Устанавливается во время осмотра ребенка и подтверждается исследованиями: ультразвуковым и рентгеноконтрастным.
Срединная киста — округлой формы образование различных размеров, расположенное по средней линии, безболезненное. При глотании отмечается подвижность кисты, рост ее обычно медленный, малозаметный.
Срединный свищ — трубчатый канал, расположенный в области шеи, имеющий точечное наружное отверстие чаще всего по средней линии. При длительно протекающем заболевании вокруг свища отмечается воспаление и рубцовые изменения кожи. Наружное отверстие свища может быть локализовано нетипично, т.е. отклоняться от средней линии. Из свища возможны выделения.
Боковая киста шеи — безболезненное, округлой формы образование различных размеров, расположенное по переднему краю средней трети грудино-ключично-сосцевидной мышцы, т.е. на боковой поверхности шеи.
Боковые свищи шеи бывают полными и неполными. Полный свищ имеет непрерывный ход от кожи шеи до миндалины. Неполный свищ имеет наружное устье на коже шеи, но заканчивается слепо в мягких тканях. Наружное устье расположено на коже перед передним краем грудино-ключично-сосцевидной мышцы, далее ход идет вверх, внутрь к боковым стенкам глотки.
Макропрепарат. Киста и свищевой ход
Кисты и свищи околоушной области — это предушные свищи, кисты и свищи позадичелюстной области. Впереди основания завитка ушной раковины, чаще с двух сторон имеется микроскопическое отверстие с салоподобным отделяемым — это предушный свищ. Округлое, безболезненное, плотноэластической консистенции образование, расположенной в области околоушной слюнной железой — киста околоушной области.
Дифференциальный диагноз проводят чаще всего с лимфаденитом, специфическими заболеваниями — туберкулезом, актиномикозом, различными опухолевидными процессами.
В затруднительных случаях проводится контрастная рентгенография — введение через свищ препаратов, видимых на рентгеновских снимках.
На фоне острой респираторной, вирусной инфекции у ребенка, снижении иммунитета, травмах этой области отмечаются воспалительные изменения в области кист и свищей. В области кисты появляется отек, покраснение, болезненность при пальпации, киста становится плотной, напряженной и неподвижной; воспалительные изменения распространяются также на окружающие кисту мягкие ткани. В области свища появляется гнойное отделяемое, покраснение кожи в области наружного устья, болезненность. Подобные воспаления сопровождаются общей реакцией ребенка: повышается температура тела, отмечается беспокойство, отсутствие аппетита и сна. В таких случаях ребенок госпитализируется в хирургическое отделение, где проводится экстренное оперативное вмешательство — вскрытие и дренирование гнойного очага, с назначением в послеоперационном периоде антибактериальной терапии. Данное вмешательство не приводит к окончательному выздоровлению ребенка.
Лечение кист и свищей исключительно хирургическое. Цель оперативного вмешательства состоит в тщательном, полном удалении оболочек кисты, стенок свищевого хода. Это вмешательство плановое, к которому ребенок тщательно готовится и обследуется.
источник
Срединная киста шеи относится к врожденным аномалиям и представляет собой патологическую полость, заполненную жидким или полужидким содержимым. Она располагается по передней поверхности шеи, растет обычно медленно и безболезненно, встречается чаще у детей и лиц молодого возраста. Способна к нагноению, в этом случае возникают боли, появляется затруднение глотания, формируются свищи. Лечение новообразования только хирургическое.
Формирование срединных (щитоязычных, тиреоглоссальных) кист и свищей шеи самым непосредственным образом связано с нарушением эмбрионального развития щитовидной железы, подъязычной кости, языка. Патология является врожденной, способствуют ее возникновению при вынашивании плода многие факторы, среди которых:
- наследственная предрасположенность;
- стрессовые нагрузки;
- курение;
- злоупотребление алкоголем;
- производственные вредности;
- прием медикаментов, обладающих тератогенным действием.
Реализация негативного влияния осуществляется на ранних сроках беременности.
Полый зачаток щитовидной железы возникает в области будущего слепого отверстия языка на 2-ом месяце внутриутробного развития. По мере формирования языка он опускается на шею, оставаясь связанным со слепым язычным отверстием. Одновременно образуется подъязычная кость. Проток проходит рядом с ней или через нее.
В норме щитоязычный проток должен исчезнуть к тому времени, как железа достигнет шейной поверхности. Патологические полостные образования формируются в случае его незаращения. Это происходит, когда процесс опускания почему-либо останавливается, и проток не облитерируется на любом уровне миграции: от слепого отверстия в области корня языка до перешейка щитовидной железы. В результате образуется замкнутая полость, в которой скапливается секрет, а при ее вскрытии – свищ.
Врожденный свищ не является самостоятельным заболеванием, а всегда сочетается с боковым или срединным полостным шейным образованием. Различают полные и неполные виды свищей. Первые имеют два выходных отверстия: на коже передней поверхности шеи и слизистой ротовой полости, вторые – только одно. Если оно располагается на коже, то неполный свищ называется наружным, если в области слепого отверстия корня языка – внутренним.
Щитоязычные полостные образования располагаются глубоко в толще мягких тканей шеи. Несмотря на наличие патологии у плода уже при рождении, срединную кисту шеи у ребенка обнаруживают, как правило, в более старшем возрасте. Это происходит потому, что выраженность подкожно-жировой клетчатки у грудных детей сильно затрудняет ее визуализацию, а клинические проявления отсутствуют.
Появление жалоб обусловлено развитием осложнений.
Увеличение кистозного образования в размерах, покраснение кожи над ним, появление болевых ощущений, локального отека, слабости, повышение температуры тела до субфебрильных цифр.
Вскрытие нагноившейся полости
Если гной прорывается в ротовую полость, то возникновение неприятного привкуса (иногда железа) во рту, появление тошноты, рвотных позывов; при излитии гнойного содержимого наружу – гиперемия, корки, раздражение кожных покровов.
Формирование свищевого хода
Расположение наружного отверстия свища, точечного или широкого, между щитовидным хрящом и подъязычной костью, внутреннего – по передней поверхности языка, на границе между его корнем и телом; покраснение, мацерация, рубцовые изменения кожи; при раскрытии свища выделение гноя, при стихании воспалительного процесса – скудного слизистого отделяемого.
Сдавление близлежащих органов при значительных размерах образования
Возникновение деформации шеи при локализации в области подъязычной кости, при расположении в области корня языка – затруднение процесса глотания, нарушение речи, в некоторых случаях – даже дыхания.
Срединная киста шеи у взрослых также сопровождается жалобами, если происходит ее нагноение. Этому способствует снижение общего иммунитета, часто спровоцированное:
- переохлаждением;
- инфекционным заболеванием;
- травмой;
- онкологическим процессом.
Клинические проявления аналогичны таковым у детей и подростков.
Постановка диагноза начинается с опроса и осмотра пациента. Тиреоглоссальная киста в большинстве случаев – это округлой формы образование с четкими границами, имеющее эластическую или плотноэластическую консистенцию, расположенное по средней линии шеи. Так как его размеры редко превышают 2-3 см, то оно не свисает, а определяется в толще тканей. Пальпация в отсутствие осложнений безболезненна.
Подвижность щитоязычной кисты ограничена и обусловлена связью с подъязычной костью. Смещение кистозного образования вверх вслед за подъязычной костью при глотании является дифференциально-диагностическим признаком его срединного характера. При локализации в корне языка обращают на себя внимание нарушение речи и затруднение глотания.
Более половины тиреоглоссальных кист нагнаивается. В этом случае на первый план выступают характерные клинические признаки инфицирования, и специалист при постановке диагноза ориентируется на них.
В качестве дополнительных инструментальных методов чаще всего используют:
- ультразвуковое исследование;
- магниторезонансную томографию;
- компьютерную томографию;
- цитологический анализ содержимого, полученного при пункции;
- цистографию (рентгенографическое исследование с введением контраста в полость);
- зондирование и фистулографию (рентгенография с контрастированием свищевого хода).
При УЗИ на мониторе и фото щитоязычная киста имеет вид округлого, анэхогенного или гипоэхогенного бессосудистого образования с четким и ровным контуром, с акустическим усилением позади. Возможно наличие в полости гиперэхогенных включений без акустической тени.
При постановке диагноза следует отличать тиреоглоссальную кисту от опухолей шеи и полостных образований другой этиологии.
Патологическое образование шеи
Характерные отличительные признаки
Располагается более поверхностно, имеет более плотную консистенцию, не связана с подъязычной костью, поэтому не смещается при глотательных движениях.
Порок эмбрионального развития, встречающийся редко, является добавочной или расположенной аномально щитовидной железой: опухолеподобное образование на широком основании в области корня языка, имеющее слизистый покров и густую сосудистую сеть.
Доброкачественное новообразование, результат нарушения процессов формирования лимфатической системы: ассиметричное кистозное образование с тонкими стенками и внутренними перегородками, не связанное с лимфатической системой, часто инфильтрирующее мягкие ткани, подкожную жировую клетчатку, кожу.
Аденопатия шейных лимфоузлов
Воспаленный лимфоузел, болезненный при пальпации, представляет собой образование с неровной поверхностью, плотной или плотноэластической консистенцией; кожа над ним натянута, часто гиперемирована, возможно повышение температуры.
Лечебная тактика при выявлении щитоязычной кисты предполагает оперативное вмешательство, оно необходимо для предотвращения инфицирования, а также устранения небольшого возможного риска малигнизации (около 1%).
Не показана операция только в период обострения воспалительного процесса, во время которого проводят:
- пунктирование;
- удаление слизисто-гнойного содержимого;
- дренирование;
- промывание полости антисептическими растворами;
- перевязки.
Операцию проводят после полной ликвидации явлений воспалительного характера.
Внимание! Фотография шокирующего содержания.
Для просмотра нажмите на ссылку.
Оптимальным периодом для оперативного лечения детей является возраст 9-10 лет. Проведение планового вмешательства в более раннем возрасте считают нецелесообразным из-за технических сложностей, возникающих при резекции подъязычной кости, а она является основным условием радикальности хирургической операции.
Удаление кисты выполняется под эндотрахеальным наркозом. Разрез выполняется по кожной складке. Вместе с образованием резецируется часть подъязычной кости, что предотвращает развитие рецидива. После удаления головки подъязычной кости мышцы сводятся и сшиваются нитками, которые не рассасываются. Иногда требуется установка страховочного дренажа.
Введение в полость кисты или свища перед оперативным вмешательством 1-2% спиртового раствора бриллиантовой зелени четко окрашивает оболочку образования и облегчает обнаружение всех свищевых ответвлений.
Очень редко возможно кровотечение из раневой поверхности, ведущее к формированию гематомы. Тщательный гемостаз и постановка дренажа для контроля предотвращают развитие этого осложнения. Возможны повреждения щитовидной железы, хрящей гортани, нервов. Для их исключения требуется высокая квалификация хирурга и наличие опыта подобных операций.
Рецидивы обычно обусловлены неполным удалением патологически измененной ткани и неадекватной резекцией подъязычной кости.
Предлагаем к просмотру видеоролик по теме статьи.
Образование: Ростовский государственный медицинский университет, специальность «Лечебное дело».
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
источник
Срединные кисты и свищи шеи. Срединные (щито-язычные) кисты шеи принадлежат к аномалиям развития жаберного аппарата и его производных (щитовидная и загрудинная железы)
Срединные (щито-язычные) кисты шеи принадлежат к аномалиям развития жаберного аппарата и его производных (щитовидная и загрудинная железы). По фИЦиальной статистике, врожденные кисты шеи развиваются в среднем у одного из 3000 новорожденных. Клинически проявляются в 4-7-летнем возрасте (2/3 больных) или в возрасте 10-14 лет, что может быть связано с гормональной перестройкой организма.
Срединные (щито-язычные) свищи шеи являются следствием незаращения щито-язычного протока, о чем свидетельствует их связь с подъязычной костью и слепым отверстием языка, а также соответствие хода полного срединного свища топографии зачатка щитовидной железы. Такие свищи первичные. Вторичные формируются вследствие нагноения срединной кисты.
Жалоб при срединных кистах немного. Ребенок или его родители указывают на наличие безболезненного, длительно существующего шарика по средней линии шеи, иногда постепенно увеличивающегося в размерах. Кисты могут нагнаиваться, и тогда возникают жалобы, как и при абсцессах; при срединных свищах — на наличие «точки», через которую выделяется слизистое содержимое.
 |
| * ема Ю. Классификация свищей лица и шеи |
Клиника. Ненагноившаяся срединная киста определяется в проекции передней поверхности шеи как опухолеподобное образование округлой формы, с четкими границами, плотноэластической или тестообразной консистенции, которое
Доброкачественные новообразования мягких тканей челюстно-лицевой области
 |
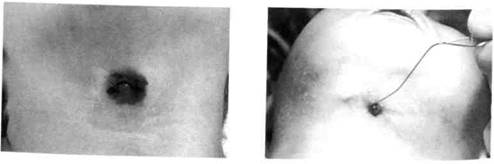 |
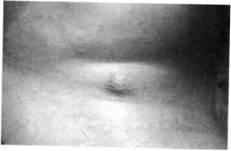
| Рис.177. Срединный свищ шеи Рис.178. Зонд введен в срединный свиШ шеи |
смещается при глотании вместе с телом подъязычной кости (рис. 175, 176). Это происходит за счет тяжа, соединяющего кисту с телом подъязычной кости.
Если киста посредством тяжа соединяется с ротовой полостью, то ее размеры могут периодически уменьшаться после выделения содержимого в рот.
Довольно часто (в 60 %) срединные кисты могут воспаляться и нагнаиваться. Это проявляется болью при глотании, воспалительным инфильтратом на передней поверхности шеи с гиперемированной кожей над ним. Такие кисты по клиническому течению напоминают абсцесс.
Срединный свищ шеи открывается отверстием незначительных размеров на передней поверхности шеи, выше или ниже проекции подъязычной кости, сквозь которое выделяется прозрачное слизистое содержимое (рис. 177, 178). Зондирование обнаруживает ход свища, ведущий чаще к подъязычной кости. При нагноении свища появляется болезненный инфильтрат, выделения становятся гнойными. Если отверстие свища закрывается, то гной накапливается в нем, что приводит к формированию абсцесса и требует немедленного вскрытия и проведения противовоспалительной терапии. Для постановки диагноза применяют такие дополнительные методы обследования: зондирование или фистулографию с рент-генконтрастной жидкостью; УЗИ, диагностическую пункцию кисты — получают слизистую прозрачную жидкость желтого цвета.
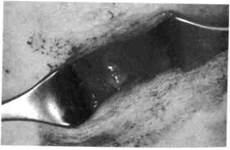 |
| Рис. 175. Срединная киста шеи Рис.176. После выделения верхнего по люса кисты |
Дифференциальную диагностику кист следует проводить с дермоидной кистой и хроническим лимфаденитом подподбородочной области, кистами подъ-
[чной слюнной железы, щитовидной железы, атеромой, «холодными» абсцес-саМ„ подподбородочной области.Лечение кист хирургическое. Кистэктомию проводят под внутривенным аокозом. Разрез кожи и подкожной жировой клетчатки делают параллельно ■кладкам шеи или вертикально по срединной линии шеи. Тупо и остро выделяют i удаляют кисту вместе с оболочкой в пределах здоровых тканей. Для предотвращения рецидива необходимо резецировать и часть тела подъязычной кости. Хи-пурги часто не делают этого, забывая, что именно с внутренней стороны тело подъязычной кости пронизывает тяж, связывающий ее с кистой.
При нагноении кисты проводят вскрытие ее с последующим продолжительным тренированием. Явления воспаления в кисте и хирургическое вмешательство могут в дальнейшем вызвать рубцевание ее полости. Но если киста «восстановилась», то удалять ее надо лишь через 2-3 мес после ликвидации воспалительного процесса.
Определенные трудности возникают у хирурга при удалении свищей, поскольку стенка их очень тонкая. Кроме того, эпителиальный ход свища может быть не один и дополнительные тоненькие свищи визуально не выявляются, чем, кстати, и объясняются частые их рецидивы. При нагноении свища стенки его становятся толще, что в последующем облегчает работу хирурга. Перед началом удаления свища по ходу его вводят зонд или окрашивающее вещество (метиленовый синий, бриллиантовый зеленый), что позволяет исследовать его ход. Обязательным этапом операции является резекция тела подъязычной кости или выделение свища до слепого отверстия языка, где он заканчивается, и тщательное обследование раны с целью выявления дополнительных тяжей.
Боковые кисты и свищи шеи
Боковые кисты являются остатками шейной пазухи. Они локализуются в верхнем отделе шеи впереди грудино-ключично-сосцевидной мышцы между внутренней и наружной сонными артериями. Боковые свищи могут быть полными и неполными (наружными и внутренними). Наружные боковые свищи шеи являются следствием аномального развития второй и третьей жаберных щелей, которые остаются соединенными с поверхностью шеи. Внутренние свищи формируются очень редко. Наружные открываются у края грудино-ключично-сосцевидной мышцы в средней трети шеи, внутренние — на нёбно-глоточной дужке у основания нёбных миндалин.
Жалобы. Дети или их родители жалуются на наличие давно существующей оезболезненной деформации в боковом участке шеи, которая может увеличиваться, иногда воспаляться.
Клиника. В верхнем боковом отделе шеи определяется округлое новообразование, безболезненное, ограниченно подвижное, мягкоэластической консистенции. Кожа над новообразованием в цвете не изменена. Если киста нагнаивается, Т( > появляются все клинические признаки абсцесса.
Для подтверждения диагноза проводят пункцию (получают слизистое желтое розрачное содержимое) или контрастную рентгенографию.
Боковые свищи шеи клинически проявляют себя как небольшие в виде точки тяжения кожи по краю грудино-ключично-сосцевидной мышцы, со скудными лизистьши прозрачными выделениями. При закупорке свища он может на-
Доброкачественные новообразования мягких тканей челюстно-лицевои ииичи
 |
| Рис. 179. Врожденные свищи мочки уха (в ходы свища введены катетеры для определения их направления) |
гнаиваться. Для выявления свищевого хода необходимо провести его зондирование и фистулографию.
Дифференциальную диагностику проводят с хроническим специфическим и неспецифическим лимфаденитом шеи, дермоидными кистами, опухолями слюнных желез, мигрирующей гранулёмой подчелюстной области, лимфо- и ре-тикулосаркомами шеи, срединными кистами и свищами шеи, кистами щитовидной железы.
Лечение боковых кист и свищей шеи хирургическое. При кисте оно предусматривает удаление новообразования вместе с оболочкой, при свище — иссечение его хода. Обычно боковые кисты и свищи не относят к заболеваниям челюст-но-лицевой области, поэтому их лечение чаще проводят общие детские хирурги.
Околоушные свищи
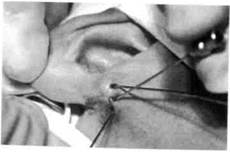
Околоушные свищи — это аномалии развития краниального отдела первой жаберной щели. Локализуются они впереди основания завитка ушной раковины и козелка. Могут быть с одной или двух сторон и не проявлять себя на протяжении жизни; прослеживается наследственность.
Жалобы родителей или ребенка — на наличие одного или нескольких отверстий в околоушной области возле мочки уха, иногда — на выделение из них слизистого содержимого. При нагноении свища появляются жалобы на болезненность в этом участке и повышение температуры тела.
Клиника. Околоушные свищи проявляют себя небольшими (до 2-3 мм в диаметре) входными отверстиями, которые слепо заканчиваются на одной из стенок наружного слухового хода (рис. 179). При надавливании на эту область из отверстий выделяется салообразная белого цвета масса. Для подтверждения диагноза используют фистулографию и зондирование свищей.
Дифференциальную диагностику проводят с хроническим лимфаденитом, в стадии нагноения — с абсцессами.
Лечение — хирургическое: радикальное удаление свища, ведущего к стенке наружного слухового хода. Если при удалении свища часть его «теряется», она может стать источником образования ретен-ционных кист. Для предотвращения рецидивов в таких случаях удаляют прилегающие ткани по ходу свища.
НЕЙРОФИБРОМАТОЗ
Нейрофиброматоз, болезнь Реклингаузена, невриноматоз, врожденный ней-оофиброматозный эленфантиаз Брунса, петлистий нейрофиброматоз, волокнистый моллюск, нейромезодерматодистрофия — это все синонимы одной болезни.
Нейрофиброматоз — тяжелое врожденное заболевание, для которого характерно развитие в подкожной жировой клетчатке множественных нейрофибром, неврином черепных и спинномозговых нервов.
В последнее время под нейрофиброматозом понимают полисистемное, полиорганное наследственное заболевание, которое относится к факоматозам (от греч. phakos — пятно). Последние представляют группу наследственных заболеваний, при которых общим фактором является поражение нервной системы и кожи, реже — костной ткани, глаз, иногда — внутренних органов.
В научной литературе описаны случаи семейного заболевания, поэтому нейрофиброматоз относят к наследственным заболеваниям по аутосомно-доминантному моногенному типу.
Распространенными теориями возникновения нейрофиброматоза являются эндокринная, дизонтогенетическая и неврогенная. В развитии нейрофиброматоз-ной ткани принимают участие как сами нервные волокна, так и соединительнотканные элементы эндо- и периневрия. Лучше всего обоснована дизэмбриогене-тическая теория, в соответствии с которой доказательством участия в развитии нейрофиброматоза эктодермы является поражение нервной системы кожи, а мезодермы — костной ткани.
Первые клинические симптомы могут быть выявлены сразу после рождения ребенка или в первые годы его жизни: это увеличение объема тканей одной половины лица. Мягкие ткани по структуре и цвету ничем не отличаются от неповрежденных нормальных тканей. С возрастом у детей постепенно появляются характерные жалобы.
Ж а л о бы. Дети или их родители указывают на увеличивающуюся с возрастом безболезненную деформацию мягких тканей лица, челюстей, подвижность зубов, пигментные пятна. Возможно нарушение зрения на стороне поражения.
Клиника. Постоянными клиническими признаками нейрофиброматоза являются пигментные пятна, опухоли кожи и подкожной жировой клетчатки, нервов, физические и психические нарушения, которые в 34 % случаев появляются с рождения и в 66 % — с возрастом.
Первый симптом нейрофиброматоза — пигментные пятна. Они имеют светло-кофейный цвет, излюбленная локализация — внутренняя поверхность конечностей, область спины, паха. Над поверхностью кожи не возвышаются. Рядом с пигментными пятнами могут быть депигментированные участки кожи.
Вторым симптомом нейрофиброматоза являются опухоли кожи и подкожной жировой клетчатки, которые выявляются у 64 % больных и проявляются в трех Формах:
2) узловатых образований (узловатые формы нейрофиброматоза);
 |
 |
3) массивных пигментированных кожных разрастаний (пигментированные нейрофибромы).
Для элефантиаза характерна дефор
мация лица за счет опухоли, охватываю
щей несколько областей. Чаще это ви
сочная, околоушная, щечная области
(рис. 180). Такая опухоль выявляется
сразу после рождения, увеличивается до
2-3 лет. Кожа над ней не изменена в
цвете, сохраняет свой тургор и эластич-
Рис. 180. Ребенок с нейрофиброматозом ность, однако с возрастом темнеет, атро-
правой лобной, височной и скуловой об- фируется и свисает складками,
ластей, брови и верхнего века правого При узловатой форме нейрофибромато-
за наблюдается большое количество новообразований в виде разных размеров узлов, которые локализуются на лице и туловище. Для нее характерны увеличение отдельных узлов и образование новых в определенный промежуток времени (от 2-3 мес до 2-3 лет). Затем наступает период ремиссии, когда опухоли не изменяются ни количественно, ни качественно. Пигментные пятна на коже чаще сопровождают узловатую форму нейрофиброматоза.
Пигментированные нейрофибромы чаще располагаются на волосистой части головы. Кожа здесь плотно связана с опухолью, пигментированная — темно-коричневого цвета, постепенно волосы в этом участке могут выпадать. Если опухоль локализуется на лице, она также темно-коричневого цвета. Функция кожных желез повышена, поэтому их секрет накапливается в складках опухоли, что затрудняет гигиену лица. Следует отметить, что для этой группы поражений другие признаки нейрофиброматоза не характерны.
Опухоли нервов — следующий признак болезни. При этом поражается периферическая нервная система; опухоли представляют собой узлы веретенообразной или неправильной формы, охватывающие нервные волокна. Клинически опухоли нервов могут не проявляться, лишь при хирургическом вмешательстве можно увидеть их в виде белых (без капсулы) новообразований и удалить. В некоторых случаях наблюдается парестезия, анестезия или гиперестезия окружающих тканей.
Четвертым признаком нейрофиброматоза являются физические и психические нарушения (позднее развитие вторичных половых признаков, акромегалия и т.п.). Нарушения деятельности высшей нервной системы (псевдопсихо-органический синдром), проявляюшиеся умственной отсталостью, задержкой развития речи и познавательной функции (отмечается у 81 % больных). Приведенный выше симптомокомплекс входит в так называемую тетраду Дарнье, впервые описанную в 1930 г.
Нейрофиброматоз челюстно-лицевой области сопровождается поражением носа, ушных раковин, век. Наблюдаются различные аномалии зубо-челюстной системы, проявляющиеся деформациями альвеолярного отростка (увеличени-
ДОириКсЗЧеи венные HUbUUUfjdJuttdHnn мж гчил ичанеи -itrjiiut. i nu-j тцсиии uujidLikn
нарушениями прикуса, адентией, гипоплазией эмали, флюорозом зубов, мак-
Чиагностика нейрофиброматоза основывается на жалобах, данных клини-
ского обследования и рентгенографии. Все рентгенопризнаки, сопровождающие эту болезнь, можно разделить на три группы.
Первая группа — общие изменения скелета, имеющие врождённый характер. К ним относят утолщение, дисплазию и удлинение костей конечностей, черепа и лицевого скелета.
Вторая группа — местные изменения, возникающие вследствие развития и тавления опухоли на подлежащие кости. Проявляются они в виде дефектов, деструкции, экзостозов, периостальных наслоений.
Третья группа — «гипертензионные» изменения, возникающие вследствие повышенного внутричерепного давления на кости черепа при окклюзии ликворных путей опухолевыми узлами.
При нейрофиброматозе в крови можно обнаружить эозинофилию и лейкоцитоз — сопутствующие, но не постоянные признаки. Генетический анализ определения мутации гена НФ1 при нейрофибоматозе обоснованным является в случаях первичного определения заболевания в семье. Это помогает четко определить прогноз передачи его потомству.
Дифференциальная диагностика должна проводиться с опухолями мягких тканей — лимфангиомами, гемангиомами, фиброматозом, липоматозом, множественными фибромами, пигментным невусом, а также синдромом Олбрайта по таким признакам:
— лимфангиомы — тестообразная консистенция опухоли, при пункции
получение светло-желтой или грязно-вишневой липкой жидкости, отсутствует
поражение костей и органа зрения;
— гемангиомы — повышение местной температуры тканей, наличие симптома наполиения-запустевания, получение крови при пункции;
— фиброматоз десен — не сопровождается опухолями мягких тканей, пигментными пятнами, поражением костей и органа зрения;
— липоматоз — консистенция образований мягкая, узлы не имеют связи с нервными волокнами, при биопсии получают жировую ткань;
— синдром Олбрайта — характерна дисплазия костей (на рентгенограмме — участки просветления костной ткани овальной и круглой формы с ободком склероза по периферии, истончение кортикального слоя кости) и отсутствие опухолей по ходу нервных волокон.
Лечение направлено на восстановление нарушенных функций жевания, глотания, дыхания, зрения, устранение деформаций мягких тканей и костей.
Поскольку опухолевые ткани хорошо кровоснабжаются, во время операции возможно значительное кровотечение. Поэтому перед хирургическим вмешательством следует предусмотреть возможность переливания крови или кровезаменителей. Перед операцией обязательно определяют участок и объем тканей, которые будут удаляться, и тех, которые будут использованы с целью замещения Дефекта (рис. 181-183). Обычно для замещения дефекта используют местные ткани. Если кости деформированы, суть операции состоит в нивелировании де-
 |
 |
| Рис. 182.На этапе частичного удаления новообразования |
Рис. 181.Ребенок с нейрофиброматозом правой височной и околоорбитальной областей
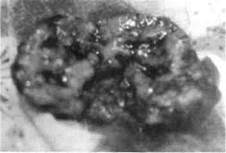 |
Рис. 183.Макропрепарат новообразования
формированной части. Для коррекции деформации прикуса и зубных рядов применяют хирургические методы (осуществляют разные виды остеотомии в зависимости от типа деформации и возраста ребенка) и ортодонтическое лечение. Лечение детей с нейрофиброматозом многоэтапное, длительное, требует вмешательства разных специалистов (окулиста, нейрохирурга, педиатра).
Следствиями этого заболевания могут быть разные виды вторичных деформаций мягких тканей, челюстей и зубных рядов.
Дата добавления: 2016-11-20 ; просмотров: 790 | Нарушение авторских прав
источник
Врожденные кисты и свищи шеи возникают в организме по различным причинам. Основной причиной возникновения считается нарушение формирования органов в области шеи во время эмбрионального развития. Единственным способом избавиться от заболевания является хирургическое вмешательство.
Щитовидная железа играет существенную роль в жизни человека. Она отвечает за большинство процессов, происходящих в организме. Но если во время эмбрионального развития происходят нарушения ее формирования, то возникает ряд патологий у ребенка.
В том случае, если проток, который соединяет зачаток щитовидки с ротовой полостью полностью не сможет закрыться, как это должно быть в нормальном состоянии, то на этом месте формируется замкнутая полость. Из-за этого и начинают развиваться кисты, а в последующем и свищи.
Врожденные кисты и свищи лица и шеи подразделяются таким образом:
- Серединная киста шеи. До наступления годовалого возраста у детей редко диагностируют серединную кисту шеи. Киста по консистенции эластичная, во время пальпации болезненных ощущений нет. В процессе глотания наблюдается смещение опухоли вверх вместе с подъязычной костью. Размеры редко превышают 3 см, но по мере взросления ребенка имеет тенденцию увеличиваться. Если начался воспалительный процесс, то отмечается повышение температуры тела, боль при глотании и припухлость в области опухоли.
- Серединные свищи шеи. Располагаются преимущественно посередине шеи. Формируются в результате самопроизвольного разрыва нагноившейся кисты. В некоторых случаях и после хирургического вмешательства. Свищи у некоторых людей трудно распознать, а у некоторых их заметно даже невооруженным взглядом.
Консервативного лечения не существует. Избавиться от патологии возможно только хирургическим путем. В зависимости от расположения выделяют еще боковые кисты и свищи.
Еще одной разновидностью заболевания являются боковые кисты и свищи. Их еще называют жаберными. Расположены они в области кивательной мышцы. Их появление в этом месте связано с нарушением облитерации протоков вилочковой железы.
Границы боковых кист четко очерчены, консистенция туго эластичная. Форма боковых кист округлая или овальная. Кожа над образованием не изменена. Боковые свищи представляют собой небольшие отверстия, из которых сочатся прозрачные выделения без запаха. При наличии инфекционного процесса слизь приобретает неприятный запах и желтый оттенок.
Так же, как и серединные кисты и свищи боковые удаляют в ходе оперативного вмешательства. Разрезы в процессе операции для скрытия шва делают двойные разрезы. Выделения свища производится вплоть до боковой стенки глотки.
Кисты в области шеи никакими симптомами не характеризуются в отличие от свищей. Кистозные образования растут медленно и длительное время не доставляют пациенту дискомфорта. Киста отличается гладкой поверхностью, подвижна. Кожа в области кисты не изменена. Периодически размер образования меняется. При наличии воспалительного процесса появляется боль в горле без особых на то причин.
Симптомы свищей в шейной области:
- Небольшое отверстие в области шеи (такие отверстия носят названия фистулы).
- Густые прозрачные выделения, вытекающие из отверстия.
- Если воспаление острое, то выделения приобретают неприятный запах.
- Цвет выделяемой слизи становится желто-зеленым.
- Увеличение температуры тела до высоких значений.
- Кожа в области свища приобретает красный цвет, появляется припухлость.
- При пальпации появляются болезненные ощущения.
При наличии перечисленных симптомов следует посетить врача.
При появлении вышеописанных симптомов следует срочно обратиться к врачу за постановкой диагноза. Доктор внимательно осмотрит пациента, соберет всю необходимую информацию. При необходимости проведет ряд обследований, чтобы точно удостовериться в предполагаемом диагнозе.
Если после пальпации воспаленной области шеи и осмотра пациента у врача остались вопросы, то он даст направление на прохождение следующих диагностик:
- Компьютерная или МРТ.
- Фистулография.
- УЗИ (проводится в том случае, если необходимо выявить размеры свища).
При подозрении на онкологическое образование назначается пункция. Такое обследование, как контрастная рентгенография назначается в очень редких случаях.
При медицинском обследовании нужно отличать кисту от не спустившейся на нужное место щитовидной железы. По консистенции щитовидка в этом случае имеет вид плотного узелка. Если поставлен такой диагноз, то перед оперативным вмешательством проводят сцинтиграфию щитовидки. Удаление неправильно расположенный щитовидный железы при отсутствии нормальной щитовидки приведет к серьезным нарушениям в организме.
Единственным лечением при врожденных опухолях и свищах на шее является хирургическое вмешательство. Других способов лечения патологии пока не изобретено. Операцию делают в детском возрасте при достижении 3 лет (если это врожденная патология). Взрослым пациентам кисты удаляют, только если их размеры превышают 1 см. Если наблюдается воспалительный процесс, то операцию проводят незамедлительно.
После постановки диагноза операцию проводят как можно раньше, чтобы кисты и свищи не стали причиной инфицирования ротовой полости. Во время оперативного вмешательства полностью иссекают свищ или кисту, а также остатки протока. Проводится операция под общим наркозом. После операции пациенту назначают антибиотики и физиотерапию.
источник
Среди них различают бранхиальные (от греч. branhia — жабры) и тиреоглоссальные кисты и свищи. Возникновение бранхиальной кисты и свища связано с аномалией развития 1-й и 2-й жаберных щелей и дуг. Тиреоглоссальная киста и свищ образуются вследствие неполной редукции у эмбриона щитовидно-язычного протока. Врожденные кисты и свищи встречаются сравнительно редко и составляют около 5 % всех новообразований лица и челюстей. Аномалия жаберных щелей наблюдается чаще тиреоглоссальной (соответственно 61 и 39 % случаев).
Врожденные кисты наблюдаются в основном у детей и лиц молодого возраста. Клиническое течение бранхиальных и тиреоглоссальных кист и свищей сходно, однако они имеют свои характерные особенности, обусловленные локализацией.
Киста увеличивается медленно, в течение нескольких лет. Определяется в виде безболезненного ограниченного образования округлой или овальной формы, эластической консистенции, не спаянного с кожей. Кисту обнаруживают случайно либо при возникновении воспаления. В случае присоединения специфической микрофлоры (микобактерии туберкулеза, актиномицеты) диагностика затрудняется.
Врожденные свищи могут быть полными, при этом имеется два выводных отверстия: наружное — на коже, внутреннее — на слизистой оболочке полости рта, и неполными — с одним устьем, наружным или внутренним. В диагностике свищей имеет значение контрастная фистулография с помощью йодолипола. Она позволяет определить направление, протяженность и наличие ответвлений свища, знание которых необходимо при хирургическом лечении.
Бранхиальные кисты и свищи. При патологии 1-й жаберной щели возникает киста или свищ околоушной области, наружного слухового прохода и ушной раковины. Аномалия развития 2-й жаберной щели ведет к формированию боковой кисты или свища шеи. Бранхиальные кисты и свищи околоушной области встречаются значительно реже (11 %) боковых кист и свищей шеи (89 %).
Киста и свищ околоушной области. Киста располагается под основной массой околоушной слюнной железы или в позадичелюстной области над стволом лицевого нерва и часто имеет связь с хрящевым отделом наружного слухового прохода. Клинические проявления такие же, как при доброкачественной опухоли или кисте околоушной слюнной железы.
Бранхиальный свищ с выводным отверстием на коже, расположенным впереди основания завитка ушной раковины, называют предушным .Часто он бывает двусторонним. Отмечается роль наследственного фактора в его образовании.
Свищ позадичелюстной области образуется в результате самостоятельного или оперативного вскрытия нагноившейся бранхиальной кисты, наружное отверстие его располагается между углом нижней челюсти и передним краем кивательной мышцы. При полных предушном и позадичелюстном свищах второе отверстие открывается на коже хрящевого отдела наружного слухового прохода, при неполном свище стенки последнего вплетаются в него. Отмечается малоподобное отделяемое из свища, окружающая кожа нередко мацерируется. Микроскопически внутренняя выстилка свища и кисты околоушной области представлена многослойным плоским ороговевающим эпителием.
Боковая киста и свищ шеи. Киста наблюдается чаще, чем свищ (9:1). Она имеет типичную локализацию, располагается в верхней трети шеи, впереди кивательной мышцы, на сосудисто-нервном пучке, непосредственно примыкает к внутренней яремной вене, представляет собой ограниченное округло-овальной формы образование. При пальпации — эластической консистенции с признаками флюктуации, безболезненная, несколько подвижная, с кожей не спаяна. Особенно хорошо контурируется при повороте головы больного в противоположную сторону . Содержимое кисты представляет собой мутную жидкость грязно-белого цвета, при цитологическом исследовании которой определяется оксифильная мелкозернистая масса с элементами многослойного плоского эпителия и значительным количеством лимфоцитов. При инфицировании киста становится болезненной и быстро увеличивается. Нередко воспалительный процесс распространяется на окружающие ткани. В таких случаях кисту трудно дифференцировать от лимфаденита, аденофлегмоны. Ненагноившуюся боковую кисту дифференцируют от внеорганных опухолей шеи (невриномы, липомы), лимфогранулематоза и др. Микроскопически стенка кисты выстлана многослойным плоским эпителием.
Диагностика боковой кисты основывается на анамнестических и клинических данных. Получение при пункции большого количества характерного содержимого (5-30 мл) и данные цитологического исследования позволяют подтвердить диагноз боковой кисты.
Боковой свищ шеи бывает односторонним и редко двусторонним. Обнаруживается в одних случаях при рождении ребенка, в других случаях является исходом вскрытия нагноившейся боковой кисты шеи. Наружное устье свища располагается на коже боковой поверхности шеи соответственно переднему краю кивательной мышцы. Внутреннее устье полного бокового свища имеет постоянную локализацию в верхнем полюсе небной миндалины. В глубине свищ проходит между наружной и внутренней сонными артериями.
Клинически наружное устье свища может быть точечным или расширенным с выбухающими грануляциями, иногда покрытыми мокнущими корками. Определяются гиперпигментация и мацерация кожи вокруг свища вследствие постоянного выделения из него желтоватой тягучей жидкости. При наличии полного бокового свища больные часто указывают в анамнезе на рецидивирующую одностороннюю ангину, при осмотре определяется увеличение миндалины соответствующей стороны.
Боковой свищ шеи нужно дифференцировать от срединного свища, наружное устье которого иногда бывает смещенным в сторону от средней линии, и специфического воспалительного процесса.
Микроскопическая картина выстилки свища соответствует строению стенки боковой кисты шеи.
Тиреоглоссальная киста и свищ имеют типичную локализацию по средней линии шеи, в связи с чем их также называют срединными.
Тиреоглоссальная киста располагается по средней линии шеи в под- или надподъязычной области и в корне языка. При локализации на шее определяется плотное образование, диаметром не более 2 см, округлой формы, с четкими границами, эластической консистенции, с кожей не спаянное. При пальпации отмечаются безболезненность, ограниченная подвижность, спаянность с телом подъязычной кости, которая четко обнаруживается при глотании. При кисте корня языка последний приподнят, отмечаются нарушение речи и затруднение глотания.
Инфицирование содержимого кисты приводит к болезненности, отеку, инфильтрации окружающих тканей. В этих случаях клиническая картина напоминает таковую при лимфадените или абсцессе. При частых рецидивах абсцесса языка следует подозревать наличие кисты в его корне.
Содержимое тиреоглоссальной кисты представляет собой мутную желтоватую тягучую жидкость. Цитологическим исследованием установлено наличие клеток многослойного плоского эпителия и лимфоидных элементов. Эпителий оболочки кисты, как и выстилка срединного свища, имеет эндодермальное происхождение.
Тиреоглоссальный свищ возникает, как правило, после самопроизвольного или оперативного вскрытия срединной кисты шеи. Наружное устье свища располагается на коже по средней линии шеи, преимущественно между подъязычной костью и щитовидным хрящом. Кожа часто в рубцах, иногда вокруг свища разрастаются грануляции. Отделяемое скудное слизеподобное. При полном свище внутреннее устье располагается в области foramen coecum
Тиреоглоссальный свищ проходит по средней линии шеи, прободает тело подъязычной кости и под углом 40-45о направляется к слепому отверстию языка. Пальпаторно свищевой ход, так же как и срединная киста шеи, всегда связан с телом подъязычной кости. Определяется это следующим образом. Удерживая пальцем свищ или кисту, просят больного проглотить слюну, при этом смещение вместе с подъязычной костью фиксированных образований свидетельствует о наличии тиреоглоссального свища или кисты.
Дифференциальную диагностику срединной кисты и свища проводят со специфическим воспалительным процессом, лимфаденитом, дермоидной кистой, со струмой языка или аденомой дистопированной щитовидной железы.
Лечение — полное иссечение кисты с капсулой. При наличии воспаления операцию осуществляют после его ликвидации. Кисту позадичелюстной области удаляют через разрез, окаймляющий угол нижней челюсти, и отступя от него на 1,5-2 см, чтобы не повредить краевую ветвь лицевого нерва. Для удаления боковой кисты шеи проводят разрез кожи над кистой по переднему краю кивательной мышцы либо по верхней шейной складке. При тиреоглоссальной кисте рассекают кожу по верхней или средней складке шеи, удаление кисты сочетают с резекцией тела подъязычной кости. Кисту корня языка в зависимости от размеров оперируют либо внутриротовым, либо наружным подходом.
Иссечению свища предшествует заполнение его перед операцией 1 % водным раствором метиленового синего. При этом стенка свища окрашивается и хорошо прослеживается во время удаления. Операция заключается в иссечении свища с его ответвлениями. Проводят разрез, окаймляющий наружное устье свища, его отпрепаровывают и выделяют свищ. Удаление предушного и позадичелюстного свищей завершается иссечением хрящевого отдела наружного слухового прохода. Операция при полном боковом свище шеи сопряжена с определенными трудностями, связанными с топографическим взаимоотношением свища и сосудисто-нервного пучка шеи: свищевой ход проходит в ложе его между наружной и внутренней сонными артериями. Иссечение тиреоглоссального свища, как и кисты, сопровождается резекцией тела подъязычной слюнной железы.
«Хирургическая стоматология» под редакцией Робустовой Т.Г.
Издание четвертое. Москва «Медицина» 2010
СРЕДИННАЯ КИСТА ШЕИ
источник
26.3. БОКОВЫЕ КИСТЫ И СВИЩИ ШЕИ
Боковая киста шеи (синонимы: врожденная боковая киста шеи; жаберная киста; бранхиогенная киста; боковая бранхиогенная киста шеи; боковая лимфоэпителиальная киста), по нашим данным, встречаются в 25% всех кист мягких тканей челюстно-лицевой области и шеи. Боковые свищи шеи выявляются редко.
В
Рис. 26.3.1 Схема расположения бранхиоген-ных свищей шеи: 1 — I жаберный карман; 2 — II жаберный карман; 3 — III жаберный карман; 4 — слуховая труба; 5 — язык; 6 — щитовидно-языч-ный проток; 7 — подъязычная кость; 8 – щито-видно-подъязычная мембрана; 9 – щитовид-ный хрящ; 10 — общая сонная артерия; 11 — щитовидная железа; 12 – паращитовидные железы.
Кисты могут возникать в любом возрасте, но чаще встречаются у детей и юношей. Их появлению предшествуют инфекционные заболевания дыхательных путей (ангина, грипп и т.д.). В отличие от дермоидных (эпидермоидных) кист боковые кисты часто нагнаиваются.
Клиника. Боковые кисты — это округлой формы образования, расположенные в верхнем отделе шеи впереди грудино-ключично-сосцевидной мышцы (в области сонного треугольника). Хотя может находиться в среднем и даже нижнем отделе шеи. В типичных случаях боковая киста, локализуясь в верхней или средней трети шеи, прилегает к переднему краю грудино-ключично-сосцевидной мышцы или частично заходит под нее. Располагается она между 2-м и 3-м фасциальным листком шеи (между поверхностным и глубоким листком собственной фасции шеи) на сосудисто-нервном пучке. Верхний полюс кисты часто находится рядом или под задним краем двубрюшной мышцы или шилоподъязычной мышцы. Медиально кисты прилежат к внутренней яремной вене на уровне бифуркации общей сонной артерии. По длине киста может распространяться вниз до ключицы или в верхней части шеи доходит до сосцевидного отростка.
Визуально боковая киста шеи проявляется в виде безболезненного ограниченного опухолевидного образования округлой формы с гладкой поверхностью (рис. 26.3.2). Кожа над ней в цвете не изменена. Не спаяна с окружающими тканями. При глотательных движениях опухолеподобное образование не смещается (в отличие от срединных кист шеи). Консистенция кисты мягкоэластичная или эластично-напряженная (плотноэластичная). Может определяться флюктуация. Нарушения дыхания и глотания киста не вызывает. Общих проявлений нет. При присоединении вторичного воспаления киста становится плотной, малоподвижной, болезненной, может вызывать болезненность при глотании и даже разговоре. Появляется общая симптоматика (недомогание, слабость, повышение температуры тела и др.). Пунктируя кисту можно получить серозно-слизистую или слизисто-гнойную прозрачную жидкость светло-бурого или темно-бурого (редко) цвета. При нагноении кисты жидкость становится мутной, появляется гной. Микроскопически в пунктате можно обнаружить слущенные эпителиальные клетки, эритроциты, лимфоциты, кристаллы холестерина. При бактериологическом исследовании содержимого не-осложненной кисты микрофлоры обычно не обнаруживается. Лишь в единичных случаях выделяются маловирулентные стафилококки или стрептококки.
Рис. 26.3.2. Внешний вид больных с боковыми кистами шеи: а, б — в юношеском возрасте; в, г — в
Патоморфология. Микроскопически стенка боковой кисты состоит из плотной волокнистой соединительной ткани, которая выстлана как многослойным плоским неороговевшим эпителием (эктодермальная киста), так и многорядным цилиндрическим эпителием (энтодермальная киста). В толще стенки (оболочки) располагается лимфоидная ткань, часто формирующая фолликулы. Значительное развитие лимфоидной ткани свидетельствует о том, что боковые кисты происходят из остатков жаберного аппарата. Внутренняя поверхность кисты может быть покрыта бородавчатыми разрастаниями из лимфоидной ткани. В ее стенке выявляются образования типа телец вилочковой железы.
При нагноении боковых кист эпителий может частично погибнуть и заместиться соединительной тканью, наблюдается утолщение эпителиальной выстилки и ее ороговение. У нижнего полюса боковой кисты очень часто морфологически обнаруживается лимфатический узел.
Д
Рис. 26.3.3. Цистография боковой кисты шеи.
Боковые кисты шеи следует дифференцировать с дивертикулами пищевода. Округлое образование расположено впереди грудинно-ключично-сосцевиднои мышцы. Мягкое или тестовидное на ощупь, спадается при пальпации и передает перистальтическую волну при глотании. При еде оно наполняется и увеличивается в размерах. Боли усиливаются при наполнении дивертикула после еды. Глотание может быть болезненным, особенно при обострении воспалительного процесса.
Лечение боковых кист только хирургическое. Оперативное вмешательство представляет собой трудную задачу из-за сложных анатомо-топографических взаимоотношений кисты с сосудами и нервами шеи. Операция выполняется под эндотрахеальным наркозом. Разрез следует делать по переднему краю грудинно-ключично-сосцевиднои мышцы. Нерадикальность оперативного вмешательства приводит к рецидиву.
Осложнениями боковых кист могут быть флегмона шеи и бранхиогенный рак. Флегмоны шеи протекают тяжело с выраженной интоксикацией организма больного. Гнойно-воспалительный процесс легко может распространяться по сосудисто-нервному пучку в переднее средостение. Развитие бранхиогенного рака, по данным нашей клиники, составляет около 4,5% больных с боковыми кистами шеи. Высокий процент развития бранхиогенного рака у этих больных ставит необходимость раннего удаления боковых кист шеи.
Боковые свищи шеи могут образоваться вследствие нагноения и вскрытия наружу боковой кисты, но часто имеют врожденный характер (формируется во внутриутробном периоде). Свищи из 1-го глоточного кармана открываются на коже в области мочки уха или в периаурикулярной области, могут сообщаться со средним ухом и слуховой (евстахиевой) трубой. Свищи, исходящие из 2-го жаберного кармана открываются в ямке над небной миндалиной, а на коже — впереди грудинно-ключично-сосцевиднои мышцы в среднем или нижнем отделе шеи (проходит свищ между ветвями общей сонной артерии направляясь вниз, следуя впереди и кнаружи от нее). При развитии свищей из 3-го жаберного кармана они открываются в нижнем отделе боковой поверхности глотки (ниже небной миндалины), опускаются вниз, огибая общую сонную артерию сзади и сбоку, выходят впереди грудинно-ключично-сосцевидной мышцы ниже линии шеи.
Боковые свищи шеи бывают полными и неполными (наружными и внутренними). Внутреннее отверстие полного бокового и неполного внутреннего свища открывается в области небной миндалины. Неполный внутренний свищ шеи начинается в мягких тканях на уровне щитовидного хряща. Ход свища сложен и проходит в непосредственной близости от крупных сосудов шеи. Наружное отверстие полного и наружного неполного бокового свища расположено на коже у внутреннего края грудинно-ключично-сосцевидной мышцы в области средней (чаще) или нижней трети шеи. Наружный неполный свищ шеи заканчивается в мягких тканях на уровне щитовидного хряща.
Клинически кожное (наружное) отверстие (устье) бокового свища чаще точечное, реже — широкое с пышными грануляциями. Вокруг устья свища, из-за частых выделений, кожа мокнет и мацерируется. При надавливании из устья свища выделяется капля прозрачного слизистого содержимого, а иногда и гной. Зондируя такой свищ глазным зондом или тонким полиэтиленовым катетером можно проникнуть на глубину от 1-2 см до 8-15 см. Для уточнения хода свища делается фистулография с введением масляных рентгеноконтрастных веществ. Чтобы выявить локализацию внутреннего отверстия бокового свища шеи в наружное его устье вводят раствор бриллиантового зеленого или метиленового синего. По окрашиванию тканей в месте выхода красителя можно судить о местонахождении внутреннего отверстия.
Бранхиогенный (боковой) свищ шеи следует дифференцировать от тиреоглоссального (срединного) свища, наружное отверстие которого также может быть смещено в сторону от средней линии. Диагностику необходимо проводить со специфическими воспалительными процессами мягких тканей, бранхиогенным раком, метастазами злокачественных опухолей и др.
Патоморфология. Микроскопически стенка свища соответствует строению стенки боковой кисты шеи.
Лечение боковых (бранхиогенных) свищей шеи хирургическое. Для уточнения хода свища, во время проведения операции, его следует заполнить красителями (растворами бриллиантового зеленого или метиленового синего). Неполное иссечение свища или его ответвлений ведет к рецидиву заболевания.
источник