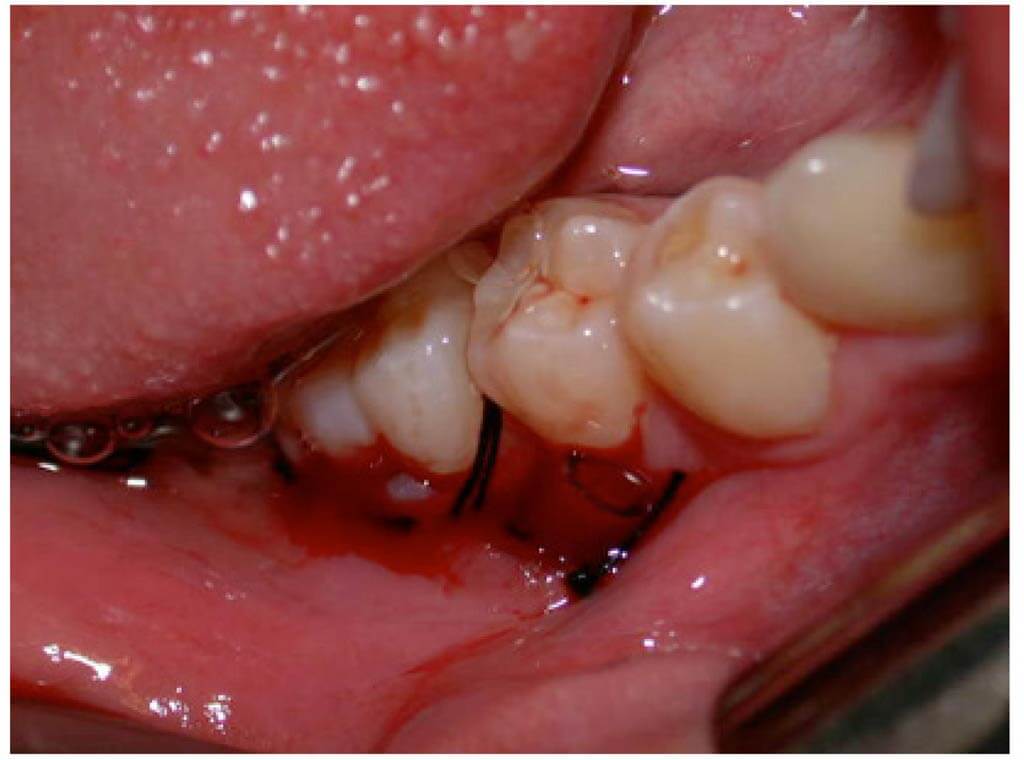
Операция эта — одна из наиболее частых в стоматологической практике и проводится обычно амбулаторно. Только обширные околокорневые кисты на нижней челюсти, распространяющиеся в зоне нескольких зубов (иногда от угла челюсти до подбородочной части челюсти), а на верхней челюсти — прорастающие в верхнечелюстную пазуху следует оперировать в условиях стационара.
Перед операцией корневые каналы зубов, корни которых расположены в кисте, очищают от распавшейся пульпы и пломбируют цементом. Существуют две модификации этой операции — цистотомия и цистэктомия (рис. 128).
Цистотомия. В области кисты со стороны преддверия рта скальпелем производят полукруглый или трапециевидный разрез слизистой оболочки и надкостницы с основанием лоскута в области переходной складки. Края разреза должны заходить на 0,5—1 см за границу кисты. Слизисто-надкостничный лоскут распатором отслаивают от наружной поверхности кости, захватывают и удерживают тупым крючком в отвернутом положении, желобоватым долотом осторожно удаляют на небольшом протяжении наружную костную стенку кисты. Костными кусачками расширяют отверстие в кости до краев кисты, стараясь не повредить ее оболочку, которая при этом выпячивается в рану. Необходимо достигнуть такого положения, чтобы трепанационное отверстие в диаметре соответствовало диаметру кисты; если отверстие в кости (вход в кисту) будет узким, то послеоперационный период протекает неблагоприятно вследствие задержки отделяемого. Сглаживают острые края кости. Затем по краям отверстия в кости оболочку кисты срезают скальпелем, содержимое кисты удаляют марлевыми шариками (тампонами). Если корни зубов находятся в кисте, то производят резекцию верхушек однокорневых зубов, многокорневые зубы удаляют. Живые зубы, корни которых расположены в зоне кисты, но прикрыты ее оболочкой, отделяющей верхушки корней зубов от полости кисты, удалению не подлежат.
После высушивания полости марлевыми шариками отвернутый слизистонадкостничный лоскут опрокидывают в полость и плотно тампонируют йодоформным тампоном. Тампон удаляют через 5—6 дней, полость промывают 2% раствором перекиси водорода и раствором фурацилина 1:5000 и вновь рыхло тампонируют. Последующие смены тампонов производят через каждые 4—5 дней в зависимости от размеров полости, которая в последующем эпите- лизируется и постепенно уменьшается. В большинстве случаев бывает достаточно произвести смену тампонов 2—3 раза.
Цистэктомия. Предоперационная подготовка больных такая же, как и перед цистотомией. После того как отделен слизисто-надкостничный лоскут и удалена вся наружная костная стенка кисты, между кистой и внутренней стенкой костной полости вводят небольшой распатор и осторожными движениями отделяют кисту от кости. Очень важно при этом не порвать оболочку кисты; для этого кисту постепенно выделяют с боков и со стороны, противоположной корням зубов. Верхушку корня зуба, выступающую в полость кисты, резецируют, после чего кисту целиком удаляют. Следует отметить, что
Рис. 128. Схема этапов операции при удалении кисты челюсти. а— обнажение кисты, б — оболочка кисты подшита к краю слизистой оболочки (Партч-I) на нижней челюсти; н — вылущивание кисты вместе с оболочкой (Партч II) на верхней челюсти.
не всегда удается резецировать верхушку корня при наличии кисты, еще не полностью выделенной из костной полости. В таких случаях сначала удаляют кисту, а затем резецируют верхушки всех вышестоящих корней зубов (с ретроградной пломбировкой их при необходимости), а многокорневые зубы при этом удаляют. Необходимо, чтобы вся оболочка кисты была удалена, так как в противном случае через несколько месяцев возникает рецидив кисты.
Когда костная полость тщательно вычищена, удалены все остатки стенки кисты, корни зубов после резекции верхушек и края костной полости зашлифованы бором, полость орошают раствором антибиотиков, слизисто-надкостничный лоскут возвращают на прежнее место, точно сопоставляют края разреза и закрепляют кетгутовыми швами. Полость перед наложением швов можно заполнить гемостатической губкой. В послеоперационном периоде следует производить многократные орошения полости рта раствором фураци- лина, перманганата калия или каким-либо другим слабодезинфицирующим раствором. На 7—8 дней больному назначают челюстную диету.
Цистэктомия на верхней челюсти оказывается более трудной в тех случаях, когда киста разрушила костную перегородку с верхнечелюстной пазухой и плотно спаялась со слизистой оболочкой последней или даже проникла в верхнечелюстную пазуху. При этом нередко возникают воспалительные изменения в пазухе. В таких случаях операцию производят по типу гайморотомии, с образованием сообщения с носовой полостью. Рану со стороны преддверия рта зашивают наглухо кетгутом. Послеоперационное ведение больного такое же, как и после гайморотомии.
Простая гингивэктомия. Гингивэктомию производят при лечении пародонтоза, полипозных разрастаний десны и гипертрофического гингивита. До операции тщательно удаляют зубные отложения. На протяжении пораженного десневого края проводят горизонтальный разрез десны и надкостницы со стороны преддверия полости рта до кости, отступя от шеек зубов на 2— 3 мм. Такой же разрез делают со стороны полости рта. По концам этих разрезов проводят непосредственно от десневого края вертикальные разрезы длиной 3—5 мм. Слизисто-надкостничные полоски распатором отделяют от альвеолярного края и удаляют, ножницами срезают край оставшейся десны вдоль горизонтального разреза, чтобы получить пологий скат. Грануляции из межзубных промежутков, очаги деструкции и оставшиеся зубные отложения тщательно выскабливают острыми ложками и экскаваторами. Рану десневого края прикрывают узким тампоном из йодоформной марли, который последовательно плотно вводят между зубами с помощью гладилки. Тампон удерживают в течение 48 ч.
Рис. 129. Схема операции (а — е) гингивэктомии по Видману — Нейманну.
Рис. 130. Схема этапов (а — в) радикальной операции гингивэктомии по В. И. Кудаженко.
Радикальная (пластическая или лоскутная) гингивэктомия по Видма- ну — Нейманну. Перед этой операцией, производимой по поводу пародонтоза, за 5—7 дней до нее удаляют расшатанные зубы (III степени) и корни зубов, снимают зубные отложения. С учетом клинических и рентгенологических данных определяют размеры радикальной гингивэктомии. В отличие от простой гингивэктомии, при операции по Видману — Нейманну, кроме горизонтальных разрезов на десне с наружной и ротовой поверхности альвеолярных краев, производят по концам разреза у вестибулярной поверхности два разреза: вниз — на нижней челюсти и вверх — на верхней, под углом 110— 120°.
Выкроенные таким образом трапециевидные слизисто-надкостничные лоскуты отделяют распатором от кости альвеолярного отростка до переходной складки (рис. 129). Затем отслаивают и удаляют полоски измененной слизистой оболочки, прилегающие с наружной и внутренней поверхности к шейкам зубов. Грануляции и очаги деструкции кости, а также оставшиеся неудаленными зубные отложения выскабливают костной ложкой, экскаватором и инструментами для удаления зубного камня.
В. И. Кулаженко рекомендовал для улучшения регенерации костной ткани просверливать бором в обнаженной кости альвеолярного отростка несколько отверстий на глубину 2 — 3 мм. Образовавшиеся при этом костные опилки и погруженные в рану элементы костного мозга улучшают костеобразование. Если слизисто-надкостничный лоскут малоподвижен, то у основания его с внутренней стороны горизонтальным разрезом (В. И. Кулаженко) рассекают надкостницу, более глубоко отслаивают слизистую оболочку в сторону переходной складки. После этого лоскут легко смещается к шейкам зубов, и в таком положении его закрепляют швами из полиамидной или капроновой нити с краем лоскута небной (или язычной) поверхности альвеолярного отростка. При этом швы проводят через каждый межзубный промежуток (рис. 130). Расшатанные зубы после операции скрепляют лигатурной проволокой 8-образными ходами (витками) или проволочной назубной гладкой шиной-скобой. Проволоку и шину снимают через 3—4 нед после операции.
СПИСОК ЛИТЕРАТУРЫ
Анастасов К. Операции въерху лигавицата на устната кухина, езика и альвеолярная гребен. — В кн.: Оперативна методи в лнцево-челюстната хирургия/Под ред. К. Кавркирова. 1981, София, с. 19—50.
Дунаевский В. А. Хирургическая стоматология. М., 1979.
Евдокимов А. И. и Васильев Г. А. Хирургическая стоматология. — М., 1959.
Заусаев В. И. Операция удаления зуба. — В кн.: Хирургическая стоматология: Учебник. М., 1981. с 95 — 132.
Золотарева Т. В. Хирургическая анатомия головы. М., 1968.
Иванов А. С, Кабаков Б. Д. Резекция верхушек корней как метод лечения хронических периапи
кальных воспалительных процессов коренных зубов. -Стоматология, 1978, № 1, с. 3-6.
Козлов В. А. Одонтопластика. — Л., 1974.
Кулаженко В. И. Пародонтоз и его лечение с применением вакуума. — Одесса, 1960.
Наумов П. В. Хирургическое лечение пародонтоза. — В кн.: Хирургическая стоматология: Учебник. М., 1981,’гл. XIV, с. 405—409.
Наумов П. В- Опухоли и опухолеподобные образования лица, челюстей и органов полости рта. — В кн.: Хирургическая стоматология: Учебник. М., 1981, гл. XVII, с. 413—487.
Старобинский И. И. Операции на альвеолярных отростках. — В кн.: Руководство по хирургической стоматологии/Под ред. А. И. Евдокимова. М., 1972, гл. IV, с. 73—818.
(Dominik К.) Доминик К- Пародонтопатии. — Варшава, 1967.
источник
Киста нижней челюсти: причины появления, симптомы заболевания, проведение диагностических исследований, лечение, восстановление после болезни и профилактические меры
Киста нижней челюсти представляет собой образование доброкачественного характера, которое состоит из фиброзной ткани и наполнено жидкостью. Она является наиболее распространенной патологией костной ткани, лечить ее домашними или народными методами бесполезно. Важно обращаться к стоматологу при возникновении первых симптомов, так как это позволит предупредить рост образования и развитие разнообразных негативных последствий и осложнений.
Киста нижней челюсти является новообразованием. Внешне она выглядит как мешочек, окруженный фиброзной тканью, внутри которого происходит накопление гнойного экссудата. Несмотря на то что киста считается доброкачественным образованием, устранять ее следует как можно быстрее так как она может вызывать ощутимый дискомфорт и провоцировать развитие других патологических состояний.
На фото кисту нижней челюсти бывает трудно разглядеть.
Основными факторами, провоцирующими развитие недуга, являются следующие.
- Стоматологические патологические изменения в твердых тканях – не пролеченный своевременно кариес может привести к распространению инфекции на периодонт посредством корневых ходов. При попадании в мягкие ткани болезнетворные микроорганизмы провоцируют возникновение патологических образований. К данной группе факторов также можно отнести ошибки врачей, допущенные, к примеру, при пломбировании поврежденных каналов зуба.
- Развитие воспалительных процессов в окружающих органах – заболевания десен, гаймориты и прочее. При воспалении инфекционные агенты быстро проникают в ткань костей из носовых, гайморовых пазух. Если у пациента понижен иммунитет, инфекция может распространяться даже из тех очагов воспаления, которые удалены от ротовой полости.
- Повреждения травматического характера первое время клинически не проявляются. Полость патологического характера может возникать от попыток грызть орехи, открывать зубами бутылки, перелома, ушиба, удара, постоянного воздействия протеза или не обточенного края зубной коронки.
- Самым редким фактором возникновения кисты зуба нижней челюсти является порок развития, врожденная аномалия.
Если обобщить все указанные факторы, то их можно свести к двум основным – снижение защитных свойств полости рта, иммунитета в результате ослабления общего здоровья либо резкое повышение активности болезнетворной флоры. Развитию кисты может способствовать также элементарное несоблюдение правил гигиены.
Группы риска не существует – данному заболеванию могут подвергаться пациенты всех возрастных групп и обоих полов. Киста на нижней челюсти может возникать у детей, подростков, взрослых пациентов и пациентов в пожилом возрасте.
Киста нижней челюсти может не проявлять себя клиническими симптомами в течение длительного времени. Признаки патологии становятся заметными при увеличении образования, развитии воспалительного процесса, ухудшении состояния. Основными признаками кисты являются:
- появление болевых ощущений;
- покраснение десен;
- возникновение отечности в мягких тканях;
- образование гнойных скоплений;
- повышение температуры тела;
- появление общих симптомов недомогания – слабости, усталости, головной боли, сонливости;
- деформация челюстных костей;
- опухание челюсти;
- появление гайморита, обострение его симптомов.
Симптомы кисты нижней челюсти не должны остаться незамеченными.
В некоторых случаях отмечается изменение цвета зуба, возникновение дискомфортного ощущения при жевании. В каждом из указанных случаев важно немедленно обращаться к стоматологу, который сможет уточнить диагноз и назначить лечебные мероприятия. Если патология находится в запущенном состоянии, не исключено появление свищей, отекание лица, расшатывание здоровых зубов и прочее.
Клинически патология проявляется по-разному в зависимости от того, какую форму имеет образование, насколько оно распространено, какие имеет размеры, каковы причины инфицирования. Кисты нижней челюсти принято классифицировать следующим образом.
- Первичная (примордиальная) киста. Другое название такого образования – кератокиста. Данная разновидность кисты представляет собой патологический рост восьмого моляра (зуба мудрости). Киста может быть однокамерной и многокамерной, даже после ее удаления могут развиваться рецидивы. Внутри образования присутствует не только гнойное содержимое, но и крошки твердых тканей.
- Радикулярная киста нижней челюсти. Такая форма новообразования встречается чаще всего и диагностируется в 80 % всех случаев. Нередко ее можно обнаружить на верхней челюсти, однако она может располагаться и на нижней челюсти. Процесс возникновения кисты начинается с затянувшегося воспалительного процесса в мягких тканях, расположенных около зуба. Под воздействием защитных сил организма вокруг очага воспаления формируется капсула из фиброзной ткани. В результате образование прекращает свое распространение на ближайшие ткани, внутри него начинает накапливаться гнойное содержимое. С течением времени киста пускает сетевидные отростки, прорастающие в окружающие ткани. Такое разрастание, как правило, приводит к перерождению кисты в злокачественную опухоль, находящуюся в челюстной кости. Такая специфика развития характерна только для радикулярной кисты нижней челюсти.
- Ретромолярная. Развивается в результате затянувшегося хронического воспаления, возникшего как ответ на сложное прорезывание. Довольно часто ретромолярная киста локализуется в районе восьмых моляров, для которых характерны такие сложности.
- Неодонтогенная (носоальвеолярная) киста. Располагается в небно-носовом канале, над передними резцами на верхней челюсти. Внешне выглядит как прикорневая киста, однако имеет определенные особенности, обусловленные расположением.
- Фолликулярная киста нижней челюсти. Представляет собой образование, похожее на еще не прорезавшийся зуб. Внутри кисты может находиться зачаток или уже сформированный зуб.
- Аневризмальная киста. Редкая разновидность образования, поражающего нижнюю челюсть. Внутри кисты присутствует кровь или красноватая жидкость. Единственная причина, провоцирующая развитие такой кисты – гормональные нарушения в том числе сопровождающие период полового созревания. С течением времени киста растет, вызывая деформацию челюстных костей.
- Травматическая. Возникает впоследствии механической травмы, неудачного использования стоматологических инструментов, удара. Киста может не проявлять себя клиническими симптомами, поэтому обнаруживают ее, как правило, при проведении профилактического осмотра.
- Резидуальная. Возникает в результате неудачного изъятия зуба, может представлять собой осложнение после хирургического вмешательства.
Чаще всего эпителиальный слой внутри образования разрушается. Поэтому специалисты подразделяют все кисты на одонтогенные и неодонтогенные. Первые развиваются в результате патологий костной ткани, вторые к деснам и зубам не относятся и возникают в результате развития процесса воспаления в лицевых костях. Неодонтогенные кисты часто развиваются у новорожденных, фактором их возникновения служит генетическое нарушение.
Существуют и другие виды кистозных образований, к примеру, эпидермоидная киста в ротовой полости. Однако, несмотря на то что такая киста располагается в области челюсти, она является кожным заболеванием и костную ткань не затрагивает.
В каких случаях показано удаление кисты зуба нижней челюсти?
В случаях, когда образование имеет небольшой размер (до 3 мм), его называют гранулемой. Некоторое время такие образования должны находиться под наблюдением врача. Лечение кисты нижней челюсти показано только в том случае, если гранулема начинает увеличиваться в размерах. Основными методами терапии кистозных образований являются следующие.
- Манипуляции терапевтического характера. Специалисты назначают промывания корневых каналов, в которые затем вводятся лекарственные препараты, и цементирование тканей. Под воздействием лекарственных средств происходит уплотнение и нейтрализация кистозного образования. Терапевтическое лечение может применяться только в тех случаях, когда киста имеет радикулярную форму и размер не более 0,8 см.
- Все другие методы предполагают проведение хирургического вмешательства. Цистэктомия представляет собой операцию по удалению инфекционного очага и прилежащих тканей, подвергшихся поражению.
- Цистотомия является наиболее популярным методом удаления кисты нижней челюсти, который позволяет сохранить зуб. При цистомии происходит удаление передней стенки опухоли и выскабливание всего патологического содержимого.
- Пластическая цистэктомия представляет собой процедуру, аналогичную простой цистэктомии. Основное отличие – мягкие ткани после удаления новообразования не ушиваются. Данный способ хирургического вмешательства используется, как правило, при запущенных состояниях, сопровождаемых осложнениями.
- Двухфазная операция при кисте нижней челюсти. Является более сложной процедурой, которую назначают исключительно в самых сложных случаях. В процессе операции хирург пытается максимально сохранить неповрежденные зубы и ткани, удалив при этом инфекционный очаг. Двухфазная операция включает в себя цистэктомию и цистомию, которые проводят в определенном порядке.
- Удаление кисты вместе с зубом. Такой способ используется в основном тогда, когда киста локализуется в зоне восьмого моляра.
- Если патология приводит к развитию остеомиелита, пациенту показано более серьезное вмешательство, при котором происходит вскрытие инфицированного участка и тщательное выскабливание разрушенных тканей и гноя.
При возникновении вопроса о необходимости терапии кистозных образований следует учитывать, что патология может спровоцировать развитие серьезных осложнений, среди которых:
- потеря зубов;
- возникновение свищей;
- развитие остеомиелита;
- перерождение образований в опухоли злокачественного характера;
- появление гнойных образований;
- возникновение флегмоны на шее, лице;
- переломы челюсти;
- воспалительный процесс в надкостнице;
- расшатывание здоровых зубов, расположенных в непосредственной близости с инфекционным очагом.
Важно также помнить, что преждевременная потеря большого количества зубов может провоцировать у пациента развитие не только физиологических, но и психологических проблем. Именно поэтому не следует игнорировать возникшее образования и его минимальные проявления.
Предотвратить развитие патологии можно путем соблюдения определенных профилактических правил:
- важно ежедневно качественно чистить зубы;
- следует периодически проводить профессиональную чистку зубов от зубного камня и налета;
- необходимо своевременно обращаться к стоматологу, если возникают какие-либо неприятные симптомы или боль;
- профилактические осмотры у стоматолога, проводимые два раза в год, позволят обнаружить патологические изменения на самых ранних стадиях развития;
- важно соблюдать правила питания, употреблять разнообразные продукты, насыщенные различными витаминами, минералами, содержащими большие количества фтора, кальция.
Следует помнить, что только своевременное диагностирование заболевания и терапия в соответствии с рекомендациями специалиста позволят предотвратить развитие нежелательных последствий.
источник
90. Боковые разрезы слизистой оболочки альвеолярного отростка, при удалении кисты челюсти, следует делать:
— по рентгенологической границе кисты;
-по здоровой кости на 0,5 см отступя от рентгенологических границ кисты;
+ по здоровой кости на 1 см отступя от рентгенологических границ кисты;
— инфицирование кровяного сгустка;
— расхождение послеоперационной раны;
+ инфицирование кровяного сгустка и расхождение послеоперационной раны;
— всегда зависит от размеров кисты.
92. Чем не рекомендуется (в настоящее время) заполнять внутрикостные полости после проведения цистэктомии:
93. Чем в настоящее время не рекомендуется заполнять внутрикостные полости после проведения цистэктомии:
+ перемолотыми на дробилке зубами;
94. Пластическая цистэктомия — это:
— полное удаление оболочки кисты с последующим зашиванием послеоперационной раны наглухо;
— удаляется передняя стенка кисты вместе с костью и внутрикостная полость, сообщается с преддверием рта;
+ полностью удаляется оболочка кисты, но послеоперационную рану не зашивают, а в образовавшийся костный дефект вводят слизисто-надкостничный лоскут и удерживают его в ней при помощи йодоформного тампона.
95. Как происходит регенерация большого послеоперационного костного дефекта челюсти (после цистэктомии)?
— от центра полости (дефекта) к периферии;
+ с периферии полости (дефекта) к центру;
— равномерно на всем протяжении.
96. Максимальный срок полного восстановления костного дефекта при удалении кисты челюсти размером до 2 см в диаметре?
97. Средний срок полного восстановления костного дефекта при удалении кисты челюсти больших размеров?
98. Костный дефект после удаления кисты больших размеров, при завершении регенерации кости, в центральном участке выполнен:
99. Особенность хирургического лечения (цистэктомии) радикулярных кист челюстей заключается в том, что:
+ причинный зуб удаляют или резецируют верхушку корня;
— причинный зуб подлежит обязательному удалению;
— имеются дочерние кисты, которые необходимо удалить;
— проводится оро-антральная цистэктомия;
— необходимо дать отток гнойному экссудату (удалить зуб или сделать разрез через край альвеолярного гребня с последующим отслоением слизисто-надкостничного лоскута, перфорацией костной стенки и дренированием полости).
100. Особенность хирургического лечения (цистэктомии) фолликулярных кист заключается в том, что:
— причинный зуб удаляют или резецируют верхушку корня;
+ причинный зуб подлежит обязательному удалению;
— имеются дочерние кисты, которые необходимо удалить;
— проводится оро-антральная цистэктомия;
— необходимо дать отток гнойному экссудату (удалить зуб или сделать разрез через край альвеолярного гребня с последующим отслоением слизисто-надкостничного лоскута, перфорацией костной стенки и дренированием полости).
101. Особенность хирургического лечения (цистэктомии) парадентальных кист заключается в том, что:
— причинный зуб удаляют или резецируют верхушку корня;
+ причинный зуб подлежит обязательному удалению;
— имеются дочерние кисты, которые необходимо удалить;
— проводится оро-антральная цистэктомия;
— необходимо дать отток гнойному экссудату (удалить зуб или сделать разрез через край альвеолярного гребня с последующим отслаиванием слизисто-надкостничного лоскута, перфорацией костной стенки и дренированием полости).
102. Особенность оперативного лечения эпидермоидных кист челюстей заключается в том, что:
— причинный зуб удаляют или резецируют верхушку корня;
— причинный зуб подлежит обязательному удалению;
+ имеются дочерние кисты, которые необходимо удалить;
— проводится оро-антральная цистэктомия;
— необходимо дать отток гнойному экссудату (удалить зуб или сделать разрез через край альвеолярного гребня с последующим отслоением слизисто-надкостничного лоскута, перфорацией костной стенки и дренированием полости).
103. Особенность удаления кист, проросших в верхнечелюстную пазуху заключается в том, что:
— причинный зуб удаляют или резецируют верхушку корня;
— причинный зуб подлежит обязательному удалению;
— имеются дочерние кисты, которые необходимо удалить;
+ проводится оро-антральная цистэктомия;
— необходимо дать отток гнойному экссудату (удалить зуб или сделать разрез через край альвеолярного гребня с последующим отслоением слизисто-надкостничного лоскута, перфорацией костной стенки и дренированием полости).
104. Особенность лечения нагноившихся кист челюстей заключается в том, что:
— причинный зуб удаляют или резецируют верхушку корня;
— причинный зуб подлежит обязательному удалению;
— имеются дочерние кисты, которые необходимо удалить;
— проводится оро-антральная цистэктомия;
+ необходимо дать отток гнойному экссудату (удалить зуб или сделать разрез через край альвеолярного гребня с последующим отслоением слизисто-надкостничного лоскута, перфорацией костной стенки и дренированием полости).
105. При рентгенографии резцов на верхней челюсти у больного 25 лет обнаружено, что в области резцового отверстия имеется очаг гомогенного разрежения костной ткани с четкими границами, округлой формы, расположен по средней линии. На него проецируются интактные корни резцов с сохраненной периодонтальной щелью. Из анамнеза выяснено, что у больного около месяца назад появились боли в верхнем центральном правом резце при приеме сладкой пищи, которые быстро проходили. При осмотре стоматологом обнаружена поверхностная кариозная полость, зондирование дна которой слабоболезненное, перкуссия резцов отрицательная. Какая киста выявлена у больного?
106. У больного 37 лет при рентгенографии зубов обнаружена киста в области интактного бокового резца и клыка. Клинически она проявляет себя в виде безболезненного выпячивания в преддверии полости рта, а при риноскопии выявлено, что она проросла в полость носа. При пункции получена прозрачная жидкость с кристаллами холестерина. Какая киста обнаружена у больного?
107. При осмотре больного 46 лет под основанием крыла носа, в толще мягких тканей носогубной борозды, обнаружено малоподвижное и эластичное выпячивание округлой формы с четкими границами, которое не спаяно с окружающими тканями. Наблюдается сужение входа в нос. Рентгенография зубов показывает, что в области кисты имеется небольшое округлое просветление костной ткани. Зубы расположенные в этой зоне ( резцы и клык верхней челюсти) интактные. Какая киста характеризуется данной клинической симптоматикой?
108. При осмотре полости рта больного 25 лет определяется выбухание округлой формы передней стенки верхней челюсти в области переходной складки. Пальпация деформации безболезненная, границы выбухания четкие. Пальпаторно определяется симптом «пергаментного хруста». В проекции выпячивания имеется зуб с кариозной полостью и омертвевшей пульпой, имеется конвергенция коронок рядом расположенных зубов. Рентгенографически определяется гомогенный очаг разрежения округлой формы с четкими границами, в кистозную полость обращен корень зуба с кариозной полостью, периодонтальная щель которого не контурирует. Какая киста выявлена у больного?
109. Больной 19 лет обратился к врачу с жалобами на боли ноющего характера в области угла нижней челюсти. При осмотре выявлено, что зуб мудрости с этой стороны не прорезался. На рентгенограмме имеется гомогенное разрежение костной ткани округлой формы и диаметром около 2 см., которое расположено позади непрорезавшегося зуба мудрости. Какая киста обнаружена у больного?
110. При осмотре больного 17 лет на верхней челюсти справа выявлено отсутствие клыка. На рентгенограмме определяется гомогенное разрежение костной ткани овальной формы с четкими границами, в полость этого разрежения обращена коронковая часть непрорезавшегося клыка, а его корень находится за пределами кисты. Какая киста имеется у данного больного?
111. На рентгенограмме нижней челюсти больного выявлено поликистозное образование, которое представлено в виде обширного разрежения костной ткани (в области тела нижней челюсти) с четкими и неровными контурами. В полость этого разрежения обращены как интактные, так и периодонтитные зубы. При удалении кисты выявлено, что она заполнена кашицеобразным содержимым, а стенки ее тонкие и выстланы многослойным плоским ороговевшим эпителием. Какая киста удалена у больного?
источник
Острое гноеродное воспаление оболочки кисты имеет симптомы острого гнойного периостита. При правильном вмешательстве процесс, как правило, ликвидируется через 3 дня. Таким образом, продолжительность неработоспособности составляет 3—4 дня. После исчезновения острых явлений больной трудоспособен, но через несколько недель после цистэктомии больной вновь становится неработоспособным.
В случае кист малых и средних размеров, а также больших кист верхней челюсти (если операция по Люку—Колдуэллу необоснована) в интересах более быстрого выздоровления, а также для создания более благоприятных условий после операции и сокращения периода неработоспособности цистэктомическую полость закрывают полностью.
В перечисленных случаях продолжительность нетрудоспособности в зависимости от обширности образовавшейся гематомы и температуры составляет обычно 5—7 дней.
После удаления большой кисты нижней челюсти, проведенной по Парч II, ввиду тампонады на длительное время период потери работоспособности может продлиться 2 недели. После операции декомпрессионного характера по Парч I продолжительность потери работоспособности может составить одну неделю.
На основании различных показаний после гайморотомии по Люку — Колдуэллу продолжительность нетрудоспособности — если нет осложнений — вместе со временем, проведенным в больнице, составит 12—14 дней.
После амбулаторного удаления эпулиса и других доброкачественных опухолей в зависимости от величины, характера опухоли и объема операции, а также от хода заживления раны и общего состояния больного в послеоперационный период проложительность неработоспособности может быть 3—7 дней. После радикальной операции гигантоклеточного эпулиса, а также после блок-резекции по поводу амелобластомы потеря неработоспособности составит 12—14 дней.
После операции одонтомы в результате образования гематомы и повышенной температуры продолжительность неработоспособности составляет 6—7 дней.
После операции по поводу ранулы ввиду повышенной температуры и упадка сил, связанного с пониженной возможностью принятия пищи, вызванной распространенной ретенционной кистой, а также отечностью дна ротовой полости после операции, обоснована потеря работоспособности на 8—10 дней.
Камни из Вартонова протока в основном удаляют амбулаторно. После удаления камня — соответственно обширности вскрытия, величине, распространенности и характеру припухлости, появившейся на дне полости рта, — потеря трудоспособности может составить 3—7 дней.
После корректирующей операции по поводу неровностей лунки и гиперплазии кости соответственно корригируемой костной поверхности и распространенности гематомы, образующейся после операции, потеря трудоспособности может быть определена в 5—8 дней.
После удаления гранулемы, соответственно объему удаленной патологической ткани потеря трудоспособности может продолжаться от 5 дней до 2 недель. После операции симметричной фибромы верхней челюсти продолжительность нетрудоспособности может быть 8—10 дней.
И, наконец, после небольших операций слизистой оболочки, биопсий обоснована потеря трудоспособности на 3—5 дней.
Оперированные больные склонны к тому, чтобы после операции в полости рта совершенно не ухаживать за ртом, так как они боятся болевых ощущений, которыми сопровождается чистка зубов, а припухлость мягких тканей и различная степень тризма кажутся такими обстоятельствами, при которых уход за ртом невозможен. Врачи должны обратить внимание больных на то, что после операции в полости рта из-за пониженной возможности самоочищения уход за ртом на нетравмированных участках нужно выполнять еще более тщательно.
Оперированную область и окружающие ткани в процессе последующего лечения сам больной должен обрабатывать марлевой салфеткой, смоченной в 5% растворе перекиси водорода.
— Вернуться в оглавление раздела «Стоматология.»
источник
Костная пластика является одной из самых распространенных стоматологических операций. Она заключается в восполнении дефицита костной ткани в области альвеолярных отростков верхней или нижней челюстей. Основной причиной назначения данного хирургического вмешательства остается имплантация зубов, требующая вживления искусственных корней в костную ткань. Гораздо реже костная пластика проводится в качестве заключительного этапа лечения зубной или челюстной кисты. Также операция может служить переходным этапом, так как после удаления полости, при условии разрушения зуба, требуется его протезирование.
Восстановление объема атрофированной костной ткани является важной манипуляцией в стоматологической хирургии. Постепенное рассасывание альвеолярного гребня приводит к тому, что кость деформируется и нарушается ее физиологическая и анатомическая правильность. Это мешает зубному ряду выполнять свои функции, а внешне сопровождается эстетическими дефектами. Если же речь идет о последствиях удаления кисты, то истончение может быть настолько выраженным, что кость просто ломается при минимальной нагрузке. Своевременно проведенная костная пластика позволяет избежать этих и многих других неблагоприятных последствий.
Кистой называется полостное образование, заполненное жидкостью, отграниченное от здоровых тканей тонким клеточным слоем. Она располагается в десне, на верхушке зубного корня и вовлекает в патологический процесс все окружающие ткани. Лечить кисту нужно как можно раньше, но обнаружить ее не так-то просто.
Основные причины образования кисты зуба:
- Травматическое повреждение зуба;
- Некачественное лечение зуба, из-за которого в корневой канал попадает инфекция;
- Хронические инфекционные процессы носовых пазух, ротоглотки, ушей;
- Сниженная устойчивость организма к воздействию воспалительных факторов;
- Воспаление окружающих зуб тканей;
- Инфекционный процесс в пульпе зуба;
- Воспаление периодонта;
- Хронический инфекционный процесс, который локализуется под коронкой;
- Проблематичное прорезывание зубов мудрости;
- Кариес ротовой полости.
Кисты могут образовываться не только у взрослых, но и в детском возрасте, поражая молочные зубы или даже зачатки коренных. Данный патологический процесс, вне зависимости от этиологии, является неразрешившимся воспалением, которое сам организм отграничил от здоровой ткани.
В редких случаях киста может образовываться после удаления зуба, если стоматолог проявил халатность и не простерилизовал инструменты надлежащим образом. Для предотвращения подобной ситуации, следует назначать антибактериальные препараты после любого хирургического вмешательства.
Длительное время киста не проявляется симптоматически, из-за чего ее часто обнаруживают случайным образом на профилактических осмотрах у стоматолога. Однако пока полость незаметна, ее распространение продолжается. Постепенно развивается симптоматика флюса или периостита. При подозрении на кисту, следует немедленно обращаться к стоматологу, так как проблема требует неотложного лечения.
В первую очередь, киста неблагоприятно сказывается на функционировании костной ткани. Из-за большого количества воспалительных медиаторов происходит активация остеокластов и постепенное разрушение костных клеток десны вокруг кисты. Также, разрастаясь, полость может задевать соседние здоровые зубы, что в конечном итоге приводит к одномоментной потере значительного участка зубного ряда.
Основные осложнения нелеченой кисты зуба:
- Гнойное воспаление кисты (длительное время образование находится в состоянии вялотекущей инфекции, но присоединение новых бактериальных агентов приводит к серьезному патологическому процессу);
- Расплавление костной ткани челюсти (чаще всего достаточно обширное, неблагоприятное для лечения);
- Прорастание в гайморовы пазухи с развитием воспалительного процесса там (хронический гайморит);
- Остеомиелит или периостит челюстей за счет постоянного инфицирования из полости кисты;
- Абсцедирование кисты с формированием полости в щеке или десне, требующей немедленного хирургического вмешательства;
- Развитие флегмоны шеи (опасное, разлитое гнойное воспаление кожи и подкожно-жировой клетчатки, имеющее свойство прогрессировать и вызывать сепсис);
- Развитие заражения крови или сепсиса за счет источника постоянной инфекции;
- Самопроизвольный перелом верхнечелюстной или нижнечелюстной кости за счет истончения тканей.
Раннее выявление кисты зуба и ее лечение позволяют избежать перечисленных осложнений и успешно ликвидировать опасность. Но, как правило, на момент обнаружения киста успевает хоть немного, но истончить костную ткань, из-за чего может потребоваться костная пластика.
Лечение кисты зуба может терапевтическим или хирургическим. К первому способу прибегают достаточно редко из-за большого процента диагностики на поздних этапах. Что касается оперативного вмешательства, то киста может быть удалена несколькими способами:
- Цистэктомия. Один из самых трудоемких вариантом решения проблемы, которые приносит самые благоприятные результаты. В ходе хирургического вмешательства удаляются сама киста вместе с содержимым, а также поврежденная часть зубного корня. При этом однокорневой зуб пломбируется, а если корней несколько, то проводится удаление. Затем возможно осуществление протезирования с предварительной костной пластикой.
- Цистотомия. В данном случае удаляется лишь одна (передняя) стенка образования, за счет чего оно сообщается с ротовой полостью. Содержимое кисты удаляют, а полость дезинфицируют. У процедуры имеет один существенный недостаток — очень длительный период заживления.
- Гемисекция. Самый простой и радикальный способ борьбы с кистой зуба. Данная манипуляция подразумевает иссечение самой кисты, зубного корня вместе с самим зубом, а также окружающих, пораженных инфекцией тканей.
В современной стоматологии также практикуется лазерный метод лечения кисты зуба, который считается менее травматичным и рискованным. Однако некоторые запущенные случаи заболевания требуют исключительно хирургического вмешательства.
Решение о необходимости костной пластики после лечения кисты зуба стоматолог принимает в индивидуальном порядке. Если проводилась консервативная терапия заболевания, а пораженный зуб сохраняется, то проведение хирургической манипуляции, как правило, не требуется. При осмотре ротовой полости будет отмечаться небольшой дефицит костной ткани, но она самостоятельно восстановится в течении некоторого времени после выздоровления.
Если же кистозное образование достигло больших размеров, то у пациента возникнет значительный недостаток собственной костной ткани. Показания к остеопластике не зависят от сохранности или удаления пораженного зуба. Значение имеет только количество недостающих клеток костной ткани челюсти.
В запущенных ситуациях, когда лечение кисты требовало удаления зуба, а костный дефицит настолько выражен, что пациенту опасно применять любые физические нагрузки на челюсть, требуется консультация и помощь челюстно-лицевого хирурга. Правильное проведение оперативного вмешательства в такой ситуации приобретает особо важное значение, так как от него зависит будущая функциональность челюсти в целом и возможность установки имплантатов с коронками.
Костная пластика с удалением кисты проводится по тем же принципам, что и в других ситуациях. Однако в данном случае часто используют остеогенные материалы, стимулирующие рост собственных костных клеток. Также используются искусственные имплантаты или аутотрансплантаты, которые берутся из челюстей, подбородка или твердого неба.
Виды костной пластики после удаления кисты зуба:
- Расщепление костного гребня и его последующее расширение. Достаточно удачный метод операции, так как кость погружается в богатое сосудами ложе и быстро приживается. Здесь можно использовать разнообразные трансплантаты, даже животного происхождения, так как они устанавливаются в максимально благоприятных условиях для приживления.
- Синус-лифтинг. Используется при дефиците костной ткани на верхней челюсти для предотвращения повреждения стенок гайморовой пазухи.
- Использование барьерных мембран. Подсоединение костного трансплантата с последующей его защитой от окружающих тканей. Также мембраны препятствуют проникновению клеток, разрушающих кость, благодаря чему стимулируется рост собственной ткани.
- Методика направленной регенерации. Представляет собой восполнение недостатка костной ткани путем установки естественных имплантатов или наполнения дефекта заменителем.
Выбор оперативного вмешательства зависит не только от степени дефицита, который спровоцировала киста, но и от индивидуальных особенностей пациента. Врач принимает решение о выполнении костной пластики, сравнивая возможные риски и положительные эффекты. Пациент должен прислушиваться к стоматологу, даже если боится или не хочет выполнять хирургическую манипуляцию. Игнорирование проблемы дефицита костной ткани заканчивается усугублением проблемы, что приводит к большим денежным и временным затратам на лечение.
Левин Дмитрий Валерьевич
Главный врач Центра Приватной Стоматологии «Доктор Левин», кандидат медицинских наук, врач высшей категории
Вопрос головной боли после костной пластики является очень сложным, а ответ не таким простым, как кажется на первый взгляд. Если…
Возникновение осложнений в послеоперационном периоде в хирургической стоматологии зависит от нескольких факторов. К ним можно отнести профессионализм хирурга, выполняющего операции,…
Чтобы разобраться в послеоперационных швах, для начала нужно понять, что представляет собой остеопластика и один из ее видов — синус…
Чтобы не путаться в терминах и значениях слов, следует в первую очередь разобраться, что же такое имплантат. Дентальный имплантат представляет…
Все права защищены. Без согласования с автором перепечатка и использование для контента веб-сайтов запрещены. 4 часть ГК РФ. Статья 1274. Цитирование в разумных пределах допускается с обязательным указанием имени автора и источника заимствования с обязательной Активной ссылкой. Imperitia pro culpa habetur (Незнание закона не является оправданием).
источник
Изобретение относится к области медицины, в частности к стоматологии, и может быть использовано при проведении операции расширенной биопсии по типу цистотомии, в процессе хирургического лечения кистозных образований нижней челюсти больших размеров.
Среди операций, выполняемых хирургами-стоматологами в амбулаторных условиях, операции по поводу кист челюстей занимают второе место после удаления зуба (Соловьев М.М., Семенов Г.М., Галецкий Д.В. Оперативное лечение одонтогенных кист. Руководство., М., Изд.: СпецЛит, 2004, 127 с.). К одонтогенным опухолям относится амелобластома, а к кистам одонтогенного происхождения — кератокиста и зубосодержащая киста (Карапетян И.С., Губайдуллина Е.Я., Цегельник Л.Н. Опухоли и опухолеподобные поражения органов полости рта челюстей, лица и шеи., М.: Медицинское информационное агентство, 2004, 232 с.). Клиническая картина данных трех кистозных образований имеет сходную рентгенологическую картину, когда амелобластома еще не проросла в окружающие ткани, а кератокистозная опухоль (ранее кератокиста) содержит в полости ретенированный зуб.
К настоящему времени выработаны эффективные методы хирургического лечения кистозных образований. Это касается в основном небольших по размерам кистозных образований, когда показана цистэктомия. При кистовидных образованиях нижней челюсти больших размеров цистэктомия затруднительна, требует необоснованной подготовки большого числа зубов, и может приводить к различного рода осложнениям, поэтому в данных случаях показана цистотомия. При этом выбор хирургического вмешательства зависит от точного определения степени распространения образования, положения полости кисты по отношению к верхнечелюстной пазухе, основанию полости носа, а на нижней челюсти к нижнечелюстному каналу. В настоящее время основным методом исследования процессов регенерации костной ткани в хирургической стоматологии является рентгенологическое исследование (С.А. Аснина, А.Ю. Дробышев и др. Современные технологии лучевой диагностики кистовидных образований челюстей (клинический случай). Радиология — Практика, 2012, №1, с. 70-73).
Операцию «цистотомия» разработал Partsch в 1892 году, которая сводится к иссечению передней стенки кисты без полного удаления оболочки. Основанием для проведения данного метода оперативного вмешательства послужило анатомическое сродство эпителия стенки кисты с эпителием слизистой оболочки полости рта, которые при соприкосновении срастаются и полость кисты, таким образом, превращается в добавочную бухту ротовой полости. Цистотомия — метод, при котором удаляют только переднюю стенку кисты, которую сообщают с преддверием или собственно полостью рта. Операция приводит к устранению внутрикистозного давления и, как следствие, к оппозиционному росту кости, в результате чего происходит постепенное уплощение и уменьшение кистозной полости, вплоть до ее полного исчезновения. Операция менее сложна, нетравматична, легче переносится больным, однако длительно сохраняется послеоперационный дефект, за которым необходим гигиенический уход.
Известен способ лечения одонтогенных кист, заключающийся в изготовлении выкройки в виде слизисто-надкостничного лоскута с вестибулярной стороны альвеолярного отростка, удалении костной части альвеолярного отростка, тела и ветви нижней челюсти на большом протяжении, удалении части оболочки кисты и укладывании на место выкройки с наложением кетгутовых швов. Оболочку кисты удаляют полностью с последующим объединением полостей кисты и полости рта, после чего проводят тампонаду костной полости йодоформной турундой с постоянной ее заменой в течение 6-10 месяцев (Робустова Т.Г. Одонтогенные воспалительные заболевания. М.: ОАО Издательство «Медицина», 2006, с. 664). Однако данное хирургическое вмешательство сопровождается большим объемом повреждения, в частности, удаление костной части с вестибулярной стороны значительно снижает прочность нижней челюсти и может осложняться спонтанным переломом. Кроме того, недостатком являются и длительные сроки заживления раны, которые составляют около 24 месяцев.
Известен также способ цистотомии челюстной кисты, включающий обезболивание, разрез слизистой оболочки, выкраивание и вворачивание слизисто-надкостничного лоскута, обработку раны растворами антисептиков, при этом на стенки костной полости хирургической фрезой наносят 10-12 насечек в пределах компактного вещества с формированием костных каналов глубиной до 2-3 мм и длиной 5-7 мм, рана в течение 10 минут обрабатывается лазером от аппарата «Оптодан» через 0,05% раствор мирамистина, в костные каналы вводят гранулы титана «Natix» размером 0,7-1,0 мм с пористостью 80%, рану изолируют от полости рта пластиной «Тахокомб», обработанной стерильным физиологическим раствором в течение 2 минут (RU 2442544, 20.02.2012). Данное техническое решение принято нами в качестве ближайшего аналога. Указанный способ в основном направлен на обеспечение стимуляции процесса остеогенеза, регенерации костной ткани, предотвращения послеоперационных кровотечений и герметичной изоляции раны от полости рта без использования слизисто-надкостничных лоскутов.
Технический результат заявленного способа заключается в сокращении сроков реабилитации пациентов, уменьшении числа посещений к стоматологу и исключении послеоперационных осложнений.
Технический результат достигается тем, что хирургическое лечение кистозных образований нижней челюсти больших размеров осуществляют путем иссечения передней стенки кистозного образования и отслаивания слизисто-надкостничного лоскута, при этом в кортикальной пластинке, отступив от ее края 2-3 мм, бором просверливают от 4 до 6 отверстий, затем слизисто-надкостничный лоскут вворачивают в костную полость и прошивают насквозь с вестибулярной стороны, осуществляя вкол шовной иглы на расстоянии 6-8 мм от края слизисто-надкостничного лоскута, и вводя иглу в костное отверстие кортикальной пластинки, при этом слизисто-надкостничный лоскут перегибают через край кортикальной пластинки и прошивают через просверленные отверстия, завязывая узловые швы по краю кортикальной пластинки.
Кроме того, способ заключается в том, что после прошивания кортикальная пластинка располагается в центре, а слизисто-надкостничный лоскут покрывает ее с вестибулярной и язычной сторон.
Способ также заключается и в том, что после завязывания узловых швов по краю кортикальной пластинки снимают слепки, для изготовления обтуратора.
Способ осуществляется следующим образом.
Хирургическое лечение одонтогенных кист нижней челюсти больших размеров с помощью заявленной методики проводят в случае, когда вестибулярная кортикальная пластинка достаточной высоты. После проведения анестезии проводят трапецевидный разрез, основанием к переходной складке, отслаивают слизисто-надкостничный лоскут. Трепаном перфорируют кортикальную пластинку, отверстия соединяют по кругу. Затем фрезой костное отверстие расширяют до размеров кисты. Скальпелем иссекают верхнюю и переднюю часть оболочки кисты и отправляют на гистологическое исследование. В кортикальной пластинке, отступив от края 2-3 мм, бором делают 4-6 отверстий, слизисто-надкостничный лоскут вворачивают в костную полость и прошивают насквозь, делая с вестибулярной стороны вкол иглы на расстоянии 6-8 мм от края лоскута. Затем иглу вводят в костное отверстие, слизисто-надкостничный лоскут перегибают через край кортикальной пластинки и прошивают шовной иглой через просверленные отверстия. Узловые швы завязывают по краю кортикальной пластинки. Таким образом, получают сэндвич, в центре которого располагается кортикальная пластика, а с ее вестибулярной и язычной сторон слизисто-надкостничный лоскут. В этой связи получаем край кортикальной пластинки, покрытый эпителизированной слизистой оболочкой. Это позволяет снять слепки, для изготовления обтуратора, непосредственно после завязывания узловых швов по краю кортикальной пластинки, то есть в день операции. Можно также снять слепки и через неделю, после вмешательства, когда отек мягких тканей полностью исчезнет.
Через 10 дней, после снятия швов, обтуратор подгоняется и устанавливается в область дефекта. Независимо от полученного диагноза всем пациентам проводят рентгенологическое обследование (ортопатомограмма и МСКТ) через 3, 6 и 12 месяцев после операции, что позволяет решить вопрос о необходимости проведения последующего хирургического вмешательства.
Использование указанной методики ведения пациента (подшивания эпителизированного лоскута к вестибулярной кортикальной пластинке челюсти в процессе цистотомии) позволяет уменьшить число посещений и сократить сроки реабилитации пациентов с зубосодержащими кистами и кератокистозными опухолями за счет исключения длительного ведения пациентов (частой смены йодоформного тампона).
С использованием данного метода прооперировано 12 пациентов из 44, это объясняется тем, что данный метод использовали при операциях с достаточно сохраненной высотой кортикальной пластинки. Из них 6 пациентов с кератокистозной опухолью и 6 с зубосодержащей кистой. Во всех случаях у пациентов отсутствовали послеоперационные осложнения. Пациенты обращались к стоматологу только для рентгенологического контроля через 3, 6 и 12 месяцев, а сроки реабилитации сократились до 10-14 дней.
Примеры осуществления способа.
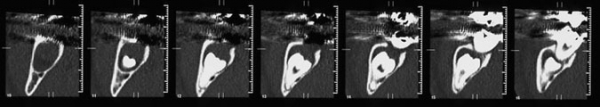
Больная С., 1959 года рождения. Поступила с жалобами на периодические боли, дискомфорт в области нижней челюсти справа. Конфигурация лица не изменена, открывание рта — в полном объеме. Больной была проведена рентгенограмма. На ортопантомограмме определяется разрежение костной ткани нижней челюсти справа в области тела и ветви нижней челюсти с четкими контурами, размером 6.0×4.0 см (см. фиг. 1) и на мультиспиральной компьютерной томографии (см. фиг 2). Диагноз: кератокистозная опухоль тела и ветви нижней челюсти справа.
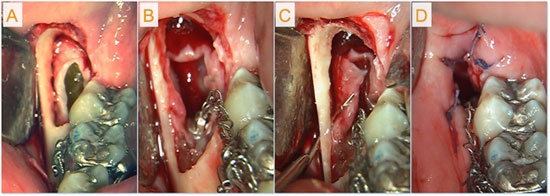
Принято решение о проведении оперативного вмешательства. Больная была прооперирована 20.02.2013. Операция — цистотомия, с использованием метода сэндвичной техники формирования эпителизированного лоскута. Для этого провели иссечение передней стенки кистозного образования и отслаивания слизисто-надкостничного лоскута. Затем в кортикальной пластинке, отступив от ее края 3 мм, бором просверлили 6 отверстий. Затем слизисто-надкостничный лоскут ввернули в костную полость и прошили насквозь с вестибулярной стороны. Вкол шовной иглы провели на расстоянии 6 мм от края слизисто-надкостничного лоскута. При этом иглу ввели в костное отверстие кортикальной пластинки, причем слизисто-надкостничный лоскут перегибали через край кортикальной пластинки и прошивали через шесть просверленных отверстий, завязывая узловые швы по краю кортикальной пластинки. После прошивания кортикальная пластинка располагалась в центре, а слизисто-надкостничный лоскут покрывал ее с вестибулярной и язычной сторон. После завязывания узловых швов по краю кортикальной пластинки сняли слепки, для изготовления обтуратора. Через 10 дней, после снятия швов, обтуратор подгоняли и устанавливали в область дефекта. У больной после оперативного вмешательства срок нетрудоспособности сократился на 14 суток. Отпала также необходимость в перевязках и посещениях стоматолога раз в неделю. Воспалительных осложнений не наблюдалось. Срок полной регенерации костной раны сократился до 10 месяцев.
Ортопантомограмма через год после операции.
На ортопантомограмме определяется полное восстановление костной ткани в области тела и ветви нижней челюсти и контуров нижнечелюстного канала (см. фиг. 3).
Больная П., 1997 года рождения. Поступила с жалобами на ноющие боли, чувство распирания и неловкости в области зуба 4.6., округлое выбухание в области зуба 4.6. нижней челюсти справа. Больной была проведена рентгенограмма. На ортопантомограмме определяется разрежение костной ткани нижней челюсти справа в области зуба 4.6 размером 6.0×4.0 см (см. фиг. 4) и на мультиспиральной компьютерной томографии (см. фиг. 5). Диагноз: Зубосодержащая киста нижней челюсти справа.
Принято решение о проведении оперативного вмешательства. Больная была прооперирована 15.03.2013. Операция — цистотомия, с использованием метода сэндвичной техники формирования эпителизированного лоскута. Для этого провели иссечение передней стенки кистозного образования и отслаивания слизисто-надкостничного лоскута. Затем в кортикальной пластинке, отступив от ее края 2 мм, бором просверлили 4 отверстия. Слизисто-надкостничный лоскут ввернули в костную полость и прошили насквозь с вестибулярной стороны. Вкол шовной иглы провели на расстоянии 8 мм от края слизисто-надкостничного лоскута. При этом иглу ввели в костное отверстие кортикальной пластинки, причем слизисто-надкостничный лоскут перегибали через край кортикальной пластинки и прошивали через шесть просверленных отверстий, завязывая узловые швы по краю кортикальной пластинки. После прошивания кортикальная пластинка располагалась в центре, а слизисто-надкостничный лоскут покрывал ее с вестибулярной и язычной сторон. После завязывания узловых швов по краю кортикальной пластинки сняли слепки, для изготовления обтуратора. Через 10 дней, после снятия швов, обтуратор подгоняли и устанавливали в область дефекта. У больной после оперативного вмешательства срок нетрудоспособности сократился на 18 суток. Не требовались перевязки и посещения стоматолога раз в неделю. Воспалительных осложнений не наблюдалось.
Ортопантомограмма через год после операции.
На рентгенограмме (см. фиг. 6) определяются четкие контуры нижнечелюстного канала. Костный регенерат на 
При классической цистотомии до изготовления обтуратора проходит 4 недели. При этом весь период до полной эпителизации краев раны пациенту необходимо 1 раз в неделю проводить смену йодоформного тампона, а следовательно, пациент в среднем находится на больничном листе от 24 до 28 дней.
Предложенный метод сокращает сроки нетрудоспособности и сроки реабилитации пациентов, уменьшает число посещений к стоматологу и исключает послеоперационные осложнения. Расширенная биопсия по типу цистотомии, заключающаяся в сэндвичной техники формирования эпителизированного лоскута, является как лечебным, так и диагностическим мероприятием. Применение указанной методики обеспечило высокую лечебную эффективность, так как ни одного из 12 пациентов не пришлось госпитализировать для резекции челюсти. Наблюдение за больными в течение 1-5 лет позволило рекомендовать данный вид хирургического вмешательства, как первый этап хирургического лечения пациентов с кистозными образованиями нижней челюсти больших размеров.
Таким образом, заявленный способ обеспечивает эффективность хирургического лечения кистозных образований нижней челюсти больших размеров и может использоваться в практической стоматологии.
источник
Лечение одонтогенной кисты нижней челюсти, ассоциированной с глубоко сидящим третьим моляром, для предупреждения повреждения нерва и лучшего лечения периодонта
- Главная →
- Новости и статьи по стоматологии →
- Хирургия →
- Лечение одонтогенной кисты нижней челюсти, ассоциированной с глубоко сидящим третьим моляром, для предупреждения повреждения нерва и лучшего лечения периодонта
С увеличением размера одонтогенной кисты возникает и риск развития послеоперационных осложнений. Бояться при этом следует, в основном, повреждения нервных пучков во время и после иссечения кисты, а также переломов нижней челюсти, которые могут развиться после удаления большого объёма костной ткани. Также во внимание следует принимать состояние соседних зубов.
В статье представлена междисциплинарная, безопасная и минимально инвазивная схема лечения большой одонтогенной кисты с глубоко сидящим третьим моляром.
Одонтогенная киста это полостное образование, выстланное изнутри эпителиальной тканью, которое развивается совместно с коронкой непрорезавшегося зуба и рентгенографически представляет собой округлую тень с чёткими контурами вокруг коронки зуба.
Одонтогенные кисты могут стать причиной обширного разрежения костной ткани и даже патологических переломов. Чем больше размер кисты, тем выше риск развития осложнений — повреждения нервных пучков во время или после иссечения кисты, а также патологических переломов вследствие образования после операции значительного костного дефекта. Более того, удаление больших кист может привести к серьёзному поражению поверхностей корней смежных зубов, что, в свою очередь, увеличивает риск развития различных заболеваний периодонта.
Ортодонтическая экстракция это комбинированный ортодонтически-хирургический метод лечения, позволяющий уменьшить риск развития неврологических осложнений и облегчить хирургическую экстракцию третьих нижнечелюстных моляров, располагающихся в опасной близости к каналу нижней челюсти, в том числе и ассоциированных с кистозными образованиями.
В данной статье описывается междисциплинарная методика, позволяющая предотвратить поражение периодонта дистальной поверхности соседнего второго моляра.
Описание клинического случая
Практически здоровая 33-летняя женщина поступила в отделение периодонтологии по направлению семейного врача для лечения кисты больших размеров и ассоциированного с ней глубоко сидящего третьего нижнечелюстного моляра справа.
На обзорной рентгенограмме отмечалась большая округлая тень с чёткими контурами вокруг коронки глубоко сидящего третьего нижнечелюстного моляра справа и захватывающая дистальную часть корня соседнего второго моляра (см. рис. 1). Был поставлен предварительный диагноз одонтогенная киста (для постановки окончательного диагноза требуется гистологическое подтверждение). Глубоко сидящий зуб располагался в вертикальной позиции; верхушки его корней находились в непосредственной близости к нижнему краю нижней челюсти, а бугорок коронки зуба лежал латеральнее и находился близко к дистальной части корня соседнего второго моляра. Компьютерная томограмма подтвердила анатомическую близость корней моляров и канала нижней челюсти, а также кисты и нижнечелюстного канала (см. рис. 2).
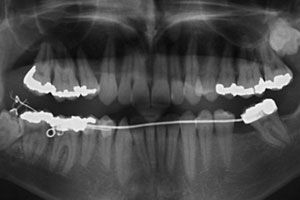
Рис. 1. На обзорной рентгенограмме виден глубоко сидящий третий нижнечелюстной моляр справа и большая округлая тень с чёткими контурами вокруг его коронки, захватывающая также дистальную часть корня соседнего второго моляра.
Рис. 2. На компьютерной томограмме хорошо видна анатомическая близость корней моляров и канала нижней челюсти, а также кисты и нижнечелюстного канала.
Кроме того, появилось подозрение на наличие небольшого количества костной ткани на дистальной поверхности второго нижнечелюстного моляра справа, что заставило задуматься о долгосрочном периодонтальном прогнозе данного зуба.
При зондировании дёсневая полость имела глубину 9 мм с лингвальной стороны и 7 мм с буккальной стороны дистальной поверхности корня второго моляра. Степень потери костной ткани гребня челюстной кости была установлена по данным рентгенограммы. Расстояние между эмалево-цементной границей и нижней частью кости составляло 16 мм.
В связи с большим объёмом локальной костной резорбции, близостью кисты к нижнечелюстному нерву, а также большой глубиной посадки зуба, в качестве методики лечения была выбрана ортодонтическая экстракция с одновременной марсупиализацией кисты.
Перед проведением хирургического лечения для создания устойчивой опорной структуры и профилактики нежелательных смещений других зубов, которые могли возникнуть во время экструзии поражённого моляра, пациентке был поставлен ортодонтический аппарат. Лингвальная ортодонтическая дуга была скреплена с первыми нижнечелюстными молярами, а прямо на буккальную поверхность нижнечелюстных моляров и премоляров справа с помощью пломбировочного материала светового отверждения была наложена пассивная разборная проволочная конструкция из нержавеющей стали.
Затем киста были марсупиализирована под местной анестезией, коронка поражённого зуба была удалена хирургическим путём, и прямо на него была наложена ортодонтическая петля (см. рис. 3). Во время выполнения хирургической манипуляции была выполнена инцизионная биопсия стенки кисты; гистологическое исследование подтвердило предварительный диагноз одонтогенной кисты (см. рис. 4).
Рис. 3. Хирургическое лечение заключалось в следующем: А) выполнение доступа к кисте; В) обнажение коронки третьего моляра и наложение на него ортодонтической петли; С) выполнение кортикальной перфорации для марсупиализации; D) частичное ушивание раны.
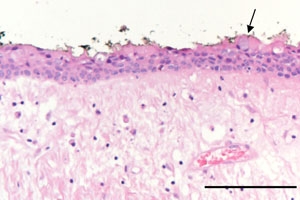
Рис. 4. На микросъёмке гистологического образца виден тонкий некератинизированный слой эпителия, образованный 2—3 слоями кубических эпителиальных клеток и свободно расположенной фиброзной соединительно-тканной оболочкой. Стрелкой показана случайная слизистая клетка. Длина мерной отметки 0,2 мм.
После первой недели лечения был задействован ортодонтический аппарат. Свободная опорная конструкция была прикреплёна к правому нижнечелюстному моляру справа и связана с окклюзионной поверхностью поражённого зуба для стимулирования процесса прорезывания зуба.
После 7 месяцев ортодонтической экструзии рентгенологически отмечалось значительное уменьшение размера кистозной полости и нарастание костной ткани на дистальной поверхности второго моляра (см. рис. 5). Поскольку теперь корни поражённого зуба располагались на некотором расстоянии от канала нижней челюсти, было принято решение разобрать опорную конструкцию и произвести экстракцию третьего моляра после трёхмесячного выжидательного периода. Во время хирургической операции также была полностью удалена киста. Экстракция зуба и последующее лечение прошли без осложнений. Через два года после операции дёсневая полость имела размеры 2 мм с лингвальной и 3 мм с буккальной стороны дистальной поверхности корня второго моляра. По данным рентгенографии отмечалось значительное увеличение костной ткани гребня челюстной кости; дефект ткани составлял 2 мм — в сравнении с начальными данными произошло восстановление 87,5% дефекта (см. рис. 6).
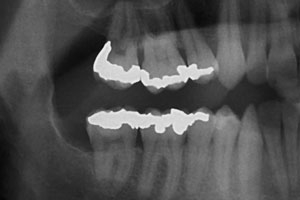
Рис. 5. После 7 месяцев ортодонтической экструзии была выполнена обзорная рентгенограмма, на которой отмечалось уменьшение размеров полости кисты и нарастание костной ткани с дистальной поверхности второго нижнечелюстного моляра справа.
Рис. 6. Обзорная рентгенограмма, сделанная через 2 года после операции. На дистальной поверхности второго моляра остался минимальный дефект костной ткани.
В данном случае преимущества марсупиализации (которая, как известно, способствует некоторому заполнению остаточной полости костной тканью после декомпрессии кисты) объединились с успешными результатами ортодонтического экстракционного лечения, в ходе которого при экструзии зуба возникли силы, растягивающие периодонтальные волокна, что в итоге привело к нарастанию кости по ходу движения подвергшегося экструзии зуба. Поскольку зуб ушёл вглубь по вертикальной оси, а не по горизонтальной, можно было ожидать большего объёма восстановления костной ткани за счёт смещения эмалево-цементной границы.
В ходе лечения регулярно проводилась тщательная гигиеническая обработка полости рта. В ходе хирургического вмешательства было также произведено удаление зубного налёта с дистальной части второго моляра, примыкающего к пострадавшему зубу, чтобы предупредить развитие возможных инфекционных и токсических осложнений в ходе лечения периодонта.
После семи месяцев ортодонтической экструзии и трехмесячного выжидательного периода, необходимого для адекватного заполнения образовавшейся полости костной тканью, наблюдалось значительное уменьшение объёма полости кисты, а также увеличение объёма костной ткани на дистальной поверхности второго моляра. Через два года после операции на осмотре и при рентгенологическом исследовании наблюдался минимальный костный дефект дистальной поверхности второго моляра (см. рис. 6). Таким образом, сочетание марсупиализации и ортодонтической экструзии зуба с последующей его экстракцией позволило снизить риск развития поражения периодонта с дистальной стороны второго моляра, а также увеличить структурную прочность нижнечелюстной кости. Последнее было тем более важно, что пациент был по профессии инструктором по занятию виндсёрфингом и, следовательно, склонным к патологическим переломам.
Поскольку перед экстракцией с помощью ортодонтической тракции расстояние между корнями зуба и нижнечелюстным нервом было увеличено, признаков поражения нерва не наблюдалось. Более того, во время экстракции зуб оказался достаточно подвижен, что позволило уменьшить объём хирургического вмешательства, что, в свою очередь, снизило риск непрямой травмы нерва из-за развития послеоперационного отёка или гематомы и позволило сохранить больший объём костной ткани с дистальной стороны второго моляра.
Ряд авторов предлагает для удаления глубоко сидящих нижнечелюстных третьих моляров, ассоциированных с одонтогенными кистами, использовать экстраоральный оперативный доступ и общую анестезию. Однако, хотя данная методика и облегчает работу хирурга, она увеличивает риск развития послеоперационного ятрогенного перелома нижнечелюстной кости и развития неврологических осложнений в результате серьёзного повреждения в ходе операции нижнего края нижней челюсти.
Марсупиализация проводится под местной анестезией (что исключает все риски, связанные с общим наркозом), а интраоральный доступ исключает возникновение шрамов на лице пациента. Кроме того, заполнение остаточной полости костной тканью, судя по всему, ускоряется, если марсупиализация сочетается с ортодонтической экструзией ассоциированного с кистой зуба.
К сожалению, зубы с заболеваниями периодонта ортодонтической экстракции не подлежат; то же самое касается и случаев анкилоза. Недостатки данной методики заключаются в том, что требуются две хирургические операции (марсупиализация кисты и открытие зуба, а затем — экстракция зуба) и частые визиты к врачу, что делает лечение более дорогим и ресурсозатратным, по сравнению со стандартной энуклеацией кисты и экстракцией зуба. Кроме того, ортодонтический аппарат может причинять пациенту определённые неудобства.
Мы считаем, что ортодонтическая экстракция зуба в сочетании с марсупиализацией кисты это эффективный метод лечения больших одонтогенных кист, ассоциированных с глубоко сидящими третьими нижнечелюстными молярами. Данная методика значительно уменьшает риск развития осложнений после операции и меньше влияет на состояние периодонта прилегающих вторых моляров.
Dr. Montevecchi is an assistant professor in the department of periodontology, School of Dentistry, University of Bologna, Bologna, Italy.
Dr. Checchi is a researcher in the department of medical sciences, Unit of Dental Sciences and Biomaterials, University of Trieste, Trieste, Italy.
Dr. Alessandri Bonetti is an assistant professor in the department of orthodontics, School of Dentistry, University of Bologna, Bologna, Italy.
источник