За состоянием своего организма, как известно, нужно следить смолоду. Особенно это касается девушек и их «женского» здоровья, ведь многим из них захочется рано или поздно испытать радость материнства. К сожалению, в последние годы фиксируется все больше заболеваний, связанных с нарушениями в работе матки, яичников, придатков. Для диагностики таких патологий врачи прибегают к рентгеновской процедуре – гистеросальпингографии (ГСГ).
В нашей статье мы рассмотрим, как делают ГСГ маточных труб, сколько стоит подобная процедура, как подготовиться к обследованию и другие, не менее важные вопросы.
Гистеросальпингография (ГСГ) – метод исследования состояния матки и проверки проходимости маточных труб, позволяющий обнаружить целый ряд заболеваний и проблем в организме:
- непроходимость маточных труб различной этиологии;
- патологии матки – дефекты, деформации, полипы, эндометрит и т.д.;
- спайки;
- кисты;
- опухоли, в том числе злокачественные.
Существует две разновидности ГСГ:
- Ультразвуковая ГСГ (ЭхоГСГ, ЭГСС, гистеросальпингоскопия) проводится с помощью ультразвука, считается более безвредной, но менее информативной.
- Рентгеновская гистеросальпингография по показаниям и проведению схожа с УЗ-диагностикой. Поскольку воздействие рентгеновского излучения на организм несет в себе определенные риски, исследование является более вредным, но при этом значительно более точным.
Основанием для проведения гистеросальпингографии является направление врача, без этого рентгенографическое обследование ни государственные, ни частные диагностические центры не проводят. Наиболее частой причиной назначения ГСГ является диагностика причин бесплодия, когда женщина в течение года (при возрасте до 35 лет) или полугода (старше 35) при регулярных попытках зачать ребенка не может забеременеть.
Помимо этого поводом для проведения гистеросальпингографии может стать подозрение на ряд патологий и аномалий развития матки: нарушение анатомического строения, миомы, полипы, спайки, туберкулез и т.п.
Существует ряд факторов, при наличии которых ГСГ не проводится:
- беременность. Несмотря на то, что вред от процедуры для организма женщины минимален, излучение негативно влияет на плод. Врачи категорически запрещают проводить ГСГ при малейшем подозрении на беременность. За месяц до процедуры рекомендуют ограничивать сексуальные контакты или тщательно предохраняться;
- аллергия на контрастный препарат и латекс (для ГСГ-рентгена). Поскольку во время процедуры используются йодсодержащие вещества, аллергическая реакция на них является серьезным препятствием для анализа;
- маточное кровотечение;
- воспалительные процессы в организме, особенно в области половых органов и органов малого таза, обострение хронических заболеваний;
- уже обнаруженные патологии в матке и яичниках – кисты, опухоли;
- гипертиреоз;
- тромбофлебит;
- инфекции и бактериальные заболевания.
Итак, если направление на исследование получено и выбран тип диагностики, необходимо еще некоторое время для подготовки к процедуре.
Поскольку гистеросальпингография среди противопоказаний имеет воспалительные процессы, а также бактериальные и инфекционные заболевания, перед исследованием пациентке нужно будет сдать анализы для исключения подобных факторов. Нужно отметить, что разные клиники устанавливают различный список требуемых результатов обследования и разные сроки их действия, поэтому точные условия лучше узнавать после выбора медицинского центра.
Самыми распространенными перед проведением ГСГ маточных труб являются следующие анализы:
- анализ крови клинический (результат действует от недели до месяца);
- анализ на ВИЧ, сифилис, гепатиты (актуален от месяца до трех);
- анализ мочи (действует до месяца);
- мазок на флору (чаще всего действителен до 7 дней, в редких случаях – до 14).
Дополнительно может потребоваться УЗИ органов малого таза (результат актуален до месяца), цитологический соскоб шейки матки (действует до трех месяцев), анализ крови на резус и группу (бессрочный).
Помимо предварительной диагностики, чтобы приготовиться к гистеросальпингографии, за неделю до процедуры нужно прекратить использование вагинальных свечей, таблеток, спреев.
За два-три дня до ГСГ рекомендуется изменить рацион питания – исключить продукты, повышающие газообразования: бобовые, капусту, сдобу, хлеб, молочные и газированные напитки.
За пару часов до обследования необходимо провести гигиенические процедуры – тщательно промыть наружные половые органы и сделать депиляцию зоны бикини. Исследование проводят натощак. Кишечник желательно очистить с помощью клизмы.
За тридцать минут до процедуры лучше принять таблетку спазмолитика или обезболивающего, по рекомендации врача. При рентгенографическом методе исследования перед началом диагностики нужно опорожнить мочевой пузырь, при УЗИ – наоборот, предварительно пьют большое количество воды, чтобы он был полон.
Многие задаются вопросом – на какой день цикла лучше проводить ГСГ маточных труб? Врачи говорят, что лучшим временем для проведения процедуры является период между окончанием менструации и овуляцией. Тем, у кого 28-дневный цикл, рекомендуют проходить обследование на 6-12 день, в некоторых клиниках ГСГ проводят в любой день, кроме периода менструаций.
При обращении в клинику для проведения ГСГ, пациентку направляют в кабинет, оборудованный специальным креслом, а также УЗ- или рентген-аппаратом. Обследуемая ложится в кресло, широко разведя ноги, врач вводит гинекологические зеркала во влагалище и очищает его с помощью тампонов. Затем в цервикальный канал вводят канюлю, по которой будет поступать контрастное вещество, и убирают зеркала. После наполнения матки специальной жидкостью через трубку, пациентка ложится горизонтально, а врач с помощью рентгенографического или ультразвукового оборудования следит за прохождением контраста по маточным трубам и фиксирует результаты на снимках, постепенно увеличивая количество вещества до 10-15 мл.
Основным различием ГСГ и ЭхоГСГ в ходе процедуры будет использование разных типов аппаратуры – рентгеновского или ультразвукового соответственно. Кроме того, для обследований используются разные виды контрастирующих веществ – для ГСГ применяются специальные, хорошо видимые на рентгене жидкости (триомбраст, уротраст, верографин и т.п.), для ЭхоГСГ – чаще всего, обычный физраствор, но в некоторых случаях, другие вещества. Также при УЗИ не всегда возможно сделать качественные снимки, что, безусловно, является минусом данного вида диагностики.
Нельзя не сказать о последствиях проведения ГСГ маточных труб. Помимо положительных – диагностики и улучшения проходимости труб, встречаются и редкие случаи осложнений после процедуры, связанные, в первую очередь с низким качеством подготовки или проведения обследования. Так, своевременно не выявленные воспалительные процессы и аллергия на контрастирующие препараты могут вызвать серьезные проблемы в организме. В некоторых случаях вещества могут попадать в капилляры, лимфатические сосуды и венозную сеть матки. При чрезмерном количестве вводимой жидкости может произойти разрыв трубы.
Незначительные болевые ощущения, схожие с периодом начала менструации, а также розоватые выделения в течение нескольких дней после исследования являются нормой при проведении ГСГ любого типа.
Что касается негативного влияния рентгена – вред от него незначителен, и к следующему циклу организм пациентки полностью восстанавливается, однако до этого момента необходимо использовать контрацептивы и избегать беременности.
При получении изображения во время процедуры ГСГ, врач анализирует его на предмет различных патологий. Например, при непроходимости маточных труб контрастное вещество не доходит до брюшной полости, останавливаясь на каком-либо отрезке трубы из-за спаек. Наличие колбообразного расширения трубы может означать наличие гидросальпинкса.
В норме матка имеет форму перевернутого треугольника, который должен полностью окрашиваться контрастом. Сильная деформация и маленькие размеры матки могут говорить о запущенном туберкулезном эндометрите. Миома и полипы проявляются частичным заполнением полости, искривлением контура, расширением матки.
Разумеется, мы перечислили лишь распространенные проявления заболеваний, ставить окончательный диагноз может только лечащий врач.
По окончании обследования специалист клиники выдает результаты ГСГ маточных труб – чаще всего, несколько снимков и заключение, в некоторых медицинских центрах дополнительно предлагают запись данных исследования на диск.
Стоимость ГСГ маточных труб зависит от нескольких факторов:
- регион и город проведения процедуры;
- тип диагностики (рентгенография или ультразвук);
- центр, в котором проводится процедура (государственный или частный, известность клиники, качество оборудования).
Самые высокие расценки ждут граждан в частных столичных клиниках, здесь проверка проходимости маточных труб с помощью рентгена будет стоить в среднем 10 000-12 000 рублей. На ультразвуковом оборудовании аналогичная диагностика обойдется в 6000-7000 тысяч рублей. В государственных поликлиниках подобные исследования на платной основе обойдутся на 20-50% дешевле.
Для жителей регионов обследование будет стоить несколько дешевле – в зависимости от города средние цены на ГСГ маточных труб в частных медицинских центрах варьируются от 2000 до 6000 рублей на рентген-диагностику и от 1000 до 4000 – на ЭхоГСГ.
При выборе медицинского центра для проведения обследования следует помнить, что качество оборудования и точность анализа будут прямо пропорциональны стоимости. Частные клиники чаще всего используют более современную аппаратуру и привлекают более квалифицированных специалистов. Впрочем, разумеется, это относится далеко не ко всем центрам, необходимо учитывать и иные факторы.
Во время проведения процедуры ГСГ у пациентки могут возникнуть непривычные неприятные ощущения: металлический привкус во рту, головокружение, учащенное сердцебиение. Не стоит пугаться и просить врача прервать обследование – все это вызвано введением в организм контрастного вещества.
источник
| Девченки, может кто-нибудь сталкивался с такой ситуацией: Собиралась делать ГСГ, пришла в больницу, врач решил перед процедурой осмотреть, обнаружил кисту, ГСГ делать отказался. Пошла к своему лечащему, сдлали УЗИ, действительно киста (5 см), образовалась на фоне отмены Ярины, фоликул не разорвался. Врач предложила вместо ГСГ какой-то другой метод (что-то с газом), чтобы посмотреть трубы, потом , говорит, сделаем ГСГ. Начались месячные, киста ушла (делала свечи кетонал+Вобэнзим) Я сначала согласилась, потом перезвонила ей и предложила делать все-таки ГСГ сразу. Она опять согласилась. Мозг мой продолжал работать и я сообразила, что киста может опять появиться, может у меня что-то с овуляцией (раньше делала графики, по графикам была, по тестам нет.) Задала ей вопрос, как избежать кисты. Она назначила Регулон (только один цикл, чтобы выключить яичники) В Регулоне в противопоказаниях фиброаденома, которых у меня 2 и, по-моему, увеличение веса и все остальные прелести гормональных препаратов. |
Не знаю теперь пить мне его или нет, понадеяться, что киста не образуется или не надеяться
Или вобще все послать к чертовой матери, перестать морочить голову и пробовать беременеть снова.(Очень долго предохранялись то из-за лейкоцитов, то к ГСГ готовилась)
Посоветуйте, как быть, если вам знакома такая ситуация
Буду очень благодарна за ответ!
| Не вижу смысла без всяких обследований отключать яичники. Я бы сдала гормоны в первой и второй фазе цикла, в этом же цикле провела мониторинг овуляции, можно и тесты на О. параллельно поделать, т.к. возможно Вы просто не могли словить момент выброса ЛГ. Обязательно ФШ/ЛГ на 3 д.ц. . Тогда картина прояснится и уже можно будет думать, что делать дальше. А то, ну будет у Вас на один цикл ре-баунд эффект после отдыха яичников, а потом что. Трубы тоже обязательно проверить, но я не понимаю как влияет киста на проведение ГСГ. (с транслита) |
| До ГСГ я 3 месяца пила Ярину для понижения мужских гормонов. Теперь врач говорит, что после Ярины анализы на гормоны будут неинформативны некоторое время. Киста была большая, поэтому не стали делать ГСГ. |
А нет ли способа, кроме стимуляции, заставить фоликул разорваться7
| ХГЧ уколоть, но стимуляция не для того, чтобы фолликул лопнул, а чтобы полноценные ЯК выросли. Ведь если фолликул не лопается, то в основном, от того, что ЯК не созревает. (с транслита) |
| тоже согласна , что не имеет смысла один цикл пить ОК, лучше сдайте гормоны, скорее всего у вас нет выброса ЛГ или низкий эстрадиол. |
| Мне делали в свое время ГСГ и с кистой..Очень странно, что не стали делать Вам. А какая киста?Где именно?Как врач обосновал то, что нельзя делать ГСГ. |
| киста была 5 см, врач, который делал ГСГ мне ничего объяснять не стала. Сказала не будем с кистой ничего делать. Я думаю, потому что она большеватая. |
А когда я приехала к своему лечащему, она сначала тоже удивилась, почему не стали делать, но потом, что-то пробормотала себе под нос, что вроде ей понятно, почему не сделали.
Предположение, почему образовалась киста, сделала я сама, а врач подтвердила. Она возникла на фоне отмены Ярины. Яичники заработали, фоликул созрел, но почему-то не разорвался (овуляции не было) и перерос в кисту.
Теперь я решила Регулон не пить. Перед ГСГ схожу на УЗИ, проверю кисту. Если не будет, сделаю ГСГ. А если будет, то попрошу моего врача (или уже другого начну искать, потому что моя стала не рыба, ни мясо)заняться вопросом отсутствия овуляции.
источник
ГСГ (гистеросальпингография) маточных труб – один из видов гинекологического диагностического исследования. Методика дает врачу достоверные данные о состоянии репродуктивных органов.
По способу проведения исследование делится на рентгеновское и ультразвуковое. Современная ультразвуковая ГСГ считается более эффективной и безопасной для женского здоровья процедурой, чем стандартный рентгенологический тип исследования.
Процедура представляет собой рентген матки и маточных труб. Цель исследования — определение их проходимости и диагностика физиологического состояния матки у женщин. В большинстве случаев процедуру назначают при установленном диагнозе бесплодия и привычном невынашивании.
Современное медицинское оборудование позволяет провести исследование без использования рентгеновского облучения. Ультразвуковая гидросонография проводится с помощью стерильного физраствора, который вводится в полость матки с применением мягкого катетера для гистеросальпингографии.
Физиологический раствор попадает в полость матки и заполняет фаллопиевы трубы. Врач оценивает этот процесс и контролирует его с помощью трансвагинального УЗИ-датчика. Ультразвук помогает определить, свободно ли жидкость растекается в трубах. При наличии препятствий и нарушенной проходимости жидкость будет распространяться неправильно.
- безболезненность и физиологичность;
- отсутствие вредного воздействия рентгеновского облучения на фолликулы яичников;
- длится около получаса, что позволяет наилучшим образом оценить, в каком состоянии находятся фаллопиевы трубы;
- не вызывает индивидуальных реакций и аллергии.
Показаниями к процедуре являются следующие патологии:
- подозрение на бесплодие;
- миоматозные узлы различной локализации;
- эндометриоз и гиперплазия эндометрия;
- физиологические пороки развития влагалища, шейки матки, самой матки и придатков;
- истмикоцервикальная недостаточность.
- наличие острого инфекционного процесса;
- сердечная недостаточность;
- тромбофлебит;
- почечная и печеночная недостаточность;
- гипертиреоз, нарушенная функция щитовидной железы;
- воспалительный процесс в матке и придатках;
- острое воспаление влагалища и вульвы (кольпит, вульвовагинит);
- неблагоприятный анализ крови (повышенный лейкоцитоз, повышенная скорость оседания эритроцитов);
- неблагоприятный анализ мочи;
- индивидуальная непереносимость йода;
- обильные маточные кровотечения.
Абсолютным противопоказанием является период беременности и лактации.
Точный промежуток времени для проведения процедуры зависит от цели исследования. Для подтверждения диагноза эндометриоза процедуру назначают на 7-8 день цикла. Для определения степени проходимости фаллопиевых труб обследование назначают на вторую фазу цикла. В любую фазу цикла можно проводить ГСГ с целью выявить наличие миомы матки.
Наиболее оптимальное время для проведения исследования – первые две недели после менструации. В этот период эндометрий еще достаточно тонок, чтобы обеспечить свободный доступ в устья маточных труб.
Метод ГСГ является безопасным и малотравматичным, но относится к инвазивным процедурам, поэтому требует особой подготовки. Подготовка к гистеросальпингографии включает в себя следующие этапы:
- необходимо пройти общий гинекологический осмотр и сдать анализы для гистеросальпингографии: бактериологический мазок со слизистой влагалища необходим, чтобы удостовериться в отсутствии половых инфекций;
- для диагностики прочих инфекционных заболеваний необходимо сдать анализы крови;
- в течение недели перед обследованием нельзя пользоваться вагинальными суппозиториями и свечами, спреями, растворами для спринцевания и средствами интимной гигиены;
- в течение двух дней перед исследованием следует воздерживаться от сексуальных контактов;
- иногда врач назначает аллергопробы на контрастное вещество, используемое при рентгенологической форме исследования;
- если процедура проводится во вторую фазу цикла, проводится тест на беременность.
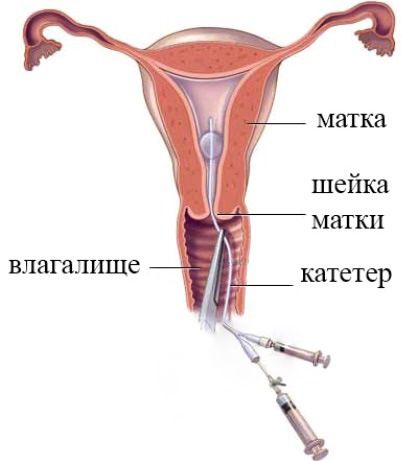
Процедура занимает не слишком много времени. После осмотра в шейку матки вводится специальная трубка (мягкий катетер). Через эту трубку врач с помощью шприца вводит контрастное вещество для рентгенологического исследования в полость матки. Через некоторое время, когда контрастная жидкость проникает в трубы, врач делает рентгеновские снимки, показывающие состояние фаллопиевых труб.
Жидкость для исследования абсолютно безопасна для здоровья. Она без следа выводится из организма пациентки, всасываясь в кровь, не требуя никаких дополнительных процедур для очистки матки.
Больно ли делать процедуру ГСГ маточных труб?
Многих женщин интересует, болезненным ли будет исследование. Процедура считается безболезненным малоинвазивным методом диагностики, поэтому перед процедурой не требуется наркоз или местная анестезия. В некоторых случаях применяется местное обезболивание с помощью лидокаина, если у пациентки нет индивидуальной непереносимости анестезирующего средства.
Во время процедуры могут наблюдаться неприятные ощущения, напоминающие менструальные боли внизу живота. Через час после окончания обследования они пропадают.
На рентгеновских снимках видно, как контрастное вещество проходит сквозь маточные трубы. Если жидкость заполнила трубы и попала в брюшную полость, врач удостоверяется в проходимости маточных труб. В том случае, если жидкость не полностью проникла в трубы и остановилась на определенном уровне, специалист подтверждает наличие непроходимости и назначает дальнейшее лечение.
Если исследование было проведено правильно, оно является достаточно информативным и позволяет не только подтвердить или опровергнуть наличие непроходимости, но и выявить различные внутриматочные патологии.
Большинство специалистов рекомендует для наиболее достоверных результатов диагностики проводить также гистероскопию полости матки, если имеется подозрение на патологические процессы.
Осложнения и последствия после процедуры встречаются редко. Один из видов возможных осложнений – индивидуальная аллергическая реакция на контрастную жидкость, с помощью которой проводится процедура. При нарушении технологии обследования может начаться воспаление придатков.
Что касается рентгеновского облучения, то его дозы при обследовании настолько малы, что они не причиняют никакого вреда женскому здоровью.
Некоторые специалисты отмечают, что беременность после ГСГ маточных труб наступает легче, а процедура увеличивает женскую фертильность, способствуя быстрому зачатию ребенка.
В течение пары дней после процедуры у пациентки могут наблюдаться незначительные кровотечения из влагалища. Выделения связаны с травмой шейки матки и чаще всего наблюдаются у женщин, страдающих эрозией шейки матки.
Незначительные боли внизу живота проходят достаточно быстро, не требуя дополнительного обезболивания.
Два-три дня после обследования рекомендуется воздерживаться от посещения ванн, бань, саун, а также от половых контактов.
О том, сколько стоит ГСГ маточных труб, лучше всего узнавать непосредственно в медицинском учреждении, где делают гистеросальпингографию. В среднем стоимость процедуры варьирует в пределах 4000-8000 рублей (150-250 дол.), в зависимости от клиники.
Сегодня рентгенологическая ГСГ маточных труб считается устаревшей методикой, которую все чаще заменяют высокотехнологичной ультразвуковой и компьютерной. В сочетании с прочими диагностическими методами процедура позволяет быстро и эффективно ставить диагноз и определять физиологическое состояние репродуктивных органов женщины.
источник
Симптомы заболеваний яичников: нарушения менструального цикла, резкие боли внизу живота, нехарактерные выделения из половых путей, маточное кровотечение. В начальной стадии заболевание часто протекает бессимптомно, со временем может приводить к дисфункции яичников. На вопросы о лечении заболеваний яичников отвечают врачи медицинских клиник «Арт-Мед».
Синдром поликистозных яичников – хроническое заболевание. Лечение его зависит от «нужд» пациентки. Если женщина хочет забеременеть, то назначается стимуляция овуляции, если в настоящее время беременность не нужна, то проводится профилактика осложнений этого заболевания. Для этой цели используются гормональные контрацептивы или гестагены (Дюфастон, Утрожестан, Норколут) по вторую фазу цикла.
Рекомендованные Вам препараты не влияют на обмен веществ, поэтому если Вы не будете кушать больше, чем обычно, прибавка в весе Вам не грозит.
Если киста небольших размеров, а половой акт не вызывает болевых ощущений, то можно.
Продолжайте принимать таблетки по предложенной Вам схеме. Пропущенные таблетки принимать не нужно.
В первую очередь Вам нужно исключить воспаление внутренних половых органов, для этого необходим гинекологический осмотр.
Синдром поликистозных яичников – достаточно серьёзное заболевание. Схема лечения зависит от наличия осложнений и желания женщины иметь ребёнка. Таким образом, лечение подбирается индивидуально. Чаще всего назначаются лекарственные препараты, в том числе для стимуляции овуляции. При отсутствии эффекта может быть предложено оперативное лечение. Но окончательно избавиться от этого заболевания невозможно.
Менструация обычно приходит через 2-7 дней после окончания приема Дюфастона.
У Вас пока был первый цикл стимуляции овуляции. Отсутствие эффекта в первом цикле – не повод опускать руки. При синдроме поликистозных яичников при грамотном лечении наступление беременности возможно.
Это зависит от гистологического строения кисты.
Поскольку операция плановая, Вы вольны выбирать лечебное учреждение с наличием соответствующей аппаратуры. Если после менструации киста не «уйдет», ее нужно обязательно удалять. Риск подобных операций небольшой. А о возможном рецидиве кисты можно будет судить после получения результатов гистологического ее исследования.
Синдром поликистозных яичников – очень серьезное заболевание, которое необходимо лечить вне зависимости от того, когда женщина планирует забеременеть. Без лечения возможно развитие осложнений. Лечение подбирается индивидуально в зависимости от каждой конкретной ситуации. Заболевание характеризуется отсутствием овуляции, но иногда (крайне редко) беременность наступает.
Почему Вы решили, что у Вас поликистозные яичники? Это еще нужно доказать, например, с помощью гормонального исследования. Такую услугу Вы можете получить в ЛДЦ «АРТ-МЕД». А такая картина, как у Вас, может быть в норме в первые дни менструального цикла. Если же УЗИ проведено после 10 дня менструального цикла, то это уже может настораживать.
Доктор хочет, чтобы Вы проверили проходимость маточных труб, причем для диагностики сактосальпингса лучше делать рентгеновскую гистеросальпингографию. А проверка антигенов главного комплекса гистосовместимости (HLA) покажет, может ли у Вас от мужа наступить беременность, или Ваша иммунная система будет отторгать такого эмбриона.
Это даже не заболевание, а временное состояние яичника. После того, как киста рассосется (если это, действительно, киста), можете планировать наступление беременности.
Если в правом яичнике «сидел» доминантный фолликул, то размеры яичника нормальные, в противном случае – он несколько увеличен. С чем это связано, можно будет сказать только после получения результатов обследования. А помимо УЗИ Вы что – нибудь делали? На осмотр к гинекологу сходили? Без этого уточнить диагноз невозможно. Что касается операции, то после удаления одного яичника второй начинает работать за двоих, и делает это до тех пор, пока не израсходует свой запас фолликулов.
Скорее всего, соотношение ЛГ/ФСГ обратное, т.е. 10,4/3,8. Тогда сомнений в наличии поликистозных яичников нет.
Судя по тому, что базальная температура повышается хотя бы в конце менструального цикла, овуляция у Вас есть, но вторая фаза цикла неполноценная. С этим вполне можно бороться, главное – уточнить причину. А для этого нужно обследование.
Существуют разные схемы лечения синдрома поликистозных яичников. Если Вас не устраивает предложенная Вам схема – обсудите это со своим лечащим врачом. К сожалению, без осмотра и анализа результатов обследования решить вопрос об отмене Прегнила невозможно.
Важно знать, какая у Вас киста. Некоторые из них сами рассасываются, некоторые уходят под действием лекарственных препаратов. Но существуют кисты, которые нужно удалять хирургическим путем.
Очевидно, речь идет о кисте влагалища? С поликистозными яичниками ничего общего у этого состояния нет. Насколько опасно наличие кисты зависит от того, какая это киста и какого размера.
Это может оказаться всем, чем угодно: дисфункциональным маточным кровотечением, гиперплазией и полипом эндометрия, миомой матки, эндометриозом, беременностью, воспалением внутренних половых органов, раком шейки и тела матки и т.д. Для уточнения диагноза необходимо обследование.
Вам нужно сделать УЗИ органов малого таза, чтобы уточнить состояние эндометрия и яичников. После этого решать, нужно ли лечение и какое.
Мультифолликулярные яичники – это не самостоятельное заболевание, а проявление различных заболеваний – воспаления придатков матки, гормональных нарушений и т.д. Вам необходимо выяснить причину этого состояния. А гидатиды – это последствия перенесенного воспаления маточных труб. На трубах образуются маленькие кисты, которые не требуют лечения.
Без полного соответствующего обследования по поводу дисфункции яичников назначить лечение, к сожалению, невозможно.
Пока Вы не допьете Дюфастон, менструация не придет. Доктор должен был Вам объяснить, что менструация начнется через 2-4 дня после окончания приема этого препарата. А боль, скорее всего, связана с наличием кисты яичника.
Несмотря на то, что спираль у Вас стоит нормально, Вам нужно ее удалить, а затем решать вопрос о том, потребуется ли лечение. Однозначно сказать, что за образование у Вас в яичнике, могут только гистологи после удаления этой кисты. При УЗИ можно заподозрить тот или иной вид кисты, но для этого УЗ-картинку нужно видеть своими глазами на экране. Если это эндометриоидная киста, то гормональное лечение не поможет, необходимо оперативное лечение.
Подобное кровотечение может оказаться проявлением гиперплазии эндометрия, дисфункции яичников (дисфункциональное маточное кровотечение), овуляторного синдрома, заболеваний шейки матки и т.д. Вам необходим осмотр гинекологом и УЗИ малого таза.
Овуляция в норме происходит примерно за 14 дней до очередной менструации. При 36-дневном цикле овуляция должна быть на 22 день. Величина доминантного фолликула 12 мм на 17 д. ц. является нормальной, и овуляция может произойти.
Наличие эрозии шейки матки не является противопоказанием к занятиям сексом, равно как и наличие кисты яичника. Однако если размеры последней превышают 5 см в диаметре, половую жизнь лучше ограничить, поскольку возможен разрыв кисты.
В случае болей и повышения температуры обязательно необходим осмотр гинеколога. Это экстренная ситуация. В послеоперационном периоде могут быть различные осложнения, которые доктор может оценить только после осмотра пациентки. Нельзя затягивать обращение к доктору!
источник
Мне 35 лет. Рост 165 см, вес 58,5 кг. Не рожала, абортов, выкидышей, операций никаких не было. Не курю, не пью. Цикл примерно 38-40 дней. День в день не начинается, смещается на 2-3 дня. Месячные идут 6-7 дней (начались в 14 лет). Ничего не беспокоило (болей, дискомфорта, выделений, запаха, ничего этого не было). Чувствовала себя шикарно. Несколько лет назад лечилась от хламидиоза и трихоманиаза. Врач, по результатам анализов диагностировал выздоровление. Есть эрозия шейки матки. С 1 по 7 июня были последние нормальные месячные, 15 июня был секс, в конце месяца с 30 июня по 2 июля был мощный стресс (вообще у меня весь этот год одна сплошная нервотрепка). После стресса, с 9 июля по 27 августа были скудные выделения (красная кровь, за весь день маленькая лужица на ежедневке). С 28 августа по 9 сентября пошли обильно (такого еще никогда не было), я испугалась и 2 сентября пошла в клинику на прием к гинекологу (благо что находится в двух метрах от дома). Была направлена на УЗИ и мазок, которое показало замершую внематочную беременность. Больше ничего не назначали кроме выскабливания (по поводу беременности) и это несмотря на то, я показала гинекологу анализ на ХГЧ который я сдавала в ИНВИТРО 14 июля после начала этих непонятных скудных выделений (ХГЧ 1,2 меньше 5,0 — что значит не беременна). Гинеколог сказала что анализы в ИНВИТРО ей ни к чему и все нужно сдавать в их клинике и что я могу быть беременна. Больше я в эту клинику не ходила. 9 сентября кровь выделялась в последний раз и резко прекратилась. Обратилась к терапевту и была направлена к эндокринологу. Эндокринолог сказал что надо сдать: ТТГ, АТ к ТГ, АТ к ТПО, анализ крови общий и на глюкозу, сделать узи щитовидки. Узи щитовидной железы делал сам врач-эндокринолог и оно ничего не выявило: “вариант нормы”, анализ крови и глюкоза: в норме, АТ к ТГ 1,6 (при норме меньше 18,0), АТ к ТПО 0,9 (при норме меньше 5,6), а вот ТТГ у меня 6,1 (сдавала в ИНВИТРО) при норме 0,4-4, 0. Эндокринолог посоветовал несколько раз в течение года сдать ТТГ и если он по-прежнему будет высокий, то сдать Т4-свободный и приходить на консультацию, а пока это последствия стресса, нервов и жары. Эндокринолог был единственный врач, который не хотел у меня ничего вырезать и отнесся по-человечески. 13 сентября из меня вышла капелька слизи с тоненькой кровяной прожилкой (у меня так обычно проходит овуляция). 16 сентября была на приеме у другого гинеколога. Весь прием занял 12 минут. При осмотре врач подтвердил, что эрозию он видит и она не атипичная. Это был обычный осмотр, не кольпоскопия. Затем послал на УЗИ: обычное и трансвагинальным датчиком и мазок. За все это содрали дикие деньги.
Результаты УЗИ от 2 сентября 2010 года:
Размер матки в сагиттальной и горизонтальной плоскостях: 54 х 45 х 51 мм
Форма матки: правильная
Контуры: чёткие
Положение матки: anteflexio
Полость матки и эндометрий: расширена до 17 мм, заполнена гетерогенным содержимым
Структура миометрия: однородный
Размеры левого яичника: 26 х17 мм, локализация: б/о
Структура левого яичника: б/о
Размер правого яичника: 29 х 19 мм, локализация тихо?или тесно? (не разборчиво) по ребру матки
Структура правого яичника: б/о
Дополнительные образования: жидкости в заднем своде не обнаружено.
Заключение: Маточная беременность малого срока (неразвивающаяся). Гематометра. Гиперпластический процесс эндометрия.
Результаты УЗИ от 16 сентября 2010 года:
Матка расположена: в anteflexio
Тело матки размерами: 65 мм, передне-задний 44 мм, ширина 54 мм.
Контуры тела матки: ровные
Форма: грушевидная
Миометрий: умеренно неоднородный
Сосудистый рисунок миометрия: сохранен
Полость матки: щелевидная, не деформирована
Толщина эндометрия: 20 мм
Структура эндометрия: диффузно неоднородная с множественными анэхогенными аваскулярными включениями до 2 мм
Васкуляризация: достоверно не регистрируется
Шейка матки: 31х28 мм, форма обычная
Строение: единичные анэхогенные структуры до 3 мм, аваскулярные при ЦДК
Цервикальный канал: не расширен
Левый яичник: определяется, размерами 34 х 23 х 24 мм, V=9,82 мл
Форма: обычная, контуры ровные.
Строение фолликулярного аппарата: по периферии множественные фолликулы до 7 мм
Васкуляризация ячника: без особенностей
Наличие дополнительных образований и их характеристика с учетом ЦДК: не выявлены
Правый яичник: определяется, размерами 50 х 33 х 39 мм, V=33,66 мл
Форма: обычная, контуры ровные
Строение фолликулярного аппарата: по периферии фолликулы до 7 мм
Васкуляризация яичника: без особенностей
Наличие дополнительных образований и их характеристики с учетом ЦДК: в ткани яичника анэхогенное аваскулярное образование 33х29 мм
Маточные трубы: не лоцируются
Состояние венозного сплетения: без особенностей
Свободная жидкость в позадиматочном пространстве: определяется в небольшом количестве до 3 мл
Заключение: Эхографические признаки умеренных диффузных изменений миометрия, кист эндоцервикса, патологии эндометрия, кисты правого яичника.
Мазок от 2 сентября 2010 года (во время кровяных выделений):
Лейкоциты: вагина—1-2; шейка—2-8; уретра—п.зр.
Эритроциты: на всё поле зрения
Трихомонады: нет
Грибки: тип Candida—нет, тип Leptotrix—нет
Группа аэробных микробов: бациллы и кокки—единицы; смешанная (бациллы+кокки)—нет, диплококки—нет
Группа анаэробных микробов: тип Gardnerelllae vaginalis—нет, тип Mobikincus—нет
Тип Смешанный: Gardnerelllae vaginalis + Mobikincus—нет
Гонококки Нейсера: нет
Мазок от 16 сентября 2010 года мне не отдали
Посмотрев на УЗИ сказал что надо срочно делать лапаратоскопию и удалять кисту, т.к. если она лопнет, то я могу умереть; а также надо делать гистероскопию и лазером прижигать эрозию. После этого мне ничего не назначил сдавать и сказал что повторное Узи ему не нужно, а я должна записаться к нему на все эти операции и тогда он все сам будет думать. Категорически запретил заниматься сексом, поднимать тяжести и тужиться при дефикации. При этом все время приема он рассказывал мне как доходчиво он все разъясняет своим пациентам, вот только я никак не могу понять, почему мне это все нельзя делать (особенно сексом заниматься). Когда я попросила его разъяснить чем все это у меня вызвано и не надо ли для начала узнать о факторах вызвавших эрозию, кисту и гиперплазию, он сказал что все это у меня врожденное и нет никакого смысла докапываться что и почему и что после всех операций мне будет назначена пожизненная гормональная терапия, что я смогу даже родить и все у меня будет прекрасно. Мой муж и я пребываем в глубоком шоке и не знаем что делать. Помогите нам. Это одна из лучших клиник в нашем городе и этого врача нам рекомендовали как грамотного специалиста, кандидата наук и т.д. Прийдя домой, в тот же день после трансвагинального УЗИ у меня начались незначительные кровянистые выделения. Что это может быть и что делать дальше. Подскажите, по каким признакам можно определить грамотного гинеколога. Надеюсь на вашу помощь и опыт. Татьяна
источник
Гистеросальпингография – это безопасный для здоровья женщины неинвазивный метод исследования фаллопиевых труб и матки, который позволяет получить точную картину состояния внутренних органов. Результаты исследования помогают диагностировать патологии и назначить эффективное лечение.
Если вы долгое время не можете забеременеть, у вас есть проблемы с менструальным циклом или уже были выкидыши, то без точной диагностики врач может только подозревать о причинах. Увидеть точную клиническую картину и поставить диагноз в большинстве случаев можно после ультразвуковой гистеросальпингографии. Метод позволяет оценить проходимость труб, диагностировать кисту или поликистоз, миому, туберкулез женских половых органов, опухолевые новообразования и другие патологии.
Время диагностического исследования выбирается индивидуально, в зависимости от предварительного диагноза.
- Исследование доброкачественных миоматозных узлов можно проводить в любой день цикла.
- Проходимость фаллопиевых труб можно оценить во второй половине менструального цикла.
- Диагностику эндометриоза назначают на 7-8 день.
О том, когда делать гистеросальпингографию, вам расскажет врач. Если вы пытаетесь забеременеть, то процедуру делают через неделю после месячных, во многих случаях время не имеет значения.
Большинство женщин, которым назначена гистеросальпингография, интересует, больно ли это. Нет, процедура безболезненна. Может появиться легкое ощущение дискомфорта, такое же, как при проведении внутриматочного УЗИ. Если появляются кратковременные боли внизу живота, то они быстро проходят.
Противопоказанием к проведению процедуры являются любые острые воспалительные процессы. Чтобы исключить их, необходимо за неделю сдать анализы и мазки на флору.
- За несколько дней до гистеросальпингографии нужно отказаться от половых сношений, использования противозачаточных свечей, любых вагинальных мазей и кремов, спринцеваний.
- Вечером накануне процедуры или утром нужно сделать очистительную клизму или выпить слабительное. Утром лучше не завтракать. Перед посещением кабинета нужно опорожнить мочевой пузырь.
- При себе нужно иметь гигиенические прокладки, предназначенные для обильных выделений. После процедуры они необходимы для впитывания вытекающего из влагалища раствора.
Ультразвуковая гистеросальпингография проводится на специальном гинекологическом кресле. Пациентка раздевается ниже пояса, полулежа располагается в кресле, ставит ноги на подставки. Врач обрабатывает внешние половые органы дезинфицирующим раствором, производит внешний осмотр, обрабатывает шейку матки и вводит в нее катетер для гистеросальпингографии. При специфических показаниях может использоваться легкая местная анестезия.
После через катер в брюшную полость вводится контрастный раствор (триомбраст, кардиотраст, уротраст и тд). Введение раствора обычно проходит безболезненно, может вызвать необычное ощущение в нижней части живота или кратковременные легкие болезненные ощущения, которые быстро проходят. Раствор вводят порционно. После первой дозы делают первый снимок рельефа матки, потом вводят еще несколько миллилитров, чтобы матка наполнилась и жидкость проникла в полость труб. Всего за одну процедуру используется до 20 миллилитров раствора. Вся процедура занимает не более 40 минут.
По снимкам сразу видно, проходимы ли трубы, есть ли явные патологии. Более точный анализ проведет специалист и определит, есть ли какие-то отклонения.
Узи гистеросальпингография безвредна, так как при проведении процедуры не используется рентгеновский аппарат и женщина не получает дозы облучения.
Процедура производится амбулаторно, она нетравматична и для большинства женщин не имеет никаких существенных последствий за исключением вытекающей из влагалища какое-то время жидкости (выше мы уже упомянули, что при себе нужно иметь прокладки).
Если у вас повышена болевая чувствительность, есть какие-то специфические проблемы, например, вы испытываете панический неконтролируемый страх в кабинете врача, то нужно предварительно принять успокоительное и попросить, чтобы кто-то из родственников помог вам добраться домой.
Если вы хорошо себя чувствуете, нет никакого чувства дискомфорта или кровотечения, то достаточно воздержаться от половых сношений в течение 3-х дней. В некоторых случаях врач может увеличить этот срок до 10 и более дней.
Беременность до наступления следующих месячных нежелательна, поэтому рекомендуется предохраняться надежными противозачаточными средствами.
источник
Добрый день!
У меня киста правого яичника 12мм, киста уже 2 года, за это время не увеличивалась и не уменьшалась. Врач давно советует удалить ее. Я долго не решалась, но в последнее время постоянно возникают боли справа внизу (могу предположить, что это именно киста). в ближайшем будущем также планировала забеременеть.
Что Вы посоветуете?
Добрый день!
Мне 32 года, первая беременность очень долго ждали. была операция по удалении кист эндометроидных на двух яичниках. спустя год я забеременела уже 5 месяцев все это время у меня была киста небольшая . сейчас она увеличилась в размерах! Гинеколог посоветовала сделать лапароскопию и удалить эту кисту.. но я очень переживаю за ребенка. скажите пожалуйста вы делаете операции беременным . очень хочу ребенка ! Спасибо помогите если сможете!
Я не вижу смысла в операции на фоне беременности. Для этого нужны какие то дополнительные показания помимо самой кисты. Например её рост, большие размеры, болевой синдром, подозрительный характер по данным УЗИ. Обычно операции на придатках на фоне беременности выполняются до 16й недели.
Филипп Александрович, добрый день.
Я уже оперировалась у Вас в 2010 году, удалили кисту правого яичника (с частичной резекцией), два миоматозных узла, обширный эндометриоидный инфильтрат.
Родила в 2011 году.
В последнее время появилась боль в правой подвздошной области (тупая, ноющая). Есть мрт малого таза, с результатом: правый яичник отчетливо не дифференцируется, кпереди от правого ребра матки отмечаются петли тонкой кишки с неравномерно расширенным просветом, незначительное количество гиперинтенсивной в Т1 жидкости (скопление 21х37), возможно лизированная кровь (под вопросом рецидив эндометриоидной кисты). Плюс миоматозный узел 4х5мм по передней стенке.
Вопрос: надо сейчас удалять правый яичник вместе с кистой?
Спасибо
Нужно найти время для консультации.
Здравствуйте! Мне сделали ГСГ (рентген), заключение: левая труба заканчивается сактосальпинксом. Может ли этот диагноз быть ошибочным? Кстати, правой нет после внематочной (стояла спираль), во время операции с левой трубой было всё отлично. Заранее большое спасибо!
Диагноз может быть и ошибочным.
Спасибо за ответ. скажите пожалуйста, можно ли на узи спутать кисту с гидросальпингсом? есть ли у меня шанс забеременеть без операции? может ли левосторонний гидросальпинкс перейти в двусторонний? я очень переживаю. Муж не согласится на эко никогда. да и попытки забеременеть у меня были не очень активные. прошу Вас не оставить мои вопросы без внимания(:»(
Кисту с гидросальпинксом перепутать возможно, но маловероятно. В любом случае, если вы наблюдаетесь по поводу жидкостного образования в области придатков матки более двух месяцев нужно планировать лапароскопию, которая как раз и покажет что это. Ненаступление беременности в расчет уже не аринимается.
нужно ли делать лапораскапию, если УЗИ указывает то на пристеночную кисту, то на фоликулярную кисту
Что такое пристеночная киста? При фолликулярной кисте лапароскопия точно не нужна.
Здравствуйте, Филипп Алексанрович. скажите пожалуйста, при диагнозе левосторонний гидросальпинкс ,хронический сальпингоофорит, обязательно ли проведение лапораскопии? я около года не могу забеременеть. прошла все возможные обследования, анализы, в итоге при узи поставили диагноз который я написала.
Действительно лапароскопия показана, нужно удалять гидросальпинкс, уточнять состояние оставшейся трубы, возможно планировать ЭКО.
Здравствуйте, Филипп Александрович! Скажите, пожалуйста, при проведении лапороскопии по удалению кисты яичника обязательна ли установка мочевого катетера?
Мне 22 года, придя на обследование к геникологу, нарушений и воспалений выевленно не было, но зачем то и без анализов крови мне прописали гормональные таблетки от которых мне стало плохо, я перестала их пить и через 2 недели у меня сильно схвотил низ живота. после чего я обратилась повторно к врачу, на узи мне поставили диагноз киста правого яичника, положили в больницу и прокалоли антибиотиками, после этого прошло 1,5 месяца и у меня уже третий раз идут месячные и последние уже 10 день.что это может быть. Обращаться к нашим местным врачам мне уже становится страшно)))).
Здравствуйте. У меня такой вопрос . Сегодня схватило в низу живота. Поехала сделала узи,сказали что лопнула киста , 3-5мм свободной житкости в малом тазу. Назначили свечи делать дома 4 дня. Я хотелабы знать на сколько это серьезно и не требуется ли госпетализация в этом случае! Заранее спасибо за ответ.
Здравствуйте ! У меня Спкя по вопросом , 2 года не могу забеременеть , сейчас по Узи ставят эндометриоидную кисту 20мм. Скажите пожалуйста можно ли в моем случае провести Минилапароскопию (для меня очень важны минимальные шрамы ) и в чем ее принципиальное отличие кроме размера инструментов ? Спасибо за ответ ,рассматриваю вариант приезда в Москву к Вам для проведения операции .
Минилапароскопия при эндометриозе не очень эффективна, так как для выделения капсулы эндометриоидной кисты потребуются усилия, которые не создать 3мм инструментами. Но главное не в этом, а в том, что для извлечения из брюшной полости удаленной капсулы все равно придется как то расширяться, то есть ставить хотя бы олин 5 мм трокар. Также встает вопрос что делать с очагами эндометриоза за пределами яичника, если они будут обнаружены. Их иссечение тоже эффективнее будет 5 мм инструментами.
Здравствуйте!Мне 27 лет,и мне удалили кисту на левом яичнике,мой врач прописал мне гормональные от 3-6 месяцев.Так вот обязательно ли пить гормоны,либо же можно по пробывать забеременить сразу?
Можно пробовать беременеть сразу после операции, если вы заинтересованы.
Добрый день. Результат узи показал: в центральной области левого яичника гиперэхогенное образование с тонкими стенками.20мм. Что это может быть? Куда дальше обращаться?
Добрый день.Скажите пожалуйста через сколько дней после удаления кисты яичника можно ехать в дальнюю дорогу?
Здраствуйте!Мне39лет Я дела первый раз узи 12.01.2015 мне сказали что маленькая с размером вишни в правой яичьнеке! Были здержки месячьные сНоября 2014по Январь Выписали ликарства Дюфастон,иБелара!Чтобы прешли месячьные!Сказали тагда уменьшится киста!Сказали снова делать узи через пол года!Я прешла 28 мая делать узи ! обследовали и сказли Правый яичьник Обьем 30,5.Размер58.36.27.Строение оброз рр 32.28мм.оброз рр 34.22мм.струк ячеист,рядом округ Оброз рр 20.15мм .Левый яичникОбьем 2,1 Размеры 24.14.12ммСтроение гипох ! Скажите правая яичник киста большая ? апсно ли?что нужно делать?
ПОМОГИТЕ ПОНЯТЬ РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ! ВОТ ДИАГНОЗ:
1)В соскобе из цервикального канала слизь, кровь, фрагменты небольшого железисто-фиброзного полипа цервикального канала.
2)В соскобе со стенок матки эндометрий гипоплазией желез, выраженной децидуоподобной трансформацией стромы,очагами лимфолейкоцитарной инфильтрации, кровоизлияниями и некрозами.
ЧТО ЭТО И ЧТО ДЕЛАТЬ.
Уважаемый Филипп Александрович! У моей дочери 27 лет огромных размеров киста правого яичника 129х108. Кроме того кистозные изменения левого яичника. Дочь не рожавшая. Оперируете ли Вы такие размеры? Операцию рекомендуют срочно. Какая у Вас очередь на операцию? И пожалуйста напишите на E-mail стоимость такой операции или дайте ссылку на прайс стоимости услуг. Заранее Вам благодарна.
Продолжаю!назначили фолиевую к-ту йод актив таблетки,достинекс 1/2табл 2р в неделю но я купила аналог алактин мерять базальную температуру лютеина пить с 14-15д цикла до 25д ц .Глицисед,карсил tпри измерении держится 36.8выше не поднимается это значит у меня нет овуляции?хотя на фоне приема алактина она должна быть Помогите пожалуйста пью это все 2месяца
Здравствуйте!Подскажите пожалуйста Мне 24г с 17лет проблемы с яичниками нерегулярные месячные!Пила Ок но после их отмены опять сбой.Сейчас хочу забеременеть сдала анализы на гормоны в это время принимала диане 35на 12д ц ТТГ1.76 ЛГ2.5 ФСГ 1.1 Пролактин23.07 Прогестерон0.485 Тестостерон общ1.29 Глобулин связыв половые гормоны266 Индекс свободн андрогена 0.48ДГЕА-с229.4 Кортизол 32.08 на фоне приема ок начала болеть грудь выписали мастодинон и прожестин.Сделала узи надпочечников потологии не выявлено.узи малого таза первый раз сказали все нормально может что принимала ок через месяц сделала опять диагноз спкя 2типа правый яичник 42*28*36 структура мелкозернистая левый яичник 41*23*34 та же структура контуры фиброзные шейка матки 42*23*36 структура не изменена тело матки положение ретрофлексио длина 46ширина 52 толщина 40.Левая маточная труба не определяется узи молочных желез диагноз фкм !на фоне всего этого назначили фолиевую к-ту я,
Здравствуйте!мне 23 года делали лапороскопию в 2011 или2012 году на левом яичнике киста,спайки пластика трубы,сегодня сделали узи заключение:кисты правого яичника гиноплазия эндометрия варикозное расширение вен.возможно ли снова лапораскапия и настолько это серьезно?
источник
Наши линеечки планирующих. Попробуй и выскажи свое мнение!—>
* Дорогие друзья! Да, это реклама, крутиться как то надо!
Больше не могу.. Прошу совета от девочек у которых обнаружили эндометриоидные кисты обоих яичников. Планируем 4 года, за спиной 2 замершие беременности. 2 года безуспешного зачатия, беременность больше не наступает. Ставили на эко.. В прошлом цикле делали ГСГ в этом цикле разрешили планировать беременность самостоятельно.. И.. Узи как приговор.. Эндометриоидные кисты обеих яичников. Эндометрий тончайший на 19 день 0. 7 мм.. Мажусь дивигелем 2 месяца. Правый яичник киста 31ммх 23мм левый яичник 25ммх 26 мм эндометриодная киста. Вот думаю может после гсг образовалось. Весь день реву.. Жить не хочется. Я так надеялась что все в этом цикле получится.
Да.. От первого брака.. Им уже 19 год пошел.. А во втором браке детей не получается.. может и возраст надо учитывать..
Подскажите, а может ли двигель спровоцировать появление эндометриодных кист яичников. Я дивигелем мажусь второймесяц и в двойной дозе 2 мг
Nadinmarkova, вы с этим сталкивались? Я вот думаю доза у меня большая очень.. хотели дивигелем эндометрий наррсиить а вышло значит эндометриозную кисту с двух сторон наростила
Zolotaiya, все получится! Понимаю, тяжело… Надо, видимо, искать причину. Все у тебя будет хорошо! По поводу эндометрия ничего не могу сказать(((я тоже заБ далеко не с первого раза, начали планировать — воспаление вылезло, пока вылечила, решила самолечением заняться) но хорошо, что все удачно закончилось) не знаю, помогло ли мне лечение мое, или прост получилось, или помогло то, что к святыням ездили… Но гинеколог в тот цикл 2 раза ничего толкового по узи не сказала. И даже про овуляцию не сказала точно. Уже на след. цикл мужа на спермограмму отправила, а меня на дюф хотела посадить) а ориентировалась по графикам))) не успели ничего такого сделать) я только узнала, что прогик у меня свой хороший…
Прочитала в инете что и яичники удаляют. А у меня на двух яичниках эндометриодные кисты..
Zolotaiya, а я считаю- дивигель не вызывает эндометриоз за 2 месяца. Дивигель мог стать катализатором но эндометриоз все равно был к той или иной степени развития.
Просто что удивительно все уже пролечили последний курс лечения составлял пол года… Потом гсг и все финиш пришли к зачатию.. Делаю узи и приговор… Вместо овуляции… все же было ок.. В прошлом цикле делала узи.. Все было чисто..
Zolotaiya, да не может эндометриоз по узи определяться..
Привет, прекрасно понимаю твое состояние, сама планирую уже 5 лет. По моему тебе должны сделать гистероскопию, не делали?
И еще я бы на твоем месте сделала узи у другого специалиста! И вот что пишут «После удаления эндометриоидной кисты яичника в большинстве случаев значительно уменьшаются боли, восстанавливается нормальная менструальная и детородная функции.»
Не эндрметриоз а кисты эндометриодные на обоих яичниках. И я так понимаю за один месяц.. тесты на овуляцию 10 дней то полосатятся то нет.. И живот с пояснцей с периодичностью тянет и болит. А цикл всегда был в норме овуляция каждый месяц и месячные шли нормально.. в прошлом месяце и делали гсг.. проверяли трубы после этого он удлиннился..
В понедельник пойду на прием в центр планирования.. думаю она направит на узи в центре.. Там и посмотрим что и как..
Не жди чтобы направили, сама иди! Или настоятельно проси узи!
Zolotaiya, эндометроидные кисты это и есть -эндометриоз такой диагноз не ставится ни на узи ни на гсг..
Stanumamoi, эндометриодная киста — это совершенное другое, чем эндометриоз, никак не связано друг с другом
Автор, думаю вам стоит перепроверить какая это киста, понаблюдать за ростом, иногда кисты можно убрать препаратами, а иногда- только оперативно.
Анушка, Эндометриоз яичников
Существует в двух вариантах:
эндометриоидные кисты
наружный эндометриоз яичников (поверхностное поражение)
УЗИ признаки эндометриоидной кисты
В большинстве определяются с одной стороны в виде однокамерного образования с жидким содержимым. Располагаются в одной из параметральных областей или в позадиматочном пространстве. На эхограмме можно видеть одновременно матку, мочевой пузырь и изображение кисты.
Форма кисты округлая или овальная, толщина стенoк неодинаковая (от 2 до 6—8 мм), зависит от длительности существования кисты и определяется выраженностью пристеночных скоплений сгустков крови и тромботических масс, оседающих на внутренней стенке кисты. Наружный контур четкий и ровный, может быть ограниченная тяжистость из-за спаек. Внутренний контур может быть ровный или не ровный за счет внутрикистозных включений.
Размер кисты от 40 до 100 мм в диаметре. В полости жидкость неоднородной эхоструктуры в виде эхопозитивных включений линейной, кольцевой и дугообразной формы толщиной не более 2 мм. Эти включения имеют диффузный характер и, сливаясь друг с другом, формируют мелкоячеистую структуру жидкостного образования. Форма ячеек вытянутая или округлая, напоминает «пчелиные соты».
Наблюдение в динамике в пределах одного цикла позволяет зарегистрировать увеличение объема полости во время или сразу после менструации, вызванного свежим притоком менструальной крови.
При длительно существующих эндометриоидных кистах с наступлением менопаузы (когда прекращается приток свежей крови во время менструации) очаг теряет черты полости, содержащей жидкость и, превращается в мягкотканное образование с мелкоячеистой эхоструктурой и плотной толстой капсулой. Это сопровождается уменьшением размеров объекта и может быть расценено как обратное развитие кисты. Обызвествление в стенках ячеек и капсуле эндометриоидной кисты встречается очень редко. Появление обызвествлений также является отражением обратного развития заболевания в менопаузе.
Другие признаки: яичник на стороне патологического образования не определяется. Матка может быть диффузно увеличена до 5—6 недель беременности без изменения формы и структуры миометрия. Эндометрий может быть выражен в несколько большей степени, чем следует по сроку менструального цикла, с элементами нерезко выраженной гиперплазии. Интактный яичник в умеренной степени увеличен, содержит множественные мелкие фолликулы. Перед овуляцией в нем может быть 2—3 доминантных фолликула. Часто наблюдается ановуляторный цикл с регулярным формированием фолликулярных кист и сочетание эндометриоидной кисты с другими формами эндометриоза.
У девушек и молодых женщин с недавно сформированной эндометриоидной кистой эхопозитивных элементов в просвете кисты может не обнаруживаться. Структура содержимого кисты будет однородная.
Эндометриоидным кистам присуща вторичная воспалительная перифокальная реакция, приводящая к спаечному процессу в окружающих тканях
При обнаружении ячеистой структуры только в части полости кисты — проводить дифференциальную диагностику с абсцессом и тератодермоидной кистой
Если в просвете кисты не видно мелкоячеистых структур — проводить дифференциальную диагностику с фолликулярными и «простыми» серозными кистами.
Дифференциально-диагностические аспекты при распознавании эндометриоидных кист
Эндометриоидная киста. Болезненные менструации. Толщина стенок неодинакова в различных отделах, местами до 7—8 мм. Плотность утолщенного участка низкая или средняя. Мелкоячеистая структура внутрикистозных включений. Толщина стенок ячеек не более 1, 5 мм, плотность низкая. В просвете ячеек жидкость. При перемене положения картина не меняется. Образование может несколько увеличиваться в размерах во время менструации или сразу после ее окончания. Возможно обратное развитие кисты в менопаузе.
Абсцесс. Постоянные боли, признаки септического состояния. Толщина стенок одинаковая не всем протяжении, достигает 3—4 мм. Неоднородные аморфные эхопозитивные включения, изменяющие свое расположение при перемене положения больной. Жидкостное образование исчезает или уменьшается в размерах после противовоспалительного лечения.
Тератодермоидная киста. Специфических симптомов нет. В нижне-медиальной части образования имеется утолщение стенки от 7 до 14 мм. Плотность утолщенного участка высокая. Между волокнистыми зхопозитивными включениями высокой плотности видны мелкие зхонегативные участки. Толщина включений от 2 до 5 мм. При перемене положения структура остается прежней. Волокнистые внутренние структуры связаны с бугром образования. При повторном УЗИ — без динамики или увеличение размеров образования. Обнаружение зон мелкоячеистого строения в просвете жидкостного образования хорошо получается при трансвагинальном сканировании.
Эндометриоидные кисты. Стенки более плотные. Кисты не исчезают после менструации, не изменяют своей формы при перемене положения пациентки. Яичник на стороне поражения не виден. Раслологаются в одной из параметральных областей, реже в лозадиматочном пространстве. Увеличиваются перед или во время менструации. Менструации болезненные.
Фолликулярные кисты. Стенки тонкие. Киста исчезает после менструации. Виден яичник на стороне поражения.
«Простые» серозные кисты. Имеют такие же характеристики, как и эндометриоидные образования; но чаще локализуются над маткой (иногда очень высоко) и часто смещаются при компрессии через переднюю брюшную стенку или при перемене положения.
УЗ-лризнаки наружного эндометриоза яичника.
Эндометриоидные гетеротопии локализутся по наружной поверхности яичника на овариальной капсуле в виде эхопозитивного включения округлой, овальной или глыбчатой формы с четкими, ровными контурами или с короткими одиночными тяжами. Структура однородная. Эхоплотность высокая или очень высокая. В oбласти эндометриоидной гетеротопии контур яичника деформируется за счет частичного погружения ее в овариальную ткань, но она всегда четко отграничена от яичника несколько утолщенной и уплотненной, на уровне поражения, капсулой.
При отсутствии фиброзных изменений в ткани эндометриоидной гетеротопии или вокруг нее (низкая эхоплотность патологического включения) визуализация очага поражения невозможна.
В процессе фиброзирования очага эндометриоза вокруг него образуются мелкие спайки, которые могут резко преобладать над собственно эндометриоидной частью патологического очага и образовывать обширный спаечный процесс в малом тазу, который не исчезает и после регресса под действием гормонотерапии эндометриоиднои гетеротопии и создает благоприятные условия для возникновения хронического сальпингита.
Дифференциальная диагностика спаечного процесса
Эндометриоз Воспаление
Компактный характер эхопозитивного включения в виде округлого, овального или глыбчатого узелка высокой эхоплотности
Деформация контура яичника в области патологического очага — втяжение с формированием выемки (или воронки) на поверхности, в которой располагается гетерогония, локальное утолщение овариальной капсулы (при несформированном узелке эндометриоидного образования) с единичными спайками
Одиночность поражения
Множественные линейные эхопозитивные включения
Располагаются вдоль края яичника без втяжения его контура
Двустороннее поражение
продолжение: Ультразвуковая диагностика: другие формы эндометриоза
источник