Зондирование полости матки производится в основном в тех случаях, когда трудно отдифференцировать опухоль яичников от фибромиомы матки. Длина полости матки в норме у нерожавших равна 7-8 см, у рожавших — 8-9 см. Увеличение размеров полости матки возможно при раке эндометрия и фибромиомах матки. Однако следует учитывать, что при субсерозных фибромиомах полость матки часто не увеличена.
Выскабливание полости матки с последующим гистологическим исследованием соскоба позволяет дифференцировать опухоли яичников с хроническими воспалительными процессами эндометрия. При обнаружении туберкулезного процесса в эндометрии можно предположить, что опухолевидные образования в придатках тоже туберкулезной, а не опухолевой этиологии. При помощи гистологического исследования соскоба полости матки можно обнаружить прорастание или метастазирование злокачественной опухоли яичников в полость матки. Это очень важно, так как лечебные мероприятия при злокачественных опухолях яичников и матки различны.
По современным данным, киста яичника, а также гиперпластические и бластоматозные процессы матки развиваются в результате гормональных расстройств (И. Д. Нечаева, 1959, 1966; М. А. Уколова, 1972). Однако не всегда ясно, опухоль ли яичников вызывает гиперпластические и бластоматозные процессы матки или они развиваются параллельно. Считается, что указанные процессы в матке возникают в результате нарушения гормональных взаимоотношений в организме, выражающегося в абсолютной или относительной гиперэстрогенемии (Я. В. Бохман, 1972; В. Э. Мейпалу, 1973; В. И. Грищенко, 1974).
Особенно ярко выражены клинические признаки гормональной дисфункции в сторону патологического преобладания эстрогенных гормонов при гранулезо-стромальноклеточных опухолях яичников. У больных с этими опухолями часто обнаруживаются гиперпластические процессы как в эндометрии, так и в миометрии. При тека- и гранулезоклеточных опухолях яичников часто обнаруживаются предраковые изменения и рак эндометрия (у 46,75% менструирующих женщин и у 70,8% женщин, находящихся в менопаузе). При других типах опухолей яичников также часто выявляются подобные процессы в матке.
Приведенные данные свидетельствуют о том, что частой причиной возникновения и развития гиперпластических процессов матки являются различные типы опухолей яичников. Поэтому большое диагностическое значение придается морфологическому исследованию эндометрия при опухолях яичников.
Гиперпластические изменения эндометрия, как правило, характеризуются наличием большого количества железистых крипт, извитых ходов, высокой эпителиальной выстилки и рыхлой базофильной стромы с большим количеством кислых и нейтральных мукополисахаридов, особенно хондроэтилсульфатов и гиалуроновой кислоты. Гиперпластические изменения миометрия обычно проявляются отдельными очагами роста молодых мышечных клеток с крупными иногда атипичными ядрами, многоядерными симпластами и признаками мукоидизации стромы с набуханием коллагеновых волокон. Такие процессы в матке чаще наблюдаются при эндометриоидных и гранулезоклеточных опухолях, зрелых тератомах, текомах и фибромах.
При фолликулярных кистах и кистах желтого тела чаще, чем при истинных опухолях яичников, наблюдается выраженное гормональное воздействие на эндометрий и миометрии; обнаруживаются фибромиомы матки, сочетающиеся с железистой гиперплазией и полипозом эндометрия. Большие по размеру кисты обладают менее выраженной гормональной активностью, чем кисты небольших размеров, особенно множественные. Это, по-видимому, объясняется тем, что в больших по размеру кистах происходит частичная или полная атрофия секретирующих клеток гранулезы в их выстилке.
Степень выраженности гиперпластических и бластоматозных процессов в матке зависит от гистологической разновидности опухоли яичника. Эндометриоидные опухоли в основном воздействуют на миометрии. При серозных опухолях чаще проявляется умеренное эстрогенное воздействие на эндометрий, выражающееся в мелкокистозном изменении его с выраженной пролиферативной активностью желез. В ряде случаев наблюдаются более выраженные метапластические изменения — складчатость эпителия, врастание его в просветы желез. Более сильный эстрогенный эффект на эндометрий оказывают серозные опухоли у пожилых женщин, находящихся в менопаузе или в возрасте, близком к менопаузе. Муцинозные опухоли также обладают умеренным эстрогенным воздействием на эндо- и миометрии.
Тека- и гранулезоклеточные опухоли яичников во всех случаях оказывают выраженное эстрогенное воздействие — наблюдается выраженная аденоматозная гиперплазия почти всего эндометрия с вовлечением в гиперпластический процесс фиброзной стромы. При этих опухолях яичников почти полностью отсутствуют гиперпластические изменения миометрия.
При доброкачественных опухолях яичников гиперпластические процессы в матке, как правило, выражены в большей степени, чем при злокачественных. Гиперпластические и бластоматозные процессы матки часто возникают и развиваются на фоне различных опухолей и кист яичников. Анализ структуры эндометрия является важным тестом в диагностике наличия и характера опухолей яичников. Правильная клиническая трактовка гиперпластических и бластоматозных процессов матки помогает в ряде случаев раннему выявлению больных опухолями яичников. Женщины с гиперпластическими и бластоматозными процессами матки, особенно проявляющимися в виде маточных кровотечений в менопаузе, должны относиться к группам повышенного риска по заболеваемости опухолями яичников.
источник
Одной из самых распространенных гинекологических манипуляций является выскабливание полости матки (чистка). Еще одно название процедуры – кюретаж матки — производное от хирургического инструмента кюретки, которым непосредственно производится выскабливание.
В медицине для обозначения операции по выскабливанию полости матки применяются термины РДВ (раздельное диагностическое выскабливание) и ЛДВ (лечебно-диагностическое выскабливание) в зависимости от назначения. Выскабливанию подвергается верхний слой эндометрия, выстилающего полость матки. При необходимости полученная ткань используется для дальнейшего исследования на наличие или отсутствие патологии.
Матка — орган репродуктивной системы женского организма, в котором зарождается и развивается плод. Располагается в полости малого таза между мочевым пузырем и прямой кишкой. По этой причине выделяют пузырную (переднюю) и кишечную (заднюю) поверхности матки.
Матка условно делится на три составляющие:
- Дно – расположено в верхней части выше линии примыкания маточных труб.
- Тело – расположено в средней части и является самой большой частью органа.
- Шейка – расположена в нижней части.
В свою очередь у шейки матки выделяется две части. Нижняя часть шейки матки вдаётся в полость влагалища и называется влагалищной. Верхняя часть расположена выше полости влагалища и называется надвлагалищной. Шейка имеет внутри канал, верхним отверстием (зевом) открывающийся в полость матки, а нижним — во влагалище.
У половозрелых нерожавших женщин объем матки не превышает 6 см3, а масса — 40-60г. Стенки матки обладают исключительной эластичностью, что определяет способность увеличения этого органа в размерах на протяжении всего периода беременности. Это происходит за счет роста и гипертрофии клеток мышечной ткани.
Стенки матки имеют сложное строение:
- серозная оболочка, или периметрий, — продолжение серозного покрытия мочевого пузыря. На большей площади поверхности матки она плотно соединена с мышечной оболочкой;
- слизистая оболочка, или эндометрий, — внутренний слой стенок матки. Представлен слоем цилиндрического эпителия, в тоще которого находятся простые трубчатые железы. Эндометрий состоит из 2-х слоев: поверхностного (функционального) и глубокого (базального).
- мышечная оболочка, или миометрий, — плотный слой маточной стенки, располагающийся между серозной и слизистой оболочками. Миометрий состоит из трёх слоёв гладких мышц:
- подсерозный, или наружный, слой — продольно расположенные мышечные волокна, плотно соединенные с серозным слоем;
- сосудистый, или средний круговой, — самый развитый слой, наиболее сильно представлен в области шейки матки. В этом слое сконцентрировано большое количество сосудов;
- подслизистый, или внутренний продольный, — тонкий слой, с продольно расположенными волокнами мышц.
Обладая развитой мышечной структурой, матка принимает непосредственное участие в изгнании плода при родах. После родов со временем клетки матки приходят в нормальное состояние, сама матка уменьшается в размерах, наблюдается только небольшое изменение массы до 80 г, что также связано с гипертрофией клеток мышечной ткани.
В зависимости от назначения процедуры выбирается и время её проведения. Первые дни цикла являются оптимальным временем для РДВ. В этот период наиболее отчетливо проявляются изменения в полости матки. Последние дни цикла являются наилучшим временем для изучения функций слизистого слоя матки.
Операция не проводится в период менструации.
Диагностическое выскабливание проводится для подтверждения результатов предварительного обследования или для постановки точного диагноза при подозрениях на воспалительный процесс слизистой матки (эндометрит), патологическое разрастание слизистой матки (эндометриоз), наличие доброкачественной опухоли (миомы) либо злокачественных новообразований; выявление причин нерегулярности либо обильности менструации, несвоевременных кровотечений; диагностика бесплодия.
Лечебное назначение сводится к непосредственному оперативному вмешательству для рассечения внутриматочных перегородок и спаек, извлечения полипов, остатков эмбриональных тканей и околоплодных оболочек, отбора клеток новообразований для гистологического исследования.
Манипуляция выскабливания полости матки является способом прерывания беременности. Практикуется при прерывании беременности на сроке до 16 недель. Этот метод считается самым травмоопасным, зачастую с непредсказуемыми последствиями, однако до сих пор применяется в медицинской практике.
При диагностировании у женщины замершей беременности необходимо незамедлительное медицинское вмешательство, так как фактически этот диагноз говорит о смерти плода. Продукты разложения, попадая в кровь матери, могут привести к неблагоприятным последствиям для организма вплоть до наступления смерти. Поэтому первоочередной задачей перед врачами стоит извлечение эмбриона и околоплодных оболочек из полости матки. В этих целях применяется вакуум-аспирация и выскабливание полости матки.
До операции необходимо сдать анализы:
- общий анализ крови;
- биохимический анализ крови;
- определение группы крови и резус-фактора;
- коагулограмму;
- общий анализ мочи;
- мазок на флору слизистой влагалища;
- анализы на ВИЧ, сифилис, гепатиты.
Кроме лабораторных анализов, женщине назначают ЭКГ и ультразвуковое исследование органов малого таза.
Перед операцией нужно исключить приём пищи, принять душ, сбрить волосяной покров, поставить очистительную клизму.
Операция производится поэтапно и, учитывая болезненность процедуры, под общим наркозом:
- специальными расширителями постепенно увеличивается диаметр канала шейки, чтобы в него могла пройти кюретка;
- проводится выскабливание цервикального канала, а затем — полости матки;
- полученные соскобы направляются на гистологический анализ в лабораторию.
Диагноз «гиперплазия эндометрия» ставится при разрастании внутреннего слоя матки до 15 мм и более. Ультразвуковое обследование может выявить заболевание, однако природа его может быть определена только при непосредственном изучении клеток слизистой. Решением проблемы является уменьшение функционального слоя слизистой при помощи соскабливания эндометрия кюреткой. Это позволяет остановить кровотечение, но не решает проблемы. Для лечения гиперплазии применяются гормональные препараты. Может быть показано оперативное вмешательство.
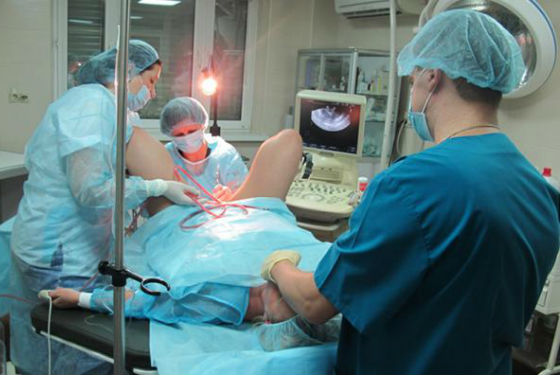
В настоящее время РДВ производится в комплексе с гистероскопией.
Гистероскопия матки – визуальный метод диагностики внутренней полости органа при помощи оптического аппарата – гистероскопа. Возможности гистероскопа позволяют врачу визуально определить состояние полости матки, с большей точностью производить определенные манипуляции в ходе операции по выскабливанию, оценить результат операции.
Для постановки диагноза при РДВ берутся клетки из цервикального канала, эндометрия, новообразований, расположенных в полости матки. Гистологическое исследование слизистой матки является наиболее эффективным способом определения причин бесплодия, замершей беременности. Некоторые заболевания протекают бессимптомно и могут быть диагностированы только с помощью гистологии.
Как и любая другая медицинская операция, выскабливание имеет противопоказания к проведению:
- острые инфекционно-воспалительные заболевания половых органов;
- острые заболевания органов мочевыводящей системы;
- заболевания органов желудочно-кишечного тракта в стадии обострения;
- подозрения на нарушение целостности стенки матки.
В экстренных случаях противопоказаниями можно пренебречь (например, при сильном послеродовом кровотечении).
Восстановление слизистой оболочки матки после РДВ происходит быстро и без каких-либо осложнений при условии соблюдения некоторых рекомендаций:
- Принимать лекарственные препараты по назначению врача.
- По возможности ограничить физические нагрузки, временно отказаться от посещения спортзала, не поднимать тяжести в период реабилитации.
- Исключить использование тампонов при менструации в период восстановления, так как не исключено нарушение естественной микрофлоры половых органов.
- Особое внимание уделить интимной гигиене – использовать нейтральные моющие вещества, не нарушающие кислую среду влагалища.
- В первые 10-14 дней после РДВ необходимо воздержание от половых контактов.
- Принимать ванны, ходить в баню категорически запрещается – повышается вероятность маточного кровотечения.
После проведения РДВ в период восстановления следует прислушиваться к организму и при возникновении необычных ощущений незамедлительно обратиться к врачу.
В первые несколько часов после процедуры кровянистые выделения считаются нормой. В течение первых 10 дней после выскабливания мажущие выделения бурого или коричневого цвета свидетельствуют о нормальном протекании процесса восстановления матки. При прекращении или отсутствии выделений и при возникновении болевых ощущений необходимо обратиться к врачу.
Причиной боли являются спазмы матки и застой крови.
Не всегда процесс заживления проходит гладко, и в некоторых случаях изменения цвета и запаха выделений могут сигнализировать о серьёзных проблемах. Желтоватый цвет и резкий неприятный запах свидетельствуют о примеси гноя, т.е. о воспалении, и без антибиотиков здесь не обойтись.
При отсутствии явных осложнений после диагностического выскабливания пациентку могут отправить домой в тот же день. После операции выскабливания по поводу замершей беременности, прерывания беременности, удаления новообразований, а также при наличии осложнений срок пребывания в стационаре может составить 5-7 дней.
Небольшие физические упражнения для поддержания тонуса организма можно делать уже на следующий день после операции, но к занятию спортом с прежними нагрузками можно приступать не ранее чем через 10-12 дней при условии отсутствия осложнений.
При правильном проведении операции первые месячные должны начаться в положенное время, при этом незначительная задержка не исключается.
Появление кисты яичника после выскабливания при замершей беременности или прерывании беременности является своего рода гормональной реакцией организма. В большинстве случаев кисты исчезают сами после того, как нормализуется цикл и восстановится гормональный фон.
Выскабливание матки, как и любая хирургическая операция, может сопровождаться рядом осложнений:
- Маточное кровотечение – непрекращающаяся обильная кровопотеря. Для остановки кровотечения и дальнейшего выяснения причин используются препараты, сокращающие мышцы матки, а также гемостатические средства. Чаще всего применяют Окситоцин и Питуитрин, Дезаминоокситоцин.
- Эндометрит – воспалительный процесс слизистой матки. Причиной инфекционного поражения является некачественная стерилизация инструментов, использовавшихся при РДВ; инфекции половых путей; несоблюдение рекомендаций гинеколога в период реабилитации. Признаками являются болевые ощущения и повышение температуры. Для лечения применяются антибиотики.
- Перфорация стенок матки – повреждение органа медицинскими инструментами в ходе операции. Последствием этого может стать массивное кровотечение. Для лечения применяются антибиотики и препараты, сокращающие матку. Иногда необходима операция для наложения швов на образовавшуюся рану.
- Синдром Ашермана – возникновение спаек в полости матки по причине некачественно проведенных манипуляций по выскабливанию с последующим развитием бактериальных заболеваний. Последствиями являются нарушения месячного цикла и снижение репродуктивной способности. Лечение заключается в хирургическом устранении спаек.
- Гематометра – скопление крови внутри матки вследствие нарушения оттока (кровяные сгустки забивают цервикальный канал). Возрастает вероятность развития инфекционных заболеваний. Состояние сопровождается головокружениями, тошнотой, высокой температурой. Проблема решается простым зондированием полости матки.
После операции по выскабливанию полости матки могут проявиться симптомы цистита. Причиной этого может стать инфекционное поражение мочевыводящих путей при проведении операции либо реакция сосудов на хирургическое вмешательство. Диагностика и лечение должны проводиться под контролем специалиста.
Забеременеть после РДВ возможно уже через месяц, но стоит учесть, что выскабливание истощает слизистый слой матки, травмирует стенки органа, что может помешать вынашиванию плода. При планировании беременности после РДВ следует получить консультацию у лечащего врача-гинеколога.
Для диагностики и лечения многих болезней операция по выскабливанию полости матки просто необходима. В любом случае эта процедура является хирургическим вмешательством и связана с определенными рисками, особенно при прерывании беременности, а результаты операции целиком и полностью зависят от профессионализма врача.
источник
Нередко при гинекологических заболеваниях для подтверждения диагноза требуется исследовать эндометрий матки. От его состояния и развития зависят важнейшие процессы, происходящие в органах репродуктивной системы. Чистку назначают также в лечебных целях. Как проходит процедура, насколько она болезненна, какими могут быть последствия, волнует многих женщин, которые столкнулись с необходимостью проведения выскабливания полости матки. Риск осложнений бывает минимальным, если после проведения процедуры пациентка строго следует рекомендациям врача.
Содержание:
- Что такое выскабливание, для чего проводится
- Виды процедуры
- Показания к проведению чистки в диагностических целях
- Лечебные цели чистки
- Акушерское выскабливание
- Противопоказания к проведению чистки
- Проведение процедуры
- Подготовка
- Как производится операция
- После операции
- Рекомендации
- Беременность после выскабливания
- Возможные осложнения
Матка выстлана изнутри оболочкой (эндометрием), состоящей из 2 слоев. Один из них граничит непосредственно с мышцами стенки. Поверх него находится еще один слой, толщина которого регулярно меняется в соответствии с функционированием яичников и выработкой женских половых гормонов. Выскабливание – это полное удаление функционального слоя. Такая процедура позволяет диагностировать патологические новообразования, а также очистить полость органа.
Существует несколько методик проведения такой чистки.
Обычная чистка заключается в удалении слизистой оболочки только внутри полости.
Раздельная отличается тем, что вначале удаляют слизистую из шейки матки, а затем из ее полости. Отобранные материалы собираются в разные емкости и исследуются по отдельности. Это позволяет уточнить характер патологии в каждом из участков органа.
Усовершенствованным методом является выскабливание одновременно с проведением гистероскопии. С помощью специального оптического прибора (гистероскопа) матка освещается изнутри, а изображение ее поверхности увеличивается. Таким образом, врач действует не вслепую, а целенаправленно. Гистероскопия позволяет произвести предварительный осмотр полости, действовать более точно. Это значительно снижает риск того, что в матке останутся частицы эндометрия, возникнут осложнения после проведения операции.
Применяется как самостоятельная процедура, а также как вспомогательная, позволяющая оценить характер новообразований и объем предстоящей полостной операции по удалению опухолей.
В диагностических целях выскабливание производят при наличии следующих патологий:
- гиперплазия эндометрия – состояние, при котором он чрезмерно утолщается, в нем появляются новообразования, и их характер требует уточнения (предварительно аномалия обнаруживается с помощью УЗИ);
- эндометриоз (распространение эндометрия за пределы матки);
- полипы эндометрия;
- дисплазия шейки (раздельная диагностическая процедура проводится, если есть сомнения в доброкачественном характере патологии);
- миома матки;
- нарушения менструального цикла.
Показаниями к выскабливанию с лечебной целью являются:
- Наличие полипов. Избавиться от них удается только путем полного отторжения и удаления всего слоя слизистой оболочки. Чаще всего после такой процедуры рецидивов не бывает.
- Сильные кровотечения при менструациях или между ними. Экстренная чистка позволяет предотвратить большую кровопотерю. Проводится она независимо от дня цикла.
- Бесплодие при отсутствии явных гормональных нарушений и гинекологических патологий.
- Маточные кровотечения у женщин постменопаузального возраста.
- Наличие спаек в полости матки.
Проводят в следующих случаях:
- во время аборта (искусственное прерывание беременности производится таким способом на сроке не больше 12 недель);
- после выкидыша, когда возникает необходимость удаления остатков плодного яйца и плаценты;
- при замершей беременности (необходимо удалить погибший плод и полностью очистить матку для предотвращения воспалительных процессов);
- если возникает обильное кровотечение в послеродовом периоде, что говорит о неполном удалении плаценты.
Плановое выскабливание не проводится, если у женщины обнаружены инфекционные заболевания или острые воспалительные процессы в половых органах. В экстренных случаях (при возникновении, например, кровотечения после родов) процедура осуществляется в любом случае, так как она необходима для спасения жизни пациентки.
Чистка не проводится, если имеются порезы или разрывы стенки матки. Этот метод не применяется для удаления злокачественных опухолей.
Выскабливание обычно производят в последние дни цикла перед наступлением месячных. В этот период шейка матки является наиболее эластичной, ее легче расширить.
Перед проведением процедуры женщине необходимо сдать общий анализ крови и мочи на наличие воспалительных процессов. Проводится проверка свертываемости крови. Сдаются анализы на сифилис, ВИЧ и гепатиты.
Перед процедурой производится микроскопический анализ мазка из влагалища и шейки матки для установления состава микрофлоры.
За 3 дня до проведения чистки пациентке необходимо прекратить использование вагинальных лекарственных средств, а также отказаться от спринцеваний и воздержаться от половых контактов. Процедура проводится натощак.
Выскабливание полости матки осуществляют исключительно в стационаре, в условиях максимальной стерильности. Обезболивание осуществляется путем использования маски с двуокисью азота или внутривенного введения новокаина. Иногда применяется общий наркоз.
Во время процедуры матка расширяется специальными приспособлениями, производится измерение ее внутреннего размера. Выскабливается верхняя слизистая оболочка органа с помощью кюретки. При необходимости диагностики материал отправляется на гистологическое исследование.
При проведении аборта или чистки после выкидыша, замершей беременности, родов применяется аспирационный способ. Удаление содержимого полости матки производится с помощью вакуума. Таким же способом удаляют из нее кровь при дисфункциональных маточных кровотечениях или застое внутри матки. Этот способ является более щадящим, чем кюретаж, так как риск повреждения шейки или стенки матки отсутствует.
При гистероскопическом выскабливании в матку вводится трубка с видеокамерой для осмотра поверхности. После удаления верхнего слоя эндометрия убеждаются в том, что слизистая удалена полностью.
После процедуры на низ живота кладут лед. Пациентка остается в больнице в течение нескольких часов, чтобы врачи могли полностью убедиться в отсутствии опасности возникновения кровотечения.
Сразу после того, как прекратится действие наркоза, женщина может ощущать довольно сильную боль в животе в течение 2-4 часов. Затем еще в течение 10 дней сохраняются ощущения слабой тянущей боли. Выделения крови в первые часы бывают сильными, содержат сгустки крови. Затем они переходят в мажущие, могут появляться еще в течение 7-10 дней после операции. Если они прекращаются слишком быстро, и при этом у женщины повышается температура, это говорит о возникновении застоя крови (гематометры) и воспалительного процесса. Проводится лечение окситоцином, усиливающим сократимость матки.
Для устранения боли назначаются обезболивающие средства и спазмолитики (но-шпа), помогающие ускорить выведение остатков крови. В течение нескольких дней принимают антибиотики, чтобы не допустить возникновения воспалительного процесса в матке.
Через 2 недели после чистки производится контрольное УЗ-обследование, позволяющее убедиться в том, что процедура прошла успешно. Если исследование показывает, что эндометрий удален не полностью, чистку необходимо повторить. Результат гистологического исследования клеток удаленного материала бывает готов примерно через 10 дней, после чего врач сможет сделать заключение о необходимости дальнейшего лечения.
Месячные после проведения чистки начнутся через 4-5 недель. Периодичность их наступления восстанавливается примерно через 3 месяца.
Предупреждение: К врачу надо обратиться незамедлительно, если примеси крови в выделениях не исчезают через 10 дней, при этом боль в животе усиливается. Насторожить должно появление повышенной температуры через несколько дней после выскабливания. Необходимо обязательно посетить врача, если менструации после чистки матки стали чересчур обильными или совсем скудными, а также усилилась их болезненность.
После операции вплоть до полного исчезновения ее последствий необходимо отказаться от спринцевания, введения во влагалище тампонов, препаратов, не назначенных врачом. Нельзя класть на живот горячую грелку, посещать сауну, принимать ванну, длительно находиться в жарком помещении или под лучами солнца.
В течение 2 недель после чистки нельзя принимать аспирин и другие антикоагулянты. Половые отношения можно возобновить через 3-4 недели после выскабливания, когда исчезнут боли и опасность инфицирования.
На протекании беременности и родов выскабливание, прошедшее без осложнений, обычно не сказывается. Возможность забеременеть появляется у женщины уже через несколько недель, однако врачи рекомендуют планировать ее наступление не ранее, чем через 3 месяца после чистки.
После квалифицированного проведения процедуры выскабливания осложнения появляются крайне редко. Иногда из-за нарушения сократимости мышц возникает такое состояние, как гематометра – застой крови в матке. Начинается воспалительный процесс.
При проведении процедуры может произойти надрыв шейки инструментами. Если он небольшой, то ранка быстро заживает самостоятельно. Иногда приходится накладывать шов.
При проведении операции вслепую может произойти повреждение стенки матки. В этом случае требуется зашивать разрыв.
Возможно повреждение базального (внутреннего слоя эндометрия, из которого формируется поверхностный функциональный слой). Иногда восстановление эндометрия становится из-за этого невозможным, что приводит к бесплодию.
При неполном удалении полипов они могут вновь разрастись, потребуется повторное выскабливание.
источник
Многим женщинам хотя бы один раз в жизни назначают раздельное диагностическое выскабливание полости матки и цервикального канала. Это одна из самых травматичных, но незаменимых процедур для диагностики опасных, в том числе онкологических заболеваний, а также метод безоперационного лечения — удаления полипов, гиперплазированного эндометрия, субмукозных миом матки.
Хороший специалист, особенно заручившийся гистероскопом, проведет все манипуляции максимально аккуратно, без последствий для здоровья. И посчитает, на какой день цикла лучше провести РДВ. Обычно плановые операции назначаются максимально близко к предполагаемому дню начала нового менструального цикла. То есть, при 28-дневном цикле, на 26-27 день. Чтобы не нарушить цикл.
Диагностические дилатация (расширение цервикального канала) и кюретаж (чистка матки) изначально были предназначены для выявления внутриматочной патологии эндометрия и оказания помощи при аномальном маточном кровотечении. Сейчас появились новые методы для оценки полости матки и диагностики патологий эндометрия. Например, пайпель или аспирационная биопсия. Но дилатация и кюретаж по-прежнему играют важную роль в медицинских центрах, где передовые технологии и оборудование не доступны, или когда другие диагностические методы не дают результатов.
Традиционно, дилатация шейки и кюретаж стенок полости матки проводятся вслепую. Диагностика может быть выполнена под контролем УЗИ или в сочетании с визуализацией с помощью гистероскопа.
Гинекологическое вмешательство проводится в стационарных условиях для обеспечения полной стерильности, в операционной. Женщина опорожняет мочевой пузырь. После, в своей палате раздевается, снимает нижнее белье, (обычно разрешают оставить только ночную рубашку). При входе в операционную ей надевают на голову нетканую шапочку, на тело — нетканую рубашку, на ноги нетканые бахилы.
Ложится на что-то вроде гинекологического кресла, но усовершенствованного. На одну руку устанавливается капельница, через которую будут подаваться препараты, обеспечивающие наркоз. А на другую — датчик для измерения артериального давления и пульса. Последнее необязательно.
По правую руку встает анестезиолог и обычно начинает «заговаривать ей зубы». Это делается для того, чтобы снять волнение. В это время гинеколог, который будет делать выскабливание, проводит гинекологический осмотр для уточнения размера матки и ее расположения (наклона относительно шейки). Это самый неприятный момент, но не болезненный.
После того, как все собрались в операционной и готовы, через капельницу в вену пациентки поступает препарат. И в течение нескольких секунд она засыпает. Обычно этому предшествует ощущение тепла в горле.
После врач устанавливает во влагалище гинекологическое зеркало (расширитель), с помощью зонда измеряет длину матки и приступает к расширению шейки. Поочередно он вставляет в нее расширители Гегара, каждый раз большего диаметра. Таким образом осуществляется постепенность процесса. Цервикальный канал выскабливается кюреткой, материал забирается на гистологическое исследование.
Далее, если это не простое выскабливание, а гистероскопия, в матку вводят жидкость, чтобы ее стенки можно было рассмотреть. Затем вводится гистероскоп. Врач с помощью него может заметить очаги аденомиоза (внутреннего эндометриоза), кстати, очень частая причина бесплодия, полипы, миомы, растущие в полость матки (субмукозные) и раковые опухоли.
Таким образом, РДВ превращается в ЛДВ, то есть процедуру не просто диагностическую, а лечебно-диагностическую.
Если проводится не гистероскопия, а исключительно РДВ, жидкость и гистероскоп в матку не вводятся. А ее стенки сразу выскабливаются кюреткой. Соскоб отправляется на гистологическое исследование. Оно обычно занимает 7-10 дней.
Вся процедура занимает обычно не более 20 минут. После капельницу убирают, и пациентка сразу же или практически сразу же начинает просыпаться. Далее, ее обычно оставляют на недолгое время на каталке возле реанимации, а после перевозят в палату.
Под нее стелят впитывающие пеленки, так как будет кровотечение.
В течение 3-4 часов после наркоза ощущаются головокружение, боли в животе (можно попросить медсестру уколоть обезболивающее), тошнота.
Когда все это прекратится, разрешается вставать.
Мини-операция, которую еще называют абразией полости матки, проводится для оценки эндометрия и взятия материала для гистологического исследования. Раздельное диагностическое выскабливание также включает оценку эндоцервикса (слизистой оболочки шейки) и взятие биопсийного материала из эктоцервикса (нижней части шейки, выступающей во влагалище) и зоны трансформации (того места, где обычно располагается раковая опухоль).
Показания для фракционного выскабливания в гинекологии следующие.
- Аномальные маточные кровотечения:
- нерегулярные кровотечения;
- меноррагии (слишком обильные и продолжительные менструации);
- регулярная большая потеря крови (более 80 граммов за одни месячные) и крупные сгустки в выделениях.
- Подозрение на злокачественные или предраковые состояния (например, гиперплазия эндометрия) по УЗИ и симптоматике.
- Полип эндометрия по УЗИ или миома, растущая внутрь полости матки, то есть субмукозная).
- Удаление жидкости и гноя(пиометра, гематометра) в сочетании с гистологической оценкой полости матки и снятием стеноза шейки матки.
- Офисная или амбулаторная биопсия эндометрия не удалась из-за спазма шейки или гистологический результат сомнителен.
- Выскабливание цервикального канала требуется при атипичной находке при онкоцитологическом исследовании (атипия в мазке) и (или) кольпоскопическом исследовании.
РДВ нередко проводят одновременно с другими гинекологическими манипуляциями (например, гистероскопия, лапароскопия).
Оценка полости матки при дилатация и кюретаже, в случае использования врачом гистероскопа, намного точнее, чем при УЗИ. Нередко ультразвуковое исследование не дает полной картины состояния эндометрия из-за затенения от лейомиомы, малого таза, петель кишечника.
Дилатация и кюретаж также могут быть лечебной процедурой. Лечебно-диагностическое выскабливание матки проводится для:
- удаления остатков плацентарной ткани после неполного аборта, несостоявшегося аборта, септического аборта, искусственного прерывания беременности;
- остановки маточного кровотечения при отсутствии результата от гормональной терапии;
- диагностики гестационной трофобластической болезни и удаления всех продуктов беременности при пузырном заносе.
К абсолютным противопоказаниям к раздельному диагностическому выскабливанию (в том числе под контролем гистероскопии и УЗИ) относятся:
- наличие желанной маточной беременности;
- невозможность визуализации шейки;
- тяжелые пороки развития, аномалии шейки и (или) тела матки, влагалища.
Относительные противопоказания следующие:
- тяжелые цервикальные стенозы;
- врожденные аномалии матки;
- нарушение свертываемости крови;
- острая инфекция в области таза.
Эти противопоказания могут быть преодолены в некоторых случаях. Например, магнитно-резонансная томография определяет анатомию шейки матки или ее тела при определенных особенностях их строения, тем самым обеспечивает безопасное исследование эндоцервикса и эндометрия.
Осложнения могут возникнуть в процессе работы врачей. Возможные осложнения включают в себя следующее:
- сильное кровотечение;
- разрыв шейки;
- перфорация матки;
- инфицирование раневой поверхности;
- внутриматочные спайки (синехии);
- анестезиологические осложнения.
Разрыв в основном происходит во время дилатации — расширения шейки. В арсенале врачей есть инструменты, которые сводят к минимуму данное осложнение. Кроме того, значительно улучшает картину использование в качестве подготовки к раскрытию матки препаратов простагландинов или ламинарий.
Перфорация — одно из наиболее распространенных осложнений дилатации и кюретажа. Риски особенно велики при беременности (аборте), после родов (удаление плацентарного полипа), при пороках развития матки. Перфорация матки — редкость в период климакса (менопаузы).
Если перфорация произошла тупым инструментом, врачебное наблюдение за состоянием пострадавшей требуется в течение нескольких часов, и все, что нужно. Если есть подозрение о перфорировании острым инструментом, например, кюреткой, требуется лапароскопическая операция. Возможно, наложение швов на рану. При сильном кровотечении проводится лапаротомия (операция с разрезом).
Инфекции, связанные с диагностической дилатацией и кюретажем — это редкость. Проблемы возможны, когда цервицит (воспалительный процесс на шейке) присутствует во время процедуры. Исследованием зафиксирована 5% частота бактериемии после выскабливания полости матки и единичные случаи сепсиса — заражения крови. Профилактическое назначение антибиотиков до РДВ обычно не проводится.
Выскабливание полости матки после родов или аборта может привести к травме эндометрия и последующему образованию внутриматочных спаек. Это называется синдромом Ашермана.
Внутриматочные синехии осложняют в будущем внутриматочные вмешательства, в том числе диагностические выскабливания, увеличивают риск перфорации.
Внутриматочные синехии — это одна из причин скудных и нерегулярных менструаций, бесплодия.
Во избежание осложнений, так как чаще всего выскабливание проводится под общим наркозом (внутривенной седацией), пациенток просят ничего не есть за 8 часов до процедуры. И не пить за 2-4 часа до нее. Это обязательно, так как после введения препаратов может возникнуть рвота, а рвотные массы при попадании в дыхательные пути вызывают их закупорку и даже смерть от асфиксии.
В очень редких случаях при наркозе случается анафилактический шок — смертельно опасное состояние.
Если были введены большие дозы препаратов, через несколько недель после выскабливания могут сильнее выпадать волосы, болеть голова.
При наличии показаний для проведения диагностической или лечебной процедуры, врач составляет с ваших слов анамнез, проводит гинекологический осмотр и выписывает направление. Но перед тем, как явиться в стационар, необходимо пройти следующие обследования и сдать анализы:
- УЗИ органов малого таза (обычно на основании его и дается направление на чистку матки);
- общий анализ мочи;
- общий анализ крови;
- коагулограмма;
- анализ крови на вирусные гепатиты B и С, ВИЧ, сифилис;
- анализ на группу крови и резус фактор;
- мазок из влагалища на степень чистоты.
В назначенный день женщина является в гинекологическое отделение, приемный покой (описываются российские реалии) с направлением от врача, результатами всех анализов, УЗИ, паспортом и страховым полисом. С собой обязательно берет впитывающие пеленки, гигиенические прокладки, кружку, ложку, тарелку, бутылочку воды (можно пить после выхода из наркоза при хорошем самочувствии), халат, ночнушку, тапочки.
Врач-гинеколог, который будет делать чистку, и анестезиолог проводят беседу с женщиной. Выясняют какие у нее есть хронические, острые заболевания, какие она применяет или в недавнем прошлом принимала лекарственные препараты, имеет ли на что-либо аллергию, курит ли, часто ли принимает алкоголь, наркотики, имелись ли сотрясения мозга и т. д. Все это необходимо, чтобы решить какой наркоз использовать (иногда принимается решение о местном обезболивании) и возможных противопоказаний для выполнения в настоящий момент процедуры.
Если у вас были необычные выделения из влагалища за 1-2 дня до этого, вы подозреваете у себя, например, молочницу, то предупредите об этом врача.
После беседы подписываются бумаги о согласии на операцию и наркоз. В некоторых случаях пациентку сразу же вызывают к медсестре, чтобы сделать профилактический укол антибиотика.
- За 6 часов до выскабливания, в случае внутривенной анестезии, нельзя пить молочные и кисломолочные напитки, соки с мякотью. Нежелательно в день процедуры курить.
- За 4 часа нельзя пить ничего, в том числе воду.
- Есть нельзя за 10-12 часов до операции. Еда и питье могут спровоцировать механическую асфиксию, если после наркоза возникнет рвота.
- Не нужно красить ногти, делать их наращивание.
- Не стоит пользоваться декоративной косметикой.
- Учтите, что за рулем вы не сможете уехать, так как влияние препаратов, в том числе затормаживание реакций, возможно примерно в течение суток.
- Заранее узнайте, нужно ли брать с собой компрессионные чулки. Иногда это требование анестезиологов.
Перед тем, как идти в операционную, для собственного удобства, положите себе под подушку трусики, пару прокладок, мобильный телефон (обязательно заранее зарядите), так как в первые 1-2 часа после наркоза вы будете лежать. На кровать постелите впитывающую пеленку.
- После выскабливания желательно 1-3 месяца воздержаться от беременности. Поэтому врачи назначают пероральные контрацептивы (противозачаточные гормональные таблетки), как самый надежный способ предохранения от беременности. Начинать прием таблеток можно прямо в день процедуры. Он и станет первым днем нового менструального цикла.
- Воздержаться от половой жизни на 2-4 недели. Это необходимо для того, чтобы случайно не занести в матку инфекцию.
- Возможно, врач также порекомендует использование вагинальных свечей с хлоргексидином («Гексикон») для профилактики воспалительного процесса. Антибиотики обычно назначаются при высоком риске развития воспалительного процесса. Если операция была выполнена не в плановом, а экстренном порядке, то антибактериальная терапия необходима. Параллельно с этим женщина принимает таблетки с флуконазолом (противогрибковое средство, лучше «Дифлюкан» — оригинальный препарат или «Флюкостат»), чтобы на фоне антибиотиков не начался кандидоз (молочница) — очень частое осложнение.
Срочно обратиться к врачу следует при:
- сильном кровотечении (когда прокладка полностью промокает за 1-2 часа);
- появлении в выделениях из влагалища крупных сгустков (свидетельствует о большой кровопотере, обильном кровотечении, иногда сгустки достигают размера кулака — это опасно развитием анемии);
- сильных болях в животе (бывает при перфорации);
- повышении температуры тела выше 38 градусов без признаков ОРВИ (симптомов острого респираторного вирусного заболевания — насморка, боли в горле, кашля).
Также внимания требует задержка менструации. Если критических дней нет через 5 недель после выскабливания, это может говорить об осложнениях — образовании внутриматочных синехий, гормональном дисбалансе или беременности. Забеременеть женщина может сразу же после чистки. Точнее, через 2 недели, когда у нее будет овуляция и возможно зачатие.
На видео врач-гинеколог рассказывает об особенностях кюретажа матки.
источник
«Меня почистили» или «Мне сделали чистку» — эти фразы я нередко слышу от своих пациенток, и звучат они для меня так же невыносимо, как движение пенопласта по стеклу. «Чисткой» у нас просторечно называют выскабливание матки — самую частую процедуру, выполняющуюся в гинекологии в подавляющем большинстве случаев без каких-либо показаний к ней.
Само это прижившееся название — «чистка» — уже отражает грубый, топорный и примитивный подход к решению проблемы. Кстати, термин плавно перешел из врачебного жаргона в лексикон многих женщин, которые даже считают, что им необходимо время от времени «проходить чистку» или «почиститься». Возможно, они вкладывают в это такой же смысл, как в пресловутые «чистки организма от шлаков», предполагая, что и в этом органе скапливается «грязь».
Прежде чем продолжить повествование, надо объяснить, о чем же конкретно идет речь.
Выскабливание — амбулаторная медицинская процедура, выполняющаяся под внутривенным наркозом, во время которой с помощью специальной кюретки производится удаление (соскабливание) слизистой оболочки матки. Процедуру называют лечебно-диагностической, так как с ее помощью удаляется измененная болезнью ткань (если таковая есть), которую можно исследовать под микроскопом и поставить точный диагноз. Из предыдущего предложения понятно, что выскабливание проводят не только при наличии заболевания, но при подозрении на него, то есть с целью постановки диагноза.
Пока все понятно, логично и очевидно. Однако есть и другая сторона этой манипуляции. Процедура выполняется острой железной кюреткой, с помощью которой фактически «сдирается» слизистый слой матки, и происходит неизбежная травма самой матки. В результате существует риск нескольких серьезных осложнений: повреждение росткового слоя эндометрия (нарушающего его рост в дальнейшем), появление спаек в полости матки, развитие воспаления.
Кроме того, данная процедура способствует развитию такого заболевания, как аденомиоз (эндометриоз матки) — за счет нарушения границы между слоями матки, что способствует прорастанию эндометрия в мышцу матки. В итоге перенесенное выскабливание может привести к проблемам с зачатием или запустить развитие аденомиоза.
Совершенно очевидно, что такую процедуру надо делать строго по показаниям и серьезно оценивать соотношение «польза — риск». Но такое возможно где угодно, но только не у нас, и это очень печально.
Я думаю, что более чем в 80% случаев выскабливание проводится напрасно, то есть либо совсем без показаний, либо в случаях, когда можно решить проблему медикаментозно или путем простой амбулаторной процедуры.
Вот ситуации, при которых вам могут предложить выполнить выскабливание.
- У вас длительно идут кровянистые выделения или случилось маточное кровотечение.
- На УЗИ у вас обнаружили полип эндометрия, гиперплазию эндометрия, аденомиоз, миому матки или хронический эндометрит.
- Вам планируют провести хирургическое лечение в отношении миомы матки.
- У вас есть подозрение на внематочную беременность.
- Вы пожаловались на то, что у вас обильные менструации, есть межменструальные кровянистые выделения или коричневые «мажущие» выделения до и/или после менструации.
В целом на «чистку» отправляют очень часто даже при отсутствии тех причин, которые я перечислил выше. Выскабливанием часто сопровождают любое хирургическое лечение в гинекологии. Его как бы все время стараются сделать «заодно», чтобы «на всякий случай проверить», все ли нормально. Так быть не должно, это слишком легкомысленное отношение к довольно травматичной процедуре.
Итак, инструкция, как избежать выскабливания.
- Если у вас нет обильного маточного кровотечения (как говорится, «льет по ногам»), а просто идут длительные кровянистые выделения и исключена беременность (маточная и внематочная), уточните у доктора возможность остановить кровотечение медикаментозно. Да, это возможно. На фоне приема препарата (сразу же предупрежу, что это гормональный препарат, но он безопасен) кровотечение может остановиться, и повторную оценку вашего состояния надо будет провести после очередной менструации. Во многих случаях проведенного лечения окажется достаточно, и ничего более делать не потребуется.
- Если во время УЗИ у вас нашли полип или гиперплазию эндометрия, не спешите соглашаться на выскабливание. Спросите доктора о возможности назначить вам препарат в этом цикле и после повторить УЗИ после окончания следующей менструации. Еесли полип или гиперплазия подтвердятся — увы, выскабливание под контролем гистероскопии делать надо. Но у вас есть очень большой шанс, что после менструации показаний для процедуры не будет.
Полип — это вырост на слизистой оболочке матки (похож на палец или гриб), чаще всего доброкачественный. Есть полипы, которые сами отторгаются во время менструации, и те, что растут из росткового слоя. Последние требуют удаления.
Гиперплазия — утолщение слизистой оболочки полости матки. Бывает двух видов: простая и сложная. Простая гиперплазия встречается чаще всего, она не опасная, для ее развития должна быть обязательная причина (функциональная киста в яичнике, синдром поликистозных яичников и еще несколько). Обычно достаточно 10 дней приема препарата, чтобы она прошла и более не повторялась.
Сложная гиперплазия — плохая гиперплазия, ошибка в структуре эндометрия, встречается обычно после 35 лет, чаще на фоне избыточной массы тела. Лечится вначале удалением слизистой (выскабливанием) и далее многомесячным курсом гормональных препаратов или установкой внутриматочной гормональной спирали «Мирена». Точный диагноз возможен только при гистологическом исследовании.
- Если вам предлагают сделать выскабливание только с диагностической целью перед операцией или для уточнения состояния слизистой оболочки, — попросите доктора начать с биопсии эндометрия (другое название — «пайпель-биопсия» или «аспирационная биопсия»). Это простая амбулаторная процедура, не требующая никакой анестезии. Тонкую трубочку заводят в полость матки и всасывают небольшое количество ткани, которую потом отправляют в лабораторию для исследования. Это достаточно информативный анализ.
Важно: материал, полученный в результате выскабливания или биопсии, — это только слизистая оболочка матки, никакой информации о других заболеваниях она не несет. Дело в том, что нередко выскабливание назначают с целью оценки миомы матки на предмет ее характеристик; так вот — никакой информации выскабливание не даст.
- Помните, практически все современные аппараты УЗИ позволяют оценить слизистую оболочки матки и выявить в ней признаки патологии. Если доктор при УЗИ пишет, что эндометрий не изменен, и у вас нет обильных менструаций, межменструальных кровянистых выделений, то вероятность, что у вас есть патология, требующая выскабливания, близка к нулю.
- В целом основными проявлениями патологии эндометрия (только на эту ткань направлено выскабливание) являются кровотечения, обильные менструации и межменструальные кровянистые выделения. Таким образом, если у вас этого нет, обсудите с доктором, насколько обосновано его желание сделать вам выскабливание.
- «Хронический эндометрит» — частый диагноз при УЗИ и в результатах гистологического заключения после выскабливания. Речь идет о хроническом воспалении слизистой оболочки матки. Однако общепризнанных критериев постановки этого диагноза по УЗИ в доказательной медицине нет. Простая гистология также не может достоверно подтвердить этот диагноз. Часто этот диагноз ставят там, где его нет, так как ориентируются на «лейкоциты».
Достоверный диагноз возможен только при проведении особого вида исследования — иммуногистохимии. Это исследование доступно не во всех лабораториях, да и материал для него можно получить путем биопсии, а не проводить выскабливание. Думаю, теперь понятно, что делать выскабливание для подтверждения диагноза «хронический эндометрит» не надо. В целом диагностика и лечение этого заболевания эндометрия имеют смысл только в рамках проблемы бесплодия и невынашивания беременности.
- Сильное маточное кровотечение: да, выскабливание — это способ его остановки.
- Подозрение на внематочную беременность (трудности в постановке диагноза).
- Полип или гиперплазия эндометрия, которые не исчезли после менструации или проведенного медикаментозного лечения.
- Остатки плодных оболочек (после аборта, выкидыша, беременности).
- Любые кровянистые выделения после наступления менопаузы.
Теперь, я надеюсь, у вас есть надежная инструкция, как избежать, возможно, лишней для вас операции. Не бойтесь задавать вопросы доктору. Предлагайте альтернативы (биопсия эндометрия, медикаментозное лечение). Просите обосновать необходимость проведения именно выскабливания. Ответ «у нас так принято» принимать не стоит. Конечно, все это касается только тех ситуаций, при которых у вас нет угрозы для жизни и здоровья (обильное кровотечение).
источник

В Медицинском женском центре операцию проводят методом лапароскопии, позволяющим сохранить не только собственные ткани яичников, но их функции. Стоимость операции – от 69 000 рублей.
Функциональные кисты, образующиеся из естественных тканей яичника (фолликулярные, лютеиновые), как правило, регрессируют самостоятельно. Если процесс роста продолжается – показана консервативная терапия на основе оральных контрацептивов. Препараты оказывают блокирующее действие на функции яичника, чем вызывают уменьшение кист, препятствуют появлению новых образований. Кроме того, приём контрацептивов способствует нормализации менструального цикла, снижает риск развития злокачественных опухолей.
Эндометриоидные, дермоидные и муцинозные кисты яичников подлежат обязательному удалению, при этом наиболее безопасный и эффективный метод – лапароскопия. Операция позволит восстановить способность к зачатию, избежать перитонита и злокачественного перерождения тканей.
акушер-гинеколог, кандидат медицинских наук
главный врач и директор по развитию Медицинского женского центра, акушер-гинеколог
- фолликулярные – небольшие капсулы, образующиеся на месте не разорвавшихся фолликулов, применяется выжидательная тактика, так как они проходят самостоятельно в течение нескольких месяцев;
- кисты жёлтого тела – капсулы крупного размера, образующиеся после выхода яйцеклетки из фолликула;
- эндометриоидные – внутри капсул накапливается свернувшаяся кровь (симптом эндометриоза);
- муциозные – крупные капсулы, имеющие 2 и более камеры, наполненные густой слизью;
- параовариальные – доброкачественные новообразования, которые формируются в придатках;
- дермоидные – возникают из эмбриональных зачатков, поэтому внутри капсул встречаются фрагменты костных, зубных тканей, волос.
Неосложнённую атерому яичников невозможно выявить самостоятельно, поскольку заболевание протекает бессимптомно. Сигналом тревоги может послужить длительное отсутствие беременности. Эндометриодная киста даёт о себе знать ноющей болью внизу живота, которая усиливается во время месячных. Поводом для обращения к врачу должны послужить такие симптомы, как асимметрия живота, запоры, варикозное расширение вен на ногах, нарушение менструального цикла.
Перед удалением кисты яичника для определения общего состояния здоровья пациентку направляют на обследование к терапевту, эндокринологу, кардиологу и др.
Обязательные анализы перед операцией:
- клинический и биохимический анализы крови;
- анализ на определение резус-фактора и группы крови, свертываемость;
- исследование крови на ВИЧ, гепатит В и С;
- мазок на флору.
Также предоставьте врачу результаты УЗИ органов малого таза, кольпоскопии и ЭКГ.
Женщинам старше 50 лет с диагнозом «варикоз», «тромбоз» или «тромбоэмболия» рекомендуется дополнительно сделать УЗДГ вен нижних конечностей.
Лапароскопия отличается от обычной полостной операции не только меньшей травматичностью, но и точностью работы врача-хирурга. Благодаря функции многократного оптического увеличения на лапароскопе-видеокамере хирург удаляет кисту, не затрагивая соседние ткани и органы.
Женщину укладывают на операционный стол, устанавливают внутривенный катетер, через который будут подаваться необходимые медикаменты.
После общего наркоза, когда пациентка засыпает, выполняется дезинфицирующая обработка живота и промежности. Чтобы улучшить визуализацию внутренних органов, через прокол в передней брюшной стенке вводится газ (окись углерода). Далее врач делает ещё несколько проколов, через которые вводит диагностический зонд с видеокамерой (лапароскоп) и хирургические микроинструменты.
Важно исключить риск разрыва капсулы и истечения жидкости на соседние ткани – для этого киста яичника удаляется в два этапа: сначала прокалывается, её содержимое аспирируется, затем удаляется.
Перед тем как наложить швы на места проколов, брюшная полость промывается, устанавливается дренажная трубка.
Ткани, извлечённые из яичников, отправляются на гистологическое исследование. Это необходимо для определения характера новообразования.
Непосредственно лапароскопия занимает от 20 минут до часа, с учётом подготовки и выхода из наркоза – около 3-х часов. Через 5 часов пациентка сможет самостоятельно подниматься, а к вечеру можно вставать с постели и двигаться. В стационаре под наблюдением врача она находится не менее 2-х суток. Послеоперационные швы снимают через неделю.
Из-за вводимого в полость живота воздуха, на маточных трубах могут образоваться спайки, которые приводят к бесплодию, внематочной беременности, другим гинекологическим заболеваниям. Чтобы предотвратить их образование и повторную операцию в период восстановления после лапароскопии следует строго придерживаться рекомендаций врача: больше двигаться, придерживаться подобранного рациона питания, регулярно принимать лекарственные препараты.
Даже если выполнена резекция или удаление яичника, зачать ребёнка возможно – эту функцию выполнит второй яичник. При адекватной медикаментозной поддержке и постоянном наблюдении женщина сможет выносить ребенка.
Если не прибегнуть к лапароскопии на раннем этапе заболевания, то нет никакой гарантии, что киста не примет запущенную форму и не переродится в злокачественную опухоль. Своевременная операция позволит предупредить развитие опасных процессов (перитонита, рака) и восстановить репродуктивную функцию.
Хотите получить подробную информацию об особенностях и прогнозе при лапароскопии, а так же ее стоимость? Запишитесь на приём к гинекологу МЖЦ.
В нашем центре подобные операции проводятся регулярно. Вы можете пройти предварительное обследование и сдать анализы в день обращения. Все лабораторные исследования проводятся в лаборатории МЖЦ, поэтому результаты готовятся максимально быстро – в течение одного-двух дней.
источник