Многие задаются вопросом «Киста печени: что это такое и лечение». В данной статье мы постараемся рассказать о данной патологии подробно, с особым акцентом на КТ и МРТ диагностику.
Итак, кисты печени (код по мкб 10 — K76.8) делят на:
Приобретенные образования, исходя из причины возникновения кисты печение подразделяются на:
Кисты печени, которые развиваются вследствие закупорки желчных протоков, называются простыми. Они встречаются у 5-14% взрослого населения и часто являются диагностической находкой при лучевых исследованиях. Простые кисты могут быть:
Множественные кисты нередко сочетаются с кистами почек.
При УЗИ неосложненные простые кисты выглядят как четкие, округлые, анэхогенные образования, имеющие ряд специфических признаков: это эффект усиления дальней стенки, дистальное псевдоусиление эхосигнала, эффект боковых теней.
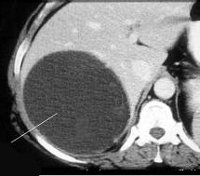
При КТ простые кисты печени тоже имеют типичную картину. На КТ они имеют вид круглых, однородных по структуре образований с очень четкими и ровными краями. Однако если срез компьютерной томограммы проходит ближе к полюсу кисты, граница ее будет представляться нечеткой вследствие эффекта усреднения, обусловленного включением в толщину среза паренхимы органа и жидкости (фото КТ смотрите выше). Капсула простой кисты печени, как правило, не определяется. Денситометрический показатель простых кистозных образований находится в диапазоне от 0 до 10 единиц шкалы Хаунсфилда (HU), то есть соответствует жидкости. Маленькие образования могут показывать значения плотности более 20 ед. HU, что также объясняется усреднением данного показателя за счет включения в срез прилежащей части печеночной паренхимы. В таких случаях, для дифференциальной диагностики рекомендуется применение более тонких срезов. Иногда киста печени может вызывать локальное нарушение оттока желчи вследствие сдавливания расположенных рядом желчных протоков (фото КТ смотрите ниже).
На серии КТ в 4 сегменте печени определяется простая киста, которая вызывает локальное нарушение оттока желчи. Стрелкой обозначены расширенные внутрипеченочные желчные протоки.
Трудности в диагностике кист печени возникают в случаях их атипии, которая проявляется:
- или внутренним кровоизлиянием в кистозное образование, при этом денситометрический показатель содержимого возрастает более 20 ед. HU,
- или наличием множественных перегородок и утолщениям стенки.
Для дифференцирования простых кист печени от кистевидных метастазов и цистаденокарциномы необходимо контрастное усиление. Простая киста не окрашивается, тогда как при злокачественных кистевидных образованиях наблюдается накопление препарата в мягкотканых компонентах опухоли. Нагноение простой кисты печени редкое осложнение, но в случаях его возникновения в структуре появляется неоднородность, плотность увеличивается, капсула утолщается и становится хорошо различимой.
К травматическим кистам печени относятся:
Для диагностики гематомы печени очень важна анамнестическая связь с травмой. При повреждении органа на компьютерных томограммах можно видеть линию разрыва (фото КТ выше). Кровь чаще скапливается под капсулой. В этом случае гематома имеет вид ограниченного, линзообразной формы скопления жидкости с плотностью более 60 HU (фото КТ ниже).
Подкапсулярная гематома печени, подострая стадия. На КТ под капсулой левой доли печени определяется линзообразное скопление крови, денситометрический показатель которой от 40 до 65 ед. HU.
В течение 2-3 суток после травмы денситометрический показатель излившейся крови сохраняется на высоком уровне. В дальнейшем, по мере лизирования крови, денситометрический показатель гематомы неравномерно снижается, и в отдаленном периоде он соответствует показателю от жидкости. Гематому с лизированной кровью трудно отличить от простой кисты печени.
Паренхиматозная гематома печени. На КТ и 8 сегменте определяется скопление крови, имеющий средний денситометрический показатель 60 ед. HU. По периферии гематомы начинается лизирование излившейся крови. Гематома вызывает локальное нарушение оттока по внутри печеночным желчным протокам (стрелки).
Диагностика гематомы, сформировавшейся в глубине паренхимы печени, в острый период также не представляет сложность, поскольку свежая кровь дает характерную КТ картину — ограниченное, равномерное повышение плотности. Лизирование крови в паренхиматозной гематоме наступает от периферии к центру (фото КТ выше). Вместе с тем не все гематомы превращаются в травматические кисты печени. Процесс инволюции гематомы может идти по нескольким путям. В одних случаях, как было показано выше, преобладают процессы лизиса с превращением содержимого гематомы в однородную жидкость. Параллельно образуется ложная капсула. Этот путь развития превращает гематому в вариант серомы, которая мало отличается от простой кисты печени. В других — происходит организация скопившейся крови. В гематоме развивается соединительная ткань, в нее прорастают сосуды, наблюдается уменьшение размеров и изменение внутренней структуры до солидной. Процесс заканчивается рубцеванием вплоть до появления участков кальцинации. Такое развитие больше характерно для внутрипеченочной гематомы. И если исследование проводится в стадии рубцевания гематомы, ее диагностика может представлять большую сложность. В этом случае при КТ гематома проявляется участком пониженной плотности с неровными и нечеткими контурами и симулирует образование печени. По мере организации гематомы и прорастания в нее сосудов сходство с образованием еще больше увеличивается. Контрастное усиление также не вносит ясность, поскольку при контрастном усилении в структуре гематомы в артериальную фазу можно наблюдать сосудистую сеть, а в венозную фазу — активное накопление контрастного вещества молодой соединительной тканью. Решающее значение в дифференциальной диагностике имеет анамнез и очень важно наблюдение за динамикой процесса. Относительно быстрая динамика картины, в течение двух недель, наблюдаемая любым методом визуализации, является убедительным признаком паренхиматозной гематомы.
При МРТ исследовании интенсивность сигнала будет зависеть от давности гематомы. В остром периоде наблюдается высокий сигнал в Т2 взвешенном изображении и низкий сигнал в Т1 В дальнейшем, интенсивность сигнала в постепенно возрастает, а в Т2 не меняется (фото МРТ ниже).
То же наблюдение, что на фото КТ закрытой травмы печени (смотрите выше). MPT в T1 (а) и в Т2 (б) последовательностях (пояснения в тексте).
К осложнениям гематомы можно отнести продолжающееся кровотечение и нагноение. При продолжающемся кровотечении наблюдается увеличение размеров гематомы, а в ее содержимом постоянно наблюдается жидкость и нити фибрина (последние отчетливо определяются при УЗИ). При нагноении гематомы формируется типичная картина абсцесса печени.
Билома печени образуется из-за повреждения желчного протока и, как следствие, скопления желчи в ткани органа. Она имеет мало дифференциальных признаков, отличающих ее от серомы или простой кисты. Хотя, стоит отметить, что билома печени может увеличиваться, в связи с чем необходим периодический мониторинг ее размеров, чтобы не допустить разрыва данного патологического образования.
Встречающиеся в средних широтах паразитарные кисты печени чаще имеют эхинококковую природу.
Дифференциальная диагностика эхинококковых кист печени не должна вызывать затруднении: наличие капсулы является убедительным признаком кисты паразитарной природы (смотрите фото КТ и МРТ).
Эхинококк печени II типа. На КТ в 5 сегменте печени определяется многокамерная киста, разделенная толстыми перегородками.
При МРТ во всех последовательностях лучше визуализируется капсула паразитарной кисты, перегородки, внутреннее содержимое и очаги отсева (фото МРТ ниже).
Эхинококк печени на МРТ.
А — Т2 взвешенное изображение в коронарной плоскости.
Б — Т2 взвешенное изображение и аксиальной плоскости. В VIII сегменте печени определяется многокамерная киста. Отчетливо прослеживаются утолщенные перегородки и капсула, а также дочерние кистозные образования, характерные для паразита.
Альвеококковые кисты печени на территории РФ встречаются реже. Они отличаются более агрессивным ростом. Они имеют склонность к распространению путем инвазии в прилежащие структуры и органы. На КТ альвеококковая киста отличается более толстой капсулой, при этом ее внутренняя поверхность неровная. В капсуле могут содержаться кальцинаты. Важным отличительным признаком кистозного образования альвеококковой природы является относительно однородная и плотная внутренняя структура. денситометрический показатель которой достигает 40 ед. HU.
По указанным признакам альвеококковая киста печени может симулировать образование другой природы. Применение внутривенного контрастного усиления решает вопросы дифференциальной диагностики: содержимое паразитарной кисты не накапливает контрастное вещество (фото МРТ смотрите выше).
Лечение кисты печение осуществляется только хирургическим путем (смотрите видео выше). Консервативно проводится только медикаментозная поддерживающая и симптоматическая терапия.Итак, из статьи стал ясен ответ на вопрос: «Киста печени: что это такое и лечение?». Для более углубленных знаний советуем обратиться к другим статьям по хирургии на нашем сайте.
источник
Паразитарная киста печени – это новообразование патологического характера, которое располагается внутри органа или на его поверхности. Киста – это капсула, которая заполнена гноем или жидким содержимым. Развитие образования происходит при поражении тканей печени червями-паразитами. Чаще всего паразитарные кисты диагностируются у людей, проживающих в странах с развитым сельским хозяйством, причем у женщин эта патология встречается чаще, чем у мужчин. Встречаются множественные и одиночные узлы. Размеры кистозной капсулы могут быть различными.
Самая крупная паразитарная киста, которая была обнаружена, имела диаметр 40 сантиметров.

Наружная оболочка кисты достаточно плотная, поэтому она может раздвигать печеночные ткани. Внутри кистозной капсулы образуются новые паразиты.
В зависимости от того какие именно паразиты поражают печень, выделяют следующие виды кист:
-
Эхинококковая киста печени. Заболевание возникает в результате жизнедеятельности эхинококка в стадии личинки. Личинки этого паразита мелкие, поэтому они без труда проникают в капилляры и разносятся по всему организму человека. Заражение происходит через непосредственный контакт человека с шерстью животного, у которого имеется данный паразит. Личинки могут переноситься с пылью или попадать в человеческий организм с плохо промытой зеленью. Попадая в организм, личинка из желудка переносится кровью в печень. Вокруг нее начинает формироваться кистозное образование, которое заполнено жидкостью. Такая киста, как правило, развивается в печени в единственном числе (одиночная), случаи выявления множественных эхиноккоковых кистозных образований не зарегистрированы.
- Альвеококковая киста печени. Развивается при проникновении в организм эхинококка другого вида. Точно также, как и в предыдущем случае, личинки в печень попадают с кровью из желудка. Данный паразит чаще всего встречается в тайге. Он паразитирует в организмах волков, лис, песцов, собак. Чаще всего данное заболевание диагностируется у людей, которые имеют тесный контакт с этими животными, а также употребляют таежные ягоды. Сначала альвеококковая киста развивается также как и эхинококковая, но затем появляется несколько капсул, которые между собой соединены стенками. Такие кисты практически всегда множественные.
Кроме печени, данное заболевание может встречаться и в других органах, но это происходит гораздо реже.
Киста в печени может начать нагнаиваться, что приводит к риску разрыва оболочки. В этом случае содержимое капсулы попадает в брюшную полость и поражает находящиеся в ней органы.
Паразитарные кистозные новообразования серьезно угрожают человеческой жизни, поэтому при наличии описанных ниже признаков, необходимо в срочном порядке обращаться к врачу.

- боль в правом боку и под ребрами;
- боли в области груди и кашель с кровянистой мокротой;
- болевые ощущения в костях и мышцах;
- припадки, похожие на эпилептические;
- полная или частичная утрата зрения;
- психические расстройства;
- желтый оттенок кожи и белков глаз;
- повышение температуры;
- диарея;
- заметное выпячивание живота, в котором прощупывается уплотнение;
- кожные зудящие высыпания, напоминающие аллергию;
- резкая потеря веса, недомогание и сильная слабость без причины.
Первые стадии образования паразитарной кисты в печени симптомами не сопровождаются. Симптоматика начинает проявляться при больших размерах образования, которое нарушает функции органа, и крайне отрицательно сказывается на работе всего организма.
Если киста сильно увеличивается в размерах, может наблюдаться:
- брюшная водянка;
- варикоз вен органов пищеварения;
- увеличение селезенки;
- сетка крупных сосудов в области живота.
Чтобы подтвердить наличие эхинококковой или альвеококковой кисты в печени, врач проводит:
- пальпацию;
- УЗИ брюшной полости;
- КТ или МРТ исследование.
В обязательном порядке требуется:
- анализ крови на эхинококкоз (проба Касони);
- клинические и биохимические анализы крови;
- иммуноферментный анализ крови.
Врач может назначить дополнительные исследования, от которых отказываться не рекомендуется, так как паразитарные кисты могут трансформироваться в злокачественные образования (рак).
Заражение здорового человека от больного невозможно. Маточно-плацентарный барьер не пропускает личинки червя к плоду, поэтому в материнской утробе заражение также не происходит.

Терапия паразитарной кисты народными средствами и методами рассматривается только как дополнительный способ воздействия, но никак не основной. Поэтому перед началом применения подобных методик необходимо проконсультироваться со специалистом. Лечит паразитарные кисты врач-гепатолог.
Если киста не осложненная, ее консервативное лечение может проводится в амбулаторных условиях. Первоначально необходимо ликвидировать паразитарную инвазию. Это достигается путем приема препаратов, которые подавляют жизнедеятельность паразитов и выводят их из организма человека. В ходе терапии, лечащий врач подберет препараты в зависимости от вида червя. Чаще всего используют Немозол или Альбендазол. Для устойчивого эффекта необходимо провести два курса такой терапии, причем каждый курс длится месяц, а межу ними делается двухнедельный перерыв. Во время лечения необходимо периодически проводить анализ на наличие антител. Лечение паразитарных кист считается результативным в том случае, если их количество и объем снижается.
Как говорилось выше, в ходе лечения медикаментами могут наблюдаться негативные побочные эффекты. Возможно развитие преданемии, желтухи, состояние волос и кожи существенно ухудшается. Если побочные явления выражены сильно, то необходимо обратиться к врачу.
Для снятия симптоматики специалисты могут назначить:
- анальгетики;
- препараты, которые устраняют рвоту и тошноту;
- защитные средства для восстановления функциональности органа.
Медики разделяют хирургические вмешательства по удалению кисты печени на следующие виды:
- Радикальные. В этом случае проводится полное устранение причины патологии – резекция (в ходе которой удаляется часть печени) или перицистэктомия (удаление только кисты).
- Условно-радикальные. При таком подходе кистозное образование устраняется полностью, но риск рецидива при этом достаточно высок. Проводят резекцию кисты одновременно с обработкой пораженного участка противопаразитарными средствами.
- Паллиативные. В этом случае причина патологии не устраняется, а вмешательство проводится для улучшения общего состояния больного. Для этого используют химиотерапию, криовоздействие.
- Вмешательства, которые направлены на ликвидацию возможных осложнений – дренирование кисты, которая лопнула, а также дренирование брюшной полости и желчевыводящих путей.

Состояние больного можно улучшить при помощи следующих народных средств:
- Перепелиные яйца. По утверждению народных целителей, если на протяжении 20 дней перед едой выпивать 5 перепелиных яиц, то от паразитарной кисты можно избавиться. Данный способ является самым популярным среди всех остальных.
- Отвар полыни. Это средство считается эффективным на ранних стадиях заболевания. Личинки паразита не переносят полынь, следовательно, при регулярном приеме отвара этого растения, личинки эхинококка будут выводиться из организма.
- Семена горчицы и чеснок. Данные средства тоже негативно воздействуют на личинки паразита. Но при гастрите, проблемах со свертываемостью крови, почечных патологиях, такой способ лечения принесет больше вреда, чем пользы.
Очень важно понять, что прогрессирующее паразитарное поражение печени средствами народной медицины вылечить невозможно. Лекарственные травы могут помочь лишь поддержать пораженный орган, но справится с заболеванием они не в силах.
Многие растительные настойки и отвары имеют ряд противопоказаний (особенно, если у пациента имеются сопутствующие заболевания печени). Поэтому перед использованием любых средств народной медицины необходимо предварительно проконсультироваться с врачом.
Одним из опасных осложнений паразитарной кисты является ее нагноение. При этом болевые ощущения усиливаются, повышается температура тела. В случае прорыва кистозной капсулы, велик риск развития анафилактического шока.
Кроме того, возможны следующие осложнения:
- кровоизлияние в капсулу;
- образование свищей и прорастание в соседние органы;
- желтуха, которая развивается в результате закупорки желчных протоков;
- снижение функции печени и рост уровня билирубина;
- острая печеночная недостаточность.
Прогноз при паразитарной кисте печени зависит от нескольких факторов – как долго паразитарная инвазия находится в организме человека, насколько сильно поражена печень, имеются ли осложнения. Если паразитарное поражение наблюдается в течении длительного времени, у пациента развивается печеночная недостаточность или формируется фиброз, то прогноз будет неблагоприятный.
Профилактические мероприятия заключаются в соблюдении правил личной гигиены – после контакта с животными необходимо тщательно мыть руки с мылом, основательно мыть овощи, фрукты и зелень перед употреблением в пищу, обязательно проводить качественную термическую обработку мяса и рыбы, пить только кипяченную воду.
источник
Причиной эхинококкоза печени у человека является ленточный червь цепень эхинококк (Echinococcus granulosis). В его организме паразит развивается только до личиночной стадии. Основным источником гельминтоза для человека являются инфицированные собаки. Яйца паразита попадают в организм человека через рот. В его кишечнике яйца теряют внешнюю оболочку и превращаются в онкосферы, которые, проникнув через стенку органа, с током крови разносятся по всему организму.
Наиболее часто личинки оседают в печени (45 — 85% случаев) и легких (20 — 30% случаев), где развиваются эхинококковые кисты. Кисты чаще всего бывают одиночными, реже — множественными. Их размеры составляют от нескольких миллиметров до 20 и более сантиметров в диаметре.
Рис. 1. Эхинококкоз печени. Во всех долях располагаются множественные эхинококковые пузыри.
На организм человека растущая эхинококковая киста оказывает многообразное влияние.
Эхинококковая киста постоянно растет. Растет медленно и за многие годы (20 лет и более) достигает огромных размеров. Описаны находки пузырей весом более 12 кг. От размеров кисты и ее локализации зависит окраска и тяжесть симптомов эхинококкоза печени. Эхинококковые пузыри бывают малых размеров (до 5 см. в диаметре), средних размеров (6 — 10 см. в диаметре) и большие ( 11 — 20 см. в диаметре). Наружная стенка пузыря толстая и плотная (0,5 см. и более по толщине). Она несет на себе защитную функцию. Внутренняя стенка тонкая. В ней образуются множество выводковых капсул, в которых располагаются зародышевые сколексы до 100 в одной капсуле. Часть сколексов выходит из капсул и свободно плавают в жидкости кисты («эхинококковый песок»). Количество сколексов в 1 куб. миллилитре эхинококкового песка достигает 400 тысяч. Часто в пузыре образуются дочерние пузыри.
- По мере роста эхинококковая киста оказывает давление на соседние структуры печени. Кисты, которые локализуются в периферических отделах органа, долгое время ничем себя не проявляют.
- При сдавлении крупных желчных протоков нарушается отток желчи в кишечник, развивается механическая желтуха.
- Сдавление крупных магистральных сосудов приводит к нарушению кровообращения, при сжатии воротной вены развивается асцит.
Рис. 2. Эхинококкоз печени. Множественные дочерние пузыри в эхинококковой кисте.
Продукты жизнедеятельности паразита, а также продукты гнойного распада при нагноении кисты — главные причины развития токсикоза у больного. Интоксикация нарастает по мере роста кисты и длится годами.
К аллергизации организма приводят чужеродные белки, постоянно поступающие в кровь больного. Симптомы аллергии нередко проявляются первыми при эхинококкозе. Наиболее часто развиваются аллергические реакции немедленного типа — крапивница и эозинофилия. При разрыве стенки пузыря и выходе его содержимого в брюшную или плевральную полости развивается анафилактический шок. Важную роль играют иммунопатологические реакции, которые развиваются на более поздних стадиях заболевания и при множественном эхинококкозе.
Рис. 3. Огромные эхинококковые кисты в печени и почках больного.
Симптомы эхинококкоза печени многообразны и зависят от размера, локализации, численности кист и быстроты их роста. На разных этапах развития заболевания клиническая картина эхинококкоза печени имеет свои особенности. Немаловажное значение в развитии заболевания имеет реактивность организма больного, его возраст и сопутствующая патология.
Заболевание развивается медленно и постадийно:
- стадия латентная.
- стадия слабовыраженных субъективных проявлений.
- стадия выраженных клинических проявлений.
- стадия осложнений эхинококкоза печени.
При локализации кист в периферических отделах первые симптомы эхинококкоза печени появляются спустя многие месяцы после заражения. Часто заболевание в таких случаях выявляется случайно при проведении УЗИ печени. Локализация кист у ворот печени сопровождается сдавливанием желчевыводящих протоков и воротной вены. Нагноение эхинококковой кисты протекает под маской абсцесса с симптомами гнойной интоксикации. Разрыв стенки кисты и излитие ее содержимого в брюшную полость сопровождается болевым и анафилактическим шоком, развитием перитонита и часто кровотечением. Резкие боли в груди, одышка и кашель возникают при прорыве кисты в плевральную полость.
Рис. 4. Микропрепарат эхинококкоза печени. Видна толстая внешняя хитиновая оболочка и кальцинаты внутри кисты.
Эхинококк в печени на УЗИ
Начало заболевания, как и длительность латентной стадии эхинококкоза печени установить трудно. Заболевание долгие годы ничем себя не проявляет. Годами длится латентная стадия при локализации паразита в периферических отделах печени.
Первыми при эхинококкозе появляются симптомы аллергии — крапивница и повышение эозинофилов в крови. У больного снижается работоспособность, появляются приступы беспричинной слабости. По мере роста кисты наступает период слабовыраженных субъективных проявлений. Боли и тяжесть в правом подреберье, тошнота и иногда рвота — основные симптомы эхинококкоза печени в этот период. Печень несколько увеличена, болезненна при пальпации.
Рис. 5. Эхинококковые кисты в печени у животного.
В 3-й стадии заболевания клинические симптомы эхинококкоза печени разнообразны и многочисленны. Они зависят от локализации кисты:
- При передней локализации и больших кистах отмечается сильное увеличение печени.
- При локализации в верхних отделах киста стимулирует выпотной плеврит. Определить ее можно рентгенологически по куполообразному выпячиванию и высокому стоянию купола диафрагмы.
- При локализации в нижних отделах печени кисту можно прощупать в брюшной полости.
- Краевое расположение кисты встречается редко.
При достаточно больших кистах у больных появляются боли и тяжесть в правом подреберье, чувство переполнения желудка, отрыжка и тошнота. Увеличение печени (гепатомегалия) — основной симптом эхинококкоза печени. Печень, как правило, увеличена неравномерно. Киста пальпируется как образование округлой формы плотно- эластической консистенции, как правило, безболезненное. При росте киста растягивает капсулу печени, что вызывает тупые ноющие боли, иногда приступообразные. Эхинококковые пузыри довольно больших размеров напряжены. Внутрипузырная жидкость находится под давлением 300 мм. водного столба, поэтому почти никогда не удается обнаружить симптом флюктуации.
Рис. 6. Эхинококкоз печени на КТ. Внутри кист отчетливо видны дочерние пузыри.
На определенном этапе развития заболевания наступают осложнения эхинококкоза печени:
- Сдавление структурных элементов в области ворот печени.
- Обызвествление кисты.
- Асептический некроз кисты.
- Нагноение эхинококкового пузыря
- Разрыв стенки кисты и прорыв ее содержимого в просвет полых органов.
При сдавлении структурных элементов в области ворот печени развиваются механическая желтуха и портальная гипертензия. Асцит, увеличение селезенки и кровотечения из расширенных вен пищевода — основные симптомы портальной гипертензии. На брюшной стенке больных проявляются контуры расширенных вен («корона медузы»). Полное перекрытие нижней полой вены приводит к развитию сердечно-сосудистой недостаточности. Страдает кровоснабжение сердца, легких, почек и головного мозга.
Сдавление желчных путей приводит к развитию механической желтухи. У больных появляется желтушность склер и кожных покровов, зуд кожных покровов, обесцвечивается кал, становится темной моча, в сыворотке крови повышается уровень билирубина, в моче появляется уробилин, исчезает стеркобилин в кале.
Рис. 7. УЗИ печени. На фото видны множественные дочерние кисты в эхинококковом пузыре.
Асептический некроз развивается при распаде дочерних пузырей. Клиническая картина часто бедна проявлениями. Считается, что вслед за асептическим некрозом развивается обызвествление стенки эхинококкового пузыря. При пальпации такой кисты отмечается ее каменистая плотность. Внутри киста наполнена детритом. Такое образование оказывает механическое воздействие на окружающие ткани. Больной жалуется на тяжесть и чувство давления в области правого подреберья, развиваются диспептические расстройства.
Данное осложнение встречается в 15 — 35% случаев. Предшествует нагноению трещина в стенке пузыря, через которую бактерии из желчевыводящих путей беспрепятственно попадают внутрь. Нагноившиеся кисты часто принимают за абсцессы. Заболевание протекает с сильными болями и симптомами гнойной интоксикации. Слабость, недомогание, озноб, повышенная температура тела, боли в правом подреберье, неравномерное увеличение печени — основные симптомы эхинококкоза печени при нагноении кисты.
Рис. 8. Наружные хитиновые оболочки кист эхинококка.
Стенка эхинококковой кисты больших размеров разрывается в результате незначительной травмы. Содержимое пузыря изливается в просвет полых органов: брюшную или плевральную полости, желчевыводящие пути, просвет желудочно-кишечного тракта, бронх или мягкие ткани.
Прорыв эхинококкового пузыря в брюшную полость является наиболее серьезным осложнением. Разрыв стенки кисты сопровождается анафилактическим шоком, кровотечением, перитонитом и диссеминацией процесса. В ряде случаев осложнение протекает спокойно, с неярко выраженными симптомами. У части больных разрыв кисты сопровождается бурной клинической картиной с развитием аллергического шока и прогрессирующим развитием перитонита или плеврита. Перфорация эхинококковой кисты сопровождается сильными болями в правом подреберье, распространяющимися по всему животу.
Прорыв эхинококкового пузыря в желчные пути регистрируется в 5 — 10% эхинококкоза печени. Из них более половины случаев приходится на прорыв кисты в общий желчный проток. Обрывки оболочки пузыря закупоривают желчные проходы, а инфекция является причиной развития гнойного холангита, приводящего к гибели больного.
Внезапное начало, резкие боли в правом подреберье, иррадиирующие в правую лопатку и плечо, высокая температура тела, ознобы, рвота, желтушность кожных покровов и склер, темная моча — основные признаки и симптомы прорыва эхинококковой кисты в общий желчный проток. Помогает провести диагностику заболевания УЗИ и КТ. На операции удается извлечь обрывки оболочки эхинококкового пузыря и дочерние пузыри из общего желчного протока.
Прорыв эхинококковой кисты в плевральную полость сопровождается одышкой, болями в груди и сухим кашлем. Развитие анафилактического шока у сенсибилизированных больных приводит к гибели больного. У части больных развивается крапивница, появляется зуд кожных покровов, одышка и тахикардия.
Данное осложнение встречается редко. Предперфоративный период протекает под маской пневмонии или гриппа. Момент прорыва эхинококковой кисты в бронх характеризуется появлением рвоты и выделением большого количества светлой прозрачной жидкости или желчи с обрывками оболочек пузыря и дочерними пузырями эхинококка. Развившаяся асфиксия может привести к гибели больного.
Рис. 9. Макропрепарат эхинококкоза печени. На фото огромный эхинококковый пузырь, внутри которого множество дочерних пузырей. Отчетливо видна хитиновая наружная оболочка.
- Поможет заподозрить заболевание анамнез больного (сведения о проживании в местности, эндемичной по эхинококкозу). В группу риска по эхинококкозу входят пастухи, чабаны и доярки, включая членов их семей, лица, контактирующие с собаками, позволяющие им облизывать лицо и соприкасаться (обнюхивать) продукты.
- Эозинофилия (20% и более) говорит о сенсибилизации организма.
- В 80 — 85% случаев у больных эхинококкозом отмечается положительная реакция Кацони.
- Более информативна и точна при эхинококкозе печени реакция агглютинации с латексом и реакция непрямой агглютинации.
- На эхинококкоз печени указывает высокое стояние купола диафрагмы или куполообразное выпячивание, определяемые при рентгенологическом исследовании, а также кальцинаты в зоне пузыря.
- На кисту укажут данные радиоизотопного гепатосканирования. В месте проекции эхинококкового пузыря отмечается дефект накопления изотопа.
- УЗИ и КТ являются наиболее достоверными методами исследования.
- Ангиография и лапароскопия являются самыми распространенными среди инвазивных методов исследования.
к содержанию ↑
Рис. 10. Эхинококкоз печени. Макропрепарат. Паразит занимает большую часть печени. От здоровых окружающих тканей киста отграничена плотной толстой соединительно-тканной капсулой. Внутри находятся множественные дочерние пузыри.
Рис. 11. Эхинококкоз печени. Макропрепарат. Печень неравномерно увеличена. Эхинококковая киста занимает почти всю ее долю и представляет собой образование округлой формы плотно эластической консистенции. Стенка кисты напряжена, из-за чего определить симптом флюктуации невозможно.
Рис. 12. Эхинококкоз печени. УЗИ. Образование в печени не отражает ультразвук (анэхогенное образование). Ободок гипоэхогенный. Стенки образования четкие двухконтурные.
Рис. 13. Эхинококкоз печени. КТ. Слева огромная полость с толстой обызвествленной капсулой. Справа образование с плотной стенкой и многочисленными ячеистыми структурами (многокамерная эхинококковая полость) занимает почти всю долю печени.
Рис. 14. Микропрепарат эхинококкоза печени. На фото элементы соединительнотканной капсулы, полиморфноклеточное воспаление и эозинофилия, ограничивающие очаг эхинококка.
Рис. 15. Черными стрелками обозначены элементы эхинококка. На фото справа один из элементов частично некротизирован.
Самоизлечение эхинококкоза печени никогда не происходит. Редко отмечается гибель паразита с последующим обызвествлением его стенок. Лекарственные препараты на эхинококковую кисту не воздействуют. Удаление пузыря является оптимальным способом лечения.
В настоящее время существует много методик хирургического лечения эхинококковых кист, обеспечивающих успех вмешательства. Хирургия эхинококкоза печени предполагает удаление кисты с ее содержимым и предотвращение обсеменения внутренних органов. Лечение эхинококкоза печени комплексное. Оно включает в себя:
- Оперативное лечение (удаление кисты, вскрытие кисты с последующим удалением содержимого или удаление пораженного органа).
- Медикаментозное лечение.
Рис. 16. На фото эхинококковые пузыри, извлеченных при хирургических операциях.
Объем оперативного вмешательства при эхинококкозе печени зависит от размера, локализации и количества кист, а также от наличия осложнений.
Радикальное удаление предполагает полное удаление эхинококкового пузыря с его оболочками без вскрытия полости. Данный метод лечения применяется редко, в основном только при единичных кистах небольшого размера с краевой локализацией.
Пункция с целью отсасывания содержимого эхинококкового пузыря с последующим его удалением применяется чаще. Эта методика позволяет избежать разрыва кисты при выделении и диссеминации паразита. Пункция с последующим вскрытием кисты применяется при локализации крупных кист в глубоких областях печени. При вскрытии кисты часто фиброзная капсула не удаляется. Полость обрабатывается дезинфицирующими растворами: 2% раствором формалина, 96% этилового спирта, 5% раствором йода и др. и далее ушивается изнутри отдельными швами (капитонаж). В ряде случаев применяется криовоздействие или облучение лазерным лучом. В случае нагноения содержимого кисты прибегают к дренированию оставшейся полости.
Пункция эхинококкового пузыря с последующим введением в ее полость склерозантов применяется при одиночных кистах, отсутствии внутри дочерних кист и минимальном доступе. Манипуляцию следует проводить с большой осторожностью, во избежание попадания паразита в брюшную полость.
Удаление печени (резекция) является самой радикальной операцией, обеспечивающей полное излечение больного. Операция довольно сложная и в ряде случаев недоступна для широкого круга хирургов. Применяется при краевом расположении кист, множественном эхинококкозе и гигантских кистах.
При прорыве кисты выполняется срочная операция — полузакрытая или закрытая эхинококкэктомия.
- При прорыве кисты в брюшную или плевральную полости производится вскрытие полостей, проведение тщательного туалета (промывание антисептиками), удаление эхинококкового песка и дочерних кист с последующим дренированием.
- При прорыве кисты в желчевыводящие пути выполняется холедохотомия или эхинококкэктомия. Удаляются оболочки пузыря и кисты из желчных ходов. Общий желчный проток дренируется.
- Образование желчных свищей является опасным осложнением. Они часто осложняются гнойным холангитом, желчным перитонитом и кровотечениями. Большие желчные свищи ушиваются.
- При желчно-бронхиальной локализации свищ разобщается, а отверстие в бронхе ушивается.
При нагноении эхинококковый пузырь вскрывается, опорожняется и дренируется (открытая эхинококкотомия).
Рис. 17. Открытая эхинококкотомия. Видна толстая наружная оболочка и множество дочерних кист.
Противопаразитарное лечение проводится:
- при невозможности оперативного вмешательства;
- в послеоперационный период с целью предупреждения обсемененности;
- у лиц с из эндемичных очагов с наличием в крови антител к эхинококку, но при отсутствии кист, что доказано инструментальными методами обследования.
Препаратом выбора при лечении эхинококкоза печени является Альбендазол. Противопаразитарный препарат применяется в дозе 15 мг на 1 кг веса в сутки 28 дней с последующим 2-х недельным перерывом. Всего рекомендовано провести до 20 таких курсов. Альтернативным препаратом является Мебендазол, который применяется курсами в течение 15 — 24 мес. с расчета 40 — 50 мг на 1 кг веса.
С целью предупреждения обсемененности рекомендуется принимать противопаразитарные препараты за 6 дней до операции и на протяжении 3-х месяцев после операции.
С профилактической целью у лиц с наличием в крови антител к эхинококку Альбендазол применяется до 3-х циклов.
Рис. 18. Оболочки эхинококковых пузырей.
Профилактика эхинококкоза печени включает в себя комплекс ветеринарно-медицинских мер, направленных на выявление и устранение источника заражения:
- Учет и регистрация служебных собак, сокращение их численности, уничтожение бродячих животных.
- Проведение профилактической дегельминтизации собак.
- Соблюдение правил убоя скота. Правильное уничтожение органов, пораженных эхинококком. Блокировка доступа собак на бойни и захоронения больных животных.
- Мониторинг за группой риска по эхинококкозу: пастухами, чабанами, доярками, охотниками, включая членов их семей, лицами, контактирующими с собаками по роду их деятельности.
- Санитарно-просветительская работа среди населения.
- Соблюдение правил личной гигиены.
Рис. 19. Основным источником эхинококков для человека являются инфицированные собаки.
источник
Эхинококковая киста – заболевание, спровоцированное поражением паразитом. В настоящее время болезнь довольно широко распространена по всему миру. И все же медицинская статистика говорит о неравномерном распределении по земному шару, наибольшая вероятность заражения эхинококковой кистой — у проживающих в местности, где из всех форм хозяйствования доминирует земледелие (и другие формы сельского хозяйства). Паразит, провоцирующий эту болезнь, может внедриться в любой орган человеческого организма, но чаще всего страдает головной мозг, легкие, печень.
Эхинококковая киста провоцируется попаданием в человеческий организм эхинококка. Это вид паразитов, внутри которого медицина насчитывает очень большое количество разновидностей. Провоцирует эхинококковую кисту ленточный червяк, который обычно обитает в кишечнике животных из числа собачьих – это могут быть и домашние собаки, и дикие лисы, волки. По размеру один червь – это лишь несколько миллиметров, но при внимательном исследовании пораженных тканей можно увидеть паразита даже без дополнительного увеличения.
Эхинококковая киста может быть спровоцирована одним из двух разновидностей паразитов: гидатиозным или альвеолярным. При заражении первым типом чаще страдает печень, при втором – легкие.
Особенности жизненного цикла эхинококка предполагают наличие нескольких хозяев. Так, в человеческом организме обитают личинки. При исследовании их можно заметить в виде однокамерных пузырей (характерно для печени) или многокамерных (такие чащи возникают в легких). Этот пузырь и называют кистой. У него есть две оболочки, а внутри расположена жидкость со сколексами. Внутри пузыря на оболочке есть участки, порождающие новые поколения паразитов. Со временем пузырь разрастается и давит на ткани, что приводит к утере функциональности.
Жизненный цикл эхинококка включает в себя не только стадию, протекающую в организме человека. Окончательные хозяева этого паразита среди животных, обитающих рядом с человеком, – собаки, хотя реже можно найти зараженных кошек. В зрелом виде червь живет в кишечном тракте, продуцирует яйца, которые выделяются с фекалиями. Так яйца попадают во все, что касается каловых масс, – землю, воду, откуда заражают овощи, фрукты.
Есть несколько путей, которыми человек обычно заражается паразитами. Например, в пищу может попасть термически некачественно обработанное мясо животных (коров, кур), которые были заражены эхинококком. Сельскохозяйственные животные чаще всего получают инфекцию через воду. Альтернативный вариант – дичь, убитая на охоте.
Самый часто встречающийся в реальности вариант – банальное несоблюдение гигиенических правил. Люди (самого разного возраста!) играют с собаками и не моют после этого руки или же ленятся промыть свежесобранные овощи, фрукты. Многие еще и грызут ногти, где скапливается всевозможная грязь и зараза. В такой ситуации подхватить заражение самыми разными паразитами более чем вероятно, а вот избавляться от них придется долго, и сам процесс наверняка окажется неприятным. В частности, современное лечение эхинококковой кисты – процесс довольно сложный, а затягивание с ним и вовсе провоцирует многочисленные осложнения вплоть до летального исхода.
Есть несколько клинических форм, для каждой из которых характерны собственные симптомы, уникальные и позволяющие понять, с чем пришлось столкнуться. Ряд проявлений свойственен всем формам, вне зависимости от того, какой орган был поражен. Диагностика эхинококковой кисты затруднена еще и тем, что заболевание не протекает в острой форме. Зачастую об инфицировании человек не догадывается годы и даже десятилетия. Многие больные, столкнувшись с последствиями эхинококкоза, обращаются к разным докторам в попытке выявить причину неприятностей со здоровьем, но понять, что дело именно в паразите, бывает крайне сложно. В медицинской статистике известно много случаев, когда диагноз ставили уже на этапе необходимости удаления эхинококковой кисты.
У всех инфицированных наблюдались следующие проявления заболевания:
- слабость;
- высокая утомляемость;
- понижение работоспособности;
- головные боли, приходящие время от времени;
- кожные высыпания (красные мелкие точки);
- временная общая гипертермия.
Проявляющийся таким образом эхинококкоз печени, легких или мозга спровоцирован тем, что продукты жизнедеятельности паразита вызывают отравление человеческого организма. Также внутренние органы, иммунная система дают ответ на инфекционное внедрение – впрочем, недостаточный, чтобы своими силами, без медицинской помощи, устранить заражение.
Больше половины всех известных медицине случаев связаны с поражением печени. Есть несколько этапов инфицирования, правда, деление довольно условное. У каждого такого шага – свои особенности. Так, в начале развития заболевания симптомов обычно нет, болезнь ничем себя не проявляет, работоспособность не падает, но паразит постепенно внедряется в печеночные ткани и создает капсулу, в которой в будущем будет размножаться. Известны случаи, когда уже на первичном этапе инфицирования люди страдали от тяжелых ощущений после жирной обильной еды.
На втором этапе проявляются указанные выше симптомы, вместе с этим можно заметить характерные проявления недостаточности функционирования печени. Постепенно исчезает аппетит, уменьшается вес, а прием медикаментов сопровождается неприятными реакциями организма – побочные эффекты выражены намного сильнее, так как печень не может эффективно нейтрализовать синтетические соединения.
Проявляется эхинококковая киста печени частой рвотой, тошнотой. Такие симптомы преследуют после приема в пищу жирного, жареного, острого. Справа под ребрами появляются тяжелые ощущения, живот в верхней половине временами болит, причем боль смещается вправо. Обычно симптомы эхинококковой кисты печени усиливаются после еды или при физической нагрузке. Страдает кишечник, что выражается диареей. Организм не справляется с перевариванием жиров, так как из-за поражения паразитами печень не способна генерировать необходимое количество желчи.
Обычно выявляют эхинококковую кисту на УЗИ. Исследования показывают увеличение объёмов печени, причем орган разрастается довольно сильно. Более детальное диагностирование позволяет выявить болезненные ощущения при прощупывании, повышение плотности тканей. Зачастую инфицирование эхинококком путают с гепатитом в силу схожести клинической картины. Неправильная постановка диагноза приводит к долговременной и бесполезной терапии, сопряженной с многочисленными побочными явлениями от приема лекарств. В то же время известно, что печень активно регенерирует, поэтому даже при существенных поражения в большинстве случаев до хронической печёночной недостаточности ситуация не усугубляется.
В официальной медицине код эхинококковой кисты по МКБ 10 – В67. Именно такой диагноз может найти в своей медицинской карте пациент при выявлении инфицирования (если, конечно, врачи не ошиблись с определением состояния больного). На третьей стадии заболевания человек сталкивается с многочисленными осложнениями. Этот этап начинается, когда киста разрывается и гельминты заражают все ткани организма. Если ранее наблюдались только общие проявления поражений тканей печени, то на третьей стадии ситуация резко ухудшается, страдает работа многих систем и органов.
Довольно часто больные сталкиваются с нагноением, причем внутренняя часть новообразования заполняется гнойной жидкостью. Когда происходит разрыв, эти клетки оказываются в брюшной полости, что провоцирует перитонит – острый воспалительный процесс. Если киста развивалась в легких, такой разрыв может стать причиной гнойного плеврита. При этом строение эхинококковой кисты таково, что при разрыве ее содержимое распространяется по всему организму, заражая кровь. Это провоцирует сильную аллергическую реакцию, ткани отекают, появляются кожные высыпания, просвет путей дыхательной системы сужается, фиксируется одышка. Паразит распространяется по всему человеческому организму. Высока вероятность быстрого заражения мозга, легких. Нередко эхинококк обнаруживается в костях и иных тканях и органах.
Если киста разрастается до довольно крупных размеров, она сдавливает ткани органа, в котором угнездился паразит. Это влияет на воротную вену, желчные протоки внутри печени. Для этой ситуации характерна своеобразная симптоматика, в частности, объясняющаяся застоем желчи. В ткани печени можно выявить повышение давления. При нормальном функционировании органа желчь продуцируется из кислот, эритроцитов, переходит в специальный пузырь, откуда направляется в кишечник. Это вещество необходимо для нормального переваривания жиров, поступающих в организм с едой. При нарушении цикла желчь давит на протоки, просачивается в кровеносную систему, что провоцирует механическую желтуху. Визуально это можно заметить по изменению оттенка кожи – человек становится желтым, зеленоватым. Заболевание сопровождается зудом кожи и изменением оттенка мочи – она напоминает крепко заваренный чай.
Если из-за кисты страдает просвет воротной вены, это приводит к повышенному давлению в тканях и вызывает отечность органов, расположенных в брюшной полости. Наиболее характерными симптомами, выявляемыми в рамках медицинской диагностики, будут асцит, несоразмерно большая селезенка. Если частично перекрывается нижняя полая вена, снабжающая кровью сердце, фиксируется симптоматика, свойственная сердечной недостаточности, так как легкие и сердце не получают необходимого кислорода. Человек часто теряет сознание, ощущает сердечные боли, что накладывается на нарушение функции почек.
Поражение легких имеет свои особенности клинической картины. Здесь также выделяют несколько основных этапов прогресса заболевания. Сначала в тканях легких появляется небольшая киста, которая медленно разрастается. Довольно часто поражение бывает множественным: кист несколько. В такой ситуации болезнь прогрессирует быстрее. Больной жалуется на недомогание, усталость, снижение работоспособности, что сопровождается характерными для легочной недостаточности симптомами – сначала слабыми, затем выраженными все более и более ярко.
Первая стадия сопровождается сухим кашлем, причем со временем появляется довольно своеобразный неприятный запах, а сам кашель меняется на пенистый, влажный. При прогрессе заболевания можно видеть кровяные прожилки, что приводит к неправильной постановке диагноза – клиническая картина сходна с туберкулезом и раковым поражением ткани легких. При недостаточно тщательном осмотре пациента есть вероятность неправильного определения патологии. При этом больной жалуется на боли в груди. Чаще это свойственно тем, у кого киста уже выросла до крупного размера, из-за чего плевра сдавливается. Эта ткань богата на рецепторы повышенной чувствительности, поэтому заболевание сопровождается сильными неприятными ощущениями.
Развитие паразитического заболевания сопряжено с рядом тяжелых симптомов. Киста постепенно разрастается все больше, что приводит к сдавливанию тканей легких – это может спровоцировать разрыв. Когда это происходит, паразит оказывается в кровеносной системе и распределяется по организму, как и в случае поражения печени. Если произошло нагноение, тогда начинается острый воспалительный процесс. Его можно заподозрить по долговременным пневмониям с тяжелым течением, сопровождающимся сильной аллергией.
В некоторых случаях прорыв оболочки кисты затрагивает сердечную оболочку, так как орган расположен вблизи легких. Это провоцирует шок и может стать причиной летального исхода. Если сердце не пострадало, шок не развился, начинается экссудативный плеврит, то есть воспалительный процесс, при котором в легких скапливается большой объем жидкости. Легкие испытывают давление, не могут нормально поддерживать дыхательный процесс. Это выражается симптомами отравления, гипертермией, мышечной болью, лихорадочным состоянием, одышкой. Больной начинает задыхаться.
Диагностирование предполагает ряд анализов и инструментальное исследование органов больного. Обычно делают пробу Каццони и анализы РСК, РНГА. Дополнительно исследуют пораженные органы на предмет характерных эхинококкозу изменений. Обязательно нужно взять общий анализ крови.
Инструментальное исследование необходимо для определения формы и размеров внутренних органов. При обнаружении несоразмерности того или иного органа можно заподозрить наличие паразита, а также выявить кисту. Наиболее эффективным считается ультразвук, кроме него часто прибегают к рентгену, лапароскопии.
Устранить это паразитарное заболевание можно только с медицинской помощь, самостоятельно оно не пройдет. Применение только лишь медикаментозной терапии дает определённый позитивный прогресс, но почти никогда не приводит к полному устранению инфекции. Единственный эффективный, результативный вариант, известный современной медицине, – оперативное вмешательство. После операции необходимо пройти терапевтический курс с применением препаратов против гельминтов. Дозировку выбирают, ориентируясь на состояние пациента. Во время операции вырезают кисту и пораженные ткани вблизи. Удаление возможно, если киста небольшого размера и расположена у поверхности зараженного органа. При глубоком поражении необходимо сперва отсосать содержимое, затем очистить внутренние слои и обработать полость. На завершающем этапе кисту ушивают.
источник
Паразитарная киста печени – это патологическое новообразование, появившееся в результате проникновения в капилляры личинок гельминтов. В зависимости от типа паразита существуют два вида кист – эхинококковая и альвеококковая.
Человек может заразиться при контакте с шерстью животных, а также при употреблении немытых лесных ягод и воды из естественных водоемов. Попав в желудок, личинки с током крови переносятся в капилляры печени и там оседают. Постепенно вокруг них формируется капсула с плотной оболочкой.
Заражение происходит аналогично первому случаю. Развитие альвеококковой кисты схоже с эхинококковой. Основные отличия – ее многокамерность и множественное поражение печени, в то время как при эхинококкозе образуется всего лишь одна киста.
Симптоматика заболеваний схожа и зависит только от стадии развития патологии. Киста разрастается медленно, поэтому долгие годы может совершенно не давать о себе знать. На начальной стадии ее могут выявить случайно в ходе обследования по другому поводу.
Как только новообразование достигнет 6–8 см в диаметре, обычно появляются первые клинические симптомы поражения печени:
- изжога;
- боль в эпигастрии и в правом подреберье;
- вздутие живота;
- тошнота;
- рвота;
- горький привкус во рту.
По мере прогрессирования патологического процесса симптомы нарастают, а состояние пациента усугубляется. В это время у него могут появиться:
- ухудшение аппетита, отвращение к еде;
- потеря веса;
- стойкая диарея;
- увеличение печени;
- мелкая сыпь на теле;
- кожный зуд;
- чувство постоянной усталости и слабости.
Единственная отличительная особенность альвеококковой кисты в этот момент – стойкая желтуха, сохраняющаяся на протяжении многих месяцев. Она вызвана прорастанием узла в желчные протоки.
Сбор анамнеза и осмотр обычно не дают весомых результатов. По ним можно только заподозрить патологию. Основу диагностики составляют следующие лабораторные и инструментальные методы:
- развернутый клинический анализ крови (повышен уровень эозинофилов и СОЭ);
- биохимический анализ крови (повышены показатели АЛТ);
- ИФА (наличие специфических антител к возбудителю);
- серологическая проба Касони (внутрикожный аллергический тест с антигеном эхинококка);
- УЗИ органов брюшной полости (показывает наличие кисты и ее размеры);
- КТ и МРТ (назначают, когда УЗИ не дало достаточно информации);
- рентгенография (уточняет локализацию кисты, определяет контуры органа и смещение диафрагмы).
Точная и быстрая диагностика способствует своевременно начатому лечению и предупреждению серьезных осложнений (нагноение кисты, ее разрыв и развитие печеночной недостаточности).
Медикаментозное лечение кист возможно только на начальной стадии заболевания и сводится к назначению следующих групп препаратов:
Универсальной схемы лечения не существует. Врач при назначении препаратов руководствуется состоянием пациента и клинической картиной заболевания.
При неэффективности консервативных методов лечения или наличии кист больших размеров необходимо хирургическое вмешательство, а при невозможности удаления – дренирование и промывание полостей растворами антипаразитарных препаратов. После лечения пациента ставят на пожизненный диспансерный учет.
источник
Киста печени – очаговое полостное образование печени, ограниченное соединительнотканной капсулой с жидкостью внутри. Киста печени проявляется болевым синдромом в правом подреберье, дискомфортом в эпигастрии, тошнотой, диспепсией, асимметрией живота. Диагностика кист печени основывается на данных ультразвукового и томографического сканирования. Лечение кисты печени может включать ее радикальное удаление (вылущивание, резекцию печени, иссечение стенок кисты) или паллиативные методы (опорожнение, марсупиализацию кисты, создание цистоэнтеро- или цистогастроанастомоза).
Киста печени представляет собой доброкачественное полостное образование, заполненное жидкостью, изнутри выстланное слоем цилиндрического или кубического эпителия. Чаще всего кисты заполнены прозрачной жидкостью, не имеющей запаха и цвета; реже кисты печени могут содержать желеподобную массу или жидкость коричневато-зеленого цвета, состоящую их холестерина, билирубина, муцина, фибрина, эпителиальных клеток. При кровоизлияниях в полость кисты печени содержимое становится геморрагическим; при инфицировании – сливкообразным, гнойным.
Кисты печени могут располагаться в различных сегментах, долях и даже связках печени, поверхностно или в глубине; иногда имеют тонкую перемычку (ножку кисты). Диаметр выявляемых кист печени варьирует от нескольких миллиметров до 25 и более сантиметров. В гепатологии и гастроэнтерологии кисты печени диагностируются приблизительно у 0,8 % населения. У женщин кисты печени выявляются в 3-5 раз чаще, чем у мужчин, как правило, в возрасте 40-50 лет. По клиническим наблюдениям, кисты печени могут сочетаться с желчнокаменной болезнью, циррозом печени, кистами желчных протоков, поликистозом яичников, поликистозом почек и поджелудочной железы.
В вопросе происхождения истинных непаразитарных кист печени нет единого мнения. Часть авторов придерживается взглядов, что кисты образуются в результате воспалительной гиперплазии желчных путей в период эмбриогенеза и их последующей обструкции. Рассматривается связь между возникновением кисты печени и приемом гормональных препаратов (эстрогенов, оральных контрацептивов).
Преобладающей в современной медицине является теория, объясняющая возникновение кист печени из аберрантных внутри- и междольковых желчных ходов, которые в процессе эмбрионального развития не включаются в систему желчных путей. Секреция эпителия этих замкнутых полостей приводит к накоплению жидкости и их превращению в кисту печени. Эта гипотеза подтверждается тем фактом, что секрет кисты не содержит желчи, а полость образования не сообщается с функционирующими желчными ходами.
Ложные кисты образуются вследствие некроза опухолей, травматического повреждения печени, паразитарного поражения печени эхонококком, амебного абсцесса.
Понятие «кисты печени» объединяет различные по происхождению нозологические формы. Прежде всего, выделяют истинные и ложные кисты печени.
- Истинные кисты являются врожденными по происхождению и имеют внутреннюю эпителиальную выстилку. Среди солитарных истинных образований встречаются простые, ретенционные, дермоидные кисты печени, многокамерные цистаденомы.
- Ложные кисты носят вторичный, приобретенный характер; чаще образуются после операций, травм, воспалений, в связи с чем стенками их полости служат фиброзно-измененные ткани печени.
По количеству полостей различают одиночные и множественные кисты печени. При выявлении кист в каждом сегменте печени говорят о поликистозе печени. Кроме этого, выделяют непаразитарные и паразитарные кисты печени; последние, как правило, представлены эхинококковыми кистами (эхинококкоз печени).
Небольшие одиночные кисты печени, как правило, не имеют клинических проявлений. Симптоматика чаще развивается при достижении кистой размера 7-8 см, а также при поражении множественными кистами не менее 20% объема печеночной паренхимы.
В этом случае отмечается чувство распирания и тяжести в правом подреберье и эпигастрии, которые усиливаются после еды или нагрузки. На фоне увеличения кисты печени развиваются диспепсические явления: отрыжка, тошнота, рвота, метеоризм, понос. Среди прочих неспецифических симптомов, сопровождающих развитие кисты печени, отмечают слабость, потерю аппетита, повышенную потливость, одышку, субфебрилитет.
Гигантские кисты печени вызывают асимметричное увеличение живота, гепатомегалию, похудание, желтуху. В ряде случаев киста пальпаторно определяется через переднюю брюшную стенку в виде тугоэластического флюктуирующего безболезненного образования в правом подреберье.
Осложненное течение кисты печени развивается при кровоизлиянии в ее стенку или полость, нагноении, перфорации, перекруте ножки кисты, злокачественном перерождении. При геморрагии, разрыве кисты или прорыве ее содержимого в прилежащие органы развивается острый приступ абдоминальных болей. В этих случаях высока вероятность кровотечения в брюшную полость, перитонита. При сдавлении расположенных рядом желчных протоков появляется желтуха, а при инфицировании – образуется абсцесс печени.
Эхинококковые кисты печени опасны распространением паразитов гематогенным путем с образованием отдаленных инфекционных очагов (например, эхинококковых кист легкого). При распространенном поликистозе печени со временем возможно развитие печеночной недостаточности.
Большая часть кист печени обнаруживается случайно при проведении УЗИ брюшной полости. По данным эхографии киста печени определяется как ограниченная тонкой стенкой полость овальной или округлой формы с анэхогенным содержимым. При наличии в полости кисты крови или гноя, становятся различимы внутрипросветные эхосигналы. В ряде случаев УЗИ печени используется для проведения чрескожной пункции кисты с последующим цитологическим и бактериологическим исследованием секрета.
С помощью КТ, МРТ, сцинтиграфии печени, ангиографии чревного ствола и брыжеечных артерий проводится дифференциальная диагностика кисты печени с гемангиомой, опухолями ретроперитонеального пространства, опухолями тонкого кишечника, поджелудочной железы, брыжейки, водянкой желчного пузыря, метастатическими поражениями печени. При сомнениях в диагнозе выполняется диагностическая лапароскопия. Для исключения паразитарной этиологии кист печени проводятся специфические серологические исследования крови (ИФА, РНГА).
Пациенты с бессимптомными кистами печени, не превышающими 3-х см в диаметре, нуждаются в динамическом наблюдении гастроэнтеролога (гепатолога). Лечение паразитарных кист печени проводится под наблюдением инфекциониста или паразитолога.
Показаниями к хирургическому лечению кист печени оперативным путем служат:
- осложнения (кровотечение, разрыв, нагноение и др.)
- большие и гигантские размеры кисты (до 10 см и более)
- сдавление желчных путей с нарушением желчеоттока
- компрессия системы воротной вены с развитием портальной гипертензии
- выраженная клиническая симптоматика, ухудшающая качество жизни
- рецидивы кисты печени после попытки ее пункционной аспирации.
Все оперативные вмешательства, производимые по поводу кист печени, могут быть радикальными, условно-радикальными и паллиативными.
- К радикальным способам при солитарной кисте относят резекцию печени; при поликистозе – трансплантацию печени.
- Условно-радикальные методы могут включать вылущивание (энуклеацию) кисты или иссечение стенок кисты. При выполнении данных вмешательств широко используется малоинвазивный лапароскопический доступ.
- Паллиативные вмешательства при кистах печени не подразумевают удаления полостного образования и могут заключаться в следующем:
- прицельной пункционной аспирации содержимого кисты с последующей склерооблитерацией полости. Стойкий эффект после чрескожной пункционной аспирации кисты и ее склерозирования достигается при относительно небольших размерах (до 5-6 см) полости.
- вскрытии, опорожнении и дренировании остаточной полости кисты. Проведение вскрытия и наружного дренирования показано при солитарных посттравматических кистах печени, осложненных разрывом стенки или нагноением.
- марсупиализации кисты. Марсупиализацию (опорожнение кисты с подшиванием ее стенок к краям операционной раны) проводят при центральной локализации кисты в воротах печени, сдавлении желчных путей, наличии портальной гипертензии.
- фенестрации кисты. К фенестрации — вскрытию и иссечению свободных стенок кист, как правило, прибегают при множественных кистах или поликистозе печени в отсутствие признаков печеночно-почечной недостаточности.
- цистоэнтеростомии или цистогастростомии. При гигантских кистах производится наложение цистогастроанастомоза или цистоэнтероанастомоза, т. е. создается сообщение полости кисты печени с полостью желудка или кишечника.
После радикального удаления солитарных кист печени прогноз в целом благоприятный. После паллиативных вмешательств в различные отдаленные сроки возможны рецидивы кисты печени, требующие проведения повторных лечебных мероприятий. Прогрессирующее увеличение нелеченных кист печени может привести к целому ряду опасных осложнений. В случае распространенного поражения печени возможно наступление летального исхода вследствие печеночной недостаточности.
источник
 Эхинококковая киста печени. Заболевание возникает в результате жизнедеятельности эхинококка в стадии личинки. Личинки этого паразита мелкие, поэтому они без труда проникают в капилляры и разносятся по всему организму человека. Заражение происходит через непосредственный контакт человека с шерстью животного, у которого имеется данный паразит. Личинки могут переноситься с пылью или попадать в человеческий организм с плохо промытой зеленью. Попадая в организм, личинка из желудка переносится кровью в печень. Вокруг нее начинает формироваться кистозное образование, которое заполнено жидкостью. Такая киста, как правило, развивается в печени в единственном числе (одиночная), случаи выявления множественных эхиноккоковых кистозных образований не зарегистрированы.
Эхинококковая киста печени. Заболевание возникает в результате жизнедеятельности эхинококка в стадии личинки. Личинки этого паразита мелкие, поэтому они без труда проникают в капилляры и разносятся по всему организму человека. Заражение происходит через непосредственный контакт человека с шерстью животного, у которого имеется данный паразит. Личинки могут переноситься с пылью или попадать в человеческий организм с плохо промытой зеленью. Попадая в организм, личинка из желудка переносится кровью в печень. Вокруг нее начинает формироваться кистозное образование, которое заполнено жидкостью. Такая киста, как правило, развивается в печени в единственном числе (одиночная), случаи выявления множественных эхиноккоковых кистозных образований не зарегистрированы.