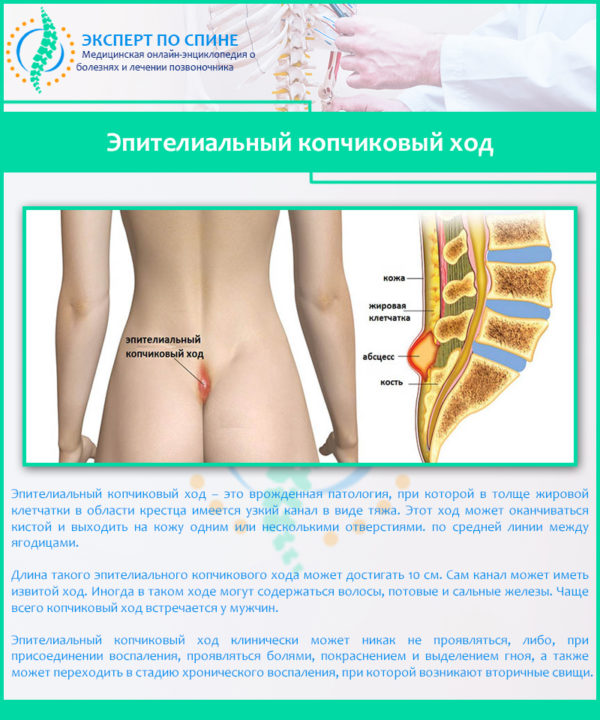
Это заболевание встречается в большей степени у мужчин, редко у женщин. Может иметь как врожденный характер, так и образоваться после рождения. Проявляется киста копчика в возрасте от 15 до 30 лет. Внешне выглядит, как небольшое, похожее на свищ, отверстие, расположенное в области ягодичной складки на расстоянии 8-10см от заднего прохода (ануса).
В случае врожденного заболевания, оно образуется еще на стадии развития эмбриона в утробе матери. Происходит это по причине неправильного формирования плода: возникает дефект хвостового отдела зародыша. Он представляет собой образование эпителиального канала под межъягодичной складкой в крестцово-копчиковой зоне тела. В течение жизни такая копчиковая киста проявляется редко, абсцесс начинается только после негативного внешнего воздействия – травм, ушибов, переохлаждения.
К приобретению же заболевания после рождения, по мнению медиков, приводит наличие у человека обильного волосяного покрова в данной области. Во время взросления организма происходит неправильная эскалация волос между ягодицами, и со временем они начинают врастать в кожный эпидермис, образуя заболевание. Кроме этого, киста копчика может образоваться у человека от таких факторов:
- блокирование кожных пор волосяными фолликулами;
- малоподвижный образ жизни;
- наследственная предрасположенность;
- слабый иммунитет организма, и как следствие – приобретение инфекционных болезней, вызывающих образование и воспаление кисты копчика;
- сильное переохлаждение крестцово-копчиковой области тела;
- травмы, ушибы, другие повреждения данной зоны.
Чтобы определить болезнь, не требуется применения специального оборудования. Это можно сделать при визуальном осмотре, но на начальной стадии установить точный диагноз, какая образовалась киста области копчика, может лишь врач. Симптомы заболевания могут быть схожи и с другими, менее опасными, патологиями. Но чтобы обезопасить себя, при первых же сигналах рекомендуется обратиться в больницу. Основные признаки кисты копчика:
- появилось ощущение дискомфорта в области копчика;
- создается впечатление, что в верхней части ягодичных складок находится инородное тело;
- болезненные ощущения при ходьбе, сидении;
- воспаление или покраснение в крестцово-копчиковой зоне;
- при запущенной форме на коже в области копчика появляются похожие на свищ отверстия, через которые сочится гной.
Данная разновидность заболевания относится к приобретенным в течение жизни патологиям. Пилонидальная киста на копчике в 90% случаев возникает по причине обильного волосяного покрова у человека в области межъягодичных складок. Волосы растут с повышенной активностью, и, забивая своими луковицами поры, начинают врастать в кожу. Вследствие чего происходит заражение и воспаление эпителия – клеток эпидермиса и слизистых внутренних органов.
Когда волосы начинаю врастать, организм производит естественную защитную реакцию на проникновение внутрь себя инородного тела. Он ограждает себя от опасности, пытаясь изолировать неприемлемый объект: заключает его в гнойную оболочку и выталкивает обратно. Такая киста копчика, то есть гнойное воспаление, содержит в себе не только сами волосы, но и попавшие вместе с ними омертвевшие клетки, вредные бактерии.
Этот вид патологии относится к врожденным заболеваниям. Дермоидная киста на копчике у женщин встречается гораздо чаще, чем остальные разновидности этого недуга. Она появляется еще в утробе матери во время формирования зародыша и связана с нарушением нормального развития эмбриона. Возникает такая киста копчика потому, что в эпителии в районе нижней части позвоночника (атавизм хвоста) у плода образуются противоестественные сальные железы.
Образуется в верхних слоях кожного покрова человека. Эпителиальной может быть как врожденная киста копчика, так и образовавшаяся в обычных условиях. Заболевание представляет собой скопление инородных объектов в подкожно-жировом слое в межъягодичных складках крестцово-копчиковой области. Воспаление и скопление гноя может начаться и после переохлаждения или при механических повреждениях этого места.
На ранней стадии болезнь не приносит человеку неудобств или дискомфорта: вредные вещества выходят через небольшие свищевые отверстия в верхней части ягодичных складок. По мере же развития недуга, при накоплении в кисте большего количества грязи и бактерий, этих отверстий начинает не хватать, и на копчике образовывается широкий канал для вывода гноя.
Заболевание полностью изучено современной медициной и не представляет сложности для его выявления. Главное для проведения эффективного лечения – точно определить, где расположена киста. Так как выходы (свищи) на поверхности кожи могут не совпадать с локацией воспаления внутри организма. При запущенной форме, когда свищ уже образован, и гнойные накопления начали выходить наружу, обнаружить кисту можно после визуального осмотра. Чтобы провести диагностику и удаление кисты копчика на ранней стадии, потребуется применение специального оборудования:
- компьютерной диагностики;
- томографии – МРТ кисты копчика;
- рентгена.
Способ, которым будет производиться избавление от недуга, зависит от формы и вида заболевания, точного места расположения кисты в области копчика. Перед тем как лечить копчиковую кисту, необходимо точно установить причины ее возникновения. Если это были попавшие под кожу вредные бактерии, потребуется их удаление, чистка. Если же причиной стали травмы, ушибы или переохлаждение, то на ранней стадии допустимо ограничиться применением препаратов снимающих воспаление. В любом случае, когда возникла киста копчика, симптомы и лечение может определить только специалист.
Терапевтические методы эффективны только на ранних стадиях. Но даже в этих случаях курс и способы лечения должен устанавливать врач, например:
- Принимать антибиотики от кисты копчика (Кефзол, Левомицитин, Доксициклин) и кортикостероидные препараты (Гидрокортизон).
- Прогревать место локализации воспаления домашней грелкой.
- Ставить компрессы из настойки календулы, прополиса или отвара зверобоя.
- Натирать воспаленное место луковым соком.
Безоперационное лечение, как правило, проводится только при образовании кисты от переохлаждений, механических повреждений, если внутрь организма не проникли вредные бактерии, инородные тела, и не произошло нагноение. Редко применяется при эпителиальной кисте, когда побудители болезни расположены не глубоко в верхних слоях кожи.
Это самый распространенный и результативный способ избавления от недуга. Операция по удалению кисты копчика позволяет полностью очистить локацию воспаления от образовавшихся нагноений, и бесследно ликвидировать возбудители болезни. Хирург удаляет не только попавшие в организм инородные объекты и появившиеся абсцессы, но и сам эпителиальный канал. Если возникла киста копчика, удаление лазером станет не только эффективным, но и щадящим методом. Его преимущества:
- Лазерный луч направляется непосредственно на оболочку кисты. Он не повреждает ближайшие здоровые ткани в области копчика.
- Такая операция копчиковой кисты не допускает излишнего кровотечения: лазер автоматически запаивает нарушенные кровеносные сосуды.
- На теле остается гораздо меньше следов оперативного вмешательства: шрамов, рубцов, следов от скальпеля.
Возврат заболевания возможен при неправильном или некорректном его лечении. Часто рецидивы после удаления кисты копчика происходят по вине самих пациентов. Если человек не придерживается рекомендаций врача, например, не исключает физические нагрузки. Чтобы избежать повторных воспалений, необходимо пройти полноценный послеоперационный курс лечения:
- прием антибиотиков;
- регулярные перевязки;
- наблюдение у врача не меньше месяца (в зависимости от сложности операции).
Если не принять своевременные меры, то заболевание начинает прогрессировать и поражать соседние органы, вызывать раковую опухоль. При полном отсутствии лечения недуг может привести к очень мучительному летальному исходу. Чем опасна киста на копчике, в некоторой степени зависит от ее разновидности, но при любых обстоятельствах во время запущенной формы начинают расширяться существующие и образовываются новые каналы выхода гноя. Они проникают в другие ткани и внутренние органы организма.
Любую болезнь легче победить на ранней стадии развития, а предупредить ее можно проводя соответствующую профилактику. Поэтому, если возникли подозрения на образование кисты в области копчика, необходимо срочно пройти диагностику. Рекомендуется посетить врача и в случаях, когда в роду ранее встречались подобные заболевания. Доктор укажет, какие необходимо принять профилактические меры, чтобы в будущем исключить вероятность появления кисты.
источник
Патологии внутриутробного развития могут привести к многочисленным дефектам развития. Одна из самых распространенных аномалий эмбрионального развития – киста копчика. Она представляет собой дефектную эпителиальную полость в межъягодичной складке, не связанную с копчиком или крестцом. Как правило, заболевание наиболее остро проявляется у мужчин в возрасте от 20 до 30 лет, но есть зафиксированные случаи формирования кисты и у женщин.
Эпителиальная копчиковая киста развивается в области копчика во время неправильного эмбрионального развития, таким образом, ребенок с подобным нарушением уже рождается с патологией пилонидального синуса. Слой эпителия, выстилающий эту область, ничем не отличается от других клеток кожи, поэтому он выделяет сальные железы, а также продукты распада. Внешне копчиковый ход представляет собой мягкую трубку, один конец которой может выходить на поверхность, образуя небольшое отверстие. Есть несколько видов проявлений болезни. Так, эпителиальная киста может развиться в подкожном или поверхностном слоях межъягодичной складки. Наиболее распространенный случай болезни, когда киста образуется вследствие патологичного роста волос под кожу в этом месте. Уже нагноившаяся киста, которую вовремя не прооперировали, называется свищ копчика.
Нагноившаяся киста всегда сопровождается выраженными клиническими проявлениями, даже если человек всю жизнь прожил, ничего не зная о своем дефекте. При осложнениях всегда требуется срочное хирургическое вмешательство. Однако даже после удаления воспаленного эпидермиса велика вероятность рецидива.
Некоторые специалисты объединяют традиционную эпителиальную копчиковую кисту и дермоидное новообразование в одну болезнь, однако это не совсем правильно. Так, дермоидная киста копчика образуется вследствие смещения элементов зародышевых листков под подкожный слой эпидермиса еще при внутриутробном развитии. Данный подвид копчиковой кисты чаще всего локализуется примерно посередине межъягодичной линии и переходит в подкожный слой эпидермиса копчика.
Главная разница этих двух патологий в том, что при копчиковой кисте имеется отверстие в складке кожи, через которую могут выходить гнойные выделения. Дермоидная опухоль всегда представляет собой четкую капсулу, которая может прорваться лишь в стадии обострения. Что касается провоцирующих факторов, то дермоидная и копчиковая киста имеют одинаковые причины.
Главная причина пилонидального синуса – анатомические особенности организма и врожденная аномалия крестцово-копчиковой области. Еще в утробе матери у ребенка в подкожном слое эпидермиса возникает капсула, обычно овальной формы, внутри которой находится эпидермис или волосяные фолликулы. Однако воспаление эпителиального канала копчика происходит не всегда, есть ряд факторов, провоцирующих образование свища:
- Наличие обильного волосяного покрова в области копчика;
- Сидячий образ жизни, особенно длительное сидение за мягким креслом;
- Переохлаждение;
- Инфекционные заболевания и общее снижение иммунитета организма;
- Травмы и повреждения области копчика.
Как правило, начало болезни связано с воздействием сразу нескольких факторов. В редких случаях копчиковый свищ может воспалиться без всяких на то причин, однако, некоторые специалисты связывают резкое воспаление эпителиального хода с нарушением обменных процессов в организме.
Без провоцирующих факторов киста области копчика может годами не проявлять никакие симптомы. Однако даже при воздействии одного из них воспаление кисты копчика наступает довольно быстро. Прежде всего, возникает ощущение дискомфорта и боль во время сидения и активной ходьбы. По мере усиления воспалительных процессов и нагноения копчикового канала появляются и другие симптомы:
- В области межъягодичной складки чуть выше анального отверстия во время пальпации можно обнаружить припухлость, которая имеет плотную структуру;
- Воспаленный участок кожи имеет небольшое покраснение;
- Имеется одно или несколько посторонних отверстий на коже. Они могут быть пассивными – когда выделяется гной, или активными с уже образованным рубцом. Данный признак не выражен при дермоидной кисте — отверстие образуется лишь при сильном обострении и требует срочной госпитализации;
- Эпителий в области копчика имеет более высокую температуру, что связано с острым воспалительным процессом.
Во время острой стадии заболевания человеку становится невыносимо больно сидеть и даже ходить, при этом боль имеет пульсирующий характер и значительно ухудшает качество жизни. При длительном воспалении могут образовываться экзема или опрелость из-за постоянного выделения инфильтрата.
Из-за того, что киста копчика имеет схожие симптомы со свищом прямой кишки и остеомиелитом, то при любом дискомфорте следует сразу же обратиться к специалисту. Только врач может правильно интерпретировать симптомы и назначить лечение.
Болезнь сама по себе не является опасной для здоровья, но она угрожает работоспособности в период обострения. Образование хронического свища происходит в случае задержки продуктов выделения клеток кожи в эпителиальном проходе, что в свою очередь и вызывает сильное воспаление. Обострение кисты копчика может привести к образованию гнойного абсцесса, а регулярные выделения инфильтрата приводят к раздражению эпидермиса в области крестца. Именно поэтому в запущенных случаях нередко возникает экзема кожи в этом месте.
Исследование кисты копчика всегда начинается со сбора первичного анамнеза, осмотра пациента и пальпации воспаленной области. Как правило, заболевание легко диагностируется из-за явных признаков. Однако для постановки точного диагноза необходимы дополнительные исследования. Так, обычно назначаются ректороманоскопия и зондирование хода свища, чтобы исключить патологию прямой кишки и абсцесс копчика. В некоторых случаях назначают рентгенографию области крестца для определения точной локализации эпителиального хода.
Зачастую тактика лечения разрабатывается лишь когда имеется нагноившаяся копчиковая киста. Прежде всего, назначаются антибиотики широкого спектра, чтобы снизить уровень воспалительных процессов и ослабить дискомфорт. На сегодняшний день методы народной медицины, а также различные косметологические средства не имеют никакого эффекта – лечение возможно лишь хирургическим путем. Однако при помощи противовоспалительных мазей можно снизить выделение гноя, что существенно облегчает состояние пациента.
В большинстве случаев операцию назначают на период ремиссии, когда воспаление и выход инфильтрата минимальный, но при тяжелых обострениях требуется незамедлительное лечение. Сама операция по удалению новообразования занимает не более 20 минут и проходит под местной анестезией. Надрез после процедуры заживает в течение месяца, но для надежного образования рубца необходим постельный режим. Общая работоспособность, как правило, восстанавливается уже через три-четыре недели. Есть несколько методик выполнения иссечения кисты копчика, как правило, техника выбирается в зависимости от локализации опухоли, особенностей анатомии пациента и умений хирурга.
- Иссечение кисты происходит полностью, при этом рана зашивается ко дну. Это позволяет создать естественный дренаж для выхода остатков гнойных выделений. После операции пациент должен находиться под контролем врача, чтобы избежать открытия раны. Данный метод выбирается чаще всего для лечения острых воспалений эпителиального хода копчика;
- Иссечение опухоли происходит полностью, но рану зашивают лишь частично. Впоследствии в отверстие устанавливают дренаж для выхода инфильтрата и регулярной обработки раны. Эта методика особенно эффективна, когда свищ закрыт, а также если имелись рецидивы;
- Метод Баском. Данная технология удаления кисты представляет собой резекцию воспаленной опухоли непосредственно под кожей, всегда в направлении от первичного отверстия. Его в конце операции зашивают, в во вторичном отверстии устанавливают дренаж для выхода остатков выделений;
- Метод Каридакиса заключается в удалении пилонидального синуса вместе с лоскутом кожи, за счет этого пораженная область смещается в район межъягодичной линии. Подобная техника позволяет ускорить время восстановления после процедуры, а также значительно снизить риск рецидивов и постоперационных осложнений.
Швы снимают через 2 недели после проведенной операции. При этом очень важно регулярно менять повязку и обрабатывать рану антисептиками, так как вероятен выход инфильтрата. Непосредственно после удаления кисты категорически запрещены активные физические нагрузки, сидение на твердой поверхности и сон на спине. Из-за того, что болезнь имеет свойство вновь образовываться, нужно регулярно приходить осмотр и проводить зондирование прохода, чтобы избежать вторичной закупорки.
Многих пациентов волнует не только что такое киста копчика, но и как ее избежать. Из-за того, что недуг образуется при эмбриональном развитии, предусмотреть его проблематично, но есть ряд мер, помогающих избежать образования воспаленного свища. Так, рекомендуется проводить эпиляцию крестцовой области и копчика при наличии обильного волосяного покрова в этом месте. При сидячей работе необходимо тщательно подходить к выбору рабочего места. Рекомендуется избегать слишком мягких или слишком твердых сидений.
Кроме того, регулярная гигиена помогает избежать закупорки клеток кожи в проблемной зоне. А при наличии дефекта желательно ежегодно посещать хирурга и делать рентген этой области, чтобы контролировать состояние копчикового хода.
Болезнь в каждом третьем случае диагностируется у мужчин до 30 лет, но подобная патология вполне может встречаться и у женщин, поэтому при обнаружении характерных симптомов нужно обращаться к врачу, вне зависимости от пола.
Эпителиальная киста копчика – хроническое врожденное заболевание, которое сложно контролировать. На сегодняшний день разработаны эффективные оперативные методы лечения, а также методики исследования, которые позволяют отслеживать состояние эпителиального хода в случае наличия аномалии.
источник
Киста копчика представляет собой врожденное заболевание, предопределенное особенностями эмбрионального развития человека, при которых в верхнем сегменте межъягодичной складки под кожей образуется полость, выстланная эпителием.
Иначе это заболевание называют свищом копчика, эпителиальным копчиковым ходом либо пилонидальным синусом.
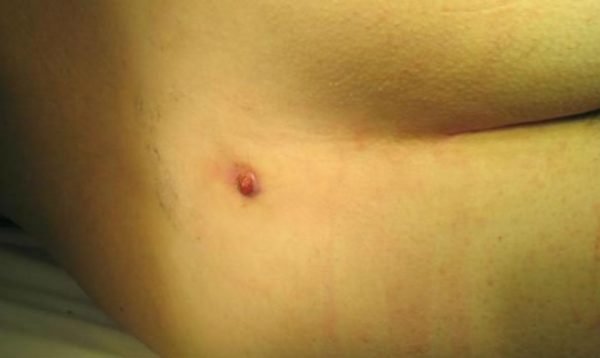
Встречается киста копчика главным образом у мужчин до 30 лет, хотя зафиксированы случаи обнаружения болезни у женщин. Длительное время она может не проявляться, определить её наличие можно визуально, если обнаружить небольшое отверстие в районе ягодичной линии, в точке, удаленной от ануса на 7-10 см.
Иногда ход бывает глубоким, может напоминать небольшую воронку.
Появление новообразований в области копчика сопровождается следующими признаками:
в межъягодичной складке ощущается инородный объект, вызывающий дискомфорт при движении;
в области копчика кожа краснеет и отекает, воспаление может иметь любые размеры, даже преступать ягодичную линию вправо или влево;
между ягодицами появляется отверстие, откуда возникает небольшой инфильтрат или гной;
в период обострения рядом с первым могут появляться вторичные отверстия, которые служат каналами выхода для кисты копчика. Если такой ход активен, из него сочатся выделения, пассивные отверстия зарубцовываются;
температура тела повышается;
возникает болевой синдром при сидении.
Свищ копчика связан с дефектом в развитии хвостового отдела эмбриона. Он заключается в наличии под межъягодичной складкой выстланного эпителием канала. В большинстве случаев такое состояние никак не проявляется, только при особых обстоятельствах может начаться воспаление.
По мнению специалистов, к копчиковой кисте приводит обильный волосяной покров в этой области, который при глубокой складке между ягодицами способствует неправильному росту волос и погружению их в кожный покров, что и вызывает заболевание.
Помимо этого, существуют некоторые факторы, способные спровоцировать проявление кисты. Среди них отмечают:
блокированные поры, фолликулы;
различные инфекционные заболевания;
Свищ копчика имеет вид узкой трубки, которая открывается на коже посредством одного или нескольких отверстий. При определенных условиях (травмах, инфекциях, переохлаждении) развивается воспалительный процесс.
Воспаление кисты копчика провоцирует гнойные выделения, которые расширяют, а впоследствии разрушают ход. Страдают окружающие ткани, образуется гнойник, который прорываясь наружу, приводит к возникновению нового отверстия.
В канал может проникнуть инфекция. В этом случае имеет место обострение воспаления кисты копчика, сопровождающееся болью, высокой температурой, отеком и гиперемированностью кожи.
Результатом неоконченного лечебного процесса либо ошибок, допущенных в искоренении эпителиального копчикового хода, могут стать следующие осложнения:
появление вторичного и, как правило, множественного свища;
Дермоид копчика является доброкачественным образованием, формирующимся при смещении элементов зародышевых листков под слой кожи, включающим в себя фолликулы волос, части эктодермы, сальные железы и пигментные клетки.
Крестцово-копчиковый дермоид в процессе роста приводит к отклонению копчика и возникновению симптомов, которые очень схожи с признаками кисты копчика.
Ранее оба эти заболевания считались идентичными и лечились одинаково. Теперь их дифференцировали, хотя больших различий в диагнозе не наблюдается, но этимологические черты данных образований отличаются. Основная разница – при копчиковом ходе имеется первичное отверстие в складке между ягодицами, изредка завуалированное обширным нагноением. Опухолевое образование при дермоидной кисте копчика даже при остром нагноении имеет четкую капсулу. Правда, она может прорваться при запущенных случаях заболевания, в этом случае лишь первичное отверстие кисты копчика служит отличием.
Дермоидная киста копчика локализуется в средней части межъягодичной линии с переходом в подкожную клетчатку копчика. Часто сопровождается открытием в форме эпителиального хода (свища). Через него обеспечивается постоянное выделение содержимого образования, закупорка канала чревата инфицированием и воспалением.
Дермоидная киста копчика в неосложненной форме может развиваться бессимптомно годами, изредка проявляясь болями после долгой работы сидя. Провокатором клинических проявлений служат нагноения, которые приводят к повышению температуры, появлению пульсирующих болей, затруднению таких действий как наклоны, приседания и обычное сидячее положение.
Дермоид копчика поддается только оперативному лечению, в ходе которого вырезается эпителиальный ход, рубцы и возможные свищи.
Самым эффективным способом избавления от данного заболевания является хирургическое вмешательство. Его проводят во всех случаях неосложненного течения болезни и в любой стадии воспаления кисты копчика. Чем раньше была сделана операция, тем скорее организм оправится от последствий болезни и оперативных действий, кроме того, вероятность возникновения рецидивов, осложнений в этом случае снижается.
В ходе операции врач удаляет сам источник заболевания – эпителиальный канал с его первичными и вторичными отверстиями.
Устранение кисты копчика практикуют в период ремиссии, хотя бывают случаи, когда необходимо провести оперативное вмешательство в момент обострения. Операция проходит под местным либо общим наркозом, длится 20 мин. – час, переносится пациентом легко. Рана заживает около месяца, трудоспособность восстанавливается через 3 недели.
Иссечение кисты копчика может проводиться разными способами, выбор которых зависит от места локализации образования и сложности эпителиального копчикового хода. Используются следующие методы оперативного удаления очага болезни:
Врач иссекает кисту копчика целиком, зашивает ко дну рану, тем самым создавая естественный дренаж. В послеоперационный период больной находится под наблюдением. Этот способ используется при осложненной форме копчиковой кисты и наличии открытой раны.
Хирург иссекает кисту полностью, но зашивая рану, оставляет отверстие для дренажа. Этот способ хорош при закрытой ране, когда рецидив более возможен, а также в период ремиссии.
Метод Баском отличен тем, что кисту копчика удаляют под кожей в направлении от первичного отверстия, которое целиком зашивают, к вторичным, в них оставляют дренаж для выхода инфильтрата.
Метод Каридакиса предполагает, что вместе с кистой копчика иссекают лоскуток кожи, пораженное место несколько смешается, уводя рану на межъягодичную линию. Такой способ ускоряет послеоперационное восстановление и снижает риск рецидивов, а также осложнений.
Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Первые симптомы инсульта и 7 мер экстренной доврачебной помощи
5 самых эффективных домашних рецепта для волос!
источник
Болезненные ощущения на любом участке тела – сигнал организма, который он посылает мозгу и тем самым сообщает ему, что в данном месте далеко не все в порядке. Причинить существенный дискомфорт в области нижней части спины способно такое заболевание, как копчиковая киста. Причины возникновения у нее самые разные, однако, что удивительно, заложена она в организм человека самой природой… Хотя и появляется далеко не у всех.
Некоторые патологии опорно-двигательного аппарата характеризуются тем, что, даже уже присутствуя в организме, долгое время не дают о себе знать. Притом ряд из них обусловлен наследственными факторами или особенностями формирования тела еще на этапе внутриутробного развития. Например, копчиковая киста появляется в тот период, когда малыш вовсю развивается внутри матери. Она формируется в то время, когда происходит активное создание тканей копчика и крестца. Но появляется не всегда, а только в случае, если эти ткани формируются неправильно.
Механизм образования данной кисты таков: в районе складки между ягодицами имеется вытянутая узкая полость, называемая копчиковым ходом. Изнутри она связи с копчиком не имеет и выстлана эпителиальной тканью. Однако на поверхности кожи имеется пара крошечных отверстий, которые не видны глазу. Они называются первичным эпителиальным ходом, сквозь него могут выходить пот и выделения сальных желез. Интересно, что копчиковый ход формируется из зачатков хвоста, который в процессе эволюции у человека исчез, но во время эмбрионального развития начинает развиваться. Однако он исчезает под действием особых гормонов – процесс идет как бы в обратную сторону. Если же в это время произошел какой-либо сбой, то процесс не завершается полностью, и формируется этот самый эпителиальный ход, начинающийся в жировой клетчатке и заканчивающийся в области межъягодички на поверхности кожи.
Киста формируется в случае закупорки первичного хода или недостатка гигиены – внутри полости начинаются воспалительные процессы. Сама по себе она представляет полость-капсулу. Со временем, без должного лечения, воспаления перейдут в нагноения. Через какое-то время на коже появится свищ – так называемое вторичное отверстие.
На заметку! Киста копчика, как правило, развивается у мужчин в возрасте 15-40 лет, женщины же не входят в группу риска. Но и у представительниц прекрасного пола киста все же может развиться.
Таблица. Виды копчиковых кист.
Важно! Киста – не то заболевание, на которое можно махнуть рукой. Это доброкачественная опухоль, которая может переродиться в злокачественную, если не отнестись к ней с должным вниманием.
Киста копчика как таковых признаков не имеет до момента начала активной фазы развития. Но ее все же можно обнаружить даже в латентной стадии – примерно на расстоянии 8-10 мм от анального отверстия имеется крошечное отверстие между двумя ягодицами. Патология может развиваться годами, при этом совершенно не проявляя никоим образом себя.
Обычно пациенты попадают к врачу с уже запущенными кистами, которые лечить труднее и сложнее, чем те, что находятся на начальных стадиях развития. Дело в том, что первое время киста нисколько не беспокоит пациента. И только при обострении и явной симптоматике он приходит к врачу с жалобами.
Симптомы кисты в активной стадии:
- повышение температуры тела, слабость, сонливость;
- болевой синдром в области нижней части спины при наклонах, движении и сидении, который приобретает все большую интенсивность. При активном нагноении боль становится пульсирующей;
- покраснения и отеки в области патологии;
- ощущения дискомфорта;
- врастание волос на коже в месте патологии;
- появление гнойных выделений на последней стадии развития или слизистых – на первичных стадиях.
Не всегда эти признаки появляются в совокупности. На ранних стадиях человек может просто отмечать некий дискомфорт при движении. Но уже это должно послужить сигналом к посещению врача.
Внимание! Киста требует лечения. Если приглушить боль, приняв анальгетик, то человек почувствует себя лучше, но это будет временное облегчение. Киста тем временем будет развиваться дальше и в скором времени сформируется свищевое вторичное отверстие.
Свищ, выводящий нагноения из кисты наружу – это уже осложнение. Но при отсутствии лечения появляются и другие проблемы: может развиться абсцесс крестцово-копчикового соединения и поражение тазовых костей. Кожа покрывается мокнущей экземой. Со временем развиваются парапроктит и проктит. Завершиться все может очень печально – развитием раковых опухолей.
Киста копчика может совершенно не беспокоить пациента всю его жизнь, но все же определенные предпосылки и факторы могут спровоцировать ее развитие. Это могут быть:
- ослабление иммунитета;
- травмы нижней части спины и в частности – копчика;
- низкий уровень физической активности;
- малоподвижная работа, подразумевающая сидение на одном месте;
- инфицирование организма;
- отсутствие полноценной личной гигиены;
- воспаления фолликулов;
- сильное переохлаждение.
Иногда врач и вовсе не обнаруживает видимых причин для развития такой кисты. А в ряде случаев она не начинает расти даже при совокупном воздействии всех факторов.
Диагностировать кисту копчика можно при появлении даже первых симптомов. Однако сделать это сможет лишь врач, хотя он и будет ориентироваться в большей степени только по внешним проявлениям болезни. И чем раньше киста выявлена, тем проще будет ее лечение. На последних стадиях справиться с ней сможет только хирург. Восстановительный период после операции достаточно длительный.
Внимание! Самолечение в отношении кист очень опасно! Ряд народных средств, рекомендуемых знахарями в этом случае, может значительно усугубить ситуацию, окончательно закупорив пока еще открытое отверстие кисты и спровоцировать еще более активное ее развитие. А это неизбежно приведет пациента на стол к хирургу.
Операция по удалению кисты проводится под общим или местным наркозом и длится около 30 минут. У больного иссекается сама капсула с содержимым, а также удаляются появившиеся свищи. В целом, оперативное вмешательство показано на любой стадии развития кисты и считается самым эффективным способом лечения, позволяющим избежать рецидивов, так как эпителиальная трубка полностью удаляется. Обычно операция проводится во время ремиссии, крайне редко – при обострениях.
Таблица. Способы удаления кист копчика.
| Методика | Характеристика |
|---|---|
| Открытая рана | Производится вскрытие нагноения, очистка полостей от гноя и подшив краев очищенной раны друг к другу. Методика позволяет исключить рецидивы, но период заживления длительный и порой составляет около 2 месяцев. Обычно метод применяется для кист в стадии обострения. |
| Закрытая рана | Когда киста удалена, формируется небольшое дренажное отверстие. Период восстановления составляет около 3 недель. Метод позволит предотвратить рецидивы. |
| Методика Баском | Во время операции происходит ушивание первичных аномальных ходов, а во вторичные устанавливается дренажная система, которая позволит вывести экссудат. |
| Методика Каридаса | Происходит полное иссечение кисты и небольшого лоскута кожи. При этом пораженное место смещается до середины линии между ягодицами. Метод характеризуется высокой скоростью заживления и легким реабилитационным периодом. |
Если вы хотите более подробно узнать, что такое киста на копчике у женщин, а также рассмотреть симптомы и альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Период реабилитации будет в значительной степени зависеть от того, каким методом выполнялось удаление кисты. Однако есть и общие рекомендации, выполняя которые, можно прийти в норму максимально быстро.
Шаг 1. Рекомендуется соблюдать постельный режим.
Шаг 2. Требуется ограничить любые физические нагрузки и исключить подъемы тяжестей как минимум в течение месяца.
Шаг 3. Важно находиться в тепле и защитить тело от воздействия холодных температур.
Шаг 4. Требуется как можно чаще менять положение тела, а первые 3 недели нельзя долго лежать на спине или сидеть.
Шаг 5. Когда швы будут сняты, нужно регулярно промывать межъягодичную складку антисептическим препаратом.
Шаг 6. Первые полгода после операции требуется удалять волосы в области межъягодичной складки.
Шаг 7. Важно регулярно посещать врача для проведения осмотров и оценки общего состояния.
Если вы хотите более подробно узнать, как лечить кисту на копчике у мужчин, а также рассмотреть альтернативные методы лечения и реабилитацию, вы можете прочитать статью об этом на нашем портале.
Киста копчика – это заболевание, с которым шутки плохи. Важно вовремя обратиться к врачу и не затягивать с лечением, чтобы избежать развития серьезных осложнений. Самолечение должно быть полностью исключено. А предотвратить развитие кист можно только при условии бережного отношения к своему здоровью и соблюдении правил личной гигиены.
Выбирайте среди лучших клиник и записывайтесь на приём
источник
Киста копчика (копчиковая тератома) – доброкачественная аномалия строения эпителия врожденного характера, формирующаяся в период роста зародыша и закладки слоев дермы. Рассматривается, как порок развития тканей у эмбриона.
При этой патологии в подкожной межъягодичной складке образуется узкий канал, выстланный эпителием, как обычная кожа, не имеющий отношения к костной структуре копчика. В копчиковом канале находятся волосяные луковицы и протоки сальных желез. Эпителиальная трубка выходит на поверхность, формируя один или несколько первичных выходов в виде мелких отверстий на коже. Эта аномалия встречается у пациентов, страдающих заболеваниями прямой кишки. Патологию обнаруживают у 2 пациентов из тысячи, и особенно часто – у мужчин до 30 – 35 лет. Кисту на копчике у женщин обнаруживают в 4 раза реже.
Копчиковая киста не способна рассосаться ни при медикаментозном лечении, ни самостоятельно.
Заболевание врачи классифицируют по видам:
- Эпителиальный копчиковый ход. Это внутрикожный канал длиной от 5 – 7 до 15 мм, который у поверхности имеет выходы в виде небольших отверстий или углублений — первичных ходов, расположенных не точно по срединной линии, а чуть в стороне. Они могут прощупываться, но бывают и малозаметны – тогда их принимают за кожные поры. Через такой копчиковый ход часто выделяется прозрачно-белесый экссудат — выделения внутреннего эпителия.
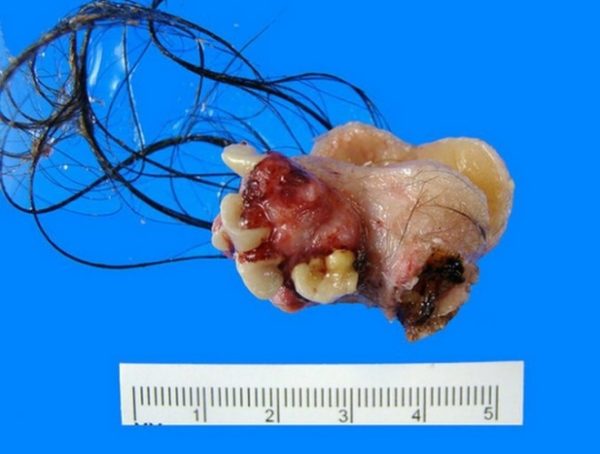
- Дермоидная киста копчика (дермоидный синус). Такой вид аномалии относят к доброкачественным тератомам. Отличие дермоидного синуса от копчикового хода в том, что он формирует капсулу с оболочкой в толще дермы. Тератома копчика развивается внутриутробно у плода и содержит неразвитые волосяные луковицы, фрагменты костной ткани, жира, кожи. У новорожденного малыша дермоид выглядит, как шишка на копчике.
- Пилонидальная киста (или синус). Это полостная структура, в которой растут волосы. Локализуется между ягодицами выше заднепроходного отверстия. Внешне пилонидальная киста копчика проявляется в виде одного или нескольких крошечных отверстий на коже, из которых торчат отдельные волоски или даже пучки.
- Свищ копчика – патологически сформированный ход, ведущий наружу. Рассматривается, как гнойная стадия заболевания. Иногда свищ бывает глубоким, а вход в него напоминает воронку.
До конца причины возникновения копчиковой кисты не выявлены. Но медики считают, что врожденный крестцово-копчиковый внутрикожный ход возникает по причине нарушения процесса закладки тканей при росте зародыша. Из-за этого в тканях между ягодицами формируется патологическая полость, которая в последствии заполняется жидкостным секретом.

К неврожденным причинам образования кисты копчика относят:
- обильный рост волос между ягодицами (с последующим их внедрением вглубь эпидермиса);
- повреждения суставов и дермы в крестцово-копчиковой зоне;
- воспаление и непроходимость потовых и сальных протоков, гнойные процессы вокруг волосяных луковиц между ягодицами;
- инфекционные заболевания, низкий иммунитет, частые или длительные переохлаждения;
- низкая подвижность, долговременное пребывание сидя.
Киста копчика может не проявлять симптомов многие годы до начала воспаления в зоне копчикового канала. Пациент отмечает только неудобство при сидении и выпуклое уплотнение между ягодицами, которое иногда становится влажным из-за выделений. Периодически человек жалуется на то, что у него болит спина.
При закупорке сальных протоков внутри эпителиального хода органические выделения переполняют его и начинают гнить, приводя к воспалительным явлениям. То же самое происходит при попадании болезнетворных микроорганизмов извне. При этом размер копчикового образования увеличивается, а воспаление переходит на смежные ткани.
При развивающемся нагноении, среди основных симптомов кисты копчика наблюдают следующие:
- Шишка на копчике болит все сильнее, вызывая трудности при наклонах, сидячем положении.
- Нарастает боль в крестце особенно при длительном пребывании сидя.
- Болезненная припухлость увеличивается в объеме, появляется несимметричный отек и выраженное покраснение с распространением в стороны от центральной линии межъягодичной складки.
- При нагноившейся кисте пациент ощущает болезненную пульсацию в копчике.
- Температура поднимается до 39 – 40 градусов. Человек слабеет, жалуется на головную и мышечную боль, тошноту. Эти признаки объясняются общим отравлением организма ядами бактерий и токсичных продуктов, выделяемых при воспалении.
- Формируются дополнительные (вторичные) выходные отверстия, расширяющие копчиковый канал, через которые начинает сочиться гной.
- Сидение и лежание становится невозможным из-за острых болезненных ощущений.
- При нарастании объема гнойных масс и поражении соседних тканей, в зоне копчика развивается огромный гнойник – абсцесс.
- При прорыве вторичного выходного отверстия копчикового канала формируется гнойный свищ.

Кроме острого воспаления, часто развивается хронический процесс, когда выделения из эпителиального канала появляются периодически, сопровождаясь болями и покраснением кожи. Образуются новые ходы, а старые отверстия зарубцовываются, формируя грубые участки уплотнений. Так заболевание принимает вялотекущий характер с периодическими обострениями, которые наблюдаются в течение многих лет.
Если воспаленную кисту на копчике не лечат у специалиста, возможны серьезные последствия:
- постоянно возобновляющиеся воспалительные явления;
- развитие множественных вторичных копчиковых ходов и свищей из-за распространения патологического процесса на здоровые ткани;
- развитие на коже экземы, грибковой инфекции и пиодермии (распространение гнойников);
- нарушение работы кишечника и органов репродукции за счет их сдавливания и проникновения инфекции;
- образование абсцесса и флегмоны (разлитого воспаления) крестцово-копчиковой области;
- прорыв вторичных ходов с истечением гноя в мошонку, прямую кишку, мочеточник, в результате чего многократно повышается риск тяжелых осложнений, вплоть до перитонита и сепсиса;
- воспаление костных тканей (остеомиелит);
- перерождение клеток запущенной кисты в раковую опухоль – эпителиому (8 – 9%).
Поэтому при появлении первых симптомов заболевания не следует ждать нагноения или перехода в хроническую форму, необходимо срочно обращаться к проктологу.
Диагностика при появлении признаков кисты на копчике, как правило, не затруднительна, но точный диагноз поставит только специалист, который может отличить симптомы кистозного образования от признаков других болезней (остеомиелита, абсцесса, свища прямой кишки, острого парапроктита).
Базовые диагностические исследования:
- УЗИ области крестца и копчика;
- ректороманоскопия (метод обследования толстой кишки с помощью эндоскопа);
- зондирование (внутреннее обследование с помощью специального зонда) свищевых фистул.
Если боль в копчике сочетается с болями в разных частях позвоночного столба, патологией тазобедренных, коленных суставов, головной болью и головокружениями, ослаблением чувствительности в ногах и руках, то врач, чтобы исключить спинальные грыжи межпозвоночных дисков, назначит обзорный рентген позвоночника, артроскопию, МРТ и КТ, миелографию.
Лечение кисты копчика, не осложненной нагноением, может проводиться без операции.
Обычно специалисты назначают:
- Медпрепараты, снимающие воспаление и обладающие болеутоляющим действием (Ксефокам, Диклофенак в инъекциях, Кетонал, Анальгин).
- Кремы для удаления волос, которые нужны для очищения от излишков волосяного покрова в ягодичной складке, предупреждая их врастание и облегчая тягостные симптомы.
- Обеззараживающие наружные средства, которые дезинфицируют область воспаления, предотвращая дальнейшую агрессию микробов (Хлоргексидин, Нитрофурал, Перекись водорода, Мирамистин).
- Антибиотические медпрепараты. Для подавления воспалительного процесса чаще всего назначают лекарства с воздействием на большинство болезнетворных микробов (Амоксиклав, Рокситромицин, Азитромицин, Цефотaксим, Цефепим, Цефтриaксон). Но их применения не всегда бывает достаточно при гнойном процессе. В таком случае приходится решать вопрос об оперативном лечении.
- тщательные гигиенические меры — частое мытье и просушивание зоны между ягодицами;
- еженедельное бритье с захватом межъягодичной складки на 2 см — от поясничной области до заднепроходного канала.

При абсцессе, разлитом воспалении мягких тканей, требуется незамедлительное хирургическое вмешательство. Медикаментозная терапия в такой ситуации может только затянуть процесс и довести ситуацию до жизнеугрожающей.
Операцию по удалению кисты копчика желательно выполнять как можно раньше – пока не начался активный процесс воспаления и нагноения, при котором вмешательство выполняется за несколько этапов. Если же пилонидальный синус или копчиковый ход не воспален, операция проходит быстро, а вероятность рецидива и любых осложнений стремится к нулю.
Важно понимать, что хирургическое лечение возможно только после устранения воспаления в зоне планируемого вмешательства. Для этого пациента обязательно лечат антибиотиками и только потом приступают к удалению аномального образования.
В случае осложнений, врачу приходится прибегать к экстренной хирургии.
Операция по удалению нацелена на полную ликвидацию эпителиального канала, как источника воспаления, первичных и вторичных отверстий и затронутых воспалением соседних тканей.
Современная проктология рассматривает возможность лечения кисты копчика у мужчин и женщин с помощью лазерного луча, который заменяет традиционный скальпель.
Хирург послойно рассекает кожу и жировую клетчатку, затем лучом лазера иссекает кисту, включая все ответвления и выходные отверстия.
Особенности метода удаления лазером позволяют хирургу проводить точные манипуляции, поскольку операционное поле не заливается кровью. Это происходит благодаря немедленному запаиванию (коагуляции) сосудов при воздействии лазера.
Радиоволновое удаление кисты на копчике обеспечивает высокоточное иссечение пораженных тканей радиоволновым ножом, выпаривающим аномальные клетки образования. Одновременно происходит коагуляция поврежденных сосудов и полное обеззараживание операционного поля. Контакт «ножа» с тканями отсутствует, что также сводит к минимуму риск травмы и сокращает время восстановления.
К достоинствам лазерного и радиоволнового удаления копчиковой кисты относят:
- вмешательство выполняется под местным обезболиванием в день обращения;
- кровотечение, болезненность, травмы мягких тканей отсутствуют;
- риск вторичных воспалений и повторного формирования кисты копчика минимален;
- процедура может проводиться без наложения швов;
- период восстановления и заживления сокращен, а двигаться разрешается через 2 часа после вмешательства.
После процедуры лазерного и радиоволнового удаления кисты:
- не разрешается сидеть в течение, как минимум 10 дней;
- 2 дня необходимо отвести для постельного режима, лежа на боку (для исключения нагрузки на ягодичную область);
- спустя 2 дня разрешается ходить по комнате, через день – выполнять недолгие прогулки.
Полное заживление тканей при нормально протекающем послеоперационном периоде происходит на 4 – 5 неделе.
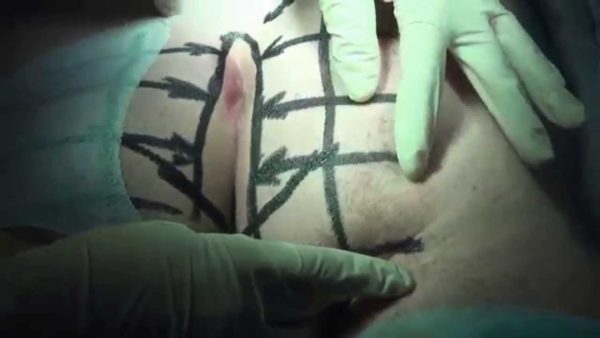
Радикальное лечение пилонидального синуса или копчикового хода возможно только хирургическим путем, так как при этом полностью удаляются все вторичные каналы, свищи и капсула узла вместе с оболочкой. Удаление копчиковой кисты выполняет хирург-проктолог в фазе стихания признаков воспаления. Вмешательство считается несложным и длится 30 – 60 минут. Используется или спинальная анестезия, при которой больной находится в сознании, или внутривенный наркоз, что зависит от сложности и длительности операции.
Операцию по удалению кисты копчика проводят с использованием разных хирургических техник.

Это объясняется тем, что при гнойных процессах ткани отечны, воспалены, пропитаны экссудатом, из-за чего требуется иссечение большого объема подкожной клетчатки вместе с гнойником. После этого остается серьезная обширная и открытая рана, которую из-за продолжающегося воспалительного процесса зашивать нельзя. При такой ране риск вторичного инфицирования очень высок, а заживление происходит крайне медленно.
Поэтому при подобной процедуре сначала шприцем откачивают гной, затем вскрывают абсцесс, ставят дренаж в виде тонкой резиновой трубки (для нормального вытекания гноя) и назначают сильнодействующие антибиотики. На 2 этапе (после того, как воспаление пройдет) выполняют операцию по удалению свищевых ходов, кисты копчика и небольшого массива смежных тканей. Вполне удовлетворительные результаты наблюдают в 80 – 87% случаев.
Это самый простой вид иссечения копчиковой кисты, который можно проводить только при отсутствии воспалительного процесса, плотных рубцов, отечности, тканевых или костных деформаций. Поэтому так важно своевременно прийти на обследование к проктологу.
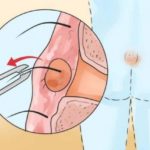
В первичные отверстия вводят медицинский краситель, чтобы выявить все разветвления эпителиального хода. При помощи скальпеля (или электроножа) проводят иссечение копчиковой кисты и свищевых каналов с кожей и клетчаткой.
Затем хирург ушивает рану, оставив отверстие для дренажной трубочки, через которую должна выходить серозно-кровянистая жидкость. Швы при такой методике снимают через 10 – 14 дней.
Недостатком этого метода считается высокая вероятность рецидива. Чтобы снизить риск повторного формирования кисты, такая техника используется только в период стихания всех симптомов.
Метод эффективен только при отсутствии нагноения и разветвлений от копчикового хода. Технику применяют при хроническом процессе или нагноившемся свищевом канале в фазе стихания признаков. В свищевой канал вводят зонд с электроножом и путем электрокоагуляции иссекают эпителиальный ход или кистозную полость с одновременным прижиганием кровоточащих сосудов. Швы при такой технике операции не накладывают. Способ малокровный. Положительные результаты наблюдают у 90 – 93% пациентов. Риск осложнений составляет от 9 до 29%.
Эту технику отличает очень низкий процент рецидивов, но также самое длительное заживление после операции. Капсула кисты копчика вместе со всеми вторичными каналами и свищами полностью иссекается. Рану не зашивают, обеспечивая естественный отток крови и гнойных масс до полного устранения всех выделений. За больным после операции постоянно наблюдают врачи, чтобы избежать вторичного инфицирования.
После радикальной открытой операции в течение 2 – 3 суток соблюдается постельный режим с лежанием на боку, на 3 – 4 сутки можно вставать, затем ходить. Требуется точно соблюдать рекомендации хирурга, поскольку в послеоперационный период рана остается открытой, пока полностью не очиститься и не зарастет. Полная реабилитация занимает около 4 – 5 недель, затем пациент постепенно возвращаться к обычному ритму жизни.
Метод применяется при глубоких воспаленных кистах и множественных свищевых ходах, которые опасно вырезать полностью. Аномальные ткани иссекают скальпелем или электроножом по специальной схеме, содержимое удаляют, полость промывают. Края разреза подшиваются к тканям крестцово-копчиковой зоны, формируя дренажный канал. Несмотря на длительную реабилитацию, выздоровление наступает в 90 – 93% случаев.
Существуют и другие операционные схемы, например, с использованием методик пластической хирургии по восстановлению объема удаленных тканей.
После операции пациента временно беспокоят боли в области раны и позвоночника, которые снимают болеутоляющими препаратами. Но иногда, особенно при позднем выполнении операционного вмешательства, возникают осложнения:
- Аллергическая реакция на анестезионные растворы.
- Кровотечение при повреждении сосудов.
- Повреждение нервных узлов.
- Длительные боли в крестцовой области.
- Воспаление при вторичном проникновении инфекции.
- Ранения прямой кишки.
- Рецидив, если при операции свищевые ходы и кистозная капсула были удалены лишь частично.
- Серома – скопление серозной жидкости в тканях на участке хирургического вмешательства (проходит при правильном дренаже и антисептической обработке).
В послеоперационный период, если выполнялось радикальное хирургическое вмешательство, проводят:
- Ежедневные перевязки с обработкой раны Бетадином, Хлоргексидином, Диоксидином, Перекисью водорода, Йод-повидоном.
- Местно назначают мази, ускоряющие заживление, подавляющие воспаление и активность микробной флоры: Метилурацил, Левосин, Фузимет.
- Применяют УФ-облучение, микроволновую терапию, сеансы УВЧ.
- При радикальном хирургическом иссечении кисты или копчикового хода прогноз всегда благоприятный и следует ожидать полноценного выздоровления.
Рекомендации после операции:
- Нельзя сидеть 3 – 4 недели, поднимать тяжести, включая предметы быта.
- Спать лучше на боку в течение месяца.
- Исключить горячие ванны, можно использовать теплый душ на 4 – 7 день (по разрешению врача). Запрещены мочалки, мыло – только детское.
- В течение полугода после заживления раны, участок между ягодицами требуется очищать от волос.
Главное, что требуется от пациента – вовремя диагностировать кисту копчика и правильно выбрать клинику, где работают квалифицированные врачи. Лучше всего – специализированный проктологический центр.
источник
Киста копчика является весьма редкой врожденной патологией, которая обусловлена аномальным развитием эмбриона. Патология возникает из-за образования специфического хода в полости межягодичной складки. Недуг имеет определенный формы развития:
- свищ;
- пилонидальный синус;
- дермоидная киста;
- эпителиальный копчиковый ход (ЭКХ).
Каждая из этих форм соответствует определенному этапу развития кисты. Так, свищ — это сформировавшаяся зрелая форма воспаления, ЭКХ — подкожная форма развития воспалительного недуга, дермоидная форма — развивается в дерме кожи, а пилонидальный синус — врастание волос в кожу.
Коварность недуга заключается в том, что патология долгое время не обнаруживается, то есть человек понятия не имеет о существовании у него такой проблемы. И только при закупорке первичных микроотверстий продуктами отхода или в результате травм механического характера может образоваться острый воспалительный процесс, обладающий неприятными и опасными симптомами.
Существует такое мнение, что эпителиальная киста копчика образуется исключительно только у мужчин. Однако это ошибочное мнение. Согласно медицинской статистике развитие кисты у мужчин встречается в четыре раза чаще, чем у женщин. Однако это совсем не значит, что женщины не страдают данной патологией. Вероятность образования копчиковой кисты у женщин точно такая же, как и у мужчин. Таким образом, заболевание встречается как у молодых мужчин, так и у молодых женщин.
И все же, почему возникает эпителиальная копчиковая киста? Специалисты выдвигают разные причины возникновения недуга. Чаще всего они склоняются к врожденному патогенезу, в результате аномального развития эмбриона. Другая причина — рудиментарная, при которой определенный орган, который в прошлом был полноценным, прекращает свое развитие в силу эволюционной ненадобности. Так, в копчиковой области развивается полость в виде капсулы овальной формы, будучи рудиментарным наследием. Однако в эту полость по специальным каналам попадает секрет желез, фрагменты эпителия, волосы. Все эти продукты отхода, скапливаясь в ней, выходят наружу через микроотверстия. При закупорке этих отверстий, продукты жизнедеятельности застаиваются и вызывают развитие воспалительного процесса.
Довольно часто развитие недуга является вторичным. Фактически киста образуется в жировой ткани рядом с копчиком. Как выглядит киста копчика? Она представляет собой тонкостенную полость, которая заполнена внеклеточной жидкостью. Размеры кисты варьируют, они могут быть как незначительными, так и достаточно внушительными.
Нельзя не отметить, что врожденная киста долгое время остается в своем изначальном состоянии и незначительных размеров, но способна прогрессировать при наличии провоцирующих факторов. Таким образом, катализатором воспаления врожденного дефекта могут выступать следующие факторы:
- травмы крестцово-копчиковой зоны;
- гипергидроз в копчиковой области (повышенная потливость);
- ослабление защитных сил организма;
- закупорка пор и сальных желез;
- инфекционные заболевания;
- пассивный образ жизни (малоподвижный);
- переохлаждение;
- заболевания, сопровождающиеся лихорадкой;
- несоблюдение гигиенических правил.
При развитии воспалительного процесса в крестцовой области появляются следующие симптомы:
- Ощущение инородного объекта в области межягодичной складки, которая вызывает ощутимый и очень неприятный дискомфорт во время ходьбы, сидении или в положении лежа на спине.
- При закупорке микроотверстий в данной области развивается гиперемия кожи и отек, который способен проявляться непредвиденным образом. Например, перемещаться параллельно ягодичной линии вправо или влево.
- При воспалении и увеличении микроотверстии выделяется секрет, содержащий продукты жизнедеятельности. Такая картина наблюдается при пилонидальной форме недуга.
- Острое воспаление сопровождается высокой температурой и ярко выраженным болевым синдромом.
При игнорировании данных симптомов могут развиться очень серьезные последствия. Какими могут быть осложнения? Например, застоявшиеся продукты отхода могут загноиться, сформировать гнойник, который при попытке выйти наружу сформирует дополнительное отверстие, в канал может проникнуть инфекция, что приведет к сильному воспалению кисты и развитию вторичного свища; гнойной флегмоны или рецидивирующего абсцесса. Все эти патологические процессы лечатся в стационаре путем хирургического иссечения воспалительного образования. Также результатом воспаления может стать:
- заболевание жировой клетчатки, трудно подающееся лечению;
- мокнущая экзема;
- гнойное поражение костей (остеомиелит);
- воспаление ткани вокруг прямой кишки (парапроктит);
- восполнение прямой кишки (проктит);
- рак слизистых оболочек (плоскоклеточный рак).
Следует заметить, что заболевание носит хроническое течение, при котором сменяются рецидивы и периоды покоя. Полного исцеления не происходит, поскольку в организме постоянно присутствует инфекционный очаг, который в любую минуту может осложниться, абсцессами и свищами.
Осложнения могут повториться через несколько месяцев и даже лет.
Диагностику недуга осуществляет врач- проктолог. Симптоматика и характерное течение заболевания не вызывает сомнений при постановке правильного диагноза. В некоторых случаях необходима дифференциальная диагностика с остеомиелитом, свищем и воспалением прямой кишки. С этой целью назначают рентгенографию таза в двух проекциях. Также проводят ректороманоскопию (обследование прямой кишки при помощи эндоскопа). В зависимости от поставленного диагноза определяют дальнейшую тактику лечения.
Самый эффективный метод лечение копчиковой кисты — оперативное иссечение. Однако к этому методу прибегают в том случае, когда консервативные методы лечения уже неэффективны. К тому же без оперативного лечения, ремиссия имеет кратковременный характер, а болезнь прогрессирует дальше. Чем раньше выполнено хирургическое лечение, тем меньше вероятность развития осложнений, тем легче техническое выполнение оперативного вмешательства, тем короче восстановительный период.
Таким образом, удаления кисты осуществляется следующими методами:
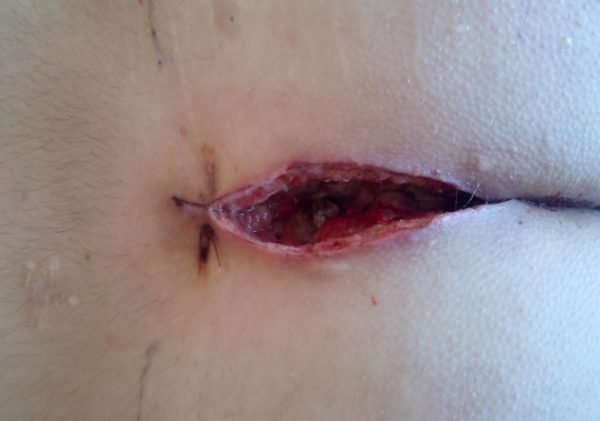
- Способ открытой раны. Вскрывают полость кисты, очищают гной, удаляют кисту, а ее края подшивают к ее дну. Данный метод предполагает длительный восстановительный период, но снижает риск развития рецидивов. Данное вмешательство проводят при остром воспалении кисты.
- Способ закрытой раны. После иссечения кисты рану зашивают и оставляют дренаж. После такой операции восстановление проходит быстрее, а рана заживает в течение 2- 3 недель. Для снижения послеоперационных осложнений, вмешательство проводят в период ремиссии, как плановую операцию.
- Способ Баском. В этом случае используют определенную технику иссечения. Рану зашивают и устанавливаются дренажи.
- Способ Каридакиса. Кисту иссекают специальным способом, что позволяет уменьшить реабилитационный период.
До и после операции назначают антибактериальное лечение для предупреждения инфекционного заражения. При выраженном болевом синдроме назначают обезболивающие препараты и нестероидные противовоспалительные средства (индометацин, ибупрофен, диклофенак).
Бывают такие случаи, когда люди отказываются от операции, продолжают жить с кистой и испытывать регулярные рецидивы болезни. Это не просто опасно, это чревато серьезными осложнениями, о которых мы писали выше. Несмотря на все страхи и опасения, таким людям все равно придется пройти через операцию, как бы они этого не хотели. Опасность еще таится в том, что к плановой операции готовятся заранее, больного подготавливают, он проходит предоперационную противовоспалительную терапию. Это способствует нормальному течению хирургического вмешательства. При проведении внеплановой операции, после острого приступа, могут возникнуть опасные и нежелательные осложнения. В этом случае восстановительный период будет длительным и сложным. Лучше решиться на плановую операцию и навсегда избавиться от хронической проблемы.
Этот недуг представляет собой доброкачественную опухоль, которая образуется вследствие смещения зародышевых фрагментов под слой кожи. Заболевание в процессе прогрессирования приводит к смещению копчика и появлению симптомов, которые имеют определенную схожесть с симптомами кисты копчика. Прежде эти два заболевания отождествляли между собой и лечили одинаково. В настоящее время их дифференцируют, хотя симптомы одинаковы и значительных различий в диагнозе нет.
Различия заключаются только в том, что при копчиковом ходе в межягодичной складке наблюдается первичное отверстие. При нагноении кисты оно принимает форму капсулы, которая заполнена гноем и может самостоятельно прорваться. Дермоидная киста располагается в подкожной клетчатке копчика. Неосложненная форма недуга способна оставаться в стадии ремиссии годами, не манифестируя никаких симптомов. И только время от времени может напоминать о себе болевыми ощущениями в области копчика, после длительной работы в положении сидя. Воспаление кисты наблюдается при ее нагноении, в этом случае повышается температура тела, появляются острые боли в области копчика, отек и покраснение. В этом случае необходимо только хирургическое лечение, в процессе которого удаляются свищи и эпителиальный ход.
Швы снимают на 15 день после оперативного вмешательства. Перевязку делают регулярно каждый день вплоть до снятия швов. После снятия швов, необходима каждодневная обработка ран антисептиками (перекисью водорода, хлоргексином и йодом). Человек возвращается к нормальному ритму жизни через месяц, но в течение еще двух месяцев запрещаются занятия физкультурой, поднятие тяжести, сидеть на твердой поверхности, спать на спине.
В восстановительный период пройдет быстро, без нежелательных последствий, если точно соблюдать рекомендации врача и прислушиваться к его советам. К ним относятся следующие правила и ограничения:
- принимать теплый душ можно спустя 48 часов после операции;
- после душа необходимо сменить гипсовую повязку, затем нанести на рану специальную заживляющую мазь;
- не пропускать врачебные осмотры, которые должны проходить один раз в неделю;
- при обнаружении нежелательных симптомов не стоит ждать дня осмотра, необходимо срочно посетить врача;
- противопоказано сидеть в течение трех недель;
- строго запрещается поднимать тяжести;
- запрещаются интенсивные физические нагрузки;
- после снятия швов, рану промывать под душем и тщательно обрабатывать каждый день;
- в послеоперационный период строго запрещается проводить эпиляцию;
- нельзя посещать бассейн;
- запрещается посещать сауны и бани.
Профилактические меры не сложны, они требуют внимательного отношения к своему здоровью и введение здорового образа жизни. Прежде всего необходимо соблюдать тщательную гигиену, что позволит предупредить развитие недуга. Профилактические меры заключаются в следующем:
- сбривать волосы на участке раздвоения ягодиц, делать это надо аккуратно не травмируя и не повреждая кожу;
- не носить слишком узкие брюки и тесное нижнее белье;
- избегать длительного сидения, чтобы давление на копчик не стало причиной рецидива;
- контролировать вес тела, бороться с лишним весом и ожирением;
- регулярно посещать врача для осмотра;
- внимательно относиться к своему здоровью;
- вести здоровый образ жизни.
источник