Один из самых крупных суставов – коленный, имеет сложное строение и предназначен для больших нагрузок. Травмы, или заболевания приводят коленный сустав в нефункциональное состояние. Отказ от своевременного и профессионального лечения приводит к тяжелым осложнениям в суставе и даже к полной его дисфункции. Поэтому при различных проблемах с коленями, надо немедленно обращаться за квалифицированной медицинской помощью.
Содержание статьи:
Применяемые средства
Лечебные компрессы
Рецепты мазей
Действие растираний
И только сняв острые проявления заболевания или травмы, врачи рекомендуют обратиться к средствам народной медицины. Лечение коленного сустава народными средствами является дополнительным, а не основным, поэтому его надо совмещать с медикаментозной терапией, или проводить в перерывах между курсами.
Часто заболевания и травмы коленного сустава сопровождаются болями. Они могут быть разными по интенсивности и характеру, быть продолжительными или периодическими. Народные средства от боли в коленях могут быть разными по составу и проявлению.
Наиболее часто применяемые средства:
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- компрессы – многослойные лечебные повязки с лекарственными средствами;
- мази, мягкие лекарственные формы на жировой основе;
- растирки – жидкие лекарственные формы, на основе настоек или растворов.
Лечебные компрессы не только снимают болезненные ощущения в коленных суставах, но и лечат воспалительные проявления. Вот некоторые из рецептов:
- Соцветия сирени, каштана и одуванчиков, взятых в равных частях залить водкой. Емкость оставить в прохладном, защищенном от света месте на две недели. Готовой настойкой смочить многослойную салфетку из марли, наложить на больное колено, сверху закрыть пищевой пленкой и шерстяным платком. Проводить процедуру на ночь в течение недели. Уже через два сеанса боли снимаются или снижается их интенсивность.
- Мед с аспирином – отличное средство против болей и воспаления в суставах. Стакан меда смешать с растолченными в порошок таблетками аспирина (8-10 штук). Приготовленную массу нанести на больное колено, сверху укрыть полиэтиленовой пленкой и привязать шерстяной тканью. Эффект будет больше, если делать компресс на ночь. Боль снимается с первого применения.
- Мед с солью. Мед соединить с солью в равных частях и наложить на колено. Сверху закрыть пленкой и теплой тканью. Такой способ лечения не только снимает болевой синдром, но и восстанавливает кровообращение в колене и его функциональность. Курс рассчитан на семь дней.
- Народные рецепты от боли в коленях используют вместе с медом и прополис. Этот продукт пчеловодства незаменим при болезнях суставов. Его надо разогреть на водяной бане и сделать лепешку, которую наложить на больное колено. Привязать шерстяной тканью и оставить на ночь. Процедуру проводить курсом в 7 дней. Боли даже интенсивные снимаются на первой или второй процедуре.
- Народные средства от боли в коленных суставах включают в свои составы глину. Это – прекрасное средство, снимающее не только самые интенсивные боли, но и признаки воспаления. Голубую глину надо развести водой до густой кашицы и наложить ее на колено. Затем зафиксировать на колене пленку и теплую ткань. Повторять процедуру в течение семи дней.
- Восстанавливающее воздействие оказывает на поврежденную хрящевую ткань компресс из мела с кефиром. Мел растолочь в порошок и залить кефиром, так, чтобы получилась густая масса. Ее наложить на больное колено и, сверху закрыть пленкой и завязать теплым платком. Повторять в течение недели на ночь.
- Старинный рецепт при боли в коленном суставе – народное средство березовые листья. Их растирают, чтобы дали сок и накладывают на больной сустав, укрепляют пленкой и теплой шерстяной тканью. Держат такой компресс на всю ночь или на сутки. Обычно в течение этого времени боль и воспаление в колене снимаются. Чтобы закрепить результат, надо повторить процедуру до семи раз.
- Полстакана пчелиного подмора залить полстаканом водки. Оставить в темном месте в течение двух недель и делать компресс на колени в течение 10 дней. Через семидневный перерыв курс лечения повторить
- Смешать полстакана скипидара и полстакана водки, добавить 2 ст. ложки растительного масла. Смочить этим раствором марлю, слегка отжать и наложить на больное колено. Сверху закрыть полиэтиленом и теплым платком. Повторять лечение в течение недели. Боль снимается со второй или третьей процедуры.
- Очень простой рецепт компресса из свежего свиного сала. Тонкий ломтик сала приложить к больному колену и сверху закрыть пищевой пленкой и укутать тканью. Такой компресс можно носить днем и спать с ним ночью. Курс лечения – 7-10 дней.
- Компресс из овсянки. Заварить 5-6 столовых ложек овсянки крутым кипятком и поварить ее 3-4 минуты. Остудить до теплого состояния и наложить на коленный сустав. Сверху накрыть пленкой и тканью. Компресс держать полчаса. Затем смыть овсянку и укутать сустав теплой тканью. Такой компресс можно делать на всю ночь. Его эффективность проявляется в снятии воспаления и болевых ощущений. Курс лечения – 7-10 дней.
- Белая редька с медом. Этот рецепт эффективно снимает боль и воспаление. Редьку натереть на терке и смешать с медом в виде кашицы. Наложить смесь на колено, укрыть пленкой и завязать теплым платком. Такой компресс лучше делать на ночь. Терапевтический курс – 7 дней.
- Мед с горчицей. Смешать жидкий цветочный мед с одной столовой ложкой горчицы и одной столовой ложкой соли. Смесь должна получиться в виде кашицы. Наложить ее на больное колено, сверху укрыть полиэтиленовой пленкой и зафиксировать платком. Оставить на ночь. Повторять процедуру ежедневно в течение 10 дней.
Лечение боли в коленном суставе народными средствами связано с такой лекарственной формой как мазь. Терапевтический эффект мази основан на жировой основе, которая глубоко проникает через поры в кожу и оказывает разнообразное действие:
- противовоспалительное;
- регенерирующее;
- согревающее;
- анальгезирующее.
Народные средства в виде мазей широко применяются при болях в коленях. Вот некоторые из рецептов:
- В равных частях берутся глицерин, йод, спирт медицинский и мед. Компоненты соединяются и настаиваются в течение полусуток. Затем мазь втирается в больное колено и укутывается теплой тканью. Курс лечения – 10 дней.
- Соединить один желток куриного яйца с одной ст. ложкой меда и растопленным на водяной бане кусочком воска. Готовую мазь нанести на хлопчатобумажную ткань и обернуть ею больное колено. Процедуру проводить на ночь. Повторить 5-7 раз.
- Мазь из следующих компонентов: два сырых куриных яйца, 30 мл нашатырного спирта, 30 мл живичного скипидара. Все компоненты смешать до эмульсионного состояния. Затем нанести на больное колено и слегка втереть. Боли снимаются на первой неделе применения средства. Курс лечения – 5-7дней, с перерывом в 30 дней.
- Смешиваются одна ложка красного молотого перца с двумя ложками свиного жира. Простая по составу, но эффективная мазь втирается в больной сустав. Курс лечения – семь дней.
- Мумие (5 г) соединить с полстаканом жидкого меда. Эту мазь втирать в больные колени ежедневно на ночь в течение 10 дней.
- Листья чистотела мелко нарезать и сложить в 0,5 литровую банку, так, чтобы они занимали половину ее объема. Залить листья подсолнечным маслом и настаивать две недели. Затем смесь процедить и применять как лечебную мазь, втирая в суставы на ночь, легкими массажными движениями. Курс лечения – две недели.
Лечебное действие растираний аналогично действию компрессов и мазей – оно основано на усилении местного кровообращения в суставе, снятии болевого синдрома и воспаления в тканях. Вот как лечить колени народными средствами в виде растирок:
- Приготовить смесь из одного куриного желтка, чайной ложки скипидара и столовой ложки 9% яблочного уксуса. Готовую растирку втирать в больное колено перед сном. После растирания колено укутать теплой тканью. Терапевтический курс – 7-10 дней.
- Собрать соцветия сирени и уложить их плотно в стеклянную банку. Залить водкой и дать настояться в течение трех недель в темном прохладном месте. После слить настойку и процедить. Готовым средством натирать больные колени на ночь, укутывая теплым платком. Лечение продолжать в течение 10 дней.
- Растирка из мухомора. Это старинное лекарство знахарей от болей в суставах. Шляпки мухоморов плотно сложить в банку и сверху залить водкой. Оставить банку на две недели в темном, прохладном месте. После процеживания растирка готова. Применять растирание на ночь, с укутыванием больных коленей теплой тканью. Курс лечения – 2 недели.
Занимаясь лечением коленных суставов с помощью народных средств, надо помнить, что и для них есть противопоказания. Поэтому, перед началом лечения надо обязательно получить консультацию лечащего врача.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
Артрит плечевого сустава представляет собой воспалительный процесс, при котором происходит разрушение суставных хрящей. Поражение хряща приводит к нарушению подвижности сустава. Ограничение функциональности верхних конечностей может вызвать потерю работоспособности и инвалидность.
Плечелопаточный артрит является довольно распространенным недугом. Его возникновение может быть вызвано влиянием различных внешних и внутренних факторов.
Причины, которые могут вызвать плечевой артрит, следующие:
- Полученная травма или ранение. Это наиболее распространенная причина, которая приводит к посттравматическому артриту. Вызывают его переломы, вывихи и ушибы. Механическое воздействие на сустав приводит к нарушениям в кровоснабжении, разрушению костной и хрящевой ткани. Болезнь может проявиться сразу или спустя годы после травмы.
- Инфекционное заболевание. Плечелопаточный артрит может возникнуть как осложнение. Такое часто бывает, когда основная болезнь не долечивается до конца. Суставная сумка становится очагом воспаления.
- Тяжелая физическая работа или занятия спортом. Грузчики и тяжелоатлеты являются наиболее распространенной категорией жертв этого недуга. Первые симптомы болезни могут появиться уже через несколько лет после работы с тяжестями.
- Старость. С возрастом происходит естественный износ костной и хрящевой ткани. На фоне снижения общего тонуса организма возникают дегенерационные процессы. Большую часть пациентов, у которых выявлен артрозо-артрит плечевого сустава, составляют люди старше пятидесяти лет.
- Нерегулярное и нерациональное питание. Если организм не получает необходимого количества белков, углеводов и витаминов, то в нем происходят патологические изменения, приводящие к разрушению суставов.
- Вредные привычки. Курение, алкоголизм и наркомания очень ослабляют иммунную систему. Нарушается обмен веществ и кровоснабжение. Длительное злоупотребление спиртным может привести к некрозам и мутационным процессам.
Наиболее частым клиническим случаем является артрит правой руки. Этому есть вполне логичное объяснение. Поскольку на правую руку приходится наибольшая физическая нагрузка, плечевой сустав этой конечности разрушается быстрее. Артроз левой руки более часто встречается у левшей. Уже на ранних стадиях заболевания появляются слабые симптомы. Если на них обращать внимание, то лечить недуг будет значительно проще и быстрее.
В зависимости от стадии развития артрит плеча проявляет себя с разной степенью тяжести протекания.
Основные его симптомы такие:
- Сильная боль в районе плеча. Она усиливается при физических нагрузках. Ослабляется болевой синдром только в состоянии полного покоя, когда человек ложится.
- Уменьшение подвижности руки. Это происходит вследствие болевого синдрома и разрушения хряща. Руку практически невозможно поднять.
- Повышение температуры тела. Особенно горячий участок кожи находится непосредственно вокруг поврежденного сустава.
- Ухудшение самочувствия. У больного появляется слабость и быстрая утомляемость.
- Появление хруста в поврежденном суставе. Это свидетельствует о том, что патологические процессы зашли довольно далеко.
- Появление припухлости в районе плеча. Она возникает как следствие инфекции.
Хронический артрит характеризуется менее яркими симптомами.
В зависимости от симптоматики и времени течения болезни, она классифицируется по трем стадиям:
- Появление ноющей боли, которая усиливается от нагрузки на руку. Болевой синдром пропадает почти полностью в состоянии покоя. В ночное время, при резкой смене погоды боль усиливается. При физической работе быстро наступает чувство усталости.
- Боль становится постоянной. От нее нельзя избавиться, принимая различные положения тела. Подвижность конечности значительно уменьшается. Ее движение сопровождается щелчками и хрустом.
- Патологические процессы приводят к разрушению сустава. Появляется сильная опухоль. Плечо деформируется и полностью теряет подвижность. Может произойти его заклинивание в одном положении. Нередки случаи появления увеличения подвижности, когда рукой можно крутить во всех направлениях.
Чтобы не доводить дело до крайности, необходимо при первых признаках заболевания обращаться к врачу.
Диагностика необходима для того, чтобы установить стадию недуга и назначить наиболее оптимальное лечение.
Проводится диагностика такими методами:
- Телесный осмотр у врача. Внешний вид сустава и уровень болевого синдрома помогут установить степень прогрессирования недуга. Опрос больного даст информацию о причинах и сроках возникновения артрита. Образ жизни пациента поможет определиться с назначением методов лечения.
- Сдача анализов мочи, крови и кала. Результаты анализов позволят выявить в организме инфекцию, воспаление и наличие гельминтов.
- Рентгенография. Снимок поможет врачу определить положение, которое приняли суставные ткани.
- Магнитно-резонансная томография. Этот метод используется в тех случаях, когда рентгенография не дала точных результатов при определенных патологических деформациях сустава.
- Осмотр у профильных специалистов. Пациенту предлагается пройти обследование сердечно-сосудистой системы, желудочно-кишечного тракта, осмотреть кожный покров и полость рта. Обязательна консультация нарколога.
На основании полученных данных больному ставится диагноз и назначается лечение.
Проведение медикаментозной терапии предполагает прием многочисленных препаратов широкого спектра действия на организм.
Больному приписываются такие лекарства:
- Противовоспалительные препараты. Их назначают для снятия воспалительного процесса. Данные средства не являются лечебными. Они уменьшают опухоль, снижают уровень болевого синдрома. Лекарства отличаются быстрой всасываемостью и достижением очага воспаления. Пациент практически сразу после приема препарата чувствует облегчение. Наиболее сильнодействующие средства могут вызывать значительный побочный эффект.
- Анальгетики. Предназначены для снятия болевого синдрома, снижения температуры тела и снятия озноба. Учитывая их сильное воздействие на желудочно-кишечный тракт, принимаются исключительно после еды.
- Мази и гели. Эти средства являются аналогами анальгетикам и противовоспалительным средствам. Наружное нанесение лекарства на очаг поражения снижает нагрузку на внутренние органы. Мазь втирается в кожу непосредственно в районе пораженного сустава. Боль проходит почти сразу. Через несколько часов спадает опухоль. Противопоказаний практически нет.
- Глюкокортикоиды. Это лекарство вводится непосредственно в сустав или в мышечную ткань. Имеет довольно сильное действие, которое выражается в снятии воспаления, снижении температуры и болевого синдрома. Но обилие побочных эффектов заставляет ограничивать применение этих препаратов.
- Хондропротекторы. Это современное и весьма эффективное средство. В его основе содержатся биологические активные элементы. Хондропротекторы являются лечебными препаратами, которые останавливают разрушительные процессы, происходящие в суставе. При регулярном приеме этих лекарств, артрит плечевого сустава, лечение которого довольно проблематично, полностью проходит. Поврежденные участки восстанавливаются и функционируют исправно. Добиться такого эффекта можно в том случае, если больной обратился к врачу на ранней стадии заболевания.
В комплексе с медикаментозным лечением проводится физиотерапия. Прогревания, магнитное поле и вибрация способствуют прекращению прогрессирования заболевания, снижению болевого синдрома и воспаления. Устраняются застойные явления, восстанавливается кровообращение и обмен веществ.
В наиболее тяжелых случаях назначается операциия. Результатом оперативного вмешательства является частичная замена тканей сустава или установка имплантата.
Лечить артрит плеча можно в домашних условиях. Принимать таблетки и втирать мази вполне можно самостоятельно. Кроме медикаментозного лечения нужно обратить внимание на правильное питание. От этого во многом будет зависеть выздоровление больного. Сбалансированный рацион способствует укреплению иммунитета и здоровья.
В меню следует включить такие продукты:
- черный хлеб;
- кисломолочные продукты;
- свежие овощи и фрукты;
- морскую рыбу;
- куриное мясо, приготовленное на пару;
- натуральные соки.
Для улучшения обмена веществ необходимо употреблять в день не менее 2 литров воды.
Больному следует исключить из своего рациона такие продукты:
- острые и соленые приправы;
- спиртные напитки;
- кофе и какао;
- сладости;
- копченое мясо и колбасу;
- белый хлеб и сдобу.
Лечебной диеты стоит придерживаться до полного выздоровления.
Лечение народными средствами является дополнительным способом воздействия на болезнь в комплексе с другими методами.
Народная медицина предполагает использование таких средств:
- прием настойки из листьев черной смородины;
- употребление отвара из березовых почек;
- натирание плеча настойкой из корня лопуха;
- компрессс из сока черной редьки;
- прогревание больного места песком или морской солью.
Применять народные методы можно только после получения соответствующей рекомендации от лечащего врача. Заниматься самолечением недопустимо.
Артрита плеча можно избежать, если вести правильный образ жизни и соблюдать все врачебные рекомендации.
Меры профилактики этого заболевания следующие:
- При первых признаках возникновения болезни обращаться к врачу. Своевременно начатое лечение поможет избежать тяжелых последствий.
- Исключить поднятие тяжестей. Если это неизбежно, то следует сменить место работы.
- Полноценно и регулярно питаться. Не есть еду сомнительного качества, консервы и полуфабрикаты.
- Избавиться от вредных привычек.
- Вести подвижный образ жизни. Регулярные прогулки и занятия физкультурой предотвращают застойные явления, улучшают кровообращение и обмен веществ.
- Доводить до конца лечение всех инфекционных заболеваний. Своевременно лечить болезни зубов и органов дыхания, чтобы не допускать гнойных процессов.
Артрит плеча является довольно серьезным заболеванием. Сам по себе он не пройдет. Но правильный и своевременный подход к предотвращению и лечению этого заболевания позволит человеку прожить долгую, активную и счастливую жизнь.
Гигрома локтевого сустава — опухолевидное образование, расположенное на латеральной поверхности плеча или предплечья, в области локтевого сустава. Внешне образование похоже на шишку или нарост диаметром от 1 до 5 см твердое на ощупь. Появление может причинять неудобства при движении рук, ограничивать подвижность в суставах, вызывать болезненные ощущения и эстетический дискомфорт. Гигрома локтевого сустава является наиболее частой локализацией процесса и составляет около 30 % от всех гигром. Само по себе заболевание неопасно, однако при длительном течении и увеличении в размерах может нагнаиваться и вызывать воспаление локтевого сочленения и суставной сумки.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Ученые и практикующие врачи до сих пор не могут найти точную причину развития данного заболевания. Предполагают, что в первую очередь это связано с аномалиями развития соединительной ткани. При определенных условиях ткань на локтевом сочленении выпячивается и преобразуется в твердую кисту, заполненную серозным содержимым. Также выделяют несколько аспектов, лежащих в основе появления болезни:
- Определенный вид деятельности. При постоянных нагрузках на локтевой сустав у водителей, швей, программистов, диспетчеров возрастает риск развития гигромы. Лица данной профессии чаще всего опираются на локтевой сустав.
- Наследственный фактор. Появление недуга у родителей и ближайших родственников также может явиться пусковым механизмом развития гигромы локтевого сустава и детей.
- Травмирующий фактор. Переломы, вывихи, растяжения, ушибы в области локтевого сустава способствуют появлению образования, а повторные травмы увеличивают риск развития гигромы в разы.
- Длительные эпизоды перенапряжения. Сверхнагрузка и частые статические нагрузки на локтевой сустав, а также постоянное трение локтя о поверхность являются причиной развития гигромы.
Начало заболевание характеризуется появлением небольшого округлого образования в области локтевого сустава, безболезненного на ощупь. Образование четко локализуется под кожей. Обычно возникает одна гигрома, однако известны случаи появления сразу несколько опухолевидных образований. Гигромы локтевого сустава могут быть мягкой и эластичной консистенции, а также твердые на ощупь. Основание опухоли спаяно с прилежащими тканями, а само тело кисты может перемещаться. Кожа, покрывающая гигрому, может быть не изменена, приобретать багровый оттенок, грубеть и шелушиться.
Образование может медленно увеличиваться в размерах, до 1 см за несколько лет, а также может активно расти и достигать размеров 3-5 см за несколько недель или месяцев. Опухоль не рассасывается, и удалить гигрому локтевого сустава на поздней стадии возможно только хирургическим путем. На начальных стадиях болезнь не вызывает дискомфорта, позже присоединяются болезненные ощущения при надавливании, ограничение подвижности в суставах, воспаление и нагноение опухоли. В некоторых случаях отмечаются постоянные тупые боли или совершенно бессимптомное течение болезни.
Диагностика заболевания проводится на основании анамнеза жизни и наследственности, клинических проявлений, истории развития болезни. Из инструментальных методов применяют ультразвуковое исследования, при котором возможно не только увидеть содержимое образования, но и изучить его структуру, дополнительные включения и провести дифференциальную диагностику с другими патологиями. Внешний вид гигромы локтевого сустава можно посмотреть по фото.
Дополнительно специалист может назначить рентгенографию сочленени, магнитно-резонансную томографию, пункцию кистообразного образования. При частых воспалениях гигромы проводят лабораторные исследования (общий анализ крови, биохимическое исследование с определением маркеров воспаления). Несмотря на то, что гигромы является доброкачественным образованием, необходимо проявлять настороженность и дифференцировать ее со злокачественными образованиями костно-суставной системы. Поставить точный диагноз можно только по данным гистологического исследования
Гигромы локтевого сустава у человека на начальных этапах лечатся комплексным консервативным путем. При больших размерах образования, дискомфорте и болезненных ощущениях показано хирургическое лечение.
Лечение заболевания включает в себя использование мазей. Хороший эффект и положительные отзывы имеет мазь Вишневского, индометациновая мазь. При воспалении применяют волтарен, мази с добавлением антибиотиков (неомицин), а также гормональные препараты (диклофенак). При пунктировании и отсасывании содержимого кисты, внутрь полости вводят противовоспалительные препараты (дипроспан). После чего проводят тугое бинтование руки.
Физиопроцедуры проводят на любой стадии заболевания, они помогают замедлить рост кисты, уменьшить размеры. Хорошим эффектом обладают: грязевые аппликации, парафиновые ванны, электрофорез, магнитотерапия. Физиотерапия относится к дополнительным методам лечения, практически не имеющих противопоказаний. Широкое распространение также имеют народные методы лечения: отвары, мази, компрессы и др.
Одним из недостатков консервативного лечения является частый рецидив болезни (70-80%), а то время как оперативное лечение вызывает повторное развитие опухоли только в 10% случаев.
На сегодняшний день хирургические методы являются наиболее эффективными и быстрыми способами удаления кисты. К основным показаниям для удаления относятся:
- Болезненные ощущения, как в покое, так и при движении конечности
- Нарушение функции или ограничение движения в сочленении
- Большие размеры образования и быстрый рост опухоли
- Ощущение психического дискомфорта из-за наличия образования
Вмешательство выполняют в условиях операционной под местной анестезией. Проводят разрез кожи, отсепаровывают и отсекают образование.
Проводят ревизию операционной раны, зашивают кожу косметическим или непрерывным швом. По окончанию операции конечность перевязывают тугим бинтом или накладывают гипсовую повязку. Особенностью операции является обескровливание конечности, которое проводится путем наложения жгута выше предполагаемого разреза. В настоящее время удаление гигромы локтевого сустава проводят с помощью лазера или эндоскопическим путем. Данные виды лечения менее травматичны и болезненны, более эффективные.
Народные методы лечения являются популярными и эффективными способами избавления отнедуга. Использовать данный метод лучше на начальном этапе болезни, при небольших размерах и отсутствии болезненности. Рассмотрим несколько проверенных рецептов:
- Медовая мазь. Смешать 1 ст. ложку меда, 1 ст. ложку мякоти алоэ, 1 ст. ложку муки. Полученную смесь приложить к опухоли, забинтовать и оставить на ночь. Проводить процедуру 1 раз в день на ночьдо полного излечения.
- Соломенная ванночка. Смешать равные части сена, соломы и заварить кипятком. Настаивать 1-2 часа. После чего опустить локоть в полученную смесь на 30-40 мин. После чего гигрому смазать медом и укутать полотенцем или платком на 30 мин. Процедуру проводить 2-3 раза в неделю до полного избавления.
- Компресс из голубой глины. Взять 2 ст. ложки порошка голубой глины, развести в 100 мл горячей воды. Нанести кашицу на локтевой сустав, укутать пленкой и полотенцем. Оставить на 1-2 часа. Процедуру проводить 3-4 раза в неделю.
При длительном трении, резком ударе, травмах возможно самопроизвольное вскрытие гигромы локтевого сочленения. Данное состояние сопровождается резкой болью, уменьшение размеров и деформацией опухоли. В этом случае необходимо немедленно обратиться к специалисту. Врач проведет дезинфекцию и обезболивание, осмотрит поврежденную конечность на предмет осложнений. Возможно, понадобиться хирургическое вмешательство с целью удаление капсулы и излившейся жидкости.
источник
Киста Бейкера – доброкачественное образование, формирующееся в подколенной ямке. В начальных стадиях шишка обнаруживается при пальпации. При позднем развитии она выпячивается. Ее видно при визуальном осмотре ноги. Если образовалась киста Бейкера под коленом, как лечить ее, решает врач. Опухоль убирают лекарственными и народными средствами, хирургическими способами.
В колене может развиться несколько типов кистозных образований:
- Ганглиевая киста. Округлая шишка с протокой в центре формируется из суставной капсулы, сухожилия или его оболочки. Образование заполнено желеобразной жидкостью.
- Параменисковая киста. Опухоль, возникающая на мениске, затрагивает связки и прикапсулярную область.
- Синовиальная киста. Шишка, в которой появляется грыжа или возникает деформирование синовиальной оболочки.
- Субхондральная киста. Образование, сформированное фиброзной тканью, возникает при дегенеративно-деструктивных изменениях в хряще.
- Кистозное образование, появляющееся на медиальном мениске, причиняет боль на внутреннем сегменте сочленения.
- Киста Бейкера. Шишка формируется под влиянием дегенеративно-дистрофических трансформаций и воспаления, текущего в сочленении. Образование располагается в подколенной ямке, оно хорошо видно при выпрямлении ноги. Внутри опухоли находится жидкая субстанция.
Киста Бейкера – вторичная патология. Ее вызывают:
- повреждение колена;
- воспалительные процессы;
- суставные заболевания.
Иногда определить причину появления опухоли нельзя. При воспалении синовиальная жидкость усиленно вырабатывается. Ее избыток выдавливается в межсухожильную сумку. В итоге в подколенной ямке возникает опухоль, заполненная синовиальной жидкостью.
К основным факторам возникновения заболевания причисляют:
- всевозможные повреждения колена;
- неадекватные нагрузки, возникающие при тяжелой физической работе или занятиях спортом;
- артрозы, артриты (в особенности ревматического характера);
- синовит.
При возникновении кисты под коленом наблюдаются следующие проявления:
- мобильная шишка с четкими очертаниями;
- боль при пальпации;
- при разрастании опухоли в голени возникают мышечные боли;
- при увеличении шишки боль нарастает, распространяется по голени и бедру;
- возникает отек.
Скованность движений – яркий симптом запущенного недуга. Сустав при прогрессировании патологии начинает онемевать, амплитуда движений в нем понижается. При тяжелом течении болезни сустав утрачивает подвижность.
При маленькой опухоли недуг течет бессимптомно либо его признаки выражены слабо. Если проигнорировать лечение кисты Бейкера, опухоль начнет разрастаться. При увеличении шишки ее стенки истончаются. В результате возникает разрыв кистозного образования. Субстанция, заполнявшая опухоль, разливается по мышцам.
Разрыв кисты сопровождается:
- отеком;
- гиперемией кожи;
- болями в сочленении;
- повышением температуры.
Опухоль приводит к застойным явлениям в сочленении. Шишка способна спровоцировать возникновение:
- варикозного расширения вен;
- тромбозов;
- тромбофлебита.
Оторвавшийся тромб, закупоривая тот или иной сосуд, вызывает опасные для жизни осложнения: легочную тромбоэмболию, инсульт. Закупорка сосудов нередко приводит к гибели пациента.
Если в коленном суставе появляется кистозное новообразование, его устраняют терапевтическими и хирургическими способами. Лечение назначает врач. Проводят его амбулаторно.
- Перед лекарственной терапией удаляют выпот, скопившийся в сочленении.
- Выписывают противовоспалительные препараты.
- При невыносимых болях выполняют новокаиновую блокаду.
- Накладывают тугую повязку. Она фиксирует колено, восстанавливает кровообращение.
- Рекомендуют пациенту периодически отдыхать, приподняв ногу. Кровь из сустава оттекает, устраняются застойные явления в колене, состояние пациента облегчается.
- Снимают боли холодными компрессами. К сочленению прикладывают пузырь со льдом, оставляют на 40 минут.

Операцию делают в крайнем случае. Хирургическим путем удаляют:
- крупные кисты;
- новообразования, продолжающие прогрессировать;
- опухоли, дающие осложнения;
- шишки, из-за которых подвижность сустава сильно ограничена.
Народные средства назначают в дополнение к основной терапии. Лечение травами дома дает хороший лечебный эффект. Вылечиться помогают компрессы, примочки, растительные экстракты, употребляемые внутрь.
Аппликации снимают воспалительный процесс, боли, рассасывают кисту.
- Соединяют в одинаковых пропорциях листики бузины и малины. В 100 мл вскипевшей воды кладут столовую ложку сбора. Распаренную траву накладывают на коленный сустав, прикрывают пленкой, фиксируют теплой повязкой. Снимают аппликацию через два часа. Процедура делается ежедневно на протяжении недели.
- Чистотел. В закипевшую воду на 15 минут кладут молодые побеги. Обкладывают травой больной сустав, накрывают салфеткой, фиксируют повязкой. Делают две аппликации в день: утром и перед сном.
- Золотой ус – эффективный домашний способ лечения кистозных новообразований. Берут 3-литровую банку, наполняют ее до половины растением. Кипятят воду, заполняют емкость под горлышко горячей жидкостью, закупоривают. Утром экстракт фильтруют. Употребляют внутрь дважды в сутки по 2 столовые ложки. С зеленой массой делают аппликации. Прикладывают их к опухоли на 2-3 часа.
- Аппликации с нерафинированным растительным маслом – хороший народный способ. Салфетку складывают в 8 слоев, пропитывают маслом, закрепляют на пораженном колене. Делают две процедуры в день: утром и на ночь. Компресс убирают по прошествии двух часов.
- Аппликации с алоэ. Соединяют по чайной ложке сока лимона и алоэ, 1 г стрептоцида. Аппликацию ставят на ночь, снимают утром.
- Аппликации с настойкой золотого уса – хороший метод избавления от кистозного новообразования. В литровую банку кладут 50 г травы, заливают водкой. Фильтруют через 3 недели. Салфеткой, пропитанной настойкой, оборачивают колено, закрепляют теплой повязкой. Снимают аппликацию через два часа.
- Аппликации с лопухом и чистотелом. Растения и спирт берут в равных количествах, настаивают две недели. Применяют для компрессов. Салфетку, смоченную настойкой, прикладывают к суставу, утепляют повязкой.
- Компрессы с чистотелом и лопухом. Свежесобранные травы растирают до кашицеобразного состояния. Средство кладут на пораженный сустав. Зимой для лечения берут сухое сырье. Траву распаривают в кипятке в течение получаса. Ставят с ней аппликацию на ночь.
- Аппликации с капустным листом. Капуста быстро рассасывает кистозные образования. Листы капусты опускают на мгновение в кипяток. Намазывают колено медом, растирают его по сочленению, прикладывают лист капусты, утепляют. Аппликацию делают на ночь.
- Мазь с прополисом и соцветиями ноготков. В стакан горячего гусиного жира кладут по 1 столовой ложке календулы и прополиса. Компоненты перемешивают до однородной консистенции. Остывшую мазь накладывают на опухоль и сустав. Утепляют повязкой. Держат компресс 2-3 часа.
- Мазь с календулой и геранью. Листья растений превращают в кашицу. Заливают ее растопленным свиным салом. Ингредиенты берут в равных количествах. Втирают мазь в пораженный коленный сустав. Накладывают теплую повязку на три часа. После снятия аппликации кожу протирают сухой салфеткой.
- Лечить заболевание помогают скипидарные ванночки. В 200 мл теплой воды добавляют чайную ложку скипидара. С раствором делают примочки. Салфетку накладывают на опухоль, утепляют на два часа.
Для устранения воспаления травяные экстракты употребляют внутрь. Они уменьшают отеки, снимают интоксикацию. Готовят их следующим образом:
- Фиточай из имбиря. В обычный чай добавляют корень имбиря. Напиток подавляет воспаление, возникающее в межсухожильной сумке.
- Вылечить патологию помогает яблочный уксус. Он вытягивает выпот из коленного сустава. В стакан горячей воды кладут чайную ложку меда и столовую ложку уксуса. Пьют средство три раза в сутки до еды.
- Хороший лечебный эффект дает мочегонный фиточай из створок фасоли. Средство нормализует обменные процессы, удаляет выпот из коленного сустава.
- Лечение кисты коленного сустава успешно проводят экстрактом из корешков девясила. В 3-литровую банку кладут 30 г травы, столовую ложку дрожжей, заполняют водой, оставляют на двое суток. Выпивают по полстакана перед едой трижды в день. Употребив все средство, отдыхают три недели. При необходимости лечение повторяют.
- Солевой компресс. Смешивают стакан соли с половиной стакана горчичного порошка, разводят керосином так, чтобы получилась мазь. Вечером натирают колено, утепляют повязкой.
Все народные средства применяют после консультации с врачом – это обязательное условие при лечении новообразований. Иногда самолечение приводит к плачевным последствиям. Неправильное использование растений способно навредить здоровью, спровоцировать развитие осложнений. Травы, применяемые по рекомендации врача, приносят облегчение, помогают избавиться от заболевания.
источник
Сустав в колене человека является наиболее сложным и при этом многоструктурным соединением. А за счет своего строения он регулярно подвергается не только самым большим нагрузкам, но и травмам различной тяжести. Это в особенности касается спортсменов и тех, чья работа связана с физической деятельностью. Получение большого количества травм приводит к тому, что в суставе развиваются воспалительные процессы и если их вовремя не вылечить, это может привести к развитию серьезных осложнений. Наиболее частым из них является появление кистозных образований.
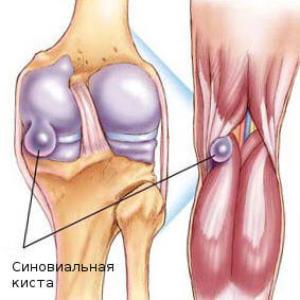
Всего же, такую ганглию кисты можно встретить однокамерную, а в некоторых случаях и многокамерную. Последняя имеет форму плотной капсулы, частично состоящей из фиброзных волокон, а внутри неё будет находиться определенное количество студенистой жидкости, в чьем составе будет присутствовать муцин. При этом многокамерные виды патологии зачастую присутствуют с ответвлениями, которые уходят в пересиновиальные ткани. В большинстве случаев появлению данной аномалии подвержены спортсмены и люди, находящиеся в преклонном возрасте. Очень редко она встречается у детей или подростков.
По мере роста ганглиевой кисты, будет происходить усиление болезненных ощущений, которые значительно будут снижать подвижность коленного сустава. Со временем может развиться тромбоз вен, а также произойдет их варикозное расширение. Если своевременно не было обращения к врачам и отсутствовало должное лечение, это приведет к тому, что начнут появляться определенные осложнения. Самыми частыми среди них является разрыв стенок образования, из-за повышенного давления внутри. Это приведет к распространению жидкости по всей области колена. Это будет проявляться изменениями цвета кожи, повышением температуры тела, а также гиперемией.
Важно! По статистике, большинство ганглиевых кист развивается у представительниц прекрасного пола, за счет гиперподвижности сустава и часто его травмирования ношением обуви на высоком каблуке.
Поставить предварительный диагноз специалисту не составит труда после проведения первичного осмотра пораженного сустава. Однако для исключения возможной злокачественной формы патологии и других типов заболевания, могут использоваться следующие методы диагностики:
- УЗИ;
- Рентген в нескольких проекциях (с нескольких сторон);
- МРТ;
- Пункция, после которой проводится исследование взятого содержимого.
Используя подобные методы исследования, врачам удается максимально точно узнать не только форму и местоположение образования, но и выявить наличие сообщения её с самой суставной полостью.
После появления характерной для патологии симптоматики, это будет являться сигналом наличия кистозного образования коленного сустава лечение которого необходимо начинать незамедлительно. После проведения врачом диагностических мероприятий, он подбирает наиболее оптимальные варианты лечения, исходя из индивидуальных особенностей организма и кисты. Всего же, подобные аномалии могут быть устранены при помощи медикаментозного, оперативного и нетрадиционного лечения.
Его использование целесообразно только в том случае, когда патология имеет небольшой размер. Суть лечения заключается в применении гормональных противовоспалительных препаратов, вместе с обезболивающими средствами. Это позволяет устранить саму причину появления кисты.
Курс такой терапии может быть весьма длительным, но не гарантирует успешного лечения. При наличии большого образования лекарства будут бессильны. В этом случае, они помогут только снять боль, но не устранить саму патологию.
Чаще всего проводится оперативное удаление такого новообразования в колене. Разными могут быть только способы, которыми это проводится. Первый способ состоит в том, чтобы провести иссечение кисты, которое осуществляется через небольшие разрезы, сделанные в подколенной ямке.
Этот вариант операции выбирается в том случае, когда:
- Аномальное образование имеет большой размер;
- Присутствуют сильные боли из-за кисты;
- Происходит интенсивное развитие заболевания;
- Иные варианты лечения не принесли должного результата.
Второй тип операции заключается в том, чтобы используя толстоигольчатый шприц провести удаление жидкости из кистозного образования. Далее в полость вводятся специальные противовоспалительные гормональные средства. Однако такой способ не дает гарантии того, что через определенное время не произойдет рецидива патологии из-за повторного наполнения полости жидкостью.
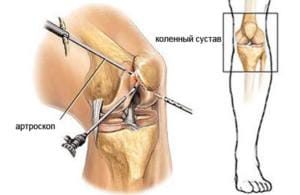
Наиболее современным является третий вариант лечения недуга. Он заключается в лечении, с использованием для этого артроскопа. Это позволяет сделать лишь небольшие разрезы, что обеспечивает короткий период реабилитации и отсутствие рисков для здоровья пациента.
По завершению оперативного лечения, определенное время нельзя будет оказывать нагрузки на колено. Для этого проводится его иммобилизация (обездвиживание). Если эту рекомендацию не соблюдать, то состояние может ухудшиться. К тому же, для предотвращения инфицирования данной области прописывается прием специальных противовоспалительных средств и назначаются лечебные физиопроцедуры.
В случае отсутствия своевременного лечения, либо же если оно было оказано не квалифицированно, это может привести к определенным осложнениям, которыми является:
- Разрыв кисты;
- Воспаление с образованием гноя;
- Тромбоз вен;
Наиболее опасной является последняя ситуация, за счет того, что кровяной сгусток со временем может отделиться и через кровеносную систему попасть в сердце. Это, в свою очередь, станет причиной инфаркта миокарда. Поэтому важным является недопущение развития осложнений, особенно последнего, представляющего смертельную опасность для человека.
источник
Строение коленного сочленения сложное, оно подвергается большим физическим нагрузкам ежедневно. Поэтому болезни коленного соединения встречаются часто. Обычно это происходит вследствие травмы или воспалительного заболевания. При повреждении синовиальных сумок колена повышается вероятность развития кисты Бейкера.
Эта патология проявляется болезненными ощущениями на пораженном участке, периодическим ограничением подвижности. После физических нагрузок симптоматика становится более выраженной. Чтобы предупредить опасные осложнения, нужно вовремя лечить кисту Беккера под коленом.
Опухоль доброкачественного характера, заполненная суставной жидкостью, которая локализуется на задней поверхности колена, называется киста Бейкера, или грыжа подколенной ямки.
Как правило, патологию провоцируют травмы или воспалительные заболевания сочленения с хроническим течением (например, синовит, артрит). Исходя из этого, грыжа подколенной ямки – это вторичная патология, которая развивается на фоне дегенеративно-дистрофических изменений коленного соединения.
При повреждении или воспалительном процессе патологические процессы запускаются. Выявить кисту в области задней поверхности колена можно по таким симптомам:
- круглая или овальная опухоль под коленом, ее структура упругая, мягкая, подвижность ограничена, а кожа над образованием нормальная;
- по мере увеличения кисты появляется дискомфорт, тяжесть, ощущение сдавливания на пораженном участке;
- после физических нагрузок болевой синдром усиливается;
- со временем подвижность колена уменьшается и т. д.
Чаще всего кисту Беккера диагностируют у детей 4 – 7 лет, а также у взрослых от 30 до 70 лет.
Для диагностики новообразования используется УЗИ, КТ, МРТ.
Подробнее о причинах, клинических проявлениях и диагностике кисты Беккера можно узнать здесь.
Достаточно актуален вопрос о том, какой врач лечит грыжу колена. При заболевании стоит обращаться к терапевту, ортопеду-травматологу, ревматологу. Иногда может понадобиться помощь невропатолога.
Лечение кисты коленного сустава зависит от возраста, симптоматики, степени тяжести болезни. Поэтому схему терапии составляет врач для каждого пациента индивидуально. Однако некоторые процедуры обязательны для всех:
- Пункцию проводят для того, чтобы откачать серозную жидкость, которая наполняет образование. Только после этого можно принимать медикаменты.
- С помощью нестероидных противовоспалительных средств (НПВС) устраняют воспалительный процесс и боль.
- Блокада коленного соединения с применением глюкокортикостероидов. Во время процедуры раствор вводят в сочленение, после чего ослабляется воспалительный процесс и замедляются дегенеративно-дистрофические нарушения.
- Ортопедический наколенник рекомендуется носить во время терапии и некоторое время после лечения. Это обязательно, так как защитное приспособление стабилизирует коленный сустав, улучшает кровообращение.
Дальнейшие действия зависят от того, как быстро развивается образование и по каким причинам оно появилось.
Лечение кисты Бейкера без операции не считается эффективным. Это связано с тем, что медикаментов, которые влияют на причину развития опухоли, не существует. Лекарственные препараты помогают устранить неприятные симптомы патологии, также их применяют перед хирургическим вмешательством. А после операции медикаменты назначают для купирования воспаления и болезненных ощущений.
После пункции кисты в пораженный участок вводят следующие препараты:
- Стероидные гормоны. Дипроспан обладает противошоковым, десенсибилизирующим (предупреждает или ослабляет аллергию), умеренным кортикоидным эффектом. Дозировка препарата зависит от симптоматики. Инъекции не провоцируют боль. При местной терапии Дипроспан иногда комбинируют с анестетиками (Ледокаин, Прокаин). Противопоказания: проникновение инфекции на пораженный участок, слабые сочленения, нарушение коагуляции (свертываемость крови), после артропластики (операция по восстановлению сустава).
- Гидрокортизон – это гормональное средство стероидного происхождения, который улучшает обмен белков и углеводов. Укол вводят в суставную сумку колена. После процедуры снижается воспалительный процесс, проницаемость мелких сосудов, вероятность аллергии. Тяжелая форма артериальной гипертензии, психические заболевания, воспаление почек, остеопороз, язва желудка, беременность являются противопоказаниями к применению данного препарата.
- При появлении выраженного болевого синдрома используют Ибупрофен, Индометацин, Кетапрофен. Эти лекарственные средства купируют воспалительный процесс и боль.
При спазмах назначаются миорелаксанты (Диазепам).
В домашних условиях терапия проводится с помощью Аспирина, Напроксена, Целекоксиба и других НПВС. Эти медикаменты тоже принимают после одобрения врача, так как они повреждают слизистую пищеварительных органов.
Больной может пользоваться мазями, гелями, которые облегчают воспалительный процесс. Например, Диклофенак, Вольтарен, Нурофен, Мелоксикам и т. д.
Пункция подколенной кисты относится к консервативным методикам. Ее суть заключается в устранении скопившегося экссудата из патологической полости.
Во время процедуры опухоль прокалывают толстой иглой, а ее содержимое откачивают. Затем ее оболочку обрабатывают стероидными противовоспалительными средствами.
Пункция быстро дает положительный результат, однако ее эффект непродолжительный. Через некоторое время полость наполняется серозной жидкостью, и грыжа опять появляется. Тогда необходимо провести повторную процедуру.
Пункцию проводят только в том случае, если состояние пациента тяжелое, поэтому операцию опасно проводить. Некоторые больные просто боятся хирургического вмешательства, поэтому отдают предпочтение консервативному методу.
Во время лечения кисты Беккера пользуются следующими методами:
- Микротоковая терапия – лечение током сверхмалой амплитуды и частоты.
- Ультравысокочастотная, лазерная терапия, ультрафиолетовое облучение, магнитотерапия снижают болевой синдром, позволяют остановить развитие опухоли.
- Бальнеотерапия нормализует кровообращение, предупреждает образование тромбов. Для этой цели больному назначают сероводородные и радоновые ванны.
- Массаж стимулирует циркуляцию крови, лимфы, нормализует состояние околосуставных тканей.
- Акупунктура (иглоукалывание) способствует восстановлению тканей.
- Фрамакопунктура – это метод введения лекарственных препаратов в подкожно-жировую клетчатку.
- Остеопатия позволяет вернуть в нормальное положение суставные поверхности, способствует повышению эластичности тканей сухожилий и связок.
Все вышеописанные средства используются только в составе комплексной терапии, иначе они будут неэффективны. Физиотерапевтические процедуры показаны только во время ремиссии, так как чрезмерные физические нагрузки могут вызвать осложнения.
Чтобы укрепить связки коленного сочленения, больной должен регулярно выполнять лечебную гимнастику. Физкультуру выполняют для восстановления подвижности и гибкости костного соединения.
Комплекс упражнений при кисте Бейкера:
- Возьмите стул высотой не менее 50 см. Здоровую ногу поставьте на него, согните ее в колене, наклоняйтесь вперед, зафиксируйтесь на 30 секунд. Спина должна быть ровной, а наклонятся нужно до тех пор, пока не почувствуете, как растягиваются мышцы бедра. Выполняйте действие дважды за день по 3 подхода.
- Лягте на спину, согните колено. Выполняйте упражнение больной ногой. Ухватитесь одной рукой за заднюю поверхность голени, а другую положите на икру. Подтяните к себе ногу, пока угол изгиба не составит 20°, тогда вы почувствуете растяжение задней части голени. Кратность повторения – 3 подхода по 30 с.
- Сядьте на краю стула, держите спину и голову ровно, согните больную ногу, наклонитесь вперед. Зафиксируйтесь в такой позиции на 30 с. Выполняйте действие дважды за сутки по 3 подхода.
- Сядьте на стул и поочередно сгибайте, а потом разгибайте колени. Если появилась боль на пораженном участке, то остановитесь. Кратность повторений – 20 раз.
- Сядьте на стул, подложите под колено валик. Выпрямите и приподнимите конечности, чтобы почувствовать, как растянулся квадрицепс, зафиксируйтесь на 5 – 10 с. Повторите 10 раз.
- Для повышения гибкости связок используют резиновый эспандер. Зацепите устройство на опору, вторую часть закрепите на лодыжке. Встаньте на четвереньки спиной к опоре, чтобы эспандер натянулся. Дотянитесь ногой до живота, потом согните колено и растяните ленту. Кратность повторений – 10 раз на каждую ногу.
Перед тем, как делать упражнения, нужно растянуть мышцы. Чтобы избежать осложнений, запрещено выполнять действия с высокой нагрузкой на больную конечность. Больному рекомендуется приобрести каремат, чтобы занятия проходили с комфортом.
Осторожно. Больные колени запрещено сгибать более чем на 90°.
Удалить кисту Беккера можно 2 способами: классическая или эндоскопическая операция. Решение о хирургическом вмешательстве принимает ортопед на основе результатов УЗИ и МРТ.
Процедуру проводят в стационарных условиях под местным наркозом. Больной должен находится под присмотром врачей, пока они не снимут дренаж (примерно 3 – 5 дней).
При отсутствии разрыва операция длится полчаса. Если целостность стенок кисты нарушилась, то экссудат распространяется на окружающие ткани, из-за чего возникает воспаление.
Эндоскопию выполняют следующим образом:
- Хирург делает небольшие надрезы над образованием, которые соответствуют диаметру трубки.
- Затем опухоль выделяется, а ее ножка иссекается.
- Дренажная трубка остается на месте на несколько дней, потом ее извлекают, а на оперированное место накладывают тугую повязку.
При стандартной операции врач делает надрез 4 см на задней поверхности колена. Через отверстие извлекают кисту, а ее ножку перевязывают, а затем отсекают. Колено защищают давящей повязкой или гипсом. Швы снимают примерно через 14 дней.
Чтобы быстрее восстановить сочленение, нужно избегать физических нагрузок, принимать противовоспалительные препараты.
Когда врач снимет швы, тугую повязку нужно носить еще 4 недели. В этот период рекомендуется принимать сосудистые медикаменты, которые помогут предотвратить венозные заболевания. Пациент должен выполнять лечебную гимнастику, чтобы восстановить функциональность сочленения.
Операция поможет вылечить кисту Бейкера и избежать рецидивов. Хотя в редких случаях опухоль может появиться опять.
В составе комплексной терапии можно использовать народные методы:
- Промойте водой пригоршню свежих листьев малины и бузины, залейте их 100 мл кипятка. Настаивайте 30 минут, потом переложите листья на пищевую пленку, приложите к пораженному участку, закрепите повязкой. Через 2 часа снимите. Делайте такие компрессы каждый день.
- Залейте кипятком молодые листья чистотела, настаивайте 20 минут. Полученную смесь переложите на марлю, примотайте к опухоли. Рекомендуется делать дважды за сутки.
- Соберите молодую траву золотого уса, измельчите, сложите в банку, залейте 1.2 л кипятка. Настаивайте под крышкой 3 недели в темном месте. Потом процедите, а настой принимайте по 50 мл 2 раза за день. Кашицу можно использовать для компрессов.
- Измельчите, залейте водой (чтобы покрыла) листья гвоздики пряной. Потом нашинкуйте корень одуванчика. Залейте 50 г сырья водой, поставьте на плиту, когда закипит, уменьшите огонь и проварите ее 20 минут. Корни одуванчика перетрите, смешайте с гвоздикой. Добавьте в массу 25 мл спирта. Выложите смесь на марлю, зафиксируйте на пораженном участке, утеплите сверху. Снимите через 3 часа.
Также можно приготовить настой из зверобоя, березовых почек, мяты, крапивы, подорожника, брусники, птичьего горца. Для этого 25 г сбора заливают 220 мл кипятка, настаивают 60 минут. Пьют лекарство по ½ стакана ежедневно.
А мазь из цветов календулы, гусиного жира, а также прополиса поможет ослабить воспаление и боль.
Народными средствами можно пользоваться только после одобрения лечащего врача.
По мнению врачей и пациентов, наиболее эффективный способ лечения кисты Бейкера – это операция. Консервативные методики оказываются неэффективными или действуют только некоторое время.
При появлении опухоли непонятного происхождения под коленом сразу обращайтесь за медицинской помощью. Не стоит заниматься самолечением, так можно только усугубить свое состояние. Специалист проведет тщательное обследование, чтобы определить природу образования и составит схему терапии. При соблюдении рекомендаций врача вы сможете избавиться от кисты Бейкера очень скоро.
источник