Неврома Мортона представляет собой болезнь, при которой между головками плюсневых костей третьего и четвертого пальцев образовывается доброкачественное образование. Патологическое утолщение нерва ступни имеет воспалительный характер. Болезнь Мортона часто беспокоит женщин в среднем возрасте, которые носят неудобную обувь или травмируют стопы другими способами. Давайте подробнее рассмотрим, какие основные симптомы заболевания, а также какое проводится лечение невромы Мортона.
Синдром Мортона обычно поражает только одну стопу. Бывают редкие случаи поражения сразу обеих ступней. Симптомы заболевания следующие:
- болезненность ступни между 3 и 4 пальцами;
- чувство дискомфорта во время хождения или попавшего в обувь «камешка»;
- стопы очень быстро устают, даже от незначительной нагрузки.
Очень часто указанные симптомы больной игнорирует, так как они проявляются непостоянно. Признаки дают о себе знать только при длительных прогулках или ношении не очень удобной обуви.
Симптомы полностью исчезают на некоторое время после массажа стоп или обычного отдыха на диване.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Если патология начинает прогрессировать, отмечаются совсем другие симптомы, такие как — передний отдел стопы начинает сильно покалывать, ступня часто немеет и теряет свою чувствительность. Человек ощущает инородное тело между пальцами, хотя его там нет.
Неврома Мортона не имеет внешних признаков. В некоторых случаях стопа может отечь или припухнуть в пострадавшем месте.
У людей пожилого возраста защитная функция амортизирующего жирового слоя в головках плюсневых костей уменьшается. Из-за этого возникает такое явление, как метатарзалгия. Она сдавливает сумки в головках плюсневых костей и вызывает развитие бурсита – воспаления суставов и связок. Метатарзалгия лечится особыми ортопедическими стельками или ношением специальной обуви.
Если вы обнаружили у себя симптомы невромы, обязательно сходите к доктору. Специалист проведет обследование, поставит диагноз и назначит лечение. К какому врачу обратиться с проблемой? Неврома Мортона лечится хирургом, неврологом и ортопедом.
Специалист проводит магнитно-резонансную томографию, рентгенографию, ультразвуковое исследование. Благодаря УЗИ стопы, можно определить точное месторасположение опухоли, а также её размеры.
На основании полученных результатов исследования врач назначает лечение консервативными, хирургическими или народными средствами.
Лечить неврому можно как консервативными, так и хирургическими способами. После консультации с доктором заболевание можно лечить в домашних условиях.
Консервативный способ лечения невромы заключается в том, чтобы улучшить функциональность стопы, уменьшить на неё нагрузку. Его используют на начальных стадиях проявления заболевания.
Невринома стопы лечится следующими консервативными способами:
Снизьте нагрузку на пострадавшую ступню – старайтесь меньше ходить или стоять длительное время на одном месте.
Носите обувь с широкими носками на низком каблучке. Обязательно купите ортопедические стельки со специальными вкладышами. В некоторых случаях доктор может посоветовать использовать разделители для пальцев.
Ежедневно массируйте ступни от щиколоток до кончиков пальцев.
Палец Мортона лечится нестероидными противовоспалительными средствами в виде таблеток или мазей. Например, Ибупрофеном, Диклофенаком, Нимесулидом.
Запущенное заболевание нуждается в лечении кортикостероидными средствами.
Если соблюдать указанные рекомендации, болезненность исчезнет в течение трёх месяцев. Если боль становится ещё сильнее, доктор может назначить препараты с целью уменьшения болезненности – Коделак, Солпадеин, Терпинкод.
Плюсы консервативного лечения:
- нет болей, которые часто возникают при оперативном вмешательстве;
- нет реабилитационного периода;
- лечение стопы проводится без нарушения привычного ритма жизни.
Отрицательная сторона терапии заболевания консервативными способами в том, что лечиться придется долгое время и с затратой большого количества денег. Приём некоторых препаратов внутрь может вызвать проблемы с внутренними органами.
Если консервативные способы лечения не дают результата, доктор вынужден провести оперативное вмешательство. Палец Мортона лечится следующими оперативными способами:
Удаление образования. Между 3 и 4 пальцами доктор делает надрез, затем вынимает неврому, накладывает швы. через 14 дней швы снимаются.
Очень редко выполняют иссечение воспалившейся области ступни. Операция приводит к тому, что пальцы немеют, и пациент не чувствует болей.
Иногда проводят перелом кости искусственно. После такой операции пациенту потребуется длительная реабилитация.
Оперативное вмешательство в первом случае позволяет пациенту уже через пару часов после операции быть дома. Такое лечение более экономное и позволяет полностью устранить проблему в области стопы.
Из минусов оперативного лечения невромы Мортона можно выделить длительную реабилитацию, небольшой дискомфорт во время хождения.
Лечение народными средствами можно проводить, как дополнительный способ к основной терапии заболевания. Палец Мортона в домашних условиях можно лечить такими способами:
Компрессы с полынью. Измельчите свежие листочки растения и приложите кашицу к пострадавшей ступне. Зафиксируйте бинтом. Компрессы рекомендуется делать на ночь.
В воду температурой 39 градусов добавьте отвар ромашки и соль. Опустите ноги на 15 минут в тазик. После ванночки ступни хорошо вытрите.
Неврома Мортона лечится также свиным жиром с солью. Свиной жир (100 граммов) смешайте с солью (15 граммов). Вотрите полученное средство в больную ступню. Зафиксируйте бинтом. Отправляйтесь спать. Утром снимите повязку.
Важно помнить, что народная медицина не устраняет симптомы заболевания, она только позволяет облегчить состояние больного.
Теперь вы знаете, что такое неврома Мортона, какие её основные симптомы и способы лечения. Важно строго следовать рекомендациям доктора, чтобы полностью вылечить болезнь.
2016-04-29
К какому врачу обращаться при грыже позвоночника? Этот вопрос нередко озадачивает людей, страдающих болевыми проявлениями в области спины, шеи, поясницы. Прежде всего, следует четко понять, что нельзя идти с такими болями к знахарям, а надо посетить медицинское учреждение. Только там специалисты смогут поставить точный диагноз, установить причины патологии и назначить адекватное лечение. При выявлении и лечении болезни могут быть задействованы разные специалисты, но важно, чтобы они опирались на научные, традиционные методики. Запущенная болезнь может стать очагом тяжелых осложнений — вот тогда обойтись без хирурга не удастся.
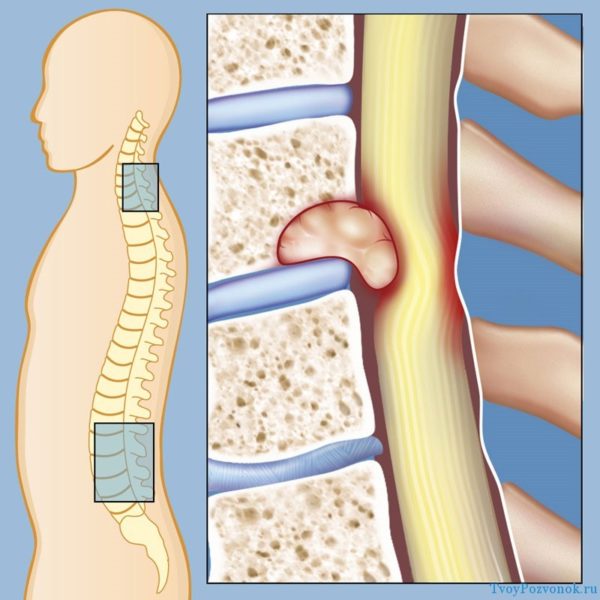
Грыжа позвоночника — это разрушение хрящевой ткани с выдавливанием межпозвоночных дисков за границы позвонков. Она может развиваться в разных отделах, но чаще всего фиксируется проявление грыжи поясничного отдела.
С какими симптомами сталкивается больной человек? Прежде всего, его беспокоят боли разной интенсивности в спине, по ходу позвоночного столба. При развитии болезни проявляется ограничение подвижности, онемение конечностей, общая слабость, понижение работоспособности. Значительное прогрессирование патологии приводит к иррадиации болевого синдрома в другие части тела, появлению признаков дисфункции органов пищеварения, легких, сердца.
Возникает естественный вопрос: какой врач лечит возникшую проблему? Дело в том, что указанные признаки могут характеризовать многие болезни, и больной человек чувствует неуверенность в ответе на данный вопрос. С учетом сложности самостоятельной оценки своего состояния, первоначально следует обратиться к терапевту.
Именно терапевт сможет поставить первоначальный диагноз, дифференцируя межпозвонковую грыжу от других болезней. Для этого проводится рентген, сдаются анализы крови и мочи. При первичном диагностировании необходимо исключить такие патологии, имеющие похожие проявления:
- болезни кишечника, легких, сердца, при которых болевой симптом иррадиирует в область спины;
- инфекционные костные заболевания, в частности, костный туберкулез;
- патологии эндокринного характера с воздействием на нервную систему, которые вызывают позвоночные проблемы (сахарный диабет) и относятся к категории диабетических невропатий;
- нервные заболевания (межреберная невралгия).
Когда больные люди обращаются к терапевту, врач ставит первоначальный диагноз — межпозвонковая грыжа. Далее он направляет пациента на углубленные обследования к ортопеду. Существует и другой вариант: причиной проблемы с позвоночником становится травма, которая и провоцирует посттравматический артроз с перерастанием в грыжу. В этом случае есть смысл сразу обратиться к травматологу, т.к. больной подозревает травматический характер этиологического механизма заболевания. А уже травматолог — сам или при участии ортопеда — устанавливает уточненный диагноз.
Наибольшую первоначальную информацию дает рентгенограмма, то есть невозможно обойтись без такого специалиста, как рентгенолог. Именно он проводит съемку пораженного участка в 3-х направлениях и дает свою расшифровку полученных результатов. На снимке обнаруживаются сужение суставной щели и рост остеофитов, деформация сустава, разрушение и выпячивание диска. Анализы крови и мочи позволяют определить наличие воспалительного процесса.
Углубленные обследования, проводимые с целью определения степени разрушения тканей, наличия осложняющих факторов проводятся с применением:
С учетом того, что при патологиях позвоночника огромное значение имеют поражение нервных волокон и его влияние на передачу импульсов в головной мозг, для постановки окончательного диагноза привлекается невропатолог. С его обязательным участием разрабатывается схема лечения болезни.
Какой врач лечит грыжу позвоночника? Этот вопрос требует особого рассмотрения. Вышеуказанные специалисты разрабатывают основную схему лечения и обеспечивают медикаментозное воздействие.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
На вопрос о том, какой врач лечит межпозвонковую грыжу, можно ответить и другим образом. В современной медицине с учетом важности рассматриваемой проблемы позвоночным патологиям уделяется особое внимание. Многие задачи оказываются на стыке разных медицинских направлений, а поэтому в настоящее время выделен специализированный медицинский раздел — вертебрология. Именно врачи–вертебрологи обеспечивают лечение позвоночника в полном объеме, объединяя знания в этой области. Правда, надо отметить, что такие специалисты есть только в крупных и специальных медицинских учреждениях.
Помимо базовой терапии, лечение позвоночной грыжи включает и другие методики. Подбор способов и правильность их осуществления обеспечивают специалисты такого профиля:
- Физиотерапевт. Этот специалист может провести такие процедуры: магнитотерапия, лазерное облучение, УВЧ-терапия, электрофорез с введением лекарственного средства, фонофорез, стимуляция электрическими импульсами. Врач данной специальности должен оценить возможные противопоказания и назначить наиболее оптимальный режим воздействия.
- Мануальный терапевт. Рекомендации по проведению мануальной терапии дает лечащий врач, но сами процедуры должен проводить специалист в этой конкретной области. Не следует пользоваться услугами нетрадиционных лекарей, только врач обеспечивает эффективное и безопасное лечение грыжи.
- Специалист по лечебной гимнастике. ЛФК при позвоночной грыже становится важным элементом комплексной терапии, но только при правильном выборе упражнений, нагрузок, режима и длительности тренинга. Врач такой специализации назначает индивидуальный план занятий с учетом особенностей течения болезни и индивидуальных особенностей организма, возраста и пола. Лучше, если он будет контролировать и проведение занятий, по крайней мере на начальном этапе.
- Массажист. Лечебный массаж при позвоночной грыже — это достаточно ответственное мероприятие, а неправильное его проведение может привести к обострению болезни. Данную процедуру должен проводить специалист, знакомый с проблемами позвоночника.
При запущенных стадиях рассматриваемой патологии осложнения могут затронуть и другие органы. При наличии осложнений в других системах терапевт проводит соответственное лечение или привлекает врачей, специализирующихся на нарушениях в конкретных системах, например, может привлекаться кардиолог при наличии проблем с сердечно-сосудистой системой.
Грыжа позвоночника на 3–4 стадии лечится в основном оперативным методом. Необходимость проведения операции устанавливает хирург. В крупных клиниках операции на позвоночнике находятся в ведении нейрохирурга. Специалисты этого профиля проводят хирургическое вмешательство, при необходимости делают пластику диска, осуществляют декомпрессию нервных волокон. Важно, чтобы они, а также реаниматолог контролировали и послеоперационное восстановление.
После рассмотрения принципов диагностирования и лечения патологии можно сделать определенный вывод. В борьбе с позвоночной грыжей должны участвовать разные врачи. Начинать следует с терапевта, а уже он после первичных анализов направит больного к специалисту более узкого профиля.
Главное, нельзя для лечения данного серьезного заболевания пользоваться услугами сомнительных лекарей.
Всем набором необходимых специалистов и оборудования обладают специализированные медицинские центры, куда и следует обращаться больному человеку.
- Карта сайта
- Диагностика
- Кости и суставы
- Невралгия
- Позвоночник
- Препараты
- Связки и мышцы
- Травмы
Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
- Основные причины болей в правом плече
- Возможные патологии
- Диагностика
- Методы лечения
- Резюме
Боли в правом плече могут возникать по разным причинам: воспаление сухожилий, артриты различного происхождения, артрозы, болевые «прострелы» при остеохондрозе шейного отдела позвоночника и т. д.
Характер поражения плеча правой руки, его течение, симптомы и лечение – такие же, как и в случае патологии левого сустава. Но поскольку большинство людей правши, то по одним и тем же причинам чаще поражается правый плечевой сустав – ведь он испытывает максимальную нагрузку при физической нагрузке, во время работ руками, при занятиях некоторыми видами спорта (например, теннисом).
Выраженность жалоб больного при поражении сустава может быть различной: от незначительных, преходящих болей до мучительного болевого синдрома, который сопровождается утратой функции сустава. Тяжесть состояния зависит от заболевания, степени его развития, адекватности проводимого лечения (или его отсутствием). К примеру, при артрозах на начальной стадии симптоматика выражена мало, функция сустава страдает незначительно, а при инфекционном артрите возникает острая боль, повышение температуры и отек плеча.
Прогноз при болях в правом плече больше всего зависит от своевременности лечения: чем раньше начали терапию, тем больше вероятности сохранить объем движений в руке или добиться полного выздоровления. В общем случае боли в правом плече можно успешно вылечить, но процесс терапии, его трудоемкость и результаты – все это зависит от конкретной болезни.
При появлении болей в плече необходимо сразу же обращаться к врачу (травматологу-ортопеду, артрологу или сначала к терапевту), который выяснит причину и назначит оптимальное лечение.
Важно! По анатомии плечо – это рука от плечевого сустава до локтевого; боли в этой области отмечаются при ряде заболеваний внутренних органов: при холецистите, панкреатите, стенокардии. В этой статье я исхожу из более «народного» понятия, что плечо – это плечевой сустав.
Далее в статье: основные причины, почему возникают боли в правом плече (возможные патологии), диагностика и методы лечения.
Восемь наиболее вероятных причин, почему у вас может болеть плечевой сустав правой руки:
Плечелопаточный периартрит – воспаление околосуставных тканей (капсулы, связок, мышц).
Артроз – прогрессирующее разрушение хряща, которое приводит к повреждению суставных поверхностей.
Бурсит – воспаление суставной сумки.
При остеохондрозе шейного отдела позвоночника боль может «отдавать» в плечо.
Более редкие причины: метастазы опухоли в сустав (метастазы – то есть вторичные очаги опухоли, возникшие из-за переноса «причины опухоли» из первичного очага болезни), хондросаркома (рак суставного хряща), туберкулез сустава (их разрушение).
Предположить, какой именно недуг стал причиной болей в правом плече, можно по некоторым типичным симптомам:
(если таблица видна не полностью – листайте ее вправо)
Точно устанавливать причину, по которой болит плечо справа, должен врач. Опытный специалист уже на основании жалоб и осмотра сможет предположить диагноз, а подтвердить его помогает рентгенография. Дополнительно проводят компьютерную томографию, УЗИ сустава, исследование крови (общий, биохимический анализы).
Лечение болей в плечевом суставе правой руки проводят в зависимости от выявленной причины:
Во всех случаях активно применяют обезболивающие: для случаев, не связанных с раком, достаточно назначения нестероидных противовоспалительных препаратов (нимесулида, диклофенака и др.). При остром болевом синдроме их некоторое время могут вводить в виде инъекций, а затем переходят на таблетки.
Длительность лечения также зависит от причины проблемы:
- большинство форм артритов, бурситы, тендиниты хорошо поддаются лечению и заканчиваются выздоровлением или длительной ремиссией;
- артроз и остеохондроз неизлечимы, но боли можно купировать путем постоянного или курсового приема противовоспалительных препаратов, физиолечения, специальных упражнений, разрабатывающих сустав;
- при туберкулезе лечение длительное, но после полного курса терапии выздоровление возможно;
- при раке прогноз зависит от времени установки правильного диагноза.
Положительный результат при борьбе с болями в плече правой руки зависит больше всего от своевременной диагностики и адекватности лечения. Поэтому не пытайтесь выяснить причину самостоятельно, и не принимайте без назначения врача обезболивающие дольше 2–3 дней – это может привести к «смазыванию» симптомов и затруднениям в диагностике.
- Тазобедренный сустав болит: причины, что делать?
- Боли в суставах пальцев рук — есть ли спасение от этой напасти?
- Обзор современных мазей от боли в суставах: правда и вымысел
- Боль в плечевом суставе: симптомы, диагностика и лечение
- Болит плечевой сустав — что делать, как лечить?
источник
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Причину тянущей боли в бедре невозможно определить только по одному симптому. Для точного диагноза необходимо пройти более полное обследование у специалиста. К тому же боль может отдавать из других областей бедра и стоп, например, из вен и артерий, связок и сухожилий, корешков позвоночника и т.д.
- Травма костей. При переломах тазовых костей и шейки бедра и сильных ушибах наблюдаются тянущие боли сзади от ягодицы до колена. В месте перелома или ушиба, нога отекает и краснеет, при малейшем прикосновении больной испытывает боль. Кроме того, наблюдается гипотермия в месте травмы. В состоянии покоя боль чаще имеет тянущий характер.
- Травма мягких тканей. При разрывах и растяжениях сухожилий и мышц боль часто имеет тянущий характер в области травмы. Разрыв легко спутать с переломом, так как их симптомы очень похожи.
- Травма позвоночника. При повреждении поясничного отдела, боль будет спускаться из бедра до стопы. Боль сильнее ночью, а днем становиться ощутимо слабее.
- Воспаление. Любые инфекционные заболевания, которые могут стать причиной воспалительного процесса в костях и тканей, становятся и причиной болей в пораженной области, в том числе и ноге.
- Заболевания, поражающие костную и мягкие ткани, также будут причиной болезненных ощущений. Например,при туберкулезе или остеомиелите часто наблюдаются боли в ногах, преимущественно до колена.
- Опухоли. При образовании опухолей в мягких тканях может стать причиной боли. При этом тянуть может в любой области ноги. Непонятная опухоль в любой части тела может быть признаком онкологического заболевания.
- Заболевания суставов. Суставные патологии (артриты, артрозы) являются распространенной причиной боли. Из-за болезней суставов нога болит не только в месте поражения. При этом очень часто в процесс вовлекаются окружающие сустав мягкие ткани. Если боль в суставе проходит в состоянии покоя, при движении явственно слышен хруст, то, вполне возможно, что это коксартроз.
- Варикоз престал быть заболеванием, характерным для старшего поколения. При неправильном подходе к спортивным упражнениям, частом ношении каблуков и сидячем образом жизни наблюдается выпячивание вен на ногах. Это заболевание достаточно легко диагностировать самостоятельно, так как вены хорошо заметны. При варикозе ноги болят от колена до стопы сзади,преимущественно в ночное время . Очень редко варикозное расширение вен появляется на икроножных мышцах.
- Болезни позвоночника. Боль в ноге возможна при патологических процессах в позвоночнике, , заболеваниях спинного мозга, остеохондрозе. Остеохондроз самое распространённая патология позвоночника, по сути, это его искривление . При остеохондрозе обычно болевой синдром возникает в левой ноге, так как искривление чаще всего происходит именно в левую сторону. Медики связывают это с неправильным положение тела во время работы за компьютером.
- Воспаление седалищного нерва (ишиас). При ишиасе пациенты жалуются на онемение, покалывания и слабость мышц. Болевой синдром усиливается при резких движениях, попытках сесть или встать, кашле и чихании, причем становиться только ощутимые в течение времени. У большинства пациентов воспаление проходит самостоятельно, но если боли усиливаются, возникло недержание и резкие приступы слабости ножных мышц, необходимо немедленно обратиться к врачу.
- Другие причины. Болеть от ягодицы и ниже может при повышенной чувствительности к перемене погоды, в период роста, у беременных и пожилых. Колено может болеть из-за давней операции и отдавать в ногу.
При этом для диагностики очень важен характер боли — хронические и резкие ощущения от ягодицы до колена и стопы будет вызвана совершенно разными причинами.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Чтобы установить точную причину дискомфорта, нужно выявить все сопровождающие заболевание признаки. При этом диагностика становится сложнее, если у пациента целый ряд заболеваний, при которых может наблюдаться боль в ноге или колене. Стоит запомнить, что правильную диагностику смогут провести только высококвалифицированные, опытные врачи.
У больного дополнительно могут наблюдаются такие признаки:
- Отек. Если на ноге имеется отечная область, скорее всего, болезненные ощущения возникли именно из-за нее. Обычно он возникает близи суставов, что говорит о наличии воспаления, патологии сосудов или ушибе. Если отек долго не спадает — самое время обратиться к врачу.
- Онемение кожного покрова. При нарушении работы нервной системы, больные часто жалуются на онемение внешней стороны бедра. Это происходит потому что при патологии затрагиваются нервные корешки и периферические столбы бедер.
- Красная кожа. При воспалительных процессах, покраснение будет именно в месте поражения. А вот при тромбофлебите на коже будут проступать красные полосы. Если красный цвет выражен на обширной области, то вполне возможна рожа или фасциит.
- Высокая температура. Это неопределенный симптом, возникающих при многих заболеваниях, исключая поражения нервной системы.
- Шишки. Видимые новообразования на ноге (и не только0 могут свидетельствовать о наличии онкологического заболевания.
Если болевые ощущения не прекращаются достаточно долгое время, боль можно считать хронической. К этому ведут:
- остеохондроз;
- болезни, поражающие костную ткань;
- варикоз;
- постоянное перенапряжение мышц, например, регулярные чрезмерные спортивные нагрузки.
Если болезненность в ноге возникла резко, ярко выраженна и нет очевидных причин (например, удар), то, возможно, дело в следующем:
- образование гноя в тканях ноги. Обычно сопровождается высокой температурой, отеком и краснотой кожи;
- удары или переломы, при этом боль может возникнуть с некоторым запозданием;
- развитие межпозвоночной грыжи, при которой в бедре ощущаются болезненные прострелы.
- тромбофлебит
Для точной диагностики крайне важно рассказать специалисту о виде боли, ее локации и интенсивности. Чем более полную информацию получит врач, тем быстрее будет выявлено заболевание и назначено верное лечение.
Для выявления точной причины боли в ноге, врач может провести следующую проверку:
- на подвижность суставов;
- рефлексы;
- болевые ощущения при движении;
- анализ крови;
- рентген;
- МРТ;
- УЗИ.
До точного выявления заболевания можно воспользоваться обезболивающими, выпускающимися без рецепта. Стоит снизить физическую активность и соблюдать покой. В случае если боль не удается снять самостоятельно и со временем она только усиливается, то необходимо обратиться к специалисту.
Боль в спине – явление очень распространенное, с ним так или иначе сталкивается каждый человек. Кого-то эта «напасть» настигает только к старости, а кто-то еще и в молодом возрасте ощущает все «прелести» проблем со спиной. И сразу возникает вопрос – когда болит спина, к какому врачу идти?
Конечно, самым простым и доступным вариантом ответа на такой вопрос является банальное «К участковому врачу». Он выслушает жалобы, составит некоторые предположения и отправит именно к тому врачу, который, с его точки зрения, вам сможет помочь. Впрочем, часто оказывается, что рекомендация была не совсем правильной, поэтому вас «перенаправляют» к другому врачу. К сожалению, так бродить по кабинетам можно довольно долго, при этом не получив никакого результата. А для того, чтобы понимать, к какому врачу следует обращаться, нужно иметь представление о болезни, с которой вы столкнулись.
Нужно отметить, что наиболее распространенной причиной появления боли такого рода являются заболевания, при которых происходит дистрофическое поражение позвоночника. В первую очередь это, конечно, остеохондроз и его «спутники».
Этому заболеванию подвержены абсолютно все отделы позвоночного столба, но наиболее заметно и «чувствительно» его развитие в шейном и поясничном отделах. В грудном отделе развитие остеохондроза малозаметно просто потому, что именно этот отдел – самый малоподвижный, потому и компрессия нервных корешков здесь минимальна, или вообще отсутствует.
Другая распространенная причина – люмбаго. Это, собственно, не болезнь, а болевой синдром, который проявляет себя резкой «стреляющей» болью при резких и неловких движениях, или при «неправильном» подъеме тяжестей. При этом боль, обычно, кратковременная. Но есть и другой вариант развития событий – боль может принять пульсирующий характер и затянуться на достаточно продолжительный срок. При этом боль может усиливаться при воздействии провоцирующих факторов (при чихании, кашле, резком движении). В итоге человек вынужден постоянно находиться в «обезболивающей» позе, а подвижность в поясничном отделе обычно уменьшается.
Другой болевой синдром – люмбалгия, несколько отличается как по причинам своего появления, так и своим проявлениям. Ее возникновение обычно обуславливается продолжительной «неправильной» нагрузкой (длительное нахождение в неудобной позе, тряска при езде, серьезные физические нагрузки) или переохлаждением. Боль в этом случае обычно тупая и ноющая, быстро усиливается при смене положения тела. Характерным является и тот факт, что боль часто распространяется в ногу и ягодичную область. Очень часто эта проблема принимает хроническую форму.
Грыжа межпозвонкового диска – явление крайне неприятное, поскольку оно сопровождается очень сильными болями в спине. И если человек способен некоторое время терпеть те боли, которые появляются при люмбалгии или люмбаго, то при грыже долго терпеть не получится. В этом случае боль приносит практически любое движение, но ее локализация и интенсивность полностью зависят от места появления межпозвонковой грыжи и степени ущемления нервных корешков.
Последняя из достаточно распространенных причин появления боли в спине – нестабильность позвоночника. В этом случае компрессия нервных корешков происходит из-за «ненормативного» смещения позвонков.
Будет ошибкой считать, что это все возможные причины появления болей такого рода. Причиной боли в спине также могут быть опухоли, врожденные дефекты позвоночника, остеопороз и еще целый ряд заболеваний.
Если вы не хотите идти «проторенной» дорожкой через участкового врача, то напрямую вам имеет смысл отправиться к неврологу или травматологу. Но при этом учитывайте, что может понадобиться консультация еще ряда врачей, например – онколога и уролога. Кроме того, практически в любом случае придется проходить ряд исследований – рентгенографию, томографию и т.д.
- Как проходит лечение протрузии диска l5-s1 и l4-l5?
- Как снять боль в пояснице?
- Упражнения в бассейне для спины
- Проявления и терапия дисторсии поясничного отдела
- Синдром Кемерли
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
- 04 октября 2018
Очень сильные боли в пояснице и ногах из-за остеохондроза
Ушиб спинного мозга шейного отдела С-6 — С-7
Боли в пояснице после мочекаменной болезни
Перелом позвонка со смещением отростков — как правильно лежать и можно ли сидеть?
Каталог клиник по лечению позвоночника
Список препаратов и лекарственных средств
© 2013 — 2018 Vashaspina.ru | Карта сайта | Лечение в Израиле | Обратная связь | О сайте | Пользовательское соглашение | Политика конфиденциальности
Информация на сайте предоставлена исключительно в популярно-ознакомительных целях, не претендует на справочную и медицинскую точность, не является руководством к действию. Не занимайтесь самолечением. Проконсультируйтесь со своим лечащим врачом.
Использование материалов с сайта разрешается только при наличии гиперссылки на сайт VashaSpina.ru.
источник
Аневризматическая костная киста позвоночника встречается преимущественно у людей молодого возраста. Главным симптомом кисты позвоночника является сильная боль в спине. Локализации новообразования могут быть самые различные: киста грудного, шейного, крестцового, пояснично-крестцового или поясничного отделов позвоночника. В большинстве случаев киста образуется в области дуг или корней и только изредка в теле позвонков.
Внешне киста представляет собой образование, внутри наполненное кровью. Главной причиной образования кисты является кровоизлияние и гиподинамическое расстройство кости. Сопровождается это появлением хронических болей в позвоночнике, унять которые можно только применением обезболивающих препаратов.
Для диагностики кисты позвоночника необходимо провести ряд исследований. Пациенту обязательно назначают магнитно-резонансную и компьютерную томографию, биопсию, ультразвуковое исследование.
Как правило, лечение кисты позвоночника осуществляется только хирургическим путем, т.е. производят удаление кисты позвоночника. Несомненно, операция на позвоночнике сопряжена с развитием различных осложнений, однако на сегодняшний день другого альтернативного пути не существует.
Сама операция по удалению кисты позвоночника довольно тяжелая и проводить ее должен только очень опытный хирург, так как это позволит максимально снизить риск развития осложнений. Во время проведения операции необходимо быть чрезвычайно внимательным, так как может случиться кровотечение.
Существует два вида оперативного вмешательства. При внутриопухолевом кюретировании из кисты отсасывается содержимое. Однако после подобного вмешательства практически всегда возникает рецидив кисты. Поэтому, во избежание рецидивов, самое эффективное лечение – это полное иссечение кисты позвоночника. Операция по удалению кисты позвоночника подразумевает вскрытие стенки кисты, отсасывание жидкости из нее, после чего происходит полное удаление оболочки кисты.
Если операция на позвоночнике пациенту по каким-либо причинам противопоказана, то доктор может направить пациента на прохождение курса лучевой терапии либо радиотерапии. Подобные процедуры подразумевают введение в тело кисты специальных препаратов. Данная процедура также сопряжена с определенным риском, так как она может вызвать повреждение спинного мозга.
Если в позвоночнике наблюдается не одна, а несколько небольших кист, то пациент должен проходить периодический осмотр у хирурга. Иногда подобные маленькие кисты рассасываются сами, без применения определенного лечения. Если же врач обнаружит, что кисты начинают увеличиваться в размерах, требуется немедленная операция либо лечение.
Периневральная киста позвоночника
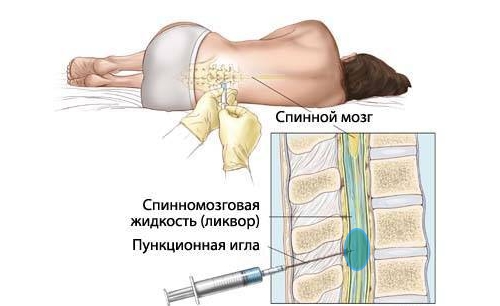
Периневральная киста позвоночника представляет собой новообразование в просвете позвоночного канала, которое сдавливает спинномозговые нервы, вызывая сильную боль. Наполнены подобные кисты преимущественно цереброспинальной жидкостью (ликвором), и образуются они в результате расширения спинномозгового нерва. Происходит это, как правило, вследствие травмы позвоночника и нарушения движения ликвора. Периневральную кисту называют также ликворной или арахноидальной кистой позвоночника. Если образование мелкое, то симптомов киста позвоночника обычно не вызывает. Но по мере увеличения, она начинает давить на нервные окончания, отходящие от спинного мозга, что проявляется в слабых или сильных неврологических расстройствах.
Главным симптомом периневральной кисты является боль, которая возникает при длительном сидении, хождении. Возникают также болевые ощущения в ягодицах, крестце и пояснице, боль в животе и головная боль. У пациента могут наблюдаться проблемы с мочевым пузырем, запор, покалывание и «бегание мурашек» по ступням и ногам.
Если киста в размере достигла 1,5 и более см, обычно назначают ее удаление. После вскрытия кисты удаляют ее содержимое, а для сращивания полости и профилактики рецидива наносят специальный фибриновый клей. Иногда корень кисты полностью удаляют, захватывая и тонкую пластинку позвонка. Данные операции чреваты различными осложнениями: потерей ликворной жидкости, асептическим процедурным или бактериальным менингитом.
Нехирургическое лечение кист позвоночника заключается в назначении противовоспалительных лекарственных средств и методов физиотерапии. Подобное лечение позволяет уменьшить симптомы кисты позвоночника, однако перед началом лечения необходима консультация с доктором.
Периартикулярная киста позвоночника
Периартикулярная, или параартикулярная киста позвоночника – это киста, которая расположена недалеко от фасеточного сустава, отходящая от него или врастающая в желтую связку. К таким кистам относятся ганглионарная и синовиальная киста позвоночника.
Синовиальная киста образуется на заднелатеральной поверхности позвоночного канала, а внутри выстлана синовиальным эпителием.
Ганглионарная киста преимущественно образуется в периартикулярной зоне и никак не связана с суставом, а также не имеет синовиального эпителия.
Причиной образования синовиальной кисты является выпирание синовиальной сумки в межпозвонковом суставе. В результате образуется полость, наполняющаяся синовиальной жидкостью. Этому могут способствовать разные факторы: врожденная аномалия развития синовиальной ткани или воспалительный процесс, меняющий межпозвонковый сустав и др.
Синовиальная киста может длительное время не иметь никаких симптомов. Преимущественно ее лечат при помощи применения нестероидных противовоспалительных препаратов, физиотерапии, периартикулярных инъекций стероидов. Если же после проведенного лечения кисты позвоночника у пациента случается рецидив, назначают оперативное лечение.
Видео с YouTube по теме статьи:
источник
Кистой называется полое образование, заполненное синовиальной жидкостью или кровью. Киста позвоночника в пояснично–крестцовом отделе часто встречается у людей молодого возраста, новообразование располагается непосредственно на позвоночнике. Болезнь опасна, приносит много неприятных ощущений, поэтому при первых же симптомах необходимо заняться ее лечением.
К основным факторам, которые являются причиной патологии, относятся:
- Нарушение формирования тканей у эмбриона. Оно может повлечь за собой врожденное новообразование. Такой вид новообразования обнаруживается не сразу — пока опухоль имеет небольшие размеры, она не мешает ребенку нормально развиваться. Если размер опухоли оказывает давление на внутренние органы, это мешает циркуляции жидкости (ликвора), возможно возникновение нарушений в опорно-двигательной и нервной системах.
- Травмы, переломы или хронические дегенеративные заболевания. Может случиться кровоизлияние в ткани позвоночника, что часто приводит к образованию кисты.
- Постоянные и чрезмерные нагрузки на поясницу и позвоночник. Люди, которые ведут сидячий образ жизни, часто страдают от новообразований, сформированных из-за дистрофических процессов в позвонках.
- Нарушение режима приема пищи.
- Наличие воспалительных процессов в тканях позвоночника.
- Паразитарные инфекции.
Остеохондроз на ранних этапах развития кисты рассматривают в качестве основного заболевания, а не как предпосылку нового. Вызвать появление кисты иногда может и совокупность нескольких причин, поэтому постановка диагноза и выяснение подробной клинической картины возможны только в условиях клиники.
В течение нескольких лет киста может развиваться, не давая о себе знать. Но в некоторых случаях она начинает тревожить пациента неприятными симптомами и на ранних стадиях болезни.

- Боль в пояснично-крестцовом отделе позвоночника. Со временем болевой синдром распространяется на нижние конечности и ягодицы.
- Неприятные ощущения, спровоцированные кистой. Они носят постоянный характер, т.е. боль не уходит, независимо от того, двигается человек или неподвижен.
- Сильные боли в голове, шум в ушах, тошнота и головокружение.
- Неврологические нарушения. Ощущается покалывание в конечностях, а также частичное онемение с нарушенной чувствительностью.
- Сбои в работе желудка и мочеполовой системы.
При прогрессировании может проявляться слабость мышц нижних конечностей.
Наличие кисты позвоночника диагностирует нейрохирург. Специалист назначает комплексное обследование, которое включает:
- Сбор информации о перенесенных пациентом заболеваниях.
- Первичный осмотр пациента, выслушивание жалоб.
- Рентгеноскопию позвоночника (с нескольких сторон).
- МРТ головного и спинного мозга.
- УЗИ позвоночника и поясницы.
- Миелографию. В спинномозговой канал вводят контрастную жидкость, что позволяет обнаружить нарушения в проводящих путях.
- Электромиографию. Процедура позволяет проводить исследования спинномозговых корешков.
Чтобы назначить соответствующее лечение, на этапе диагностики уточняется стадия развития и тип кисты.
Различают следующие виды кисты:
- периневральная киста (заполнена спинномозговой жидкостью);
- аневризматичекая;
- параартикулярная (периартикулярная);
- ликворная киста.
В процессе диагностики может потребоваться биохимическое исследование мочи и крови.
Лечение доброкачественного новообразования в крестцово–поясничном отделе должно быть комплексным. Такой вид терапии направлен на снятие симптомов и предупреждение осложнений. Все процедуры и медикаменты должен назначать и контролировать исключительно врач.

- прием спазмолитиков, анальгетиков, антибиотиков, витаминов группы В и С, фосфора, кальция;
- курс препаратов для уменьшения дегенеративных и дистрофических процессов в тканях;
- локальное обезболивание (если пациента беспокоят сильные боли в спине).
Лечение проходит в стационаре, пациенту необходимо соблюдать постельный режим и особую диету. Правильное питание позволяет насытить организм нужными витаминами и микроэлементами.
К физиотерапевтическим методам относят:
Врач может рекомендовать пациенту носить фиксирующий бандаж, эластичный пояс или специальный корсет для позвоночника. Если киста сопровождается инфекциями, лечение проводится инфекционистом.
В случае если киста начинает увеличиваться в размерах, нужно прибегнуть к оперативному лечению. В лечении может применяться пункционный метод (в полость кисты вводят стероидные гормоны, преднизолон, гидрокортизон). Более радикальным методом является хирургическое лечение, т.е. операция по удалению пораженной части позвонка. Иногда такую операцию заменяют отсасыванием содержимого, поскольку процедура хирургического удаления кисты сложная, в процессе часто возникают сильные кровотечения. Но в этом случае почти всегда наступает рецидив.
Когда у пациента имеются строгие противопоказания к операции, а боли беспокоят сильно, кроме анальгетиков применяется лучевая терапия.
Если не заниматься лечением кисты в крестцово-поясничном отделе, могут возникнуть негативные последствия:
- увеличивается риск инсульта спинального вида;
- киста может вырасти и нарушить работу всех внутренних органов;
- параличи конечностей;
- ухудшается коронарное кровообращение.
Для достижения результата в процессе лечения важно соблюдать правильный режим. Для этого стоит исключить любые нагрузки на поясницу и позвоночник, но при этом не переставать двигаться. Питание должно быть правильным и полноценным. На время лечения необходимо отказаться от вредных привычек (алкоголь, курение).
Стоит незамедлительно обратиться в клинику для комплексного обследования в случае возникновения болей в пояснице или при подозрении на любые другие нарушения позвоночного столба. Если доброкачественное новообразование будет обнаружено сразу, то лечение не занимает много времени, не имеет опасных для здоровья последствий.
источник
Киста позвоночника представляет собой полость, заполненную жидкостью (геморрагической, ликворной и т. д.). Кистозные образования в позвоночнике являются достаточной редкой патологией, и киста может быть расположена в любом из ее отделов (от шейного до пояснично-крестцового). Киста позвоночника может протекать бессимптомно и нередко может быть диагностирована случайно или проявляться лишь хронической тупой болью. Лечение кисты позвоночника зависит от локализации кисты, ее размеров и от степени воздействия на близлежащие структуры.
- истинная (внутри кистозного образования есть эпителиальная подкладка)
- ложная (эпителиальная подкладка отсутствует)
Размер, расположение и форма кисты позвоночника варьируются в зависимости от генеза образования.
Периартикулярная киста позвоночника образуется в области межпозвонковых (фасеточных) суставов. Часто формируется из-за травм или дегенеративных расстройств (у пожилых людей). Чаще всего, образуется в фасеточных суставах поясничного и грудного отделов позвоночника. После формирования периартикулярная киста выходит за пределы полости фасеточных суставов . Периартикулярная киста позвоночника является причиной корешкового синдрома почти 1% случаев . В зависимости от присутствия синовиального эпителия, переартикулярная киста подразделяется на: ганглиональную и синовиальную .
Периневральная киста позвоночника обнаруживается почти в 7% случаев от всех кистозных образований. Часто эта киста имеет врожденный генез, из-за нарушения развития позвоночника в эмбриональном периоде — в просвете спинного канала отмечается некоторое выпячивание спинного мозга. Если это небольшое выпячивание, то оно не проявляется клинически. Если же выпячивание большого размера, то происходит компрессия спинномозговых нервов с соответствующей симптоматикой, которая может проявиться уже в детстве.
Аневризмальная киста позвоночника представляет полостное образование внутри костной ткани позвонка, которая постепенно увеличивается и заполнено венозной кровью. Это серьезная патология встречается достаточно редко, ассоциирована с опухолеподобными заболеваниями и нередко приводит к выраженным переломам позвонков. Киста развивается чаще в детстве, главным образом у девочек. Причиной формирования аневризмальной кисты обычно является травма.
Арахноидальная киста. Арахноидальная киста позвоночника (киста Тарлова) это полостное образование, стенки которой выстланы паутинной оболочкой спинного мозга. При размерах более 15 мм, она может оказывать компрессионное воздействие на нервные корешки и спинной мозг, что будет проявляться характерной симптоматикой.
Ликворная киста позвоночника – это полость, внутри которой находится ликворная жидкость, эта жидкость, которая циркулирует в пространстве спинного мозга. Клинически ликворная киста будет проявляться в зависимости от уровня ее расположения в позвоночнике, и неврологического дефицита ниже уровня локализации кисты .
Кисты в поясничном и крестцовом отделе. При небольших размерах не проявляются клинически . При увеличении размеров возникают симптомы и функциональный неврологический дефицит, в зависимости от того, какой корешок компримирован.
- дегенеративно-дистрофические процессы в тканях позвоночника,
- травма позвоночника (ушибы, переломы),
- чрезмерные, диспропорциональные нагрузки на двигательные сегменты (в том числе обусловленные родом деятельности),
- сидячий образ жизни, который приводит к развитию дистрофических изменений в тканях позвоночника,
- кровотечение в тканях позвоночника,
- паразитное повреждение (например, эхинококкоз).
Симптомы кисты позвоночника зависят от причины развития, от их размера и местоположения. Опухоли небольшого размера обычно вообще не проявляются и обнаруживаются случайно при обследовании на другие заболевания. В случае прогрессирования заболевания, размер кисты увеличивается, и она начинает оказывать давление на спинномозговые корешки. И как следствие:
- Выявляются неврологические расстройства различной степени тяжести.
- Появляется боль, расположенная в области проекции опухоли. Возможно, распространение боли в ягодицы, нижние конечности и другие части тела.
- Боль в позвоночнике ощущается как в покое, так и во время движения.
- Возможна головная боль и головокружение, шум в ушах (такие симптомы, чаще всего, связаны с арахноидальными кистами).
- Нарушения чувствительности (ощущение мурашек, покалывание, онемение рук и / или ног, пальцев).
- Нарушения функции кишечника и мочевого пузыря могут появляться при компрессии соответствующих спинальных корешков.
- По мере прогрессирования кисты может появиться мышечная слабость в нижних конечностях, что может приводить к хромоте. Пациенту становится трудно оставаться в сидячем положении в течение длительного времени.
- Парезы рук или ног.
- Нарушения вестибулярных функций
Боль, появляющаяся во время движений, после длительного сидения и локализованная в месте проецирования кисты в позвоночнике. По степени интенсивности, боль может быть тяжелой или слабой.
- Характер жалоб пациент
- Анамнез (история болезни).
- Общий осмотр оценка неврологического дефицита, тяжесть и локализация боли, расстройства чувствительности и двигательная активность и т. д.
- Рентгенография
- МРТ
- КТ (МСКТ)
- УЗИ позвоночника
- КТ миелография
- ЭНМГ — используется для оценки нарушения проводимости по нервам
- Общие клинические методы исследования
Лечение кисты позвоночника имеет определенные сложности и направлено на облегчение состояния и предотвращение риска развития серьезных осложнений. Лечение кисты позвоночника может быть как консервативным, так и оперативным. Консервативное лечение возможно при небольших размерах кисты , при отсутствии сильного болевого синдрома и без нарушения функции внутренних органов.
- Назначение анальгетиков и противовоспалительных препаратов.
- Назначение витаминов группы В (улучшение метаболических процессов в клетке) и витамина С (укрепляет кровеносные сосуды и повышает иммунитет).
- Использование препаратов для улучшения микроциркуляции
- Использование препаратов, которые снижают дегенеративно-дистрофические процессы в костно-хрящевой ткани (хондропротекторы).
Блокады. Возможно, назначение терапевтической блокады – введение анестетиков (новокаин, лидокаин) в то место, где боль наиболее выражена , так называемые триггерные точки или введение анестетика в эпидуральное пространство ( эпидуральная блокада) . Возможна блокада с комбинированным использованием анестетика и кортикостероидного препарата (Cortizone, Diprospan).
ЛФК. Лечебная гимнастика начинается с минимальной нагрузки и под строгим контролем врача. ЛФК проводится после устранения острого болевого синдрома и позволяет укрепить мышцы спины и стабилизировать позвоночник.
Иглорефлексотерапия (акупунктура, электроакупунктура, лазерная терапия).
Корсетирование. В определенных случаях, показано непродолжительное ношение различных корсетов .Они ограничивают объем движения, уменьшают боль и мышечный спазм.
Хирургическое лечение кисты позвоночника выполняется для устранения компрессии корешков и спинного мозга, улучшения кровообращения, восстановления нарушенной чувствительности и двигательной активности, а также нарушений функций внутренних органов. И, как следствие, оперативное лечение кисты позвоночника позволяет предотвратить инвалидность и максимально восстановить работоспособность.
Как правило, крупные опухоли удаляются. Объем и тип хирургического вмешательства определяется нейрохирургом после постановки диагноза. Обычно опухоль удаляется методом пункции или полностью вырезается со всеми ее стенками.
Операции по удалению кисты позвоночника могут проводиться с помощью эндоскопических методов или под рентгеновским или КТ контролем, что значительно снижает риск послеоперационных осложнений.
Профилактика кисты позвоночника неспецифична и заключается в следующем.
- Сбалансированное питание с достаточным содержанием микро- и макроэлементов, белка, витаминов.
- Необходимо минимизировать риск травм и ушибов (не рекомендуются занятия травматическими видами спорта).
- Исключить тяжелую физическую активность, с поднятием тяжестей. Равномерно распределять нагрузку по всему телу.
- Заниматься такими видами физической активности как плавание, ходьба, лечебная гимнастика.
- Контролировать вес.
- Устранить вредные привычки .
- Регулярно контролировать присутствие паразитов в организме
- Периодически проводить профилактические осмотры
Прогноз кисты позвоночника, с небольшими размерами и клинически не проявляющей себя, благоприятен как для жизни, так и для работы. С большими кистами позвоночника и несвоевременным лечением прогноз для работоспособности может быть неблагоприятен. Учитывая, что длительная компрессия корешков может приводить к необратимым изменениям в нервах, кисты позвоночника могут быть причиной инвалидности, со стойкими нарушениям, как двигательных функций, так и работы многих органов и систем. Кроме того, опухоли имеют определенный процент рецидива даже после операционного лечения. Поэтому, лучше контролировать состояние здоровья и выполнять простые меры для предотвращения развития кист позвоночника.
источник
Человек ежедневно подвергается риску получения различных заболеваний, все они отличаются от других по степени тяжести и по многим другим факторам. Важно внимательно следить за своим здоровьем и обращаться к квалифицированному специалисту при появлении любых проблем, например, болевых ощущений в определенной области или даже общей слабости.
Киста позвоночника — это довольно опасная проблема, успешное лечение кисты возможно только при своевременном начале терапии. Она представляет собой полость, заполненную каким-либо содержимым и располагающуюся в районе позвоночного столба. Такая киста встречаются достаточно редко, но может располагаться в любом отделе позвоночника.
Опасность кисты может заключаться в том, что она имеет свойство развиваться бессимптомно, то есть диагностировать её иногда удается только при сильном разрастании, следовательно, то есть избежать проведения хирургического вмешательства уже не удаётся. Но так случается не всегда, иногда вместе с кистой появляются и сильные боли, которые не удается купировать даже посредством приёма анальгетиков. Киста может иметь приобретенный или врожденный характер, а также специалисты делят её на следующие виды по строению стенки:
- Истинная( эпителиальная выстилка располагается внутри самой кисты);
- Ложная(эпителиальная выстилка отсутствует).
Для успешной терапии какого-либо заболевания необходимо знать, по каким причинам оно вообще появилось. Врождённая киста позвоночника может развиваться только по одной причине — из-за нарушений в процессе развития тканей во время вынашивания плода. Причин же появления приобретённой опухоли такого рода существуют гораздо больше:
- Различные дегенеративно-воспалительные процессы, происходящие в тканях позвоночного столба;
- Травмирование, причём сюда можно отнести как небольшие ушибы, так и довольно серьёзные переломы;
- Постоянные избыточные нагрузки на позвоночник или же неравномерное распределение нагрузок (такие проблемы в большинстве ситуаций характерны для взрослых людей и связаны с их профессиональной деятельностью);
- Кровоизлияние в тканях позвоночного столба, произошедшие по каким-либо причинам;
- Малоподвижный образ жизни, которого человек придерживается на протяжении длительного периода времени, что приводит к возникновению дистрофических изменений в тканях;
- Поражение организма различными видами паразитов.
Травма не всегда вызывает кисту, могут появиться гораздо более серьезные проблемы или, наоборот, небольшие нарушения, то же самое можно сказать и про другие описанные случаи.
Как уже было сказано ранее, необходимо максимально внимательно наблюдать за своим организмом, обращая внимание на любые симптомы. Важно в подробностях описать клиническую картину лечащему врачу, чтобы он сделал первые выводы и назначил необходимую диагностическую процедуру, способную помочь поставить окончательный диагноз.
Симптомы маленьких опухолей наблюдаются достаточно редко, а их развитие проходит бессимптомно, выявление может быть только случайным, например, при исследовании позвоночника с какой-либо другой целью. При разрастании же данное новообразование значительно увеличивается, следственно, сдавливая корешки спинного мозга, что вызывает следующие симптомы:
- Появление неврологических нарушений, степень выраженности которых полностью зависит от размеров опухоли и ее месторасположения;
- Возникновение болевых ощущений в районе расположения данной опухоли, но иногда наблюдается и иррадиация болевых ощущений в нижние конечности или даже в некоторые другие части организма;
- Болевые ощущения могут развиваться и в состоянии покоя, а при движении усиливается, иногда они распространяются по всему позвоночному столбу;
- К симптомам относится и постоянное головокружение или даже сильно головная боль, иногда наблюдается шум в ушах;
- Могут появляться нарушения, связанные с чувствительностью, например, онемение в конечностях, покалывания или мурашки;
- Нарушение функций кишечника или даже мочевого пузыря могут возникнуть при довольно сильном поражении спинномозговых корешков, отвечающих за эти органы;
- При дальнейшем прогрессировании недуга может появиться такой симптом, как мышечная слабость в районе нижних конечностей, что нередко заканчивается хромотой;
- Повреждение нервных пучков может вызвать расстройства, связанные с вестибулярным аппаратом, отражающиеся чаще всего на походке человека;
- Иногда появляются парезы конечностей.
Даже при наличии превосходящего большинства этих симптомов нельзя быть уверенным в том, что проблема заключается именно в кисте, но такое новообразование может развиваться может и без сопровождения подобными симптомами, об этом уже упоминалось ранее.
Диагностика любого заболевания должна иметь комплексный характер, то есть одного исследования или простой сдачи анализов недостаточно, специалист должен:
- Внимательно изучить все жалобы пациента в процессе консультации;
- Собрать историю болезни, постаравшись определить причины развития заболевания, про которые еще неизвестно никаких подробностей;
- Провести подробный осмотр, а также пальпацию с целью предварительной оценки тяжести проблемы — отметим, что пальпация позволяет точно установить локализацию и выраженность болей, а также выявить расстройства чувствительности и проблемы с двигательной активностью;
- Назначить дополнительные диагностические процедуры в зависимости от результатов предварительной диагностики.
Вот основные из подобных дополнительных обследований:
- Рентгенография или компьютерная томография позвоночника с контрастирующий веществом или без него, если имеются какие-либо противопоказания. Такой способ достаточно точен, но он значительно уступает в визуализации магнитно-резонансной томографии, да и применение ионизирующего излучения при проведении исследования — это существенный недостаток.
- Магнитно-резонансная томография. Подобное исследование является наиболее современным, оно позволяет точно определить кисту позвоночника даже без применения контрастного вещества, но его использование способно ещё сильнее улучшить снимки. Контраст позволяет выявить размеры кисты и определить её локализацию крайне точно.
- Ультразвуковое исследование (УЗИ). Такое исследование хорошо тем, что оно практически не имеет никаких противопоказаний, а проводиться может даже маленьким детям, что очень хорошо при выявлении подозрение на врожденный кисту. К сожалению, ультразвуковое исследование не всегда бывает достаточно информативным.
- Электромиография. Такая диагностика является дополнением к предыдущим методам, она позволяет установить степень повреждения спинномозговых корешков, что очень важно в процессе выбора лечения.
Также следует провести при необходимости какие-либо стандартные методы обследования, например, взять общий или биохимический анализ крови, также нередко требуется анализ мочи.
Лечение кисты позвоночника обязательно должно носить комплексный характер, его необходимо направить не только на устранение самой проблемы, но и на облегчение состояния пациентов. Таким образом, врачу удастся не допустить развития серьезных осложнений. Лечение часто предполагает необходимость хирургической операции, но при возможности врачи отказываются от её проведения, так как она бывает сопряжена с массой рисков. Упомянем, что при отсутствии других вариантов игнорировать рекомендации по проведению хирургического вмешательства не стоит, так как это может закончиться печально. Если же размеры вашего новообразования ещё небольшие, а выраженные боли отсутствуют, то рекомендуется прибегнуть к консервативной терапии, назначаемой в индивидуальном порядке, вот ее основные составляющие:
- Полное соблюдение постельного режима на протяжении определенного времени;
- Сбалансированное питание, причём рацион должен содержать достаточное для организма количество белка, а также микроэлементов, макроэлементов и витаминов;
- Возможно введение противовоспалительных (например, диклоберла), а также обезболивающих препаратов (например, анальгина), но они должны приниматься строго в соответствии с дозировками и на протяжении ограниченного периода времени;
Рекомендовано посещение физиотерапевтических процедур следующих типов:
- Фонофорез. Суть данного метода заключается в использовании ультразвука, что ускоряет заживление и даже оказывает противовоспалительное действие, также он уменьшает отёки. Фонофорез способен даже уменьшить боль.
- Лечебный массаж. Подобная процедура также проводится в физиотерапевтическом кабинете, она позволит вам укрепить мышцы спины и стабилизировать состояние позвоночника, применяться она может только после завершения острого периода болезни.
- Рефлексотерапия. Иглоукалывание и лазеротерапия — это довольно эффективные методы, способные помочь во многих случаях.
Одновременно следует посещать занятия по лечебной гимнастике, при необходимости производить ношение специальных корсетов бандажей и других поддерживающих устройств, они позволяют уменьшить боли в области поясничного столба путем ограничения движений.
Сразу упомянем, что никаких народных средств и согревающих методик не должно присутствовать в процессе лечения, так как это может негативно сказаться на состоянии пациента и вызывать даже некоторые осложнения. Обязательно же частью комплексной терапии является лечебная физкультура, то есть ЛФК. Она позволяет полностью избавиться от болевого синдрома в позвоночнике и восстановить подвижность. Вот наиболее распространённые упражнения:
- Расслабление спины в положении «на четвереньках». В такой позе необходимо находиться приблизительно одну минуту.
- Прогиб спины. Не вставая из ранее упомянутого положения, следует прогибать спину на вдохе, а на выдохе — выгибать её в обратную сторону. Повторяйте это действия хотя бы 20 раз, но не делайте через сильную боль, всё должно быть в меру, особенно на начальных этапах консервативной терапии.
- Растяжка. Всё в той же позе необходимо начать сгибать руки в локтях и опускать тело к полу, параллельность вдыхая. А при вдохе следует опустить таз на пятки, всё это должно происходить крайне медленно. Повторите упражнение 5 раз.
Вот основные меры профилактики кисты позвоночника:
- Придерживаетесь правильного питания, в рационе должны быть витамины, белок, микроэлементы и макроэлементы;
- Старайтесь заниматься спортом и вести активный образ жизни;
- Исключите такие привычки, как курение и алкоголизм;
- Старайтесь контролировать массу тела, так как её избыток способен создавать серьёзную дополнительную нагрузку на позвоночный столб;
- Проходите регулярные профилактические обследования организма.
Прогноз лечения кисты позвоночника практически всегда положителен, особенно при своевременном обращении к врачу.
источник