МРТ головного мозга является важнейшим диагностическим инструментом, улавливающим минимальные изменения.
Иногда при исследовании выявляется расширение периваскулярных пространств Вирхова-Робена.
Что это такое? Норма или патология? Какие заболевания ведут к их расширению, как расшифровать результаты МРТ и как поставить дифференциальный диагноз.
Пространства Вирхова-Робина (ПВР) – это щелевидные образования, окружающие мозговой сосуд по пути его следования из субарахноидальной области внутрь мозговой ткани.
До сих пор нет единой точки зрения, чем же являются периваскулярные пространства. Большинство ученых полагают, что это область между средней (паутинной, арахноидальной) и внутренней (мягкой) мозговыми оболочками. Эта область в норме окружает вещество головного мозга и вместе с сосудами увлекается внутрь мозга, окружая их. Субарахноидальная область, локализующаяся в коре головного мозга, называется пространством Вирхова-Робена.
Нет единой точки зрения, окружают периваскулярные пространства только артерии или также вены. Выявлено, что они продолжаются до уровня капилляров.
Считается, что данная формация участвует в движении ликвора, обеспечивают обмен необходимыми веществами между ликвором и нейронами.
Другой функцией является изоляция внутрисосудистой крови от ткани мозга. Кровь содержит ряд токсических веществ, которые в норме не должны попадать внутрь мозгового субстрата благодаря наличию гематоэнцефалического барьера. Дополнительно токсины абсорбируются внутри периваскулярной области.
Еще одной задачей является иммунная регуляция.
Увидеть периваскулярные каналы возможно лишь с помощью МРТ.
Часто пространства Вирхова Робина не визуализируются даже на снимках МРТ вследствие их маленькой площади. Имеет значение разрешающая способность томографа. Размер до 2 мм является нормой и встречается у всех людей.
Расширенные периваскулярные пространства называются криблюрами.
Признаки расширенных периваскулярных пространств на МРТ
Их увеличение не всегда свидетельствует о патологии. Механизм их расширения изучается до сих пор. Это возможно вследствие воспаления стенки сосуда, когда последняя истончается и становится более проницаемой. Вышедшая жидкость приводит к расширению криблюр. Другой причиной является нарушение тока ликвора, а еще одной удлинение сосудов.
Ученые и практикующие врачи не пришли к единому мнению, что считать патологией, а что нет. Как правило, фиксирование пространств на МРТ-снимках у людей старшей возрастной группой является вариантом нормы.
Часто криблюры в головном мозге обнаруживаются у детей первого года жизни.
Обычно они локализуются в трех областях:
- По ходу лентикулярных артерий, кровоснабжающих базальные ганглии – хвостатое ядро, внутреннюю капсулу, ограду.
- По ходу определенных артерий, которые заходят внутрь мозга с его наружной стороны, а не как большинство ветвей сонной и позвоночной артерий с внутренней.
- По ходу сосудов, питающих средний мозг (задняя таламоперфорирующая и срединная мезенцефалоталамическая артерии).
Появляются симметрично. Наиболее часто расширение периваскулярных пространств происходит в области нижних базальных структур и очень редко в мозжечке. Как правило, размеры не превышают более 5 мм.
В периваскулярных каналах течет ликвор, поэтому на МРТ криблюры имеют одинаковую плоскость с последним и выглядит изоденсивными.
Существует 2 проекции, в которых обычно производятся МРТ-снимки головного мозга: фронтальная и аксиальная. В первом случае расширенные пространства выглядят в виде полос, а во втором принимают круглую или овальную форму, соответствующую сечению.
В диагностике помогает использование различных МРТ-режимов, особенно T-2. В этом режиме Вирхов-Робинские пространства не имеют более темного ободка вокруг заполненной области, что свидетельствует о том, что это именно часть субарахноидальной оболочки, а не стенка полости, очага или новообразования.
Различить патологию или возрастную норму поможет локализация и интенсивность МРТ-сигнала.
Если криблюра визуализируется в нетипичном месте и имеется ассиметричность картины, то скорее всего речь идет о заболевании.
К истинному расширению может привести несколько причин.
Данная связь еще изучается
Это грибковое заболевание, возникающее у людей с иммунодефицитом. Наиболее часто возникает у ВИЧ-инфицированных. В данном случае споры грибов могут локализоваться внутри периваскулярных пространств, вызывая их расширение. Такие скопления называются желатинозными псевдокистами. Их отличие от нормальных расширенных пространств состоит в сохранении гиперденсивности в FLAIR-режиме.
Выявить заболевание также помогает МРТ-картина сопутствующего менингита, гидроцефалии и наличие очагов криптококкоза в веществе головного мозга.
Лечение проводится противогрибковыми препаратами.
Очаги криптококкоза на МРТ
Это врожденная обменная болезнь, при которой нарушается разложение гликозоаминогликанов. Избыток веществ накапливается, формируя криблюры. На снимках они выглядят решетчатыми. Также визуализируется гиперинтенсивное белое вещество, что помогает отличить патологию от нормы.
Так как в основе заболевания лежит дефицит фермента, то целью терапии является их синтетическая замена: Альдуразим, Элапраза.
Важным моментом является дифференциальный диагноз расширенных пространств Вирхова-Робина и другой мозговой патологии.
Криблюры при их большом размере и слиянии между собой можно принять за лакунарный инфаркт. Часто путаница возникает из-за одинаковой локализации – в области базальных ганглиев.
Отличие состоят в том, что при инфаркте очаги, как правило, превышают размер 5 мм. Также очаги являются несимметричными. Опытный врач лучевой диагностики сможет отличить, используя различные режимы визуализации: Т1, Т2, FLAIR.
Дифференциальный диагноз между увеличенным периваскулярным пространством и инсультом имеет важное значение, так как при отсутствии лечения в последующем может произойти более обширная мозговая катастрофа с формированием неврологического дефицита.
Лечение инсульта проводится под присмотром невролога.
Данное заболевание встречается у недоношенных детей вследствие нарушенного дыхания. Мозг страдает от дефицита кислорода и вдоль сосудов появляются очаги инсульта, которые очень похожи на Вирхов-Робинские пространства.
В большинстве случаев заболевание не требует терапии. В случае, если кисты достигают больших размеров, возможно их хирургическое удаление.
Очаги этого димиелинизирующего заболевания могут находиться в любом участке головного мозга, в том числе и вокруг корковых сосудов.
Отличительным признаком является то, что при рассеянном склерозе очаги идут от боковых желудочков, формируя так называемые «пальцы Доусона».
При выявлении клиники рассеянного склероза назначается ПИТРС-терапия.
Часто расширенные периваскулярные пространства могут напоминать кистозное новообразование. При этом киста имеет различную интенсивность внутри новообразования и накапливает контраст. В этом случае необходимо обратиться к онкологу и нейрохирургу.
Периваскулярные пространства названы в честь имени двух ученых. Тем не менее, как это часто бывает, впервые обнаружил данную область другой человек. Это сделал в 1843 году Durand Fardel.
Только спустя 10 лет немецкий ученый Рудольф Вирхов подробно описал строение данной области. Этот факт является удивительным, учитывая что для изучения использовался обычный микроскоп.
Еще через несколько лет его французский коллега уточнил, что это не просто щель, а канал, внутри которого проходит мозговой сосуд.
источник
а) Терминология:
1. Сокращения:
• Периваскулярные пространства (ПВС)
2. Синонимы:
• Пространства Вирхова-Робина
3. Определения:
• Структуры, заполненные интерстициальной жидкостью и выстланные мягкой мозговой оболочкой, которые расположены по ходу пенетрирующих артерий, но не сообщаются напрямую с субарахноидальным пространством
1. Общие характеристики расширенных периваскулярных пространств головного мозга:
• Лучший диагностический критерий:
о Скопления пространств вариабельных размеров, заполненных жидкостью, которая напоминает СМЖ:
— Окружают пенетрирующие артерии/располагаются по их ходу
— Обнаруживаются практически в любой локализации у пациентов всех возрастов
• Локализация:
о Наиболее частая локализация нормальных ПВП = базальные ганглии (концентрируются вокруг передней спайки)
о Другая частая локализация:
— Средний мозг/таламус
— Глубокое белое вещество
— Кора субинсулярной области, крайняя капсула
о Менее частая локализация:
— Зубчатые ядра
— Мозолистое тело, поясная извилина
о Наиболее частая локализация расширенных («гигантских» или «псевдотуморозных») ПВП = средний мозг:
— Могут быть обнаружены практически в любой локализации
— Практически никогда не локализуются в коре (расширение ПВП происходит в пределах субкортикального белого вещества)
• Размеры:
о Размеры ПВП обычно не превышают 5 мм:
— Иногда расширяются, приобретая крупные размеры (до нескольких см)
— Могут оказывать масс-эффект, вызывать обструктивную гидроцефалию
— Распространенное расширение ПВП может иметь очень причудливый внешний вид
• Морфология:
о Скопления хорошо отграниченных от окружающей мозговой ткани паренхиматозных кист вариабельных размеров
о Множественные > одиночные кисты
2. КТ признаки расширенных периваскулярных пространств головного мозга:
• Бесконтрастная КТ:
о Скопления округлых/овоидных/линейных/точечных кистоподобных очагов:
— Низкая КТ-плотность (аттенуация = СМЖ)
— Са++ отсутствует
• КТ с контрастированием:
о Контрастное вещество не накапливают
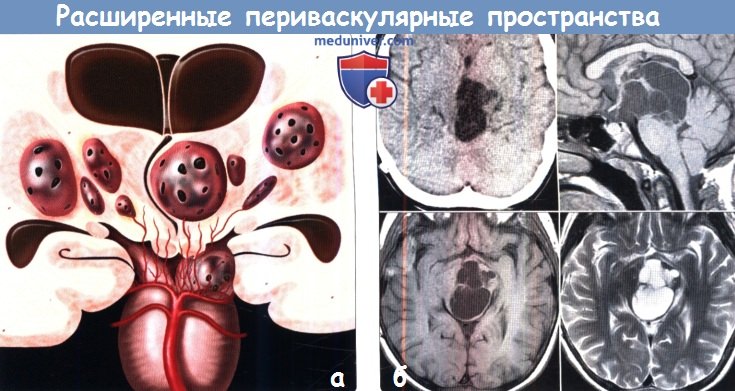
(б) Составное изображение из томограмм головного мозга юноши 15 лет с длительно текущей шунтированной гидроцефалией, которая была вызвана «кистозным объемным образованием». Наблюдаются множественные расширенные периваскулярные пространства (ПВП), которые «растягивают» средний мозг, что приводит к развитию гидроцефалии. Периваскулярные пространства (ПВП) имеют вариабельные размеры и имеют схожие со СМЖ характеристики сигнала на всех последовательностях.
3. МРТ признаки расширенных периваскулярных пространств головного мозга:
• Т1-ВИ:
о Множественные кисты с четкими контурами, изоинтенсивные по отношению к СМЖ
о Часто локальный масс-эффект:
— «Растягивают» вышележащие извилины
— Расширенные ПВП таламо-мезенцефальной локализации могут компримировать водопровод/III желудочек, что обусловливает развитие гидроцефалии
• Т2-ВИ:
о Изоинтенсивный по отношению к СМЖ сигнал:
— На самом деле интенсивность сигнала от ПВП слегка 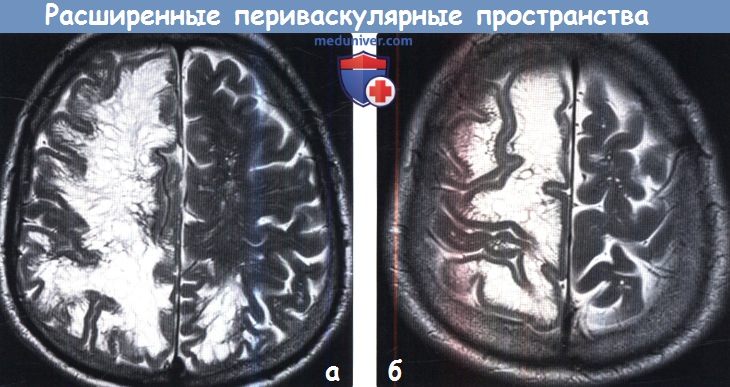
(б) Более краниальный аксиальный срез: у того же пациента наблюдается выраженное «растяжение» извилин кистами. Вышележащая кора не затронута. Данные признаки характерны для гигантских «псевдотуморозных» периваскулярных пространств.
в) Дифференциальная диагностика расширенных периваскулярных пространств головного мозга:
1. Лакунарный инсульт:
• Пациенты пожилого возраста
• Часто в базальных ганглиях, белом веществе
• Гиперинтенсивный сигнал от смежной мозговой паренхимы
2. Кистозное новообразование:
• Обычно в структуре моста, мозжечка, таламуса/гипоталамуса
• Одиночные > множественные кистозные компоненты
• Сигнал не идентичен СМЖ
• Часто аномальный МР-сигнал от паренхимы
• Могут накапливать контрастное вещество
3. Инфекционные/воспалительные кисты:
• Нейроцистицеркоз:
о Часто в кисте наблюдается сколекс
о Большинство размерами 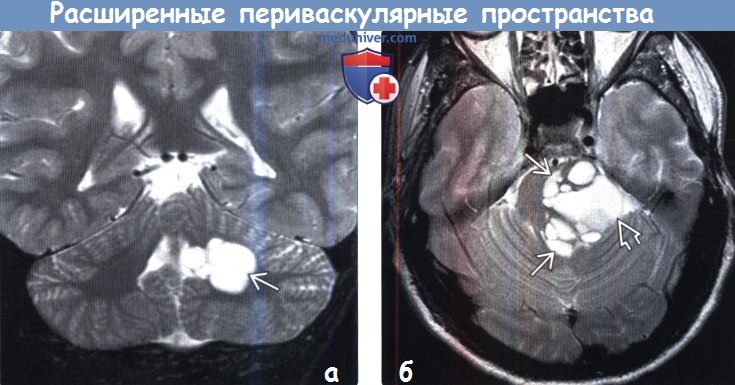
(б) МРТ, Т2-ВИ, аксиальный срез: у пациента 2 7 лет с жалобами на онемение левой половины лица и нейросенсорной тугоухостью определяются кисты вариабельных размеров с крупной кистой, распространяющейся в М МУ и, вероятно, компримирующей черепные нервы VII и VIII пары. На постконтрастных Т1-ВИ их контрастирования не наблюдалось.
1. Проявления расширенных периваскулярных пространств головного мозга:
• Наиболее частые признаки/симптомы:
о Обычно не имеют проявлений, обнаруживаются случайно при нейровизуализации/аутопсии
о Неспецифические симптомы (например, головная боль)
о Имеются сообщения о сочетании с повышенным риском гипертензивных кровоизлияний, болезнью мелких сосудов
• Клинический профиль:
о Пациент с неспецифическими нелокализованными симптомами и причудливым, вызывающим тревогу объемным образованием головного мозга поликистозного вида, которое изначально диагностируется как «кистозная опухоль»
2. Демография:
• Возраст:
о Обнаруживается в любой локализации, в любом возрасте:
— Легко обнаруживается на ЗТ МР-томографе
о Обнаруживается у 25-30% детей (доброкачественный вариант нормы)
о Расширенные ПВП:
— Средний возраст = середина 4-го десятилетия жизни
— Могут обнаруживаться в детском возрасте
• Пол:
о Гигантские ПВП: М: Ж = 1,8:1
• Эпидемиология:
о Частая неопухолевая «киста» мозга
о Частая причина множественных очагов гиперинтенсивного сигнала на Т2-ВИ
3. Течение и прогноз:
• Размеры обычно остаются стабильны в течение многих лет
• В редких случаях продолжают расширяться
• Имеются сообщения о редких случаях спонтанного регресса «псевдотуморозных» ПВП
4. Лечение расширенных периваскулярных пространств головного мозга:
• ПВП необходимо «оставить в покое», они не должны расцениваться как серьезное заболевание
• Шунтирование желудочков при возникновении обструктивной гидроцефалии, вызванной ПВП в среднем мозге:
о Имеются сообщения, что кистовентрикулоперитонеальное шунтирование облегчает имеющиеся симптомы
е) Диагностическая памятка:
1. Обратите внимание:
• Может ли поликистозное неконтрастируемое объемное образование, обнаруживаемое при МРТ или КТ, быть скоплением расширенных периваскулярных пространств (ПВП)
2. Советы по интерпретации изображений:
• Выраженные, но нормальные периваскулярные пространства (ПВП) определяются почти у всех пациентов практически в любой локализации при МРТ на томографе с мощностью магнитного поля ЗТ
- Branch ВС et al: Posterior fossa giant tumefactive perivascular spaces: 8-year follow-up in an adolescent. Surg Neurol Int. 6:2, 2015
- Kilsdonk I et al: Perivascular spaces in MS patients at 7 Tesla MRI: A marker of neurodegeneration? Mult Scler. 21 (2): 155-62, 2015
- Lochhead JJ et al: Rapid transport within cerebral perivascular spaces underlies widespread tracer distribution in the brain after intranasal administration. J Cereb Blood Flow Metab. 35(3):371-81, 2015
- Ramirez J et al: Visible Virchow- Robin spaces on magnetic resonance imaging of Alzheimer’s disease patients and normal elderly from the Sunnybrook Dementia Study. J Alzheimers Dis. 43(2):415-24, 2015
- Bouvy WH et al: Visualization of perivascular spaces and perforating arteries with 7 T magnetic resonance imaging. Invest Radiol. 49(5):307-13, 2014
- Eluvathingal Muttikkal TJ et al: Spontaneous regression and recurrence of a tumefactive perivascular space. Neuroradiol J. 27(2):195—202, 2014
- Hawkes CA et al: Failure of perivascular drainage of p-amyloid in cerebral amyloid angiopathy. Brain Pathol. 24(4):396-403, 2014
- Hladky SB et al: Mechanisms of fluid movement into, through and out of the brain: evaluation of the evidence. Fluids Barriers CNS. 11(1):26, 2014
- Roelz R et al: Giant perivascular spaces causing hemiparesis successfully treated bycystoventriculoperitoneal shunt. BrJ Neurosurg. 1-3, 2014
- Saylisoy S et al: Is there a connection between perivascular space and subarachnoid space? J Comput Assist Tomogr. 38(11:33-5, 2014
- Yakushiji Y et al: Topography and associations of perivascular spaces in healthy adults: the Kashima scan study Neurology. 83(23):21 16-23, 2014
- Martinez-Ramirez S et al: Topography of dilated perivascular spaces in subjects from a memory clinic cohort. Neurology 80(17):1551-6, 2013
- Stephens T et al: Giant tumefactive perivascular spaces. J Neurol Sci. 266(1-2):171-3, 2008
- Salzman KLet al: Gianttumefactiveperivascularspaces. AJNR AmJ Neuroradiol. 26(2):298-305, 2005
Редактор: Искандер Милевски. Дата публикации: 9.4.2019
источник
Пациенты в ответ на выявленные кистозно-глиозные изменения головного мозга спрашивают, что это. Существует две разновидности патологии, попадающие под данное определение. Кисты в глиальном пространстве мозга считаются бессимптомным явлением. Глиоз, или разрастание глиальной ткани, со временем приводит к неврологическим нарушениям.
Нейроглиальные кисты — довольно редкая находка в результате МРТ-диагностики. Доброкачественное кистозное образование потенциально может возникнуть в любом месте мозга. Глиальные ткани выполняют роль своеобразного цемента, формирующего пространство для нейронов и защищающего их. С помощью глии происходит питание нейрональной ткани. На снимках визуализируются паренхиматозные кисты с гладкими закругленными границами и минимальным отражающим сигналом. Глиозные кисты составляет менее 1% от внутричерепных кистозных образований.
Чаще всего глиальные кисты относятся ко врожденным патологиям, возникающим во время развития нервной трубки плода, когда клетки глии перерастают в ткани оболочки, внутри которой будут находиться белые ткани спинного мозга. Образования могут быть интра- или экстрапаренхиматозными, причем кисты первого типа встречаются чаще. Лобная доля мозга головного мозга считается наиболее типичным местом локализации.
На рентгене или КТ определяется полость, заполненная ликвором, с отеком окружающих тканей. Данные полости не отвердевают. Их необходимо отличать от арахноидальной кисты, расширения периваскулярного пространства, нейроцистицеркоза (заражение личинками бычьего цепня), эпендимальных и эпидермоидных кист.
Обычно глиальные кисты никак не проявляют себя, относятся к случайным находкам во время обследования по поводу других расстройств и заболеваний. Одной из ошибок МРТ-диагностики является сложность в определении глиальной кисты и глиоза или перерождения тканей мозга.
Кистозно-глиозные изменения головного мозга — это ответная реакция глиальных клеток в центральной нервной системе на инсульт или травму. Данный процесс характеризуется образованием рубцовой ткани в результате пролиферации астроцитов в области воспаления. Неспецифическая реакция стимулирует деление нескольких видов глиальных клеток.
Глиоз вызывает ряд изменений на молекулярном уровне, которые происходят в течение нескольких дней. Глиальные клетки головного и спинного мозга провоцируют первичный иммунный ответ на фоне травм или других повреждений тканей. Появление глиоза может быть опасным и полезным для центральной нервной системы:
- Рубцевание помогает оградить здоровые клетки от дальнейшего распространения воспалительного процесса. Поврежденные, зараженные или разрушенные нейроны фактически оказываются заблокированными. Защита тканей от последствий некроза — положительная сторона рубцевания.
- Развитие глиоза наносит ущерб головному мозгу: рубцы сами по себе ведут к необратимому повреждению нейронов. Непрерывное рубцевание также мешает окружающим тканям полностью восстановиться после травмы или ишемии, поскольку блокирует кровоток.
В зависимости от распространенности процесса глиоз может быть аргинальным или происходить под оболочками мозга; изоморфным, или аниизоморфным, или хаотичным; диффузным; периваскулярным (вокруг сосудов) и субэпендимальным.
Глиоз — это неспецифическая реакция на травму и поражения центральной нервной системы, которая наблюдается в любой части мозга. Рубцы формируются уже после того, как глиальные клетки собирают все поврежденные и погибшие нейроны. Шрам служит барьером для защиты здоровых тканей от некротирующих участков.
Клинические проявления патологи зависят от области головного и спинного мозга, которая была повреждена. На ранних этапах рубцевание не влияет на функции нервной системы. Затем с расширением перерожденных тканей пациенты могут испытывать общемозговые и очаговые неврологические симптомы:
- Сильные головные боли при попытках заниматься умственным трудом, что-либо учить, писать или сочинять. Зачастую данные признаки касаются посттравматических изменений в височных долях.
- Скачки артериального давления на фоне сдавливания артерий и вен рубцовыми очагами. Сопровождаются головокружением, тошнотой и нарушением зрения.
- Эпилептические приступы возможны при посттравматическом глиозе, а также после хирургических операций на головном мозге. В зависимости от локализации пораженной области могут сочетаться с очаговыми симптомами.
Замедляются двигательные реакции, снижается слух, нарушается зрение, наблюдаются временные провалы в памяти и трудность в воспроизведении определенных слов или фраз. Подобные приступы продолжаются не более 1,5 минут.
При усугублении патологии нарушается координация движений, возникают параличи, снижается интеллект. При диффузном процессе развивается слабоумие с полной нетрудоспособностью и невозможностью обслуживать собственные потребности.
Глиоз в сенсорной коре вызывает онемение и покалывание в конечностях или других частях тела, в моторной — резкую слабость или падение во время движения. Рубцы в затылочной доле связаны с нарушением зрения.
Травмы и заболевания головного и спинного мозга запускают процесс замещения ткани. Миграции макрофагов и микроглии к месту ушиба — это основная причина глиоза, который наблюдается сразу спустя несколько часов после повреждений ткани.
Спустя несколько дней после микроглиоза происходит ремиелинизация, так как клетки-предшественники олигодендроцитов направляются к патологическому очагу. Глиальные рубцы развиваются после того, как окружающие астроциты начинают формировать плотные очаги.
Помимо черепно-мозговых травм, к наиболее распространенным причинам глиоза относятся:
- Инсульт — это состояние, требующее неотложной медицинской помощи, при котором мозг перестает функционировать из-за плохой циркуляции крови. Нарушение кровоснабжения в какой-либо области может привести к некрозу нейронов. Отмирание тканей влечет появление рубцов.
- Рассеянный склероз — это воспалительное заболевание нервной системы, при котором происходит разрушение миелиновой оболочки нервных клеток головного и спинного мозга. Воспаление нарушает связи между центральной нервной системой и остальными частями тела. Распад миелиновой оболочки провоцирует повреждение и отмирание клеток, рубцевание.
Глиоз развивается на фоне других состояний:
- инфекционные поражения мозговых оболочек и головного мозга;
- хирургические процедуры;
- атеросклероз сосудов и гипертоническая болезнь на поздней стадии;
- тяжелая форма алкоголизма;
- старение нервной ткани, ухудшение трофики;
- обменные наследственные нарушения (дисфункция метаболизма жиров).
Лечение глиоза направлено на устранение его причины и замедление процесса формирования шрамов, которые являются реакцией иммунитета на любые повреждения в центральной нервной системе. Терапевтический подход направлен на минимизацию пролиферации астроцитов. Лечение должно проходить под контролем врача, предварительно пациенту назначают диагностику.
Кистозно-глиозная трансформация головного мозга относится к нормальным реакциям на травму. Чтобы определить причину обширных рубцеваний, нужно провести ряд обследований:
- МРТ или КТ позволяют локализовать размер и характер образований;
- анализ крови выявляет повышенный уровень холестерина;
- пункция спинномозговой жидкости исключает инфекцию.
Невролог собирает историю болезни, чтобы выявить склонность к повышению артериального давления, спрашивает про хирургические процедуры и гормональные нарушения в анамнезе.
Чтобы остановить прогрессирование кистозно-глиозных изменений, для лечения применяются препараты, косвенно направленные на нормализацию функции нервной ткани:
- антигипертензионные средства;
- статины и диета против повышенного холестерина;
- медикаменты против заболеваний сердца.
Одновременно используются лекарства, которые нормализуют кровоснабжение мозга, повышают антиоксидантную защиту клеток и улучшают биоэлектрическую активность. При определении постишемических патологий назначаются витамины группы B. Хирургическое лечение не предусмотрено.
источник
Киста головного мозга – это доброкачественное объемное образование в головном мозге, которое представляет собой шаровидную полость, заполненную жидкостью.
Среди причин, которые приводят к их развитию, наиболее частыми являются:
- аномалии внутриутробного развития;
- травматические повреждения тканей;
- нарушения мозгового кровообращения с развитием зон ишемии и некроза;
- кровоизлияния;
- воспалительные заболевания;
- дегенеративные и дистрофические изменения в мозге.
В зависимости от локализации выделяют:
- арахноидальную кисту – полость, которая размещается между мозговыми оболочками;
- внутримозговую кисту, располагающуюся в толще тканей головного мозга.
По происхождению делятся на:
- врождённые, которые являются следствием нарушения внутриутробного развития, либо возникают после гибели мозговых тканей при внутриродовой асфиксии (по ссылке подробнее про кисту головного мозга у новорожденных);
- приобретённые, развивающиеся после травм, кровотечений, воспалительных процессов.
Также деление на типы проводится на основании тканей, из которых они формируются. Наиболее часто встречающимися являются следующие виды:
- арахноидальная;
- коллоидальная;
- дермоидная;
- эпидермоидная;
- пинеальную.
Коллоидная, эпидермоидная, дермоидная и пинеальная кисты относятся к внутримозговому типу образований.
Арахноидальная киста – это сферическое образование, которое содержит спинномозговую жидкость. У мужчин это тип встречается чаще, чем у женщин. При отсутствии роста оперативное вмешательство не проводится, пациенты лишь наблюдаются у врача. При появлении признаков увеличения размеров полости рекомендовано хирургическое лечение.
Коллоидальная киста развивается при формировании центральной нервной системы. Чаще всего протекает бессимптомно до того момента, пока ее размеры не достигнут критических значений, что приводит к блоку оттока жидкости через мозг и развитию гидроцефалии. Лечение в таком случае — срочное хирургическое.
Дермоидная киста или дермоид – представляет собой аномалию развития, когда зародышевые клетки, из которых должны развиваться ткани лица, не перемещаются и остаются между головным и спинным мозгом. Лечение – хирургическое.
Эпидермоидная киста и, как ее еще называют, эпидермоид формируется в головном мозге из клеток зародыша, из которых потом развиваются ткани кожи, волос, ногтей. Лечится этот тип также хирургическими методами.
Пинеальная киста – это киста шишковидного тела, которая встречается у 1-4% людей. Проявляется головной болью, усиливающейся при поднятии глаз кверху. Чаще все протекает бессимптомно и никакого дискомфорта у пациента не вызывает.
При небольших размерах кист заболевание характеризуется бессимптомным течением и обнаруживается случайно во время профилактических осмотров.
Если же полость достигает значительных размеров, то разворачивается характерная клиническая картина, которая обусловлена местом локализации, сдавливанием тканей, нарушением оттока церебральной жидкости.
- головными болями;
- головокружением;
- чувством пульсации в голове;
- ощущением распирания и давления в голове;
- нарушением координации движений;
- нарушением слуха, шумом в ушах;
- нарушением зрения в виде двоения, размытости образов;
- галлюцинациями;
- нарушением чувствительности кожи;
- развитием параличей, парезов конечностей;
- эпилептическими припадками;
- тремором рук, ног;
- эпизодами потери сознания;
- нарушениями сна;
- тошнотой, рвотой.
К основным методам диагностики относятся МРТ и КТ, которые помогают определить точную локализацию, размеры, форму кистозного образования.
Эти исследования помогают провести дифференциальную диагностику между кистой и опухолью. При внутривенном введении контрастного вещества, опухолевые ткани накапливают это вещество, а киста остается инертной в отношении контраста.
С помощью УЗДГ (доплеровское ультразвуковое сканирование) сосудов можно оценить состояние кровоснабжение мозговой ткани, выявить зоны ишемии, на месте которых и развиваются кисты.
Из дополнительных методов применяют ЭКГ, Эхо-КГ, с помощью которых можно определить признаки сердечной недостаточности, нарушений ритма, что приводит к плохому кровоснабжению мозга, развитию зон ишемии с последующим замещение кистозных полостей.
Мониторинг АД позволяет определить группу риска по развитию инсультов, у которых мог сформироваться послеинсультные кисты.
Анализы крови помогают в установлении причины развития кист, путем определения маркеров воспаления, аутоиммунных процессов, оценки степени свертывания крови, уровня холестерина, так как инфекции, аутоиммунные заболевания, атеросклероз мозговых сосудов являются факторами, приводящими к их образованию.
При бессимптомном течении заболевания, отсутствии признаков роста кисты лечение не требуется, а назначается динамическое наблюдение у невролога и медикаментозное лечение заболевания, которое привело к образованию кисты. Например, назначение антибактериальных, противовирусных средств, иммуномодуляторов, препаратов, рассасывающих спайки, восстанавливающих кровоснабжение.
При наличии признаков увеличения кистозной полости, при ярко выраженной симптоматике прибегают к хирургическим методам лечения, которые можно разделить на 3 группы.
- Радикальные операции, например, трепанация черепа с последующим удалением кисты с ее стенками. Они отличаются хорошей эффективностью, но повышенной травматичностью.
- Шунтирование полости кисты с помощью дренажной трубки, после эвакуации содержимого происходит спадение стенок полости. Недостатком метода является повышенный риск инфицирования.
- Эндоскопические методы, когда с помощью проколов проводят удаление содержимого кисты. Это наименее травматичный способ, но он не может использоваться при всех типах образований.
При раннем выявлении, малых размерах кисы прогноз благоприятный. В случаях, когда полость стремительно увеличивается, когда происходит сдавливание тканей мозга и нарушении оттока ликвора, могут возникнуть тяжелые осложнения, которые значительно ухудшают прогноз.
Как мы экономим на добавках и витаминах: пробиотики, витамины, предназначенные при неврологических болезнях и пр. и мы заказываем на iHerb (по ссылке скидка 5$). Доставка в Москву всего 1-2 недели. Многое дешевле в несколько раз, нежели брать в российском магазине, а некоторые товары в принципе не найти в России.
источник
Нейроэпителиальные кисты (НК), также называемые нейроглиальными или глио-эпендимными кистами, являются аномалиями развития, возникающими в результате поглощения части развивающейся нейроэктодермы, из лептоменингиальной нейроглиальной гетеротопии, или из складок сосудистой мягкой мозговой оболочки в случае хориоидальных кист борозд. НК могут быть классифицированы в зависимости от местоположения в интравентрикулярную, хориоидальной борозды, и интрапаренхимальные кисты.
Внутрижелудочковая нейроэпителиальная киста
Внутрижелудочковая нейроэпителиальная киста возникают из сосудистого сплетения, как правило, на уровне клубочка в треугольнике из бокового желудочка. В таком месте, они часто являются двусторонними, и, как правило, не требуют никакого лечения. Однако они могут увеличиваться из-за скрытной деятельности волоскового эпителия.
Киста щели Биша (Киста хориоидной щели)
Благодаря взаимосвязи между хориоидальной щелью и сосудистого сплетения, кисты, связанны с хориоидной щелью считаются нейроэпителиального происхождения, хотя они также были классифицированы среди паутинных кист. Из-за их расположение близко к гиппокампу, который часто сжимается, они может вызвать сложные парциальные припадки.
Интрапаренхимальные НК
Интрапаренхимально расположенные нейроэпителиальная киста очень редки. Дифференциация от расширенных периваскулярных пространств (см. ниже) может оказаться невозможной на изображениях, хотя расположение в перекомиссуральном или перивентрикулярных областях и множественность решительно выступаем в сторону дилатации периваскулярных пространств. Иногда, с высоким разрешением МРТ может позволить обнаружить крошечную полосу, соответствующую пространству входа сосуда. В отсутствии таких функций, они могут считается интрапаренхимальные NC. Несколько гистологически доказанных случаев показывали глио-эпендимальных элементы вдоль стенки кисты
Жидкостные коллекторы при анатомических вариантах
Жидкостные коллекторы, иногда как кисты по внешнему виду, могут быть результатом накопления СМЖ в не арахноидальных полостях, которые представляют парафизиологические вариации развития. Эти объёмы обычно вызывают небольшую деформацию смежных структур, и, как правило, находятся у малосимптоматичных или у полностью бессимптомных детей. Эти условия включают псевдокистозное расширение периваскулярных (то есть, Вирхова-Робина) пространств, полости прозрачной перегородки, полости Верге и пространство промежуточного паруса.
Расширение периваскулярных пространств (ПВП или пространства Вирхова-Робина)
Периваскулярные пространства — крошечные пространства, которые окружают артерии, артериолы, вены и венулы, которые проникают в паренхиму мозга. Вопреки тому, что обычно думали, что ПВП не являются непрерывными с субарахноидальным пространством. Скорее, они разделяются один (кора) или двойной (базальные ганглии) слой мягкой мозговой оболочки, что инвагинирует с проникающими артериями. Таким образом, мягкая мозговая оболочка отделяет ПВП от субарахноидального пространства, и ПВС не заполнены СМЖ, а скорее с интерстициальной жидкостью, с пиа матер, действующий в качестве регулирующего раздела между двумя отсеками. ПВС также функционально важны в ликвидации высоко молекулярных веществ от мозга. Таким образом, блокирование таких путей может привести к накоплению этих веществ во внеклеточных пространствах мозга. На снимках ПВП появляются как гладко отграниченные круглые, линейные параллельные области, которые по интенсивности сигнала как СМЖ. Таким образом, они ↓ на КТ, ↓ на T1, ↑ на T2 и ↓ на FLAIR. Перифокальный глиоз отсутствует. Они, как правило, группируются вокруг передней комиссуры и нижние части базальных ганглиев, а также во внешней капсуле.
Рис.58
Перивентрикулярном регионы, особенно кзади вокруг треугольников, являются еще одним типичным расположением видных ПВП. В отличие от других областей, перивентрикулярные ПВП могут быть окружены гиперинтенсивным ободок на FLAIR в педиатрической возрастной группе. Это может отражать не полную миелинизацию белого вещества (то есть, терминальные зоны) или, возможно, спонгиозные изменения. В белом веществе, их ориентация, как правило, радиальная, отражая курс проникающих артерий в пределах паренхимы мозга.
Нормальный диаметр ПВП не превышает 5 мм в нормальных условиях. Однако, известны случаи откровенной дилатации ПВП, что может иметь место в отсутствие любого патологического состояния как анатомический вариант. «Гигантские» ПВС может достигать 3 см в диаметре и их может быть трудно отличить от нейроэпителиальных кист на изображениях. Признание радиальной ориентации или прямой визуализации центральный на МРТ высокого разрешения является полезным для правильного диагноза. Иногда, расширение ПВП может быть распространено и вовлекает оба полушария головного мозга.
Несколько патологических состояний могут быть охарактеризованы расширением ПВП. В педиатрической возрастной группе, это включает болезни накопления, такие как мукополисахаридозы (т.е. типы I и II). В этих расстройствах, блокирование ПВП, как полагают, приводит к накоплению аномальных материалов в ПВП. В таких случаях, ПВП расширение заметно включает в себя, кроме перивентрикулярного белого вещества — мозолистое тело. Таким образом, обнаружение нескольких каллозальных ПВС должна побудить метаболические исследования. Кроме того, ПВП могут предоставить маршрут для распространения ряд заболеваний, в том числе инфекции, воспаления, демиелинизация и опухоли.
Полость прозрачной перегородки и полость Верге
Прозрачная перегородка представляет собой тонкую двухслойную завесу расположенную между передними частями корпуса мозолистого тела выше, и передними колоннами свод и передняя спайкой ниже
Полость прозрачной перегородки (ППП) представляет собой виртуальную среднюю линию. Полость между двумя листками перегородки под мозолистым телом. Продолжение полости в пространство между гиппокампальной спайкой ниже, и каллозального перешейка и валика выше, называется полость Верге (ПВ). ППП присутствует у большинства (т.е. 97%) лиц, в 85% в 2 месяца, а в 41% через 3 месяца послеродового возраста, в то время как это обнаруживается в 12% -20% зрелых мозгов. CV обнаруживается в 100% плодов на 6 месяцев беременности но только у 30% лиц в перспективе; заболеваемость у зрелых мозгов составляет 1% -3%. Франк дилатация ППП и резюме часто представляет случайный вывод в нейровизуализации выполнены для ряда причин. Головные боли являются частым беспокойством, хотя трудно соотнести головные боли с дилатационной ППП/ПВ. Увеличение распространенности аномальной ППП/ПВ было отмечено у пациентов с детства больных шизофренией и другими аффективными расстройствами. Увеличение распространенности аномальной ППП также рассматривалось маркером задержки неврологического развития. На снимках, узнавание ППП/ПВ простое. Дилатация ППП, либо изолировано, либо связано, как полагают, с кистой, когда она превышает 10 мм в поперечном диаметре. На сагиттальных изображениях отделяется смещение свода вниз от мозолистого тела, что является типичной находкой.
Прогрессивное расширение вены отмечается у нескольких лиц, либо как единичное изменений или совместно с желудочковой дилатацией.
Киста прозрачного паруса
Промежуточный парус образует крышу III желудочка и состоит из двойного слоя мягкой мозговой оболочки, которая составляет сосудистое тело, включающего сосудистое сплетение из третьего желудочка, расширяющегося от шишковидного тела к отверстиям Монро. Киста промежуточного паруса (КПП) является потенциальным пространством помещенным между задней частью третьего желудочка ниже и спаечной пластиной выше. Анатомия КПП еще предмет дискуссий. КПП был по разному описан как лежащий выше сосудистого тела третьего желудочка или в пределах двойного слоя мягкой мозговой оболочки, а так же быть выше, или содержать, внутренние мозговые вены. Однако, все авторы сходятся что КПП имеется, вопреки отдельно существующим полостям прозрачной перегородки и полости Верге, не исключается при этом из путей потока СМЖ и действительно сообщается кзади с субарахноидальных пространством цистерны четверохолмия. КПП присутствует у 2%-3% детей старше 2 лет и, как правило, является случайной находкой, хотя имелись сообщения о связи с психической и двигательной отсталостью развития, эпилепсией, и инфантильным аутизмом. Кистозную дилатацию КПП лучше оценивать на сагиттальном изображении МРТ, образуя полость заполненную СМЖ, что лежит ниже перешейка и валика мозолистого тела и не распространяется вентральнее столбов свода. Парные внутренние мозговые вены обычно расположены вблизи и на боковых сторонах сосудистого сплетения III желудочка, а затем направлены кзади под валика мозолистого тела и присоединяются к вене Галена. Наличие кистозной дилатации КПП под валиком мозолистого тела сопровождается нисходящим отклонением внутренних церебральных вен, в то время как свод остается на месте. Это представляет собой заметное отличие КПП от проявление полости Верге.
Нейроэпителиальные кисты, как правило, протекают бессимптомно и обнаруживаются случайно. Тем не менее, они могут вызвать симптомы обструктивной гидроцефалии, если находятся в ключевых регионах. Головные боли так же были зарегистрированы. Комплексные частичные судороги могут появиться у больных с кистой хориоидальной щели и при наличии кист гиппокампа.
Нейроэпителиальные кисты хорошо отграничены с чёткими контурами, напоминающие мацерированный эпителий, похожий на эпендиму, а так же частично кубический эпителий или слущенный эпидермис с возможной скрытной деятельностью, что может привести к увеличению кисты.
Источник информации: «Pediatric Neuroradiology. Brain. Head, Neck and Spine» Автор: Tortori-Donati, Paolo, Rossi, Andrea
Перевод выполнил — врач-рентгенолог, к.м.н. Власов Евгений Александрович, представленные рисунки — диагностические сканы мозга, взяты из личного архива Власова Е.А. не имеют отношения к «Pediatric Neuroradiology. Brain. Head, Neck and Spine» и могут быть найдены в DICOM архиве сайта (см. слева от текста статьи).
Полная или частичная перепечатка данной статьи, разрешается при установке активной гиперссылки на первоисточник
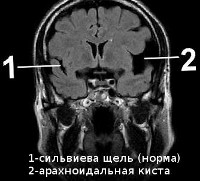
Арахноидальная киста — ликворная киста, стенки которой сформированы паутинной оболочкой. Арахноидальные кисты располагаются между поверхностью мозга и паутинной (арахноидальной) оболочкой.
Агенезия мозолистого тела, может быть полная или частичная. Часто сопровождается врожденной липомой и расширением желудочковой системы.
Аномалия Денди-Уокера это полная или частичная агенезия червя мозжечка, вращение мозжечка против часовой стрелки с расширением IV желудочка на фоне расширения задней черепной ямки за счет смещения намета вверх
Гетеротопия — нарушение миграции нервных клеток с формированием патологических зон группировки серого вещества в белом веществе
Гидранэнцефалия — (hydr — жидкость, an — отсутствие, encephalon — мозг) редкая, врождённая аномалия головного мозга, характеризующиеся полным или почти полным отсутствием больших полушарий, которые замещены спинномозговой жидкостью. Частота этого редкого порока развития составляет около одного случая на 18000 новорождённых.
Пахигирия — нарушение формирования коры головного мозга со сглаженностью борозд и появлением редких массивных извилин
Шизэнцефалия — расщепление коры головного мозга линейной формы или широким (но не обширным) проходом, которое распространяется от желудочков к субарахноидальному пространству
Аномалия Киари — врожденное смещение структур задней черепной ямки в каудальном направлении
источник
Киста головного мозга — объемное внутричерепное образование, представляющее собой наполненную жидкостью полость. Часто имеет скрытое субклиническое течение без увеличения размеров. Проявляется в основном симптомами внутричерепной гипертензии и эпилептическими пароксизмами. Возможна очаговая симптоматика, соответствующая расположению кисты. Диагностируется по результатам МРТ и КТ мозга, у детей грудного возраста — по данным нейросонографии. Лечение проводится при прогрессирующем росте кисты и развитии осложнений, состоит в хирургическом удалении или аспирации кисты.
Киста головного мозга — локальное скопление жидкости в оболочках или веществе головного мозга. Киста малого объема, как правило, имеет субклиническое течение, выявляется случайно при нейровизуализирующем обследовании мозга. Киста большого объема из-за ограниченности внутричерепного (интракраниального) пространства приводит к внутричерепной гипертензии и сдавлению окружающих ее мозговых структур. Клинически значимый размер кист значительно варьирует в зависимости от их локализации и компенсаторных возможностей. Так, у детей раннего возраста, за счет податливости костей черепа зачастую наблюдается длительное латентное течение кист без признаков выраженной ликворной гипертензии.
Киста головного мозга может обнаруживаться в различные возрастные периоды: от новорожденности до пожилого возраста. Следует отметить, что врожденные кисты чаще проявляются в среднем возрасте (обычно в 30-50 лет), чем в детстве. Согласно общепринятой в клинической неврологии практике в отношении замерших или медленно прогрессирующих кист малого объема применяется наблюдательно-выжидательная тактика ведения.
В зависимости от места расположения выделяют арахноидальную и внутримозговую (церебральную) кисту. Первая локализуется в мозговых оболочках и образуется за счет скопления цереброспинальной жидкости в местах их врожденной дупликатуры или спаек, сформировавшихся в результате различных воспалительных процессов. Вторая располагается во внутренних структурах головного мозга и формируется на участке погибшей в результате различных патологических процессов мозговой ткани. Отдельно выделяют также кисту шишковидной железы, кисту сосудистого сплетения, коллоидную и дермоидную кисты.
Все мозговые кисты по своему генезу классифицируются на врожденные и приобретенные. К исключительно врожденным относятся дермоидная и коллоидная киста головного мозга. В соответствии с этиологией среди приобретенных кист различают посттравматические, постинфекционные, эхинококковые, постинсультные.
Факторами, провоцирующими формирование врожденной кисты мозга, являются любые неблагоприятные воздействия на плод в антенатальном периоде. К ним относят фетоплацентарную недостаточность, внутриутробные инфекции, прием беременной лекарственных средств с тератогенным эффектом, резус-конфликт, гипоксию плода. Врожденные кисты и другие аномалии развития головного мозга могут возникнуть, если развитие плода происходит в условиях внутриутробной интоксикации при наркомании, алкоголизме, никотиновой зависимости будущей матери, а также при наличии у нее хронических декомпенсированных заболеваний.
Приобретенная киста формируется вследствие черепно-мозговой травмы, родовой травмы новорожденного, воспалительных заболеваний (менингита, арахноидита, абсцесса головного мозга, энцефалита), острых нарушений мозгового кровообращения (ишемического и геморрагического инсульта, субарахноидального кровоизлияния). Она может иметь паразитарную этиологию, например, при эхинококкозе, церебральной форме тениоза, парагонимозе Киста ятрогенного происхождения может сформироваться как осложнение операций на головном мозге. В ряде случаев различные дистрофические и дегенеративные процессы в головном мозге также сопровождаются замещением церебральных тканей кистой.
Отдельную группу составляют факторы, способные спровоцировать увеличение размеров уже имеющегося интракраниального кистозного образования. Подобными триггерами могут выступать травмы головы, нейроинфекции, воспалительные внутричерепные процессы, сосудистые нарушения (инсульты, затруднение венозного оттока из полости черепа), гидроцефалия.
Наиболее характерна манифестация мозговой кисты с симптомов интракраниальной гипертензии. Пациенты жалуются на практически постоянную цефалгию, ощущение подташнивания, не связанное с едой, чувство давления на глазные яблоки, понижение работоспособности. Могут отмечаться нарушения сна, шум или ощущение пульсации в голове, расстройства зрения (падение остроты зрения, двоение, сужение зрительных полей, появление фотопсий или зрительных галлюцинаций), легкая тугоухость, атаксия (головокружения, шаткость, дискоординация движений), мелкоразмашистый тремор, обмороки. При высокой внутричерепной гипертензии наблюдается повторяющаяся рвота.
В ряде случаев киста головного мозга дебютирует впервые возникшим эпилептическим пароксизмом, за которым следуют повторные эпиприступы. Пароксизмы могут носить первично-генерализованный характер, иметь вид абсансов или фокальной джексоновской эпилепсии. Очаговая симптоматика наблюдается гораздо реже общемозговых проявлений. В соответствии с локализацией кистозного образования она включает геми- и монопарезы, сенсорные расстройства, мозжечковую атаксию, стволовые симптомы (глазодвигательные расстройства, нарушение глотания, дизартрию и др.).
Осложнением кисты может являться ее разрыв, окклюзионная гидроцефалия, сдавление головного мозга, разрыв сосуда с кровоизлиянием в кисту, формирование стойкого эпилептогенного очага. У детей кисты, сопровождающиеся выраженной внутричерепной гипертензией или эписиндромом, могут обуславливать задержку психического развития с формированием олигофрении.
Арахноидальная киста чаще имеет врожденный или посттравматический характер. Расположена в мозговых оболочках на поверхности мозга. Наполнена цереброспинальной жидкостью. По некоторым данным, до 4% населения имеют арахноидальные кисты головного мозга. Однако клинические проявления наблюдаются лишь в случае большого скопления жидкости в кисте, что может быть связано с продукцией ликвора выстилающими полость кисты клетками. Резкое увеличение размеров кисты угрожает ее разрывом, приводящим к смертельному исходу.
Киста шишковидной железы (пинеальная киста) — кистозное образование эпифиза. Отдельные данные свидетельствуют о том, что до 10 % людей имеют малые бессимптомные пинеальные кисты. Кисты диаметром более 1 см отмечаются намного реже и могут давать клиническую симптоматику. При достижении значительных размеров, киста шишковидной железы способна перекрывать вход в водопровод мозга и блокировать ликвороциркуляцию, обуславливая окклюзионную гидроцефалию.
Коллоидная киста составляет около 15-20% внутрижелудочковых образований. В большинстве случаев располагается в передней области III желудочка, над отверстием Монро; в отдельных случаях — в IV желудочке и в районе прозрачной перегородки. Наполнение коллоидной кисты отличается большой вязкостью. Основу клинических проявлений составляют симптомы гидроцефалии с приступообразным нарастанием цефалгии при определенных положениях головы. Возможны поведенческие расстройства, снижение памяти. Описаны случаи возникновения слабости в конечностях.
Киста сосудистого сплетения образуется при заполнении цереброспинальной жидкостью пространства между отдельными сосудами сплетения. Диагностируется в различном возрасте. Клинически проявляется редко, в отдельных случаях может давать симптоматику внутричерепной гипертензии или эпилепсии. Зачастую кисты сосудистых сплетений выявляются по данным акушерского УЗИ на 20-й неделе беременности, затем они самостоятельно рассасываются и примерно к 28-й неделе внутриутробного развития уже не обнаруживаются на УЗИ.
Дермоидная киста (эпидермоид) является аномалией эмбрионального развития, при которой клетки, дающие начало коже и ее придаткам (волосам, ногтям), остаются внутри головного мозга. Содержимое кисты наряду с жидкостью представлено элементами эктодермы (волосяными фолликулами, сальными железами и т. п.). Отличается происходящим после рождения быстрым увеличением в размерах, в связи с чем подлежит удалению.
Клиническая симптоматика и данные неврологического статуса позволяют неврологу заподозрить наличие интракраниального объемного образования. Для проверки слуха и зрения пациент направляется на консультацию отоларинголога и офтальмолога; проводится аудиометрия, визиометрия, периметрия и офтальмоскопия, на которой при выраженной гидроцефалии отмечаются застойные диски зрительных нервов. Повышенное внутричерепное давление можно диагностировать при помощи эхо-энцефалографии. Наличие эпилептических пароксизмов является показанием к проведению электроэнцефалографии. Однако, опираясь лишь на клинические данные, невозможно верифицировать кисту от гематомы, абсцесса или опухоли головного мозга. Поэтому при подозрении на объемное образование мозга необходимо применение нейровизуализирующих методов диагностики.
Использование УЗИ позволяет выявить некоторые врожденные кисты еще в период внутриутробного развития, после рождения ребенка и до закрытия его большого родничка диагностика возможна при помощи нейросонографии. В дальнейшем визуализировать кисту можно посредством КТ или МРТ головного мозга. Для дифференцировки кистозного образования от опухоли мозга эти исследования проводят с контрастированием, поскольку в отличие от опухоли, киста не накапливает в себе контрастное вещество. Для лучшей визуализации кистозной полости возможно введение в нее контраста путем пункции кисты. В отличие от МРТ, КТ головного мозга дает возможность судить о вязкости содержимого кисты по плотности ее изображения, что учитывается при планировании хирургического лечения. Основополагающее значение имеет не только установление диагноза, но и непрерывное наблюдение за кистозным образованием для оценки изменения его объема в динамике. При постинсультном генезе кисты дополнительно прибегают к сосудистым обследованиям: дуплексному сканированию, УЗДГ, КТ или МРТ сосудов головного мозга.
Консервативная терапия малоэффективна. Лечение возможно только хирургическим путем. Однако большинство кист не нуждаются в активном лечении, поскольку имеют малый размер и не прогрессируют в размере. В отношении их проводится регулярное динамическое наблюдение при помощи МРТ- или КТ-контроля. Нейрохирургическому лечению подлежат кисты, клинически проявляющиеся симптомами гидроцефалии, прогрессивно увеличивающиеся в размере, осложненные разрывом, кровотечением, сдавлением мозга. Выбор метода операции и хирургического подхода осуществляется на консультации нейрохирурга.
В случаях тяжелого состояния пациента с расстройством сознания (сопор, кома) в экстренном порядке показано наружное вентрикулярное дренирование для уменьшения внутричерепного давления и сдавления мозга. В случае развития осложнений в виде разрыва кисты или кровоизлияния, а также при паразитарной этиологии кисты хирургическое вмешательство выполняется с целью радикального иссечения кистозного образования; хирургическим доступом является трепанация черепа.
В остальных случаях операция носит плановый характер и осуществляется преимущественно эндоскопическим способом. Преимуществом последнего является малая травматичность и укороченный восстановительный период. Для его осуществления необходимо лишь фрезевое отверстие в черепе, через которое выполняется аспирация содержимого кисты. С целью предупреждения повторного скопления жидкости в кистозной полости производится ряд отверстий, соединяющих ее с ликворными пространствами мозга, или осуществляется кистоперитонеальное шунтирование. Последнее предполагает имплантацию специального шунта, по которому жидкость из кисты поступает в брюшную полость.
В послеоперационном периоде проводится комплексная реабилитационная терапия, в которой при необходимости принимают участие нейропсихолог, врач ЛФК, массажист, рефлексотерапевт. Медикаментозная составляющая включает рассасывающие средства, препараты, улучшающие кровоснабжение и метаболизм головного мозга, противоотечные и симптоматические медикаменты. Параллельно с целью восстановления мышечной силы и чувствительной функции, адаптации пациента к физическим нагрузкам, проводится физиотерапия, ЛФК, массаж, рефлексотерапия.
Клинически незначимая замершая киста головного мозга в большинстве случаев сохраняет свой непрогрессирующий статус и никак не беспокоит пациента в течение жизни. Своевременно и адекватно проведенное хирургическое лечение клинически значимых кист обуславливает их относительно благоприятный исход. Возможен остаточный умеренно выраженный ликворно-гипертензионный синдром. В случае формирования очагового неврологического дефицита он может иметь стойкий резидуальный характер и сохраняться после проведенного лечения. Эпилептические пароксизмы зачастую проходит после удаления кисты, но затем часто возобновляются, что обусловлено формированием спаек и другими изменениями прооперированной области мозга. При этом вторичная эпилепсия отличается резистентностью к проводимой антиконвульсантной терапии.
Поскольку приобретенная киста головного мозга зачастую является одним из вариантов разрешения инфекционных, сосудистых, воспалительных и посттравматических интракраниальных процессов, то ее профилактикой является своевременное и корректное лечение указанных заболеваний с применением нейропротекторной и рассасывающей терапии. В отношении врожденных кист профилактикой служит охранение беременной и плода от влияния различных вредоносных факторов, корректное ведение беременности и родов.
источник