Доброкачественные опухоли печени — клинически малосимптомные новообразования, исходящие из сосудистых и стромальных элементов (гемангиомы, лимфангиомы, фибромы, липомы, гамартомы) или эпителиальной ткани (аденомы). К доброкачественным новообразованиям условно относят также непаразитарные кисты (ретенционные цистаденомы, дермоидные) и поликистоз печени, а также ложные кисты (воспалительные, травматические). Самая частая доброкачественная опухоль — гемангиома. Эти опухоли встречаются у 1—3% населения, чаще у женщин (соотношение 3—5 :1). Значительно более редкая опухоль — гепатоцеллюлярная аденома, также чаще возникающая у женщин, принимающих контрацептивы (у 3—4 из 100 тыс. женщин, использующих эти препараты). Остальные доброкачественные опухоли встречаются крайне редко. Истинные непаразитарные кисты встречаются у 1% населения, чаще у женщин (соотношение 2—4:1).
Злокачественные опухоли печени разделяют на первичные (произрастающие из структуры самой печени) и вторичные (заносимые метастазами из других органов). В настоящее время выделяют гепатоцеллюлярную и метастатическую карциному печени. Гепатоцеллюлярная карцинома развивается из гепатоцитов и является первичной злокачественной опухолью. Метастатическая карцинома – злокачественная эпителиальная опухоль – относится к вторичным опухолям печени (первичный очаг опухоли может быть расположен в желудке, кишечнике, легком и др.). Чаще диагностируются метастатические, реже – первичные опухоли печени, соотношение между ними составляет 7–15:1.
Гемангиомы. Могут быть представлены двумя вариантами: истинная гемангиома, развивающаяся из сосудистой-эмбриональной ткани, и кавернома, представляющая как бы расширенные кровеносные сосуды. Чаще опухоль располагается субкапсулярно в правой доле, иногда покрыта фиброзной капсулой. Возможна кальцификация капсулы. Клинические проявления возникают не чаще чем у 10% больных и обычно, если диаметр опухоли превышает 5 см, могут быть боли в верхней половине живота, при значительных размерах — симптомы сдавления желчевыводящих путей и портальной вены и увеличение печени. Одиночные гемангиомы растут медленно (десятки лет). Редким, но опасным осложнением является разрыв гемангиомы с симптомами внутреннего кровотечения. В редких случаях развивается множественный гемангиоматоз, для которого характерна триада симптомов: гематомегалия, кожные гемангиомы и сердечная недостаточность, связанная с тем, что гемангиома действует как артериовенозная фистула. Такие больные часто погибают от сердечной недостаточности в детстве или молодом возрасте. Над крупными каверномами иногда могут выслушиваться сосудистые шумы.
Аденомы. Как правило, одиночные опухоли, чаще располагаются субкапсулярно в правой доле. Во многих случаях протекают бессимптомно, иногда возникает умеренно выраженный болевой синдром. Поскольку опухоль хорошо васкуляризуется, возможно интраперитонеальное кровотечение. Очень редко озлокачествление.
Непаразитические истинные кисты. Возникают из зачатков желчных ходов из-за нарушения дифференцировки и являются врожденными пороками. Истинные кисты выстланы эпителием и могут быть одиночными или множественными (поликистоз). Поликистоз печени наследуется по доминантному типу и часто сочетается с поликистозом почек и поджелудочной железы (у половины больных). Для поликистоза печени или крупной солитарной кисты характерно чувство дискомфорта в правом подреберье, гепатомегалия и пальпируемые кисты различной консистенции. Болевой синдром усиливается при движении, ходьбе, физической работе. Солитарные кисты могут нагнаиваться, иногда возникает разрыв кисты и кровоизлияние в стенку кисты или в ее полость, а также в свободную брюшную полость с развитием перитонита. Большие кисты могут вызвать механическую желтуху вследствие сдавления внепеченочных желчных путей. Возможно развитие холангита с усилением желтухи, повышением температуры и возникновением других симптомов интоксикации. В редких случаях наступает злокачественное перерождение. Иногда при значительном поражении ткани печени, которая кистозно изменяется, возможно развитие симптомов печеночной недостаточности. В случаях сочетания поликистоза печени с поликистозом почек тяжесть состояния больных связана с нарастающей почечной недостаточностью.
Функциональные пробы печени обычно нормальные. Их изменение возникает только при поликистозе печени с кистозным перерождением значительной части паренхимы органа. Главную роль в диагностике играют инструментальные методы исследования. С помощью УЗИ гемангиомы выявляются как гиперэхогенные четко очерченные образования, аденомы имеют равномерную гипоэхогенную структуру, повторяющую структуру окружающих тканей, кисты — образования чаще округлой формы, эхонегативные, с ровными и четкими контурами и тонкими стенками. Очаговые образования диаметром не менее 2 см распознаются у 80% больных. При необходимости используются КТ и МРТ. Эти методы дают дополнительную информацию о состоянии окружающих тканей. Сохраняет значение радионуклидная сцинтиграфия. Наиболее точные данные для диагностики гемангйом дает целиакография.
Гемангиомы необходимо дифференцировать с кистами, в том числе паразитарными. Эхинококковые кисты, помимо определенной клинической картины (диспепсия, похудание, аллергические реакции, симптом сдавления соседних органов, интоксикация), имеют характерные черты при УЗИ: неровные контуры кисты, наличие мелких «дочерних» кист, кальцинаты в полости кисты или кальцинирование капсулы. Для диагностики кист сейчас применяется пункция под контролем УЗИ или компьютерной томографии.
Для дифференциальной диагностики доброкачественных образований печени и злокачественных опухолей помимо клинических симптомов важно отсутствие повышения концентрации альфа-фетопротеина в сыворотке крови. При злокачественном росте УЗИ выявляет очаги различной величины и формы, с неровными и нечеткими контурами, разной степени эхогенности (метастатический рак печени, узловая форма первичного рака печени), неоднородность структуры с разной степенью эхогенности, участки паренхимы необычной структуры (диффузно-инфильтративная форма первичного рака печени). Более информативна может быть компьютерная и магнитно-резонансная томография. При необходимости используется лапароскопия и прицельная биопсия печени.
Небольшие гемангиомы без тенденции к росту в лечении не нуждаются. Гемангиомы диаметром более 5 см, которые могут сдавливать сосуды или желчные пути, должны быть удалены. Быстро растущие кисты также подлежат хирургическому лечению. Все больные с доброкачественными опухолями печени должны быть под постоянным наблюдением.
В печени возможны метастатические опухоли (наиболее часто — из желудка, толстой кишки, легких, молочной железы, яичников, поджелудочной железы) и первичные опухоли. Метастазы в печень встречаются чаще (соотношение 7—25:1). Первичные опухоли печени встречаются с различной частотой в разных географических районах: в гиперэндемичных по раку печени зонах Африки, Юго-Восточной Азии и Дальнего Востока частота может превышать 100 на 100 тыс. населения, достигая 60—80% всех опухолей, выявляемых у мужчин, а в неэндемичных зонах Европы и США частота не превышает 5 :100 000. Средний показатель заболеваемости в России — 6,2, но существуют регионы со значительно более высокими показателями: в бассейне Иртыша и Оби они равны 22,5—15,5, причем преобладает встречающийся обычно более редко холангиоцеллюлярный рак. В целом гепатоцеллюлярный рак преобладает, составляя до 80% всех первичных раков печени. Среди заболевших преобладают мужчины в соотношении 4:1 и выше.
У 60—80% больных развитие гепатоцеллюлярной карциномы связано с персистенцией вирусов гепатита В и С, из них у 80—85% опухоли возникают на фоне вирусного цирроза печени.
- Вирус гепатита В, интегрируясь в геном гепатоцита, активирует клеточные онкогены, что приводит, с одной стороны, к стимуляции апоптоза — «программированной» ускоренной гибели клеток, а с другой стороны, к стимуляции клеточной пролиферации.
- Вирус гепатита С действует иначе: вероятно, основное значение имеет преимущественная циррозогеиность HGV по сравнению с HBV и давность заболевания.
- Микст-инфекция (HBV/HCV) чаще приводит к развитию карциномы: при хронической HCV-инфекции, протекающей с циррозом печени, малигнизация наступает в 12,5%, а в сочетании HBV/HCV — в 27% случаев.
Имеется большое количество факторов, предрасполагающих к развитию гепатокарциномы при хронической вирусной инфекции: иммуногенетические факторы, в частности, национальность и пол (большая уязвимость у мужчин), воздействие радиации и других экологических стрессов, длительное употребление некоторых лекарств (оральные контрацептивы, цитостатики, андрогенные стероиды и др.), употребление наркотиков, злостное курение, воздействие микотоксинов, в частности афлотоксина при употреблении зараженного плесневыми грибами арахиса, несбалансированное питание с дефицитом животного белка, повторные травмы печени, нарушение обмена порфиринов в печени. Важную роль, учитывая степень распространенности, играет злоупотребление алкоголем. Возможно, некоторые из этих факторов способны сами по себе, без участия вируса, вызвать развитие рака печени, особенно у больных циррозом печени и на фоне иммуногенетической предрасположенности.
Достоверно чаще гепатоцеллюлярная карцинома возникает у больных гемохроматозом. К предрасполагающим факторам холангиоцеллюлярного рака печени относятся паразитарные заболевания печени и желчных путей, описторхоз, клонорхоз. В эндемичных по клонорхозу (бассейн реки Амур, Китай, Япония, Корея) и описторхозу районах (бассейн рек Иртыша и Оои) отмечается повышение частоты этой формы первичного рака печени.
Макроскопически различаются три формы первичного рака печени:
- массивная форма с уницентрическим ростом солидарного узла (44%),
- узловатая форма с мультицентрическим ростом отдельных или сливных узлов (52%),
- диффузная форма, иначе называемая циррозом-раком, которая развивается на фоне цирроза печени (4%).
Узловатая форма рака тоже часто развивается на фоне цирроза печени (гепатоцеллюлярная карцинома), а также опухоли, исходящие из эпителия желчных протоков (холангиоцеллюлярная карцинома). Злокачественная холангиома в отличие от гепатокарциномы обычно имеет слабо развитую капиллярную сеть и богатую строму. Возможны смешанные опухоли — злокачественные гепатохолангиомы.
Первичный рак печени метастазирует внутрипеченочно и внепеченочно — гематогенно и лимфогенно. Чаще всего метастазы возникают в региональных лимфатических сосудах (прежде всего, перипортальных), в легких, брюшине, костях, головном мозга и других органах. Используются морфологические классификации первичного рака печени, деление на массивную, узловатую и диффузную формы, а также Международная система TNM (Tumor-Nodulus—Metastasis).
Наиболее типичная клиническая гепатомегалическая форма рака печени характеризуется быстро прогрессирующим увеличением печени, которая становится каменистой плотности. Печень болезненна при пальпации, ее поверхность может быть бугристой (при множественных узлах). Гепатомегалия сопровождается тупыми болями и ощущением тяжести в правом подреберье, диспепсией, быстро развивающимся похуданием, повышением температуры. При этой форме рака желтуха — более поздний симптом, чаще связанный с метастазированием опухоли в ворота печени и развитием обтурационной желтухи. Асцит у этих больных связан со (давлением воротной вены метастазами или самой опухолью, либо метастазами в брюшину и также является поздним симптомом.
Труднее диагностировать цирротическую форму первичного рака печени, поскольку опухоль возникает на фоне цирроза печени и характеризуется нарастанием клинических симптомов, типичных для активного цирроза печени: внепеченочных знаков, признаков портальной гипертензии, в частности, — асцита, геморрагического синдрома, эндокринных расстройств. Значительного увеличения печени при этом не происходит. Типично быстрое развитие декомпенсации, боли в животе, быстрая потеря массы тела. Продолжительность жизни больных этой формой рака печени с момента его
распознавания обычно не превышает 10 месяцев.
Кроме этих типичных форм первичного рака печени встречаются атипичные варианты. К ним относятся: абсцессовидная или гепато-некротическая форма рака печени, острая геморрагическая гепатома, желтушная или иктерообтурационная форма, а также маскированные варианты, при которых на первый план выходят симптомы, связанные с отдаленными метастазами.
Абсцессовидная форма опухоли проявляется лихорадкой, симптомами интоксикации, сильными болями в правом подреберье. Печень увеличенная и болезненная. При этой форме рака некоторые опухолевые узлы некротизируются и могут нагнаиваться. Средняя продолжительность жизни больных с такой формой рака не превышает 6 месяцев с момента появления явных признаков болезни.
В тех случаях, когда гепатома прорастает сосуды, может возникнуть разрыв этих сосудов с симптомами внутреннего кровотечения в свободную брюшную полость. В случаях скрытого течения опухоли до момента разрыва диагностика рака печени как причины брюшной катастрофы (у больных снижено артериальное давление, учащен пульс, кожные покровы и слизистые бледные и влажные, живот вздут, резко болезненный) может встретить затруднения.
У некоторых больных некоторое время в клинической картине могут преобладать симптомы механической (подпеченочной) желтухи по причине сдавливания ворот печени опухолевым узлом, располагающимся около ворот печени, либо их сдавлением увеличенными метастатическими лимфоузлами. При этой форме рака печени опухоль растет сравнительно медленно, но через несколько месяцев может развиться клиническая картина, типичная для гепатомегалической формы карциномы печени.
Маскированные варианты рака печени проявляются симптомами поражения головного мозга, легких, сердца, позвоночника, — в зависимости от локализации метастазов, а гепатомегалия, желтуха, асцит проявляются лишь в терминальной стадии болезни. В редких случаях (1,5—2%) возможно скрытое и медленное развитие опухоли печени в течение нескольких лет, когда опухоль обнаруживается в результате предпринятого по какой-либо причине инструментального обследования печени.
В ряде случаев опухоль печени сопровождается появлением паранеопластических синдромов (у 10—20% больных): гипогликемические состояния, связанные с продукцией опухолью инсулиноподобного гормона или продукцией ингибиторов инсулиназы, вторичный абсолютный эритроцитоз из-за продукции печеночного эритропоэтина, гиперкальциемия из-за секреции паратиреоидподобного гормона, синдром Кушинга из-за развития гиперкортицизма, нефротический синдром.
Клиническая картина холангиоцеллюлярного рака не отличается от гепатокарциномы. У некоторых больных с холангиоцеллюлярным раком этому заболеванию предшествуют паразитарные или иной природы воспалительные заболевания желчевыводящих путей, а также на раннем этапе чаще появляется желтуха.
В периферической крови типично увеличение СОЭ, реже и на поздних стадиях — анемия, иногда — эритроцитоз. Лейкоцитоз может быть при абсцессовидной форме рака печени. При развитии цирроза-рака с предшествующим синдромом гиперспленизма возможно нарастание цитопении: лейкопении, анемии, тромбоцитопении. Типично проявление цитолитического синдрома.
Из лабораторных тестов наиболее информативна иммунологическая реакция на эмбриоспецифический альфа-глобулин (альфа-фетопротеин). Этот тест не является абсолютно специфическим, так как альфа-фетопротеин обнаруживается у ряда больных циррозом печени, при остром вирусном гепатите В при высокой активности регенераторных процессов, иногда — у беременных, но высокое содержание альфа-фетопротеина (выше 100 нг/мл) типично для гепатоцеллюлярной карциномы (при холангиоцеллюлярной карциноме альфа-фетопротеин обычно не повышается), в том числе и при малосимптомных клинических вариантах болезни.
Важную роль в диагностике играют инструментальные методы: радионуклидное сканирование печени выявляет «немые зоны», УЗИ, КТ, МРТ обнаруживают очаги различной плотности. На УЗИ преобладают очаги смешанной, гиперэхогенной и изоэхогенной плотности, с нечеткими границами и неоднородной структурой. При необходимости используется лапароскопия и другие инвазивные методы обследования.
Необходимо дифференцировать с другими причинами, приводящими к гепатомегалии (сердечная недостаточность с правожелудочковой декомпенсацией, болезни системы крови). В диагностике, помимо анализа клинической картины, помогает отсутствие очаговых изменений в печени при инструментальных исследованиях. Доброкачественные опухоли печени отличаются отсутствием или незначительными изменениями функции печени и четкими границами обнаруженных очаговых образований однородной структуры. Метастатические опухоли печени (чаще всего — из толстой кишки, желудка, легких, молочной железы, яичников, а также из желчного пузыря, поджелудочной железы и метастазы меланобласгомы), по данным УЗИ, КТ трудно отличить от первичной опухоли печени. Необходимо обследование других органов для поиска первичной опухоли. Гистологическое исследование пунктата метастаза достаточно часто позволяет определить первичную органную локализацию опухоли. Метастатическое поражение печени реже сопровождается значительными нарушениями функции этого органа. При подозрении на первичную опухоль печени большую роль играет определение альфа-фетопротеина.
Первичные опухоли печени относятся к быстропрогрессирующим опухолям. Возможно развитие тяжелых осложнений: тромбоза нижней полой вены, печеночных вен с быстрым нарастанием печеночной недостаточности, тромбоза портальной вены, иногда с присоединением инфекции и возникновением гнойного пилефлебита. Иногда происходит распад опухолевого узла и нагноение, или разрыв опухоли с кровотечением в брюшную полость и перитонитом. Больные чаще всего, особенно при развитии опухоли печени на фоне цирроза, погибают от печеночной недостаточности или тяжелого пищеводного кровотечения. Холангиокарциномы часто прогрессируют быстрее, чем гепатокарциномы и раньше дают отдаленные метастазы.
Хирургическое в сочетании с химиотерапией. При невозможности хирургического лечения — химиотерапия, в частности, региональная, с введением цитостатиков в артерию, снабжающую кровью зону опухоли. Наиболее радикальный метод лечения — ортотопическая трансплантация печени. Наилучшие результаты — при гепатоцеллюлярной карциноме на фоне цирроза печени и размере опухоли до 5 см в диаметре. В таких случаях сроки выживания могут достигать 10 лет и более, приближаясь к таковым при циррозе печени без.опухоли. Ортотопическая трансплантация печени может продлить жизнь даже у больных с обширными нерезектабильными опухолями печени при отсутствии видимых метастазов.
Гепатоцеллюлярная карцинома развивается из гепатоцитов и является первичной злокачественной опухолью. Встречается чаще у мужчин и в развитых странах составляет 1–5% среди всех выявляемых злокачественных опухолей. Развитие гепатоцеллюлярной карциномы у многих больных связано с носительством вируса гепатита В, генный аппарат которого может ассоциироваться с генным аппаратом гепатоцита. Хромосомы гепатоцита связываются с ДНК вируса гепатита В, развивается цирротическая трансформация печени, которая может явиться причиной развития карциномы. Кроме носительства вируса гепатита В, в этиологии гепатоцеллюлярной карциномы имеет значение потребление алкоголя, которое коррелирует с частотой развития карциномы. Особенно часто злокачественная опухоль развивается у больных с вирусно-алкогольным циррозом печени. К канцерогенным факторам относится афлатоксин – продукт обмена желтого плесневого гриба, часто обнаруживаемого на пищевых продуктах, хранящихся вне холодильника. Сущность канцерогенного эффекта афлатоксина не установлена.
Симптомы. Клиническая картина первичного рака печени зависит от его формы. Общим признаком всех форм является особое состояние больных: по данным многих авторов, больные обнаруживают какое-то странное спокойствие или безразличие. У больных рано появляются диспептические расстройства (снижение аппетита, отвращение к жирной и мясной пище, метеоризм, тошнота, рвота). Быстро развивается исхудание. Массивный рак сопровождается большим увеличением печени. Край печени закруглен и пальпируется иногда ниже пупка. Обычно печень увеличивается целиком, но иногда бывает увеличена одна из долей. Печень твердая, безболезненная. На ее передней поверхности через брюшную стенку можно прощупать большую опухоль.
При первичном раке печени у половины больных выявляется субфебрильная лихорадка, но у отдельных больных она бывает высокой. Желтуха встречается у меньшей половины больных. Она развивается при сдавлении узлами желчных протоков. Селезенка при первичном раке печени иногда увеличена. Обычно это наблюдается у тех больных, у которых карцинома присоединилась к циррозу печени. У других больных увеличение селезенки может быть обусловлено сдавлением селезеночной вены опухолью или ее тромбозом.
Асцит развивается в половине случаев. Он обусловлен сдавлением воротной вены раковыми узлами или даже ее закупоркой. Накопление жидкости в брюшной полости является поздним симптомом, если карцинома не развивается в цирротической печени. При разрыве поверхностных сосудов опухоли асцитическая жидкость становится геморрагической (гемоперитонеум). Одновременно развиваются отеки на нижних конечностях. Часто выявляют анемию и повышение уровня щелочной фосфатазы, иногда – полицитемию, гипогликемию, приобретенную порфирию, гиперкальциемию и дисглобулинемию. Течение болезни обычно молниеносное, больные умирают в течение нескольких месяцев.
Диагностика. Диагноз подтверждается сцинтиграфическим исследованием, позволяющим выявить одно или несколько образований, но оно не дает возможность различить регенерирующие узелки при циррозе печени и первичные или метастатические опухоли. УЗИ и компьютерная томография подтверждают наличие опухолевых образований в печени. С помощью печеночной ангиографии можно выявить характерные признаки опухоли: изменения формы или обструкцию артерий и неоваскуляризацию («опухолевую гиперемию») и ее протяженность. Этот метод исследования используют при планировании хирургического вмешательства. Большое диагностическое значение имеет обнаружение в сыворотке крови α-фетопротеина – фетального α1-глобулина, который повышается в сыворотке беременных с нормально протекающей беременностью и исчезает вскоре после родов. Почти у всех больных с гепатоцеллюлярной карциномой его уровень превышает 40 мг/л. Более низкие значения α-фетопротеина не специфичны для первичной опухоли печени и могут выявляться у 25–30% больных при остром или хроническом вирусном гепатите. Чрескожная биопсия печени из пальпируемого узла, проводимая под контролем УЗИ или КТ, имеет большое диагностическое значение при выявлении гепатоцеллюлярной карциномы. Для подтверждения диагноза проводят лапароскопию или лапаротомию с открытой биопсией печени.
Лечение. При раннем выявлении солитарной опухоли возможно ее иссечение путем частичной гепатэктомии. Но у большинства больных диагноз устанавливается поздно. Опухоль не поддается лечению ионизирующим излучением и химиотерапии. Прогноз неблагоприятный — больные погибают от желудочно-кишечных кровотечений, прогрессирующей кахексии или нарушения функции печени.
Метастатические злокачественные опухоли – наиболее частая форма опухоли печени. Метастазирование обычно происходит гематогенно, этому способствуют большие размеры печени, интенсивный кровоток и двойная система кровообращения (сеть печеночной артерии и воротной вены). Наиболее часто метастазируют опухоли легких, желудочно-кишечного тракта, молочной железы, поджелудочной железы, реже – щитовидной и предстательной желез и кожи.
Клинические симптомы могут быть связаны с первичной опухолью без признаков поражения печени, метастазы выявляют при обследовании больных. Характерны неспецифические проявления, например, потеря веса, чувство слабости, анорексия, повышение температуры тела, потливость. У некоторых больных развиваются боли в животе. У больных с множественными метастазами печень увеличена, плотная, болезненная. На далеко зашедших стадиях болезни пальпируются бугры на печени разных размеров. Иногда выслушивается над болезненными участками шум трения.
Диагностика. Функциональные печеночные пробы изменены мало, типичным является повышение уровней щелочной фосфатазы, γ-глутамилтрансферазы и иногда лактатдегидрогеназы. Для подтверждения диагноза необходимо проведение УЗИ и компьютерной томографии, но данные этих методов имеют низкую чувствительность и специфичность. Точность диагностики повышается при чрескожной игольчатой биопсии, положительный результат получают в 70–80% случаев. Процент правильных диагнозов увеличивается, если биопсию проводят под контролем УЗИ двух- или трехкратно.
Лечение метастазов обычно не эффективно. Химиотерапия может замедлить рост опухоли, но на непродолжительное время и не излечивает болезнь. Прогноз в настоящее время остается неблагоприятным.
источник
Киста печени (код МКБ 10) – это очень распространенное очаговое доброкачественное новообразование печени, представляющее собой полость, заполненную жидкостью, состав которой зависит от вида новообразования. Киста сама по себе не несет никакой серьезной угрозы для здоровья и жизни человека, однако в случае ее разрыва может произойти инфицирование и возникновение нагноения в полости.
Киста печени (код МКБ 10) — это полостное образование, заполненное прозрачной жидкостью без цвета и запаха. В некоторых случаях киста содержит инфильтрат – жидкость с примесью крови и лимфы, или жидкость зеленовато-коричневого цвета, состоящую из муцина, билирубина, фибрина, холестерина и эпителиальных клеток.
Киса обычно локализируется в разных сегментах и связках печени как в глубине, так и на поверхности органа. Размер данного новообразования варьируется от 1-2 мм до 20 и более см. Женщины склонны к развитию кисты печени больше мужчин. Средний возраст возникновения данной патологии – 40-50 лет. Очень часто образование кисты сопряжено с циррозом печени, желчекаменной болезнью, поликистозом яичников, почек, поджелудочной железы, а также с кистами желчных протоков.
Причины образования кист напрямую зависят от их вида. Так, например, истинная киста образуется во время внутриутробного развития, однако, что становится причиной этому -выяснить пока не удалось. Приобретенная киста может возникнуть на фоне инфекционного или воспалительного заболевания (в особенности вследствие воспалительной гиперплазии желчевыводящих путей), некроза опухоли или механической травматизации печени. На данный момент существуют исследования, подтверждающие теорию о влиянии гормонального фона, а в частности повышенного гомона эстрогена, на развитие опухолей печени.
Для того чтобы узнать причины возникновения заболевания, необходимо провести ряд лабораторных исследований, поскольку, только зная корень болезни можно полностью от нее избавиться. Гастроэнтерологи, паразитологи и инфекционисты Юсуповской больницы назначают ряд анализов, позволяющих всестороннее рассмотреть причину развития кисты. Мы гарантируем быстрое и эффективное прохождение всех диагностических мероприятий на самой современной аппаратуре, соответствующе всем европейским стандартам.
Существует две основные группы кист:
- Паразитарная киста печени. Паразитарная киста является местом, где живет личинка ленточного червя. Такие кисты делятся на эхинококковые и альвеококковые, в зависимости от возбудителя заболевания. В полости кисты этот червь может развиваться и вырастать до 15 лет. После достижения определённой длины, ленточный червь Echinococcus granulosus перемещается в тонкий кишечник, где продолжает свое существование за счет ресурсов организма человека. Причиной возникновения и развития паразита в печени является заражение глистами через грязные руки, сырое мясо и т.д. Эхинококковая киста печени появляется после контакта с зараженными животными;
- непаразитарная (ретенционная) киста печени. Непаразитарные кисты печени могут быть ложными и истинными. Истинные формируются в период внутриутробного развития по причине незавершенного развития системы желчевыводящих путей. Ложная киста делится на два вида по причине возникновения: травматическая и воспалительная. Воспалительная формируется на фоне воспалительного процесса (абсцесса, некроза, цирроза печени и т.д.), травматическая появляется вследствие разрыва или механического повреждения печени.
Лечением кисты печени в Юсуповской больнице занимаются лучшие гастроэнтерологи столицы. Благодаря новейшему оборудованию и многолетнему стажу работу наших специалистов, лечение проходит быстро и максимально эффективно. В своей практике доктора Юсуповской больницы используют самые современные методики и технологии, подходящие каждому пациенту.
Кисты печени небольших размеров не имеют симптомов и редко диагностируются на ранних стадиях. Клинические проявления возникают после достижения кистой более 7 см в диаметре, либо при условии поражения множественными кистами более 20-30% объема паренхимы печени. К основным проявлениям кисты печени относят:
- головокружения;
- чувство тяжести в области правого подреберья;
- диспепсические явления: тошнота, рвота, частая отрыжка воздухом, повышенный метеоризм, понос;
- слабость, повышенная утомляемость;
- снижение аппетита и, как следствие, анорексия;
- анемия;
- повышенная потливость;
- субфебрилитет;
- желтушность кожных покров и склер;
- сильная отдышка;
- пальпируемое безболезненное уплотнение в области печени;
- увеличение живота с правой стороны.
Сама по себе киста маленьких размеров не страшна, однако если не уследить за динамикой ее роста, возможны следующие осложнения:
- перекрут ножки кисты;
- перфорация;
- нагноение;
- перитонит;
- абсцесс печени;
- распространение паразитов (при разрыве паразитарной кисты);
- массивное кровотечение в брюшной полости;
- эхинококковые кисты легких (возникает на фоне разрыва эхинококковое паразитарной кисты);
- печеночная недостаточность;
- злокачественное перерождение.
Пациенты с маленькими кистами печени, протекающими бессимптомно, не нуждаются в немедленном лечении, а только должны наблюдать за динамикой роста и развития образования.
Хирургические вмешательства, проводимые на кисте печени, делятся на условно-радикальные, радикальные и паллиативные. К условно-радикальным относятся иссечение стенок кисты и энуклеация кисты. Для выполнения данных операций используется малоинвазивный метод – лапароскопия.
Радикальные методы выполняются по-разному в зависимости от количества новообразований. При единичном (солитарном) образовании радикальным методом удаления кисты является резекция печени. При множественных кистах (поликистозе) проводятся трансплантация печени.
К паллиативным методам хирургического вмешательства относятся операции, заключающиеся в дренировании и опорожнении остаточной полости кисты. При гигантских кистах проводится наложение цистоэнтероанастомоза или цистогастроанастомоза, что подразумевает создание сообщения между полостью желудка и кишечника с полостью кисты.
Для того чтобы диагностировать кисты печени назначается проведение УЗИ и МРТ брюшной полости. Дополнительные исследования, например, анализ крови или биопсия тканей, проводится для того, чтобы дифференцировать, это киста или метастаз печени, поскольку на ультразвуковом исследовании данные новообразования выглядят очень схожими.
Современное техническое оснащение Юсуповской больницы позволяет провести любое исследование с максимальной результативностью.
Киста печени – это доброкачественная опухоль, полностью поддающаяся лечению. Главное не упустить момент ее появления и контролировать состояние и размер новообразования, чтобы не допустить серьезных последствий.
Команда врачей Юсуповской больницы, основываясь на последних достижениях медицины, составят план адекватной и эффективной терапии, либо назначат метод хирургического вмешательства, подходящий конкретному пациенту сообразно его клинической картине и общему состоянию здоровья.
источник
Печень — один из жизненно важных органов человека, выполняющий двоякую функцию. Она является главным «фильтром», посредством которого в организме нейтрализуется большинство вредных веществ, одновременно выполняет функцию пищеварительной железы, вырабатывая необходимую для расщепления пищи желчь. Любое нарушение в структуре органа немедленно сказывается на самочувствии человека.
Для заболеваний печени характерное медленное, постепенное развитие. Болезнь прогрессирует, но человек длительное время может не ощущать этого. Болезнь проявляется постепенно, когда патологический очаг захватывает большой объем. Одним из таких скрытых заболеваний, чаще всего выявляемых при инструментальной диагностике, является киста печени с перегородками. Код по МКБ-10 — К76.8.
Печень — самая большая железа внешней секреции. Это означает, что все вырабатываемые ей секреты поступают в пищеварительный тракт, не имея непосредственных выходов на поверхность тела. Строение печени довольно сложное. Основой является паренхима — рыхлая ткань, состоящая из печеночных клеток, объединенных в структурные элементы — печеночные дольки. Они, в свою очередь, объединяются в более крупные элементы — сегменты, образующие доли. Паренхима не представляет собой аморфной субстанции: каждая группа гепатоцитов заключена в соединительнотканную оболочку, отграничивающую ее от других участков.
Такое строение создает благоприятные условия для развития кисты — пузыреобразного образования, резко отграниченного от здоровой ткани, наполненного внутри жидкой или гелеобразной субстанцией, основу которой составляют продукты секреции печеночных клеток. Исключение составляют только паразитарные кисты, содержимое которых наполнено продуктами жизнедеятельности паразита — в основном эхинококка, хотя в печени могут поселиться и другие гельминты.
Образование кисты в печени до сих пор вызывает множество споров среди ученых и считается болезнью с невыясненной этиологией. Современная наука выделяет следующие виды кист:
- Врожденные (истинные) — возникают в процессе развития зародыша на ранних стадиях эмбриогенеза и представляют собой полость, выстланную нормально функционирующими, не измененными печеночными клетками. Не имея выхода к печеночным протокам, через которые желчь выводится в просвет кишечника или накапливается в желчном пузыре, гепатоциты вяло продуцируют секрет, который накапливается в полости кисты, не оказывая негативного воздействия на функцию органа в целом до тех пор, пока киста не достигнет больших размеров. Из-за сегментарного строения киста может быть однокамерной, когда развивается в пределах одной дольки, или с перегородками — в том случае, если в процесс вовлечено несколько соседних долек. Окруженная фиброзной тканью, такая киста внутри разделена на несколько отделов. Перегородки состоят из рыхлой волокнистой соединительной ткани (РВСТ), в здоровом органе отделяющей одну дольку от другой.
- Ложные кисты — образуются в местах повреждения органа вследствие оперативного вмешательства, разрыва ткани печени или вокруг очага воспаления. Их строение отличается от строения истинной кисты. Внешняя и внутренняя поверхности состоят из плотной соединительной ткани, которая не продуцирует печеночный секрет. Жидкость, накапливающаяся внутри такой кисты, серозная, то есть состоит из лимфы и продуктов ее распада.
- Паразитарные кисты — следствие развития внутри органа глистов, основными из которых являются цистоды и эхинококк.
Киста с перегородками по гистологическому строению не отличается от однокамерной опухоли и имеет совершенно схожие с ней симптомы, методы диагностики и лечения.
Киста печени может иметь различные размеры: от нескольких миллиметров до огромного пузыря, сопоставимого с размерами всей печени и достигающая 25 сантиметров в диаметре. Крупная киста выступает на поверхность органа, смещает его и соседствующие с печенью внутренние органы, причиняет дискомфорт и боль.
Основными признаками, указывающими на вероятность развития кисты, являются:
- диспепсические расстройства — тошнота, рвота, боли в правом подреберье, отрыжка кислым, непереносимость жирной и острой пищи;
- постоянная слабость, сопровождающаяся сниженным жизненным тонусом;
- желтушность кожных покровов;
- излишняя потливость без физических нагрузок;
- если киста достигает значительных размеров, — увеличение живота;
- при возникновении воспаления внутри кисты — повышенная температура тела и лихорадка.
Перечисленные признаки не появляются одновременно. Развитие истинной кисты с перегородками прогрессирует медленно. Процесс может растягиваться на годы. Человек постепенно адаптируется к возникающим недомоганиям в организме и редко соотносит их с заболеванием, развивающимся внутри печени.
Единого мнения о причинах образования кисты до сих пор не выработано. Единственное, в чем сходится большинство ученых-гепатологов, это отнесение кисты к доброкачественным опухолям, в большинстве случаев не представляющих непосредственной угрозы для жизни человека. Ведущей является теория о гормональной природе новообразования.
Кроме нарушения уровня гормонов, вырабатываемых самой печенью и другими железами, давно отмечена зависимость развития кист от:
- неумеренного потребления спиртных напитков, вследствие чего развивается алкогольный гепатит, переходящий в цирроз печени;
- желчнокаменной болезни;
- продолжительной интоксикации химическими веществами;
- склонности к образованию кист в других органах (почках, яичниках, поджелудочной железе) — поликистоза.
Не исключается и наследственный фактор. У людей, чьи родители страдали от кисты в печени, с большей долей вероятности в течение жизни развивается такая доброкачественная опухоль.
Киста печени с перегородками на ранних стадиях развития протекает бессимптомно. Диагностировать ее без использования инструментальных методов практически невозможно. Болезнь начинает доставлять неудобства только в процессе развития, по мере роста новообразования или присоединения инфекции.
Признаками, указывающими на вероятность кисты у пациента, служат указанные выше диспепсические расстройства, не связанные с выявленными ранее заболеваниями печени. При первичном осмотре врач определяет границы печени путем пальпации. Киста диаметром до 50 мм не ведет к увеличению органа, поэтому не прощупывается. В силу строения печени, паренхима которой бедна нервными окончаниями, болезненность при прощупывании также не отмечается. Исключения — киста больших размеров или расположенная поверхностно на передней стенке железы. В этом случае она может прощупываться в качестве округлого, плотного, эластичного образования. Подобный метод дает врачу представление о наличии в железе новообразования, но не позволяет определить его характер.
Сбор анамнеза и анализ жалоб пациента могут указывать на патологию в печени. Самым наглядным подтверждением является желтушность склер глаз и кожных покровов. В первую очередь она проявляется на внутренних поверхностях суставов в тех местах, где кожа тонкая.
Если возникли подозрения о наличии кисты, пациент направляется на инструментальное обследование. Самым современным и безболезненным методом, со 100% уверенностью позволяющим диагностировать кисту и определить ее характер, является УЗИ (ультразвуковое исследование). На мониторе компьютера можно точно определить:
- размеры кисты;
- ее локализацию;
- внутреннее строение (однокамерная или с перегородками);
- является ли она истинной, ложной или паразитарной. Последние две разновидности характеризуются более толстой капсулой, а при эхинококкозе происходит обызвествление стенок капсулы.
Более информативным является метод диагностики посредством МРТ (магнитно-резонансной томографии). Он позволяет провести дифференциальную диагностику, исключив развитие метастаза опухоли в печени, гемангиомы или асцита.
Серологическое исследование дает ответ о причине возникновения кисты — паразитарная или нет.
Если перечисленные методы не дают полной картины и не позволяют установить причину образования кисты, проводится лапароскопия — исследование с помощью оптического микрозонда, соединенного с видеокамерой, вводимого в брюшную полость через прокол брюшной стенки. Врач может непосредственно наблюдать все структурные изменения, произошедшие в органе, определить характер содержимого кисты и состояние стенок опухоли, склонность их к перерождению. Одновременно с осмотром производится забор образцов тканей для исключения вероятности злокачественного перерождения. Проводятся гистологические исследования на наличие раковых клеток.
Принципиального отличия в методах лечения одно- и многокамерных кист нет. После диагностирования и определения характера и локализации кисты могут быть выбраны две стратегии:
Консервативная, связанная с динамическим наблюдением и медикаментозным лечением, направленным на снижение диспепсических явлений, и оперативная (хирургическая) — в тех случаях, когда:
- размеры кисты превышают 50 мм;
- существует риск ее воспаления или озлокачествления;
- пациент испытывает сильные боли в правом подреберье;
- нарушен отток желчи вследствие сдавливания кистой желчных протоков.
При консервативной стратегии лечения пациент ежегодно должен обследоваться у врача. УЗИ и МРТ позволяют отслеживать динамику развития кисты, реагировать на склонность к увеличению и своевременно начать оперативное лечение.
Специфических лекарств, позволяющих полностью избавиться от кисты с перегородками, не существует. Для поддержания организма назначают гепатопротекторы, витаминные комплексы, при риске инфицирования внутреннего содержимого — противовоспалительные средства.
Для снятия диспепсических симптомов широко используются методы народной медицины:
- настой чистотела (по каплям внутрь);
- сок лопуха;
- отвар корня девясила;
- отвар козлобородника;
- сок подорожника;
- облепиховое масло.
Ни одно из указанных народных средств не в состоянии полностью избавить пациента от кисты, но может оказывать благотворное влияние как в психологическом, так и в физическом плане, снижая тошноту, боль, отрыжку.
К хирургическому лечению прибегают в случаях:
- прогрессивного роста, когда размер кисты превышает 50 мм;
- разрыва или изъязвления стенок, ведущих к выбросу в просвет желчных протоков ее содержимого;
- определения при цитологическом анализе раковых клеток.
Методов хирургического лечения разработано несколько. Большинство операций проводится без вскрытия брюшной полости. Могут использоваться методики склерозирования, когда из полости кисты откачивают содержимое и вводят взамен его слерозанты (чистый этанол или глицерин). Другая методика основана на том, что очищенная от содержимого киста обрабатывается лучом лазера. На месте подвергшейся термической обработке ткани образуется плотный соединительнотканный рубец.
Печень — легко регенерируемый орган, способный восстанавливать свои функции. Небольшое образование внутри него практически не сказывается на выполняемых функциях. Кисты исключительно редко перерождаются в злокачественные опухоли, а их рост в большинстве случаев не превышает нескольких миллиметров в год.
Многие пациенты страдают кистой с перегородками и на протяжении всей жизни даже не подозревают об этом, если она случайно не будет обнаружена при медицинском исследовании.
В целом прогноз благоприятный. Заболевание довольно легко лечится.
источник
Причины возникновения кистозного образования в печени — симптомы, лечение медикаментами и народными средствами
Если в печеночной зоне врачи обнаружили новообразование, не исключено, что это киста в печени, которую важно сначала диагностировать на УЗИ, а потом лечить. По характеру, это доброкачественная опухоль, но под воздействием патогенных факторов может стать угрозой жизни пациенту – злокачественной опухолью.
Полостное новообразование, заполненное прозрачной жидкостью, считается кистозным. Локализоваться может во всех внутренних органах, при этом склонно к постепенному росту. Киста печени — это доброкачественная опухоль, которая возникает и развивается не только в отдельных сегментах органа, но и в его связках. Вылечить заболевание реально, однако определяющим фактором становится размер новообразования, который варьируется от нескольких миллиметров до 25 сантиметров. У женщин такая проблема со здоровьем возникает намного чаще в возрасте 35-50 лет.
Мелкие новообразования не требуют хирургического вмешательства, а вот крупные приходится удалять только хирургическим путем. Прежде чем проводить какие-либо манипуляции и назначать эффективное лечение, врач определяет этиологию патологического процесса. Причины кисты печени могут заключаться в травмировании паренхиматозного органа, либо являются следствием таких заболеваний, как желчекаменная болезнь, цирроз, алкогольный гепатит, поликистоз яичников, поджелудочной или почек. Не исключена длительная интоксикация организма.
Могут быть и другие причины, например:
- генетическая предрасположенность;
- врожденное развитие заболевания;
- паразитирующее поражение органа эхинококком;
- лечение гормональными медикаментами;
- прогрессирующий амебный процесс.
Поскольку «человеческий фильтр» не содержит нервных окончаний, болевой синдром длительное время отсутствует. Его появление больше связано с повышенным давлением на соседние органы, но никак не с новообразованием в паренхиматозных тканях. Кистозное новообразование напоминает о себе при больших размерах либо диагностировано случайно – при прохождении планового УЗИ. Характерные симптомы кисты печени представлены ниже:
- выраженные признаки диспепсии (метеоризм, понос, тошнота, рвота с примесями желчи);
- субфебрилитет;
- кислая отрыжка;
- одышка;
- повышенная потливость;
- полная потеря аппетита;
- проявление признаков желтухи на коже;
- увеличение живота в размерах;
- общая слабость.
Указанные образования в полости органа могут быть паразитарной и не паразитарной природы. В первом случае речь идет о повышенной активности эхинококков, во втором – о причинах неинфекционного характера. Разновидности первого новообразования бывают:
- Эхинококковая. Характерна для правой доли паренхиматозного органа, спровоцирована повышенной активностью ленточных червей.
- Альвеококковая. Причиной возникновения являются продуцирующие цестоды стадии личинок, одинаково поражают правую или левую доли.
Не паразитные полости могут быть врожденными и приобретенными. В первом случае доброкачественное новообразование развивается на фоне дисфункции желчных протоков, в современной медицине называется истинной. Во втором случае не исключен травматический разрыв паренхиматозного органа с дальнейшим формированием характерной опухоли. В обоих случаях требуется лечение.
Это солитарное истинное новообразование, которое имеет внутреннюю эпителиальную выстилку. Простая киста печени достигает в диаметре не более 3 см, при этом не растет и в обязательном хирургическом вмешательстве не нуждается. Врачи рекомендуют систематически наблюдать характерное новообразование, поскольку оно может модифицироваться в злокачественную опухоль.
Одни новообразования могут самостоятельно рассосаться, а другие, наоборот, нуждаются в своевременной терапии. Множественные кисты печени образуют поликистозное образование, которое меняет очертание формы паренхимы, опасно для здоровья. Поскольку мелкие опухоли располагаются ближе к поверхности органа, при поликистозе их легко прощупать при пальпации. Для уточнения диагноза не исключено привлечение малоинвазивных методов диагностики.
При повышенной активности эхинококков и альвеококков в паренхиматозном органе формируются полости разного размера. Это паразитарные кисты печени, которые заполняют одну или несколько долей, приводят к обширному некрозу тканей. До полного удаления полостного образования требуется истребить патогенную флору, иначе условно-радикальные методы не отличаются высокой эффективностью, положительная динамика отсутствует.
Если при прохождении планового УЗИ визуализируются мелкие новообразования в паренхиме, по коду МКБ 10 это тоже кисты, но пациенту не нужно ничего делать. Чаще они сами рассасываются и появляются, могут оказаться следствием частичной интоксикации организма. На УЗИ их размеры ничтожно малы, поэтому врачи лишь берут на заметку такой анэхогенный участок. Микрокисты печени не требуют медикаментозного участия.
Оперативные вмешательства для плодотворного лечения кисты печени имеют два направления — пункционно-склерозирующее и лапароскопическое. Первая процедура – склерооблитерация, характеризует паллиативные вмешательства, а проводится при участии ультразвука с введением специального склерозанта. Сначала выполняется пункционная аспирация, после чего производится опорожнение остаточной полости без иссечение стенок кисты.
Если речь идет о лапароскопическом доступе, то часть прожженной доли надсекается с последующим вскрытием и удалением гнойного содержимого. Манипуляции проводятся через разрезы в области живота, а после ее завершения врач делает обработку электрокоагулятором оставшихся стенок. Опасные последствия для здоровья при грамотных действиях специалиста минимальные. В клинических картинах с осложнениями не исключена резекция печени. Другие методы оперативного вмешательства следующие:
- вылущивание (энуклеация), как условно-радикальный метод лечения;
- фенестрация кисты, марсупиализация кисты при наличии обширного анэхогенного участка;
- вскрытие, опорожнение и дренирование остаточной полости;
- трансплантация печени при модификации в злокачественную опухоль;
- цистогастростомия, цистоэнтеростомия, как радикальные методы лечения.
Дополнительный прием медицинских препаратов уместен при паразитирующей форме заболевания. Одновременно с хирургическим вмешательством необходимо делать курс химиотерапии для продуктивного истребления патогенной флоры. Медикаментозное лечение кисты печени предусматривает прием препаратов против эхинококков, ленточных червей и прочих вредителей. В любом случае, вопрос, как лечить кисту печени, важно согласовывать со специалистом.
Альтернативные методы неэффективные. Зная, что такое киста на печени, важно понимать, что такое новообразование должно наблюдаться врачом. Поверхностное самолечение может только навредить. Лечение кисты печени народными средствами обеспечивает положительный эффект, если сочетать его с официальными методами. По отзывам специалистов рекомендуется пить сок лопуха или чистотела, но в разбавленном виде 5:1. Еще хорошее народное средство – каждое утро пить перепелиные яйца в количестве 10 штук.
Интересуясь, как избавиться от кисты на печени, важно пересмотреть суточный рацион, придерживаться лечебного питания. Диетическое меню поможет взрослому и ребенку сократить риск рецидивов, затормозить рост доброкачественной опухоли. Итак, диета при кисте печени:
- Разрешает потребление нежирных сортов мяса и рыбы в отварном виде, молочной продукции и овощей с фруктами и злаками.
- Запрещает жирное мясо, шоколад, алкоголь, томатный сок, острые приправы, первые бульоны, мороженое и консервацию.
источник
Киста печени выступает очаговым полостным новообразованием, которое ограничено соединительнотканной капсулой с экссудатом внутри. При небольших размерах образование не проявляется клиникой, по мере роста пациент ощущает боль в правом боку, дискомфорт в эпигастральной области, наблюдаются диспепсические расстройства – изжога, отрыжка, тошнота, рвота.
Чем опасна киста печени? Большой размер патологического новообразования приводит к нарушению кровообращения, сдавливанию тканей либо соседних органов, что проявляется ухудшением их функциональности.
Размер новообразования всегда отличается – от нескольких миллиметров до 25 сантиметров, но чаще всего диагностируют кисты 30-70 мм. Обычно они одиночные, если множественные – это поликистоз. Такая патология обнаруживается чаще у женщин, чем у мужчин.
По статистике, кистозные формирования в печени – не частое явление. По большей части это обусловлено тем, что они имеют бессимптомное течение, поэтому пациент не обращается за медицинской помощью.
В вопросе причин формирования однокамерной либо двухкамерной кисты печени непаразитарного свойства много неясного, поскольку нет единого мнения ученых, врачей.
Часть придерживается мнения, что они возникают по причине разрастания желчных каналов. Также рассматривается корреляция появления новообразований с жидким экссудатом внутри и гормональной терапией.
Преобладает теория, что появляются кисты из междольковых и внутридольковых желчных ходов, которые в период эмбрионального становления не включаются в систему желчных протоков. Синтез эпителии таких замкнутых полостей провоцирует скопление жидкости, их трансформацию в кисту. Теория подтверждается фактом, что экссудат новообразования включает в себя желчь, а полость не сообщается с желчными каналами.
К причинам ложных кистозных образований относят отмирание опухолей, посттравматические последствия, паразитарные болезни, амебные абсцессы.
Киста на паренхиме печени может сформироваться в любом возрасте – у взрослого и ребенка, и редко связана с какими-либо наследственными факторами. При маленьком размере 2-2,5 мм симптомы отсутствуют. Когда образование увеличивается до 3-5 см, то могут беспокоить следующие проявления:
- Ухудшение либо полная потеря аппетита.
- Отрыжка с кислым привкусом.
- Диспепсические расстройства – приступы тошноты, рвота с примесью желчи.
- Повышенное газообразование, вздутие живота.
- Слабость и разбитость.
- Визуальное увеличение живота, как правило, с правой стороны.
- Увеличение температуры тела – долгое время держится на уровне субфебрилитета.
- Пожелтение кожного покрова, слизистых оболочек и белков глаз.
Не всегда после обнаружения кисты врач рекомендует проведение операции. Все зависит от этиологии, количества новообразований, их характера и др. особенностей.

Эхинококковая киста – это следствие инфицирования ленточными паразитами, чаще всего они поражают правую долю печени. Причина – потребление зараженной еды, воды, контакт с больным человеком. Паразиты активно поражают печеночные ткани, быстро размножаются, нарушают функциональность органа.
Альвеококковая киста может поразить любую долю печени. По внешнему виду напоминает капсулу, в которой содержатся личинки. Новообразование имеет свойство увеличиваться, провоцирует отмирание паренхиматозных тканей.
Чем опасна киста в печени паразитарного характера? Главная опасность состоит в том, что образование постоянно увеличивается. Если ничего не делать, со временем сдавливаются внутренние органы, отмирают клетки печени, формируется воспаление.
Кроме того, перегородка кисты может прорваться, что приведет к распространению паразитарных личинок по всему телу. А это чревато массивным заражением, воспалением, гнойными процессами, заражением. С такой картиной очень трудно бороться, поэтому прогноз неутешительный.
При подозрении на паразитарную кисту обязательно проводится дифференциальная диагностика, назначают КТ, МРТ, УЗИ, радиографию и др. инструментальные методы. Основное лечение – оперативное, требуется удаление кисты так, чтобы ее не повредить. После вмешательства осуществляется мощная противопаразитарная терапия.
Вследствие аномалий развития у ребенка кисты могут носить врожденный характер. Также бывают приобретенной природы – появляются в течение жизни. Врожденные формирования по медицинской классификации считаются истинными, но чаще всего их обнаруживают уже во взрослом возрасте.
Если новообразование не увеличивается, требуется только наблюдение в динамике. В противном случае рекомендуется механическое удаление, поскольку высоки риски перерождения печеночных тканей, что чревато фиброзом, билиарным циррозом.
Опасно такое заболевание как врожденная форма поликистоза, потому что у пациента в печени и др. органах формируется множество опухолей разной формы, размера.
Кисты приобретенные бывают разные, не всегда требуют оперативного вмешательства. Так, микроскопические новообразования, которые появились по причине интоксикации либо продолжительного применения лекарственных препаратов, имеют свойство растворяться самостоятельно.
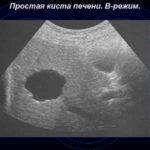
С таким образованием внутри печени требуется периодическое наблюдение – 1 раз в 3 месяца нужно делать УЗИ. Киста визуализируется как анэхогенный участок, контуры ровные (чаще) или неровные, капсульные стенки тонкие.
Профилактическое наблюдение проводится в обязательном порядке, поскольку простая киста способна переродиться в опухоль злокачественного характера
Формируются по причине механической травмы тканей, например, сильный удар либо оперативное вмешательство. Обычно отличаются большими размерами, в полости находится кровь либо гнойные массы. Опасны тем, что в любой момент могут разорваться, поэтому их требуется удалять.
На фоне этого заболевания образуется много кист, они поражают большую площадь печени, что приводит к печеночно-клеточной недостаточности. Опасность кроется также в нарушении функциональности соседних органов.
Наследственное заболевание, при котором нормальные клетки замещаются нефункциональными соединительными тканями. Чаще всего перерождение локализуется в области желчных каналов, что провоцирует нарушение отхождения желчи. Высоки риски перерождения в злокачественную опухоль.
Они крепятся к паренхиматозным тканям посредством ножки. Лекарственные средства для лечения не используют, требуется наблюдение. Есть риски перекручивания ножки, разрыва кисты, перерождения в злокачественную опухоль.

Печеночно-клеточная недостаточность опасна тем, что она приводит к сбоям в работе сердечно-сосудистой системы, почек. Печень не может справиться с очищением крови от токсичных веществ, страдают другие внутренние органы. А увеличение образования в размере приводит к кровотечению, анемии.
Простые и травматические кисты нередко осложняются гнойными процессами, что повышает риски инфицирования соседних тканей. Патогенные микроорганизмы распространяются по всей брюшной полости, как результат, перитонит, сильная интоксикация либо сепсис. Если вовремя не начать соответствующую терапию, больной умирает. Даже маленькая киста, содержащая гной, без разрыва способна спровоцировать воспалительную реакцию, из-за чего в печени формируется абсцесс.
Некоторые разновидности кист не только способны увеличиваться, но и перерождаться в злокачественные опухоли, что ведет к появлению метастаз в других органах.
Достаточно редко в медицинской практике встречается осложнение – кальцинирование кисты – таким способом тело человека пытается предотвратить рост новообразования. Но отложений солей кальция провоцирует отмирание печеночных тканей.
Только микрокисты имеют свойство рассасываться, от остальных необходимо избавляться посредством хирургического вмешательства. Диета и медикаментозное лечение на раннем этапе может остановить рост кисты. Однако на начальной стадии их обнаруживают редко. Народные средства не помогут очистить печень от кистозного новообразования.
В первую очередь диагностика ориентирована на дифференциацию паразитарной от непаразитарной кисты. Также важно определить разновидность, размеры, количество.
| Исследование | Описание |
| УЗИ | Определяет локализацию, количество, иногда природу кист. |
| Ангиография чревного ствола | Требуется для выбора эффективной терапии. |
| Сцинтиграфия | Проводится с целью оценки функциональности печени, общего состояния. |
| КТ или МРТ | Методы позволяют максимально визуализировать орган. |
| Диагностическая лапароскопия | Рекомендуется в случаях, когда другие методики не предоставили полной картины. |
Дополнительно назначают ИФА с целью выявления вирусов, определения аллергического и гормонального статуса пациента. Радиоиммунное исследование позволяет выявить содержание гормонов, негормональных веществ – опухолевые антигены и др. Требуется провести анализ на маркеры вирусных гепатитов.
На основании результатов диагностики назначают лечение. При малых размерах рекомендуется наблюдение, поддержка для печени (гепатопротекторы). Когда киста большая, назначают проведение оперативного вмешательства.
источник