В основном мягкие ткани организма подвержены образованию всевозможных наростов, возникающих вследствие различных травм. Чаще всего киста после удара возникает на нижней губе, но может развиться сверху, на щеке, на крыле носа. Как вы и указываете, размеры таких кист небольшие и в среднем не превышают размера горошины. Внутри такая опухоль наполнена прозрачной или желтоватой жидкостью, хотя при пальпации ощутима ее довольно плотная структура. При повреждении целостности кисты ее содержимое может вытекать наружу, а примесь крови в выходящей наружу жидкости свидетельствует о повреждении кровеносных сосудов.
Самой большой ошибкой может стать прокалывание кисты и выдавливание ее содержимого наружу. Помимо того что шарик никуда не исчезнет, можно «заработать» еще и заражение крови. Другой распространенной ошибкой являются попытки прижигания кисты, которые могут привести к увеличению размера образования и воспалительному процессу.
Кистозное образование может развиваться очень быстро, буквально через несколько дней можно стать «счастливым» обладателем такого неприглядного с точки зрения эстетики шарика. Несмотря на то что в большинстве случаев киста после травмы не развивается в злокачественную опухоль, она может доставлять болезненные ощущения и дискомфорт, поэтому требует немедленной диагностики и последующего лечения.
При условии оказания своевременной медицинской помощи никакого риска такие образования не представляют. Врач должен идентифицировать вид образования (чаще всего это ретенционные кисты) и принять решение о характере терапии.
Диагностика представляет собой несложный, но многоэтапный процесс, который должен быть выполнен с соблюдением всех необходимых требований. Во-первых, рекомендуют всегда проводить пункцию кисты с целью подтверждения ее доброкачественности. Во-вторых, проводят ультразвуковую диагностику, чтобы определить структуру опухоли, ее точные размеры, локализацию (обособленность от других тканей, однокамерность или многокамерность).
Лечение кисты практически всегда одинаково – ее необходимо удалять. Только хирургическая операция гарантирует, что нарост не возникнет в будущем, а проблема не повторится снова. Если нет никакой надежды на то, что образование рассосется само по себе, то вердикт будет однозначен. При обращении к врачу вам, скорее всего, посоветуют понаблюдать за образованиями на губе и крыле носа какое-то время.
К сожалению, вы не указываете, как давно эти наросты возникли. Если недавно, то наблюдение будет обязательным этапом. В тех случаях когда надежды на то, что опухоль рассосется сама по себе, не остается, ее необходимо удалить.
Операция по удалению кисты на губе и носу может проводиться под местной анестезией и предполагает наложение швов. В работе хирурга во время проведения таких операций главное — чтобы киста была удалена полностью, а ее содержимое не попало в пограничные ткани, т.к. это может в будущем привести к повторному развитию опухоли и развитию сопутствующих осложнений.
Есть и другая методика удаления кист – лазерная. Если и прижигать такие наросты, то не йодом (как это делали вы), а медицинским лазером. При условии небольшого размера кисты операция длится около 30 мин, а риск возникновения осложнений при использовании данной методики минимален.
После операции в течение нескольких недель необходимо следить за тем, чтобы припухлость в области удаленных кист постепенно исчезала, а не нарастала. Швы должны исчезнуть примерно за 7 дней, а в домашних условиях от вас потребуется регулярная обеззараживающая обработка прооперированных участков на губе и носу (раствором хлоргексина и мазью «Фукорцин»).
источник
Ушибы кисти — самая многочисленная группа повреждений среди закрытых травм кисти. Под диагнозом «ушиб» объединяются различные повреждения тканей, возникающие от кратковременного действия тупого насилия, не сопровождающегося нарушением целости наружных покровов.
Ушибы пальцев составляют 60,2%, пясти — 25,4%, запястья — 4,1%. На ушибы, охватывающие несколько отделов, падает 9%, и в 1,3% историй болезней локализация указана не точно. Ушибу каждой части присущи свои особенности, требующие различного подхода к лечению.
Сразу же после травмы не всегда можно определить тяжесть повреждения тканей, так как весь симптомокомплекс ушиба выявляется постепенно. Ушиб нужно дифференцировать от перелома, вывиха и других заболеваний кисти. До 70% ушибов кисти относится к легким, 25% к средней тяжести и 5% — к тяжелым. Ушибы пальцев. Среди ушибов пальцев особого внимания заслуживают ушибы кончиков их и ушибы межфаланговых суставов. Ушибы кончиков пальцев трудно дифференцировать от перелома бугристости дистальной фаланги.
Изучая подногтевые гематомы, мы отметили, что при этом диагнозе у 35,3% пострадавших был обнаружен перелом бугристости дистальной фаланги. При этом рентгенография не всегда убедительна и повреждение кости нередко обнаруживается лишь при повторном снимке. При ушибах дистальной фаланги иногда остается незамеченной под ногтем ушибленная рана. Напряжение тканей, вызванное кровоизлиянием под ноготь, часто причиняет острую боль.
Для ушиба межфаланговых суставов пальцев характерны: сильная боль, рефлекторное защитное ограничение подвижности пальца и кровоизлияние. Торцовые удары по пальцу, а также удары с тыла часто вызывают ушибы суставов; при этом кровоизлияние происходит в мягкие ткани и в полость сустава — гемартроз. Вскоре после ушиба не всегда можно определить, есть ли кровоизлияние в суставе, так как оно бывает незначительным и сосредоточивается в заворотах сумки. Спустя сутки или более в суставе уже определяется реактивный выпот.
Ушибы пясти наблюдаются в два раза реже ушибов пальцев. Распознаются они на основании тех же клинических признаков после исключения других повреждений и переломов пястных костей. Отличительная особенность ушибов пясти — это обширные кровоизлияния; на тыльной поверхности они хорошо видны глазом, а на ладони гематома сосредоточивается иногда глубоко, в межфасциальных пространствах и с трудом рассасывается. При ушибах пясти, если не устранена боль, быстро развивается защитная рефлекторная контрактура пальцев.
Изолированные ушибы запястья встречаются редко; они распознаются после исключения перелома и вывиха. При ушибах запястья с ладонной стороны иногда наблюдается картина ушиба нерва: острая боль, отдающая в пальцы, судорожная контрактура, иногда с характерным для поражения срединного и локтевого нервов положением пальцев. При ушибах запястья кровоизлияние и выпот в суставах часто практически не определяются. Ушибы запястья могут осложняться трофоневротическими расстройствами и дистрофическими изменениями в костях запястья, трудно поддающимися лечению.
Ушибы одновременно нескольких частей и всей кисти — тяжелые повреждения. Они происходят чаще не от удара, а от сдавления кисти между твердыми, гладкими предметами. При этих ушибах у пострадавшего может наблюдаться обморочное состояние, а изредка и шок. При тяжелых ушибах пострадавшие жалуются не столько на острую боль, сколько на ощущение тяжести, онемения кисти, затруднение движений (симптом «мертвая рука»). Симптомы ушиба нарастают постепенно; рука сильно распухает, становится неподвижной, больной жалуется на общее недомогание. Хирург всегда предполагает нарушение целости скелета и часто направляет больного на повторные рентгенологические исследования.
При погрузке контейнера грузчик С, 42 лет, не рассчитал движений, и его левая рука попала под бревно. Через 5—10 мин в заводской поликлинике отмечены: припухлость нижней трети плеча и предплечья, ссадина тыльной поверхности запястья, тупая боль в руке. Кисть бледная, активные движения пальцами невозможны, пульс на лучевой артерии достаточного наполнения. В травматологическом пункте сделана рентгенография — повреждений костей не обнаружено. После прерывистого орошения хлорэтилом боль уменьшилась. Произведена футлярная блокада в средней трети предплечья (60 мл 0,25% раствора новокаина). Рука в функциональном положении фиксирована шиной и уложена на косынку. На следующий день пострадавший отмечал тупую боль в руке и невозможность двигать пальцами.
Отек кисти значительно увеличился, на границе кисти наметился участок некроза кожи. С предположительным диагнозом перелома пястных костей и костей запястья больной госпитализирован. В больнице рука была фиксирована на отводящей шине, производились обкладывания льдом, орошения хлорэтилом, повторные блокады новокаином (футлярная и паравертебральная), массаж плеча и надплечья, ультрафиолетовое облучение; применялась лечебная гимнастика. Госпитализация продолжалась 30 дней, затем пострадавший лечился в травматологическом пункте. Лечение было направлено на рассасывание кровоизлияния и предупреждение застойных и трофических расстройств в тканях кисти. Через 3 мес оставалось ограничение противопоставления I пальца, но захват был достаточным. Пострадавший вернулся к работе грузчика.
Повреждения, возникающие от сдавления кисти тяжелыми предметами, часто не укладываются в клиническую картину ушибов и переломов (открытых и закрытых). По патологоанатомическим изменениям сдавления занимают среднее положение между ушибом и размозжением всех тканей кисти. Н. М. Водянов (1972), изучавший сдавления кисти, считает, что их следует выделить в самостоятельную нозологическую группу. Он различает пять форм сдавления кисти и проводит лечение в зависимости от выявленных повреждений тканей, общего состояния больного и с учетом прогноза. Лечение больных со сдавленней кисти всегда комплексное и продолжительное. В настоящее время рекомендуется срочная декомпрессия сдавленных тканей в зоне особо неподатливых межкостных промежутков, благодаря чему удается иногда избежать развития когтеобразной и других видов контрактур. В процессе лечения хирургу приходится производить ряд пластических и реконструктивных вмешательств; больные со сдавленней кисти нуждаются в госпитализации в специальные отделения хирургии кисти.
Первая помощь при ушибах кисти. При оказании первой помощи прежде всего необходимо освободить пострадавшего от травмирующего предмета, успокоить, ободрить, принять меры к улучшению общего состояния.
Сравнительное изучение действия тепла и холода на ушибленные ткани показало преимущества холодовои терапии как средства обезболивающего, кровоостанавливающего, противовоспалительного.
Убедившись в том, что нет вывиха и перелома, место ушиба и перифокальная область смазываются вазелиновым маслом и охлаждаются струей хлорэтила из стандартной ампулы до появления на коже инея или струей холодной воды из-под крана до онемения кожи. Если нет охлаждающей струи, то ушибленная кисть погружается в холодную воду, обкладывается снегом или льдом на 5 мин. После охлаждения кисть осушается, снова осматривается, проверяется возможность движений пальцами, кистью и всей рукой. Охлаждение повторяется до тех пор, пока не утихнет боль и не улучшатся движения. При легких ушибах с симптомокомплексом местного характера обычно достаточно 2—3 прерывистых охлаждений; при ушибе средней тяжести —5—6, а при тяжелых — до 10 и более. После охлаждения, если нет ссадин, следов сдавления, повязка не накладывается. Если есть ссадины, они обрабатываются соответственно их величине, глубине и т. п. После оказания первой помощи по изложенной методике около 80% пострадавших с легкими ушибами кисти продолжают работать. Первую помощь может оказывать не только хирург, но и врач любой специальности, и фельдшер, и медицинская сестра. Прерывистую холодовую терапию при ушибах кисти нужно широко пропагандировать и как средство самопомощи и взаимопомощи. Если боль после оказанной первой помощи не успокоилась и движения пальцев и кисти болезненны, ограниченны или вовсе невозможны и мешают работе, дальнейшее лечение должен проводить хиРУРг.
В зависимости от тяжести и обширности повреждений тканей применяются различные меры, но прежде всего должна быть устранена боль. При легких и средней тяжести ушибах кисти нужно правильно применять холод, поглаживать кисть с тыла и ладони, каждый палец в отдельности. У подавляющего большинства пострадавших после этих процедур боль уменьшается.
При отсутствии благоприятного результата от холодовой процедуры по той же методике применяется тепло. При этом не рекомендуется повышать температуру воды выше 38°; продолжительность процедуры не должна превышать 5 мин.
После того как достигнуто уменьшение боли, решается вопрос: как поступить с кровоизлиянием. Замкнутые (мешотчатые по Пирогову) кровоизлияния опорожняются проколом или разрезом, а разлитые (плоские) лечатся консервативно, средствами, способствующими рассасыванию (медикаментозными и физическими факторами).
Наиболее частый вид замкнутого кровоизлияния — подногтевая гематома.
Применяя в течение многих лет холодовую терапию во время оказания первой помощи при ушибах кисти, мы могли отметить уменьшение случаев кровоизлияния под ноготь. Для удаления крови из-под ногтя предложены различные методы: отсасывание гематомы пункцией, отслаивание ногтевого валика, трепанация ногтевой пластинки зубным бором, скальпелем, прожиганием отверстия в ногте и удаление ногтевой пластинки. Сравнение различных способов консервативного и оперативного лечения подногтевых гематом убеждает в целесообразности активного опорожнения кровоизлияния из-под ногтя и восстановления ногтевого ложа, если оно повреждено. Изъян в ногте после трепанации можно залить лаком, фотоклеем, воском или коллодием. Раневую поверхность после удаления ногтя лучше всего прикрыть ногтевой пластинкой (если она цела) или вырезанной по форме ногтя фибринной пленкой или околоплодной оболочкой, либо, припудрив рану порошком борной кислоты или стрептоцидом^ наложить клеоловый или гипсовый наперсток. До закрытия раны необходимо тщательно обследовать дистальную фалангу, исключить перелом, восстановить ногтевое ложе. Если поврежден матрикс, его нужно расправить, сшить тонкой капроновой нитью, уложить на место и фиксировать швом к ногтевому валику. Соединение ногтевого ложа с кожей должно быть точным. Эта операция требует безупречной асептики и только при гладком заживлении вырастает недеформированная ногтевая пластинка.
Лечение ушибов кисти с кровоизлиянием в суставы, сухожильные влагалища и межфасциальные пространства проводится по тем же принципам, как и при гемартрозах крупных суставов. Небольшие выпоты, оставшиеся после холодовой терапии, лечатся консервативными средствами: энзимотерапия, УВЧ, массаж и лечебная гимнастика. Значительные кровоизлияния и травматические синовиты опорожняются пункцией или артротомией.
Гемартрозы чаще наблюдаются в пястно-фаланговых и в межфаланговых суставах большого и III пальца, реже — в других. При этом клинически сустав кажется переполненным, а при пункции отсасывается ничтожное количество экссудата.
Показанием к пункции являются постоянная боль, выраженный симптом зыбления. Пункция производится на тыльно-боковой поверхности при слегка согнутом пальце, после предварительного орошения хлорэтилом или обезболивания новокаином. После прокола палец на сутки или двое иммобилизуется, затем назначаются лечебная гимнастика и физиотерапия.
Замкнутые кровоизлияния в сухожильные влагалища и межфасциальные пространства встречаются редко. Остальные симптомы ушиба: припухлость, расстройство функции — по мере рассасывания кровоизлияния проходят без специального лечения.
Чаще других подвергается ушибам большой палец; ушибы его протекают тяжелее из-за особенностей его строения (более толстый ноготь, более выраженные завороты капсулы суставов и наличие сесамовидных косточек). Подногтевые гематомы и гемартрозы на большом пальце бывают более обширны, болезненны и требуют особо внимательного лечения.
Большинство пострадавших (70—80%) с ушибом кисти выздоравливают после правильно и своевременно оказанной первой помощи, а в хирургическом лечении нуждается меньшинство (20— 30%). Среднее число дней нетрудоспособности при ушибах кисти составляет 7,7—10 дней (см. табл. 12).
При ушибах кисти наблюдаются следующие осложнения: некроз кожи на месте приложения силы, подногтевая гематома, деформация ногтя, травматические синовиты, теносиновиты, периартриты, травматические ангиотрофоневрозы, невриты, тугоподвижность и контрактуры сочленений пальцев.
Известны случаи аневризмы ладонной артериальной дуги после тупой травмы ладони, периневральной фибромы пальцевого нерва, оссифицированной гематомы и другие последствия, побуждающие пациентов вновь обращаться к хирургам. Боль и тугоподвижность сочленений пальцев после ушиба держатся иногда несколько месяцев и весьма трудно излечиваются.
Е.В.Усольцева, К.И.Машкара
Хирургия заболеваний и повреждений кисти
источник
Посттравматическая киста – это поражение главного органа центральной нервной системы. В следствии воздействия на череп человека при котором изменяется структура мозга.
Проявляется в виде заполненного жидкостью новообразования.
Появляется в тканях головного мозга или его оболочке после перенесенных черепно-мозговых травм у людей любого возраста.
Полость представляет опасность в фазе активного разрастания. При разрыве возможны серьезные поражения центральной нервной системы, не исключается летальный исход.
Современные методы исследований позволяют выявлять и устранять травматические кисты на ранних сроках без потери работоспособности пациентов.
По месту нахождения их разделяют:
- Внутримозговые они же церебральные, Появляется в сером веществе; в основном диагностируются у взрослых людей;
- Субарахноидальные образования формируются в оболочке покрывающей головной мозг, чаще характерны для детей младшего возраста.
Внутримозговые полости образуются при нарушениях выделения и циркуляции спинномозгового секрета, когда нарушается процесс рассасывания отмирающих нервных клеток, при очаговых ушибах, точечных кровоизлияниях или ишемических поражениях серого вещества.
Жидкость занимает место пораженных клеток, давит на окружающие ее участки. В зависимости от места нахождения внутримозгового объемного образования беспокоят осложнения с органами слуха, зрения, нарушаются осязательные ощущения.
Субарахноидальные кисты относятся к поверхностным.
Зарождаются на фоне оболочных кровоизлияний, при воспалениях мягкой мозговой оболочки.
Проявляются резкими мышечными сокращениями с болезненными проявлениями, сопровождаются непрерывной пульсацией в голове, вызывают изменения походки, сбивчивый шаг.
Маленькие кисты, после перенесенных ЧМТ (Черепно-мозговых травм), не доставляют больным болезненных ощущений. Когда размеры достигают двух или трех сантиметров, проявляются симптомы, типичные для многих заболеваний головного мозга:
- сонливость;
- общая вялость;
- быстрая утомляемость;
- непреходящая головная боль;
- кратковременные эпилептические приступы;
- тошнота, не связанное с приемом пищи.
При очаговых изменениях возможны:
- расстройство зрения;
- раскоординация положения зрачков;
- нарушения статики;
- сбивчивость походки;
- изменения речи;
- снижение мыслительных функций;
- чрезмерная болтливость;
- мышечные спазмы;
- неврологии.
Своевременное диагностирование патологий позволяет избежать атрофии мозга, причинённой посттравматическими осложнениями. Разнообразное оборудование, используемое при современных исследованиях, позволяет установить месторасположения объемного образования, плотность содержимого.
После обращения пациента к врачу неврологу на основании клинических проявлений проводятся обследования больного узкими специалистами: окулистом, ЛОР-врачом. Проведение Эхо Эк нужно для установления места изоденсивных образований. При этом ультразвуковом исследовании выявляется повышенное внутричерепное давление, проявляющееся сильной головной болью.
Нейровизуальная диагностика способна установить характер, причины кисты. Магнитно-резонансная томография выявляет злокачественные клетки. При ультразвуковой доплерографии устанавливают вероятность сосудистых изменений. Краниография в нескольких проекциях позволяет выявить причины, на рентгеновских снимках видны следы от переломов костей, деформации костной структуры.
При значительных размерах полостей в сером веществе или оболочке мозга проводится нейрохирургическая операция диагностического характера. Тонкой специальной иглой прокалывают стенку мешочка, извлекают оттуда часть спинномозговой жидкости. Пункция проводится в лечебных целях, позволяет уменьшить давления на ткани. После пункции состояние больного улучшается.
Пункция проводится перед хирургическим удалением полости для диагностики содержимого. Ликвор исследуют на выявление раковых клеток, наличие патогенных микроорганизмов. Такая процедура нередко исключает другие возможные диагнозы, помогает установить природу формирования полости.
Мелкие кисточки поддаются медикаментозному воздействию. Восстанавливаются естественные процессы рассасывания отмирающих клеток серого вещества, полости исчезают. Купируются эпилептические проявления, нормализуется внутричерепное давление.
Когда терапия лекарственными препаратами не дает нужного эффекта, предусмотрено хирургическое иссечение объемных образований. Особенно когда наблюдается тенденция их роста, это сопровождается сосудистыми кровоизлияниями.
При лечении и в послеоперационный период для скорейшей реабилитации больные должны придерживаться здорового питания, умеренных физических нагрузок. Обязательным условием является отказ от употребления алкоголя, курения, нарушающих процессы обмена веществ в организме.
источник
Закрытые травмы внутренних органов всегда коварны. Они редко проявляются яркими симптомами, но могут приводить к серьезным последствиям. Ушиб груди у женщин встречается довольно часто, но большинство пациенток не придают ему значения. Рассмотрим, почему необходимо обязательно обращаться к врачу даже при незначительных повреждениях молочной железы.
Закрытая травма имеет один главный признак — отсутствие повреждения кожных покровов . К таким травмам относится и ушиб, который возникает чаще всего в быту:
- Падение на тупые предметы (мебель, детские игрушки).
- Удары о дверные косяки и углы в доме и на улице.
- Травмы мячом при игре с детьми.
- Результат удара о руль при автомобильных авариях .
- Травмы молочной железы после грубого секса.
В результате в молочной железе разрываются сосуды, происходит образование гематомы. Повреждается и жировая ткань, образующая в железе вместе с гематомой уплотнение.
Женская грудь характеризуется устойчивостью к внешним воздействиям, поэтому при ушибах редко возникает бурная симптоматика. Этим и опасна травма — женщина не обращается к врачу, считая, что синяк на груди рассосется самостоятельно. А через некоторое время возникают серьезные осложнения, на которых остановимся чуть позже. Симптомы ушиба следующие:
- Гематома . Имеет типичные признаки — синюшность кожи разных размеров, уплотнение тканей и небольшая болезненность при надавливании. Если синяк локализуется на соске, боль интенсивная, мешающая носить белье и возникающая даже при легком прикосновении.
- Боль . Молочная железа хорошо иннервирована, поэтому в момент травмы возникает сильная боль, которая обычно быстро проходит. В отдельных случаях, когда вовлекается зона ареолы, возможно возникновение болевого шока.
- Выделения из соска . При повреждении протоков железы отмечается истечение прозрачной или кровянистой жидкости, которое быстро проходит самостоятельно.
- Температура . Возникает или сразу после травмы как реакция организма на массивный некроз тканей, или через несколько дней, что связано с развитием воспалительных осложнений.
- Общее состояние . Сильные ушибы груди сопровождаются головокружением и слабостью.
Степень проявления всех симптомов зависит от тяжести травмы. При сильном воздействии картина яркая. При незначительных бытовых травмах часть симптомов может вообще отсутствовать.
Любая гематома на груди, появившаяся после травматического воздействия, должна являться поводом для обращения к маммологу.
После полученной травмы груди нужно в первую очередь провести самостоятельный осмотр молочной железы и подмышечной впадины. Лучше делать это перед зеркалом. Одновременно железа последовательно по секторам прощупывается пальцами. Что может привлечь внимание:
- Синюшный цвет кожи , совпадающий с уплотнением при пальпации. По его размеру можно судить о степени повреждения органа. Со временем синяк изменяет цвет на желтовато-зеленоватый и бледно-желтый.
- Деформация или втяжение соска.
- Увеличение объема молочной железы за счет отечности тканей .
Иногда при глубоком ушибе изменения при осмотре не обнаруживаются. Это самая опасная ситуация, так как женщина обращается к врачу поздно.
Маммолог начинает обследование женщины тоже с осмотра, но делает его более профессионально. При малейшем подозрении на травмирование тканей, он назначает дополнительное обследование.
Этот метод определяет очаги пониженной эхогенности, которые соответствуют отеку мягких тканей. Гематома на УЗИ выглядит как однородная эхонегативная структура, в которой со временем появляются позитивные участки фиброзной ткани. Только с помощью этого метода окончательно уточняют размер повреждения тканей.
Рентгеновское исследование, которое назначается в случае позднего обращения женщины к врачу, когда после травмы длительное время сохраняются тревожные симптомы (болезненность, уплотнение, деформация железы). На снимке можно увидеть самое небольшое уплотнение, которое не обнаруживается при визуальном осмотре и пальпации. Для дифференциальной диагностики с опухолью маммография незаменима .
При своевременно оказанной помощи этот вид травмы имеет благоприятный прогноз. Важно знать последовательность оказания помощи женщине.
Сразу после травмы грудь необходимо зафиксировать в приподнятом положении. Для этого накладывают фиксирующую повязку из подручных средств (полотенце, простынь, в идеале — широкий бинт).
При легких ушибах достаточно выпить обычное обезболивающее и помазать гематому рассасывающей мазью: гепариновая, «Спасатель» и другие. Мазь наносится несколько раз в день до полного исчезновения отечности и гематомы.
При тяжелых травмах с обширным повреждением органа врач прежде всего накладывает профессиональную иммобилизирующую повязку. Пациентке назначаются следующие средства:
- Обезболивающие , включая инъекционную ретромаммарную блокаду.
- Гепариновая и троксевазиновая мази .
- Антибиотики при высоком риске инфицирования гематомы (большой размер, лихорадка).
Ускоряют процесс рассасывания гематомы физиопроцедуры.
Лечение может занять до 30 дней, но женщине нужно строго выполнять все рекомендации врача.
Только это позволит избежать серьезных осложнений.
Народные способы хорошо «работают» при легких ушибах . Рекомендуют прикладывать капустный лист, предварительно расправив его скалкой. Лист меняют каждый час.
Эффективны и противовоспалительные травы: календула, зверобой, тысячелистник. С ними готовят жирные мази и обрабатывают пораженные участки. Для уменьшения гематомы подходит обычный картофельный крахмал , который перед использованием немного разводят водой. Все народные способы лечения нужно согласовывать с врачом.
Ушиб молочной железы опасен не сам по себе (за исключением развития болевого шока), а осложнениями, которые развиваются при неправильном лечении или позднем обращении за врачебной помощью. Рассмотрим самые распространенные варианты.
Любая травма мягких тканей с образованием участков отека и гематомы может привести к формированию гнойного абсцесса за счет присоединения бактериальной инфекции. В молочной железе этот процесс развивается особенно быстро вследствие особенностей ее строения. Женщина отмечает резкое усиление болей, повышение температуры тела, ухудшение общего состояния. В таких случаях приходится прибегать к хирургическому лечению, объем которого зависит от степени нагноения.
На месте разрушения тканей может сформироваться киста, заполненная жидкостью. Симптомами ее будут непрекращающиеся боли, уплотнение в тканях. Окончательный диагноз ставится на основании дополнительных методов исследования (УЗИ, пункционная биопсия). Решение о способе лечения кисты принимает врач в индивидуальном порядке.
Появление рака после травмы молочной железы не является окончательно доказанным. Но онкологическое заболевание часто возникает у женщин, в анамнезе которых обнаруживался ушиб органа. Вероятность появления злокачественных клеток увеличивается, если изначально имеется узловая мастопатия. Тогда ушиб молочной железы может спровоцировать перерождение клеток. Лечение этого грозного осложнения проводится по общим принципам терапии онкологических заболеваний.
Обширное повреждение тканей не всегда заканчивается полным восстановлением структуры. Часть железы может замещаться фиброзной тканью. Такие рубцы деформируют форму груди, приводя к серьезным косметическим проблемам, требующим лечения у пластического хирурга.
Большие неприятности доставляет ушиб груди при гв. Даже небольшое повреждение может вызвать лактостаз за счет передавливания протоков отеком и гематомой. Е сли целостность протоков не нарушена , врачи рекомендуют вскармливание не прекращать . Наоборот — это способствует более быстрому восстановлению молочной железы.
Если протоки повреждены (из сосков наблюдаются кровянистые выделения), кормить ребенка нельзя. Женщине обычно назначаются антибиотики, так как в таких случаях высок риск гнойных осложнений.
Травмирование молочной железы — это серьезное состояние. Даже небольшой синяк на коже может закончиться гнойными или другими осложнениями.
К ушибу груди никогда нельзя относиться легкомысленно!
Нужно обязательно проконсультироваться с маммологом.
Как делают УЗИ молочных желез и что можно выявить
источник
Кистой головного мозга называют патологическое доброкачественное образование, формирующееся в полости черепа, которое может иметь разную структуру и располагаться в любой части черепной коробки. Заболевание может быть врожденным или приобретенным.
Часто причиной появления кисты мозга становится врожденная патология, связанная с нарушениями эмбрионального развития. Киста головного мозга нередко развивается в результате воздействия определенных неблагоприятных факторов, к которым относятся:
- травмы головы, ушиб мозга, переломы черепа, внутричерепная гематома;
- воспалительные процессы: менингит, энцефалит;
- тяжелые инфекции, в том числе паразитарные, с поражением мозговой ткани;
- сосудистые нарушения, к которым относятся инсульты, хроническое нарушение мозгового кровообращения;
- дегенеративные заболевания, сопровождающиеся замещением мозговой ткани кистой.
Многие из этих факторов при правильном лечении можно устранить, вследствие чего возможно рассасывание кисты или замедление ее роста. К сожалению, отсутствие своевременной помощи приводит к прогрессированию заболевания и усилению давления кисты на близлежащие ткани головного мозга. Такая ситуация грозит серьезными последствиями, угрожающими здоровью пациента, включая:
- двигательные нарушения, ухудшение координации движений;
- судорожные приступы;
- ухудшение слуха или зрения;
- развитие гидроцефалии, повышение внутричерепного давления;
- осложнение в виде энцефалита.
Врожденные кисты могут быть бессимптомными, поэтому обнаруживаются случайно при обследовании, выполняемом по другим медицинским причинам. По мере роста патологического образования начинают появляться симптомы, определяемые зоной поражения.
Клинические проявления патологии зависят от функций участка мозга, подвергающегося компрессии. В случае приобретенной патологии помимо неврологических симптомов, связанных со сдавливанием тканей мозга, отмечаются проявления основного заболевания, являющегося причиной возникновения полости.
Киста головного мозга может проявляться следующими симптомами:
- интенсивные головные боли, головокружения;
- недомогание, низкая работоспособность;
- нарушение равновесия;
- проблемы со слухом или зрением;
- парезы и параличи конечностей;
- судорожные приступы, обморочные состояния;
- тошнота, рвота;
- нарушения психического состояния;
- ощущение давления или пульсации в голове;
- снижение чувствительности, парестезии.
- Арахноидальная киста, образующаяся на поверхности мозга, как правило, бывает врожденной, но может возникать и вследствие воспаления или травмы. Внутри полость заполнена ликвором. При увеличении кисты и росте давления внутри нее, происходит компрессия мозговых тканей, в результате чего появляется рвота, судорожные приступы, психические расстройства.
- Ретроцеребеллярная киста образуется в толще мозга при гибели его клеток. Важно своевременно выяснить причину патологии, поскольку адекватное лечение может остановить процесс роста кисты. Причинами ретроцеребеллярного варианта кисты могут быть инсульт, энцефалит, травма мозговой ткани.
- Субарахноидальная киста головного мозга, как правило, врожденная. Определяется случайно при проведении магнитно-резонансной томографии. При значительных размерах кисты данного типа отмечается судорожный синдром, сильная пульсация в голове.
- Шишковидная (пинеальная) киста формируется в области эпифиза (шишковидной железы) и является редкой патологией, приводящей к нарушению процессов обмена, ухудшению координации и зрения. По мере прогрессирования развиваются энцефалит и гидроцефалия.
Для выбора лечебной тактики неврологами Центра Нейрохирургии проводится тщательное обследование с использованием магнитно-резонансной томографии, рентгеноконтрастного исследования и дополнительных диагностических методов с целью определения причины, вызвавшей образование кисты.
Приобретенные кисты предполагают специфическое лечение, направленное на устранение основного заболевания. Лечение кисты головного мозга длительное, назначается по 2 курса в год.
При росте образования, сопровождающемся неврологическими нарушениями, а также в случае неэффективности консервативного лечения, в израильском Центре Нейрохирургии проводится удаление кисты головного мозга. Хирургическое лечение включает несколько методов:
- Шунтирование предполагает опорожнение кистозной полости с помощью дренажной трубки, после чего стенки кисты спадаются. Недостатком методики является высокая вероятность инфекционных осложнений;
- Эндоскопическая операция – это относительно малотравматичная процедура, при которой кистозное образование удаляется через прокол; выполняется под контролем эндоскопа. К сожалению, метод подходит не для всех видов кист.
- В тех случаях, когда эндоскопическое удаление кисты головного мозга невозможно, проводится трепанация черепа. Этот вид операции позволяет удалить большинство кистозных образований, но сопряжен с высокой травматичностью.
Я в панике. У сына (3 мес) большая киста и она растет.
Заключение УЗИ головного мозга при рождении: эхопризнаки перивентрикулярного кровоизлияния 1 ст.
В 1 месяц:перивентрикулярное кровоизлияние 1 ст с обеих сторон, стадия обратного развития. Киста сосудистого сплетения левого бокового желудочка (7х6)
В 3 месяца: последствия ПВК 1 с обеих сторон. Киста сосудистого сплетения левого бокового желудочка (9х7). И это после лечения (актовегин 10 уколов, Б12 10 уколов, электрофорез, массаж). Малыш плохо держит голову, но ножками упирается крепко, с 2 месяцев смеется, спокойный. Чем опасна киста и каковы причины ее появления? Правильное ли лечение было проведено?
врач детский невролог Сообщения: 2030 Зарегистрирован: Чт мар 24, 2005 22:31 Откуда: Рязань Поблагодарили: 1 раз
Гузель. киста в данном случае сосудистого происхождения и любая стимуляция кровообращения в головном мозге будет ее увеличивать.
У нас такие дети в обязательном порядке показываются нейрохирургам, они предписывают режим лечения, наблюдения, дают рекомендации и только после этого ребенок передается неврологам. Думаю, в Уфе не проблема найти детского нейрохирурга.
Спасибо, Наталья Борисовна. Вот это да, Вы взглянули на проблему в совершенно ином ракурсе! Попробую пойти в данном направлении. Спасибо за совет!
Здравствуйте! Моей дочери 2 месяца. Она родилась на сроке 28 недель. Вес ей написали 750 г. но когда через неделю перевезли в обл. больницу, то вес был уже 980г. Врач сказала, что в роддоме просто перестраховались, на случай если ребенок не выживет. Она перенесла желтушку, но она прошла в легкой форме (при относительно невысоких цифрах непрямого билирубина). Сейчас у малышки бронхо-легочная дисплазия. Было еще и небольшое кровоизлияние, но врач сказала, что оно рассасывается. Сейчас сделали УЗИ мозга. Оно показало, что у малышки образовалась небольшая киста.(ГОСПОДИ! ) Я сама еле передвигаюсь. Надеюсь на чудо. Какова вероятность, что она выживет? Врачи говорят только, что всегда надо надеется.
Сообщения: 3450 Зарегистрирован: Ср мар 23, 2005 20:20 Откуда: Санкт-Петербург, Поблагодарили: 2 раза Контактная информация:
vmarina. Вашей дочери уже 2 месяца. Самый опасный период позади Кисты разные бывают, часто сами рассасываются. Настройтесь на лучшее. Малышке нужна не еле передвигающаяся мама, а оптимистичная, не уставшая, любящая. Так что не думайте о болезнях, думайте о Вашем чуде, маленькой девочке. Все будет хорошо! Сил Вам и терпения!
Большое спасибо за поддержку! Я стараюсь все вынести ради доченьки. Но как тяжело, когда приходишь, а тебе говорят, что до завтра она может не дожить. Но я все равно ее жду и надеюсь на чудо!
vmarina. раз уж Ваша дочка приняла такое решение — ЖИТЬ (или кто-то вверху так посчитал), то всё образуется. Юля-СПб права — самое тяжелое — это первые дни и недели, а Вы растёте, первые недели уже позади. И вес набирается! Кстати, а как ее кормят? Глюкоза и прочее? а ваше молоко — оно было, есть? Нельзя ли кормить дочку хотя бы через зонд сцеженным молоком?
А то, что проблемы с легкими — это обусловлено недоношенностью. В легких есть вещество сурфактант (так вроде, если не переврала слово), котроое прпятствует слипанию легочных тканей, оно в полной мере образуется на 8-м месяце беременности, так что самостоятельно и без проблем дышать может ребенок, родившийся не раньше 36-38 недель. А у вас 28. Но всё наладится, организм ведь тоже борется и взрослеет с каждым днем и часом.
Мы за вас будем переживать, держите нас в курсе, выздоравливайте.
Ушиб головного мозга иногда путают с его сотрясением. И, хотя последняя неприятность — не подарок, первая — гораздо хуже. Ведь именно ушиб может стать причиной развития такого заболевания как киста головного мозга. О том, как отличить ушиб мозга от его сотрясения и не пропустить кисту головного мозга, знает автор данной статьи.
Сочетание слов сотрясение мозга наводит, с одной стороны, уныние, а с другой, — на мысль типа с кем не бывает . Что же на самом деле происходит, когда наш мозг сотрясается ?
Несмотря на то, что эта травма не считается тяжелой, но с ней связано довольно много социальных, медицинских и реабилитационных проблем. Дело в том, что в мозге существует много структур, которые наиболее уязвимы для подобного рода воздействия: гипоталамус, стебель гипофиза, ствол головного мозга.
Они находятся между неподвижным спинным мозгом и более подвижными полушариями головного, а значит, сильнее всего могут деформироваться.
Симптомы сотрясения мозга таковы: во-первых, после удара головой человек на короткое время теряет сознание (иногда обморок настолько кратковременный, что пострадавший сам не успевает его осознать).
Во-вторых, появляется тошнота, рвота, головокружение, выпадение полей зрения (обоими глазами человек может видеть лишь треть или половину общей картины перед собой).
Но такие симптомы появляются и при нарушении деятельности других органов, порой, совсем не связанных с мозговой деятельностью. А с другой стороны, такие же последствия дают более тяжелые травмы головного мозга (ушиб, гематома и т.п.).
Поэтому на практике очень трудно такие симптомы объективизировать. В результате, врачи прибегают к гипердиагностике — больной еще упасть не успел, а ему уже поставлен диагноз сотрясение .
Это чревато тем, что за массой подобных пациентов (в основном, асоциальных элементов) врач может пропустить действительно тяжелый случай, или вовремя не распознать другую болезнь.
Ушиб головы может стать причиной развития кисты
Само сотрясение считается травмой функционально-обратимой, то есть мозг должен в ближайшее время восстановиться полностью. Лечение же самое простое: постельный режим и успокоительные препараты. Правда, и здесь есть подводный камень. Большинство людей знают, что сотрясение лечится просто, а потому и не придают ему большого значения. Ударившись головой, человек идет не к врачу, а домой, продолжает ходить на работу, и зарабатывает себе посттравматическую астению. Другими словами, он долгие годы продолжает жить в состоянии не больной и не здоровый . На него периодически накатывает слабость, головокружения, подавленность сознания и т.д.
Тем не менее, укладывать человека с диагнозом сотрясение мозга в больницу на 7-10 суток — неверно. Куда проще сразу сделать ему УЗИ, рентгеновское исследование, а при малейшем подозрении на сдавление мозга — компьютерную томографию. И если это, действительно, только сотрясение и ничего больше, нужно отправить человека домой, чтобы он там лежал и принимал таблетки. И стационары разгрузим, да и больному комфортнее в домашних условиях.
Домашний режим исключается только в том случае, если после проведенных диагностических исследований окажется, что у пациента не только сотрясение, но и ушиб головного мозга. То есть, механическое разрушение участка мозга и питающих его сосудов. Чаще всего такое происходит, если человек ударился лбом или височными долями черепа. Тут уже без больничной койки не обойтись, поскольку при неправильном или несвоевременном лечении ушиба головного мозга может развиться энцефалопатия, стойкие нарушения мозговой деятельности, а то и эпилепсия.
А иногда в зоне ушиба может образоваться киста. Киста головного мозга представляет собой полое образование в веществе головного мозга.
Кисты навсегда остаются в организме человека и прогноз при этом заболевании во многом зависит от наличия или отсутствия осложнений (нагноение или прорыв кисты, синдрома внутричерепного напряжения, то есть давления кисты на вещество мозга и т.д.).
Если киста будет увеличиваться и начнет сдавливать мозг, то это уже потребует оперативного вмешательства, вплоть до трепанации черепа.
Потому и рекомендуется никогда не ставить диагноз сотрясение на глазок без проведения хотя бы ультразвукового и рентгеновского исследования головного мозга. В конце концов, он у нас только один.
По материалам статьи Андрея Белякова Сотрясение мозга: лучше шишка на лбу, чем киста в черепе .
источник
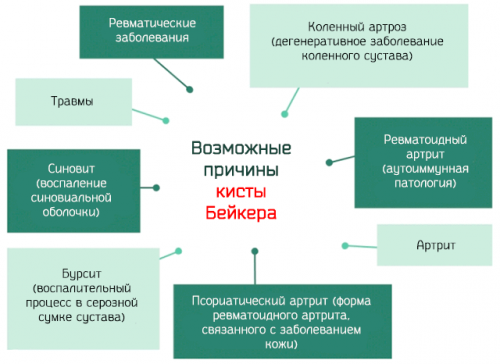
Разрыв кисты Бейкера происходит не так часто, однако может привести к ряду осложнений. Данная патология представляет собой опухоль, которая локализуется в подколенной ямке. Киста заполнена жидкостью. Подобные образования могут развиваться без каких-либо симптомов, но нередко сопровождаются ограничением движений и снижением чувствительности пораженной зоны.
Спровоцировать заболевание может травма или дегенеративные процессы, протекающие в сухожилиях или костной ткани. Одним из предрасполагающих факторов являются воспалительные процессы, протекающие в синовиальной оболочке. При этом происходит выделение экссудата, который и заполняет опухоль. Ревматоидный артрит может стать пусковым моментом для развития патологического процесса.
Образование является плотным, но эластичным и не сообщается с близрасположенными тканями. Опухоль напоминает собой небольшую виноградину. Она может изменяться в размере во время движения. В горизонтальном положении тела образование становится меньше, чем в вертикальном. В самом начале развития патологии киста имеет небольшие размеры, а уже по мере прогресса заболевания увеличивается и приносит дискомфорт.
Разрастание кисты Беккера под коленом приводит к ряду последствий. Возникает сильная боль, сгибать ногу становится очень проблематично. В результате происходит ограничение движений. В больной ноге постепенно атрофируются мышцы.
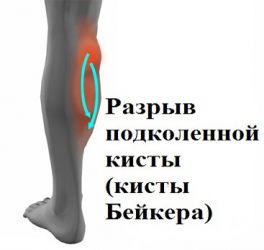
При разрыве содержимое кисты вытекает и смещается к икроножной мышце и лодыжке, приводя к характерному отеку.
- ощущается острая боль;
- присутствует покраснение;
- слегка повышается температура кожных покровов в зоне поражения.
Если лечение на этом этапе отсутствует, то отек становится настолько обширным, а боли сильными, что человек не может полноценно двигать конечностью. Состояние по мере распространения содержимого по тканям становится хуже.
Может начаться лихорадка с ощущением боли и ломоты в проблемной области. Такое состояние требует обязательного хирургического вмешательства.
Разрыв кисты Бейкера коленного сустава лечение предусматривает комплексное. В первую очередь больному назначается медикаментозная терапия, направленная на избавление от дискомфорта. Используют противовоспалительные мази. Внутрь могут быть прописаны НПВС и жаропонижающие средства. При сильных болях местно вводят раствор Новокаина.
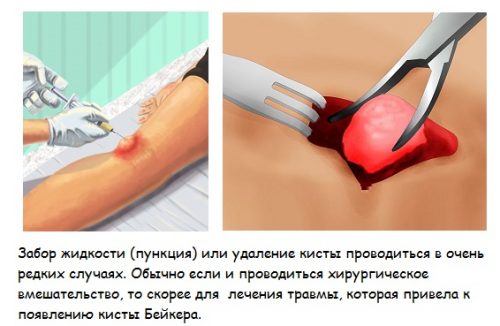
Перорально принимают анальгин и другие обезболивающие медикаменты для устранения ломоты и неприятной симптоматики. Решающую роль играет операция. Только благодаря ей можно избавиться от повторного появления проблемы. С такой целью проводят удаление кистозной капсулы под местным наркозом.
Зону локализации образования сначала обрабатывают антисептиками, потом делают небольшой надрез и вылущивают кисту. После этого накладывают небольшой шов. Такая мера помогает избавиться от повторного наполнения кисты жидкостью.
Что делать, если лопнула киста? Для начала нужно обездвижить конечность. После этого рекомендуется вызвать скорую помощь. Если боль сильная, а под рукой есть противовоспалительная мазь, то можно ей воспользоваться.
Разорваться киста может внезапно. Если образование небольшое, то беспокоиться не стоит. Однако при разрастании данная проблема может застать врасплох. Если это случится, то появятся ярко выраженные симптомы. Посмотрев на фото обеих конечностей, причинную зону можно определить по гигантскому отеку.
Жжение в ноге будет усиливаться по мере распространения выпота. Ногу при этом нужно уложить в горизонтальное положение. Туго перебинтовывать нельзя. Разорвавшуюся кисту лечить в домашних условиях не рекомендуется.
На стадии выздоровления пациенту показана физиотерапия. Для ускорения заживления тканей и улучшения состояния синовиальной оболочки назначают:
- электрофорез с противовоспалительными лекарствами;
- магнитотерапию, которая полезна для суставов;
- грязевое обертывание.
До тех пор, пока швы не снимут, нельзя делать резких движений в колене. Необходимо чаще отдыхать и избегать нагрузок физического характера.
Опасен разрыв кисты? Ответ однозначный — да. Последствия и осложнения разрыва кисты, и вообще ее наличия, весьма опасные. По мере прогрессирования заболевания боли в колене становятся нестерпимыми. Пациент не может полноценно спать из-за постоянного дискомфорта.

Если киста лопнет и при этом не обратиться к врачу, то в скором времени можно ощутить, что причинная нога потеряла чувствительность. Могут появиться судороги.
Если киста инфекционного происхождения, что встречается крайне редко, то возможно распространение бактериальной флоры по тканям, вплоть до кровяного русла.
Самым опасным последствием при этом является сепсис. При позднем его обнаружении возможен летальный исход.
Чтобы избежать опасных для жизни последствий, рекомендуется лечить кисту в самом начале ее развития. Для этого применяют особые безоперационные методы, при которых в образование вводится специальное вещество с помощью длинной иглы. Оно способствует рассасыванию опухоли и предотвращает ее повторное появление.
источник
Причиной появления шишки в мягких тканях ноги чаще всего является подкожное кровоизлияние. После удара мелкие сосуды повреждаются, кровь выливается, раздвигая при этом мышечную ткань. В норме, симптомы ушиба проходят самостоятельно в течение 10–14 дней. Но бывают случаи, когда шишка уплотняется, становится болезненной и воспаленной.
Эти симптомы указывают на присоединение инфекции и необходимость проведения медикаментозного или оперативного лечения. В такой ситуации необходимо обратиться за консультацией к высококвалифицированному травматологу.
І степень — конечность после травмы не утратила свою функциональность, на самом месте ушиба появилась небольшая гематома, которая не имеет выраженного окраса, болезненность отсутствует;
ІІ степень — в месте травмы появилась не только гематома, но и отек тканей, движения ушибленной конечности ограничены по причине выраженной боли;
ІІІ степень — пациент отмечает резкое ограничение подвижности конечности и острую боль, в месте ушиба появляется уплотнение, отек и выраженный кровоподтек.
Гематомами называются участки мягких тканей, внутри которых скопилась жидкость. Если говорить по-простому, гематомами называются самые обыкновенные синяки.
Когда на тело человека приходится силовое воздействие при ушибах, происходит разрыв сосудов, кровь выливается в мягкие ткани и под кожу, приводя к образованию кровоподтеков. Чаще в синяках ходят люди, имеющие слабые сосуды.
Прежде чем лечить травмы с гематомами, необходимо определить тип синяка.
По размеру кровоподтёк может быть небольшим или обширным. По локализации повреждение сосудов бывает подкожным, подслизистым, внутричерепным, расположенным около внутренних органов.
Исходя из состояния крови в гематоме, она может быть свежей, свернувшейся, инфицированной, гнойной. При рассасывании синяка следует обращать внимание на его размер и локализацию.
Если кровоподтек не рассасывается, следует обратиться к доктору для обследования и назначения препаратов.
В медицине все виды травм классифицируются по степени тяжести:
- Для 1 степени характерно появление небольшой гематомы, которая исчезает через несколько дней.
- Для 2 степени свойственно нарушение функциональности ноги. Конечность двигается, но неполноценно. То место, где ударилась нога, болит. При воздействии на пораженный участок болевой синдром усиливается. Гематома обширная. Как правило, для лечения, кроме мазей, на ногу накладывают эластичный бинт.
- При 3 степени патологического процесса следствием ушиба ноги является большой синяк. Любые прикосновения к поврежденной конечности вызывают сильную боль. При пальпации можно ощутить наличие образовавшейся шишки. При таком состоянии пациента в обязательном порядке необходимо доставить в медицинское учреждение.
Следует учитывать, что шишка на ноге после ушиба не всегда появляется сразу. Может пройти какой-то промежуток времени. Кроме того, образовавшийся бугорок может продолжать увеличиваться.
Для того чтобы оценить, как происходит процесс регенерации тканей после полученной травмы, врачу необходимо осмотреть пациента, когда конечность находится в состоянии покоя. Явным признаком того, что процесс заживления проходит успешно, является насыщенный цвет гематомы. Через несколько дней после ушиба синяк приобретает фиолетовый оттенок.
В месте, где образовалась шишка, как правило, повышается температура тела. Болевой синдром будет присутствовать еще долгое время. Следует учитывать, что при некоторых видах травм пациент может вовсе не испытывать неприятных ощущений. Онемение поврежденного участка свидетельствует о серьезных изменениях, которые должны дополнительно исследоваться.
В медицинской практике часто встречаются пациенты, которые попадают в больницу после того, как попытались самостоятельно вскрыть шишку для удаления ее содержимого с той целью, чтобы она быстрей прошла. Такие действия крайне опасны. Может произойти занесение и распространение инфекции по всему организму. Нежелание своевременно обращаться за профессиональной помощью может закончиться гангреной.
При отсутствии жирового слоя кровь скапливается под кожей. Например, шишки могут появляться на голове или ноге.
Часто появляется у маленьких детей, которые получают травмы в результате падения на твердую поверхность или резкого столкновения с чем-то твердым и крепким. По цвету мало отличается от поверхности кожи, но может иметь красноватый оттенок. Размер, как правило, соответствует количеству вытекшей крови. Шишка через какое-то время приобретает синюшный или фиолетовый оттенок.
- Если уплотнение после ушиба имеет ярко выраженное покраснение, а затем на его месте образуется ярко выраженное пятно фиолетово-синюшного цвета.
- Повышение температуры всего тела или отдельных участков (на месте уплотнения).
- Резкая боль, появляющаяся при прикосновении к месту образования уплотнения.
- Потеря чувствительности и онемение кожи в месте ушиба. Если такие признаки появились, а уплотнение длительное время не рассасывается — немедленно обращайтесь в ближайшее лечебное учреждение. Существует риск того, что в организм занесена инфекция, развитие которой может привести к плачевным последствиям, вплоть до кончины или ампутации конечности.
Чем раньше обратитесь к врачу, тем лучше, так как при отсутствии правильного лечения уплотнение может не сходить более шести месяцев.
Помните! Нельзя самостоятельно пытаться вскрыть подкожную гематому. При ее вскрытии чаще всего происходит заражение, так как кровь является благоприятной средой для обитания вредоносных бактерий.
При попадании в рану инфекции появляются гнойные выделения и инфекция начинает быстро распространяться по всему организму, повышая температуру тела и ухудшая самочувствие человека.
Чтобы определить наличие подкожной гематомы, врачу необходимо ощупать место образованного уплотнения, измерить температуру тела, опросить пациента о его самочувствии и на основе собранных данных определить степень гематомы и назначить правильное лечение.
Иногда уплотнение на ноге, колене, голени и других частях тела, образовавшееся от скопления крови, необходимо удалять только хирургическим путем. Но не стоит пугаться данной процедуры, так как в ней нет нечего сложного. Однако на первых стадиях можно обойтись лекарственными препаратами и народными средствами.
О том, что в мышечных тканях образовалась гематома, свидетельствуют такие признаки:
- боль в месте ушиба;
- появление кровоподтека синюшного цвета, которое увеличивается в размерах;
- отек мягких тканей;
- при пальпации пораженное место напоминает студень или желе.
В первые сутки после травмы пациента может беспокоить гипертермия тела (до 38°), болезненность при движении, ограничение подвижности. В течение 3–4 дней состояние пациента стабилизируется, беспокоящие симптомы постепенно исчезают.
Не откладывайте визит к доктору, если появились такие симптомы, как высокая температура тела, распирающая боль в месте ушиба, местное повышение температуры, покраснение вокруг самой шишки. Эти признаки указывают на инфицирование кровоподтека, при пункции которого может выделяться гнойное содержимое.
Нанесение йодной сетки при помощи ватной палочки на кожу, где образовано уплотнение, несколько раз в день.
Для ускорения процесса рассасывания подкожной гематомы можно прикладывать к ней согревающие компрессы. Это может быть горячая грелка, нагретая соль, сложенная в тканевый мешочек, вареное яйцо и т.п.
При необходимости врач может назначить посещение физиотерапевтического кабинета. Там больному назначают проведение электрофореза с использованием йодистого калия, способствующего выведению из организма занесенных инфекций.
Прибегая к народной медицине, можно воспользоваться старым бабушкиным способом и прикладывать к месту ушиба компресс из бодяги. Для этого необходимо измельчить несколько столовых ложек бодяги и в такой же пропорции добавить теплой воды.
Полученную кашицу необходимо намазать непосредственно на само уплотнение, затем прикрыть ее при помощи целлофана и замотать сверху полотенцем или шарфиком. Осталось зафиксировать повязкой и так продержать смесь в течение двух-трех часов.
Вместо бодяги можно использовать медицинский спирт. Для этого необходимо пропитать им лоскуток ткани и повторить ту же самую процедуру обертывания, что и при использовании бодяги. Такой компресс нужно держать около тридцати минут, но не больше, так как в этом случае кожа пересушивается.
Можно прибегнуть к лечению с помощью медикаментозных мазей, назначенных вам врачом. Не рекомендуется в таких случаях прибегать к самостоятельному лечению, чтобы не навредить организму.
О лечебных свойствах голубой глины, пожалуй, знают все, но не все ею пользуются. Чтобы ускорить процесс рассасывания образовавшегося уплотнения при помощи голубой глины, необходимо взять ее две полные столовые ложки и смешать со столовой ложкой меда и одним сырым куриным яйцом.
Тщательно перемешать, чтобы не было комочков. Получившуюся смесь необходимо нанести на чистую льняную ткань и положить на место ушиба.
Небольшие шишки могут рассасываться самостоятельно, не требуя врачебного вмешательства. Однако, часто бывают случаи, когда происходит воспаление и инфицирование кровоподтека, которые требуют оперативного вмешательства и проведения курса антибактериальной терапии. Стандартная схема лечения шишек состоит из нескольких этапов:
- Охлаждение и обезболивание.
- Применение рассасывающих препаратов.
- Улучшение кровообращения и рассасывания.
Применять медикаментозные препараты необходимо только после консультации с опытным врачом. Самолечение может быть опасным для здоровья пациента и иметь негативные последствия в будущем.
На первом этапе лечения применяют следующие препараты:
- охлаждающие гели, содержащие ментол (Дип Рилиф, Бен-Гейн), Лошадиный бальзам от ушибов;
- спортивную заморозку — Айсмикс, Спорт Айс, Спрей Айс;
- обезболивающие и противовоспалительные средства — Имет, Ибупрофен, Диклофенак, Нимид.
Стоит напомнить, что многие препараты из группы НПВП обладают обезболивающим, жаропонижающим и противовоспалительным эффектом одновременно. Недостатком этих медикаментов является агрессивное воздействие на слизистую оболочку желудка, что может спровоцировать обострение гастрита или язвы.
Чтобы предупредить подобные осложнения, необходимо принимать препарат после еды, запивая щелочным питьем (минеральная вода «Боржоми», «Ессентуки»).
На второй день врачи рекомендуют применять 3–4 раза в сутки линименты, которые способствуют рассасыванию гематом. Это препараты, содержащие гепарин, гирудин.
В аптеках есть много медикаментов из этой группы: Синяк-OFF, Гирудалгон, Гепариновая мазь, Флеботон. Вышеперечисленные линименты используют для местного лечения гематом, нанося их тонким слоем на очищенную кожу пораженного участка ноги (голень, стопа, колено).
После 72 часов с момента травмы гематому необходимо греть, чтобы процессы рассасывания проходили эффективнее и быстрее. С этой целью применяют мазь Фаст Рилиф, Финалгон, Апизартрон.
Также можно наносить на пораженный участок йодистую сеточку. Для согревания также можно применять на ночь согревающие полуспиртовые компрессы.
При ушибах хорошо зарекомендовали себя мази на основе бодяги, которые согревают и устраняют воспаление в мышцах и суставах.
Ускорить процессы выздоровления помогут физиотерапевтические процедуры. На первом этапе лечения применяют пузырь со льдом и холодные обертывания. После 40 минут охлаждающих процедур рекомендуется делать перерыв на 10–15 минут, с целью предупреждения переохлаждения тканей.
На третьем этапе врачи рекомендуют применять электрофорез с йодистым калием, УВЧ, магнитотерапию. В период реабилитации хорошо зарекомендовали себя массаж, ЛФК, лечебные ванны.
В домашних условиях для избавления от шишки на ноге можно использовать следующие методы:
- обертывания из капустного листа, который смазывают медом и прикладывают на всю ночь;
- повязки с картофельным крахмалом, из которого готовят раствор, смачивают им бинт и окутывают пораженную часть ноги;
- обертывания из голубой глины;
- дважды в сутки можно делать примочки из лукового сока;
- снять боль и жар помогут творожные аппликации на шишку.
Народные целители советуют готовить специальную мазь от шишек, которая помогает унять боль и жар в области ушиба. Для ее приготовления понадобится мед, касторовое масло, трава полыни. Все ингредиенты необходимо взять в равных пропорциях, смешать и наносить на уплотнение 2–3 раза в день.
После удара на месте кровоподтека через некоторый период может образоваться уплотнение. Как правило, такое новообразование не вызывает болевых ощущений даже при прикосновении. Поскольку к критическим данная патология не относится, ее можно лечить в домашних условиях, если соблюдать все врачебные рекомендации.
Хорошим средством для рассасывания гематом и шишек после удара является Гепариновая мазь.
Если через 3-4 дня шишка не проходит, врач может назначить прогревание. Дополнительно необходимо пройти курс физиотерапевтических процедур (электрофорез) и массаж. Такое лечение будет способствовать скорейшему рассасыванию шишки и гематомы.
На время лечения следует быть аккуратным и не ударяться повторно поврежденным участком, так как это может вызвать осложнения и продлить период восстановления.
Если лечение не дает положительных результатов или ситуация усугубляется, пациенту может потребоваться провести хирургическую операцию по удалению уплотнения. В зависимости от сложности клинической картины будет приниматься решение о том, как именно будет производиться удаление. В особо запущенных случаях, если образуется гангрена, часто принимают такое радикальное решение, как ампутация.
Гематома – ограниченное скопление крови, кровоизлияние, которое образуется при воздействии травмирующего фактора.
Гематома на ноге образуется при падении, подворачивании ног, ушибах, ударах, нанесенных тупым тяжелым предметом.
В зависимости от причины травмы и вида гематомы, проводится лечение. Своевременно проведенное лечение позволяет избежать осложнений.
В этой стать вы узнаете, как лечить гематому на ноге после ушиба.
По локализации выделяют гематомы бедра, голени, стопы, гемартроз коленного и голеностопного суставов. По глубине нахождения гематомы делятся на:
- Подкожные;
- Мягких тканей;
- Внутрисуставные – гемартроз.
→ Домашнее лечение → Неотложные состояния → Ушиб
Синяки на ногах – распространенный вид травмы. Они могут появляться в результате падений, ударов и иных физических воздействий. Если образовалась гематома на ноге после ушиба, лечение нужно начать сразу. Процедуры подбираются в зависимости от степени повреждения и его типа. Грамотно и своевременно оказанная помощь помогает избежать осложнений.
- Что такое гематома
- Возможные осложнения
- Тревожные симптомы
- Беспричинные гематомы
- Традиционные методы лечения
- Консервативное лечение
- Физиотерапия
- Хирургические способы
- Народные средства
Синяк – это кровоизлияние, вызванное разрывом артериальных, венозных сосудов, капилляров. Результатом такого повреждения является скопление крови, обычно имеющее четко обозначенные границы.
В первые два дня лечение заключается в обеспечении покоя пострадавшему: человек не должен ходить и нагружать травмированную ногу, в случае появления гематом постельный режим соблюдают в течение недели. Холод прикладывают в течение первых суток.
На третий день после ушиба, когда внутренние кровотечения остановятся, начинают лечение средствами, усиливающими кровообращение в тканях и рассасывание синяков:
- Тёплые водные компрессы и ванны.
- Спиртовые компрессы.
- Йодная сетка помогает рассасыванию гематомы, одновременно дезинфицирует место травмы.
- Противоотёчные и рассасывающие мази: репарил-гель, троксевазин, спортивный крем «Спасатель».
- Мази, разжижающие кровь: гепариновая, гемоклар, лиотон.
- Противовоспалительные мази: вольтарен, ибупрофен, кетопрофен хороши тем, что одновременно снимают боль и предупреждают развитие воспаления.
- Курс массажа необходим, чтобы не образовывалось спаек и не стягивало мышцы и сухожилия, способные после травмы ограничивать движения.
- Курс физиотерапии, который включает УВЧ, электрофорез, магнитотерапию.
- Иммунокоррекция.
- Витаминотерапия.
- Наложение пластыря нанопласт форте – обезболивающего пластыря от гематом.
Чтобы лечение оказалось успешным, необходимо провести курс массажа и разрабатывающей гимнастики. Рекомендуется выполнять через неделю после травмы. Физиопроцедуры начинают с третьего-четвертого дня. С первого дня после травмы показано ношение глухой эластичной повязки, призванной сжимать ткани, предотвращая усиление отёка и появление новых гематом.
При обширной гематоме врач вправе рекомендовать пункцию – откачивание жидкости из гематомы или суставной сумки колена. Содержимое гематомы возможно исследовать на наличие инфекции.
В зависимости от места ушиба голени (попадает ли удар на мягкие ткани мышцы или жесткую поверхность ноги ниже колена), зависит характер травмы и возможные последующие осложнения. О серьёзности травмы судят по последствиям.
Наиболее опасным считается ушиб в переднебоковой поверхности голени, где кожа близко прилегает к кости. Кость недостаточно прикрыта мягкими тканями, вся сила удара обрушивается на неё, здесь нет мышц, способных его самортизировать.
В указанном месте таится наибольшая опасность воспаления надкостницы и кости. При ушибе голени лечение направлено, прежде всего, на снятие воспалительного синдрома. При повреждении тканей в этом месте способен даже появиться некроз, лечить окажется поздно, понадобится операция.
Ушибы успешно лечат народными средствами. Чтобы на месте ушиба не образовалась опухоль, нужно измельчить 2 головки чеснока и настоять в тёмной посуде в 0,5 л яблочного 6% уксуса в течение недели. Затем прикладывать компресс дважды в день по 10 мин в течение полугода.
Статья про средства от ушибов и синяков
В статье мы рассматриваем наиболее эффективные средства для снятия «синевы».
Скопление крови в области ушиба приводит к образованию уплотнений. Поврежденное место воспаляется и у пострадавшего начинается абсцесс.
Для избавления крупных гематом врачам приходится прибегать к кардинальному вмешательству. В ходе операции хирург разрезает сформировавшийся абсцесс. Из области раны удаляют сгустки крови и гной. Хирургическое вмешательство считается самым надежным методом устранения шишек. Кстати, нередко после операции появляются гематомы .
Чтобы ускорить процесс рассасывания уплотнений используется Троксевазин. Гель необходимо наносить тонким слоем на инфильтрат 3 раза в день.
Для избавления от уплотнения можно воспользоваться Траумелем. Мазь способствует оттоку лишней жидкости и способствует уменьшению отека. Вещества, содержащиеся в Траумеле, укрепляют сосуды.
Бадяга используется в качестве средства, ускоряющего рассасывание кровоизлияний. Чтобы убрать уплотнение порошок растворите в воде. У вас должна получиться масса, напоминающая сметану.
Наносите средство на область повреждения и подождите в течение часа. Чтобы получить положительный результат необходимо провести несколько процедур.
Лиотон можно использовать не только для лечения гематом. Гель способствует рассасыванию шишек, которые образуются после травмы.
Гепариновая мазь обладает разогревающим эффектом. Нанесите ее тонким слоем на шишку. Курс лечения составляет 5-7 дней в зависимости от размера шишки.
Бальзам «Спасатель» используют для восстановления поврежденных тканей. В его состав входят вещества, способствующие оттоку лимфы. Бальзам не только устраняет отеки, но и борется с уплотнениями.
≫ Больше информации по теме: http://travma.info/sineaki_i_gematomi/chto-delat-posle-sinyaka-ostalas-shishka-ili-uplotnenie.html
На сегодняшний день аптеки переполнены средствами для рассасывания гематом. Независимо от размера кровоподтеков, можно найти мазь или крем, способствующий рассасыванию синяков.
Практически всегда, помимо рассасывающего действия, такие средства обладают противовоспалительным и противоотёчным эффектом и обезболивают место травмы. Данные рассасывающие препараты также способствуют восстановлению поврежденных капилляров и укрепляют их.
Как рассосать гематому расскажет врач, наиболее часто доктора назначают следующие средства:
Как долго будет происходить рассасывание гематомы с тем или иным средством, зависит от места её локализации и размера. Сначала кровоподтек будет светлеть, потом становиться зеленого оттенка, далее превратится в желтый. Приблизительно через 1-1,5 недели гематома полностью исчезает.
Шишка на ноге после удара будет меньше, если сразу после травмы приложить к месту повреждения холодный компресс. Это не обязательно должен быть лед. Можно намочить полотенце в холодной воде и приложить его к месту травмы.
Лечение на первом этапе – правильное оказание первой помощи, момент, когда наложением давящей повязки на место травмы и прикладыванием холода получается значительно уменьшить силу кровоизлияния, величину гематомы, избежав осложнений.
источник