Киста лобной пазухи – это аномальное полостное образование, которое формируется в лобной околоносовой пазухе, называемой фронтальным синусом, расположенной в лобной кости, позади надбровных дуг.
Имеет внутреннее содержимое (в отличии от полипов в носу): стерильную слизь – мукоцеле, серозную жидкость – гидроцеле, гнойный секрет – пиоцеле, редко – воздух (пневмоцеле).
Особенности кисты лобной пазухи:
- не трансформируется в раковую опухоль;
- крайне редко рассасывается самостоятельно или под действием лекарств;
- может лопнуть или нагноиться;
- чаще диагностируется у пациентов 10 – 20 лет, иногда в возрастной группе 50 – 60 лет, у детей младшего возраста и стариков кистозные выросты в лобных носовых синусах практически не наблюдают.
Среди всех кистозных узлов носовых воздухоносных полостей киста фронтальной пазухи обнаруживается в 70 – 80% историй болезни. Это объясняется тем, что эта придаточная пазуха, находящаяся в лобной части головы:
- Обладает извилистым и длинным соустьем – каналом, соединяющим назальную полость с фронтальной пазухой, который скорее, чем другие, подвержен отечности и обструкции (непроходимости).
- Чаще травмируется при падениях, ударах.
- Кроме того, фронтальные синусы асимметричны по отношению к срединной линии, что выражается в сдвиге костной перегородки между ними.
Точные причины развития кистозных форм в лобной пазухе до конца не выявлены.
Киста лобной пазухи рассматривается как ретенционная полостная структура, механизм формирования которой связан с непроходимостью протоков слизистых желез, полной или частичной.
Секрет, продуцируемый железами, активно увлажняет и защищает назальные полости от пыли, аллергенов, токсинов и микроорганизмов. При стабильно функционирующих выводных протоках слизь из фронтальных пазух выводится в полость носа. Установлено, что нарушения работы протоков в синусе возникают при развитии аномальных процессов, таких как: отек, утолщение или разрастание слизистой, сдавливание протока отекающей тканью.
Подобные патологические события приводят к скапливанию слизи, растягиванию стенок выводного канала и формированию округлой полости, которая начинает расти, постепенно заполняясь секретом.
Причинными факторами, создающими условия для аномального разрастания и отека слизистой, служат:
- частые острые или долговременно и вяло протекающие воспаления в воздухоносном синусе – в первую очередь, фронтит (воспаление в лобной пазухе);
- хронический ринит и гайморит, включая их аллергические формы;
- анатомические деформации: узкий лобно-назальный канал, смещение твердого неба, перегородки носа;
- дегенеративные изменения слизистой оболочки;
- отек и расслоение подслизистой ткани.
Имеется прямая связь между симптомами и лечением кисты во фронтальном синусе. Обычно признаки патологии не проявляются в раннем периоде ее роста, который может длиться несколько лет. Мелкий узел обнаруживают случайно при проведении рентгенографии или томографии головы, назначенными с целью диагностики других болезней.
Однако, симптомы кисты в лобной пазухе становятся выраженными, когда аномальный вырост достигает 0,8 – 1 см и заполняет значительный объем синуса.
- ощущение заложенности, затрудненность дыхания, которое может усиливаться при нагрузке и во сне;
- боли разного характера и интенсивности в лобной части головы — выше переносицы, над глазницами, особенно при перелетах, водном погружении на глубину, наклонах;
- в зависимости от локализации кисты, боль может концентрироваться с правой или левой стороны;
- неприятные ощущения при движении глазного яблока, напряжении мышц, моргании;
- периодические обострения фронтита, гайморита, сопровождаемые слизисто-гнойными выделениями;
- утеря или снижение запаховой чувствительности (соответственно, аносмия и гипосмия).
Симптоматика поздней фазы заболевания выражается в следующих состояниях:

Если своевременная диагностика кисты носовой пазухи и последующее лечение не проводились, рост аномального образования способен вызвать серьезные последствия: проникновение содержимого капсулы через свищ в смежные ткани и анатомические структуры – глазницы и органы зрения, черепную полость и мозговые ткани. Если в кисте скопился гнойный секрет (пиоцеле), подобное аномальное состояние ведет к развитию:
- эндофтальмита – острого нагноения внутренних тканей глазного яблока;
- панофтальмита – тяжелейшего гнойного воспаления всех тканей и оболочек глаза;
- тромбофлебиту вен глазницы и флегмоне глазницы – серьезному воспалительному процессу в окружающей глаз жировой клетчатке;
- нагноению и отмирания ткани кости носа и глазницы;
- менингиту и энцефалиту (редко, но зафиксированы подобные случаи).
Такие локальные осложнения кистозных узлов в лобном синусе с трудом поддаются лечению медикаментами, поэтому приходится проводить сложную операцию, при которой частично или полностью иссекают ткани глазного яблока.
Поскольку киста в лобной пазухе увеличивается медленно, не давая выраженных симптомов, для определения диагноза необходимы методы инструментальной диагностики.
Чаще всего используют рентгенографию, поскольку сделать рентген возможно практически в любой поликлинике и медицинском центре. Но небольшие кистозные узлы, перекрывающие не более трети лобной пазухи, не обнаруживают себя на рентгеновском снимке.
Если возникает подозрение на кистозное поражение фронтального синуса, чаще всего назначают проведение компьютерной томографии (КТ) или МРТ. Локализацию кистозной капсулы уточняют, выполняя КТ в аксиальной и коронарной проекции, что дает более точную информацию.
К дополнительным диагностическим методам относят:

Дифференциальная диагностика кистозного узла необходима, чтобы отличить его от таких патологий, как: фронтит, опухоль любого генеза, киста дермоидного типа.
Кистозные полости в любом органе, включая лобный синус, не лечатся медикаментозными или народными средствами. Пока патология не проявляется выраженной симптоматикой, ограничиваются наблюдением за ней.
Если признаки роста аномалии становятся заметными (или подозревается развитие осложнений) – необходимо удалить кисту.
Лекарственное лечение, хотя и имеет лишь вспомогательное значение при подобном заболевании, помогает существенно облегчить состояние больного и достичь конкретных терапевтических результатов:
- разжижение вязких выделений;
- устранение воспалительных явлений и отечности;
- естественное расширение лобно-назального соустья фронтальных пазух;
- вымывание бактериальных организмов, токсинов из полости пазух;
- восстановление воздухообмена в синусах;
- замедление разрастания слизистой оболочки;
- устранение головных и местных болей.
Основные лекарственные группы:
Назначают, если в синусах развивается воспаление (фронтит), вызванное бактериями, с целью купирования очагов нагноения. В ранней фазе помогают местные противомикробные препараты в форме растворов, капель, аэрозолей.
Применяют: Диоксидин (1% и 0,5%), Фраминазин, Биопарокс, Сиалор, Фрамацетин, Изофра, Мупироцин, Фюзафюнжин, Полидекса, Умкалор — растительный антибиотический и снимающий воспаление препарат (с 12 месяцев).
При тяжелом синусите назначают антибактериальные таблетки: Макропен, Азибиот, Лефлобакт, Зитролид, Амоксиклав, Цефепим.
Повышают текучесть и отток секрета. Наиболее активные: Ринофлуимуцил, Синуфорте, Флюдитек, Синупрет, Мукодин, Викс-Актив Синекс, Називин.
Снимают отечность, восстанавливая воздушную циркуляцию в синусах. Из легких средств популярны: Галазолин, Санорин, Отривин, Ксилен. Капли с выраженным и длительным действием: Африн, Мидримакс, Називин, Викс Актив, Ирифрин, Адрианол, Назол.
Частично снимают отек, вымывают густой секрет, аллергены, микробы, повышают тканевый иммунитет. Хорошо работают: Гудвада, Долфин, Аквамарис, Хьюмер, Квикс, Вивасан, Отривин-море, Салин, Аллергол Тайса, Аквалор.
Операция по удалению кисты проводится путем фронтотомии и эндоскопии.
При фронтотомии операцию ведут открытым способом, чем обусловлены типичные при такого рода вмешательствах недостатки: кровотечения, длительное заживление, спаечные процессы, риск инфицирования.
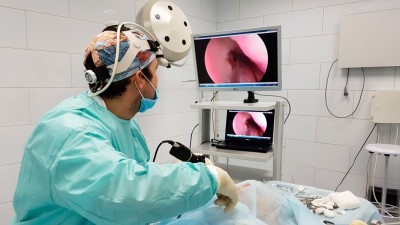
Сегодня чаще всего прибегают к эндоскопическому удалению кисты из лобной пазухи, поскольку это намного более безопасный, безболезненный и щадящий метод, который допускается практиковать в условиях амбулатории.
При зрительных и неврологических нарушениях, головных и лицевых болях требуется провести обследование у офтальмолога, невролога.
источник
Киста околоносовой пазухи — патологическое образование в виде пузыря с эластичными стенками и жидким содержимым. Чаще всего образуются кисты лобных пазух (80%), немного реже — решетчатого лабиринта (15%) и крайне редко — киста клиновидной и гайморовой (верхнечелюстной) пазух (5%).
Кисты пазух — заболевание редкое, требующее помощи оториноларинголога и офтальмолога. Симптоматика кисты лобной и решетчатой пазух характерна и не вызывает затруднений у специалистов при постановке диагноза. Своевременно выявить кисту основной пазухи очень сложно, но необходимо, поскольку ранняя диагностика в большинстве случаев помогает предупредить развитие патологий зрительного нерва.
Киста верхнечелюстной пазухи обнаруживается случайно: во время рентгенодиагностики совершенно другого заболевания, например, рентгенографии черепа.
По характеру отделяемого пазухи выделяют кисты:
- С серозным содержимым — гидроцеле,
- Со слизистым — мукоцеле,
- С гнойным — пиоцеле.
- Ретенционные кисты — истинные кисты, формирующиеся в результате полной или частичной непроходимости выводных протоков желез, вырабатывающих слизь. Причинами их непроходимости являются: отек, закупорка, рубцы или гиперплазия. Железа продолжает функционировать и вырабатывать секрет.
Со временем стенки растягиваются, она переполняется и закрывает просвет пазухи. Истинные кисты имеют выстилку из эпителия слизистой оболочки.
- Ложные кисты — это кистоподобные образования, происхождение которых до конца не изучено. Обычно они возникают у мужчин. Возможными причинами псевдокист являются: воздействие аллергенов или инфекционных агентов, а также патология верхних зубов. Ложные кисты образуются в толще слизистой и не имеют эпителиальной выстилки.
- Одонтогенная киста формируется вокруг воспаленного корня верхнего зуба и заполнена гноем. Они бывают радикулярными и фолликулярными. Первые образуются около воспаленного корня кариозного зуба, постепенно прорастают через атрофированную костную ткань челюсти и проникают в пазуху. Вторые возникают из фолликула воспаленного молочного зуба.
Кисты образуются в носовых пазухах в результате местных воспалительных процессов инфекционной или аллергической природы. Среди них выделяют:
Железы околоносовых пазух вырабатывают секрет, который выходит на поверхность слизистой по выводным протокам. Отек и другие признаки воспаления способствуют утолщению слизистой и нарушают проходимость выводных протоков.
Пазуха перестает полноценно сообщаться с полостью носа. Слизь, продуцируемая железой, не находит выхода, накапливается, давит на стенки, которые постепенно растягиваются. Так формируется патологическое образование – киста.
Киста гайморовой пазухи часто протекает бессимптомно и обнаруживается во время общего осмотра и обследования пациента. Клинические признаки начинают появляться у больных по мере разрастания новообразования и становятся выраженными, когда киста полностью закрывает просвет носовой пазухи.
Симптомы заболевания напоминают клинику острого гнойного гайморита:
- Болезненные ощущения в области пораженной пазухи, усиливающиеся при наклонах вперед;
- Чувство давления, тяжести и напряженности около глазницы;
- Боль в щеке, иррадиирующая в скулы и зубы;
- Вязкая слизь, стекающая по задней стенке глотки;
- Отечность щеки;
- Дискомфорт в области лба и челюсти;
- Асимметрия лица;
- Заложенность носа с больной стороны при отсутствии других признаков простуды;
- Постоянная или приступообразная головная боль;
- Симптомы интоксикации.
При пальпации обнаруживают характерный для этого заболевания «хруст пергамента» в пораженной зоне. Киста на рентгенограмме представляет собой затемнение округлой формы на фоне светлой пазухи. Эти клинические признаки характерны для кисты правой и левой пазухи.
Значимыми симптомами патологии также являются: снижение остроты зрения и двоение в глазах. У больных происходит смещение глазного яблока и ограничивается его подвижность. Такие больные обычно наносят визит глазному врачу, а не оториноларингологу. В некоторых случаях зрительные симптомы становятся основными, а киста довольно долго никак не проявляется.
Клиника одонтогенной кисты имеет свои особенности и характеризуется более тяжелым течением и выраженностью симптоматики. В редких случаях у больных повышается температура и появляются признаки интоксикации.
На фоне кисты часто обостряется гнойный гайморит, который проявляется следующими риноскопическими признаками: гиперемией и отечностью слизистой, наличием гноя в носовых ходах.
При отсутствии своевременного лечения болезнь прогрессирует, что приводит к отеку носовых раковин и образованию полипов в носу. Острые респираторные инфекции ухудшают течение заболевания и провоцируют нагнаивание новообразования.
- Деформация костей черепа,
- Нагноение новообразования,
- Атрофия кости и ее отторжение,
- Нарушение зрения — диплопия.
Киста в пазухе носа способствует частым обострениям хронического гнойного гайморита с лихорадкой и появлению интенсивной боли в лице и голове.
Постоянная гипоксия, вызванная затрудненным носовым дыханием, приводит к развитию тяжелых дисфункций сердечно-сосудистой системы.
Кисты, содержащие жидкость, как правило, не малигнизируются ( клетки не приобретают нормальную или патологически измененную ткань ).
Диагностические мероприятия, проводимые для выявления кисты в носовой пазухе и ее последующего лечения:
- Изучение жалоб больного и клинической симптоматики,
- Риноскопия,
- Рентгенография,
- Гайморография с введением контрастного вещества,
- Компьютерная томография,
- Магнитно-резонансная томография,
- Эндоскопическое исследование,
- Диагностическое зондирование, пункция и биопсия тканей кисты с целью лабораторного исследования.
Если у больного отсутствуют симптомы заболевания, он чувствует себя удовлетворительно, то лечение патологии не проводят, а ограничиваются лишь динамическим наблюдением. В некоторых случаях киста претерпевает обратное развитие, уменьшается в размерах и даже полностью рассасывается.
Киста зуба исчезает после его лечения и устранения зубной инфекции.
Если киста разрастается и начинает мешать нормальному функционированию носовой пазухи, ее удаляют.
Для этого используют малоинвазивное хирургическое и эндоскопическое вмешательство.
Эндоскопическая операция — на сегодняшний день самый быстрый, эффективный, малотравматичный и безопасный способ лечения данной патологии. Проводят операцию под местной анестезией, через естественное отверстие гайморовой пазухи. Для этого используется специальная эндоскопическая техника.
- Отсутствие разрезов, швов и рубцов на лице,
- Короткий реабилитационный период,
- Отсутствие осложнений и противопоказаний.
Классическая операция в настоящее время проводится крайне редко: только при отсутствии эндоскопического оборудования и квалифицированных кадров, а также для лечения одонтогенной кисты.
Основные этапы оперативного вмешательства:
- Обезболивание необходимого участка,
- Косой разрез под верхней губой,
- Трепанация пазухи,
- Извлечение капсулы,
- Наложение П-образного лоскута или биологическое закрытие отверстия.
Операция длится 30-40 минут. В послеоперационном периоде ежедневно проводят туалет носа — очищают его от корочек и слизи, а пазуху промывают через соустье.
Гайморотомия — операция с экстраназальным доступом и вскрытием пазухи с лицевой стороны, через ее переднюю стенку. Технически она практически не отличается от классической операции и используется для удаления кисты, расположенной на задней стенке пазухи. Основной недостаток операции — высокая травматичность, а преимущество — возможность более радикального лечения.
Пункция и удаление кистозного содержимого не всегда заканчивается выздоровлением больного. Возможно развитие тяжелых осложнений – образования незаживающих свищей и крупных гнойников.
При обострении гайморита кисту пазухи не удаляют. Сначала больному назначают комплексное лечение, включающее использование системных и местных противомикробных средств. Только после стабилизации состояния больного переходят к непосредственному удалению кисты.
- Сок алоэ закапывают по 3 капли в каждый носовой ход. Перед применением листья растения оставляют на трое суток в холодильнике.
-
Средство из мумие, воды и глицерина используют трижды день.
- Золотой ус — целебная трава, сок которой повсеместно используют для лечения гайморита и кисты.
- Клубни цикламена тщательно моют, натирают на терке и выжимают сок через четырехслойную марлю. Перед применением сок разводят водой и закапывают в нос по 2 капли. После этого больному следует полежать минут 10 на стороне поражения, чтобы средство попало в пазуху.
В некоторых случаях средства народной медицины, применяемые для лечения кисты, могут не дать положительных результатов или ухудшить течение болезни. Если причиной патологии является аллергия, то эфирные масла, мед и фитосредства спровоцируют новый приступ, что приведет к увеличению кисты в размерах.
Профилактические мероприятия заключаются в:
- Систематическом посещении стоматолога,
- Выявлении и терапии патологий зубов – кариеса, пародонтоза,
- Лечении ринита и синусита различного происхождения,
- Восстановлении искривленной перегородки носа,
- Своевременной терапии аллергического насморка и поллиноза,
- Соблюдении гигиены полости рта.
При появлении симптомов заболеваний органов дыхания не следует заниматься самолечением. Необходимо как можно скорее обратиться за помощью к специалисту.
источник
Киста пазухи носа – это полое доброкачественное образование с эластичными стенками, внутри которого содержится жидкость. Клинические проявления и жалобы пациента зависят от её размера и расположения.
Придаточные пазухи или синусы — это воздухоносные камеры, сообщающиеся с носовой полостью посредством естественных отверстий — соустий. К ним относятся верхнечелюстные или гайморовы пазухи, клиновидная, лобные пазухи и решетчатые лабиринты.
Механизм возникновения кисты пазухи носа
Слизистая оболочка пазух носа имеет железы, производящие слизь (так слизистая увлажняется). Эти железы имеют протоки, выводящие слизь и открывающиеся на поверхности слизистой. Когда по причине воспалительных и других патологических процессов протоки закупориваются и больше не могут выводить слизь, она постепенно накапливается в железе́ и образуется киста.
Причины развития кист придаточных пазух носа:
• воспалительные процессы придаточных пазух или носового хода (гаймориты, риниты, синуситы);
• воспалительные процессы зубов;
• повышенная реактивность организма;
• искривление носовой перегородки;
• полипы околоносовых пазух и полости носа;
• индивидуальные особенности анатомических структур пазух носа.
Различают 2 подвида кист пазух носа:
• Истинная (ретенционная киста)- формируется по причине отека и утолщения слизистой оболочки пазухи носа из-за частых или длительно протекающих воспалений.
• Ложная (псевдокиста) — часто такое образование называют одонтогенной кистой, поскольку причиной ее появления обычно является инфекционно-воспалительный процесс у корня зуба верхнего ряда. При разрушении ткани кости плотная одонтогенная киста прорастает в гайморову пазуху, локализуясь на ее дне.
Классификация кист носа в зависимости от их содержимого:
Клиническое течение кисты гайморовой пазухи
Часто киста верхнечелюстной пазухи (киста гайморовой пазухи) никак не проявляет себя и ее обнаруживают случайно. Человек может прожить с ней всю жизнь и не знать о ее существовании. Отсюда можно сделать вывод, что киста гайморовой пазухи — не приговор. Ее можно вылечить, если вовремя обратиться за квалифицированной медицинской помощью к ЛОР-врачу.
Когда киста верхнечелюстной пазухи увеличивается в размерах, больного могут беспокоить следующие симптомы:
• хронические боли в области верхней челюсти, отдающие в висок и глазницу со стороны пораженной пазухи;
• затруднение носового дыхания (заложенность носа), обычно на стороне поражения;
• чувство тяжести, распирания в области щеки, глаза;
• слизистые выделения из носа или стекание слизи по задней стенке глотки;
• периодическое выделение прозрачной желтой жидкости из носа;
• у пациентов, занимающихся водными видами спорта, при погружении на глубину могут появляться или усиливаться боли.
Диагностика кисты гайморовой пазухи:
• составление анамнеза заболевания;
• компьютерная томография (КТ);
• магнитно-резонансная томография (МРТ);
• диагностическая пункция или прокол под местной анестезией;
• лабораторные анализы слизи, выделяемой из носа.
Последствия не прооперированной верхнечелюстной кисты:
• проблемы со зрением (двоение в глазах, снижение остроты зрения);
• хронические воспаления (риниты и синуситы);
• кислородное голодание, которое проявляется постоянной усталостью, снижением мозговой и физической активности, апатией, снижением концентрации;
• распространение инфекции на другие органы и ткани.
Лечение кисты гайморовой пазухи
Единственный вариант лечения кист околоносовых пазух – хирургическое вмешательство, так как киста не может рассосаться самопроизвольно или под воздействием медицинских препаратов.
Никакие консервативные, а тем более народные средства здесь применять нецелесообразно – они не помогут. Физиотерапия и тепловые процедуры в данном случае вообще противопоказаны.
Показания к удалению кисты:
• киста является причиной постоянной заложенности носа;
• постоянные головные боли, чувство давления и инородного тела в проекции пазухи;
• хронический синусит с частыми обострениями;
• давление в области глаза, двоение в глазах;
• отечность с одной стороны лица;
Классическая операция на верхнечелюстной пазухе
Суть операции: делается разрез под губой, после чего вскрывается передняя стенка пазухи и через полученное отверстие удаляется киста. Операция достаточно травматична и приносит пациенту значительный дискомфорт, что имеет существенное значение в послеоперационном периоде. Но самый большой недостаток этого метода заключается в том, что операция проводится не физиологически, поскольку нарушается целостность стенок пазухи и послеоперационное отверстие не закрывается костной тканью, а зарастает рубцами, что в последствии нарушает физиологические свойства слизистой оболочки, выстилающей пазуху изнутри. Часто после такой операции больные продолжают жаловаться на периодический дискомфорт в области верхнечелюстной пазухи и у них также могут рецидивировать гаймориты.
Эндоскопическая операция — наиболее эффективный и безопасный метод удаления кисты гайморовой пазухи, с успехом применяемый в нашей ЛОР-клинике.
Отличительной особенностью данной методики является:
• отсутствие послеоперационных рубцов;
• сокращённый срок реабилитации.
Суть операции: через нос вводятся специальные инструменты (проколы и разрезы не делаются) для устранения образования через соустье (естественное дренажное отверстие) носовой пазухи.
Если причиной образования кисты стал больной зуб, то проводится классическая операция на верхнечелюстной пазухе. С помощью троакара делается маленькое (4 мм) отверстие под верхней губой со стороны локализации кисты. В таком случае операция выполняется под местной анестезией.
Право выбрать конкретную методику лечения кистозного образования всегда остаётся за пациентом. Поэтому необходимо знать все возможные варианты лечения болезни.
Некоторое время после операции может сохраняться отек щеки и губы, чувство онемения и нарушения чувствительности, нарушение обоняния, затруднение носового дыхания, сукровичные выделения из носа. Эти явления временные и проходят за 1 — 4 недели. При эндоскопических вмешательствах этот срок намного меньше.
Киста лобной пазухи – это патологическое образование во фронтальном синусе, характеризующееся наличием стенки и секреторного содержимого. В зависимости от причин образования и давности патологии, киста может содержать бактериологический (пиоцеле) или стерильный (мукоцеле) слизистый секрет.
Симптомы кисты лобной пазухи:
• нарушение назальной респирации;
• периодические синуситы (фронтиты);
• боль в проекции лобного синуса и над глазницей;
• боль при существенных перепадах давления (например, при занятии дайвингом);
• нарушение зрения (двоение, нарушение цветовосприятия, снижение остроты зрения);
• на более поздних стадиях болезни у пациентов обнаруживается шаровидное образование, отчетливо диагностируемое при пальпации лобного синуса; любое надавливание на выпячивание сопровождается сильной болью и приводит к возникновению характерного звука, напоминающего хруст или треск.
Диагностика кисты лобной пазухи во многом схожа с диагностикой кисты гайморовой пазухи.
Хирургическое лечение кисты лобной пазухи
До появления эндоскопических методик оперирования киста фронтальной пазухи удалялась при помощи фронтотомии. Данная операция проводилась открытым способом и была для пациентов излишне травматичной. Более того, после фронтотомии больной нуждался в проведении длительного постоперационного лечения. При этом излишняя травматизация тканей приводила к возникновению послеоперационного стеноза, а также нарушению нормального функционирования слизистых желез лобных пазух.
В настоящее время киста фронтальных пазух удаляется при помощи неинвазивных методик, основанных на применении эндоскопической аппаратуры. Все ее преимущества были описаны выше.
Профилактика возникновения кист придаточных пазух носа
Для избегания развития кист придаточных пазух носа необходимы:
• своевременное лечение десен и зубов;
• своевременное лечение воспалительных процессов в носу;
• профилактические осмотры у специалистов.
Киста пазухи носа- это доброкачественное образование, однако игнорировать ее нельзя. При появлении вышеописанных симптомов очень важно вовремя проконсультироваться у отоларинголога (ЛОР-врача).
источник
Сегодня медицина все чаще сталкивается с различными патологиями придаточных пазух носа. Это и различные врожденные, генетические аномалии, и последствия травм, повреждений, и всевозможные осложнения перенесенных инфекционных и воспалительных процессов. Все чаще наблюдаются гиперпластические процессы, новообразования. У многих пациентов диагностируется киста лобной пазухи, представляющая собой доброкачественное новообразование.

Чаще всего наблюдается у пациентов в возрасте от 11 до 20 лет. На эту категорию приходится примерно 54% патологии. Реже всего кисту можно обнаружить у пациентов в средней возрастной группы (до 7%). У людей в возрасте от 55 до 65 лет киста встречается у 30% человек, а в старческом возрасте, у лиц старше 65 лет, подобные новообразования не встречаются. Во всех 100% случаев локализована строго в лобной пазухе. В 47% случаев киста наполнена слизистым содержимым, в 50% — гнойным экссудатом. В 3% случаев наблюдается пневмоцеле.

Часто причиной образования кисты является механическое повреждение лобной пазухи, или воспалительный процесс в области носоглотки, пазух, уха. Часто причиной служит длительный фронтит, который впоследствии перерастает в кисту. Как первичная инфекция, киста развивается крайне редко. Длительный насморк, фронтит, гайморит, тонзиллит часто заканчиваются воспалением лобной пазухи, а затем и образованием кисты.

В группу риска попадают люди, которые подвержены частым и длительным простудным заболеваниям, воспалениям в области верхних дыхательных путей, а также те, у кого отмечается гайморит, и другие воспаления пазух. Существенно возрастает риск при травме головы, механическом повреждении головы, или пазух.

В норме лобная пазуха внутри покрыта слоем эпителиальных клеток. В нем содержатся железы, которые продуцируют секрет. Он направлен на защиту слизистой оболочки от пересыхания, бактериальной инфекции, увлажнения носовых ходов. Также эта жидкость смягчает, увлажняет поступающий воздух. В силу различных причин слизи может продуцироваться чрезмерное количество, или же происходит закупорка выводящих протоков, по которым жидкость должна выходить из пазух. Несмотря на невозможность выведения слизи, ее синтез продолжается. В результате образуется полость, заполненная слизистым содержимым. Со временем может присоединиться инфекция, в результате чего образуется новообразование (киста).

При кисте, как правило, нарушается кровообращение, затрудняется лимфообмен. Это приводит к развитию отека, покраснения, уплотнению слизистой. Имеет негативные последствия для всей дыхательной системы, поскольку посредством многочисленных протоков, все пазухи соединены между собой и с носовой полостью. При простукивании и опускании головы часто прощупывается боль. Отек может усиливаться и распространяться на другие органы, глаза. Самым опасным является распространение отека или попадание образующегося экссудата в мозговые оболочки и головной мозг, поскольку при помощи глазницы лобная пазуха имеет прямую связь с мозгом.
У человека с кистой в области лобных пазух развивается боль в области самой пазухи и близлежащих участков. Часто боль возникает в области переносицы, глаз, отдает в голову. Боль может иррадиировать и в другие участки тела. Если не лечить кисту, случаи боли учащаются, они становится пульсирующей, ощущается сильная боль в висках. Такое состояние зачастую сопровождается головокружением, слабостью, тошнотой. Частым осложнением является фронтит – воспаление лобной пазухи. При передаче инфекции в глаз развивается конъюнктивит, существенно снижается зрение, появляется постоянное течение слез из глаз.
Опасны воспалительные процессы, которые возникают на фоне кисты, поскольку они могут вызвать воспаление и привести к образованию гноя, который закупоривает протоки между носовыми пазухами. Закупорка пазух гноем может привести к потребности в срочной операции. Опасность состоит и в том, что любая доброкачественная киста всегда может перерасти в злокачественную, раковую опухоль.
Выявляют зачастую случайным образом при обследовании. Если же киста протекает с выраженными симптомами, проявляется в виде головных болей, нарушении носового дыхания. Частые синуситы, гаймориты, фронтиты и другие воспалительные процессы в области пазух, могут указывать на развитие патологического процесса и образование кисты. Человек с кистой может часто болеть, выздоровление наступает медленно, болезнь носит затяжной характер. Человека могут беспокоить боли в области глазницы. При пальпации новообразование достаточно хорошо прощупывается. Кроме того, любое надавливание, или даже наклон, резкий поворот головы, может вызывать сильную боль. Также пальпация зачастую сопровождается специфическим звуком. Если надавить сильно, то содержимое может выйти наружу через образующийся свищ.
Также при тяжелых формах приобретает аномальное расположение, что приводит к нарушению зрения – может появляться диплопия, при которой изображение двоится, появляется слезотечение.

Нужно помнить, что киста часто бессимптомна, поэтому важно проходить профилактические осмотры, особенно, если человек попадает в группу риска. В остальном, распознать можно по таким признакам: заложенность носа, утрудненное дыхание, периодические или постоянные фронтиты, которые представляют собой воспалительный процесс. При пальпации может обнаруживаться болезненность. По мере увеличения размеров кисты, болезненность нарастает.

Распознать кисту правой пазухи можно в первую очередь по болезненности в области правой лобной доли, заложенности носа, головной боли. Лечить нужно как можно быстрее. Если своевременно не вылечить патологию, может развиться фистула, которая представляет собой отверстие, через которые изливается гной, и серозное содержимое. Излитие может происходить в соседние участки. Наиболее опасными считают излитие в головной мозг, глазницу. Зачастую кисту можно вылечить консервативными методами (только если лечение начать своевременно).
В остальных случаях показано лечение хирургическими методами.
Зачастую диагностика основана на субъективных ощущениях. Не исключен и такой вариант, когда патология обнаруживается случайно, в ходе диагностирования другого заболевания. Основным методом диагностики является рентгенограмма. В ходе лечения приходится сталкиваться с офтальмологами и неврологами. Если информации, полученной в ходе рентгенологического исследования, недостаточно, проводится КТ и МРТ. Дополнительно применяются различные процедуры по восстановлению местного иммунитета. Удаляют отек и промывают лобные пазухи. Зачастую опорожнение кистозного содержимого осуществляется самопроизвольно через нос. Необходимо учитывать, что клинического выздоровления в такой ситуации не происходит. Часто наблюдаются рецидивы, киста продолжает заполняться новым содержимым. После самопроизвольного опорожнения обязательно нужно проводить дальнейшее лечение. Целью такого лечения должно стать сокращение гипертрофированной слизистой оболочки. Это позволяет устранить многочисленные симптомы заболевания. Ранее проводилась фронтотомия. Сегодня этот метод практически не применяется, поскольку он высокотравматичен. Часто возникают кровотечения, послеоперационные осложнения. Восстановительный период длится очень длительное время. Возникают случаи послеоперационного стеноза.

Под кистой подразумевают небольшую полость шарообразной формы. Она имеет эластичные стенки и снаружи заполнена жидкостью. Слизистая набухает, образуется полость, которая заполняется образуемой жидкостью. Под давлением жидкости полость постоянно расширяется. Интерес представляет тот факт, что киста может протекать совершенно бессимптомно. Иногда она проявляет себя болью, давлением в области левой пазухи, которые усиливаются при наклоне, движении. В ходе обычного осмотра у отоларинголога патология не обнаруживается. Зачастую для ее выявления требуется специальная инструментальная диагностика. Часто применяют рентгенологическое исследование, которое позволяет выявить патологию путем ее визуализации на снимке.
Лечение чаще всего консервативное. Только при его неэффективности применяют хирургическое лечение, в ходе которого кисту удаляют. Чаще применяются эндоскопические методы. Открытая операция в настоящее время практически не применяется.
В ходе консервативного лечения часто применяют дренирование кистозной полости, направленное на постепенное рассасывание кисты. Лечение проходит в несколько этапов. На первом этапе содержимое пазухи удаляют путем промывания с использованием различных дренажных средств. Многие специалисты предпочитают использовать фитопрепараты, гомеопатические средства.
На втором этапе проводится терапия, направленная на закрепление результата, окончательное удаление жидкости из полости. На этом этапе важно снять отек и гипертрофию слизистой оболочки. Это позволяет раскрыть естественные протоки пазух.
На третьем этапе проводят лечение, направленное на рассасывание кисты. При этом в нос закапывают специальные лекарственные капли, содержащие дубящие вещества. При попадании на кисту, происходит реакция, в ходе которой киста лобной пазухи постепенно рассасывается.

источник
В период эпидемий простуды и гриппа у многих пациентов обнаруживается киста лобной пазухи, о существовании которой они даже не подозревали. И это связано с тем, что секреты желез перестают выводиться, оставаясь внутри и распирая стенки пазух.
Кистой называют полость, формирующуюся в тканях и наполненную жидкостью. Недаром в переводе с греческого слово переводится как пузырь. Понятно, что от окружающих тканей киста отделяется оболочками или капсулой. Это новообразование может иметь разные размеры и возникает оно там, где происходит закупорка выводных протоков железистого секрета.
К причинам кистозных образований относят:
- сниженную иммунную защиту;
- инфицирование организма;
- переохлаждение с последующим воспалением;
- травмирование мягких тканей.
Если даже киста не мешает человеку, но ее рост приводит к сдавливанию близлежащих органов и возникновению серьезных патологий.
Фронтальные или лобные пазухи устланы слизистой тканью, клетки которой вырабатывают секрет. Эта жидкость служит для увлажнения полости носа и для защиты его от патогенных микроорганизмов. Так как секрет вырабатывается железистыми клетками постоянно, то ему нужен отток. Если же происходит утолщение стенок носовых протоков, то жидкость не уходит, а скапливается в полостях, расширяя их. Из-за этого в области лобных пазух образуются кисты. Такие новообразования нередки и появляются в результате обструкции, закупорки каналов. Внутри кисты находится скопившийся там серозный или гнойный секрет, реже воздух.
Признаки заболевания возникают не сразу, и человек долгое время не догадывается о наличии у него новообразования.
Определить развивающуюся кисту в лобных пазухах можно по:
- затрудненности носового дыхания;
- появлению болей в области лба и переносицы;
- высокому давлению в глазницах;
- частым синуситам.
Запущенные формы новообразования определяют по наличию припухлостей в зоне глазниц, лба. Если на выступивший шарик надавить, то пациент испытывает резкую боль. При этом слышен треск и хруст в месте надавливания. Расширенные стенки лобных пазух истончаются, и жидкость начинает занимать все новые пространства. Если опухоль давит на глазное яблоко, то оно опускается вниз или смещается наружу. Естественно, что пациент испытывает проблемы со зрением. Они выражается в снижении остроты видения и возникновения диплопии, двоения в глазах. Киста в лобной пазухе вызывает обильное вытекание слезы.
Заболевание опасно своими последствиями. Жидкость, находящаяся в опухоли, может прорвать стенки оболочки, попасть в органы, находящиеся поблизости – глаз, реже головной мозг. Отсюда и осложнения в виде флегмоны, панофтальмита и эндофтальмита. При поражении мозга – менингит, энцефалит.
Обнаружить кисту лобных пазух можно проведя ряд исследований:
- Рентгеновская съемка лобных пазух в двух ракурсах не всегда выявляет новообразование, если жидкость заполнила полости на треть. В остальных случаях видны затемнения в зоне разрастания кисты.
- Методом компьютерной томографии диагностируют кисту пазух с высокой точностью. А вместе с магнитно-резонансным исследованием диагностика пройдет эффективно, выявляя размеры образования и глубину их расположения.
- Введение тонкого эндоскопического инструмента с микрокамерой в полость носа позволит обследовать состояние пазух, их размеры.
- С помощью зондирования или пункции берут на анализ кистозную жидкость. По наличию в ней холестерина, альбумина, окиси железа ставят диагноз о наличии новообразования в лобной пазухе.
Важно определить тип кистозного заболевания, чтобы подобрать эффективные методы лечения.
Классическим методом удаления кисты в лобных пазухах является фронтотомия. Эта операция проводится при запущенных случаях патологии, когда скопившаяся гнойная жидкость может привести к образованию абсцессов в соседних тканях. После прокола лобные пазухи промываются медицинскими растворами. Проведенная процедура вмешательства заканчивается постановкой дренажа, который способствует свободному оттоку секрета. Дренирование лобных полостей заканчивается через пять-семь дней после фронтотомии.
Операция относится к типу несложных, проводится в течение двадцати минут, и спустя три дня после нее наступает улучшение в состоянии пациента. Если лобные пазухи были прочищены некачественно, то велик процент возврата воспаления. В этом случае у пациента диагностируют фронтиты.
Избежать рецидива, осложнений болезни, можно принимая в последующем антибиотики, промывая нос физиологическими растворами.
Фронтотомию проводят с использованием эндоскопической аппаратуры, контролируя ход операции электромагнитной навигационной системой. В задачи хирургического вмешательства входит:
- расширение носолобного канала;
- обеспечение адекватного дренажа для оттока секрета;
- вентилирование лобных пазух;
- уменьшение числа рецидивов и осложнений;
- снижение объема травмы;
- сокращение времени пребывания пациента в стационаре.
Показаниям к проведению эндоскопической операции являются данные томографического исследования.
Лечение радикальными методами имеет противопоказания, которые связаны с возрастом пациента, системными заболеваниями крови, сердечно-сосудистой недостаточностью. Но запреты считаются относительными, и выбор метода хирургического удаления кисты проходит в индивидуальном порядке.
Консервативная терапия дает положительный эффект при начальных стадиях развития заболевания. В комплекс лечебных мероприятий входит:
- Применение капель Синупрет, оказывающих противовоспалительное действие. Растительные компоненты раствора приводят к оттоку экссудата из лобных пазух, снижая риск развития осложнений.
- Для борьбы с инфекцией используют Амоксициллин, относящийся к группе полусинтетических антибиотиков.
- Снимает воспаление в слизистой носа спрей Биопарокс местного действия. В основе лекарства вещество фузафунгин, обладающее противомикробными свойствами.
- Отечность тканей слизистой оболочки устраняют каплями типа Нафтизин.
- Для разжижения выделяемого секрета используют муколитические средства – Ацетилцистеин, Флуимуцил.
- Помогают увеличить эффект от лечения кисты физиопроцедуры, связанные с применением в терапии тепла, ультрафиолетовых и кварцевых лучей, промываний лекарственными растворами полостей лобных и носовых пазух.
Можно воспользоваться на первых этапах развития кисты методами народной медицины. Подбирают растительные средства так, чтобы симптомы и лечение были взаимосвязаны. Проверенными считают:
- закапывание в нос сока белой редьки, снимающего приступы мигрени;
- ингаляции с применением настоя из цветов ромашки, мелиссы с добавлением нескольких капель масла эвкалипта – эффективны при уменьшении воспаления;
- для облегчения дыхания промывание носовых каналов спиртовым раствором ромашки;
- прогревание с помощью речного песка или поваренной соли в течение получаса, снижающее боль, восстанавливающее дыхание;
- прикладывание к воспаленным местам сваренного вкрутую горячего яйца.
Если киста лобной пазухи продолжает расти и традиционные методы не помогают, тогда возникает необходимость оперативного вмешательства.
источник
Киста в лобной пазухе — это патологическая полость, развивающаяся в лобной кости, за надбровными дугами. Доброкачественное новообразование может иметь различное содержимое – стерильный секрет, серозную жидкость, гнойные примеси. В подавляющем большинстве случаев причиной появления кисты является нарушение оттока слизи, выделяемой оболочкой пазухи.
Киста может не проявлять себя в течение нескольких лет, что часто затрудняет поиск причин ее развития. Диагностика требует дополнительных исследований – ежегодного осмотра отоларинголога недостаточно. Лечение кисты всегда хирургическое, сложность вмешательства и прогноз после операции зависит от наличия осложнений.
Киста лобной пазухи (фронтального синуса) – это шарообразная полость с тонкими, растянутыми стенками. Заполнять кисту может жидкость 3-х типов:
- стерильный секрет слизистой оболочки пазух – характерен для кисты мукоцеле;
- гнойное содержимое – пиоцеле;
- серозная жидкость – гидроцеле.
В редких случаях развивается киста, заполненная воздухом, растягивающим пазухи (пневмосинус) или истончающим костные стенки пазух (пневмоцеле).
Все перечисленные новообразования (кроме пневмоцеле) – ретенционного характера. Такие кисты называют истинными – они содержат внутреннюю выстилку из эпителиальных клеток. Механизм их развития такой:
-
Перекрытие носового протока, через который секрет слизистой лобной пазухи выходит в полость носа (в норме слизь необходима для увлажнения носовых ходов и защиты от вдыхаемой болезнетворной флоры, токсических и аллергических агентов).
- Выработка секрета продолжается, он скапливается в пазухе, его дополняют продукты распада – нарушается вентиляция и состав среды пазухи.
- Скопившиеся токсины раздражают слизистую синуса, провоцируя повышение объема вырабатываемой слизи и ее дальнейшее накопление.
- Слизистая и костные стенки пазухи не выдерживают давления, истончаются с образованием щелей, сквозь которые секрет выходит в соседние области, деформируя их.
Запустить процесс роста новообразования в лобной пазухе могут:
- Бытовые, спортивные и прочие травмы слизистой носа или костей черепа – с момента повреждения до появления симптоматики могут пройти годы, поэтому пациент часто даже не связывает эти события.
- Перекрытие лобно-носового канала костными разрастаниями, часто – остеомой (доброкачественной костной опухолью).
- Хронические воспаления носовой полости или околоносовых пазух – непосредственно фронтальных синусов (фронтит), носовых ходов (ринит), гайморовых пазух (гайморит), гортани (ларингит), глотки (фарингит). Это справедливо также для аллергических воспалений и частых острых воспалений.
- Спайки и рубцовые разрастания, являющиеся следствием синусита лобной пазухи.
- Дегенеративные изменения внутренней оболочки лобных пазух.
- Полипы в полости носа.
- Инфекционные заболевания, поражающие дыхательные пути – склеромы или сифилис.
- врожденные анатомические особенности – тонкий лобно-носовой канал, смещенное твердое небо или носовая перегородка – речь идет не о врожденной кисте, а о наличии фактора, способствующего ее появлению.
Пиоцеле (киста с гнойным содержимым) может:
- развиться вследствие инфицирования мукоцеле;
- стать результатом скрытого инфекционного процесса в лобной пазухе, не полностью купируемого выбранной дозой антибиотиков.
Причиной развития пневмоцеле является появление по ходу лобно-носового канал своеобразного «вентиля» (способного перекрывать воздушный поток) – им может стать полип, отечный участок или посттравматический рубец.
В редких случаях в лобной пазухе могут обнаружиться врожденные кисты, появившиеся в результате нарушения внутриутробного развития.
Мелкий кистозный «узелок» может не проявлять себя в течение нескольких лет – такая полость случайно обнаруживается в ходе проведения рентгена или компьютерной томограммы головы.
Однако когда размеры образования достигают 0,8 см, киста уже занимает внушительную часть объема пазухи, но не выходит за ее пределы. Это выражается в таких симптомах, как:
- тяжесть и/или боль в области пораженной пазухи (синуса), усиливающаяся при наклонах, погружении в воду (при изменении давления);
-
затрудненное дыхание, ощущение заложенности носа – усугубляющееся при физической работе или во сне – симптом присутствует не у всех;
- частые обострения воспалений фронтальных или гайморовых пазух, сопровождающиеся гнойным отделяемым;
- нарушение восприятия запахов (гипосмия) либо полное его отсутствие (аносмия).
При достижении значительных размеров (полость может увеличиваться до 300 мл и более в объеме и оттеснять глазную орбиту), симптомы кисты, в лобной пазухе, следующие:
- смещение и выпячивание глазного яблока, изменение формы глазной щели, в редких случаях опухание века – часто именно офтальмологические симптомы побуждают человека обратиться к врачу;
- нарушение подвижности глазных мышц (если опухоль сдавливает глазодвигательный нерв), дискомфорт при моргании, слезотечение;
- проявление двоения, снижение зрения (при сдавлении зрительного нерва), изменение восприятия цвета;
- припухлость над пораженной пазухой умеренной плотности, не спаянная с кожным покровом (кожа над кистой неизменена);
- характерна крепитация – явление, когда при пальпации новообразования слышен хруст бумаги;
- при прощупывании киста может быть болезненной;
- боль в нижней части лба, отдающая в глазницу, верхнюю челюсть и зубы.

Риноскопия (осмотр ходов при помощи зеркала) эффективна не во всех случаях – она может не выявить каких-либо изменений. Среди более информативных исследований:
- Диафаноскопия – просвечивание лобных пазух электрической лампочкой. Если анатомически фронтальные синусы симметричны, а один затемнен, это позволяет заподозрить наличие воспаления или новообразования.
- Рентген – отражает увеличение размера пазухи (при условии, что киста заняла более 2/3 объема), снижение прозрачности содержимого. Перегородка между фронтальными синусами может выгибать в сторону здоровой пазухи. Исходя из исследования, можно предположить наличие внутреннего свища в задней стенке пазухи.
- Зондирование носовых пазух – проводится для определения проходимости каналов, соединяющих лобные пазухи и полость носа. Процедура проводится под местной анестезией зондом-канюлей Лансберга.
- УЗИ лобных пазух – доступное и информативное исследование, дающее возможность обнаружить наличие новообразования, изменение хрящевой ткани.
- КТ – послойная рентгенография высокого разрешения, позволяет диагностировать степень воспалительного процесса, наличие кисты (уровень плотности ее содержимого), сопутствующие костные изменения, а также наличия аномалий строения или следы травм.
- МРТ – назначается в случае расхождения симптоматики и результатов предыдущих исследований, дает возможность исключить общее воспаление головного мозга или орбиты.
Диагностическая пункция выполняется через носовые ходы, содержимое либо вытекает свободно, либо откачивается, а затем отправляется на гистологическое исследование.
Если имеются выраженные офтальмологические симптомы, проводится:
- проверка остроты зрения и цветоразличения;
- офтальмоскопия – осмотр глазного дна и оптических сред органа зрения;
- биомикроскопия конъюнктивы, хрусталика и оболочек глаза при помощи щелевой лампы.
Целью диагностики является выявление и дифференциация кисты от воспаления фронтальных пазух, злокачественных новообразований, сифилиса.
Кисты лобной пазухи с костными изменениями, независимо от содержимого (стерильное или гнойное) и осложнений, требуют хирургического удаления. У пожилых и ослабленных больных возможно проведение упрощенного варианта вмешательства – лечебной пункции.
Медикаментозная терапия в послеоперационный период необходима для предотвращения осложнений. Как самостоятельная мера консервативное лечение кисты может производиться только на раннем этапе ее развития.
Применение препаратов как для приема внутрь, так и местных средств, разумно только на начальном этапе формирования кисты. Медикаменты в состоянии:
- устранить фактор, создающий препятствия для оттока секрета;
- уменьшить отечность и воспалительный процесс;
- улучшить вентиляцию пазух, снизить концентрацию токсинов и бактериальной флоры;
- замедлить дегенеративные процессы слизистых оболочек (после травм или воспалений);
- снизить болевой синдром.
Консервативная терапия предполагает использование средств следующих групп:
-
Антибактериальные препараты местного применения (капли, аэрозоли) – эффективны на начальном этапе развития фронтита (Диоксидин, Биопарокс, Мупироцин, Полидекса).
- Антибактериальные средства для приема внутрь – при тяжелом течении воспаления (Макропен, Зитролид, Амоксиклав, Цефепим).
- Препараты, обладающие муколитическим эффектом – разжижающие вязкий секрет и способствующие его оттоку естественным путем (Ринуфлуимуцил, Синуфорте, Синупрет, Мукодин, Називин).
- Сосудосуживающие капли и спреи – способствуют снятию отечности (в том числе аллергической природы), улучшая вентиляцию синусов. Если отек незначителен, назначают капли Галазолин, Отривин, Санорин. При выраженной, продолжительной гиперемии применяют более «тяжелые» капли Мидримакс, Називин, Назол, Ирифрин.
- Спреи с увлажняющим эффектом – способствуют небольшому снижению отечности и вымыванию слизи, не допуская пересушивания слизистой носа, удаляя аллергены и болезнетворную флору (Долфин, Аквамарис, Отривин-море, Аквалор).
В дополнение к медикаментам назначают физиопроцедуры (Инфракрасная терапия, УВЧ).
Радикальные методики – единственный выход при наличии кист, вышедших за пределы пазухи, а также осложненных полостей.
Хирургическое удаление осуществляется с применением двух основных методик. Традиционная операция с открытым доступом (фронтотомия) предполагает выполнение разреза кожного покрова на длину брови. Затем следует санация полости от слизи и гноя с установкой внутреннего дренажа.
Дренаж снимают только через 14–21 день, когда сформированы рубцы. Это важно для создания стабильного сообщения между фронтальным синусом и носовой полостью. Среди недостатков вмешательства:
- неизбежное травмирование кожи и мягких тканей;
- в общем случае необходим эндотрахеальный наркоз:
- длительная реабилитация;
- риск инфицирования и кровотечения;
- наличие послеоперационного рубца на коже.

- здоровые ткани практически не повреждаются;
- минимальные кровопотери;
- достаточно аппликационной (1-й этап) и местной (2-й этап) анестезии;
- отсутствие постоперационного дефекта в виде шрама.
Недостатком эндоскопических операций считается большая (в сравнении с фронтотомией) вероятность рецидива.
Независимо от типа вмешательства, пациенту после операции требуется реабилитация (как правило, в течение 21 дня), ему предписывается:
- прием антибактериальных, противовоспалительных и сосудосуживающих средств;
- посещение плановых консультаций с контрольной диагностикой;
- отказ от физических нагрузок, посещения бани или сауны.
У ослабленных или пожилых пациентов может осуществляться лечебная пункция с аспирацией – отсасывание содержимого кисты и промывание полости. Однако методика применяется только при наличии противопоказаний к радикальным операциям, поскольку грозит рецидивами и образованием незаживающего свища.
При отсутствии диагностики и лечения кисты, рост полости приводит к образованию свища (фистулы), через которые содержимое проникает в смежные ткани и структуры. Если содержимое было инфицированным (гнойным), это провоцирует серьезнейшие последствия:
-
эндофтальмит – острый воспалительный процесс во внутренних структурах глаза с нагноением стекловидного тела;
- панофтальмит – гнойное воспаление всех оболочек и элементов органа зрения, грозящее утратой глаза;
- закупорка и воспаление вен глазницы;
- гнойное воспаление жировой клетчатки вокруг глаза – флегмона (орбитальный целлюлит);
- нагноение костных тканей носа и орбиты;
- воспаление мозговых оболочек (менингит) и головного мозга (энцефалит) – в редких случаях.
Осложненные кисты значительно осложняют хирургическое вмешательство (особенно это касается офтальмологических последствий), прогноз на выздоровление и последующее качество жизни у таких пациентов менее благоприятный.
Киста в лобной пазухе не может озлокачествляться, однако, близость к нервам, органам зрения и структурам головного мозга требует максимально внимательного отношения к характерным симптомам. Не стоит пренебрегать и профилактикой – нормализацией носового дыхания, укреплением иммунитета, адекватной терапией воспалений. Осложненная киста не только затрудняет хирургическое лечение, но и грозит опасными для зрения осложнениями.
источник
 Со временем стенки растягиваются, она переполняется и закрывает просвет пазухи. Истинные кисты имеют выстилку из эпителия слизистой оболочки.
Со временем стенки растягиваются, она переполняется и закрывает просвет пазухи. Истинные кисты имеют выстилку из эпителия слизистой оболочки. Средство из мумие, воды и глицерина используют трижды день.
Средство из мумие, воды и глицерина используют трижды день.


 Перекрытие носового протока, через который секрет слизистой лобной пазухи выходит в полость носа (в норме слизь необходима для увлажнения носовых ходов и защиты от вдыхаемой болезнетворной флоры, токсических и аллергических агентов).
Перекрытие носового протока, через который секрет слизистой лобной пазухи выходит в полость носа (в норме слизь необходима для увлажнения носовых ходов и защиты от вдыхаемой болезнетворной флоры, токсических и аллергических агентов). затрудненное дыхание, ощущение заложенности носа – усугубляющееся при физической работе или во сне – симптом присутствует не у всех;
затрудненное дыхание, ощущение заложенности носа – усугубляющееся при физической работе или во сне – симптом присутствует не у всех; Антибактериальные препараты местного применения (капли, аэрозоли) – эффективны на начальном этапе развития фронтита (Диоксидин, Биопарокс, Мупироцин, Полидекса).
Антибактериальные препараты местного применения (капли, аэрозоли) – эффективны на начальном этапе развития фронтита (Диоксидин, Биопарокс, Мупироцин, Полидекса). эндофтальмит – острый воспалительный процесс во внутренних структурах глаза с нагноением стекловидного тела;
эндофтальмит – острый воспалительный процесс во внутренних структурах глаза с нагноением стекловидного тела;