Атерома (эпидермальная киста) кожи лица, уха, головы и др. – причины, виды и симптомы, методы лечения (удаление), цена операции, отзывы, фото
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
По механизму образования, гистологическому строению и клиническим проявлениям атеромы являются классическими кистозными новообразованиями, то есть, кистами. А поскольку эти кисты располагаются в кожном покрове и образуются из структур эпидермиса, то их называют эпидермальными или эпидермоидными. Таким образом, термины «эпидермальная киста» и «атерома» являются синонимами, поскольку используются для обозначения одного и того же патологического новообразования.
Несмотря на способность увеличиваться и наличие оболочки, атеромы не являются опухолями, поэтому по определению не могут быть злокачественными или перерождаться в рак, даже если достигают значительных размеров. Дело в том, что механизм формирования опухоли и кисты принципиально различен.
Любая киста, в том числе и атерома, представляет собой полость, образованную капсулой, которая одновременно является и оболочкой новообразования, и продуцентом будущего содержимого. То есть, клетки внутренней поверхности оболочки кисты постоянно вырабатывают какие-либо вещества, которые скапливаются внутри новообразования. Поскольку секрет клеток оболочки новообразования никуда не выводится из замкнутой капсулы, то постепенно он растягивает ее, вследствие чего киста увеличивается в размерах.
Формирование и прогрессирование атеромы происходит в соответствии с описанным выше механизмом. А отличительной чертой атеромы является то, что она формируется из клеток сальной железы кожи, которая постоянно продуцирует кожное сало.
Это означает, что эпидермальная киста образуется, когда по каким-либо причинам выводной проток сальной железы кожи закупоривается, вследствие чего образовавшееся сало не выводится на поверхность кожного покрова. Однако клетки сальной железы не перестают вырабатывать кожное сало, которого со временем накапливается во все большем количестве. Это сало растягивает выводной проток железы, вследствие чего атерома постепенно, но неуклонно увеличивается в размерах.
Кроме того, атерома может образовываться и по другому механизму, когда вследствие какой-либо травмы (например, царапина, порез, ссадина и др.) в выводной проток сальной железы попадают клетки поверхностного слоя кожи. В этом случае клетки поверхностного слоя кожи прямо внутри протока сальной железы начинают вырабатывать кератин, который смешивается с салом и превращает его в плотную массу. Данная плотная масса, представляющая собой смесь кератина и кожного сала, не выводится из протока сальной железы наружу, на поверхность кожи, поскольку ее консистенция слишком густая и вязкая. В результате плотная смесь кератина и сала закупоривает просвет сальной железы, образуя атерому. Внутри потока сальной железы продолжается активная выработка кератина и кожного сала, которые накапливаются во все больших количествах, благодаря чему атерома медленно, но неуклонно растет.
Любая атерома заполнена кожным салом, вырабатываемым сальной железой, а также кристаллами холестерина, кератином, живыми или отмершими отторгнутыми клетками, микроорганизмами и выпавшими кусочками волоса.
Вне зависимости от того, по какому именно механизму сформировалась атерома, кисты имеют одинаковый внешний вид и клиническое течение. Эпидермальные кисты, как правило, не опасны, поскольку даже увеличившись до значительных размеров (5 – 10 см в диаметре), они не сдавливают каких-либо жизненно-важных органов и не прорастают глубоко лежащие ткани.
Единственный фактор, который делает атеромы потенциально опасными, – это возможность воспаления кисты, что проявляется развитием отека, покраснением, болезненностью и нагноением новообразования. В этом случае воспалительное содержимое может образовать абсцесс (гнойник), или расплавить оболочку кисты и вылиться в окружающие мягкие ткани или наружу с образованием свища.
Если воспалительное содержимое выводится наружу, то это благоприятный исход, поскольку не происходит расплавления окружающих тканей и проникновения токсических веществ в кровоток. Если же содержимое воспалившейся атеромы расплавляет оболочку и изливается в окружающие ткани, то это является неблагоприятным исходом, поскольку токсические вещества и патогенные микробы могут попасть в кровь или вызвать инфекционно-воспалительное заболевание мышц, подкожной жировой клетчатки и даже костей. Однако в общем атеромы являются безопасными образованиями кистозной природы.
Любая атерома внешне похожа на липому, однако данные новообразования по структуре являются принципиально разными. Так, липома – это доброкачественная опухоль из жировой ткани, а атерома – это киста из выводного протока сальной железы кожного покрова.
Атерома может сформироваться на любом участке кожного покрова, однако наиболее часто она локализуется в областях с большим количеством сальных желез, таких, как лицо (нос, лоб, щеки, брови, веки), подмышечные впадины, волосистая часть головы, шея, туловище (спина, грудь, пах), половые органы и промежность. Реже атеромы образуются на участках кожного покрова, на которых относительно мало сальных желез, таких, как руки, ноги, пальцы, уши или молочные железы у женщин.
Кроме того, наиболее высокий риск и подверженность атеромам наблюдается у людей, страдающих угревой сыпью, поскольку протоки сальных желез часто оказываются закупоренными, что является ведущим фактором в формировании эпидермальной кисты. В этом случае атеромы, как правило, локализуются на коже шеи, щек, за ушами, а также на груди и спине.
В зависимости от гистологического строения и характера содержимого все атеромы подразделяются на четыре разновидности:
1. Киста сальной железы;
2. Дермоид;
3. Стеацитома;
4. Атероматоз.
Однако все четыре разновидности атером имеют одинаковые признаки и клиническое течение, поэтому практикующие врачи не используют данную классификацию. Разновидность атером важна только для научных исследований.
В клинической практике используется другая классификация, основанная на особенностях формирования, расположения и течения атером. Согласно данной классификации все атеромы делятся на врожденные и приобретенные.
Врожденные атеромы (атероматоз по гистологической классификации) представляют собой множественные кисты небольшого размера, расположенные на различных участках кожного покрова. Их размер не превышает чечевичного зернышка (0,3 – 0,5 см в диаметре). Такие мелкие атеромы обычно формируются на коже лобка, волосистой части головы и мошонки. Врожденные атеромы образуются из-за генетически обусловленных дефектов в строении сальных желез и нарушения оттока вырабатываемого ими кожного сала.
Приобретенные атеромы также называются вторичными или ретенционными эпидермоидными кистами, и представляют собой расширенные протоки сальных желез, образовавшиеся из-за закупорки их просвета. К вторичным атеромам относят дермоиды, стеацитомы и кисты сальной железы, выделяемые в гистологической классификации. Причинами приобретенных атером являются любые физические факторы, способствующие закупорке просвета сальной железы, такие, как например сильное загустение вырабатываемого кожного сала из-за гормонального дисбаланса, травмы, угри и воспалительные заболевания кожи, повышенная потливость и т.д. Вторичные атеромы могут длительно существовать и увеличиваться до значительных размеров (5 – 10 см).
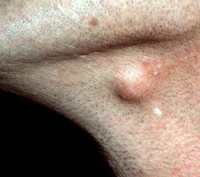
На данных фоторафиях видны атеромы небольшого размера на щеке и лбу.
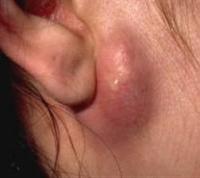
На данных фотографиях изображены атеромы рядом с ушной раковиной и на мочке.
На данной фотографии изображены атеромы, локализованные на коже наружных половых органов.
На данной фотографии изображена атерома волосистой части головы.
На данной фотографии видна структура удаляемой атеромы.
Поскольку любая атерома представляет собой кисту протока сальной железы, она может локализоваться только в толще кожного покрова. Иными словами, атерома является специфичным для кожи новообразованием кистозной природы.
Наиболее часто атеромы формируются на участках кожи с большой плотностью сальных желез. То есть, чем большее количество желез расположено на квадратном сантиметре кожи, тем выше вероятность формирования атеромы из протока одной из них. Таким образом, частота локализации атером на различных участках кожного покрова следующая (участки кожи перечислены в порядке убывания частоты встречаемости атером):
- Волосистая часть головы;
- Лоб;
- Подбородок и часть щек до линии кончика носа;
- Нос;
- Область бровей;
- Веки;
- Шея;
- Пах;
- Спина;
- Грудь;
- Мочка уха или кожа, прилегающая к нижней части ушной раковины;
- Пальцы;
- Бедро;
- Голень.
Атеромы на голове в 2/3 случаев бывают множественными, а на других частях тела – единичными. Характерной особенностью множественных атером является их небольшой размер, который со временем увеличивается лишь незначительно. Единичные кисты, напротив, могут в течение длительного времени увеличиваться, достигая значительных размеров.
В общем виде всю совокупность причин развития атером можно разделить на две группы:
1. Закупорка выводного протока сальной железы плотным салом, слущенными клетками эпителия и т.д.;
2. Попадание в глубокие слои кожи клеток с поверхности эпидермиса, которые остаются жизнеспособными и продолжают вырабатывать кератин, образующий эпидермальную кисту.
Первая группа причин атеромы состоит из весьма многочисленных факторов, способных провоцировать закупорку протока сальной железы, таких как:
- Изменение консистенции кожного сала под влиянием нарушений обмена веществ;
- Воспаление волосяного фолликула, вследствие чего замедляется отток вырабатываемого кожного сала;
- Воспаление эпидермиса;
- Повреждение сальных желез;
- Акне, угри или прыщи;
- Травматизация кожи при неправильном выдавливании угрей, прыщей и акне;
- Повышенная потливость;
- Гормональный дисбаланс;
- Неправильное и избыточное применение косметических средств;
- Несоблюдение правил гигиены;
- Генетические заболевания.
В некоторых случаях примерно в центре атеромы под кожей можно различить черную или довольно темную точку, которая является расширенным протоком сальной железы, подвергшемся закупорке. Именно закупорка этого протока и привела к развитию атеромы.
Попытки выдавить атерому, как прыщ, комедон или угорь, как правило, безуспешны, поскольку киста покрыта капсулой и имеет довольно большой размер, который не позволяет удалить ее целиком через узкий просвет канала сальной железы, открывающийся на поверхность кожного покрова. Однако если в капсуле кисты имеется небольшое отверстие, соединяющее атерому с поверхностью кожи, то при попытке выдавливания из образования может выделиться довольно большое количество пастообразной массы желтовато-белого цвета. Данная масса имеет неприятный запах и представляет собой скопление кожного сала, частичек холестерина и отторгнувшихся клеток.
Если атерома воспалилась, то кожа над ней становится красной и отечной, а само образование при ощупывании довольно болезненным. Если воспаление гнойное, то у человека может повышаться температура тела и оставаться таковой плоть до разрешения процесса, то есть, до вскрытия кисты с излитием гноя наружу или в глубоко лежащие ткани. При вскрытии воспалившейся атеромы наружу вытекает обильное густое содержимое со специфическим гнойным запахом.
Атерома внешне очень похожа на липому, которую в обиходе обычно называют жировиком. Название «жировик» или «жировка» часто переносится и на атерому, поскольку внешне она очень сильно похожа на липому и, кроме того, данный термин знаком людям в отличие от более специфического «атерома». Однако это неправильно, поскольку атерома и липома представляют собой совершенно разные новообразования, поэтому их необходимо отличать друг от друга.
Отличить липому от атеромы очень просто, для этого достаточно надавить пальцем на середину выпуклости и внимательно отследить, как она себя поведет. Если выпуклость сразу ускользнет из-под пальца в какую-либо сторону так, что прижать ее к одному конкретному месту невозможно, то это липома. А если выпуклость при нажатии на нее оказывается под пальцем и не съезжает в сторону, то это атерома. Иными словами, атерому прижать одним пальцем к месту локализации можно, а липому нельзя, поскольку она будет всегда выскальзывать и выпячиваться рядом.
Кроме того, дополнительным отличительным признаком липомы является ее консистенция, которая при ощупывании гораздо мягче и пластичнее, чем таковая у атеромы. Поэтому если при ощупывании удается изменить форму выпуклости, то это липома. А если при любом сжатии и сдавлении двумя или более пальцами выпуклость сохраняет свою форму, то это атерома.
Атерома не имеет как таковых клинических симптомов, поскольку новообразование не болит, не изменяет структуру кожного покрова в области локализации и т.д. Можно сказать, что помимо внешнего косметического дефекта в виде выпуклости на коже атерома не имеет каких-либо симптомов. Именно поэтому практикующие врачи считают симптомами атеромы ее внешний вид и особенности структуры, выявляемые при ощупывании.
Итак, симптомами атеромы считают ее следующие характеристики:
- Отчетливо видимая ограниченная выпуклость на поверхности кожи;
- Четкие контуры выпуклости;
- Нормальная кожа над выпуклостью;
- На ощупь плотная и эластическая структура;
- Относительная подвижность образования, позволяющая сдвинуть его немного в сторону;
- Видимый, как черная точка в центре атеромы, расширенный выводной проток сальной железы.
Таким образом, симптомы атеромы представляют собой совокупность исключительно внешних характерных признаков, позволяющих одновременно заподозрить и диагностировать кисту.
При воспалении атеромы появляются следующие клинические симптомы:
- Краснота кожи в области атеромы;
- Отечность кожи в области атеромы;
- Болезненность выпуклости при ощупывании;
- Прорыв гноя наружу (не всегда).
Септическое воспаление атеромы развивается гораздо чаще асептического и обусловлено попаданием различных патогенных микробов в ткани в непосредственной близости от кисты. Это вполне возможно, поскольку проток закупоренной сальной железы на поверхности кожи остается открытым. В этом случае атерома становится очень красной, отечной и сильно болезненной, а внутри капсулы образуется гной. Из-за гноя при ощупывании киста приобретает более мягкую консистенцию. Нередко повышается температура тела.
При септическом воспалении атеромы следует обязательно прибегнуть к вскрытию и дренированию кисты, поскольку гной нужно удалить из тканей. В противном случае киста может самостоятельно вскрыться с истечением гноя в ткани или наружу. Если киста вскроется наружу, и гной вытечет на поверхность кожи, то это станет благоприятным исходом, поскольку окружающие ткани не пострадают. Если же гной расплавит оболочку кисты с другой стороны и вытечет в ткани (подкожную жировую клетчатку), то он спровоцирует обширный воспалительный процесс (флегмону, абсцесс и т.д.), в ходе которого произойдет сильное повреждение структур кожи с последующим образованием рубцов.
Выдавить атерому также невозможно, даже если предварительно проткнуть капсулу кисты иглой и сформировать отверстие, через которое выйдет ее содержимое. В этом случае содержимое выйдет, но капсула кисты с клетками, продуцирующими секрет, останется в протоке сальной железы, а следовательно, через некоторое время свободная полость снова заполнится кожным салом и образуется атерома. То есть, произойдет рецидив атеромы.
Чтобы навсегда удалить кисту, необходимо не просто вскрыть ее и удалить содержимое, но и полностью вылущить ее капсулу, закупоривающую просвет протока сальной железы. Вылущивание капсулы заключается в отделении стенок кисты от окружающих тканей и их удаление вместе с содержимым наружу. В этом случае на месте кисты образуется дефект тканей, который через некоторое время зарастет, и атерома не образуется, поскольку была удалена капсула с клетками, продуцирующими секрет и закупоривающими проток сальной железы.
Оптимально удалять атерому, пока она небольшого размера, поскольку в этом случае в месте локализации кисты не останется видимого косметического дефекта (шрама или рубца). Если по каким-либо причинам атерома не была удалена и выросла до значительных размеров, ее все равно нужно удалить. Однако в этом случае придется произвести местную операцию по вылущиванию кисты с наложением кожного шва.
Удалять атерому на фоне воспаления не рекомендуется, поскольку в этом случае очень высок риск ее рецидива из-за неполного вылущивания капсулы кисты. Поэтому, если атерома воспалилась без нагноения, то следует провести противовоспалительное лечение и подождать, пока оно полностью затухнет. Только после купирования воспаления и возвращения атеромы в «холодное» состояние можно произвести ее удаление.
Если же атерома воспалилась с нагноением, то следует вскрыть кисту, выпустить гной и оставить небольшое отверстие для оттока вновь образующегося воспалительного секрета. После того, как гной перестанет образовываться и воспалительный процесс утихнет, необходимо произвести вылущивание стенок кисты. Непосредственно в период гнойного воспаления удалять атерому не рекомендуется, поскольку в этом случае очень высока вероятность рецидива.
Удаление атеромы может быть произведено следующим методами:
- Хирургическая операция;
- Удаление атеромы лазером;
- Удаление атеромы методом радиоволновой хирургии.
Методика удаления атеромы выбирается врачом в зависимости от размеров и текущего состояния кисты. Так, небольшие кисты оптимально удалять лазером или радиоволновой хирургией, поскольку данные методики позволяют сделать это быстро и с минимальным повреждением тканей, вследствие чего заживление происходит гораздо быстрее, чем после хирургической операции. Дополнительным и немаловажным достоинством лазерного и радиоволнового удаления атером является малозаметный косметический шрам на месте их локализации.
В остальных случаях атеромы удаляют в ходе хирургической операции под местной анестезией. Однако хирург высокой квалификации может удалить лазером и довольно большую или нагноившуюся атерому, но в таких ситуациях все зависит от врача. Обычно же атеромы с нагноением или большого размера удаляются при помощи обычной хирургической операции.
В настоящее время операция по удалению атеромы производится в двух модификациях, в зависимости от размеров кисты. Обе модификации операции делают под местным обезболиванием в условиях поликлиники. Госпитализация в отделение необходима только для удаления нагноившихся атером большого размера. Во всех остальных случаях хирург в поликлинике вылущит кисту, наложит швы и повязку. Затем через 10 – 12 дней врач снимет швы на коже, и рана окончательно заживет в течение 2 – 3 недель.
Модификация операции с иссечением капсулы атеромы производится при больших размерах образования, а также при желании получить косметический шов, который будет малозаметен после заживления. Однако такой вариант удаления кисты можно сделать только при отсутствии ее нагноения. Данная операция по удалению атеромы с иссечением капсулы производится следующим образом:
1. В области максимальной выпуклости атеромы делают разрез на коже;
2. Все содержимое атеромы выдавливают пальцами, собирая его на коже салфеткой;
3. Если выдавить содержимое не удается, то его вынимают специальной ложечкой;
4. Затем вытягивают оставшуюся в ране оболочку кисты, захватив ее за края разреза щипцами;
5. Если разрез больше 2,5 см, то на него накладывают швы для лучшего заживления.
Кроме того, вместо выдавливания содержимого кисты с последующим вытягиванием ее капсулы, данную модификацию операции можно произвести следующим образом без нарушения целостности оболочки атеромы:
1. Разрезать кожу над атеромой таким образом, чтобы не повредить ее капсулу;
2. Раздвинуть кожу в стороны и обнажить поверхность атеромы;
3. Аккуратно надавить пальцами на края раны и выдавить кисту вместе с оболочкой, или захватить ее щипцами и вытянуть (см. рисунок 1);
4. Если разрез более 2,5 см, то на него накладывают швы для лучшего и более быстрого заживления.
Рисунок 1 – Вылущивание атеромы без нарушения целостности ее капсулы.
Вторая модификация удаления атеромы производится при воспаленных и нагноившихся кистах следующим образом:
1. С двух сторон атеромы делают два надреза кожи, которые должны окаймлять выпуклость;
2. Затем щипцами удаляют кожный лоскут над кистой по линиям разрезов;
3. Под атерому заводят бранши изогнутых ножниц, отделяя ее таким образом от окружающих тканей;
4. Одновременно с выделением ножницами кисты из тканей, ее аккуратно потягивают за верхнюю часть щипцами, вытаскивая наружу (см. рисунок 2);
5. Когда атерому вместе с капсулой вытаскивают из тканей, на подкожную клетчатку накладывают швы из саморассасывающегося материала;
6. Лоскуты кожи стягивают матрасными вертикальными швами;
7. Швы снимают через неделю, после чего рана заживает с образованием рубца.
Если в будущем человек захочет уменьшить видимость рубца, то ему придется сделать пластическую операцию.
Рисунок 2 – Удаление воспаленной или нагноившейся атеромы вылущиванием с помощью браншей ножниц.
Удаление атеромы лазером производится также под местным обезболиванием. В настоящее время при помощи лазера можно удалять даже крупные и нагноившиеся атеромы, если хирург обладает необходимой квалификацией. В зависимости от размеров и состояния атеромы врач выбирает вариант лазерного удаления кисты.
В настоящее время удаление атеромы лазером может быть произведено при помощи следующих трех методик:
- Фотокоагуляция – испарение атеромы при помощи воздействия лазерного луча. Данный метод используется даже для удаления нагноившихся кист при условии, что размер атеромы не превышает 5 мм в диаметре. После проведения процедуры врач не накладывают швы, поскольку на месте атеромы образуется корочка, под которой происходит заживление, продолжающееся в течение 1 – 2 недель. После полного заживления тканей корочка отпадает, и под ней оказывается чистая кожа с незаметным или малозаметным рубцом.
- Лазерное иссечение с оболочкой производится, если атерома имеет размер от 5 до 20 мм в диаметре, вне зависимости от наличия или отсутствия воспаления и нагноения. Для выполнения манипуляции сначала скальпелем разрезают кожу над атеромой, затем захватывают щипцами оболочку кисты и натягивают ее таким образом, чтобы стала видна граница между нормальными тканями и капсулой образования. Затем лазером испаряют ткани поблизости от оболочки кисты, выделяя ее таким образом из спайки с кожными структурами. Когда вся киста окажется свободной, ее просто вынимают щипцами, внутрь образовавшейся раны вводят дренажную трубку и накладывают швы на кожу. Через несколько дней удаляют дренаж и через 8 – 12 суток снимают швы, после чего рана полностью заживает с образованием малозаметного рубца в течение 1 – 2 недель.
- Лазерное испарение капсулы атеромы производится в случаях, когда объем образования более 20 мм в диаметре. Для выполнения манипуляции вскрывают капсулу атеромы, сделав над ней глубокий разрез кожи. Затем сухими марлевыми тампонами удаляют все содержимое из атеромы, чтобы осталась только оболочка. После этого расширяют рану, растянув ее в разные стороны операционными крючками, и лазером испаряют капсулу, спаянную с подлежащими тканями. Когда оболочка кисты будет испарена, в рану вводят резиновую дренажную трубку и накладывают швы на 8 – 12 дней. После снятия швов рана заживает с образованием малозаметного рубца.
Атерома (эпидермальная киста): причины появления, симптомы и диагностика, осложнения, методы лечения (хирургическое удаление), советы дерматокосметолога — видео
После удаления атеромы происходит заживление операционной раны. В будущем на месте кисты может остаться небольшой рубец или малозаметное пятно, в зависимости от того, какого размера была атерома и имелось ли нагноение в момент ее удаления.
После операции необходимо дважды в день обрабатывать рану следующим образом:
1. Утром промывать перекисью водорода и заклеивать пластырем.
2. Вечером промывать перекисью водорода, накладывать мазь Левомеколь и заклеивать пластырем.
Через 2 – 3 дня, когда ранка немного заживет и ее края склеятся, можно не закрывать ее пластырем, а наносить медицинский клей БФ-6. Если на ране были швы, то заклеивать ее пластырем и использовать БФ-6 можно только после их снятия. Клей БФ-6 применяют вплоть до полного зарастания раны, то есть, в течение 10 – 20 дней. Данный вариант послеоперационного ведения раны является стандартным, поэтому может использоваться во всех случаях. Однако при необходимости хирург может изменить порядок ухода за раной, и в этом случае расскажет пациенту, как следует производить послеоперационную обработку.
К сожалению, примерно в 3% случаев атерома может рецидивировать, то есть, вновь образовываться на том месте, с которого ее удалили. Как правило, это происходит, если атерома удалялась в период нагноения, вследствие чего не удалось полностью вылущить все частички оболочки кисты.
Вылечить атерому в домашних условиях не удастся, поскольку для надежного удаления кисты необходимо вылущить ее оболочку, а сделать это может только человек, обладающий навыками производства хирургических операций. Если человек самостоятельно может вылущить оболочку кисты (например, делал операции животным, является хирургом и т.д.), то сделав адекватное местное обезболивание, он может попытаться самостоятельно произвести операцию при наличии стерильных инструментов, шовного материала и локализации атеромы в области, на которой удобно манипулировать самостоятельно. Подобные условия трудновыполнимы, поэтому даже квалифицированный хирург, как правило, не может самостоятельно и в домашних условиях удалить себе атерому. Таким образом, лечение атеромы в домашних условиях де-факто невозможно, поэтому при появлении такой кисты необходимо обратиться к хирургу и удалить образование, пока оно маленькое, и это можно сделать без большого разреза с минимальными косметическими дефектами.
Всевозможные народные средства против атеромы не помогут избавиться от кисты, однако могут замедлить ее рост. Поэтому при невозможности удалить атерому в течение близлежащего промежутка времени, можно воспользоваться различными народными методами лечения, чтобы не допустить выраженного увеличения ее размеров.

Кроме того, при выполнении операции скальпелем на месте атеромы практически всегда остается заметный рубец, который можно удалить только лазерной шлифовкой. Именно шрам и дискомфортные ощущения после операции являются причинами отрицательных отзывов. Люди, которые отнеслись к шраму и послеоперационному дискомфорту, как к неизбежному, но вполне переносимому неудобству, оставляли положительный отзыв, поскольку манипуляция помогла избавиться от атеромы.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
Не многие из нас могут похвастаться тем, что постоянно наблюдают за здоровьем, регулярно проходят медицинский осмотр и посещают врачей. Современный человек живёт по принципу: ничего не болит, значит, здоров. А между тем, начальные стадии многих патологий могут протекать без симптоматики, не снижая качества жизни. В этом их опасность: они дают о себе знать слишком поздно. К таким заболеваниям можно отнести и кисту почки.
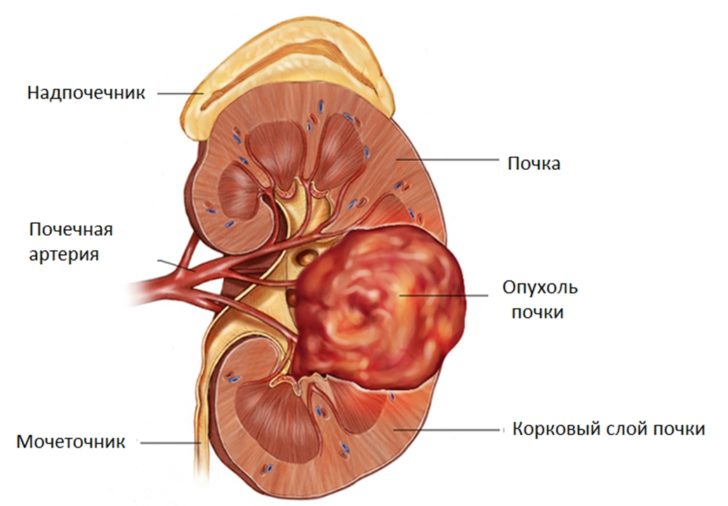
Киста почки — патологическая полость, которая заполнена внутри жидкостью. Образует различную форму, чаще округлую. Способна иметь простую (однокамерную) или сложную структуру. В последнем случае киста состоит из нескольких полостей, которые отделены друг от друга перегородками. От здоровых тканей киста отграничена плотной капсулой.
Размеры кисты обычно не превышают 10 см в диаметре, но изредка встречаются и более крупные экземпляры.
Киста может появиться из-за врождённой патологии. К наследственным заболеваниям относятся:
- мультикистоз — редкое заболевание, связанное с перерождением паренхимы органа, в результате чего почки напоминают виноградные гроздья;
- поликистоз — появление кист начинается внутриутробно и продолжается всю жизнь, характеризуется наличием множества образований в обеих почках;
Поликистоз характеризуется многочисленными образованиями на обеих почках
- губчатая почка — почечная ткань поражена мелкими кистами, полости которых заполнены песком и мелкими камнями.
Высока вероятность приобрести кисту почки и в течение жизни. Факторы риска её возникновения:
- преклонный возраст;
- травмы в области поясницы;
- гормональный сбой в организме;
- переохлаждение;
- аденома простаты у мужчин;
- перенесённые инфекционные заболевания;
- мочекаменная болезнь.
Возможны и другие причины. В группу риска входят люди с избыточным весом, а также те, кто курит и употребляет алкоголь в большом количестве.
У мужчин киста почки встречается гораздо чаще, чем у женщин.
На начальных стадиях развития киста может никак не проявлять себя. Признаки заболевания часто появляются, когда образование достигает значительных размеров и начинает давить на соседние ткани и органы. В этом случае появляются такие симптомы:
- повышенное артериальное давление (особенно его «нижние» показатели);
- болезненные ощущения в районе поясницы, которые усиливаются после поднятия тяжестей или при резких телодвижениях;
Боль в пояснице, особенно с одной стороны, вполне может быть симптомом кисты почки
- нарушение мочеиспускания;
- тупые боли в районе мочеточника, мочевого пузыря;
- присутствие крови в моче.
Динамично растущая киста представляет угрозу и может вызвать серьёзные осложнения.
Если иммунитет пациента слаб, может присоединиться инфекция и спровоцировать воспалительный процесс. В этом случае человек будет ощущать все признаки инфекционного поражения почки (пиелонефрита):
- общую слабость;
- болезненное и учащённое мочеиспускание;
- ноющие опоясывающие боли;
- повышение температуры тела.
Поскольку двухстороннее поражение встречается довольно редко, обычно пациент жалуется на дискомфорт лишь в одной половине тела. То есть если у него сформировалась киста правой почки, то болеть будет именно в правом боку.
Обычно киста почки имеет доброкачественное происхождение, но в некоторых случаях способна перерождаться в злокачественную опухоль. Особенно подвержены этому кисты, имеющие сложную структуру. Случается, что симптоматика отсутствует и болезнь обнаруживается на поздней стадии, когда человека спасти невозможно.
При отсутствии своевременного адекватного лечения даже доброкачественная киста представляет угрозу здоровью и жизни пациента. У больного может развиться хроническая почечная недостаточность. Проявляется эта патология:
- полиурией — очень частыми позывами к опорожнению мочевого пузыря;
- слабостью;
- постоянной жаждой;
- повышенным артериальным давлением.
Если размеры кисты большие, она может сдавливать не только мочеточники и почечные лоханки, но и важные сосуды. Это, в свою очередь, со временем приводит к ишемии и атрофии поражённого органа.
Кисты в почках классифицируют по разным признакам. Так, по месту локализации выделяют:
- Субкапсулярную. Размещается под верхним слоем органа, не затрагивает почечную лоханку, не мешает оттоку мочи.
- Кортикальную. Формируется в корковом слое почки, поэтому также мало влияет на процесс оттока мочи. Опасность вызывает в ситуации, когда причиной появления стала травма. В этом случае внутри капсулы образуется примесь гноя и крови.
- Интрамодулярную. Появляется в мозговом веществе. Главная его функция — вывод и распределение продуктов фильтрации. Интрамодулярные киста, особенно если она крупная, может затруднять этот процесс, поэтому представляет опасность. Такие образования требуют постоянного наблюдения.
- Парапельвикальную (окололоханочную). Образуется около лоханки, развивается из участка лимфатического сосуда. При больших размерах приводит к нарушению мочеиспускания.
- Кисту синуса. Находится возле лоханки. Синусная киста почек провоцирует болевой симптом у пациента, а также нарушения мочеиспускания, а сама моча может быть красного цвета из-за наличия в ней крови. Больной часто страдает от повышенного давления.
- Дивертикул лоханки (лоханочную кисту). Встречается редко, образуется в лоханке почки. Этот вид образования вызывает застой мочи, провоцирующий развитие инфекции в почке. Диагностика лоханочной кисты затруднена, производится при помощи компьютерной томографии. Дивертикул лоханки практически всегда требует оперативного лечения. В тяжёлых ситуациях, когда воспаление кисты набирает силу и работа почки ухудшается, производят удаление органа.
Опасность кисты почки во многом определяется местом её локализации
По качеству жидкости внутри образования кисты бывают:
- геморрагические (содержат жидкость с примесью крови);
- серозные (внутри капсулы жидкое вещество желтоватого оттенка);
- гнойные (развиваются в результате присоединения воспаления из-за инфекции).
Внутри кисты могут обнаруживаться кальцинаты — отложения солей кальция.
Кисты с серозным содержимым не опасны. Кисты с кровью, гноем и кальцинатами внутри представляют угрозу и могут перерасти в рак, часто требуют оперативного вмешательства.
Особо выделяется паразитарная киста. Появляется в результате жизнедеятельности эхинококкового цепня. Причиной может стать контакт с заражёнными животными. Паразитарная киста может вызвать:
- снижение функции почки;
- почечную недостаточность;
- онкологию.
При паразитарном происхождении кисты всегда производится оперативное вмешательство.
В 1986 году Bosniak предложил сгруппировать кистозные массы на базе радиологических показателей. Многие врачи взяли на вооружение эту систему. Классификация помогает выбрать верную стратегию борьбы с болезнью.
Радиоизотопное исследование почек — один из самых эффективных методов диагностики. Назначают в первую очередь пациентам с подозрением на онкологию. Этот способ даёт более точные результаты обследования, чем УЗИ.
| Вид | Признаки | Вероятность озлокачествления | Лечение |
| I категория, простые кисты |
| 0% | наблюдение не требуется |
| II категория, минимально осложнённые кисты |
| до 14% | наблюдение |
| IIF категория, осложнённые кисты |
| 30% | тщательное наблюдение |
| III категория, более сложные кисты |
| 50% | хирургическое удаление |
| IV категория, кисты с высокой степенью злокачественности |
| 85–100% | хирургическое удаление |
Очень часто кисту диагностируют на плановых медицинских осмотрах при помощи ультразвукового исследования.
Но нередко больные обращаются к врачу самостоятельно с жалобами. Задачей уролога или нефролога становится подтверждение диагноза «киста почки». С этой целью пациента первоначально осматривает врач. Пальпируя почки, он может обнаружить образования, диаметр которых больше 3 см. Затем больного направляют на обследование, которое включает в себя:
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- УЗИ с допплерографией;
На УЗИ киста почки визуализируется как тёмное пятно округлой формы
- ангиографию;
- КТ;
КТ — более точный метод исследования, позволяющий не только визуализировать кисту, но и определить степень её влияния на соседние органы и ткани
- МРТ.
Эти исследования помогают не только подтвердить наличие новообразования, но и точно установить его локализацию и структуру.
Также для определения природы образования обычно назначают радиоизотопное обследование, например, сцинтиграфию, урографию и т. п. Именно его результаты позволяют судить о том, сформировалась ли в почке злокачественная опухоль или это доброкачественное образование.
Для диагностики злокачественных образований применяется компьютерная томография почек (КТ) и артериография.
КТ решает следующие задачи:
- распространённость заболевания, происходит поиск отдалённых раковых клеток в других органах;
- расположение опухоли и её границы;
- мониторинг динамики при лечении.
Артериография позволяет оценить степень поражения сосудов почки. Суть метода: в артерию почки при помощи катетера с изогнутым концом вводится контрастное вещество, получают очень точное изображение сосудов органа.
Прогноз жизни при кисте почки зависит от многих факторов: размеров образования, вида кисты, наличия или отсутствия раковых клеток. Учитывая все особенности, подбирается верная тактика дальнейшего лечения.
Положительный практически на 100% прогноз определяется для простой кисты почки. Этот вариант актуален вне зависимости от реализуемой тактики лечения (оперативное вмешательство или консервативная терапия). Если киста не стала причиной опасных осложнений, в числе которых обширная инфекция, необратимые изменения в почках и рак, лечение приводит к выздоровлению пациента.
Наиболее неблагоприятный прогноз для лиц с врождёнными кистами почек.
Злокачественная опухоль почки может повлечь за собой смерть пациента. По данным нескольких медицинских исследований, пациенты, у которых онкология не распространялась за пределы почки, имели показатель пятилетней выживаемости 90%. При проникновении рака в другие органы этот процент стремительно снижается.
Киста небольшой величины, до 5 см в диаметре, не требуют оперативного вмешательства и не угрожают здоровью человека. Рекомендуется систематическое наблюдение у врача и контроль при помощи ультразвукового исследования. Кисты больших размеров, от 5 до 10 см в диаметре, удаляются хирургическим способом, так как могут привести к осложнениям:
- разрыву кисты;
- внутреннему кровотечению;
- хронической почечной недостаточности;
- перитониту.
Каждое заболевание, даже самое безобидное, при отсутствии правильного лечения может привести к печальному исходу. И киста почки не исключение.
При диагностике кисты почки на поздней стадии заболевания могут прогрессировать следующие осложнения:
- Снижение функции почки. Киста больших размеров оказывает давление на сосуды почки, что приводит к ухудшению её работы. Это может развиться в хроническую почечную недостаточность.
- Повышение артериального давления.
- Разрыв кисты, когда её содержимое попадает в брюшную полость и начинается воспаление (перитонит). Требуется срочное хирургическое вмешательство.
- Нагноение содержимого кисты.
- Перерождение доброкачественной кисты в злокачественную опухоль, что может повлечь за собой удаление органа.
Очень опасным последствием разрыва кисты является перитонит. Это воспаление брюшины, которое ведёт к тяжёлому состоянию организма, представляет угрозу для жизни и требует экстренной госпитализации. При остром перитоните производится срочное оперативное вмешательство. Исход операции зависит от своевременности оказания помощи. Если операция сделана в первые часы обострения — выживает 90% пациентов, в первые сутки — 50%, после третьего дня — всего 11%.
Хроническая почечная недостаточность — серьёзное последствие кисты почки больших размеров. Характеризуется угасанием функций почки вплоть до полного прекращения работы органа. Снижается диурез (объём мочи, выделяемый за определённый промежуток времени), на поздних стадиях развивается сердечная недостаточность, отёк лёгких, уремическая кома. Показаны гемодиализ или пересадка почки.
Киста почки возникает из-за множества причин, и уберечь себя от этого заболевания полностью невозможно. Но уменьшить вероятность осложнений, которые вызывает киста, способен каждый человек.
Факторы, снижающие риск осложнений:
- полноценное и здоровое питание;
- профилактика ожирения;
- соблюдение диеты;
- лечение всех имеющихся инфекций мочеполовой системы;
- отказ от злоупотребления алкоголем;
- отсутствие травм спины и позвоночника;
- прохождение УЗИ раз в год;
- отказ от сомнительных методов врачевания.
Правильное питание поможет ускорить процесс выздоровления и не допустить рецидив. Рекомендуется сократить употребление соли, отказаться от жареной и жирной пищи. При повышенном давлении уменьшают объём потребляемой жидкости.
Киста почки — коварное заболевание, но при своевременном выявлении проблемы снижается риск осложнений и сохраняется жизнь. Будьте грамотным пациентом! При первых симптомах дискомфорта в области почек обращайтесь к врачу и проходите назначенные им исследования.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Киста яичника – это доброкачественное новообразование, полость, содержащая жидкость различной консистенции и структуры в зависимости от причины образования и вида кисты. Если секреторная жидкость в кисте накапливается, размеры ее увеличиваются и вызывают клинические симптомы, в то время как новообразования маленького размера не провоцируют дискомфортных ощущений и могут пребывать в тканях яичника многие годы бессимптомно.
Яичники являются парным органом, выполняющим многие функции, среди которых основные и чрезвычайно важные – это репродуктивная и гормональная. Латеральность, асимметрия яичников до сих пор изучается и дает поводы для многочисленных дискуссий между гинекологами практиками и теоретиками. Некоторые специалисты убеждены, что правый яичник более активен в смысле фолликулярной деятельности, чем левый, поэтому более уязвим и подвержен развитию в нем опухолей и кист различных видов. Однако подобное утверждение не имеет под собой научно-обоснованной доказательной базы, следовательно киста правого яичника и киста левого имеют одни и те же причины, патогенетический механизм развития, симптоматику и способы лечения.

Этиология, причины кисты правого яичника могут быть разнообразными и зависеть от многих внешних и внутренних факторов. Следует отметить, что даже при наличии современных методов, технологий и достаточно большой статистической базы, этиология формирования ДОЯ (доброкачественных образований яичников) до сих пор не ясна. Существует несколько общепринятых мировым медицинским сообществом гипотез, среди которых наиболее популярна теория изменений гормонального фона. Согласно этой версии причины кисты правого яичника, как и левого в том числе, кроются в нарушении баланса ЛГ (лютеинизирующего пептидного гормона), ФСГ (фолликулостимулирующего гормона), то есть гипофизарных гормонов. Соответственно, возможной причиной кистозных образований могут быть хронические стрессы, нервное напряжение или истощение.
Считается, что функциональные кисты образуются по причине аномальной овуляции, а другие виды новообразований могут быть следствием хронического сбоя в гормональной системе и дисфункции яичников.
Кроме того, принято выделять следующие провоцирующие кисту факторы:
- Воспалительные процессы в матке, в маточных трубах.
- Венерические заболевания, ЗППП (заболевания, передающиеся половым путем).
- 35-40% кист образуются после абортов.
- Причины кисты правого яичника могут быть связаны с нарушением работы щитовидной железы (гипотиреоз).
- Нарушения менструального цикла.
- Нарушение метаболизма, избыточный вес (ожирение) или недостаточный вес (анорексия).
Признаки и симптомы кисты правого яичника могут быть не проявлены, если новообразование носит функциональный характер и не превышает в размерах 2-3-х сантиметров. В случае стойкого гормонального нарушения, гинекологических заболеваний, воспалений и других патологических факторов киста может увеличиваться, нагнаиваться и провоцировать такую симптоматику:
- Преходящая боль в нижней зоне живота.
- Ощущение тяжести внизу живота.
- Нарушение менструального цикла – задержка, отсутствие, длительный или чересчур короткий цикл.
- Боль внизу живота при интенсивных физических нагрузках.
- Боль в нижней части живота или в правом боку во время сексуального контакта, после него.
- Болезненные ощущения после мочеиспускания.
- Субфебрильная температура тела, не имеющая других объективных причин.
- Периодические выделения с кровью.
Осложнения, обострения процесса образования кисты:
- Внезапное повышение температуры тела.
- Резкая боль внизу живота.
- Тошнота, рвота.
- Головокружение, слабость.
- Нетипичные выделения из влагалища.
- Напряженные мышцы живота.
- Увеличение живота без объективных причин.
- Падение артериального давления, тахикардия.
- Нарушение мочеиспускания (частые позывы, скудное опорожнение).
- Запоры.
- Асимметрия живота.
Следует отметить, что гормональнозависимые кисты провоцируют нарушения менструального режима, цикла, когда месячные могут идти в нарушение графика и быть скудными, чрезмерно обильными или вовсе отсутствовать.
Нарушение менструального цикла могут спровоцировать гормональнозависимые кисты – это фолликулярные и кисты желтого тела.
Если гинеколог согласно предъявленным жалобам подозревает, что у женщины развивается киста правого яичника, нет месячных, то следует исключить возможность лютеинового образования, которое часто развивается на ранних сроках беременности. В процессе вынашивания плода гормональная система в женском организме начинает работать по-другому, эстроген вырабатывается в меньшем количестве, а прогестерона требуется намного больше, чтобы закрепить и сохранить беременность. Активный яичник, из которого выделился доминирующий фолликул, должен функционировать более интенсивно, что часто приводит к развитию на нем кисты. Лютеиновая киста правого яичника считается функциональной и, как правило, самостоятельно рассасывается на 12-14-й неделе беременности. Это обусловлено тем, что необходимый прогестерон начинает вырабатывать уже не яичник, он накапливается в плаценте. Если же диагностируется другая киста правого яичника, нет месячных, то есть наступила беременность, но без сохранившегося желтого тела, то существует угроза прерывания вынашивания, самопроизвольного выкидыша. Кроме того, киста другого вида, нефункционального, у беременной женщины может представлять серьезную опасность как для развития плода, так и для здоровья самой матери.
Также киста желтого тела может вызвать и другие нарушения менструации. Кроме отсутствия, месячные причиняют незначительные боли внизу живота, могут сбиваться с ритма. Для точного диагноза, чтобы исключить внематочную беременность или более серьезные патологии органов малого таза, кроме УЗИ требуются исследования крови на хорионический гонадотропин.

Чаще всего у беременных женщин диагностируется киста желтого тела, если в заключении значится фолликулярная киста, это скорее всего досадная ошибка, поскольку такой вид новообразований в принципе не может развиваться, когда зачатие уже состоялось. Этому мешает и пролактин, и сам механизм оплодотворения активного фолликула.
Киста правого яичника при беременности объясняется тем, что продолжительность деятельности желтого тела увеличивается с двух недель до трех месяцев, вплоть до момента формирования плаценты. Женщине для закрепления и сохранения плода требуется намного больше прогестерона, эту функцию и берет на себя желтое тело, работая интенсивнее и активнее. В такой ситуации желтое тело может трансформироваться в кистообразную полость, которая во втором триместре рассасывается самостоятельно и не доставляет дискомфортных ощущений будущей матери.
Все остальные виды новообразований, такие как дермоидная киста правого яичника при беременности, эндометриозная или параовариальная, подлежат систематическому наблюдению. Если киста не мешает течению беременности и не провоцирует функциональных нарушений в организме женщины, ее не трогают, но удаление в любом случае необходимо, уже после родов или во время них при кесаревом сечении.
Киста большого размера или новообразование вследствие разрастания ткани эндометрия – эндометриоидная киста, более серьезная опухоль – цистаденома требуют частых контрольных ультразвуковых исследований, так как возможны осложнения – перекрут ножки кисты, разрыв ее капсулы, кровоизлияние в брюшину.. Кроме того, большая киста правого яичника часто вызывает симптоматику, схожую на признаки аппендицита, поэтому при первой же возможности новообразование удаляют лапароскопическим методом. Оптимальный срок для проведения плановой операции по поводу кисты у беременной женщины – это второй триместр.
Киста желтого тела или лютеиновая киста считается функциональным новообразованием, которое формируется из лопнувшего, овулировавшего фолликула. Кровь при разрыве фолликула резорбируется (рассасывается) и теряет свою типичную окраску, она приобретает желтоватый оттенок, так же как и при гематоме – синяке, от красного к желтому, минуя синий и зеленый цвет. Образование желтого тела – это временная железа, которая предназначена для адаптации организма к возможному зачатию. Если оно не происходит, желтое тело спустя 2 недели регрессирует, но может и продолжать наполняться жидкостью из-за нарушений в работе гормональной системы или наступившей беременности.
Киста желтого тела правого яичника так же, как и левого, всегда односторонняя, располагается в направлении к брюшной стенке и, как правило, невелики по размерам. Содержимое кисты – это liquor serosus (серозная жидкость), часто с примесью крови (геморрагическая жидкость). Такие кисты практически безопасны и в 90% случаев имеют свойство к саморассасыванию в течение двух менструальных циклов. Опасность лютеиновой кисты заключается в потенциальной возможности к кровоизлиянию в брюшину, особенно критичны в этом смысле 20-27-й дни месячного цикла.
Обычно киста желтого тела правого яичника протекает бессимптомно, если ее обнаруживают на УЗИ, то врач выбирает выжидательную тактику, то есть наблюдение. Разрыв кисты требует экстренных мероприятий – операции. Следует отметить, что лютеиновая киста диагностируется как таковая, если ее размеры превышают 2,5-3 сантиметра, все новообразования подобной структуры меньшего размера определяются как собственно желтое тело.

Фолликулярная киста правого яичника — это самый распространенный вид ДОЯ (доброкачественных опухолей яичников), по статистике фолликулярное образование встречается в 83-85% случаев среди всех кистозных опухолей у женщин.
Такой вид кист считается доброкачественным в 99%, кроме того фолликулярные кисты практически всегда рассасываются самостоятельно без медикаментозной помощи.
Формируется фолликулярная киста правого яичника как следствие аномальной овуляции самого активного фолликула. Он не лопается, не высвобождает ооцит (яйцеклетку) и начинает переполняться жидкостью, разрастаясь в этом процессе от2-х до 15-ти сантиметров в диаметре. Фолликулярные кисты способны персистировать в яичниках на протяжении многих менструальных циклах практически бессимптомно, при условии, что размеры новообразования не превышают 3-х сантиметров.
Истинные причины появления фолликулярной кисты не ясны, но гинекологи утверждают, что таким образом яичник реагирует на сбой работы гормональной системы, а также на возможный воспалительный процесс в органах малого таза. Также в гинекологической практике существует мнение, что правый яичник анатомически несколько больше левого и гораздо активнее участвует в овуляции, следовательно, более подвержен кистозным образованиям. Поэтому, по неподтвержденным научными исследованиями данным, наиболее распространена именно фолликулярное кистозное образование, в левом она диагностируется на 15-20% реже.
Диагностика фолликулярных кистозных образований происходит, как правило, при диспансеризации, гинекологическом осмотре, направленном на выявление совсем другой патологии и ли состояния.
Статистика динамики развития фолликулярной кисты:
- Кисты до 5-6 сантиметров в диаметре рассасываются самостоятельно на протяжение 2-3х месяцев, в течение которых они подлежат регулярному контролю с помощью осмотров и УЗИ.
- Саморассасывание в течение первого менструального цикла происходит у 25% женщин.
- Фолликулярная киста рассасывается после 2-х циклов у 35% женщин.
- Рассасывание кисты после 3-х менструальных циклов происходит в 40-45 % случаев.
Если спустя 4 месяца фолликулярное новообразование продолжает персистировать, но не увеличивается, врач принимает решение о лечении с помощью гормональных оральных контрацептивов. Если киста разрастается свыше 6-7 сантиметров, ее рекомендуют удалять во избежание перекрута ножки, которая у кист такого вида длинная и склонна к подвижности. Во время операции кисту вылущивают, стенки ушиваются, возможна частичная резекция яичника. Лечение фолликулярной кисты оперативным путем чаще всего проводится с помощью лапароскопии, то есть хирург не прибегает к большому полостному разрезу.
Эндометриоидная киста правого яичника чаще всего формируется в патологическом сочетании с эндометриозом – основным, провоцирующим кисту заболеванием.
Кистозное образование такого вида – это прорастание в ткань яичника занесенных клеток эндометрия. Имплантированный в яичник эндометрий проходит вместе с ним все стадии месячного цикла, в том числе и выделение крови. В течение аномального развития могут формироваться спайки самого яичника с прилегающей тканью брюшной стенки и близлежащими органами. Как правило в начальной стадии эндометриоидные кисты развиваются бессимптомно, медленно, если появляются временные, преходящие боли внизу живота, это свидетельствует о возможном спаечном процессе из-за постоянного подтекания содержимого кисты в брюшину.
Боль чаще всего иррадиирует в прямую кишку, реже в промежность, носит острый, но быстро преходящий характер. Также эндометриоидная киста правого яичника может быть и большого размера, когда постоянное кровоизлияние из первичного эндометриоидного очага образует полость с темной, густой кровью. Такие кисты называют «шоколадными», поскольку их содержимое действительно по цвету напоминает темный шоколад. Кроме того симптомами эндометриоидного разрастания в виде кисты могут быть такие признаки:
- Субфебрильная температура тела на фоне периодических иррадиирующих болей внизу живота.
- Усиление боли в начале месячного цикла.
- Клинические симптомы «острого живота» при разрыве капсулы кисты и кровоизлиянии в брюшину.
Эндометриоидная киста лечится хирургически, также в комплекс лечебных мероприятий включаются гормональные препараты. В процессе оперативного вмешательства кисту удаляют, проводится коагуляция эндометриоидных очагов в брюшной полости, в связках и маточных трубах. Гормональная терапия направлена на восстановление нормального взаимодействия гипофиза и яичников. Прогноз при своевременном и адекватном комплексном лечении благоприятен.

Параовариальные кисты – это одна из разновидностей ретенционных образований, то есть таких, которые формируются на фоне воспалительного процесса в органах малого таза.
Параовариальная киста правого яичника – это киста, развивающаяся рядом с фаллопиевой трубой или яичником, отличием ее является тот факт, что она не прикреплена к тканям. Такое новообразование всегда имеет небольшие размеры (редко до 2-х сантиметров), оно формируется из эмбриологических или оставшихся, «неиспользованных» яйцеклеток. Параовариальная киста совершенно не опасна и персистирует без каких-либо клинических проявлений. Чаще всего ее выявляют при диспансеризации, на гинекологическом осмотре или на УЗИ случайным образом.
Симптоматика может манифестировать, когда параовариальная киста правого яичника начинает бурно развиваться и достигает большого диаметра, сдавливая фаллопиеву трубу, кишечник или отодвигая яичник, мочевой пузырь. Такие случаи в гинекологической практике встречаются крайне редко и являются признаком множественной хронической патологии органов малого таза. Как правило, параовариальные образования лечатся с помощью оперативной лапароскопии для минимизации риска спаечного процесса и дальнейшего бесплодия. В отличие от фолликулярной кисты, параовариальная не способна к саморассасыванию или уменьшению, поэтому энуклеация и рассечение листка, связывающего кисту и близлежащие органы, неизбежна.

Если у женщины диагностирована киста правого яичника, функциональная она или же воспалительная, нефункциональная, определяет врач с помощью УЗИ и дополнительных обследований – анализа крови на ЛГ и ФСГ, биохимическое исследование и гистология.
К функциональной категории относятся неосложненные фолликулярные и лютеиновые кисты (киста желтого тела), которые формируются в результате нарушения овуляции или изменения гормонального баланса.
В отличие от других видов ДОЯ (доброкачественных опухолей яичников), простая киста правого яичника, функциональная – фолликулярная или лютеиновая, в целом считается безопасной, так как практически никогда не малигнизируется. Однако так же, как и прочие кисты, функциональные способны осложняться нагноением, разрывом капсулы или перекрутом ножки.
Функциональная киста большого размера или осложненная провоцирует следующие симптомы:
- Боль внизу живота справа, часто схожая с клиникой воспаления аппендикса.
- Нарушение месячного цикла – режима, графика.
- Периодические выделения из влагалища, нередко с примесью крови.
- Повышение температуры тела.
- Боль при сексуальном контакте.
- Клиника «острого живота» при разрыве капсулы, перекруте ножки или кровоизлиянии в брюшную полость.
Лечение функциональных кист, как правило, заключается в динамическом наблюдении, поскольку такие новообразования имеют свойство рассасываться самостоятельно. Осложненные ситуации требуют хирургического вмешательства, в том числе экстренного. Прогноз при своевременном обнаружении и обращении за медицинской помощью благоприятен в 95% случаев.

Ретенционная киста (от латинского – retentio, сохранять, задерживать) – это такое новообразование, которое формируется при накоплении жидкости в секреторной полости, органе. Ретенционная киста правого яичника может быть как врожденной, так приобретенной в результате сращивания, спайки близлежащих стенок, желез.
Патогенетический механизм образования истинной, ретенционной кисты таков:
- В результате патологического процесса происходит закупорка железы (протока), чаще всего самим сгущенным секретом.
- Закупорка протока может быть вызвана и давлением на него со стороны опухоли.
- Накопленная, невыделенная жидкость растягивает полость и образует кисту.
Ретенционная киста правого яичника – это фолликулярная или лютеиновая киста, которые диагностируются, как правило, случайным образом, так как имеют свойство персистировать долгое время бессимптомно. Чаще всего ретенционная киста бывает односторонней и ее симптомы манифестируют в случае, когда новообразование увеличивается в размерах. Лечение в 50% диагностируемых ретенционных кист не требуется, осложнения в виде перекрута ножки, нагноения кисты большого размера, потенциальный риск ее разрыва диктует необходимость оперативного вмешательства.
Прогноз лечения ретенционных опухолей благоприятен, такие кисты никогда не трансформируются в злокачественные опухоли яичников.

Когда диагностируется геморрагическая киста правого яичника, может произойти путаница в дефиниции образования, в терминологии. Геморрагической может считаться любая киста в принципе, так как все виды кист склонны к кровотечению, кровоизлиянию в силу своего строения. Однако чаще всего потенциальные геморрагические кисты – это функциональные образования, то есть кисты желтого тела или фолликулярная киста.
Сorpus hemorrhagicum – геморрагическая киста правого яичника встречается намного чаще, чем левосторонняя, скорее всего это связано с его более интенсивным кровоснабжением. Правый яичник напрямую соединен с важной, центральной аортой, а левый снабжается через почечную артерию, то есть медленнее.
Геморрагия яичника развивается в два этапа:
В клиническом смысле более опасно кровотечение, которое может быть ограниченным – только в фолликул, в желтое тело или распространенным, диффузным — в ткань яичника с вытеканием в брюшину.
Геморрагическая киста правого яичника чаще всего развивается в середине периода между менструациями и зависит от сроков разрыва фолликула. Локальное кровоизлияние в полость кисты считается более благоприятным, чем диффузное, которое может возникнуть на фоне стойкой гиперемии, истончающей капсулу кисты. Также фактором, провоцирующим диффузную геморрагию в брюшину могут быть чрезмерные физические нагрузки, поднятие тяжести, активные половой контакт, фибромиома.
По статистике геморрагия чаще диагностируется в правом яичнике, что обусловлено его сосудистой архитектоникой.
Если геморрагическая киста разрывается, может развиться анемическая форма апоплексии, когда операция становится неизбежна. Если же киста невелика, а симптоматика кровоизлияния вовнутрь только начинает манифестировать, возможно консервативное лечение.

Дермоидная киста правого яичника – это врожденное новообразование, которое формируется внутриутробно в результате патологического эмбриогенеза. Дермоид в отличие от других видов кист содержит в себе клетки всех трех зародышевых листков в различной комбинации. Такие кисты считаются доброкачественными, но они не способны рассасываться как фолликулярные, так как элементы костной, хрящевой, жировой ткани, волосы, частицы зубов, чешуйки кожи не растворяются в принципе. Дермоидная киста правого яичника диагностируется так же часто, как и дермоид левого яичника, латеральность при таком виде новообразований статистически не отмечена. Этиология дермоидных образований до сих пор не уточнена, есть версия, касающаяся генетического фактора, также принимается гипотеза о патологическом влиянии вредных привычек, воспалений, венерических заболеваний на нормальный эмбриогенез.
Дермоид может персистировать в яичнике долгие годы без каких-либо клинических симптомов. Около 3-хпроцентов дермоидных кист склонны к малигнизации, поэтому их удаляют при первом же удобном случае.

Доброкачественные кисты являются наиболее распространенными среди всех опухолевых образований яичников. Киста на правом яичнике так же, как все виды кист классифицируется определенным образом, в зависимости от структуры капсулы и состава содержимого полости:
- Функциональная, то есть такая, которая формируется в ткани яичника в результате его функциональной цикличной деятельности. Функциональными кистами являются фолликулярные и лютеиновые кисты (кисты желтого тела). Чаще всего фолликулярная киста правого яичника, киста желтого тела образуется в организме женщин детородного возраста и развивается бессимптомно, в процессе овуляции и месячного цикла такие кисты способны самоликвидироваться без следа. Фолликулярная или киста желтого тела локализуется сбоку или впереди матки.
- Нефункциональная киста – это дермоидная, параовариальная, муцинозная, эндометриоидная, серозная киста. Эти новообразования развиваются в результате изменений генетического характера, а также из-за патологических процессов, происходящих в органах малого таза
Кроме того, киста правого яичника, как и новообразования левого, классифицируется по таким признакам:
- Единичная, солитарная киста.
- Множественные кисты яичника.
По развитию и течению процесса:
- Неосложненные, простые.
- Осложненные (гнойные, с перекрутом ножки).
По этиологии, происхождению:
- Фолликулярная – в результате овуляции.
- Лютеиновая – обратное развитие (регрессия) желтого тела.
- Дермоидная киста – новообразование из эмбриональных зародышевых клеток (листков).
- Параовариальная – киста, которая формируется из придатка, находящегося над яичником.
- Эндометриоидная – разрастание ткани эндометрия в ткань яичника.
На самом деле классификация новообразований яичников, к которым относится и киста правого яичника, более обширна и развернута, в нее входит перечисление как доброкачественных, так и злокачественных образований. В гинекологической практике пользуются определениями ВОЗ, предложенными еще в конце прошлого века, но не утратившими своей актуальности и значимости до сих пор.
Осложнения и последствие несвоевременно диагностированной или нелеченной кисты могут быть довольно серьезными. Главной причиной возникновения осложнений считается самолечение с помощью так называемых народных методов, а также нежелание проходить регулярные диспансерные гинекологические осмотры.
Гинекологи называют следующие последствия кисты правого яичника :
- Риск малигнизации некоторых видов кист – дермоидов, эндометриоидных, муцинозных кист.
- Перекрут ножки кисты, особенно склонны к таким последствиям фолликулярные кисты. Некротизирование тканей яичника, его апоплексия, дальнейшее бесплодие из-за спаек – вот далеко неполный перечень риска перекрута ножки кисты.
- Нагноение кисты, воспаление органов малого таза.
- Разрыв капсулы кисты большого размера, выделение содержимого кисты в брюшину, воспаление, нагноение. Чаще всего такому осложнению подвергается киста правого яичника, последствия могут быть крайне неблагоприятными.
- Кровотечение в брюшную полость, перитонит.
- Увеличение кисты приводит к нарушению функционирования близлежащих органов.
- Стойкое бесплодие.

Разрыв кисты правого яичника по статистике превышает апоплексию новообразований в левом яичнике, это связано с особенностями, спецификой кровоснабжения. Правый яичник, кроме того, что более активен, гораздо интенсивнее, быстрее снабжается кровью из основной аорты, она соединяется с сосудами яичника напрямую.
Риск разрыва кисты существует при таких провоцирующих факторах:
- Резкое увеличение кисты в размерах.
- Травма брюшной полости – падение, удар.
- Активный, чрезмерно интенсивный половой контакт.
- Активные спортивные тренировки.
- Физическое переутомление.
- Поднятие тяжестей.
- Сочетание вышеперечисленных факторов с сопутствующим заболеванием воспалительного характера.
Кровоизлияние при апоплексии может быть как внутренним, в полость кисты или непосредственно в брюшную полость, так и наружным – через влагалище.
Чаще всего апоплексия, разрыв кисты правого яичника сопровождается кровотечением вовнутрь – в брюшину, что вызывает типичную картину « острого живота» и требует немедленного оперативного вмешательства.
- Симптомы кровотечения:
- Резкая боль, разливающаяся по всей брюшной полости.
- Боль иррадиирует в промежность, в прямую кишку.
- Боль часто схожа на симптомы аппендицита.
- Падение артериального давления.
- Бледные кожные покровы.
- Симптоматика анемии – цианоз, головокружение, тошнота, обморок, холодный пот.
Лечение апоплексии только хирургическое, во время которого удаляют (аспирируют) кровь, жидкость из брюшной полости, промывают и дренируют ее. Параллельно удаляется и киста. Как правило, операция проводится с помощью лапароскопии, но техника проведения также может зависеть от состояния пациентки, размеров и строения кисты. При своевременно оказанной помощи прогноз благоприятен, более того все функции – фертильность, репродуктивность, восстанавливаются. Если же операция проводится как полная, полостная и яичник полностью удаляется, возможен риск бесплодия или трудностей с зачатием.

Киста правого яичника, геморрагическая, с кровоизлиянием по симптоматике и патогенезу мало чем отличается от апоплексии всего яичника. Более того в диагностических критериях отсутствуют специфические различия между кровоизлиянием кисты и «АЯ» – апоплексией яичника. Таким образом, гематома яичника, апоплексия кисты, инфаркт яичника, разрыв кисты – это практически синонимы, объединяющие следующие этапы процесса:
- Дистрофические изменения в тканях яичника и кисты.
- Воспалительные процессы в органах малого таза.
- Ломкость кровеносных сосудов, изменение структуры ткани капсулы кисты.
- Наполнение кисты жидкостью, увеличение.
- Сдавливание близлежащими органами.
- Травма или физическое перенапряжение.
- Разрыв капсулы.
Киста правого яичника с кровоизлиянием развивается в трех направлениях:
Болевая форма без клиники кровоизлияния в брюшную полость:
- Боль внизу живота тупая, преходящая.
- Головокружения, тошнота в течение недели и более.
- Падение артериального давления.
Анемия как симптом кровотечения в брюшину:
- Тахикардия.
- Падение артериального давления.
- Цианоз.
- Слабость.
- Озноб, холодный пот.
- Рвота – однократно.
- Сухость слизистой полости рта.
- Тупая разлитая боль по всему животу.
- Возможен обморок.

Диагностика кисты с кровоизлиянием может быть затруднительной, поскольку клинические симптомы очень похожи на признаки воспаления органов брюшной полости. Как правило, пациентов доставляют в стационар с предварительным выводом – «острый живот», диагноз уточняется уже на месте, нередко во время проведения оперативного вмешательства. Консервативное лечение даже в случае подозрения на легкую форму кровоизлияния неэффективно, так как в 90% случаев имеются рецидивы.

Диагностические мероприятия при подозрении на кисту правого яичника:
- Сбор анамнестической информации, в том числе наследственной, семейной.
- Уточнение субъективных жалоб в смысле локализации, характера, периодичности боли.
- Бимануальный осмотр.
- УЗИ – трансабдоминальное, трансвагинальное – эхоскопическая картина состояния органов малого таза и брюшной полости, в том числе новообразования.
- Возможна пункция свода влагалища для определения наличия крови в брюшине.
- Диагностическая лапароскопия, во время которой возможно непосредственное удаление кисты.
- ОАК – общий анализ крови, биохимия крови.
- Кровь на СА-125 (онкомаркеры).
- Определение ЛГ и ФСГ – гормонов.
- Компьютерная томография для определения структуры капсулы, содержимого кисты, наличия спаек и взаимосвязей с близлежащими органами.
- Исключение или подтверждение возможной беременности.
Диагностика кисты правого яичника зависит от вида новообразования, периода, срока его развития и своевременности обращения за помощью. Как правило, комплексные диагностические мероприятия проводятся амбулаторно, ургентная cito-диагностика показан в экстренных случаях, когда есть осложнения – разрыв кисты, перекрут ножки, апоплексия яичника.
УЗИ – это наиболее информативный метод для выявления кистозных новообразований, как правило, точные выводы можно сделать при трансвагинальном исследовании. Точность такого способа достигает 90%.
Чаще всего у женщин случайным образом при диспансеризации выявляются фолликулярные кисты. Норма фолликул в яичнике, которые визуализируются на УЗИ, — от одного миллиметра до 30 миллиметров. Любой фолликул более 30 мм может быть диагностирован как функциональная киста.
На УЗИ определяются такие кисты в зависимости от структуры капсулы, цвета содержимого:
- Функциональные кисты – фолликулярная и лютеиновая.
- Эндометриоидная киста.
- Тератома, дермоидная киста.
- Цистаденома.
Эхопризнаки кисты правого яичника или признаки новообразования левого яичника не отличаются друг от друга и представляют собой темное, анэхогенное образование с довольно тонкой стенкой капсулы. Строение и состав содержимого может быть разным – как однородным, так и многослойным – в дермоидах.
- Кроме того дифференциальными эхопризнаками кисты могут быть такие параметры:
- Четкий контур (в отличие от контура опухоли).
- Анэхогенность в границах солидных новообразований из-за возможного кровоизлияния в полость.
- Ровная округлая форма.
- Эффект псевдоусиления.
- Четкая связь кисты с тканями яичника.
- Усиление эхогенности в задней стенке может свидетельствовать о многокамерности кисты.
- Кисты, локализованные сзади матки или позади мочевого пузыря, на УЗИ плохо визуализируются.
- Дермоиды обладают хорошей эхогенностью и определяются как солидные кисты. Также важно исследовать дермоидный бугорок, который является специфическим признаком, позволяющим отделить дермоид от эндометриоидной кисты. Бугорок более круглый и обладает высокой эхогенностью. Такой вид кисты требует дополнительной рентгенографии для уточнения характера содержимого.
- Средней или повышенной эхогенностью обладают эндометриоидные кисты, которые локализованы сбоку или позади матки. У таких кист виден двойной контур капсулы, содержимое визуализируется как мелкодисперсная взвесь.
Уточняющий диагноз проводится с помощью гистологии, поскольку эхопризнаки кисты правого яичника не всегда специфичны.

От размера кисты чаще всего зависит способ ее лечения, это может быть выжидательная тактика с помощью динамического наблюдения контроля, или консервативное лечение с помощью медикаментов, возможно и оперативное вмешательство по удалению кисты.
Киста правого яичника 5 см может пройти самостоятельно, если это фолликулярная киста. Если же у женщины диагностирован дермоид (зрелая тератома) такого размера, удаление кисты неизбежно, так как дермоидная киста не способна к саморассасыванию в силу своей специфической структуры – эмбриональных тканей.
Если у женщины диагностирована киста правого яичника 5 см лечение в зависимости от виды может быть следующим:
- Фолликулярная киста свыше 5 сантиметров опасна перекрутом ножки, которая у таких кист длиннее, чем у других видов новообразований. Кроме того киста в 5-6 сантиметров склонна к разрывам, поэтому ее нужно лечить. В отличие от более мелких фолликулярных кист, которые подлежат наблюдению, крупные кистозные образования лечат с помощью оральных контрацептивов в течение 2-3-х месяцев.
- Киста желтого тела до 4-5 сантиметров чаще всего развивается бессимптомно. Лютеиновая киста правого яичника 5 см – это уже довольно большая киста, которая вызывает дискомфортные ощущения в виде болей внизу живота, боль при сексуальном контакте. Такую кисту нетрудно визуализировать на УЗИ и она лечится консервативными методами.
- Дермоидная киста, как уже указывалось выше, какого бы размера она ни была, требует удаления в ближайший благоприятный период, так как все дермоиды склонны к малигнизации.
В целом, киста в 5 сантиметров относится к новообразованиям среднего размера, однако такие кисты способны увеличиваться, поэтому, как правило они нуждаются не только в наблюдении, но и в комплексном лечении. Кроме того, даже при хирургическом вмешательстве пятисантиметровая киста правого яичника удалятся с помощью щадящего метода – лапароскопии и имеет благоприятный прогноз.

Этиология формирования двухкамерных кист до сих пор не уточнена, впрочем, так же как и истинная причина образования кист в принципе. Общепринятой гипотезой считается версия гормонального нарушения, и разрыва взаимодействия гипофиза и гормональной системы.
Двухкамерная киста правого яичника – это новообразование доброкачественного характера, которое в отличие от типичных кист состоит из двух полостей – камер. Чаще всего двухкамерной бывает параовариальная киста, которая развивается как врожденная патология, когда киста располагается между яичником и маточной трубой и формируется из ткани придатка. Также двухкамерной иногда признают и фолликулярную кисту, хотя это скорее похоже на диагностическую погрешность, когда истинную функциональную кисту и увеличенный фолликул, находящийся рядом признают как двухкамерное образование. Или же сочетание истинной кистозной опухоли и функциональной кисты также может выглядеть как двухкамерная структура. Кроме того на УЗИ двухкамерными образованиями могут выглядеть эхогенные структуры, не связанные с новообразованиями, то есть любая ультразвуковая диагностика требует дополнительного уточнения. Следует отметить, что двухкамерность – это не поликистоз, который является отдельной патологией, нередко приводящей к стойкому бесплодию.

Лечение кисты правого яичника напрямую связано с такими факторами:
- Характер и вид кисты.
- Степень выраженности симптоматики.
- Возраст женщины, ее потенциальное желание зачать и родить ребенка.
- Риск осложнений – разрыва, нагноения, воспаления и так далее.
- Риск малигнизации.
- Сопутствующие патологии.
Выжидательная тактика в виде динамического наблюдения и контроля с помощью УЗИ показано при многих функциональных кистах – фолликулярных, лютеиновых, особенно, если они невелики по размерам. Более крупные функциональные кисты лечатся консервативно с помощью гормональных препаратов, оральных контрацептивов. Также показан прием витаминов, гомеопатия, диета, физиотерапия и даже посещение психотерапевта, так как одной из причин формирования кист является стресс, психоэмоциональное расстройство.
Если результат в течение 2-3-х месяцев после консервативной терапии отсутствует, а также при увеличении кисты и риске осложнений показано оперативное удаление кисты в пределах здоровых тканей. Операция чаще всего проводится с помощью лапароскопического щадящего метода, после чего репродуктивная функция женщины восстанавливается в течение 6-12 месяцев.
Дермоидная киста, киста параовариальная подлежат удалению, такие виды кист не способны рассасываться самостоятельно так же, как киста эндометриоидная.
Варианты операции по удалению кисты:
- Кистэктомия или энуклеация кисты в пределах здоровой ткани яичника. Капсула подлежит вылущиванию, стенки кисты склерозируются, все функции яичника постепенно восстанавливаются.
- Резекция части яичника, когда киста удаляется с помощью клиновидной резекции – иссекается вместе с частью яичника.
- Овариоэктомия – удаление кисты и яичника.
- Аднексэктомия – удаление кисты, яичника и придатков. Такие операции показаны женщинам в климактерическом возрасте во избежание риска развития онкопроцесса.
- Чем раньше будет поставлен точный диагноз, тем результативнее будет лечение кисты правого яичника.
Как лечить кисту правого яичника может решить только врач после получения результатов комплексного обследования.
Варианты лечения кисты правого яичника:
- Консервативная терапия показана, если у пациентки обнаружена фолликулярная киста более 5-6 сантиметров. Мелкие функциональные кисты подлежат наблюдению, как правило, они рассасываются самостоятельно без какого либо лечения.
- Киста желтого тела также не лечится, если она невелика. Более того, в период беременности такая киста считается допустимой. Однако терапия может быть назначена в случае увеличения лютеиновой кисты или опасности ее разрыва.
- Хирургическое лечение предполагается, если у женщины выявлена дермоидная киста, зрелая тератома. Такие виды кист не рассасываются, не поддаются медикаментозному лечению. Удаление их не представляет трудности, проводится щадящая лапароскопия, осложнений, как правило, не бывает так же, как и рецидивов.
- Также оперативным путем удаляют нагноившиеся кисты, кисты, которые увеличиваются стремительно и могут вызвать апоплексию яичника, кровоизлияние в брюшную полость.
- Щадящие операции, при которых киста удаляется без резекции яичника, показаны всем женщинам детородного возраста. Пациентки в возрасте старше 40-45 лет скорее всего будут прооперированы в другом варианте – с клиновидной резекцией тканей яичника или с полным его удалением во избежание риска возможных возрастных осложнений.
- После операции женщине назначается гормональная терапия на 3-6 месяцев для ускорения процесса восстановления функции яичника.
В целом на вопрос – как лечить кисту правого яичника можно ответить только после ряда исследований и анализов. Порой такую диагностику назначают 2-3 раза, чтобы отследить динамику изменения состояние кисты и организма в целом на фоне нескольких менструальных циклов.
источник
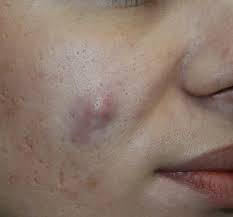
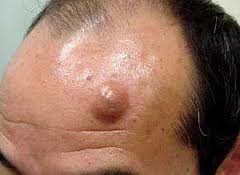
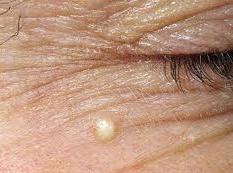
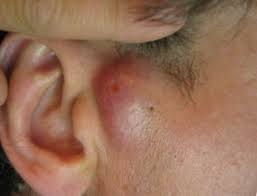
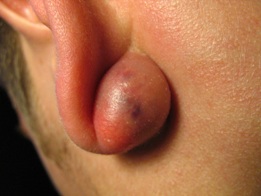
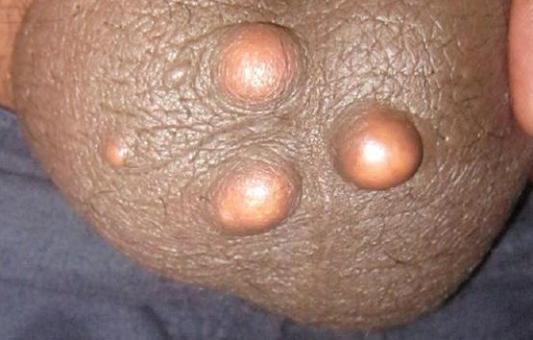
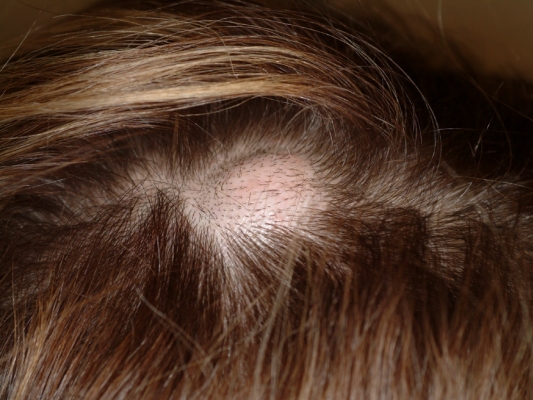
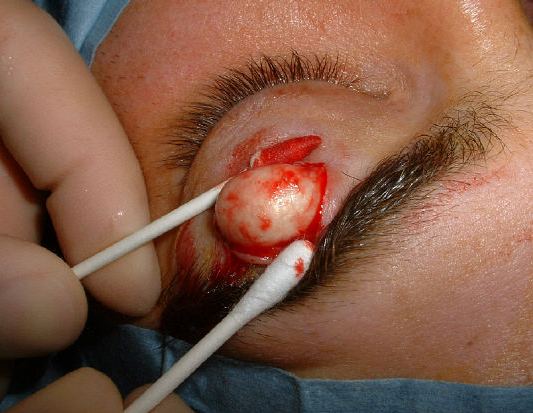
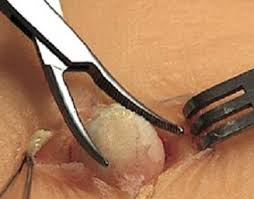
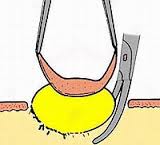
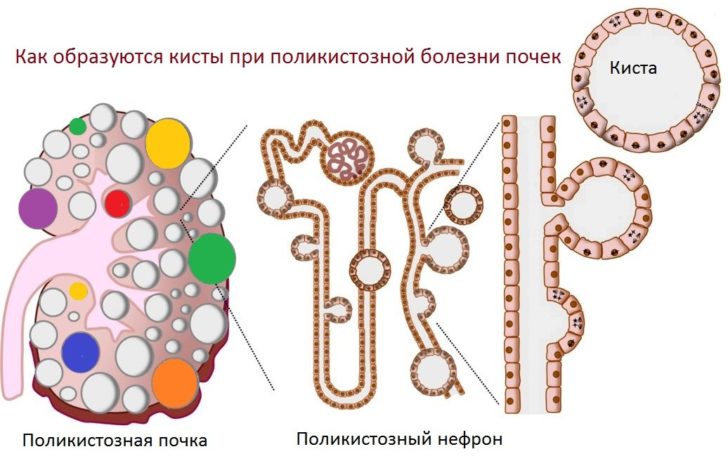 Поликистоз характеризуется многочисленными образованиями на обеих почках
Поликистоз характеризуется многочисленными образованиями на обеих почках Боль в пояснице, особенно с одной стороны, вполне может быть симптомом кисты почки
Боль в пояснице, особенно с одной стороны, вполне может быть симптомом кисты почки Опасность кисты почки во многом определяется местом её локализации
Опасность кисты почки во многом определяется местом её локализации На УЗИ киста почки визуализируется как тёмное пятно округлой формы
На УЗИ киста почки визуализируется как тёмное пятно округлой формы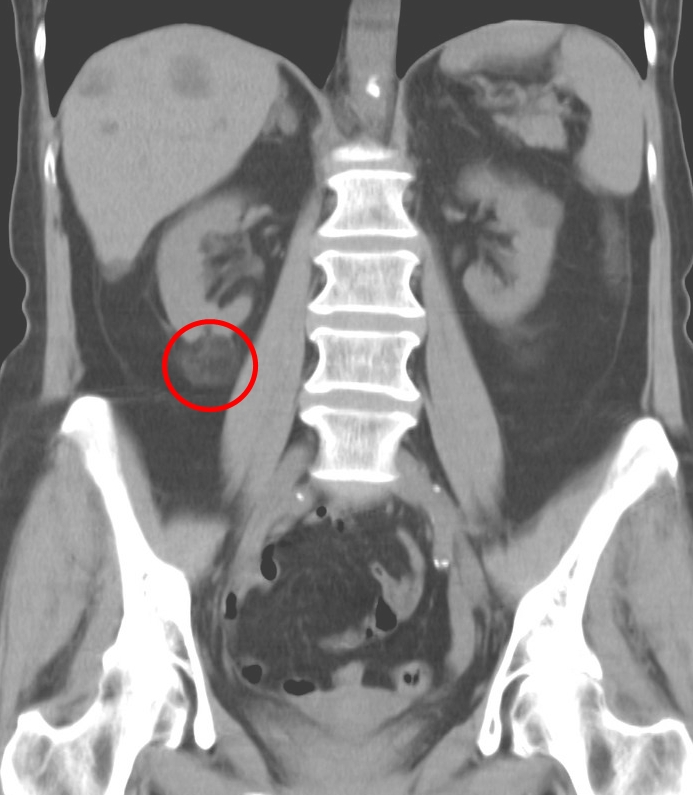 КТ — более точный метод исследования, позволяющий не только визуализировать кисту, но и определить степень её влияния на соседние органы и ткани
КТ — более точный метод исследования, позволяющий не только визуализировать кисту, но и определить степень её влияния на соседние органы и ткани