Киста щитовидно-язычного протока обычно возникает у детей и подростков. Она представляет собой гладкое круглое опухолевидное образование, расположенное на передней поверхности шеи по срединной линии. Лечение кисты осуществляется
Киста щитовидно-язычного протока является наиболее частым врожденным образованием центральной части шеи. Развивается из сохранившихся остатков щитовидно-язычного тракта, который обычно зарастает после прохождения по нему щитовидной железы в процессе эмбрионального развития.
Данные кисты являются пороком развития и обнаруживаются, в основном, у детей младшего возраста. Однако они могут появляться в детстве в более позднем возрасте, а также у подростков.
ЭМБРИОЛОГИЯ Щитовидная железа образуется из тканей, отделяющихся от задней трети языка, а затем спускается на свое обычное место на шее.
При нормальных условиях тракт, по которому проходит щитовидная железа в процессе эмбрионального развития, исчезает. Если он сохраняется, со временем на любом участке протока по всей его длине может образоваться киста.
Чаще всего киста образуется ниже и впереди подъязычной кости, расположенной, как следует из названия, под языком. Некоторые кисты образуются над подъязычной костью или на уровне щитовидной железы. Они могут иметь гантеле-образную форму и располагаться с обеих сторон подъязычной кости.
Диагностика кист щитовидно-язычного протока
4 Ультразвуковое обследование шеи помогает обнаружить нарушение функции щитовидной железы, наличие врожденных кист и увеличенных лимфатических узлов.
Ультразвуковое исследование органов шеи и радиоизотопное сканирование применяются для дифференциальной диагностики кист щито-видно-язычного протока от другой патологии.
Стандартным методом лечения кисты является операция Систранка. В ходе операции киста иссекается вместе с окружающими тканями, включая центральную часть подъязычной кости.
Киста щитовидно-язычного протока обычно бессимптомна. Она располагается на шее по срединной линии, может сопровождаться легкой формой дисфагии (расстройством глотания). Кисты могут инфицироваться, что сопровождается болью, увеличением ее в размерах, приводя к тяжелой дисфагии и удушью.
Характерными признаками, позволяющими диагностировать кисту, являются расположение образования по срединной линии, движение вверх при глотании и выпячивании языка (это объясняется тем, что в большинстве случаев кисты щитовидно-язычного протока соединены с подъязычной костью, к которой также крепятся мышцы языка).
► Окончательно диагноз кисты щитовидно-язычного протока подтверждается с помощью ультразвукового исследования. Киста визуализируется в виде темного образования (обведено кружком).
Ход щитовидно-язычного протока
Траектория движения щитовидной железы в процессе эмбрионального развития Киста щитовидно-язычного протока может появиться в любом месте тракта.
Хрящевые образования, образующие неполные кольца.
Небольшая ямка, расположенная в задней части языка. Место начала щитовидно-язычного протока.
По мере опускания вниз щитовидная железа проходит вдоль подъязычной кости.
Образует передний угол «адамова яблока».
Язык крепится к челюсти спереди
Подвижный мышечный орган, от которого отходит щитовидная железа в процессе эмбрионального развития.
▲ В процессе эмбрионального развития щитовидная железа перемещается от языка на переднюю поверхность шеи. При сохранении щитовидно-язычного тракта из него могут образовываться кисты.
В процессе развития плода щитовидная железа опускается в положение, в котором ее перешеек располагается над вторым и третьим кольцами трахеи.
источник
Киста шеи представляет собой полость мешкообразной формы с тонкими стенками и жидким содержимым внутри. Большинство кистозных образований имеют врожденный характер. Киста шеи относится к большой группе заболеваний лицевого и шейно-челюстного отдела. Развиваться может как самостоятельная патология в течение длительного времени. Киста имеет доброкачественный характер, но может переродиться в злокачественную или осложниться образованием свища или нагноения.
- щитовидно-подъязычные (срединные);
- жаберные (боковые);
- тимофарингеальные кисты;
- эпидермоидные (дермоиды).
В данной статье рассмотрим два вида кистозных образований: срединные и боковые.
Причиной развития кисты, как правило, является врожденная патология. В прошлом веке появилась теория, что толчком к этому служит аномалия развития первой и второй жаберных дуг и щелей. Во время развития эмбриона фистула смыкается не полностью, что приводит к образованию жаберной борозды. В дальнейшем на этом месте образуются боковые ретенционные кисты.
- Рудиментарные остатки шейной пазухи (формируют боковые кисты).
- Аномальное развитие второй и третьей жаберной щели (приводит к образованию свищей).
- Аномалия развития подъязычного протока (становится причиной формирования срединной кисты).
Врожденные кисты околоушной зоны и шеи имеют клинические особенности. Внутренняя стенка состоит из клеток цилиндрического эпителия с небольшим количеством клеток плоского, а поверхность стенок состоит из клеток щитовидной железы. Таким образом, этиология кист проста – это рудимент эмбриональных протоков и щелей.
Киста шеи может обнаружиться в подростковом возрасте. Так, например, возраст, когда патология себя чаще всего проявляет, составляет 10-15 лет. Ученые склоняются к тому, что болезнь передается от родителей детям по рецессивному типу.
Согласно статистике, болезнь встречается крайне редко, но при этом относится к очень опасным заболеваниям. Несвоевременное диагностирование заболевания способно привести к гибели пациента. Быстрое увеличение кисты в подростковом возрасте приводит к внешним дефектам. Помимо этого, большая киста приводит к нарушениям речи, глотательного рефлекса, общему недомоганию. Имеется высокий риск развития гнойного воспаления и перерождение в раковую опухоль.
Характерные симптомы при срединной кисте могут вовсе отсутствовать, причем довольно длительное время. Зачастую болезнь проявляется в возрасте 6 лет или 13-15. Срединная киста шеи образуется по причине перемещения по щитовидно-язычковому протоку зачатка щитовидной железы в переднюю область шеи. Данная патология развивается еще в утробе матери.
Боковая киста шеи отличается от срединной только локализацией. Болезнь развивается в утробе матери на ранних сроках беременности. Из-за врожденной аномалии жаберные борозды с развитием не исчезают, в итоге в их полости появляется киста. Диагностируют заболевание сразу после рождения. Встречается патология значительно чаще срединной, приблизительно в 60 % случаев.
Боковая киста шеи располагается на переднебоковой стороне шеи. Имеет строение как многокамерное, так и однокамерное. Локализуется в области яремной вены. Образование большого размера сдавливает кровеносные сосуды и нервные окончания, а также соседние органы, вызывая болезненные ощущения и дискомфорт. Если киста имеет маленький размер – боль, как правило, отсутствует. Во время пальпирования прощупывается круглое образование, подвижное и эластичное. Киста заметна при повороте головы.
- Образование, находящееся в глубине шейных тканей, на крупных кровеносных сосудах. Довольно часто срастается с яремной веной.
- Образование, находящиеся в ключично-грудной области.
- Образование, находящиеся между сонной артерией и боковой стенкой гортани.
- Образование, занимающее область возле сонной артерии и стенкой глотки.
На ранних стадиях заболевания либо в случае, если киста имеет маленький размер, какие-либо симптомы отсутствуют. Кожа над областью опухоли имеет нормальный оттенок. В случае травмы или какого-либо инфекционного процесса образование начинает расти и сдавливать нервные окончания, что приводит к болевым ощущениям. Увеличиваясь в размерах, киста начинает приносить массу неудобств, в том числе невозможность нормального приема пищи из-за давления на соседние органы.
Присоединение гнойного процесса в области опухоли характеризуется покраснением кожи, в то время как образование становится явно заметным невооруженным глазом. В дальнейшем на этом месте образуется свищ.
Срединная киста может располагаться в подъязычной области. С ростом образования больной может столкнуться с нарушениями речи, поскольку язык всегда находится в приподнятом состоянии. Увеличиваясь в размерах, срединные кисты вызывают болевые ощущения.
Своевременная диагностика заболеваний очень важна, ведь если упустить время, то опухоль из доброкачественной переродится в раковую.
- Ультразвуковое исследование области образования.
- Зондирование.
- Пункция с дальнейшим исследование жидкости.
- Фистулография.
- Рентгенография с вводом контрастного вещества.
При отсутствии инфекции болезнь легко спутать с лимфаденитом, лимфосаркомой, кавернозной гемангиомой, нейрофибромой, липомой, сосудистой аневризмой, абсцессом, туберкулезом лимфоузлов. Именно поэтому так важно провести профессиональное диагностирование с использованием новейшего оборудования.
Удаление кисты шеи проводится при обнаружении опухоли любого размера и любого вида. Раннее диагностирование и лечение болезни избавляет больного от дальнейших осложнений. Когда осуществляется операция, кисты шеи удаляют, как правило, только под общим наркозом. Во время вмешательства полость кисты и все ее содержимое полностью иссекают, а образовавшуюся рану зашивают. Подобные манипуляции проводятся, чтобы исключить риск повторного образования кисты.
При наличии воспалительного процесса, например, при абсцессе или свище, первоначально требуется избавиться от скопления гноя. Саму кисту не удаляют — больному назначается противовоспалительная терапия. В случае необходимости и после снятия воспалительного процесса (через несколько месяцев) полость кисты могут полностью удалить.
Оперативное удаление свища — очень кропотливый процесс. Он требует особой внимательности и удаления всех свищевых ходов, которые могут быть труднозаметными и труднодоступными. В случае если обнаружилась киста шеи, лечение назначается сразу.
В целом лечение боковых и срединных кист имеет весьма благоприятный прогноз, а в случае своевременного лечения риск рецидива крайне мал. Однако иногда возможны осложнения. Например, если были удалены не все кистозные образования или свищевые ходы, есть вероятность повторного гнойного воспаления.
Чем опасна киста для лиц пожилого возраста? Тем, что из-за возрастных особенностей организма и ослабленной иммунной системы полное иссечение кисты не проводится. Таким пациентам делают надрез в области образования для удаления всего содержимого, далее полость промывают антисептическими средствами. Однако данное лечение весьма сомнительно из-за высокого риска повторного развития болезни.
Как правило, профилактических мероприятий не существует. В развитии болезни важную роль играет генетическая предрасположенность. Если кистозные образования встречались у родителей, то единственное, что они могут сделать, так это выяснить приблизительный риск развития заболевания у будущего ребенка. Подобными вопросами занимаются врачи-генетики.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Киста шеи как вид патологического новообразования входит в большую группу заболеваний – кисты ЧЛО (челюстно-лицевой области) и шеи.
Подавляющее большинство кистозных образований в области шеи являются врожденными, это полая опухоль, состоящая из капсулы (стенки) и содержимого. Киста может развиваться как самостоятельная патология, длительное время оставаясь доброкачественным образованием, но иногда киста сопровождается осложнениями — фистулой (свищом), нагноением или трансформируется в злокачественный процесс.
Несмотря на множество клинических описаний, исследований, некоторые вопросы в области кистозных новообразований шеи остаются изученными не в полной мере, это в первую очередь касается единой видовой классификации. В общей ЛОР-практике принято разделять кисты на срединные и боковые, также, помимо международного классификатора МКБ 10, существует еще одна систематизация:
- Подъязычно-щитовидные кисты (срединные).
- Тимофарингеальные кисты.
- Бранхиогенные кисты (боковые).
- Эпидермоидные кисты (дермоиды).
Объединяясь единой этиологической эмбриональной базой, видовые формы кист имеют различное развитие и диагностические критерии, определяющие тактику их лечения.
Международная классификация болезней 10-го пересмотра уже многие годы является единым общепринятым стандартным документом для кодирования, конкретизации различных нозологических единиц и диагнозов. Это помогает врачам быстрее формулировать диагностические выводы, сопоставлять их с международным клиническим опытом, следовательно, выбирать более эффективную терапевтическую тактику и стратегию. В классификатор входит 21 раздел, каждый из них оснащен подразделами – классы, рубрики, коды. Среди прочих заболеваний есть и киста шеи, МКБ включает ее в класс XVII и описывает как врожденные аномалии (пороки крови), деформации и хромосомные нарушения. Ранее в этот класс входила патология — сохранившийся щитовидно-язычный проток в блоке Q89.2, теперь эту нозологию переименовали в более широкое понятие.
На сегодняшний день стандартизированное описание, в которое включена киста шеи, МКБ представляет таким образом:
Блок Q10-Q18 – врожденные аномалии (пороки развития) глаза, уха, лица и шеи
Q18.0 – пазуха, фистула и киста жаберной щели
Q18.8 – другие уточненные пороки развития лица и шеи:
Медиальные пороки лица и шеи:
Q18.9 – порок развития лица и шеи неуточненный. Врожденная аномалия лица и шеи БДУ.
Следует отметить, что в клинической практике, помимо МКБ 10, существуют внутренние систематизации болезней, особенно таких, которые изучены недостаточно, к ним в полной мере можно отнести и кистозные образования в области шеи. Отоларингологи-хирурги часто пользуются классификацией по Мельникову и Гремилову, ранее использовались классификационные характеристики кист по Р.И. Венгловскому (начало XX века), затем вошли в практику критерии хирургов Г.А.Рихтера и основоположника отечественной детской хирургии Н.Л.Куща. Тем не менее, МКБ остается единым официальным классификатором, который используется для фиксирования диагноза в официальной документации.
Кисты и свищи шеи в подавляющем большинстве – это врожденные аномалии. Патогенез, причины кисты шеи до сих пор уточняются, хотя еще в начале прошлого века появилась версия о том, что кистозные образования развиваются из рудиментов жаберных дуг. Фистула в свою очередь формируется из-за неполного смыкания sulcus branchialis – жаберной борозды, а затем на их месте могут развиваться ретенционные бранхиогенные боковые кисты. У четырехнедельного эмбриона уже имеются шесть сформированных хрящевых пластинок, которые разделены бороздами. Все дуги состоят из нервной ткани, артерий и хрящей. В процессе эмбриогенеза в период с 3-й по 5-ю неделю хрящи трансформируются в различные ткани лицевой части головы и шеи, замедление редукции в этот время приводит к образованию закрытых полостей и фистул.
- Рудиментарные остатки sinus cervicalis — шейной пазухи формируют боковые кисты.
- Аномалии редукции второй и третье щелей способствуют образованию свищей (наружных), жаберные щели при этом не отделяются от шеи.
- Незарощение ductus thyroglossus — щитоязычного протока приводит к срединным кистам.
Некоторые исследователи прошлого XX-го века предлагали описывать все врожденные кисты околоушной зоны и шеи как тиреоглоссальные, поскольку это наиболее точно указывает на анатомический источник их формирования и клинические особенности развития. Действительно, внутренняя часть капсулы кист шеи, как правило, состоит из многослойного цилиндрического эпителия с вкраплениями клеток плоского эпителия, а поверхность стенок имеет клетки тканей щитовидной железы.
Таким образом, теория врожденной этиологии остается наиболее изученной и причины кисты на шее – это рудименты таких зародышевых щелей и протоков:
- Аrcus branchialis (аrcus viscerales) — жаберные висцеральные дуги.
- Ductus thyreoglossus – щитовидно-язычный проток.
- Ductus thymopharyngeus – зобно-глоточный проток.
Причины кисты на шее до сих пор являются предметом дискуссий, мнения врачей сходятся лишь в одном – все эти новообразования считаются врожденными и их частота в статистическом виде выглядит так:
- От рождения до 1 года – 1,5%.
- От 1 до 5 лет – 3-4%.
- От 6 до 10 лет – 3,5%.
- От 10 до 15 лет – 15-16%.
- Старше 15 лет – 2-3%.
Кроме того, в настоящее время появились сведения о генетической предрасположенности к ранним порокам эмбрионального развития по рецессивному типу, однако данная версия еще нуждается в более обширной, клинически подтвержденной информации.

Врожденная киста в области шеи может локализоваться в нижней или верхней поверхности, сбоку, быть глубокой или располагаться ближе к кожным покровам, иметь различное анатомическое строение. В отоларингологии кисты шеи принято делить на несколько общих категорий – боковые, срединные, дермоидные образования.
Боковая киста в области шеи формируется из рудиментарных частей жаберных карманов по причине их недостаточно полной облитерации. Согласно концепции бранхиогенной этиологии, из закрытых жаберных карманов развиваются кисты – из наружных дермоидные, из внешних – полости, содержащие слизь. Из глоточных карманов формируются свищи – сквозные, полные или неполные. Также существует версия о происхождении бранхиогенных кист из рудиментов ductus thymopharyngeus — тимофаригеального протока. Есть предположение о лимфогенной этиологии боковых кист, когда в процессе эмбриогенеза формирование лимфатических шейных узлов нарушается, и в их структуру вкрапляются эпителиальные клетки слюнных желез. Многие специалисты, хорошо изучившие эту патологию, разделяют боковые кисты на 4 группы:
- Киста, расположенная под шейной фасцией, ближе к переднему краю Musculus sternocle >Боковые кисты в 85% проявляются поздно, после 10-12 лет, начинают увеличиваться, демонстрируют клинические симптомы в результате травмы или воспалительного процесса. Маленькая киста в области шеи не доставляет дискомфортных ощущений человеку, только увеличиваясь, нагнаиваясь, она нарушает нормальный процесс приема пищи, давит на сосудисто-нервный шейный пучок. Бранхиогенные кисты, недиагностированные своевременно, склонны к малигнизации. Диагностика боковых кист нуждается в дифференциации с такими схожими по клиническим проявлениям патологиями шеи:
- Лимфангиома.
- Лимфаденит.
- Лимфасаркома.
- Сосудистая аневризма.
- Кавернозная гемангиома.
- Лимфогранулематоз.
- Нейрофиброма.
- Липома.
- Киста щитоязычного хода.
- Туберкулез лимфоузлов.
- Заднеглоточный абсцесс.
Боковая киста на шее лечится только хирургическим путем, когда киста удаляется полностью вместе с капсулой.
Срединная киста в области шеи формируется из нередуцированных частей ductus thyroglossus – щитовидно-язычного протока в период между 3-1 и 5-1 неделей эмбриогенеза, когда создается ткань щитовидной железы. Киста может образоваться в любой зоне будущей железы – в области слепого отверстия корня языка или возле перешейка. Срединные кисты часто подразделяют именно по расположению – образования в подъязычной области, кисты корня языка. Дифференциальная диагностика необходима для того, чтобы определить разницу между срединной кистой и дермоидом, аденомой щитовидной железы, лимфаденитом подбородочных узлов. Кроме кист в этих зонах могут образовываться срединные шейные фистулы:
- Полный свищ, который имеет выход в полости рта у корня языка.
- Неполный свищ, заканчивающийся утолщенным каналом в полости рта на дне.
Лечат срединные кисты только радикальными хирургическими методами, предполагающими удаление образования вместе с подъязычной костью, связанной анатомически с кистой.

Клиническая картина и симптомы кисты шеи различных видов незначительно отличаются друг от друга, разница есть лишь с симптоматики гнойных форм образований, также визуальные признаки кист могут зависеть от зоны их расположения.
Боковые, бранхиогенные кисты диагностируются в 1,5 раза чаще срединных. Их обнаруживают в переднебоковой зоне шеи, перед кивательной мышцей. Боковая киста локализуется непосредственно на сосудистом пучке вблизи яремной вены. Симптомы бранхиогенной кисты шеи могут зависеть от того, многокамерная она или простая, однокамерная. Кроме того симптоматика тесно связана с размерами кист, большие образования проявляются быстрее и клинически более выражено, так как агрессивно воздействуют на сосуды, нервные окончания. Если же киста небольшая, пациент долгое время ее не ощущает, что значительно отягощает и течение процесса, и лечение, и прогноз. Резкое разрастание кисты может произойти при ее нагноении, появляется боль, кожные покровы над кистой гиперемируются, отекают, возможно формирование свища.
При осмотре боковая киста определяется как небольшая опухоль, безболезненная при пальпации, эластичная по консистенции. Капсула кисты не спаяна с кожными покровами, киста подвижна, в ее полости отчетливо прощупывается жидкое содержимое.
Срединная киста встречается немного реже, чем боковые образования, определяется как достаточно плотная опухоль, безболезненная при пальпации. Киста имеет четкие контуры, не присоединена к коже, при глотании отчетливо просматривается ее смещение. Редким случаем является срединная киста корня языка, когда ее большой размер затрудняет проглатывание пищи и может вызвать нарушение речи. Отличием срединных кист от боковых является их способность к частому нагноению. Скопившийся гной провоцирует быстрое увеличение полости, отеки кожных покровов, болезненные ощущения. Также возможно формирование фистулы с выходом на поверхность шеи в область подъязычной кости, реже в полость рта в зону корня языка.
В целом симптомы кисты шеи можно охарактеризовать так:
- Формирование в период эмбриогенеза и развитие до определенного возраста без клинических проявлений.
- Медленное развитие, рост.
- Типичные зоны локализации по видовому признаку.
- Проявление симптоматики в результате воздействия травматического фактора или воспаления.
- Уплотнение, болевые ощущения, вовлечение кожных покровов в патологический процесс.
- Симптомы общей реакции организма на воспалительный гнойный процесс – повышение температуры тела, ухудшение общего состояния.
Кистозные новообразования на шее являются врожденной патологией, связанной с эмбриональной дисплазией зародышевых тканей. Киста на шее у ребенка может быть выявлена в раннем возрасте, но также нередки случаи латентного течение процесса, когда опухоль диагностируется в более позднем возрасте. Этиология кист шеи на сегодняшний день не ясна, по имеющимся сведениям она, скорее всего, имеет генетическую природу. Согласно докладу английских отоларинголов, предъявленному на суд коллег несколько лет назад, киста на шее у ребенка может быть обусловлена наследственным фактором.
Ребенок наследует врожденную патологию по рецессивному типу, статистически это выглядит так:
- 7-10 % обследуемых детей, имеющих кисту шеи, были рождены матерью, у которой диагностирована доброкачественная опухоль в этой зоне.
- 5% новорожденных с кистой шеи рождены от отца и матери, имеющих схожую патологию.
Частота определения врожденных кист шеи по возрастным этапам:
- 2% — возраст до 1 года.
- 3-5% — возраст от 5 до 7 лет.
- 8-10% — возраст старше 7 лет.
Небольшой процент раннего выявления кист в области шеи связан с их глубоким расположением, бессимптмностью развития и длительным периодом формирования шеи как анатомической зоны. Чаще всего кисты в клиническом смысле дебютируют в результате острого воспалительного процесса или травмирования шеи. При таких провоцирующих факторах киста начинает воспаляться, увеличиваться и проявляться симптоматикой – болью, затруднениями в дыхании, приеме пищи, реже – изменениями тембра голоса. Врожденные нагноившиеся кисты шеи у детей могут самостоятельно вскрываться в полость рта, в таких случаях отчетливо проявляются симптомы общей интоксикации организма.
Лечение кисты шеи у ребенка проводится оперативным путем с 2-3-х лет, если образование угрожает процессу дыхания, операцию проводят вне зависимости от возраста. Сложность хирургического вмешательства заключается в возрасте маленьких пациентов и анатомическом соседстве кисты с важными органами, сосудами. Именно поэтому частота рецидивов после операции в период до 15-16 лет очень высока – до 60%, что нехарактерно для лечения взрослых больных. Тем не менее, хирургия остается единственно возможным методом лечения кистозных опухолей в детском возрасте, единственным вариантом может быть пунктирование гнойной кисты, противовоспалительная консервативная терапия и операция в более поздний период при условии, что опухоль не вызывает дискомфорта и не провоцирует функциональные нарушения.

Частота выявления кист в области шеи у взрослых довольно велика. Это является аргументом в пользу одной из версий, объясняющих этиологию развития доброкачественных опухолей шеи. По мнению некоторых исследователей, более половины кист шеи не могут считаться врожденными, у пациентов в возрасте от 15 до 30 лет бранхиогенные и срединные новообразования и свищи диагностируются в 1, 2 раза чаще, чем у детей в возрасте от 1 до 5 лет.
Киста на шее у взрослого развивается быстрее, чем у ребенка, имеет более крупные размеры, порой достигая 10 сантиметров. Срединные кисты склонны к частому нагноению, а боковые опухоли сопровождаются более выраженной симптоматикой и чаще соседствуют с фистулами (свищами). Кроме того, кисты на шее у детей реже малигнизируются, по статистике только в 10% из всех клинических случаев. У взрослых пациентов старше 35 лет частота перерождения кисты шеи в злокачественный процесс достигает соотношения 25/100, то есть на каждые сто случаев приходится 25 диагнозов того или иного вида онкологического заболевания. Как правило, это объяснимо запущенностью болезни, которая долгий период протекает без клинических признаков и проявляется симптоматикой уже на поздних этапах развития. Чаще всего малигнизация киста – это метастазы в лимфоузлы шеи и бранхиогенный рак. Своевременная диагностика на ранней стадии помогает ликвидировать кисту шеи и исключить риск такой серьезной патологии. Первым признаком и тревожным симптомом как для самого пациента, так и для диагноста, считается увеличение лимфатических узлов. Это является прямым указанием на поиск первичного очага онкопроцесса. Кроме того любое видимое уплотнение на шее размерами более 2-х сантиметров также может свидетельствовать о серьезной патологии и требует очень тщательной комплексной диагностики. Исключение угрожающей патологии можно считать показанием к проведению достаточно простой операции по удалению боковой или срединной кисты шеи. Операция проводится под эндотрахеальным наркозом и длится не более получаса. Восстановительный период не требует специфического лечения, нужно регулярно посещать лечащего врача для контроля процесса выздоровления.

Дермоидная киста, где бы она ни локализовалась, долгое время развивается бессимптомно. Исключением может стать дермоидная киста на шее, поскольку ее увеличение сразу замечается самим человеком, кроме того, большие кисты мешают процессу проглатывания пищи. Дермоид – это органоидное врожденное образование, которое так же, как и срединная, и боковая киста, формируется из остатков эмбриональных тканей – частей эктодермы, смещенных в ту или иную зону. Капсула кисты формируется из соединительных тканей, внутри находятся клетки потовых, сальных желез, волос и волосяных фолликулов. Чаще всего дермоиды локализуются в подъязычной или щитовидно-язычной зоне, а также в тканях ротовой полости, на дне, между подъязычной костью и внутренней костью подбородка. Когда киста увеличивается, ее рост происходит, как правило, во внутреннем направлении, в подъязычную область. Реже кисту можно увидеть как нетипичное выпуклое образование шеи, таким образом, дермоид на шее считается довольно редкой патологией. Дермоид растет очень медленно, может проявиться симптоматикой в период гормональных изменений – в пубертате, при климаксе. Болевых ощущений киста, как правило, не вызывает, нагноение для нее нехарактерно. В клиническом смысле дермоидная киста шеи очень похожа на другие кисты этой области, она не спаяна с кожей, имеет типичную округлую форму, кожные покровы над кистой не меняются. Единственным специфическим признаком дермоида может стать его более плотна консистенция, которая определяется при первичном осмотре с помощью пальпации. Дермоидные кисты дифференцируются в процессе диагностики с атеромами, гемангиомами, травматической эпидермальной кистой и лимфаденитом.
Дермоидная киста лечится только хирургическим методом, чем раньше новообразование будет удалено, тем меньше риск малигнизации дермоида. Нагноившуюся дермоидную кисту удаляют в стадии ремиссии, когда воспалительный процесс стихает: полость вскрывается, содержимое капсулы эвакуируется. Киста вылущивается в границах здоровых кожных покровов, после процедуры рана быстро затягивается, практически без рубца. У взрослых оперативное лечение дермоидной кисты на шее проводится под местной анестезией, детям операции проводят после 5 лет под общим наркозом. Лечение дермоида, как правило, не вызывает осложнений, но область шеи является исключением. Хирургическое вмешательство в этой зоне часто сопряжено с трудностями, так как киста имеет тесную анатомическую связь с мышцами и функционально важными артериями. Случается, что вместе с новообразованием удаляют и свищевой проход, подъязычную кость для исключения риска рецидива. Прогноз лечения дермоида на шее благоприятен в 85-90% случаев, постоперационные осложнения бывают крайне редко, чаще диагностируются рецидивы при неполном удалении капсулы кисты. Отсутствие лечения или отказ от операции со стороны пациента может привести к воспалению, нагноению новообразования, которое к тому же в 5-6% склонно к перерастанию в злокачественную опухоль.

Боковая жаберная киста или бранхиогенная киста шеи – это врожденная патология, которая формируется из эпителиальных клеток жаберных карманов. Этиология боковых кист изучена мало — есть версия о происхождении бранхиогенных образований из зобно-глоточного протока, однако она до сих пор вызывает споры. Некоторые врачи убеждены в том, что на формирование жаберных опухолей влияет эмбриональный рост лимфатических узлов, когда в их структуру включаются клетки слюнных желез, эта гипотеза подтверждается гистологическими результатами исследования кист и наличием в их капсуле лимфоидного эпителия.
Наиболее распространен такой вариант трактовки патогенеза боковых кист:
- Бранхиогенные новообразования, локализованные выше подъязычной кости развиваются из рудиментарных остатков жаберного аппарата.
- Кисты, расположенные ниже зоны подъязычной кости, формируются из ductus thymopharyngeus – зобно-глоточного протока.
Бранхиогенная киста шеи очень редко диагностируется на раннем этапе развития, сформировавшись внутриутробно, даже после рождения ребенка она не проявляется клинически и долгое время развивается скрыто. Первые симптомы и визуальные проявления могут дебютировать под воздействием провоцирующих факторов – воспалительного процесса, травмы. Нередко боковую кисту диагностируют как простой абсцесс, что приводит к терапевтическим ошибкам, когда после вскрытия кисты начинается нагноение и формируется устойчивая фистула с незакрывающимся ходом.
Признаками роста кисты могут быть трудности с проглатыванием пищи, периодические боли в области шеи из-за давления опухоли на сосудисто-нервный узел. Невыявленная киста может вырасти до размеров большого грецкого ореха, когда она становится визуально видимой, образуя характерную выпуклость сбоку.
Основные симптомы сформировавшейся бранхиогенной кисты:
- Увеличение в размерах.
- Давление на сосудисто-нервный пучок шеи.
- Боль в области опухоли.
- Нагноение кисты усиливает болевые ощущения.
- Если киста вскрывается самостоятельно с полость рта, симптоматика временно стихает, но остается свищ.
- При кисте больших размеров (более 5 см) у больного может измениться тембр голоса, развиться хрипота.
- Вскрывшаяся самостоятельно киста склонна к рецидивированию и сопровождается осложнениями в виде флегмоны.
Боковая киста нуждается в тщательной дифференциальной диагностике, ее необходимо отделить от таких патологий ЧЛО и шеи:
- Дермоид шеи.
- Лимфангиома.
- Гемангиома.
- Лимфаденит.
- Абсцесс.
- Кистозная гигрома.
- Липома.
- Добавочная зобная железа.
- Туберкулез лимфоузлов шеи.
- Аневризма.
- Нейрофиброма.
- Лимфосаркома.
Бранхиогенная опухоль шеи лечится только радикальными оперативными методами, любые консервативные способы не могут быть результативными и часто заканчиваются рецидивами.

Врожденные кисты и фистулы в области шеи условно делятся на два вида – срединные и боковые, хотя существует и более детальная классификация, как правило, используемая в отоларингологии и стоматологии. Врожденная киста шеи может располагаться в различных зонах, иметь специфическое гистологическое строение, обусловленное эмбриональным источником развития.
В 60-е годы прошлого века по итогам изучения нескольких сотен больных с патологическими новообразованиями шеи была составлена такая схема:
источник
Щитовидная железа – один из ключевых органов эндокринной системы, который вырабатывает важные для нашего организма гормоны – тироксин и трийодтиронин. От правильной работы «щитовидки» зависит обмен белков и жиров, кальциево-фосфорный обмен, а значит, рост человека, а также крепость его зубов и костей.
Вот только щитовидная железа, как и любой другой орган в человеческом теле, подвержен заболеваниям, в том числе появлению кисты. Кистой щитовидной железы называют доброкачественную опухоль, внешне напоминающую капсулу с жидким или твердым содержимым, появившуюся в тканях этого органа.
Чаще всего с такой неприятной проблемой сталкиваются представительницы прекрасного пола. Причем с возрастом вероятность появления кисты увеличивается в разы. Тем не менее, столкнувшись с таким наростом, не стоит паниковать или впадать в депрессию – в 90% случаев своевременно обнаруженная опухоль хорошо поддается лечению. Однако игнорировать кисту тоже опасно, ведь некоторые ее виды могут перерождаться в рак, становясь серьезной угрозой для здоровья и жизни человека. О видах, симптомах, а также о том, как лечить кисту щитовидной железы и расскажем в данной статье.
Появление нароста в щитовидной железе может быть спровоцировано самым разными причинами и далеко не всегда к его появлению приводят эндокринные заболевания. К слову, такое наблюдается лишь в 5% случаев.
Из причин, которые провоцируют образование кисты в рассматриваемом органе, стоит выделить:
- заболевания вирусного характера;
- непроходимость протоков органа из-за его закупорки;
- кровоизлияния в щитовидную железу;
- дефицит йода в организме;
- дистрофия «щитовидки»;
- рост фолликулов железы;
- злокачественные заболевания в организме и попытки лечить их при помощи облучения и химиотерапии;
- аутоиммунные заболевания на фоне воспаления щитовидной железы;
- радиационное облучение (особенно в детстве);
- генетическая предрасположенность (наличие подобных кист у близких родственников).
Добавим также, что возраст старше 40 лет и женский пол также стоит отнести к факторам риска появления кисты «щитовидки». По крайней мере, статистика показывает, что женщины сталкиваются с этим недугом в 4 раза чаще.
Специалисты обращают внимание на тот факт, что кисты, появляющиеся в тканях «щитовидки», могут различаться по видам. Это могут быть единичные или множественные наросты, а также доброкачественные либо злокачественные опухоли. Изучим их более подробно.
1. Коллоидная киста. Это часто встречаемый вид, при котором полость кисты заполнена однородной жидкостью, серозного или коллоидного типа (так называемый узловой или диффузно-узловой зоб). Хирургическое лечение данному новообразованию требуется далеко не всегда. Обнаружив у пациента такую кисту, врач выбирает тактику наблюдения, а все потому, что с течением времени нарост может самостоятельно рассосаться. Опасаться перерождения кисты в злокачественную опухоль также преждевременно, ведь происходит это не чаще, чем в 5% случаев.
2. Фолликулярная киста. Этот вид наиболее характерен для женщин. Данная киста представляет собой плотное новообразование, состоящее из фолликулярных клеток, из-за чего ее нередко называют аденомой щитовидной железы. Что характерно, на ранней стадии такая опухоль редко проявляет себя, а обнаруживают ее в период интенсивного роста и увеличения в размерах. Этот процесс опасен, так как может сопровождаться малигнизацией (озлокачествлением клеток железы).
3. Множественные кисты. Это не вид кистозного новообразования, а скорее, заключение врачебного исследования. По сути, это первый признак разрастания правой или левой доли железы, который в подавляющем большинстве случаев появляется из-за дефицита йода в организме. Выявив такую аномалию посредством УЗИ, специалист сразу же назначает больному препараты йода, рекомендует диету, направленную на восполнение дефицита данного микроэлемента, рекомендует нормализовать свой психологический фон и позаботиться об экологическом аспекте, который может приводить к нехватке йода в организме.
4. Злокачественная киста. Данное новообразование встречается довольно редко, однако его чрезвычайно сложно диагностировать, так как растет оно очень медленно и долгое время никак не проявляет себя. Особенно опасен период, когда киста начинает стремительно прогрессировать и увеличиваться в размерах. Для подтверждения диагноза частичку такого новообразования отправляют на биопсию.
Небольшая киста никак не проявляет себя, а потому человек долгое время может жить с ней, совершенно не подозревая о наличии нароста и чувствуя себя совершенно здоровым. На ранних стадиях такие кисты обнаруживаются исключительно во время диагностических мероприятий, связанных с выявлением других заболеваний.
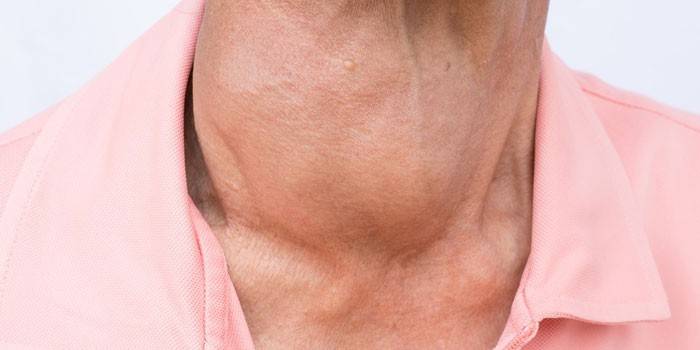
Проявлять себя киста начинает в тот период, когда ее размеры превышают 3 см в диаметре, и связано это с негативным влиянием на расположенные поблизости органы. Выявить новообразование можно по следующим признакам:
- появление плотной шишки на шее, которая совершенно безболезненна при пальпации;
- затрудненное дыхание и дискомфорт (в некоторых случаях боль) во время глотания;
- ощущение комка в горле и чувства сдавливания;
- появление приступов кашля и першения в горле;
- рост лимфатических узлов;
- развитие тахикардии;
- повышенное артериальное давление;
- сонливость и быстрая утомляемость;
- дискомфорт, вызываемый резкими перепадами температуры;
- одышка и охриплость, вызывающая изменение голоса;
- потливость;
- повышенная раздражительность;
- стремительная потеря в весе;
- повышение или снижение выработки гормонов «щитовидки».
Скажем также, что во время своего развития, кистозное новообразование проходит несколько стадий.
Как мы уже говорили выше, на первой стадии заболевания киста не проявляет себя никакими симптомами и заподозрить ее присутствие просто невозможно.
Вторую стадию можно назвать стадией роста кисты, ведь в этот период в ее полости накапливается жидкость, и она продолжает планомерно расти, провоцируя появление дискомфорта в области горла и заставляя человека обращаться к врачу. На данном этапе наличие кисты можно с легкостью выявить в лабораторных условиях.
Третья стадия является решающей. На ней киста может, как рассосаться самостоятельно, что нередко происходит в случае крепкого иммунитета, так и перейти в онкологическую опухоль, которая имеет твердую консистенцию и отличается неконтролируемым ростом.
К слову, по словам специалистов, изменение тембра голоса при наличии кисты в «щитовидке» является тревожным звоночком, говорящим о злокачественных изменениях, происходящих в рассматриваемом органе.
Кисту щитовидной железы нельзя оставлять без внимания, ведь нередко это новообразование осложняется воспалительным процессом с последующим нагноением. А это, в свою очередь, повышает вероятность разрыва кисты с последующим развитием перитонита и сепсиса. На то, что киста начала воспаляться, будет указывать высокая температура (за 40°С), увеличение и болезненность шейных лимфоузлов, а также сильная боль в месте локализации кисты.
Кроме того, разрастаясь, киста может повредить расположенные рядом кровеносные сосуды, став причиной внутреннего кровоизлияния. А это не меньшая опасность для жизни, чем сепсис или перитонит.
Наконец, оставив кисту без внимания можно столкнуться с ее перерождением в раковую опухоль. Допустить этого нельзя ни в коем случае, а потому при первых симптомах данного заболевания поспешите к специалисту, и пройдите все предложенные процедуры.
С кистой щитовидной железы необходимо обращаться к врачу-эндокринологу. Для начала он проведет опрос пациента, попробует пальпировать припухлость в области шеи, а затем, предложит пациенту пройти следующие диагностические мероприятия:
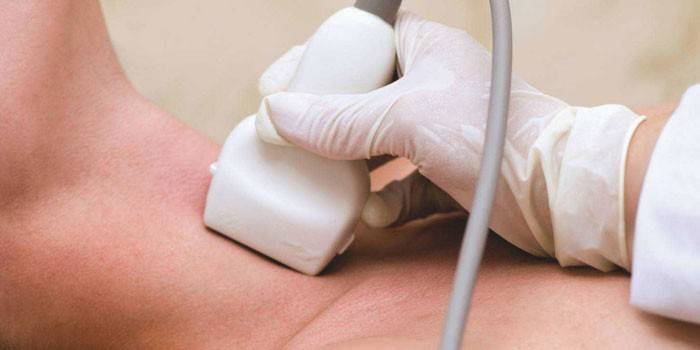
– УЗИ щитовидной железы. Данный вид диагностики является одним из самых распространенных и наиболее информативных способов выявления кисты. УЗИ не только обнаруживает нарост, но и позволяет определить его вид, объем и структуру.
– Тонкоигольная биопсия. Чтобы узнать, из каких клеток состоит киста, специалист при помощи тонкой иглы делает прокол в шее, точно напротив новообразования, и, проникнув в кисту, забирает часть ткани, формирующей опухоль. В дальнейшем эти ткани отправляются на биопсию.
Если киста имеет одну полость и жидкое содержимое, выполнив пункцию, специалист опорожняет ее, а затем вводит в полость кисты склерозирующий раствор. Такой подход в 50% случаев позволяет избавиться от имеющегося новообразования и избежать последующей операции.
При необходимости специалисты проводят и другие диагностические процедуры, в частности:
- магнитно-резонансную томографию (МРТ) для выявления структуры кисты;
- ангиографию, для предупреждения сосудистых осложнений;
- сцинтиграфию, для лучшей визуализации и изучения структуры нароста;
- бронхоскопию, для исследования бронхов и трахеи;
- ларингоскопию, для исследования гортани;
- анализ крови для контроля уровня гормонов «щитовидки».
Методы лечения кисты в щитовидной железе зависят от характера обнаруженного новообразования.
Сама по себе киста не представляет опасности для здоровья, а значит, если она не имеет больших размеров и не склонна к прогрессированию, врачи выбирают тактику наблюдения без использования медикаментозных средств.
Учитывая, что небольшая киста не оказывает влияния на деятельность щитовидной железы, попытаться справиться с ней можно посредством приема тиреоидных препаратов, а также диеты, с продуктами, богатыми йодом.
Когда же киста достигает определенных размеров и возникает необходимость взять пункцию, одновременно с этим врач может провести склерозирование нароста. Склерозантом в этом случае выступает спирт, который склеивает стенки кисты и способствует ее рассасыванию.
Альтернативой склерозированию может стать лазерная коагуляция. Для этого при помощи лазера врач нагревает участок кожи, под которым расположена киста. В результате этого процесса уничтожается белок, входящий в состав кисты, а вместе с ним исчезает и сам нарост.
Когда же киста достигает 4 см в диаметре, специалисты принимают решение удалять ее хирургическими методами. Причем, в зависимости от вида и сложности новообразования, такие операции могут подразделяться на:
- гемиструмэктомию (удаление части железы);
- резекцию большей части железы (при наличии двусторонней или слишком крупной кисты);
- удаление всей «щитовидки» и расположенных рядом лимфоузлов при наличии онкологического процесса в ней.
Нужно лишь добавить, что хирургическая операция – это крайняя мера, на которую специалисты идут лишь в случаях, когда киста:
- вызывает дисфагию;
- провоцирует проблемы с дыханием, оказывая давление на гортань и трахею;
- нарушает гормональный фон в организме;
- подвергается нагноению;
- вызывает деформацию шеи;
- склонна к озлокачествлению.
Сразу скажем, что большинство медиков негативно относятся к попыткам бороться с кистой посредством нетрадиционных методов лечения. Тем не менее, практика показывает, что некоторые кисты рассасываются именно под влиянием рецептов народной медицины.
Нетрадиционная медицина предлагает следующие рецепты лечения кисты «щитовидки»:
1. Отвар коры дуба можно использовать для приготовления горячих компрессов, которые затем нужно прикладывать к области шеи на ночь. Процедуры проводятся каждый вечер до устранения проблемы.
2. Аналогичным образом на кисту действуют и горячие компрессы с йодированной солью, которые также прикладывают к области шеи на ночь. Альтернативой им могут стать компрессы из свеклы и меда, чуть подогретые перед прикладыванием к шее.
3. Для рассасывания кисты народные целители рекомендуют приготовить спиртовую настойку из лекарственного растения заманихи, и принимать такое средство дважды в день по 20 капель, разведенных в половине стакана воды.
4. Ежедневно начинайте свой день с приема 1 ч.л. льняного масла и уже через 1,5–2 месяца новообразование в щитовидной железе начнет уменьшаться в размерах.
5. Народное поверье говорит о том, что нося на шее бусы из янтаря вы избежите появления кисты в «щитовидке» или устраните уже имеющуюся опухоль, начав носить такое украшение.
В дополнение скажем о том, что предотвратить или устранить уже появившуюся кисту щитовидной железы можно при помощи правильного питания. Для этого важно разнообразить свое меню йодсодержащими продуктами, а именно, печенью трески и морской капустой, гречневой кашей и томатами, креветками и грецкими орехами, ягодами и черносливом, свеклой и рябиной, финиками, фейхоа и баклажанами. А приправлять свои блюда желательно морской или йодированной солью.
Чтобы предотвратить данное заболевание, не потребуется больших затрат. Для этого важно придерживаться описанной выше диеты, избегать длительного пребывания под палящими лучами солнца, а также нахождения в радиоактивных зонах и зонах повышенного загрязнения окружающей среды. Кроме того, важно избегать физических и эмоциональных перегрузок, и 2 раза в год посещать эндокринолога, проверяя уровень гормонов щитовидной железы.
Берегите себя!
источник
- Свищевой ход обычно является следствием разрыва или рассечения инфицированной кисты.
- Щитовидно язычная киста наиболее частый порок развития шеи
- 65% — подподъязычная, 15% — надгрудинная
- Часто встречается у детей младше 10 лет
- 10-65% пациентов моложе 35 лет
- Заболеваемость не зависит от пола
- Щитовидно язычная киста образуется из щитовидно-язычного протока и расположена по средней линии или около нее
- Неполная инволюция щитовидно-язычного протока (6-я неделя эмбрионального развития)
- Персистенция секреторного эпителия приводит к развитию кисты
- Возможно инфицирование
- В 10-45% случаев выявляется эктопическая тиреоидная ткань.
Типичные симптомы:
- Рецидивирующее, обычно бессимптомное образование передних отделов шеи
- Расположена по средней линии или около нее
- Мягкая консистенция
- Подвижна при глотании
- Инфицирование приводит к появлению боли и дисфагии.
- Слепое отверстие языка; распространяется по подъязычной кости или за ней, спереди от перстневидных и подподъязычных мышц до щитовидной железы
- Эктопическая тиреоидная ткань определяется по интенсивному усилению тканей.
- Доброкачественное кистозное образование, обычно округлой формы
- Тонкая усиленная стенка
- Низкая интенсивность сигнала на Т1- взвешенном изображении, высокая — на Т2-взвешенном изображении.
- Расположена по средней линии
- Киста мягкой консистенции, проникающая в подподъязычные мышцы
- Чем более каудально расположена киста, тем она дальше от средней линии.
Увеличение лимфатических узлов (воспаление, опухолевое поражение)
— Контрастное усиление в центре образования (при отсутствии некроза)
— Трудно отличить от инфицированной щитовидноязычной кисты — учитывать расположение!
Аденома перешейка или пирамидальной дачи щитовидной железы
— Обычно выглядит как солидное усиленное образование
— Гиперинтенсивнее щитовидно-язычной кисты на Т1-взвешенном изображении
— Например, расположенный в языке
— Может содержать волосяные фолликулы или волосы
— Высокая интенсивность сигнала на Т1-взвешенном изображении, при КТ плотность соответствует жировой ткани (содержит жировую ткань).
— Воспалительная реакция окружающих тканей
— Усиление сигнала от стенки
— Отсутствие усиления стенки
— Типичная плотность при КТ, неоднородная интенсивность сигнала при МРТ
Наружное ларингоцеле
— Обычно прослеживается связь с гортанью
— Как правило, расположено более латерально; содержит воздух или жидкость
- Удаление или вскрытие кисты
- Риск рецидива минимален при удалении средней части подъязычной кости и свищевого хода до слепого отверстия.
-Эндокринолог/Терапевт (осмотр щитовидной железы, направление на УЗИ)

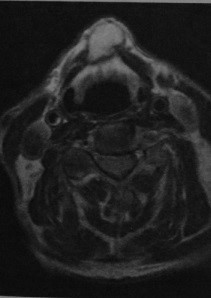
Щитовидно-язычная киста. МРТ, Т2-взвешенное изображение: киста с четкими границами, расположенная сразу под подъязычной костью с гиперинтенсивным содержимым и гипоинтенсивной стенкой. Киста образует определяемую визуально выпуклость кожи.
Звоните нам по телефону 7 (812) 241-10-64 с 7:00 до 00:00 или оставьте заявку на сайте в любое удобное время
источник
Проблемы с эндокринной системой чаще встречаются у женщин. Среди них распространен такой недуг, как киста на щитовидной железе. Это доброкачественное полое образование, которое имеет жидкое содержимое и выстлано клетками эпителия. Киста часто возникает в результате вирусной инфекции. Заболевание считается распространенным, но если его своевременно диагностировать, то недуг легко устраняется.
Заболевание, при котором в тканях железы возникает образование, называется кистой щитовидки. Она бывает доброкачественной, может содержать однородную массу (коллоидная киста щитовидной железы) или являться плотным сгустком. При этом кистозное образование включает полость с жидкостью, а узел заполнен подвергшимися изменению железистыми клетками.
Киста на щитовидной железе часто имеет размер не более 1 сантиметра, но в некоторых случаях может резко увеличиваться. Если это происходит и были найдены уплотнения, пациенту следует пройти обследование на предмет злокачественности новообразования. Для этого потребуется биопсия. Из общего числа пациентов, имеющих проблемы со щитовидной железой, с кистой к врачам обращаются от 1 до 5 процентов.
Согласно классификатору МКБ-10, определяющему международный протокол лечения заболеваний, образования делятся по возможному характеру на доброкачественные и злокачественные. Классификатор определяет опухоль в щитовидке сообразно типу эндокринной патологии. Доброкачественные образования имеют код D34, и в эту категорию включены разные по проявлению и типу аденомы, узлы и кисты.
Возникают кисты по разным причинам: от закупорки протока железы до вирусной инфекции. При последнем варианте образование возникает как вторичный симптом. Сложные кисты, с жидкостью внутри и плотными частичками, похожи по симптомам на коллоидные образования. Самые распространенные причины возникновения недуга:
- тиреоидит (воспаление щитовидки);
- нехватка йода;
- нагрузки на нервную систему, стресс;
- отравления (ядами, пищевое);
- нарушения гормонального фона;
- врожденные патологии (наследственность);
- облучение радиацией;
- воздействие внешней среды (плохая экология);
- заболевания сосудов;
- реабилитация после тяжелой болезни;
- микрокровоизлияние в фолликулах;
- травмы.
Болезнь дает о себе знать проявлением симптомов, когда кисты щитовидки достигают в размере трех сантиметров и начинают влиять на органы, находящиеся рядом. Маленькие образования не имеют выраженных признаков, больной чувствует себя здоровым и узнает об опухоли только после посещения эндокринолога. Симптомы болезни:
- регулярные боли, деформация шеи;
- сбой в работе щитовидной железы (происходит снижение или повышение выработки гормонов);
- увеличение лимфоузлов;
- комок в горле, трудности при глотании, чувство удушья;
- затруднение дыхания, одышка;
- изменение голоса, охриплость;
- першение;
- редкий симптом: высокая температура.
Кистозные образования щитовидной железы бывают единичными и множественными. Последний вариант является плохим сигналом, поскольку при поликистозе возникают серьезные отклонения в работе щитовидки, но самый опасный случай – это злокачественная опухоль. Выявить онкологическое заболевание можно с помощью биопсии. Образование возникает на перешейке, левой или правой доле железы. Существуют следующие виды кист:
- Простая. Наполнена серозной или коллоидной жидкостью. Кисты такого вида редки, являются доброкачественными, их не лечат. Коллоидная выглядит как узел, образовавшийся в результате зоба.
- Фолликулярная киста щитовидной железы (аденома). Часто находят у женщин. Образование плотное, поскольку формируется из фолликулярных клеток. Появляется на поздних стадиях развития.
- Цистаденома (деформация узлов железы). Часто становится следствием нарушенного кровообращения, возникает еще из-за отмирания тканей. Внутри образования, кроме жидкости, которая вырабатывается серозной оболочкой, часто происходит скопление крови, возможно нагноение.
Болезнями щитовидки занимается врач-эндокринолог. Специалист обнаружит кисту, прощупав место, где находится железа, пальцами, но дополнительно потребуются следующие исследования:
- УЗИ. Поможет определить объем, вид и структуру образования.
- Тонкоигольная биопсия. Применяется для того, чтобы определить, какие клетки участвуют в формировании кисты.
- Пневмография. Опухоль может перерождаться в злокачественную, процедура определит онкологию.
- Ларингоскопия. Исследование гортани, если есть жалобы у пациента на проблемы с горлом.
- Бронхоскопия. Поможет исследовать трахею.
- Магнитно-резонансная томография (МРТ), сцинтиграфия (при введении в организм радиоактивных изотопов удается получить двумерное изображение пораженного места).
- Анализы, которые покажут уровень в крови гормонов.
- Пункция, при которой прокалывают орган, чтобы извлечь частицу ткани для диагностики.
Специалисты располагают разнообразными методами лечения образования на щитовидке. При незначительных размерах врач может только наблюдать за опухолью. В случае же ее увеличения, когда она начинает оказывать давление на щитовидную железу и расположенные по соседству органы, приводит к изменениям в гормональном фоне или другим неприятным последствиям, требуется лечение:
- Опухоль устраняют при помощи пункции, высасывающей из образования жидкость. Пунктирование нередко приводит к рецидиву накопления жидкости, поэтому сопровождается инфузией вызывающего склерозирование препарата, в качестве которого часто используется этиловый спирт.
- Образование незначительных размеров устраняется медикаментами. Для этого применяются препараты на основе йода, средства, призванные подавить продукцию тиреоидных гормонов, и заместительные гормональные средства. Для купирования боли используются нестероидные противовоспалительные препараты (НПВС) или анальгетики.
- В случае проявления абсцесса и наполнения кистозной полости гноем используются антибиотические препараты.
- При быстром увеличении опухоли, множественных рецидивах, сильном сдавливании кистой других органов или опасности онкологии образование устраняют посредством хирургического вмешательства. Иногда возникает необходимость в полном удалении органа, тогда лечение проводят с помощью заместительной терапии.
- Одним из самых современных способов лечения является метод лазерной коагуляции. Процедура проходит под ультразвуковым контролем в условиях клиники, занимает примерно 10 минут, отличается малой инвазивностью, отсутствием долгого времени восстановления и послеоперационных рубцов.
Лечению легко поддается доброкачественная кистозная полость. Ее опорожняют при помощи пункции, после вкалывают склерозирующие вещества, которые препятствуют повторному росту опухоли. Процедура проходит без осложнений, часто проводится при рецидиве болезни. Одним из эффективных методов безоперационного лечения считается консервативная терапия. Больному назначают медикаменты:
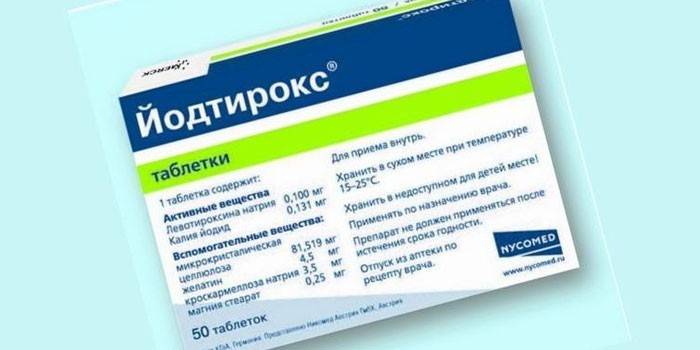
- для регулирования гормонов, которые вырабатываются железой (при недостатке секреции гормонов: Трийодтиронин, Тироксин, Йодтирокс, в случае повышенной секреции: Пропицил, Тирозол, Дийодтирозин, антитиреоидные препараты, ускоряющие выведение йода из щитовидки: Мерказолил, Пропилтиоурацил, тиреоидные: Левотироксин, Тиреотом);
- противовоспалительные и метаболические;
- снимающие отек и улучшающие кровоток;
- антибактериальные (антибиотики помогут при инфекции, выявляется при этом тип возбудителя);
- комбинированные препараты, которые повышают концентрацию йода. Среди них:
- Калия йодид 200. Препарат йода в таблетках для лечения заболеваний щитовидки, профилактики развития зоба. Препарат принимают за один прием, после еды. Побочные действия: слюноотделение, жжение во рту, отек век, крапивница. Противопоказания: повышенная чувствительность к йоду, туберкулез легких, нефрит, дерматит.
- Йодтирокс. Комбинированный препарат, выпускаемая форма: таблетки. Содержит синтетический гормон железы левотироксин, еще присутствует йод (йодид калия). Показан для лечения заболеваний щитовидки: гипотиреоз (недостаточная выработка гормонов щитовидки), тиреотоксикоз, аденомы, зоб. Дозировку определяет врач. Прием лекарства: 1 раз за день утром, перед едой. Побочные действия: повышенная температура, сыпь, зуд, жжение в глазах, головные боли. С осторожностью принимают при заболеваниях сердечно-сосудистой системы, в период беременности и кормления грудью.
Если кистозная полость стала резко увеличиваться, появились проблемы с дыханием и глотанием, образование можно устранить хирургическим способом. Данный метод рекомендуется при опасности трансформации кисты в злокачественное новообразование. Консервативная терапия при таких обстоятельствах может только привести к осложнениям. Вопрос об удалении возникает редко, поскольку чаще образования представляют собой доброкачественные явления. При этом опухоль может:
- не давать отрицательной динамики;
- исчезнуть;
- продемонстрировать быстрый рост.
Ситуация признается опасной, если кистозная полость увеличивается (более 3 см) и приводит к изменениям в шее, голосе, дыхании, глотании, неприятным или болезненным ощущениям в горле. Если образование менее 1 сантиметра, оно подлежит наблюдению, в случае роста проводится пункция с последующим тщательным анализом. Вырезание опухоли может рекомендоваться, если после удаления жидкости полость заполняется вновь. Нельзя пытаться устранить ее при помощи разогревающего компресса или примочки, это может вызвать воспаление.
Операция производится посредством двусторонней резекции, то есть удаления обеих долей щитовидной железы. Вырезанная часть обследуется с целью планирования последующей терапии. Уже через пару дней после операции пациент возвращается к нормальной жизни. В последующий период ведется наблюдение за уровнем гормонов, при сбое назначается коррекционный курс с применением тиреоидных гормональных средств.
Не рекомендуется проводить радиологическое обследование, биопсию и хирургическое вмешательство во время беременности. Следует учитывать возможные опасности и последствия операции. Если имеется необходимость, ее можно делать во втором триместре вынашивания ребенка. Если опухоль не опасна для здоровья и не меняет работу щитовидной железы, не происходит сдавление близлежащих органов, разрастание, то лечение нужно отложить.
Склеротерапия – распространенный метод лечения. Киста прокалывается, выкачивается оттуда жидкость, осуществляется введение спирта, который «склеивает» стенки опухоли изнутри. Эффективен еще метод лазерной коагуляции. Процедура проходит в клинике, лечение ультразвуком занимает примерно 10 минут, отличается малой инвазивностью. Плюсы: быстрое заживление и отсутствие послеоперационных рубцов.
Родители должны отвести ребенка на обследования, которые помогут определить метод терапии, выявят стадию заболевания и масштабы поражения. Лечение детей осуществляется в зависимости от диагностики:
- Правостороннее образование (размером до 6 мм). Малышу прописывают специальную диету: в рационе необходимы морепродукты и блюда с повышенным содержанием йода. Медикаменты не требуются.
- Опухоль с левой стороны (до 1 см). Образование находится под наблюдением, лечения не требует. Если киста станет расти, то ребенку сделают пункцию (удалят накопившуюся жидкость), затем проведут склеротерапию.
- Опухоль на перешейке (размером до 1 см). Необходимо наблюдение, терапия не требуется, если нет болей и нарушений в гормональном фоне.
- Операцию назначают в крайнем случае, если консервативная терапия не помогла или возник поликистоз щитовидной железы. Подходящие методы лечения: склеротизация, лазерная коагуляция, удаление опухоли.
Опухоль у беременных часто находится в стабильном состоянии, поэтому не стоит прибегать к серьезному лечению. Образование не влияет на развитие плода, малыш появляется на свет в срок и без патологий. Если оно переродилось в онкологию, то потребуется немедленное хирургическое вмешательство. После удаления опухоли назначают гормоны, лучевую терапию. Процедуры опасны для плода, поэтому консилиум врачей решит судьбу беременности в зависимости от того, какова стадия ракового процесса.
Если киста маленькая и не доставляет хлопот, то ее можно лечить народными методами. Отвары и компрессы используются в комплексной терапии только после согласования с доктором. Самые распространенные народные рецепты:
- Отвар дубовой коры. Подходит для компресса. Рецепт: 300 мл воды и столовая ложка сырья. Кипятить отвар 20 минут, потом процедить. Пропитайте им марлю и прикладывайте на 3 часа к больному месту.
- Листья грецкого ореха. Залейте водкой (500 мл) стакан измельченного сырья. Выдержите 2 недели. Принимать процеженный отвар по 5 капель трижды за день. Запивать водой. Курс длится не менее месяца.
- Йодированная соль (компресс используют при сниженном уровне синтеза гомонов). Заверните в марлю, прикладывайте к месту, где опухоль.
- Лепешка из ржаной муки и меда. Прикладывать к больному месту.
- Льняное масло (снизит рост и вероятность появления новой опухоли). Пейте по одной маленькой ложке дважды за день: утром и вечером.
- Корень лапчатки (обладает тиреотропной активностью). Столовую ложку сырья, которое предварительно надо измельчить, заливают стаканом кипятка. Держат в термосе около 6 часов. Настойку выпить за три приема перед едой.
- Овощные соки обязательны в меню пациента с опухолью на щитовидке.
Доброкачественное образование подлежит лечению, прогноз зависит от гистологического фактора. Если опухоль не лечить, то придется столкнуться с удручающими последствиями. Беспечность пациента может привести к дегенерации тканей железы. Возможен и худший вариант: доброкачественная киста перерастет в злокачественную. Важно не забывать посещать эндокринолога, чтобы вовремя диагностировать болезнь и начать лечение. Тяжелые последствия имеет операция: часто после хирургического вмешательства пациент не может говорить, поскольку повреждаются голосовые связки.
Доброкачественная опухоль редко появляется повторно, поддается лечению и имеет положительный прогноз. Пациентам часто даже не предлагают терапию, просто наблюдают, проводя периодически обследования. Злокачественное образование имеет неблагоприятный прогноз. Риск того, что опухоль станет раковой, повышается, если киста щитовидки диагностируется у ребенка. Онкологические больные имеют шанс излечиться (около 80%) на ранней стадии. Процент снижается при появлении метастазов, если опухоль стала прорастать в другие органы.
Можно обезопасить себя от появления кисты щитовидки, если позаботиться о профилактике, которая зависит от социально-экономических факторов. Уменьшить риск появления образования можно, если соблюдать ряд правил:
- следить, чтобы организм получал каждый день достаточное количество солей йода (с учетом физиологии);
- поменьше находиться под солнечными лучами летом;
- не перегреваться и не находиться на холоде;
- следить за гормональным фоном;
- включать в меню продукты, содержащие йод: грецкие орехи, морепродукты, морскую капусту;
- ходить раз в полгода на прием к эндокринологу, делать УЗИ;
- выявлять и лечить болезни щитовидки;
- следить за весом;
- избегать ситуаций, которые могут привести к травме, облучений, физиотерапевтических процедур, болезней с воспалительным процессом;
- не подвергать себя чрезмерным нагрузкам в спорте (больше касается женщин);
- избегать самолечения.
источник