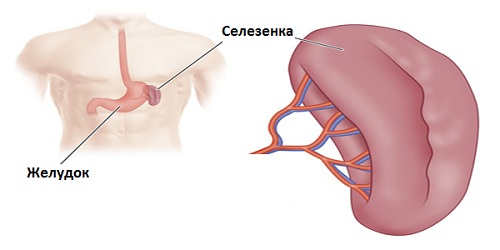
Селезенка — это непарный орган, отвечающий в организме человека за кроветворение, иммунитет и кровоснабжение. Основной процент заболеваний селезенки связан с вторичным процессом, являющимся следствием заболеваний других органов и систем — болезней крови, иммунных патологий, опухолей, системных заболеваний или повреждений (травм) селезенки.
К заболеваниям селезенки относятся: инфаркт селезенки, перекрут ножки селезенки, абсцесс селезенки, разрыв селезенки, киста селезенки, доброкачественные и злокачественные образования селезенки.
Одной из наиболее часто встречающихся патологий селезенки является киста селезенки.
Рекомендуем обратиться к врачу! 276-00-15
Клиническая картина зависит от размеров кисты селезенки. Киста размерами до 2-3 см — бессимптомное течение заболевания. При воспалении кисты селезенки, при резком увеличении в размерах — появляется боль в левом подреберье, повышение температуры тела, тошнота, головокружение. При очень больших размерах боль отдает в левую лопатку и плечо, тяжесть в левом подреберье после приема пищи, периодически возникает рвота. При разрыве кисты могут наблюдаться симптомы «острого живота» и перитонита. При кистах небольшого диаметра симптомов может не быть вообще.
Обнаружили перечисленные симптомы? Запись на приём
Солитарные, истинные кисты селезенки:
- простые солитарные кисты селезенки – непаразитарные кисты, протекающие без симптоматики;
- многокамерная цистаденома селезенки – многокамерная кистозная полость, наполненная серозной жидкостью;
- дермоидные кисты – полость кисты заполнена кровью, сальными железами, волосами или зубами;
- ретенционные кисты – формирование кисты из-за нарушения оттока ее секрета.
- травматические – возникшие вследствие травмы;
- воспалительные – возникшие вследствие воспалительного процесса.
Киста селезенки, как правило, диагностируются в ходе ежегодного осмотра или планового обследования, а также при диагностике органов пищеварения.
Основными методами диагностики кисты селезенки являются ультразвуковое исследование или компьютерная томография с контрастом. При выявлении одиночных кист необходимо провести серологическое исследование.
Если киста селезенки в размерах не превышает 3 см и исключен паразитарный характер кисты, то требуется ее динамическое наблюдение.
Если киста в размерах превышает 3 см и имеет тенденцию к увеличению в размерах, то существует опасность перерождения кисты в злокачественную опухоль, опасность разрыва и инфицирования кисты — в таком случае показано оперативное лечение.
- нагноение
- разрыв
- кровотечение
- размер кисты более 10 см, при любом ее расположении
- при постоянной боли в подреберье
- рецидивные кисты
- неэффективность других методов лечения
При проведении операций удалению селезенки применяется эндотрахеальная анестезия, поскольку из-за высокой расположенности органа и изменении положения пациента на операционном столе во время лапароскопии другие виды анестезии невозможны.
• открытая спленэктомия
• лапароскопическая спленэктомия
Лапароскопическая спленэктомия:
Это удаление селезенки через доступ, осуществляемый через 3 прокола (от 0,5 см до 1 см) и один разрез (до 10 см) брюшной полости для извлечения органа.
Первый прокол проводится со внутренней стороны пупка, после в брюшную полость вводится специальная игла диаметром 2 мм с отверстием на тупом конце, через которое в брюшную полость нагнетается углекислый газ. Затем проводится перкуссия (постукивания) брюшной полости (при заполнении живота газом звук будет пустым) и вводится троакар (специализированный инструмент для заведения в брюшную полость инструментов и оптики).
Далее в полость живота вводится оптика, изображение с которой наблюдает хирург на экране монитора. Остальные троакары (как правило от 2 до 5 шт) вводятся в брюшную полость под контролем зрения.
Открытая спленэктомия:
Открытая спленэктомия (лапаротомический доступ) — это операция по удалению селезенки с доступом через большой разрез брюшной полости (от мечевидного отростка до пупка). После того, как хирург получил доступ к органу, происходит его иссечение, проводится гемостаз, дренирование и рана ушивается.
Лапароскопические методы являются наиболее предпочтительным вариантом осуществления хирургического вмешательства для пациента, поскольку они существенно менее травматичны, а процесс восстановления организма намного короче, чем при лапаротомии.
В зависимости от метода проведенной операции по удалению кисты селезенки процесс восстановления проходит по-разному:
При лапароскопическом доступе выписка пациента происходит на 3 день после операции, в особой диете он не нуждается. Вставать и питаться жидкой пищей пациент в состоянии с первого дня. Приступить к полноценной работе возможно через 2-3 недели после операции. В восстановительном периоде необходимо ограничить физические нагрузки на 2-3 месяца.
При открытом доступе процесс реабилитации проходит значительно тяжелее, выписка из стационара осуществляется не раньше 7 суток после операции. На время нахождения в стационаре необходимо соблюдение диеты.
Как и при любом оперативном вмешательстве при удалении селезенки возможны осложнения:
• кровотечение (тщательный гемостаз и дренирование раны помогают избежать этого осложнения)
• воспалительный процесс внутренних органов (прием антибиотиков в течение недели не позволят развиться воспалению)
Лицензия Департамента Здравоохранения г. Москвы № ЛО-77-01-011949 от 21.03.2016
источник
Киста селезенки представляет собой полость, заполненную жидкостью, которая образуется на внутреннем органе вследствие разных причин. Чаще всего уплотнение обнаруживают у женщины репродуктивного возраста, однако диагноз ставят мужчинам, иногда – новорождённым младенцам. Кисту могут выявить сразу после рождения, когда она является врожденной и появляется из-за нарушений эмбриогенеза.
На селезенке могут образоваться несколько разных утолщений. По причине образования выделяют:
- истинные (нарушение внутриутробного развития плода, образуются еще до рождения, могут самопроизвольно рассасываться);
- ложные (после хирургических операций, травмирования селезенки, инфекций);
- паразитарные (появляются при проникновении во внутренний орган паразитических личинок).
Истинная киста на селезенке может быть солитарной, дермоидной, ретенционной, многокамерной цистаденомой. Ложные классифицируют, как воспалительные или травматические.
Выделяют несколько причин появления новообразований:
- нарушение внутриутробного развития. На это может влиять прием препаратов во время беременности, курение, алкоголь, токсические поражения тканей женщины, вынашивающей ребенка;
- нагноение селезенки или ее инфаркт. На этом месте появляется пустота, которая в дальнейшем наполняется жидким содержимым;
- хирургическое вмешательство, которому подвергся внутренний орган. Киста появляется при удалении части селезенки, вскрытия гнойного абсцесса и проч.;
- механические травмы, ушибы живота, которые вызывают разрыв внутреннего органа и провоцируют образование кисты;
- воспалительные изменения, тяжелые инфекции (брюшной тиф). Полость возникает в том месте, где были повреждены внутренние ткани;
- паразитарные кисты селезенки образуются при заражении личинками свиного цепня, эхинококка.
На появление характерных признаков влияет размер утолщения и локализация. До того, как киста достигнет 2 — 3 см, симптомы в большинстве случаев отсутствуют. Сложно поставить диагноз даже при осмотре врача.
В дальнейшем, при сильном увеличении доброкачественной опухоли, появляются следующие симптомы:
- болезненные ощущения, локализуются в области левого подреберья;
- повышается температура (при увеличении диаметра кисты до 7 см и выше);
- тошнота либо рвота;
- ухудшение самочувствия, слабость;
- после обеда или ужина появляется неприятное чувство тяжести в животе, отрыжка;
- в области грудной клетки возникают прострелы при вдыхании воздуха;
- некоторые пациенты страдают от одышки и кашля.
При осмотре врач констатирует увеличение органа. Спленомегалию выявляют при увеличении размеров селезенки свыше 12 см.
Образование нельзя оставлять без внимания, поскольку последствия могут быть достаточно серьезными. При появлении опухоли не исключено нагноение в капсуле. Если кистозное образование вскроется самопроизвольно, это грозит проникновением гноя в брюшную полость. Не исключено внутреннее кровотечение.
В результате вскрытия доброкачественной опухоли развивается острый перитонит, происходит интоксикация организма продуктами распада. В самых тяжелых случаях это приводит к летальному исходу.
В большинстве случаев патология у детей бывает врожденной. Киста селезенки у новорожденного развивается в период внутриутробного развития. При наличии у будущей мамы вредных привычек, употреблении запрещенных при беременности медицинских препаратов риск формирования доброкачественной опухоли значительно увеличивается. Даже сильный токсикоз может стать причиной отклонения в развитии внутреннего органа.
У малышей выявить утолщение сложнее, поскольку они не всегда могут пожаловаться на недомогание или объяснить его характер. Нужно показать ребенка врачу, если он много капризничает, теряет в весе, сон стал прерывистым и малыша часто тошнит.
Подобрать правильный курс терапии сложно, поскольку хирургическое вмешательство применяют лишь в редких случаях. При проведении операции у маленьких детей существует риск того, что селезенка не сохранит своих функций и ее потребуется удалить. Вмешательство назначают лишь тогда, когда наблюдается сильное увеличение кисты в размерах, воспалительный процесс или угроза самопроизвольного вскрытия.
В остальных случаях врачи занимают выжидательную позицию и наблюдают за тем, как развивается образование. При достижении 2 лет утолщение может рассосаться самостоятельно. Однако требуется исключить занятие травмоопасными видами спорта, а также следовать рекомендациям врача по организации правильного питания.
Врачи могут выявить патологию случайно, на плановом осмотре. Только при достижении большого размера появляются симптомы образовавшейся опухоли. При подозрении на развитие доброкачественного новообразования на селезенке терапевт назначает следующие виды обследований:
- осмотр у хирурга. Во время посещения врач ощупывает брюшную полость, выясняет, с какими симптомами столкнулся пациент, дает направление на прочие исследования;
- ультразвуковое исследование органа внутренней кисты селезенки. УЗИ является основным способом уточнения диагноза. Во время процедуры выявляют разновидность кисты, ее размер, место расположения на внутреннем органе;
- МСКТ селезенки – это сравнительно новый метод обследования. Процедура позволяет диагностировать размещение утолщения, размер и особенности более точно, чем прочие способы.
Дополнительно назначают анализы крови и мочи, однако с их помощью нельзя выявить точное наличие кистозного образования. Анализы лишь помогают определить, нет ли в организме воспалительного процесса, не присутствуют ли паразиты.
При лечении кисты селезенки врачи предпочитают не назначать хирургическое вмешательство, если его можно избежать. Если уплотнение не превышает 3 см в диаметре, придерживаются выжидательной тактики. Дважды в год пациента направляют на плановое УЗИ, которое позволяет контролировать процесс.
Только в случае увеличения доброкачественной опухоли в размерах, при множественном кистозном поражении могут принять решение о проведении операции. Пациента дополнительно направляют на прохождение КТ, чтобы исключить переход образования в злокачественную форму.
Хирургическое удаление применяют при паразитарной природе патологии. Показано удаление паразитарных очагов.
Если киста небольшого диаметра, ее можно лечить медикаментозно. Лечение без операции включает использование нескольких групп препаратов, которые назначает врач:
- антибактериальные средства для предотвращения развития воспалительного процесса;
- ферменты и пробиотики;
- препараты, активизирующие иммунную систему;
- витаминно-минеральные комплексы и проч.
Если киста образовалась на селезенке из-за проникновения паразитов, дополнительно назначают средства для дезинтоксикации организма. Медикаментозное лечение предусматривает прием препаратов, которые улучшают состояние человека, устраняют приступы тошноты, рвоты.
Абдоминальная хирургия предполагает проведение операции при нескольких показаниях. Если киста увеличилась до 10 см, постоянно причиняет боль человеку, то врач принимает решение о хирургическом вмешательстве. Показанием является гнойный абсцесс, разрыв утолщения.
Операцию нельзя проводить, если селезенка увеличилась до 25 см, если у пациента есть серьезные заболевания сердечно-сосудистого характера, злокачественные опухоли, сопутствующие инфекционные болезни.
При отсутствии противопоказаний назначают следующие виды хирургического удаления кисты:
- вылущивание капсулы вместе с жидким содержимым;
- пункция. Процедура предполагает выкачивание жидкости, а также введение в полость вещества, которое способствует склеиванию стенок опухоли после удаления секрета. Этот способ чаще всего используют при выявлении солитарной кисты, диаметр которой не превышает 5 см. Ее удобно удалять, если она находится на поверхности селезенки;
- резекция. Этот метод вмешательства предусматривает удаление капсулы вместе с частью селезенки. Применяют лапароскопический тип операции. Он предполагает небольшой надрез, через который удаляют пораженные ткани;
- спленэктомия. Полностью удаляются ткани, которые подверглись патологии, либо весь внутренний орган. Также используют лапароскопию, поскольку большие разрезы брюшной полости заживают долго и тяжело, способствуют развитию осложнений.
Полное удаление внутреннего органа делают в крайних случаях, поскольку без него иммунитет человека не будет работать в полную силу.
После завершения процедуры содержимое отправляют на гистологическое исследование, чтобы исключить развитие злокачественных процессов.
Врачи предупреждают всех, кто столкнулся с кистой на селезенке, что народные средства неэффективны. Если вы будете использовать их в надежде на улучшение самочувствия, то можете упустить время.
Ни один из народных способов лечения не поможет кисте рассосаться.
Поэтому при любых подозрительных признаках необходимо обратится к врачу, а не заваривать лекарственные травы или готовить примочки.
Длительность процесса восстановления после хирургического удаления новообразования на селезенке зависит от того, какого размера была киста, где располагалась, а также какой тип операции применялся. Лапароскопия способствует ускоренному процессу заживления тканей. Преимущество метода – в его малой травматичности, небольшом разрезе.
После любой операции пациент должен в течение нескольких недель наблюдаться у лечащего врача (обычно – у гематолога, хирурга). Исключаются физические нагрузки, при которых брюшная полость может получить травму, на срок до нескольких месяцев. Каждые полгода нужно проводить УЗИ для исключения рецидива.
Киста, образовавшаяся на селезенке, требует обязательного врачебного контроля. Особенно важно следить за новообразованием, которое возникло у новорожденных или детей младшего возраста. При небольшом размере утолщения используется выжидательная тактика, при которой наблюдают за развитием патологии. Если полость сильно увеличивается в размерах или причиняет постоянный дискомфорт пациенту, принимают решение о хирургическом удалении.
Кандидат медицинских наук, врач маммолог-онколог, хирург
источник
Киста селезенки — растущее в паренхиме органа образование, которое изолировано от основных тканей капсулой и заполнено жидкостью. Причины и лечение этих новообразований довольно многообразны, рассмотрим их подробнее в этой статье.
Киста селезенки — очаговый процесс в паренхиме органа. В большинстве случаев круглой формы, заполнено жидкостным содержимым.
Экссудат полости может быть двух типов:
- Отмечается достаточно редко, всего 1% от населения планеты.
- Поражает работоспособное население, в среднем 35-55 лет.
- Женщины более подвержены появлению кист.
Изначально симптомы болезни могут не проявляться. По мере увеличения новообразования, нарастает и соответствующая симптоматика, вплоть до развития серьезных патологий не только органа, но и организма в целом.
Код по МКБ 10 (международная классификация болезней) D 73.4 — это отдельный шифр в рубрике болезней селезенки.
Киста небольших размеров (до 1см), появившаяся в результате воспаления, может регрессировать самостоятельно (рассосаться), при его устранении.
Селезенка или lien (на латыни) — это лимфоидный орган, имеющий хорошо выраженную сеть кровоснабжения, участвующий в формировании иммунитета. Находится в левом подреберье (IX-XI ребра), между желудком и диафрагмой.
Размеры селезенки могут меняться у одного человека. Увеличение или уменьшения органа напрямую зависит от наполнения кровеносных сосудов.
Средние размеры селезенки взрослого человека:
- длина 120 мм;
- ширина 80 мм;
- толщина 30-40 мм;
- масса до 200г.
- Истинные или врожденные.
— Закладываются у плода в период внутриутробного развития.
— Это аномалия в структурном развитии органа.
— После рождения ребенка может бесследно исчезнуть или увеличиться в объеме. - Приобретенные или ложные.
— Возникают как последствия перенесенных заболеваний селезенки.
— Это могут быть воспалительные процессы, травмы, хирургические вмешательства и нарушение кровоснабжения органа.
— При таких процессах само новообразование состоит из пораженных тканей. - Паразитарные.
— Киста в селезенке образуется при заражении личинками паразита стенки органа.
— Наиболее встречающиеся эхинококковые кисты.
По количеству полостей (камер) новообразования:
По количеству кист в паренхиме органа:
Кисты селезенки могут формироваться по многим причинам:
- Инфекционные заболевания.
— Чаще всего полости в паренхиме органа могут возникать после перенесенного туберкулеза, тифа, инфекционного мононуклеоза или малярии. - Нарушение кровоснабжения органа.
— Инфаркт. - Травматические повреждения.
— Тупая травма живота, кататравма, ушибы. - Заражение гельминтами.
- Пороки развития.
— Появление аномалий в период закладки и формирования органа. - Хирургическое вмешательство.
— Удаление других новообразований, пункция абсцесса.
Симптоматика новообразования зависит от его размера. При небольших размерах, симптомы поражения органа у больного могут не наблюдаться.
Асимптомно протекают новообразования до 1-2см.
Разрастание и увеличение объема полости, как правило, сопровождается появлением симптоматики.
Изначально возникают неспецифические симптомы:
- тошнота;
- тяжесть и ощущение дискомфорта в левом подреберье;
- слабость;
- снижение работоспособности;
- периодические боли в верхней половине живота.
По мере разрастания и увеличения объема, появляются новые признаки болезни.
Они связаны с растяжением связок, капсулы органа и сдавлением им атомических образований расположенных рядом:
- Сдавление органов пищеварительной системы (желудка и части кишечника):
— рвота, нарушение пищеварения, схваткообразные боли, вздутие, жидкий стул и запоры. - Сдавление сердечной мышцы:
— боли в подложечной области и левом подреберье, иррадиирующие в ключицу, лопатку и плечо слева - Проблемы с диафрагмой:
— затруднение при дыхании, одышка, кашель, боли за грудиной. - Спленомегалия.
— При пальпации передней брюшной стенки можно прощупать увеличенную селезенку (в норме селезенка не определяется).
Киста селезенки у ребенка по своему строению не отличается от образования у взрослого человека. Проявление симптомов заболевания схожее как у детей, так и у взрослых.
Новообразования у новорожденных связаны с дефектами развития у плода в утробе матери.
Они могут быть спровоцированы тяжелым протеканием беременности:
- наличием у матери сопутствующей патологии (артериальная гипертензия, заболевания почек);
- воздействием токсических веществ (алкоголь, курение);
- перенесенные заболевания (инфекции и вирусы) во время беременности.
В более старшем возрасте причиной могут стать и воздействия внешних факторов:
- инфекции;
- травмы;
- оперативные вмешательства;
- длительный прием лекарственных препаратов.
Новообразование, определяющееся у эмбриона на ранних сроках (по результатам УЗИ), еще не говорит об окончательном диагнозе. Во время проведения дальнейших скринингов она может и не выявляться.
У малышей до двух лет, маленькие кисты (до 20мм) могут рассосаться самостоятельно. При появлении осложнений (симптомов сдавления) и увеличении размеров новообразования (по данным визуальным методов исследования) требуется хирургическое вмешательство.
Состояние малыша при наличии у него образования, зависит от его размеров.
- Небольшие новообразования ведут себя асимптомно.
— Прогрессирование процесса приводит к появлению болезненных ощущений в области левого подреберья.
— Боли имеют периодический характер, спонтанные, на фоне полного здоровья.
— Но чаще возникают после еды. - Достигая больших размеров, киста давит на соседние органы и возникают симптомы сдавливания.
У детей эти признаки выражены особенно сильно. Такой ребенок может сильно и быстро похудеть (из-за частых приступов тошноты и рвоты, расстройства процессов переваривания пищи).
Наиболее частым осложнением является абсцедирование (нагноения):
- у детей появляется озноб;
- повышение температуры тела.
При таких осложнениях экстренно выполняется хирургическое вмешательство.
Новообразования селезенки, на начальных этапах их развития, никак себя не проявляют или появляются неспецифические симптомы характерные для многих болезней органов пищеварения. Поэтому, зачастую они выявляются в момент прохождения плановых медицинских осмотров или при диагностики других болезней органов ЖКТ.
К таким методам относится:
- Физикальный осмотр:
— пальпация живота помогает выявить болезненные зоны или спленомегалию. - Ультразвуковое исследование органов брюшной полости (УЗИ ОБП):
— помогает визуально увидеть кисту и оценить ее размеры. - Компьютерная томография органов брюшной полости.
— Выполняется с введение контрастного вещества: помогает детально рассмотреть стенки новообразования и ее содержимое.
Для дифференциального диагноза и выявления паразитарных кист применяются:
- Аллергопроба Каццони (внутрикожная инъекция с содержащей эхинококк жидкостью), информативность 90%, положительна при эхинококковых кистах.
- Общий анализ крови — выявляет увеличение числа эозинофилов.
- Иммунологические пробы (реакция латексной агглютинации) – наиболее современная и информативная проба, положительна в 93.6% случаев.
Если эти боли беспокоят длительное время, имеют ноющий, постоянный характер, сопровождаются периодическими расстройствами пищеварения, то для начала нужно посетить терапевта.
Только врач общей практики сможет провести дифференциальный диагноз и направить на нужные лабораторные и инструментальные обследования.
При подтверждении диагноза следует обратиться к хирургу, для решения вопроса об оперативном удалении кисты.
Киста на селезенке требует лечения и динамического наблюдения за ее размерами.
При отсутствии симптоматики и маленьких размерах кисты хирургического вмешательства не требуется. В этом случае его можно обнаружить только как находку во время проведения диспансеризации.
После определения причины появления новообразования, назначается наблюдение в динамике. Проведение ультразвуковой диагностики пару раз в год.
Лечение без операции проводится только при наличии следующих факторов:
- новообразование небольших размеров;
- незначительное проявление симптоматики;
- непаразитарная киста;
- отсутствие осложнений.
За такой кистой необходимо постоянно наблюдать.
У ребенка, в возрасте до двух лет, новообразование может пройти самостоятельно и в таком случае не требует терапии.
Специфических лекарственных препаратов, направленных на рассасывания новообразования селезенки нет. Лекарственные средства применяются в основном в комплексе с хирургическим лечением.
Такими препаратами являются:
- Анальгетики (болеутоляющие средства), для купирования болевого синдрома (при наличии болей в животе).
- Антибиотики – в комплексной терапии абсцесса (нагноения новообразования), а также для профилактики послеоперационных осложнений.
- Противогельминтные препараты – назначаются после хирургического удаления кисты, для минимизации риска рецидива.
- Витаминные комплексы – для улучшения работы иммунитета.
После появления или усиления симптоматики, нужно решить вопрос об оперативном вмешательстве.
Показания к удалению новообразования:
- разрыв стенки кисты и попадание жидкости в брюшную полость;
- абсцедирование (нагноение) полости;
- начавшееся кровотечение;
- большие размеры;
- множественные кисты селезенки.
Выбор тактики хирургического лечения обусловлен размером кисты:
- При новообразовании малых размеров — производится пункция жидкости из его полости и введения в нее препаратов для склерозирования капсулы.
- Средний размер кисты является показанием к резекции части органа.
- Спленэктомия проводится при больших кистах и при появлении осложнений (кровотечение).
Лапароскопия, является приоритетным методом вмешательства, так как она менее инвазивна. При особой сложности ее выполнения, осуществляется открытое хирургическое вмешательство (лапаротомия).
Алгоритм проведения операции одинаков при различных видах патологии:
- После оперативного доступа и выделения новообразования, сначала откачивается жидкость из полости, а затем вылущивается сама капсула кисты.
- При паразитарных кистах, после удаления жидкости в полость вводятся специальные противогельминтные средства.
Возможные осложнения хирургического лечения:
- кровотечение;
- абсцедирование полости кисты;
- рецидив новообразования.
При неправильно выполненном вмешательстве на паразитарной кисте может произойти разрыв. При этом эхинококк из жидкости обсеменит ближайшие органы, что приведет к повторному заражению.
Послеоперационный период сопровождается постельным режимом, диетой, введением лекарственных средств.
Диета требует исключения жирной и жаренной пищи, для уменьшения нагрузки на поджелудочную железу и печень.
Разрешенные продукты (отварные или пропаренные):
- овощи;
- нежирное мясо (курица, индейка);
- рыба (нежирная);
- каши;
- кисломолочные продукты ( до 5% жирности);
- супы на вторичном бульоне.
В послеоперационном периоде также важно проведение контрольного ультразвукового обследования для исключения рецидива процесса и своевременного обнаружения осложнений.
Профилактические мероприятия включают в себя:
- соблюдение правил личной гигиены (для исключения заражения гельминтами);
- прохождение диспансеризации (для своевременного обнаружения заболевания).
При своевременном обнаружении и лечении прогноз исхода благоприятный. Кисты больших размеров, при несвоевременной и неправильной тактики лечения могут привести к угрожающим здоровью состояниям.
Киста селезенки при правильном наблюдении и лечении может не беспокоить пациента. Важно правильно соблюдать профилактические меры и предупреждать развитие осложнений, что позволяет минимизировать риски.
источник
Работа иммунной системы человека в немалой степени зависит от селезенки, поэтому удаление органа проводится лишь в том случае, когда сохранить его невозможно.
Киста селезенки — образование одной или нескольких полостей, которые заполнены жидкостью. Диагностируется данная патология у 0,5-1% людей, у половины из них болезнь обнаруживается случайно. У женщин заболевание регистрируется в 3-5 раз чаще, чем у мужчин. Возраст большей части пациентов с этой патологией 35-55 лет.
Кисты селезенки можно разделить на одиночные и множественные, истинные и ложные. Кроме того, существует классификация, согласно которой образования разделяют на:
- Солитарные, истинные кисты
- Простые солитарные
- Дермоидные
- Ретенционные
- Многокамерная цистаденома
- Травматические
- Воспалительные
Солитарная киста — это одиночное образование. В том случае, если их больше двух, то речь идет о множественных кистах. Истинные, собственно кисты, берут начало от микрополостей, выстланных эпителием, и возникающих в результате нарушения эмбриогенеза во внутриутробном периоде. Ложные, стенки которых состоят из фиброзно-измененной ткани, появляются вследствие травмы, при которой произошел центральный или подкапсульный разрыв органа. Кроме того, данный вид может появляться после перенесенного абсцесса или удаленной кисты паразитарного происхождения.
Следует учитывать, что проявления заболевания зависят от величины, локализации и вида кисты. Как правило, об образовании, размер которого не превышает в диаметре 2 см, человек даже не догадывается. Хотя при наличии кисты большего размера какие-либо специфические признаки также отсутствуют, пациент нередко узнает о заболевании совершенно случайно. И только по мере роста образования человек начинает испытывать тупые боли. Постоянные или приступообразные, они локализуются в левом подреберье. Тем не менее, общее состояние больного не нарушено, может пройти не один год, прежде чем киста будет диагностирована.
Боль может отдавать в левое плечо, к тому же пациента беспокоит чувство тяжести или распирания после еды, возможна рвота. Иногда при глубоком вдохе в груди отмечается незначительное покалывание, кашель, одышка. У некоторых больных нарушается мочеиспускание.
В том случае, если диаметр одиночной кисты около 7-8 см, а также при множественных образованиях, когда их площадь занимает 20% объема селезенки, клиническая картина становится более яркой. Возникают тошнота, отрыжка, нарушение работы пищеварительной системы, селезенка увеличивается в размерах. В случае присоединения воспалительного процесса, помимо болевого синдрома, возможно повышение температуры тела, озноб, слабость.
Отсутствие лечения чревато развитием осложнений, среди которых чаще всего встречаются:
- разрыв кисты, при этом содержимое попадает в брюшную полость, что приводит к перитониту и интоксикации организма;
- кровотечение в полость кисты, в результате чего происходит ее разрыв, открывается профузное кровотечение в полость брюшины;
- нагноение кисты, что ведет к развитию тяжелой интоксикации.
Чаще всего заболевание выявляется случайно во время профилактических осмотров или при диагностическом обследовании по поводу патологии желудочно-кишечного тракта.
ВАЖНО: Ультразвуковое исследование — основной метод диагностики. Кроме УЗИ, обнаружить кисту селезенки можно с помощью компьютерной томографии с использованием контрастного вещества.
Крайне важно при обследовании исключить паразитарный характер образования. Для этого проводится серологическое исследование на наличие альвеококкоза (реакция латекс-агглютинации) и эхинококкоза (реакция Каццони и гемагглютинации).
- Истинная киста — врожденное заболевание, которое развивается в результате нарушения эмбриогенеза. У одиночных образований это может быть патология с аутосомальной доминантной наследственностью. Также возможно множественное поражение разных органов: селезенки, почек, печени, головного мозга — речь идет о едином генетическом дефекте.
- Появление ложных кист обусловлено патологической реакцией ткани органа на генетическом уровне в ответ на травму, операцию, инфекционное заболевание или развивающееся вследствие инфаркта селезенки. В некоторых случаях спровоцировать болезнь может реакция на какой-либо лекарственный препарат. Лечение абсцесса селезенки или удаление кисты паразитарной этиологии также может привести к болезни.
ВАЖНО: при кистах любого происхождения, величины и локализации народные методы лечения неэффективны. В норме вследствие защитной реакции организма на воспалительный процесс вокруг кисты образуется фокальный фиброз. Но случаев его рассасывания на сегодняшний день не зарегистрировано.
Пациенты с кистой непаразитарного происхождения размерами не более 3 см в диаметре при отсутствии осложнений находятся под активным диспансерным наблюдением, при этом рекомендуется проведение контрольного УЗИ 1-2 раза в год. В дополнение с целью динамического наблюдения, а также для исключения озлокачествления рекомендовано проведение компьютерной томографии органов брюшной полости с использованием контрастного вещества. Оперативное лечение показано при развитии осложнений.
Хирургическое вмешательство методом лапароскопии проводится при состояниях, которые можно разделить на три группы:
- абсолютные показания: нагноение, разрыв, кровотечение;
- условно-абсолютные: разрыв, нагноение, кровотечение;
- киста более 10 см в диаметре (гигантская) любой локализации;
- наличие выраженных симптомов (постоянные боли, расстройства пищеварения, потеря веса и т.д.)
- относительные:
- кисты размером 3-10 см;
- неэффективность консервативных методов и рецидивы
Вернуть пациента к нормальной жизнедеятельности сегодня можно только с помощью оперативных методик, при этом избавившись от причин заболевания. Резекция или спленэктомия проводятся с помощью лапароскопии, при этом крайне важным являются технические возможности клиники и квалификация персонала. Надо заметить, что открытая операция традиционным способом, при которой разрез стенки брюшины выполняется от мечевидного отростка до пупка, сегодня практикуется довольно редко.
Основные виды хирургического вмешательства при лечении кисты селезенки, а также при опухолях доброкачественного характера:
- вылущивание кисты и ее оболочек;
- парциальная резекция части органа;
- спленэктомия — удаление кисты и пораженных частей селезенки;
- вскрытие и опорожнение кистозной полости с иссечением стенки кисты с помощью аргон-усиленной плазмой;
ВАЖНО: в обязательном порядке проводится гистологическое исследование всех удаленных стенок кисты.
Хирургическое вмешательство на селезенке с использованием лапароскопии считается одним из сложных. Возможность проведения подобной операции зависит не только от наличия специального высокотехнологического оборудования, но и от профессионализма и опыта хирурга. При неосложненных кистах (одиночных или множественных) непаразитарного характера, размер которых 5-10 см в диаметре, выполняется лапароскопический доступ. В нашей клинике при проведении цистэктомии проводится иссечение стенок кисты в пределах здоровых тканей, резекция селезенки при этом методе не выполняется — функция органа остается не нарушенной.
Хотелось бы подчеркнуть, что благодаря использованию ультразвуковых хирургических ножниц и аппарату дозированного электротермического лигирования тканей американского производства «LigaSure» в процессе операции исключена кровопотеря. При одиночных образованиях величиной более 5 см, расположенным поблизости от поверхности органа или субкапсулярно, наши специалисты иссекают верхнюю часть кисты, внутренняя при этом подвергается обработке аргон-усиленной плазмой «Force Triad», что минимизирует риск рецидива болезни в последующем.
Лапароскопический доступ имеет множество неоспоримых преимуществ, среди которых основным являются: незначительная травматичность, отличный косметический результат, короткий период восстановления. Доступ выполняется через небольшие разрезы: 3-4 прокола по 5-10 мм и один длиной 4-5 см — он необходим для извлечения органа. Кроме того, во время проведения операции можно избавиться от сопутствующих патологий органов брюшной полости, в том числе и требующих оперативного лечения гинекологических болезней.
Длительность нахождения в стационаре не превышает семи дней, что значительно меньше, чем при операциях традиционным методом. Уже в первые сутки больной начинает подниматься с постели, ему разрешается принимать жидкую пищу. Трудоспособность восстанавливается на 12-16 день после проведенного вмешательства. После выписки из клиники пациент наблюдается у гематолога.
Специалистами Швейцарской университетской клиники запатентован ряд методик органосохраняющих операций на селезенке методом лапароскопии, в том числе парциальная резекция селезенки, спленэктомия с аутотрансплантацией ткани в большой сальник. Кстати, профессором К.В. Пучковым впервые в мире была проведена уникальная операция по удалению селезенки у пациентки со сроком беременности 19 недель. Сложность ситуации заключалась в тромбоцитопении — резком снижении уровня тромбоцитов. Мало сказать, что операция прошла успешно; ребенку, жизнь которого врачам удалось сохранить, сегодня уже больше 10 лет.
Спленэктомия — удаление селезенки — при заболеваниях крови может быть назначена как в плановом порядке, так и по экстренным показаниям. Как правило, при патологии крови, которая сопровождается увеличением селезенки, операция…
Показанием к удалению кисты селезенки и капсулы является паразитарный характер кисты, а также развитие осложнений. При неосложненных образованиях непаразитарного происхождения операция рекомендована при больших размерах кисты.…
При удалении кисты селезёнки (энуклеации кисты селезёнки) какие-либо нарушения работы органа отсутствуют, поскольку сохраняется здоровая ткань селезенки.
В тех случаях, когда провести резекцию не представляется технически возможным и требуется выполнить удаление селезенки (Если киста очень больших размеров — от 8 до 14 см, расположена в воротах селезенки), то наши специалисты проводят одновременную лапароскопическую аутотрансплантацию собственной селезеночной ткани пациента в большой сальник, что позволяет сохранить иммунологические свойства органа.
При наличии одиночных кист, диаметром до 3 см, располагающихся в толще селезенки, функция органа, как правило, не нарушается. При большом размере кист селезенки, при их быстром росте, при появлении множественных кист, при развитии осложнений кисты, работоспособность пациента может существенно ухудшиться.
В особой диете больные, которые перенесли операцию по поводу кисты селезенки, не нуждаются. Желательно ограничивать в течение 2-3 месяцев сильные физические нагрузки. После окончания реабилитационного периода человек считается здоровым, но желательно каждые 6 месяцев проводить УЗИ контроль на протяжении первых двух лет после операции.
источник
Киста селезенки представляет собой сформировавшуюся внутри данного органа полость, заполненную жидкостью, которая возникает как результат аномального эмбриогенеза, различных инфекций, травм и воспалений.
Как правило, небольшие кисты развиваются без особенных симптомов. При интенсивном росте кисты возникают боли в левом подреберье, тошнота, рвота, общая слабость.
Выбор способа лечения кисты селезенки определяется ее размерами, характером и местом расположения. Небольшие кисты подлежат динамическому наблюдению, более крупные – удаляются.
Все кисты селезенки делятся на паразитарные (вызванные наличием в селезенке какого-либо паразита) и непаразитарные.
Заразиться личинками паразита довольно легко, поскольку они живут на шерсти домашних животных и скота, в воде, на траве. Сначала они попадают в пищеварительный тракт, а, потом, продвигаясь по кровеносной системе, достигают внутренних органов, в том числе и селезенки.
В свою очередь, непаразитарные кисты селезенки делятся на: истинные и ложные.
Истинные кисты изнутри покрыты эндотелием. Они являются врожденными и обусловлены нарушениями, произошедшими в период эмбриогенеза. Такие кисты представляют собой болезни с аутосомной доминантной наследственностью или единый генетический дефект (при наличии множественного кистозного поражения различных органов, в том числе селезенки, печени, почек, головного мозга).
Ложные кисты эндотелиальной выстилки не имеют и являются приобретенными. Они развиваются вследствие оперативных вмешательств, травм, инфекций, кровоизлияний. Стенки ложных кист представлены фиброзно-изменённой тканью селезенки. К образованию ложных кист могут приводить: лечение абсцесса селезенки, операции по удалению паразитарной кисты данного органа.
Кисты могут быть множественными и одиночными. Объем их может достигать 5 и более литров. Содержимое кисты может быть серозным или геморрагическим.
Данный вид кисты может обнаруживаться, как у взрослого человека, так и у ребенка. Киста селезенки проявляет себя только при достижении значительных размеров. Небольшие кисты (до 2 см) обычно протекают без определенных симптомов.
По мере роста кисты у пациента могут возникать тупые приступообразные или постоянные боли в животе, начинающиеся из области левого подреберья. Боль может отдавать в левое плечо. В некоторых случаях больные могут предъявлять жалобы на ощущение распирания или тяжести в левом подреберье после приема пищи, тошноту, рвоту. Иногда могут возникать симптомы со стороны дыхательной системы – кашель, покалывание в груди при глубоком вдохе, одышка. Когда киста достигает размеров 7-8 см либо селезенка поражается множественными новообразованиями на 20% и более, то может наблюдаться увеличение этого органа, возникает отрыжка, тошнота, нарушается работа желудка.
Если в кисте возникает процесс воспаления и ее содержимое начинает нагнаиваться, то помимо болевого синдрома, возникает слабость, озноб, повышение температуры тела.
Киста селезенки у ребенка или взрослого может приводить к таким осложнениям, как:
- нагноение при присоединении инфекции с последующей общей интоксикацией организма;
- разрыв кисты с поступлением ее содержимого в брюшную полость и последующей тяжелой интоксикацией и перитонитом;
- кровотечение в полость новообразования с последующим его разрывом и излитием крови в брюшную полость.
Чаще всего киста селезенки обнаруживается при проведении планового обследования, диспансерного осмотра или обследования по поводу заболеваний желудочно-кишечного тракта при выполнении компьютерной томографии или ультразвукового исследования.
При постановке диагноза ключевым вопросом является установление характера кисты – паразитарная или непаразитарная. Для этого пациенту назначаются серологические исследования на наличие альвеококкоза (реакция латекс-агглютинации) и эхинококкоза (реакция гемагглютинации и реакция Каццони).
Дифференциальная диагностика кисты селезенки обычно проводится с опухолями этого органа, кистами поджелудочной железы, спленомегалией.
Если киста селезенки у ребенка или взрослого пациента непаразитарного характера, не осложнена и имеет диаметр менее 3 см, то в данном случае необходимо только активное ее наблюдение с выполнением 1-2 раза в течение года ультразвукового исследования.
В случае изменения структуры кисты или ее увеличения, необходимо выполнение компьютерной томографии с контрастированием органов брюшной полости (чтобы исключить злокачественный рост в стенке новообразования). Операция при кисте селезенки в данном случае не показана.
Показаниями к удалению кисты селезенки являются следующие патологические состояния:
- Кровотечение, разрыв, нагноение;
- Размеры кисты от 3 до 10 см и более;
- Выраженные симптомы новообразования (диспепсические явления, постоянные боли в подреберье);
- Наличие рецидивных опухолей при неэффективности ранее применяемых методов лечения кисты селезенки.
Наиболее эффективным методом лечения кисты селезенки в настоящее время является оперативное вмешательство.
Применяются следующие виды хирургических операций при кисте селезенки:
- удаление кисты селезенки с ее оболочками с последующей обработкой аргон-усиленной плазмой ее внутренней выстилки;
- удаление пораженной части селезенки вместе с кистозным образованием;
- удаление селезенки с новообразованием с последующей аутотрансплантацией в большой сальник селезеночной ткани;
- проведение пункции кисты с введением в ее полость склерозирующего раствора.
При лечении одиночных неосложненных новообразований размерами до 3-5см чаще всего применяют пункцию. Проведение склерозирования в данном случае является обязательным условием проведения операции при кисте селезенки. В противном случае могут развиваться рецидивы заболевания, и потребуется новое оперативное вмешательство.
Удаление кисты селезенки в настоящее время, как правило, проводится лапароскопическим доступом. При этом стенки кисты иссекаются в пределах здоровых тканей. Все удаленные стенки кисты отправляются на гистологическое исследование.
Если по определенным причинам сохранить орган невозможно, то выполняется спленэктомия, то есть удаление всего органа. После чего проводится лапароскопическая аутотрансплантация селезеночной ткани пациента в большой сальник.
Применение метода лапароскопии в лечении данного вида кистозных образований способствует быстрому восстановлению пациента и имеет минимальную травматичность.
После проведения операции пациенту рекомендуется наблюдение у гематолога и хирурга, проведение УЗИ-контроля каждые полгода на протяжении двух лет, ограничение физических нагрузок.
Таким образом, киста селезенки – это серьезное заболевание, опасное своими последствиями. Поэтому лица, имеющие подобные новообразования, должны постоянно наблюдаться у врача либо прибегнуть к удалению кисты, чтобы обезопасить себя от ее осложнений.
источник
Киста селезенки – полость в паренхиме селезенки, заполненная жидкостью и отграниченная капсулой от окружающих тканей. При малых размерах симптомы болезни отсутствуют. Рост и увеличение количества полостей приводит к появлению тошноты, отрыжки, рвоты, болезненных ощущений в левом подреберье, отдающих в левую руку, лопатку. Ухудшается общее состояние пациента: возникает головная боль, слабость, головокружение. Диагностика заключается в проведении хирургического осмотра, УЗИ И МСКТ селезенки. Пациенты, имеющие образования небольших размеров, требуют динамического УЗ-контроля. При наличии показаний проводят удаление кисты с полной или частичной резекцией органа, пункцию полости с введением склерозирующих веществ.
Киста селезенки – округлое очаговое образование селезенки, внутри которого находится серозная или геморрагическая жидкость. Впервые непаразитарная селезеночная киста была обнаружена в 1829 г. французским анатомом Г. Андралем в ходе аутопсии, а спустя почти 40 лет была проведена первая спленэктомия по поводу данной патологии. Распространённость заболевания в мире составляет 1%. Киста селезенки возникает преимущественно в возрасте от 35 до 55 лет, чаще поражает лиц женского пола. Исходя из особенностей клиники, в половине случаев заболевание обнаруживается случайно, при проведении ультразвукового исследования ОБП.
Причиной заболевания может служить аномалия внутриутробного развития селезенки. На стадии эмбриогенеза под воздействием различных факторов (приема медикаментов, алкоголя, табака, неблагоприятных условий внешней среды) формируется сосудистая мальформация, образуются патологические полости, которые после рождения могут видоизменяться. Приобретенные кисты могут возникать в результате:
- Исхода абсцесса или инфаркта селезенки . После пункционного лечения абсцесса или разрешения инфаркта на его месте могут образовываться патологические полости, которые со временем формируют стенки и заполняются серозной жидкостью.
- Операций на селезенке. Хирургическое удаление части органа, иссечение абсцесса и другого патологического образования может стать причиной формирования кисты.
- Травматического поражения селезенки. Ушибы, ранения брюшной полости, которые сопровождаются центральным или подкапсульным разрывом органа, способствуют формированию патологического полостного образования.
- Паразитарной инфекции. Заболевание возникает при попадании в организм пациента личинок свиного цепня, эхинококка. Проникая в селезенку, цестоды образуют в тканях органа обособленные кистозные полости.
Кисты селезенки делятся на одиночные и множественные, однокамерные и многокамерые. Содержимое кистозной полости может быть серозным или геморрагическим. Исходя из этиологии, выделяют следующие виды образований:
- Истинная (врожденная) киста. Образование формируется внутриутробно и относится к порокам развития селезенки. После рождения киста может увеличиваться в размерах или уменьшаться вплоть до полного исчезновения. Врожденные кисты изнутри выстланы эндотелием.
- Ложная (приобретённая) киста. Развивается вследствие травм, операций, патологических изменений селезенки, тяжелых инфекционных заболеваний (брюшной тиф, грипп). Стенки капсулы образуются из поврежденных тканей органа.
- Паразитарная киста. Формируется при попадании личинок цестод в селезенку. Паразиты выделяют эндотоксины, которые вызывают интоксикацию всего организма и постепенную атрофию органа.
Клиническая картина зависит от локализации, размеров и вида образования. При небольшой (менее 2-3 см) одиночной кисте признаки заболевания отсутствуют. Возникновение первых симптомов связано с увеличением размеров полостного образования или формированием в нем воспалительных процессов. В этом случае появляется периодическая ноющая боль в подреберье слева, слабость, головокружение. По мере роста кисты присоединяются интенсивные боли, иррадиирущие в левую лопатку и плечо, тошнота и рвота. После приема пищи отмечается тяжесть и дискомфорт в области левого подреберья. Редко возникает нарушение в работе дыхательной системы: появляется одышка, сухой кашель, неприятные ощущения в области грудины при глубоком вдохе.
При множественных и больших (больше 7 см) одиночных кистах наблюдается значительное увеличение селезенки (спленомегалия), возникает частая тошнота, рвота, отрыжка, нарушается функция кишечника (вздутие живота, спазмы, диарея или запор). Отмечаются выраженные болевые ощущения, ухудшение общего состояния пациента: апатия, головокружение, головная боль, резкая слабость. При присоединении воспалительного процесса возникает озноб, лихорадка.
Воздействие факторов внешней среды (ушиб, удар) может привести к прорыву кисты селезенки и излитию содержимого в полость живота. При отсутствии экстренных лечебных мероприятий данное состояние служит причиной перитонита, а в тяжелых случаях — летального исхода. Нагноение кисты вызывает формирование абсцесса, интоксикацию организма вплоть до развития бактериемии. Длительное течение болезни может спровоцировать спонтанное кровотечение в полость образования, а при его разрыве – кровотечение в брюшную полость.
Ввиду отсутствия симптоматики при небольших объемах кисты заболевание удается обнаружить на поздних стадиях или при прохождении плановых диагностических и хирургических манипуляций. Для подтверждения диагноза необходимо провести следующие процедуры:
- Осмотр хирурга. В ходе физикального обследования специалист может заподозрить патологию со стороны селезенки, однако наличие кисты можно определить только с помощью инструментальных методов исследования.
- УЗИ селезенки. Является основным методом диагностики. При врожденной кисте визуализируется шаровидное анэхогенное образование с четкими контурами, при ложной — округлое образование с выраженной капсулой и признаками кальциноза стенки, при паразитарной — образование неправильной формы с выраженным кальцинозом капсулы.
- МСКТ селезенки с контрастированием. Наиболее современный и эффективный метод исследования. Визуализирует точные размеры и локализацию кисты, позволяет выявить природу заболевания (паразитарная, травматическая киста). При наличии истинной кисты определяет сосуд, питающий стенку образования.
Лабораторные исследования крови малоинформативны и рекомендованы для проведения дифференциальной диагностики кисты с абсцессом и другими воспалительными заболеваниями селезенки. При подозрении на паразитарную природу болезни назначают серологическое исследование крови (РНГА, ИФА, РНИФ), кожно-аллергическую пробу — реакцию Касони. Дифференциальная диагностика проводится с доброкачественными и злокачественными селезеночными новообразованиями.
Тактика лечения основывается на данных о величине и количестве образований, их местоположении и общем состоянии больного. При малой непаразитарной кисте (менее 3 см) пациенту показано динамическое наблюдение и прохождение УЗИ селезенки 1-2 раза в год. По мере увеличения объема образования, появления симптомов болезни, присоединения инфекции встает вопрос о применении хирургических методов лечения. К абсолютным показаниям к оперативному вмешательству относят прорыв кисты в абдоминальную полость, абсцедирование, развитие кровотечения, наличие одной большой (более 10 см) или нескольких (более 5) малых патологических полостей. Хирургические манипуляции рекомендованы при постоянно рецидивирующем течении заболевания (более 4-х эпизодов в год).
При множественных кальцинированных кистах с поражением более 50% площади селезенки проводят полное удаление органа — спленэктомию. Лечение небольшого образования выполняют путем пункции кисты, аспирации ее содержимого и последующего введения в спавшуюся полость склерозирующих препаратов. При одиночном образовании осуществляют иссечение кисты с капсулой и проведение аргоноплазменной коагуляции пораженных участков селезенки. Средние и несколько небольших полостей, расположенных рядом, резецируют вместе с участком органа. В современной хирургии наиболее эффективным и малотравматичным методом удаления кисты признана лапароскопия. Лапароскопическая операция позволяет значительно сократить реабилитационный период и уменьшить послеоперационный болевой синдром. При истинной кисте показано комбинированное лечение, которое заключается в чрескожной деэпителизации под контролем УЗИ с дальнейшей эмболизацией артерии, питающей стенку образования.
Прогноз заболевания зависит от местоположения, размеров кисты, количества образований и наличия осложнений. При небольшой одиночной кисте селезенки, которая не увеличивается в размере и не нагнаивается, прогноз благоприятный. Развитие воспалительных изменений, рост количества множественных образований, увеличение одиночной полости, прорыв кисты может повлечь за собой серьезные жизнеугрожающие осложнения. Профилактика кисты подразумевает своевременное посещение диспансерных осмотров, соблюдение правил личной гигиены. Больным, имеющим в анамнезе операции на селезенке, необходимо раз в год проходить УЗИ-контроль. Пациентам рекомендовано отказаться от травмоопасных видов спорта.
источник
Кисты селезенки представляют собой патологические полости, заполненные жидким содержимым, которые могут возникнуть у взрослых и детей любого возраста по разным причинам. Иногда они способны привести к неприятным и даже опасным последствиям. Откуда берутся эти образования и что делать при их обнаружении – об этом подробнее.

Причинами образования кисты в селезенке являются:
- перенесенные заболевания – инфекционный мононуклеоз, туберкулез, малярия, тиф;
- травмы – ушибы, удары тупым предметом в живот, падения с высоты;
- паразитарные болезни – эхинококкоз, альвеококкоз, тениоз;
- расстройства кровоснабжения органа (инфаркт или др.);
- оперативные вмешательства на селезенке – пункция абсцесса, удаление опухоли;
- нарушение эмбрионального развития – неправильное формирование кровеносной системы с образованием полостей вследствие действия неблагоприятных факторов (алкоголь, курение, медикаменты, токсины).
Различают несколько форм кистозных образований, различающихся по нескольким признакам. Общепринятым является деление на паразитарные и непаразитарные кисты, последние делятся на 2 вида в зависимости от строения:
- Истинные полости – обладают плотной стенкой из фиброзной ткани, изнутри выстланы эпителием. Они имеют внутриутробное происхождение, после рождения человека могут увеличиваться в размерах или уменьшаться до полного исчезновения. Врожденные формы составляют примерно десятую часть от всех кист данного органа, обнаруживаются в детстве.
- Ложные полости – их стенки представлены поврежденными тканями, а не эпителием или эндотелием. Они являются приобретенными, возникают в течение жизни в результате травм, операций, болезней.
Среди паразитарных форм чаще всего встречается эхинококковая киста селезенки как одно из проявлений опасного заболевания. По клиническому течению бывают осложненные и неосложненные образования, по локализации – внутрипаренхиматозные и подкапсульные, по характеру жидкого содержимого – серозные, геморрагические, серозно-геморрагические варианты.

Гигантские или множественные полости приводят к появлению асимметрии и деформации левой стороны передней брюшной стенки. Общие симптомы кисты на селезенке – слабость, повышенная утомляемость, головокружение, снижение успеваемости или работоспособности. При осмотре врач обнаруживает выпячивание в животе, селезенка может выпирать из-под реберной дуги и прощупываться в виде малоподвижного, плотно-эластичного и гладкого образования. В случае развития воспаления у больного может появиться лихорадка с ознобом.
В некоторых случаях больной впервые попадает к врачу с выраженными общими и местными симптомами, свидетельствующими о развитии осложнений кисты, расположенной в селезенке. Такие ситуации угрожают жизни пациента и требуют экстренной медицинской помощи. К главным из них относятся:
- Кровотечение внутри образования – оно может возникнуть спонтанно у пациентов с длительным заболеванием. Скопление большого количества крови приводит к растяжению и разрыву стенок кисты и массивному кровоизлиянию в брюшную полость.
- Присоединение бактериальной инфекции – вызывает развитие гнойного воспаления (эмпиемы) и тяжелой интоксикации со значительным нарушением общего состояния пациента.
- Посттравматический прорыв кисты (падение, удар) – излитие внутреннего содержимого приводит к асциту и перитониту с высоким риском летального исхода.
- При повреждении целостности эхинококковой кисты у пациента может развиться острая аллергическая ситуация – анафилактический шок. Распространение паразитов по всему организму утяжеляет течение заболевания и ухудшает прогноз для выздоровления.
- Кишечная непроходимость – способна развиться как результат сдавления кишки кистой гигантских размеров.

- ультразвуковое исследование – основной метод, который выявляет спленомегалию, наличие анэхогенного образования в селезенке, визуальные нюансы которого зависят от происхождения;
- многослойная компьютерная томография – используется для уточнения вида и расположения кисты, также выполняется при подозрении на развитие осложнений.
Дифференциальная диагностика проводится с опухолями селезенки, кистой поджелудочной железы, спленомегалией при инфекционных и других заболеваниях.
Кистозные полости в селезенке не всегда требуют хирургического лечения. Выбор метода зависит от размеров патологического образования и жалоб пациента. Большинство обращений к врачу связано со случайным обнаружением небольшой кисты во время проведения УЗИ по другому поводу. Маленькие полости подлежат динамическому наблюдению, при больших размерах проводится операция.
Селезенка не является жизненно важным органом для человека, но для ребенка она нужна, чтобы обеспечить правильный иммунный статус. Поэтому используются максимально щадящие способы лечения. Главные хирургические методы:
- Удаление селезенки (спленэктомия) – проводится по строгим показаниям (множественные кистозные полости, паразитарные кисты, развитие осложнений).
- Резекция пораженной части органа – если есть единичные образования в области полюсов селезенки.
- Вылущивание полости вместе со стенками.
- Чрескожная пункция кисты с ее опорожнением и введением внутрь 96% раствора этанола.
Чаще всего операцию выполняют лапароскопическим методом, который позволяет провести хирургическое лечение в полном объеме без инвазивного вмешательства и выписать пациента в максимально короткие сроки.

Специфических превентивных мер для данной патологии не существует. Рекомендуется беречься от травм, избегать тяжелых физических нагрузок, регулярно проходить профилактические осмотры, соблюдать правила личной гигиены для предупреждения заражения паразитами. Людям, перенесшим операции, не требуется особой диеты, достаточно в течение пары месяцев ограничить занятия спортом и физическую нагрузку. Контроль УЗИ проводится ежегодно после удаления кисты.
Прогноз зависит от размеров и количества полостей, развития осложнений, своевременности и правильности проведенного лечения. Опасность для жизни представляют множественные, осложненные и большие кисты. В большинстве случаев при небольших вовремя удаленных образованиях прогноз благоприятный.
источник