Киста шишковидной железы – полое образование, заполненное жидкостью, формирующееся в одной из долей шишковидной железы.
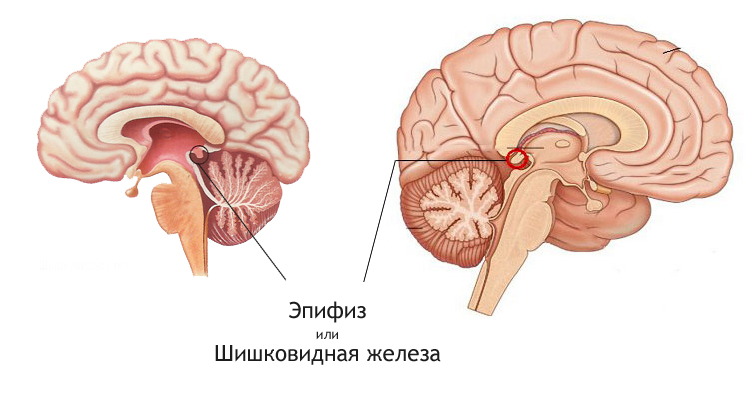
Эпифизили шишковидная железа – структура головного мозга, небольшой, непарный орган, выполняющий эндокринную функцию. Шишковидная железа представляет собой небольшое образование серо-красного цвета, расположенное между полушариями головного мозга в месте межталамического сращения. Снаружи железа покрыта соединительной капсулой. Функции шишковидной железы до сих пор не изучены досконально в силу ее малых размеров, особенностей расположения и связи с прочими структурами головного мозга. Однако установлено, что железа принимает непосредственное участие в регуляции циркадных ритмов (сон – бодрствование). Известно также, что эпифиз вырабатывает мелатонин. К функциям шишковидной железы относят:
- Замедление продуцирования гормона роста;
- Регуляция процесса полового созревания, изменение полового поведения;
- Торможение роста новообразований.
Киста шишковидной железы является доброкачественным образованием, не перерастающим в злокачественную опухоль. Киста шишковидной железыв головном мозге – явление достаточно редкое. Кистозное образование диагностируется лишь у 1,5% пациентов с заболеваниями головного мозга. Кистозные образования шишковидной железы редко характеризуются динамическим ростом. Кистозное образование не сказывается на функционировании шишковидной железы, крайне редко оказывает воздействие на прилегающие структуры головного мозга, нарушая их функцию.
Основными причинами развития кист шишковидной железыголовного мозга являются:
- Закупорка выводящего канала, вследствие чего нарушается отток продуцируемого железой мелатонина. При закупорке выводящего протока происходит аккумуляция секрета;
- Эхинококкоз – гельминтоз, провоцирующий образование паразитарных кист в различных органах. Другими словами, поражение шишковидной железы эхинококком, попадающим в железу с током крови. Паразит образует эхинококковую капсулу, ограждая себя от иммунных атак организма. Киста шишковидного тела, образуемая оболочкой эхинококка, заполняется продуктами жизнедеятельности паразита, может несколько увеличиваться в размерах.
В силу того, что данная структура мозга малоизученна, прочие причины образования кист шишковидной железы головного мозга до сих пор остаются не установленными. Также это объясняется тем, что образование и развитие кисты шишковидной железы протекает практически бессимптомно.
При развитии кисты шишковидной железы симптомы, как правило, не проявляются. Основной жалобой пациентов становятся беспричинные головные боли, которые сложно ассоциировать с другими факторами, такими как стресс, переутомление, давление. Кистозное образование диагностируется случайным образом при обследовании головного мозга с помощью МРТ. У большинства пациентов с диагностированной кистой шишковидной железы симптомы отсутствовали либо имели общий характер для ряда заболеваний головного мозга:
- Головная боль, не обусловленная другими факторами, возникающая бессистемно и беспричинно;
- Нарушение зрительной функции (в большинстве случаев пациенты отмечают двоение в глазах, размытие картинки);
- Нарушение координации движений, походки;
- Тошнота, рвота, провоцируемые приступами сильной головной боли;
- Гидроцефалия, развивающаяся вследствие сжатия кистой шишковидной железы протока головного мозга и нарушения тока спинномозговой жидкости.
Выраженность симптоматики при кистозных образованиях шишковидной железы полностью зависит от размеров образования и оказания давления на другие участки головного мозга. При достижении образованием критичных размеров киста может полностью блокировать ток спинномозговой жидкости, что может иметь крайне негативные последствия для всего организма.
Симптомы, обусловленные кистой шишковидной железы паразитарной этиологии, будут иметь несколько иной характер. Общая клиническая картина при эхинококковой кисте будет дополнена рядом психических расстройств: депрессия, слабоумие, бредовые состояния. В редких случаях наблюдаются эпилептические припадки. При прогрессирующей кисте шишковидного тела будет наблюдаться нарастание очаговой симптоматики, повышение артериального давления.
Основным риском при образовании кисты шишковидного тела у человека является высокая вероятность развития гидроцефалии – водянки головного мозга вследствие скопления цереброспинальной жидкости в желудочковых отделах головного мозга. Однако кисты шишковидного тела, как правило, нединамичны. То есть образовавшаяся киста никак не сказывается на функционировании отделов головного мозга. Постоянный мониторинг кистозного образования позволит предупредить ее дальнейшее развитие.
Наибольшим риском при диагностике кистозных образований шишковидной железы является постановка ложного диагноза и назначение неэффективного лечения либо проведение ненужного хирургического вмешательства.
При обнаружении кисты шишковидной железы лечение, как правило, не требуется. В большинстве случаев даже МРТ сканирование может не дать четкого представления о природе кисты. Для подтверждения диагноза прибегают к биопсии и лабораторному исследованию биоптата на наличие раковых клеток, а также для выяснения этиологии кисты.Кистозное образование шишковидной железыдолжно быть дифференцировано с опухолями мозга.
Киста шишковидноготела головного мозга не поддается консервативному медикаментозному лечению.Кистозные образования шишковидной железы эхинококковой этиологии поддаются медикаментозному лечению на ранних стадиях. При больших размерах кисты шишковидной железы лечение предполагается только хирургическое. Показаниями к проведению оперативного вмешательства являются:
- Выраженность симптоматики;
- Повышенный риск развития гидроцефалии;
- Влияние кисты на функционирование сердечно-сосудистой системы, оказание воздействия на прилегающие структуры мозга.
В настоящее время неизвестны факторы, которые могут спровоцировать рост кисты шишковидной железы. Проведение хирургического вмешательства несет определенные риски для пациента. На сегодняшний день врачи сходятся в едином мнении о необходимости постоянного контроля состояния шишковидной железы и кистозного образования, спровоцированного закупоркой выводящего протока. Для наблюдения динамики кисты следует проводить МРТ-мониторинг 1 раз в 6 месяцев. При диагностировании кисты, обусловленной эхинококкозом, в большинстве случаев принимается решение об удалении пузыря. В случаях ярко выраженной симптоматики и отсутствии прочих показаний к проведению хирургического вмешательства пациентам назначается медикаментозное лечение для купирования симптомов.
© 2013-2017г. МКБ 10 — Международная классификация болезней 10-го пересмотра
источник
Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Кисте щитовидной железы присвоен код по МКБ 10 D34 – это доброкачественное новообразование, расположенное внутри узловатых полостей. Киста щитовидной железы заполнена жидкостью и напоминает капсулу маленького или среднего размера. Врач может нащупать её во время осмотра без использования дополнительных инструментов и аппаратов. Однако существуют более опасные формы новообразований.
Образования на железе могут быть множественными или единичными. Также отмечают доброкачественную и злокачественную форму, но при последней обнаруживаются опухоли иного состава и структуры.
Под действием различных факторов и причин развиваются кисты, отличающиеся строением и действием на организм:
- Коллоидные кисты. Узлы, формирующиеся в результате нетоксического зоба. Строение узлов состоит из расширенных фолликулов с повышенной плотностью тиреоцитов, которые расположены на стенках железы и выполняют функцию прослойки. В 95% случаев коллоидные новообразования носят доброкачественный характер и требуют плановых осмотров у эндокринолога. В оставшихся 5% случаев патология может перерасти в онкологический процесс, поэтому требуется операция и другие меры на рассасывание наростов.
- Фолликулярные кисты. Образуются за счет скопления большого объема клеток-фолликулов. Обладают плотной структурой и не имеют полости, характерной для классической кисты с жидкостью внутри. На начальных стадиях фолликулярное поражение практически невозможно обнаружить. Обнаружение патологии происходит визуально, когда новообразования разрастаются. Часто появляются у молодых женщин, организм которых подвергся гормональной перестройке.
- Множественные новообразования. Не самостоятельный диагноз, а один из подвидов инструментальных диагнозов (например, при УЗИ). Множественные кисты могут быть признаком начала гиперплазии ткани, а также недостатком йодистых солей. Множественные наросты обнаруживаются при первых нарушениях в работе щитовидной железы. Вместе с ними часто диагностируется недостаток йода. Фактором образования множественных кист считают: плохое питание, стрессы и эмоциональные нагрузки, экологические факторы.
- Злокачественные кисты. Раковые опухоли, которые обнаруживаются в редких случаях. Диагностировать онкологический процесс без биопсии невозможно. Рост подобных новообразований очень медленный, если же он усиливается, то пациент должен пройти дополнительные обследования.
Распознать новообразование, которое только начало развиваться, невозможно без специфического представления о процессах в организме, которым обладают медицинские работники эндокринологического профиля. Один из симптомов роста кисты – это сжимающая боль в области шеи, а также:
- дискомфорт, ощущение сдавливания располагаются в области нароста;
- в горле постоянно першит или появляется ощущение кома;
- появляются проблемы с глотанием, которые сначала выражены несильно, затем причиняют заметный дискомфорт;
- увеличиваются, уплотняются лимфатические узлы – опытный врач легко диагностирует патологию;
- постепенно развиваются метастазы, но характерно это только для злокачественных процессов;
- у человека меняется голос, так как ткани железы давят на гортань;
- появляются нарушения дыхания из-за увеличения щитовидной железы, часть органа выходит за пределы гортани;
- иногда появляется тахикардия, что характерно для коллоидной кисты;
- также при коллоидной форме наблюдается повышенное потоотделение.
Для доброкачественного образования характерны другие признаки. В период его роста температура повышается до 39-40 градусов, человека беспокоит озноб, головная боль. Лимфатические узлы во время процесса сильно увеличиваются.
| Киста менее 1 сантиметра | Киста от 1 до 3-х см | Киста более 3-х см |
| Субъективные ощущения отсутствуют | При пальпации ощущаются узлы в области щитовидки | Образование легко прощупать, оно причиняет дискомфорт и заметно внешне |
| Болезнь никак не проявляется | Появляется дискомфорт, размер шеи изменяется, видна ее деформация | Отмечают симптомы: одышка, заметная деформация шеи и увеличение вен, сложности при проглатывании еды, сиплый голос, боль при пальпации, заметное увеличение лимфатических узлов |
Самостоятельно заметить кисту пациент может только в том случае, если она достигла крупных размеров и уже не подлежит консервативному лечению.
Факторов, которые влияют на этот процесс, очень много. Щитовидка чувствительна ко многим нарушениям в организме. Предпосылка для патологии – увеличенный расход гормонов железы – трийодтиронина и тироксина. Главные факторы:
- затяжной стресс;
- перенапряжение;
- реабилитация после других болезней;
- чрезмерное воздействие жары или холода;
- потеря эластичности тканей;
- воспаление щитовидной железы;
- дефицит йода;
- отравление различными веществами;
- плохая экология в зоне обитания;
- травмы органа;
- предрасположенность генетического характера;
- инфекции;
- лучевая терапия;
- врожденные заболевания.
Функциональность железы под действием новообразований никак не изменяется. Однако нарушения возможны в случае развития дополнительных болезней щитовидки.
Установить то, к чему может привести киста, можно только после получения анализов и результатов обследования. Доброкачественные опухоли имеют благоприятное течение в 99% случаев, но даже после лечения они могут рецидивировать.
Осложнение операции и ее побочный эффект – это повреждение голосовых связок. Некоторые пациенты частично или полностью утрачивают возможность разговаривать. При последующей терапии назначают замещающие гормоны, принимать которые нужно в течение длительного времени, иногда – до конца жизни.
Терапия кист щитовидной железы состоит из множества процедур. Иногда используются для лечения народные средства, в других случаях не обойтись без операции, в третьих назначают гормональную терапию и прием сопутствующих медикаментов.
Обязательно наблюдаются у эндокринолога, плановые приемы проводят не менее 1 раза в месяц.
Если киты постоянно рецидивируют, то назначают хирургическое вмешательство. Часто операции назначаются для удаления кист размером больше 3 см:
- резекций частей железы при крупных двусторонних кистах;
- тотальное удаление тканей и лимфатических узлов при злокачественных процессах;
- удаление одной доли органа – гемиструмэктомия.
Назначают операцию, если киста давит на гортань и провоцирует удушье. А также: при дисфагии, нагноении, нарушении гормонального баланса, сильном косметическом дефекте.
Только строгие показания могут стать поводом для удаления кисты. Обычно для этого используют:
- коагуляцию лазером;
- полную хирургическую операцию;
- тонкоигольную аспирационную биопсию;
- склерозирование.
Перед операцией врач обязательно указывает, какие анализы надо сдать. Обычно в список входит: анализ крови общий, анализ на ВИЧ, венерические болезни, гепатит, ТТГ, а также УЗИ, пункция и биопсия.
Существует список трав и продуктов, которые используются для лечения народными методами. Нередко они сочетаются с приемом медикаментов:
- дубовая кора в форме компрессов;
- листья зеленого грецкого ореха в виде настойки на водке;
- компрессы из йодированной соли;
- компрессы из сырой свеклы;
- медовые компрессы;
- прием внутрь масла льна (курсами по 1 месяцу);
- ношение бус из натурального янтаря.
Частичное или полное удаление органа показано только при злокачественном течении.
Кисты щитовидной железы – патологии, которые протекают в разных формах. Они бывают безопасными – доброкачественными, и опасными для жизни – злокачественными. Но последний тип новообразований на фоне кистозных процессов диагностируется очень редко.
- Гипоталамо-гипофизарная система
- Щитовидная железа
- Симптомы, причины и последствия
- Диагностика
- Лечение
- Диабет
- Гормоны
- Гормоны гипофиза
- Гормональные сбои
- Гормоны щитовидной железы
- Надпочечники
- Половые железы
- Тимус (вилочковая железа) и эпифиз (шишковидное тело)
- Паращитовидные железы
- Поджелудочная железа
- Лекарства
- Ответы врача
- Интересно об эндокринологии
- Словарь
- База клиник
- Врачи
- Запись онлайн
- Карта сайта
- Контакты
| Информация предназначена для ознакомления. Применяйте любые действия только после консультации с врачом. Не занимайтесь самолечением! | При любом копировании, перепечатке информации с сайта обязательна активная ссылка на сайт EndokrinnayaSistema.Ru |
| Пользовательское соглашение и политика конфиденциальности | |
| Наименование гормона | Описание |
|---|---|
| Мелатонин | Один из основных регуляторов циркадного ритма — контролирует режим бодрствования и сна. Сумерки и темнота приводят к повышенной выработке гормона, который проникает в кровь, слюну, мочу, амниотическую и цереброспинальную жидкость. Большое количество рецепторов к данному гормону расположено на мембранах клеток передней доли гипофиза. |
| Серотонин | Мелатонин в эпифизе в биохимическом пути синтезируется из серотонина. Сам же серотонин важнейший нейромедиатор, ответственный за положительные эмоции и когнитивные функции. |
| Адреногломерулотропи́н | Этот гормон является производным мелатонина. Он может обладать психоактивными свойствами. Альдостерон является регулятором водно-солевого баланса (задерживает натрий, выводит калий), значит, адреногломерулотропи́н косвенно тоже. |
| Диметилтриптамин | Гормон вырабатывается во время фазы быстрого сна. Вещество обладает ярко выраженными психоделическими свойствами. Диметилтриптамин относится к агонистам разновидности серотониновых рецепторов. Из-за своего химического сходства с серотонином диметилтриптамин может оказывать похожее воздействие на психику. |
До сих пор вызывает вопросы особенность строения шишковидной железы, которая разделена на два полушария (видно при микроскопическом исследовании). Фактически, это мини-модель головного мозга.
Киста эпифиза (пинеалома) не относится к онкологии. Клетки образования имеют обычную морфологию, а сама киста не произрастает в ткани мозга и не дает метастазы в организм.
По международной классификации болезней (мкб 10) новообразование имеет код: D35.4.
Последствия для жизни и здоровья сильно зависят от этиологии формирования кисты, а также от индивидуальной динамики развития образования.
Среди основных можно указать:
- сбои в функционировании сердечнососудистой системы;
- синдром хронической усталости;
- хронические головные боли, включая мигрени;
- неврологические нарушения работы скелетной мускулатуры, частичные параличи;
- изменение любой чувствительности (тактильная, температурная);
- эпилептические припадки;
- нарушения сна;
- нарушения психики — депрессии, неврозы, навязчивые расстройства;
- в детском возрасте могут начаться отклонения в психосоматическом развитии.
Степень опасности очень отличается от случая к случаю.
Считается, что киста шишковидного тела головного мозга патология довольно редкая (не более 2% от всех патологий ЦНС). Но при этом факт её появления имеет целых четыре причины возникновения:
- сужение просвета выводного протока эпифиза;
- паразитарная этиология кисты;
- инсульт в ЦНС;
- врождённая патология.
Рассмотрим подробнее каждую этиологию в отдельности.
Синтезируемые эпифизом гормоны выбрасываются в кровь и ликвор через эпифизарный проток. Однако в оттоке секрета может произойти сбой.
Основными причинами здесь выступают:
- различные виды энцефалита, приводящие к воспалению вещества головного мозга (клещевой энцефалит, японский энцефалит, летаргический энцефалит), отёк может полностью перекрыть просвет;
- образование пузырька жидкости (легкая форма гидроцефалии), например, из-за нарушения обмена веществ, либо гематома, возникшая в результате травмы;
- аутоиммунные заболевания нервной ткани, приводящие к хроническим очагам воспаления как в ЦНС, так и в ПНС;
- секрет эпифиза слишком вязкий по консистенции;
- проток слишком узкий и извилистый в результате индивидуального строения;
- любые новообразования в тканях головного мозга, которые извне сдавливают проток.
Считается, что недостаточность гормона роста влияет на функциональное состояние эпифиза и процессы выводы его секрета.
Паразитарная этиология кисты очень редка. В основном, это случаи эхинококкоза. Редкость обусловлена ещё и тем, что эхинококковая киста (пузырчатая стадия развития эхинококка, финна) почти никогда не поражает головной мозг.
Обычно, когда из яйца в кишечнике вылупляется личинка, она проникает через кишечную стенку далее в воротную вену и оседает в печени. Если всё же в зоне эпифиза произошло образование эхинококковой финны, то пузырь растёт довольно быстро из-за наполнения продуктами жизнедеятельности червя.
Инсульт. Ситуация, когда в тканях головного мозга лопается сосуд, и кровь изливается в окружающую ткань. Возможно при артериальной гипертензии, атеросклерозе, а также черепно-мозговых и родовых травмах. Если инсульт не привёл к тяжёлым последствиям (вплоть до летального исхода), сгусток крови постепенно начинает обрастать соединительной тканью, формируется полость кисты.
Врождённые кисты эпифиза — весьма редкая аномалия. Иногда такое случается при гипоксии плода, генетических аномалиях, внутриутробной инфекции.
Основная проблема симптоматики и диагностики в том, что:
- симптомы имеют неспецифический характер;
- симптомы сильно изменяются в зависимости от того, на какие зоны головного мозга давит киста, и насколько сильно она тормозит движение ликвора (подобное начинается, когда размеры образования превышают 5 мм);
- признаки начинают активно проявляться в большинстве случаев, когда новообразование уже занимает не менее 50% эпифиза (маленькая киста почти гарантированно будет бессимптомной).
При кистозном образовании эпифиза могут наблюдаться следующие симптомы:
- головная боль, как правило, непохожая на мигрень (спонтанная, нестойкая, кратковременными приступами);
- нарушения зрительного восприятия (двоение, размытость, снижение периферического зрения);
- приступы тошноты или рвоты, особенно после сна;
- нарушения пространственной ориентации и координации;
- нарушение походки;
- изменения в работе сердечно сосудистой системы (неожиданные тахикардии, приступы сильного сердцебиения);
- постоянная сонливость.
1-2 описанных симптома еще не могут указывать на соответствующий диагноз.
Клиническое значение имеет присутствие хотя бы 4 симптомов, причём регулярно и длительное время (несколько месяцев).
Если киста вызвана эхинококком, тогда присоединяются дополнительные симптомы (благодаря токсичности продуктов выделения паразита):
- частичные параличи и парезы (как нижних, так и верхних конечностей);
- регулярные онемения и покалывания;
- психоневрологические нарушения — депрессии, тревожные расстройства.
Даже по всем перечисленным симптомам очень сложно провести правильную диагностику. Но некоторые мелочи могут указывать на данную патологию. Например, головная боль в этом случае очень плохо или совсем не снимается НПВС.
Если хотя бы несколько из описанных выше проявлений ощущаются долгое время, то к врачу необходимо обратиться с таким набором симптомов немедленно.
Из-за смазанности симптоматики первичный клинический осмотр у невролога вряд ли даст что-то определённое. Главная и основная диагностика здесь — метод магнитно-резонансной томографии при обследовании головного мозга.
Иногда пациент делает МРТ для профилактики, и совершенно случайно обнаруживается кистозная трансформация шишковидной железы на ранней стадии, когда до симптомов еще далеко.
Это большая удача, обнаружить кисту, когда её размер еще очень далек от критического.
Если на МРТ регистрируется киста эпифиза, рекомендуется сделать отдельное МРТ именно этой части головного мозга. Отдельное исследование даст картинку с гораздо более высоким разрешением. Можно будет оценить структуру новообразования, его плотность, размер полости, содержимое.
В большинстве случаев диагностика ограничивается МРТ эпифиза, а иногда и общим МРТ ЦНС.
Но порой проводятся дополнительные исследования:
- рентгенография сосудов головного мозга (ангиография) — выявление патологий кровоснабжения мозга;
- УЗИ сосудов головного мозга — аналогичные цели исследования;
- вентрикулография — подвид рентгенографии, где на снимке получают контраст полостей (можно оценить качество тока ликвора);
- электроэнцефалограмма — объектом исследования выступают электромагнитные импульсы, проходящие по мембранам нейронов, такая диагностическая процедура актуальна при крупной кисте.
Любые анализы крови в данном случае оказываются неинформативными. Это норма для подобных заболеваний.
Крайней мерой в диагностике является биопсия. Когда вместе с кистой подозревают опухоль ЦНС онкологическая природы, либо когда патология спровоцирована менингитом или энцефалитом.
Биопсия бывает трех типов: открытая, стереотаксическая, пункционная:
- Открытая биопсия самая травматичная, проводится под общим наркозом в условиях операционной, и после неё пациент вынужден пребывать в длительном периоде восстановления.
— При открытой биопсии в черепе делают отверстие, через это трепанационное окно забирают биоматериал, затем окно закрывают специальной пластиной или собственной костью пациента.
— Когда речь идет только о кисте эпифиза, подобная биопсия не делается. - Стереотаксическая.
— В заранее определенной зоне просверливают маленькое отверстие, через которое вводится игла со светодиодом и микрокамерой.
— Плюс, инвазия реализуется с опорой на картинку МРТ, которая передается в реальном времени.
— Врач может визуально полностью контролировать весь процесс. - Пункционная.
— Отверстие в черепе становится ещё более миниатюрным, куда вводится полая игла, чтобы забрать биоматериал для дальнейшего исследования ликвора.
Последние два вида биопсии не требуют последующего стационарного восстановления. Только щадящие рекомендации. А уже через неделю пациент способен вернуться к обычному ритму жизни.
Мелкая киста шишковидной железы (диаметр новообразования до 4 мм) почти гарантированно не угрожает жизни больного. Совсем мелкая, не более 2 мм, с немалой долей вероятности может рассосаться сама. Выраженная симптоматика начинается, только когда киста переходит пороговый диаметр 5 мм.
Если на МРТ совершенно случайно обнаруживается мелкое образование эпифиза, при этом пациент не испытывает никаких симптомов, то человеку рекомендуют наблюдаться у невролога и периодически, раз в пару лет, делать МРТ головного мозга. Это обычная практика.
Вопрос об однозначной необходимости терапии встаёт в следующих обстоятельствах:
- размер новообразования от 10 мм больше;
- в процессе мониторинга наблюдается активный рост кисты;
- длительное время регистрируется стойкая выраженная симптоматика;
- кистовидная перестройка начала приводить к деформации близлежащих тканей.
Патологическая трансформация тканей считается одним из самых негативных процессов при данном диагнозе.
В особом порядке должны наблюдаться юные пациента (до 12 лет). Поскольку большая прогрессирующая киста может стать фактором задержки психического и физического развития.
Если ситуация не критическая, то на первом этапе подразумевается медикаментозное лечение кисты шишковидной железы головного мозга.
Такая терапия включает в себя следующие методы:
- Мочегонные средства.
— Обильная потеря жидкости снизит количество ликвора, уменьшит давление внутри спинномозгового канала и, возможно, снизит объем содержимого кисты.
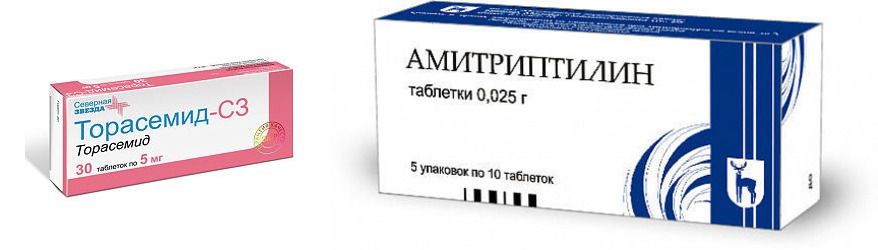
— Мощные диуретики: Торасемид, Диувер, Этакриновая кислота.
— Диуретики средней силы: Дихлотиазид, Спиронолактон, Маннитол.
— Среди естественных домашних диуретиков можно обозначить отвар ромашки, натуральный кофе, отвар боярышника. - Противоэпилептические (антиконвульсанты).
— Например, Карбамазепин, транквилизаторы (Диазепам, Клоназепам).
— Назначаются, если возникают приступы по типу эпилептических. - Антидепрессанты и седативные средства:
— Амитриптилин;
— Афобазол;
— Зопиклон (Сомнол).
Могут понадобиться для нормализации психологического состояния пациента. - Анальгетики.
— Но здесь проблематично, поскольку при головных болях подобной этиологии НПВС, почти не помогают, а с выпиской наркотических анальгетиков могут возникнуть проблемы.
Медикаментозное лечение в любом случае никак не устранит кисту. Это лечение, к которому прибегают при умеренной слабовыраженной симптоматике.
Если симптомы таковы, что наблюдаются длительные, стойкие головные боли и эпилептические припадки, то необходима хирургическая терапия.
Удаление кисты шишковидной железы сводится к трем вариантам:
- открытая операция на головном мозге;
- эндоскопическая операция;
- применение гамма ножа.
Хирургическое удаление, как показывает медицинская практика, надежно убирает новообразование с минимальным риском рецидива.
Киста эпифиза у ребенка это двойная проблема. Не только больше риск касающийся нарушений развития, но и операцию на ЦНС в столь юном возрасте тоже проводить опаснее по сравнению со взрослыми пациентами.
Неплохим вариантом является эндоскопия благодаря своей малой инвазии и минимальной травматизации.
- Через маленькое отверстие, проделанное в черепе, вводится эндоскоп с миниатюрной видеокамерой и микрохирургическими инструментами.
- Производится иссечение кисты, содержимое дренируется, а схлопнувшиеся стенки позднее рассасываются сами.
Шунтирование — операция на порядок более сложная, чем эндоскопическое удаление.
Суть заключается в том, что через небольшое трепанационное отверстие в черепе в полости кисты вводят силиконовые трубки, которые должны будут по подкожным туннелям отводить поток со спинномозговой жидкостью туда, где его присутствие безопасно. Например, в брюшную полость или в полость правого предсердия.
Шунтирование показано, когда наблюдаются значительные проблемы оттока ликвора, а объём жидкого содержимого полости достигает критических уровней.
В современной медицине в случае с пинеаломой трепанацию черепа почти не проводят.
Это должен быть очень тяжёлый, исключительный случай, когда бессмысленны многочисленные другие хирургические методы.
Особый интерес представляет лечение гамма ножом (гамма нож Лекселла).
- Суть в том, что с помощью внешнего прибора на зону кисты концентрируют пучок ионизирующего излучения.
- На голове пациента под местной анестезией фиксируется стереотаксическая рама, необходимая для того, чтобы во время облучения голова пациента была в неподвижности.
- Процесс облучения абсолютно безболезненный. Во время процедуры пациент находится в закрытой камере, но с ним поддерживается аудио и видео связь со стороны врачей.
- Время облучения занимает от 10 минут до нескольких часов в зависимости от тяжести и локализации новообразования. После завершения облучения пациент может покинуть больницу.
Такую «операцию» проводят, в первую очередь, когда недопустима физическая инвазия в ЦНС.
Методы народной медицины и лечение народными средствами при данной патологии довольно расплывчаты.
В интернет-источниках можно найти упоминание о китайской иглотерапии, о тибетской медицине, об особенных травяных отварах.
Однако из-за трудностей в определении механизмов возникновения заболевания, невозможно утверждать, что та или иная народная терапия является действенной. Хотя бы потому, что в отличие от таких типичных заболеваний, как ангина или простуда, в народном целительстве ничего не знали ни об эпифизе, ни вообще о новообразованиях в головном мозге.
Одни рекомендуют регулярное употребление зеленого чая (хотя бы по 2 чашки в день). Другие советуют народные рецепты очистки от токсинов (лимонный сок с растительными маслами), поскольку полагают, что кисты возникают из-за хронической «загрязненности» организма.
Беременность — это всегда очень уязвимый период. При этом существуют типичные симптомы беременности:
- утренняя тошнота;
- головокружение;
- головные боли;
- недомогание;
- нарушения аппетита.
Картина может быть очень похожа на кисту в эпифизе.
Если во время беременности обнаружили пинеалому, то в идеале за весь период беременности её игнорировать. Беременные пациентки имеют противопоказания к большинству лекарственных препаратов.
А уж о хирургическом вмешательстве на головной мозг и речи не идет (разве что при угрозе жизни матери).
Говоря про последствия пинеаломы, необходимо уточнить. В плане риска для жизни это далеко не самое опасное заболевание. До такого состояния больного при надлежащем медицинском контроле вряд ли получится довести.
А вот на качество жизни симптоматика кисты эпифиза способна серьезно влиять:
- регулярные приступы головной боли и тошноты;
- головокружения;
- ухудшение зрения (временное или постоянное);
- неполноценный сон.
Это лишь основные проблемы, с которыми придется столкнуться.
Изменения в образе жизни могут быть настолько серьезными, что военная служба мужчинам с пинеаломой не грозит — не возьмут в армию. Согласно статье 23 «Органические, наследственные, дегенеративные болезни ЦНС и нервно-мышечные заболевания».
Определено, что практически однозначным фактором выступает гипоксия ЦНС.
Следовательно, одним из вариантов профилактики являются регулярные умеренные физические нагрузки на свежем воздухе (обязательно на свежем воздухе), а иногда и приём сосудорасширяющих препаратов.
Так как эхинококк – одна из причин, необходимо соблюдать соответствующие санитарные меры безопасности.
Кистозное образование шишковидной железы, не является такой уж редкостью, как считалось ранее. Всё больше пациентов, особенно среди взрослых людей, у которых при общем МРТ случайно обнаруживают подобную проблему.
Паниковать и пугаться не стоит. В большинстве случаев такое новообразование вообще никак себя не проявляет, и люди спокойно живут с ним многие годы. Главное хоть изредка проходить МРТ для контроля состояния здоровья.
источник
Киста в головном мозге – это патологический процесс, который считается довольно опасным. В случае постановки диагноза пациент обязуется выполнять все предписания врача. Это позволит избежать отрицательных последствий недуга. Если наблюдается ухудшение состояния, то врач принимает решение по проведении оперативного лечения.
Киста мозга – это патологическое образование, которое объединяет все доброкачественные опухоли, сосредоточенные в структурах головного мозга. В нейрохирургической Согласно МКБ 10 данный недуг относится к нейрохирургическим внутримозговым поражениям. Может быть такой код по МКБ10:G93, G93.0.
Что такое киста головного мозга, разобрались, теперь необходимо определить, что влияет на ее развитие. Чтобы врач смог назначить лечение, вначале нужно понять причины, которые повлияли на развитие патологического процесса. В пространстве, которое находится между височной и теменной долей, сосредоточена жидкость. В дальнейшем она заменяет отмершие участки. Если жидкость сосредоточена в большом объеме, то на эти оболочки сказывается большое давление. Это и приводит к развитию кисты, которая дает о себе знать сильной головной болью.
Чаще всего на развитие заболевания оказывают влияние такие причины:
- унаследованные аномалии;
- травмы головы;
- инфекционные процессы;
- постинсультные осложнения;
- процессы, при которых формируется кистозная ткань;
- нарушение внутримозговой циркуляции лимфы.
Если определить основные причины развития кисты не удалось, то она ее размеры будут увеличиваться.
Если была диагностирована киста в головном мозгу, то клиническая картина может принимать как общий, так и нестандартный характер. При патологии симптоматика определяется с учетом причины, которая повлияла на ее развитие. Также клиническая картина определяется интенсивностью роста и развитием опухоли, а также влиянием, которое она оказывает на структуры мозга. Определяют следующие симптомы кисты головного мозга:
- постукивание, распирающая боль в голове;
- головные боли, постоянное головокружение;
- снижение слуха;
- звон в ушах при сохранении слуховой деятельности;
- нарушение зрения, в результате чего двоится в глазах, образы размыты и присутствуют пятна;
- галлюцинации;
- паралич конечностей;
- приступы эпилепсии;
- непроизвольное дергание рук, ног;
- временная утрата сознания;
- плохой сон;
- ощущение тошноты, рвота;
При кисте головного мозга симптомы не ярко выражены, а вот само новообразование можно диагностировать только при тщательном обследовании.
С учетом локализации опухоли различают определенные их виды. Для каждой из них характерны свои признаки и особенности развития.
Этот вид опухоли сосредоточен в оболочках мозга. Может быть локализована на любом месте. Состоит из никаких подвидов новообразования. Арахноидальная киста головного мозга у взрослых и у детей может быть унаследованной и вторичной. Первый тип развивается в результате аномалий, происходящих во внутриутробном развитии. А вот вторичные кисты – это результата перенесенных недугов. Повлиять на ее развитие могут такие причины:
- реабилитационный период после операции на мозг;
- воспаление внутримозговых оболочек;
- болезнь Марфана.
Этот вариант арахноидальной кисты также может иметь унаследованной или приобретённый характер. Врожденная киста не оказывает отрицательное влияние на работу мозга. А вот вторичная киста в голове у взрослого требует наблюдение специалиста, так как ее габариты могут увеличиваться.
Лакунарная кисла головного мозга – это следующих подпит арахноидального нароста. Она может быть сосредоточена в пустотах, которые формируются между оболочками мозга.
Церебральная киста головного, которая имеет по международной классификации болезней код G93.0, представляет собой доброкачественное образование. Может быть сосредоточено в любой доле головного мозга, но чаще всего формируется именно в лобной части головы, а также в затылочной. Возникает киста после инсульта, энцефалита и трепанации черепа.
Этот тип новообразования может находиться в любой части головы, где происходит отмирание тканей. Отмершее мозговое вещество заменяется ликворной жидкостью. Ретроцеребеллярная киста отличается от арахноидальной тем, что ее рост происходит довольно активнее. Таким образом, она несет в себе особую опасность для здоровья, а иногда и для жизни.
Участков сосредоточения этого нароста остается третий желудочек головного мозга. Коллоидальная киста головного мозга представлена в виде полости, которая заполнена густой жидкостью желеобразной консистенции. Такой тип кисты носит унаследованный характер.
Эта киста формируется на шишковидной железе. Та, в свою очередь, выполняет ряж важных функций, среди которых:
- выработка мелатонина;
- определение биоритмов человека;
- нивелирование гормонов роста в подростковом возрасте;
- регулирование полового созревания.
Киста основной пазухи головного мозга – патологическое образование, которое сосредоточено во фронтальном синусе. Для опухоли характерно наличие стенки, а заполнена она секреторным содержимым.
Эпидермоидная киста носит врожденный характер. Он формируется во время формирования плода из клеток кожи, которые случайным образом проникли в черепную полость и остались там. Дерматоидная киста головного мозга сосредоточена прямо в середине черепной коробки. Размеры ее могут быть самыми различными. При такой кисте головного мозга ее удаление происходит быстро. Дело в том, что ее тело прекрасно отделено от мозгового вещества.
Этому типу нароста часто подвергаются новорожденные дети. Формируется она ещё у малыша, находящегося во внутри утроба. Сплетения сосудов производят мозговую жидкость. Они насыщает спинной и головной мозг полезными веществами. Если на 8-9 месяцах беременности отсутствуют отклонения, то такие новообразования уходят самостоятельно.
Если у ребенка после того, как он появился на свет, была диагностирована сосудистая киста, то это может быть результатом перенесенного матерью во время беременности инфекционного процесса. Эти кисты могут самостоятельно рассосаться через 1-2 года. Но несмотря на это, ребенок должен все время находиться под контролем врачей. У взрослого человека такая патология также имеет место быть, но она не доставляет им никаких неудобств.
Опухоли этого типа сосредотачиваются на любом участке мозгового вещества на том месте, где имеются неживые ткани. Порэнцефалическая киста, сосредоточенная в мозжечке, является самой опасной и приводит к развитию таких последствий, как гидроцефалия. Лечить ее необходимо незамедлительно. Киста мозжечка головного мозга также является видами ретроцеребеллярных новообразований.
Что делать, если у вас имеются подозрения на наличие опухоли головного мозга? Нужно немедленно отправиться к доктору. Лечение кисты головного мозга врач может составить только после того, как проведет полную диагностику. Для этих целей пациента отправляют на МРТ (магнитно-резонансная томография). Если больной сможет сделать МРТ, то удается определить четкие границы опухоли, понять ее размеры, а также степень влияния на близлежащие ткани.
Наличие подобных наростов не всегда стоит связывать с онкологией. Как правило, опухоли на начальной стадии развития благополучно поддаются терапии. МРТ головного мозга необходимо проводить регулярно, чтобы следить за динамикой заболевания.
Лечить кисту головного мозга реально при помощи таких лекарств:
- Лекарства для рассасывания спайки: Карипаин, Лонгидаз.
- Препараты для нормализации кровообращения и снижения уровня холестерина.
- Лекарства для нормализации АД и свертываемости крови.
- Препараты для повышения иммунитета.
- Антиоксиданты.
Как лечить кисту, чтобы избавиться от нее навсегда? Чаще всего для этого задействуют оперативное лечение.
Суть этого метода лечения головного мозга в том, что вскрывают черепную коробку и полностью удаляют нарост с его оболочкой. Таким образом, удается комплексно устранить все патологические изменения без возможности повтора. Этот метод терапии очень эффективный, но при этом самый травматичный.
В кости черепа выполняется маленький прокол. Затем взять дренажную трубку, ввести в тело опухоли. Таким образом, удается откачать ее содержимое. Способ характеризуется своей низкой травматичностью. Но есть у шунтирования обратная сторона медали: повышенную вероятность занесения инфекции.
Этот метод один из самых малотравматичных. Через прокол в череп вводят эндоскоп, оснащенный видеокамерой. Производят удаление кисты головного мозга, а ее стенки со временем подвергаютсясаморазрушению Минус методики в том, что у него есть противопоказание: нельзя задействовать для всех типов кист головного мозга.
Берут ли в армию с кистой? Этот вопрос сегодня очень популярен. Если поставлен диагноз, влияющий на качество жизни и имеющий такие признаки кисты, как головокружение, боль в голове, нарушение зрения, то пациенту дают категорию В и от армии он освобождается. Когда нарост не влияет на качество жизни, то существует возможность прохождения службы.
Если больному вовремя не установить диагноз и не назначить терапию, то это приведет к росту кисты головного мозга, последствия которого могут угрожать не только здоровью, но и жизни.
Итак, чем опасна киста головного мозга:
- нарушение двигательной активности;
- нарушение слуховой деятельности и зрения;
- обильное сосредоточение в желудочках головного мозга патогенной жидкости;
- энцефалит;
- смерть.
Кистообразное поражение головного мозга – это довольно распространенный патологический процесс, требующий незамедлительную терапию. Главное, это вовремя понять тип кисты, область ее сосредоточения, а также грамотно обозначить симптомы и лечение. Задача пациента состоит в четком выполнении всех предписаний врача.
Чаще всего на развитие заболевания оказывают влияние такие причины:
- унаследованные аномалии;
- травмы головы;
- инфекционные процессы;
- постинсультные осложнения;
- процессы, при которых формируется кистозная ткань;
- нарушение внутримозговой циркуляции лимфы.
Если определить основные причины развития кисты не удалось, то она ее размеры будут увеличиваться.
- постукивание, распирающая боль в голове;
- головные боли, постоянное головокружение;
- снижение слуха;
- звон в ушах при сохранении слуховой деятельности;
- нарушение зрения, в результате чего двоится в глазах, образы размыты и присутствуют пятна;
- галлюцинации;
- паралич конечностей;
- приступы эпилепсии;
- непроизвольное дергание рук, ног;
- временная утрата сознания;
- плохой сон;
- ощущение тошноты, рвота;
При кисте головного мозга симптомы не ярко выражены, а вот само новообразование можно диагностировать только при тщательном обследовании.
С учетом локализации опухоли различают определенные их виды. Для каждой из них характерны свои признаки и особенности развития.
Лакунарная кисла головного мозга – это следующих подпит арахноидального нароста. Она может быть сосредоточена в пустотах, которые формируются между оболочками мозга.
Участков сосредоточения этого нароста остается третий желудочек головного мозга. Коллоидальная киста головного мозга представлена в виде полости, которая заполнена густой жидкостью желеобразной консистенции. Такой тип кисты носит унаследованный характер.
Эта киста формируется на шишковидной железе. Та, в свою очередь, выполняет ряж важных функций, среди которых:
- выработка мелатонина;
- определение биоритмов человека;
- нивелирование гормонов роста в подростковом возрасте;
- регулирование полового созревания.
Киста основной пазухи головного мозга – патологическое образование, которое сосредоточено во фронтальном синусе. Для опухоли характерно наличие стенки, а заполнена она секреторным содержимым.
Наличие подобных наростов не всегда стоит связывать с онкологией. Как правило, опухоли на начальной стадии развития благополучно поддаются терапии. МРТ головного мозга необходимо проводить регулярно, чтобы следить за динамикой заболевания.
Лечить кисту головного мозга реально при помощи таких лекарств:
- Лекарства для рассасывания спайки: Карипаин, Лонгидаз.
- Препараты для нормализации кровообращения и снижения уровня холестерина.
- Лекарства для нормализации АД и свертываемости крови.
- Препараты для повышения иммунитета.
- Антиоксиданты.
Как лечить кисту, чтобы избавиться от нее навсегда? Чаще всего для этого задействуют оперативное лечение.
Если больному вовремя не установить диагноз и не назначить терапию, то это приведет к росту кисты головного мозга, последствия которого могут угрожать не только здоровью, но и жизни.
Итак, чем опасна киста головного мозга:
- нарушение двигательной активности;
- нарушение слуховой деятельности и зрения;
- обильное сосредоточение в желудочках головного мозга патогенной жидкости;
- энцефалит;
- смерть.
Чаще всего на развитие заболевания оказывают влияние такие причины:
- унаследованные аномалии;
- травмы головы;
- инфекционные процессы;
- постинсультные осложнения;
- процессы, при которых формируется кистозная ткань;
- нарушение внутримозговой циркуляции лимфы.
Если определить основные причины развития кисты не удалось, то она ее размеры будут увеличиваться.
- постукивание, распирающая боль в голове;
- головные боли, постоянное головокружение;
- снижение слуха;
- звон в ушах при сохранении слуховой деятельности;
- нарушение зрения, в результате чего двоится в глазах, образы размыты и присутствуют пятна;
- галлюцинации;
- паралич конечностей;
- приступы эпилепсии;
- непроизвольное дергание рук, ног;
- временная утрата сознания;
- плохой сон;
- ощущение тошноты, рвота;
При кисте головного мозга симптомы не ярко выражены, а вот само новообразование можно диагностировать только при тщательном обследовании.
С учетом локализации опухоли различают определенные их виды. Для каждой из них характерны свои признаки и особенности развития.
Лакунарная кисла головного мозга – это следующих подпит арахноидального нароста. Она может быть сосредоточена в пустотах, которые формируются между оболочками мозга.
Участков сосредоточения этого нароста остается третий желудочек головного мозга. Коллоидальная киста головного мозга представлена в виде полости, которая заполнена густой жидкостью желеобразной консистенции. Такой тип кисты носит унаследованный характер.
Эта киста формируется на шишковидной железе. Та, в свою очередь, выполняет ряж важных функций, среди которых:
- выработка мелатонина;
- определение биоритмов человека;
- нивелирование гормонов роста в подростковом возрасте;
- регулирование полового созревания.
Киста основной пазухи головного мозга – патологическое образование, которое сосредоточено во фронтальном синусе. Для опухоли характерно наличие стенки, а заполнена она секреторным содержимым.
Наличие подобных наростов не всегда стоит связывать с онкологией. Как правило, опухоли на начальной стадии развития благополучно поддаются терапии. МРТ головного мозга необходимо проводить регулярно, чтобы следить за динамикой заболевания.
Лечить кисту головного мозга реально при помощи таких лекарств:
- Лекарства для рассасывания спайки: Карипаин, Лонгидаз.
- Препараты для нормализации кровообращения и снижения уровня холестерина.
- Лекарства для нормализации АД и свертываемости крови.
- Препараты для повышения иммунитета.
- Антиоксиданты.
Как лечить кисту, чтобы избавиться от нее навсегда? Чаще всего для этого задействуют оперативное лечение.
Если больному вовремя не установить диагноз и не назначить терапию, то это приведет к росту кисты головного мозга, последствия которого могут угрожать не только здоровью, но и жизни.
Итак, чем опасна киста головного мозга:
- нарушение двигательной активности;
- нарушение слуховой деятельности и зрения;
- обильное сосредоточение в желудочках головного мозга патогенной жидкости;
- энцефалит;
- смерть.
- Перенесенные родовые травмы, неправильное предлежание плода и использование щипцов;
- Внутричерепная гематома;
- Нарушение мозгового кровообращения;
- Воспаление мозговых оболочек;
- Перенесенные механические повреждения (черепно-мозговая травма);
- Проведение хирургического вмешательства на больших полушариях головного мозга.
Образование арахноидальных кист принято классифицировать на врожденные, приобретенные и ложные. Последняя отличается тем, что изнутри она выстлана эпителием, а не тканью органа, из которого образована, как остальные.
- Головокружения, не обусловленные сопутствующими факторами (беременность, отсуствие адекватного притока кислорода, усталость, переутомление, стресс и т.д.);
- Бесправные тошнота и рвота;
- Галлюцинации и нервные расстройства;
- Парестезии и гемипарезы;
- Судороги;
- Головная боль;
- Нарушение в выполнении скоординированных движений;
- Постоянные шумы;
- Ощущение пульсации в голове.
При вторичном развитии арахноидальной кисты (после перенесенного заболевания или травмы) симптоматика может дополняться проявлениями основного заболевания, которое послужило провоцирующим фактором образования полостной структуры.
Арахноидальная киста, как правило, появляется вследствие ранее перенесенных заболеваний или травм, поэтому львиная доля внимания должна посвятиться сбору анамнеза и проведению тщательного обследования пациента. Для установления этиологической причины используют следующие диагностические методы:
Благодаря правильному выявлению причины образования кисты можно подобрать точное этиотропное лечение, направленное на устранения имеющейся симптоматики и предотвращения дальнейшего роста полостного образования.
При диагностике прогрессирующей кисты лечебные мероприятия направлены на выявление причины ее образования и удаление. Медикаментозная терапия применяется для уменьшения интенсивности воспалительных процессов, восстановление адекватного кровообращения в нервной ткани и нормализацию работы пораженных клеток головного мозга.
При неэффективности методов консервативного лечения пациенту показано проведение оперативного вмешательства. Основными причинами проведения таких радикальных методик являются:
- Риск разрыва прости, заполненной ликвором;
- Нарушение психического здоровья, приводящее к частому развитию судорог и эпилептических припадков;
- Повышение показателей внутричерепного давления;
- Усиление интенсивности очаговой симптоматики.
К основным методикам оперативно лечения относятся:
- Дренирование — проведение игольной аспирации и удаление жидкости;
- Шунтирование — дренирование полости кисты для оттока ликвора;
- Фенестрация — иссечение кистозного образования.
Первичная или врождённая киста развивается во время формирования эмбриона в утробе матери. Основными причинами ее возникновения являются генетические аномалии или отрицательное воздействие агрессивных факторов на плод (прием медикаментозных препаратов, алкоголя, наркотиков или различные отравления). Диагностируют такую кисту у новорожденных.
К основным осложнениям прогрессирования кистозного образования при его несвоевременном обнаружении относятся:
- Неврологические (нарушение скоординированных движений, судороги, эпилептические припадки).
- Очаговая симптоматика, зависящая от места локализации кисты.
Главное #8212; помнить, что при ухудшении состояния здоровья нужно в кратчайший период обращаться за врачебной помощью для предотвращения нежелательных последствий заболевания.
Порэнцефалическая киста приобретенная
- перивентрикулярная приобретенная киста новорожденного (P91.1)
- врожденная церебральная киста (Q04.6)
- осложняющее:
- аборт, внематочную или молярную беременность (O00-O07, O08.8)
- беременность, роды или родоразрешение (O29.2, O74.3, O89.2)
- хирургическую и медицинскую помощь (T80-T88)
- неонатальная аноксия (P21.9)
Исключена: гипертензивная энцефалопатия (I67.4)
Доброкачественный миалгический энцефаломиелит
Сдавление головного мозга (ствола)
Ущемление головного мозга (ствола)
- травматическое сдавление головного мозга (S06.2)
- травматическое сдавление головного мозга очаговое (S06.3)
- вследствие родовой травмы (P11.0)
- травматический (S06.1)
При необходимости идентифицировать внешний фактор используют дополнительный код внешних причин (класс XX).
Энцефалопатия, вызванная облучением
При необходимости идентифицировать внешний фактор используют дополнительный код внешних причин (класс XX).
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2017 2018 году.
Порэнцефалическая киста приобретенная
- перивентрикулярная приобретенная киста новорожденного (P91.1)
- врожденная церебральная киста (Q04.6)
- осложняющее:
- аборт, внематочную или молярную беременность (O00-O07, O08.8)
- беременность, роды или родоразрешение (O29.2, O74.3, O89.2)
- хирургическую и медицинскую помощь (T80-T88)
- неонатальная аноксия (P21.9)
Исключена: гипертензивная энцефалопатия (I67.4)
Доброкачественный миалгический энцефаломиелит
Сдавление головного мозга (ствола)
Ущемление головного мозга (ствола)
- травматическое сдавление головного мозга (S06.2)
- травматическое сдавление головного мозга очаговое (S06.3)
- вследствие родовой травмы (P11.0)
- травматический (S06.1)
При необходимости идентифицировать внешний фактор используют дополнительный код внешних причин (класс XX).
Энцефалопатия, вызванная облучением
При необходимости идентифицировать внешний фактор используют дополнительный код внешних причин (класс XX).
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2017 2018 году.
С изменениями и дополнениями ВОЗ гг.
Обработка и перевод изменений © mkb-10.com
Считается, что такое состояние, как посттравматическая энцефалопатия, развивается вследствие сильного повреждения клеток головного мозга, нарушения мозгового кровообращения и кислородного голодания. Посттравматическая энцефалопатия является крайне тяжелым и серьезным последствием травмы головы. Как правило, подобное осложнение начинает проявляться в течение 1 года после травмы. Таким образом, основной причиной появления подобного дефекта является тяжелая травма, сопровождающая явные дефекты черепных костей, на фоне которых формируются ликворные фистулы и другие грубые органические структурные нарушения тканей.
Во многом тяжесть проявления посттравматической энцефалопатии зависит от локализации очага повреждения, возраста пострадавшего и наличия в анамнезе человека заболеваний сосудов. Кроме того, чаще посттравматическая энцефалопатия развивается у людей, злоупотребляющих алкоголем. Посттравматическая энцефалопатия нередко развивается у людей, попавший в автомобильную катастрофу, а также у тех, кто пережил падение с большой высоты.
Вследствие травматического повреждения запускаются атрофические процессы в тканях головного мозга, из-за чего мозг постепенно уменьшается в размерах. Отмирание тканей мозга и его уменьшение в размерах приводит к тому, что освободившееся место замещается ликвором, то есть спинномозговой жидкостью, помимо всего прочего, вследствие этих процессов наблюдается сдавливание здоровых клеток, что приводит в дальнейшем к неблагоприятным процессам. По мере усугубления состояния человека и развития энцефалопатии наблюдается появление локализированных очагов размягчения и расщепления тканей головного мозга. В местах появления гематом на фоне травматического повреждения могут проявляться большие полые области, заполненные жидкостью.
Если Вы глушите головную боль таблетками, через время она возвращается вновь. Еще сильнее и как всегда не вовремя. Не принимая должных мер, боль переходит в хроническую и мешает жизни. Узнайте, как читатели сайта справляются с головными болями и мигренями с помощью копеечного средства.
Симптоматические проявления посттравматической энцефалопатии схожи со многими другими заболеваниями, протекающими с органическими повреждениями структур головного мозга. Это заболевание может протекать с проявлениями следующих синдромов:
Таким образом, у людей, которые столкнулись с посттравматической энцефалопатией, нередко наблюдается снижение мыслительных способностей, памяти, нарушение координации, параличи и парезы, психологические и психические расстройства, головные боли, головокружения, снижение трудоспособности, нарушения концентрации внимания, судорожные припадки, вестибулярные нарушения, в том числе изменение походки и т. д.
Нередко у больных на фоне стремительного ухудшения состояния тканей мозга наблюдается развитие эпилепсии с характерными для этого заболевания симптомами. У некоторых людей на фоне такого заболевания, как посттравматическая энцефалопатия, развиваются серьезные умственные отклонения, в том числе могут наблюдаться провалы в памяти, потеря ориентации в пространстве, потеря речи, поведенческие нарушения, бессонница и т.д.
Выделяются 3 степени тяжести течения посттравматической энцефалопатии:
- При наличии у больного 1 степени этой болезни, как правило, явных симптомов не наблюдается, но при этом при проведении МРТ могут быть выявлены очаги повреждения тканей мозга и их структурные изменения.
- При 2 степени тяжести посттравматической энцефалопатии симптоматические проявления выражены достаточно слабо, причем могут проявляться эпизодически или скрытно. Именно в это время появляются нервно-психические нарушения, заметные окружающим, в том числе бессонница, раздражительность, ухудшение памяти, эмоциональность, нарушения работоспособности и т.д.
- При 3 степени тяжести энцефалопатии симптомы проявляются очень выраженно, причем у больного наблюдаются признаки слабоумия, серьезные расстройства нервной системы, атаксия, а также признаки развития болезни Паркинсона.
Простой, но эффективный способ избавиться от Головной боли! Результат не заставит себя ждать! Наши читатели подтвердили, что успешно используют этот метод. Внимательно изучив его мы решили поделиться с вами.
Для подтверждения диагноза врачу очень важно изучить историю болезни пациента для выявления случаев средних и тяжелых черепно-мозговых травм. К инструментальным методам, позволяющим выявить развитие посттравматической энцефалопатии, относится магнитно-резонансная томография и электроэнцефалография. После постановки диагноза врачу очень важно правильно оценить степень повреждения тканей мозга и возможности усугубления состояния больного. От правильности и своевременности назначения лечения зависит прогноз течения болезни.
Посттравматическая энцефалопатия (МКБ-10 — Т90.5 и G93.8) лечится посредством целого комплекса препаратов.
В первую очередь в зависимости от состояния больного назначаются нейропротекторы, которые способствуют нормализации состояния тканей мозга и препятствуют усугублению процесса их разрушения. Немаловажным является применение препаратов, предназначенных для улучшения кровоснабжения и питания клеток кислородом.
Помимо всего прочего, могут применяться лекарственные средства, необходимые для нормализации обменных процессов. Для восстановления когнитивных способностей нередко применяются не только медикаментозные препараты, но и народные средства и физиотерапевтические процедуры.
Резидуальная энцефалопатия – нередко встречающийся диагноз в неврологической практике. Обычно под ней подразумевают страдание головного мозга (энцефалон – головной мозг, патия – страдание), под влиянием какого-то перенесенного фактора. Ведь термин резидуальный обозначает – сохраняющийся.
При этом причин для развития резидуальной энцефалопатии может существовать множество:
- Перинатальное (чаще всего гипоксическое) поражение. Это и родовая травма, и гипоксия в родах и другие причины. Данный тип резидуальной энцефалопатии характерен для детей, хотя иногда допустимо использовать и термин ДЦП (детский церебральный паралич), если признаки поражения затрагивают двигательную сферу и выражены достаточно грубо.
- Травматическое поражение головного мозга. Хотя иногда допустимо и использование термина посттравматическая энцефалопатия.
- Дизонтогенетические состояния (аномалия Арнольда-Киари, например, врожденная гидроцефалия и т.д.). Затрагивают, по большому счету, любые особенности неправильного развития мозга.
- Перенесенные нейроинфекции (клещевой энцефалит, менингоэнцефалиты различной этиологии и т.д.).
- Перенесенные нейрохирургические вмешательства, в том числе по поводу опухолей головного мозга, при появлении/сохранении неврологического дефекта после оных.
- Иные перенесенные травмирующие факторы, которые оставили неврологическую симптоматику, при наличии полной корреляции с травмирующим событием.
Шифр резидуальной энцефалопатии по кодировке МКБ 10 – достаточно спорный вопрос. Лично я в своей практике использую шифр G93.4 – энцефалопатия неуточненная, и, по крайней мере пока, данный шифр не вызывает нареканий со стороны страховых компаний. Да и вообще, скоро будет система шифров МКБ-11. Кто-то, насколько мне известно, использует шифр G93.8 – другие уточненные поражения головного мозга, однако в эту терминологию логичнее относить радиационное поражение. При травматическом влиянии можно использовать шифр T90.5 или T90.8 (последствие внутричерепной и последствие другой уточненной травмы головы).
При постановке диагноза также важно указать в скобках повреждающий агент или влияние (последствие нейроинфекции, последствие ЗЧМТ от такого-то года и т.д.), указать синдромы (вестибуло-координаторный при головокружении, цефалгический при наличии головной боли и т.д.), также важным будет указание выраженности синдромов, стадию компенсации процесса.
Симптоматика резидуальной энцефалопатии может быть самая разнообразная. При резидуальной энцефалопатии могут иметь место такие синдромы как цефалгический (головные боли), вестибуло-координаторный (различные виды головокружения, а также нарушения коррдинации движений, в том числе неустойчивость в позе Ромберга ), астенический (слабость, утомляемость), невротический (лабильность настроения), когнитивные нарушения (снижение концентрации внимания, памяти и т.д.), диссомния (нарушения сна) и многие другие. Головокружение при этом омтечается более чем в 50% случаев.
Четких диагностических критериев для установления диагноза резидуальная энцефалопатия не существует. Обычно диагноз выставляется на данных жалоб (выносятся в диагноз синдромально), анамнеза (наличие установленного перенесенного повреждающего влияния на головной мозг), а также на основании неврологического осмотра с выявлением неврологического дефицита. В неврологическом статусе при этом важно обращать внимание на анизорефлексию, рефлексы орального автоматизма, координаторные нарушения, когнитивное состояние и иную органическую симптоматику.
Также для постановки диагноза важны нейровизуализационные методики обследования (МРТ головного мозга), а также такие функциональные исследования как ЭЭГ, РЭГ.
Единого мнения или стандарта лечения резидуальной энцефалопатии не существуют. Используются различные группы нейропротективных препаратов (Церебролизин, Актовегин, Цераксон, Глиатилин, Глицин, Громецин и т.д.), антиоксиданты (Мексидол инъекционно и таблетированные формы. Тиоктовая кислота и т.д.), в некоторых случаях прибегают в вазоактивной терапии (Кавинтон в форме инъекций, таблеток. в том числе для рассасывания при нарушениях глотания ). При головокружении используются препараты бетагистина (Бетасерк. Вестибо. Тагиста и иные).
Важными мерами будут являться лечебная физкультура (в том числе вестибулярная гимнастика при нарушениях вестибулярных функций и головокружении), массаж, методики физиовоздействий. Не последними являются и меры по нормализации образа жизни (отказ от вредных привычек, занятия спортом, нормализация режима труда и отдыха, здоровое питание и т.д.). Важно знать, что прогноз при резидуальной энцефалопатии, как правило. положительный и лечение может дать эффект.
Конечно, основная причина развития данной патологии заключается в получении травмы мозга.
На степень выраженности посттравматической энцефалопатии оказывают влияние всего два фактора – локализация повреждения и степень тяжести полученной травмы.
При этом механизм развития патологии включает несколько стадий:
- В момент повреждения происходит поражение нервных тканей. Чаще всего это характерно для височных и лобных долей мозга.
- В результате развития отека мозга нарушается его кровоснабжение.
- Поскольку сдавливаются мозговые желудочки, происходит нарушение циркуляции ликвора.
- Так как нервные клетки не восстанавливаются, они замещаются соединительной тканью, в результате чего образуются спайки и рубцы.
- В силу неправильной работы иммунной системы нервные клетки воспринимаются в качестве чужеродного объекта.
На появление признаков и их выраженность влияет расположение очага травмы и его размер. Если присутствуют диффузные изменения, наблюдаются более выраженные признаки.
Как правило, симптомы патологического состояния появляются через некоторое время после повреждения – в течение одной-двух недель.
Обычно для посттравматической энцефалопатии характерен такой набор симптомов:
- Постоянные головные боли. которые не устраняются с помощью обычных анальгетиков. Связано это с тем, что происходит нарушение лимфотока.
- Появление астено-невротического синдрома, который вызван истощением нервной системы.
- Головокружение. которое чаще всего наблюдается в период физических нагрузок.
- Нистагм – этим термином называют быстрые подергивания зрачков.
- Расстройства сна. Для людей с таким заболеванием характерен прерывистый сон или бессонница. Прием снотворных препаратов лишь усугубляет их состояние.
- Депрессия, которая связана с осознанием беспомощности.
- Нарушение внимания. Данное состояние проявляется в совершении бессмысленных поступков или несогласованности действий.
- Эмоциональная лабильность. Для этого состояния характерно нарушение контроля над собственным поведением. Может появиться агрессия и враждебность к другим людям.
- Приступы эпилепсии. Они связаны с тем, что повреждаются некоторые участки мозга и появляются очаги патологической активности.
- Ухудшение памяти и интеллектуальных способностей. Как правило, наблюдается у людей, занимающихся умственной деятельностью.
При выявлении посттравматической энцефалопатии важную роль играет изучение анамнеза – в частности, информация о получении травмы, ее локализации, степени тяжести.
Также врач может назначить дополнительные исследования. К ним относится:
- Магнитно-резонансная и компьютерная томография. С помощью этих методик удается установить признаки диффузной атрофии мозга, в частности:
#8212; углубление борозд мозга;
Здравствуйте. Решение о присвоении группы инвалидности или о её снятии принимает медико-социальная экспертная комиссия в каждом случае индивидуально.
Могу вам только привести основания для установления инвалидности при посттравматической энцефалопатии.
Само наличие заболевания не является основанием для признания человека инвалидом, важна степень утраты им способности к профессиональной деятельности и самообслуживанию. Существует такое понятие, как процент снижения трудоспособности, который рассчитывается для каждого человека индивидуально.
#8212; степень утраты профессиональных навыков;
#8212; психическое состояние пациента;
#8212; характер и степень нарушения функций организма;
#8212; прогноз в отношении заболевания;
#8212; место работы пациента до болезни;
#8212; возможность перевода на другую работу.
Исходя из этих критериев, устанавливается I, II либо III группа инвалидности, в зависимости от вида нарушения жизнедеятельности:
#8212; при 1 степени тяжести посттравматической энцефалопатии группа инвалидности не устанавливается;
#8212; при 2 степени человек признается инвалидом либо II, либо III группы, группа инвалидности может быть рабочая (человек может выполнять свои профессиональные обязанности при условии перевода на более легкий труд и сокращения продолжительности рабочего дня) или нерабочая;
#8212; при 3 степени посттравматической энцефалопатии, как правило, пациент признается инвалидом I группы, такие люди нуждаются в постороннем уходе, поскольку имеют значительное ограничение способности к самообслуживанию и жизнедеятельности.
Достаточно распространенным и, в большинстве случаев, бессимптомным заболеванием центральной нервной системы является арахноидальная киста головного мозга(код по МКБ 10 — G93). Согласно статистическим данным эта патология обнаруживается приблизительно у 3% пациентов, которым проводилась магнитно-резонансная томография. Она может сопровождать человека на протяжении всей жизни и не провоцировать проявление какой-либо симптоматики, для устранения которой понадобиться проведение лечебных мероприятий. По своей структуре киста головного мозга подавляет полость, которая заполнена спинномозговой жидкостью.
Этиологическими факторами возникновения полостного новообразования могут быть различные факторы, определение которых является огромным шагом на пути к излечению пациента. Условно все причины можно разделить на врожденные и приобретенные. К первым относятся аномалии развития нервной системы во время формирования эмбриона роста и развития плода. Ко вторым:
- Перенесенные родовые травмы, неправильное предлежание плода и использование щипцов;
- Внутричерепная гематома;
- Нарушение мозгового кровообращения;
- Воспаление мозговых оболочек;
- Перенесенные механические повреждения (черепно-мозговая травма);
- Проведение хирургического вмешательства на больших полушариях головного мозга.
Образование арахноидальных кист принято классифицировать на врожденные, приобретенные и ложные. Последняя отличается тем, что изнутри она выстлана эпителием, а не тканью органа, из которого образована, как остальные.
Как правило, симптоматика при таком поражении нервной системы отсутствует. Однако в ситуации, когда имеются проявления заболевания, они характеризуются своей нетипичностью. Дело в том, что именно локализация кисты и ее размеры определяют симптомы заболевания, связанные с компрессией того или иного участка нервной ткани. Достаточно редко у пациентов отмечается развитие очаговых проявлений, которые связаны с формированием гигромы или разрывом кисты. К основным симптомам арахноидальных кист можно отнести:
- Головокружения, не обусловленные сопутствующими факторами (беременность, отсуствие адекватного притока кислорода, усталость, переутомление, стресс и т.д.);
- Бесправные тошнота и рвота;
- Галлюцинации и нервные расстройства;
- Парестезии и гемипарезы;
- Судороги;
- Головная боль;
- Нарушение в выполнении скоординированных движений;
- Постоянные шумы;
- Ощущение пульсации в голове.
При вторичном развитии арахноидальной кисты (после перенесенного заболевания или травмы) симптоматика может дополняться проявлениями основного заболевания, которое послужило провоцирующим фактором образования полостной структуры.
Для выявления арахноидальной кисты принято применять несколько методов диагностики. Наиболее информативным являются магнитно-резонансная томография и компьютерная томография. Они могут не только обнаружить кистозное образование, но также определить его локализацию и размеры. При проведении КТ с контрастированием можно провести дифференциальную диагностику между кистозным образованием и опухолью, так как последняя накапливает в себе контрастное вещество.
Арахноидальная киста, как правило, появляется вследствие ранее перенесенных заболеваний или травм, поэтому львиная доля внимания должна посвятиться сбору анамнеза и проведению тщательного обследования пациента. Для установления этиологической причины используют следующие диагностические методы:
- Клинический анализ крови и ее проверка на наличие вирусов, инфекций и повышенного количества антител к клеткам организма;
- Развернутая липидограмма и коагулограмма;
- Допплер диагностика для проверки проходимости сосудов, недостаточность которой может способствовать развитию нарушения мозгового кровообращения;
- Диагностика артериального давления, колебания которого будут регистрироваться на протяжении суток;
- Диагностика сердечной мышцы (ЭКГ и УЗИ).
Благодаря правильному выявлению причины образования кисты можно подобрать точное этиотропное лечение, направленное на устранения имеющейся симптоматики и предотвращения дальнейшего роста полостного образования.
При динамическом обследовании пациента специалист может дифференцировать кисты, которые подразделяются на замершие и прогрессирующие. Как правило, именно замершие кисты не представляют угрозы для здоровья пациента: они обнаруживаются случайно, не способствуют развитию болезненных ощущений или же нарушению работы нервной системы. В такой ситуации не существует показаний для проведения лечения. Однако специалисты проводят детальную диагностику, которая направлена на выявление первопричины развития кисты и предотвращение образования новых.
При диагностике прогрессирующей кисты лечебные мероприятия направлены на выявление причины ее образования и удаление. Медикаментозная терапия применяется для уменьшения интенсивности воспалительных процессов, восстановление адекватного кровообращения в нервной ткани и нормализацию работы пораженных клеток головного мозга.
При неэффективности методов консервативного лечения пациенту показано проведение оперативного вмешательства. Основными причинами проведения таких радикальных методик являются:
- Риск разрыва прости, заполненной ликвором;
- Нарушение психического здоровья, приводящее к частому развитию судорог и эпилептических припадков;
- Повышение показателей внутричерепного давления;
- Усиление интенсивности очаговой симптоматики.
К основным методикам оперативно лечения относятся:
- Дренирование — проведение игольной аспирации и удаление жидкости;
- Шунтирование — дренирование полости кисты для оттока ликвора;
- Фенестрация — иссечение кистозного образования.
Ликворная киста в отличие от ретроцеребеллярной формируется не внутри больших полушарий головного мозга, а в полостных структурах. Зачастую она развивается после гемморагических инсультов, проведенных оперативных вмешательств и черепных травм. Лечение в данном случае симптоматическое. В некоторых ситуациях проявления патологии при развитии этой кисты могут отсутствовать. Если же ликворная полость обрадовалась в младенческом возрасте, то возможно увеличение черепа и возникновение гидроцефалии.
Первичная или врождённая киста развивается во время формирования эмбриона в утробе матери. Основными причинами ее возникновения являются генетические аномалии или отрицательное воздействие агрессивных факторов на плод (прием медикаментозных препаратов, алкоголя, наркотиков или различные отравления). Диагностируют такую кисту у новорожденных.
К основным осложнениям прогрессирования кистозного образования при его несвоевременном обнаружении относятся:
- Неврологические (нарушение скоординированных движений, судороги, эпилептические припадки).
- Очаговая симптоматика, зависящая от места локализации кисты.
Главное — помнить, что при ухудшении состояния здоровья нужно в кратчайший период обращаться за врачебной помощью для предотвращения нежелательных последствий заболевания.
Арахноидальная киста — ликворная киста, стенки которой сформированы клетками паутинной оболочки или рубцовым коллагеном. Арахноидальные кисты располагаются между поверхностью мозга и паутинной (арахноидальной) оболочкой.
Первичные (истинные) арахноидальные кисты — врожденные образования, вторичные возникают после перенесенного менингита, оперативного вмешательства, при синдроме Марфана, агенезии мозолистого тела и т. д.; при вторичных арахноидальных кистах стенкой является арахноидальный рубец [1] .
Арахноидальные кисты либо бессимптомны, либо проявляются до 20-летнего возраста, при этом характер и выраженность симптомов зависят от локализации и размеров кист, что затрудняет диагностику.
Арахноидальные кисты могут сопровождаться головными болями, тошнотой и рвотой, атаксией и гемипарезами, галлюцинациями, судорожным синдромом, психическими расстройствами и др. (чаще преобладает общемозговая симптоматика, связанная с вторичной гидроцефалией, реже — очаговая симптоматика, в т.ч. при травматическом разрыве кисты с формированием гигромы). Спинномозговая арахноидальная киста может симулировать грыжу межпозвонкового диска [2] .
Арахноидальные кисты обычно выявляются и дифференцируются с другими видами кист при МРТ-исследовании, часто как «находка» при обследовании по другому поводу.
Лечение арахноидальных кист показано при манифестации симптомов. Существуют разнообразные методы декомпрессии арахноидальных кист.
- Шунтирование: дренирование в субдуральное пространство или брюшную полость
- Фенестрация: краниотомия с иссечением кисты, различные эндоскопические методики, включая лазерные
- Дренирование методом игольной аспирации
Арахноидальные кисты обнаруживаются у 4 % населения. Симптоматика имеется лишь в 20 % случаев и чаще связана с вторичной гидроцефалией [3] .
- ↑ 12 [http://www.medico.ru/articles/ino/arachnoid_cyst.pdf Проявляния интракраниальных арахноидальных кист у детей: корелляция между локализацией и клиническими симптомами
- ↑ 12NINDS Arachnoid Cysts Information Page (англ.)
- ↑ Flaherty AW. The Massachusetts General Hospital Handbook of Neurology 2000 Jan 1;105. (ISBN76-X) (англ.)
Wikimedia Foundation . 2010 .
МКБ-10: Класс VI — Список классов Международной классификации болезней 10 го пересмотра Класс I. Некоторые инфекционные и паразитарные болезни Класс II. Новообразования Класс III. Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный… … Википедия
МКБ-10: Класс G — Список классов Международной классификации болезней 10 го пересмотра Класс I. Некоторые инфекционные и паразитарные болезни Класс II. Новообразования Класс III. Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный… … Википедия
МКБ-10: Код G — Список классов Международной классификации болезней 10 го пересмотра Класс I. Некоторые инфекционные и паразитарные болезни Класс II. Новообразования Класс III. Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный… … Википедия
Help Me (Доктор Хаус) — «Доктор Хаус» Help Me (рус. Помоги мне) Номер серии 132 Дата выхода 17 мая 2010 Сценарист(ы) Питер Блейк, Расселл Френд, Гарретт Лернер Режиссёр(ы) Приглашённые актёры Окончательный диагноз Крановщик арахноидальная киста. Ханна … … Википедия
Паутинная мозговая оболочка — Срез черепа, демонстрирующий оболочки головного мозга Паутинная (арахноидальная) мозговая оболочка одна из трёх оболочек, покрывающих головной и спинной мозг. Находится между двумя остальными оболочками наиболее поверхностной твёрдой… … Википедия
Паутинная оболочка — Срез черепа, демонстрирующий оболочки головного мозга Паутинная (арахноидальная) мозговая оболочка одна из трёх оболочек, покрывающих головной и спинной мозг. Находится между двумя остальными оболочками наиболее поверхностной твёрдой мозговой… … Википедия
Паутинная оболочка головного мозга — Срез черепа, демонстрирующий оболочки головного мозга Паутинная (арахноидальная) мозговая оболочка одна из трёх оболочек, покрывающих головной и спинной мозг. Находится между двумя остальными оболочками наиболее поверхностной твёрдой мозговой… … Википедия
Паутинная оболочка спинного мозга — Срез черепа, демонстрирующий оболочки головного мозга Паутинная (арахноидальная) мозговая оболочка одна из трёх оболочек, покрывающих головной и спинной мозг. Находится между двумя остальными оболочками наиболее поверхностной твёрдой мозговой… … Википедия
Арахноидальная киста Порэнцефалическая киста приобретенная Исключены: перивентрикулярная приобретенная киста новорожденного (P91.1) врожденная церебральная киста (Q04.6)
Исключены: осложняющее: . аборт, внематочную или молярную беременность (O00-O07, O08.8) . беременность, роды или родоразрешение (O29.2, O74.3, O89.2) . хирургическую и медицинскую помощь (T80-T88) неонатальная аноксия (P21.9)
Исключена: гипертензивная энцефалопатия (I67.4)
Исключены: энцефалопатия: . алкогольная (G31.2) . токсическая (G92)
Сдавление > Ущемление > головного мозга (ствола) Исключено: травматическое сдавление головного мозга (S06.2) . очаговое (S06.3)
Исключены: отек мозга: . вследствие родовой травмы (P11.0) . травматический (S06.1)
При необходимости идентифицировать внешний фактор используют дополнительный код внешних причин (класс XX).
Энцефалопатия, вызванная облучением При необходимости идентифицировать внешний фактор используют дополнительный код внешних причин (класс XX).
Киста в головном мозге – это патологический процесс, который считается довольно опасным. В случае постановки диагноза пациент обязуется выполнять все предписания врача. Это позволит избежать отрицательных последствий недуга. Если наблюдается ухудшение состояния, то врач принимает решение по проведении оперативного лечения.
Киста мозга – это патологическое образование, которое объединяет все доброкачественные опухоли, сосредоточенные в структурах головного мозга. В нейрохирургической Согласно МКБ 10 данный недуг относится к нейрохирургическим внутримозговым поражениям. Может быть такой код по МКБ10:G93, G93.0.
Что такое киста головного мозга, разобрались, теперь необходимо определить, что влияет на ее развитие. Чтобы врач смог назначить лечение, вначале нужно понять причины, которые повлияли на развитие патологического процесса. В пространстве, которое находится между височной и теменной долей, сосредоточена жидкость. В дальнейшем она заменяет отмершие участки. Если жидкость сосредоточена в большом объеме, то на эти оболочки сказывается большое давление. Это и приводит к развитию кисты, которая дает о себе знать сильной головной болью.
Чаще всего на развитие заболевания оказывают влияние такие причины:
- унаследованные аномалии;
- травмы головы;
- инфекционные процессы;
- постинсультные осложнения;
- процессы, при которых формируется кистозная ткань;
- нарушение внутримозговой циркуляции лимфы.
Если определить основные причины развития кисты не удалось, то она ее размеры будут увеличиваться.
Если была диагностирована киста в головном мозгу, то клиническая картина может принимать как общий, так и нестандартный характер. При патологии симптоматика определяется с учетом причины, которая повлияла на ее развитие. Также клиническая картина определяется интенсивностью роста и развитием опухоли, а также влиянием, которое она оказывает на структуры мозга. Определяют следующие симптомы кисты головного мозга:
- постукивание, распирающая боль в голове;
- головные боли, постоянное головокружение;
- снижение слуха;
- звон в ушах при сохранении слуховой деятельности;
- нарушение зрения, в результате чего двоится в глазах, образы размыты и присутствуют пятна;
- галлюцинации;
- паралич конечностей;
- приступы эпилепсии;
- непроизвольное дергание рук, ног;
- временная утрата сознания;
- плохой сон;
- ощущение тошноты, рвота;
При кисте головного мозга симптомы не ярко выражены, а вот само новообразование можно диагностировать только при тщательном обследовании.
С учетом локализации опухоли различают определенные их виды. Для каждой из них характерны свои признаки и особенности развития.
Этот вид опухоли сосредоточен в оболочках мозга. Может быть локализована на любом месте. Состоит из никаких подвидов новообразования. Арахноидальная киста головного мозга у взрослых и у детей может быть унаследованной и вторичной. Первый тип развивается в результате аномалий, происходящих во внутриутробном развитии. А вот вторичные кисты – это результата перенесенных недугов. Повлиять на ее развитие могут такие причины:
- реабилитационный период после операции на мозг;
- воспаление внутримозговых оболочек;
- болезнь Марфана.
Этот вариант арахноидальной кисты также может иметь унаследованной или приобретённый характер. Врожденная киста не оказывает отрицательное влияние на работу мозга. А вот вторичная киста в голове у взрослого требует наблюдение специалиста, так как ее габариты могут увеличиваться.
Лакунарная кисла головного мозга – это следующих подпит арахноидального нароста. Она может быть сосредоточена в пустотах, которые формируются между оболочками мозга.
Церебральная киста головного, которая имеет по международной классификации болезней код G93.0, представляет собой доброкачественное образование. Может быть сосредоточено в любой доле головного мозга, но чаще всего формируется именно в лобной части головы, а также в затылочной. Возникает киста после инсульта, энцефалита и трепанации черепа.
Этот тип новообразования может находиться в любой части головы, где происходит отмирание тканей. Отмершее мозговое вещество заменяется ликворной жидкостью. Ретроцеребеллярная киста отличается от арахноидальной тем, что ее рост происходит довольно активнее. Таким образом, она несет в себе особую опасность для здоровья, а иногда и для жизни.
Участков сосредоточения этого нароста остается третий желудочек головного мозга. Коллоидальная киста головного мозга представлена в виде полости, которая заполнена густой жидкостью желеобразной консистенции. Такой тип кисты носит унаследованный характер.
Эта киста формируется на шишковидной железе. Та, в свою очередь, выполняет ряж важных функций, среди которых:
- выработка мелатонина;
- определение биоритмов человека;
- нивелирование гормонов роста в подростковом возрасте;
- регулирование полового созревания.
Киста основной пазухи головного мозга – патологическое образование, которое сосредоточено во фронтальном синусе. Для опухоли характерно наличие стенки, а заполнена она секреторным содержимым.
Эпидермоидная киста носит врожденный характер. Он формируется во время формирования плода из клеток кожи, которые случайным образом проникли в черепную полость и остались там. Дерматоидная киста головного мозга сосредоточена прямо в середине черепной коробки. Размеры ее могут быть самыми различными. При такой кисте головного мозга ее удаление происходит быстро. Дело в том, что ее тело прекрасно отделено от мозгового вещества.
Этому типу нароста часто подвергаются новорожденные дети. Формируется она ещё у малыша, находящегося во внутри утроба. Сплетения сосудов производят мозговую жидкость. Они насыщает спинной и головной мозг полезными веществами. Если на 8-9 месяцах беременности отсутствуют отклонения, то такие новообразования уходят самостоятельно.
Если у ребенка после того, как он появился на свет, была диагностирована сосудистая киста, то это может быть результатом перенесенного матерью во время беременности инфекционного процесса. Эти кисты могут самостоятельно рассосаться через 1-2 года. Но несмотря на это, ребенок должен все время находиться под контролем врачей. У взрослого человека такая патология также имеет место быть, но она не доставляет им никаких неудобств.
Опухоли этого типа сосредотачиваются на любом участке мозгового вещества на том месте, где имеются неживые ткани. Порэнцефалическая киста, сосредоточенная в мозжечке, является самой опасной и приводит к развитию таких последствий, как гидроцефалия. Лечить ее необходимо незамедлительно. Киста мозжечка головного мозга также является видами ретроцеребеллярных новообразований.
Что делать, если у вас имеются подозрения на наличие опухоли головного мозга? Нужно немедленно отправиться к доктору. Лечение кисты головного мозга врач может составить только после того, как проведет полную диагностику. Для этих целей пациента отправляют на МРТ (магнитно-резонансная томография). Если больной сможет сделать МРТ, то удается определить четкие границы опухоли, понять ее размеры, а также степень влияния на близлежащие ткани.
Наличие подобных наростов не всегда стоит связывать с онкологией. Как правило, опухоли на начальной стадии развития благополучно поддаются терапии. МРТ головного мозга необходимо проводить регулярно, чтобы следить за динамикой заболевания.
Лечить кисту головного мозга реально при помощи таких лекарств:
- Лекарства для рассасывания спайки: Карипаин, Лонгидаз.
- Препараты для нормализации кровообращения и снижения уровня холестерина.
- Лекарства для нормализации АД и свертываемости крови.
- Препараты для повышения иммунитета.
- Антиоксиданты.
Как лечить кисту, чтобы избавиться от нее навсегда? Чаще всего для этого задействуют оперативное лечение.
Суть этого метода лечения головного мозга в том, что вскрывают черепную коробку и полностью удаляют нарост с его оболочкой. Таким образом, удается комплексно устранить все патологические изменения без возможности повтора. Этот метод терапии очень эффективный, но при этом самый травматичный.
В кости черепа выполняется маленький прокол. Затем взять дренажную трубку, ввести в тело опухоли. Таким образом, удается откачать ее содержимое. Способ характеризуется своей низкой травматичностью. Но есть у шунтирования обратная сторона медали: повышенную вероятность занесения инфекции.
Этот метод один из самых малотравматичных. Через прокол в череп вводят эндоскоп, оснащенный видеокамерой. Производят удаление кисты головного мозга, а ее стенки со временем подвергаютсясаморазрушению Минус методики в том, что у него есть противопоказание: нельзя задействовать для всех типов кист головного мозга.
Берут ли в армию с кистой? Этот вопрос сегодня очень популярен. Если поставлен диагноз, влияющий на качество жизни и имеющий такие признаки кисты, как головокружение, боль в голове, нарушение зрения, то пациенту дают категорию В и от армии он освобождается. Когда нарост не влияет на качество жизни, то существует возможность прохождения службы.
Если больному вовремя не установить диагноз и не назначить терапию, то это приведет к росту кисты головного мозга, последствия которого могут угрожать не только здоровью, но и жизни.
Итак, чем опасна киста головного мозга:
- нарушение двигательной активности;
- нарушение слуховой деятельности и зрения;
- обильное сосредоточение в желудочках головного мозга патогенной жидкости;
- энцефалит;
- смерть.
Кистообразное поражение головного мозга – это довольно распространенный патологический процесс, требующий незамедлительную терапию. Главное, это вовремя понять тип кисты, область ее сосредоточения, а также грамотно обозначить симптомы и лечение. Задача пациента состоит в четком выполнении всех предписаний врача.
Киста мозга – это общее название доброкачественных новообразований в структурах головного мозга.
Чаще всего в нейрохирургической практике встречаются два типа кист – арахноидальное и церебральное образование.
Киста мозга в нейрохирургической практике разделена на две категории:
Первичные кисты – это, как правило, кисты арахноидальные, они практически все врожденные, чаще всего диагностируются у детей мужского пола. Этиология врожденных кист может быть различной:
- Внутриутробные инфекции.
- Травма, полученная в процессе родов.
- Внутриутробное воспалительное заболевание.
- Вирусное, инфекционное заболевание беременной женщины.
- Врожденная агенезия участка, соединяющего полушария мозга, патология мозолистого тела.
Вторичные новообразования – это новообразования, появляющиеся в результате следующих причин:
- Инфекционный менингит.
- Нейрохирургическая операция.
- Редчайшее генетическое заболевание – синдром Марфана (патология соединительной ткани).
- Вторичная киста мозга, возникающая в области рубца от первичной арахноидальной кисты.
- Осложнения после инсультов.
- Травмы.
Киста мозга не является онкологическим заболеванием и всегда характеризуется как доброкачественное новообразование, которое классифицируется по типу ткани и структуры, ее образующей:
- Арахноидальное образование – киста мозга, которая наполняется спинномозговой субстанцией – ликвором.
- Коллоидальное образование – кистозное образование, которое появляется на эмбриональном этапе развития (вторая неделя после зачатия), когда формируется структура центральной нервной системы.
- Дермоидное образование – киста мозга, появляющаяся в первые недели эмбрионального развития и содержащая клетки эпидермиса, потовых желез, фолликул волоса и даже кальцификаты.
- Пинеальное образование – кистозное образование эпифиза.
- Внезапная головная боль, не связанная с простудными заболеваниями, перепадами артериального давления, другими заболеваниями.
- Ощущение распирания изнутри.
- Боль, пульсирующая, спастическая, односторонняя.
- Шум, временное снижение слуха безобъективных причин.
- Сенсорные зрительные нарушения – ощущение двоение предметов, внезапно появляющиеся пятна перед глазами.
- Судорожные припадки, не связанные с эпилепсией.
- Частичные парезы конечностей.
- Внезапная потеря сознания.
- Головная боль, при которой невозможно поднять глаза вверх (киста мозга вызывает гидроцефалию).
- Внезапная сонливость, усталость.
- Нарушение координации при ходьбе.
- Периодическое онемение конечностей.
Церебральная киста мозга. Выполняет своеобразную компенсационную функцию, заполняя пространство некротизированного участка, так случается, если мозг подвергается травме или хирургическому вмешательству. Также церебральное новообразование может быть следствием инсульта или воспалительного процесса в тканях головного мозга. Такой тип кисты всегда локализуется внутри мозга, в толще его тканей.
Арахноидальная киста головного мозга. Локализуется между верхним слоем мозга и арахноидальной или паутинной оболочкой. Такой тип новообразований чаще всего является следствием воспалительных процессов, реже результатом травм или кровоизлияния. Стенки кисты состоят из клеток арахноидальной и коллагеновой, рубцовой ткани. В большинстве случаев киста мозга арахноидального вида локализуется с наружной стороны височной доли в fossa cranii media — средней черепной ямке.
Как правило, новообразования не вызывают явных симптомов, характерных для кисты головного мозга. Они проявляются лишь в случае увеличения, поэтому чаще всего их определяют в комплексном обследовании при проведении томографии. Компьютерное сканирование показывает место, где локализуется кистозное образование, его параметры и возможный способ доступа, если возникнет необходимость операции.
Также проводится полное обследование системы кровообращения на предмет возможного сужения артерий, вен, исследуется состояние сердечной деятельности. Проводятся аналитические исследования крови на свертываемость, определяется уровень холестерина.
1. Почему возникает киста? 2. Симптомы 3. Диагностика 4. Лечение новообразования
В связи с активным развитием технологий и внедрением их во все сферы жизни, в том числе и медицину, выявлять и лечить некоторые сложные заболевания стало значительно легче. Особенно полезны новейшие методы диагностики в обследовании неврологических больных, так как нервная система по праву занимает первое место среди наиболее сложных и до конца не изученных областей.
Частым, и в ряде случаев, бессимптомным заболеванием высшей нервной системы является арахноидальная киста головного мозга. По статистике эта патология обнаруживается совершенно случайно на МР снимках у 3% обследуемых, сопровождает их всю жизнь, не проявляется никакой симптоматикой и не требует лечения. МР картина помогает более достоверно изучить строение и особенности патологического процесса.
Стоит разобраться, почему же возникает ликворная киста головного мозга, что она из себя представляет, и какие меры необходимо принимать.
По структуре арахноидальная киста головного мозга — это полость, заполненная спинномозговой жидкостью (ликвором). Новообразование доброкачественное.
Ликворная киста не имеет возрастных рамок, ей подвержены все. Обнаруживается как у мужчин, так и у женщин, но процентное соотношение не одинаково: мужчины болеют чаще.
Согласно МКБ-10 арахноидальная киста не имеет отдельного кода и внесена в группу «Другие поражения головного мозга». Сама же ликворная киста с кодом G93.0, по МКБ-10 классифицируется как церебральная киста.
Причины возникновения могут быть разнообразные, но определить их — это уже большой вклад в дальнейшее лечение пациента. Условно по причинам возникновения их можно разделить на врожденные и приобретенные арахноидальные изменения.
К врожденным относятся аномалии развития эмбриона в период формирования нейротрубки и на этапах развития нервной системы плода.
Диагностика значительно затруднена из-за малых размеров кисты и смазанной клинической картины.
Арахноидальные изменения ликворо-кистозного характера подразделяют на истинные, приобретенные и ложные. Истинная от остальных отличается тем, что внутри выстлана эпителием, а остальные виды состоят из тканей того органа, в котором образованы.
Эхинококковая ликворная киста головного мозга – это инфекционное (паразитарное) заболевание, при котором личинки паразита, попав в организм человека, своего промежуточного хозяина, начинают в нем активно размножаться, образуя кисты. По кровотоку они могут попасть в головной мозг, и, поселившись в шишковидной железе, переживают личиночную стадию. Характеризуется этот процесс образованием кист, которые могут быть как множественными, так и единичными. Клинически признаки:
- головные боли;
- головокружения, тошнота;
- атаксия и очаговая симптоматика в зависимости от локализации.
- нарушение координации движений;
- нарушение зрения (размытость картинки, раздвоенность предметов, туман);
Зачастую арахноидальная киста головного мозга имеет небольшой размер и хорошо уживается с другими структурами мозга, не проявляя себя никакими симптомами.
Однако в ряде случаев она может начать расти, тогда по мере увеличения кисты у больного будут наблюдаться следующие жалобы:
- частые головные боли, плохо снимающиеся медикаментами. Пациенты, у которых имеются арахноидальные изменения, принимают мочегонные препараты и ощущают некоторое облегчение лишь благодаря уменьшению ОЦК в целом;
- во время приступа головной боли может возникать тошнота, иногда рвота, которая не приносит облегчения больному. Также боль может сопровождаться чувством пульсации во всей голове или в отдельных областях;
- по мере роста образования могут возникать нарушения слуха и зрения. Чаще они проявляются шумом в ушах, могут быть также и искажения восприятия слов, приглушенность звуков и другие расстройства. Если киста локализуется в области хиазмов или выходов зрительных нервов, у больного будет характерная клиническая картина: двоение в глазах, выпадение полей зрения, цветные или черно-белые мушки, резь.
Зачастую больные жалуются на бессонницу, им сложно засыпать, несколько раз просыпаются ночью.
В периоды между приступами больной отмечает нарушение чувствительности кожи, параличи и парезы конечностей, судорожные подергивания. В тяжелых случаях у больных возникают полноценные эпилептические приступы.
В зависимости от локализации и величины образования у пациента могут появляться тяжелые психические расстройства.
Особое значение имеет арахноидальная киста задней черепной ямки. На снимках МР картина может быть разнообразной: размеры образования могут быть от нескольких миллиметров до 10 см в поперечном сечении. Область ЗЧЯ очень чувствительна к нарушениям гемо- и ликвородинамики. Клинически это проявляется распирающими головными болями, шумом в ушах, двоением в глазах, параличами и парезами нижних и верхних конечностей. Если арахноидальные изменения ликворо-кистозного характера крупные, возможны эпилептические припадки.
Еще одна грозная патология – арахноидальная киста левой височной доли. Пока ее размер не велик, пациент не чувствует никакого дискомфорта, но с увеличением кисты состояние человека сильно отличается от нормы. Арахноидальные изменения височной доли сами по себе не смертельны, но при росте киста начинает сдавливать другие отделы мозга, это и таит в себе опасность. Помимо характерных симптомов больные жалуются на галлюцинации, навязчивые идеи, панические состояния. Если киста расположена в правой височной доле, клиника значительно не отличается. На МР снимках обнаруживают образования размером от зернышка до небольшого яблока.
Правильно собранный анамнез жизни и заболевания уже дает возможность грамотному специалисту предположить арахноидальные изменения ликворнокистозного характера. Для постановки точного диагноза, а также локализации и размера кисты применяют:
При диагностике следует помнить, что ликворная киста — это последствие какого-то другого патологического процесса, обследовать нужно весь организм. Особое внимание стоит уделить сердечно-сосудистой системе, так как перебои в ее работе часто имеют неврологические последствия (при коронарных заболеваниях чаще возникает арахноидальная киста задней черепной ямки). Проводят суточный мониторинг артериального давления, допплерографию сосудов, биохимические анализы крови.
Во время дифференциальной диагностики желательно провести КТ с внутривенным контрастом, так как кисты не накапливают контраст в отличие от онкологических образований, что будет хорошо заметно на МР-снимках.
Ликворная киста не всегда требует лечения. Если она была выявлена случайно и не беспокоит пациента, необходимо лишь наблюдение, можно не лечить. Но если киста на МР снимках большая или быстро растущая, с активно нарастающей клиникой, то лечить ее необходимо.
В лечении существует 2 основных направления: консервативное и оперативное.
При консервативном медикаментозном лечении больной под контролем специалиста в условиях стационара проходит курс лечения, который включает в себя прием следующих медикаментозных групп:
- Медикаменты, направленные на лизис (рассасывание) спаек.
- Ноотропы для нормализации метаболизма в головном мозге.
- Лекарства, направленные на борьбу с ишемией, улучшающие кровоснабжение.
- Кардиологические препараты: гипотензивные, статины, антиаритмики, антиагреганты.
- Гепатопротекторы.
- Иммуностимуляторы и иммуномодуляторы.
Лечить кисту хирургически стоит в случае ее разрыва, быстрого роста и неэффективности консервативного лечения, когда риск осложнений превышает риск от оперативного лечения. Выделяют 3 основных вида хирургического лечения:
- Эндоскопические операции.
- Дренажирование или шунтирование полости кисты.
- Радикальное иссечение.
Каждый из этих методов лечения имеет свои особенности.
Эндоскопическая операция наименее травматична, однако подходит не при любой МР-картине и локализации кисты. Шунтирование опасно в связи с высоким процентом инфицирования. Радикальная операция самый опасный метод, так как предполагает трепанацию черепа и иссечение кисты.
Медикаментозный и хирургический методы лечения подбирают индивидуально, в зависимости от размера, локализации клинической картины и течения заболевания, а также причин возникновения.
источник