Киста спинного мозга – патологическое новообразование, которое являет собой полость в области соответствующей структуры нервной системы, заполненную серозным или геморрагическим содержимым.
Патология на ранних этапах протекает бессимптомно, что обуславливает проблемы в диагностике. Современное лечение обеспечивает стабилизацию состояния пациента, а в некоторых случаях и полное выздоровление.
Киста спинного мозга возникает у пациентов спонтанно или на фоне воздействия вторичных факторов. В первом случае главную роль играет наследственная предрасположенность или аномалии развития плода в утробе.
Врожденные кисты возникают на фоне прогрессирования наследственных заболеваний (сирингомиелия) или нарушений внутриутробного развития плода. Инфекции, травмы, аборты и стресс в жизни матери негативно сказывается на состоянии здоровья ребенка.
Врожденные кисты редко проявляются в детском возрасте. Пик активности патологии припадает на зрелый период жизни пациентов. У детей проблема проявляется ослаблением чувствительности парезами и параличами.
Приобретенные кистозные образования в спинном мозгу развиваются на фоне первичной патологии. Провоцирующими факторами, запускающими возникновение соответствующих полостей, являются:
- Воспалительные процессы с развитием дегенерации нервной ткани.
- Травматические повреждения спинного мозга.
- Профессии, связанные с физической нагрузкой на позвоночник.
- Избыточный вес и малоподвижный образ жизни. Обязательный фактор – длительное пребывание в лежачем положении.
- Кровоизлияния в ткань спинного мозга.
- Инфекционные заболевания.
Указанные факторы относятся к факультативным (необязательным). Их наличие повышает риск, но не гарантирует развитие соответствующей патологии.
Протекание и прогноз заболевания во многом зависит от вида, локализации (уровень позвоночника) кисты, развивающейся в нервной ткани. Ниже будут описаны распространенные типы образований, прогрессирующих в спинномозговом канале.
Сирингомиелические кисты традиционно локализуются в шейном отделе позвоночника. Образование небольшого размера со временем замещается хрящевой тканью. Патология сопровождается болевым синдромом, требующим применения анальгетиков.
Гидромиелические кисты развиваются быстро, стремительно наполняются жидкостью. Осложнение соответствующего процесса – гидроцефалия мозга. Образования носят врожденный или приобретенный характер.
Дермоидные кисты развиваются из мягкой оболочки спинного мозга. В 95% случаев проблема приобретенная. Полость разрастается медленно, постепенно заполняется секретом потовых или сальных желез. Кисту устраняют хирургически с благоприятным прогнозом.
Арахноидальная (паутинная) киста – новообразование, развивающееся в соответствующей оболочке спинного мозга. Полость заполняется ликвором. Достижение кистой 1,4-1,6 см сопровождается выраженной клинической симптоматикой. Оперативное вмешательство не гарантирует полноценного избавления от проблемы.
Ликворные кисты – врожденная патология, спровоцированная инфекцией или травмой плода. Новообразование развивается в месте расширения отдельных спинномозговых корешков. Полость заполняется ликвором, сдавливая нервную ткань с прогрессированием симптоматики.
Субарахноидальная киста – результат травмы или другого патологического процесса, сопровождающегося разрывом паутинной оболочки спинного мозга. В период заживления ткань срастается неправильно с формированием рубцов и полостей, которые постепенно заполняются жидкостью и сдавливают близлежащие ткани.
Постконтузионная киста – следствие травмы позвонков. Образование полости сопровождается нарушением работы спинного мозга с потерей чувствительности или отдельных функций конечностей, внутренних органов из-за нарушения иннервации.
Локализация кистозных образований влияет на клиническую картину. Патология может прогрессировать в следующих областях позвоночника:
- Шейный отдел. Прогрессирует нарушение функции верхних конечностей, головокружения, колебания кровяного давления.
- Грудной отдел. Нарушается иннервация внутренних органов с расстройствами работы сердца, желудочно-кишечного тракта.
- Поясничный отдел.Нарушается болевая и тактильная чувствительность нижних конечностей, органов малого таза.
Симптоматика спинномозговых кист зависит от их размера и локализации. На ранних этапах развития больной не ощущает дискомфорта.
По мере роста новообразования возникают следующие признаки:
- Боль.
- Нарушение чувствительности верхних и нижних конечностей.
- Головокружение.
- Колебания артериального давления.
- Расстройство функции внутренних органов.
- Тошнота, изжога, рвота.
- Потеря равновесия.
- Слабость мышц с последующей атрофией.
- Расстройство функции органов малого таза.
Кисты – патология, опасность которой зависит от размера и локализации образования. Прогрессирование болезни опасно сдавливанием спинного мозга с развитием его дисфункции. При отсутствии специфического лечения пациент может стать инвалидом из-за нарушения работы конечностей, внутренних органов.
Для лечения спинномозговых кист пациенты должны обращаться к нейрохирургам и неврологам. При параллельном развитии патологии внутренних органов к терапии приглашаются соответствующие специалисты – кардиолог, пульмонолог, гастроэнтеролог и другие.
Диагностика спинномозговых кист базируется на анализе жалоб, анамнеза болезни. Присутствие провоцирующих факторов в прошлом пациента способствует установлению причины проблемы.
Для точной верификации наличия кисты используют:
- Компьютерную томографию (КТ).
- Рентгенографическое исследование позвоночника в разных проекциях.
- Магнитно-резонансную томографию (МРТ).
- УЗИ межпозвоночных дисков и патологических участков.
Указанные методы визуализации способствуют установлению локализации и размеров новообразований.
Терапия кистозных образований на ранних этапах предусматривает использование процедур и медикаментов для предотвращения прогрессирования болезни. Применяются препараты витаминов группы B, C, пентоксифилин. Цель – нормализация локального кровообращения.
Важную роль играет обезболивание. Для минимизации дискомфорта используют нестероидные противовоспалительные средства – диклофенак, ибупрофен.
Оперативное вмешательство – метод радикального удаления кисты. Эффективность лечения зависит от локализации патологии. Избавиться от кист у больных с сирингомиелией довольно трудно. Дополнительно требуется применение медикаментозных средств для стабилизации состояния пациента.
Специфической профилактики спинномозговых кист не существует. Для предотвращения развития патологии необходимо минимизировать влияние провоцирующих факторов.
Рекомендации:
- Ограничение физического труда.
- Полноценное питание.
- Своевременное лечение инфекционных патологий.
Спинномозговые кисты – проблема, которая грозит пациенту инвалидностью. Для предотвращения прогрессирования патологии необходимо вовремя обращаться к врачу. В большинстве случаев удается нормализовать состояние больного и улучшить качество его жизни.
источник
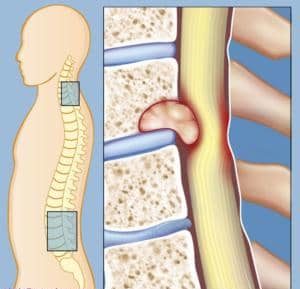
Проявляется заболевание основными симптомами в виде болевых ощущений в поясничном отделе с иррадированием в крестцовый отдел. Но также это заболевание может протекать бессимптомно и быть диагностировано случайным образом. Расположение новообразования может быть различным: крестцовый, шейный, грудной, поясничный или пояснично-крестцовый отдел. Зачастую киста оседает на дугах или корнях. В редких случаях она поражает сам позвонок в результате чего возникает шишка на позвоночнике.

Когда диагностировали кисту на позвоночнике – причины ее образования могут быть различны. Обычно это образование возникает редко. В случае, когда диагностирована врожденная форма, болезнь преимущественно развивается из-за врожденных патологий. Специалисты не могут точно утверждать, почему они начинают увеличиваться ближе к подростковому возрасту. Но у таких пациентов, в тандеме с кистой, в спинном мозге наблюдаются нарушения развития других систем организма.
Приобретенная киста в спинном мозге формируется под воздействием травм, опухолей, воспалительных процессов в тканях позвоночника, дистрофических изменений вследствие малоподвижного образа жизни, ожирения, кровоизлияний в ткани позвоночника или других недугов.
Киста в спинном мозге представляет собой полость, которую обычно заполняет спинномозговая жидкость или геморраическое содержимое. Опухоль, в зависимости от ее типа и локализации, может стать причиной смещения межпозвоночных дисков и возникают дорзальные протрузии.
Болезнь имеет свою классификацию. Ее определяют по особым признакам: причины проявления, признаки, форма, объемы, индивидуальная особенность и локализация. В клинической практике отмечается несколько распространенных видов.
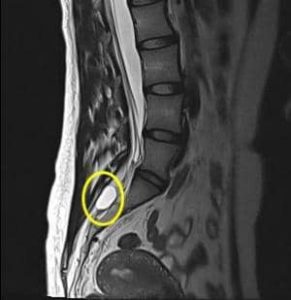
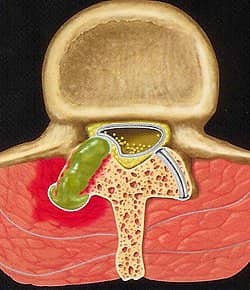
Синовиальный тип заболевания представляет собой продолжение синовиальной сумки межпозвоночного или плечевого сустава. Данный вид кисты появляется из-за врожденных патологий в развитии внутри утроба матери, а также из-за приобретенных травм, воспалительных процессов или сильных нагрузок. Симптомами образования в шейном отделе являются боли различной интенсивности в области шеи, головокружение, скачки АД, онемение пальцев рук.
Представляет собой опухоль небольших объемов, трансформирующуюся с течением времени в плотную хрящевую ткань. Сирингомиелия шейного отдела спинного мозга – болезненное заболевание, поскольку в процессе разрастания кисты болевые ощущения приобретают хроническое происхождение, требующее сильной анестезии. Недуг диагностируется рентгеном пояснично-крестцового отдела, а также шейной зоны. Лечение без операции в данном случае практически невозможно.
Солитарная киста кости представляет собой полость в костной ткани, обычно появляется в длинных трубчатых костях. Болезнь развивается в раннем возрасте, а у взрослых она появляется очень редко, представляя собой остаточную форму после перенесенной и не диагностированной ранее болезни. Если это киста плечевой кости, то пациент может ощущать сильный дискомфорт при резких движениях верхних конечностей. А если новообразование расположено в бедренной кости, то может наблюдаться хромота. Сформировавшуюся кисту устраняют хирургическим путем.
Является полостью, в которой располагается спинномозговая жидкость, циркулирующая в арахноидальном пространстве спинного мозга. Симптоматика новообразования зависит от его локализации в позвоночнике и может колебаться от болевых ощущений в месте, где образовалась киста до нарушений функциональных возможностей внутренних органов.
Дуральный мешок является стандартным местом локализации арахноидальной и экстрадуральной кисты. Впоследствии пациент может ощущать сильный дискомфорт в области спины. Для диагностирования болезни пациенту назначается обследование, в процессе которого проводиться УЗИ пояснично-крестцового отдела позвоночника, а также МРТ и рентген пораженной области.
Отсутствие симптомов возможно в случае, когда образование имеет очень маленький размер. Если же оно увеличивается, возникает давление на спинномозговые корешки. Тогда отмечаются основные типы симптомов, на которые следует обратить внимание:
- дискомфорт, концентрирующийся в зоне размещения образования. Со временем, болевые ощущения могут распространиться на ягодицы и ноги (реже – на прочие части тела);
- боль от кисты обладает хроническим типом, поэтому может ощущаться во время движения или его отсутствия;
- пациент может ощутить отсутствие чувствительности в области образовавшейся кисты, включая онемение и «мурашки» в конечностях;
- киста позвоночника арахноидального типа проявляется шумом в ушах, головными болями и потерей ориентации;
- иногда наблюдается нарушение стула и проблемы с мочеполовой системой.
Проявление вышеуказанных симптомов является поводом для обращения к специалисту.
При обнаружении кисты в позвоночнике – лечение необходимо начать как можно раньше и соблюдать все рекомендации врача. Под воздействием развития кист в позвоночнике формируются дегенеративные изменения пояснично-крестцового отдела и близлежащих зон, отчего появляются сильные боли, которые сложно устранить при помощи обычных обезболивающих. И чтобы дискомфорт не усиливался, следует обеспечить пациенту полноценную терапию. Лечение нужно начинать после квалифицированной диагностики.
Для диагностических целей, пациенту назначается МРТ, рентгенография (обязательно применение рентгена пояснично крестцового отдела) или УЗИ определенной части позвоночника, включая крестец.
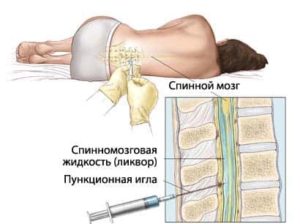
При необходимости проводится цереброспинальная и спинномозговая пункция, дабы определить тип кисты и выбрать метод лечения болезни. Спинномозговая пункция используется докторами, дабы убедиться в отсутствии злокачественных опухолей позвоночного отдела. Если таковых не обнаружено, то врач, опираясь на результаты, может назначить оптимальное для пациента лечение.
Также может быть назначена электромиография для оценки показателей и состояния корешков спинного мозга. После восстановления клинической картины назначается подходящий терапевтический процесс.
В некоторых случаях проводиться блокада пояснично-крестцового отдела позвоночника. Но что это такое? Данная процедура подразумевает собой временную остановку механизма, вызывающего болевые ощущения.
Помимо лечебного воздействия, манипуляция может нести диагностический характер, в процессе которого специалисты, осуществляя блокаду, узнают, пропадет ли боль после укола или нет. Если дискомфорт исчез, то проблема заключается непосредственно в позвоночном столбе.

- Применение медикаментов, направленных на улучшение микроциркуляции.
- Использование препаратов противовоспалительного и обезболивающего характера.
- При острой боли используется обезболивающие, которые вводятся непосредственно в триггерные точки для эффективности (только в стационарном режиме).
- Прием кальция, фосфора, а также необходимых витаминов группы В и С.
В дополнение к данному виду терапии включается постельный режим и особая диета, составленная индивидуально.
Физиотерапия является частью. консервативного лечения, положительно рекомендует себя при лечении заболеваний опорно-двигательного аппарата. При лечении кист применяется:
- Массаж.
- Фонофорез.
- Специальная гимнастика.
Дополнительно может назначаться использование терапевтического бандажа или корсета.
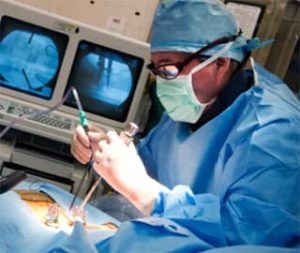
Если диагностирована пиневральная киста в позвоночнике размером более 1,5 см, проводится ее хирургическое удаление, в ходе которого опухоль вскрывается, содержимое вытягивается, а в полость кисты вводится склерозирующее вещество, которое сращивает стенки опухоли и препятствует рецидиву.
Периартикулярное образование позвоночника можно лечить как хирургически, так и консервативно с применением новокаиновой блокады, кортикостероидов, и обезболивающих средств. Если происходит сдавливание корешков спинного мозга, при болевом синдроме, не поддающемся купированию препаратами, а также при потере чувствительности – проводится операция. Образование иссекается полностью вместе со стенками, данные метод лечения имеет наибольшую эффективность.
При аневризматической кисте хирургическая манипуляция проводится методом пункции с введением преднизолона, гидрокортизона. Радикальное удаление образование крайне травматично и грозит большими кровопотерями, но, тем не менее, также применяется в редких случаях.
Основной целью хирургического лечения является восстановление кровообращения и чувствительности, нормальной работы внутренних органов, устранение болевого синдрома в результате сдавливания кистой корешков мозга.
Во время оперативного лечения используются эндоскопические инструменты, инструменты для микрохирургии, а весь процесс операции контролируется при помощи томографии для уменьшения осложнений и последствий вмешательства.
источник
Что такое киста позвоночника и насколько опасно это образование? Киста на позвоночнике – это доброкачественная псевдоопухоль, которая локализуется в разных сегментах позвоночного столба, причиняя сильные боли. Как правило, ее полость заполнена вязким или кровянистым содержимым. Чаще образование развивается в области дужек – между позвонками, но иногда обнаруживается в теле позвонка.
Причины появления и роста позвоночной кисты определяются ее происхождением. Существуют врожденные и приобретенные образования. 
- генетический сбой и семейная предрасположенность;
- внутриутробное патологическое развитие эмбриональных тканей.
Приобретенный вид патологии обусловлен многими аномальными состояниями, среди которых основными считаются:
- воспалительные явления и дистрофические изменения в позвоночнике, включая остеохондроз;
- ушибы, любые травмы позвоночника и спинного мозга, контузии, переломы;
- чрезмерно высокое напряжение позвоночника (при избыточных нагрузках во время спортивных занятий или профессиональной деятельности), неравномерное распределение нагрузок;
- увеличение давления спинномозговой жидкости (ликвора), нарушения ее циркуляции;
- долговременная низкая физическая активность;
- избыточная масса тела;
- инфекционные заболевания;
- агрессия паразитов (например, поражение организма эхинококком);
- нарушения обменных процессов.
Позвоночные кисты приобретенного и врожденного типа классифицируют по месту их формирования. Симптомы патологии во многом связаны с местонахождением псевдоопухоли, ее видом, размером, стадией роста.
Иногда новообразование развивается длительно, не давая явных признаков, а иногда причиняет боль пациенту на ранних стадиях. Выраженность болевых ощущений определяется давлением кисты на спинномозговые корешки и ее близостью к нервным узлам.
Существуют основные признаки, которые развиваются при всех видах позвоночных доброкачественных опухолей:
- Острые и тупые боли, сконцентрированные в области кистозной капсулы, которые тревожат больного даже в покое, усиливаясь при движении. Обычно наблюдается отдача боли (иррадиация) в грудной и тазовый отдел, ягодицы и конечности.
- Корешковый синдром, который развивается при росте кист позвоночника, локализованных около корешка спинномозгового нерва и ганглий (нервных сплетений), которые сдавливаются по мере роста и смещения опухоли. Он проявляется:
- болями и прострелами в совершенно разных отделах туловища — шее, руках, ногах, пояснице, крестце, за грудиной, в пищеводе, желудке, что определяется тем, какой нервный узел раздражен;
- слабостью мышц и их атрофией (усыханием);
- нарушением чувствительности в ногах и руках, а также в зоне пораженного корешка.
- Если сформировалась киста спинного мозга, то в процессе ее увеличения возникают неврологические проявления разной степени выраженности:
- нарастание слабости в нижних конечностях, постепенная атрофия мышц, управляемыми пораженными спинномозговыми нервами;
- нарушение чувствительности кожи к боли, холоду и жару из-за повреждения клеток, воспринимающих боль и температурные колебания;
- ощущение жжения, холода мурашек, покалываний, онемения в руках, ногах, пальцах;
- головные боли, звуковые нарушения слуха (шум, звон), головокружение, ощущение пульсации в голове, повышение кровяного давления;
- двоение в глазах, ухудшение зрения, пятна и нити перед глазами;
- внезапные потери сознания, приступы судорог;
- нарушение работы кишечника и мочеполовой системы;
- появление хромоты, расстройство координации движений, равновесия, изменение походки.
Отдельные симптомы кисты позвоночника выделяются в зависимости от размещения аномальной структуры:
- Киста шейного отдела позвоночника. Сдавливая спинной мозг, образование способно проявлять себя следующим образом:
- напряжение и скованность шейных мышц;
- боли в шейных позвонках разной выраженности;
- распространение болей на плечи, предплечья;
- онемение пальцев, потеря чувствительности в руках;
- головная боль, скачки кровяного давления;
- головокружение.
- Признаки при кисте в грудном отделе позвоночника отличаются разнообразием из-за тесной связи нервных узлов этого сегмента с дыхательными органами, сердцем, желудком, пищеводом, печенью, кишечником и желчным пузырем.
- боль в грудных костях при движении, долгом пребывании сидя, скованность мышц между ребрами, ограничение движений;
- появление болей в груди и брюшине вследствие сжатия кистозной капсулой нервных сплетений, ответственных за чувствительность определенных органов: например, ложная боль в сердце, имитация признаков стенокардии, язвы желудка;
- развитие опоясывающих болей, имитирующих симптомы панкреатита, межреберной невралгии;
- ухудшение работы органов, что проявляется изжогой, расстройством глотания (дисфагии), тошнотой, срыгиванием, диспепсией.
-
Киста в поясничном отделе позвоночника и области крестца. Небольшая псевдоопухоль крестцового отдела позвоночника, часто называемая кистой сакрального канала (части позвоночного канала внутри зоны крестца), может не давать ярких признаков. При увеличении кисты в пояснично-крестцовом отделе позвоночника нередко появляются неврологические расстройства, обусловленные раздражением и сжатием спинномозговых корешков, для которых характерно:
- боли тянущие, стреляющие в крестце и пояснице, отдающие в область таза, конечностей и доходящие до ступней и пальцев;
- онемение, зуд, мурашки на коже ног, пальцев, в области паха;
- расстройство работы кишечника и мочевого пузыря – недержание мочи, частые позывы на дефекацию, мочеиспускание;
- скованность при движениях ног и позвоночного столба;
- вынужденное принятие неестественных поз.
- Сирингомиелическая киста спинного мозга. Это небольшое образование, которое медленно трансформируется в плотный хрящевой узел. Подобная киста спинного мозга шейного отдела при увеличении проявляет себя очень интенсивной болью, приобретающей постоянный характер, что требует использования особенно сильных болеутоляющих медикаментов.
- Гидромиелическая спинномозговая доброкачественная опухоль. Бывает как врожденной, так и приобретенной, но отличается быстрым ростом. Вызывает серьезные проблемы, поскольку патологические изменения способны привести к гидроцефалии (водянке) мозга.
- Дермоидная спинномозговая опухоль рассматривается как врожденная патология, развивающаяся внутриутробно в мягкой мозговой оболочке у плода. Ее рост очень медленный, и поэтому симптоматика проявляется в период от 9 до 22 лет. Внутреннее содержимое состоит из жировых элементов. Хирургическое удаление этого типа псевдоопухоли чаще всего приводит к окончательному излечению.
-
Ликворная киста — это образование с капсулой, в которой содержится ликвор (спинномозговая жидкость). Если оно формируется под паутинной оболочкой – над спинномозговым каналом, ее называют экстрамедуллярной и относят к экстрадуральным кистам. Интрамедуллярная киста – это капсула с кровянистой жидкостью, растущая внутри спинномозгового вещества. Чтобы полностью избавиться от этой аномалии необходима операция.
К ликворным псевдоопухолям позвоночника относят субдуральную и субарахноидальную кисту, которые появляются после повреждения арахноидальной оболочки, слипания и рубцевания ткани и скапливания ликвора внутри спаечной складки.
Проявления определяются ее локализацией в позвоночнике. Обычно это боли в месте сформированной псевдоопухоли, с отдачей в конечности, неврологические нарушения, характерные для доброкачественных спинномозговых образований.
- Периневральная киста.
- Периартикулярная киста позвоночника обычно обнаруживается в мышечной ткани, окружающей суставы поясницы и шеи, на которые приходится значительная нагрузка, и считается межпозвоночной кистой, выпирающей между позвоночными дисками. Другое ее название — параартикулярная киста. Эта доброкачественная опухоль позвоночника формируется в двух формах:
- Синовиальная киста позвоночника, заполненная синовией – суставной жидкостью, которая образуется, как продолжение полости межпозвоночного сустава. Этот тип новообразований часто сдавливает соседние нервные и сосудистые узлы.
- Ганглиевая киста позвоночника (ганглионарная, узловая или гигрома) представляет собой околосуставную псевдоопухоль, поскольку в ходе образования теряет связь с суставной сумкой.
- Аневризматическая позвоночная киста – обособленное образование, заполненное венозной кровью, которое формируется в зоне дуг, корней, иногда – внутри тела позвонка, причем в разных отделах позвоночника и чаще всего после травм. Диагностируется чаще у детей женского пола 5 – 15 лет, быстро растет и приводит к серьезным патологиям, включая параличи. Отличается такими симптомами, как:
- острая боль в спине;
- увеличение размеров кости в месте поражения;
- местный подъем температуры, расширение вен, припухлость напротив места локализации опухоли, ограничение подвижности, скованность в соседнем суставе;
- патологические переломы позвонков из-за разрушения костно-хрящевых структур;
Может протекать как бессимптомно, так и в острой болезненной форме (как и гемангиома позвоночника).

- Осмотр и прощупывание позвоночного ствола. Методика позволяет оценить тяжесть патологических изменений, места концентрации боли и ее интенсивность, определить, имеются ли нарушения движений и тканевой чувствительности.
- Рентгенография позвоночного столба с разных сторон (в 2 – 3 проекциях). В случае ликворной кисты метод не применяют, поскольку на снимке образование не просматривается. Для диагностирования подобной доброкачественной кистозной опухоли позвоночника выбирают биопсию и компьютерные методы – МРТ и КТ.
- Миелография – вид рентгенографического исследования с введением контрастного вещества в проводящие пути спинномозгового канала для определения проходимости, нередко нарушенного вследствие сдавливания опухолью.
- Томография (компьютерная и магнитно-резонансная) и УЗИ позвоночного столба.
- Электромиография (ЭМГ) для оценки состояния нервных окончаний в поврежденном сегменте, спинномозговых корешков. В 70 – 90% случаев метод позволяет четко определить место локализации кисты по поперечнику межпозвонкового диска.
- Общеклинические анализы мочи и крови, биохимия.
- Биопсия жидкости, откаченной из капсулы, для исключения преобразования доброкачественной опухоли в злокачественное образование (рак).
Разрастаясь или повреждая спинномозговые нервные структуры, позвоночная киста может привести к тяжелым последствиям. Среди основных осложнений:
- радикулопатия и нарастание признаков корешкового синдрома с ослаблением функций тазовых органов (дефекации, мочевыделения), почечная недостаточность;
- острые стреляющие боли;
- мышечная атрофия, потеря двигательной активности ног и рук, неспособность выполнять элементарные действия (одеваться, передвигаться);
- обширное поражение позвоночного столба с последующим частичным параличом;
- мозговое кровоизлияние, инфаркт на фоне повышения давления крови при межпозвоночной кисте шейного отдела;
- выраженное разрушение костной ткани и аномальные переломы (при аневризматической кисте);
- снижение чувствительности с неспособностью различать температурные и болевые воздействия, нарушение клеточных обменных процессов с дальнейшим развитием гипоксии (кислородного голодания) костных тканей;
- дегенеративные изменения в костных структурах;
- разрастание псевдоопухоли и усиление болевого синдрома;
- сирингомиелия (тяжелое поражение нервной системы с образованием полостей в спинном мозге), вызванная сдавлением спинномозговых структур;
- перерождение кисты в злокачественное новообразование.
Существует определенная вероятность, что при «удачной» локализации кисты позвоночника вдали от нервных окончаний, малых размерах и наличии благоприятных факторов, образование способно рассосаться без медицинской помощи. Если этого не происходит, не следует затягивать с лечением.
Выбор техники лечения кисты в позвоночнике определяется множеством факторов. Если размеры образования небольшие и не дают выраженной симптоматики в виде болевого и корешкового синдрома, расстройства работы органов, то прибегают к консервативным методам. Основная цель – предупредить разрастание кисты, по возможности – добиться постепенного обратного развития, устранить появившиеся симптомы, не допустить осложнений.
Лечение без операции подразумевает применение только комплексной терапии, поскольку отдельные группы препаратов и методики менее эффективны. Максимальное действие достигается при инъекционном введении лекарственных растворов.
Включает использование таких групп лекарств:
- Болеутоляющие (Анальгин, Кетанол, Аркоксиа, Ксефокам, Лорносекам,) и противовоспалительные негормональные (НПВС) – Диклофенак, Ревмоксикам, Диклоберл Мовалис.
- Препараты, улучшающие кровообращение и доставку питательных веществ и кислорода к пораженным тканям – Венорутон, Никотиновая кислота, Курантил, Пентоксифиллин, Трентал.
- Миорелаксанты для снижения напряжения и спазма мышц – Толпериол, Мидокалм.
- Спазмолитические препараты: Но-шпа, Баралгин, Спазмалгон.
- Средства с хондроитином и глюкозамином для устранения дегенеративных и атрофических изменений в хрящах и костной ткани – Артрофон, Дона, Структум.
- Глюкокортикостероиды при выраженных воспалительных процессах: Преднизолон, Гидрокортизон, Преднизон, Солю-медрол. В тяжелых случаях назначают введение растворов гормональных препаратов не внутримышечно, а сразу в полость кисты.
- Комплекс витаминов группы B — Мильгама , Нейробион , Нейрорубин, которые улучшают нервно-мышечную проводимость, снимают повышенную чувствительность к боли, укрепляют сосуды и улучшают обменные процессы.
При корешковом синдроме и интенсивных болях растворы анестетиков (Новокаин, Лидокаин) вводятся в «триггерные точки» – места с наибольшей выраженностью боли. Часто проводится эпидуральная блокада, при которой обезболивающее средство вводят в пространство между твердой спинномозговой оболочкой и позвоночным каналом. Также прибегают к комбинированому применению средств, сочетая гормоны (Кортизон, Дипроспан) с обезболивающим анальгетиком.
Физиопроцедуры в комбинации с медикаментами многократно сокращают длительность обострений, усиливая лечебный эффект лекарств, но доступны только в период ремиссии – стихания воспалительного процесса и снижения выраженности всех симптомов.
Наиболее результативными считаются:
- Ультразвуковой фонофорез для болеутоления, уменьшения отеков и воспалительных явлений, активизации процессов заживления.
- Лечебный массаж, проводимый высокопрофессиональным специалистом, для укрепления спинных мышц и стабилизации позвоночного столба.
- Иглоукалывание, электроакупунктура.
- Лазеротерапия несколькими курсами в год по 10 – 15 сеансов.
- Фиксирующие гипсовые повязки на 2 и более месяцев в комбинации с лечением глюкокортикостероидами.
- Лечебные упражнения под врачебным контролем, которые начинают с минимальных нагрузок.
- Гирудотерапия, проводимая при отсутствии противопоказаний в специализированной клинике, с использованием одноразовых медицинских пиявок. Ферменты пиявок способны рассасывать рубцовые и спаечные волокна и активировать кровообращение.
- постельный режим на этапе обострения и сильной боли;
- использование медицинских корсетов, бандажей, эластичных повязок, ортопедических реклинаторов, которые поддерживают суставной и мышечный каркас, распределяют нагрузку, корректируют и предупреждают смещение позвонков, уменьшают боли и спазмы;
- полноценное питание с обилием белковых продуктов, жидкости, витаминов и минералов (особенно кальция и фосфора).

Наиболее радикальный способ лечения кисты позвоночника – хирургический, при котором хирург полностью вырезает кисту, иссекая ее оболочку. После такой операции рецидивы наблюдаются очень редко.
Показания к оперативному лечению:
- неврологическая симптоматика – дисфункция органов брюшной полости;
- прогрессивное ухудшение двигательных функций и чувствительности в ногах и руках;
- острая дыхательная недостаточность при кисте в шейном отделе;
- не купируемые интенсивные боли на фоне применения болеутоляющих и других медикаментов в течение месяца;
- признаки прекращения циркуляции ликвора;
- изменение формы позвоночного канала из-за крупной кисты или множественных образований;
- отсутствие положительных изменений после медикаментозного и физиолечения.
В основном хирургам приходится удалять псевдопоухоли больших размеров. Методика вмешательства определяется после диагностики.
Чрескожная пункция — малотравматичная методика предполагает аспирацию (откачивание) содержимого кисты, чтобы устранить сдавливание спинного мозга или нервных узлов.
Однако, эффект от такого лечения нестойкий из-за повторного заполнения оболочки капсулы жидкостью и окостенения стенок. Чтобы снизить риск рецидива и для предупреждения сдавливания спинного мозга, в кистозную полость вливают Кальцитонин.

Проводится с введением через крошечный разрез эндоскопа и микрокамеры для отслеживания всех манипуляций в оперативном поле на томографе. Используя микроинструменты, хирург вырезает кисту, не затрагивая при этом хрящи и костно-связочные структуры. Такой метод не требует последующей установки специальных конструкций для фиксации позвонка.
Оперативное удаление периневральной кисты позвоночника, вырастающей до 15 мм, предусматривает вскрытие стенок капсулы, откачивание содержимого и введения в полость фибринового вещества, которое предотвращает формирование спаек и повторное заполнение жидкостью капсулы кисты.
Если хирургическое удаление образования на позвоночнике невозможно или существуют объективные противопоказания, назначается курс радиотерапии или лучевой терапии. Проводить подобное лечение следует в специализированных клиниках, где работают специалисты высшего класса, поскольку только грамотно спланированная и проведенная радиационная терапия исключает риск поражения спинного мозга.
Лечение кисты позвоночника народными средствами допускается только в качестве вспомогательного блока терапии. Оно ни в коем случае не заменяет использования медикаментов или операции, особенно при тяжелой симптоматике и крупных образованиях.
Среди народных методов лечения используют следующие рецепты:
- Сок лопуха. Листья промывают, растирают, выдавливают сок. После настаивания на протяжении 4 – 5 суток (не допуская брожения) пьют по 2 большие ложки до 4 раз в день перед едой, в течение двух месяцев.
- Лечение девясилом. Сухую траву (40 грамм) смешивают с дрожжевой закваской (1 большая ложка сухих дрожжей на 3 литра теплой воды) и настаивают 48 часов, после чего средство принимают дважды в сутки по половине стакана на протяжении 20 – 25 дней.
- В равных частях (по большой ложке) берут и затем растирают листья зеленого грецкого ореха, череду, корень лопуха, душицу, крапиву. К смеси добавляют по 3 большие ложки зверобоя, бессмертника, 1 ложку травы валерианы. Половина литра кипятка смешивается с 2 столовыми ложками травяной смеси и выдерживают 14 часов. Пьют в течение месяца по 25 мл настоя до еды.
- Перетирают 100 граммов чаги и заливают литром кипящей воды, настаивая 6 часов. Затем настой доводят до кипения в эмалированной посуде. Добавляют еще 100 граммов растертого гриба и настаивают еще 48 часов. Принимают после процеживания до еды 5 раз в сутки. Лечение занимает 2 курса по 60 дней с 10-дневным перерывом.
Позвоночные кисты могут никак себя не проявлять, однако при первых признаках заболевания не занимайтесь самолечением, а сразу обратитесь за медицинской помощью.
источник
Опухоли спинного мозга — новообразования первичного и метастатического характера, локализующиеся в околоспинномозговом пространстве, оболочках или веществе спинного мозга. Клиническая картина спинальных опухолей вариабельна и может включать корешковый синдром, сегментарные и проводниковые сенсорные расстройства, одно- или двусторонние парезы ниже уровня поражения, тазовые нарушения. В диагностике возможно применение рентгенографии позвоночника, контрастной миелографии, ликвородинамических проб и исследования ликвора, но ведущим методом является МРТ позвоночника. Лечение осуществляется только хирургическим путем, химиотерапия и лучевое воздействие имеют вспомогательное значение. Операция может заключаться в радикальном или частичном удалении спинального новообразования, опорожнении его кисты, проведении декомпрессии спинного мозга.
Наиболее часто опухоль спинного мозга диагностируется у людей в возрасте от 30 до 50 лет, у детей встречается в редких случаях. В структуре опухолей ЦНС у взрослых на долю новообразований спинного мозга приходится около 12%, у детей — около 5%. В отличие от опухолей головного мозга, спинномозговые опухоли имеют преимущественно внемозговое расположение. Только 15% из них берут свое начало непосредственно в веществе спинного мозга, остальные 85% возникают в различных структурах позвоночного канала (жировой клетчатке, оболочках спинного мозга, сосудах, спинномозговых корешках). Вертеброгенные, т. е. растущие из позвонков, новообразования относятся к опухолям костей.
Современная клиническая нейрохирургия и неврология используют в своей практике несколько основных классификаций спинномозговых новообразований. По отношению к спинному мозгу опухоли подразделяют на экстрамедуллярные (80%) и интрамедуллярные (20%). Опухоль спинного мозга экстрамедуллярного типа развивается из тканей, окружающих спинной мозг. Она может иметь субдуральную и эпидуральную локализацию. В первом случае новообразование изначально находится под твердой мозговой оболочкой, во втором — над ней. Субдуральные опухоли в большинстве случаев имеют доброкачественный характер. 75% из них составляют невриномы и менингиомы. Невриномы возникают в результате метаплазии шванновских клеток задних корешков спинного мозга и клинически дебютируют корешковым болевым синдромом. Менингиомы берут свое начало в твердой мозговой оболочке и крепко срастаются с ней. Экстрадуральные опухоли имеют весьма вариативную морфологию. В качестве таких новообразований могут выступать нейрофибромы, невриномы, лимфомы, холестеатомы, липомы, нейробластомы, остеосаркомы, хондросаркомы, миеломы.
Интрамедуллярная опухоль спинного мозга растет из его вещества и поэтому манифестирует сегментарными расстройствами. Большинство таких опухолей представлено глиомами. Следует отметить что спинномозговые глиомы имеют более доброкачественное течение, чем глиомы головного мозга. Среди них чаще встречается эпендимома, на долю которой приходится 20% всех спинальных новообразований. Обычно она располагается в области шейного или поясничного утолщений, реже — в области конского хвоста. Менее распространены склонная к кистозной трансформации астроцитома и злокачественная глиобластома, отличающаяся интенсивным инфильтративным ростом.
Исходя из локализации опухоль спинного мозга может быть краниоспинальной, шейной, грудной, пояснично-крестцовой и опухолью конского хвоста. Примерно 65% спинномозговых образований имеют отношение к грудному отделу.
По своему происхождению опухоль спинного мозга может быть первичной или метастатической. Спинальные метастазы могут давать: рак пищевода, злокачественные опухоли желудка, рак молочной железы, рак легких, рак простаты, почечно-клеточный рак, зернисто-клеточная карцинома почки, рак щитовидной железы.
В клинике спинномозговых новообразований различают 3 синдрома: корешковый, броунсекаровский (поперечник спинного мозга поражен наполовину) и полное поперечное поражение. С течение времени любая опухоль спинного мозга, независимо от ее местонахождения, приводит к поражению его поперечника. Однако развитие симптоматики по мере роста интра- и экстрамедуллярной опухоли заметно отличается. Рост экстрамедуллярных образований сопровождается постепенной сменой стадий корешкового синдрома, броунсекаровского синдрома и тотального поражения поперечника. При этом поражение спинного мозга на начальных этапах обусловлено развитием компрессионной миелопатии, а уже потом — прорастанием опухоли. Интрамедуллярные опухоли начинаются с появления на уровне образования диссоциированных сенсорных нарушений по сегментарному типу. Затем постепенно происходит полное поражение спинального поперечника. Корешковый симптомокомплекс возникает на поздних стадиях, когда опухоль распространяется за пределы спинного мозга.
Корешковый синдром характеризуется интенсивной болью корешкового типа, усиливающейся при кашле, чихании, наклоне головы, физической работе, натуживании. Обычно нарастание боли в горизонтальном положении и ее ослабление при сидении. Поэтому пациентам зачастую приходится спать полусидя. Со временем к болевому синдрому присоединяется сегментарное выпадение всех видов сенсорного восприятия и расстройство рефлексов в зоне иннервации корешка. При перкуссии остистых отростков на уровне спинномозговой опухоли возникает боль, иррадиирующая в нижние части тела. Дебют заболевания с корешкового синдрома наиболее типичен для экстрамедуллярной опухоли спинного мозга, особенно для невриномы. Подобная манифестация заболевания нередко приводит к ошибкам в первичной диагностике, поскольку корешковый синдром опухолевого генеза клинически не всегда удается дифференцировать от радикулита, обусловленного воспалительными изменениями корешка при инфекционных болезнях и патологии позвоночного столба (остеохондрозе, межпозвоночной грыже, спиндилоартрозе, сколиозе и т. п.).
Синдром Броун-Секара представляет собой сочетание гомолатерального центрального пареза ниже места поражения спинного мозга и диссоциированных сенсорных расстройств по проводниковому типу. Последние включают выпадение глубоких видов — вибрационной, мышечно-суставной — чувствительности на стороне опухоли и снижение болевого и температурного восприятия на противоположной стороне. При этом, кроме проводниковых сенсорных нарушений на стороне поражения, отмечаются сегментарные расстройства поверхностного восприятия.
Тотальное поражение спинального поперечника клинически проявляется двусторонними проводниковым выпадениями как глубокой, так и поверхностной чувствительности и двусторонними парезами ниже уровня, на котором расположена опухоль спинного мозга. Отмечается расстройство тазовых функций, угрожающее развитием уросепсиса. Вегетативно-трофические нарушения приводят к возникновению пролежней.
Краниоспинальные опухоли экстрамедуллярного расположения манифестируют корешковыми болями затылочной области. Симптомы поражения вещества мозга весьма вариабельны. Неврологический дефицит в двигательной сфере бывает представлен центральным тетра- или трипарезом, верхним или нижним парапарезом, перекрестным гемипарезом, в чувствительной сфере — варьирует от полной сенсорной сохранности до тотальной анестезии. Могут наблюдаться симптомы, связанные с нарушением церебральной ликвороциркуляции и гидроцефалией. В отдельных случаях отмечается тройничная невралгия, невралгия лицевого, языкоглоточного и блуждающего нервов. Краниоспинальные опухоли могут прорастать в полость черепа и церебральные структуры.
Новообразования шейного отдела, расположенные на уровне C1-C4, приводят к проводниковым расстройствам чувствительности ниже этого уровня и спастическому тетрапарезу. Особенностью поражение уровня C4 является наличие симптомов, обусловленных парезом диафрагмы (одышки, икоты, затрудненного чиханья и кашля). Образования области шейного утолщения характеризуются центральным нижним и атрофическим верхним парапарезом. Опухоль спинного мозга в сегментах C6-C7 проявляется миозом, птозом и энофтальмом (триада Горнера).
Опухоли грудного отдела дают клинику опоясывающих корешковых болей. На начальной стадии вследствие нейрорефлекторного распространения боли пациентам зачастую диагностируют острый холецистит, аппендицит, панкреатит, плеврит. Затем присоединяются проводниковые сенсорные и двигательные нарушения, выпадают брюшные рефлексы. Верхние конечности остаются интактными.
Новообразования пояснично-крестцового отдела, расположенные в сегментах L1-L4, проявляются корешковым синдромом, атрофией передней группы мышц бедра, выпадением сухожильных коленных рефлексов. Опухоли эпиконуса (сегменты L4-S2) — периферическими парезами и гипестезией в области ягодиц, задней бедренной поверхности, голени и стопы; недержанием мочи и кала. Опухоли конуса (сегменты S3-S5) не приводят к парезам. Их клиника состоит из тазовых нарушений, сенсорных расстройств аногенитальной зоны и выпадения анального рефлекса.
Опухоли конского хвоста отличаются медленным ростом и, благодаря смещаемости корешков, могут достигать крупных размеров, имея субклиническое течение. Дебютируют резким болевым синдромом в ягодице и ноге, имитирующим невропатию седалищного нерва. Типичны асимметричные сенсорные нарушения, дистальные вялые парезы ног, выпадение ахилловых рефлексов, задержка мочеиспускания.
Выявленные в ходе неврологического осмотра нарушения позволяют неврологу лишь заподозрить органическое поражение спинальных структур. Дальнейшая диагностика проводится при помощи дополнительных методов обследования. Рентгенография позвоночника информативна только в развернутой стадии заболевания, когда опухолевый процесс приводит к смещению или разрушению костных структур позвоночного столба.
Определенную диагностическую роль имеет забор и исследование цереброспинальной жидкости. Проведение в ходе люмбальной пункции ряда ликвородинамических проб позволяет выявить блок субарахноидального пространства. При заполнении опухолью спинального канала в области пункции, во время исследования ликвор не вытекает (т. н. «сухая пункция»), а возникает корешковая боль, обусловленная попаданием иглы в ткань опухоли. Анализ ликвора свидетельствует о белково-клеточной диссоциации, причем гиперальбуминоз зачастую настолько выражен, что приводит к сворачиванию ликвора в пробирке. Обнаружение опухолевых клеток в цереброспинальной жидкости является достаточно редкой находкой.
В последние годы большинство специалистов отказались от применяемых ранее изотопной миелографии и пневмомиелографии в виду их малой информативности и существенной опасности. Обозначить уровень спинального поражения, а также предположить экстра- или интрамедуллярный тип опухоли позволяет контрастная миелография. Однако ее результаты далеко неоднозначны, а проведение связано с определенными рисками. Поэтому миелография используется сейчас только при невозможности применения современных нейровизуализирующих исследований.
Наиболее безопасным и эффективным способом, позволяющим диагностировать опухоль спинного мозга, выступает МРТ позвоночника. Метод дает возможность послойно визуализировать расположенные в позвоночном столбе мягкотканные образования, проанализировать объем и распространенность опухоли, ее локализацию по отношению к веществу, оболочкам и корешкам спинного мозга, сделать предварительную оценку гистоструктуры новообразования.
Полная верификация диагноза с установлением гистологического типа опухоли возможна только после морфологического исследования образцов ее тканей. Забор материала для гистологии обычно производится во время операции. В ходе диагностического поиска необходимо дифференцировать опухоль спинного мозга от дискогенной миелопатии, сирингомиелии, миелита, артериовенозной аневризмы, фуникулярного миелоза, бокового амиотрофического склероза, гематомиелии, нарушений спинномозгового кровообращения, туберкуломы, цистицеркоза, эхинококкоза, гуммы третичного сифилиса.
Основным эффективным методом лечения выступает хирургический. Радикальное удаление возможно при доброкачественных экстрамедуллярных спинальных опухолях. Удаление невриномы корешка и удаление менингиомы осуществляются после предварительной ламинэктомии. Изучение спинного мозга на микроскопическом уровне свидетельствует о том, что его поражение за счет сдавления экстрамедуллярным образованием полностью обратимо на стадии синдрома Броун-Секара. Частичное восстановление спинальных функций может произойти и при удалении опухоли в стадии полного поперечного поражения.
Удаление интрамедуллярных опухолей весьма затруднительно и зачастую влечет за собой травмирование спинномозгового вещества. Поэтому, как правило, оно проводится при выраженных спинальных нарушениях. При относительной сохранности спинномозговых функций осуществляется декомпрессия спинного мозга, опорожнение опухолевой кисты. Есть надежда, что внедряющийся в практическую медицину микронейрохирургический метод со временем откроет новые возможности для хирургического лечения интрамедуллярных опухолей. На сегодняшний день из интрамедуллярных опухолей радикальное удаление целесообразно лишь при эпендимоме конского хвоста, однако в ходе удаления эпедимомы существует риск повреждения конуса. Лучевая терапия применительно к интрамедуллярным опухолям сегодня считается малоэффективной, она практически не действует на низкодифференцированные астроцитомы и эпендимомы.
Из-за своего инфильтративного роста злокачественные опухоли спинного мозга не доступны хирургическому удалению. В отношении их возможна лучевая и химиотерапия. Неоперабельная опухоль спинного мозга, протекающая с интенсивным болевым синдромом, является показанием к проведению противоболевой нейрохирургической операции, заключающейся в перерезке спинномозгового корешка или спинально-таламического пути.
Ближайший и отдаленный прогноз спинальной опухоли определяется ее видом, расположением, структурой, сроком существования компрессии спинного мозга. Удаление экстрамедуллярных опухолей доброкачественного характера в 70% приводит к полному исчезновению существующего неврологического дефицита. При этом восстановительный период варьирует от 2 мес. до 2 лет. Если спинальная компрессия длилась больше 1 года, добиться полного восстановления не удается, пациенты получают инвалидность. Смертность лиц, прошедших удаление экстрамедуллярных арахноэндотелиом не превышает 1-2%. Интрамедуллярные и злокачественные спинальные опухоли имеют неблагоприятную перспективу, поскольку их лечение является лишь паллиативным.
источник
 Киста в поясничном отделе позвоночника и области крестца. Небольшая псевдоопухоль крестцового отдела позвоночника, часто называемая кистой сакрального канала (части позвоночного канала внутри зоны крестца), может не давать ярких признаков. При увеличении кисты в пояснично-крестцовом отделе позвоночника нередко появляются неврологические расстройства, обусловленные раздражением и сжатием спинномозговых корешков, для которых характерно:
Киста в поясничном отделе позвоночника и области крестца. Небольшая псевдоопухоль крестцового отдела позвоночника, часто называемая кистой сакрального канала (части позвоночного канала внутри зоны крестца), может не давать ярких признаков. При увеличении кисты в пояснично-крестцовом отделе позвоночника нередко появляются неврологические расстройства, обусловленные раздражением и сжатием спинномозговых корешков, для которых характерно: Ликворная киста — это образование с капсулой, в которой содержится ликвор (спинномозговая жидкость). Если оно формируется под паутинной оболочкой – над спинномозговым каналом, ее называют экстрамедуллярной и относят к экстрадуральным кистам. Интрамедуллярная киста – это капсула с кровянистой жидкостью, растущая внутри спинномозгового вещества. Чтобы полностью избавиться от этой аномалии необходима операция.
Ликворная киста — это образование с капсулой, в которой содержится ликвор (спинномозговая жидкость). Если оно формируется под паутинной оболочкой – над спинномозговым каналом, ее называют экстрамедуллярной и относят к экстрадуральным кистам. Интрамедуллярная киста – это капсула с кровянистой жидкостью, растущая внутри спинномозгового вещества. Чтобы полностью избавиться от этой аномалии необходима операция. 