Женский организм – это сложная и четко продуманная природой система. Перед женщиной всегда стоит самая важная задача – рождение ребенка. Для этого репродуктивная система должна быть здорова и готова к вынашиванию и рождению малыша.
Чаще появление различных заболеваний половых органов проявляются довольно ярко. Но, например, кисты могут никак себя не проявлять. Поэтому очень важно проходить плановый осмотр у гинеколога для выявления скрытых патологий.
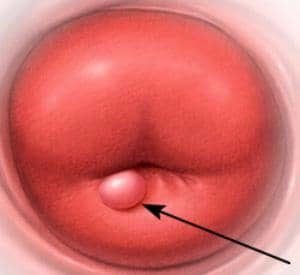
Киста цервикального кагала – это доброкачественное новообразование, которое состоит из капсулы с жидким содержанием
Для правильного понимания природы этого заболевания, узнаем, что такое цервикальный канал. Это небольшая по размерам часть шейки матки, которая соединяет полость матки с влагалищем. Длина этого канала составляет, как правило, 4 см. На ее поверхности имеются железы, которые вырабатывают слизь.
Когда они забиваются, появляются кисты – доброкачественные образования, в которых скапливается жидкость.
Закупорка желез эндоцервикса, слизистой оболочки, может произойти по разным причинам. В группу риска чаще попадают уже рожавшие женщины, но и молодые, не имеющие детей, также могут попасть в эту категорию.
Киста никак себя не проявляет и не вызывает проблем со здоровьем, поэтому выявить заболевание самостоятельно или хотя бы заподозрить его женщине трудно.
Часто подобные новообразования могут исчезнуть сами по себе. Если же они выявлены, женщина может спокойно планировать беременность, так как этот недуг не несет никакой опасности ни плоду, ни маме.
Боли внизу живота, нарушение менструального цикла, кровянистые выделения – признак кисты цервикального канала
Причин закупорки желез цервикального канала не так уж и много, но с ними сталкивается каждая третья женщина в детородном возрасте. Именно поэтому так важно постоянно наблюдаться у врача для своевременного выявления заболевания.
Выделяют следующий ряд причин:
- Кисты могут образоваться в послеоперационный период, например, после удаления эрозии.
- Вследствие гормональных нарушений. Клетки эндометрия слишком быстро разрастаются и попадают в полость матки.
- Воспалительные процессы репродуктивных органов – яичники, шейка матки.
- Инфицирование шейки матки. Это может произойти, например, при ношении спирали.
Кисты могут быть как одиночными, так и множественными. При их выявлении медикаментозное или хирургическое лечение чаще не требуется. Женщину они не беспокоят и не несут никакой угрозы жизни или способности к зачатию. Однако бывают и сложные случаи, когда новообразование слишком большое и доставляет дискомфорт, болевые ощущения. Такое происходит очень редко и связано с особым расположением кисты.
Как уже отмечалось, симптомы при образовании кисты, могут вообще отсутствовать, либо они настолько незначительны, что женщина не обращает на них внимания. Но при определенном расположении кисты, могут возникнуть следующие симптомы:
- Нарушение менструального цикла. Часто меняется характер выделений – их становится либо больше, либо меньше.
- Тянущая и тупая боль внизу живота. Возникает чувство тяжести, ощущение вздутия.
- Может возникнуть воспаление придатков с соответствующей ноющей болью.
- Женщина может чувствовать присутствие инородного тела во влагалище. Такое происходит редко, но этот симптом явно свидетельствует о новообразовании.
Самыми частыми жалобами при обращении к врачу является нарушение менструального цикла.
Еще одним признаком считаются кровянистые выделения, которые происходят независимо от менструации.
Сукровица появляется при образовании кисты в области задней губы шейки матки. Кровянистые выделения часто появляются после полового акта. Еще одним признаком может стать кровотечение при мочеиспускании. Это происходит во время менструального цикла. Симптоматика кисты цервикального канала неявная. Чаще заболевание выявляется уже у гинеколога при стандартном осмотре и сборе мазков.
Осложнений от такого заболевания как киста цервикального канала очень мало. Встречаются они довольно редко, но имеют место быть. В этих случаях часто показано хирургическое вмешательство или гормональная терапия.
К возможным осложнениям относят:
- Бесплодие, которое еще называют шеечным. Происходит это по причине разрастания кисты, она полностью перекрывает цервикальный канал. В результате желанная беременность не наступает.
- Инфицирование содержимого опухоли по причине попадания вирусов. В кисте происходит нагноение – это может стать причиной абсцесса.
- Под воздействием разрастания одной или нескольких опухолей происходит деформация шейки матки.
Все эти возможные осложнения вряд ли появятся у женщины, которая регулярно посещает кабинет гинеколога и заботится о своем здоровье. Если же осмотр проводится от случая к случаю, риск возникновения подобных ситуаций значительно повышается.
УЗИ органов малого таза – эффективная диагностика кисты цервикального канала
Заболевание очень часто выявляется на стадии стандартного осмотра у гинеколога с помощью зеркал или кольпоскопа – микроскоп, с помощью которого врач может тщательно изучить шейку матки.
Затем следуют остальные этапы исследования, а именно:
- Проведение УЗИ. На этом этапе выявляются размеры новообразования и другие возможные патологии малого таза.
- Сбор мазков на выявление природы новообразования – онкомаркеры.
- Сбор мазков на выявление инфекционных или грибковых заболеваний. Если в полости шейки матки имеются воспаления, лечение начинается именно с них. После этого проводят прокол или удаление кисты, если это требуется.
- Сбор мазка по Папаниколау. Этот анализ дает картину предраковых изменений в тканях. Исследование необходимо для исключения развития рака.
После проведения тщательного исследования и изучения полной картины заболевания, врач решает, нужно ли лечение кисты или нет. Как правило, ее не трогают, так как новообразование не несет опасности для здоровья женщины. Но в некоторых случаях потребуется либо медикаментозное, либо хирургическое лечение.
Удаление кисты цервикального канала назначается только тогда, когда она вызывает осложнения
Лечение потребуется не во всех случаях. Медикаментозное и хирургическое вмешательство потребуется только в следующих случаях:
- Киста располагается во влагалищной части и доставляет дискомфорт женщине.
- По данным результатов исследования выявлено перерождение доброкачественной опухоли в злокачественное новообразование.
- Кисту удаляют, в случае если она доставляет дискомфорт, способствует нарушению менструального цикла и характеру его течения, является причиной постоянных болей.
- Содержимое кисты инфицировано и вызвало абсцесс.
- Новообразование является причиной бесплодия.
Если заболевание подлежит лечению, прибегают к нескольким методам – радиоволновая хирургия, криотерапия, лазерная хирургия и радиохирургический прокол. Рассмотрим каждый метод подробней:
- Радиоволновая хирургия предназначена для полного удаления новообразования. Эта процедура проводится под местной анестезией. Чаще ее назначают, в случае если киста располагается у наружной части цервикального канала.
- Радиохирургический прокол отличается тем, что ткани кисты остаются в полости канала. Жидкость отводят после прокола.
- Криотерапия применяется при особом расположении кисты. Если она находится глубоко в тканях, удалить ее целесообразней с помощью жидкого азота. Процедура безболезненная. Главное условие проведения криотерапии – отсутствие инфекционных заболеваний.
- Лазерная хирургия – к ней прибегают чаще, чем ко всем остальным методам. Процедура показана, в случае если киста располагается близко к влагалищной части. Операция безболезненная, проводится быстро. После требуется постоянное наблюдение у гинеколога.
Подробнее о патологиях шейки матки можно узнать из видео:
Киста шейки матки – это новообразование в шеечном канале, заполненное кровянистой или слизистой жидкостью. На начальной стадии протекает почти без симптомов. При крупных опухолях в шейке отмечаются кровотечения вне менструаций, боли при половом акте, частые рецидивы цервицита. Для диагностики прибегают к гинекологическому осмотру, исследованию мазков, УЗИ тазовых органов и кольпоскопии.
Кисты цервикса – доброкачественные образования, состоящие из соединительнотканной оболочки и жидкого содержимого. Их провоцируют многие гинекологические болезни воспалительного происхождения. Чаще обнаруживаются у женщин репродуктивного возраста.
В области цервикального канала и шейки матки формируются кисты двух типов:
- Наботовы (ретенционные) – патологически расширенные железы шейки с закупоренными протоками, которые содержат слизистый секрет с клетками эпителия. Бывают одиночными или множественными.
- Эндометриоидные – псевдоопухоли с кровянистым содержимым, которые возникают на фоне эндометриоза. Диагностируются у 10-15% женщин, имеющих в анамнезе роды.
В зависимости от локализации выделяют 2 вида кист:
- парацервикальные – находятся на влагалищной части цервикса;
- эндоцервикальные – располагаются внутри цервикального канала.
Парацервикальные псевдоопухоли часто формируются на шейке в области наружного зева. Поэтому они легко обнаруживаются при гинекологическом осмотре с применением зеркал.

По происхождению и причинам формирования гинекологи выделяют несколько разновидностей кист:
- воспалительные;
- травматические;
- паразитарные;
- врожденные.
Чаще всего встречаются вторичные кисты, вызванные воспалительными болезнями, эндокринными нарушениями и травмами.
Ретенционные кисты появляются при закупорке выводных протоков наботовых желез в шейке матки. Они находятся в цилиндрическом эпителии шеечного канала. Железы вырабатывают секрет, который поддерживает оптимальную среду в половых органах. Если устье каналов сужается, в них начинает скапливаться жидкость, вследствие чего формируются кистозные пузырьки.
Причины возникновения эндометриоидных и наботовых кист:
- гормональный дисбаланс;
- эрозия шейки матки;
- частые роды;
- воспалительные болезни;
- эктопия эпителия;
- лазерное удаление полипов;
- искусственные аборты;
- операции на шейке матки;
- метаболические нарушения;
- диагностическое выскабливание.
Очень часто кисты осложняют течение цервицита. Отек слизистой шейки сужает устья протоков наботовых желез, что повышает риск скопления в них секрета.
Эндометриоидные псевоопухоли обнаруживаются при патологическом разрастании эндометрия. Его попадание в шейку нередко после гинекологических манипуляций – гистероскопии, биопсии, установки внутриматочных спиралей.

Наботовы кисты диаметром до 10 мм не провоцируют у женщины никаких ощущений. В 9 из 10 случаев они выявляются случайно при посещении гинеколога. Характерные признаки возникают при увеличении новообразований, инфицировании их содержимого, прогрессировании фонового заболевания.
Клиническая картина при кистах шейки:
- сухость влагалища;
- болезненность при половом акте;
- тянущие боли в области матки;
- патологические выделения из половых органов.
При псевдоэрозии шейки женщины жалуются на увеличение объема слизистых выделений. На воспаление кисты указывают:
- неприятный запах из гениталий;
- гнойные выделения;
- повышенная температура;
- боли в надлобковой зоне.
При эндометриоидных образованиях шейки возможны межменструальные кровотечения. Кисты содержат клетки эндометрия, поэтому чувствительны к колебаниям гормонального фона. Выраженность симптомов возрастает за 7-8 суток до начала менструаций, что обусловлено циклическими трансформациями – увеличением уровня стероидных гормонов в крови и набуханием эндометрия. Дополнительно патология проявляется:
- длительными менструациями;
- обильными маточными кровотечениями;
- дискомфортом в тазу при половом акте.

Новообразования в шейке матки обнаруживаются при осмотре с использованием влагалищных зеркал. Эндометриоидные кисты имеют вид темно-красных, а ретенционные – желтоватых пузырьков. Для определения причины кистообразования применяются дополнительные методы диагностики:
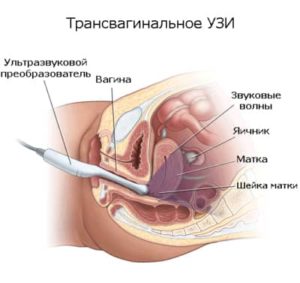
- Трансвагинальное УЗИ. По эхопризнакам определяют локализацию, количество и размеры новообразований шейки матки. Врач выявляет эндометриоз, псевдоэрозию, кисты в яичниках и другие патологии половых органов.
- Кольпоскопия. Посредством специального оптического устройства врач осматривает под увеличением влагалищную часть шейки, выявляет патологические изменения слизистой.
- Гистероскопия. При малоинвазивном обследовании врач оценивает состояние слизистой. В случае необходимости совершает забор тканей для гистологического анализа. К процедуре прибегают при эндометриоидных псевдоопухолях, которые возникают на фоне эндометрита.
Для обнаружения урогенитальных инфекций женщинам назначают ПЦР-диагностику, бакпосев мазка из цервикального канала. В сомнительных случаях выполняется цитологическое исследование образцов тканей шейки. По результатам диагностики гинеколог выбирает оптимальную схему лечения, определяет необходимость оперативного вмешательства.
Оперативное лечение кист шейки матки требуется не во всех случаях. Если их диаметр не превышает 7-10 мм, рекомендовано динамическое наблюдение. Операция выполняется при:
- крупных кистах;
- межменструальных кровотечениях;
- тазовых болях;
- инфицировании новообразований.
Хирургическое лечение проводят при стремительном увеличении новообразований, высоком риске разрыва кистозной капсулы.

Современная гинекология предлагает на выбор более 5 разных способов удаления кистозных образований шейки матки. Их вскрытие осуществляется в несколько этапов:
- пунктирование (прокалывание);
- отсасывание жидкого содержимого;
- обработка ложа кисты (криодеструкция, вапоризация, химическая коагуляция и т.д.).
На выбор хирургической методики влияют размеры, локализация и причины формирования псевдоопухолей.
Диатермокоагуляция кисты – малоинвазивная процедура, в ходе которой ложе новообразования прижигают высокочастотным переменным током. Процедура выполняется за 2 недели до начала менструаций. Ее продолжительность не превышает 25-30 минут.
В зависимости от показаний применяют 2 способа удаления кистозной капсулы:
- контактное – выжигание новообразований электродом;
- бесконтактное – обработка тканей микродугой.

Суть процедура заключается в разрушении кистозной соединительнотканной капсулы агрессивными растворами. При новообразованиях в шейке применяются Солковагин и другие лекарства на основе уксусной или азотной кислоты. Химическое прижигание рекомендовано при небольших пузырьках цервикса.
Процедура не вызывает болезненных ощущений, поэтому выполняется без анестезии. В случае необходимости ее повторяют 2-3 раза. Высокий риск рубцевания здоровой ткани – единственный недостаток применения химически активных препаратов.
Лазерная аблация (вапоризация) – золотой стандарт лечения доброкачественных образований в половых органах. Суть процедуры заключается в выпаривании патологических тканей лазером. Во время обработки ложа кисты происходит запаивание поврежденных кровеносных сосудов, что препятствует маточным кровотечениям.

Выпаривание кист лазером не назначается при:
- инфекционном воспалении влагалища или шейки;
- тяжелой форме артериальной гипертензии;
- раке матки;
- патологиях органов кроветворения.
После процедуры в слизистой не образуются рубцы. Поэтому лазерная вапоризация показана как рожавшим женщинам, так и будущим матерям.
Замораживание жидким азотом ведет к разрушению патологических наростов. Бескровная процедура рекомендована для удаления кистозных образований, вызванных:
- эндометриозом;
- хроническим цервицитом;
- эктопией шейки матки;
- лейкоплакией.
Криодеструкция крайне редко провоцирует осложнения. Поэтому назначается нерожавшим женщинам.
Радиохирургическое лечение предусматривает иссечение кистозных капсул в шейке радионожом. Принцип терапии заключается в бесконтактном выпаривании клеток соединительной ткани узконаправленным пучком радиоволн. Во время процедуры исключается риск повреждения здоровых участков слизистой. Заживление шейки занимает не более 5 суток.
При малоинвазивных вмешательствах осложнения возникают редко. В первые 2-3 дня после операции возможны:
- дискомфорт в тазовых органах;
- скудные выделения из влагалища;
- боли в нижней части живота.

Чтобы предотвратить послеоперационные осложнения, рекомендуется на месяц-полтора:
- ограничить физические нагрузки;
- не принимать кроверазжижающие лекарства;
- отказаться от посещения бани;
- исключить интимную жизнь.
В зависимости от причины кистообразования женщинам дополнительно назначаются антисептики для спринцевания, вагинальные свечи с противовоспалительным действием, иммуностимуляторы для приема внутрь. По рекомендации гинеколога их принимают в течение 7-10 суток.
Чтобы вылечить кисту, нужно устранить провоцирующие факторы. Медикаментозная терапия направлена на:
- стабилизацию гормонального фона;
- купирование симптоматики;
- устранение воспаления в половых органах;
- уничтожение урогенитальных инфекций.
По показаниям в схему лечения включают лекарства разных фармакологических групп:
- прогестины (Норэтистерон, Дидрогестерон) – синтетические заменители прогестерона, которые препятствуют трансформации эндометрия;
- комбинированные гормональные контрацептивы (Мидиана, Велмари) – противозачаточные средства с антиандрогенной активностью, которые нормализуют гормональный фон;
- вагинальные свечи (Гексикон, Полижинакс) – противовоспалительные и антисептические средства, которые устраняют болезнетворную флору и воспаление в шейке;
- антагонисты гонадотропин-рилизинг-гормона (Бусерин депо, Гозерелин) – лекарства антиандрогенного действия, которые препятствуют прогрессированию эндометриоза.
При хронических инфекционных болезнях дополнительно назначаются иммуностимуляторы – Имудон, Виферон, Иммунорм.

Небольшая кисточка в цервиксе никак не влияет на репродуктивную функцию женщины и качество жизни. Иногда она возникает на фоне гормональных и метаболических сбоев, из-за которых плотность секрета, выделяемого наботовыми железами, увеличивается. Такие новообразования нередко проходят без консервативного или хирургического лечения.
Во избежание осложнений рекомендуется:
- сбалансированно питаться;
- побольше двигаться;
- вовремя лечить гинекологические болезни;
- принимать гормональные контрацептивы только по назначению врача.
Пациенткам с небольшими псевдоопухолями показано динамическое наблюдение. Поэтому они должны не реже 2 раз в год посещать гинеколога, проходить ультразвуковое обследование.
В 90% случаев кистообразование происходит на фоне других патологий. Кисты очень редко достигают больших размеров, поэтому не влияют на фертильность. Но если они возникают вторично на фоне вялотекущего цервицита, эндометриоза, псевдоэрозии шейки или эндометрита, возможны осложнения:
- нагноение;
- маточные кровотечения;
- внематочная беременность;
- бесплодие;
- малокровие;
- деформация шейки матки;
- осложненные роды.
Не исключено злокачественное перерождение эндометриоидных кист. Поэтому гинекологи в 80% случаев рекомендуют пациенткам оперативное лечение.
Стоимость терапии зависит от многих факторов – выбранного метода, квалификации врача, типа медучреждения. Дешевле всего обходится фармакотерапия, но она не устраняет кисты, а только препятствует их увеличению и формированию новых пузырьков в шейке.
Примерная стоимость лечения кист шейки матки
| Метод лечения | Цена в рублях |
| лазерная вапоризация | 7000-8000 |
| вскрытие наботовой кисты аппаратом Сургитрон | 3500-4000 |
| криодеструкция | 3500-4500 |
| вскрытие кисты с коагуляцией капсулы | 2000-2500 |
| радиохирургическое удаление | 1500-1800 |
Кисты шейки матки – врожденные или приобретенные доброкачественные образования с жидким содержимым. Они редко вызывают осложнения, но в 8-10% случаев возникают нагноения и маточные кровотечения. При устранении провоцирующих факторов псевдоопухоли не рецидивируют.
источник
Киста эндоцервикса — это новообразование доброкачественного характера на слизистом покрове шейки матки. Также известна как наботова и ретенционная. Патология широко распространена среди женщин 30-45 лет, встречаются и у нерожавших, реже — в постменопаузе. Редко наботова киста проходит самостоятельно, при больших размерах или множественных образованиях необходимо хирургическое лечение.
Чаще всего наботовы кисты протекают бессимптомно, их выявляют при плановых осмотрах или при УЗИ, если они расположены в глубине цервикального канала. Многие женщины, услышав слова «киста эндоцервикса» сразу же настораживаются, путают с образованиями на яичниках. Однако патология не грозит серьезными нарушениями или последствиями. По МКБ-10 кисты эндоцервикса имеют код N83, относятся к невоспалительным заболеваниям половых органов.
Для удобства описания патологических процессов часть шейки матки, которая видна при осмотре в гинекологических зеркалах, называется экзоцервиксом, а все, что недоступно глазу — эндоцервиксом.
Внутренняя поверхность цервикального канала выстлана эпителиальными клетками (наботовы железы), которые способны синтезировать секрет. Они формирует слизистую пробку в обычном состоянии и при беременности. Наботовы железы могут закупориваться, накапливая внутри себя секрет, который продолжает синтезироваться, но не может выходить. Это ведет к расширению протока, увеличению железы в размерах и она трансформируется в капсулу с жидкостью. Это и есть киста эндоцервикса — наботова или ретенционная.
Подобные новообразования имеют доброкачественную природу, могут появляться в разном количестве и достигать размеров от 1-2 мм до 5-6 см и более. Выделяют следующие виды кист эндоцервикса:
- единичные — такие кисты эндоцервикса встречаются чаще всего, склонны к увеличению в размерах;
- множественные — могут располагаться группами или одиночно, чаще имеют небольшие размеры.
Образование ретенционных кист происходит под влиянием следующих факторов:
- воспаление — особую роль играют цервициты, кольпиты, поражения вирусом папилломы человека, цитомегаловирусом, герпесом;
- повреждение — разрывы после родов, прижигание, оперативные вмешательства на шейке матке.
Мелкие кисты эндоцервикса часто образуются вследствие рубцевания внутреннего слоя после лечения эрозии шейки матки. Заметными они становятся не сразу, а через несколько месяцев.
Эндометриоидные кисты чаще образуются по причине многочисленных абортов и родов, гинекологических манипуляций (например, после взятия биопсии, диагностических выскабливаний, удаления полипов, установки внутриматочной спирали).
Кисты эндоцервикса шейки матки небольшого размера могут существовать незаметно и обнаруживаться только во время профилактического обследования. Новообразования большого размера дают о себе знать следующими симптомами:
- распирающие и тянущие боли внизу живота;
- кровотечение;
- боли и мазня после интимных отношений;
- бесплодие.
При возникновении любых жалоб следует обратиться к врачу для детального обследования и установления диагноза. Только специалист может определить, нужно ли лечение и в каком объеме.
Признаки кист эндоцервикса неспецифические, поэтому для постановки точного диагноза необходимо комплексное обследование.
- Гинекологический осмотр . Кисты выглядят как образования светлого-серого или бардового цвета округлой формы. Однако их можно заметить только при расположении на экзоцервиксе. Диагностика кист эндоцервикса таким способом невозможна.
- Кольпоскопия . Помогает выявить даже мелкие наботовы кисты (но расположенные на наружной поверхности шейки), провести диагностику с эндометриоидными.
- Ультразвуковое исследование . Во время УЗИ шейки матки кисты видны как одиночные или множественные анэхогенные образования от 1-2 мм до 5-6 см в диаметре и более.
- Цитологический мазок . Помогает исключить воспаление, наличие злокачественных клеток в области кист.
Допустимые (нормальные) размеры кист эндоцервикса — в пределах 1-2 см. Такие кистозные образования, которые не беспокоят женщину, не требуют консервативного и оперативного лечения. Достаточно регулярно наблюдаться у специалиста, вести здоровый образ жизни.
Если образования достигают больших размеров или осложняются, они подлежат удалению. Для этого используются следующие методы.
- Радиоволновое удаление . Кистозная капсула прокалывается, проводится ее дренирование и удаляется жидкость — вязкое густое содержимое, при присоединении воспаления с неприятным запахом. Капсула остается или выжигается.
- Лазерное удаление . Используется в случаях, если кисты расположены вблизи экзоцервикса и хорошо видны при осмотре с помощью зеркал.
- Криотерапия . На кисты воздействуют жидким азотом.
- Удаление скальпелем . Проводится иссечение части шейки матки вместе с наботовыми кистами.
При небольших размерах кист можно использовать народные средства в качестве основной терапии или профилактики дальнейшего увеличения размеров образований. Однако перед лечением в домашних условиях следует проконсультироваться с врачом.
- Чеснок . Рекомендуется взять зубчик и обернуть его бинтом таким образом, чтобы получился тампон. Вводить во влагалище на ночь на протяжении месяца.
- Яйца и тыквенные семечки . Взять желтки восьми вареных яиц и измельчить до состояния порошка. Добавить 20 г измельченных тыквенных семечек и 0,5 л подсолнечного масла. Поместить смесь на водяную баню на четверть часа, регулярно перемешивать. Принимать по одной неполной столовой ложке перед завтраком на протяжении недели.
- Листья лопуха . 100 г свежих листьев следует измельчить и отжать через марлю сок. Полученную жидкость пить по одной чайной ложке дважды в день курсом в месяц.
- Настой из трав . Цветки ромашки, листья крапивы, чистотела, облепихи, подорожника, шиповника взять по 5 г и запарить кипятком. Настаивать семь-восемь часов. Принимать дважды в день по 10 мл на протяжении 14 дней.
- Сливочное масло и мед . Ингредиенты взять в пропорции 3/1. Сформировать из получившейся массы свечи, которые в дальнейшем следует хранить в холодильнике. Использовать по одной свече во влагалище перед сном на протяжении семи дней.
Даже если кисты эндоцервикса имеют небольшие размеры, не беспокоят женщину, они требуют контроля. Большие новообразования опасны, так как могут быть причиной бесплодия — они перекрывают цервикальный канал, тем самым создавая механическую преграду для проникновения сперматозоидов.
Киста эндоцервикса — доброкачественное новообразование, капсула с жидкостью, которая образуется вследствие закупорки желез слизистой шейки матки. При маленьких размерах такие кисты протекают бессимптомно, при больших — беспокоят болью, выделениями, возможны другие осложнения. В первом варианте лечение кист эндоцервикса может не применяться, во втором — терапия подбирается индивидуально для каждого случая после тщательного обследования.
источник
Киста шейки матки по структуре является псевдоопухолевым образованием цервикса, которое может быть заполнено геморрагическим или слизистым секретом. Эта патология может прогрессировать как бессимптомно, так и с такими проявлениями, как диспареуния (боли в нижней части живота во время полового акта), межменструальные и контактные кровотечения, патологические выделения, рецидивы цервицитов.

Кисту на шейке матке диагностируют при гинекологическом осмотре, кольпоскопии, во время ультразвукового исследования. При необходимости кисты на шейке матки лечат консервативно (противовоспалительная и гормональная терапия) или радикально — удаляют при помощи электрокоагуляции, криотерапии, радиоволновой деструкции или лазеротерапии.
Киста на шейке матки может сформироваться в результате изолированного или сочетанного действия следующих факторов:
- Травматическое повреждение шейки матки во время родоразрешения, аборта, оперативного вмешательства. В результате травмирования может нарушаться работа желез, закупориваются протоки, из-за чего и образуется кистозная полость, заполненная секретом.
- Менопаузальный период. По мере выхода из репродуктивного возраста уменьшается толщина эпителиального слоя матки и ее шейки, железы становятся более уязвимыми. Вырабатывается большое количество слизистого секрета, которая может закупоривать протоки, что приводит к формированию кист. Также кистозные образования формируются и из-за того, что переходная зона эпителия с возрастом смещается, и образуются участки эктопии, перекрывающие протоки.
- Инфекционно-воспалительные патологии. Патогенез цервицита предполагает отечность стенок цервикса, гиперсекрецию и как следствие — закупорку желез.
- Патологии метаболизма.
- Заболевания эндокринной системы.
- Установка внутриматочной спирали.

Шейка матки может стать местом формирования двух разновидностей кист, а именно ретенционных (наботовых) и эндометриоидных. Ретенционная киста по структуре является расширенной шеечной железой, проток которой закупорен, а внутри скапливается слизистый секрет. Наботовы кисты достаточно распространены — их диагностируют у 10-15% пациенток в репродуктивном возрасте, чаще — у уже рожавших.
Эндометриоидные кисты формируются как результат прогрессирования эндометриоза, который затронул влагалищную порцию цервикса. Кистозные образования такого рода сочетаются с гетеротопиями, располагающимися в других локациях.
Кисты классифицируются также по месту формирования. По этому критерию различают парацервикальные (локация — влагалищная порция цервикса) и эндоцервикальные (локация — непосредственно цервикальный канал) кисты. Кроме того, различают одиночные и множественные кистозные образования. Размеры полостей чаще не превышают 1 см, но бывают и более крупные — 3 и более см.
По способу образования и этиологии кистозные образования бывают:
- травматическими;
- опухолевыми;
- паразитарными;
- воспалительными;
- дизонтогенетическими;
- ретенционными.
Ретенционные одиночные кисты обычно не провоцируют какие-либо субъективные ощущения. Их выявляют при плановых гинекологических обследованиях. Симптоматика дает о себе знать при возрастании размеров, присоединении инфекционно-воспалительного процесса, увеличении количества кистозных образований.
Клиника при наличии наботовых кист может быть различной. У некоторых пациенток наблюдаются болезненные, дискомфортные ощущения во время полового акта из-за сухости алагалища, вызванной снижением выработки слизистого секрета.
У других пациенток, особенно в случаях большой распространенности эктопических очагов, наоборот, возрастает объем выделения слизистого секрета. При присоединении инфекции отделяемое может быть гноевидным и иметь неприятный запах.
Эндометриоидные кисты клинически могут проявляться в виде межменструальных кровотечений. Часто за неделю до начала менструации появляются кровянистые мажущие выделения. По окончании месячного кровотечения мажущие выделения могут продолжаться еще около недели. Характерным симптомом также является диспаурения.
Болезненность в нижней части живота объясняется тем, что участки гетеротопии подвержены циклическим изменениям, как и эндометрий в самой матке. То есть, накануне менструации эктопические очаги увеличиваются, происходит их вскрытие и опорожнение, а по окончании месячных очаги уменьшаются в размерах.
Кисты цервикса в большинстве случаев не влияют на репродуктивные функции, не вызывают нарушения в процессе родоразрешения. Но с учетом того, что кистозные образования часто формируются при наличии эндометриоза, воспалительных заболеваний, их наличии может косвенно указать на этиологию бесплодия или внематочной беременности.
Часто пациентки задают вопрос, опасно ли кистозное образование с точки зрения возможности озлокачествления. Ответ на этот вопрос будет отрицательным, поскольку по природе не являются опухолевым образованием и имеют совершенно другой характер этиопатогенеза.
Кисты цервикального канала выявляются в ходе осмотра гинекологом шейки матки в зеркалах. Визуально ретенционные кистозные полости выглядят как белесые или желтоватые образования, а эндометриоидные — как темно-красные или багровые очаги, при прикосновении к которым выделяется кровь.
Небольшие кисты определяются во время кольпоскопии, а образования, локализованные эндоцервикально — при проведении гистероскопии и трансвагинального ультразвукового исследования.
При обнаружении кистозных образований врач назначает исследование на инфекции для выявления возможного этиологического фактора патологии. Пациентка сдает анализ мазка на флору, а также шеечного секрета на исследование при помощи полимеразно-цепной реакции (ПЦР). Чтобы исключить онкопатологию, гинеколог назначает анализ цитологии соскоба цервикса, а также прицельную биопсию с последующим изучением гистологии.
Методы коррекции этой патологии предполагают как консервативное, так и хирургическое лечение. Консервативные меры необходимы для лечения инфекционно-воспалительных процессов, провоцирующих формирование кист, а также для коррекции гормональных нарушений.
Тактика медикаментозной терапии зависит от особенностей конкретного клинического случая и назначается врачом после проведения всех необходимых диагностических манипуляций: определения отклонений гормонального фона, выявления возбудителя инфекционной патологии, кольпоскопии, ультразвукового исследования.
Что касается хирургической коррекции при наличии кистозных образований, здесь вопрос несколько спорный. Мнение гинекологов по поводу необходимости лечения ретенционных кист разделяются: часть врачей не видят необходимости коррекции бессимптомных образований и рекомендуют наблюдать их в динамике, а другие специалисты видят в кисте потенциальный очаг инфекции и считают целесообразным ее удаление.
В обязательном порядке удалению подвергаются кисты большого размера, поскольку они вызывают выраженную клиническую симптоматику и препятствуют процессу зачатия. Если кистозные образования провоцируют нагноение и не позволяют оценить состояние цервикса, то они также подлежат удалению.
Во время оперативного вмешательства сначала производится вскрытие кистозной полости при помощи прокола. Далее реализуют ее опорожнение. Затем ложе кисты обрабатывается при помощи электрокоагуляции, лазерного воздействия, радиоволновой терапии, криотерапии.
В ряде случаев необходимо более радикальное вмешательство. Оно предполагает конусовидную ампутацию шейки матки.
Чтобы предотвратить рецидивы ретенционных кистозных образований, гинекологи назначают физиотерапевтические процедуры. Для коррекции и предупреждения образования эндометриоидных кист может потребоваться гормональное лечение. Специалисты назначают комбинированные контрацептивные препараты, прогестины (норэтистерон, диеногест), агонисты гонадотропин-рилизинг гормона (бусерелин).
Необходимость приема конкретных препаратов определяется врачом по результатам полного обследования пациентки, включая анализы на гормональный фон.
Женщинам рекомендуется регулярно посещать гинеколога в профилактических целях и проходить необходимые лабораторные и инструментальные обследования. Своевременное выявление отклонений позволит принять и применить наиболее эффективные меры для их коррекции.
Киста на шейке матки — патологическое образование, при ее обнаружении нужно доверить выяснение ответа на вопрос, она опасна или нет, лечащему врачу. Только квалифицированный специалист сможет определить, какое лечение необходимо — консервативное или хирургическое, чем лечить медикаментозно и поможет ли это, нужно удалять кисту или нет, какие рекомендации нужно соблюдать пациентке для улучшения состояния.
Поэтому при появлении любых патологических симптомов — болей во время полового акта или просто болезненности внизу живота, изменении характера выделений, появлении межменструальных кровотечений — следует незамедлительно обратиться к гинекологу.
Внимательное отношение к собственному здоровью позволит определить патологию на раннем этапе и своевременно провести наиболее действенное лечение для ее коррекции. Самолечение, пренебрежение необходимостью посещения врача могут обернуться серьезными осложнениями.
источник
Одним из распространенных гинекологических заболеваний является киста цервикального канала. Чтобы понять, что это за болезнь, и какие методы лечения существуют, необходимо вникнуть в анатомические особенности женского организма. Цервикальный канал – это участок шейки матки, соединяющий влагалище и полость матки. Его длина варьируется в пределах 2-4 см. На поверхности органа есть каналы, вырабатывающие слизь.
Если железы закупориваются, возникают цервикальные кисты. Они представляют собой уплотнения с жидкостью внутри. Эти новообразования являются доброкачественными и не грозят жизни пациентки. Возникают они у женщин разного возраста, как на этапе менопаузы, так и в течение детородного периода. Как лечить такое заболевание, должен решать врач. Чем раньше будет обнаружено уплотнение, тем эффективней будет терапия.
Чтобы понять, как лечатся кисты цервикального канала, необходимо установить причину появления заболевания. С ними может столкнуться любая девушка. Поэтому для предупреждения кисты шейки матки необходимо соблюдать профилактические меры и систематически наблюдаться у врача.
Стимулировать развитие болезни могут:
- Гормональные нарушения. Из-за дисбаланса эстрогена и прогестерона клетки эндометрия разрастаются, что способствует образованию уплотнений.
- Хронические воспалительные процессы органов малого таза – яичников, матки, придатков, мочевого пузыря.
- Инфекции. Попадание во влагалище или матку патогенной микрофлоры может стать причиной появления новообразования. Попасть микроорганизму могут во время незащищенного полового акта и даже со спиралью.
Встречаются единичные и множественные кисты эндоцервикса. Гинекологи воспринимают их как обычное явление.
У каждой 10-й женщины диагностируют подобное заболевание.
Считается, что капсулы с жидкостью чаще возникают после родов, но это не доказано с научной точки зрения.
Киста в цервикальном канале долгое время может не причинять дискомфорта. При бессимптомной форме обнаружить уплотнение крайне сложно, чаще всего, это происходит случайно на плановом осмотре у гинеколога. Однако крупные капсулы или поликистоз может вызвать неприятные ощущения.
Обратиться к врачу надо, если женщина почувствует:
- тянущие боли внизу живота;
- дискомфорт во время полового акта;
- вздутие или то, что во влагалище присутствует инородное тело.
Также обратить внимание следует на нарушения менструального цикла, обильность и характер выделений. Звоните гинекологу, если ощутите ноющие боли, как при воспалении. Новообразования нередко сопровождаются воспалением придатков. Следите за выделениями в промежутке между менструациями. Появление сукровицы говорит о наличии образования на шейке матки.
Если долго не обращать внимания на симптомы и не лечить мелкие кисты, это может повлечь осложнения.
Капсулы начнут расти, давить на близлежащие органы, вызывая бесплодие и деформацию матки. Также образование может лопнуть, и его содержимое попадет в брюшную полость. Если уплотнение будет инфицировано, начнется гнойный процесс и потребуется срочная операция.
Определить наличие закупорки железистых каналов на шейке матки можно во время стандартного гинекологического осмотра. Изучить уплотнение врач может с помощью специальных зеркал и кольпоскопа. Обнаружив капсулу с жидкостью, гинеколог обязательно назначит дополнительные анализы, позволяющие определить тип и характер новообразования, и на основании этого назначить лечение.
Следующим этапом диагностирования уплотнения является ультразвуковое исследование. С помощью специального оборудования можно установить точный размер кисты и наличие патологий других органов малого таза.
Еще важным моментом станет взятие мазка из влагалища. В лаборатории исследуют взятый материал, и проверят его на онкомаркеры, наличие грибковых заболеваний и инфекций, атипичных клеток и предрасположенности опухоли к перерастанию в рак. Также женщине могут назначить сдать кровь и мочу. По итогу гинеколог соберет анамнез, и на основании общей клиники заболевания определит, нужно ли пациентке лечение.
В некоторых случаях доктор выбирает выжидательную тактику. В других – назначается медикаментозное лечение. При наличии серьезных показаний единичные кисты большого размера подлежат срочному удалению путем хирургической операции.
Воздействовать на кисту необходимо только в том случае, если она расположена во влагалищной части и причиняет женщине дискомфорт, были обнаружены патологии или склонность уплотнения к перерождению в более серьезное новообразование, или если развился абсцесс. Устранение этого скопления слизи в капсуле сегодня проводится различными способами.
Наиболее эффективными решениями признаны:
- радиоволновая хирургия;
- криотерапия;
- лазер;
- радиохиругический прокол.
Самым популярным вариантом считается лазерное удаление уплотнения. Процедура совершенно безболезненна, а после ее проведения отмечается самый короткий реабилитационный период.
Если говорить о применении медикаментов, то врачи назначают гормонотерапию. Также могут быть прописаны антибиотики. Важно соблюдать рекомендации врача и периодически проходить гинекологический осмотр.
Чтобы лучше понять, опасна ли киста, и как от нее избавиться, необходимо изучить отзывы женщин, которые столкнулись с заболеванием:
Дарина, 34 года
«Мне 34 года. После вторых родов через полгода была обнаружена киста цервикального канала диаметром 10 мм. Уплотнение располагалось в такой части шейки матки, что я почувствовала его, поэтому и обратилась к врачу. Мне прописали «Тетрациклин», а еще свечи и витамины. Через три недели пошла на плановый осмотр. Киста рассосалась».
Ирина, 38 лет
«У моей сестры была обнаружена киста шейки матки. Размер капсулы был довольно большой, почти 2,5 см. Врач решил понаблюдать, параллельно выписав гормональный препарат. Через месяц уплотнение стало меньше, поэтому курс лечения был продлен. Сейчас новообразование уже полгода сохраняется в объеме 12 мм».
Татьяна, 49 лет
«Кисту цервикального канала обнаружили в 48 лет. Она мне не мешала, но оказалась крупной – 19 мм. Гинеколог предложил гормоны, но я отказалась. Мы остановились на лазерном удалении. Мое мнение – лучше сразу убрать новообразование, чем ждать пока оно переродится. Процедура безболезненна, на второй день уже отправилась домой. Очень довольно результатом, но каждые полгода прихожу на консультацию и профилактический осмотр к врачу».
источник
Женский организм является очень четкой и продуманной системой, но при этом весьма сложной. Главной задачей женщины считается рождение ребенка, для чего всегда должна быть готова репродуктивная система. Именно поэтому зачастую развиваются заболевания именно половых органов и проявляются они достаточно ярко. Однако наличие той же кисты цервикального канала может длительное время вообще себя не проявлять, за счет чего выявляется чаще всего она именно при достижении значительных размеров или на осмотре у гинеколога.
Чтобы более точно понимать природу подобной патологии, необходимо понять, что представляет собой цервикальный канал. Он является маленькой частью шейки матки, соединяющей матку с влагалищем. Обычно длина этого канала равняется 4 см. Она содержит на своей поверхности железы, вырабатывающие слизь. В случае если они забиваются, это становится причиной образования доброкачественных патологий – кист, внутри которых собирается жидкость.
Произойти такая закупорка может по достаточно разным причинам. Но основной группой риска являются рожавшие женщины, что не исключает возможности появления такой ситуации у молодых девушек. К тому же, такая патология может длительное время вообще себя не проявлять, а также не приносить каких-либо проблем здоровью. За счет этого практически невозможно выявить или даже заподозрить о её наличии самостоятельно.
Бывают случаи, когда такие новообразования сами со временем исчезают. К тому же при их выявлении, они не будут нести опасности будущему ребенку.
Всего же причин, из-за которых происходит закупорка желез данного канала, немного. При этом они возникают у каждой третей женщины, находящейся в детородном возрасте. Это делает важным регулярные посещения гинеколога для раннего выявления патологии.
Среди причин наиболее частыми являются:
- Гормональные нарушения в организме. В этом случае происходит дисплазия цервикального канала, из-за чего клетки эндометрия начинают очень быстро разрастаться;
- Неправильное заживление тканей в послеоперационный период приводит к появлению кистозного образования;
- Наличие воспалительного процесса, а также инфицирования, локализованного в яичнике или шейке матки.
При определенном расположении патологии могут появляться еще и такие проявления, как:
- Нарушения менструального цикла. Это проявляется в виде изменения характера выделений;
- Появление болевых ощущений в нижней части живота, а также чувства тяжести;
- Воспаление придатков, которое будет проявляться ноющей болью;
- Чувство наличия инородного тела, находящегося во влагалище.
Самой частой жалобой, с которой приходят к врачам, является изменение менструального цикла. К тому же, бывают случаи появление кровянистых выделений, не во время менструаций. Они часто появляются после проведения полового акта.
Но общая симптоматика заболевания очень неявная, что не позволяет самостоятельно выявить его.
Довольно редко, но все же встречаются и осложнений от данной патологии. Для их лечения необходимо будет проведение уже гормональной терапии, а в более тяжелых случаях даже хирургического вмешательства.

- Шеечное бесплодие. Это обусловлено тем, что кистозное образование разрастается до таких размеров, что полностью закрывает собой цервикальный канал. Из-за этого не может наступить беременность;
- Из-за попадания вирусов может произойти инфицирование внутреннего содержания патологии. В результате происходит нагноение, что впоследствии может привести к абсцессу;
- Из-за того, что одна или одновременно несколько кистозных образований разрастаются, происходит деформация самой шейки матки.
При регулярном помещении гинеколога, подобные осложнения вряд ли будут иметь место, за счет раннего выявления патологии и своевременного её лечения. Но когда осмотр проводится, как говориться от случая к случаю, то шанс развития такого заболевания значительно выше.
Зачастую выявление кисты в цервикальном канале происходит во время обычного осмотра у гинеколога, когда для этого используются либо зеркала, либо же колькоскоп, являющийся микроскопом и позволяющим очень точно изучить внешний вид шейки матки.
После этого проводятся более точные виды исследования:
- УЗИ. Это позволяет выявить размеры и тип содержимого внутри кистозного образования, а также найти другие аномалии малого таза;
- Мазки для выявления характера патологии – онкомаркеры;
- Мазки на наличие различных инфекционных и грибковых заболеваний. В том случае, когда в шейке матки существует воспалительный процесс, лечение начинается как раз с его устранения. Далее уже осуществляется прокол с последующим удалением кистозного образования;
- Мазок по Папаниколау. Позволяет увидеть наличие предраковых изменений в тканях, чтобы исключить возможность развития рака.
Только после того, как будут проведены все необходимые исследования, для получения полной картины заболевания, врач будет решать, есть ли необходимость лечить такое образование или нет. Зачастую, если нет опасности для здоровья, то кисту не трогают, а просто регулярно проходят обследования, для наблюдения за ней в динамике.
- Патология, находящаяся во влагалищной части является причиной дискомфорта;
- После проведенных исследований было обнаружено патологическое перерождение в злокачественное образование;
- При нарушении менструального цикла, появлений болевых ощущений и сильного дискомфорта проводится удаление;
- Если внутри кисты происходит воспаление и образовался абсцесс;
- Из-за патологии произошло механическое бесплодие.
При возникновении необходимости провести лечение, то для этого может быть использовано несколько современным вариантов, которыми являются:
- Лазерная хирургия. Чаще всего используется именно она. Подобная процедура применяется в тех случаях, когда кистозное новообразование находится очень близко к влагалищу. Сама такая операция является полностью безболезненной и очень быстрой. Однако после неё необходимо регулярно проходить обследования у гинеколога;
- Радиоволновая хирургия. Она применяется, чтобы полностью удалить патологию. Её проводят только под местной анестезией. Зачастую применяется, когда киста находится у внешней части цервикального канала;
- Криотерапия. Подобный метод можно использовать только при определенном расположении аномалии, когда она находиться достаточно глубоко в тканях. Само удаление проводится с применением жидкого азота, причем безболезненно. Основное условия для осуществления такой процедуры – это отсутствие инфекционных заболеваний;
- Радиохирургический прокол. Суть метода в том, чтобы через прокол вывести содержимое аномалии, но её ткани оставить на месте.
Если говорить о медикаментозном лечении, то оно состоит из гормональной терапии. В тех случаях, когда она не приносит должного результата, уже назначается проведение одной из перечисленных выше хирургических процедур. Когда причиной появления кистозного образования является инфекция, то также может быть назначена еще и антибактериальная терапия. Какие именно для этого будут использоваться препараты, зависит от вида инфекции. К примеру, эндоцервицит лечат, применяя для этого системные антибиотики, а для устранения влагалищной инфекции используются противомикробные средства.
При этом иногда ни одно из указанных выше лечений не проводится. Это касается случаев, когда:
- По результатам анализов не было выявлено никакой инфекции;
- Не было выявлено гормональных сбоев или нарушений менструального цикла;
- Не было обнаружено эктопии шейки матки.

Можно использовать отвары, сделанные из полыни, корня лопуха, в некоторых случаях из змеиного горца. Иногда, когда патология находиться только на начальных этапах своего развития, используются тампоны, которые были смочены в соке алоэ.
Если вовремя выявить такое заболевание и правильно его лечить – это позволит избежать развития осложнений. Основной рекомендацией может быть регулярное посещение гинеколога, правильное питание, а также активный образ жизни.
источник