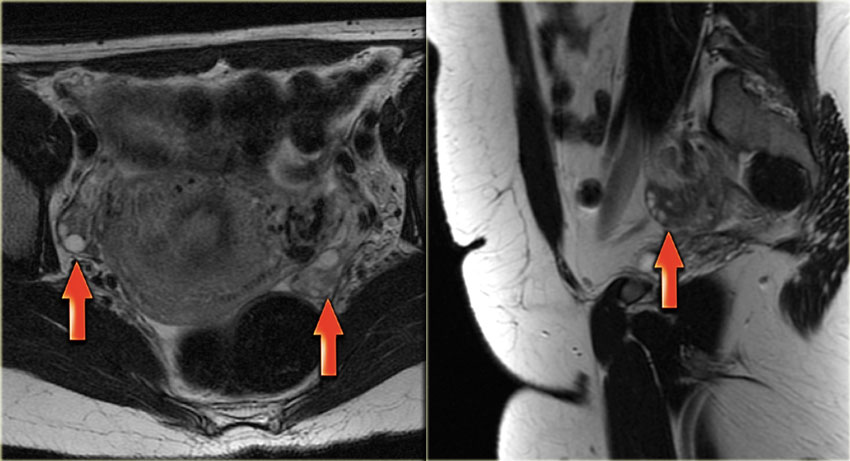
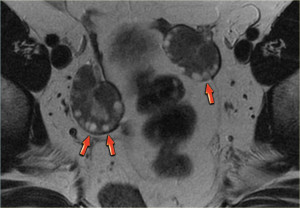
Диагностика рака в Израиле в большинстве случаев включает в себя процедуру магнитно-резонансной томографии (МРТ). МРТ позволяет оценить структуру внутренних органов и выявить патологические изменения в тканях на наиболее ранней стадии заболевания. Злокачественные опухоли обладают рядом специфических признаков, различимых на МРТ. В частности, таким образом может диагностироваться рак яичника, характеризующийся на начальных стадиях бессимптомным течением. В клинике Шиба магнитно-резонансную томографию рекомендуют пациенткам с подозрением на первичный опухолевый очаг в тканях яичника или наличие метастаз. Также МРТ целесообразна при дифференциальной диагностике доброкачественных и злокачественных образований, локализующихся в органах малого таза.
Рак яичников – собирательное название группы опухолей, различающихся по своим гистологическим характеристикам. Несмотря на то, далеко не все гистологические типы опухолей поддаются диагностике в рамках МРТ, ряд МРТ — признаков рака яичников позволяет с высокой долей вероятности установить наличие неопластического процесса.
Доброкачественные эпителиальные опухоли, например, муцинозные и серозные цистаденомы, выглядят как тонкостенные кистозные образования с четкими границами без признаков мягкотканного компонента. Злокачественные опухоли, в частности, цистаденокарциномы, представляют собой более крупные мультилокулярные кисты, в полости которых присутствует мягкотканный компонент.
Эндометриоидные опухоли и светлоклеточные карциномы могут представлять собой как простые кистозные образования, так и комплексные структуры, в составе которых наблюдаются солидные и кистозные компоненты.
Отзыв после лечения рака молочной железы в больнице Шиба :
Хочу сказать большое спасибо всему международному отделу за хорошую и четкую организацию моего лечения в клинике Шиба.
Особенно хочется поблагодарить моего координатора — Наташеньку Батюк ! Всегда пунктуальна и приветлива. Очень грамотно и незамедлительно решала все вопросы, связанные с моей операцией и дальнейшим лечением. Наташенька поддерживала со мной связь, высылала необходимые мне документы и держала в курсе всех дел.
Спасибо старшему координатору Лене Колесник, которая очень подробно и терпеливо отвечала на любые вопросы.
Для пограничных состояний и новообразований с низким потенциалом малигнизации характерна эпителиальная анаплазия при отсутствии стромальной инвазии. При сравнении МРТ — признаков рака яичника I стадии с пограничными опухолями обращает на себя внимание преобладающий размер солидного компонента и утолщение кистозной перегородки. Однако этот признак не может считаться основанием для однозначной постановки диагноза.
К герминогенным опухолям относятся тератомы, дисгерминомы, опухоли эндодермального синуса (желточного мешка), хориокарциномы. Кистозная тератома яичника может состоять из чешуек кожи, эпителия кишечника, волос и кальцификатов. Благодаря этим характерным признакам, представляется возможным дифференциальная диагностика тератом в рамках МРТ.
Смешанные герминогенные опухоли включают в себя различные зародышевые компоненты. Их диагностика с помощью МРТ возможна при наличии в опухоли, имеющей солидную или гетерогенную структуру, очагов кальцификации или участков жировой ткани. Диагностика герминогенного рака в Израиле включает в себя лабораторные анализы крови на уровень онкомаркеров альфа-фетопротеина и хорионического гонадотропина. Повышенная концентрация онкомаркеров, молодой возраст пациента и результаты МРТ могут служить основанием для постановки диагноза герминогенной опухоли смешанного типа.
Зрелые тератомы малигнизируются крайне редко (примерно в 1-2% случаев). Малигнизированная тератома выглядит на МРТ как жиросодержащая опухоль с солидным компонентом, имеющим нечеткие контуры. Опухоль демонстрирует признаки трансмурального распространения и инвазии в смежные структуры.
Дисгерминомы отображаются на МРТ как солидные образования, которые могут содержать кистозные включения с геморрагическими или некротическими очагами. Опухоль имеет вид мягкотканного новообразования с отдельными гипо- и гиперинтенсивными участками. Такое явление объясняется наличием в тканях свежих кровоизлияний, продуктов распада гемоглобина и избыточной жидкости. МРТ признаки опухолей эпидермального синуса – распространенной разновидности герминогенного рака яичника – схожи с дисгерминомами.
Гранулезноклеточные опухоли выглядят как мультилокулярные кисты с отдельными солидными вкраплениями. Фибромы представляют собой солидные новообразования, гипоинтенсивные в режимах Т1 и Т2, с незначительным усилением накопления контраста. Опухоли из клеток Лейдига-Сертоли визуализируются как солидные новообразования, усиленно накапливающие контраст, с интратуморальными кистозными включениями.
Метастазы обычно представляют собой билатеральные новообразования. Их структура может быть как солидной, так и гетерогенной или мультилокулярной кистозной. В рамках МРТ не представляется возможным однозначно дифференцировать метастазы от первичных опухолей яичника.
источник
Киста яичника представляет собой образование в виде мешочка, заполненного жидкостью, образовавшееся на тканях одного или обеих яичников.
Все подобные образования подразделяются на функциональные и органические. Первые являются следствием кратковременного сбоя в работе органа, когда фолликул в нужное время не разрывается и не выпускает яйцеклетку. Кисты этого типа или через месяц проходят самостоятельно, или легко лечатся при помощи гормональных препаратов. Органические кисты лечатся сложнее и могут потребовать хирургического вмешательства. Кроме того, кистозные опухоли могут быть как доброкачественными (муцинозная и серозная цистаденомы, дермоидная киста, цистеденофиброма и склерозирующая стромальная опухоль) и злокачественными (серозная и муцинозная цистаденокарциномы, кистозная опухоль Бреннера, эндометриоидный рак, кистозный метастаз и незрелая терома).
Считается, что кисты яичников могут стать следствием:
- Раннего начала менструаций;
- Гормональных нарушений в работе щитовидной железы;
- Абортов и других способов прерывания беременности;
- Различных заболеваний половой системы;
Выделяют основные виды яичниковых кистозных образований:
Физиологические кисты — норма
- Фолликулярная киста
- Киста желтого тела
- Текалютеиновые кисты
- Осложненные функциональные кисты: геморрагическая киста, разрыв, перекрут
Доброкачественные кистозные опухоли (кистомы)
- Дермоидная киста (зрелая тератома)
- Цистаденома серозная
- Цистаденома муцинозная
- Цистеденофиброма
- Склерозирующая стромальная опухоль
Злокачественные кистозные опухоли (кистомы)
- Цистаденокарцинома серозная
- Цистаденокарцинома муцинозная
- Эндометриоидный рак
- Кистозная опухоль Бреннера
- Незрелая тератома
- Кистозный метастаз
- Эндометриома (шоколадная киста)
- Поликистозные яичники (синдром Штейна-Левенталя)
- Постменопаузальная киста
- Синдром гиперстимуляции яичников
Прежде чем рассматривать патологические изменения, осветим нормальную анатомию яичника. Яичник женщины на момент рождения содержит свыше двух миллионов первичных ооцитов, около десяти из которых созревают в течение каждого менструального цикла. Несмотря на то, что зрелости достигают около десятка Граафовых фолликулов, только один из них становится доминирующим и достигает размера 18–20 мм к середине цикла, после чего разрывается, освобождая ооцит. Оставшиеся фолликулы уменьшаются в размерах и замещаются фиброзной тканью. После выхода ооцита доминантный фолликул спадается, в его внутренней выстилке начинается разрастание грануляционной ткани в сочетании с отеком, вследствие чего формируется желтое тело менструации. После 14 дней желтое тело претерпевает дегенеративные изменения, затем на его месте остается мелкий рубчик – белое тело.
Граафовы фолликулы: небольшие кистозные образования, обнаруживаемые в структуре яичника в норме у всех женщин репродуктивного возраста (в предменопаузальном периоде). Размеры фолликулов варьируют в зависимости от дня менструального цикла: самый крупный (доминирующий) обычно не превышает 20 мм в диаметре к моменту овуляции (14-й день от начала менструации), остальные не превышают 10 мм.
УЗИ яичника в норме. На сонограммах визуализируются яичники, содержащие несколько анэхогенных простых кист (Граафовых фолликулов). Фолликулы не нужно путать с патологическими кистами.
Как выглядят яичники на МРТ? На Т2-взвешенных МР-томограммах Граафовы фолликулы выглядят как гиперинтенсивные (т.е. яркие по сигналу) кисты с тонкими стенками, окруженные стромой яичника, дающей не столь интенсивный сигнал.
В норме у некоторых женщин (в зависимости от фазы менструального цикла) яичники могут интенсивно накапливать радиофармпрепарат (РФП) при ПЭТ. Чтобы отличить данные изменения от опухолевого процесса в яичниках, важно соотносить их с анамнестическими данными пациентки, а также с фазой менструального цикла (яичники интенсивно накапливают радиофармпрепарат в его середине). Исходя из этого, женщинам до наступления менопаузы лучше назначать ПЭТ в первую неделю цикла. После менопаузы яичники практически не захватывают РФП, и любое увеличение его накопления подозрительно на опухолевый процесс.
ПЭТ-КТ яичников: повышенное накопление радиофармацевтического препарата (РФП) в яичниках у женщины в предменструальном периоде (вариант нормы).
Вступлением в постменопаузальный период считается отсутствие менструаций в течение одного года и больше. В странах Запада средний возраст вступления в менопаузу составляет 51–53 года. В постменопаузе яичники постепенно уменьшаются в размерах, в них прекращают формироваться Граафовы фолликулы; тем не менее, фолликулярные кисты могут сохраняться несколько лет после наступления менопаузы.
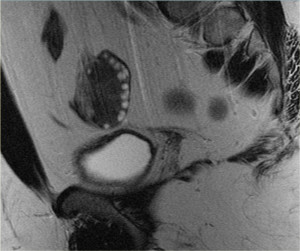
На Т2 взвешенной МР-томограмме (слева) у женщины в постменопаузе яичники выглядят в виде темных «глыбок», расположенных вблизи проксимального конца круглой связки. Справа на томограмме также визуализируется гипоинтенсивный левый яичник, лишенный фолликулов. Несмотря на то, что он несколько больше, чем принято ожидать, в целом яичник выглядит абсолютно нормальным. И, только если удается обнаружить увеличение размеров яичников по сравнению с первичным исследованием, дифференциально-диагностический ряд в первую очередь должен включать доброкачественное новообразование, например, фиброму или фибротекому.
Намного чаще встречаются доброкачественные функциональные кисты яичников, представляющие собой Граафов фолликул или желтое тело, достигшие значительных размеров, но в остальном остающиеся доброкачественными. В раннем постменопаузальном периоде (1–5 лет после последней менструации) могут возникать овуляторные циклы, также могут обнаруживаться кисты яичников. И даже в поздней менопаузе (более чем через пять лет после завершения менструального периода), когда овуляция уже не происходит, мелкие простые кисты могут обнаруживаться у 20% женщин.
Что такое функциональная киста яичника? Если не произошла овуляция и стенка фолликула не порвалась, он не претерпевает обратного развития и превращается в фолликулярную кисту. Другой вариант функциональной кисты — увеличение желтого тела с формированием кисты желтого тела. Оба образования являются доброкачественными и не требуют решительных мер. Отличить их от злокачественных вариантов помогает экспертное второе мнение.
В некоторых случаях не происходит овуляции и доминантный Граафов фолликул не претерпевает обратного развития. При достижении размера больше 3 см его называют фолликулярной кистой. Такие кисты обычно имеют размер 3–8 см, но могут быть и гораздо больше. На УЗИ фолликулярные кисты выглядят простыми, унилокулярными, анэхогенными кистозными образованиями с тонкой и ровной стенкой. При этом не должны обнаруживаться ни лимфоузлы, накапливающие контраст, ни какой-либо мягкотканный компонент кисты, ни перегородки, усиливающиеся при контрастировании, ни жидкость в брюшной полости (за исключением небольшого физиологического количества). При контрольных исследованиях фолликулярные кисты могут самостоятельно разрешаться.
Желтое тело может облитерироваться и заполняться жидкостью, в т. ч. кровью, в результате чего формируется киста желтого тела.
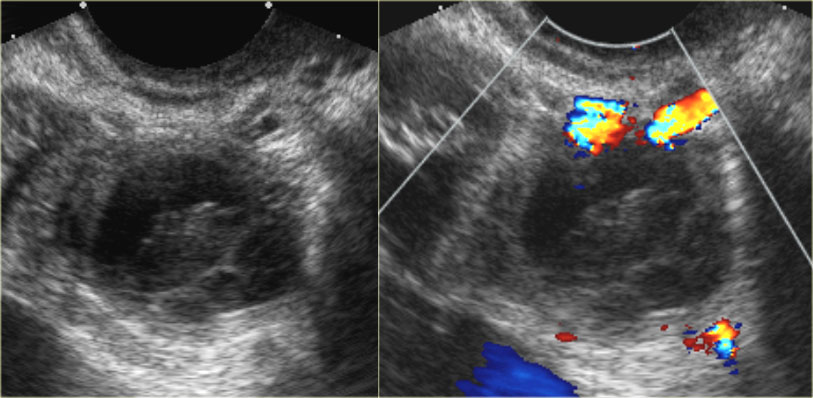
УЗИ: киста желтого тела. Видны мелкие комплексные кисты яичников с кровотоком в стенке, который обнаруживается при допплерографии. Типичный круговой кровоток при допплеровском исследовании получил название «огненного кольца». Обратите внимание на хорошую проницаемость кисты для ультразвука и отсутствие внутреннего кровотока, что соотносится с изменениями, характерными для частично инволютивно измененной кисты желтого тела
Нужно отметить, что у женщин, принимающих гормональные пероральные контрацептивы, подавляющие овуляцию, обычно не формируется желтое тело. И, наоборот, использование препаратов, индуцирующих овуляцию, увеличивает шанс развития кист желтого тела.
УЗИ малого таза: киста желтого тела. Слева на сонограмме определяются изменения («огненное кольцо»), типичные для кисты желтого тела. Справа на фото препарата яичника отчетливо видна геморрагическая киста со спавшимися стенками.
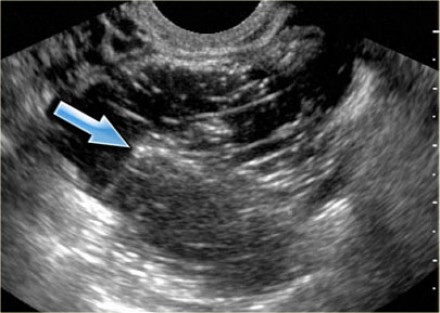
Киста желтого тела на МРТ. На аксиальной Т2-взвешенной томограмме определяется киста инволютивно измененного желтого тела (стрелка), что является нормальной находкой. Правый яичник не изменен.
Комплексная геморрагическая киста яичника формируется при кровотечении из Граафова фолликула либо фолликулярной кисты. На УЗИ геморрагические кисты выглядят как однокамерные тонкостенные кистозные структуры с наличием тяжей фибрина или гипоэхогенных включений, с хорошей проницаемостью для ультразвука. На МРТ геморрагические кисты характеризуются высокой интенсивностью сигнала на Т1 FS сканах, при этом на Т2 ВИ дают гипоинтенсивный сигнал. При допплерографии внутренний кровоток отсутствует, компонент, накапливающий контраст, внутри кисты на КТ или МРТ не определяется. Стенка геморрагической кисты имеет вариабельную толщину, часто с наличием сосудов, расположенных циркулярно. Несмотря на то, что геморрагические кисты обычно проявляются острой болевой симптоматикой, они могут быть случайной находкой у пациентки, не предъявляющей никаких жалоб.
На сонограммах определяется геморрагическая киста со сгустком крови, имитирующим новообразование. Тем не менее, при допплерографии внутреннего кровотока в кисте не выявлено, а проницаемость ее для ультразвука не снижена.
МР-картина геморрагической кисты яичника: в режиме Т1 ВИ без жироподавления определяется комплексная киста, характеризующаяся гиперинтенсивным сигналом, который может быть обусловлен как жировым компонентом, так и кровью. На Т1 ВИ с жироподавлением сигнал остается гиперинтенсивным, что позволяет подтвердить наличие крови. После введения контраста на основе препаратов гадолиния не наблюдается контрастного усиления, что позволяет подтвердить геморрагический характер кисты яичника. Кроме того, в дифференциально-диагностический ряд необходимо включать эндометриому.
На УЗИ в обоих яичниках определяется мягкотканный (солидный) компонент. Тем не менее, проницаемость для ультразвука с обеих сторон не нарушена, что позволяет предположить наличие геморрагических кист. При допплерографии (не представлена) кровоток в образованиях отсутствует.
Как отличить геморрагическую кисту на МРТ? В режиме Т1 в обоих образованиях определяется компонент с высокими сигнальными характеристиками (жир, кровь или жидкость, богатая белком). При жироподавлении интенсивность сигнала не уменьшается, что в целом позволяет исключить тератому, содержащую жировую ткань, и подтвердить наличие геморрагической жидкости.
Кистозный эндометриоз (эндометриома) является разновидностью кисты, сформированной тканью эндометрия, прорастающей в яичник. Эндометриомы обнаруживаются у женщин репродуктивного возраста, могут обуславливать длительно беспокоящую боль в области таза, связанную с менструацией. Приблизительно у 75% пациенток, страдающих эндометриозом, происходит поражение яичников. На УЗИ признаки эндометриомы могут разниться, однако в большинстве случаев (95%) эндометриома выглядит «классическим» однородным, гипоэхогенным кистозным образованием с наличием диффузных низкоуровневых эхогенных участков. Редко эндометриома бывает анэхогенной, напоминая функциональную кисту яичника. Кроме того, эндометриомы могут быть многокамерными, в них могут обнаруживаться перегородки различной толщины. Приблизительно у трети пациенток при тщательном исследовании обнаруживаются мелкие эхогенные очаги, прилежащие к стенке, которые, возможно, обусловлены наличием скоплений холестерина, однако также могут представлять собой сгустки крови или дебрис. Важно отличить эти очаги от истинных узловых образований стенки; при их наличии диагноз эндометриомы становится крайне вероятным.
На трансвагинальной сонограмме визуализируется типичная эндометриома с гиперэхогенными очагами в стенке. На допплерограмме (не показана) в этих очагах не удалось обнаружить кровеносные сосуды.
Эндометриоидная киста яичника: МРТ (справа) и КТ (слева). Компьютерная томография используется преимущественно с целью подтверждения кистозного характера образования. МРТ обычно может применяться с целью лучшей визуализации кист, плохо дифференцируемых при УЗИ.
На МРТ геморрагическое содержимое внутри эндометриомы приводит к повышению интенсивности сигнала на Т1 ВИ. На Т1 ВИ с жироподавлением эндометриома остается гиперинтенсивной в отличие от тератом, которые также гиперинтенсивны на Т1 ВИ, но гипоинтенсивны на Т1 FS. Эта последовательность (Т1 FS) всегда должна дополнять МР-исследование, поскольку позволяет обнаружить мелкие очаги, гиперинтенсивные на Т1.
Методы лучевой диагностики позволяют как предположить синдром поликистозных яичников (СПКЯ), также называемый синдромом Штейна-Левенталя, либо используются для подтверждения диагноза.
- Наличие 10 (и больше) простых периферических кист
- Характерный вид «нитки жемчуга»
- Увеличение яичников (в то же время у 30% пациенток они не изменены в размерах)
Клинические признаки синдрома поликистозных яичников:
- Гирсутизм (повышенное оволосение)
- Ожирение
- Нарушение фертильности
- Акне
- Рост волос (облысение) по мужскому типу
- Или повышение уровня андрогенов
Как выглядит поликстоз яичников? Слева на МР-томограмме определяется типичная картина в виде «нитки жемчуга». Справа у пациентки с повышенным содержанием андрогенов в крови визуализируется увеличенный яичник, а также множественные мелкие простые кисты, расположенные по периферии. Очевидным является сопутствующее ожирение. У этой пациентки МРТ позволяет подтвердить диагноз СПКЯ.
Синдром гиперстимуляции яичников является относительно редко встречающимся состоянием, обусловленным чрезмерной гормональной стимуляцией ХГЧ (хорионическим гонадотропином человека) и проявляющимся обычно двухсторонним поражением яичников. Избыточная гормональная стимуляция может иметь место при гестационной трофобластической болезни, СПКЯ, а также на фоне лечения гормонами или при беременности (редко при нормально протекающей беременности единственным плодом) с самостоятельным разрешением после рождения ребенка (по результатам исследований). Избыточная гормональная стимуляция чаще возникает при гестационной трофобластической болезни, фетальном эритробластозе или при многоплодной беременности. При лучевых методах исследования обычно обнаруживается двухстороннее увеличение яичников с наличием множественных кист, которые могут полностью замещать яичник. Основным дифференциальным критерием синдрома гиперстимуляции яичников являются характерные клинико-анамнестические данные.
На сонограмме, выполненной молодой беременной женщине, определяются множественные кисты в обоих яичниках. Справа определяется инвазивное образование в матке, сопоставимое с гестационной трофобластической болезнью. Заключение о данном заболевании сделано на основании характерных клинико-анамнестических данных (факта беременности у молодой женщины) и сонограммы, на которой выявлены признаки инвазивной формы гестационной трофобластической болезни.
Тубо-овариальный абсцесс возникает обычно как осложнение восходящей (из влагалища в шейку матки и маточные трубы) хламидийной или гонорейной инфекции. На КТ, МРТ при этом обнаруживается комплексное кистозное образование яичника с толстой стенкой и отсутствием васкуляризации. Утолщение эндометрия или гидросальпинкс делают диагноз тубо-овариального абсцесса более вероятным.
На аксиальной КТ с контрастным усилением определяется комплексное кистозное образование слева, напоминающее абсцесс, с толстой стенкой, накапливающей контраст, и включениями газа внутри.
На КТ в сагиттальной плоскости (слева) можно заметить, что к образованию подходит яичниковая вена, подтверждая его природу (стрелка). На корональной томограмме (справа) можно оценить анатомические соотношения образования и матки. В полости матки визуализируется пузырек газа, что позволяет предположить инфекционное начало именно здесь, с последующим распространением инфекции по маточной трубе в яичник.
Зрелая кистозная тератома, именуемая также дермоидной кистой, является крайне распространенным образованием яичника, которое может иметь кистозный характер. «Зрелая» в данном контексте означает доброкачественное образование в противоположность «незрелой», злокачественной тератоме. Доброкачественные кистозные тератомы обычно возникают у молодых женщин детородного возраста. На КТ, МРТ и УЗИ они выглядят однокамерными во (вплоть до) 90% случаев, однако могут быть и многокамерными, и двухсторонними приблизительно в 15% случаев. До 60% тератом могут содержать в своей структуре включения кальция. Кистозный компонент представлен жидкостью жирового характера, продуцируемой сальными железами, находящимися в ткани, выстилающей кисту. Наличие жира является диагностическим признаком тератомы. На УЗИ она имеет характерный вид кистозного образования с наличием гиперэхогенного солидного узла в стенке, называемого узлом Рокитанского или дермоидной пробкой.
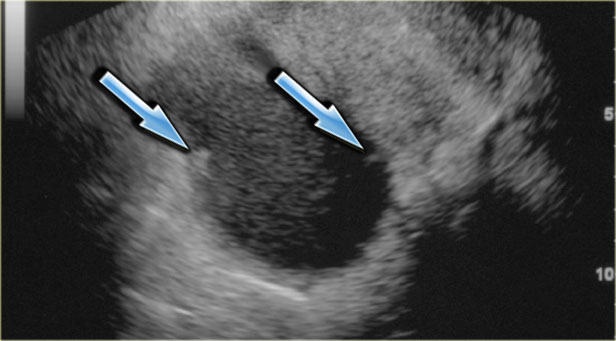
На УЗИ визуализируется узел Рокитанского или дермоидная пробка (стрелка).
Могут также обнаруживаться уровни «жидкость-жир», обусловленные разницей плотностей (жир, как более легкая и менее плотная субстанция, плавает на поверхности воды). Также можно визуализировать тонкие эхогенные линии («полоски»), наличие которых обусловлено «волосами» в полости кисты. Зрелые кистозные тератомы, даже доброкачественного характера, чаще всего удаляются оперативным путем, поскольку обуславливают повышенный риск перекрута яичника.
Осложнения дермоидной кисты яичника:
- Перекрут яичника
- Инфицирование
- Разрыв (спонтанный или в результате травмы)
- Гемолитическая анемия (редкое осложнение, разрешающееся после резекции)
- Злокачественная трансформация (редко)
Как выглядит дермоидная киста яичника на МРТ? Видно кистозное образование с гиперинтенсивным сигналом, внутри которого имеются перегородки (обнаруживаемые приблизительно в 10% подобных кист). В режиме жироподавления определяется подавление интенсивности сигнала, что позволяет подтвердить наличие жирового компонента и сделать заключение о тератоме.
Данные образования также являются распространенными кистозными опухолями яичников (кистомами), которые могут быть как серозными, так и муцинозными (слизистыми). На УЗИ муцинозная цистаденома чаще представляет собой анэхогенное однокамерное образование, которое может напоминать простую кисту. Муцинозные цистаденомы чаще состоят из нескольких камер, в которых может обнаруживаться комплексная жидкость с включениями белкового дебриса или крови. «Сосочковые» выпячивания на стенках позволяют предположить возможное злокачественное образование (цистаденокарциному).
Кистома яичника на УЗИ. При трансвагинальном исследовании (вверху слева) определяется киста левого яичника размером 5,1х5,2 см (анэхогенная и без перегородок). Тем не менее, на задней стенке кисты обнаруживается узел без признаков внутреннего кровотока при допплерографическом исследовании (вверху справа); дифференциально-диагностический ряд при этом включает фолликулярную кисту, скопление дебриса, кистозное новообразование. На МРТ (внизу) в образовании определяются тонкие перегородки, накапливающие контраст. Опухолевых узлов, лимфаденопатии, метастазов в брюшину не выявлено. Определяется минимальное количество асцитической жидкости. Образование было верифицировано как цистаденома при биопсии.
Кистома яичника: МРТ. На МР-томограммах, выполненных той же пациентке пять лет спустя, образование выросло. На Т2 ВИ визуализируется комплексная киста в левом яичнике с солидным узлом со стороны задней стенки. После введения контраста на Т1 FS определяется легкое усиление интенсивности сигнала от тонких перегородок и узла в стенке. Данные МРТ не позволили дифференцировать доброкачественное (напр., цистаденому) и злокачественное новообразование яичника. При гистологическом исследовании резектата подтвердилась цистаденофиброма.
Лучевые методы диагностики, такие как УЗИ или МРТ, не предназначены для определения гистологического типа опухоли. Однако с их помощью можно с той или иной степенью достоверности дифференцировать доброкачественные и злокачественные новообразования и определиться с дальнейшей тактикой ведения пациента. Обнаружение лучевых признаков злокачественного опухолевого роста должно нацелить лечащего врача (гинеколога, онколога) на дальнейшее активное выяснение характера кисты (оперативное вмешательство с биопсией, лапароскопия). В неясных и противоречивых случаях полезна повторная расшифровка МРТ малого таза, результате которой можно получить второе независимое мнение опытного лучевого диагноста.
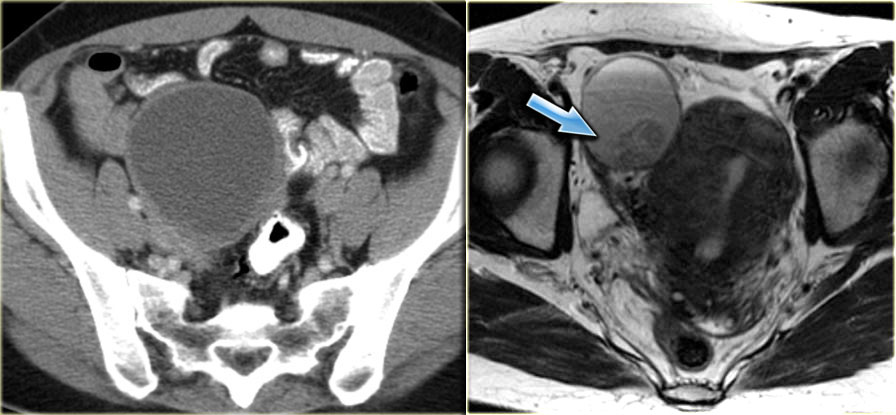
На УЗИ определяется комплексное кистозно-солидное образование в левом яичнике, и другое комплексное образование большого размера, содержащее как солидный, так и кистозный компонент, в правой половине таза
На КТ у этой же пациентки определяется комплексное кистозно-солидное образование с утолщенными перегородками, накапливающими контраст, в правом яичнике, крайне подозрительное на злокачественную опухоль. Также имеет место двухсторонняя тазовая лимфаденопатия (стрелки). При гистопатологическом исследовании подтвердилась серозная цистаденокарцинома яичника (наиболее часто встречающийся вариант)
КТ и фотография макропрепарата серозной цистаденокарциномы яичника.
На УЗИ (слева) видно большое многокамерное кистозное образование в правом параметрии; некоторые из камер анэхогенны, в других визуализируются равномерные низкоуровневые эхогенные включения, обусловленные белковым содержимым (в данном случае муцином, однако аналогично могут выглядеть и кровоизлияния). Перегородки в образовании в основном тонкие. Кровотока в перегородках не выявлено, солидный компонент также отсутствует, признаков асцита не определяется. Несмотря на отсутствие кровотока при допплерографии и солидного компонента, размер и многокамерная структура этого образования позволяют заподозрить кистозную опухоль и порекомендовать другие, более точные методы диагностики. На КТ с контрастным усилением (справа) определяются схожие изменения. Камеры образования имеют различную плотность, соотносящуюся с разным содержанием белка. При гистопатологическом исследовании подтвердилась муцинозная цистаденокарцинома с низким потенциалом злокачественности.
Двухсторонние кистозно-солидные образования яичников подозрительны на опухоль и требуют дальнейшей оценки. Значение лучевых методов исследования заключается в том, чтобы подтвердить факта наличия образования; тем не менее, невозможно сделать вывод, что оно абсолютно достоверно является доброкачественным или злокачественным. Пациенткам, у которых обнаруживаются эпителиальные опухоли (гораздо более часто встречающаяся группа новообразований яичников), даже после хирургического лечения, определение точного гистологического варианта опухоли не так влияет на прогноз, как стадия FIGO (международной федерации акушеров и гинекологов), степень дифференцировки, а также полнота резекции опухоли.
На сонограмме (слева) определяется увеличение обоих яичников, внутри которых имеется как кистозный, так и мягкотканный (солидный) компонент. На КТ у этой же пациентки определяется крупное кистозно-солидное образование, распространяющееся из таза в живот. Роль КТ в данном случае заключается в стадировании образования, однако на основе КТ (МРТ) нельзя определить гистологическую структуру опухоли.
Чаще всего метастазы в яичники, например, метастазы Крукенберга — отсевы рака желудка или толстого кишечника, представляют собой мягкотканные образования, но нередко они могут иметь и кистозный характер.
На КТ определяются кистозные образования в обоих яичниках. Также можно заметить сужение просвета прямой кишки, обусловленное раковой опухолью (синяя стрелка). Отчетливо видны кистозные метастазы рака прямой кишки в углублении брюшины (красная стрелка), в целом не являющиеся типичной находкой.
Лечение пациенток, страдающих раком яичника, традиционно включает в себя первичное стадирование, затем агрессивное циторедуктивное вмешательство в комбинации с внутрибрюшинным введением цисплатина. На ранних стадиях (1 и 2) применяется тотальная гистерэктомия и двухсторонняя сальпингооофорэктомия (либо односторонняя, если женщина детородного возраста желает сохранить свою фертильность, хотя такой подход и является спорным).
Пациенткам с запущенными опухолями (3 и 4 стадии) рекомендуется циторедуктивное вмешательство, которое подразумевает частичное удаление объема очагов опухоли; эта операция направлена не только на улучшение качества жизни пациенток, но также и на снижение вероятности обструкции кишечника и устранение метаболических эффектов опухоли. Оптимальное циторедуктивное вмешательство предполагает устранение всех опухолевых имплантов, имеющих размер более 2 см; при субоптимальном поперечный размер оставшихся опухолевых узлов превышает 2 см. Успешная циторедуктивная операция увеличивает эффективность химиотерапии и приводит к увеличению выживаемости.
Пациенткам с опухолью яичников на стадии 1a или 1b может потребоваться лишь избирательное оперативное вмешательство без последующей химиотерапии, в то время как в более запущенных стадиях требуется послеоперационная химиотерапия цисплатином (наиболее эффективный препарат при раке яичника). Несмотря на то, что положительный ответ на терапию препаратами платины достигает 60-80%, около 80-90% женщин с третьей стадией заболевания и около 97% с четвертой стадией погибают в течение 5 лет.
Пациенткам, получающим лечение по поводу рака яичника наиболее эффективным методом контроля является измерение сывороточного уровня СА-125 и физикальное исследование. Повторная лапоротомия остается наиболее точным методом оценки эффективности химиотерапии, однако дает множество ложноотрицательных результатов и не приводит к увеличению выживаемости. КТ используется с целью поиска макроскопического очага и позволяет избежать повторной биопсии. Если при помощи методов диагностики обнаруживается остаточная ткань опухоли, пациентке может быть назначено дополнительное лечение; тем не менее, лучевые методы показывают большое количество ложноотрицательных результатов.
На сегодняшний день кисты яичников довольно хорошо диагностируются с помощью целого ряда инструментов:
- Осмотр гинеколога, в ходе которого выясняются жалобы пациентки, а также определяется, увеличены ли придатки и имеются ли болезненные ощущения в нижней части живота.
- Тест на беременность. Он необходим не только для того, чтобы исключить внематочную беременность, но и чтобы определить возможность проведения компьютерной томографии.
- Ультразвуковое исследование, позволяющее быстро и с высокой точностью определить наличие кисты и проконтролировать динамику ее развития.
- Лапароскопическое исследование. Его достоинство состоит в том, что оно дает абсолютно точные результаты и при необходимости во время процедуры можно провести точное и малоинвазивное хирургическое вмешательство.
- Компьютерная и магниторезонансная томография.
КТ и МРТ являются довольно точными методами, позволяющими определить наличие кисты, предположить, доброкачественная она или злокачественная, уточнить ее размер и точное местоположение и т.д. Кроме того, в случае злокачественности кисты диагностика с использованием контраста дает возможность установить, дала ли опухоль метастазы в другие органы и точно определить их местоположение.
КТ проводится с помощью рентгеновского излучения, которое дает возможность получить срезы органа с шагом примерно в 2 мм. Собранные и обработанные компьютером срезы собираются в точное объемное изображение. Процедура абсолютно безболезненная, не требует сложной подготовки (все, что нужно, лишь придерживаться определенной диеты пару дней перед процедурой и, в случае запоров, принять слабительное) и длится не более 20 минут.
Учитывая, что шаг среза составляет 2 мм, КТ может определять образования от 2 мм в поперечном сечении и более. Это довольно небольшие кисты и опухоли, находящиеся на ранней стадии развития. Такая точность КТ-диагностики позволяет начать своевременное лечение и избежать более серьезных последствий.
Противопоказаниями метода является беременность (из-за облучения организма рентгеновским излучением) и аллергические реакции на контрастное вещество (в случае КТ с контрастом). Такие аллергические реакции встречаются не очень часто.
Особенностью практически любого современного метода диагностики, будь то УЗИ, МРТ или КТ является возможность получения ошибочного результата по объективным либо субъективным причинам. К объективным причинам относятся погрешности и недостатки диагностического оборудования, к субъективным – врачебные ошибки. Последние могут быть вызваны как недостатком опыта врача, так и банальной усталостью. Риск получения ложноположительных или ложноотрицательных результатов может доставить массу неприятностей и даже привести к тому, что заболевание перейдет в более тяжелую стадию.
Очень хорошим способом снижения риска ошибки диагностики является получение второго мнения. В этом нет ничего плохого, это не недоверие лечащему врачу, это всего лишь получение альтернативного взгляда на результаты томографии.
Сегодня получить второе мнение очень просто. Для этого вам достаточно загрузить результаты КТ в систему Национальной телерадиологической сети (НТРС), и не более чем через сутки вы получите заключение лучших специалистов ведущих институтов страны. Неважно, где вы находитесь, вы можете получить лучшую возможную в стране консультацию везде, где есть доступ к сети интернет.
Василий Вишняков, врач-радиолог
При составлении статьи использованы следующие материалы:
источник
А. Фолликулярная киста — опухолевый процесс, формирующийся вследствие скопления фолликулярной жидкости в кистозном фолликуле и характеризующийся отсутствием истинного пролиферативного роста.
Диаметр фолликулярных кист колеблется от 2 до 12 см. Форма в подавляющем большинстве наблюдений (94,1%) округлая. Внутренняя структура кист полностью однородная, анэхогенная, обладает высокой звукопроводимостью. Стенка фолликулярных кист ровная, гладкая; её толщина составляет в среднем 1,0±0,3 мм.
Динамическое эхографическое наблюдение показывает, что в течение первого менструального цикла спонтанной регрессии подвергаются 25,9%, второго — 33,4%, третьего — 40,7% фолликулярных кист. При этом отмечена взаимосвязь между размером кисты и сроком её исчезновения. Так, образования более 6 см в диаметре регрессируют в течение 3 менструальных циклов. Это, по-видимому, связано с тем, что стенка фолликулярной кисты лишена васкуляризации, поэтому инволюция происходит путём постепенного пассивного спадения стенок полости и резорбции жидкости, содержащейся в кисте.
Б. Киста жёлтого тела образуется на месте прогрессировавшего жёлтого тела, в центре которого в результате нарушения кровообращения накапливается жидкое содержимое.
Киста имеет размеры от 2 до 8 см. Описано 4 эхографических варианта строения кисты жёлтого тела.
1. При 1-м варианте наиболее часто киста имеет сетчатое строение средней эхогенности. В большинстве случаев сетчатый компонент выполняет всю или бульшую часть кисты.
2. При 2-м варианте содержимое кисты однородное и анэхогенное. В её полости определяются множественные или единичные, нежные, полные или неполные, неправильной формы перегородки.
3. При 3-м варианте в полости кисты определяются плотные, высокой эхогенности включения (сгустки крови). Чаще они имеют небольшие размеры (1—1,7 см в диаметре), единичны (1—3) и локализуются пристеночно. Эти образования могут иметь как неправильную форму, так и форму булавы или веретена.
4. При 4-м варианте содержимое кисты полностью однородное и анэхогенное. Её эхографическое изображение напоминает фолликулярную кисту.
Несмотря на различия внутреннего строения кист жёлтого тела, их звукопроводимость всегда высока. Толщина стенок колеблется от 2 до 4 мм, составляя в среднем 2,8±0,4 мм.
У большинства женщин кисты регрессируют самопроизвольно. Продолжительность инволюции зависит от размеров, а не от внутреннего строения кисты. В отличие от фолликулярных кист, кисты жёлтого тела в подавляющем большинстве наблюдений (86,2%) регрессируют в течение 1—2 менструальных циклов.
Кисты жёлтого тела, как правило, односторонние, хотя не исключено наличие небольшой кисты (до 4 см в диаметре) и в другом яичнике. Размеры кисты 2—8 см, форма округлая или овальная, стенка кисты утолщена, отмечают складчатость внутренней поверхности, содержимое геморрагическое. Киста имеет синюшно-багровый оттенок.
Собственная связка яичника не изменена. Ход сосудов мезоовариума имеет обычную направленность. При энуклеации кисты стенка с большим трудом отделяется от ткани яичника, нередко рвётся.
В. Параовариальная киста — ретенционное образование, расположенное между листками широкой связки матки.
Размеры параовариальных кист колеблются от 3 до 15 см. Толщина стенки кисты варьирует от 1 до 3 мм, составляя в среднем 1,5±0,4 мм. Прослеживается чёткая корреляция возможности ультразвуковой диагностики параовариальных кист в зависимости от их размеров. Только при диаметре кисты более 5 см во всех случаях при трансвагинальном УЗИ определяется неизменённый яичник.
При больших размерах параовариальных кист яичник далеко не всегда визуализируется. У 88% пациенток яичник определяется в виде отдельного анатомического образования, причём при увеличении размера кисты для идентификации яичника необходимо тщательное сканирование с помощью трансабдоминального и трансвагинального датчиков. В отличие от фолликулярных кист и кист жёлтого тела параовариальные кисты не регрессируют.
Д. Зрелые тератомы. Согласно Международной классификации ВОЗ (1977), тератомы яичников относят к группе герминогенных опухолей. Зрелые тератомы представляют собой доброкачественные новообразования, содержащие тканевые элементы, не отличающиеся от аналогичных структур организма (наиболее часто обнаруживают элементы кожи, волосы, жир, гладкомышечные волокна, хрящевую и костную ткань, элементы нервной системы).
В 80% наблюдений зрелые тератомы — односторонние образования. Нередко диагностируют рецидив заболевания с выявлением тератомы в другом яичнике. Чаще (60—70% случаев) опухоль исходит из правого яичника.
Одновременное проведение трансабдоминального и трансвагинального УЗИ позволяет повысить точность диагностики и выявить 6 типов эхографического изображения зрелых тератом.
1. При 1-м типе опухоль имеет полностью анэхогенное внутреннее строение и высокую звукопроводимость. На внутренней поверхности опухоли можно выявить средней или высокой эхогенности круглой или овальной формы паренхиматозный бугорок.
2. При 2-м типе опухоль имеет полностью плотное внутреннее строение, её структура гиперэхогенна и в основном однородна.
3. При 3-м типе тератомы характеризуются кистозно-сулидным строением, плотный компонент обычно имеет однородную структуру, высокую эхогенность и занимает от 1/3 до 3/4 объёма опухоли, в кистозном компоненте определяют множественные гиперэхогенные небольшие линейно-штриховые включения.
4. 4-й тип отличается полностью сулидным строением опухоли, состоящей из двух компонентов — гиперэхогенного и плотного, дающего акустическую тень.
5. Тератомы 5-го типа имеют наиболее сложное внутреннее строение и характеризуются наличием всех вышеперечисленных компонентов (кистозного, плотного и гиперэхогенного сулидного, дающего акустическую тень), они не превышают 5 см в диаметре.
6. Тератомы 6-го типа имеют разнообразное внутреннее строение (жидкостное с перегородками различной толщины, плотное включение губчатой структуры, мелко- и среднедисперсную гиперэхогенную взвесь).
Наибольшие трудности возникают при дифференциации кистозных тератом (1-й тип) и серозных цистаденом. При проведении УЗИ в подобных случаях особое внимание следует обращать на состояние внутренней стенки образования. Наличие ровной стенки в большинстве случаев позволяет предположить гладкостенную цистаденому.
Выявление на внутренней поверхности опухоли плотного компонента губчатой структуры чаще свидетельствует о папиллярной цистаденоме. Если пристеночный компонент имеет однородную структуру и содержит плотные гиперэхогенные включения, особенно дающие акустическую тень, то это с большой вероятностью указывает на зрелую тератому.
Определённые трудности возникают при дифференциальной диагностике зрелых тератом (6-й тип) и фибром яичника, дающих акустическую тень. При проведении УЗИ следует иметь в виду, что при фибромах участок опухоли, расположенный между её верхним полюсом и акустической тенью, в основном имеет низкую, а при тератомах — высокую эхогенность.
Особую ценность представляет выявление зрелых тератом в толще яичника, когда размеры яичника не увеличены, а поверхность не изменена. В этих клинических наблюдениях диагностические возможности УЗИ превосходят по значимости таковые лапароскопии.
Макроскопически стенка дермоидной кисты состоит из плотной, местами гиалинизированной соединительной ткани. Форма округлая или овальная, консистенция плотная. Размеры 1—16 см. Поверхность гладкая или бугристая, в одних местах эластичная, в других очень плотная.
Определённое дифференциально-диагностическое значение имеет расположение кисты в переднем своде (в отличие от других видов опухолей, располагающихся обычно в маточно-прямокишечном пространстве).
При разрезе кисты изливается её густое, похожее на сало содержимое, изредка оно имеет вид шариков (дермоид с шариками). Вместе с салом в кисте обнаруживают пучки волос. Внутренняя поверхность стенки кисты на значительном протяжении гладкая, но в одном её участке обычно определяется выступ — так называемый головной, или паренхиматозный, бугорок. В бугорке часто находят зубы, кости, части органов.
Опухоль обычно видна в виде образования с плотной, непрозрачной белесоватой капсулой. Наиболее характерный признак — сосочковые разрастания на наружной поверхности капсулы опухоли.
При выраженной диссеминации капиллярных разрастаний (вид цветной капусты) эвертирующую форму опухоли можно принять за рак.
Папиллярная цистаденома может быть двусторонним образованием, в запущенных случаях сопровождается асцитом, воспалительным процессом в малом тазу, возможно внутрисвязочное расположение опухоли и разрастание сосочков по брюшине.
Содержимое цистаденом бывает жидким, прозрачным и имеет коричневый, красноватый или грязно-жёлтый цвет. В отличие от муцинозных опухолей псевдомуцина нет.
Поверхность опухоли большей частью неровная, с многочисленными выпячиваниями из-за наличия камер. Размер опухоли колеблется в широких пределах. Опухоль неправильной формы с плотной, толстой, непрозрачной капсулой, цвет от белесоватого до синюшного. При боковом освещении видна граница между камерами.
На разрезе опухоль редко бывает однокамерной, большей частью она многокамерная с образованием дочерних и внучатых полостей. Между отдельными полостями заметны остатки перегородок, разрушенных вследствие значительного давления содержимого опухоли. Внутренняя поверхность гладкая.
Апоплексия яичника — внезапно наступившее кровоизлияние, сопровождающееся нарушением целостности ткани яичника и кровотечением в брюшную полость. Среди причин внутрибрюшного кровотечения 0,5—2,5% случаев приходится на апоплексию яичника.
Самым частым источником кровотечения бывает жёлтое тело или его киста. Не исключается возможность разрыва жёлтого тела во время беременности.
Поражённый яичник обычных или увеличенных размеров за счёт предшествующей гематомы, как правило, синюшного цвета. Даже небольшой разрыв (до 1 см) может привести к обильному кровотечению. В малом тазу и брюшной полости кровяные сгустки и свободная кровь.
Операцию выполняют максимально консервативно. Яичник удаляют только при массивном кровоизлиянии, целиком поражающем ткань яичника. В случае разрыва жёлтого тела беременности его ушивают, не производя резекцию, иначе беременность прервётся.
Нередко апоплексия сочетается с внематочной беременностью и острым аппендицитом. Апоплексия может быть двусторонней. В связи с этим во время операции обязателен осмотр обоих яичников, маточных труб и аппендикса.
В соответствии с Международной классификацией болезней 9-го пересмотра ВОЗ 1993 г., «поликистозные яичники» или синоним «синдром Стейна—Левенталя» кодируют номером 256.4 в разделе № 3 «Болезни эндокринной системы».
Частота поликистозных яичников в структуре гинекологических заболеваний колеблется в широких пределах — от 0,6 до 11%.
Характерные признаки поликистозных яичников: незначительное двустороннее увеличение органов (до 4—5 см), гладкая утолщённая капсула с сосудистым рисунком разной степени выраженности, наличие подкапсулярных кист, отсутствие свободной перитонеальной жидкости.
источник
Адрес: ул. Одесская, 54 (гл. корпус Тюменского ГМУ.), 6 этаж
Телефоны регистратуры: (3452) 20-05-10, 20-40-47
Часы работы: Пн-Пт — 8.00-20.00, Сб — 8.00-14.00, Вс — Выходной день
В клинической практике различают кисты и кистомы яичников. Киста – ретенционное опухолевидное образование – полость, заполненная жидкостью. При этом отсутствует пролиферация клеточных элементов, характерная для истинных опухолей (кистом). Нет убедительных данных о возможности развития рака яичников из ретенционных образований. Однако трудно провести дифференциальную диагностику их со злокачественным процессом.
К ретенционным, или простым кистам относятся фолликулярные кисты, кисты желтого тела (лютеиновые, тека-лютеиновые при пузырном заносе и хорионкарциноме), эндометриодные «шоколадные», паровариальные кисты.
В тех случаях, когда при гинекологическом исследовании выявляется то или иное патологическое образование в полости малого таза с помощью УЗИ можно решить ряд вопросов:
1) визуализировать пальпируемое образование на эхограмме;
2) установить его характер (жидкостное или мягкотканное);
3) точно локализовать относительно матки, яичников;
4) указать число и размеры образования, а также сделать точное описание эхографических характеристик объекта.
В распознавании кист и кистом яичников УЗИ органов малого таза имеет особую значимость, т.к. клиническая картина многих заболеваний бывает идентична, а данные гинекологического осмотра неспецифичными. Врач УЗИ должен исключить наличие вариантов нормы, воспалительных изменений, опухолей матки и, главное, провести дифференциальную диагностику между различными видами кист и опухолей яичников. Основным УЗИ-признаком кисты является обнаружение жидкостного образования в проекции яичника.
Фолликулярная киста развивается из зрелых или антральных фолликулов, часть сочетается с воспалительными заболеваниями матки и придатков, миомой матки. Это однокамерное, тонкостенное кистозное образования, наполненное прозрачным и светлым содержимым. Обычно к основанию кисты прилежит ткань макроскопически неизмененного яичника. Встречается в любом возрасте. При УЗИ малого таза визуализируется как эхонегативная структура.
Киста желтого тела встречается редко и возникает при воспалительных или гормональных изменениях в яичниках. Строение кисты сходно со строением желтого тела, отличается от него лишь размерами. Внутренняя поверхность кисты складчатая, содержимое – прозрачная жидкость. Чаще всего претерпевают обратное развитие.
В 50 % случаев пузырного заноса наблюдаются двусторонние лютеиновые кисты яичников, которые могут достигать больших размеров. После удаления пузырного заноса кисты исчезают в первые месяцы.
Эндометриодная («шоколадная») киста яичника – одно- или двустороннее образование, сине-багрового цвета с темно-геморрагическим содержимым. На эхограмме визуализируются нечетко, образуя множество эхо-сигналов. Эти кисты относятся к наружному перитонеальному эндометриозу и лечатся оперативно (лапараскопия, удаление кисты).
Паровариальная киста обычно небольших размеров, овоидной формы, гладкая, ограничена в подвижности. Протекает бессимптомно, при больших размерах могут быть боли внизу живота. Диагностика затруднена, в большинстве случаях при УЗ-исследовании такие кисты принимаются за кисты яичника. На УЗИ-органов малого таза виден здоровый яичник отдельно от паровариальной кисты.
Таким образом, ультразвуковое исследование органов малого таза на 5-7 день менструального цикла позволяет выявить, провести дифференциальную диагностику различных кистозных образований яичников.
Академическая многопрофильная клиника
гинекологическое отделение
врач акушер-гинеколог Елисеева В.В.
источник
Функциональные кисты яичников, такие, как фолликулярные и кисты жёлтого тела, у молодых женщин составляют 25—30% всех доброкачественных образований. А. Фолликулярная киста — опухолевый процесс, формирующийся вследствие скопления фолликулярной жидкости в кистозном фолликуле и характеризующийся отсутствием истинного пролиферативного роста. Диаметр фолликулярных кист колеблется от 2 до 12 см. Форма в подавляющем большинстве наблюдений (94,1%) округлая. Внутренняя структура кист полностью однородная, анэхогенная, обладает высокой звукопроводимостью. Стенка фолликулярных кист ровная, гладкая; её толщина составляет в среднем 1,0±0,3 мм. Динамическое эхографическое наблюдение показывает, что в течение первого менструального цикла спонтанной регрессии подвергаются 25,9%, второго — 33,4%, третьего — 40,7% фолликулярных кист. При этом отмечена взаимосвязь между размером кисты и сроком её исчезновения. Так, образования более 6 см в диаметре регрессируют в течение 3 менструальных циклов. Это, по-видимому, связано с тем, что стенка фолликулярной кисты лишена васкуляризации, поэтому инволюция происходит путём постепенного пассивного спадения стенок полости и резорбции жидкости, содержащейся в кисте. Фолликулярные кисты обычно односторонние, их диаметр 2—12 см, форма круглая, имеют тонкую гладкую стенку, однокамерное строение и тугоэластическую консистенцию. Капсула гладкая, белесоватая или бледно-розовая, содержимое прозрачное. Собственная связка яичника не изменена. Ход сосудов мезоовариума имеет обычную направленность. При энуклеации кисты стенка с трудом отделяется от ткани яичника, рвётся. Б. Киста жёлтого тела образуется на месте прогрессировавшего жёлтого тела, в центре которого в результате нарушения кровообращения накапливается жидкое содержимое. Киста имеет размеры от 2 до 8 см. Описано 4 эхографических варианта строения кисты жёлтого тела.
1. При 1-м варианте наиболее часто киста имеет сетчатое строение средней эхогенности. В большинстве случаев сетчатый компонент выполняет всю или бульшую часть кисты.
2. При 2-м варианте содержимое кисты однородное и анэхогенное. В её полости определяются множественные или единичные, нежные, полные или неполные, неправильной формы перегородки. 3. При 3-м варианте в полости кисты определяются плотные, высокой эхогенности включения (сгустки крови). Чаще они имеют небольшие размеры (1—1,7 см в диаметре), единичны (1—3) и локализуются пристеночно. Эти образования могут иметь как неправильную форму, так и форму булавы или веретена. 4. При 4-м варианте содержимое кисты полностью однородное и анэхогенное. Её эхографическое изображение напоминает фолликулярную кисту. Несмотря на различия внутреннего строения кист жёлтого тела, их звукопроводимость всегда высока. Толщина стенок колеблется от 2 до 4 мм, составляя в среднем 2,8±0,4 мм. У большинства женщин кисты регрессируют самопроизвольно. Продолжительность инволюции зависит от размеров, а не от внутреннего строения кисты. В отличие от фолликулярных кист, кисты жёлтого тела в подавляющем большинстве наблюдений (86,2%) регрессируют в течение 1—2 менструальных циклов. Кисты жёлтого тела, как правило, односторонние, хотя не исключено наличие небольшой кисты (до 4 см в диаметре) и в другом яичнике. Размеры кисты 2—8 см, форма округлая или овальная, стенка кисты утолщена, отмечают складчатость внутренней поверхности, содержимое геморрагическое. Киста имеет синюшно-багровый оттенок. Собственная связка яичника не изменена. Ход сосудов мезоовариума имеет обычную направленность. При энуклеации кисты стенка с большим трудом отделяется от ткани яичника, нередко рвётся. В. Параовариальная киста — ретенционное образование, расположенное между листками широкой связки матки. Размеры параовариальных кист колеблются от 3 до 15 см. Толщина стенки кисты варьирует от 1 до 3 мм, составляя в среднем 1,5±0,4 мм. Прослеживается чёткая корреляция возможности ультразвуковой диагностики параовариальных кист в зависимости от их размеров. Только при диаметре кисты более 5 см во всех случаях при трансвагинальном УЗИ определяется неизменённый яичник. При больших размерах параовариальных кист яичник далеко не всегда визуализируется. У 88% пациенток яичник определяется в виде отдельного анатомического образования, причём при увеличении размера кисты для идентификации яичника необходимо тщательное сканирование с помощью трансабдоминального и трансвагинального датчиков. В отличие от фолликулярных кист и кист жёлтого тела параовариальные кисты не регрессируют. Параовариальные кисты, как правило, представляют односторонние образования размером до 10—15 см в диаметре, форма округлая или овальная, консистенция тугоэластическая, капсула обычно тонкая, но довольно прочная, содержимое прозрачное. В зависимости от величины кисты маточная труба располагается по-разному, иногда она распластана на поверхности кисты. Параовариальная киста и яичники определяются как отдельные анатомические образования. Г. Перитонеальные кистозные образования. К числу достаточно трудно диагностируемых образований малого таза относят и перитонеальные кистозные образования (серозоцеле). Дифференциальная диагностика серозоцеле, опухолевидных образований и опухолей яичников представляет значительные трудности. Анамнестические данные имеют некоторые особенности: чревосечение выявляют в 80% случаев, острое воспаление придатков матки с пельвиоперитонитом — в 10—25%, распространённые формы эндометриоза — в 5—15%. Длительность существования серозоцеле составляет от 3 мес до 4,6 года (после ранее перенесённых операций), а среди женщин с острым пельвиоперитонитом — от 2 до 5 мес. 1. Жидкостное образование в области малого таза, выявляемое после перенесённых операций или острого воспалительного процесса внутренних половых органов. 2. Отсутствие на эхограмме чётко визуализируемой стенки (капсулы). 3. Неправильность контуров кистозной структуры, расположенной в малом тазу. 4. Изменение формы образования при повторных УЗИ. Перитонеальное образование бывает однокамерным или многокамерным, стенки представлены спайками. Форма округлая или овальная, размеры от 1 до 25 см, тугоэластической консистенции, заполнено желтоватой опалесцирующей жидкостью. Спаечный процесс в брюшной полости и малом тазу вызывает определённые технические трудности при проведении лапароскопии. Д. Зрелые тератомы. Согласно Международной классификации ВОЗ (1977), тератомы яичников относят к группе герминогенных опухолей. Зрелые тератомы представляют собой доброкачественные новообразования, содержащие тканевые элементы, не отличающиеся от аналогичных структур организма (наиболее часто обнаруживают элементы кожи, волосы, жир, гладкомышечные волокна, хрящевую и костную ткань, элементы нервной системы). В 80% наблюдений зрелые тератомы — односторонние образования. Нередко диагностируют рецидив заболевания с выявлением тератомы в другом яичнике. Чаще (60—70% случаев) опухоль исходит из правого яичника. Одновременное проведение трансабдоминального и трансвагинального УЗИ позволяет повысить точность диагностики и выявить 6 типов эхографического изображения зрелых тератом.
1. При 1-м типе опухоль имеет полностью анэхогенное внутреннее строение и высокую звукопроводимость. На внутренней поверхности опухоли можно выявить средней или высокой эхогенности круглой или овальной формы паренхиматозный бугорок.
2. При 2-м типе опухоль имеет полностью плотное внутреннее строение, её структура гиперэхогенна и в основном однородна. 3. При 3-м типе тератомы характеризуются кистозно-сулидным строением, плотный компонент обычно имеет однородную структуру, высокую эхогенность и занимает от 1/3 до 3/4 объёма опухоли, в кистозном компоненте определяют множественные гиперэхогенные небольшие линейно-штриховые включения. 4. 4-й тип отличается полностью сулидным строением опухоли, состоящей из двух компонентов — гиперэхогенного и плотного, дающего акустическую тень. 5. Тератомы 5-го типа имеют наиболее сложное внутреннее строение и характеризуются наличием всех вышеперечисленных компонентов (кистозного, плотного и гиперэхогенного сулидного, дающего акустическую тень), они не превышают 5 см в диаметре. 6. Тератомы 6-го типа имеют разнообразное внутреннее строение (жидкостное с перегородками различной толщины, плотное включение губчатой структуры, мелко- и среднедисперсную гиперэхогенную взвесь). Наибольшие трудности возникают при дифференциации кистозных тератом (1-й тип) и серозных цистаденом. При проведении УЗИ в подобных случаях особое внимание следует обращать на состояние внутренней стенки образования. Наличие ровной стенки в большинстве случаев позволяет предположить гладкостенную цистаденому. Выявление на внутренней поверхности опухоли плотного компонента губчатой структуры чаще свидетельствует о папиллярной цистаденоме. Если пристеночный компонент имеет однородную структуру и содержит плотные гиперэхогенные включения, особенно дающие акустическую тень, то это с большой вероятностью указывает на зрелую тератому. Определённые трудности возникают при дифференциальной диагностике зрелых тератом (6-й тип) и фибром яичника, дающих акустическую тень. При проведении УЗИ следует иметь в виду, что при фибромах участок опухоли, расположенный между её верхним полюсом и акустической тенью, в основном имеет низкую, а при тератомах — высокую эхогенность. Особую ценность представляет выявление зрелых тератом в толще яичника, когда размеры яичника не увеличены, а поверхность не изменена. В этих клинических наблюдениях диагностические возможности УЗИ превосходят по значимости таковые лапароскопии. Макроскопически стенка дермоидной кисты состоит из плотной, местами гиалинизированной соединительной ткани. Форма округлая или овальная, консистенция плотная. Размеры 1—16 см. Поверхность гладкая или бугристая, в одних местах эластичная, в других очень плотная. Определённое дифференциально-диагностическое значение имеет расположение кисты в переднем своде (в отличие от других видов опухолей, располагающихся обычно в маточно-прямокишечном пространстве). При разрезе кисты изливается её густое, похожее на сало содержимое, изредка оно имеет вид шариков (дермоид с шариками). Вместе с салом в кисте обнаруживают пучки волос. Внутренняя поверхность стенки кисты на значительном протяжении гладкая, но в одном её участке обычно определяется выступ — так называемый головной, или паренхиматозный, бугорок. В бугорке часто находят зубы, кости, части органов. Е. Серозные, или цилиоэпителиальные, опухоли делят на гладкостенные и папиллярные, а папиллярные в свою очередь — на инвертирующие (сосочки расположены внутри капсулы опухоли) и эвертирующие (сосочки расположены на наружной поверхности капсулы). Существуют также смешанные опухоли, когда сосочки расположены и на внутренней, и на наружной поверхности капсулы. 1. Серозная цистаденома — наиболее простая форма серозных опухолей, как правило, односторонняя, однокамерная и гладкостенная. Эпителий, выстилающий стенку опухоли, однорядный кубический, реже цилиндрический. Форма шаровидная или овальная, поверхность гладкая, блестящая, белесоватого цвета. Содержимое кисты прозрачное, с желтоватым оттенком. Размеры могут значительно варьировать. По внешнему виду серозные гладкостенные цистаденомы напоминают фолликулярные кисты, но в отличие от ретенционных образований опухоль имеет различную окраску — от голубоватой до белесовато-серой, что обусловлено неравномерной толщиной капсулы. Опухоль обычно видна в виде образования с плотной, непрозрачной белесоватой капсулой. Наиболее характерный признак — сосочковые разрастания на наружной поверхности капсулы опухоли. При выраженной диссеминации капиллярных разрастаний (вид цветной капусты) эвертирующую форму опухоли можно принять за рак. Папиллярная цистаденома может быть двусторонним образованием, в запущенных случаях сопровождается асцитом, воспалительным процессом в малом тазу, возможно внутрисвязочное расположение опухоли и разрастание сосочков по брюшине. Содержимое цистаденом бывает жидким, прозрачным и имеет коричневый, красноватый или грязно-жёлтый цвет. В отличие от муцинозных опухолей псевдомуцина нет. Поверхность опухоли большей частью неровная, с многочисленными выпячиваниями из-за наличия камер. Размер опухоли колеблется в широких пределах. Опухоль неправильной формы с плотной, толстой, непрозрачной капсулой, цвет от белесоватого до синюшного. При боковом освещении видна граница между камерами. На разрезе опухоль редко бывает однокамерной, большей частью она многокамерная с образованием дочерних и внучатых полостей. Между отдельными полостями заметны остатки перегородок, разрушенных вследствие значительного давления содержимого опухоли. Внутренняя поверхность гладкая. Ж. Перекрут ножки опухоли яичника возникает довольно часто, особенно при благоприятных условиях: большой подвижности опухоли, небольших размерах, значительном растяжении передней брюшной стенки (отвислый живот), беременности, в послеродовом периоде. Наиболее часто перекрут происходит до начала половой жизни. В случае перекрута ножки опухоли яичника визуализируют образование синюшно-багрового цвета. Его внешний вид обусловлен степенью перекрута ножки опухоли на 180° и более (частичный или полный перекрут) и временем, прошедшим с момента нарушения кровообращения до эндоскопической операции. Апоплексия яичника — внезапно наступившее кровоизлияние, сопровождающееся нарушением целостности ткани яичника и кровотечением в брюшную полость. Среди причин внутрибрюшного кровотечения 0,5—2,5% случаев приходится на апоплексию яичника. Самым частым источником кровотечения бывает жёлтое тело или его киста. Не исключается возможность разрыва жёлтого тела во время беременности. Поражённый яичник обычных или увеличенных размеров за счёт предшествующей гематомы, как правило, синюшного цвета. Даже небольшой разрыв (до 1 см) может привести к обильному кровотечению. В малом тазу и брюшной полости кровяные сгустки и свободная кровь. Операцию выполняют максимально консервативно. Яичник удаляют только при массивном кровоизлиянии, целиком поражающем ткань яичника. В случае разрыва жёлтого тела беременности его ушивают, не производя резекцию, иначе беременность прервётся. Нередко апоплексия сочетается с внематочной беременностью и острым аппендицитом. Апоплексия может быть двусторонней. В связи с этим во время операции обязателен осмотр обоих яичников, маточных труб и аппендикса. В соответствии с Международной классификацией болезней 9-го пересмотра ВОЗ 1993 г., «поликистозные яичники» или синоним «синдром Стейна—Левенталя» кодируют номером 256.4 в разделе № 3 «Болезни эндокринной системы». Частота поликистозных яичников в структуре гинекологических заболеваний колеблется в широких пределах — от 0,6 до 11%. Характерные признаки поликистозных яичников: незначительное двустороннее увеличение органов (до 4—5 см), гладкая утолщённая капсула с сосудистым рисунком разной степени выраженности, наличие подкапсулярных кист, отсутствие свободной перитонеальной жидкости. Г.М. Савельева
Операции на матке. Лапароскопическая миомэктомия
Операции при доброкачественных опухолях матки занимают существенное место в практической деятельности гинеколога. Многие вмешательства на матке могут быть выполнены лапароскопическим доступом с несомненными преимуществами перед открытой хирургией.
Операции при внематочной беременности. Хирургическое лечение
Выбор хирургического доступа и характера оперативного вмешательства при трубной беременности зависит от целого ряда факторов: общего состояния больной, величины кровопотери, выраженности спаечного процесса в малом тазу, размеров и локализации плодного яйца.
Операции на матке. Лапароскопическая гистерэктомия
После кесарева сечения и холецистэктомии гистерэктомия — одно из наиболее распространённых оперативных вмешательств в индустриально развитых странах. Ежегодно в мире выполняют около 600 000 экстирпаций матки. Начиная с 1980 г. в США производят 7 гистерэктомий на 10 000 женщин в возрасте старше 15 ле.
Киста в переводе с греческого значит «пузырь». Так называют образование в различных органах, которое имеет стенку, а полость, которая этой стенкой ограничена, заполнена каким-то содержимым. Бывают кисты и в яичниках. Кисты яичников можно разделить на 2 большие группы:
- Кисты, которые НЕ надо оперировать (функциональные)
- Кисты, которые требуют операции
источник