Киста в желчном пузыре – это новообразование не воспалительного характера, образующееся по причине большого накопления слизи в его полости. Она давит на стенки внутреннего органа, что приводит к выпячиванию его полости.
Ее рост провоцирует появление серьезных симптомов и осложнений. Выявленная патология требует незамедлительного лечения.
Киста во всех случаях является следствием различных заболеваний. Как самостоятельное заболевание она не развивается.
Прямой причиной кистозного образования является нарушение оттока желчного секрета. Также сказывается перенесенный холецистит, нарушающий структуру слизистой пузыря и его протоков.
Различные патологии, мешающие прохождению желчи в кишечник, провоцируют кистозное заболевание.
Факторы делятся на два вида:
- обструктивные (внутренние);
- рестриктивные (наружние).
Обструктивные причины обусловлены рядом аномалий, блокирующих отток желчи. К таким факторам относятся:
- слизистые скопления (при зауженном канале);
- наличие камней, застрявших в желчном протоке;
- песок в полости;
- новообразования в протоке и просвете ЖП, перекрывающие выход из путей;
- большое количество паразитов.
Рестриктивные причины характеризуются сдавленностью протока пузыря, сужением его просвета и заблокированному оттоку желчи. К ним относятся следующие факторы:
- новообразования брюшной полости, сдавливающие желчевыводящие каналы;
- наличие рубцов после хирургических вмешательств;
- врожденные перегибы пузырного канала;
- развитие спаек в органах брюшной полости.
Распространенной причиной патологии становятся спайки, появившиеся при сопутствующих гнойных абсцессах в брюшной полости. Организм, пытаясь избавиться от гнойного содержимого, вырабатывает фибрин – клейкое вещество, ведущее к образованию спаек. Даже небольшого их количества вокруг ЖП хватает для нарушения нормального оттока желчи.
Часто образование спаечного процесса происходит в результате хирургических процедур.
Иногда встречается совокупность внешних и внутренних факторов, приводящих к образованию наростов.
Существуют факторы риска, нередко приводящие к аномалии:
- дисфункция ЖКТ. Развивается по причине нарушения питания, переедания, злоупотребления вредными продуктами;
- беременность. Растущая матка сдавливает органы брюшной полости;
- прием антибиотиков. Длительное употребление лекарств нарушает физиологические процессы в организме.
Простудные факторы. Способствуют увеличению лимфоузлов возле ЖП и каналов, что провоцирует сдавливание шейки пузыря.
У детей киста общего желчного протока развивается по следующим причинам:
- сужение желчевыводящих каналов;
- деформация (перетяжки и перегибы);
- врожденные патологии органов пищеварения.
Заболевание желчного канала часто протекает совместно с печеночным фиброзом или синдромом Кароли.
На протяжении долгого времени, находящаяся на желчном пузыре киста может никак не проявлять себя. Часто больные списывают дискомфорт под правым ребром и возникающую тошноту на любые другие проблемы ЖКТ.
Симптомы, возникающие при увеличении кистозного образования:
- боли и дискомфорт в животе;
- проявления тошноты;
- рвота, нередко возникающая на фоне болезненных ощущений.
Боль локализуется в правой стороне живота, и нередко отдает в правую часть ключицы и спину, иногда – в область шеи. Она имеет ноющий, либо колющий, характер и прогрессирует при изменении позы, что особенно заметно по ночам.
Болевые ощущения усиливаются при сбоях в режиме питания или прогрессировании осложнений.
- отрыжка с желчным содержимым;
- сбой в работе ЖКТ (понос).
Понос вызывается смещением слизи в кишечник, вследствие чего происходит его раздражение.
При присоединении инфекции выражены следующие симптомы:
- усиление болей;
- повышенная температура;
- сильная тошнота и рвотные позывы;
- мигрень.
На фоне закупоренных каналов и непроходимости желчи, у пациентов любого возраста развивается желтушность кожи и глаз.
Киста общего желчного протока (ОЖП) подразделяется на следующие виды:
- Тип I характеризуется смешанным или сегментарным расширением;
- Тип II – выпячивание или дивертикул;
- Тип III – холедохоцеле ОЖП, в основном, на внутренней стороне кишечника;
- Тип IV – физиологические деформации, характерные для типа I, в сочетании с кистозным наростом желчных каналов внутри печени (IVа, Кароли), либо IVб.
Под видом V подразумевают патологию Кароли.
Самая распространенная форма – внепеченочная опухоль типа I. За ней следует совокупность внутри- и внепеченочных аномалий по типу IVа.
Специалисты расходятся во взглядах относительно того, считать ли кистозным образованием или нет.
Новообразование типа I характеризуется как забрюшинная опухоль с колеблющимися размерами (от двух сантиметров до 8 литров в объеме). Она заполнена коричневой жидкостью и может разрываться.
Осложнением запущенного заболевания может стать билиарный цирроз. Кистозные наросты холедоха провоцируют портальную гипертензию, вследствие сдавливания воротной вены. Также в желчных путях и в кисте не исключено развитие злокачественных опухолей.
Диагностика затрудняется отсутствием на первичной стадии болезни каких-либо симптомов. Часто киста в желчном пузыре диагностируется случайно, при обследовании других аномалий ЖКТ.
Врач – специалист проводит визуальный осмотр, назначает необходимые анализы, отправляет на инструментальное обследование.
Метод пальпации выявляет следующие признаки заболевания:
- болезненные ощущения в животе, с правой стороны ребер;
- у пациентов с худым телосложением нащупывается овальное образование, упругое на ощупь и подвижное.
Самый информативный способ диагностики – инструментальный. В его основе находятся такие методы, как:
- рентген брюшной полости – выявляет без труда опухоли большого размера. Диагностика проводится с изменением положения туловища, что позволяет получить более четкую картину;
- УЗИ ЖП и его путей – помогает обнаружить новообразование любого размера. УЗИ — диагностика способна определить характер нароста, толщину его стенок, расположение и диаметр. Также определяется состояние внутреннего органа, расположение камней при желчнокаменной болезни (ЖКБ);
- холангиопанкреатография – эта процедура заключается во введении в организм контрастной жидкости и проведении рентгена. Киста выявляется нестандартной формой ЖП, с наличием мешотчатого нароста. При наличии камней, заполнения пузыря жидкостью не происходит;
- компьютерная томография – нужна для определения состояния, наличия истонченных стенок, свидетельствующих о выпирании нароста. Во время процедуры хорошо проявляются опухоли и рубцы.
- МРТ – процедура, схожая с компьютерной томографией;
- лапароскопия – очень эффективный способ выявления патологии. Оптика, находящаяся в лапароскопе, помогает обнаружить деформацию стенок пузыря, и увидеть характерную для кисты слизь.
Лабораторные исследования необходимы при наличии осложнений:
- анализ крови – выявляет накопление лейкоцитов при наличии инфекций;
- обследование кистозного содержимого – проводится после операции по удалению ЖП.
Часто киста выявляется исключительно при появлении осложнений, поэтому терапия проводится комплексная. Лечение кисты желчного пузыря напрямую зависит от параметров новообразования, причин ее появления и наличия осложнений.
На первичных стадиях появления кистозного нароста проводится консервативная терапия, заключающаяся в следующем:
- диетический режим;
- постоянный контроль специалиста;
- уменьшение физических нагрузок.
Пациенту выписываются лекарства, улучшающие отток желчи. Если патология развилась на фоне бактерий, назначаются антибиотики, при наличии паразитов – противогистаминные средства.
От образовавшихся камней применяют метод ультразвукового дробления, либо инъекции, разрушающие эти образования.
Операция – единственный верный способ избавления от опухоли. Она показана в ситуациях:
- если нарост большого размера;
- при прогрессировании нароста;
- если истончается кистозная стенка.
Холецистэктомия – операция по удалению ЖП. Вырезание нароста с сохранением пузыря — неэффективный метод, поэтому проводят удаление всего органа.
- открытый метод – проводится надрез стенки брюшной полости;
- мини – доступ (используется маленький надрез в животе);
- лапароскопическое удаление – введение лапароскопа в живот через маленький разрез. В устройство встроена оптика, помогающая в процессе удаления ЖП.
Лапароскопия не проводится в случаях нестандартного расположения органа, большого размера опухоли и осложнений. В таких случаях используется открытый метод удаления.
Лапароскопическая диагностика в некоторых случаях может стать процедурой по удалению.
Реабилитация после хирургической процедуры длится от одного до трех месяцев. Это напрямую зависит от соблюдения постельного режима и назначенной диеты.
Правильное питание – самая важная часть в восстановлении организма. Нужно отказаться от приема жирных, соленых, острых блюд, специй и алкогольных напитков.
Рекомендуется употреблять больше кисломолочных продуктов, отваривать мясо и рыбу, питаться маленькими порциями, но часто.
После удаления органа желчь будет поступать из печени сразу в кишечник, поэтому пациенту необходимо соблюдать правила дробного питания на протяжении всей жизни.
В период реабилитации назначаются антибиотики, обезболивающие лекарства и лечебная физкультура.
При подозрении на наличие заболевания, появлении болей и характерных симптомов, следует сразу же отправляться в поликлинику, на прием к терапевту.
Врач – терапевт проводит первичный осмотр, выслушивает жалобы и, подозревая наличие кисты, отправляет к специалисту – гастроэнтерологу.
Патология у детей выявляется детским врачом – гастроэнтерологом, к которому направляет педиатр по месту жительства.
Врач, обнаружив осложненную кистозную аномалию, дает направление на госпитализацию в хирургическое отделение.
При острых и внезапных болях, повышении температуры, следует немедленно вызывать скорую помощь.
На начальной стадии заболевания эффективными будут народные средства лечения.
Несколько рецептов для борьбы с недугом:
- травяной настой ромашки и чистотела. Ингредиенты используются в равных пропорциях и смешиваются. Столовая ложка смеси заливается 1 стаканом кипятка и заваривается в течение семи часов. На протяжении месяца, каждый день, перед едой нужно пить одну ложку смеси. Спустя месяц обязательно делается перерыв на неделю, затем лечение продолжается;
- настои из укропа, череды, подорожника, бессмертника;
- отвары шиповника, земляники, ежевики, зверобоя.
Все перечисленные травы можно сочетать друг с другом, а можно принимать каждый по отдельности.
Опасность появления недуга заключается в возможном растяжении и увеличении размера ЖП, что может привести к разрыву органа. Вследствие этого, содержимое пузыря попадет в брюшную полость, что спровоцирует перитонит. Без экстренной хирургической помощи такая ситуация закончится летальным исходом.
Обнаруженная киста общего желчного протока способна вызвать развитие опухолей.
Длительное нахождение нароста в полости органа провоцирует утолщение стенок ЖП, что становится причиной его воспаления.
Для предупреждения заболеваний ЖП, в том числе и кист, нужно соблюдать определенные рекомендации.
- ведение активного образа жизни;
- соблюдение правильного питания;
- исключение из рациона вредных продуктов, ограниченно употреблять жирную, соленую и острую пищу;
- регулярная диагностика у врачей.
источник
Киста желчного пузыря – не воспалительный процесс, который предполагает скопление жидкости в полости холецистиса. При больших размерах кисты человек испытывает неприятные ощущения справа под нижними ребрами, происходит нарушение работы желудка, вызывающее затрудненное и болезненное пищеварение.
Киста возникает при нарушении оттока желчи, который развивается по следующим причинам:
- нарушение процессов жизнедеятельности организма из-за долговременного лечения антибиотиками;
- отклонение деятельности пищеварительного тракта от нормы из-за расстройства ЖКТ вызванным плохим питанием, длительным голоданием или перееданием;
-
спайки – сращения соединительной ткани, которые заполняют желчный пузырь и образуют препятствие для отхода жидкости по каналу;
- на неоднократные вирусные заболевания реагируют лимфоузлы, которые увеличиваясь, сжимают пузырную шейку;
- плотные образования, засевшие в протоке холецистиса;
- заражение паразитами приводит к забиванию желчных каналов, чем повышается опасность возникновения кист;
- на двигательную активность пузыря могут повлиять опухоли и воспаления органов возле него, так как они становятся больше в объемах;
- сдавливание желчного пузыря при беременности;
- желчный застой, провоцирующийся присущими от рождения аномалиями каналов.
Симптомы кисты желчного пузыря:
-
тупые боли справа под нижними ребрами, отдающиеся в спину или правую лопатку, которые способны становиться сильнее при смене расположения тела и продолжаться длительное время;
- тошнота, рвота с примесью желчи, а также расстройство ЖКТ;
- пожелтение глаз и кожи;
- при очень больших размерах кисты может быть высокая температура, ломота в суставах, головные боли.
Довольно часто патология может в течение нескольких лет не проявлять симптомов. Человек изредка чувствует неприятные ощущения в правом подреберье и тошноту. При появлении болезни из-за рубцовых изменений первые симптомы могут обнаружиться лишь при больших размерах пузыря.
Первоначальный диагноз ставится после обследования врача. Доктор расспрашивает пациента о его жалобах и болезнях, проводит пальпацию увеличения органа. Затем больному назначают основное обследование. Оно включает следующие методы:
- УЗИ;
- магнитно-резонансная томография;
- рентгенодиагностика;
- компьютерная томография;
- анализы мочи, крови, кала;
- дифференциальная диагностика;
- диагностическая лапароскопия.
Данные исследования необходимы для подтверждения болезни, они позволяют определить размеры пузыря, его внутреннее состояние, а также помогают обнаружить камни, воспаления, рубцовые изменения в желчных протоках.
Во время пальпации проявляется:
- боль в правом подреберье;
- у людей с гипостеническим сложением тела обнаруживается эллипсное упругое образование с небольшой болью.
Главными методиками в диагностике являются инструментальные:
- Обзорная рентгеноскопия и рентгенография органов брюшной полости, позволяют проводить исследование, при котором пациент меняет положение тела.
-
УЗИ позволяет выявлять различные кисты. При помощи этой процедуры можно оценить размеры и состояние кисты и ее стенок, уровень близости органам, выявить наличие камней.
- Компьютерная томография каналов позволяет дать оценку состояния пузыря на компьютерных срезах. КТ показывает плотные образования и опухоли, давящие канал. Заменой КТ может стать процедура МРТ.
- Диагностическая лапароскопия является самым информативным обследованием для обнаружения патологии. Врач использует лапароскоп, чтобы осмотреть насколько поменялись стенки холецистиса и слизь, просвечивающая через источенные стенки. В ходе обследования может быть одновременно осуществлена холецистэктомия. Недочет лапароскопии заключается в невозможности выявить фактор забивки протока внутри.
Если белесоватое содержимое проходит через желчный канал в двенадцатиперстную кишку во время гастродуоденоскопии и забора кишечного содержимого для анализа, то оно обнаружится при микроскопическом обследовании содержимого кишки.
Дифференциальная диагностика проводится с такими заболеваниями, как эхинококкоз, калькулезный холецистит, глистная инвазия, инородное тело брюшной полости, опухолей желчного пузыря и желчевыводящих каналов.

Возможно, улучшение состояние человека с помощью народных рецептов. Они состоят из разных отваров и настоев трав. Например, применение девясила, расторопши, ромашки лекарственной, приводит к улучшению оттока желчи и уменьшению воспалительного процесса. Однако, народные методы не устраняют кисту и дальнейшие риски из-за осложнений, помимо этого, они способны привести к лишнему выводу содержимого и появлению новых нарушений.
Незамедлительная операция нужна при больших размерах кисты, а также ее ускоренном увеличении и истончении стенок пузыря. Вмешательство не стоит откладывать людям после 40-45 лет. Патология долгое время способна существовать без осложнений, однако, рано или поздно она начнет прогрессировать.
Существует два метода проведения оперативного вмешательства:
-
Открытая операция. Совершается разрез брюшной полости, через который выполняют удаление кисты.
- Лапароскопический метод. Проделывается мини-доступ, в который вставляют несколько гибких трубок, с помощью которых удаляется орган. Этот метод выполняется при малых размерах новообразования. Лапароскопия и дальнейшее консервативное лечение является наиболее предпочтительным способом, так как его преимущество заключается в малом травматизме.
Больной после проведения операции должен до конца жизни соблюдать дробное питание, так как после удаления желчь будет попадать в слизистую кишечника.
Опасность патологии заключается в том, что во время увеличения кисты, стенки холецистиса способны к истощению. Появляется риск разрыва стенок кисты, что ведет к излитию его содержимого в брюшную полость и перитониту, который может развиться через 4–8 часов после разрыва пузыря. Также разрыв опасен тем, что если появиться кровотечение, оно может привести к гибели пациента.
В процессе удаления кисты есть риск образования осложнений. Частым осложнением является кровотечение, которое возникает из-за большого срастания пузыря с печенью в результате воспалительного процесса.
Чтобы своевременно отреагировать на кровотечение, во время операции устанавливают дренаж, с помощью которого врач контролирует ситуацию. При возникновении кровотечения требуется провести повторную операцию.
Самыми распространенными считаются такие осложнения, как:
- разрыв кисты, при котором выходит ее содержимое в брюшную полость;
- появление гноя содержимого из-за инфекции, который может прорваться в брюшную полость и спровоцировать перитонит;
- кровотечение;
- появление уплотнений вокруг холецистиса.
Особой профилактики для предупреждения патологии нет. Однако, чтобы ее предупредить нужно следить за состоянием организма в целом. Большое значение имеют такие рекомендации, как:
- соблюдение ЗОЖ;
- соблюдение рационального режима питания, при котором пищеварительный тракт не будет испытывать нагрузки;
- своевременное лечение болезней желчного пузыря;
- регулярное наблюдение у гастроэнтеролога, при наличии хронических заболеваний ЖКТ, желчнокаменной болезни и другие нарушениях в желчных каналах.
источник
Киста желчного пузыря – не воспалительный процесс, который предполагает скопление жидкости в полости холецистиса. При больших размерах кисты человек испытывает неприятные ощущения справа под нижними ребрами, происходит нарушение работы желудка, вызывающее затрудненное и болезненное пищеварение.
При кисте желчного пузыря в нем постепенно накапливается слизисто-экссудативная жидкость. При этом у пациентов не имеется никаких признаков воспаления.
Болезнь формируется в течение длительного времени и приводит к постепенному растяжению и увеличению размеров пузыря без каких-либо симптомов.
В результате истончения стенки желчного пузыря может произойти его разрыв. В таком случае возникает опасное для жизни осложнение – перитонит. В ходе хирургического лечения кисту или, в крайнем случае, желчный пузырь удаляют, что приводит к полному выздоровлению больного.
Заболевание развивается следующим образом. В желчном пузыре начинает накапливаться желчь и постепенно всасывается эпителиальными клетками. Это приводит к сбою в работе эпителия, так как данный процесс не является для него типичным. В результате слизь становится густой и тягучей, и не может всасываться клетками обратно.
Таким образом, происходит образование и накопление слизистого содержимого в просвете желчного пузыря. Это приводит впоследствии к формированию кисты. Вследствие длительного накопления слизи орган увеличивается в длине и становится шире в области дна. Стенка желчного пузыря под давлением слизистого содержимого также может существенно растягиваться.
Патология является довольно распространенной в Европе и в США. Она поражает каждую четвертую женщину до 40 лет и каждого десятого мужчину в этом возрасте. Частота заболеваемости обоих полов обычно выравнивается к 50 годам.
Факторы риска:
- глисты в желчном пузыре;
- застой желчи;
- лечение антибиотиками;
- инфекционные болезни;
- хронические патологии печени, почек, поджелудочной железы;
- кистозные образования в поджелудочной железе;
- инфицирование ободочной кишки;
- гепатит, брюшной тиф и другие заболевания.
При небольших размерах кисты отсутствуют симптомы, он продолжает стабильно работать. Первые проблемы начинаются при бесконтрольном росте капсулы. Стенки органа находятся в постоянном натяжении. Он осуществляет попытки постоянно вывести желчь, сокращаясь и расслабляясь. Это серьёзная нагрузка на орган может привести к его переполнению.
Крупные кисты могут спровоцировать сильное истончение стенок, в дальнейшем происходит их разрыв.
Содержимое кисты представлено желчной слизистой и экссудатом. При поражении стенок инфекционным агентом развивается воспалительный процесс. Увеличение органа в размерах приводит к нарушению его функциональности. Он постепенно деформируется, а его стенки растягиваются. Крупные кисты в желчном пузыре могут спровоцировать сильное истончение стенок, в дальнейшем происходит их разрыв. Основным осложнением такого процесса выступает перитонит. Излитие содержимого в брюшную полость вызывает обширное поражение тканей.
Указанные образования в полости органа могут быть паразитарной и не паразитарной природы. В первом случае речь идет о повышенной активности эхинококков, во втором – о причинах неинфекционного характера. Разновидности первого новообразования бывают:
- Эхинококковая. Характерна для правой доли паренхиматозного органа, спровоцирована повышенной активностью ленточных червей.
- Альвеококковая. Причиной возникновения являются продуцирующие цестоды стадии личинок, одинаково поражают правую или левую доли.
Не паразитные полости могут быть врожденными и приобретенными. В первом случае доброкачественное новообразование развивается на фоне дисфункции желчных протоков, в современной медицине называется истинной. Во втором случае не исключен травматический разрыв паренхиматозного органа с дальнейшим формированием характерной опухоли. В обоих случаях требуется лечение.
Это солитарное истинное новообразование, которое имеет внутреннюю эпителиальную выстилку. Простая киста печени достигает в диаметре не более 3 см, при этом не растет и в обязательном хирургическом вмешательстве не нуждается. Врачи рекомендуют систематически наблюдать характерное новообразование, поскольку оно может модифицироваться в злокачественную опухоль.
Одни новообразования могут самостоятельно рассосаться, а другие, наоборот, нуждаются в своевременной терапии. Множественные кисты печени образуют поликистозное образование, которое меняет очертание формы паренхимы, опасно для здоровья. Поскольку мелкие опухоли располагаются ближе к поверхности органа, при поликистозе их легко прощупать при пальпации. Для уточнения диагноза не исключено привлечение малоинвазивных методов диагностики.
При повышенной активности эхинококков и альвеококков в паренхиматозном органе формируются полости разного размера. Это паразитарные кисты печени, которые заполняют одну или несколько долей, приводят к обширному некрозу тканей. До полного удаления полостного образования требуется истребить патогенную флору, иначе условно-радикальные методы не отличаются высокой эффективностью, положительная динамика отсутствует.
Если при прохождении планового УЗИ визуализируются мелкие новообразования в паренхиме, по коду МКБ 10 это тоже кисты, но пациенту не нужно ничего делать. Чаще они сами рассасываются и появляются, могут оказаться следствием частичной интоксикации организма. На УЗИ их размеры ничтожно малы, поэтому врачи лишь берут на заметку такой анэхогенный участок. Микрокисты печени не требуют медикаментозного участия.
Если киста образуется в области общего желчного протока (холедоха), ее так и называют кистой холедоха. Наиболее часто развивается мешковидное расширение в результате слабости мышечных структур протока. Киста холедоха может поражать весь проток или локализоваться в зоне перегибов.

- болезненные ощущения в области пораженного протока;
- эпизодическая или постоянная желтуха;
- обесцвечивание стула и потемнение мочи.
Лечат кисту холедоха исключительно с помощью операции по удалению.
Киста во всех случаях является следствием различных заболеваний. Как самостоятельное заболевание она не развивается.
Прямой причиной кистозного образования является нарушение оттока желчного секрета. Также сказывается перенесенный холецистит, нарушающий структуру слизистой пузыря и его протоков.
Различные патологии, мешающие прохождению желчи в кишечник, провоцируют кистозное заболевание.
Факторы делятся на два вида:
- обструктивные (внутренние);
- рестриктивные (наружние).
Обструктивные причины обусловлены рядом аномалий, блокирующих отток желчи. К таким факторам относятся:
- слизистые скопления (при зауженном канале);
- наличие камней, застрявших в желчном протоке;
- песок в полости;
- новообразования в протоке и просвете ЖП, перекрывающие выход из путей;
- большое количество паразитов.
Рестриктивные причины характеризуются сдавленностью протока пузыря, сужением его просвета и заблокированному оттоку желчи. К ним относятся следующие факторы:
- новообразования брюшной полости, сдавливающие желчевыводящие каналы;
- наличие рубцов после хирургических вмешательств;
- врожденные перегибы пузырного канала;
- развитие спаек в органах брюшной полости.
Распространенной причиной патологии становятся спайки, появившиеся при сопутствующих гнойных абсцессах в брюшной полости. Организм, пытаясь избавиться от гнойного содержимого, вырабатывает фибрин – клейкое вещество, ведущее к образованию спаек. Даже небольшого их количества вокруг ЖП хватает для нарушения нормального оттока желчи.
Часто образование спаечного процесса происходит в результате хирургических процедур.
Иногда встречается совокупность внешних и внутренних факторов, приводящих к образованию наростов.
Существуют факторы риска, нередко приводящие к аномалии:
- дисфункция ЖКТ. Развивается по причине нарушения питания, переедания, злоупотребления вредными продуктами;
- беременность. Растущая матка сдавливает органы брюшной полости;
- прием антибиотиков. Длительное употребление лекарств нарушает физиологические процессы в организме.
Простудные факторы. Способствуют увеличению лимфоузлов возле ЖП и каналов, что провоцирует сдавливание шейки пузыря.
У детей киста общего желчного протока развивается по следующим причинам:
- сужение желчевыводящих каналов;
- деформация (перетяжки и перегибы);
- врожденные патологии органов пищеварения.
Заболевание желчного канала часто протекает совместно с печеночным фиброзом или синдромом Кароли.
Незамедлительная операция нужна при больших размерах кисты, а также ее ускоренном увеличении и истончении стенок пузыря. Вмешательство не стоит откладывать людям после 40-45 лет. Патология долгое время способна существовать без осложнений, однако, рано или поздно она начнет прогрессировать.
Во время проведения вмешательства выделяют желчный пузырь, перевязывают необходимые сосуды и удаляют кистозную полость. Операция по удалению кисты предупреждает ее дальнейшее развитие и появления осложнений.
Существует два метода проведения оперативного вмешательства:
-
Открытая операция. Совершается разрез брюшной полости, через который выполняют удаление кисты.
- Лапароскопический метод. Проделывается мини-доступ, в который вставляют несколько гибких трубок, с помощью которых удаляется орган. Этот метод выполняется при малых размерах новообразования. Лапароскопия и дальнейшее консервативное лечение является наиболее предпочтительным способом, так как его преимущество заключается в малом травматизме.
Больной после проведения операции должен до конца жизни соблюдать дробное питание, так как после удаления желчь будет попадать в слизистую кишечника.

- Наличие боли и ломоты в теле;
- Появление сильных мигреней;
- Жар, а также лихорадка;
- Наличие дискомфорта или боли в области справа под ребрами;
- Появление тошноты и даже рвоты.
Важно! Когда происходит полная закупорка протоков желчного пузыря и образуется непроходимость через них желчи, цвет кожи начинает приобретать желтушный оттенок.
В том случаи, когда происходит скопление гнойных выделений в новообразовании, у пациента начинают появляться признаки очень сильного инфицирования. При этом температура тела может повышать практически до критических величин и будут наблюдаться головные боли, а также ломота в суставах.
| Процедуры и операции | Средняя цена |
Опасность патологии заключается в том, что во время увеличения кисты, стенки холецистиса способны к истощению. Появляется риск разрыва стенок кисты, что ведет к излитию его содержимого в брюшную полость и перитониту, который может развиться через 4–8 часов после разрыва пузыря. Также разрыв опасен тем, что если появиться кровотечение, оно может привести к гибели пациента.
В процессе удаления кисты есть риск образования осложнений. Частым осложнением является кровотечение, которое возникает из-за большого срастания пузыря с печенью в результате воспалительного процесса.
Чтобы своевременно отреагировать на кровотечение, во время операции устанавливают дренаж, с помощью которого врач контролирует ситуацию. При возникновении кровотечения требуется провести повторную операцию.
Процент появлений осложнений во время операции составляет 1-10%.
Самыми распространенными считаются такие осложнения, как:
- разрыв кисты, при котором выходит ее содержимое в брюшную полость;
- появление гноя содержимого из-за инфекции, который может прорваться в брюшную полость и спровоцировать перитонит;
- кровотечение;
- появление уплотнений вокруг холецистиса.
Первоначальный диагноз ставится после обследования врача. Доктор расспрашивает пациента о его жалобах и болезнях, проводит пальпацию увеличения органа. Затем больному назначают основное обследование. Оно включает следующие методы:
- УЗИ;
- магнитно-резонансная томография;
- рентгенодиагностика;
- компьютерная томография;
- анализы мочи, крови, кала;
- дифференциальная диагностика;
- диагностическая лапароскопия.
Данные исследования необходимы для подтверждения болезни, они позволяют определить размеры пузыря, его внутреннее состояние, а также помогают обнаружить камни, воспаления, рубцовые изменения в желчных протоках.
Во время пальпации проявляется:
- боль в правом подреберье;
- у людей с гипостеническим сложением тела обнаруживается эллипсное упругое образование с небольшой болью.
Главными методиками в диагностике являются инструментальные:
- Обзорная рентгеноскопия и рентгенография органов брюшной полости, позволяют проводить исследование, при котором пациент меняет положение тела.
-
УЗИ позволяет выявлять различные кисты. При помощи этой процедуры можно оценить размеры и состояние кисты и ее стенок, уровень близости органам, выявить наличие камней.
- Компьютерная томография каналов позволяет дать оценку состояния пузыря на компьютерных срезах. КТ показывает плотные образования и опухоли, давящие канал. Заменой КТ может стать процедура МРТ.
- Диагностическая лапароскопия является самым информативным обследованием для обнаружения патологии. Врач использует лапароскоп, чтобы осмотреть насколько поменялись стенки холецистиса и слизь, просвечивающая через источенные стенки. В ходе обследования может быть одновременно осуществлена холецистэктомия. Недочет лапароскопии заключается в невозможности выявить фактор забивки протока внутри.
Лабораторные исследования могут дать информацию только при наличии осложнений. Исследование крови при наличии инфекции дает увеличение количества лейкоцитов и СОЭ. Удалив орган, проводиться бактериальное обследование.
Если белесоватое содержимое проходит через желчный канал в двенадцатиперстную кишку во время гастродуоденоскопии и забора кишечного содержимого для анализа, то оно обнаружится при микроскопическом обследовании содержимого кишки.
Дифференциальная диагностика проводится с такими заболеваниями, как эхинококкоз, калькулезный холецистит, глистная инвазия, инородное тело брюшной полости, опухолей желчного пузыря и желчевыводящих каналов.
Особой профилактики для предупреждения патологии нет. Однако, чтобы ее предупредить нужно следить за состоянием организма в целом. Большое значение имеют такие рекомендации, как:
- соблюдение ЗОЖ;
- соблюдение рационального режима питания, при котором пищеварительный тракт не будет испытывать нагрузки;
- своевременное лечение болезней желчного пузыря;
- регулярное наблюдение у гастроэнтеролога, при наличии хронических заболеваний ЖКТ, желчнокаменной болезни и другие нарушениях в желчных каналах.
Избавиться от новообразований можно разными способами. Все зависит от вида полипов. Холестериновый вид обходится без операции, поддается лечению медикаментами и народными методами. Остальные виды вылечить невозможно. Операция – единственный выход. Исчезнуть наросты сами по себе не смогут.
Распространенные лекарственные препараты, которые выписывают при новообразованиях в желчном пузыре:
- Но-Шпа – помогает остановить спазматический симптом в органе, расслабить мышцы в нем.
- Урсофальк часто приписывают для холестериновых отложений в желчном органе.
- Холивер – лекарство, повышающее возможности органа вырабатывать желчь и убрать застои в пузыре.
- Урсосан помогает растворить холестериновые камни.
Вылечить традиционным методом такое образования не удастся – они не поддаются лечению. Лечить полипы желчного пузыря, значит тянуть время. Несвоевременное лечение может пагубно закончится для здоровья человека.
Лечение травами происходит только при холестериновом виде полипоза желчного пузыря. При других видах необходимо делать операцию. Народными средствами лечатся в комплексе. Чистотел, лопух, алоэ, бессмертник, тыквенные семена, хмель – эти средства могут являться дополнениями к медикаментозному лечению. Чтобы исчез полипоз, для выздоровления пользуются следующими рецептами.
- Сок лопуха, приготовленный из мытых листьев растения, хранить в холодильнике, другом холодном месте. Употреблять по ложке чайной перед едой дважды в сутки.
- Пару ложек поломанных свежих еловых иголок и ложку хмеля сухого залить кипятком. После остужения выпить за сутки за четыре подхода.
- Четыре ложки сушеного чистотела залить литром только что закипевшей воды. Настоять два часа и пить по паре ложек за 30 минут до употребления еды.
Если у ребенка обнаружили полипы данного вида, щадящие народные способы лечения то, что необходимо. Наросты должны рассосаться, если довести лечебный курс до конца. Если полипоз не может исчезнуть, придется прибегать к помощи хирургов – таков расклад решения проблемы.
Единственно верное решение проблемы – удаление образования. Если характер заболевания перешел в тяжелую симптоматику – удалять нарост необходимо как можно быстрее.
- Эндоскопическая полипэктомия – орган во время операции сохраняется, срезается только полип. Операция на желчном пузыре происходит с помощью петли, которая накидывается на нарост, отрезая ее. Процесс отрезания происходит с помощью электрического заряда. Таким образом, после отрезания минимизируются кровоизлияния. Данный способ чаще используют при образованиях в кишечнике. Операция в желчном пузыре – исключительный случай.
- Холецистэктомия бывает видеолапароскопическая, лапароскопическая, традиционная. Первая наиболее щадящая, современная, происходит без разреза на теле, сопровождается видео осмотром. Вторая характеризуется удалением полип с пузыря также без разрезов. Третья, традиционная проводится как обычная операция, с разрезом на теле.
Печень представляет собой один из основных фильтров человеческого организма. При попадании токсинов в кровь этот орган делает последствие такого проникновения минимальным для здоровья пациента.
Ввиду своей активной работы по очищению организма, печень подвержена многим заболеваниям. Одним из них является образование кисты. Это своеобразный мешочек, который имеет стенки и содержимое. Чем опасны кисты печени? К большому сожалению, такое патологическое состояние представляет собой довольно распространенное явление, особенно среди лиц старшего и среднего возраста. Оно способствует развитию опухоли и может спровоцировать дисфункцию органа, что чревато заражением организма и последующей смертью больного.
Диагностироваться нужно с помощью специальной аппаратуры. Поставить диагноз без обследования, выслушав симптомы, невозможно. Выделяют такие виды диагностирования:
- Ультразвуковой. На исследовании орган выглядит темным пятном, а полипы похожи на маленькие округлые образования, растущие из стенки желчного органа. На УЗИ могут быть неточные данные о болезни. Для уточнения деталей лучше проходить в комплексе с другими видами.
Ультразвуковое исследование желчного пузыря
Описанные методы могут дать информацию о заболевании в полной или частичной мере, зависимо от выбора первого.
Всего существует несколько вариантов лечения такого заболевания. Первой является обычная традиционная терапия с применением различных медикаментов, а второй операция в виде хирургического вмешательства, когда удаляется киста — открытая холецистэктомия:

Для этого используются антибиотики, если причина имеет бактериальную природу происхождения или противогистаминные препараты, когда закупорка проток желчи вызвана паразитами. Также если причиной является образование камней, используется ультразвуковое дробление или специальные инъекции для разрушения таких образований. При этом пациент должен постоянно находиться под присмотром врачей. В случае роста патологии удаление будет единственным способом лечения.
В большинстве случаев, во время хирургического лечения необходимо удаления желчного пузыря вместе с патологическим образованием. Очень редко у хирургов есть возможность удалить только кистозное образование.

- В первом случае, это лапароскопическая холецистэктомия, используя лапароскоп, для чего в районе печени проводится несколько надрезов. Далее в них вводятся специальные трубки, а также скальпель. Это позволяет не только удалить сам желчный пузырь, пораженный кистой, но при этом высосать его наружу. Такая операция является очень популярной, за счет короткого срока послеоперационного восстановления;
- Во втором варианте происходит уже полное хирургическое вмешательство. Показания к удалению желчного пузыря таким образом обусловлены тем, что патология имеет большой размер или присутствует разрыв стенок органа, из-за чего желчь начала проникать в брюшную полость.
Чтобы не появились возможные осложнения после холецистэктомии, пациенты должны жестко соблюдать прописанную им диету. При этом также важно вести здоровый образ жизни. Если удаляется такой неработающий орган, это не является приговором, а только накладывает определенные ограничения в образе жизни.
Важно! Для того, чтобы не испытывать дискомфорт, пациентам, которым удалили желчный пузырь, необходимо питаться в определенное время, соблюдая график. Это обусловлено тем, что желчь, необходимая для пищеварения, будет создаваться уже в печени, после чего попадать напрямую уже непосредственно в кишечник.
Наиболее эффективным лечением кисты (её еще называют водянкой) желчного пузыря, является то, которое было начато на ранних стадиях развития недуга. Все остальные случаи будут требовать обязательного хирургического вмешательства.
Теперь вам известно, что представляет собой киста печени. Опасно ли это заболевание и как его следует лечить, мы поведаем чуть ниже.
Киста печени образуется у 1% всего населения. Согласно статистике, такому образованию в большей степени подвержены представительницы слабого пола. Обычно его обнаруживают у людей 30-50 лет.
Чем опасны кисты печени? Специалисты утверждают, что такое патологическое образование имеет доброкачественное течение. Как правило, киста заполнена прозрачной жидкостью, хотя в редких случаях ее содержимым может быть желеподобная масса, которая имеет желто-зеленый цвет.
Отвечая на вопрос о том, чем опасны кисты печени, нельзя не сказать о том, что такое образование может локализироваться в разных местах упомянутого органа. При этом сам мешочек нередко достигает размеров более 15 см.
Также следует отметить, что довольно часто спустя несколько лет после возникновения одной кисты, ввиду определенных факторов, у больного могут возникнуть множественные кисты. При таком явлении говорят об осложненной болезни.
Так чем опасны кисты печени? При возникновении таких образований есть высокая вероятность того, что этим патологическое состояние больного не ограничится. Из-за наличия цирроза печени, кисты в желчных протоках, поликистоза почек и яичников течение болезни может ухудшиться. Поэтому необходимо проводить постоянное обследование всех органов человека на наличие новых образований.
Данный вид опухоли может быть:
К первому относят образования, которые возникли вследствие травматического воздействия, то есть разрыва органа. Такое явление может произойти при удалении абсцесса печени или эхинококка. Исходя из этого, ложная киста подразделяется на травматическую и воспалительную.
Что касается истинной опухоли, то это образование, возникшее еще на этапе внутриутробного развития. Такая киста обычно возникает из-за подключения желчных протоков к желчным путям. Истинную опухоль обнаруживают случайно при проведении УЗИ.
Кстати, последнее образование делится еще на три вида:
Рассмотрим их особенности прямо сейчас.
Как характеризуется такая киста печени? Чем опасна она для человека? В этом случае речь идет о множественных кистах. Это врожденное заболевание, вызываемое мутацией в генах.
Размер таких образований может быть разным. Кисты способны увеличиваться на протяжении всей жизни пациента. У большинства людей, которые страдают от поликистоза печени, очень часто наблюдаются кистозные изменения в почках, легких и поджелудочной железе. Также следует отметить, что в некоторых случаях из-за этой болезни у человека может развиваться функциональная недостаточность печени, портальная гипертензия и варикозное расширение вен пищевода.
Чем опасна киста на печени солитарная? Такое образование имеет округлые формы. Оно может вызывать следующие осложнения: малигнизацию, кровоизлияние в брюшную полость, перекрут кисты, разрыв, нагноение и кровоизлияние в стенку кисты.
Врожденный кистофиброз печени очень часто встречается у маленьких детей. При таком заболевании обычно наблюдаются следующие осложнения: цирроз печени, портальная гипертензия и функциональная недостаточность печени.
Что представляет собой паразитарная киста печени? Чем опасна (отзывы о лечении этого заболевания будут представлены ниже) эта болезнь для человека? В зависимости от возбудителя такое образование имеет несколько видов:
Следует также отметить, что чаще всего такое заболевание протекает бессимптомно. При его обнаружении пациент не всегда может вспомнить, когда у него был контакт с животным, которое могло его заразить.
Чаще всего такое образование возникает в правой доле печени. Появление эхинококковой кисты связано с кистозной или личиночной стадией развития ленточного глиста (эхинококкозного), который называется Echinococcus granulosus.
Альвеококковое образование также относят к паразитарным кистам. Опухоль этого вида появляется при паразитировании цестоды в личиночной стадии, которая называется Echinococcus multilocularis.
Как было сказано выше, заражение паразитами чаще всего происходит при контакте человека с лисами, собаками, волками и шакалами. Такие образования склонны к постоянному росту. Чем больше их размер, тем вероятнее риск развития следующих осложнений: разрыв кисты, кровоизлияние и кровотечение.
Сторонники нетрадиционной медицины предпочитают лечить кисты печени не медикаментозными средствами, а различными настоями и отварами. Однако отзывы специалистов сообщают, что подобные методы довольно редко приводят к желаемому результату. Более того, при несвоевременном оказании медицинской помощи образования могут достигать больших размеров, что крайне опасно для жизни пациента.
Киста печени — это очаговое полостное образование, ограниченное капсулой с жидкостью внутри. Данная патология проявляется болевым дискомфортом в области правого подреберья, тошнотой, диспепсическим синдромом. Терапия чаще всего подразумевает радикальное удаление образования. В данной статье представлена информация по теме: «Киста печени: причины, симптомы, диагностика и лечение патологии».
Киста печени — это полостное образование доброкачественной природы, заполненное жидкостью или массой желтовато-зеленого оттенка. Данная патология может локализоваться абсолютно в любых сегментах этого органа. Ее диаметр варьируется от нескольких миллиметров и приблизительно до 25 сантиметров.
Киста печени относится к достаточно распространенным заболеваниям. По имеющейся информации, ее можно обнаружить у 0,8% населения планеты. У представителей сильного пола такие новообразования диагностируются реже, нежели у женщин. Возраст пациентов варьируется в пределах от 30 и приблизительно до 50 лет. По клиническим наблюдениям, данная патология может сопровождать цирроз печени, желчекаменную болезнь, поликистоз яичника.
При появлении вышеописанных симптомов рекомендуется без промедления обратиться за помощью к врачу. Не следует оставлять без внимания такую патологию, как киста печени. Лечение и причины образования может определить только врач. Если пренебрегать данной проблемой, увеличивается вероятность развития довольно опасных осложнений.
Как правило, такая патология выявляется случайно при проведении ультразвукового исследования. Она определяется как ограниченная стенкой полость круглой формы с анэхогенным содержимым.
Обязательной является дифференциальная диагностика с опухолями, гемангиомой, водянкой желчного пузыря. Для этих целей пациенту назначается КТ, МРТ, сцинтиграфия и ангиография чревного ствола. Все вышеперечисленные мероприятия позволяют подтвердить диагноз «киста печени».
В это статье мы уже рассказали, что представляет собой киста печени (причины, симптомы). Народное лечение можно применять в качестве подспорья к консервативной терапии. Важно проконсультироваться с врачом, прежде чем прибегать к рецептам нетрадиционной медицины.
Травы от данной патологии рекомендуется выбирать с учетом нескольких факторов одновременно (общее состояние больного, наличие сопутствующих заболеваний и т. д.). При отсутствии серьезных противопоказаний наиболее эффективными признаются следующие фитосборы: тысячелистник, лопух, коровяк, подмаренник. Отвар из этих трав способствует рассасыванию кист небольших размеров. Желательно каждые два месяца менять «лекарство», чтобы избежать привыкания организма.
Много положительных отзывов встречается о соке чистотела. Рецептов с его использованием великое множество. В одних рекомендуется пить чистый неразбавленный сок, а в других — делать специальные настойки. В первом случае необходимо отжать сок из растения и дать ему настояться, затем следует слить чистую жидкость. Примерная схема приема лекарства следующая: одна капля сока разбавляется чайной ложкой воды. Каждый день доза сока должна увеличиваться на одну каплю. Через 10-15 дней следует сделать небольшой перерыв.
источник
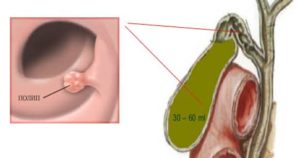
Стоит знать! Лучшим способом выявить кисту, является УЗИ желчного пузыря с определением функции.

- Проблемы в работе ЖКТ. Основной причиной, которая способствует развитию подобного рода патологии, является наличие проблем связанных с расстройством пищеварительной системы. Это возникает за счет неправильного питания, которое проявляется в виде частого употребления вредной пищи, значительными перерывами между едой, а также частыми чрезмерным её употреблением;
- Желчный застой. Данный фактор появляется из-за наличия врожденных патологий желчных протоков, а также появление полипов или рака в органе;
- Паразитарное инфицирование организма. Не редки случаи, когда гельминты являются причиной, из-за которой желчные протоки забиваются, что существенно повышает шанс развития кисты;
- Продолжительное лечение с применением антибиотиков. Дело в том, что подобные лекарственные препараты негативно влияют на физиологические процессы в организме;
- Частые простудные заболевания и грипп. Это обусловлено тем, что на ОРВИ и ОРЗ, прежде всего, начинает реагировать именно те лимфоузлы, которые находятся у желчного пузыря, а также его протоков, а далее остальные. В том случае, когда иммунитет ослаблен, они будут находиться постоянно в увеличенном состоянии. За счет этого будет сдавливаться шейку пузыря, что в свою очередь станет причиной нарушения процессов работы органа;
- Наличие опухоли, а также воспалительных процессов в находящихся рядом органах. Дело в том, что подобные процессы зачастую сопровождаются увеличением последних в размерах. Это в свою очередь тоже оказывает давление на желчный пузырь;
- Беременность. За счет того, что матка постоянно растет, она будет сдавливать все находящиеся рядом внутренние органы.
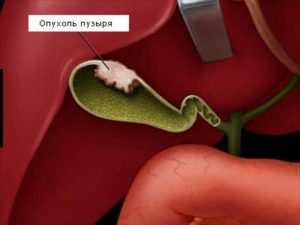
Стоит знать! Непроходимость, а также затруднение хода желчи, связанной с закупоркой, может привести к тому, что стенки органа разорвутся.
Самой большой опасностью данной патологии является риск того, что мышечные стенки органа могут разорваться. За счет этого желчь попадет непосредственно в брюшную полость, что моментально вызовет воспаление. Тут уже будет важно вовремя снять спазм шейки органа, а также при необходимости провести дренаж протока.
Патологическое образование появляется на стенке органа, за счет чего его мышечные ткани всегда находятся в растянутом состоянии. За счет этого проходит нарушение работы всего органа. Оно проявляется в виде систематических и регулярных его сокращениях и расслаблениях, чтобы осуществить вывод желчи. Если своевременно не провести дренирование желчного пузыря и не оказать должного лечения, то результатом этого может стать нагноение и даже некроз.
По мере того, как патология будет увеличиваться в размерах, будет происходить и истончение стенок самого органа, что будет повышать шанс разрыва мышечных стенок, с последующей интоксикацией брюшной полости. Чем больше будет увеличиваться в размерах сам орган, тем больше он будет давить на двенадцатиперстный отросток кишечника. Это в свою очередь будет сильнее затруднять опорожнения желудка и может стать причиной желудочной обструкции.
Наличие серьезных нарушений в пузырных стенках станет причиной сбоя кровоснабжения всего органа. А это уже приведет к тому, что начнутся гангренозные процессы. И если в этом случае нефункционирующий желчный пузырь не будет своевременно удален, то начнется сильное инфицирование ближайших органов с последующим летальным исходом.

- Наличие боли и ломоты в теле;
- Появление сильных мигреней;
- Жар, а также лихорадка;
- Наличие дискомфорта или боли в области справа под ребрами;
- Появление тошноты и даже рвоты.
Важно! Когда происходит полная закупорка протоков желчного пузыря и образуется непроходимость через них желчи, цвет кожи начинает приобретать желтушный оттенок.
В том случаи, когда происходит скопление гнойных выделений в новообразовании, у пациента начинают появляться признаки очень сильного инфицирования. При этом температура тела может повышать практически до критических величин и будут наблюдаться головные боли, а также ломота в суставах.
- Сдача анализов крови, мочи и кала;
- Проведение рентгена брюшной полости;
- УЗИ желчного пузыря с определением функции;
- МРХ (магнитно-резонансная холангиопанкреатография);
- КТ.
В некоторых случаях может потребоваться срочное хирургическое вмешательство. За счет этого все диагностические выводы ставятся исходя из цвета и уровня прозрачности той жидкости, которая находится в желчном пузыре. Зачастую такое мероприятие проводится только тогда, когда существует шанс разрыва пузырных стенок образования.
Всего существует несколько вариантов лечения такого заболевания. Первой является обычная традиционная терапия с применением различных медикаментов, а второй операция в виде хирургического вмешательства, когда удаляется киста — открытая холецистэктомия:

Для этого используются антибиотики, если причина имеет бактериальную природу происхождения или противогистаминные препараты, когда закупорка проток желчи вызвана паразитами. Также если причиной является образование камней, используется ультразвуковое дробление или специальные инъекции для разрушения таких образований. При этом пациент должен постоянно находиться под присмотром врачей. В случае роста патологии удаление будет единственным способом лечения.
В большинстве случаев, во время хирургического лечения необходимо удаления желчного пузыря вместе с патологическим образованием. Очень редко у хирургов есть возможность удалить только кистозное образование.
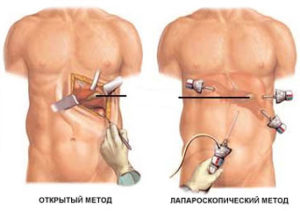
- В первом случае, это лапароскопическая холецистэктомия, используя лапароскоп, для чего в районе печени проводится несколько надрезов. Далее в них вводятся специальные трубки, а также скальпель. Это позволяет не только удалить сам желчный пузырь, пораженный кистой, но при этом высосать его наружу. Такая операция является очень популярной, за счет короткого срока послеоперационного восстановления;
- Во втором варианте происходит уже полное хирургическое вмешательство. Показания к удалению желчного пузыря таким образом обусловлены тем, что патология имеет большой размер или присутствует разрыв стенок органа, из-за чего желчь начала проникать в брюшную полость.
Чтобы не появились возможные осложнения после холецистэктомии, пациенты должны жестко соблюдать прописанную им диету. При этом также важно вести здоровый образ жизни. Если удаляется такой неработающий орган, это не является приговором, а только накладывает определенные ограничения в образе жизни.
Важно! Для того, чтобы не испытывать дискомфорт, пациентам, которым удалили желчный пузырь, необходимо питаться в определенное время, соблюдая график. Это обусловлено тем, что желчь, необходимая для пищеварения, будет создаваться уже в печени, после чего попадать напрямую уже непосредственно в кишечник.
Наиболее эффективным лечением кисты (её еще называют водянкой) желчного пузыря, является то, которое было начато на ранних стадиях развития недуга. Все остальные случаи будут требовать обязательного хирургического вмешательства.
источник



 спайки – сращения соединительной ткани, которые заполняют желчный пузырь и образуют препятствие для отхода жидкости по каналу;
спайки – сращения соединительной ткани, которые заполняют желчный пузырь и образуют препятствие для отхода жидкости по каналу; тупые боли справа под нижними ребрами, отдающиеся в спину или правую лопатку, которые способны становиться сильнее при смене расположения тела и продолжаться длительное время;
тупые боли справа под нижними ребрами, отдающиеся в спину или правую лопатку, которые способны становиться сильнее при смене расположения тела и продолжаться длительное время; УЗИ позволяет выявлять различные кисты. При помощи этой процедуры можно оценить размеры и состояние кисты и ее стенок, уровень близости органам, выявить наличие камней.
УЗИ позволяет выявлять различные кисты. При помощи этой процедуры можно оценить размеры и состояние кисты и ее стенок, уровень близости органам, выявить наличие камней. Открытая операция. Совершается разрез брюшной полости, через который выполняют удаление кисты.
Открытая операция. Совершается разрез брюшной полости, через который выполняют удаление кисты.


 Открытая операция. Совершается разрез брюшной полости, через который выполняют удаление кисты.
Открытая операция. Совершается разрез брюшной полости, через который выполняют удаление кисты. УЗИ позволяет выявлять различные кисты. При помощи этой процедуры можно оценить размеры и состояние кисты и ее стенок, уровень близости органам, выявить наличие камней.
УЗИ позволяет выявлять различные кисты. При помощи этой процедуры можно оценить размеры и состояние кисты и ее стенок, уровень близости органам, выявить наличие камней.







