Серозная цистаденома яичника – пожалуй, самая распространенная среди всех кист яичников (около 70%). Она лучшим образом подходит под классическое описание термина «киста яичника» — пузырь с прозрачной жидкостью. В медицине такую прозрачную, светлую жидкость называют серозой, отсюда и название опухоли.
В зависимости от особенностей строения стенки, эта киста подразделяется на простую серозную цистаденому (имеет гладкую, ровную поверхность) и папиллярную (или сосочковую) цистаденому. На внутренней поверхности последней имеются небольшие плотные наросты, напоминающие бородавки.
Эта киста яичника имеет разные названия — простая серозная цистаденома, гладкостенная цилиэпителиальная киста, серозная киста. Так как это самая распространенная киста, то некоторые врачи сокращают термин, и говорят просто «цистаденома».
Эта опухоль имеет достаточно плотную капсулу, обычно она однокамерная, чаще всего поражает только один яичник. Размер цистаденомы составляет от 4-5 до 15 см. Довольно часто серозная цистаденома встречается у возрастных пациенток (после 50 лет). Об этом написано в другой статье (читать об особенностях кисты яичника после 50 лет).
Как уже говорилось выше, основное отличие папиллярной цистаденомы яичника – это наличие сосочков на внутренней поверхности кисты. Они появляются в простой цистаденоме спустя несколько лет. То есть, по сути, паппилярная цистаденома является следующей ступенькой развития заболевания.
Иногда эти наросты занимают почти всю площадь опухоли и даже могут появляться снаружи. Папиллярная цистаденома может содержать не одну, а несколько полостей (камер), часто поражает оба яичника.
папилярная серозная цистаденома (сосочки снаружи кисты)
Все эти особенности позволяют с легкостью поставить правильный диагноз при ультразвуковом обследовании (УЗИ) и сразу же рекомендовать оперативное лечение. Отличительная особенность папиллярной цистаденомы – более частое злокачественное перерождение. Поэтому всем пациенткам перед удалением необходимо сдать анализ крови на уровень онкомаркеров (СА-125, HE4). Их значение позволит хирургу выбрать правильный объем операции.
Причины появления серозной цистаденомы до сих пор уточняются. Большинство ученых сходятся на мысли, что они происходят на фоне временных гормональных нарушений в организме или после перенесенного воспаления (придатков матки).
Согласно одной из теорий, серозная цистаденома формируется из функциональных кист яичника (фолликулярная и киста желтого тела). Обычно функциональные кисты самостоятельно рассасываются в течение нескольких месяцев после их появления. Это происходит благодаря особому слою клеток в их стенке. Но чем больше проходит времени, тем меньше этих клеток остается. И спустя примерно год, способность функциональной кисты к самостоятельному рассасыванию утрачивается и образуется серозная цистаденома.
Обычно цистаденомы появляются после 30 лет, хотя в последнее время всё чаще встречается и в более раннем возрасте.
Симптомы серозной цистаденомы яичника напрямую зависят от ее размеров. По мере роста появляется дискомфорт или тянущие боли внизу живота со стороны кисты, боли в пояснице. При значительных размерах кисты, может быть увеличение размеров живота, ощущение присутствия в нем инородного тела. Папиллярная цистаденома яичника иногда дает скопление жидкости в животе (асцит), что также приводит к его увеличению.
Серозная цистаденома хорошо видна при УЗИ обследовании. На экране УЗИ она выгладит как черное округлое пятно с четкими контурами. Главная сложность диагностики, как я уже упоминал выше, состоит в том, что с первого раза ее бывает сложно отличить от функциональной кисты. Поэтому чаще всего при отсутствии показаний для срочной операции за такой кистой наблюдают несколько месяцев.
Такое наблюдение позволяет нам понять, функциональная у вас все-таки киста или нет. За 1-3 месяца функциональная киста существенно уменьшится в размере или исчезнет полностью. С серозной цистаденомой за это время обычно ничего не происходит.
С пробной целью иногда назначают противовоспалительное или гормональное лечение (контрацептивы), которое ускоряет рассасывание функциональных кист.
Если все-таки исключается функциональный характер кисты, то лечение цистаденомы яичника должно быть только оперативным. Самостоятельно такая киста яичника никогда не исчезнет. Объем операции зависит от возраста, состояния яичника и вида кисты.
Как уже говорилось выше, особую опасность представляет папиллярная цистаденома в связи с частым злокачественным перерождением. Это заставляет хирурга у пациенток старшей возрастной группы чаще удалять пораженный яичник целиком.
В случае простой серозной цистаденомы такая тактика обычно не оправдана, так как злокачественный рост она даёт крайне редко. Но отсутствие онкологической настороженности – вовсе не повод затягивать с операцией, так как при длительном ее росте возникают и другие серьезные осложнения (читайте о них в рубрике осложнения кисты яичника).
На основе зарубежного опыта мною была внедрена техника по бережному удалению цистаденомы в зависимости от онкологической насторожености. Она несколько отличается от типичной лапароскопии и дает прекрасные результаты.
Главная задача при удалении цистаденомы в молодом возрасте — сохранить максимум здоровой ткани яичника.
На практике это дает целый ряд неоспоримых преимуществ:
- Возможность иметь детей , потому что сохранен фолликулярный резерв яичников
- Отсутствие прибавки веса , потому что яичники продолжают поддерживать нормальный уровень гормонов
- Упругость и молодость кожи , потому что за это отвечают эстрогены яичников
- Сохранение сексуальности и хороших отношений со своим партнером , потому что сохраняется нормальный уровень половых гормонов
- Отличное самочувствие, отсутствие депрессий и перепадов настроения , потому что нет резких колебаний уровня гормонов
- Предотвращение развития многих серьезных заболеваний (сердечно-сосудистых, сахарного диабета, болезней суставов) , потому что эстрогены яичников защищают ваш организм
- Быстрая реабилитация после операции , потому что мы используем современный наркоз
- Снижены риски операционных осложнений , потому что мы используем одноразовый и качественный инструментарий
- Хорошая переносимость операции , потому что мы практикуем только нетравматичные методики
- Отличный косметический эффект , потому что мы накладываем внутрикожные швы, которые даже не нужно снимать
- Профилактика онкологии , потому что мы удаляем все потенциально опасные очаги
Если вы уже не молоды, то для вас предусмотрена несколько иная хирургическая техника, направленная на снижение всех возможных рисков и осложнений. Помимо всего прочего внедренная нами методика:
- Снижает риски операционных осложнений , потому что мы используем одноразовый и качественный инструментарий
- Предотвращает обострение хронических заболеваний и появление новых , потому что операция является малотравматичной
- Является профилактикой онкологии , потому что мы удаляем все потенциально опасные очаги
- Способствует быстрой реабилитации и выздоровлению , потому что мы используем современный и безопасный наркоз
- Легко переносится , потому что мы не удаляем здоровые ткани
Если это именно то, что Вам нужно, то более подробную информацию о проведении бережной и щадящей операции вы найдете здесь.
источник

Образование относится к доброкачественным, и имеет ряд особенностей в строении и развитии:
- Не прорастает в соседние ткани, только раздвигает их или сдавливает.
- Ее клетки медленно растут.
- Не метастазирует.
В зависимости от характера образования серозная цистаденома бывает:
- Гладкостеночная (простая). Простая цистаденома яичника поражает в основном только один яичник и имеет одну камеру. Но встречаются и многокамерные с водянистым содержимым желтоватого цвета. Размеры опухоли варьируются от 4 до 15 см. Простая серозная цистаденома наиболее часто диагностируется у пациенток в возрасте старше 50 лет. Она не препятствует нормальному вынашиванию ребенка, если не превышает 3 см.
- Папиллярная (сосочковая) или как врачи ее иногда называют — грубососочковая цистаденома. Цистаденому папиллярную или сосочковую кисту считают следующей стадией заболевания, так как сосочки, появляются только через несколько лет после развития опухоли. Пограничная папиллярная киста характеризуется обильными и частыми сосочковыми образованиями с полями обширной дислокации. Сосочковая цистаденома может быть камерной и развивается в обоих яичниках. При эвертирующей папиллярной цистаденоме наросты располагаются снаружи капсулы. Инвертирующая характеризуется наличием сосочков в середине кисты. При смешанной форме сосочки располагаются внутри и снаружи.
- Серозные папиллярные цистаденомы перерастают в злокачественную форму с вероятностью в 50%. Бывают однокамерными и многокамерными. Внутри они заполнены прозрачной жидкостью коричневатого или грязно-желтого оттенка. Папиллярная цистаденома яичника — одна из самых опасных образований, поскольку имеет свойство разрастаться на расположенные рядом органы. В результате этого процесса нарушается работа мочевыводящих путей и кишечника, возникает диарея и проблемы с мочеиспусканием.
- Муцинозная цистаденома яичника очень схожа со своей природе с серозной, но в отличие от последней, в составе полости имеет слизистую субстанцию. Опухоль покрыта клетками, схожими с выделяющими слизь клетками матки. Строение опухоли представляет собой полость с камерами и перегородками и легко диагностируется при помощи УЗИ. Как правило, это образование возникает одновременно как на правом яичнике, так и на левом. Опухоль может достигать больших размеров (до 30 см), поэтому подлежит хирургическому удалению.
До сих пор причины возникновения кисты еще до конца не выяснены. Наиболее вероятной причиной развития считается временное нарушение уровня гормонов в организме. Согласно одному из предположений серозная цистаденома яичника развивается из функциональных кист. Обычно подобные опухоли исчезают через несколько месяцев после появления. Однако после года функциональная опухоль теряет свою способность рассасываться и развивается папиллярная цистаденома.
- Отсутствие регулярной половой жизни.
- Генетическая предрасположенность.
- Наличие вируса папилломы, венерические заболевания.
- Аборты.
- Внематочная беременность.
- Ранее проведенные операции на яичниках.
Симптомы опухоли напрямую связаны с ее размерами. Сначала проявляются тянущие боли внизу живота и в пояснице со стороны, где развилась киста. При ее значительном увеличении наблюдается значительное увеличение живота, ощущается присутствие внутри инородного тела. Папиллярная опухоль яичника характеризуется появлением асцита (скопление жидкости в брюшной полости).

- Гинекологический осмотр.
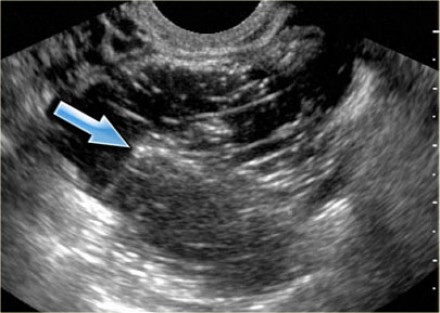
- УЗИ. На экране УЗИ серозная киста яичника выглядит как пятно округлой формы с четко обозначенными контурами. После проведения ультразвукового исследования можно назначить хирургическое лечение.
- Исследование крови на онкомаркеры. Особенностью папиллярной цистаденомы является ее злокачественное изменение, которое случается довольно часто. Поэтому пациенткам, у которых диагностировано это образование, перед удалением опухоли рекомендуется сдать кровь на наличие онкомаркеров. Их значение позволяет врачу выбирать правильную операцию.
- КТ или МРТ. Эти исследования необходимы для уточнения локализации и характера образования.
Анализ крови. Для выявления или воспалительного процесса или кровопотери. - Тест на беременность. Этот метод необходим для исключения внематочной беременности.
При отсутствии срочных показаний для оперативного вмешательства за опухолью несколько месяцев ведется динамическое наблюдение, медикаментозное лечение. Функциональная киста через 1 – 3 месяца исчезнет или значительно сократиться в размерах. Если подтверждено, что образование не функциональное, имеет признаки прогрессирования и в иных особых показаниях назначается оперативное вмешательство.
Простую серозную цистаденому, имеющую диаметр менее 3 см, стараются лечить вылущиванием.
Если же размеры кисты превышают 3 см, то образуется плотная капсула из окружающих тканей из-за их сдавливания. В таком случае вероятней всего придется удалять яичник целиком.
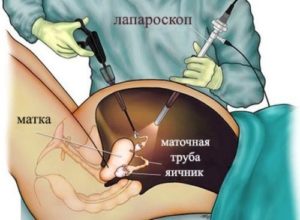
Особую опасность представляет папиллярная серозная цистаденома, из-за того, что она способна перерождаться в серозную карциному яичника (раковая опухоль). Все зависит от результатов гистологического исследования кисты. Если опухоль злокачественная, то решается вопрос об удалении яичников и иногда даже матки.
Избавляются от опухоли с помощью следующих видов хирургического вмешательства:
- Лапароскопия кисты яичника. Через несколько небольших разрезов вылущивают цистаденому.
- Лапаротомия. Опухоль удаляется через один большой разрез.
Главной задачей при удалении кисты в молодом возрасте является сохранение яичника. Если подтверждено наличие простой цистаденомы серозной, то оперативная тактика не оправдана, так как в злокачественную опухоль она редко перерастает. Однако отсутствие риска перехода опухоли в злокачественную не является поводом расслабляться, так как она, разрастаясь, может вызвать другие многочисленные осложнения.
У пациенток детородного возраста, у которых обнаружена киста или цистаденома левого яичника или киста правого яичника, интересует вопрос о возможности будущей беременности после проведения операции. При наличии опухоли доброкачественного характера яичник вообще не затрагивают, способность иметь детей полностью сохраняется.
Если был удален один яичник, то возможность забеременеть тоже сохраняется.
Важно отметить, что существуют случаи, когда при воздействии определенных факторов может образоваться пограничная или злокачественная опухоль. Цистаденокарцинома яичника это злокачественная опухоль, которая относится к категории вторичного рака. Часто такая опухоль развивается в серозных цистаденомах. Цистаденома муцинозная, согласно медицинской статистике, реже приводит к образованию подобных опухолей.
При обнаружении кисты большого размера, имеющей двустороннее расположение, или если диагностирована серозная цистаденокарцинома, удаляют оба яичника, женщина теряет способность к деторождению. В целом при ранней диагностике и правильно подобранном лечении прогноз при таком заболевании благоприятный.
источник
Раньше цистадемному называли кистомой. Это объяснялось сходным строением. В большинстве случаев опухоль поражает только один яичник. При обнаружении цистаденомы сразу в двух яичниках врачи подозревают развитие онкологической патологии.
Новообразование может появляться как с левой, так и с правой стороны, причем цистаденома правого яичника встречается гораздо чаще. Причина этого кроется в большем кровоснабжении правой стороны тела.
По мнению большинства специалистов, эта разновидность опухолей появляется в период гормональной перестройки организма женщины или по причине воспалений в малом тазу.
Распространена теория, будто цистаденома является результатом перерождения фолликулярной кисты. Обычно она рассасывается, но если этого не происходит, то превращается в серозную цистаденому.
Несмотря на внешнюю схожесть существуют следующие отличия кисты от кистомы:
- Функциональные кисты являются временными образованиями, поскольку появляются на таких элементах яичника, как фолликул или желтое тело. Они рассасываются вместе с этими элементами. Кистомы же не имеют связи с репродуктивным циклом, поэтому не рассасываются.
- Кистомы — истинные новообразования. Если киста увеличивается только за счет растяжения своих стенок, то цистаденома увеличивается из-за разрастания тканей.
- Функциональные кисты не становятся источником онкологии, а цистаденома склонна к злокачественному перерождению.
- Цистаденома не оказывает влияния на гормональный фон.
Кистомы различаются как по типу эпителия, так и по внутреннему наполнению. На основании этих характеристик врачи выделяют серозные и муцинозные новообразования.
Распространенными причинами появления кистом считаются оперативные вмешательства, затрагивающие органы малого таза, и аборты. Также спровоцировать развитие болезни могут естественные роды, воздержание от половых контактов или, напротив, промискуитет.
Факторы, провоцирующие развитие болезни:
- Гормональные нарушения. Дисбаланс в гормональном фоне не позволяет яйцеклетке нормально созревать. Нарушения в балансе гормонов могут наблюдаться в период менопаузы, при эндокринных заболеваниях, стрессовых состояниях и жестких диетах.
- Раннее появление менструаций. Речь идет о начале цикла в 10 лет.
-
Патологии воспалительного характера, затрагивающие половую систему (эндометрит, аднексит и др).
- Заболевания, передающиеся половым путем.
- Тяжелая наследственность. Согласно статистике, если в роду были случаи заболевания, то вероятность развития цистаденомы выше.
Чаще всего патология выявляется у женщин старше 35 лет. Пик заболеваемости приходится на климактерический период. Объясняется это гормональными колебаниями в организме.
Существует несколько видов цистоденом, отличающихся строением эпителиальных клеток, наличием дополнительных образований и характеристиками внутреннего содержимого.
Более распространена. Ее выявляют у 70% пациенток, направленных на обследование с подозрением на кисту яичника. Опухоль может быть довольно крупной. Она покрыта плотной оболочкой, под которой скрывается жидкое содержимое.
С учетом различий в строении стенок новообразования выделяют папиллярную и гладкостенную разновидности.
Серозная папиллярная цистаденома яичника имеет специфические сосочки на внутренней поверхности оболочки. Они появляются постепенно. Иногда на их формирование уходит несколько лет. Большинство врачей склонны рассматривать грубососочковую серозную цистаденому яичника не как самостоятельный вид опухоли, а как запущенную стадию серозной кистомы. Сосочки в новообразовании могут разрастаться до таких размеров, что занимают все внутреннее пространство и даже выходят за пределы капсулы. Эта разновидность кистомы чаще всего поражает оба яичника сразу и справедливо считается врачами самой опасной в плане злокачественного перерождения.
Гладкостенная кистома отличается ровной поверхностью капсулы. Из-за широкого распространения врачи называются ее простой цистаденомой. У этой опухоли всего одна камера, но могут встречаться и многокамерные образования. Она может вырастать до размеров больше 15 см.
Иногда сложно отличить серозную кистому от функциональной кисты. В таких случаях врачи предлагают пациенткам не спешить с лечением, а понаблюдать за развитием патологии в течение 2 месяцев. Если опухоль растет или не уменьшается, то диагностируют цистаденому яичника. Без оперативного вмешательства можно обойтись, если киста будет уменьшаться в течение всего периода наблюдения за ней, в противном случае назначается операция.
Эта форма заболевания менее распространена. Ее главная особенность — разрастание тканей до огромных размеров. Нередки случаи, когда во время операции врачи удаляют опухоль размером более 10 кг.
Эти кистомы с плотной и гладкой капсулой очень часто поражает сразу оба яичника, приблизительно в 5% выявленных случаев становятся причиной развития цистаденокарциномы. Нередко для предотвращения злокачественного перерождения врачи во время лечения удаляют сразу оба пораженных яичника.
Разновидностью муцинозной опухоли является псевдомуцинозная цистаденома. Она обычно выявляется у женщин старше 40 лет. Отличается от муцинозного новообразования наличием ножки, делающей ее очень подвижной.
Выделяют следующие разновидности псевдомуцинозной кистомы:
- Сецернирующая. Она практически не растет.
- Пролиферирующая. Эта разновидность опухоли растет достаточно быстро и имеет признаки предракового перерождения клеток (полиморфизм и гиперхроматоз).
- Малигнизированная. Она представляет собой злокачественную разновидность кистомы.
Выявить муцинозную кистому достаточно просто даже с помощью УЗИ. На экране диагностического прибора хорошо видно мукозное содержимое новообразования с неоднородной взвесью.
Ее главное отличие от других видом кистом — наличие большого числа сосочков с полями эпителиальной ткани вокруг них. Она появляется вследствие инклюзии поверхностной кисты в строму яичника.
Пограничную цистаденому нельзя считать полноценной опухолью — это переходная разновидность между инклюзионной кистой и аденофибромой.
При исследовании тканей этого новообразования гистологи выявляют ядерный атипизм, характерный для рака.
Пограничную кистому следует незамедлительно удалять. Только в этом случае можно избежать ее дальнейшего ракового перерождения.
Внешне такую опухоль почти не отличить от серозной кистомы. Однако, ультразвуковое исследование позволяет увидеть разницу — наличие нескольких камер, что не характерно для простой цистаденомы.
Часто пограничная кистома становится причиной бесплодия.
В самом начале развития опухоль никак не заявляет о себе. Женщины с ней живут годами и не подозревают о наличие проблемы со здоровьем. На начальных этапах патологию выявляют случайно, во время УЗИ.
Первые симптомы появляются при значительном увеличении опухоли в размерах или воспалении. К ним относятся:
-
Ощущение дискомфорта в месте формирования опухоли. Может появиться боль, отдающая в лобок и крестец.
- Появляются запоры. Причем процесс опорожнения кишечника нередко становится болезненным.
- Нарушение менструального цикла. Если выделения и появляются, то они скудные и имеют необычную окраску.
- Ощущение присутствия инородного тела в животе.
- При больших размерах цистаденофибромы может произойти локальное увеличение живота.
- Повышение частоты мочеиспускания. Это объясняется давлением новообразования на мочевой пузырь.
- При разрастании папиллярной кистомы может развиться асцит.
Кроме специфических, появляются и общие симптомы. Некоторые из них опасны для жизни. Речь идет о повышении артериального давления, тахикардии и стенокардии. При перекруте ножки псевдомуцинозного новообразования может развиться некроз. У женщины развиваются симптомы острого живота.
Психическое здоровье пациенток утрачивает стабильность. Они становятся подверженными приступам беспричинного страха и могут впадать в апатию.
При первом визите пациента врач проводит внешний осмотр и пальпирует болезненную область. Это позволяет определить приблизительную локализацию опухоли, ее размеры и подвижность. После этого назначаются следующие инструментальные исследования:
- УЗИ органов малого таза. Врач не только выявляет кисту и определяет ее тип, но и дополнительно изучает соседние с пораженным яичником органы и ткани на наличие метастазов.
- КТ или МРТ. К этим диагностическим методам прибегают, когда есть подозрение на малигнизацию новообразования.
- Колоноскопия. Ее используют, если имеются признаки прорастания опухоли в ткани кишечника.
Для выявления процессов малигнизации проводится тест на наличие опухолевых антигенов СА-125, СА 72−4, НЕ-4. Для диффереднцирования злокачественной опухоли от доброкачественной проводится цветовая доплерография.
Основной метод лечения этой патологии — операция. Медикаментозная терапия не дает нужного результата. Народные средства позволяют лишь ослабить интенсивность симптомов, но не способны оказать влияние на рост новообразования.
При выборе методики оперативного лечения хирурги учитывают возраст больной, ее намерение в дальнейшем забеременеть, размеры новообразования.
Если пациентка находится в репродуктивном возрасте, то врачи делают все возможное для сохранения яичников. Во всех остальных случаях проводятся радикальные операции с целью исключения возможности рецидивов.
В основном проводятся плановые операции. Но могут быть и экстренные, если врачи подозревают перекрут ножки кистомы.
Если размеры цистаденомы не превышают 3 см и женщина планирует в дальнейшем забеременеть, то проводится цистоэктомия или иссечение тканей яичника с последующей гистологической диагностикой. Это лапароскопическая операция.
Односторонняя аднексэктомия и овариоэктомия. Эти операции представляют собой удаление пораженного яичника вместе с трубой, если размеры новообразования превышают 3 см.
Двусторонняя аднексэктомия — радикальная операция. Ее проводят при двустороннем поражении яичников женщинам в период менопаузы. Она значительно снижает риск появления злокачественной опухоли.
источник
Серозная киста яичника одна из наиболее распространенных опухолевидных образований на половой железе (70 – 80%), которую относят к истинным опухолям (кистомам), поскольку при увеличении она может переродиться в раковое образование. Но из-за ее кистозной структуры, представляющей собой капсулу, заполненную полупрозрачной желтоватой жидкостью (серозой), ее полное медицинское название — серозная цистаденома яичника.
- четкие контуры, наличие мало эластичной плотной оболочки, сформированной из клеток эпителия;
- капсула чаще имеет одну камеру и формируется на одной половой железе;
- размер колеблется от 30 до 150 мм;
- часто обнаруживается у пациенток в периоде менопаузы (от 48 – 55 лет);
- высока вероятность ракового перерождения.
Среди серозных цистаденом выделяют два вида образований, отличающихся особенностями строения полости и течением патологического процесса:
- Простая серозная цистаденома, имеющая также название гладкостенная целиоэпителиальная киста, c ровной гладкой оболочкой изнутри и снаружи.
- Папиллярная (или сосочковая), у которой на внутренней поверхности оболочки имеются плотные сосочковые разрастания, похожие на удлиненные бородавки. Более опасна, с точки зрения ракового перерождения. Часто рассматривается, как поздняя стадия развития гладкой серозной цистаденомы.
Серозная цистаденома, имеющая доброкачественный характер, как правило, развивается на одном яичнике и нередко имеет «ножку», связывающую ее с маточной трубой и яичником. Серозная киста левого яичника образуется не реже кистомы правого яичника, поскольку ее возникновение не связано с активностью функционирования половой железы, как это бывает с другими кистами.
Если диагностируют появление кисты на обеих половых железах, проводят более углубленное обследование, потому как такое патологическое состояние, затрагивающее оба яичника, нередко свидетельствует о переходе процесса в раковый.
На начальной стадии роста признаки цистаденомы серозной практически отсутствуют, а само образование обнаруживается случайно при профильном врачебном осмотре.
Заметные проявления появляются при разрастании кисты и выражаются в следующих симптомах:
- ноющая боль сбоку брюшной полости, под лобком или по всей нижней части брюшины, в пояснице, в паху;
- болезненность при половой близости, активных физических нагрузках;
- частая потребность освободить мочевой пузырь из-за того, что растущая киста давит на него;
- расстройство ритма месячного цикла, обильность или скудность кровотечений;
- небольшой подъем температуры (указывает на воспаление);
- тошнота в любое время суток, слабость, раздражительность на фоне сбоя гормонального статуса;
- нарушение работы кишечника, если образование сдавливает его петли и мешает нормальной перистальтике, запоры;
- увеличение размеров живота при разрастании цистаденомы;
- выбухание брюшной стенки со стороны пораженного яичника и заметная асимметрия живота.
Три критических состояния при наличии серозной цистаденомы яичника угрожают жизни пациентки, причем для этого киста не обязательно должна быть большого размера. К ним относят:
- Разрыв стенок цистаденомы при переполнении ее полости серозным содержимым, которое изливается в полость брюшины.
- Перекручивание связки, на которой опухоль крепится к яичнику, что ведет к остановке кровоснабжения в тканях и их некрозу (омертвению).
- Нагноение, которое также приводит к инфицированию яичника.
Все три состояния угрожают развитием перитонита (гнойного воспаления брюшины, ее органов) и заражением крови (сепсисом) и требуют экстренной хирургической операции.
Необходимо срочное обращение в службу «скорой помощи» при появлении следующих симптомов:
- интенсивная острая боль в животе (сбоку или по всей брюшине);
- «жесткий» живот – напряженность и затвердение мышц брюшины на стороне поражения (защитный рефлекс);
- подъем температуры выше 37,5С;
- озноб, обильный пот или испарина;
- тошнота, приступы рвоты, потемнение в глазах;
- выраженная слабость, дрожь;
- перевозбуждение и паника, сменяющиеся странной апатией и вялостью;
- снижение давления, потеря сознания.
Чтобы снизить вероятность развития разрыва капсулы и скручивания связки до удаления кистомы, женщине нужно максимально снизить влияние факторов-провокаторов этих состояний: ограничить поднятие тяжестей, занятия спортом, половую активность, резкие движения.
Причины развития серозной кисты характерны для многих видов яичниковых образований, но до сих пор исследуются специалистами.
К общим причинным факторам относят:
- гормональные отклонения на фоне нарушения работы надпочечников, гипоталамуса, гипофиза, половых желез;
- заболевания щитовидной железы
- половые инфекции;
- воспаления яичников, матки, придатков (аднексит, сальпингоофорит), включая патологические процессы, развивающиеся после операций, абортов, родов, неквалифицированного медицинского осмотра;
- интимные связи со многими партнерами, а также длительное половое воздержание, приводящее к застойным явлениям в органах малого таза;
- стрессы любого характера, включая протекающие латентно (скрыто) и длительные;
- изнуряющие, безграмотно проводимые диеты;
- интенсивные физические нагрузки.
Патологические состояния, к которым приводит разрастание цистаденомы на половой железе, могут быть следующими:
- Нарушение работы яичников, воспалительные явления в маточных трубах и их перекрытие, что приводит к неспособности пациентки к зачатию.
- Раковая трансформация клеток.
- Сдавливание кишечника, мочевого пузыря, что провоцирует их воспаления и функциональные расстройства.
- Пережатие крупных сосудов, нарушение кровоснабжения органов малого таза, аномальное расширение вен в брюшной полости и нижних конечностях.
- Прерывание существующей беременности в случае значительного увеличения опухоли вследствие смещения матки и сдавливания тканей.
При диагностировании простой серозной кистомы важно:
- установить, не происходят ли в тканях цистаденомы раковые мутации;
- отличить этот тип кистомы от других видов цистаденомы и кисты, чтобы правильно выбрать тактику лечения.
Основные диагностические процедуры включают:
- Гинекологическое обследование для примерного определения величины кисты, ее подвижности и связи со смежными органами.
- Ультразвуковое исследования яичников, матки, придатков, которое дает возможность точно установить размер кистомы, структуру, подтвердить ее тип, увидеть другие вероятные кистозные образования.
- Компьютерная (КТ) или магнитно-резонансная томография (МРТ). Этот метод позволит тщательно исследовать структуру самой опухоли и лимфатические узлы, для которых характерно увеличение при развитии онкологии половой железы.
- Анализ крови на белковое соединение CA-125, считающееся онкомаркером, то есть при увеличении его уровня в крови возникает дополнительное подозрение на онкологию. В норме концентрация СА-125 не превышает показатель в 35 Ед/мл.
Выбор лечебной тактики определяется несколькими факторами:
- стадия роста кисты, ее локализация и размеры;
- выраженность симптоматики;
- возраст и будущее планирование беременности;
- существующие внутренние заболевания;
- вероятность перерождения кистомы в раковую опухоль.
На начальной стадии, при обнаружении маленькой кистомы, которая не беспокоит пациентку, иногда применяют гормональные препараты, нормализующие соотношение гормонов в организме и тормозящие рост опухоли.
Следует знать, что серозную кистому нужно обязательно лечить с использованием хирургических методов, поскольку она не регрессирует и не рассасывается самостоятельно, на фоне медикаментозной терапии или применения домашних народных средств. Избавление от опухоли предполагает только ее полное оперативное удаление.
Если исследования показывают, что серозная киста яичника имеет доброкачественный характер, медики стараются сохранить как можно больший объем ткани яичника, удаляя только опухоль и близлежащие поврежденные участки. Особенно, если женщина собирается иметь детей. Даже при иссечении кистомы вместе с яичником, беременность прогнозируется с высокой степенью вероятности, поскольку второй яичник продолжает производить яйцеклетки.
Оба яичника удаляют только при выявлении злокачественного процесса, чтобы спасти пациентке жизнь.
Женщинам зрелого возраста, в периоде, близком к менопаузе (45 – 48) и во время нее (50 и старше), рекомендовано удалять обе половые железы, чтобы предотвратить раковые изменения в клетках.
При удалении серозной цистаденомы используют следующие виды операций:
- Лапароскопия – наиболее распространенный на сегодня, малотравматичный и практически бескровный вид операции, после которого женщина покидает стационар на 3 – 4 сутки. Все хирургические манипуляции проводятся через три очень маленьких разреза на животе с постоянным отслеживанием перемещения хирургических инструментов на экране монитора через крохотную камеру на лапароскопе. Восстановление быстрое, спаечный процесс исключен.
- Лапаротомия, которая представляет собой полостную операцию, как, например, при удалении аппендикса. Проводится гораздо реже, и при необходимости иссечения большого объема тканей. Период восстановления – до 10 дней. Остается заметный шрам, возможны спаечные процессы.
Основные хирургические методы:
- Цистэктомия, при которой удаляется только киста и капсула яичника, при этом сам орган сохраняется и способен активно функционировать.
- Клиновидная резекция. При таком хирургическом методе вырезается клин, захватывающий пораженные ткани, оставляя большой объем здорового органа.
- Овариэктомия, когда цистаденома удаляется вместе с половой железой.
- Аднексэтомия (операция с полным удалением яичников и маточных придатков).
Предотвращение развития серозной цистаденомы предусматривает:
- Обязательные регулярные осмотры у гинеколога. Чем раньше выявлена серозная кистома, тем благоприятнее прогноз, поскольку исследование и лечение опухоли может быть проведено своевременно и без негативных последствий.
- Выявление и лечение внутренних заболеваний и устранение всех возможных факторов, провоцирующих развитие кисты.
- Внимательное отношение к любым неприятным симптомам в области живота и общего самочувствия.
- Недопущение самостоятельного, неконтролируемого лечения с помощью лекарств или народных методов.
источник
В онкогинекологической практике цистаденомы яичника подразделяются на 2 большие группы: серозная и муцинозная. Серозная цистаденома достаточно распространенное кистозное образование внутренней женской репродуктивной системы.
Относится к истинным опухолям, характеризуется доброкачественным течением. Однако отличительной чертой цистаденомы служит высокий риск перерождения в злокачественное новообразование. По статистическим данным, диагностируется в 65-71% случаев.
Серозная кистома происходит из парамезонефроидного эпителия. Целомический плюрипотентный эпителиальный слой является началом эпителиальных клеточных форм внутри шейки матки, самого детородного органа и фаллопиевых труб. Подобные исследования объясняют сродство клеточных форм при патологоанатомическом исследовании биологического материала (биоптата).
Отмечается тенденция повышения частоты диагностирования серозной кисты на яичнике у женщин старше 49-55 лет. Гормональные перестройки могут спровоцировать рост образования в перименопаузальный период.
Серозная цистаденома яичников представляет собой округлое или овальное образование мягко-эластической консистенции. Поверхность гладкая, иногда могут наблюдаться хаотичные возвышения. Каменистых уплотнений нет, их присутствие наталкивает на мысль об озлокачествлении или о состоянии пограничной цистаденомы (пред раком).
Серозная киста покрыта плотной соединительно-тканной капсулой, полость чаще однокамерная, реже многокамерная. Внутренняя поверхность выстлана активно пролиферирующим эпителием, что позволяет увеличиваться в объеме. Как правило, процесс односторонний, поражает одну гонаду, склонен к спонтанной малигнизации. Размер кисты может варьировать от 10-20 мм до 15-20 см.
Отличительная черта опухоли яичника – ножка, которая связывает ее с гонадой. Благодаря такой анатомической характеристике образование хорошо снабжается артериальной кровью, выполняется лимфоотток и иннервация. Поэтому перекрут ножки сопровождается сильнейшим болевым синдромом.
По виду цистаденома классифицируется на простую и папиллярную. Простая серозная киста гладкостенная, выстлана ровным слоем эпителиальной ткани, заполнена прозрачным, полупрозрачным или геморрагическим содержимым. Папиллярная цистаденома отличается особым слоем, напоминающим сосочки, выступающих в просвет полости. В гинекологии считается более опасным вариантом ввиду частых перерождений в неоплазию.
Обычно точную причину паратубарной серозной кисты трудно выявить. Как правило, наблюдается сочетание нескольких провоцирующих факторов. Мнение гинекологов расходится, но множественные медицинские исследования гласят – болезнь формируется у женщин, в роду которых регистрировались подобные случаи.
- Дисбаланс гормонов. Нарушение гормонального фона провоцирует сбой в клеточном делении и выходу из строя ряда клеточных форм. В последующем происходит активный митоз с разрастанием опухоли. Со временем в результате овуляторной деятельности эпителиальная ткань гиперплазируется.
- Генетическая предрасположенность. Обусловлена не наследственной передачей только цистаденомы, а склонностью к неоплазиям (рак молочной железы, внутренних половых органов) из-за мутации генов.
- Хронические воспалительные и спаечные процессы матки и придатков. Ограничивают полноценное питание, способствуют рецидиву исходной болезни, изменяют структуру органа с уплотнением или истончением капсулы яичников.
- Раннее наступление менархе и полового созревания – до 10-12 лет (в норме от 11 до 16 лет).
- Оперативные вмешательства на органах малого таза: хирургическое лечение гинекологических патологий, внематочная беременность.
- Проведение медицинских и криминальных абортов – более двух за месяц или более трех за все время.
- Перименопаузальный период, когда женский организм перестраивается и угасает в репродуктивной функции. Гормональные скачки провоцируют нехарактерное деление эпителия.
- Частая смена половых партнеров, отсутствие средств контрацепции.
- Неблагоприятная экологическая обстановка и воздействие внешних физических факторов (ионизирующее излучение, контакт с радиоактивными веществами, работа в рентгенологическом кабинете и прочее).
По результатам статистических данных кратность диагностирования серозной кисты на яичнике у женщин после нескольких родов (три и более) и принимающих оральные контрацептивы снижается, что подтверждает предположения о гормональной теории.
Серозная кистома небольших размеров (до 30 мм) себя может не проявлять, пациентка не подозревает о наличии доброкачественного образования. Выявляется при плановом осмотре и проведении УЗ-диагностики. Визуально цистаденома схожа с функциональными кистами, такими как: фолликулярная киста, поэтому начальной стадией в лечение является выжидательная тактика и применение оральных контрацептивов.
По мере роста кисты присоединяются патогномоничные признаки, доминирующий – боль. Болезненность разлитая, локализацию женщина показывает ладонью. Больше выражена в надлобковой зоне, правой или левой подвздошной области в зависимости от места расположения цистаденомы. Иррадиирует в поясницу, околопупочную зону, промежность. Боль ноющая, тянущая, схваткообразная.
Усиление симптоматики с простреливающими, режущими и колющими ощущениями свидетельствует о наступлении осложнений. Болезненность присутствует во время и после полового акта (диспареуния), после выполнения физических упражнений и поднятия тяжести.
Боль может быть вследствие интенсивного роста и увеличения объема кисты. Сдавление смежных органов с сосудами и нервами. У женщины частые позывы к мочеиспусканию, хотя порция мочи мала, позывы к акту дефекации, а испражняться трудно (малое количество каловых масс или каловый завал с расширением сигмовидной кишки).
- Нарушение менструального цикла, ацикличные кровянистые выделения, кровомазание.
- Трудно зачать и выносить ребенка.
- При воспалении субфебрильная температура, при нагноении гипертермия с фебрильными цифрами.
- Метеоризм, спастические боли, склонность к констипации (запор).
- Увеличение объема живота за счет роста (киста более 55-60 мм), может наблюдаться асимметрия.
- Слабость, недомогание, тошнота не связанная с приемом пищи.
При осложнении с разрывом капсулы цистаденомы или перекруте ножки отчетливые признаки «острого живота», подобное состояние требует немедленной госпитализации в гинекологический стационар.
Врачи гинекологической практики нацелены на раннее выявление патологий женской репродуктивной системы и своевременное начало лечения. Именно такая тактика помогает многим женщинам избавиться от заболевания и предотвратить злокачественное перерождение папиллярной цистаденомы.
В список обязательных исследований входит:
- Осмотр на гинекологическом кресле и пальпация матки с придатками.
- Ультразвуковое исследование трансабдоминальное или трансвагинальное.
- Взятие влагалищного и шеечного мазка на стерильность и бактериальные клетки.
- Анализ крови клинический, биохимический, на сахар.
- Анализ мочи общий.
- Анализ крови на сифилис (реакция Вассермана).
Обязательным требованием для постановки точного диагноза является проведение дифференциальной диагностики. Сродство морфологического строения гладкостенного образования на яичнике с простой кистой, кистомами (эндометриоидная, параовариальная, тератома) и неоплазиями требует дополнительных обследований:
- магнитно-резонансная и компьютерная томография;
- проведение анализа крови на онкомаркеры (CA-125, онкофетальные антигены, СА-199, раково-эмбриональный антиген, ингибин В);
- диагностическая лапароскопия с взятием биологического материала для патолого-анатомического исследования (биопсия);
- маммография при подозрении на рак и метастазирование;
- ректороманоскопия и эзофагогастродуоденоскопия при сомнительном состоянии и подозрении метастазирования злокачественной опухоли.
Онкомаркер CA-125 может превышать норму в случае грудного вскармливания, во время беременности, в определенной фазе второго цикла (овуляторная), хронических заболеваниях внутренних органов (гепатит, холецистит, холангит). В связи с этим чтобы верифицировать диагноз цистаденома, необходимо комплексное обследование.
Выбор тактики лечения серозной цистаденомы (грубососочковой, гладкостенной) проводится с учетом фертильности женщины, возраста, состояния организма, желания родить ребенка. Немаловажен прогноз после цитогистологического исследования.

При кисте могут назначаться оральные контрацептивы, Жанин и Логеста, и гормональные препараты на основе прогестерона (Дюфастон, Утрожестан). Если имеет место воспалительный процесс – антибиотикотерапия (Цефтриаксон, Цефепим), грибковая флора – антимикотические (Клотримазол), бактерии и микробы – антимикробные (Метронидазол).
Для активизации иммунного ответа и повышения реактивности организма при цистаденоме уместна витаминотерапия (Компливит, Супрадин). При сильной боли, слабости, головокружении, раздражительности и агрессии – обезболивающие (Ибупрофен, Кетопрофен, Налоксон) и седативные (Седуксен).
Также не исключены народные методы лечения, но на гарантию положительного исхода, рассчитывать не стоит. Основное лечение должно проходить под наблюдением врача.
Лапароскопическая методика удаления папиллярной серозной кисты служит методом выбора при малых размерах опухоли, отсутствии малигнизации и острых состояний в результате осложнения. В результате прокола троакаром брюшной стенки получается ввести манипулятор со стерильным хирургическим инструментом, видеокамеру и осветительный датчик.
После операции женщина быстро восстанавливается ввиду малотравматичности и малоинвазивности метода. Допускается такое лечение при беременности, в случае, если киста давит на беременную матку, есть вероятность разрыва капсулы или перекрута ножки.
Серозная кистома может удаляться альтернативным методом – лапаротомия. Скальпелем иссекаются ткани, через большой разрез (9–15 см) удаляется крупная или гигантская киста, устраняются причины «острого живота», проводится эктомия части или всей системы внутренних женских половых органов. В послеоперационное лечение обязательно включают антибактериальные препараты, солевые и коллоидные растворы, дезинтоксикационные препараты (Реосорбилакт) во избежание осложнений после операции.
Грубососочковая или гладкостенная цистаденома диагностируется у каждой второй женщины с доброкачественными кистами. В менопаузальный период кратность зачастую увеличивается, что обусловлено гормональной перестройкой в организме и стимуляцией роста эпителиальной ткани.
Кроме того, серозная киста у женщин старше 50-55 лет поражает ткань гонады, способна перерождаться в атипичные клетки, приносить ежедневный дискомфорт. При решении вопроса о хирургическом вмешательстве рассматривается вариант удаления яичников и матки.

Клиника острого живота наиболее частое проявление кисты, возникает на фоне перекрута ножки, кровоизлияния во внутрикапсульную полость, разрыва соединительнотканной оболочки, нагноения образования с излитием гнойного экссудата.
Серозная цистаденома – истинная опухоль, способная ухудшить качество жизни пациентки. Округлой формы образование крепится к придатку при помощи ножки, склонно к росту и малигнизации. Лечение проводится только хирургическим путем.
источник
Киста яичника представляет собой образование в виде мешочка, заполненного жидкостью, образовавшееся на тканях одного или обеих яичников.
Все подобные образования подразделяются на функциональные и органические. Первые являются следствием кратковременного сбоя в работе органа, когда фолликул в нужное время не разрывается и не выпускает яйцеклетку. Кисты этого типа или через месяц проходят самостоятельно, или легко лечатся при помощи гормональных препаратов. Органические кисты лечатся сложнее и могут потребовать хирургического вмешательства. Кроме того, кистозные опухоли могут быть как доброкачественными (муцинозная и серозная цистаденомы, дермоидная киста, цистеденофиброма и склерозирующая стромальная опухоль) и злокачественными (серозная и муцинозная цистаденокарциномы, кистозная опухоль Бреннера, эндометриоидный рак, кистозный метастаз и незрелая терома).
Считается, что кисты яичников могут стать следствием:
- Раннего начала менструаций;
- Гормональных нарушений в работе щитовидной железы;
- Абортов и других способов прерывания беременности;
- Различных заболеваний половой системы;
Выделяют основные виды яичниковых кистозных образований:
Физиологические кисты — норма
- Фолликулярная киста
- Киста желтого тела
- Текалютеиновые кисты
- Осложненные функциональные кисты: геморрагическая киста, разрыв, перекрут
Доброкачественные кистозные опухоли (кистомы)
- Дермоидная киста (зрелая тератома)
- Цистаденома серозная
- Цистаденома муцинозная
- Цистеденофиброма
- Склерозирующая стромальная опухоль
Злокачественные кистозные опухоли (кистомы)
- Цистаденокарцинома серозная
- Цистаденокарцинома муцинозная
- Эндометриоидный рак
- Кистозная опухоль Бреннера
- Незрелая тератома
- Кистозный метастаз
- Эндометриома (шоколадная киста)
- Поликистозные яичники (синдром Штейна-Левенталя)
- Постменопаузальная киста
- Синдром гиперстимуляции яичников
Прежде чем рассматривать патологические изменения, осветим нормальную анатомию яичника. Яичник женщины на момент рождения содержит свыше двух миллионов первичных ооцитов, около десяти из которых созревают в течение каждого менструального цикла. Несмотря на то, что зрелости достигают около десятка Граафовых фолликулов, только один из них становится доминирующим и достигает размера 18–20 мм к середине цикла, после чего разрывается, освобождая ооцит. Оставшиеся фолликулы уменьшаются в размерах и замещаются фиброзной тканью. После выхода ооцита доминантный фолликул спадается, в его внутренней выстилке начинается разрастание грануляционной ткани в сочетании с отеком, вследствие чего формируется желтое тело менструации. После 14 дней желтое тело претерпевает дегенеративные изменения, затем на его месте остается мелкий рубчик – белое тело.
Граафовы фолликулы: небольшие кистозные образования, обнаруживаемые в структуре яичника в норме у всех женщин репродуктивного возраста (в предменопаузальном периоде). Размеры фолликулов варьируют в зависимости от дня менструального цикла: самый крупный (доминирующий) обычно не превышает 20 мм в диаметре к моменту овуляции (14-й день от начала менструации), остальные не превышают 10 мм.
УЗИ яичника в норме. На сонограммах визуализируются яичники, содержащие несколько анэхогенных простых кист (Граафовых фолликулов). Фолликулы не нужно путать с патологическими кистами.
Как выглядят яичники на МРТ? На Т2-взвешенных МР-томограммах Граафовы фолликулы выглядят как гиперинтенсивные (т.е. яркие по сигналу) кисты с тонкими стенками, окруженные стромой яичника, дающей не столь интенсивный сигнал.
В норме у некоторых женщин (в зависимости от фазы менструального цикла) яичники могут интенсивно накапливать радиофармпрепарат (РФП) при ПЭТ. Чтобы отличить данные изменения от опухолевого процесса в яичниках, важно соотносить их с анамнестическими данными пациентки, а также с фазой менструального цикла (яичники интенсивно накапливают радиофармпрепарат в его середине). Исходя из этого, женщинам до наступления менопаузы лучше назначать ПЭТ в первую неделю цикла. После менопаузы яичники практически не захватывают РФП, и любое увеличение его накопления подозрительно на опухолевый процесс.
ПЭТ-КТ яичников: повышенное накопление радиофармацевтического препарата (РФП) в яичниках у женщины в предменструальном периоде (вариант нормы).
Вступлением в постменопаузальный период считается отсутствие менструаций в течение одного года и больше. В странах Запада средний возраст вступления в менопаузу составляет 51–53 года. В постменопаузе яичники постепенно уменьшаются в размерах, в них прекращают формироваться Граафовы фолликулы; тем не менее, фолликулярные кисты могут сохраняться несколько лет после наступления менопаузы.
На Т2 взвешенной МР-томограмме (слева) у женщины в постменопаузе яичники выглядят в виде темных «глыбок», расположенных вблизи проксимального конца круглой связки. Справа на томограмме также визуализируется гипоинтенсивный левый яичник, лишенный фолликулов. Несмотря на то, что он несколько больше, чем принято ожидать, в целом яичник выглядит абсолютно нормальным. И, только если удается обнаружить увеличение размеров яичников по сравнению с первичным исследованием, дифференциально-диагностический ряд в первую очередь должен включать доброкачественное новообразование, например, фиброму или фибротекому.
Намного чаще встречаются доброкачественные функциональные кисты яичников, представляющие собой Граафов фолликул или желтое тело, достигшие значительных размеров, но в остальном остающиеся доброкачественными. В раннем постменопаузальном периоде (1–5 лет после последней менструации) могут возникать овуляторные циклы, также могут обнаруживаться кисты яичников. И даже в поздней менопаузе (более чем через пять лет после завершения менструального периода), когда овуляция уже не происходит, мелкие простые кисты могут обнаруживаться у 20% женщин.
Что такое функциональная киста яичника? Если не произошла овуляция и стенка фолликула не порвалась, он не претерпевает обратного развития и превращается в фолликулярную кисту. Другой вариант функциональной кисты — увеличение желтого тела с формированием кисты желтого тела. Оба образования являются доброкачественными и не требуют решительных мер. Отличить их от злокачественных вариантов помогает экспертное второе мнение.
В некоторых случаях не происходит овуляции и доминантный Граафов фолликул не претерпевает обратного развития. При достижении размера больше 3 см его называют фолликулярной кистой. Такие кисты обычно имеют размер 3–8 см, но могут быть и гораздо больше. На УЗИ фолликулярные кисты выглядят простыми, унилокулярными, анэхогенными кистозными образованиями с тонкой и ровной стенкой. При этом не должны обнаруживаться ни лимфоузлы, накапливающие контраст, ни какой-либо мягкотканный компонент кисты, ни перегородки, усиливающиеся при контрастировании, ни жидкость в брюшной полости (за исключением небольшого физиологического количества). При контрольных исследованиях фолликулярные кисты могут самостоятельно разрешаться.
Желтое тело может облитерироваться и заполняться жидкостью, в т. ч. кровью, в результате чего формируется киста желтого тела.
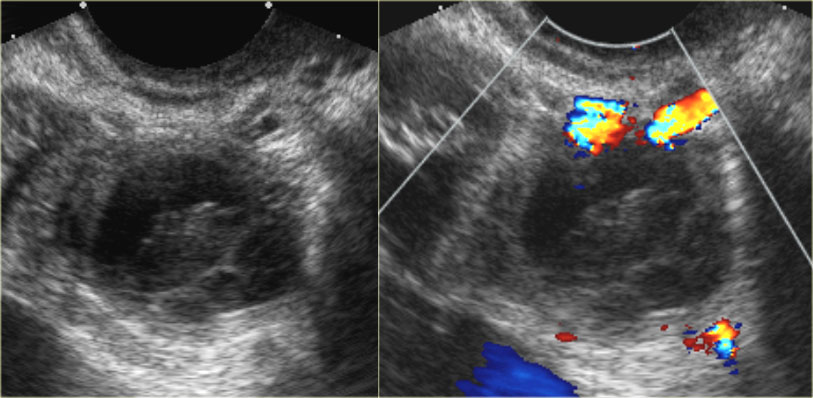
УЗИ: киста желтого тела. Видны мелкие комплексные кисты яичников с кровотоком в стенке, который обнаруживается при допплерографии. Типичный круговой кровоток при допплеровском исследовании получил название «огненного кольца». Обратите внимание на хорошую проницаемость кисты для ультразвука и отсутствие внутреннего кровотока, что соотносится с изменениями, характерными для частично инволютивно измененной кисты желтого тела
Нужно отметить, что у женщин, принимающих гормональные пероральные контрацептивы, подавляющие овуляцию, обычно не формируется желтое тело. И, наоборот, использование препаратов, индуцирующих овуляцию, увеличивает шанс развития кист желтого тела.
УЗИ малого таза: киста желтого тела. Слева на сонограмме определяются изменения («огненное кольцо»), типичные для кисты желтого тела. Справа на фото препарата яичника отчетливо видна геморрагическая киста со спавшимися стенками.
Киста желтого тела на МРТ. На аксиальной Т2-взвешенной томограмме определяется киста инволютивно измененного желтого тела (стрелка), что является нормальной находкой. Правый яичник не изменен.
Комплексная геморрагическая киста яичника формируется при кровотечении из Граафова фолликула либо фолликулярной кисты. На УЗИ геморрагические кисты выглядят как однокамерные тонкостенные кистозные структуры с наличием тяжей фибрина или гипоэхогенных включений, с хорошей проницаемостью для ультразвука. На МРТ геморрагические кисты характеризуются высокой интенсивностью сигнала на Т1 FS сканах, при этом на Т2 ВИ дают гипоинтенсивный сигнал. При допплерографии внутренний кровоток отсутствует, компонент, накапливающий контраст, внутри кисты на КТ или МРТ не определяется. Стенка геморрагической кисты имеет вариабельную толщину, часто с наличием сосудов, расположенных циркулярно. Несмотря на то, что геморрагические кисты обычно проявляются острой болевой симптоматикой, они могут быть случайной находкой у пациентки, не предъявляющей никаких жалоб.
На сонограммах определяется геморрагическая киста со сгустком крови, имитирующим новообразование. Тем не менее, при допплерографии внутреннего кровотока в кисте не выявлено, а проницаемость ее для ультразвука не снижена.
МР-картина геморрагической кисты яичника: в режиме Т1 ВИ без жироподавления определяется комплексная киста, характеризующаяся гиперинтенсивным сигналом, который может быть обусловлен как жировым компонентом, так и кровью. На Т1 ВИ с жироподавлением сигнал остается гиперинтенсивным, что позволяет подтвердить наличие крови. После введения контраста на основе препаратов гадолиния не наблюдается контрастного усиления, что позволяет подтвердить геморрагический характер кисты яичника. Кроме того, в дифференциально-диагностический ряд необходимо включать эндометриому.
На УЗИ в обоих яичниках определяется мягкотканный (солидный) компонент. Тем не менее, проницаемость для ультразвука с обеих сторон не нарушена, что позволяет предположить наличие геморрагических кист. При допплерографии (не представлена) кровоток в образованиях отсутствует.
Как отличить геморрагическую кисту на МРТ? В режиме Т1 в обоих образованиях определяется компонент с высокими сигнальными характеристиками (жир, кровь или жидкость, богатая белком). При жироподавлении интенсивность сигнала не уменьшается, что в целом позволяет исключить тератому, содержащую жировую ткань, и подтвердить наличие геморрагической жидкости.
Кистозный эндометриоз (эндометриома) является разновидностью кисты, сформированной тканью эндометрия, прорастающей в яичник. Эндометриомы обнаруживаются у женщин репродуктивного возраста, могут обуславливать длительно беспокоящую боль в области таза, связанную с менструацией. Приблизительно у 75% пациенток, страдающих эндометриозом, происходит поражение яичников. На УЗИ признаки эндометриомы могут разниться, однако в большинстве случаев (95%) эндометриома выглядит «классическим» однородным, гипоэхогенным кистозным образованием с наличием диффузных низкоуровневых эхогенных участков. Редко эндометриома бывает анэхогенной, напоминая функциональную кисту яичника. Кроме того, эндометриомы могут быть многокамерными, в них могут обнаруживаться перегородки различной толщины. Приблизительно у трети пациенток при тщательном исследовании обнаруживаются мелкие эхогенные очаги, прилежащие к стенке, которые, возможно, обусловлены наличием скоплений холестерина, однако также могут представлять собой сгустки крови или дебрис. Важно отличить эти очаги от истинных узловых образований стенки; при их наличии диагноз эндометриомы становится крайне вероятным.
На трансвагинальной сонограмме визуализируется типичная эндометриома с гиперэхогенными очагами в стенке. На допплерограмме (не показана) в этих очагах не удалось обнаружить кровеносные сосуды.
Эндометриоидная киста яичника: МРТ (справа) и КТ (слева). Компьютерная томография используется преимущественно с целью подтверждения кистозного характера образования. МРТ обычно может применяться с целью лучшей визуализации кист, плохо дифференцируемых при УЗИ.
На МРТ геморрагическое содержимое внутри эндометриомы приводит к повышению интенсивности сигнала на Т1 ВИ. На Т1 ВИ с жироподавлением эндометриома остается гиперинтенсивной в отличие от тератом, которые также гиперинтенсивны на Т1 ВИ, но гипоинтенсивны на Т1 FS. Эта последовательность (Т1 FS) всегда должна дополнять МР-исследование, поскольку позволяет обнаружить мелкие очаги, гиперинтенсивные на Т1.
Методы лучевой диагностики позволяют как предположить синдром поликистозных яичников (СПКЯ), также называемый синдромом Штейна-Левенталя, либо используются для подтверждения диагноза.
- Наличие 10 (и больше) простых периферических кист
- Характерный вид «нитки жемчуга»
- Увеличение яичников (в то же время у 30% пациенток они не изменены в размерах)
Клинические признаки синдрома поликистозных яичников:
- Гирсутизм (повышенное оволосение)
- Ожирение
- Нарушение фертильности
- Акне
- Рост волос (облысение) по мужскому типу
- Или повышение уровня андрогенов
Как выглядит поликстоз яичников? Слева на МР-томограмме определяется типичная картина в виде «нитки жемчуга». Справа у пациентки с повышенным содержанием андрогенов в крови визуализируется увеличенный яичник, а также множественные мелкие простые кисты, расположенные по периферии. Очевидным является сопутствующее ожирение. У этой пациентки МРТ позволяет подтвердить диагноз СПКЯ.
Синдром гиперстимуляции яичников является относительно редко встречающимся состоянием, обусловленным чрезмерной гормональной стимуляцией ХГЧ (хорионическим гонадотропином человека) и проявляющимся обычно двухсторонним поражением яичников. Избыточная гормональная стимуляция может иметь место при гестационной трофобластической болезни, СПКЯ, а также на фоне лечения гормонами или при беременности (редко при нормально протекающей беременности единственным плодом) с самостоятельным разрешением после рождения ребенка (по результатам исследований). Избыточная гормональная стимуляция чаще возникает при гестационной трофобластической болезни, фетальном эритробластозе или при многоплодной беременности. При лучевых методах исследования обычно обнаруживается двухстороннее увеличение яичников с наличием множественных кист, которые могут полностью замещать яичник. Основным дифференциальным критерием синдрома гиперстимуляции яичников являются характерные клинико-анамнестические данные.
На сонограмме, выполненной молодой беременной женщине, определяются множественные кисты в обоих яичниках. Справа определяется инвазивное образование в матке, сопоставимое с гестационной трофобластической болезнью. Заключение о данном заболевании сделано на основании характерных клинико-анамнестических данных (факта беременности у молодой женщины) и сонограммы, на которой выявлены признаки инвазивной формы гестационной трофобластической болезни.
Тубо-овариальный абсцесс возникает обычно как осложнение восходящей (из влагалища в шейку матки и маточные трубы) хламидийной или гонорейной инфекции. На КТ, МРТ при этом обнаруживается комплексное кистозное образование яичника с толстой стенкой и отсутствием васкуляризации. Утолщение эндометрия или гидросальпинкс делают диагноз тубо-овариального абсцесса более вероятным.
На аксиальной КТ с контрастным усилением определяется комплексное кистозное образование слева, напоминающее абсцесс, с толстой стенкой, накапливающей контраст, и включениями газа внутри.
На КТ в сагиттальной плоскости (слева) можно заметить, что к образованию подходит яичниковая вена, подтверждая его природу (стрелка). На корональной томограмме (справа) можно оценить анатомические соотношения образования и матки. В полости матки визуализируется пузырек газа, что позволяет предположить инфекционное начало именно здесь, с последующим распространением инфекции по маточной трубе в яичник.
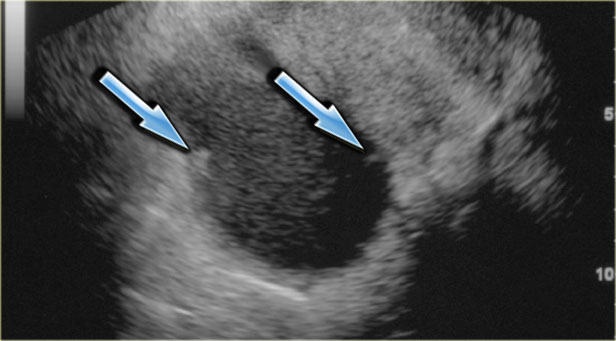
Зрелая кистозная тератома, именуемая также дермоидной кистой, является крайне распространенным образованием яичника, которое может иметь кистозный характер. «Зрелая» в данном контексте означает доброкачественное образование в противоположность «незрелой», злокачественной тератоме. Доброкачественные кистозные тератомы обычно возникают у молодых женщин детородного возраста. На КТ, МРТ и УЗИ они выглядят однокамерными во (вплоть до) 90% случаев, однако могут быть и многокамерными, и двухсторонними приблизительно в 15% случаев. До 60% тератом могут содержать в своей структуре включения кальция. Кистозный компонент представлен жидкостью жирового характера, продуцируемой сальными железами, находящимися в ткани, выстилающей кисту. Наличие жира является диагностическим признаком тератомы. На УЗИ она имеет характерный вид кистозного образования с наличием гиперэхогенного солидного узла в стенке, называемого узлом Рокитанского или дермоидной пробкой.
На УЗИ визуализируется узел Рокитанского или дермоидная пробка (стрелка).
Могут также обнаруживаться уровни «жидкость-жир», обусловленные разницей плотностей (жир, как более легкая и менее плотная субстанция, плавает на поверхности воды). Также можно визуализировать тонкие эхогенные линии («полоски»), наличие которых обусловлено «волосами» в полости кисты. Зрелые кистозные тератомы, даже доброкачественного характера, чаще всего удаляются оперативным путем, поскольку обуславливают повышенный риск перекрута яичника.
Осложнения дермоидной кисты яичника:
- Перекрут яичника
- Инфицирование
- Разрыв (спонтанный или в результате травмы)
- Гемолитическая анемия (редкое осложнение, разрешающееся после резекции)
- Злокачественная трансформация (редко)
Как выглядит дермоидная киста яичника на МРТ? Видно кистозное образование с гиперинтенсивным сигналом, внутри которого имеются перегородки (обнаруживаемые приблизительно в 10% подобных кист). В режиме жироподавления определяется подавление интенсивности сигнала, что позволяет подтвердить наличие жирового компонента и сделать заключение о тератоме.
Данные образования также являются распространенными кистозными опухолями яичников (кистомами), которые могут быть как серозными, так и муцинозными (слизистыми). На УЗИ муцинозная цистаденома чаще представляет собой анэхогенное однокамерное образование, которое может напоминать простую кисту. Муцинозные цистаденомы чаще состоят из нескольких камер, в которых может обнаруживаться комплексная жидкость с включениями белкового дебриса или крови. «Сосочковые» выпячивания на стенках позволяют предположить возможное злокачественное образование (цистаденокарциному).
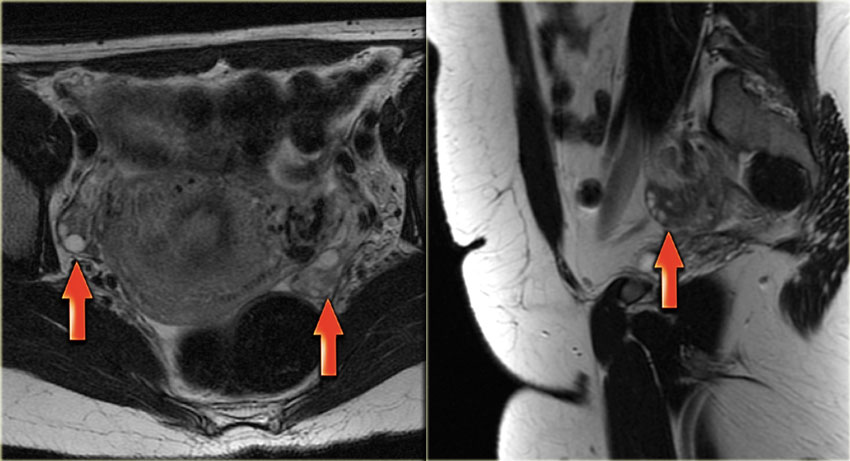
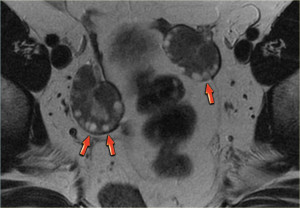
Кистома яичника на УЗИ. При трансвагинальном исследовании (вверху слева) определяется киста левого яичника размером 5,1х5,2 см (анэхогенная и без перегородок). Тем не менее, на задней стенке кисты обнаруживается узел без признаков внутреннего кровотока при допплерографическом исследовании (вверху справа); дифференциально-диагностический ряд при этом включает фолликулярную кисту, скопление дебриса, кистозное новообразование. На МРТ (внизу) в образовании определяются тонкие перегородки, накапливающие контраст. Опухолевых узлов, лимфаденопатии, метастазов в брюшину не выявлено. Определяется минимальное количество асцитической жидкости. Образование было верифицировано как цистаденома при биопсии.
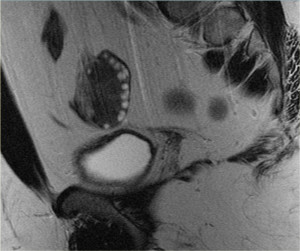
Кистома яичника: МРТ. На МР-томограммах, выполненных той же пациентке пять лет спустя, образование выросло. На Т2 ВИ визуализируется комплексная киста в левом яичнике с солидным узлом со стороны задней стенки. После введения контраста на Т1 FS определяется легкое усиление интенсивности сигнала от тонких перегородок и узла в стенке. Данные МРТ не позволили дифференцировать доброкачественное (напр., цистаденому) и злокачественное новообразование яичника. При гистологическом исследовании резектата подтвердилась цистаденофиброма.
Лучевые методы диагностики, такие как УЗИ или МРТ, не предназначены для определения гистологического типа опухоли. Однако с их помощью можно с той или иной степенью достоверности дифференцировать доброкачественные и злокачественные новообразования и определиться с дальнейшей тактикой ведения пациента. Обнаружение лучевых признаков злокачественного опухолевого роста должно нацелить лечащего врача (гинеколога, онколога) на дальнейшее активное выяснение характера кисты (оперативное вмешательство с биопсией, лапароскопия). В неясных и противоречивых случаях полезна повторная расшифровка МРТ малого таза, результате которой можно получить второе независимое мнение опытного лучевого диагноста.
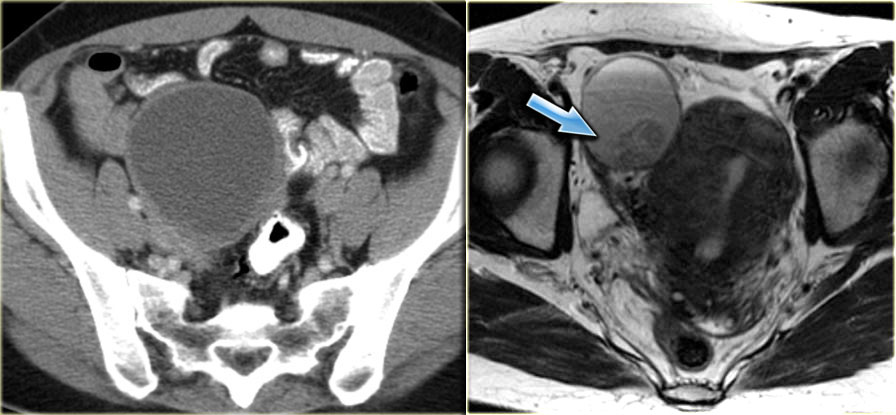
На УЗИ определяется комплексное кистозно-солидное образование в левом яичнике, и другое комплексное образование большого размера, содержащее как солидный, так и кистозный компонент, в правой половине таза
На КТ у этой же пациентки определяется комплексное кистозно-солидное образование с утолщенными перегородками, накапливающими контраст, в правом яичнике, крайне подозрительное на злокачественную опухоль. Также имеет место двухсторонняя тазовая лимфаденопатия (стрелки). При гистопатологическом исследовании подтвердилась серозная цистаденокарцинома яичника (наиболее часто встречающийся вариант)
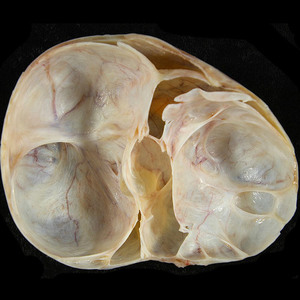
КТ и фотография макропрепарата серозной цистаденокарциномы яичника.
На УЗИ (слева) видно большое многокамерное кистозное образование в правом параметрии; некоторые из камер анэхогенны, в других визуализируются равномерные низкоуровневые эхогенные включения, обусловленные белковым содержимым (в данном случае муцином, однако аналогично могут выглядеть и кровоизлияния). Перегородки в образовании в основном тонкие. Кровотока в перегородках не выявлено, солидный компонент также отсутствует, признаков асцита не определяется. Несмотря на отсутствие кровотока при допплерографии и солидного компонента, размер и многокамерная структура этого образования позволяют заподозрить кистозную опухоль и порекомендовать другие, более точные методы диагностики. На КТ с контрастным усилением (справа) определяются схожие изменения. Камеры образования имеют различную плотность, соотносящуюся с разным содержанием белка. При гистопатологическом исследовании подтвердилась муцинозная цистаденокарцинома с низким потенциалом злокачественности.
Двухсторонние кистозно-солидные образования яичников подозрительны на опухоль и требуют дальнейшей оценки. Значение лучевых методов исследования заключается в том, чтобы подтвердить факта наличия образования; тем не менее, невозможно сделать вывод, что оно абсолютно достоверно является доброкачественным или злокачественным. Пациенткам, у которых обнаруживаются эпителиальные опухоли (гораздо более часто встречающаяся группа новообразований яичников), даже после хирургического лечения, определение точного гистологического варианта опухоли не так влияет на прогноз, как стадия FIGO (международной федерации акушеров и гинекологов), степень дифференцировки, а также полнота резекции опухоли.
На сонограмме (слева) определяется увеличение обоих яичников, внутри которых имеется как кистозный, так и мягкотканный (солидный) компонент. На КТ у этой же пациентки определяется крупное кистозно-солидное образование, распространяющееся из таза в живот. Роль КТ в данном случае заключается в стадировании образования, однако на основе КТ (МРТ) нельзя определить гистологическую структуру опухоли.
Чаще всего метастазы в яичники, например, метастазы Крукенберга — отсевы рака желудка или толстого кишечника, представляют собой мягкотканные образования, но нередко они могут иметь и кистозный характер.
На КТ определяются кистозные образования в обоих яичниках. Также можно заметить сужение просвета прямой кишки, обусловленное раковой опухолью (синяя стрелка). Отчетливо видны кистозные метастазы рака прямой кишки в углублении брюшины (красная стрелка), в целом не являющиеся типичной находкой.
Лечение пациенток, страдающих раком яичника, традиционно включает в себя первичное стадирование, затем агрессивное циторедуктивное вмешательство в комбинации с внутрибрюшинным введением цисплатина. На ранних стадиях (1 и 2) применяется тотальная гистерэктомия и двухсторонняя сальпингооофорэктомия (либо односторонняя, если женщина детородного возраста желает сохранить свою фертильность, хотя такой подход и является спорным).
Пациенткам с запущенными опухолями (3 и 4 стадии) рекомендуется циторедуктивное вмешательство, которое подразумевает частичное удаление объема очагов опухоли; эта операция направлена не только на улучшение качества жизни пациенток, но также и на снижение вероятности обструкции кишечника и устранение метаболических эффектов опухоли. Оптимальное циторедуктивное вмешательство предполагает устранение всех опухолевых имплантов, имеющих размер более 2 см; при субоптимальном поперечный размер оставшихся опухолевых узлов превышает 2 см. Успешная циторедуктивная операция увеличивает эффективность химиотерапии и приводит к увеличению выживаемости.
Пациенткам с опухолью яичников на стадии 1a или 1b может потребоваться лишь избирательное оперативное вмешательство без последующей химиотерапии, в то время как в более запущенных стадиях требуется послеоперационная химиотерапия цисплатином (наиболее эффективный препарат при раке яичника). Несмотря на то, что положительный ответ на терапию препаратами платины достигает 60-80%, около 80-90% женщин с третьей стадией заболевания и около 97% с четвертой стадией погибают в течение 5 лет.
Пациенткам, получающим лечение по поводу рака яичника наиболее эффективным методом контроля является измерение сывороточного уровня СА-125 и физикальное исследование. Повторная лапоротомия остается наиболее точным методом оценки эффективности химиотерапии, однако дает множество ложноотрицательных результатов и не приводит к увеличению выживаемости. КТ используется с целью поиска макроскопического очага и позволяет избежать повторной биопсии. Если при помощи методов диагностики обнаруживается остаточная ткань опухоли, пациентке может быть назначено дополнительное лечение; тем не менее, лучевые методы показывают большое количество ложноотрицательных результатов.
На сегодняшний день кисты яичников довольно хорошо диагностируются с помощью целого ряда инструментов:
- Осмотр гинеколога, в ходе которого выясняются жалобы пациентки, а также определяется, увеличены ли придатки и имеются ли болезненные ощущения в нижней части живота.
- Тест на беременность. Он необходим не только для того, чтобы исключить внематочную беременность, но и чтобы определить возможность проведения компьютерной томографии.
- Ультразвуковое исследование, позволяющее быстро и с высокой точностью определить наличие кисты и проконтролировать динамику ее развития.
- Лапароскопическое исследование. Его достоинство состоит в том, что оно дает абсолютно точные результаты и при необходимости во время процедуры можно провести точное и малоинвазивное хирургическое вмешательство.
- Компьютерная и магниторезонансная томография.
КТ и МРТ являются довольно точными методами, позволяющими определить наличие кисты, предположить, доброкачественная она или злокачественная, уточнить ее размер и точное местоположение и т.д. Кроме того, в случае злокачественности кисты диагностика с использованием контраста дает возможность установить, дала ли опухоль метастазы в другие органы и точно определить их местоположение.
КТ проводится с помощью рентгеновского излучения, которое дает возможность получить срезы органа с шагом примерно в 2 мм. Собранные и обработанные компьютером срезы собираются в точное объемное изображение. Процедура абсолютно безболезненная, не требует сложной подготовки (все, что нужно, лишь придерживаться определенной диеты пару дней перед процедурой и, в случае запоров, принять слабительное) и длится не более 20 минут.
Учитывая, что шаг среза составляет 2 мм, КТ может определять образования от 2 мм в поперечном сечении и более. Это довольно небольшие кисты и опухоли, находящиеся на ранней стадии развития. Такая точность КТ-диагностики позволяет начать своевременное лечение и избежать более серьезных последствий.
Противопоказаниями метода является беременность (из-за облучения организма рентгеновским излучением) и аллергические реакции на контрастное вещество (в случае КТ с контрастом). Такие аллергические реакции встречаются не очень часто.
Особенностью практически любого современного метода диагностики, будь то УЗИ, МРТ или КТ является возможность получения ошибочного результата по объективным либо субъективным причинам. К объективным причинам относятся погрешности и недостатки диагностического оборудования, к субъективным – врачебные ошибки. Последние могут быть вызваны как недостатком опыта врача, так и банальной усталостью. Риск получения ложноположительных или ложноотрицательных результатов может доставить массу неприятностей и даже привести к тому, что заболевание перейдет в более тяжелую стадию.
Очень хорошим способом снижения риска ошибки диагностики является получение второго мнения. В этом нет ничего плохого, это не недоверие лечащему врачу, это всего лишь получение альтернативного взгляда на результаты томографии.
Сегодня получить второе мнение очень просто. Для этого вам достаточно загрузить результаты КТ в систему Национальной телерадиологической сети (НТРС), и не более чем через сутки вы получите заключение лучших специалистов ведущих институтов страны. Неважно, где вы находитесь, вы можете получить лучшую возможную в стране консультацию везде, где есть доступ к сети интернет.
Василий Вишняков, врач-радиолог
При составлении статьи использованы следующие материалы:
источник



 Патологии воспалительного характера, затрагивающие половую систему (эндометрит, аднексит и др).
Патологии воспалительного характера, затрагивающие половую систему (эндометрит, аднексит и др). Ощущение дискомфорта в месте формирования опухоли. Может появиться боль, отдающая в лобок и крестец.
Ощущение дискомфорта в месте формирования опухоли. Может появиться боль, отдающая в лобок и крестец.