или один из примеров, как личные качества врача сказываются на достоверности и своевременности диагноза.
Киста пуповины определяется в 1 триместре беременности по статистике около 3% случаев, однако лично мне кажется, что гораздо реже.
Важно, что до 25% плодов с этой патологией пуповины имеют и другую ультразвуковую патологию, а в 7% случаев беременностей, протекающих с кистой пуповины, обнаруживают хромосомную патологию – чаще трисомию 18 пары хромосом (синдром Эдвардса). Если киста расположена или у места прикрепления к пуповины плаценте, или у плодного прикрепления пуповины\пупочного кольца (чаще), а также, если она сохраняется и после 12 нед беременности, риск хромосомных аномалий (ХА) увеличивается.
Принято дифференцировать кисты пуповины на псевдокисты (ложные) и истинные кисты.
Ложные кисты, то есть не имеющие капсулы, располагаются в толще вартонова студня (бессосудистой желеобразной внешней оболочки пуповины) и имеют небольшой диаметр, определяться могут в любом отделе пуповины. Формируются эти псевдокисты вследствие ограниченного отека вартонова студня, или при разрешении гематом, хотя в некоторых случаях установить истинную причину не представляется возможным. Псвевдокисты не имеют собственной эпителиальной оболочки и обнаруживаются довольно часто, прогноз их благоприятный.
Истинные кисты образуются из остатка протока аллантоиса, омфалокишечного протока, они характеризуются анэхогенным содержимым и наличием тонкостенной капсулы (толщиной менее 1 мм), размер этих кист от 0,5 до 10 см и более.
Дифференциальная ультразвуковая диагностика истинных и ложных кист пуповины возможна не во всех случаях, но выявление истинной кисты пуповины относят к УЗИ-маркерам хромосомных дефектов, что позволяет рекомендовать таким пациенткам пренатальное кариотипирование.
При обнаружении врачом УЗИ кисты пуповины необходимо исключить опухоли пуповины, такие как гемангиома и тератома, дифференцировать образование с омфалоцеле (см. нашу статью «Божий дар и яичница»), а также с крайне редко встречающейся (1:100 000) пузырно-брыжеечной (пупочно-брыжеечной) кистой, представляющей собой единую сообщающуюся полость между кистой пуповины и мочевым пузырем плода (лично мне «повезло» всего лишь раз за всю практику такую кисту увидеть). Отличается эта пузырно – брыжеечная киста еще и тем, что не сочетается с другими маркерами риска хромосомных аномалий.
Как уже было сказано, киста пуповины наиболее часто ассоциирована с трисомией 18 пары хромосом — одним из вариантов анэуплоидии.
Трисомия 18 пары хромосом – достаточно редкое заболевание, встречающееся с частотой 1:3000 ( в США) и 1:5000-10000 в целом в мировой практике (напомним, что наиболее известное Вам хромосомное заболевание – болезнь Дауна встречается с частотой 1:700, т.е почти в 7-10 раз чаще). С возрастом матери риск болезни Эдвардса может увеличиваться.
Число выживших после рождения младенцев с трисомией 18 пары хромосом крайне невелико
(в первый месяц погибает 30% рожденных, в первый год – 90-95%), все выжившие страдают тяжелыми неврологическими нарушениями (олигофрения).
Как же постараться не пропустить такую тяжелую патологию плода на 1–м ультразвуковом скрининге (т.е. в сроках 11-13 недель беременности)? Очень просто — проходить скрининг там, где врач-исследователь не ограничится 2-х минутным УЗИ – исследованием с измерением трех – четырех параметров.
Посмотрите на нижеприведенный перечень возможных дефектов у плода с трисомией 18 пары хромосом. Причем, наличие каждого из них далеко не обязательно, а вот комбинации 2 — 4 дефектов могут быть самыми разнообразными.
Вот что возможно обнаружить у плода с этой болезнью Эдварса:
✓увеличение воротникового пространства более чем 3 мм,
✓агенезия мозолистого тела мозга,
✓кисты хориальных сплетений боковых желудочков мозга,
✓гипоплазия мозжечка, расширение основной цистерны,
✓недоразвитие подбородка – микрогнатия,
✓гипотелоризм (уменьшение межглазничного расстояния) или микрофтальмия (уменьшение размеров глазного яблока),
✓дисплазия ушной раковины, расщелины губы и неба,
✓кистозная гигрома, spina bifida,
✓атрезия пищевода,
✓асцит и неимунная водянка,
✓аномалии расположения пальцев кисти (клинодактилия),
✓аномалии стопы: «стопа-качалка», косолапость,
✓диафрагмальная грыжа,
✓различные аномалии почек,
✓врожденные пороки сердца,
✓задержка внутриутробного развития,
✓омфалоцеле,
✓киста пуповины и пр.
25 как минимум позиций, каждую из которых нужно тщательно проверить, чтобы отвергнуть или подтвердить!
При этом нужно отчетливо понимать, что исследуется плод в первом скрининге – а он в этом сроке средним размером (ККР) 5 см, у этого плода, к примеру, размер сердца менее 5-7 мм, а его камер и магистральных сосудов– 1-2 мм, толщина мышцы сердца – менее 1 мм, размер желудка – 4-7 мм, печени – 9-10 мм, почек- 3-5 мм, а размер самой большой кости человеческого организма – бедра – 5 — 8мм!
Каким же нужно быть экстра-класса виртуозом и профессионалом, чтобы в этом копошащемся на глубине живом комочке все это обнаружить, не ошибиться, сопоставить находки и придти к определенному заключению! И разве возможно весь этот огромного напряжения щепетильный труд провести за 2 минуты? Кончено, нет! Вот почему такие тяжелые диагнозы, как трисомия 18 пары хромосом, пропускаются, или устанавливаются поздно и зачастую — неправильно, и это будет продолжаться по простой причине нежелания или отсутствия возможности у врача тратить на пациента достаточное количество времени.
Уже имея за плечами огромный опыт УЗИ диагностики, в т.ч. патологии плода, что-то мне никак не удается выпрыгнуть из рамок тридцатиминутного обследования даже в случаях почти физиологического течения беременности!
Приведу пример из собственной практики, как от диагноза направления «омфалоцеле» переходим к диагнозу «киста пуповины», а от него — к диагнозу «трисомия 18 пары хромосомы».
Исследование проведено в 13.5 нед беременности. У беременной на первом скрининге по месту жительства обнаружили у плода увеличение воротникового пространства, омфалоцеле с кистой пуповины вместе и отсутствие костей спинки носа.
После этого пациентка для «самоконтроля» решила убедиться в таковых изменениях и попала к нам на обследование.
Однако уже в нашем обследовании выявлена несколько другая картина: киста пуповины отчетлива визуализируется, распложена в непосредственной близости к передней брюшной стенке плода (удалена от нее на 5-7 мм), размер кисты 11 мм. Характер кровотока в артериях и вене пуповины не изменен. Омфалоцеле не выявляется. Воротниковое пространство плода – 1.7 мм, т.е. в пределах нормы.
Однако, кроме истинной кисты пуповины, обнаружен ряд других аномалий плода: кости носа выявлены, но отмечена их гипоплазия и различная акустическая плотность, выявлен уплощенный профиль плода, микрогнатия (недоразвитие подбородка), гипоплазия левых отделов сердца, аномальное расположение сжатых в кулаки пальцев кистей плода, укорочение пальцев кисти. Вот такая уже находка, когда у плода обнаружено 7 ультразвуковых маркеров риска хромосомного заболевания, почти не оставляет шансов на рождение здорового ребенка. По данным нашего УЗИ-исследования был предположен синдром Эдвардса. Пациентка обратилась к генетикам, которыми была выполнена процедура хорионбиопсии для последующего прненатального кариотипирования.
Проведенное генетиками кариотипирование подтвердило диагноз хромосомного заболевания – трисомии 18 пары хромосом – синдром Эдвардса.
На фото: беременность 13 нед, синдром Эдвардса (трисомия 18 пары хромосом):
Профиль плода с синдромом Эдвардса: уплощен, гипоплазия костной спинки носа, недоразвитие подбородка плода (микрогнатия)
Воротниковое пространство плода не изменено (в ТВИ исследовании не всегда удается адекватно расположить плод для его измерения)
Истинная киста пуповины, расположенная вблизи пупочного кольца плода.
Отчетливо видно, что омфалоцеле не определяется
Видео: киста пуповины, цветом обозначен кровоток в сосудах пуповины
Признаки гипоплазии левых отделов сердца плода.
ЦДК: киста пуповины.
Наш пример демонстрирует, что качественно и как положено выполненный, «настоящий» а не формальный скрининг беременности позволяет четко и с высокой достоверностью выявить и такое достаточно редкое врожденное заболевание, как синдром Эдвардса. Достоверность такого тщательно выполненного УЗИ-скрининга беременности сопоставима с результатами генетического исследования (кариотипирования).
источник
валификационные тесты «УЗД (УЗД) в акушерстве» с вопросами и ответами.
1. Spina bifida e spina bifida occulta при ультразвуковом исследовании пренатально дифференцируются по наличию:
грыжевого образования в области дефекта позвоночника
2. Абсолютным эхографическими признаками неразвивающейся беременности является
отсутствие сердечной деятельности и двигательной активности эмбриона
3. Агенезия мозолистого тела часто сочетается с
4. Ариния диагностируется при отсутствии
5. В норме сердце эмбриона в 12 недель
4. В состав нормальной пуповины входят
5. В состав синдрома Меккеля входят
черепно-мозговая грыжа и покистозные почки
6. В состав черепно-мозговой грыжи при менингоэнцефалоцеле входят
ткань мозга и менингеальные оболочки
7. Вероятность трисомии 21 при пренатально диагностированной атрезии двенадцатиперстной кишки
8. Вероятным эхографическим признаком синдрома Дауна является утолщение шейной складки свыше
9. Визуализация большой цистерны головного мозга плода при ультразвуковом исследовании осуществляется в
10. Визуализация мочевого пузыря эмбриона при трансвагинальном сканировании возможна
11. Визуализация почек плода при трансабдоминальной эхографии обязательна
12. Визуализация ретрохориальной гематомы при трансабдоминальной эхографии в I триместре беременности
13. Визуализация эмбриона при трансабдоминальном исследовании нормально протекающей беременности обязательна
14. Визуализация эмбриона при трансвагинальном исследовании нормально протекающей беременности обязательна
15. Визуализация эхотени желудка плода атрезию пищевода
16. Визуализируемое в грудной клетке плода однокамерное анэхогенное образование при врожденной диафрагмальной грыже соОтветствует
17. Гипертелоризм диагностируется при
увеличении расстояния между глазными яблоками
18. Голопрозэнцефалия наиболее часто сочетается с аномалиями
19. Двигательная активность эмбриона начинает выявляться при ультразвуковом исследовании
20. Двойной наружный контур головки плода обнаруживается при
21. Декстрокардия у плода чаще всего бывает обусловлена
22. Диагностическим критерием лиссэнцефалии является отсутствие
23. Для атрезии двенадцатиперстной кишки плода при ультразвуковом исследовании характерно наличие
двойного пузыря в брюшной полости
24. Для атрезии пищевода без трахеопищеводного свища характерно
25. Для ахондрогенеза характерен тип укорочения конечностей
26. Для переношенной беременности характерно наличие I степени зрелости плаценты
27. Для скелетных дисплазий при ультразвуковом исследовании не характерно
уменьшение размеров живота
28. Для танаформной дисплазии характерен тип укорочения конечностей
29. Для точного измерения длины бедренной кости плода необходимо установить датчик
параллельно бедренной кости
30. Допплерометрическим показателем критического состояния плода в III триместре беременности являются
нулевые и отрицательные значения диастолического кровотока в артериях пуповины
31. Допплерометрическое исследование кровотока в обладает высокой диагностической ценностью для прогнозирования и оценки степени тяжести ОПГ-гестоза
маточной артерии беременной
32. Достоверным эхографическим признаком истмико-цервикальной недостаточности является
воронкообразной расширение области внутреннего зева
33. Если в ходе ультразвукового исследования обнаруживаются две плаценты и амниотическая перегородка, то это соответствует типу многоплодной беременности
34. Если при трансвагинальном ультразвуковом исследовании в 12 недель беременности структурных аномалий эмбриона не обнаружено, то проведение во II триместре повторного скринингового исследования является
35. Желточный мешок при ультразвуковом исследовании обычно визуализируется с
36. Желудочково-полушарный индекс представляет собой
отношение ширины тела бокового желудочка к половине бипариентального размера
37. Измерение бипариентального размера головки плода при ультразвуковом исследовании производится на уровне
четверохолмия и полости прозрачной перегородки
38. Измерение бипариентального размера головки плода при ультразвуковом исследовании производится
от наружного контура ближней теменной кости до внутреннего контура дальней теменной кости
Искривление длинных трубчатых костей характерно для
39. Кисты пуповины чаще имеют следующее строение
40. Кисты сосудистых сплетений боковых желудочков головного мозга наиболее часто диагностируются при ультразвуковом исследовании в
41. Летальной является следующая скелетная дисплазия
42. Многоводие часто сочетается с
42. Мочевой пузырь плода следует обязательно визуализировать при трансабдоминальной эхографии начиная с
43. Наиболее достоверным эхографическим критерием микроцефалии является
увеличение численных значений отношения длины бедренной кости к окружности головки
44. Наиболее прогностически неблагоприятны численные значения частоты сердечных сокращений эмбриона в I триместре беременности
45. Наиболее ранняя диагностика истмикоцервикальной недостаточности при ультразвуковом исследовании возможна
46. Наиболее точным параметром биометрии при определении срока беременности в I триместре является
копчико-теменной размер эмбриона
47. Наиболее часто встречающаяся опухоль сердца плода — это
48. Наличие грыжевого мешка для омфалоцеле
49. Наполнение мочевого пузыря при ультразвуком исследовании в ранние сроки беременности необходимо при




18-21 неделю беременности» М.В. Медведев
11-14 недель беременности»
М.В. Медведев
практическое пособие)




50. Неизмененные мочеточники плода визуализируются в виде
51. Нормативные значения отношения длины бедренной кости к окружности живота составляют
52. Нормативные значения цефалического индекса находятся в пределах
53. Нормативными значениями отношения длины бедренной кости к бипариентальному размеру головки считаются
54. Обнаружение выраженного воротникового отека в конце I триместра беременности свидетельствует о возможном присутствии
55. Обнаружение гиперэхогенного кишечника плода во II триместре беременности риск неблагоприятного перинатального исхода
56. Обнаружение гиперэхогенных увеличенных почек чаще характерно для
поликистозной болезни почек инфальтивного типа
57. Обязательным срезом сердца плода, изучаемого при скрининговом ультразвуковом исследовании является
58. Оптимальными сроками для проведения первого допплерометрического исследования кровотока в маточных артериях и в артерии пуповины у беременных высокого перинатального риска являются
59. Оптимальными сроками для проведения первого ультразвукового исследования с целью выявления врожденных пороков развития плода являются
60. Основным ориентиром при измерении среднего диаметра и окружности живота являются
61. Основным отличием анэнцефалии от акрании является отсутствие
больших полушарий головного мозга
62. Основным отличием выраженной гидроцефалии от гидроанэнцефалии является
присутствие минимальных участков коры больших полушарий головного мозга
63. Основным ультразвуковым критерием внутриутробной гибели плода является
отсутствие сердечной деятельности плода
64. Основным эхографическим критерием наружной гидроцефалии является
расширение субарахноидального пространства
65. Основным эхографическим критерием синдрома Денди-Уокера является
кистозное образование в задней черепной ямке
66. Основным эхографическим критерием стеноза водопровода мозга является
расширение боковых и третьего желудочков
67. Ось сердца плода в норме располагается к сагиттальному направлению под углом
68. Отличительной особенностью нормальных кривых скоростей кровотока в маточных артериях после 20 недель беременности являются
высокие численные значения диастолического компонента кровотока
69. Отсутствие эхотени желудеа плода во II триместре беременности чаще наблюдается при
атрезии пищевода без трахеопищеводной фистулы
70. Параметрами обязательной фетометрии является
бипариентальный размер головки, средний диаметр или окружность живота, длина бедренной кости
71. Патологическим воротниковый отек считается при величине его передне-заднего размера более
73. Перикардиальным выпотом считается гипоэхогенная зона между перикардом и миокардом толщиной свыше
74. Пигопаги диагностируются при обнаружении неразделения близнецов в области
75. Площадь поперечного сечения области почек и позвоночника плода в норме не превышает площади поперечного сечения живота
76. Площадь поперечного сечения сердца плода в норме не превышает площади поперечного сечения грудной клетки
77. Полость прозрачной перегородки визуализируется в виде
анэхогенного образования между лобными рогами боковых желудочков
78. Правильно измерять диаметр плодного яйца при ультразвуковом исследовании
79. Превалирование эхогенности печени над эхогенностью легких плода свидетельствует о
80. Предлежание плаценты при ультразвуковом исследовании характеризуется
наличием плацентарной ткани в области внутреннего зева
81. Преждевпеменное «старение» плаценты регистрируется при обнаружении II степени зрелости
82. Преждевременное «старение» плаценты регистрируется при обнаружении III степени зрелости
83. Преимущественная локализация сердца при поперечном сканировании грудной клетки плода в случае его головного предлежания — это
84. Пренатальная ультразвуковая диагностика диафрагмальной грыжи
85. Пренатальная ультразвуковая диагностика расщелины верхний губы и неба без цветового допплеровского картирования
86. Пренатальными эхографическими критериями аномалии Эбштейна являются
смещение створок вглубь правого желудочка и большое правое предсердие
87. Пренатальными эхографическими критериями коаркации аорты являются
88. При доношенной и переношенной беременности допплерометрическое исследование маточно¬плацентарного и плодового кровотока высокой диагностической ценностью
89. При маловодии наиболее часто диагностируются врожденные пороки развития
90. При обнаружение ложного плодного яйца в полости матки необходимо заподозрить
91. При трансабдоминальной эхографии головка эмбриона визуализируется как отдельное анатомическое образование
92. При трансабдоминальной эхографии конечности эмбриона визуализируется
93. При трансабдоминальной эхографии срединные структуры головного мозга можно идентифицировать
94. При ультразвуковом исследовании типичное строение кистозной гигромы шеи
95. При ультразвуковом трансабдоминальном исследовании эмбрион выявляется с
96. Признак, не соОтветствующий эхографическим критериям неимунной водянки плода, — это
97. Пузырный занос при ультразвуковом исследовании выявляется по
наличию в полости матки множественных неоднородных структур губчатого строения
98. Ранняя визуализация плодного яйца в полости матки при трансвагинальной эхографии возможна
99. Ранняя диагностика маточной беременности при трансабдоминальной эхографии возможна
100. Сердечную деятельностьэмбриона при трансабдоминальной эхографии возможно зарегистрировать
101. Синдром акардии встречается при типе моноплодной беременности
102. Сосудистые сплетения боковых желудочков головного мозга плода при трансабдоминальном ультразвуковом исследовании наиболее отчетливо видны в сроке
103. Спленомегалия плода чаще обусловлена
104. Толщину плаценты при ультразвуковом исследовании следует измерять
в месте впадения пуповины
105. Трансвагинальная ультразвуковая диагностика пороков развития передней брюшной стенки в конце I триместра беременности
106. У пациенток с регулярным менструальным циклом в ультразвуковом заключении предпочтительно использовать срок беременности
акушерский (по первому дню последней менструации)
107. Увеличение толщины плаценты часто наблюдается при
108. Укажите основные эхографические критерии анэнцефалии
отсутствие полушарий мозга и костей свода черепа
109. Ультразвуковая диагностика анэнцефалии в I триместре беременности
110. Ультразвуковая диагностика дефекта межжелудочковой перегородки
111. Ультразвуковая диагностика лиссэнцефалии в I триместре беременности
112. Ультразвуковая диагностика неполного аборта основывается на выявлении
расширенной полости матки с наличием в ней неоднородных эхоструктур
113. Ультразвуковая диагностики амелии в конце I триместра беременности
115. Ультразвуковую диагностику предлежания плаценты следует осуществлять при
умеренном наполнении мочевого пузыря
116. Хромосомные аберрации при гастрошизе отмечаются
117. Черепно-мозговая грыжа наиболее часто локализуется в
118. Эхографические признаки «лимона» и «банана» характерны для
119. Эхографический признак » двойного пузыря» наиболее характерен для
атрезии двенадцатиперстной кишки
120. Эхографический признак «снежной бури» патогномоничен для
121. Эхографическим критерием выраженности одностороннего гидроторакса является наличие
анэхогенного содержимого в плевральной полости на стороне поражения
122. Эхографическим критерием низкого прикрепления плаценты в III триместре беременности является обнаружение ее нижнего края от внутреннего зева на расстоянии
123. Эхографическим критерием преждевременной отслойки плаценты является
наличие эхонегативного пространства между стенкой матки и плацентой
124. Эхографическим признаком гастрошизиса пренатально является
эвентрации органов брюшной полости без грыжевого мешка
125. Эхографическим признаком угрозы прерывания беременности в I триместре является
локальное утолщение миометрия
126. Эхографическими критериями полной формы общего предсердно-желудочкового канала являются
дефект нижней части межпредсердной и верхнего отдела межжелудочковой перегородки
127. Эхографическими признаками бездолевой формы голо прозэнцефалии являются
наличие общего центрально расположенного желудочка при отсутствии срединной структуры головного мозга
128. Эхоструктура крестцово-копчиковой тератомы
источник
001. У пациенток с регулярным менструальным циклом в ультразвуковом заключении предпочтительно использовать срок беременности:
а) акушерский (по первому дню последней менструации);
б) эмбриологический (по дню зачатия).
002. Ранняя диагностика маточной беременности при трансабдоминальной эхографии возможна:
003. Наполнение мочевого пузыря при ультразвуком исследовании в ранние сроки беременности необходимо при:
а) трансабдоминальном доступе;
б) трансвагинальном доступе;
004. Ранняя визуализация плодного яйца в полости матки при трансвагинальной эхографии возможна:
005. При ультразвуковом трансабдоминальном исследовании эмбрион выявляется с:
006. Визуализация эмбриона при трансабдоминальном исследовании нормально протекающей беременности обязательна:
007. Визуализация эмбриона при трансвагинальном исследовании нормально протекающей беременности обязательна:
008. Сердечную деятельность эмбриона при трансабдоминальной эхографии возможно зарегистрировать:
009. Двигательная активность эмбриона начинает выявляться при ультразвуковом исследовании:
010. Желточный мешок при ультразвуковом исследовании обычно визуализируется в:
011. Правильно измерять диаметр плодного яйца при ультразвуковом исследовании:
012. Наиболее точным параметром биометрии при определении срока беременности в 1 триместре является:
а) средний диаметр плодного яйца;
б) копчико-теменной размер эмбриона;
г) диаметр туловища эмбриона;
д) диаметр головки эмбриона.
013. Наиболее прогностически неблагоприятны численные значения частоты сердечных сокращений эмбриона в I1 триместре беременности:
014. Визуализация ретрохориальной гематомы при трансабдоминальной эхографии в I1 триместре беременности:
015. Эхографическим признаком угрозы прерывания беременности в I1 триместре является:
а) отсутствие сердечной деятельности эмбриона;
б) локальное утолщение миометрия;
в) локализация плодного яйца в средней трети полости матки;.
г) изменение формы плодного яйца
016. Абсолютным эхографическими признаками неразвивающейся беременности является:
а) отсутствие сердечной деятельности и двигательной активности эмбриона;
б) локальное утолщение миометрия;
в) локализация плодного яйца в средней трети полости матки;
г) изменение формы плодного яйца
б) деформация плодного яйца;
в) расширение внутреннего зева.
017. Ультразвуковая диагностика неполного аборта основывается на выявлении:
а) расширенной полости матки с наличием в ней неоднородных эхоструктур;
б) пролабирование плодного яйца;
в) отсутствие эмбриона в плодном яйце;
г) значительное увеличение диаметра внутреннего зева.
018. Наиболее ранняя диагностика истмикоцервикальной недостаточности при ультразвуковом исследовании возможна:
019. Пузырный занос при ультразвуковом исследовании выявляется по:
а) наличию в полости матки множественных неоднородных структур губчатого строения;
б) отсутствие плодного яйца;
в) увеличению размеров яичников;
г) отсутствию визуализации эндометрия
020. Достоверным эхографическим признаком истмикоцервикальной недостаточности является:
а) локальное утолщение миометрия в истмическом отделе;
б) диаметр цервикального канала более 3 мм;
в) деформация плодного яйца;
г) воронкообразной расширение области внутреннего зева.
021. Воротниковое пространство эмбриона считается патологическим при величине его переднезаднего размера
022. Визуализация мочевого пузыря эмбриона при трансвагинальном сканировании возможна:
023. При трансабдоминальной эхографии головка эмбриона визуализируется как отдельное анатомическое образование:
024. При трансабдоминальной эхографии конечности эмбриона визуализируется:
025. При трансабдоминальной эхографии срединные структуры головного мозга можно идентифицировать:
026. Ультразвуковая диагностика анэнцефалии в I триместре беременности:
027. Ультразвуковая диагностика лиссэнцефалии в I триместре беременности;
028. Трансвагинальная ультразвуковая диагностика пороков развития передней брюшной стенки в конце I триместра беременности:
029. Ультразвуковая диагностики амелии в конце I триместра беременности:
030. В норме сердце эмбриона в 12 недель:
031. При обнаружение ложного плодного яйца в полости матки необходимо заподозрить:
б) внематочную беременность;
в) ретрохориальную гематому.
032. Если при трансвагинальном ультразвуковом исследовании в 12 недель беременности структурных аномалий эмбриона не обнаружено, то проведение во II триместре повторного скринингового исследования
033. Параметрами обязательной фетометрии является:
а) бипариетальный размер головки, средний диаметр грудной клетки, длина плечевой кости.
б) бипариетальный и лобно-затылочный размер размеры головки, средний диаметр живота, длина стопы.
в) бипариетальный размер головки, средний диаметр или окружность живота, длина бедренной кости;
г) длина бедренной кости, длина плечевой кости, толщина плаценты.
034. Нормативные значения отношения длины бедренной кости к окружности живота составляют:
035. Нормативными значениями отношения длины бедренной кости к бипариетальному размеру головки считаются:
036. Нормативные значения цефалического индекса находятся в пределах:
037. Измерение бипариетального размера головки плода при ультразвуковом исследовании производится:
а) от наружного контура ближней теменной кости до внутреннего контура дальней теменной кости;
б) по наружным контурам теменных костей;
в) по внутренним контурам теменных костей;
г) по наиболее четко визуализируемым контурам теменных костей.
038. Измерение бипариетального размера головки плода при ультразвуковом исследовании производится на уровне:
в) четверохолмия и полости прозрачной перегородки;
г) височных рогов боковых желудочков;
д) наилучшей визуализации М-эхо.
039. Для точного измерения длины бедренной кости плода необходимо установить датчик:
а) параллельно бедренной кости;
б) под острым углом к бедренной кости;
в) под прямым углом к бедренной кости;
г) под тупым углом к бедренной кости;
040. Основным ориентиром при измерении среднего диаметра и окружности живота являются:
041. Для симметричной формы задержки внутриутробного развития плода характерно:
а) Непропорциональное отставание основных фетометрических показателей
б) Пропорциональное отставание основных фетометрических показателей
042. Для асимметричной формы задержки внутриутробного развития плода характерно:
а) Непропорциональное отставание основных фетометрических показателей
б) Пропорциональное отставание основных фетометрических показателей
043. Эхографическим критерием низкого прикрепления плаценты в III триместре беременности является обнаружение ее нижнего края
от внутреннего зева на расстоянии:
044. Ультразвуковую диагностику предлежания плаценты следует осуществлять при:
а) опорожненном мочевом пузыре;
б) переполненном мочевом пузыре;
в) умеренном наполнении мочевого пузыря;
г) степень наполнения мочевого пузыря не имеет значения.
045. Предлежание плаценты при ультразвуковом исследовании характеризуется:
а) наличием плацентарной ткани в области внутреннего зева;
б) расширением внутреннего зева;
в) прикреплением плаценты в непосредственной близости к внутреннему зеву;
г) уменьшением расстояния между задней стенкой матки и головкой плода.
046. Увеличение толщины плаценты часто наблюдается при:
в) синдроме амниотических перетяжек;
047. Толщину плаценты при ультразвуковом исследовании следует измерять:
а) в наиболее утолщенном участке;
б) в области краевого синуса;
в) в месте впадения пуповины;
г) в наиболее тонком месте;
д) не имеет принципиального значения.
048. Эхографическим критерием преждевременной отслойки плаценты является:
а) наличие эхонегативного пространства между стенкой матки и плацентой;
в) преждевременное созревание плаценты;
г) наличие «черных дыр» в плаценте.
049. Преждевременное «старение» плаценты регистрируется при обнаружении III степени зрелости:
050. Преждевременное « старение» плаценты регистрируется при обнаружении II степени зрелости:
051. Для переношенной беременности характерно наличие I степени зрелости плаценты:
в) да, если также определяется маловодие;
г) да, если также регистрируются патологические кривые скоростей кровотока в маточных артериях.
052. В состав нормальной пуповины входят:
а) одна артерия и одна вена;
б) две артерии и одна вена;
в) две вены и одна артерия;
053. Кисты пуповины чаще имеют следующее строение:
г) кистозно-солидное с преобладанием солидного компонента.
054. Кисты пуповины наиболее часто сочетаются с:
б) пороками мочеполовой системы;
в) хромосомными аберрациями;
055. При маловодии наиболее часто диагностируются врожденные пороки развития:
а) сердечно-сосудистой системы;
б) желудочно-кишечного тракта;
в) мочевыделительной системы;
г) передней брюшной стенки.
056. Многоводие часто сочетается с:
б) двусторонней агинезией почек;
в) преждевременным созреванием плаценты;
г) внутриутробной задержкой развития плода.
057. Оптимальными сроками для проведения первого ультразвукового исследования с целью выявления врожденных пороков развития
058. Основным ультразвуковым критерием внутриутробной гибели плода является:
а) Отсутствие сердечной деятельности плода
б) Отсутствие двигательной активности плода
в) Отсутствие дыхательной активности плода
г) Изменение структур мозга
059. Визуализация большой цистерны головного мозга плода при ультразвуковом исследовании осуществляется в:
г) на границе средней и задней черепных ямок.
060. Желудочково-полушарный индекс представляет собой:
а) отношение ширины тела бокового желудочка к половине бипариетального размера;
б) отношение ширины тела бокового желудочка к бипариетальному размеру;
в) отношение ширины тел боковых желудочков к бипариетальному размеру;
г) отношение ширины тел боковых к половине бипариетального размера.
061. Полость прозрачной перегородки визуализируется в виде:
а) анэхогенного образования между лобными рогами боковых желудочков;
б) гиперэхогенного срединного образования;
в) анэхогенного образования между зрительными буграми;
г) анэхогенного образования в задней черепной ямке.
062. Сосудистые сплетения боковых желудочков головного мозга плода
при трансабдоминальном ультразвуковом исследовании наиболее отчетливо
063. Эхографические признаки «лимона» и «банана» характерны для:
б) расщепления позвоночника;
064. Вероятным эхографическим признаком синдрома Дауна является утолщение шейной складки свыше:
065. Основным эхографическим критерием стеноза водопровода мозга является:
а) расширение боковых и третьего желудочков;
б) расширение субарахноидального пространства;
в) кистозное образование в задней черепной ямке;
г) отсутствие срединной структуры мозга.
066. Двойной наружный контур головки плода обнаруживается при:
б) неимунной водянке плода;
067. Основным эхографическим критерием наружной гидроцефалии является:
а) расширение боковых и третьего желудочков;
б) расширение субарахноидального пространства;
в) кистозное образование в задней черепной ямке;
г) отсутствие срединной структуры мозга.
068. Основным эхографическим критерием синдрома Денди-Уокера является:
а) расширение боковых и третьего желудочков;
б) расширение субарахноидального пространства;
в) кистозное образование в задней черепной ямке;
069. Укажите основные эхографические критерии анэнцефалии:
а) выраженное уменьшение бипариетального и лобно-затылочного размеров головки;
б) отсутствие полушарий мозга и костей свода черепа;
в) отсутствие срединной структуры, боковых желудочков и полости прозрачной перегородки;
г) невозможность визуализации структур мозга.
070. В состав черепно-мозговой грыжи при менингоэнцефалоцеле входят:
а) ткань мозга, менингеальные оболочки, ликвор;
в) ткань мозга и менингеальные оболочки;
071. Черепно-мозговая грыжа наиболее часто локализуется в:
072. В состав синдрома Меккеля входят:
а) черепно-мозговая грыжа и поликистозные почки;
б) черепно-мозговая грыжа и киста печени;
в) черепно-мозговая грыжа и киста урахуса;
г) черепно-мозговая грыжа и киста яичника;
д) черепно-мозговая грыжа и полиспления.
073. Основным отличием анэнцефалии от акрании является отсутствие:
б) больших полушарий головного мозга;
г) мозжечка и мозолистого тела.
074. Основным отличием выраженной гидроцефалии от гидроанэнцефалии является:
а) степень вентрикуломегалии;
б) наличие большой кисты в задней черепной ямке;
в) присутствие минимальных участков коры больших полушарий головного мозга;
г) наличие общего центрально расположенного желудочка больших размеров.
075. Наиболее достоверным эхографическим критерием микроцефалии является:
а) уменьшение численных значений бипариетального размера головки;
б) увеличение численных значений отношения длины бедренной кости к окружности головки;
в) увеличение численных значений отношения окружности головки к окружности живота;
г) численные значения цефалического индекса менее 75%.
076. Эхографическими признаками бездолевой формы голопрозэнцефалии являются:
а) наличие общего центрально расположенного желудочка при отсутствии срединной структуры головного мозга;
б) наличие двусторонних внутричерепных кист, сообщающихся с боковыми желудочками;
в) выраженная гипоплазия полушарий и червя мозжечка;
г) множественные кисты больших полушарий.
077. Голопрозэнцефалия наиболее часто сочетается с аномалиями:
078. Агенезия мозолистого тела часто сочетается с:
г) арахноидальными кистами.
079. Кисты сосудистых сплетений боковых желудочков головного мозга наиболее часто диагностируются при ультразвуковом исследовании в:
080. Диагностическим критерием лиссэнцефалии является отсутствие:
д) извилин полушарий мозга.
081. Пренатальная ультразвуковая диагностика расщелины верхней губы и неба без цветового допплеровского картирования:
082. Spina bifida cystica et spina bifida occulta при ультразвуковом исследовании пренатально дифференцируются по наличию:
а) грыжевого образования в области дефекта позвоночника;
в) по содержимому грыжевого образования;
г) по размерам и локализации грыжевого образования.
083. Гипертелоризм диагностируется при:
а) уменьшении расстояния между глазными яблоками;
б) увеличении расстояния между глазными яблоками;
в) увеличении расстояния между ушными раковинами;
г) уменьшении расстояния между ушными раковинами.
084. Ариния диагностируется при отсутствии:
085. Обнаружение выраженного воротникового отека в конце I триместра беременности свидетельствует о возможном присутствии:
а) расщепления позвоночника;
г) для конца I триместра беременности воротниковый отек относится к нормальной анатомии эмбриона.
086. Патологическим воротниковый отек считается при величине его переднезаднего размера более:
087. При ультразвуковом исследовании типичное строение кистозной гигромы шеи:
088. Превалирование эхогенности печени над эхогенностью легких плода свидетельствует о:
а) зрелости легочной ткани;
б) незрелости легочной ткани;
в) о внутриутробном инфицировании;
г) о гипоплазии легочной ткани.
089. Пренатальная ультразвуковая диагностика диафрагмальной грыжи:
в) возможна, но только в III триместре беременности.
090. Визуализируемое в грудной клетке плода однокамерное анэхогенное образование при врожденной диафрагмальной грыже соответствует:
091. Эхографическим критерием выраженности одностороннего гидроторакса является наличие:
а) гипоэхогенного кистозного включения в ткани легкого;
б) многокамерных кистозных включений в грудной клетке;
в) анэхогенного содержимого в плевральной полости на стороне поражения;
г) сниженная эхогенность легкого на стороне поражения.
092. Преимущественная локализация сердца при поперечном сканировании грудной клетки плода в случае его головного предлежания — это:
093. Обязательным срезом сердца плода, изучаемого при скрининговом ультразвуковом исследовании является:
а) срез по короткой оси левого желудочка;
б) срез через легочный ствол;
д) четырехкамерный срез с основанием аорты.
094. Ось сердца плода в норме располагается к сагиттальному направлению под углом:
095. Площадь поперечного сечения сердца плода в норме не превышает. площади поперечного сечения грудной клетки:
096. Перикардиальным выпотом считается гипоэхогенная зона между перикардом и миокардом толщиной свыше:
097. Ультразвуковая диагностика дефекта межжелудочковой перегородки:
в) возможна, но только в случае обширного перимембранозного дефекта;
г) возможна, но только при дилатации обоих желудочков;
д) да, но только при использовании цветового допплеровского картирования.
098. Пренатальными эхографическими критериями аномалии Эбштейна являются:
а) одножелудочковое сердце с двумя атриовентрикулярными клапанами;
б) коарктация аорты в сочетании с дефектом межжелудочковой перегородки;
в) смещение створок вглубь правого желудочка и большое правое предсердие;
г) выраженная гипоплазия или отсутствие миокарда правого желудочка.
099. Декстрокардия у плода чаще всего бывает обусловлена:
а) транспозицией магистральных сосудов;
б) аномальным впадением легочных вен;
100. Эхографическими критериями полной формы общего предсердно-желудочкового канала являются:
а) гипоплазия обоих желудочков сердца;
б) атрезия митрального клапана и дефект межпредсердной перегородки;
в) дефект нижней части межпредсердной и верхнего отдела межжелудочковой перегородки;
г) коарктация аорты и дефект межжелудочковой перегородки.
101. Наиболее часто встречающаяся опухоль сердца плода — это:
б) перикардиальная тератома;
102. Легкие плода во второй половине беременности при ультразвуковом исследованием характеризуются наличием ___ эхоструктуры
103. Эхографическими признаками диафрагмальной грыжи у плода являются
а) Визуализация органов брюшной полости в грудной клетке
104. Бронхогенная киста визуализируется в виде образования ___ структуры
105. Визуализация эхотени желудка плода. атрезию пищевода:
106. Для атрезии пищевода без трахеопищеводного свища характерно:
в) нормальное количество околоплодных вод.
107. Для атрезии двенадцатиперстной кишки плода при ультразвуковом исследовании характерно наличие:
а) расширение петель толстой кишки;
в) двойного пузыря в брюшной полости;
108. Вероятность трисомии 21 при пренатально диагностированной атрезии двенадцатиперстной кишки:
109. Обнаружение гиперэхогенного кишечника плода во II триместре беременности риск неблагоприятного перинатального исхода:
110. Наличие грыжевого мешка для омфалоцеле:
111. Эхографическим признаком гастрошизиса пренатально является:
а) увеличении размеров желудка;
б) уменьшении размеров желудка;
в) эвентрации органов брюшной полости в грыжевом мешке;
г) эвентрации органов брюшной полости без грыжевого мешка;
д) отсутствия эхотени желудка.
112. Хромосомные аберрации при гастрошизе отмечаются:
113. Визуализация почек плода при трансабдоминальной эхографии обязательна:
114. Площадь поперечного сечения области почек и позвоночника плода в норме не превышает. площади поперечного сечения живота:
115. Неизмененные мочеточники плода визуализируются в виде:
а) извитых анэхогенных трубчатых образований;
б) тонких гиперэхогенных образований;
в) гипоэхогенных образований диаметром 5 мм;
116. Мочевой пузырь плода следует обязательно визуализировать при трансабдоминальной эхографии начиная с:
117. Отсутствие эхотени желудка плода во 11 II триместре беременности чаще наблюдается при:
б) атрезии пищевода без трахеопищеводной фистулы;
в) кардиоспленическом синдроме;
118. Эхографический признак « двойного пузыря» наиболее характерен для:
а) поликистозной болезни почек;
г) атрезии двенадцатиперстной кишки;
д) двустороннего гидронефроза.
119. Обнаружение гиперэхогенных увеличенных почек чаще характерно для:
а) поликистозной болезни почек инфантильного типа;
б) мультикистозхной болезни почек;
в) двустороннего гидронефроза;
г) заднего уретрального клапана.
120. Признак, не соответствующий эхографическим критериям водянки плода
121. Эхографическим критерием асцита является наличие анэхогенного пространства в брюшной полости плода толщиной более
122. Утолщенная плацента является эхографическим признаком водянки плода
в) Только в сочетании с подкожным отеком, гидротораксом или асцитом
123. Для скелетных дисплазий при ультразвуковом исследовании не характерно:
а) уменьшение размеров костей конечностей;
б) гипоплазия грудной клетки;
в) уменьшение размеров живота;
г) снижение двигательной активности плода;
д) изменение эхогенности костей.
124. Для ахондрогенеза характерен ___ тип укорочения конечностей:
125. Для танатоформной дисплазии характерен ___ тип укорочения конечностей:
126. Искривление длинных трубчатых костей характерно для:
б) камптомелической дисплазии;
в) множественного врожденного артрогриппоза.
127. Укажите наиболее частый тип многоплодной беременности
а) Монохориальный, моноамниотический
б) Дихориальный, моноамниотический
в) Дихориальный, диамниотический
г) Монохориальный, диамниотический
128. Если в ходе ультразвукового исследования обнаруживаются две плаценты и амниотическая перегородка, то это соответствует ___ типу многоплодной беременности:
а) монохориальному, моноамниотическому;
б) дихориальному, моноамниотическому;
в) дихориальному, диамниотическому.
г) монохориальному, диамноиотическому
129. Пигопаги диагностируются при обнаружении неразделения близнецов в области:
130. Краниопаги диагностируются при обнаружении не разделения близнецов в области
131. Омфалопаги диагностируются при обнаружении не разделения близнецов в области
132. Синдром акардии встречается при ___ типе моноплодной беременности:
а) монохориальном, моноамниотическом;
б) дихориальному, диамниотическом;
в) дихориальном, моноамниотическом;
133. Эхоструктура крестцово-копчиковой тератомы:
134. Отличительной особенностью нормальных кривых скоростей кровотока в маточных артериях после 20 недель беременности являются:
а) высокие численные значения систоло-диастолического отношения;
б) низкие численные значения диастолического компонента кровотока;
в) высокие численные значения диастолического компонента кровотока;
г) наличие дикротической выемки в фазу ранней систолы.
135. Допплерометрическим показателем критического состояния плода в III триместре беременности являются:
а) высокие численные значения систоло-диастолического отношения кривых скоростей кровотока в маточных артериях;
б) нулевые и отрицательные значения диастолического кровотока в артериях пуповины;
в) высокие численные значения диастолического кровотока в артериях пуповины;
г) высокие численные значения систоло-диастолического отношения кривых скоростей кровотока в артериях пуповины.
136. Оптимальными сроками для проведения первого допплерометрического исследования кровотока в маточных артериях и в артерии пуповины у беременных высокого перинатального риска являются:
137. При доношенной и переношенной беременности допплерометрическое исследование маточно-плацентарного и плодового кровотока высокой диагностической ценностью:
138. Допплерометрическое исследование кровотока в __________ обладает высокой диагностической ценностью для прогнозирования и оценки степени тяжести ОПГ-гестоза:
а) маточной артерии беременной;
б) наружной подвздошной артерии беременной;
д) средней мозговой артерии плода.
139. Откуда предпочтительнее получение крови плода для пренатального кариотипирования при кордоцентезе
а) Из сосудов плодовой поверхности плаценты
140. Определение пола плода при ультразвуковом исследовании возможно
д) При любых строках беременности
141. Ведущим эхографическим признаком внематочной беременности является
а) Появление жидкости в позадиматочном пространстве
б) Увеличение переднезаднего размера матки
в) Увеличение толщины М-эхо более 15 мм
г) Обнаружение плодного яйца вне полости тела матки
д) Нет патогномоничного эхографического признака
142. Ведущим эхографическим признаком внутриутробной гибели плода является
б) Отсутствие двигательной активности плода
в) Деформация костей черепа
г) Отсутствие сердечной деятельности
д) Все перечисленное не соответствует истине
143. Обязательным для ультразвукового определения являются следующие фетометрические показатели плода
а) Бипариетальный размер головки
б) Переднезадний размер живота
д) Все перечисленное не соответствует истине
144. Основными диагностическими ультразвуковыми критериями фиброэластоза эндокарда сердца плода являются
а) Уменьшение размеров полостей сердца
б) Увеличение размеров полостей сердца
в) Нарушение сократительной функции правого желудочка
г) Нарушение сократительной функции межжелудочковой перегородки
д) Повышение эхогенности эндокарда и выраженное нарушение сократительной функции левого желудочка
145. Диагностическим критерием обструкции мочевыводящих путей у плода при эхографии является
в) Сужение мочевых путей выше места обструкции
г) Сужение мочевых путей ниже места обструкции
д) Расширение мочевых путей проксимальнее места обструкции
146. Эхографическими признаками неимунной водянки плода являются
б) Выраженный подкожный отек
в) Увеличение толщины плаценты
г) Асцит, гидроторакс, гидроперикард
147. Ультразвуковая визуализация хориона возможна
а) С 1-2 недели беременности
б) С 3-4 недели беременности
в) С 5 недели беременности
г) С 6 недели беременности
д) С 7-8 недели беременности
148. Эхографическим критерием преждевременной отслойки нормально расположенной плаценты является
г) Образование ретроплацентарной гематомы
д) Все перечисленное не соответствует истине
149. Сосуды пуповины представлены в норме
а) Одной артерией и одной веной
б) Одной артерией и двумя венами
в) Двумя артериями и двумя венами
г) Двумя артериями и одной веной
150. При эхографии для оценки инволюции матки после родов наиболее показательны изменения
а) Передне-заднего размера матки
151. Какие кисты могут выявляться в яичниках при «пузырном заносе»?
в) Односторонние лютеиновые
г) Двусторонние текалютеиновые
Дата добавления: 2016-12-06 ; просмотров: 677 | Нарушение авторских прав
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Пуповина – это орган в виде длинной тонкой трубки, связывающий плод с организмом матери.
Формирование органа начинается со второй недели вынашивания, по мере увеличения плода увеличивается и пуповина.
Длина этого органа может достигать 60 сантиметров, диаметр 2 сантиметров. Поверхность покрыта особыми плодными оболочками. Трубка эта достаточно плотна, на ощупь походит на плотный шланг.
Так как основной функцией органа является снабжение плода питательными веществами и отведение продуктов обмена веществ, основа его – это кровеносные сосуды: 2 артерии и вена. Изначально формируется 2 вены, но в процессе развития плода одна из них закрывается. Сосуды очень хорошо защищены от пережатия и разрыва. Они окутаны оболочкой из густого желеобразного вещества, именуемого вартоновым студнем. Это же вещество несет функцию передачи некоторых веществ из крови плода в околоплодную жидкость.
По вене к плоду поступает артериальная кровь, богатая питательными веществами и кислородом, по артериям уже отработанная венозная кровь отводится из организма плода в плаценту, которая осуществляет функцию очистки (печень плода пока еще не в состоянии справиться с этой работой). У плода перед появлением на свет через артерии проходит 240 мл крови в минуту, у плода на двадцатой неделе – лишь 35 мл в минуту.
Кроме вышеперечисленных элементов, в пуповине присутствуют:
- Желточный проток – по нему к эмбриону поступают питательные вещества из желточного мешка,
- Урахус – соединительный канал между плацентой и мочевым пузырем.
Процедура проводится под контролем ультразвука. С помощью толстой иглы прокалывается пуповина в том месте, где она прикрепляется к плаценте и берется проба крови.
Процедура проводится в диагностических целях при подозрении на:
- Наследственную нейтропению,
- Хронический гранулематоз,
- Смешанный иммунодефицит.
Чаще всего данный анализ назначают в тех случаях, когда ультразвуковое обследование на поздних сроках вынашивания выявляет нарушения развития. В таких случаях необходимо провести анализ кариотипа (набора хромосом) плода. Результат с помощью особых методов анализа можно получить уже через двое – трое суток после забора крови.
Еще несколько лет назад кордоцентез (исследование пуповинной крови плода) использовали для определения гемофилии, талассемии, гемоглобинопатии, синдрома Дауна. Сегодня для этих целей используют анализ околоплодных вод, а также биопсию ворсинок хориона (БВХ).
Для того чтобы по сосудам пуповины нормально проходила кровь, необходимо поддерживать определенный уровень гормонов в вартоновом студне. Во время родов в организме резко увеличивается количество окситоцина – гормона, провоцирующего родовую деятельность. Сосуды сжимаются и кровоток прекращается – начинается атрофия органа, протекающая на протяжении нескольких часов после появления ребенка на свет.
Уже через 15 минут после рождения малыша, кровообращение в пуповине останавливается (если роды проходят без патологии). В этом процессе определенную роль играет и температура среды – при охлаждении сосуды также сжимаются.
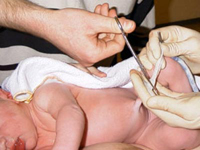
Сегодня множество споров идет о том, как быстро нужно перерезать пуповину малышу: тотчас после появления на свет или после того, как она перестанет пульсировать.
В Америке и Европе процедуру это осуществляют в течение 30 – 60 секунд после рождения малыша. Существует мнение, что малыш не получает пуповинную кровь, очень полезную для него и может заболеть анемией.
Американские ученые провели исследование, которое доказывает, что перерезание, сделанное чуть позже, уменьшает вероятность развития сепсисов, респираторных заболеваний, болезней органов дыхания, анемии, кровоизлияния в мозг, а также нарушения зрения.
Согласно исследованиям специалистов из Всемирной организации здравоохранения, за 60 секунд после появления на свет в организм малыша поступает 80 мл крови из плаценты, а спустя еще 2 минуты – 100 мл. Это дополнительный источник железа для новорожденного, достаточный для обеспечения малыша этим элементом на целый год!
Под термином «позднее» перерезание специалистами подразумевается перерезание спустя 2 – 3 минуты после рождения. Не следует путать это с некоторыми практиками диких племен, оставляющих пуповину не перерезанной вообще (через несколько дней она отсыхает сама). Что же касается перерезания после полного прекращения пульсации или через 5 минут после появления на свет, у таких деток чаще наблюдается функциональная желтуха. Поэтому все хорошо в меру.
Обычно достаточно ежедневной обработки области пупка зеленкой, перекисью водорода, не мочить до тех пор, пока не отпадет остаток пуповины. Следует также давать «подышать» пупку во время смены подгузника по минутке.
Но иногда заживление ранки осложняется. Требуется помощь врача:
- Если тельце вокруг ранки припухло и покраснело,
- Если из ранки вытекает зловонная, напоминающая гной жидкость.
Нормой является, если до полного заживления из ранки выделяется немного сукровицы.
В ходе ультразвукового обследования исследуются такие параметры, как:
- Место соединения плаценты и пуповины,
- Место соединения пуповины и брюшной стенки плода,
- Наличие нормального числа артерий и вен.
Исследование позволяет обнаружить расширения пупочного кольца, синдром единственной артерии (часто комбинируется с врожденными пороками сердца и другими генетическими нарушениями), обвитие вокруг шеи, кисты.
Допплерометрия позволяет выявить нарушение кровообращения в сосудах плаценты и в теле плода.
Причины патологии:
- Периодические стрессы,
- Нехватка кислорода.
При первом случае в организм плода попадает повышенное количество адреналина, заставляющего его активно двигаться.
Во втором же случае недостаток кислорода причиняет дискомфорт плоду, что также заставляет его больше двигаться, усиливая кровообращение и тем самым получать больше кислорода.
Ребенок может сам «запутаться» в пуповине, а через некоторое время распутаться. Поэтому данное состояние не всегда является опасным.
Обвитие можно обнаружить с помощью УЗИ с пятнадцатой недели вынашивания. Для того чтобы определить насколько сильно тельце малыша сдавливается, делается допплерометрия. В том случае, если существует вероятность кислородного голодания, обследование проводится не один раз.
Как предотвратить обвитие?
- Больше бывать на свежем воздухе, гулять, делать легкую гимнастику,
- Избегать стрессов,
- Делать специальную дыхательную гимнастику,
- Вовремя посещать консультации гинеколога и проходить все необходимые обследования.
Если длина пуповины меньше 40 сантиметров, а иногда даже до 10 сантиметров, говорят об укорочении. При такой короткой пуповине существует высокая вероятность неправильного положения плода. Короткая пуповина может создавать тугие петли на шейке малыша. Кроме этого, во время родов ребенку тяжелее переворачиваться и проходить через родовые пути. При сильном натяжении существует вероятность отслойки плаценты.
Опасность такой узел представляет во время родов, так как при прохождении плода по родовым путям узел может затянуться, плод начнет задыхаться. Если ребенок не появится на свет очень быстро, он может умереть. Такое случается в десяти процентах случаев.
Ложный узел – это увеличение диаметра пупочного каната.
Причины:
- Варикозное расширение сосудов,
- Извитость сосудов,
- Смещение вартонова студня.
Это неопасное состояние, которое никак не мешает нормальному развитию плода и родам.
Это достаточно редкое нарушение развития плода. При грыже какие-либо внутренние органы плода развиваются под оболочкой пуповины. Чаще такое случается с кишечником. Обычно при ультразвуковом обследовании это нарушение обнаруживается. Однако иногда оно бывает очень незначительным. В таких случаях существует опасность травматизации органов во время перерезания пуповины. Поэтому перед перерезанием акушер должен очень тщательно изучить область пупка и часть пуповины, находящуюся в непосредственной близости к тельцу ребенка.
Очень часто подобное нарушение комбинируется с другими пороками развития. Лечится грыжа только хирургическим методом.
Одним из первых этапов родов является отхождение околоплодных вод. Иногда течение воды захватывает пуповину, которая проникает в шейку матки или даже во влагалище. Именно такую ситуацию именуют выпадением.
Явление это опасно тем, что плод продвигается по шейке матки и может пережать пуповину, то есть перекрывается движение крови и кислорода в его организм.
Выпадение более характерно при ранних родах, при предлежании.
Обнаруживается выпадение, после того как выйдут воды. Роженица может почувствовать во влагалище «что-то постороннее». Если в этот момент женщина находится не в роддоме, ей следует стать на четвереньки, опереться на локти и срочно вызвать скорую помощь.
В некоторых случаях пуповину вводят на место. Иногда же назначают оперативное родоразрешение.
Это достаточно редко встречающаяся патология, причем определить кисту с точностью, обычно, возможно, только после появления ребенка на свет.
Образование это может быть в единичном экземпляре или их может быть несколько. Чаще всего образуются они в вартоновом студне.
При ультразвуковом обследовании кисты заметны. Они никак не влияют на кровообращение между плодом и плацентой.
В большинстве случаев кисты комбинируются с пороками формирования плода, поэтому при наличии кист рекомендуется пройти генетический анализ.
Кисты разделяются на ложные и истинные.
Ложные – без капсулы, находятся в ткани вартонова студня. Они достаточно малы и обнаруживаются во всех сегментах пуповины. Причины появления таких кист часто остаются неизвестными. Иногда же они появляются на месте гематомы или отёка.
Истинные кисты формируются из частичек желточного протока. Такие кисты имеют капсулу, могут быть достаточно крупными — до одного сантиметра в диаметре. Они формируются всегда возле тельца плода. Не всегда можно отличить ложную кисту от истинной.
Самой редкой разновидностью кист пуповины являются пупочно-брыжеечные кисты. Такие образования появляются, если нарушается формирование плода на ранних стадиях беременности. В таком случае между мочевым пузырем и урахусом (составляющая пуповины) образуется полость, в которой скапливается моча плода. В медицине описано всего десять подобных случаев.
Автор: Пашков М.К. Координатор проекта по контенту.
источник