Заболевания печени встречаются в любом возрасте. Они бывают врожденными или приобретаются в процессе жизни. Очень важно диагностировать их на ранней стадии. Компьютерная томография печени является очень надежным и достоверным методом диагностики заболеваний органа.
- Предоперационное исследование.
- Подозрение на опухолевые образования, а также их диагностика.
- Выявление последствий травмы.
- Диагностика осложнений после операции: гематом, абсцессов и других.
- Подозрение на поражения сосудов органа.
- Если невозможно провести УЗИ при избыточном жире в области исследования.
Ввиду наличия некоторых ограничений к проведению исследования, компьютерная томография органов брюшной полости не может быть рекомендована ряду пациентов. Так, она абсолютно запрещена беременным женщинам, для которых представляет угрозу в связи с возможным тератогенным воздействием на плод рентгеновских лучей.
Также данный метод диагностики не применяется у людей, страдающих явным ожирением. При массе тела обследуемого более 200 кг процедура не может быть проведена даже на самых современных и мощных КТ-аппаратах. Это противопоказание – не исключительная особенность КТ-сканирования; другие исследования также предусматривают ограничения по весу или толщине жировой складки. Например, УЗИ чаще всего бывает невозможна при весе пациентов около 150 кг, а «средние» модели аппаратов для рентгенографии не предназначены для проведения диагностики у людей с массой тела свыше 100-120 кг.
Специальная подготовка к КТ печени с не требуется, если не предполагается дополнение процедуры контрастом. Подготовка к КТ печени с контрастированием не сложная. Она заключается в том, что перед проведением обследования нельзя употреблять пищу.
Томограф представляет собой кольцо к которому прикреплен подвижный диагностический стол. Пациента размещают на столе лежа на спине. Предупреждают о том, что нужно сохранять неподвижность. Задвигают стол внутрь прибора. При сканировании облучается верхний отдел брюшной полости. Поглощение лучей тканями фиксируется датчиками. Изображение получается в процессе обработки компьютером всех полученных импульсов.
В большинстве случаев выполняют КТ печени с контрастированием. Пациенту вводят контрастный препарат внутривенно. Оно позволяет четко визуализировать границы всех органов в исследуемой зоне и отделить их друг от друга. При наличии новообразований и аномалий контраст помогает точно установить их размеры и плотность. До этого исследования врач должен спросить у пациента об аллергии на йод.
В норме ткань печени гомогенна и имеет несколько большую плотность, чем ткань поджелудочной железы, почек и селезенки. Участки меньшей плотности линейной или округлой формы на фоне гомогенной паренхимы соответствуют сосудам печени. Воротная вена обычно визуализируется, а печеночная артерия — нет. Внутривенное введение контрастного вещества уменьшает разницу в плотности между сосудами и паренхимой.
Обычно внутрипеченочные желчные протоки на томограммах не видны, однако общий печеночный и общий желчный протоки нередко визуализируются в виде образований с низкой плотностью. В связи с тем что желчь приближается по плотности к воде, внутривенное введение контрастного вещества приводит к более четкому отличию желчных путей от окружающей паренхимы и сосудов печени.
Желчный пузырь визуализируется в виде округлого или эллиптического образования, имеющего, подобно желчным протокам, низкую плотность. Сократившийся желчный пузырь может не визуализироваться (поэтому исследования необходимо выполнять натощак).
Патологические образования печени в большинстве случаев имеют меньшую плотность, чем неизмененная ее паренхима. КТ позволяет различить довольно мелкие очаги поражения. Используя сканирование с внутривенным контрастированием, можно лучше отличить патологические очаги от нормальной паренхимы вследствие повышения ее плотности.
Первичная опухоль печени или метастазы имеют вид округлых образований с плотностью, несколько меньшей, чем плотность неизмененной паренхимы, и с четкими или размытыми границами. Однако иногда опухоль не удается выявить, так как она не отличается по своей плотности от окружающей паренхимы. Иногда крупная опухоль деформирует контуры печени. Абсцессы печени имеют вид гомогенных гипоэхогенных очагов, имеющих обычно четкие границы. Кисты печени имеют круглую или овальную форму, резко очерченные границы, они менее плотные, чем абсцессы и опухоли.
Плотность рака печени зависит от его стадии. Свежий тромб по плотности превосходит нормальную паренхиму, плотность организующегося тромба меньше плотности паренхимы печени. Внутрипеченочные гематомы имеют различную форму, субкапсулярные гематомы по форме напоминают серп и отдавливают паренхиму печени от капсулы.
При дифференциальной диагностике механической желтухи и других видов желтухи обращают внимание на состояние желчных протоков; расширение последних является признаком механической желтухи, в то время как нормальный их диаметр свидетельствует о немеханической желтухе. Расширенные внутрипеченочные желчные протоки имеют вид ветвящихся линейных и округлых структур низкой плотности на фоне гомогенной паренхимы печени. В зависимости от уровня обструкции может наблюдаться также расширение общего печеночного, общего желчного протоков и желчного пузыря. Нерезко выраженное расширение желчных протоков легче выявить путем контрастирования.
С помощью КТ обычно удается установить причину обструкции желчных путей, например желчные камни или рак головки поджелудочной железы. Однако если перед операцией необходимо знать место обструкции, прибегают также к чрескожной чреспеченочной холангиографии или эндоскопической ретроградной холангиопанкреатографии (реже).
Магнитно-резонансная и компьютерная томография основаны на различных технологических процессах и предназначены для различных исследований. В основе компьютерной томографии лежит использование рентгеновского излучения, поэтому ей присущ тот же недостаток — во время исследования пациент подвергается облучению, хотя современные аппараты и позволяют снизить дозу облучения до минимума. Принцип прост, как все гениальное. Рентгеновские лучи проходят область тела, которая исследуется, с разных направлений, а затем с помощью обработки полученной информации строится изображение — срез тела. На экране монитора четко видно, в порядке ли все органы, не изменились ли их размеры, не сдвинулись ли они один относительно другого, не появилась ли опухоль. В отличие от невнятного рентгеновского или очень специфического ультразвукового изображения компьютерный томограф дает четкую картинку. Еще компьютерный томограф может передать точные размеры всего, что есть внутри нашего тела — с точностью до миллиметра.
А в технологии магнитно-резонансной томографии применяются магнитные волны, а не рентгеновское излучение. Пациента помещают в магнитное поле, которое образует МР-томограф. За долю секунды аппарат выделяет радиочастотный импульс, и молекулы тканей человека вступают в резонанс. Поэтому томографию называют не просто магнитной, а магнитно-резонансной. Ядра атомов отправляют колебания в ответ, их регистрирует компьютер, он же проецирует на экране изображение среза тканей и органов в различных плоскостях. В случае необходимости можно получать трехмерные изображения для более точной оценки выявленных изменений. Кстати, первоначально магнитно-резонансная томография называлась ядерно-магнитной — из-за колебаний, идущих от ядер атомов человеческих тканей. Однако слово «ядерный» пугало многих, поэтому и было принято решение переименовать метод, и теперь он называется магнитно-резонансной томографией. Никакой ядерной реакции — и тем более радиации — в МР-томографе нет. Это вообще один из самых безопасных видов диагностики, его при необходимости могут назначить беременным женщинам и маленьким детям.
Метастазы в печень — множественные низкоплотные очаги разного размера, говорящие о метастатическом поражении, видны в ткани печени
Гепатоцеллюлярная карцинома печени. КГ после контрастирования.
КТ. Жировой гепатоз печени. Определяется выраженное снижение плотности паренхимы печени. На ее фоне хорошо видны неконтрастированные вены печени (стрелки) — симптом инверсии сосудистого рисунка.
КТ с контрастированием. Множественные врожденные простые кисты печени.
КТ печени с контрастированием. Абсцесс печени. Видна полость в паренхиме печени накапливающая контрастное вещество и окруженная толстой, контрастирующейся капсулой.
КТ при фокальной узловой гиперплазии печени: а — на томограмме до контрастирования едва заметно локальное изменение структуры паренхимы печени (стрелка); б — в артериальную фазу контрастирования отчетливо видно гиперваскулярное образование с рубцом в центре (стрелка).
Гепатоцеллюлярный рак (стрелка):
а — в паренхиме печени до контрастирования видна область со сниженной плотностью; б — в артериальную фазу отмечается ее негомогенное контрастирование. Контуры опухоли бугристые, нечеткие
источник
Многие задаются вопросом «Киста печени: что это такое и лечение». В данной статье мы постараемся рассказать о данной патологии подробно, с особым акцентом на КТ и МРТ диагностику.
Итак, кисты печени (код по мкб 10 — K76.8) делят на:
Приобретенные образования, исходя из причины возникновения кисты печение подразделяются на:
Кисты печени, которые развиваются вследствие закупорки желчных протоков, называются простыми. Они встречаются у 5-14% взрослого населения и часто являются диагностической находкой при лучевых исследованиях. Простые кисты могут быть:
Множественные кисты нередко сочетаются с кистами почек.
При УЗИ неосложненные простые кисты выглядят как четкие, округлые, анэхогенные образования, имеющие ряд специфических признаков: это эффект усиления дальней стенки, дистальное псевдоусиление эхосигнала, эффект боковых теней.
При КТ простые кисты печени тоже имеют типичную картину. На КТ они имеют вид круглых, однородных по структуре образований с очень четкими и ровными краями. Однако если срез компьютерной томограммы проходит ближе к полюсу кисты, граница ее будет представляться нечеткой вследствие эффекта усреднения, обусловленного включением в толщину среза паренхимы органа и жидкости (фото КТ смотрите выше). Капсула простой кисты печени, как правило, не определяется. Денситометрический показатель простых кистозных образований находится в диапазоне от 0 до 10 единиц шкалы Хаунсфилда (HU), то есть соответствует жидкости. Маленькие образования могут показывать значения плотности более 20 ед. HU, что также объясняется усреднением данного показателя за счет включения в срез прилежащей части печеночной паренхимы. В таких случаях, для дифференциальной диагностики рекомендуется применение более тонких срезов. Иногда киста печени может вызывать локальное нарушение оттока желчи вследствие сдавливания расположенных рядом желчных протоков (фото КТ смотрите ниже).
На серии КТ в 4 сегменте печени определяется простая киста, которая вызывает локальное нарушение оттока желчи. Стрелкой обозначены расширенные внутрипеченочные желчные протоки.
Трудности в диагностике кист печени возникают в случаях их атипии, которая проявляется:
- или внутренним кровоизлиянием в кистозное образование, при этом денситометрический показатель содержимого возрастает более 20 ед. HU,
- или наличием множественных перегородок и утолщениям стенки.
Для дифференцирования простых кист печени от кистевидных метастазов и цистаденокарциномы необходимо контрастное усиление. Простая киста не окрашивается, тогда как при злокачественных кистевидных образованиях наблюдается накопление препарата в мягкотканых компонентах опухоли. Нагноение простой кисты печени редкое осложнение, но в случаях его возникновения в структуре появляется неоднородность, плотность увеличивается, капсула утолщается и становится хорошо различимой.
К травматическим кистам печени относятся:
Для диагностики гематомы печени очень важна анамнестическая связь с травмой. При повреждении органа на компьютерных томограммах можно видеть линию разрыва (фото КТ выше). Кровь чаще скапливается под капсулой. В этом случае гематома имеет вид ограниченного, линзообразной формы скопления жидкости с плотностью более 60 HU (фото КТ ниже).
Подкапсулярная гематома печени, подострая стадия. На КТ под капсулой левой доли печени определяется линзообразное скопление крови, денситометрический показатель которой от 40 до 65 ед. HU.
В течение 2-3 суток после травмы денситометрический показатель излившейся крови сохраняется на высоком уровне. В дальнейшем, по мере лизирования крови, денситометрический показатель гематомы неравномерно снижается, и в отдаленном периоде он соответствует показателю от жидкости. Гематому с лизированной кровью трудно отличить от простой кисты печени.
Паренхиматозная гематома печени. На КТ и 8 сегменте определяется скопление крови, имеющий средний денситометрический показатель 60 ед. HU. По периферии гематомы начинается лизирование излившейся крови. Гематома вызывает локальное нарушение оттока по внутри печеночным желчным протокам (стрелки).
Диагностика гематомы, сформировавшейся в глубине паренхимы печени, в острый период также не представляет сложность, поскольку свежая кровь дает характерную КТ картину — ограниченное, равномерное повышение плотности. Лизирование крови в паренхиматозной гематоме наступает от периферии к центру (фото КТ выше). Вместе с тем не все гематомы превращаются в травматические кисты печени. Процесс инволюции гематомы может идти по нескольким путям. В одних случаях, как было показано выше, преобладают процессы лизиса с превращением содержимого гематомы в однородную жидкость. Параллельно образуется ложная капсула. Этот путь развития превращает гематому в вариант серомы, которая мало отличается от простой кисты печени. В других — происходит организация скопившейся крови. В гематоме развивается соединительная ткань, в нее прорастают сосуды, наблюдается уменьшение размеров и изменение внутренней структуры до солидной. Процесс заканчивается рубцеванием вплоть до появления участков кальцинации. Такое развитие больше характерно для внутрипеченочной гематомы. И если исследование проводится в стадии рубцевания гематомы, ее диагностика может представлять большую сложность. В этом случае при КТ гематома проявляется участком пониженной плотности с неровными и нечеткими контурами и симулирует образование печени. По мере организации гематомы и прорастания в нее сосудов сходство с образованием еще больше увеличивается. Контрастное усиление также не вносит ясность, поскольку при контрастном усилении в структуре гематомы в артериальную фазу можно наблюдать сосудистую сеть, а в венозную фазу — активное накопление контрастного вещества молодой соединительной тканью. Решающее значение в дифференциальной диагностике имеет анамнез и очень важно наблюдение за динамикой процесса. Относительно быстрая динамика картины, в течение двух недель, наблюдаемая любым методом визуализации, является убедительным признаком паренхиматозной гематомы.
При МРТ исследовании интенсивность сигнала будет зависеть от давности гематомы. В остром периоде наблюдается высокий сигнал в Т2 взвешенном изображении и низкий сигнал в Т1 В дальнейшем, интенсивность сигнала в постепенно возрастает, а в Т2 не меняется (фото МРТ ниже).
То же наблюдение, что на фото КТ закрытой травмы печени (смотрите выше). MPT в T1 (а) и в Т2 (б) последовательностях (пояснения в тексте).
К осложнениям гематомы можно отнести продолжающееся кровотечение и нагноение. При продолжающемся кровотечении наблюдается увеличение размеров гематомы, а в ее содержимом постоянно наблюдается жидкость и нити фибрина (последние отчетливо определяются при УЗИ). При нагноении гематомы формируется типичная картина абсцесса печени.
Билома печени образуется из-за повреждения желчного протока и, как следствие, скопления желчи в ткани органа. Она имеет мало дифференциальных признаков, отличающих ее от серомы или простой кисты. Хотя, стоит отметить, что билома печени может увеличиваться, в связи с чем необходим периодический мониторинг ее размеров, чтобы не допустить разрыва данного патологического образования.
Встречающиеся в средних широтах паразитарные кисты печени чаще имеют эхинококковую природу.
Дифференциальная диагностика эхинококковых кист печени не должна вызывать затруднении: наличие капсулы является убедительным признаком кисты паразитарной природы (смотрите фото КТ и МРТ).
Эхинококк печени II типа. На КТ в 5 сегменте печени определяется многокамерная киста, разделенная толстыми перегородками.
При МРТ во всех последовательностях лучше визуализируется капсула паразитарной кисты, перегородки, внутреннее содержимое и очаги отсева (фото МРТ ниже).
Эхинококк печени на МРТ.
А — Т2 взвешенное изображение в коронарной плоскости.
Б — Т2 взвешенное изображение и аксиальной плоскости. В VIII сегменте печени определяется многокамерная киста. Отчетливо прослеживаются утолщенные перегородки и капсула, а также дочерние кистозные образования, характерные для паразита.
Альвеококковые кисты печени на территории РФ встречаются реже. Они отличаются более агрессивным ростом. Они имеют склонность к распространению путем инвазии в прилежащие структуры и органы. На КТ альвеококковая киста отличается более толстой капсулой, при этом ее внутренняя поверхность неровная. В капсуле могут содержаться кальцинаты. Важным отличительным признаком кистозного образования альвеококковой природы является относительно однородная и плотная внутренняя структура. денситометрический показатель которой достигает 40 ед. HU.
По указанным признакам альвеококковая киста печени может симулировать образование другой природы. Применение внутривенного контрастного усиления решает вопросы дифференциальной диагностики: содержимое паразитарной кисты не накапливает контрастное вещество (фото МРТ смотрите выше).
Лечение кисты печение осуществляется только хирургическим путем (смотрите видео выше). Консервативно проводится только медикаментозная поддерживающая и симптоматическая терапия.Итак, из статьи стал ясен ответ на вопрос: «Киста печени: что это такое и лечение?». Для более углубленных знаний советуем обратиться к другим статьям по хирургии на нашем сайте.
источник
При клиническом обследовании больных играет роль анамнез, когда больные отмечают наличие опухоли в правом подреберье, длительно существующей и медленно увеличивающейся. Пальпируемая опухоль отмечается почти у всех больных. При этом связанная с печенью округлая плотно-эластическая опухоль чаще располагается в правой половине органа. А.Е. Борисов (2002) отмечал, что кисты локализуются в правой половине печени у 55% больных. При множественных кистах (поликистозе) пальпируется увеличенная бугристая печень.
По материалам клиники Майо, только 17% больных до операции при солитарных кистах имели клинические проявления. B.C. Шапкин (1970) и Б.В. Петровский (1972) отмечают, что клинические симптомы солитарных кист печени начинают появляться, когда киста достигает размеров более 5-7 см. Главный из клинических симптомов — наличие пальпируемой опухоли печени, которая медленно увеличивается.
Среди специальных методов диагностики безусловное преимущество имеет ультразвуковое исследование. Его диагностическая точность колеблется в пределах 90—100%. Метод позволяет выявлять кисты диаметром более 5 мм. Он прост, доступен и неинвазивен. Непаразитарные кисты печени определяются как округлые образования с четкой капсулой, хорошо пропускающей ультразвуковые волны.
Диагноз наиболее достоверен, когда отмечается эффект усиления изображения от дальней по отношению к датчику стенки полости кисты. У части больных можно обнаружить внутрикистозный гетерогенный осадок, перемещающийся при изменении положения больного во время исследования.
УЗИ. Киста печени
Поликистоз печени имеет свою акустическую структуру. Она характеризуется наличием на фоне увеличенной печени множественных полостных образований различного размера в обеих долях печени. Содержимое кист прозрачно для ультразвуковых волн. Полости обычно округлой формы с четкими контурами. Аналогичная картина наблюдается в ряде случаев также в почках.
На эхограммах помимо кист, как правило, визуализируются расширенные внутрипеченочные желчные протоки (холангиоэктазы) и увеличенный растянутый желчный пузырь. Кисты чаще небольших размеров, неправильной формы, локализуются поверхностно и в большинстве случаев в левой доле печени.
УЗИ. Описторхозные кисты печени
Рентгеновское исследование позволяет установить наличие изменений контуров печени с высоким стоянием купола диафрагмы при кистах правой доли и в ряде случаев имеющиеся обызвествления в стенках кисты. Для исключения связи кисты с желчными протоками ряд ученых использует холангиографию.
Компьютерная томография в диагностике печеночных кист, по мнению некоторых авторов, превосходит ультрасонографию [Люлинский О.М. и др., 1990]. Метод позволяет более четко визуализировать структуру кисты и выявляет печеночные кисты до 0,5 см в диаметре. Специфичность исследования высока и колеблется от 91 до 99% [Мовчун А.А. и др., 1989]. Важнейший критерий при дифференциальной диагностике очаговых образований печени — их денситометрические показатели. При кистах печени их величина колеблется от 5 до 20 единиц.
На компьютерных томограммах кисты печени определяются в виде гомогенных полостей с четкими ровными контурами. В полости непаразитарных кист могут встречаться плотные включения, негомогенные, плотность которых составляет до 20-30 единиц. Плотность непаразитарных кист ниже плотности эхинококковых кист печени. Сложности возникают на ранних стадиях развития паразита, когда денситометрические показатели при той и другой патологии одинаковы.
В некоторых случаях при компьютерной томографии молодые эхинококковые кисты неотличимы от непаразитарных [Вилявин М.Ю., 1986]. При компьютерной томографии у 65% больных эхинококкозом в полости кист обнаруживаются дочерние пузыри.
Лапароскопия — традиционный и достаточно эффективный метод в диагностике печеночных кист.
Непаразитарные кисты печени при лапароскопии описываются как образования округлой формы стойкой стенкой белесоватого или серо-розового цвета [Вагнер ЕА., 1981; Волох Ю.А., 1987]. При поликистозе печени видны множественные, различной величины кисты розоватого, темного или зеленоватого цвета. Использование лапароскопии в диагностике поликистоза печени ряд ученых считает обязательным [Рустамов И.Р., 1979; Червинский А.А., 1986].
По мнению Б.И. Альперовича и соавт. (1985) и Н.А. Бражниковой (1988), метод особенно эффективен при кистах описторхозного генеза, расположенных, как правило, поверхностно. Это небольших размеров тонкостенные образования с прозрачным содержимым. Они чаще локализуются на диафрагмальной поверхности левой доли печени. Большой растянутый желчный пузырь и холангиоэктазы на вентральной поверхности печени подтверждают описторхозную природу найденных образований. Лапароскопия особенно информативна при локализации кист во II, III, V сегментах и нижней части IV сегмента. Хорошо просматриваются медиальная часть VI сегмента, но осмотр VII и VIII сегментов затруднителен.
Использование манипуляторов повышает диагностическую ценность метода до 85—93%.
Ангиография — ценный метод диагностики кист печени любой этиологии. Вазографическая картина при кистах печени довольно характерна. На ангиограммах определяется аваскулярный участок соответственно расположению кисты в печени. Сосуды оттеснены кистой к краю и охватывают ее по периферии как «пальцы, держащие шар». Со стороны аваскулярной зоны отмечается ампутация мелких ветвей сосудов.
Ряд ученых считают, что при гиперваскулярных образованиях печени (гемангиомы, злокачественные опухоли) ангиографическое исследование более информативно, а при гиповаскулярных образованиях возможности метода значительно ниже [Волынский Ю.О., 1990]. Канн Ки Бо (1986) считает, что при контрастировании печеночных сосудов отсутствуют прямые, свойственные лишь кистам печени, признаки поражения, а косвенные не позволяют уточнить их локализацию и количество.
Метод целесообразно использовать в особых случаях для дифференциальной диагностики с опухолями печени. Н. Влахов и соавт. (1990) при больших кистах печени, осложненных портальной гипертензией, считают необходимым проводить ангиографию для установления операбельности больного.
Сцинтиграфия печени при кистах позволяет выявить в ней участки дефектов накопления радиофармпрепарата в зоне расположения образования, но не позволяет точно определить характер поражения и топографию кисты. Метод позволяет установить степень вовлечения печеночной паренхимы в патологический процесс и выявить холодные очаги в печени у 61% больных, а при размерах кист более 5 см — у 73,3% пациентов [Борисов А.Е., 2002].
• Клиническое исследование.
• Лабораторное исследование (анализы на эхинококкоз, описторхоз, общий анализ крови).
• Ультразвуковое исследование печени и почек.
• Компьютерная томография.
• Лапароскопия.
• При неясном диагнозе — ангиография.
Кисты печени необходимо дифференцировать с паразитарными кистами при эхинококкозе и описторхозе, большими полостями распада при альвеококкозе и раке печени. При паразитарных кистах характерна ультразвуковая и рентгенологическая картина (обызвествление капсулы, наличие дочерних пузырей, характерные изменения желчевыводящих протоков при описторхозной инвазии), а также иммунологические реакции.
При альвеококкозе с большими паразитарными кавернами стенки последних неровные и значительно толще, чем при обычных кистах, в полости могут быть секвестры. При раке быстрый рост опухоли и прогрессирующая кахексия, положительная реакция на α-фетопротеин.
источник
Сегментарное строение печени
При планировании биопсии или лучевой терапии печени необходимо точно знать, в каком сегменте находится патологическое образование. По ходу главной ветви воротной вены в горизонтальном направлении печень делится на краниальную и каудальную части. В краниальной части границами сегментов являются главные печеночные вены. Граница между правой и левой долями печени проходит не по серповидной связке, а по плоскости между средней печеночной веной и ямкой желчного пузыря.
II латеральный сегмент, краниальная часть
III латеральный сегмент, каудальная часть
IV квадратная доля (а: краниальная, b: каудальная)
V передний сегмент, каудальная часть
VI задний сегмент, каудальная часть
VII задний сегмент, краниальная часть
VIII передний сегмент, краниальная часть
При традиционной (неспиральной) компьютерной томографии печень без контрастного усиления оценивают в специальном печеночном окне. Его ширина — 120 — 140 HU. Это специальное суженное окно помогает более четко дифференцировать патологические образования от нормальной печеночной паренхимы, потому что обеспечивает лучшую контрастность изображения. Если нет жирового гепатоза, внутрипеченочные сосуды определяются как гиподенсные структуры. При жировом гепатозе, когда понижена поглощающая способность ткани, вены могут быть изоденсны или даже гиперденсны относительно неусиленной паренхимы печени. После в/в введения KB используют окно с шириной около 350 HU, которое сглаживает контрастность изображения.
Пассаж болюса контрастного вещества
Спиральное сканирование проводится в трех фазах пассажа болюса контрастного препарата. Выделяют раннюю артериальную фазу, фазу воротной вены и позднюю венозную фазу. Если не проводилось предварительное сканирование, то сканирование в последней фазе можно использовать как неусиленное для сравнения с другими фазами. Гиперваскуляризированные патологические образования гораздо лучше дифференцируются в ранней артериальной фазе, чем в поздней венозной. Поздняя венозная фаза характеризуется практически одинаковыми плотностями артерий, воротной и печеночных вен (состояние равновесия).
Истинные размеры распространения патологических образований печени (например, метастазов) значительно лучше определяются при сканировании в фазе воротной вены после селективного введения контрастного вещества в верхнюю брыжеечную или селезеночную артерию. Это связано с тем, что кровоснабжение большинства метастазов и опухолей осуществляется из печеночной артерии. На фоне усиленной контрастным препаратом гиперденсной неизмененной паренхимы печени патологические образования становятся гиподенсными. При сравнении со срезом в ранней артериальной фазе у того же пациента видно, что без контрастной портографии значительно недооценивается распространенность метастазов.
Кисты печени содержат серозную жидкость, четко отграничены тонкой стенкой от окружающих тканей, имеют однородную структуру и плотность, близкую к воде. Если киста небольших размеров, то за счет эффекта частного объема она не имеет четких границ с окружающей тканью печени. В сомнительных случаях необходимо измерить плотность внутри кисты. При этом важно установить область интереса точно в центр кисты, подальше от ее стенок. У маленьких кист средняя величина плотности может оказаться достаточно высокой. Это связано с попаданием в измеряемую область окружающей печеночной ткани. Обратите внимание на отсутствие усиления кист после в/в введения контрастного вещества.
Эхинококковые кисты (Echinococcus granulosus) имеют характерный многокамерный вид, часто с радиально расходящимися перегородками. Но при гибели паразита иногда бывает трудно дифференцировать спавшуюся паразитарную кисту с другими внутрипеченочными образованиями. Чаще поражается правая доля печени, хотя иногда в процесс вовлекается левая доля или селезенка. На срезах без контрастирования плотность кистозной жидкости обычно равна 10 — 40 HU. После в/в введения контрастного вещества определяется усиление наружной капсулы. Часто встречается частичное или полное обызвествление стенок кист. Дифференциальный диагноз включает инфекционное поражение Е. alveolaris (не показано) и гепатоцеллюлярный рак, который трудно отличить от других патологических образований печени неправильной формы.
Если в печени визуализируются множественные очаговые образования, следует думать о наличии метастазов. Чаще всего источниками являются новообразования толстой кишки, желудка, легких, молочной железы, почек и матки. В зависимости от морфологии и васкуляризации, выделяют несколько типов метастазов в печени. Спиральную компьютерную томографию с контрастированием проводят для оценки динамики процесса как в раннюю артериальную, так и в обе венозные фазы. При этом становятся хорошо видны даже мельчайшие метастазы, и вы не спутаете их с печеночными венами.
В венозной фазе гипо- и гиперваскуляризированные метастазы гиподенсны (темные), потому что из них быстро вымывается контрастное вещество. Если нет возможности провести спиральное сканирование, вам поможет сравнение срезов без усиления и с усилением. Для оценки нативных изображений необходимо всегда повышать контрастность паренхимы печени установкой специального суженного окна. Это позволяет визуализировать даже небольшие метастазы. Небольшие печеночные метастазы, в отличие от кист, имеют нечеткий контур и высокую плотность (усиление) после в/в введения контрастного вещества. Средний уровень плотности составляет 55 и 71 HU.
В сомнительных случаях и для оценки динамики в процессе лечения полезно сравнивать КТ-изображения с данными УЗИ. Так же как и на KT, ультразвуковые признаки метастазов различны и не сводятся только к типичному гипоэхогенному ободку. Ультразвуковая диагностика может быть затруднена, особенно когда в метастазах появляется обызвествление с акустической тенью. Но это встречается достаточно редко, за исключением медленно растущих метастазов слизистого рака (например, галетой кишки), которые могут почти полностью обызвествляться.
Солидные образования печени
Гемангиома — наиболее часто встречающееся доброкачественное образование печени. На нативных изображениях небольшие гемангиомы определяются в виде четко отграниченных однородных зон пониженной плотности. После в/в введения контрастного вещества характерно усиление сначала на периферии образования, а затем постепенное распространение к центру, что напоминает закрытие оптической диафрагмы. При динамическом КТ-исследовании после введения контрастного препарата болюсом усиление прогрессирует центростремительно. В этом случае вводят болюс контрастного вещества и проводят сканирование с получением серии КТ-изображений каждые несколько секунд на одном уровне. Накопление контрастного препарата внутри гемангиомы приводит к гомогенному усилению в поздней венозной фазе. В случае крупных гемангиом это может занять несколько минут, или усиление будет негомогенным.
Аденома печени чаще всего обнаруживается у женщин в возрасте 20 — 60 лет, длительно принимавших оральные контрацептивы. Они растут из гепатоцитов и могут быть одиночными и множественными. Аденомы обычно гиподенсны, иногда гиперваскуляризированы и могут сопровождаться зонами инфаркта или центрального некроза пониженной плотности и/или участками повышенной плотности, отражающими спонтанное кровоизлияние. Хирургическое удаление рекомендовано в связи с риском значительного кровотечения и злокачественного перерождения. Напротив, очаговая узловая гиперплазия не склонна к озлокачествлению и содержит желчные протоки. На нативных изображениях участки очаговой узловой гиперплазии определяются как гиподенсные, иногда изоденсные, но четко отграниченные образования. После в/в введения контрастного вещества в области узловой гиперплазии часто появляется центральная зона кровоснабжения неправильной формы пониженной плотности. Однако этот признак определяется только в 50 % случаев.
Гепатоцеллюлярный рак часто встречается у пациентов с длительным циррозом печени, особенно у мужчин старше 40 лет. В одной трети всех случаев определяется одиночная опухоль, в остальных — многоочаговое поражение. Тромбозы ветвей воротной вены вследствие прорастания опухоли в просвет сосуда также встречаются у одной трети пациентов. Проявления гепатоцеллюлярного рака на КТ изображениях весьма разнообразны. На нативных изображениях опухоль обычно гиподенсна или изоденсна. После введения контрастного вещества усиление бывает диффузным или кольцевидным с зоной центрального некроза. Если гепатоцеллюлярный рак развивается на фоне цирроза печени, бывает очень трудно определить границы опухоли.
При проведении дифференциальной диагностики следует всегда иметь в виду вторичную лимфому из-за ее способности инфильтрировать паренхиму печени и вызывать диффузную гепатомегалию. Конечно, не следует думать, что любая гепатомегалия развилась вследствие лимфомы. Неходжкинские лимфомы напоминают гепатоцеллюлярный рак, потому что имеют сходство в васкуляризации и узловом росте.
Диффузные поражения печени
При жировом гепатозе плотность неусиленной печеночной паренхимы (в норме около 65 HU) может снижаться настолько, что становится изоденсной или даже гиподенсной по сравнению с кровеносными сосудами. В случае гемохроматоза, накопление железа приводит к увеличению плотности выше 90 HU и даже до 140 HU. При этом естественная контрастность между паренхимой печени и сосудами значительно повышается. Цирроз в результате хронического поражения печени приводит к появлению диффузной узловой структуры органа и неровным, бугристым краям.

источник
Компьютерная томография (КТ) печени — обычная, с контрастом, что показывает, побочные эффекты и противопоказания, подготовка и проведение, нормы, расшифровка результатов, цена. Когда дополнительно назначают МРТ и УЗИ?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Компьютерная томография печени представляет собой лучевой метод диагностики, применяемый с целью получения изображений органа на различных срезах, на основании которых производится выявление имеющихся заболеваний.
Компьютерная томография (КТ) печени представляет собой вид лучевой диагностики различных заболеваний этого органа, основанный на способности рентгеновского излучения проникать через ткани насквозь, и создавать их изображения на мониторе компьютера. То есть при компьютерной томографии через печень пропускается рентгеновское излучение, которое, по мере продвижения по биологическим тканям, ослабляется и выходит из тела уже более слабым. На выходе из тела прошедшие через печень рентгеновские лучи улавливаются специальными детекторами, которые в автоматическом режиме преобразуют их в изображение органа, и выводят его на монитор. А на мониторе, в свою очередь, врач может рассматривать полученное изображение и выявлять различные патологии.
Так, при обычном рентгене лучевая трубка и детектор-приемник располагаются на одной линии, как бы в ряд, а исследуемая часть тела пациента помещается между ними. Далее рентгеновское излучение насквозь проходит исследуемую часть тела, в результате чего получается двумерное плоское изображение абсолютно всех органов, попавшихся на пути рентгеновского луча. В итоге на рентгеновском снимке оказываются слои наложившихся друг на друга органов, которые создают тени, помехи, закрывают друг друга, вследствие чего диагностика некоторых заболеваний становится очень трудной или вовсе невозможной. Ведь если какое-либо образование в печени окажется на одной линии с нижними ребрами, то оно на рентгеновском снимке будет просто закрыто изображением ребра, и его не будет видно.
При компьютерной томографии рентгеновская трубка постоянно движется вокруг исследуемой части тела человека, описывая траекторию спирали и посылая рентгеновские лучи под разными углами. А детекторы, установленные в ряд, улавливают эти прошедшие под самыми разными углами ослабленные рентгеновские лучи, автоматически обрабатывают и выдают на монитор многие сотни полученных в разных плоскостях изображений печени. Далее, на основании полученных первичных изображений, автоматическая программа их компилирует и выстраивается конечное изображение печени, анализируемое врачом и представляющее собой как бы срез органа на определенном уровне. В ходе КТ получается несколько таких изображений-срезов, позволяющих подробно изучить структуру печени так, будто ее порезали на пласты, наподобие колбасы. Причем толщина каждого среза может варьировать от 0,5 до 10 мм, в зависимости от того, какие параметры задаст врач-радиолог перед началом работы томографа.
Таким образом, если в результате рентгена получается просто плоское изображение органов (как бы фотография), то компьютерная томография дает возможность получить изображение органа послойно так, будто его разрезали на тонкие пластинки, подобно колбасе. Естественно, что точность диагностики по снимкам компьютерной томографии существенно точнее и выше, чем по рентгеновским пленкам, так как врач может рассмотреть внутреннюю структуру печени на виртуальных разрезах. Более того, на основании изображений КТ в поперечном сечении после их форматирования в других плоскостях могут выстраиваться трехмерные модели печени. Такие трехмерные модели можно рассматривать на мониторе компьютера, записывать на электронные носители информации, печатать на фотобумаге или пересылать по каналам электронной связи для консультации с другими специалистами в области радиологических исследований.
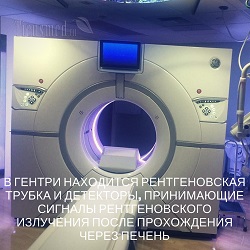
В зависимости от особенностей работы и строения томографа, выделяют три вида компьютерной томографии печени:
- Шаговая (стандартная) компьютерная томография печени;
- Спиральная компьютерная томография (СКТ) печени;
- Мультиспиральная компьютерная томография (МСКТ) печени.
При шаговой компьютерной томографии стол продвигается вглубь гентри небольшими шажками, причем на каждом шаге делается снимок, позволяющий получить изображение среза печени, оказавшегося в зоне рентгеновского излучателя и детекторов. То есть для получения каждого нового среза печени стол должен немного подвинуться, переместиться, что и происходит при выполнении шаговой КТ. Иначе говоря, после перемещения стола на небольшое расстояние рентгеновский излучатель описывает круг вокруг исследуемой части тела, детекторы улавливают ослабленный сигнал, прошедший через органы, а компьютер преобразует его в изображение данного среза печени. Далее стол снова немного сдвигается, и все повторяется, то есть рентген-трубка совершает один оборот вокруг стола с пациентом, детекторы улавливают сигнал и создают изображение нового среза печени. Так продолжается, пока вся печень не будет представлена на мониторе компьютера у врача в виде тонких срезов. Данная методика является самой простой и старой из трех имеющихся в настоящее время, поэтому ее проводят редко. Кроме того, шаговая КТ по времени длится дольше спиральной и мультиспиральной. Однако информативность шаговой КТ вполне неплохая и, безусловно, выше, чем у рентгена.
При спиральной компьютерной томографии, в отличие от шаговой, стол движется не короткими шагами, а непрерывно, при этом рентгеновский излучатель описывает траекторию спирали вокруг исследуемой части тела пациента, а стоящие в ряд детекторы улавливают прошедшие через печень рентгеновские лучи. Благодаря такой спиральной траектории движения рентген-излучателя снимки срезов печени выполняются гораздо быстрее и точнее. Более того, из-за того, что излучатель движется по спирали, на последовательных срезах часть изображения перекрывается, а это позволяет получать более точную картину состояния печени. В настоящее время именно спиральная томография выполняется наиболее часто, так как, с одной стороны, является высокоинформативной, а с другой – не самой дорогостоящей.
Мультиспиральная компьютерная томография (МСКТ), которая также называется многослойной, многосрезовой, мультидетекторной, отличается от просто спиральной томографии тем, что датчики, улавливающие рентгеновские лучи после их прохождения через печень, установлены не в один ряд, а в несколько. В остальном МСКТ проводится так же, как и просто спиральная томография. Вследствие того, что и прошедшие через печень рентген-лучи улавливаются несколькими рядами датчиков, на их основе можно выстраивать очень точные изображения органа. МСКТ является наиболее информативным видом компьютерной томографии, но используется несколько реже спиральной из-за дороговизны и отсутствия необходимого оборудования. Хотя в последние годы происходит стремительное вытеснение других видов КТ в пользу МСКТ.
Для обследования детей, беременных женщин или пациентов с инородными металлическими телами в организме, используется двухэнергетическая компьютерная томография, которая позволяет снизить обычную дозу облучения, получаемую человеком при КТ.
В ходе выполнения КТ любого вида (шаговой, спиральной, мультиспиральной) врач может не только рассмотреть в деталях строение печени, но и измерить плотность любого участка органа, что позволяет уточнить характер патологических изменений.
Любой вид томографии печени выполняется быстро, исследование продолжается 2 – 10 минут, в зависимости от скорости работы томографа. Томография – это неинвазивный метод обследования, который не предполагает контакта медицинских инструментов непосредственно с телом человека, а потому не вызывает неприятных ощущений или дискомфорта, кроме тех, что обусловлены страхами и волнением самого пациента.
Любой вид компьютерной томографии позволяет изучать внутреннюю структуру печени послойно, и на основании имеющихся изменений выявлять очаговые и диффузные поражения органа, их осложнения, расположение, границы и характер. Так, любой вид компьютерной томографии печени позволяет выявлять аномалии строения органа, объемные образования в печени (опухоли, кисты, метастазы), воспалительные процессы (абсцесс, гепатиты), цирроз, жировой гепатоз, гемохроматоз, закупорку желчевыводящих путей (механическую желтуху), а также травмы печени (разрывы, гематомы и проч.). Более того, именно компьютерная томография дает возможность отличить объемные образования друг от друга и точно предположить, что имеется в конкретном случае – злокачественная опухоль, доброкачественная опухоль, киста обычная, киста паразитарная (эхинококковая). Возможность различения объемных образований печени является несомненным преимуществом КТ перед другими методами диагностики (УЗИ и др.), так как они далеко не всегда позволяют отличать злокачественные опухоли от доброкачественных. Кроме того, в ходе КТ можно установить стадию цирроза печени, определить тип жировой дистрофии (гепатоза). Также КТ позволяет не только определять характер патологических изменений в печени, но и выявлять их точное месторасположение, размеры, соотношение с окружающими тканями, что важно для планирования операций и консервативного лечения. При травмах живота КТ показывает опасные для жизни повреждения печени (разрывы, гематомы, кровотечения), что позволяет в кратчайшие сроки прооперировать больного и предотвратить осложнения со смертельным исходом.
Очень важны результаты КТ печени перед плановыми хирургическими операциями, так как они позволяют уточнить расположение, размеры и характер патологического очага, и на основании этого определить наилучший вид оперативного вмешательства, рассчитать объем удаляемой и остающейся ткани. Кроме того, КТ печени – это очень важное исследование и после произведенных операций, так как позволяет оценивать состояние тканей, динамику процесса заживления, выявлять осложнения. Причем на информативность КТ не влияют раны и повязки на брюшной стенке, большое количество жировых отложений или вздутие кишечника.
Весьма часто компьютерная томография печени выполняется с контрастом, то есть с внутривенным введением особого вещества на основе йода, которое усиливает контрастность исследуемых тканей, и позволяет тем самым повысить информативность обследования. Контрастное усиление при КТ печени абсолютно необходимо для изучения объемного образования органа, чтобы точно установить его характер – киста, паразитарная киста, доброкачественная опухоль, злокачественная опухоль, метастазы. Именно поэтому КТ печени с контрастом рекомендуется в обязательном порядке при подозрении на объемное образование. В некоторых медицинских учреждениях КТ печени всегда проводится с контрастом, если у пациента нет противопоказаний к этому. В других клиниках КТ с контрастом делается только по необходимости – когда нужно усилить контрастность органа для уточнения характера патологических образований, если не удается его определить по данным обычной томографии.
При проведении КТ с контрастом обычно сначала делаются снимки обычной КТ, затем вводится внутривенно контрастное вещество и производится еще целая серия снимков, чтобы врач мог сравнить картину без и с контрастным усилением, что важно для диагностики.
В качестве контрастных веществ при исследованиях печени используются соединения йода (Омнипак, Йодиксанол, Иогексол, Иоверсол, Иопромид и др.), которые вводятся внутривенно через катетер. Введение йодсодержащего контраста может спровоцировать ощущение теплоты или холода в теле, привкуса йода во рту, зуда кожи, легкого головокружения, крапивницы, тошноты, рвоты, а также сильного желания помочиться. Эти побочные эффекты не тяжелы, неопасны, проходят самостоятельно в течение короткого промежутка времени и не требуют специального лечения.
Однако, к сожалению, йодсодержащие контрастные вещества, хотя и в редких случаях (примерно 1 – 3 %), но могут провоцировать и гораздо более серьезные побочные реакции. Так, побочными реакциями на йодовый контраст средней степени тяжести являются бронхоспазм с затруднением дыхания, отек Квинке, ларингоспазм с потерей или осиплостью голоса, брадикардия (замедление частоты сердечных сокращений). Если после введения контраста человек почувствует сильное затруднение дыхания и замедление частоты сердечных сокращений, свидетельствующее о развитии побочных реакций средней тяжести на йодсодержащий препарат, нужно немедленно сообщить об этом врачу, который прервет исследование и проведет необходимое лечение.
Кроме того, йодсодержащие контрасты в очень редких случаях могут провоцировать тяжелые побочные реакции, такие, как шок, остановка дыхания, судороги, коллапс, прекращение сердцебиения. В такой ситуации немедленно проводятся реанимационные мероприятия, а в медицинской карте отмечается появление тяжелых аллергических реакций на йод.
Нужно знать, что все тяжелые и среднетяжелые побочные эффекты развиваются в течение 15 – 45 минут после введения йодного контраста. Поэтому нужно после обследования посидеть полчаса в коридоре, чтобы врачи, при необходимости, могли оказать помощь.
Следует отметить, что применение современных неионных изоосмолярных и низкоосмолярных йодсодержащих контрастов (Йодиксанол, Иогексол, Иоверсол, Иопромид) существенно уменьшает риск развития побочных эффектов.
Отдельно следует сказать о таком побочном эффекте йодсодержащих контрастных препаратов, как йодиндуцирванная нефропатия, проявляющаяся острым нарушением работы почек, сохраняющемся в течение 2 – 5 суток. Обычно это осложнение проходит в течение 7 – 12 дней. Риск такой нефропатии имеется у людей со сниженной функцией почек (например, на фоне диабетической нефропатии, почечной недостаточности), застойной сердечной недостаточностью, систолическим (верхним) давлением менее 80 мм рт. ст., сахарным диабетом, миеломной болезнью, подагрой, в возрасте старше 70 лет, принимающих токсичные для почек лекарства (Метформин, аминогликозидные антибиотики, нестероидные противовоспалительные средства и др.), перенесшие рентгеновское исследование с контрастом в течение предыдущих 1 – 3 суток. Людям, у которых имеется риск развития йодиндуцированной нефропатии, нужно, по возможности, проводить томографию печени без контраста или заменять ее на УЗИ, МРТ. Но если контрастная КТ печени совершенно необходима, то такие пациенты должны пройти предварительную медикаментозную подготовку, заключающуюся в приеме лекарств (глюкокортикоидные гормоны, внутривенное вливание физиологического раствора), снижающих риск развития йодиндуцированной нефропатии.
Без предварительной медикаментозной подготовки КТ печени с контрастом не проводится людям, страдающим бронхиальной астмой, гипертиреозом или тяжелыми аллергическими заболеваниями, а также у которых были в прошлом тяжелые реакции на контрастные препараты. То есть, в принципе, КТ с контрастом данным категориям людей противопоказана, но, в случае необходимости проведения такого обследования, его делают исключительно после медикаментозной подготовки.
Если человеку проводилась КТ печени с контрастом, то в день исследования нужно обязательно после его проведения выпить 1,5 – 2 литра жидкости, чтобы ускорить выведение контрастного вещества и минимизировать риск повреждения почек соединениями йода. Также обязательно нужно в день исследования до его проведения пить жидкость.
Компьютерные томографы используют рентгеновское излучение, поэтому при проведении КТ печени имеется совершенно обычный риск и вред, обусловленный ионизирующей радиацией. Вред и риск КТ, несмотря на несколько большую дозу облучения, меньше по сравнению с обычным рентгеном. Это обусловлено тем, что при КТ пучок рентгеновских лучей узконаправлен только на изучаемую часть тела, и не захватывает соседние участки, как при рентгене.
В целом, получаемая при КТ печени доза облучени равна дозе естественной природной радиации, которую человек поглощает примерно в течение 1 – 2 лет (в зависимости от региона проживания и естественного радиоактивного фона в нем). То есть КТ добавляет в поглощаемую организмом радиацию небольшую дозу, что делает исследование маловредным. Гораздо опаснее и вреднее могут быть последствия отказа от КТ печени по причине боязни облучения, когда имеется злокачественная опухоль или метастаз в орган. В такой ситуации из-за недостаточной диагностики риск смертельного исхода увеличивается многократно, причем смерть наступит гораздо быстрее, чем от мнимого радиоактивного облучения в ходе КТ.
В общем, врачи сходятся во мнении, что производство КТ печени 1 – 3 раза в год не наносит существенного вреда организму.
Однако в связи с тем, что в ходе КТ организм человека получает, хоть и небольшую, но дозу облучения, это исследование не рекомендуется проходить беременным женщинам из-за негативного влияния на плод. При беременности КТ назначается и проводится только при угрозе жизни.
Детям младше 14 лет КТ по причине облучения назначается только по строгим показаниям при наличии клинических симптомов. Кроме того, КТ печени и других органов у детей выполняется с минимизацией лучевой нагрузки специальными методами, позволяющими уменьшить дозу облучения в 4 – 10 раз.
Если по результатам УЗИ, лабораторным анализам и клиническим симптомам у человека выявлено диффузное заболевание печени (гепатит, цирроз, гепатоз, гемохроматоз и др.), то КТ в таких ситуациях, как правило, не нужна, так как ее информативность не выше обычного УЗИ. При диффузных заболевания печени КТ назначается только для исключения другой патологии органа, если ее признаки были обнаружены на УЗИ.
Если по данным УЗИ в печени были обнаружены объемные образования (опухоли, кисты, метастазы), то компьютерная томография назначается обязательно с целью определения характера образования (доброкачественная или злокачественная опухоль, паразитарная или непаразитарная киста). Если по данным проведенной КТ в печени доброкачественная опухоль или киста, то для дальнейшего наблюдения за ее поведением назначают УЗИ, так как для указанной цели возможности КТ и УЗИ равны, но УЗИ проще и дешевле. Для контроля течения кист и доброкачественных опухолей применять КТ нецелесообразно. Если же КТ выявила злокачественную опухоль или метастазы в печень, то планируется необходимая терапия.
Если по данным УЗИ обнаружен абсцесс печени или очаговый воспалительный процесс, то КТ проводить необязательно, так как ее информативность в подобных случаях не намного выше УЗИ.
При заболеваниях желчного пузыря и желчевыводящих протоков основной метод обследования – это УЗИ, а вот КТ даже с контрастированием имеет ограниченные диагностические возможности. Поэтому если данных УЗИ о заболевании желчевыводящей системы недостаточно, то наилучшим методом дополнительного обследования является МРТ. КТ с контрастом выполняется только при невозможности сделать МРТ.
К проведению компьютерной томографии печени без использования контраста нет абсолютных противопоказаний. То есть состояния, при которых ни при каких обстоятельствах нельзя произвести это исследование, не существует. Однако имеются ограничения для КТ, обусловленные облучением в ходе ее проведения. При наличии таких ограничений желательно выбрать другой метод диагностики, но если КТ для такого человека совершенно необходимо, то ее проводят, несмотря на ограничения. Обычно при наличии ограничений КТ проводится по жизненным показаниям, когда отсутствие диагностики может привести к смерти пациента.
Итак, ограничениями для компьютерной томографии без контраста являются беременность, детский возраст младше 14 лет, неадекватное поведение больного, клаустрофобия, вес тела пациента более 120 кг (для некоторых томографов – более 200 кг). Наличие металлических имплантов в области исследования не является ограничением для проведения КТ печени, но они могут снижать информативность получаемых снимков, что нужно иметь в виду.
Что касается компьютерной томографии печени с контрастом, то данная диагностическая манипуляция противопоказана при следующих заболеваниях и состояниях:
- Аллергические реакции на контрастные препараты тяжелой степени выраженности, зафиксированные в прошлом;
- Нарушение функции почек (уровень креатинина в сыворотке крови выше 130 мкмоль/л или клиренс креатинина менее 25 мл/мин);
- Острая сердечная недостаточность;
- Тяжелое течение сахарного диабета;
- Бронхиальная астма с тяжелым течением;
- Гипертиреоз (повышенный уровень гормонов щитовидной железы в крови);
- Рак щитовидной железы;
- Прием токсичных для почек лекарственных препаратов (Метформин, Дипиридамол, нестероидные противовоспалительные средства (Аспирин, Парацетамол, Ибупрофен, Нимесулид, Диклофенак, Индометацин и др.), мочегонные препараты (Фуросемид, Верошпирон и т.д.)).
Противопоказания к КТ печени с контрастом обусловлены эффектами соединений йода, которые могут провоцировать бронхоспазм, отек гортани, нарушение функции почек и щитовидной железы. И именно поэтому не рекомендуется КТ печени с контрастом у больных, страдающих патологиями, при которых эффекты йода могут вызвать резкое ухудшение состояния. Однако даже эти вышеперечисленные противопоказания к КТ печени с контрастом не являются абсолютными. То есть если человеку с противопоказаниями совершенно необходимо проведение КТ печени с контрастом, то это исследование делают, но только после предварительной подготовки, заключающейся в приеме лекарственных препаратов, уменьшающих выраженность эффектов йода и, тем самым, предотвращающих ухудшение состояние у пациента.
Если компьютерная томография печени без контраста назначена ребенку младше 7 лет, то ее, как правило, проводят под неглубоким наркозом. Наркоз необходим для того, чтобы ребенок во время обследования лежал на столе томографа неподвижно, так как полная неподвижность обеспечивает высокое качество и информативность диагностики. Однако правила выполнения томографии детям могут отличаться в разных медицинских учреждениях. Так, в одних клиниках наркоз дают только детям младше 3 лет, в других – младше 7 лет, и т.д. Чтобы точно знать, будут ли давать ребенку наркоз на время проведения КТ, нужно заранее позвонить или посетить клинику и обговорить этот вопрос с врачом-радиологом. И если ребенку или взрослому запланировано проведение КТ печени с наркозом, то в качестве подготовки к ней нужно воздерживаться от пищи и питья в течение 12 часов.
Если запланирована компьютерная томография печени с контрастом, то в дополнение к обычной подготовке, как для КТ без контраста, нужно будет выполнить еще ряд подготовительных действий. Так, всем без исключения людям перед КТ печени с контрастом следует отменить прием следующих лекарственных препаратов:
- За 48 часов до КТ отменяют прием токсичных для почек лекарств: Метформин, Дипиридамол, нестероидные противовоспалительные средства (Аспирин, Ибупрофен, Нимесулид, Кетанов, Парацетамол, Диклофенак, Индометацин и др.), антибиотики группы аминогликозидов (Левомицетин и др.). Прием этих лекарств можно возобновить не ранее, чем через 48 часов после КТ печени с контрастом;
- За 24 часа до КТ отменяют прием мочегонных средств (Фуросемид, Маннит, Верошпирон, Индапамид и др.) и ингибиторов ацетилхолинэстеразы (Галантамин, Нивалин, Донепезил, Алзепил, Ипидакрин, Нейромидин и т.д.). Возобновляют прием этих лекарств через 24 – 48 часов после КТ.
В случаях, если у человека нет противопоказаний к КТ печени с контрастом, то еще нужно будет сдать биохимический анализ крови на концентрацию креатинина и пробу Реберга. Если результаты пробы Реберга и концентрация креатинина окажутся нормальными, то на этом подготовка к КТ с контрастом будет завершена. Нужно будет только в день проведения исследования пить большое количество жидкости, чтобы ускорить выведение контрастного вещества и профилактировать его негативное воздействие на почки. Но если проба Реберга или концентрация креатинина в крови окажутся ненормальными (креатинин выше нормы, а проба Реберга – ниже нормы), то это означает, что у человека имеются противопоказания к КТ с контрастом из-за нарушения функции почек. И в таком случае придется проходить дополнительную медикаментозную подготовку, аналогичную проводимой людям, страдающим заболеваниями почек.
То есть если у человека имеются противопоказания к проведению КТ с контрастом, то ему перед исследованием в обязательном порядке придется принимать лекарственные препараты, которые и сделают возможным проведение томографии. Перечень препаратов зависит от того, какое именно противопоказание к КТ с контрастом имеется у человека.
Так, если в прошлом были тяжелые реакции на контрастные препараты, то для подготовки к КТ печени с контрастом нужно проводить следующую медикаментозную профилактику:
- За 12 часов и за 2 часа до исследования – прием глюкокортикоидов (Метилпреднизолон 40 – 50 мг, Гидрокортизон 250 мг, Дексаметазон 10 мг). Можно принимать любой препарат в указанной дозировке в форме таблеток или внутривенных инъекций;
- За 2 часа до исследования – прием Ранитидина 50 мг или Циметидина 300 мг. Внутривенно вводится любой препарат в указанной дозировке;
- Непосредственно перед исследованием – прием Дифенгидрамина 50 мг или Клемастина 2 мг. Внутривенно вводится любое лекарство в указанной дозировке.
Если же человеку противопоказана КТ с контрастом из-за заболеваний щитовидной железы, то в качестве подготовки к исследованию нужно за сутки принять Тиамазол и перхлорат натрия. Тиамазол принимают в стандартной дозе, а перхлорат натрия – сразу три дневные дозы. После проведения КТ печени с контрастом Тиамазол придется пить еще 28 дней, а перхлорат натрия – 8 – 14 дней.
Кроме того, при наличии любых противопоказаний (аллергические реакции на контрасты в прошлом, заболевания щитовидной железы, сниженная функция почек, тяжелое течение сахарного диабета или бронхиальной астмы, сердечная недостаточность) обязательно проводится гидратация организма, заключающаяся во введении внутривенно капельно («капельница») физиологического раствора. На фоне имеющихся любых противопоказаний при нормальных показателях креатинина и пробы Реберга или при ненормальной пробе Реберга, но более 50 мл/мин, вводят физраствор в дозе 1 мл/кг/час. Причем начинают капать физраствор за 4 часа до КТ с контрастом, и продолжают еще 8 – 12 часов после. Когда же показатели пробы Реберга менее 50 мл/мин, и у человека, помимо проблем с почками, имеются еще какие-либо противопоказания к КТ с контрастом (патология щитовидной железы, сахарный диабет, астма и т.д.) – физраствор вводят в дозе 1 мл/кг/час, причем ставят «капельницу» за 12 часов до КТ, и продолжают еще в течение 12 – 24 часов после.
Другой подготовки, помимо приема лекарств и введения физиологического раствора людям с противопоказаниями к КТ с контрастом, проводить не нужно.
Однако следует знать, что КТ печени с контрастом должно разноситься по времени с рентгеном кишечника или желудка с барием на 4 – 6 дней. Иными словами, если человеку сделали рентген с бариевым контрастом, то томографию можно проводить не ранее, чем через 4 – 6 дней после рентгена. Аналогично, после проведения КТ печени с контрастом, нужно отложить рентген с барием на 4 – 6 дней.
Далее рентген-лаборант или врач проведет человека в комнату, где помещается томограф, и расскажет, как можно связаться с доктором, если во время проведения исследования вдруг сильно поплохеет и нужно будет срочно прерваться. Связь с врачом осуществляется либо при помощи специального устройства типа пульта дистанционного управления, либо по переговорному устройству, либо просто с помощью мощного микрофона, установленного в комнате с томографом.
Обязательно врач или рентген-лаборант расскажет о том, как нужно будет дышать во время проведения КТ. Придется задерживать дыхание на 20-30 секунд, после чего выдыхать, но перед следующей серией снимков опять вдыхать и задерживать дыхание, и т.д. Обычно врач или лаборант через громкоговоритель подает команды: «Дышать – не дышать». Просто нужно быть готовым по команде «Не дышать» сделать вдох и задержать дыхание на 20 – 30 секунд. Такие задержки дыхания необходимы для получения максимально качественных и информативных снимков, так как любые движения диафрагмы могут сделать изображения печени нечеткими.
После того, как человек усвоит правила дыхания, ему предлагают лечь на стол-транспортер, принять наиболее удобную позу и замереть в ней неподвижно до окончания обследования. Далее стол-транспортер станет двигаться в продольном и вертикальном направлениях так, что обследуемая часть тела окажется внутри гентри. Человек может видеть, как внутри гентри что-то движется и шумит, то есть томограф работает. Врач во время движения стола, когда будет нужно, станет давать команды «Дышать – Не дышать».
Если исследование проводится с контрастом, то после небольшого промежутка времени работы томографа его остановят, врач или медсестра введет в вену контрастное вещество, после чего томография продлится еще несколько минут, в течение которых нужно будет задерживать дыхание по команде медицинского персонала.
В течение всего периода проведения томографии печени врач или медсестра будут наблюдать за пациентом через специальное окно, так как они находятся в соседней комнате, а не в том помещении, где работает томограф. Во время томографии человек не будет испытывать боли и каких-либо неприятных ощущений, кроме тех, что обусловлены неподвижным лежанием, желанием помочиться или собственными страхами.
После завершения томографии, которая длится от 5 до 15 минут, аппарат прекратит работу, в комнату войдет медсестра или врач и предложит встать. На этом обследование считается законченным, можно одеваться и уходить. Но рекомендуется после КТ печени с контрастом посидеть в коридоре полчаса, чтобы, если разовьются аллергические реакции на йод, врачи смогли оказать помощь. Если в течение получаса никаких аллергических реакций не появилось, то можно смело уходить из медицинского учреждения и заниматься своими обычными повседневными делами. Кушать можно сразу после завершения обследования. Только если проводилось исследование с контрастом, нужно в течение дня выпить 1,5 – 2 литра жидкости, чтобы ускорить выведение препарата из крови и профилактировать его повреждающее действие на почки. Кроме того, рекомендуется отказаться от управления автомобилем в течение часа после КТ, если она проводилась с контрастом. Других ограничений на выполнение каких-либо действий или работы после КТ нет.
Результаты томографии могут выдаваться в разном виде, в зависимости от того, как это принято в конкретном лечебном учреждении. Обычно на руки выдается письменное заключение с напечатанными на фотобумаге снимками. В некоторых учреждениях на руки выдается письменное заключение и диск с изображениями, а печать снимков производится за дополнительную плату. Также разнится и время выдачи результатов компьютерной томографии – в одних клиниках их отдают через 30 – 60 минут после проведения исследования, а в других – на следующий день. Это также обусловлено особенностями работы, принятыми в конкретном медицинском учреждении.
В норме в заключении компьютерной томографии печени должно быть указано, что имеет место нормальная картина или данных за патологию печени нет. В описательной части заключения нормальная картина печени описывается следующим образом: «Выпота в брюшной полости нет. Края и контуры печени ровные, четкие, форма неизмененная. Паренхима печени гомогенная, с нормальной плотностью (изоденсная). Очаги с патологической плотностью (гиперденсные, гиподенсные) в паренхиме печени не обнаружены. Внутрипеченочные и внепеченочные желчные протоки не расширены. Вены портальной системы нормального диаметра. Желчный пузырь овальной формы с перегибом в области его шейки, стенками нормальной или незначительно увеличенной толщины. Содержимое желчного пузыря однородное, признаки конкрементов (камней) отсутствуют».
Естественно, заключение не будет написано слово в слово, как приведено выше. Но общие характеристики структуры органа должны быть такими же. Дополнительно в заключении могут указываться размеры печени и ее долей и то, что они соответствуют норме.
Расшифровка результатов компьютерной томографии печени должна проводиться специалистом-радиологом на основании видимой им картины на снимках и с учетом имеющихся у человека клинических симптомов. Только сочетанное использование симптоматики с изображениями печени на снимках позволяет провести точную расшифровку, так как дает врачу широкие возможности для анализа. Ниже мы опишем признаки различных патологий печени, которые выявляются на снимках компьютерной томографии, чтобы пациент мог в общем и приблизительном виде сориентироваться, о каком заболевании у него конкретно может идти речь.
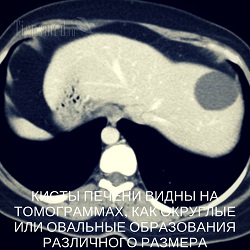
Эхинококковые кисты печени, обусловленные паразитированием в органе гельминта под названием эхинококк (Echinococcus granulosus), видны на томограммах в виде округлых образований с большим количеством камер внутри них, разделенных четкими, радиально расходящимися (от центра к краям) перегородками. Если вводится контрастное вещество, то усиливается (становится ярче, контрастнее) наружная капсула эхинококковой кисты.
Метастазы в печень на томограммах видны в виде множественных образований любой формы с нечетким контуром и различной плотностью (темнее или светлее основной ткани печени). После введения контрастного вещества метастазы могут становиться либо темными (гиподенсными), либо светлыми (гиперденсными), в зависимости от их структуры и количества пронизывающих кровеносных сосудов.
Гемангиома (доброкачественная опухоль печени) на томограммах видна, как четко отграниченное от окружающих тканей гиподенсное (темное) образование любой формы. При введении контраста сначала усиливается периферическая часть гемангиомы, а затем усиление постепенно распространяется по направлению от краев к центру.
Аденома (доброкачественная опухоль печени) обычно представляет собой одиночное или множественные округлые гиподенсные (темные) образования различной формы. Вокруг аденом в виде гиперденсных (светлых) участков могут быть видны очаги инфарктов, некрозов или самопроизвольных кровоизлияний.
Очаговая узловая гиперплазия (доброкачественная опухоль печени) видна в качестве гиподенсного (темного) или изоденсного (такого же цвета, как и сама печень) образования с четкими контурами. При введении контраста в половине случаев в середине образования появляется гиподенсная (темная) зона неправильной формы.
Гепатоцеллюлярный рак или лимфома видна в качестве одиночного или нескольких образований с нечеткими границами, по плотности почти такими же, как и окружающие ткани печени. После введения контраста эти злокачественные опухоли значительно усиливаются, становятся ярче, контрастнее, благодаря чему их можно хорошо рассмотреть, определить размеры и локализацию.
Жировой гепатоз характеризуется сильным снижением плотности ткани печени так, что она становится гиподенсной (темной) по сравнению с сосудами.
Гемохроматоз характеризуется, напротив, усилением плотности печеночной ткани так, что она становится гиперденсной (светлой). Причем контраст между тканью печени и сосудами значительно сильнее, чем в норме.
Цирроз печени характеризуется увеличением размеров печени, появлением у органа бугристого неровного края и узловой структуры. То есть печень с бугристыми краями внутри как будто состоит из множества плотных маленьких узелков.
При механической желтухе на томограммах видно расширение желчных протоков.
Абсцессы печени видны, как гиподенсные (темные) очаги с четкими контурами, не усиливающиеся при введении контраста.
Стоимость компьютерной томографии печени в различных частных и государственных медицинских учреждениях городов России колеблется от 2000 до 6000 рублей. Если речь идет о компьютерной томографии с контрастом, то обычно цена выше указанной на 1500 – 2500 рублей.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник


