Обычно гинекологические проблемы доставляют женщине большие неудобства и приводят ее к специалисту. Но некоторые болезни не дают о себе знать на протяжении всей жизни и являются случайной находкой при обращении к гинекологу. Именно к таким болезням относится киста шейки матки.
По определению киста – некое полое, обычно тонкостенное образование, наполненное жидким содержимым. Кисты могут образовываться почти во всех органах и частях тела человека, в том числе и внутри шейки матки. В этом органе мало свободного пространства, поэтому кисты редко вырастают до больших размеров, часто самопроизвольно вскрываются, и их непросто найти при обычном гинекологическом осмотре. Чаще их находят на УЗИ, так как все врачи знают, как выглядит киста при этом исследовании.
Существует 2 основные причины появления кист шейки матки: закупорка желез и эндометриоз, поразивший влагалищную часть шейки. При первом типе кисты шейки матки симптомы обычно отсутствуют, поэтому их редко находят, истинная частота встречаемости неизвестна. Крайне редко злокачественные образования могут иметь вид кистозных полостей в цервикальном канале. Воспалительные процессы не являются причиной, но могут быть фоном заболевания, поэтому нередко эрозия и киста шейки матки находятся рядом.
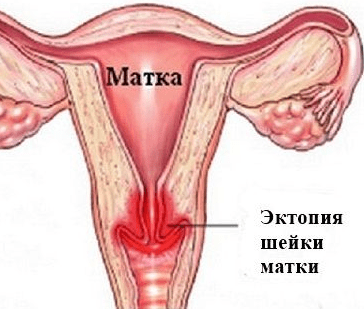
Шейка матки – орган размерами 2-3 см, соединяющий матку и влагалище. Внутри шейки проходит цервикальный канал, который выстлан специальным слоем. Этот слой клеток, называемый цилиндрическим эпителием, имеет железы. Они выделяют шеечный секрет, или слизь. При определенных условиях выходные отверстия этих желез закупориваются, и образуется наботова киста шейки матки. Существует 2 основные причины появления таких кист:
Влагалищная часть шейки матки выстлана эпителием, не содержащим железы и не подвергающимся изменениям во время менструации. Этот слой стыкуется с цилиндрическим эпителием цервикального канала. Примечательно, что с возрастом эта граница смещается кзади, то есть внутрь шейки. У многих женщин происходит смещение этой границы кнаружи, образуется эктопия, а один вид эпителия «наползает» на другой. При таком наслоении выводные протоки желез могут закрываться, а отток секрета затрудняться. Образуются кисты эндоцервикса на шейке матки.
Уровень половых гормонов – еще одна причина кисты на шейке матки. Шеечная слизь, выделяемая эндоцервикальными железами, играет очень важную роль в женском здоровье. Именно она препятствует попаданию болезнетворных микробов в матку и способствует проникновению туда сперматозоидов. Для осуществления этих двух важных функций состав и вязкость слизи меняется в зависимости от дня менструального цикла. Этот процесс контролируется гормонами. При значительных гормональных колебаниях слизь может становиться излишне густой и вязкой, что также приводит к закупориванию протоков желез.
Наботовы кисты – явление довольно частое. При осмотре на кресле их находят у каждой десятой женщины детородного возраста. Считается, что после родов частота этой патологии увеличивается. Хотя нужно отметить, что многие врачи такие кисты не считают патологическим явлением, так как обычно они не влияют на здоровье женщины.
В большинстве случаев кисты шейки матки не обнаруживают себя до визита к гинекологу. Лишь иногда они вызывают осложнения, проявляющиеся симптомами:
- дискомфорт и боль при половом акте. Уменьшение количества работающих желез ведет к сухости
- выделения из половых путей. Иногда кисты нагнаиваются и приводят к воспалительному процессу (цервициту). Гнойное отделяемое цервикального канала попадает во влагалище, приводя к более обширному воспалению
Наботовы (ретенционные) кисты – абсолютно безвредные образования, с которыми многие живут, рожают детей и радуются жизни, не подозревая о наличии у себя этих кист. Если гинеколог при осмотре в кресле обнаруживает в шейке единичную кисту шейки матки, то он может предложить аккуратно ее вскрыть. После вскрытия эндоцервикальной или парацервикальной кисты секрет железы выходит наружу. Если кисты множественные, а жалоб у женщины нет, то такие образования врач не трогает.
Эндометриоз – заболевание очень распространенное и в то же время малоизученное. Точно известно, что по каким-то причинам в различных органах появляются очажки внутреннего слоя маточного эпителия. То есть того слоя, который в норме отслаивается и выходит из матки в виде менструальных кровянистых выделений. Чаще всего эти очажки появляются в толще матки, яичниках и шейке. За несколько дней до привычной менструации эти участки начинают функционировать как эндометрий, то есть отслаиваться и кровить. В шейке матки кровь может накапливаться, образуя со временем эндометриоидные кисты.
- за неделю до и в течение недели после менструации появляются мажущие кровянистые выделения
- боль в предменструальный период, особенно во время полового акта и при гинекологическом осмотре
- бесплодие и хроническая боль в области таза при обширном эндометриозе
Эндометриоидные цервикальные кисты редко бывают изолированными, так как эндометриоз – заболевание гормональное. Поэтому для диагностики используют несколько методов:
Осмотр шейки матки с помощью зеркал . При гинекологическом осмотре очень часто удается увидеть полостное красно-коричневое образование с жидким содержимым, которое выходит за пределы цервикального канала. Они сильно отличаются от наботовых мелких кист светло-желтого цвета. Надо помнить, что кисты на шейке образуются редко, обычно эндометриоз выглядит как небольшие очаги красно-бурого цвета, кровоточащие во время менструации.
УЗИ органов малого таза . При ультразвуковом исследовании можно увидеть кисты и очаги эндометриоза на шейке, в толще матки, эндометриальные кисты в яичниках и других областях таза женщины. Это позволяет с большой точностью поставить диагноз эндометриоза и начать лечение.
Биопсия . Это самый точный, но редко применяющийся метод постановки диагноза. В ходе биопсии берут участок шейки матки с кистой для исследования под микроскопом. Если внешний вид кисты отличается от типичного эндометриоза, то биопсию нужно проводить в обязательном порядке для исключения рака. В зависимости от результатов гистологии врач определяет, как лечить кисту шейки матки.
Эндометриоз – гормонально обусловленное заболевание, поэтому существует несколько методов лечения, часто применяющихся вместе.
Несмотря на разнообразие теорий возникновения эндометриоза наука точно выяснила одно: прямой причиной появление эндометриоидных очагов, в том числе и кист шейки, является повышенный уровень эстрогенов в крови. Поэтому все лечение направлено на стабилизацию этого уровня.
- Комбинированные оральные контрацептивы (КОК ). Все КОК состоят из 2 компонентов: эстрогенов и гестагенов. Первый компонент может отличаться в разных препаратах количеством. Зная, что эндометриоз – эстрогензависимое заболевание, нужно выбирать препараты с минимальным содержанием этого гормона. К таким препаратам относятся монофазные Джес, Логест, Жанин и другие средства. Важно помнить, что КОК помогают лишь при начальных стадиях болезни, предотвращая ее прогрессирование. Если помимо кисты шейки матки есть другие очаги эндометриоза, то оральные контрацептивы не помогут. Кроме того, после отмены препаратов может быть усиление симптомов заболевания, поэтому назначать КОК при выраженном эндометриозе нужно с осторожностью (см. вред оральных контрацептивов).
- Прогестины . Препараты, содержащие прогестины, уменьшают относительный уровень эстрогенов, позволяя избавиться от очагов эндометриоза. К этим препаратам относится Визанна.
- Агонисты гонадотропин-рилизинг гормона — надежный метод контроля эндометриоидных очагов, так как на самом высоком уровне блокирует синтез эстрогенов. В связи с побочными эффектами используется при нееффективности другого лечения или выраженном болевом синдроме
При единичных кистах возможно их полное удаление несколькими способами:
- Механическое удаление кисты шейки матки путем конизации. Если кисты большие, доставляют много неудобств и препятствуют наступлению беременности, то выполняют конизацию шейки матки, то есть срезание внутреннего ее слоя. Процедура эта довольно травматична, но полностью устраняет симптомы. После восстановления организма можно планировать беременность.
- Удаление лазером . Лазерное воздействие менее травматично, чем другие, оно позволяет точечно воздействовать на самые мелкие очаги.
- Криодеструкция (воздействие низких температур).
Коагуляция (прижигание кисты).
Все эти способы представляют собой удаление или разрушение очагов болезни, в том числе и кист. Но без последующего медикаментозного лечения гормонами возвращение болезни гарантировано. Поэтому после хирургического лечения гинеколог назначает соответствующую лекарственную терапию.
Обязательно удалить кисту шейки матки нужно, если:
- образовался абсцесс, то есть нагноение кисты
- киста внешне похожа на злокачественное новообразование
- большая по размерам киста сочетается с бесплодием
- киста не позволяет оценить состояние шейки матки у пациентки, инфицированной ВПЧ онкогенного типа, имеющей дисплазии или онкологические процессы в прошлом.
Среди многих женщин распространено мнение, что некоторые отвары трав помогают излечить все гинекологические проблемы, начиная от эндометриоза и заканчивая бесплодием. Эта информация не подкрепляется фактами. Поэтому пить отвары боровой матки, красной щетки и использовать прочие народные средства при кисте шейки матки бесполезно. Тем более не нужно проводить спринцевания с травами и настоями. Кисты часто образуются на воспаленной слизистой, а травяные отвары могут усилить это воспаление и привести к печальным последствиям.
Планирую беременность в течение месяца. Врач по УЗИ определил в шейке матки кисту, предположительно наботову. Нужно ли удалять ее до наступления беременности?
Обычно наботовы кисты не мешают наступлению беременности. Посоветуйтесь с лечащим врачом. Если киста большая или воспаленная, то для собственного спокойствия ее лучше вскрыть, так как киста шейки матки при беременности может стать поводом для излишних волнений.
При осмотре уже на протяжении нескольких лет обнаруживаются наботовы кисты. Собираюсь установить Мирену. Является ли киста шейки матки противопоказанием для спирали?
Главным противопоказанием к установке внутриматочной спирали является воспалительный процесс. Убедившись, что наботова киста не связана с острым воспалением, можно приступать к введению Мирены.
Мне 59 лет, менопауза 5 лет. При профилактическом осмотре гинеколог нашла кисту шейки матки и направила к районному онкологу. Может ли киста быть признаком рака?
Обычно все кисты шейки матки являются доброкачественными новообразованиями, никак не связанными с раком. Но учитывая Ваш возраст, лучше провести ряд исследований: сдать мазок и провести PAP-тест для определения раковых клеток, провести биопсию кисты, сделать УЗИ органов малого таза.
источник
Конизация шейки матки — хирургическая манипуляция, при которой хирург с помощью специальных инструментов иссекает ткани цервикального канала и шейки матки. Такое название она получила, так как удаляемая часть имеет форму конуса.
Данная операция применяется в гинекологии для выявления степени выраженности патологического процесса в тканях шейки матки, а также для избавления от рака на неинвазивной стадии (когда патологические клетки не проникли дальше эпителия). Также конизация считается одной из разновидностей биопсии.
Конизация шейки матки проводится несколькими способами: скальпелем, лазером, радиоволнами (аппаратом «Сургитрон»). Коротко рассмотрим плюсы и минусы каждого типа вмешательства.
Ножевая конизация шейки матки довольно серьезное хирургическое вмешательство. Она проводится только в том случае, если невозможно провести конизацию при помощи других, менее травматичных видов операции. После иссечения скальпелем возможны послеоперационные кровотечения и боли, стеноз (сужение) и рубцовые деформации цервикального канала.
Лазерный метод конизации — проводится при помощи лазерного излучения высокой интенсивности. Недостатком этого метода является дороговизна оборудования и возможность получения ожога тканей. Хирургическое вмешательство при помощи лазера проводится под общей анестезией.
Аппарат «Сургитрон» работает за счет электрического тока, который преобразуется в высокочастотные радиоволны. Во время операции не возникает соприкосновения контактов и клеток тела. Применение радиоволн не вызывает болезненного сокращения мышц и раздражения нервных окончаний. Радиоволновая терапия считается одной из самых эффективных, не вызывает воспалительных процессов и деформации шейки матки. Однако она невозможна при диагностированном раке шейки матки или при инфекционно-воспалительных процессах.
Конизацию рекомендуют при следующих заболеваниях:
- дисплазия шейки матки 2-4 степени тяжести, которая обычно не беспокоит пациентку, но может привести к развитию рака;
- заболевания цервикального канала (эрозии, полипы, псевдоэрозии, гипертрофия слизистой оболочки);
- разрывы и травмы, после родов;
- деформация шейки матки с грубым рубцеванием тканей;
- эктропион (выворачивание слизистой шейки матки в полость влагалища).
- рак шейки матки 0 стадии.
Гистологическое исследование материала, полученного при конизации шейки матки позволяет исключить или подтвердить наличие онкологического процесса на самой ранней стадии. Конизация — надежный и безопасный метод диагностики и лечения, после ее проведения крайне редко обнаруживается повторное появление раковых клеток.
- общий анализ крови;
- анализы на ВИЧ, сифилис и гепатиты;
- цитологическое исследование микрофлоры;
- кольпоскопия.
Прежде чем делать конизацию, необходимо оценить общее состояние женщины, ее способность перенести анестезию. Важно, чтобы врач знал об имеющейся аллергии на лекарственные препараты.
- инфекционно-воспалительные заболевания половых органов;
- обострение хронических заболеваний женской половой сферы;
- диагностированный инвазивный рак шейки матки;
- беременность.
Для проведения конизации необходимо дождаться первых дней после окончания менструации. Это наиболее удобное время, так как существует высокая степень уверенности в отсутствии беременности.
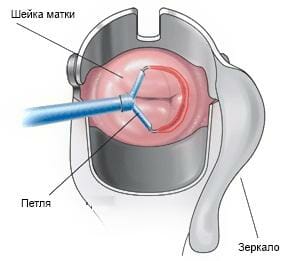
«Золотым» стандартом проведения конизации в современной гинекологической практике является петлевая радиоволновая конизация при помощи аппарата «Сургитрон».
Операция может проводиться как под местной, так и под общей анестезией. Во влагалище вводится пластиковое гинекологическое зеркало (одноразовое) — оно не проводит электрический ток, в отличии от металлического. Удаляются выделения, к шейке матки прикладывается тампон с раствором Люголя. Затем при помощи кольпоскопии врач визуализирует шейку и участки слизистой, неокрашенные йодом. К ягодицам крепится рассеивающий электрод, в шейку матки делается укол анестетика. Далее, при помощи петлевого электрода, производится конусообразное иссечение патологического участка. Одномоментно с иссечением проводится остановка кровотечения (радиоволны обладают прижигающим действием). Сама процедура конизации длится 15-30 минут.
Обычно, ранний послеоперационный период проходит легко и безболезненно (особенно при использовании современных хирургических методов). При использовании радиоволнового метода пациентка отправляется домой практически сразу после окончания процедуры. Операция полностью безболезненна и в редких случаях вызывает осложнения:
- продолжительное кровотечение, похожее на месячные, которое длится 2-3 недели;
- умеренные боли внизу живота;
- отек;
- зуд;
- незначительное повышение температуры;
- обильные менструальные кровотечения.
Обычно все негативные последствия операции проходят самостоятельно через определенное время. При тяжелом течение назначается курс обезболивающих, антибактериальных препаратов. Как и при любом хирургическом вмешательстве возможно попадание инфекции на раневую поверхность и развитие более тяжелых последствий. Однако этот риск всегда оправдан, так как конизация шейки матки позволяет остановить развитие раковых заболеваний, провести глубокое исследование полученного материала.
Для эффективного послеоперационного восстановления после конизации нужно соблюдать несложные правила:
- не использовать свечи, тампоны, не спринцеваться;
- не носить тяжести больше пяти килограмм, ограничить физические нагрузки;
- вместо ванны принимать душ;
- не париться в бане и сауне, не плавать в бассейнах и водоемах;
- в течение 4-6 недель воздержаться от интимной близости.
Если при необходимости повторной операции, ее, как правило, назначают по истечении 3-4 месяцев после первой конизации шейки матки. К этому времени происходит полное заживление послеоперационной раны.
источник
Конизация маточной шейки – является весьма популярной на сегодняшний день среди числа гинекологических манипуляцией. Она представляет собой удаление пораженного фрагмента цервикального канала иногда с захватыванием самой шейки.
Собственный термин операция получила, благодаря форме, в виде которой производится иссечение участка ткани, визуально напоминает конус. Данная хирургия означает совсем недолгое и по минимуму травматичное вмешательство, которая может осуществляться и при стационарных условиях.
Конизация маточной шейки осуществляется при таких патологиях как:
-
Воспалительное поражение слизистой цервикального канала – эрозии и псевдоэрозии, полипы, расслоение шейки матки, кисты, раковые опухоли.
- Положительный итог цитологического изучения биоматериала (ПАП-тест, анализ Папаниколау). Цитологический мазок на установление патологических клеток дает возможным установление раковых или предраковых трансформаций в тканях органа.
- Неправильное формирование тканей шейки матки II-IV стадии. Данное доопухолевое состояние нередко существует без явных признаков и не коим образом не беспокоит пациентку, однако если нет соответствующего лечения может стать причиной появления онкологии маточной шейки.
- Разрывы после родоразрешения и деформирование маточной шейки, в частности при возникновении грубых шрамов.
- Эктропион маточной шейки – отклонение, когда случается выворот слизистой шейки во влагалищное пространство.
-
Рак шейки матки. Злокачественные трансформации на внешней оболочке маточной шейки. Подразумевает доонкологическое состояние, характеризующееся переходом неправильного формирования тканей последней стадии в раковое заболевание. Патологическая метаморфоза верхнего слоя с нарастанием несвойственных клеток вовнутрь цервикального канала. Еще не является онкологией, однако предполагать его дальнейшую доброкачественность не станет ни один гинеколог. Самым угрожающим становится обстоятельство, когда локализация отклонения стремительно растет в размерах.
- Эрозии. Появление на поверхностном эпителии воспаленных язвочек и кровоточащих ранок и трещинок. При этом обнаруживается выворачивание внутренней части шейки матки во влагалищную сторону, смещение слизистых слоев.
- Лейкоплакия. Когда при кольпоскопическом исследовании на маточной шейке наблюдаются такие преобразования, как ороговение и уплотнение поверхностной оболочки.
- Полипы. Кистозные и полипозные новообразования, которые располагаются внутри цервикального канала.
- Рубцы на шейке матки. Неправильная форма шейки либо присутствие на ней рубцовых наростов, которые возникли после разрывов при родоразрешении.
Медицинская гинекологическая практика на сегодняшний день располагает несколькими методами конизации.
Данный способ хирургической манипуляции используется в настоящее время достаточно нередко.
Характеристики ножевой конизации:
- Неукоснительным его показанием становится присутствие неправильного нарастания и формирования тканей шейки матки.
- Применим этот метод также для ампутации полипов, кист и иных новообразований, включая и онкологические.
- Ножевая конизация маточной шейки используется в той ситуации, когда иные способы резекции не приемлемы. Данный способ является достаточно серьезным. Для его выполнения должны быть безотлагательные основания.
- Применять метод конизации не советуют женщинам, которые желают в будущем иметь детей. К вероятному следствию вмешательства относится – сжатие канала шейки матки. Это свидетельствует о том что женщине забеременеть уже станет очень сложно.
Особенности лазерной конизации:
- Подобный способ конизации маточной шейки означает применение нового слова в гинекологической медицине – лазера.
- Посредством лазера у врачей появилась возможность как можно точнее и чище ампутировать пораженную часть цервикального канала.
- В ходе иссечения врачи обладают возможностью регулировать и менять первоначально намеченные объемы биоптата (биоматериала для изучения).
- Последствия от этого вмешательства сводятся к нулю. Постоперационному времени свойственны не столь долгие болезненные проявления и присутствие незначительных крововыделений.
Способность забеременеть и выносить плод с использованием данного способа гораздо повышается в сравнении с ножевым способом.
Самым основным и пожалуй единственным минусом лазерного иссечения становится цена операции. Этот дорогостоящий способ становится неприемлем для многих женщин.
Подготовка и проведение операции:
- Существует перечень обязательных требований к проведению петлевого исследования. Они необходимы для полного исследования состояния пациентки. Открывает этот список сдача мазка на микрофлору и патогены. Радиоволновая хирургия дает возможность устранения любых процессов отклонения либо новообразования в маточной шейке.
- Продолжительность оперативной процедуры – не более 15 минут. Несмотря на то что касаемо времени сечение кажется простым, по сути это сложнейшая операция.
- Осуществляется хирургическая процедура в конкретные дни менструального цикла.
- Радиоволновая конизация подразумевает прямое воздействие на патологическую локализацию электрического тока. Под его действием атипичные клетки начинают умирать.
- Время восстановления примерно равно 2-3 неделям. Во время заживления нельзя мыться в ванне, заниматься физическими упражнениями и исключить половую связь.
В настояшее время, большая часть операций выполняется с применением аппарата Сургитрон:
-
Воздействие аппарата представляет собой излучение волн высоких частот. Появляются они на основании хирургического электрода. Под влиянием высокочастотных волн, структура органа приступает к выработке тепла, что способствует ее расхождению.
- Конизация маточной шейки Сургитроном не усложняется разрезами и термоожогами. Данная манипуляция совершенно безвредна и не нуждается в продолжительном периоде восстановления. После нее не возникает рубцов, процесса воспаления, отечности и болезненности.
- Сургитроном возможно излечение неправильного роста и формирования тканей, воспалительных язвочек и трещин на внешней стороне органа, отклонения в форме шейки матки, папилломы, аденомы и другие патологии.
- Осуществляется операция по аналогии с радиоволновым методом, в начальные дни после месячных, продолжительность ее не больше чем полчаса. После вмешательства пациентка не опасаясь может возвращаться домой. Ее выписывают в день проведения процедуры.
- Невзирая на то, что аппарат не обеспечивает никакого негативного проявления, реабилитационное время все-таки есть – 2-3 недели. В этот период требуется исключение физической и половой активности.
Преимущества:
- Небольшое место омертвления тканей,
- Малая травматизация соседствующих тканей,
- Невозникновение шрамов,
- Безболезненность самой манипуляции.
Процедура противопоказана при:
-
Конизация не осуществляется в ситуации постановки диагноза инвазивной формы рака шейки матки.
- Не выполняется она и при присутствии венерических, всевозможных инфекционных поражений гениталий.
- Отсрочивается конизация и при излечивании и обострении заболеваний в хронической фазе.
- Если присутствует инфекционно-воспалительный процесс или другие отклонения женских органов, требуется отложить вмешательство.
После этого осуществляется терапевтический курс устранения инфекционного поражения либо воспаления женских детородных органов. По обыкновению, терапевтический курс представлен в применении соответствующей сенсибилизации антибиотиков, противовоспалительного лечения.
Подготавка пациентки представляет комплексное обследование в больнице:
-
Общие лабораторные и биохимические изучения крови, мочи;
- Сдача биоматеритала на гепатит В и С, ВИЧ-инфицирование, РВ (гонорея);
- Биоматериал на атипичные (раковые) клетки;
- Анализ бакпосева из влагалища;
- ПЦР- выявление(полимеразная цепная реакция – методика установления патологических агентов);
- Кольпоскопия – визуальный осмотр влагалища и шейки с помощью увеличения.
- От самой пациентки требуется весьма тщательным образом обеспечить личную гигиену,
- Примерно за месяц до вмешательства рекомендуется избегать половой связи.
- В ситуации когда присутствует тревожное состояние из- за предстоящей хирургической операции, необходимо накануне и в день проведения хирургии употребить успокаивающие препараты.
Обычно манипуляция выполняется в продолжении около получаса. Учитывая способ операции и состояние пациентки используется общий, непродолжительного действия парентеральный наркоз либо местное обезболивание.
Операция проводится:
-
Перед стартом выполнения операции на внешнюю сторону маточной шейки наносится раствор Люголя или 3% раствор уксусной эссенции. Под воздействием вещества воспаленное место становится бледным.
- Осуществляется визуальный осмотр шейки при помощи кольпоскопа.
- Конизация выполняется путем постепенного внедрения в ткани и захватывания все большего участка, относительно объемов поражения.
- Иссеченный фрагмент извлекается при помощи пинцета.
- После ампутации место сечения обрабатывается спиртом для остановки кровопотери.
После операции не рекомендуется:
-
После конизации и до времени остановки крововыделений пациентке необходимо исключить половую активность. В ходе интимной близости можно задеть заживающий участок либо обеспечить проникновение микробов-патогенов.
- Строго запрещается осуществление спринцевания или введение во влагалищную полость каких- либо предметов – суппозиториев, гигиенических тампонов.
- Процедуры гигиены и очищения следует ограничить до принятия теплого (не горячего) душа. Запрещается прием ванны; купание в море, речке, озере; походы в бассейн, баню, сауну.
- Кроме того необходимо избегать пребывания в местах или помещениях где жарко. Точнее не рекомендуется загорать, пребывать продолжительное время около работающей духовки, печи или в горячем цеху и т.д.
- Пациентке необходимо всегда иметь в виду то что, при восстановительном периоде запрещено вести физически напряженный образ жизни – физические упражнения, спорт, езда верхом на лошадях, на велосипеде.
- Следует недопускать тяжелой, физической работы, поднятия большого веса. В случае когда пациентка занимается работой, подразумевающей физические нагрузки, следует взять отпуск либо оформить больничный лист.
- Кроме того запрещается употребление алкоголя, спиртосодержащих напитков и любых медикаментов, которые помогают разжижению крови, и могут стать причиной кровотечения, к примеру, ацетилсалициловая кислота.
Реабилитация после хирургии, в любом индивидуальном случае разная, как и срок заживления при конизации шейки матки – все упирается в способ, которым было осуществлено удаление пораженных частей слизистой оболочки.
-
Ножевая конизация –возвращение целостности слизистых случается приблизительно по прошествии 2 месяцев.
- Начальные 3 недели пациентка будет чувствовать болезненные ощущения пониже живота, которые могут становиться сильнее при продолжительной ходьбе или подъеме/ спуске по лестнице.
- В продолжении реабилитационного периода следует исключить спринцевания, использование гигиенических тампонов и половых связей, во избежание инфекционного заражения раны.
-
Восстановление раневой поверхности наступает по истечении месяца.
- В начальные недели при визуальном осмотре маточной шейки будет обнаруживаться отечность. Данный способ резекции предполагает формирование струпа после выполнения конизации шейки.
- По прошествии 7 – 12 суток струп отделяется без помощи, становясь причиной крововыделений.
- Возвращение целостности шейки матки предполагается спустя месяц.
- В продолжении 10-15 суток будут выделяться серозные крововыделения, это абсолютно нормально.
- В течение постоперационного времени может появляться спонтанное кровотечение.
- Полное затягивание раны наступает спустя примерно месяц.
- В начальные дни после операции могут обнаруживаться достаточно большого количества кровянистые выделения, в частности, если область удаления была большой и выполнялся кюретаж.
Данный вопрос тревожит никак не менее чем вопрос о проведении самого вмешательства. Вслед за тем, как произведена конизация, постоперационный срок у разных пациенток может пусть и незначительно но разниться.
Все зависит от самой шейки, объема иссеченного фрагмента, и других нюансов процесса операции:
-
По обыкновению, постоперационное болезненное ощущение напоминает боль сопровождающую менструацию. Аналогично тянущая, более длительная.
- Выделения кровянистые, водянистые свойственны при каждом случае. Их количество может быть увеличенным. Когда оно превышает свойственный для нормальных месячных объём, то следует обратиться к ведущему гинекологу. Часто наблюдается прекращение выделений через 14 суток, все же, вероятно и до месяца.
- Полноценное восстановление наблюдается по истечении 4 месяцев. Однако вся постоперационная симптоматика исчезает в продолжении месяца.
- Бурые, даже чуть коричневатые, или водянисто- розовые выделения после данной операции являются нормой. Предположительно через 7 суток отделяется струп. Возможно некоторое увеличение количества выделений. Иногда пациентки говорят о том, что определенно ощущали как отделяется струп после конизации.
- Менструации после конизации шейки матки, по обыкновению наступают как и положено, но более обильные. Далее их количество приходит в норму.
- В целях устранения боли вполне достаточно противовоспалительных нестероидных средств. Строго запрещается употребление медикаментов, обеспечивающих разжижение крови и понижение ее свертываемости: Аспирин, ТромбоАсс.
- В каких- то случаях врачи советуют минимизировать сидячее положение в продолжении 7 дней.
- Примерно на месяц недопустимо принятие горячего душа, походы в сауны, бани, секс.
- Исключаются физические занятия.
- Запрещается ношение тяжестей больше 3 кг.
Несмотря на тот факт что количество возвращения неправильного роста и развития тканей становится меньше после гистерэктомии, полагается, что в подобных ситуациях необходимо время от времени сдавать мазки на исследования.
Появление рецидивов онкологии маточной шейки in situ после конизации и лабораторного изучения стандартных фрагментов удаленного материала маточной шейки, который выполняется с целью возможности контроля за полноценностью иссечения, равняется 1,2%. Частота эпизодов перероста в инвазивный рак составляет 2,1%.
Существует опасность повторного возвращения патологии в ситуации технической сложности проведения конизации, которая возникает из-за каких-то определенных особенностей строения шейки матки.
При самой манипуляции хирургу непросто определить глубину иссечения, и таким образом могут захватываться излишне обширные части здорового органа.
В каких-то случаях у нерожавших женщин врач удаляет совсем небольшой объём поражённой шейки матки, что может повлечь возвращение неправильного роста и развития тканей иссекаемого органа.
И все же главным страхом для многих пациенток с проблемами в маточной шейке, становится страх перед хирургическим вмешательством и вероятные осложнения, влияющие на репродуктивную функцию женщины.
Нужно немедленно обращаться к врачу, если:
-
Выделения вслед за выполенной конизацией маточной шейки длятся более 3 недель и/или характеризуются неприятным запахом;
- Пониже живота возникли мощные болезненные ощущения, которых не возникало раньше;
- Повышенная температура, более 38°С;
- Возникновение кровотечения после конизации, и пациентка не понимает, что предпринять.
Для большинства пациенток данная хирургия стала удачной вехой на пути к выздоровлению и желаемому материнству.
Когда существует необходимость в выполнении конизации шейки матки, к примеру, при неправильном нарастании и формировании ткани шейки 3 степени, страшится процедуры не следует.
Существующие способы лечения обеспечили понижение вероятных рисков до нуля, и по итогам достичь способности к материнству.
Послеоперационные осложнения почти не возникают. Это становится возможным благодаря тому, что в настоящее время операция проходит с применением высоких технологий и современных медикаментов.
Однако и данные условия не способны в полной мере обеспечить гарантиями невозникновения осложнений у пациента.
Предположительные проявления после выполнения конизации шейки матки:
- долгие и в большом объеме кровотечения;
- заражение органов малого таза;
- сжатие цервикального хода;
- недостаточность тонуса шейки в период вынашивания ребенка;
- выкидыш или досрочное родоразрешение;
- рубцевание ткани шейки.

Предположение о полной утрате способности к беременности определенно не является истиной.
Требуется всего-навсего отложить зачатие, вынашивание ребенка и роды на год либо на пару лет.
Понижается вероятность оплодотворения по причине узости шейки или цервикального канала. Однако трансформация по причине отклонения или не иссеченная ткань могла в разы сделать канал уже.
Информативно проведение конизации в анамнезе, в обязательном порядке отражается в медицинских документах будущей мамы. Сохраняется опасность преждевременного родоразрешения по причине того что маточная шейка не способна выдерживать давление веса обремененной матки.
В ценообразовании решающим фактором становится способ конизации.
Стоимость разнится в районе от 10 до 40 тысяч рублей.
источник
Автор: Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры паталогической анатомии и патологической физиологии
Конизация шейки матки – это операция, которая относится к малохирургической технике в гинекологии. Заключается в удалении участка конусообразной формы из шейки матки и части цервикального канала, отсюда и название операции. Конизация является одним из методов лечения фоновых и предраковых заболеваний шейки матки.
Конизация проводится при видимых патологических участках на шейке матки, а также при обнаружении дисплазии шеечного эпителия в мазках, которые берутся у женщин ежегодно на профосмотрах.
Основные состояния, при которых проводится конизация:
- Наличие зон измененного эпителия при кольпоскопии.
- Выявление атипичных клеток в мазках.
- Дисплазия 2-3 степени по результатам морфологического исследования.
- Эрозии.
- Лейкоплакия.
- Эктропион (выворот).
- Полипы шейки матки.
- Рубцовые деформации шейки матки после разрывов, травм, предыдущих манипуляций на шейке.
- Рецидив дисплазии после электрокоагуляции, лазерной вапоризации, криодеструкции.
Все же основная причина, по которой женщина направляется на конизацию – это цитологически или гистологически выявленная дисплазия шейки матки. Дисплазия – это нарушение нормальной дифференцировки пластов многослойного эпителия. Считается, что дисплазия в большинстве случаев переходит в рак. В других классификациях (особенно за рубежом) можно встретить термин «цервикальная интраэпителиальная неоплазия» (CIN), в которой выделяют три степени. Конизация проводится в основном при CIN II.
Поэтому основная цель операции конизации – это удаление участков, в которых уже запущен механизм ракового перерождения клеток и предотвращение развития рака шейки матки. Операция выполняет две задачи: диагностика и лечение.
- Удаляется участок слизистой с патологическими изменениями в пределах неизмененной ткани (захватывается здоровая ткань в границах 5-7 мм).
- Удаленный участок шейки направляется на патогистологическое исследование.
- Если при исследовании исключается инвазивный рак, а края удаленного конуса не содержат диспластических изменений, патология считается радикально излеченной.
- Если же при исследовании возникают сомнения в неполном удалении зоны дисплазии или наличии инвазивного рака, конизация считается диагностическим этапом. В этом случае планируется другое более радикальное лечение.
Конизация планируется сразу после завершения очередной менструации (на 1-2 сухие сутки). Это делается потому, что в первую фазу цикла повышается уровень эстрогенов, которые способствуют пролиферации (усиленному восстановлению) эпителия и скорейшему заживлению.
Подготовиться нужно заранее. При планировании операции не менее чем за месяц проводится гинекологический осмотр, кольпоскопия, берутся мазки на микрофлору, на цитологию.
Возможно, будет назначено УЗИ органов малого таза и лимфоузлов. При необходимости врач может взять биопсию из наиболее подозрительного участка.
Если выявляется воспалительный процесс во влагалище, проводится соответствующее противовоспалительное лечение до получения нормальных результатов мазков.
За 2 недели до предполагаемой операции назначаются анализы:
- Общие анализы крови и мочи.
- Кровь на сифилис.
- Антитела к ВИЧ, вирусным гепатитам В, С.
- Гемостазиограмма.
- Определение группы крови и резус-фактора.
- Флюорография (в течение года).
- Электрокардиограмма.
- Осмотр терапевта.
Не проводится конизация:
- При наличии воспалительного процесса во влагалище и шейке матки.
- При подтвержденном биопсией инвазивном раке.
- При острых инфекционных заболеваниях.
- При плохо определяемых границах трансформации эпителия.
- Если границы патологии выходят за пределы технических возможностей лечения.
- При декомпенсациях хронических заболеваний (сердечной недостаточности, гипертонии, сахарного диабета, почечной и печеночной недостаточности).
- Нарушении свертываемости крови.
Конизации классифицируются по физическому фактору, с помощью которого удаляется участок ткани:
- Ножевая.
- Лазерная.
- Криоконизация.
- Электроконизация.
- Экономную конизацию (конусовидную биопсию) – размер удаляемого участка не более 1-1,5 см.
- Высокую конизацию – с удалением 2/3 и более длины цервикального канала.

В настоящее время проводится очень редко из-за высокой частоты осложнений (кровотечения, перфорации, образование грубых рубцов после операции). Осложнения после ножевой конизации отмечаются в 10% случаев (при других более современных методах – в 1-2%).
Однако именно ножевая конизация позволяет получить препарат для исследования более лучшего качества, чем при лазерном или электроволновом удалении. Поэтому этот вид конизации применяется в ряде клиник до сих пор.
Нужный участок удаляется при помощи воздействия высокоинтенсивного лазерного луча. Операция малотравматичная, почти бескровная и безболезненная.
Преимущества лазерной конизации:
лазерная конизация шейки матки
Позволяет с высокой точностью дозировать глубину деструкции.
Недостатки:
- Есть риск ожога окружающих здоровых тканей.
- В большинстве случаев требуется общий наркоз для максимальной иммобилизации (пациентка не должна двигаться).
- Метод достаточно дорогостоящий.
Другие термины: электроконизация, электроволновая конизация, диатермоэлектроконизация.
Для этих целей применяется аппарат радиоволновой хирургии «Сургитрон». Он представляет собой электрогенератор и набор различных электродов.
Деструкция тканей достигается воздействием высокочастотного переменного тока.
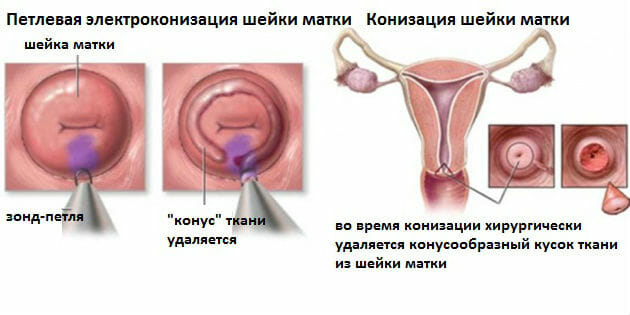
Еще более усовершенствованный метод радиоволновой конизации – это радиохирургическая петлевая эксцизия.
радиоволновая конизация шейки матки
Вырезается нужный участок при этом специально разработанным для этих целей петлевым электродом.
Врач выбирает электрод с петлей нужного размера (удаляемый участок должен на 3-4 мм превышать размеры патологического очага). На электрод подается высокочастотный ток. Путем вращения петлевого электрода по кругу вырезается участок шейки на глубину 5-8 мм.
Преимущества метода:
- Может проводиться под местной анестезией.
- Поврежденные кровеносные сосуды сразу коагулируются – риск кровотечения минимален.
- Температура в зоне деструкции не превышает 45-55 градусов. При этом нет риска получить ожог окружающих здоровых тканей.
- Позволяет взять участок ткани на исследование менее поврежденный, чем при лазерном методе.
- Очень маленький процент осложнений.
На сегодняшний день этот способ конизации наиболее распространен.
Путем воздействия замораживающего действия оксида азота производится деструкция патологического очага. Метод безболезненный и достаточно недорогой. В нашей стране в настоящее время практически не применяется. Считается, что не всегда точно можно рассчитать мощность замораживающего фактора, а также не выполняется основная цель конизации – не остается участка ткани, который можно исследовать.
Для этой операции не требуется длительное стационарное лечение. Она может проводиться в условиях дневного стационара или стационара одного дня.
Особой подготовки также не требуется. Рекомендуется побрить волосы в области лобка, утром ничего не есть и сходить в туалет (опорожнить кишечник и мочевой пузырь).
-
Операция проводится под местной анестезией с возможной предварительной седацией транквилизаторами, или же под кратковременным внутривенным наркозом.
- Положение – в гинекологическом кресле.
- Врач осматривает шейку матки в зеркалах.
- Проводится проба с раствором Люголя или 3% раствором уксусной кислоты: при обработке раствором йода здоровая ткань окрашивается в желтый цвет, измененный эпителий остается непрокрашенным. При обработке уксусной кислотой патологический участок приобретает белесоватый цвет.
- Шейка матки инфильтрируется раствором новокаина или лидокаина.
- Далее проводится сама процедура конизации в зависимости от выбранного метода. Удаляется участок слизистой в виде конуса с вершиной, обращенной к цервикальному каналу. Электроды устанавливаются в пределах 3-5 мм от границ зоны трансформации. Толщина вырезаемого участка – около 5 мм.
- С помощью пинцета вырезанный кусочек удаляется и отправляется на исследование.
- Коагулируются кровоточащие сосуды.
Вся операция занимает не более 20 минут времени.
После проведенной конизации пациентка около 2-х часов находится в палате, затем она может идти домой.
Как правило, несколько дней отмечаются ноющие боли внизу живота (похожие, как при менструации). Выделения из влагалища после этой процедуры будут у всех. Но количество и сроки их могут быть разными. Обильных кровянистых выделений быть не должно. Обычно это прозрачные серозные выделения с примесью крови, или светло-коричневые, или мажущиеся. Выделения могут иметь неприятный запах.
У некоторых прекращение выделений отмечается через неделю, у некоторых продолжается до следующей менструации. Первая после операции менструация может быть обильнее, чем обычно.
Шейка матки после конизации представляет собой открытую рану. Поэтому как и для заживления любой раны, нужно минимизировать воздействия на нее. А именно:
- В течение месяца не иметь вагинальных половых контактов.
- Не пользоваться влагалищными тампонами.
- Не принимать ванну (мыться под душем).
- Не поднимать тяжести более 3-х кг.
- Исключается баня и сауна.
- Не плавать.
- Избегать перегревания.
- Не принимать препараты, препятствующие свертыванию крови (аспирин).
При неосложненном послеоперационном течении заживление шейки происходит достаточно быстро. Примерно на 7-10-е сутки отходит струп, покрывающий рану после коагуляции сосудов, и начинается эпителизация раны. Полное заживление происходит к 3-4 месяцу.
Обычно в это время и проводится повторный осмотр гинеколога. Если же женщина сомневается, что что-то идет не так, она должна обратиться к врачу раньше. Обычно эти моменты всегда обговариваются, и пациентка знает о подозрительных симптомах:
- Обильные кровянистые выделения, как при месячных
- Повышение температуры тела.
- Продолжающиеся выделения более 4-х недель или не снижение объема выделений к 3-й неделе.
- Жжение и зуд во влагалище.
- Появление болей внизу живота через какое-то время после операциии (боли в течение нескольких дней сразу после конизации – нормальное явление).
- Появление выделений после «сухого» периода.
Как правило, не требуется никаких дополнительных воздействий на шейку в этом периоде. Но в некоторых случаях могут быть назначены спринцевания или свечи.
Мазок на цитологию нужно взять через 3-4 месяца после операции и в последующем – каждые полгода в течение 3-х лет. Если атипичные клетки не выявляются, через 3 года можно проходить обычный профосмотр 1 раз в год.
Осложнения при современных видах конизации наблюдаются достаточно редко (в 1-2%).
- Кровотечения.
- Присоединение инфекции с развитием воспаления.
- Рубцовая деформация шейки матки.
- Невынашивание беременности (самопроизвольные аборты и преждевременные роды).
- Эндометриоз.
- Нарушение менструального цикла.
При различных патологических процессах в шейке матки у нерожавших женщин, или у женщин, которые планируют повторную беременность, должны выбираться максимально щадящие методы, по возможности без нарушения структуры шейки (коагуляция эрозии, полипэктомия).
Но если гистологически подтверждена дисплазия 2-3 стадии, конизация все же в этом случае неизбежна. При этом выбираются современные методы (лазерная и радиоволновая конизация), риск осложнений при которых минимален.
Планировать беременность после конизации желательно не ранее, чем через год после операции.
Как правило, конизация не влияет на способность к зачатию. Но иногда в случаях слишком обширной резекции тканей, повторных конизаций, осложненном течении возможно сужение цервикального канала вследствие развития спаек. Тогда процесс оплодотворения будет затруднен.
А вот на нормальное вынашивание беременности и естественные роды последствия конизации могут оказать негативное влияние намного чаще, чем на зачатие. Объясняется это тем, что операция все же несколько изменяет структуру шейки матки, она может укоротиться, может снизиться ее эластичность. Поэтому у женщин, перенесших конизацию, может наблюдаться невынашивание беременности до полного срока: шейка матки просто не выдерживает нагрузки, может раскрыться раньше срока.
Родоразрешение естественным путем у женщин, перенесших конизацию, возможно. Но врачи должны быть полностью уверены, что шейка матки достаточно эластична. На практике же почти всегда родоразрешение у таких женщин проводят с помощью кесарева течения. Акушеры опасаются неполноценного раскрытия шейки матки в процессе родов.
По отзывам пациенток, перенесших конизацию:
- Не стоит слишком волноваться – операция небольшая, осложнения бывают очень редко.
- Сама операция не вызывает неприятных ощущений.
- Боли после операции вполне терпимые, проходят за 1-2 дня.
- После операции можно идти домой, но желательно с сопровождающим и на машине, так как после наркоза может кружиться голова.
- После операции отмечаются выделения до 2-4 недель. Это нормальное явление. После отхождения струпа выделения могут усилиться.
- Следует заранее позаботиться о том, что кто-то из домашних возьмет на себя часть домашней работы, так как поднимать тяжести и перенапрягаться нельзя. Особенно это актуально, когда дома есть маленький ребенок.
- Стоит доверять врачу и выполнять все ограничения в течение месяца.
Зависит от выбранного метода. Цена варьирует от 10 до 40 тысяч рублей.
источник
Киста шейки матки – это доброкачественное полостное образование, заполненное жидкостью. Формируется на фоне хронического воспалительного процесса или эндометриоза. Некоторые образования могут спонтанно регрессировать. Выявляется при гинекологическом осмотре, во время кольпоскопии и УЗИ.
Цервикальная киста хорошо поддается консервативной терапии. В ряде случаев показано деструктивное лечение – прижигание очага лазером, радиоволнами или электрическим током. Хирургическое удаление кисты на шейке матки проводится при обширном поражении органа. Выбор метода лечения определяется после полного обследования женщины.
Лечение без операции возможно при соблюдении ряда условий:
- Киста не сопровождается выраженной симптоматикой, требующей срочного решения проблемы;
- Нет препятствий для зачатия и вынашивания ребенка;
- Нет иной патологии, требующей хирургического лечения.
Если наличие кисты шейки матки не сопровождается осложнениями, то применяется наблюдательная тактика.
Консервативная терапия включает прием препаратов:
- Гормональные средства. Назначаются при эндометриозе. Приводят к регрессу очага;
- Антибактериальные, противогрибковые и противовирусные средства. Назначаются при ретенционных кистах на фоне хронического цервицита;
- Средства для восстановления микрофлоры половых путей;
- Иные симптоматические препараты по показаниям.
Отсутствие эффекта от консервативной терапии – повод для деструктивного и хирургического лечения.
Показания для удаления цервикальной кисты:
- Один или несколько очагов величиной более 5 мм;
- Сочетание кисты с эрозией или полипом шейки матки;
Во избежание осложнений при сочетании кисты шейки матки с эрозией женщине будет предложено удаление новообразования.
- В плане диагностики подозрительных образований на шейке матки (тяжелой дисплазии и рака). Кисты мешают полноценному обследованию;
- Планирование беременности. Если киста может помешать зачатию и вынашиванию плода, ее нужно удалить.
- Менструация. Процедура проводится только после завершения ежемесячных выделений;
- Острый воспалительный процесс в половых путях. Лечение возможно только после санации влагалища;
- Беременность. Лечение откладывается до рождения ребенка;
- Период лактации. Рекомендуется завершить грудное вскармливание до начала терапии. При наличии показаний операция проводится и во время лактации;
- Обострение хронической патологии. Хирургическое лечение проводится в период ремиссии;
- Рак шейки матки. Объем операции расширяется вплоть до удаления матки.
Показания и противопоказания к лечению кисты определяются врачом после полного обследования пациентки.
Нужно ли удалять кисты на шейке матки? Да, если есть показания. Без лечения цервикальная киста ведет к развитию осложнений:
- Деформация цервикального канала. Крупные единичные и множественные кисты меняют структуру органа;
Если вовремя не начать лечение кистозных образований, то это может привести к деформации цервикального канала.
- Сужение канала шейки матки. Образования, расположенные внутри цервикального канала и близко к маточному зеву, уменьшают его просвет.
Все эти состояния препятствуют зачатию и вынашиванию ребенка. Затрудняется движение сперматозоидов по цервикальному каналу, снижается вероятность наступления беременности. При гестации растет риск развития истмико-цервикальной недостаточности. Это состояние приводит к раскрытию шейки матки раньше срока, грозит выкидышем и преждевременными родами.
Потенциальным источником инфекции становится особая группа новообразований – наботовы кисты. Они являются резервуаром для патогенных микроорганизмов. Вялотекущее воспаление шейки матки грозит перейти в полость органа, помещать имплантации и вынашиванию плода. Возрастает риск внутриутробного заражения ребенка, самопроизвольного прерывания беременности.
Своевременная терапия позволяет избежать развития осложнений и сохранить репродуктивное здоровье.
Удаление цервикальной кисты проводится на 5-7-й день менструального цикла, но не ранее, чем закончатся месячные. В менопаузу процедура выполняется в любой удобный день.
- Осмотр гинеколога;
- Общеклиническое обследование. Анализы крови и мочи позволяют оценить общее состояние женщины и выявить противопоказания. При подозрении на беременность нужно сдать кровь на определение ХГЧ;
- Тесты на инфекции. Выявляются воспалительные процессы во влагалище и на шейке матки. Проводится обследование на ВИЧ, сифилис и вирусные гепатиты;
- Специальные обследования для оценки состояния шейки матки: мазок на онкоцитологию, кольпоскопия с биопсией;
При подготовке к операции необходимо сдать мазок на онкоцитологию.
После обследования выставляется окончательный диагноз и определяется тактика терапии.
Варианты удаления цервикальных кист:
- Деструктивное лечение. Проводится прижигание шейки матки одним из доступных методов. Показано при незначительном поражении органа и отсутствии тяжелой сопутствующей патологии;
- Хирургическое лечение. Конизация шейки матки проводится при обширном и глубоком поражении органа, а также при наличии иных состояний (крупные и множественные полипы, дисплазия тяжелой степени).
Объем медицинского вмешательства определяется индивидуально исходя из тяжести состояния женщины и ее репродуктивных планов. Конизация – это серьезная операция, создающая проблемы при зачатии и вынашивании ребенка. Если женщина планирует беременность, гинекологи стараются обойтись щадящими методами. Удаление части шейки матки у нерожавших женщин проводится только в том случае, если иные варианты лечения неприемлемы.
Прижигание кисты шейки матки проводится в амбулаторных условиях. Процедура проходит практически безболезненно для пациентки, и лишь часть женщин отмечает некоторый дискомфорт во время проведения манипуляций. Анестезия обычно не требуется. Чувствительным пациенткам рекомендуется начать прием седативных препаратов (валериана, пустырник) за 5-7 дней до прижигания.
За несколько дней до прижигания кисты особо чувствительным женщинам иногда рекомендуется прием успокоительных препаратов.
Варианты деструктивного лечения кисты шейки матки:
В современной гинекологии практически не используется химическое прижигание кисты шейки матки. Применение таких препаратов оправдано только при небольших и поверхностных новообразованиях. Процедура имеет свои преимущества перед иными методами терапии. Она проходит безболезненно, быстро и не требует специального оборудования. К недостаткам можно отнести низкую эффективность метода. После лечения высока вероятность рецидива болезни.
Для химического прижигания очага используются различные лекарственные средства (Солковагин и другие). Врач вскрывает кисту тонкой иглой, после чего наносит препарат на ее ложе. Контрольный осмотр проводится через 7 дней и далее после менструации. Если киста не исчезла, процедуру придется повторить.
Препарат Солковагин применяется для химического прижигания вскрытой кисты шейки матки.
Диатермоэлектрокоагуляция (ДЭК) – это воздействие на очаг электрическим током. Врач вскрывает кисту, делает круговой надрез электроножом и убирает дефект. Ложе прижигается электротоком, сосуды коагулируются, и кровотечение прекращается. На 10-12-й день после прижигания на слизистой оболочке формируется струп. Он отходит с незначительным кровотечением. Шейка матки заживает в течение 8-12 недель.
- Доступность и низкая цена. ДЭК проводится в любой женской консультации;
- Возможность воздействия на глубокие и обширные очаги.
- Длительное заживление;
- Болезненность процедуры;
- Негативные последствия процедуры. Формируются рубцы на шейке матки, возникает стеноз цервикального канала, что затрудняет течение беременности и родов;
- Высок риск развития эндометриоза шейки матки.
Частота осложнений при ДЭК достигает 50%, что подтверждают многочисленные отзывы. По этой причине гинекологи постепенно отказываются от прижигания электротоком, отдавая предпочтение современным безопасным методам. У женщин, планирующих беременность, электрокоагуляция не применяется.
Криодеструкция – это разрушение патологического очага путем его замораживания. Для процедуры используется жидкий азот, реже закись азота или углекислый газ. Под действием низкой температуры происходит некроз тканей. Кровоток в зоне воздействия сразу прекращается за счет формирования тромба. Некротизация очага продолжается и после завершения процедуры. Отмершие клетки выходят с обильными водянистыми выделениями. Заживление шейки идет за 8-10 недель.
Криодеструкция – замораживание кисты шейки матки с последующим отмиранием клеток новообразования.
- Безболезненность. Холод выступает в качестве анестетика;
- Низкая кровоточивость – сосуды спазмируются во время процедуры;
- Доступность. Аппаратура для криодеструкции есть во многих муниципальных клиниках.
- Ограниченность воздействия. Не применяется при величине очага более 3 см;
- Незначительная глубина проникновения (до 5 мм);
- Нет возможности изменять глубину воздействия в ходе прижигания;
- Длительный восстановительный период, сопровождающийся гидрореей – обильными водянистыми выделениями из половых путей;
- Нет возможности взять ткань для гистологического исследования: очаг полностью разрушается;
- Не проводится при деформации шейки матки, так как предполагает плотное прилегание к поверхности.
Криодеструкция может применяться у нерожавших женщин, но в современной гинекологии приоритет отдается другим методам.
Лазерная вапоризация позволяет прицельно удалить очаг, не затрагивая здоровые ткани. Под воздействием высокой температуры вода в клетках испаряется, и киста исчезает. Глубина проникновения – до 5 мм в цервикальном канале и до 3 мм на влагалищной части органа. Заживление происходит за 4-5 недель.
- Высокая эффективность: позволяет убрать очаг за одну процедуру;
- Низкий риск кровотечения: сосуды прижигаются лазерным лучом;
- Нет риска инфицирования, так как процедура бесконтактная;
- Короткий восстановительный период;
- Процедура не приводит к образованию рубцов на шейке матки.
- Незначительная глубина проникновения;
- Требует точности от хирурга;
- Нет возможности получить материал для гистологического исследования. При лазерной вапоризации ткани испаряются.
Лазерная коагуляция применяется у нерожавших женщин. После процедуры не возникает препятствий для зачатия и вынашивания плода.
Лазерная вапоризация (коагуляция) представляет собой прижигание пораженных участков путем воздействия на них лазерного луча.
Радиоволновой метод лечения считается самым безопасным и эффективным. Можно провести и вскрытие кисты радионожом, и прижигание ложа. Эпителизация слизистой оболочки происходит за 4-5 недель. Из недостатков стоит отметить только высокую стоимость. Не каждая клиника может предоставить аппарат для радиоволновой коагуляции.
- Безболезненность, бесконтактность и бескровность процедуры;
- После коагуляции не остаются рубцы на шейке матки;
- Низкий процент осложнений;
- Можно взять материал на гистологическое исследование.
Радиоволновая коагуляция – метод выбора у женщин, планирующих беременность.
Стоимость прижигания цервикальной кисты зависит от выбранного способа лечения. Электрокоагуляция и криодеструкция в клиниках Москвы обойдутся в 4-5 тысяч рублей. Цена лазерной и радиоволновой коагуляции доходит до 10 тысяч рублей. В государственной клинике процедура делается бесплатно для пациентки по полису ОМС, но здесь женщина не имеет возможности выбрать самый безопасный и комфортный вариант. Если в бюджетной организации нет аппарата для радиоволновой или лазерной коагуляции, врач может предложить только криодеструкцию и ДЭК вне зависимости от репродуктивных планов пациентки.
Конизация шейки матки – это иссечение части органа в форме конуса. Ретенционные и эндометриоидные кисты редко становятся показанием к такой операции. Конизация назначается при сочетании кист с иной патологией шейки матки:
- Дисплазия II и III степени;
- Эрозия шейки матки, при которой невозможно четко выявить зону трансформации и провести прицельное прижигание тканей;
- Рубцовая деформация шейки матки.
Конизация шейки матки при лечении кисты применяется в исключительных случаях, а именно — при сочетании с другими серьезными патологиями.
Варианты хирургического лечения:
- Ножевая эксцизия. Хирург иссекает часть шейки матки скальпелем. Это самый простой, доступный и вместе с тем опасный метод лечения. Конизация скальпелем ведет к обильному кровотечению. После операции высок риск развития осложнений;
- Петлевая электроконизация (LEEP, LLETZ). Выполняется с помощью электроножа. Петля захватывает участок шейки матки и иссекает его, сосуды прижигаются электротоком. Этот простой и дешевый метод имеет свои недостатки и не применяется у нерожавших женщин. После петлевой электроэксцизии высока вероятность рубцовой деформации шейки матки и послеоперационного кровотечения;
- Лазерная конизация. Иссечение участка шейки матки проводится лазерным скальпелем. При глубоком расположении очага требуется сделать несколько подходов. Заживление шейки матки после воздействия лазера идет без рубцов;
- Радиоволновая конизация. Проводится на аппарате «Сургитрон» или «Фотек». Негативное воздействие тепла на ткани минимальное. Рубцы после процедуры не образуются. Рекомендовано нерожавшим женщинам.
Лапароскопия, лапаротомия и другие вмешательства, предполагающие вскрытие брюшной стенки, при кисте шейки матки не проводятся.
Стоимость конизации шейки матки радиохирургическим методом – 30-40 тысяч рублей. Цены на другие варианты лечения несколько ниже. В государственных медучреждениях по полису ОМС при наличии показаний операция проводится бесплатно для пациентки.
Конизация – болезненная процедура. Она проводится под наркозом. Женщина засыпает и не испытывает боли.
Поскольку конизация шейки матки – процедура болезненная, то делается она под наркозом.
В таких условиях врач может спокойно провести операцию, не опасаясь осложнений из-за реакции пациентки. Процедура может проводиться в стационаре одного дня. При хорошем самочувствии женщина в тот же день отправляется домой.
Течение реабилитационного периода во многом зависит от поведения женщины. Важно в точности соблюдать рекомендации лечащего врача. При появлении любых непонятных симптомов нужно обратиться к гинекологу.
После прижигания и конизации шейки матки нельзя:
- Вести половую жизнь;
- Заниматься спортом;
- Посещать сауну, баню, солярий;
- Проводить тепловые процедуры, в том числе принимать горячую ванну;
- Заниматься тяжелой физической работой;
- Делать спринцевания;
- Пользоваться гигиеническими тампонами.
Все ограничения снимаются после заживления шейки матки. Сроки реабилитации зависят от метода лечения. После радиоволнового прижигания эпителизация проходит за месяц, в случае ДЭК на восстановление органа требуется 2-3 месяца. При конизации срок реабилитации составляет 3 месяца и более.
В первые дни после прижигания и конизации шейки матки будут идти кровянистые выделения. Их объем будет зависеть от размеров очага и объема вмешательства. Постепенно выделения будут уменьшаться и прекратятся совсем. На 7-12-й день может отойти струп, и тогда вновь возникнут кровянистые выделения. Спустя 4 недели влагалищный секрет становится умеренным, светлым. И только после криодеструкции обильные водянистые выделения сохраняются до 6 недель.
Боли после прижигания шейки матки практически не наблюдается. Отмечается потягивание внизу живота в первые 2-3 дня после процедуры. В дальнейшем вся симптоматика стихает. После конизации боль может сохраняться до 7-10 дней.
Спустя 10-14 дней после прижигания могут быть назначены противовоспалительные свечи и средства, усиливающие регенерацию слизистой оболочки. Они ускоряют восстановление шейки матки и снижают вероятность развития осложнений.
Противовоспалительные свечи, помогающие быстрее восстановиться слизистой шейки матки после оперативного вмешательства.
Больничный лист при амбулаторном лечении не выдается. При госпитализации в стационар больничный лист выписывается на весь период терапии.
После прижигания и конизации шейки матки возможно развития таких осложнений:
- Кровотечение во время процедуры и после ее завершения;
- Инфицирование половых путей;
- Рубцовая деформация шейки матки;
- Стеноз цервикального канала;
- Неполное удаление патологического очага и рецидив заболевания.
Тревожные симптомы, свидетельствующие о развитии осложнений:
- Обильные кровянистые выделения после лечения (в любой день в течение первого месяца);
- Усиление кровянистых выделений после их стихания;
- Изменение характера естественных выделений;
- Зуд и жжение во влагалище;
- Выраженная боль внизу живота;
- Повышение температуры тела.
При появлении таких симптомов нужно срочно обратиться к гинекологу. Необходимо пройти осмотр у специалиста, чтобы оценить состояние шейки матки и выявить возможные осложнения.
источник

 Воспалительное поражение слизистой цервикального канала – эрозии и псевдоэрозии, полипы, расслоение шейки матки, кисты, раковые опухоли.
Воспалительное поражение слизистой цервикального канала – эрозии и псевдоэрозии, полипы, расслоение шейки матки, кисты, раковые опухоли.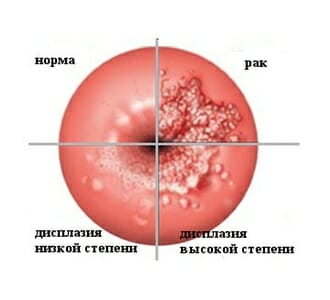 Рак шейки матки. Злокачественные трансформации на внешней оболочке маточной шейки. Подразумевает доонкологическое состояние, характеризующееся переходом неправильного формирования тканей последней стадии в раковое заболевание. Патологическая метаморфоза верхнего слоя с нарастанием несвойственных клеток вовнутрь цервикального канала. Еще не является онкологией, однако предполагать его дальнейшую доброкачественность не станет ни один гинеколог. Самым угрожающим становится обстоятельство, когда локализация отклонения стремительно растет в размерах.
Рак шейки матки. Злокачественные трансформации на внешней оболочке маточной шейки. Подразумевает доонкологическое состояние, характеризующееся переходом неправильного формирования тканей последней стадии в раковое заболевание. Патологическая метаморфоза верхнего слоя с нарастанием несвойственных клеток вовнутрь цервикального канала. Еще не является онкологией, однако предполагать его дальнейшую доброкачественность не станет ни один гинеколог. Самым угрожающим становится обстоятельство, когда локализация отклонения стремительно растет в размерах.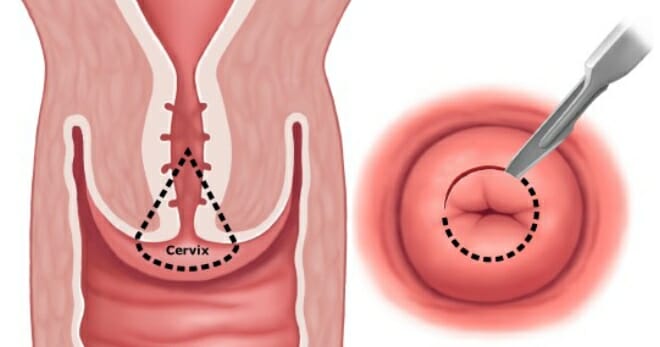
 Воздействие аппарата представляет собой излучение волн высоких частот. Появляются они на основании хирургического электрода. Под влиянием высокочастотных волн, структура органа приступает к выработке тепла, что способствует ее расхождению.
Воздействие аппарата представляет собой излучение волн высоких частот. Появляются они на основании хирургического электрода. Под влиянием высокочастотных волн, структура органа приступает к выработке тепла, что способствует ее расхождению.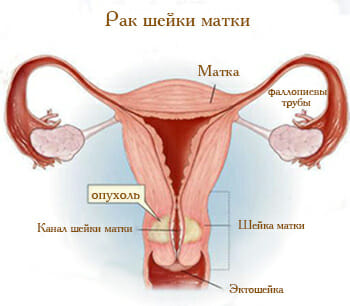 Конизация не осуществляется в ситуации постановки диагноза инвазивной формы рака шейки матки.
Конизация не осуществляется в ситуации постановки диагноза инвазивной формы рака шейки матки.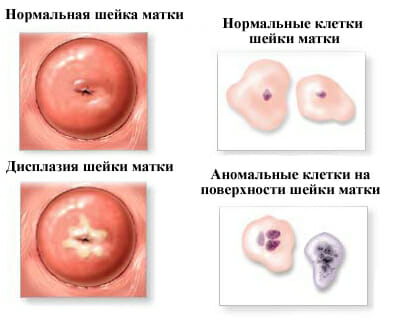 Общие лабораторные и биохимические изучения крови, мочи;
Общие лабораторные и биохимические изучения крови, мочи;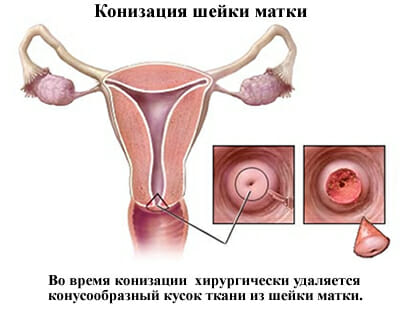 Перед стартом выполнения операции на внешнюю сторону маточной шейки наносится раствор Люголя или 3% раствор уксусной эссенции. Под воздействием вещества воспаленное место становится бледным.
Перед стартом выполнения операции на внешнюю сторону маточной шейки наносится раствор Люголя или 3% раствор уксусной эссенции. Под воздействием вещества воспаленное место становится бледным. После конизации и до времени остановки крововыделений пациентке необходимо исключить половую активность. В ходе интимной близости можно задеть заживающий участок либо обеспечить проникновение микробов-патогенов.
После конизации и до времени остановки крововыделений пациентке необходимо исключить половую активность. В ходе интимной близости можно задеть заживающий участок либо обеспечить проникновение микробов-патогенов.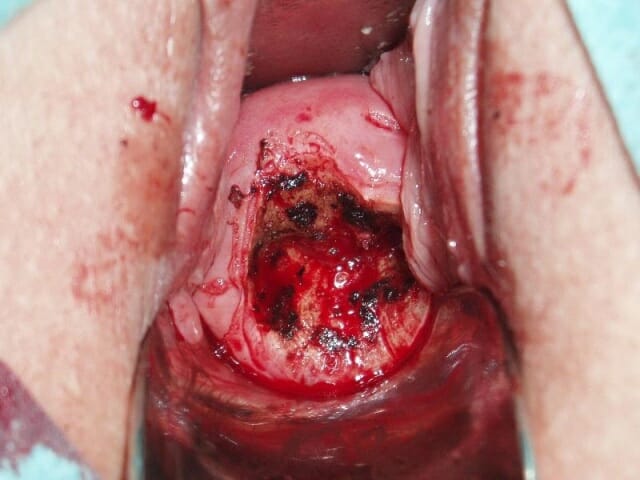 Ножевая конизация –возвращение целостности слизистых случается приблизительно по прошествии 2 месяцев.
Ножевая конизация –возвращение целостности слизистых случается приблизительно по прошествии 2 месяцев.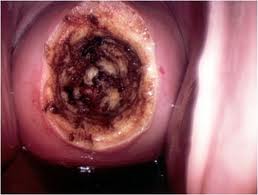 Восстановление раневой поверхности наступает по истечении месяца.
Восстановление раневой поверхности наступает по истечении месяца.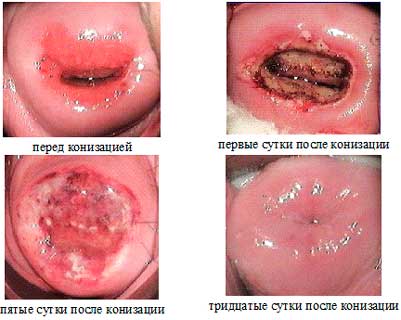 По обыкновению, постоперационное болезненное ощущение напоминает боль сопровождающую менструацию. Аналогично тянущая, более длительная.
По обыкновению, постоперационное болезненное ощущение напоминает боль сопровождающую менструацию. Аналогично тянущая, более длительная. Выделения вслед за выполенной конизацией маточной шейки длятся более 3 недель и/или характеризуются неприятным запахом;
Выделения вслед за выполенной конизацией маточной шейки длятся более 3 недель и/или характеризуются неприятным запахом; Операция проводится под местной анестезией с возможной предварительной седацией транквилизаторами, или же под кратковременным внутривенным наркозом.
Операция проводится под местной анестезией с возможной предварительной седацией транквилизаторами, или же под кратковременным внутривенным наркозом.