Киста – это образование в яичнике, представляющее собой полость с жидкостью. Кисты бывают истинными и функциональными (фолликулярные и кисты жёлтого тела). Первые более опасны, так как представляют собой доброкачественные опухоли. Функциональные кисты обычно не требуют лечения и исчезают сами по себе.
Большинство из них уходит во время ближайшего менструального цикла, остальные в течение 2-3, реже – 4 циклов. Кистозные образования обнаруживаются приблизительно у 20% пациенток, обратившихся к гинекологу по поводу бесплодия.
Приблизительно 10-15% случаев приходятся на изменения в яичниках, вызванные синдромом поликистозных яичников (СПКЯ) или эндометриозом.
Реже встречаются гиперпролиферативные процессы (патологическое разрастание ткани), которые всегда достаточно сложно отличить до операции от «истинных» гормональноактивных опухолей. Кроме того, у некоторых женщин выявляются патологические образования, которые не поражают собственно сам яичник, но похожи на кисты – это параовариальные кисты и спаечный процесс в области придатков матки с образованием кистозных полостей.
Обнаруженная киста перед протоколом ЭКО может явиться противопоказанием к проведению процедуры искусственного оплодотворения. Некоторые виды этих образований представляют опасность для здоровья женщины. Они могут перерождаться в рак или увеличиваться в размерах под влиянием гормональных препаратов. Иногда происходит разрыв кисты.
Вопрос о возможности вступления женщины в протокол ЭКО в каждом случае рассматривается индивидуально. Учитывается множество факторов, оцениваются риски для здоровья. Рассмотрим возможность применения процедуры экстракорпорального оплодотворения при некоторых разновидностях кистозных образований.
Делают ли ЭКО с кистой, возникшей на фоне эндометриоза, зависит от размеров этого образования. Операция может привести к уменьшению резерва яичников, поэтому по возможности хирургических вмешательств стараются избегать.
Обычно с небольшой эндометриоидной кистой делают ЭКО. Такие кисты не удаляют. Шанс, что после хирургического лечения восстановится естественная фертильность, не слишком велик. Гораздо выше риск, что вследствие снижения яичникового резерва в цикле ЭКО не удастся получить собственные яйцеклетки, и придется использовать донорские ооциты. При принятии решения о методах лечения учитывается также возраст женщины.
Другое дело, что стимуляция при наличии образования в яичнике нежелательна. Предпочтительным является ЭКО в естественном цикле, и киста в этом случае не помешает женщине забеременеть.
Больших размеров эндометриоидные кисты представляют опасность. Они способны увеличиваться в размерах под действием стимуляции. Поэтому если выявлена эндометриоидная киста яичника перед ЭКО, вначале требуется хирургическое удаление образования, и только после лечения и реабилитационного периода можно будет вступить в протокол.
Небольшое образование в груди обычно не является противопоказанием к проведению ЭКО. Если наступила после ЭКО беременность, киста вполне может исчезнуть сама по себе.
Главное убедиться, что образование в груди – это не онкологическое заболевание. В сомнительных случаях и при размере кисты более 1 см проводят пункционную биопсию. При отсутствии атипичных клеток ЭКО не противопоказано.
Является противопоказанием к проведению ЭКО, если имеет размер более 2 см. Женщине требуется лечение либо период ожидания от 3 до 6 месяцев. За это время образование обычно исчезает само по себе. Пункция кисты яичника не требуется.
Если у женщины появляется киста яичника после ЭКО, скорее всего, это лютеиновая киста (киста желтого тела). Её образование не препятствует протеканию беременности и не является поводом для беспокойства. Если появилась лютеиновая киста в протоколе ЭКО, со временем она исчезнет сама по себе.
Делают ли ЭКО с кистой яичника, врач решает в каждом случае отдельно. Необходимо проведение исследований, чтобы узнать, где располагается киста, какие она имеет размеры. Учитывается, функциональная это киста или гормонозависимое образование (кистозная опухоль). Обычно ЭКО делают при кисте, если она функциональная и имеет небольшие размеры.
Кистозные опухоли требуют адекватной терапии. Они могут перерождаться в рак. Только после хирургического лечения можно будет вступить в протокол ЭКО. После удаления кисты женщине требуется период реабилитации. Беременеть не рекомендуется 3 месяца после операции.
Эффективность ЭКО после удаления кисты во многом зависит от функционального резерва яичников. Сейчас проводится разработка наиболее эффективных протоколов стимуляции суперовуляции для пациенток с «недостаточным» ответом яичников.
Врачи ВитроКлиник прилагают максимум усилий для того, чтобы у пациенток с оперированными яичниками или с недостаточным ответом яичников на стимуляцию овуляции удавалось получить собственные ооциты для проведения программ ЭКО. Ведь в таком случае у них сохраняется шанс стать мамой и родить генетически «своего» ребенка.
источник
Киста – это образование в яичнике, представляющее собой полость с жидкостью. Кисты бывают истинными и функциональными (фолликулярные и кисты жёлтого тела). Первые более опасны, так как представляют собой доброкачественные опухоли. Функциональные кисты обычно не требуют лечения и исчезают сами по себе.
Большинство из них уходит во время ближайшего менструального цикла, остальные в течение 2-3, реже – 4 циклов. Кистозные образования обнаруживаются приблизительно у 20% пациенток, обратившихся к гинекологу по поводу бесплодия.
Приблизительно 10-15% случаев приходятся на изменения в яичниках, вызванные синдромом поликистозных яичников (СПКЯ) или эндометриозом.
Реже встречаются гиперпролиферативные процессы (патологическое разрастание ткани), которые всегда достаточно сложно отличить до операции от «истинных» гормональноактивных опухолей. Кроме того, у некоторых женщин выявляются патологические образования, которые не поражают собственно сам яичник, но похожи на кисты – это параовариальные кисты и спаечный процесс в области придатков матки с образованием кистозных полостей.
Обнаруженная киста перед протоколом ЭКО может явиться противопоказанием к проведению процедуры искусственного оплодотворения. Некоторые виды этих образований представляют опасность для здоровья женщины. Они могут перерождаться в рак или увеличиваться в размерах под влиянием гормональных препаратов. Иногда происходит разрыв кисты.
Вопрос о возможности вступления женщины в протокол ЭКО в каждом случае рассматривается индивидуально. Учитывается множество факторов, оцениваются риски для здоровья. Рассмотрим возможность применения процедуры экстракорпорального оплодотворения при некоторых разновидностях кистозных образований.
Делают ли ЭКО с кистой, возникшей на фоне эндометриоза, зависит от размеров этого образования. Операция может привести к уменьшению резерва яичников, поэтому по возможности хирургических вмешательств стараются избегать.
Обычно с небольшой эндометриоидной кистой делают ЭКО. Такие кисты не удаляют. Шанс, что после хирургического лечения восстановится естественная фертильность, не слишком велик. Гораздо выше риск, что вследствие снижения яичникового резерва в цикле ЭКО не удастся получить собственные яйцеклетки, и придется использовать донорские ооциты. При принятии решения о методах лечения учитывается также возраст женщины.
Другое дело, что стимуляция при наличии образования в яичнике нежелательна. Предпочтительным является ЭКО в естественном цикле, и киста в этом случае не помешает женщине забеременеть.
Больших размеров эндометриоидные кисты представляют опасность. Они способны увеличиваться в размерах под действием стимуляции. Поэтому если выявлена эндометриоидная киста яичника перед ЭКО, вначале требуется хирургическое удаление образования, и только после лечения и реабилитационного периода можно будет вступить в протокол.
Небольшое образование в груди обычно не является противопоказанием к проведению ЭКО. Если наступила после ЭКО беременность, киста вполне может исчезнуть сама по себе.
Главное убедиться, что образование в груди – это не онкологическое заболевание. В сомнительных случаях и при размере кисты более 1 см проводят пункционную биопсию. При отсутствии атипичных клеток ЭКО не противопоказано.
Является противопоказанием к проведению ЭКО, если имеет размер более 2 см. Женщине требуется лечение либо период ожидания от 3 до 6 месяцев. За это время образование обычно исчезает само по себе. Пункция кисты яичника не требуется.
Если у женщины появляется киста яичника после ЭКО, скорее всего, это лютеиновая киста (киста желтого тела). Её образование не препятствует протеканию беременности и не является поводом для беспокойства. Если появилась лютеиновая киста в протоколе ЭКО, со временем она исчезнет сама по себе.
Делают ли ЭКО с кистой яичника, врач решает в каждом случае отдельно. Необходимо проведение исследований, чтобы узнать, где располагается киста, какие она имеет размеры. Учитывается, функциональная это киста или гормонозависимое образование (кистозная опухоль). Обычно ЭКО делают при кисте, если она функциональная и имеет небольшие размеры.
Кистозные опухоли требуют адекватной терапии. Они могут перерождаться в рак. Только после хирургического лечения можно будет вступить в протокол ЭКО. После удаления кисты женщине требуется период реабилитации. Беременеть не рекомендуется 3 месяца после операции.
Эффективность ЭКО после удаления кисты во многом зависит от функционального резерва яичников. Сейчас проводится разработка наиболее эффективных протоколов стимуляции суперовуляции для пациенток с «недостаточным» ответом яичников.
Врачи ВитроКлиник прилагают максимум усилий для того, чтобы у пациенток с оперированными яичниками или с недостаточным ответом яичников на стимуляцию овуляции удавалось получить собственные ооциты для проведения программ ЭКО. Ведь в таком случае у них сохраняется шанс стать мамой и родить генетически «своего» ребенка.
источник
Процедура экстракорпорального оплодотворения является настоящим спасением для многих супружеских пар, которые испытывают затруднения при зачатии ребёнка. Информация всё про криопротокол включает в себя подготовительный этап, предусматривающий сдачу множества лабораторных и инструментальных анализов, гормональную стимуляцию яичников, а также забор, оплодотворение и последующую имплантацию готового эмбриона в маточную полость.
Перед началом этой процедуры, медицинский специалист репродуктолог проводит ознакомительную беседу с супружеской парой, в ходе которой он описывает: криопротокол, что это, предупреждает о возможных рисках и обсуждает необходимость использования того или иного протокола экстракорпорального оплодотворения.
Супружеские пары, испытывающие проблемы с зачатием ребёнка, интересуются вопросом о том, как выглядит криопротокол, что это такое, и какова его эффективность. Стандартная процедура экстракорпорального оплодотворения предусматривает забор нескольких полноценных яйцеклеток у женщины. Эти половые клетки в дальнейшем будут подвергнуты успешному оплодотворению. В период имплантации, медицинские специалисты могут внедрить в маточную полость не более 2 готовых эмбрионов.
Если у женщины было взято от 3 до 5 яйцеклеток, то оставшиеся зиготы подвергаются специализированной криоконсервации на случай, если предыдущая имплантация зиготы не окончилась наступлением физиологической беременности. Также многие женщины предпочитают оставить готовых эмбрионов на случай возникновения желания иметь ещё одного ребёнка.
Крио протоколы ЭКО представляют собой медико-лабораторную процедуру, позволяющую удерживать оплодотворенные яйцеклетки в сохранном виде, поддерживая их структурное и функциональное состояние. Для заморозки отсортировывают только самые качественные и жизнеспособные зиготы.
Максимальная продолжительность хранения такого биологического материала не имеет границ, так как температура нахождения яйцеклеток составляет -196 градусов. При такой температуре полностью прекращаются обменные процессы внутри яйцеклеток. Для осуществления процедуры криоконсервации, медицинские специалисты пользуются программной методикой и методом витрификации.
Процедура витрификации характеризуется переходом содержимого яйцеклеток из жидкого состояния в стеклообразное, что позволяет избежать губительной кристаллизации. Можно сказать, что криопротокол – это алгоритм переноса замороженных эмбрионов в маточную полость.
В медицинской практике выделяют такие виды криопротоколов:
- Протокол №1, предусматривающий стимуляцию менструального цикла;
- Протокол №2, реализуемый в условиях естественного менструального цикла;
- Протокол №3, осуществляющийся на фоне заместительной гормональной терапии.
Рассмотрим детальнее каждый из видов.
Использование криопротокола в условиях стимуляции менструального цикла показано в таких случаях:
- При недостаточном разрастании слизистой оболочки полости матки (эндометрия);
- В случае отсутствия эффекта от заместительной гормональной терапии.
Когда медицинские специалисты используют криопротокол в условиях стимуляции менструальной функции, у женщины созревает не более 2 фолликулов.
Если разрастание слизистой оболочки полости матки находится на должном уровне, то медики вводят пациентке лекарственный препарат, являющийся аналогом хорионического гонадотропина (ХГЧ). Размороженные зиготы вводятся в полость матки не ранее, чем через 2 дня. В целом, данный криопротокол и отзывы о нём являются положительными.
Данная методика экстракорпорального оплодотворения является наиболее щадящей для женского организма. Однако наряду с безопасностью, криопротокол в условиях естественного менструального цикла является трудоемким для медицинских специалистов и требует значительных временных затрат. Данная методика не предполагает искусственной стимуляции множественных фолликулов в яичниках.
С целью профилактики преждевременной овуляции в ходе процедуры могут быть использованы антагонисты гонадотропин-рилизинг гормона, а также Индометацин. Экстракорпоральное оплодотворение согласно криопротокола в естественном менструальном цикле, рекомендовано женщинам, имеющим повышенный риск низкого ответа на гормональную стимуляцию.
Предварительная подготовка к осуществлению криопротокола в естественных условиях, содержит ряд последовательных этапов:
- В течение первого дня менструального цикла женщине проводят ультразвуковое исследование органов малого таза с функцией фолликулометрии. Кроме того, специалист ультразвуковой диагностики оценивает состояние слизистой оболочки полости матки (эндометрия).
- Следующим этапом является исследование образцов крови на уровень половых гормонов.
- При необходимости пациентке осуществляют гормональное стимулирование овуляторной функции.
- Через 2 или 3 дня после так называемого пика овуляции медицинские специалисты осуществляют имплантацию размороженных эмбрионов в маточную полость.
В качестве недостатков этого метода выделяют:
- Риск отсутствия доминантного фолликула во время овуляции;
- Возможность формирования кисты желтого тела;
- Определенный риск пропуска овуляторного момента.
Кроме того, использование криопротокола в условиях естественного менструального цикла осуществимо только при условии, что женщина имеет овуляторный менструальный цикл. Эффективность такой процедуры не превышает 8%. Перед тем как использовать данный криопротокол эко, отзывы, а вернее их анализ не будет лишним для самой женщины.
В отличие от криопротокола в условиях естественного менструального цикла, данная процедура не находится в тесной зависимости от состояния овуляторного цикла женщины. Для успешного осуществления имплантации размороженной зиготы, медицинские специалисты назначают прием гормональных лекарственных средств.
Таким образом, описываемый протокол делится на такие виды:
- Криопротокол без предварительной блокады функций гипофиза;
- Криопротокол с гормональной блокадой гипофизарных функций.
В данном случае речь идёт о создании искусственного менструального цикла посредством медикаментозной коррекции гормонального фона пациентки.
Эта методика экстракорпорального оплодотворения используется при ановуляторном менструальном цикле, нерегулярных менструациях, возрасте пациенток старше 35 лет, а также на фоне приобретённого или врождённого отсутствия яичников. Более детально описать крио протоколы эко, что это, и каковы потенциальные риски, может только квалифицированный специалист.
Наибольшую нагрузку на женский организм создаёт методика блокады гипофизарных функций, так как её реализация сопровождается приемом антагонистов ГНРГ. В течение следующей менструации со 2 по 3 день пациентке назначают прием лекарственных средств из группы эстрогенов. Параллельно использованию эстрогеновых медикаментов, специалисты контролируют состояние слизистой оболочки полости матки посредством УЗИ с функцией допплерометрии.
Когда слизистая полости матки приобретает необходимое состояние, женщина начинает прием гормона прогестерона. Имплантация размороженных эмбрионов осуществляется не ранее чем через трое суток. Для успешного наступления беременности прогестероновая терапия продолжается в течение 10 недель.
Криопротокол ЭКО обладает рядом положительных сторон, которые делают её золотым стандартом экстракорпорального оплодотворения в некоторых случаях. К положительным сторонам данной манипуляции относят:
- Отсутствие необходимости пунктирования фолликулов;
- Минимальное вмешательство в гормональный фон женщины извне;
- По сравнению с другими методиками ЭКО, криопротокол является доступным финансовым вариантом;
- Возможность повторной беременности в будущем;
- Возможность имплантации готовых эмбрионов после стимулирования организма женщины.
В качестве недостатков криопротокола ЭКО выделяют:
- Высокий риск отсутствия положительного эффекта от процедуры;
- После размораживания жизнеспособных эмбрионов остаётся не более 70%.
Готовые зиготы, которые подверглись крио заморозке, помещаются в специализированные мини контейнеры, которые находятся на сохранении в Дюаровском сосуде. Содержимым данного сосуда является жидкий азот, создающий необходимую температуру внутри емкости с эмбрионами. Миниатюрные контейнеры для оплодотворенных яйцеклеток имеют трубчатую форму. Каждый такой контейнер умещает до 4 готовых зигот. Каждый миниатюрный контейнер подлежит индивидуальной маркировке, что предотвращает путаницу после размораживания.
Находясь в таком состоянии, оплодотворенные яйцеклетки могут храниться неопределенный промежуток времени, при этом, не теряя своих структурных и функциональных качеств. Поэтому, говоря о том, что такое крио протокол в эко, можно назвать его наиболее эффективным способом сохранения жизнеспособных яйцеклеток.
Эта вспомогательная репродуктивная методика на фоне ранее неудавшегося экстракорпорального оплодотворения позволяет избежать дополнительной гормональной нагрузки на женский организм. Данный эффект обусловлен возможностью замораживания нескольких готовых эмбрионов, которые могут быть имплантированы в маточную полость в любой необходимый момент. Те зиготы, которые были подвержены криоконсервации, сохраняют свое структурное и функциональное благополучие на протяжении длительного периода времени.
В медицинской практике имеются случаи, когда женщины изъявляют желание имплантировать размороженный эмбрион через 18-20 лет после его заморозки. Подбор необходимой схемы экстракорпорального оплодотворения осуществляется с учетом индивидуальных особенностей женского организма, а также других факторов. Эффективность данного метода остаётся удовлетворительной, что позволяет использовать этот протокол экстракорпорального оплодотворения в мировой медицинской практике.
Согласно данным медицинской статистики, этот метод нельзя назвать наиболее эффективным способом решения проблемы бесплодия. В тоже время, криопротокол экстракорпорального оплодотворения является одним из наиболее востребованных методов, который помогает супружеским парам справиться с проблемой зачатия ребёнка. При консервировании готовых эмбрионов, после размораживания жизнеспособными являются только 70% из общего числа.
Биоматериал под микроскопом
Это количество выживших оплодотворенных яйцеклеток представляет собой готовые зиготы, которые не имеют структурных и функциональных отклонений. Если у женщины наступила беременность в результате имплантации размороженного эмбриона, то данная пациентка не подвергается риску формирования интеллектуальных и физических аномалий у плода.
Учитывая мнение женщин, использовавших крио протоколы эко, отзывы их являются только положительными. Можно с уверенностью отметить, что не менее 85% из них остались довольны своим выбором. Специфика процедуры позволила этим пациенткам не только обрести желаемую беременность, но и позаботиться о наличие готовых эмбрионов, которые могут послужить материалом для наступления последующих беременностей. Еще одним важным преимуществом данной репродуктивной методики является полное отсутствие риска многоплодной беременности.
Если в результате имплантации замороженного эмбриона у женщины не наступила физиологическая беременность, то повторная манипуляция осуществляется через один месяц. Если женщина решилась на подобный шаг, ей будет интересен сам криопротокол, отзывы и результаты этой манипуляции. Каждый из этих пунктов рекомендовано обсуждать в ходе очной медицинской консультации со специалистом репродуктологом и акушером-гинекологом.
источник
Крио протокол (крио перенос)
Экстракорпоральное оплодотворение представляет собой процесс зачатия вне тела женщины и перенос уже готовых эмбрионов в полость ее матки. Криопротокол – это модифицированный метод экстракорпорального оплодотворения, сутью которого является имплантация в маточную полость бесплодной женщины замороженных эмбрионов.
Как получают замороженные эмбрионы? Обычно в результате проведенного ЭКО, появляется возможность получить более 2х эмбрионов хорошего качества для переноса в полость матки женщине. Т.к. не рекомендуется переносить более 2х эмбрионов одновременно, то оставшиеся замораживают и хранят до следующего эмбриотрансфера. Для заморозки используют современную методику – витрификация эмбрионов. Такой способ позволяет произвести быструю заморозку с минимальными рисками для эмбрионов.
Криозаморозка это высококачественная и безопасная криопроцедура, т.к. эмбрионы, которые были заморожены на стадии развития бластоциста имеют наивысший процент выживаемости и имплантационный потенциал, т.е. у них большие шансы «закрепиться» в полости матки после переноса (до 70%).
Этот метод лечения бесплодия относится к наиболее прогрессивным и ультрасовременным. Технология «криопротокол» сегодня используется в тех ситуациях, когда обычные процедуры по экстракорпоральному оплодотворению заканчиваются отрицательно или же пара планирует беременность в будущем.
Процедура по криопереносу эмбрионов обладает определенными преимуществами. Прежде всего, это минимальная медикаментозная нагрузка на женский организм и достаточно низкая стоимость, обусловленная минимальным лекарственным пакетом. При криопереносе отсутствует необходимость в такой достаточно стрессовой процедуре, как пункция фолликулов. И третий не менее важный положительный факт – подсадка эмбрионов может проводиться в любой удобный для женщины момент.
Подготовка к криопротоколу состоит из нескольких этапов. Вначале, проводится обязательное обследование. Затем женщине назначаются гормональные препараты, с содержанием эстрогена и прогестерона. Прием этих препаратов должен проводиться по определенной схеме, которая в каждом индивидуальном случае разрабатывается лечащим врачом, с учетом всех особенностей женского организма и данных анализов. Эти препараты важны для образования необходимой толщины слоя в маточной полости – эндометрия, на момент переноса эмбрионов. Это важно для удачной имплантации эмбриона в полости матки — самая важная часть криопротокола. При удачной беременности гормональные лекарства необходимо продолжать вводить в женский организм согласно разработанной врачом схеме.
Современная медицина применяет три вида крио переноса:
— в естественном цикле;
— на заместительной гормональной терапии или на блокаде;
— крио протокол в стимулированном цикле.
Детали про каждый вид протокола рассмотрим ниже :
Крипротокол в естественном цикле является наиболее легкой для женского организма процедурой, поскольку при этом не назначаются гормональные препараты. От начала цикла лечащим врачом проводится мониторинг состояния эндометрия и роста фолликулов до самого момента овуляции. Если овуляция проходит замедленно или вяло, назначается укол прегнила для ее стимуляции. После чего проводится непосредственно перенос эмбрионов.
Преимуществом данного вида криопротокола является минимальная лекарственная-гормональная нагрузка на организм женщины.
Но, для проведения такой процедуры очень важен высокий профессионализм врача, поскольку существует высокий уровень риска в неправильном определении времени овуляции. В данном случае очень важно уметь различать созревшую яйцеклетку от образовавшейся кисты желтого тела, что все последующие манипуляции не потеряли своей актуальности.
Этим фактором обусловливается рекомендации данного вида криопротокола только здоровым женщинам, у которых менструальный цикл отличается четкой стабильностью и нормальной здоровой овуляцией.
Крио протокол на заместительной гормональной терапии предполагает создание полностью искусственного менструального цикла с помощью введения в организм женщины дополнительных гормонов. Данный вид криопротокола еще называют «на блокаде», поскольку при этом с помощью фармакологических препаратов блокируют собственные гормоны женского организма.
Проводя процедуру по этой схеме, врач получает возможность самостоятельно контролировать и управлять репродуктивными процессами. Назначается такая процедура женщинам, у которых нарушен менструальный цикл, отсутствует овуляция, яичники или значительно снижен овариальный резерв.
Также на усмотрение лечащего врача после переноса эмбриона назначается определенный срок введения в организм женщины определенных гормонов (гормональных препаратов).
Крио протокол на гормональной терапии также может выполняться с помощью блокады функциональности гипофиза. Начинается подготовка на двадцатый день цикла – делается инъекция гормона-блокатора. Затем с третьего дня нового цикла назначается терапия эстрагенами, а после того, как эндометрий (внутренняя слизистая оболочка матки) достиг нужной толщины и плотности, назначается терапия с помощью прогестерона, сроком на 3-5 суток. И после переноса эмбрионов и наступления нормальной беременности гормонотерапия продолжается еще несколько дней, при условии контроля гормонального статуса.
Криопротокол в стимулированном цикле – это перенос эмбрионов при использовании небольших доз гонадотропинов с целью стимулирования овуляции. Назначается такая процедура тем женщинам, у которых в естественном цикле эндометрий не достиг нужной толщины для имплантации эмбрионов. В этом случае, когда фолликулы достигают 18-20 мм в диаметре делается инъекция хорионического гонадотропина человека, и уже на 4-5 день осуществляется перенос в полость матки эмбрионов.
Сразу стоит отметить, что эффективность и безопасность крио протокола не зависит от выбранного его вида. Этот метод экстракорпорального оплодотворения дает гораздо больше шансов и гарантий на успех, чем другие методики. А согласно статистическим данным именно после заморозки эмбрионов повышается уровень вероятности наступления здоровой беременности и нормального плодного развития.
Обусловливается этот факт тем, что для последующего замораживания всегда отбираются наиболее здоровые бластоцисты, с лучшим генетическим материалом. Таким образом, после естественного отбора остаются эмбрионы с высоким уровнем устойчивости к воздействию на них неблагоприятных факторов.
А вот от выбора вида криопротокола зависит напрямую стоимость процедуры. В случае назначения криопереноса на ЗГТ или в стимулированном цикле, к стандартной стоимости процедуры прибавляется стоимость пакета назначенных лекарств.
источник
Криопротокол является модификацией экстракорпорального оплодотворения, в ходе которого в маточную полость имплантируются замороженные эмбрионы.
Криопротокол – один из самых современных и прогрессивных методов терапии бесплодия. Данную технологию оплодотворения используют в ситуациях, когда применение других способов ЭКО не закончилось успешно по разным причинам.
Главным достоинством криопротокола является сравнительно небольшая медикаментозная нагрузка на организм женщины и отсутствие необходимости проведения пункции фолликулов.
Также несомненный плюс криопротокола — возможность совершить подсадку сохраненных эмбрионов в любой удобный момент, а также использовать их для повторных беременностей и рождения одного или нескольких детей в будущем.
Помимо этого данный вид ЭКО является относительно недорогим методом искусственного оплодотворения, что обусловлено меньшим объемом применяемых препаратов.
Сегодня применяются следующие виды процедур.
Именно такой вид проводимого лечения является наиболее предпочтительным для женского организма. Подготовка матки к подсадке эмбрионов выполняется в естественном ритме, без использования высоких доз лекарственных средств. Гормональные препараты назначаются только в лютеиновую фазу цикла и в значительно низких дозах, чем при других протоколах.
Проведение криопротокола в естественном цикле требует от врача высокого профессионализма и опыта.
Главной проблемой в данной схеме оплодотворения может стать ошибка в определении времени овуляции. Созревание яйцеклетки может быть спутано с образованием кисты желтого тела и тогда все проведенные манипуляции теряют актуальность. Именно по этой причине данный вид криопротокола рекомендован только здоровым женщинам со стабильным менструальным циклом и нормальной овуляцией.
Криопротокол ГЗТ применяется в двух вариациях: с блокадой работы гипофиза и без блокады.
Для регуляции выработки естественных гормонов назначаются препараты агонисты ГнРГ. Благодаря этим веществам можно контролировать гормональное состояние пациентки, формировать необходимый для прогрессирования беременности гормональный уровень в женском организме.
Такой вариант криопротокола рекомендуется пациенткам с нарушенным менструальным циклом и женщинам старшего возраста.
Криопротокол с торможением гипофизарной функции проводится по следующей схеме:
- Подготовка к криопротоколу осуществляется на 20-й день физиологического цикла с инъекции гормона-блокатора.
- С 3-го дня цикла под постоянным контролем состояния эндометрия назначается лечение эстрогенами.
- После достижения эндометрием необходимых параметров (толщина и плотность), назначается приём гормона прогестерона в течение 3–5 дней.
- На 5–6 день в полость матки переносятся замороженные эмбрионы.
- При нормально развивающейся беременности гормонотерапия продолжается ещё в течение нескольких дней с постоянным анализом гормонального статуса.
Криопротокол без блокады гипофиза отличается от вышеописанного отсутствием первой стадии искусственного торможения гормональной активности.
Данный вариант криопротокола применяется после предыдущих неудачных попыток ЭКО другими методами.
Криопротокол подобного типа показан в особенных случаях, когда в предыдущих предпринятых попытках ЭКО яичники не реагировали на гормонозаместительную терапию, а внутренняя оболочка матки не формировалась нужным образом.
Для гормональной стимуляции овуляции и формирования эндометрия используется инъекция хорионического гонадотропина человека (ХГЧ). После созревания яйцеклеток и достижения эндометрием нужной толщины, выполняется подсадка замороженных эмбрионов.
Независимо от варианта применяемого криопротокола, данная методика зарекомендовала себя как эффективный и безопасный способ экстракорпорального оплодотворения.
Существует мнение, что положительные результаты при криопротоколе ниже, чем при обычных программах, когда в матку переносятся «свежие» эмбрионы.
На самом деле, статистика криопротоколов ЭКО показывает, что вероятность наступления беременности и нормального развития плода после заморозки эмбрионов даже выше.
Это обусловлено тем, что для криоконсервации тщательно отбираются только самые здоровые бластоцисты, которые имеют лучший генетический материал. После разморозки жизнеспособность сохраняется примерно у 70% экземпляров. Прошедшие такой своеобразный естественный отбор эмбрионы отличаются особой устойчивостью к воздействию неблагоприятных факторов.
Автор: Тарасенко Наталья Ахметовна, акушер-гинеколог
источник
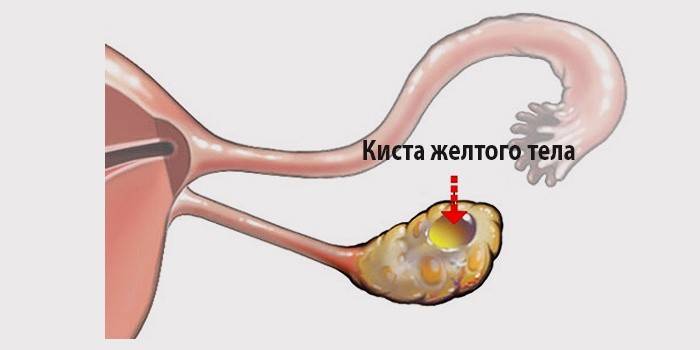
Киста жёлтого тела яичника – функциональное ретенционное образование яичниковой ткани, формирующееся на месте нерегрессировавшего желтого тела. Киста жёлтого тела яичника протекает практически бессимптомно; в редких случаях сопровождается незначительной болезненностью внизу живота, нарушением менструального цикла, осложненным течением. Диагностика включает осмотр гинеколога, УЗИ, допплерографию, лапароскопию. Киста желтого тела яичника может регрессировать самостоятельно в течение 3-х менструальных циклов; при осложнениях показана кистэктомия, резекция или удаление яичника.
Желтое тело – циклически образующаяся в яичнике железа, которая возникает на месте овулировавшего граафова пузырька (фолликула) и продуцирует гормон прогестерон. Название железе дал липохромный пигмент, присутствующий в ее клетках и придающий им желтоватую окраску. Желтое тело развивается в яичнике во вторую (лютеиновую) фазу менструального цикла. В стадии расцвета желтое тело достигает размера 1,5-2 см и одним полюсом возвышается над поверхностью яичника. В случае отсутствия оплодотворения желтое тело в конце лютеиновой фазы подвергается инволютивному развитию и прекращает продукцию прогестерона. При наступлении беременности желтое тело не исчезает, продолжает увеличиваться и функционировать еще в течение 2-3-х месяцев и носит название желтого тела беременности.
Лютеиновая киста яичника формируется из не подвергшегося регрессии желтого тела, в котором вследствие нарушения кровообращения происходит накопление жидкости серозного или геморрагического характера. Величина кисты желтого тела яичника обычно составляет не более 6-8 см. Киста желтого тела яичника встречается у 2-5% женщин репродуктивного возраста после установления двухфазного менструального цикла.
Клиническая гинекология дифференцирует кисты желтого тела, развившиеся вне беременности (из атрезированного фолликула), а также кисты желтого тела, возникающие на фоне беременности. Киста желтого тела яичника чаще односторонняя, однополостная; имеет капсулу, выстланную изнутри зернистыми лютеиновыми клетками, заполнена красновато-желтым содержимым. Самостоятельное исчезновение кисты желтого тела яичника происходит в течение 2-3х менструальных циклов или во II триместре беременности.
Причины формирования кисты желтого тела яичника до конца неясны. Считается, что образование кисты желтого тела вызвано гормональным дисбалансом и нарушением кровообращения и лимфооттока в тканях яичника. Риск образования лютеиновой кисты повышается на фоне приема препаратов для стимуляции овуляции при бесплодии или подготовке к ЭКО (например, кломифена цитрата) и препаратов экстренной контрацепции.
Не исключается вероятность образования кисты желтого тела яичника под влиянием тяжелых физических и психических нагрузок, вредных условий производства, нарушения питания (монодиет), частых оофоритов и сальпингоофоритов, абортов. Все эти факторы могут приводить к эндокринному дисбалансу, а, следовательно, и формированию кисты желтого тела яичника.
Симптоматика при кисте желтого тела яичника слабо выражена. Часто лютеиновые кисты развиваются в течение 2-3 месяцев, после чего самопроизвольно и внезапно подвергаются инволюции.
Киста желтого тела яичника, выявленная в ходе ведения беременности, не представляет угрозы для женщины и плода. Напротив, отсутствие желтого тела беременности на ранних сроках может вызвать самопроизвольное прерывание беременности ввиду гормональной недостаточности. Обратное развитие кисты желтого тела яичника при беременности также чаще всего происходит спонтанно к 18-20 нед. гестации: к этому времени сформировавшаяся плацента полностью берет на себя гормонопродуцирующие функции желтого тела.
Иногда киста желтого тела яичника может вызывать незначительную болезненность, чувство тяжести, распирания, дискомфорта в животе на стороне развития. Лютеиновая киста, продуцирующая прогестерон, может вызывать задержку менструации либо, напротив, затяжные менструации, обусловленные неравномерным отторжением эндометрия. Лютеиновые кисты яичника никогда не малигнизируются.
Наиболее часто симптоматика развивается при осложненном течении кисты желтого тела яичника – перекруте ножки, кровоизлиянии в ее полость или апоплексии яичника. Во всех этих случаях наблюдается клиническая картина острого живота – схваткообразные острые боли, имеющие разлитой характер, рвота, напряжение и резкая болезненность живота, положительные перитонеальные симптомы, задержка газов и стула, исчезновение перистальтических шумов, интоксикация и др.
Диагностирование кисты желтого тела яичника осуществляется с учетом анамнеза, жалоб, данных гинекологического исследования, УЗИ, лапароскопии. Влагалищное исследование позволяет выявить сбоку от матки или позади нее тугоэластическое образование, имеющее ограниченную подвижность и чувствительность при пальпации.
Эхоскопически киста желтого тела определяется в виде анэхогенного однородного образования круглой формы от 4 до 8 см в диаметре, с ровными четкими контурами, иногда с мелкодисперсной взвесью внутри. Для точного распознавания лютеиновой кисты производится динамическое УЗИ в первую (фолликулярную) фазу менструального цикла. Проведение цветовой допплерографии (ЦДК) направлено на исключение васкуляризации внутренних структур кисты и дифференциацию ретенционного образования от истинных опухолей яичника.
Как и при других выявленных опухолях и кистах яичника, показано исследование онкомаркера СА-125. Для исключения или подтверждения беременности проводится определение хорионического гонадотропина, тест на беременность. В случаях, когда кисту желтого тела сложно дифференцировать от других новообразований (кистомы яичника, текалютеиновых кист яичников при хорионэпителиоме и пузырном заносе и др.) и внематочной беременности, требуется проведение диагностической лапароскопии.
Пациенткам с небольшой и клинически не проявляющейся кистой желтого тела яичника показано наблюдение гинеколога, ультразвуковой динамический контроль и ЦДК в течение 2-3 менструальных циклов. За этот период киста может подвергнуться регрессии и полностью исчезнуть.
Симптоматические и рецидивирующие кисты желтого тела яичника также могут рассасываться под влиянием консервативной противовоспалительной терапии, подбора и назначения гормональных контрацептивов, проведения бальнеотерапии (лечебных ванн и влагалищных орошений), пелоидотерапии, лазеротерапии, СМТ-фореза, электрофореза, ультрафонофореза, магнитотерапии. На период лечения кисты желтого тела яичника ограничиваются физические нагрузки, половая активность во избежание перекрута или разрыва опухолевидного образования. Если в течение 4-6 недель лютеиновая киста не рассасывается, решается вопрос о ее оперативном удалении.
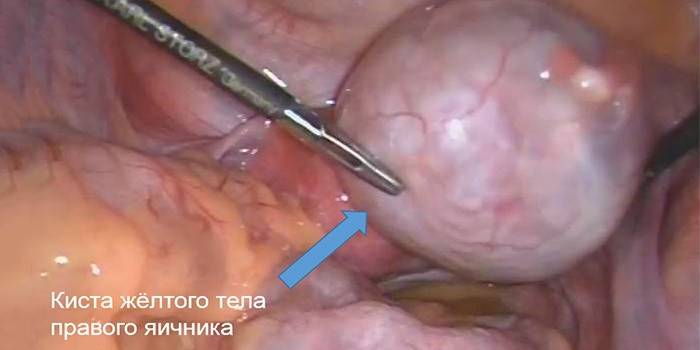
Плановое вмешательство по поводу кисты желтого тела чаще всего ограничивается лапароскопическим вылущиванием кисты в пределах неизмененных овариальных тканей и ушиванием ее стенки либо резекцией яичника. В случае развития осложнений (некротического изменения тканей яичника, кровотечения и др.) показана лапаротомия с оофорэктомией в экстренном порядке.
Предупреждению образования функциональных кист яичников способствует своевременное и полноценное лечение воспалений органов репродуктивной системы, а также коррекция нарушенного гормонального баланса. Наблюдение гинеколога-эндокринолога и УЗИ-контроль при выявлении кисты желтого тела яичника позволяет вовремя принять необходимые меры и не допустить осложнений. Киста желтого тела яичника не представляет угрозы для развивающейся беременности. При спонтанном регрессе или плановом удалении кисты желтого тела яичника прогноз благоприятный.
источник
Мне сделали лапароскопию 22 декабря 2011, по удалению кисты, было кровоизлияние в кисту жёлтого тела, киста была 10см,назначили пить фемостон2\10, ещё не прошло и месяца после операции, я вчера была на УЗИ на том же яичнике, киста жёлтого тела уже диаметром 3см, узист сказал срочно бросить фемостон не допивая, и ждать месики, после них на УЗИ. очень боюсь, что всё повторится, планируем малыша.
Ну если планируете малыша , то лучше всего успокоится и не думать об этом. Дождетесь месек, кисты уже и не будет. У меня , как я уже писала так и было.
У меня тоже было кровоизлияние в кисту желтого тела. На прошлой неделе оперировали. Теперь на три месяца назначили гормоны, сказали, что яичник должен отдохнуть и зажить после прижигания. Такие кисты обычно наблюдают пару месяцев, прежде чем опрерировать, в моем случае она только увеличивалась, хотя нарушения цикла не было.
У меня тоже было кровоизлияние в кисту желтого тела. На прошлой неделе оперировали. Теперь на три месяца назначили гормоны, сказали, что яичник должен отдохнуть и зажить после прижигания. Такие кисты обычно наблюдают пару месяцев, прежде чем опрерировать, в моем случае она только увеличивалась, хотя нарушения цикла не было.
Девушки, столкнулась с той же проблемой. Фолликулярная киста, 2см. Начиталась всяких страшных историй и началась паранноя)) подскажите, как понять что киста лопнула?
всем привет!вчера пошла на узи была задержка в 3 недели, думала Б, оказалась киста ЖТ. врач сказала что узи тоже на нее влияет, в смысле что месячные быстрее пойдут, сказала либо через 10 дней придти,либо как пойдут М на 6 день, так у меня вчера и пошли.теперь жду окончания чтобы проверить рассосалась киста или нет.
Здравствуйте, вчера была у врача, сделали УЗИ, оказалась киста ЖТ. Назначили уколы витаминов В1 и В6(20 уколов), а также водный раствор алое(10 уколов), йодомарин200 на 20 дней, циклодинон на три месяца. Сказали рассосется. Очень сильно болит левый бок, даже ходить тяжело. Надеюсь на лучшее. И верю,что все будет хорошо.
девочки, не расстраивайтесь. мы с мая начали планировать малыша, перестала пить таблетки и тут же сразу появилась киста ЖТ Спасибо врачу она не пичкала меня ни какими таблетками. говорила рассосется. получалось так, что каждый раз перед месячными и после она появлялась и так пол года. ( кстати мне в 2002 году вырезали кисту) вообщем надежд было мало. но случилось чудо 22 недели беременности при чем и киста была и трубы проверяли левая не проходима и фоликул созрел на левом яичнике, вообщем все против насбыло. но как получилось именно в этом месяце я и забеременила)))))))))))) Так что девоньки, надейтсь на лучшее и оно обязательно прийдет и к вам. как говорится : «всему свое время»
кстати меня тоже посадили на дюфастон 2 таблетки в день. и закончила их пить только на 15 недели беременности. А киста она то появлялась, то рассасывалась. Узи всегда делала перед месиками и после. Вот так.
Всем привет! Я тоже столкнулась с КЖТ на левом яичнике, после М через 2 недеи сильно болел левый яичник,сходила к гинекологу и на узи, там-то все и подтвердилось, киста 20мм! Узист сказал, что в принуипе это допустимо на 19 день цикла, гинеколог вообще сказал не парится, сделать повторное на 5 день цикла! После визита к гинекологу прошла неделя, болит левый бок, боюсь делать резке движения, очень боюсь разрыва! Хочу спросить ощущаемая боль может у меня вызывать какие-либо опасения?
у меня после эко остались ЖТ. можно ли мне идти в крио протокол с ними?
У меня киста ЖТ 40мм/42мм,ребёнку 5 месяцев, кормлю грудью, месячные были через 3 месяца после родов, потом больше не было, болит низ живота. пить таблетки нельзя. кто сталкивался.
У меняв правом яичнике большая киста я девственница выхожу скора замуж планирую ребенка родить кто сталкивался если киста лопнит?а если удалят яичники удалят я не буду иметь детей?ответьте от чистого сердца прошу как мне лучше поступить
У меняв правом яичнике большая киста я девственница выхожу скора замуж планирую ребенка родить кто сталкивался если киста лопнит?а если удалят яичники удалят я не буду иметь детей?ответьте от чистого сердца прошу как мне лучше поступить
Можно пролечиваться успешно с помощью народных средств — главное иметь желание и усердие. Травница Анна.
У меня была ужасная дермоидная киста яичника 5 см в диаметре, неудачно расположенная, остатки яичника были «размазаны» вокруг огромной кисты, обошла много врачей, об органосохраняющей операции даже говорить не хотели. Год назад сделала операцию в Швейцарской университетской клинике http://www.swiss-clinic.ru/about, оперировал Пучков К.В., удалил только кусту в пределах здоровых тканей, сшил остатки яичника, и получился абсолютно здоровый орган. Орган функционирует, на узи видны фолликулы, ничем не отличается от другого яичника, недавно после стрессов и переутомления появилась кисла желтого тела, после ярины киста исчезла на следующий цикл, наблюдаюсь у гинеколога Добычиной А.В. в той же клинике, профессионал своего дела. Долго искала эту клинику, очень довольна, всем рекомендую. Пучков К.В. оперирует в том числе и в Европе и применяет западные методики, которые в России больше нигде не практикуются. belk1305@gmail.com
Кисты лучше удалять, не стоит с ними жить и наблюдать за ними годами, киста может лопнуть, и может случиться так, что спасать хирургу будет нечего. Если лопнет киста и начнется воспалительный процесс (зависит от содержимого кисты), в таком случае операция может быть экстренной и не органосохранающей. При плановой операции намного больше шансов сохранить орган, и операция совсем не страшная. Лучше не надеяться на второй яичник, а беречь оба. belk1305@gmail.com
Здравствуйте мне 25 июля сделаи лапару. Резекция правого яичника. Киста жт лопнула. Теперь назначили марвелон или регулон. Боюсь. Хочу родить ребенка. Еще и эндометрт. Сказали не беременеть год. Так ведь у меня теперь и так фолликулярный запас уменьшился. Страшно что рецидив может быть (((((
Здравствуйте мне 25 июля сделаи лапару. Резекция правого яичника. Киста жт лопнула. Теперь назначили марвелон или регулон. Боюсь. Хочу родить ребенка. Еще и эндометрт. Сказали не беременеть год. Так ведь у меня теперь и так фолликулярный запас уменьшился. Страшно что рецидив может быть (((((
Здравствуйте! У меня схожая со многими ситуация:22 июня,самочувствие в норме,после ПА резкая боль,думала отпустит,не тут то было. В итоге отказалась от пункции в больнице,пролежала 3 часа и на операционный стол. После 3 мес.ОК было все в норме,а после праздников нашли кисту ЖТ,врач назначил дюфастон и лежать,ограничить нагрузку. Что делать,ума не приложу,ведь это не выход- постоянно лежать? Насколько эффективен дюфастон в этой ситации?( беспакоят боли,размер кисты 45х45мм)
скажите пожалуйста!была УЗИ показ у меня киста ЖТ большая что делать
Света,а что сказал врач?Вообще,такие кисты оптимального размера до 5,не лечат!Рекомендуют ждать месячных,когда с большой вероятностью она должна уйти. Многие хвалят дюфастон,я его сама принимала. результат-ушла сама,т.к. препарат нормализует оптимальный уровень гормонов,тем самым не происходит задержка менструации,которая очень часто бывает при кистах.Если она большая,то рекомендуют половой и физический покой,лучше побольше лежать.Категорически противопоказано:прыгать,бегать,делать резкие движения,долго находиться в согнутом состояние,не греться,не переохлаждаться,спорт-не обсуждается,даже полы лучше лишний раз не мыть. Поберегите себя. Уж вы мне поверьте,поберечься пару недель ,даже пару месяцев-это лучше,чем побывать на операционном столе(в том случае,если она лопнет),а потом долгие месяцы восстанавливаться. Причина таких киста(чаще всего)-нестабильный уровень гормонов,антибиотиками ее редко лечат,по крайней мере я такое не часто встречала.Так что для начала,к врачу,он подскажет наверняка,имея на руках заключение УЗИ.Выздоравливайте!
Девочки,подскажите, а если её удалять(кисту желтого тела), то возможно ли удалить без удаления яичника?
скажите пожалуйста!была УЗИ показ у меня киста ЖТ большая что делать
Мне назначили лапароскопию двухкамерной кисты желтого тела,16 февраля делали,эти кисты не лопаются и не перекручиваются,но они могут расти
Чувствую себя замечательно,осталось лишь гормоны здать и коки пропить,сказали,что это овуляция неправильно проходит,а так назначили жанин на 3 месяца
Мне сегодня на УЗИ поставили кисту желтого тела. Врач долго объясняла что это такое. Я так поняла что-то с фолликулом не то. У меня частое воспаление справа и нарушения гормонального статуса. Поэтому, наверно, причина в этом, Сказали сделать УЗИ на 5-7 день месячных. А вот к врачу пойду завтра,, посмотрим что она выпишет..
Подскажите что делать,у меня 2 недели шли мес,обратилась к гинекологу,тот сказал киста,на узи сделали заключение «правильная киста желтого тела в левом яичнике 4 см»,назначили уколы чтобы остановить кровотечение и все,как только уколы закончились снова пошла кровь,подскажите что это месячные или снова кровотечение и правда ли что такая киста рассасывается.
После кесарева через 5 месяцев была задержка на 2 месяца с болями в правом боку.узи показало кжт 6.3 на 6.1 почему то левого яичника. врач сказала,что гормональный сбой,нужно востанавливать цикл. выписала свечи ректальные,вагинальные,уколы и гормональные(противозочаточные джес).на днях след. Узи,а изменений не чувствую. стало ещё болезненее.
Динчик,ситуация один в один моя!Только мне 2 раза делали лапароскопию,а не полостную операцию, 3 надреза, а не один большой шов!И у меня вторая не через год была, а через 5 месяцев(((
Да девчонки,любая киста, какая бы она не была это плохо,мне тоже все говорили рассасется,но в конечном итоге две операции и в обоих случаях киста желтого тела,у них тоже есть свойства лопаться и разрываться, так что девчонки осторожнее,тем более если знаете что у вас с этим проблема.Девчонки кто что знает про стимулюцию овул.,расскажите кратенько, собираюсь ее делать.
Девочки, а у меня киста жт уже доросла почти до 15 см, вот тоже бегаю по врачам и не знаю, что делать. Возможно будут оперировать. На прогестерон они только растут. Сейчас беременность 13 недель и ужасно страшно Б соглашаться на операцию. врачи все говорят по разному, кто говорит забудь и не думаю, кто говорит что это очень опасно для жизни.
Мне 30,овуляционный синдром
бывает ярко-выраженный,а в этом месяце боль сильнее была и продолжилась более 48 часов.На третий день я не вытерпела и вечером поехала на узи,так как тянуло не только низ живота,но и поясницу+тошнота и слабость.Результат узи: киста желтого тела с кровоизлиянием.На след.день побежала на повторное узи и к гинекологу. Выписали обезболивающее,дюфастон и антибиотик.Контроль узи после месячных.Нельзя физически себя нагружать,заниматься спортом,сексом,поднимать тяжести,загорать,бани-сауны. Никакого стресса и перенапряжения.Врач говорит, что обычно кисты ЖТ рассасываются после месячных.Кто-то пишет, что не всегда за месяц уходят, у кого-то за три рассосалась.В общем, вот такие дела.Подобная киста у меня впервые.Как я поняла, кисты жт образуются из-за гормонального сбоя, это функциональные кисты и обычно рассасываются. Болезненные они еще, вот что я на себе испытала!
Девочки, а у меня киста жт уже доросла почти до 15 см, вот тоже бегаю по врачам и не знаю, что делать. Возможно будут оперировать. На прогестерон они только растут. Сейчас беременность 13 недель и ужасно страшно Б соглашаться на операцию. врачи все говорят по разному, кто говорит забудь и не думаю, кто говорит что это очень опасно для жизни.
Киста желтого тела — обнаружили ее у меня еще лет в 16-17 впервые, назначили пить противозачаточное средство( регивидон кажется) пропила 1 месяц, серьезно к кисте не относилась. тк она возникает на 16 день менструального цикла, до 30 дня увеличивается в размерах а потом рассасывается. Помню, перед месячными было больно сексом заниматься, киста была 6см в диаметре. Но это ерунда, так прошло лет 5. У меня появилсяновый парень , который любил сильный секс. и вот накануне месячных я прекрасно себя чувствовала мы позанимались сексом, после этого минуты через 3-5 мне стало плохо, сразу не поняла что это поехала в родителям пролежала там до следующего утра. А утром поехала делать узи, на котором оказалось что у меня кровь в брюшной полости, напривили в больнице, была сделана экстренная опереция. обратись я еще позднее был бы перитонит. После этого прошел год, шов уже заживал, опять сложилась схожая ситуация, меня снова увезли на операцию. Девчонки, это так страшно, БЕрегите себя!А киста образуется такая обычно от недостатка женского полового гормона прогестерона, теперь с 16-30 день менструального цикла вставляю вагинально утрожестан .. это и есть прогестерон!
Я с Динчиком очень согласна. На все 100!Я тоже жила себе, накануне была у гинеколога, ничего не предвещало глобальных перемен. после секса ужасно разболелся низ живота. через неделю!история повторилась. муж вызвал скорую, потому что состояние было предобморочное, экстренная операция, кровь в брюшной полости. !0 дней потом в согнутом положении ходишь((( и больно, страшно. со мной девочка лежала, у которой такая фигня через 2 года повторилась. и нет гарантий, что и третьего раза не будет) и как я поняла, профилактики особо никакой нет, либо о ней не говорят. Очень я сочувствую тем, кто оказывался в моем положении. самое страшное, что даже беременность не можем спланировать. то операция, потом полгода лечения, потом снова киста. в моем случае киста желтого тела- нормальное явление, гинекологи говорят, что такая у меня гармональная предрасположенность. что надо пить какое-то там лекарство на 12 день цикла. А ЖК- уже как дом родной, врачей вижу чаще ммы((( Берегите себя, девочки. если знаете как)
Нашли кисту Ж Т размерами пять сантиметров,отправляли на лапороскопию,отказалась решив попробовать пролечиться медикаментозно.И вот сегодня повторное УЗИ и ничего НЕТ!Спасибо Боженьке за помощь,я так молилась что б без операции всё ушло.
источник
Это один из видов функциональных новообразований в яичнике. Симптомы патологии не всегда проявляются, у женщин разного возраста болезнь может протекать без каких-либо проявлений. Зачастую киста желтого тела яичника регрессирует самостоятельно. Однако уповать на это не стоит, ведь при осложнении заболевания потребуется оперативное вмешательство: в крайнем случае понадобится удаление яичника.
Киста желтого тела, как и фолликулярное новообразование, относится к функциональным наростам, формирующимся непосредственно в яичнике. Стенки опухолей доброкачественного типа образуются из растянутой капсулы фолликула либо желтого тела. Основной причиной их появления служит гормональный сбой. Как правило, кисты имеют малый размер и растут по направлению к брюшине, однако существует более широкая классификация этих доброкачественных образований.
Киста желтого тела в яичнике развивается как следствие разрыва фолликула, на месте скопления жидкости и/или крови. Такие новообразования могут формироваться исключительно при двухфазном цикле менструации. Специалисты считают, что кисты желтого тела появляются у девушек из-за нарушения крово- или лимфообращения в яичнике, поэтому могут встречаться даже у юных представительниц женского пола (от 16 лет). Нередко новообразование самостоятельно рассасывается на протяжении нескольких месячных циклов.
Риск развития кисты желтого тела увеличивается, если проводить стимуляцию овуляции (это актуально при бесплодии). Кроме того, заболевание может стимулировать подготовка к ЭКО. Принимая средства для экстренной контрацепции, женщина становится более подверженной развитию доброкачественного новообразования. Не исключен вариант появления кисты как результата:
- чрезмерных физических нагрузок (спорт не является противопоказанием, но от больших утяжелителей лучше отказаться);
- стрессов;
- несбалансированного питания (строгая диета, злоупотребление алкоголем, другие);
- работы с токсическими веществами.
Кисты желтого тела могут иметь обратное развитие: лютеиновые клетки заменяются соединительной тканью и новообразование трансформируется в кисту без эпителиальной выстилки внутри. Кистозный нарост яичника часто не проявляет себя, однако у некоторых женщин вследствие развития патологии происходит сбой менструального цикла либо раньше времени наступает менопауза. В редких случаях девушки чувствуют незначительные боли внизу живота (в области таза). Самые распространенные симптомы кисты яичника:
- тяжесть в животе, чувство распирания;
- болезненность в паховой области или возле придатков, которая может усилиться от физнагрузок, полового акта;
- повышенная базальная температура (2-я половина менструального цикла, выше 37 градусов);
- задержка месячных (не дольше 14 дней).
Признаки кисты – повод пройти обследование для подтверждения диагноза. Благодаря гинекологическому исследованию врач может выявить сбоку от матки либо позади нее тугое эластичное новообразование, которое выглядит как капсула. Во время эхоскопии при наличии кисты гинеколог наблюдает сферу диаметром 4-8 см с однородной структурой и четкими контурами. Иногда кистозная полость заполнена мелкодисперсной жидкостью.
Безошибочно определить заболевание способно динамическое УЗИ на желтое тело. Его проводят в течение первой фазы менструального цикла. Кроме этого, женщина проходит тест на беременность. Динамическую лапароскопию проводят тогда, когда сложно отличить лютеиновую кисту от аналогичных образований (к примеру, от кистом яичника или текалютеиновых кист).
При бессимптомном протекании незначительный размер кисты желтого тела яичника не требует оперативной терапии. В данном случае пациентке показано постоянное наблюдение гинеколога с УЗИ обследованием на протяжении 3 месяцев. Чтобы избавиться от новообразования значительного диаметра, используют:
- консервативное лечение;
- физиотерапию;
- методы нетрадиционной медицины;
- в крайнем случае – оперативное вмешательство: удаление кисты.
Женщинам, у которых обнаружили небольшую либо не проявляющуюся клинически кисту в яичнике, показано динамическое обследование гинеколога, цветовое картирование Доплера и УЗИ на протяжении нескольких менструальных циклов. Как правило, за этот промежуток времени новообразование регрессирует и полностью рассасывается. Лечение без операции кистозных заболеваний используется, если у пациентки проявляются симптомы или при повторяющемся развитии патологии. Используют такие методы консервативного лечения:
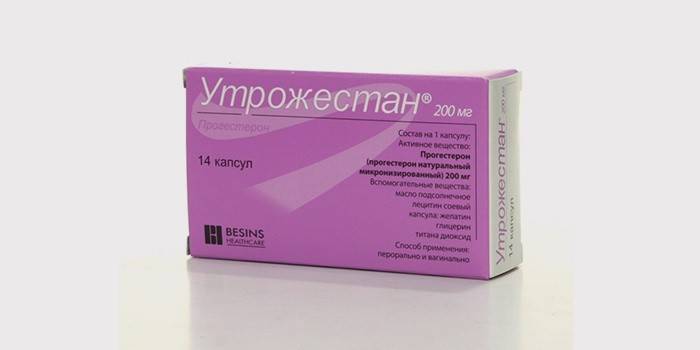
- прием гормональных препаратов и контрацептивов («Утрожестан», «Дюфастон»);
- прием противовоспалительных средств («Вольтарен», «Ибупрофен»);
- бальнеотерапию (лечение минеральными водами);
- проведение сеансов электрофореза (воздействие на ткани электрическим током);
- лазеротерапию (прогревание мягких тканей лазером);
- магнитотерапию (воздействие на тело женщины постоянных или переменных магнитных полей).
Оперативную терапию в клиниках применяют спустя 3 месяца после развития кистозного образования. Основное показание для вмешательства – если оно не начинает регрессировать или уменьшаться в размерах. Операцию проводят, поскольку иначе желтое тело в яичнике может начать неравномерное отторжение эндометрия, вследствие чего порой начинаются маточные кровотечения. По причине риска разрыва или перекрута яичника с удалением кистозного нароста лучше не медлить.
Со временем, при отсутствии должного лечения, киста может подвергнуться необратимым изменениям – превратиться в злокачественную опухоль. При своевременном хирургическом вмешательстве тело яичника травмируется минимально. Для удаления кисты чаще применяют лапароскопию, но иногда прибегают к резекции или ушиванию. Выбор метода – задача гинеколога, который руководствуются следующими аспектами:
- предпочтительнее использовать органосберегающие операции, когда удалению подлежит лишь кистозный нарост, а здоровая ткань яичника остается невредимой;
- при отсутствии осложнений применяют метод лапароскопии (операция проводится путем прокола, без вскрытия);
- пациентке в период менопаузы для предотвращения рецидива могут удалять яичники;
- резекцию также проводят в случае неудобного расположения новообразования.
Часто применяются «препараты» из натуральных трав:
- Настой одуванчика. Вымойте траву, перетрите в кашицу (сухую измельчите с помощью кофемолки). Чайную ложку смеси засыпьте в 200 мл кипятка, закройте емкость крышкой, дав настояться 15-20 минут. Отцедите жидкость через ситечко и пейте по трети стакана дважды в стуки. Принимать средство лучше за час до завтрака плюс по прошествии 2 часов после ужина. Курс составляет 5 дней и повторяется перед каждыми месячными.
- Сок лопуха. Промойте листья растения, разорвите на маленькие кусочки, пропустите сквозь мясорубку и отожмите выделившийся сок. Храните его в холоде не дольше 2-3 суток: после он теряет целебные свойства. Первые 2 дня принимайте средство по 1 ч.л. до еды дважды в сутки. На 3 и 4 сутки добавьте еще 1 ложку (в обед). На пятые сутки и вплоть до начала менструации пейте сок трижды по столовой ложке.
- Настой трав. Вам понадобится боровая матка, зимолюбка и красная щетка. Заваривать их нужно по отдельности, залив 1 ч.л. 200-250 мл кипятка. Когда жидкость постоит 20-25 минут, отцедите ее. Прием начинайте сразу по окончании месячных за час до приема пищи. В первую неделю пейте по трети стакана трижды в сутки отвар боровой матки, во вторую – такой же дозировкой настой красной щетки, на третью – чай из зимолюбки.
Киста яичника и беременность – частые спутники. Однако женщине не о чем беспокоиться, поскольку новообразования зачастую не могут навредить ни ей самой, ни плоду. Гинеколог будет наблюдать за состоянием пациентки, и если размер кисты не превысит 5 см, хирургического вмешательства не потребуется. Как правило, киста яичника самостоятельно рассасывается до 19-20 недели беременности, поскольку в это время функции желтого тела переключаются на сформировавшуюся плаценту.
Киста яичника – доброкачественное новообразование, которое со временем может стать злокачественным. Серьезной угрозы для жизни женщины данная патология не несет, но при отсутствии необходимого лечения грозит возникновением осложнений. К примеру, во время занятий спортом или полового акта может случиться разрыв кровеносных сосудов с последующим кровоизлиянием в полость кисты. Это вызовет симптомы «острого» живота либо геморрагический шок. Кроме того, при достижении кистой критического размера последствиями могут стать:
- апоплексия яичника (разрыв кисты с кровотечением в брюшную полость);
- бесплодие;
- перекрут кисты;
- лопнувшая киста с последующим инфицированием;
- нарушения менструального цикла, сильные боли в нижней части живота.
источник