а) Терминология:
1. Сокращения:
• Коллоидная киста (КК)
2. Синонимы:
• Парафизеальная киста, энтодермальная киста
3. Определения:
• Однокамерная киста III желудочка, содержащая муцин
1. Общие характеристики коллоидной кисты головного мозга:
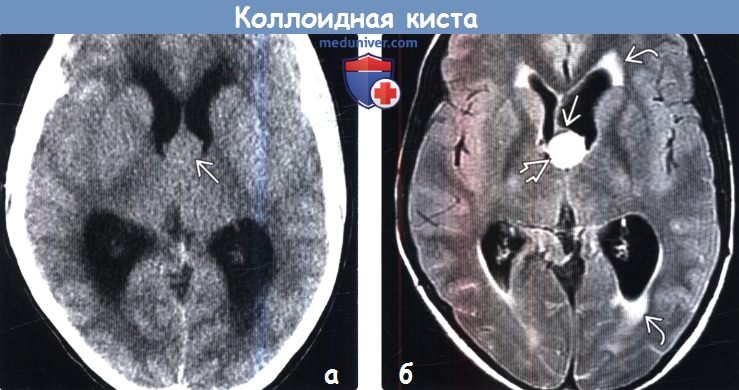
• Лучший диагностический критерий:
о Объемное образование в отверстии Монро, гиперденсное при бесконтрастной КТ
• Локализация:
о > 99% вклинены в отверстие Монро:
— Прикреплены к передневерхнему отделу крыши III желудочка
— Столбы свода мозга сдавливают кисту и ниспадают вокруг нее
— Задние части лобных рогов распластаны латерально вокруг кисты
о овоидное/дольчатое объемное образование, хорошо отграниченное от окружающих структур
2. КТ признаки коллоидной кисты головного мозга:
• Бесконтрастная КТ:
о Плотность обратно пропорциональна степени гидратации:
— 2/3 кист гиперденсные
— 1/3 кист изо-/гиподенсные о ± гидроцефалия
о Редко:
— Гиподенсная киста
— Изменение плотности/размеров
— Кровоизлияние («апоплексия» кисты), Са++ редко
• КТ с контрастированием:
о Обычно контрастное вещество не накапливает
о Краевой характер накопления контраста (редко)
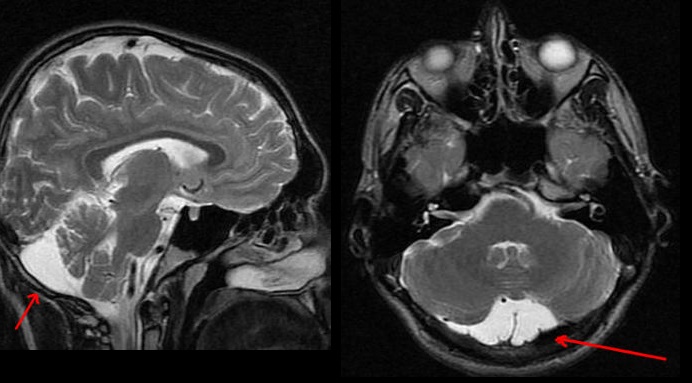
(б) MPT, FLAIR, аксиальный срез: у этого же пациента определяется, что образование имеет выраженно гиперинтенсивный сигнал и сдавливается сводом мозга. Желудочки расширены, визуализируется трансэпендимальная миграция ликвора. Было произведено оперативное удаление этой коллоидной кисты.
3. МРТ признаки коллоидной кисты головного мозга:
• Т1-ВИ:
о Сигнал пропорционален концентрации холестерина:
— 2/3 кист гиперинтенсивны на Т1-ВИ
— 1/3 изоинтенсивны:
Возможны затруднения при обнаружении мелких КК
о Может сочетаться с вентрикуломегалией
• Т2-ВИ:
о Более вариабельная интенсивность сигнала:
— Обычно отражает содержание воды
— Большинство изоинтенсивны на Т2-ВИ по отношению к мозговой ткани:
Обнаружить мелкие КК может быть трудно
о Менее частые признаки:
— 25% кист имеют смешанный гипо-/гиперинтенсивный сигнал (эффект «черной дыры»)
— Уровень жидкость-жидкость
• FLAIR:
о Сигнал не подавляется
• ДВИ:
о Без ограничения диффузии
• Постконтрастное Т1-ВИ:
о Обычно не накапливает контрастное вещество
о Редко: возможен периферический (краевой) характер накопления контраста
• МР-спектроскопия:
о Нормальные метаболиты мозговой ткани не обнаруживаются
4. Рекомендации по визуализации:
• Советы по протоколу исследования:
о Бесконтрастная КТ + МРТ с контрастным усилением
о + серия визуализаций при асимптоматических кистах 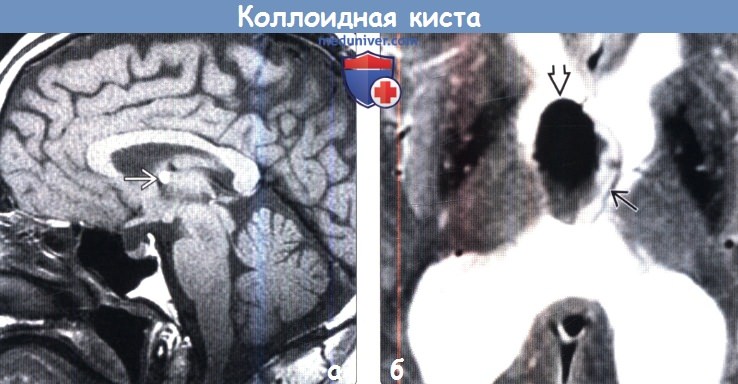
(б) МРТ, Т2-ВИ, аксиальный срез: у пациента с крупной коллоидной кистой определяется эффект «черной дыры» — зона выраженно гипоинтенсивного сигнала в структуре более крупного образования, что обусловлено сгущенным, обезвоженным белковым содержимым. Подобные кисты трудно аспирировать и в большинстве случаев они должны быть удалены хирургическим путем.
в) Дифференциальная диагностика коллоидной кисты головного мозга:
1. Нейроцистицеркоз:
• Множественные образования в структуре тканей или цистерн
• Часто в сочетании с эпендимитом или базиллярным менингитом
• Часто Са++
• Проведите диагностический поиск сколексов
2. Артефакт от тока ликвора («псевдокиста» на МРТ):
• Мультипланарные методики подтверждают наличие артефакта
• Выполните поиск артефактов фазирования
3. Вертебро-базилярная долихоэктазия (ВБД)/аневризма:
• Значительно выраженные ВБД могут приводить к возникновению гиперденсного объемного образования в отверстии Монро
• При МРТ выполните поиск участков потери сигнала за счет эффекта потока, артефактов фазирования
4. Опухоли:
• Субэпендимома:
о Передний рог бокового желудочка
о Связь с прозрачной перегородкой о Фрагментарный/солидный характер контрастирования
• Краниофарингиома:
о Редко локализуется в III желудочке
о Обычно не вклинивается в отверстие Монро и свод мозга
о Часто наблюдается Са++, краевой/узловой характер накопления контраста
• Аденома гипофиза:
о Редко локализуется в III желудочке
о Накапливает контраст (обычно интенсивно, однородно)
5. Объемные образования сосудистого сплетения:
• Хориоидпапиллома:
о Редко локализуется в III желудочке
о Ранний детский возраст
• Ксантогранулема:
о Редко локализуется в III желудочке
о Овоидная > округлая форма
о Может быть гипер- или гиподенсной + Са++
о Может обтурировать отверстие Монро
о Часто неотличима от КК методами визуализации
• Киста сосудистого сплетения:
о Обычно обнаруживается у младенцев
о Анэхогенна при ультразвуковом исследовании
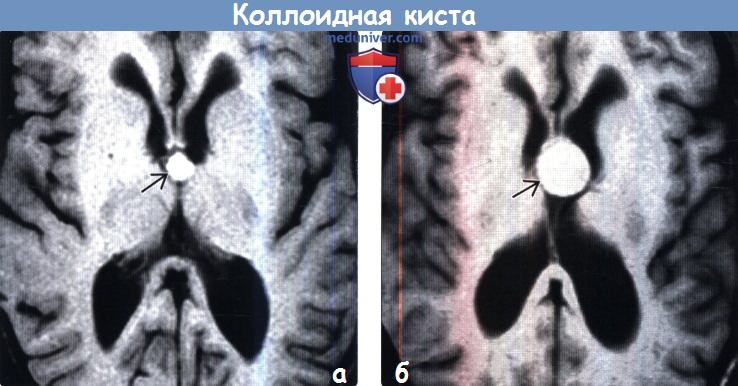
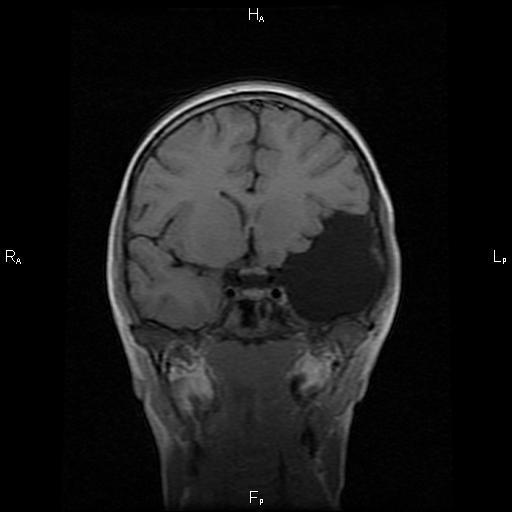
(б) МРТ, проведенная несколько месяцев спустя у того же пациента после внезапного развития и быстрого нарастания головных болей, Т1-ВИ, аксиальный срез: отмечается увеличение кисты в размерах, которая теперь вызывает умеренно выраженную обструктивную гидроцефалию. Обнаружена классическая коллоидная киста без признаков кровоизлияния.
1. Общие характеристики коллоидной кисты головного мозга:
• Этиология:
о Развивается из эмбриональной энтодермы, а не нейроэктодермы:
— Схожа с другими кистами, развивающимися из передней кишки (нейроэнтерической, Ратке)
— Эктопические эктодермальные элементы мигрируют в крышу переднего мозга эмбрионов
о Содержимое состоит из муцинового секрета и спущенных эпителиальных клеток
• Генетика:
о Не известна
• Ассоциированные аномалии:
о Гидроцефалия вариабельной степени
2. Макроскопические и хирургические особенности:
• Гладкая хорошо отграниченная от окружающих структур киста сферической/овоидной формы:
о Плотный желатиноподобный центр, вариабельная вязкость (муцинозное или высохшее содержимое)
о Редко = признаки свежего/отдаленного кровоизлияния
• Макроскопическая картина и локализация являются патогномоничными признаками
3. Микроскопия:
• Наружная стенка = тонкая фиброзная капсула
• Внутренняя выстилка:
о Простой или псевдомногослойный эпителий
о Вкрапления бокаловидных клеток, рассеянные реснитчатые клетки
о Лежит на тонком слое соединительной ткани
• Кистозное содержимое:
о ШИК-реакция + желатиноподобное («коллоидное») вещество
о Вариабельная вязкость
о ± некротизированные лейкоциты, пустоты от растворившегося холестерина
• Иммуногистохимическое исследование:
о ± реактивность эпителиальных антигенов (цитокератины, эпителиальный мембранный антиген)
о Отрицательные тесты на нейроэпителиальные маркеры
• Электронная микроскопия:
о Напоминает зрелый респираторный эпителий
о Нереснитчатые или высокие циллиндрические призматические клетки
о Базальные клетки содержат везикулы с плотным центром
1. Проявления коллоидной кисты головного мозга:
• Наиболее частые признаки/симптомы:
о Головные боли (50-60%)
о Менее часто = тошнота, рвота, потеря памяти, изменения личности, нарушения походки, нарушения зрения о Острая обструкция отверстия Монро может привести к острому развитию гидроцефалии, дислокации мозговых структур и смерти
о 40-50% имеют бессимптомный характер, обнаруживаются случайно:
— Вероятность развития симптомов, обусловленных кистой, в течение 3, 5 и 10 лет = 0, 0 и 8% соответственно
• Клинический профиль:
о Взрослые пациенты с головной болью
2. Демография:
• Возраст:
о 3-4-е десятилетие жизни:
— Пик: 40 лет
— Редко в детском возрасте (только 8% пациентов
Редактор: Искандер Милевски. Дата публикации: 8.4.2019
источник
Обследование головного мозга с помощью компьютерной и магнитно-резонансной томографии позволяет получить обширный перечень информации о строении, аномалиях, патологических состояниях (отек, сотрясение, энцефалопатия, полипы). Сочетание методов визуализирует опухоли, метастазы, изменения окружающих тканей.
Нативное КТ головного мозга показывает твердые структуры – кости, скопления крови, плотные новообразования. Для изучения сосудистой сети, отслеживания распространения патологического участка проводится контрастирование – внутривенное введение йодсодержащего препарата (ультравист, омнипак, гадовист).
На практике чаще компьютерная томография назначается по следующим показаниям:
- Инсульт – внутримозговое кровоизлияние;
- Диагностика опухолей;
- Обнаружение воспалительных процессов – энцефалит, менингит;
- Безуспешное консервативное лечение неврологических расстройств у пациента;
- Поиск аномалий (врожденных, приобретенных);
- Беспричинные боли головы.
Современная онкология использует сочетание КТ головного мозга и ПЭТ/КТ. Последний метод показывает физико-химические характеристики ткани после введения радиоизотопного средства. Накопление изотопа в патологическом очаге указывает на тип образования, локализацию, область распространения. При ПЭТ сотрясение, энцефалопатия головного мозга не визуализируется, если отсутствуют кровоизлияния, отек.
Доброкачественные разрастания слизистой оболочки не представляют опасности для здоровья, если не имеют крупных размеров. Опасность полипов – закрытие просвета гайморовой пазухи с увеличением внутричерепного давления. Состояние опасно инсультом. Динамическая компьютерная томография проводится после первичного выявления полипа гайморовой пазухи для оценки характера роста. Отсутствие изменений не требует лечения. Если при повторном КТ-обследовании отмечается увеличение размеров, требуется консультация хирурга для решения вопроса об оперативном удалении образования.
Назначает, когда делать КТ шеи и головы, врач лучевой диагностики. Специалист обладает правом окончательного решения, даже если лечащий доктор имеет другое мнение.
Полипы локализуются не только в околоносовых пазухах, но и полости носа. Разрастания соединительной ткани обнаруживает компьютерная и магнитно-резонансная томография.
Причина образования кистозных полостей головного мозга неизвестна. Часто кисты обнаруживаются у новорожденных и никак не проявляются на протяжении жизни. 
Клиническими симптомами полип и киста мозга не характеризуется. Нозологические формы становятся случайными находками после томографии с контрастным усилением. Инъекция йода в сосуд позволяет определить размеры образований.
Лучше визуализируется киста и полип мозга на МРТ. Компьютерное сканирование при нозологии является уточняющим методом.
После обнаружения кистозной полости назначается ряд обследований для уточнения причины:
- Анализ кала на яйца глистов;
- Определение холестерина;
- Диагностика состояния сердца;
- Проверка здоровья на инфекции.
Кисты верхнечелюстных пазух показывает рентгенография. Оценка изменений на протяжении времени осуществляется рентгеновским способом. Мультиспиральное КТ головы применяется только для обнаружения сопутствующей патологии.
Для диагностики мозговых болезней у детей рациональнее применять МРТ (при возможности сохранения неподвижного положения 15-30 минут). Диагноз энцефалопатии устанавливается после КТ и МР-сканирования. Определяют выбор индивидуальные особенности человека, поставленные диагностические задачи. Информативность способов при правильном подходе можно считать аналогичной.
Цена исследования, радиационное облучение, показания и противопоказания – определяющие факторы.
Ишемические и атрофические изменения четко не прослеживаются при компьютерном сканировании. Состояние обуславливает сопутствующие патологические процессы, на основе которых устанавливается диагноз:
- Диффузные изменения мозговой структуры;
- Расширение желудочков;
- Изменения субарахноидального пространаства;
- Утолщение субкортикального слоя;
- Патологические участки в сером и белом веществе;
- Наличие постишемических кист;
- Лакунарные инсульты (мозговые кровоизлияния).
Дисциркуляторная энцефалопатия сопровождается множественными сосудистыми расстройствами. На основе комплекса нарушений ученые пытаются создать КТ-маркеры, выявление которых позволяет с высокой степенью достоверности установить диагноз.
Важные КТ признаки энцефалопатии:
- Отложение холестерина внутри мозговых артерий. Чем обширнее поражение, тем вероятнее энцефалопатические расстройства;
- Наружная и внутренняя гидроцефалия – скопление жидкости, приводящее к увеличению внутричерепного давления;
- Изменения субкортикального слоя.
- Атрофические, ишемические очаги разной локализации.
Для подтверждения диагноза энцефалопатии сравниваются компьютерные и магнитно-резонансные признаки нозологии. На томограммах за участки атрофии можно принять кисты, неполные инфаркты.
Важный КТ критерий энцефалопатии – феномен лейкоареолизиса. Патология выявлена в 1987 году. После внедрения компьютерного сканирования в медицину обнаружение очагов ишемии размерами до 5 мм в белом веществе при отсутствии гиподенсных участков мозолистого тела, базальных ганглиев, зрительной лучистости вызывало дискуссии у врачей. После использования вентрикулометрии выявлялась гидроцефалия. Комплекс расстройств описывал цереброваскулярные и дисциркуляторные нарушения мозга. Повторное использование способа указывает на прогрессирование гидроцефалии.
Нативное и контрастное КТ мозга обнаруживает ишемию, дисциркуляторные расстройства при энцефалопатии. Для постановки диагноза нужно дополнить полученную информацию подтверждающими фактами:
- Жалобы на частые головные боли;
- Проявления сердечной и дыхательной недостаточности;
- Изменения вязкости, текучести крови;
- Повышение уровня холестерина (определяется липидограммой);
- Обнаружение специальных веществ – гомоцистеин, LE-клетки S-белок.
Комплексная диагностика помогает провести правильное лечение.
Злокачественные новообразования сопровождаются многочисленными нарушениями. Нативное КТ опухоль головного мозга показывает на основе прямых и косвенных признаков. После выявления патологического очага проводится контрастное усиление для верификации метастазов, определения размеров очага. Усиление необходимо для оценки перифокальной паренхимы.
Прямые маркеры опухоли головного мозга:
- Понижение или повышение плотности мозгового вещества;
- Участки обызвествления внутри аномального очага;
- Разнородные зоны аномальной плотности.
Описанные маркеры свидетельствуют о наличии аномального очага. При небольших размерах образования диагностика основывается на косвенные проявления:
- Локальный отек мозга вокруг новообразования;
- Атипичное расположение сосудистого сплетения, срединных структур;
- Гидроцефалия;
- Закупорка путей движения спинномозговой жидкости;
- Расширение желудочков.
Выраженность косвенных признаков имеет разную степень. Морфология, расположение, степень отечности зависит от преобладания цереброваскулярного или дисциркуляторного компонента, ишемических, атрофических расстройств. Отложение солей кальция внутри участка повышенного, пониженного сигнала свидетельствует о длительном существовании образования. Описанные критерии характерны для сосудистых опухолей. Внутри новообразования плотность снижена, а вокруг – увеличена.
Показывает КТ опухоль головного мозга после контрастирования лучше. Увеличение гетерогенности после усиление – признак злокачественности. Зона характеризуется множественными участками сниженной и повышенной плотности, фрагментами некроза ткани.
После инъекции контраста КТ мозга при доброкачественных очагах не визуализирует гетерогенность. Низкая интенсивность доброкачественной опухоли после усиления сохраняется. Квалифицированный врач лучевой диагностики по результатам томографии может предварительно предложить вид опухоли головного мозга:
- Очаги сниженной плотности с четкими очертаниями характерны для астроцитомы;
- Глиомы зрительного нерва имеют повышенную плотность, которая усиливается после контрастирования;
- Менингиомы – округлые четки зоны средней плотности. Зона ограничивается от здоровой паренхимы, имеет участки известковых отложений;
- Сигнал от метастазов редко отличается от здоровой паренхимы без контрастирования. После усиления можно верифицировать от коры.
После введения контрастного вещества метастатические очаги четко отграничиваются. Периферическая часть отграничивается от паренхимы четким кольцом за счет отека, некроза, центральной кистой.
После удара головы крупных кровоизлияний, гематом может не наблюдаться. Сотрясение головного мозга сопровождается рядом клинических симптомов, позволяющих назначить компьютерную томографию.
Критерии постановки диагноза:
- КТ-признаки повреждения костей черепа;
- Потеря сознания после травмы длительностью меньше 5 минут;
- Факт падения или удара по голове;
- Выявление на томограммах блокады прохождения спинномозговой жидкости, отклонения интенсивности сигнала серого и белого вещества.
Человеку после сотрясения мозга КТ назначается по показаниям. Наличие клинических симптомов ухудшения состояния определяется необходимость исследования. На начальной стадии внутри мозговой ткани возникают нарушения микроциркуляции, увеличивается внутричерепное давление. Нарастающее сотрясение мозга требует незамедлительной диагностики. Крупное кровоизлияние приведет к летальному исходу.
Верификацию ушиба лучше проводить с помощью МРТ. Нозология не сопровождается описанными комплексом нарушений. Обследование поможет выявить атрофию, ишемию, цереброваскулярные расстройства.
Обильное скопление жидкостного компонента внутри мозговой паренхимы визуализируется на компьютерных томограммах. Обширный отек головного мозга при последующем послойном сканировании приводит к расширению желудочков, смещению срединных структур, компрессию основных элементов.
Незначительная отечность обуславливает энцефалопатию. Крупный отек мозга сопровождается рядом морфологических нарушений – цитотоксических, интерстициальных, вазогенных. Признаки отека мозга на КТ специфичны:
- Расширение желудочков;
- Гидроцефалия;
- Расширение передних рогов;
- Увеличение ликворных пространств;
- Изменение объема мозга;
- Деформация анатомических структур.
Изменение анатомии – важное проявление отека мозга, не наблюдаемое при энцефалопатии, сотрясении. Полипы – это дополнительное разрастание слизистой оболочки с включением соединительнотканных волокон. Внутри черепной коробки образования появляются редко.
Дополнительно после травмы может назначаться КТ легких и брюшной полости для исключения осложнений, вторичных заболеваний.
Классическая КТ анатомия головного мозга ориентирована на выявление патологии твердых тканей. Контрастное усиление, МРТ – дополнительные способы диагностики для изучения мягкотканых структур.
Звоните нам по телефону 8 (812) 241-10-46 с 7:00 до 00:00 или оставьте заявку на сайте в любое удобное время
источник
В классическом понимании этого термина киста представляет собой полостное образование, находящееся внутри паренхиматозного органа, либо – пристеночно – вблизи полого органа, а также в жировой клетчатке. Киста имеет стенку (капсулу), состоящую из плотного вещества, а также содержимое – наиболее часто – жидкостного характера. Говоря о кистозных изменениях мозга также можно выделить данные компоненты – «стенка» кисты обычно образована уплотненной, в некоторых случаях – пропитанной минеральными веществами тканью, в «полости» кисты находится цереброспинальная жидкость. Однако механизм образования этих «кист» другой, и понятие «киста» при описании КТ-исследования головы не совсем уместно, когда речь идет о постинфарктных изменениях, но очень широко используется в повседневной работе.
На изображениях представлена типичная киста мозга инфарктного генеза. Желтым кружком выделена гиподенсивная (темная) область, которая соответствует цереброспинальной жидкости. В центре данной кисты можно увидеть плотное (светлого оттенка) включение, которое соответствует кальцинату. Обратите также внимание, как деформирован и расширен височный рог левого бокового желудочка. Вокруг кисты и деформированного желудочка можно увидеть гиподенсивную зону, обусловленную постинфарктными глиальными изменениями.
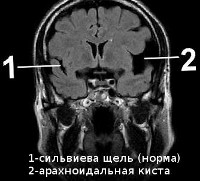
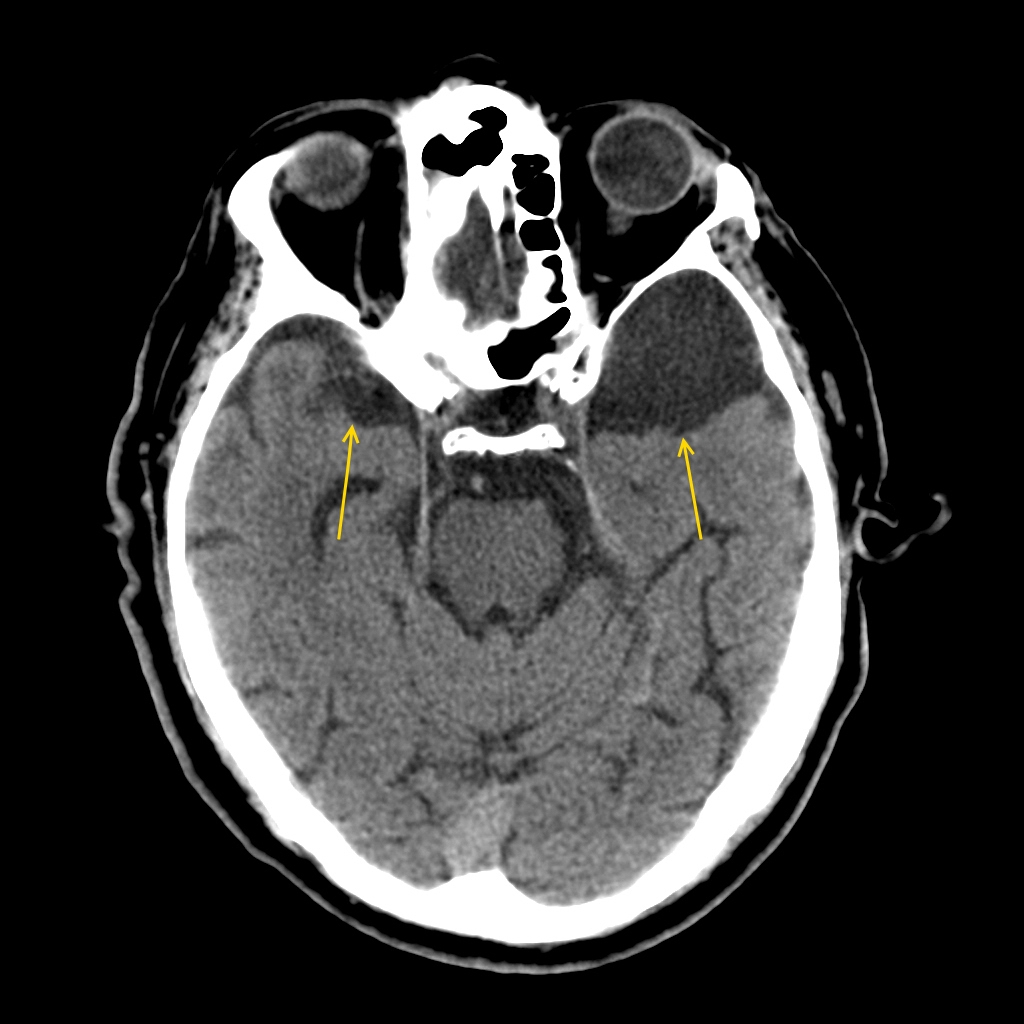
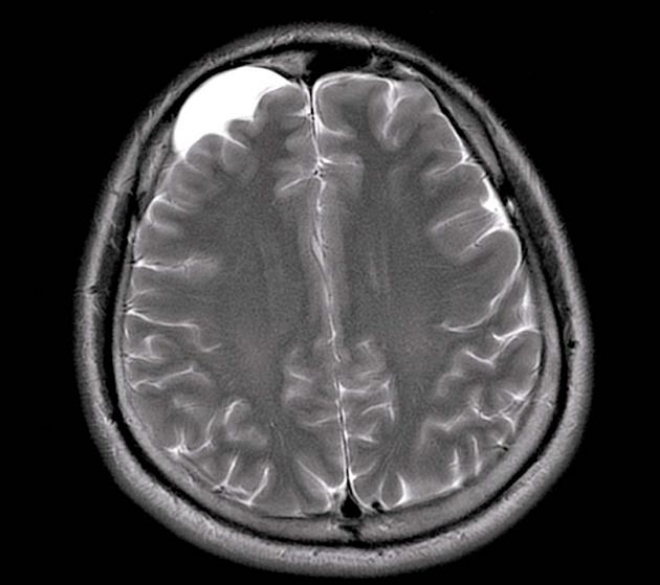
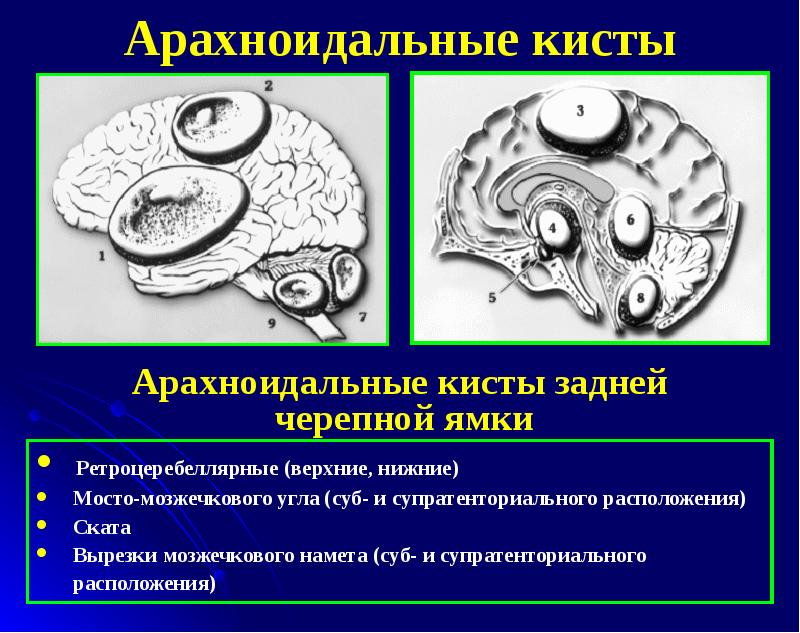
По своей природе кисты могут быть врожденными – например, такими являются арахноидальные кисты, возникающие в паутинной оболочке мозга. Мозговая паренхима при росте и увеличении в размерах таких кист не подвергается деструктивным изменениям, а просто лишь смещается в сторону – согласно градиенту давления. Наиболее часто арахноидальные кисты локализуются в средней черепной ямке – справа или слева, чаще встречаются у мужчин. Они обычно не вызывают никакой существенной симптоматики, пока не достигнут достаточно больших размеров.
На данных изображениях желтым кружком и стрелками выделены изменения, которые обусловлены наличием арахноидальной кисты. Обратите внимание – в средней черепной ямке (слева) визуализируется гиподенсный участок, обусловленный наличием ликвора, но эта киста не инфарктного генеза – за это говорит тот факт, что в прилежащих к кисте отделах левой височной доли можно различить как кору, так и белое вещество – участок височной доли отодвинут кистой, но деструктивных изменений в нем нет.
Еще одно наблюдение, демонстрирующее арахноидальную кисту у другого пациента – в средней черепной ямке слева визуализируется участок такой же структуры и приблизительно таких же размеров, что и при вышеописанном исследовании.
Также выделяют кисты, являющиеся следствием нарушения кровоснабжения определенного участка мозга – инфарктные. Основной их причиной, как следует из названия, является инфаркт мозга – гибель нейронов и глиальных клеток в результате длительной необратимой ишемии – при эмболизации артериального сосуда, при его тромбозе либо резком сужении просвета вследствие атеросклероза. При этом возникает острое состояние – ишемический инсульт. Часть вещества мозга в зоне кровоснабжения данного сосуда гибнет, и со временем на месте погибших клеток появляется полость, которую заполняет ликвор – формируются последствия инсульта. Размеры кисты мозга при этом зависят от объема первичного поражения, от места «закупорки» сосуда.
На серии изображений в различных плоскостях желтой стрелкой отмечен небольшой гиподенсный (темный) участок. Это не что иное как киста, возникшая в результате лакунарного инфаркта (микроинсульта). Расположена данная киста на границе правого таламуса, практически полностью находится во внутренней капсуле. Ее размер не превышает 6 мм в наибольшем направлении, т. е. она является следствием закупорки концевого участка артерии. Кисты такого размера обычно не приводят к возникновению существенной неврологической симптоматики и зачастую переносятся пациентами «на ногах». Выявляются уже «пост-фактум» — при исследовании головы по любому другому поводу.
Кисты, возникшие в результате кровоизлияния в мозг, также имеют место, хоть и встречаются реже. Постгеморрагические кистозные изменения мозга – следствие геморрагического инсульта. Такие кисты обычно ничем не отличаются от инфарктных, но в некоторых случаях могут иметь более плотную стенку с отложениями гемосидерина. Геморрагические кисты не оказывают объемного воздействия на прилежащие структуры мозга (так как в их составе нет мягкотканного компонента), а, располагаясь вблизи желудочков мозга, деформируют их.
Травма головы — еще одна причина возникновения кист. Кисты, возникшие в результате травматического воздействия, отличаются от инфарктных и геморрагических своей формой. Если инфарктные кисты обычно пирамидальные, а постгеморрагические – округлые на аксиальных срезах или неправильные, то кисты травматического характера в подавляющем большинстве случаев имеют неправильную форму. Располагаются травматические кисты намного чаще периферически – в местах приложения наибольшей силы – так, если вы видите кисту в области базальных ядер, можно с уверенностью утверждать, что она не травматическая, и наоборот, киста вблизи оболочек мозга (при наличии соответствующего анамнеза) наводит на мысль о ее травматической природе.
Изображения демонстрируют кистозный участок пирамидальной формы, гиподенсный (темный), расположенный в левой затылочной доле – прямо над наметом мозжечка. Это не что иное, как следствие инфаркта затылочной доли в результате нарушения кровообращения в бассейне задних мозговых артерий. У пациентки имеются зрительные нарушения.
На крайнем левом изображении стрелками желтого цвета представлены участки, которые могут быть обусловлены кистозными метастазами либо лакунарными инфарктами мозга. Стрелкой зеленого цвета отмечены кистозные участки – последствия инфаркта мозга.
На изображениях визуализируются множественные постинфарктные кисты – последствия перенсенных ранее инсультов (отмечены желтыми стрелками). Можно увидеть кисту в теменной доле слева – вблизи бокового желудочка, а также множественные кистозные участки в мозжечке – в обеих его гемисферах.
Пришлите данные Вашего исследования и получите квалифицированную помощь от наших специалистов
источник
Киста головного мозга – довольно опасный для человека диагноз, после установления которого необходимо строго соблюдать все предписания и рекомендации лечащего врача. Если заболевание было выявлено на ранних стадиях и пациент выполняет все указания, то в большинстве случаев удается предотвратить проявление нежелательных осложнений. Кистообразная опухоль может находиться в любом месте черепной коробки: именно от этого в большей мере и зависят развитие патологии и особенности лечения.
Киста в головном мозге – это объемное доброкачественное образование внутри черепной коробки, которое имеет вид полости, заполненной жидкостью. Нередко оно имеет скрытое субклиническое течение, не сопровождающееся постепенным увеличением габаритов. В основном подозрение на появление кисты внутри головы возникает, если человек страдает эпилептическими пароксизмами либо внутричерепной гипертензией. Одной из особенностей данного заболевания головного мозга является то, что у значительной доли пациентов проявляются симптомы, соответствующие очагу образования кисты – это означает, что для диагностики достаточно всего лишь КТ и МРТ, а также нейросонографии для обследования новорожденного младенца или уже подросшего ребенка.
Многие современные нейрохирурги утверждают, что при правильном подходе к лечению локальное скопление жидкости во внутримозговом веществе либо оболочках не представляет слишком большой опасности ни для взрослого пациента, ни для ребенка.
Маленькие по размеру образования обычно отличаются субклиническим течением и поэтому их выявляют совершенно случайно путем нейровизуализирующего обследования головы. Если же киста имеет достаточно большие объемы, то из-за ограниченного интракраниального пространства она может стать причиной развития внутричерепной гипертензии, впоследствии чего произойдет сильное сдавливание соседних мозговых структур.
Клинически значимые размеры этого доброкачественного образования значительно варьируются и зависят от места его возникновения, а также компенсаторных возможностей кисты. Например, у маленького ребенка черепные кости более податливые, за счет чего латентное течение заболевания на протяжении долгого времени не сопровождается выраженной ликворной гипертензией.
Диагностировать образование можно в самые разные периоды человеческой жизни: начиная с рождения и заканчивая пожилым возрастом. Одна из специфических особенностей болезни заключается в том, что даже врожденная киста в голове у взрослого пациента чаще всего обнаруживается после достижения им 30-50-летнего возраста, а не в младенчестве.
Кисты, которые образуются внутри оболочек головного мозга, разделяют на несколько видов по месту их локализации:
- Арахноидальные – это заполненные жидкостью пазухи, возникающие между двумя соседними мозговыми оболочками;
- Внутримозговые – доброкачественные опухоли, месторасположением которых является толща тканей левого или правого полушария головного мозга.
Кроме того, специалисты классифицируют кисты и по происхождению:
- Врожденные – следствие значительного нарушения внутриутробного развития плода. Также распространенной причиной болезни в данном случае может стать гибель большей части тканей мозга из-за внутриродовой асфиксии;
- Приобретенные – этот вид кисты развивается, как правило, вследствие получения различных травм головы, сильных кровотечений либо воспалительных процессов, имеющих разную природу.
Еще одна классификация основана на особенностях тканей, из которых была сформирована обнаруженная киста:
- Арахноидальная – киста, напоминающая небольшое сферическое образование, внутри которого находится спинномозговая жидкость. Следует отметить, что женщины страдают от нее гораздо реже, чем мужчины. Если опухоль не увеличивается со временем, то врачи не проводят пациенту оперативное вмешательство: осуществляется только регулярное наблюдение с целью выявления возможных изменений. В противном случае нельзя пренебрегать хирургическим методом удаления образования.
- Киста коллоидального типа – она представляет собой доброкачественное образование, развитие которого начинается еще при формировании центральной нервной системы (ЦНС). Обычно заболевание протекает без каких-либо симптомов до той поры, пока не достигнет критических параметров. После этого начинается блок оттока жидкости, которая проходит через головной мозг, и зачастую развивается гидроцефалия. В таких условиях назначается срочная операция, чтобы убрать опасную опухоль.
- Дермоидальную кисту еще нередко называют дермоидом – это аномалия развития человеческого головного мозга, при котором зародышевые клетки, предназначающиеся для формирования тканей лобной, височной и других частей фронтальной стороны лица, продолжают оставаться между спинным и головным мозгом. Тут поможет только хирургия.
- Эпидермоидная (эпидермоид) – разновидность кисты, характерной особенностью которой является формирование из зародышевых клеток, требующихся человеку для развития кожи, ногтей и волос. Избавиться от нее с помощью медикаментозных средств невозможно, необходим лишь хирургический способ устранения этого сплетения;
- Пинеальная киста – шишковидное тело, которое может иметь разные размеры. Ее диагностируют примерно у 1-4% пациентов. Характерным симптомом заболевания является возникновение достаточно сильной головной боли в случае поднятия глаз кверху, но у большинства людей киста не вызывает дискомфорта.
К факторам, которые оказывают влияние на появление врожденной кисты головного мозга, относятся практически все неблагоприятные воздействия на плод в антенатальный период беременности. Наиболее распространенными причинам развития болезни называют следующие:
- Проникновение в кровь плода различных внутриутробных инфекций;
- Фетоплацентарная недостаточность;
- Если женщина в период вынашивания ребенка принимала лекарственные препараты, которые оказывают тератогенное действие;
- Резус-конфликт;
- Гипоксия плода;
- Травма во время родов;
- Если внутриутробное развитие ребенка происходило в условиях отравления наркотическими средствами, никотином либо спиртными напитками;
- Если у будущей матери диагностировали хроническую декомпенсированную болезнь.
Киста приобретенного типа имеет другие причины развития:
- Получение черепно-мозговой травмы в любом возрасте;
- Нанесение достаточно сильного удара в затылочную и теменную область;
- Перенесение разных заболеваний воспалительной этиологии, к которым относятся арахноидит, энцефалит, менингит, а также абсцесс головного мозга;
- Ряд острых нарушений внутримозговой циркуляции крови, наступающих после приступа геморрагического либо ишемического инсульта, церебрального паралича тела, субарахноидального кровоизлияния в мозг;
- Постинсультное осложнение;
- Лакунарный инсульт и инфаркт мозга;
- Субэпидермальная ишемия;
- Постгеморрагическое осложнение.
Нередко приобретенная опухоль имеет паразитарное происхождение (при парагоминозе, эхинококкозе, церебральном тениозе).
Врачи выделяют тип образования с ятрогенным происхождением. Фактором, вызывающим его, называют послеоперационные осложнения. Кроме того, в голове могут протекать дегенеративные либо дистрофические процессы, провоцирующие замещение кистой церебральных тканей.
Дополнительно медики выделяют ряд факторов, которые «заставляют» доброкачественное кистозное образование постоянно расти, приводя к серьезным осложнениям:
- Различные нейроинфекции;
- Всевозможные травмы головы разной степени тяжести;
- Протекание воспалительных процессов внутри черепной коробки, вне зависимости от их природы;
- Развитие гидроцефалии;
- Сосудистые нарушения, включая инсульт и ухудшение венозного оттока из черепной полости.
Киста головного мозга зачастую имеет следующие симптомы:
- Часто повторяющиеся и продолжительные приступы головной боли;
- Регулярные головокружения;
- Внутри черепной коробки ощущается сильная пульсация в левом и правом полушарии, которая практически всегда мучает пациента;
- Мешает полноценно жить чувство давления, а также распирания в голове;
- Заметное ухудшение координации движений всех частей тела;
- Нарушение слуха и появление постороннего шума в ушах;
- Ухудшение зрения, которое может проявляться размытостью объектов и их раздвоением;
- Возникновение галлюцинаций;
- Значительное снижение уровня чувствительности поверхности кожных покровов;
- Паралич;
- Парез верхних и нижних конечностей;
- Развитие рассеянного склероза;
- Базальный пневмосклероз;
- Аневризма кровеносных сосудов;
- Довольно частые эпилептические припадки;
- Выраженный тремор верхних и нижних конечностей;
- Частые потери сознания;
- Приступы тошноты, обычно сопровождающиеся рвотой;
- Отсутствие полноценного сна.
Специалисты утверждают, что если опухоль обладает клинически незначимыми параметрами, то в большинстве случаев полностью отсутствуют какие-либо из множественных признаков заболевания. Однако при достижении полостью крупных объемов за короткий промежуток времени проявляется характерная клиническая картина, особенности которой определяются локализацией опухоли, силой сдавливания окружающих ее тканей и степенью ухудшения оттока церебральной мозговой жидкости.
На сегодняшний день основными методами диагностики и последующего прогноза данной болезни являются МРТ (магнитно-резонансная томография) и КТ. Полученная томограмма показывает состояние всех составляющих мозга (эпифиза, мозжечка, гипофиза, нервных ганглий и других частей). С ее помощью можно увидеть место расположения перивентрикулярного глиозного очага и атрофических рубцовых следов внутри головного мозга без вскрытия черепной коробки, оценить их форму, размеры и интраселлярный рост.
Кроме того, данные способы обследования позволяют сделать дифференциальную диагностику промежуточного состояния между доброкачественной кистой и злокачественной опухолью. После внутривенного введения специального контрастного вещества его продукт накапливается в опухолевых тканях, а киста при этом не становится контрастной.
Также нередко проводится эндоскопия и доплеровское ультразвуковое сканирование кровеносных сосудов с целью исследования их состояния, кровоснабжения тканей мозга, выявления локализации ишемии, в которой и активизируется образование кист.
Для уточнения диагноза врач может назначить пациенту ЭКГ и Эхо-КГ, использующиеся для проверки наличия симптомов сердечной недостаточности, присутствия сбоев в работе сердца, приводящих к ухудшению кровоснабжения всех частей мозга и появлению зон ишемии.
Постоянное измерение артериального давления дает специалисту возможность определить серьезность риска развития приступа инсульта, который может быть не только причиной возникновения так называемой «послеинсультной кисты», но и смертельно опасной для человеческой жизни.
Бывает, что пациентам назначаются и другие анализы:
- Проведение анализов крови для точного определения причины заболевания;
- Определение маркеров воспаления;
- Выявление различных аутоиммунных процессов, негативно сказывающихся на общем состоянии организма;
- Исследование степени свертываемости крови;
- Определение концентрации холестерина в крови;
- Наличие инфекций в организме пациента.
Если у человека диагностирована киста головного мозга, необходимо подобрать лечение, которое будет максимально эффективным и позволит полностью вылечить данное заболевание, приостановить увеличения размеров кисты, а также предотвратить возникновение каких-либо осложнений.
Способ лечения болезни зависит от локализации образования и его размеров. Если параметры кисты соответствуют установленным нормам и не несут опасности для человеческой жизни, то, как правило, назначается традиционная терапия: гомеопатия с применением индивидуально подобранных препаратов, к которым у пациента нет никаких противопоказаний. Достаточно часто назначаются лекарства, содержащие железо. Такие медикаменты способствуют укреплению кровеносных сосудов и улучшению кровоснабжения.
Если киста постепенно увеличивается в размерах, оказывая повышенное давление на соседние части головного мозга, то не следует ждать, пока она рассосется самостоятельно. Подобный случай, как и заметное ухудшение самочувствия пациента, является показанием к хирургическому вмешательству и проведению операции с помощью лазера. Данная процедура позволяет полностью избавиться от полости, наполненной жидкостью.
Многие люди занимаются лечением народными средствами. Согласно результатам многочисленных исследований, положительно влияют на лечение заболевания средства, приготовленные на основе девясила и лопуха. Они замедляют рост кисты, улучшают кровообращение, нормализуют внутричерепное давление. Кроме того, часто врачи рекомендуют человеку, в головном мозге которого выявлена киста, соблюдать сбалансированное диетическое питание.
Киста головного мозга считается одним из достаточно распространенных заболеваний. Даже с учётом, что это доброкачественное образование, оно может привести к серьезным последствиям. Поэтому за кистой даже маленького объема требуется постоянное наблюдение. Чтобы вылечиться и забыть о данной проблеме, пациенту необходимо строго соблюдать все назначения лечащего врача. Таким образом, можно избежать хирургического вмешательства и обойтись только лекарственными препаратами и средствами народной медицины.
источник
Киста головного мозга — объемное внутричерепное образование, представляющее собой наполненную жидкостью полость. Часто имеет скрытое субклиническое течение без увеличения размеров. Проявляется в основном симптомами внутричерепной гипертензии и эпилептическими пароксизмами. Возможна очаговая симптоматика, соответствующая расположению кисты. Диагностируется по результатам МРТ и КТ мозга, у детей грудного возраста — по данным нейросонографии. Лечение проводится при прогрессирующем росте кисты и развитии осложнений, состоит в хирургическом удалении или аспирации кисты.
Киста головного мозга — локальное скопление жидкости в оболочках или веществе головного мозга. Киста малого объема, как правило, имеет субклиническое течение, выявляется случайно при нейровизуализирующем обследовании мозга. Киста большого объема из-за ограниченности внутричерепного (интракраниального) пространства приводит к внутричерепной гипертензии и сдавлению окружающих ее мозговых структур. Клинически значимый размер кист значительно варьирует в зависимости от их локализации и компенсаторных возможностей. Так, у детей раннего возраста, за счет податливости костей черепа зачастую наблюдается длительное латентное течение кист без признаков выраженной ликворной гипертензии.
Киста головного мозга может обнаруживаться в различные возрастные периоды: от новорожденности до пожилого возраста. Следует отметить, что врожденные кисты чаще проявляются в среднем возрасте (обычно в 30-50 лет), чем в детстве. Согласно общепринятой в клинической неврологии практике в отношении замерших или медленно прогрессирующих кист малого объема применяется наблюдательно-выжидательная тактика ведения.
В зависимости от места расположения выделяют арахноидальную и внутримозговую (церебральную) кисту. Первая локализуется в мозговых оболочках и образуется за счет скопления цереброспинальной жидкости в местах их врожденной дупликатуры или спаек, сформировавшихся в результате различных воспалительных процессов. Вторая располагается во внутренних структурах головного мозга и формируется на участке погибшей в результате различных патологических процессов мозговой ткани. Отдельно выделяют также кисту шишковидной железы, кисту сосудистого сплетения, коллоидную и дермоидную кисты.
Все мозговые кисты по своему генезу классифицируются на врожденные и приобретенные. К исключительно врожденным относятся дермоидная и коллоидная киста головного мозга. В соответствии с этиологией среди приобретенных кист различают посттравматические, постинфекционные, эхинококковые, постинсультные.
Факторами, провоцирующими формирование врожденной кисты мозга, являются любые неблагоприятные воздействия на плод в антенатальном периоде. К ним относят фетоплацентарную недостаточность, внутриутробные инфекции, прием беременной лекарственных средств с тератогенным эффектом, резус-конфликт, гипоксию плода. Врожденные кисты и другие аномалии развития головного мозга могут возникнуть, если развитие плода происходит в условиях внутриутробной интоксикации при наркомании, алкоголизме, никотиновой зависимости будущей матери, а также при наличии у нее хронических декомпенсированных заболеваний.
Приобретенная киста формируется вследствие черепно-мозговой травмы, родовой травмы новорожденного, воспалительных заболеваний (менингита, арахноидита, абсцесса головного мозга, энцефалита), острых нарушений мозгового кровообращения (ишемического и геморрагического инсульта, субарахноидального кровоизлияния). Она может иметь паразитарную этиологию, например, при эхинококкозе, церебральной форме тениоза, парагонимозе Киста ятрогенного происхождения может сформироваться как осложнение операций на головном мозге. В ряде случаев различные дистрофические и дегенеративные процессы в головном мозге также сопровождаются замещением церебральных тканей кистой.
Отдельную группу составляют факторы, способные спровоцировать увеличение размеров уже имеющегося интракраниального кистозного образования. Подобными триггерами могут выступать травмы головы, нейроинфекции, воспалительные внутричерепные процессы, сосудистые нарушения (инсульты, затруднение венозного оттока из полости черепа), гидроцефалия.
Наиболее характерна манифестация мозговой кисты с симптомов интракраниальной гипертензии. Пациенты жалуются на практически постоянную цефалгию, ощущение подташнивания, не связанное с едой, чувство давления на глазные яблоки, понижение работоспособности. Могут отмечаться нарушения сна, шум или ощущение пульсации в голове, расстройства зрения (падение остроты зрения, двоение, сужение зрительных полей, появление фотопсий или зрительных галлюцинаций), легкая тугоухость, атаксия (головокружения, шаткость, дискоординация движений), мелкоразмашистый тремор, обмороки. При высокой внутричерепной гипертензии наблюдается повторяющаяся рвота.
В ряде случаев киста головного мозга дебютирует впервые возникшим эпилептическим пароксизмом, за которым следуют повторные эпиприступы. Пароксизмы могут носить первично-генерализованный характер, иметь вид абсансов или фокальной джексоновской эпилепсии. Очаговая симптоматика наблюдается гораздо реже общемозговых проявлений. В соответствии с локализацией кистозного образования она включает геми- и монопарезы, сенсорные расстройства, мозжечковую атаксию, стволовые симптомы (глазодвигательные расстройства, нарушение глотания, дизартрию и др.).
Осложнением кисты может являться ее разрыв, окклюзионная гидроцефалия, сдавление головного мозга, разрыв сосуда с кровоизлиянием в кисту, формирование стойкого эпилептогенного очага. У детей кисты, сопровождающиеся выраженной внутричерепной гипертензией или эписиндромом, могут обуславливать задержку психического развития с формированием олигофрении.
Арахноидальная киста чаще имеет врожденный или посттравматический характер. Расположена в мозговых оболочках на поверхности мозга. Наполнена цереброспинальной жидкостью. По некоторым данным, до 4% населения имеют арахноидальные кисты головного мозга. Однако клинические проявления наблюдаются лишь в случае большого скопления жидкости в кисте, что может быть связано с продукцией ликвора выстилающими полость кисты клетками. Резкое увеличение размеров кисты угрожает ее разрывом, приводящим к смертельному исходу.
Киста шишковидной железы (пинеальная киста) — кистозное образование эпифиза. Отдельные данные свидетельствуют о том, что до 10 % людей имеют малые бессимптомные пинеальные кисты. Кисты диаметром более 1 см отмечаются намного реже и могут давать клиническую симптоматику. При достижении значительных размеров, киста шишковидной железы способна перекрывать вход в водопровод мозга и блокировать ликвороциркуляцию, обуславливая окклюзионную гидроцефалию.
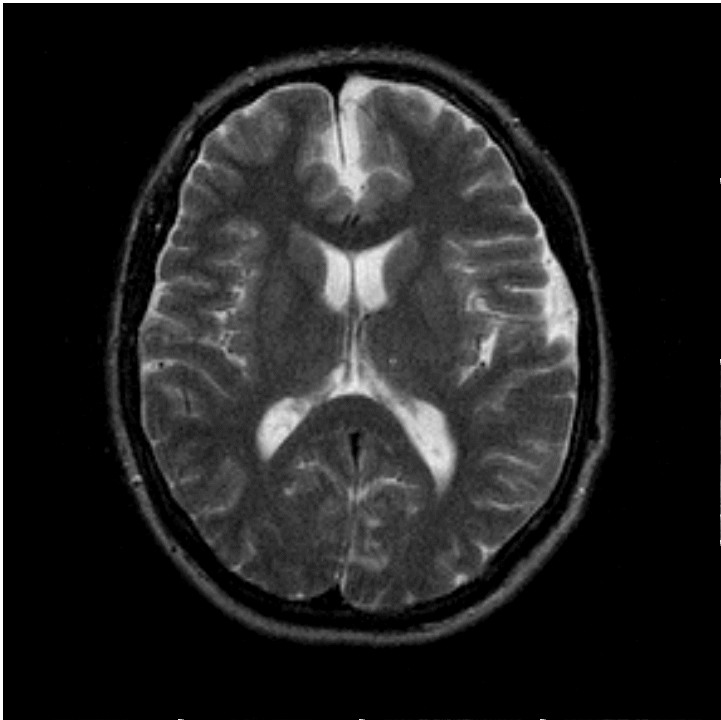
Коллоидная киста составляет около 15-20% внутрижелудочковых образований. В большинстве случаев располагается в передней области III желудочка, над отверстием Монро; в отдельных случаях — в IV желудочке и в районе прозрачной перегородки. Наполнение коллоидной кисты отличается большой вязкостью. Основу клинических проявлений составляют симптомы гидроцефалии с приступообразным нарастанием цефалгии при определенных положениях головы. Возможны поведенческие расстройства, снижение памяти. Описаны случаи возникновения слабости в конечностях.
Киста сосудистого сплетения образуется при заполнении цереброспинальной жидкостью пространства между отдельными сосудами сплетения. Диагностируется в различном возрасте. Клинически проявляется редко, в отдельных случаях может давать симптоматику внутричерепной гипертензии или эпилепсии. Зачастую кисты сосудистых сплетений выявляются по данным акушерского УЗИ на 20-й неделе беременности, затем они самостоятельно рассасываются и примерно к 28-й неделе внутриутробного развития уже не обнаруживаются на УЗИ.
Дермоидная киста (эпидермоид) является аномалией эмбрионального развития, при которой клетки, дающие начало коже и ее придаткам (волосам, ногтям), остаются внутри головного мозга. Содержимое кисты наряду с жидкостью представлено элементами эктодермы (волосяными фолликулами, сальными железами и т. п.). Отличается происходящим после рождения быстрым увеличением в размерах, в связи с чем подлежит удалению.
Клиническая симптоматика и данные неврологического статуса позволяют неврологу заподозрить наличие интракраниального объемного образования. Для проверки слуха и зрения пациент направляется на консультацию отоларинголога и офтальмолога; проводится аудиометрия, визиометрия, периметрия и офтальмоскопия, на которой при выраженной гидроцефалии отмечаются застойные диски зрительных нервов. Повышенное внутричерепное давление можно диагностировать при помощи эхо-энцефалографии. Наличие эпилептических пароксизмов является показанием к проведению электроэнцефалографии. Однако, опираясь лишь на клинические данные, невозможно верифицировать кисту от гематомы, абсцесса или опухоли головного мозга. Поэтому при подозрении на объемное образование мозга необходимо применение нейровизуализирующих методов диагностики.
Использование УЗИ позволяет выявить некоторые врожденные кисты еще в период внутриутробного развития, после рождения ребенка и до закрытия его большого родничка диагностика возможна при помощи нейросонографии. В дальнейшем визуализировать кисту можно посредством КТ или МРТ головного мозга. Для дифференцировки кистозного образования от опухоли мозга эти исследования проводят с контрастированием, поскольку в отличие от опухоли, киста не накапливает в себе контрастное вещество. Для лучшей визуализации кистозной полости возможно введение в нее контраста путем пункции кисты. В отличие от МРТ, КТ головного мозга дает возможность судить о вязкости содержимого кисты по плотности ее изображения, что учитывается при планировании хирургического лечения. Основополагающее значение имеет не только установление диагноза, но и непрерывное наблюдение за кистозным образованием для оценки изменения его объема в динамике. При постинсультном генезе кисты дополнительно прибегают к сосудистым обследованиям: дуплексному сканированию, УЗДГ, КТ или МРТ сосудов головного мозга.
Консервативная терапия малоэффективна. Лечение возможно только хирургическим путем. Однако большинство кист не нуждаются в активном лечении, поскольку имеют малый размер и не прогрессируют в размере. В отношении их проводится регулярное динамическое наблюдение при помощи МРТ- или КТ-контроля. Нейрохирургическому лечению подлежат кисты, клинически проявляющиеся симптомами гидроцефалии, прогрессивно увеличивающиеся в размере, осложненные разрывом, кровотечением, сдавлением мозга. Выбор метода операции и хирургического подхода осуществляется на консультации нейрохирурга.
В случаях тяжелого состояния пациента с расстройством сознания (сопор, кома) в экстренном порядке показано наружное вентрикулярное дренирование для уменьшения внутричерепного давления и сдавления мозга. В случае развития осложнений в виде разрыва кисты или кровоизлияния, а также при паразитарной этиологии кисты хирургическое вмешательство выполняется с целью радикального иссечения кистозного образования; хирургическим доступом является трепанация черепа.
В остальных случаях операция носит плановый характер и осуществляется преимущественно эндоскопическим способом. Преимуществом последнего является малая травматичность и укороченный восстановительный период. Для его осуществления необходимо лишь фрезевое отверстие в черепе, через которое выполняется аспирация содержимого кисты. С целью предупреждения повторного скопления жидкости в кистозной полости производится ряд отверстий, соединяющих ее с ликворными пространствами мозга, или осуществляется кистоперитонеальное шунтирование. Последнее предполагает имплантацию специального шунта, по которому жидкость из кисты поступает в брюшную полость.
В послеоперационном периоде проводится комплексная реабилитационная терапия, в которой при необходимости принимают участие нейропсихолог, врач ЛФК, массажист, рефлексотерапевт. Медикаментозная составляющая включает рассасывающие средства, препараты, улучшающие кровоснабжение и метаболизм головного мозга, противоотечные и симптоматические медикаменты. Параллельно с целью восстановления мышечной силы и чувствительной функции, адаптации пациента к физическим нагрузкам, проводится физиотерапия, ЛФК, массаж, рефлексотерапия.
Клинически незначимая замершая киста головного мозга в большинстве случаев сохраняет свой непрогрессирующий статус и никак не беспокоит пациента в течение жизни. Своевременно и адекватно проведенное хирургическое лечение клинически значимых кист обуславливает их относительно благоприятный исход. Возможен остаточный умеренно выраженный ликворно-гипертензионный синдром. В случае формирования очагового неврологического дефицита он может иметь стойкий резидуальный характер и сохраняться после проведенного лечения. Эпилептические пароксизмы зачастую проходит после удаления кисты, но затем часто возобновляются, что обусловлено формированием спаек и другими изменениями прооперированной области мозга. При этом вторичная эпилепсия отличается резистентностью к проводимой антиконвульсантной терапии.
Поскольку приобретенная киста головного мозга зачастую является одним из вариантов разрешения инфекционных, сосудистых, воспалительных и посттравматических интракраниальных процессов, то ее профилактикой является своевременное и корректное лечение указанных заболеваний с применением нейропротекторной и рассасывающей терапии. В отношении врожденных кист профилактикой служит охранение беременной и плода от влияния различных вредоносных факторов, корректное ведение беременности и родов.
источник
Арахноидальная киста головного мозга, являющаяся самым распространенным видом кист мозга, имеющееся у 4% населения, представляет собой наполненный ликвором (цереброспинальной, или спинномозговой жидкостью) мешочек, расположенный в арахноидальной оболочке мозга. В месте кисты ткань арахноидальной оболочки разделяется на два слоя с накоплением между ними жидкости.
Важно помнить, что киста не является опухолью и в большинстве случаев либо протекает бессимптомно или с небольшими проявлениями и очень редко требует оперативного вмешательства.
- Первичные, образовавшиеся в период внутриутробного развития;
- Вторичные, возникшие, возникающие как следствие ранения или травмы, протекающих в мозгу воспалительных процессов или кровотечений.
- Прогрессирующие. Для этого типа кист характерно постепенное усиление симптомов, связанных с тем, что увеличивающаяся в объеме киста наращивает свое давление на мозг.
- Замершие. Эти образования отличаются стабильностью и обычно не доставляют беспокойств, часто протекают без симптомов и часть выявляются лишь случайно при проведении томографии мозга, вызванной другими причинами.
В зависимости от места расположения и размеров кисты могут проявляться один или несколько симптомов:
- Головная боль;
- Тошнота и рвота;
- Вялость, в том числе чрезмерная усталость или нидостаток энергии;
- Приступы;
- Задержки развития;
- Гидроцефалия, вызванная нарушением естественной циркуляции спинномозговой жидкости;
- Проблемы со стороны эндокринной системы, например, ранее начало полового созревания;
- Непроизвольная тряска головой;
- Проблемы со зрением.
Чем больше киста, тем больше симптомов будет проявляться, будет возрастать их частота и сила. При длительном и сильном сдавливании может привести к необратимым изменениям тканей мозга. При чрезмерной компрессии и разрыве оболочек кисты возможно наступление смерти пациента.
Кисты, протекающие без каких бы то ни было проявлений, могут быть выявлены только случайно. В случае наличия неврологических проявлений врач в первую очередь анализирует жалобы больного. Однако проявления могут говорить только о том, что существуют какие-то сбои в работе головного мозга, но не позволяют классифицировать проблему. Гематомы, опухоли мозга, расположенные внутри мозга кисты имеют такую же симптоматику. Для более точной постановки диагноза врач может назначить электроэнцефалографию, эхоэнцефалографию или реоэнцефалографию. Недостатком этих методов является то, что они не дают информации ни о точном местоположении образования, ни о его природе.
Главной целью любого лечения арахноидальной кисты является отвод жидкости и снижение давления на ткани мозга.
На сегодняшний день наиболее точным методом диагностики, позволяющим с высокой степенью точности отличить арахноидальную кисту от опухоли или гематомы, являются компьютерная томография (КТ) и магнито-резонансная томография (МРТ).
- Шунтирование. При этом методе хирург устанавливает в кисту трубку (шунт) по которому жидкость отводится в другие части организма (например, брюшную полость), где она всасывается другими тканями.
- Фенестрация. В этом случае в черепе пациента и стенках кисты создаются отверстия для дренирования и обеспечения нормального потока спинномозговой жидкости.
- Игольная аспирация и соединение при помощи отверстий внутренней части кисты с субарахноидальным пространством для отвода в него жидкости.
Несмотря на то, что КТ позволяет точно определить размеры и расположение кисты, наиболее точную и полную информацию об образовании дает МРТ. Обычно для диагностики арахноидальной кисты проводится МРТ-сканирование с введением в кровоток пациента контраста. При этом опухоли мозга имеют свойство накапливать контраст, а кисты не впитывают его из кровеносных сосудов, что очень четко видно на МРТ.
Также МРТ-сканирование позволяет отличить кисту от кровоизлияний, гематом, гигром, абсцессов и других заболеваний со сходной симптоматикой. Кроме того, МРТ дает возможность выявить кисту даже в тех случаях, когда у пациента еще нет никаких проявлений, а сама киста имеет размеры всего в несколько миллиметров.
Несмотря на то, что МРТ-диагностика с применением контрастного вещества дает врачу необходимую информацию, риск ошибки все же существует. Связан он в первую очередь с отсутствием у врача остаточного опыта интерпретации результатов МРТ и выявления кист. От таких ошибок не застрахован ни один пациент и случаются они как в крупных городах, так и в небольших населенных пунктах. В этой ситуации единственной возможностью исключить ошибку или как минимум в разы снизить ее вероятность является получение второго мнения от высококвалифицированного специалиста
Национальная телерадиологическая сеть (НТРС) предлагает вам возможность получить консультации ведущих специалистов страны в области МРТ-диагностики, имеющих богатый опыт анализа томографических снимков различных заболеваний. Для получения консультации вам достаточно просто загрузить результаты сканирования на наш сервер и уже через сутки вы получите мнение, альтернативное мнению вашего врача.
Возможно оно будет таким же как первое медицинское заключение, возможно будет отличаться от него, но второе мнение совершенно точно позволит вам свести риск ошибочного диагноза и неправильного лечения практически к нулю.
источник