Киста поджелудочной железы – патологическое доброкачественное образование в тканях органа, как правило, округлой формы, которое заполнено жидкостью. В содержимом обнаруживаются: слизь в большом количестве, отмершие клетки, элементы крови или высокие концентрации пищеварительных ферментов.
Чаще кисты возникают не как самостоятельное заболевание, а как следствие патологического воспалительного процесса в паренхиме поджелудочной железы – панкреатита. Организм «прячет» продукты распада в полость, таким образом образуются полости с жидкостью.
Провоцирующими факторами могут быть:
- хроническое злоупотребление алкогольными напитками;
- механические травмы;
- нарушение оттока секрета поджелудочной железы при желчнокаменной патологии;
- паразитирование гельминтов в организме;
- опухолевый рост;
- ожирение и сахарный диабет;
- осложнение после оперативного вмешательства.
Ребенок может родиться с панкреатической кистой, которая является пороком развития железистой ткани. Обычно такие образования выявляются при ультразвуковом исследовании. В остальных случаях киста поджелудочной железы – приобретенное заболевание.
Приобретенные образования бывают:
- ретенционные, они образуются в железе из-за нарушенного оттока ее секрета;
- дегенерационные – возникают при воспалительных процессах, травмах, опухолях, кровоизлияниях;
- пролиферационные, которые могут состоять из малодифференцированных злокачественных клеток (цистаденокарциномы);
- паразитарной природы.
Медицинская классификация — разделение по двум признакам: морфологическим особенностям строения стенки и локализации в тканях железы.
По морфологии данные образования бывают:
- Истинными. Это врожденные образования, полость которых выстлана клетками эпителия.
- Ложными или псевдокистами. Это приобретенные патологические структуры без слоя эпителиальных клеток.
По локализации в паренхиме поджелудочной железы различают кисты тела, головки и хвостовой части.
Симптомы патологии зависят от размера, локализации, близости расположения образования к нервным окончаниям. Небольшое образование, не сдавливающее соседние ткани и нервные волокна, может клинически себя не проявлять и не иметь симптомов. С увеличением степени разрастания проявляется болевой симптом.
Острый процесс характеризуется бурными проявлениями и резкими болями в брюшной полости. При хронизации процесса боль становится тупой, симптомы стихают и редко вызывают дискомфортные ощущения.
Важно! Острый болевой симптом с явлениями интоксикации организма может свидетельствовать о разрыве стенки кисты или ее нагноении, что требует срочной госпитализации.
Если данное патологическое образование сдавливает солнечное сплетение, то пациент принимает вынужденное коленно-локтевое положение, а состояние купируется сильнодействующими наркотическими препаратами.
Симптомами панкреатической кисты являются частые диспепсические расстройства: чувство тяжести и тошноты, рвота, нарушение стула. Так как питательные вещества плохо всасываются в кишечнике из-за недостатка панкреатического сока, больной может резко терять вес и ощущать слабость.
Локализация новообразования поджелудочной железы оказывает влияние на развитие симптомов. Признаки желтухи наблюдаются, если киста локализуется в головке; при сдавливании воротной вены отекают ноги; нарушается мочеиспускание при близости образования к мочеточникам.
При подозрении на кисту поджелудочной железы проводят комплексное обследование пациента: берутся анализы, проводятся УЗИ и КТ. В большинстве случаев общий анализ крови может выявить повышенное содержание лейкоцитов, которое указывает на воспалительный процесс в организме. Основную информацию о патологическом процессе в организме доктор получает из протокола УЗИ. При традиционном сканировании отраженный от тканей сигнал отображает оттенки плотности в разных средах, что позволяет получить четкое изображение. Данный метод позволяет судить о форме, размере, локализации, выявить поликистоз, отследить динамику и эффективность предпринятого лечения.
КТ поджелудочной железы – современный высокоинформативный метод лучевой диагностики. Организм пациента сканируется на томографе посредством рентгеновских лучей, которые в различной степени поглощаются органами и тканями. В результате врач получает многомерное четкое изображение, которое позволяет поставить верный диагноз или произвести дифференциальную диагностику с другими заболеваниями.
Если киста единичная, имеет размер не более 20 мм и отсутствуют симптомы механической желтухи, доктор может принять решение о консервативном (нехирургическом) лечении. Первое время больному назначается жесткая диета, исключающая прием острого, жирного, жаренного, алкогольных напитков. Такое питание способствует снижению секреции пищеварительных ферментов клетками поджелудочной железы и обеспечивает органу относительный покой. Пациенту назначается курсовое лечение антибиотиками, ингибиторами протонной помпы и терапия ферментативными средствами. Если через 6 недель терапевтическое лечение не дает желаемого эффекта, может понадобиться операция.
Важная информация! Любая киста представляет собой угрозу для организма. Она может нагноиться и разорваться в брюшную полость, вызвав перитонит, угрожающий жизни. Также, доброкачественное образование может с течением времени озлокачествляться, поэтому необходимо провести лечение своевременно.
Существует несколько вариантов операции по удалению кисты поджелудочной железы.
Хирург может выполнить следующие манипуляции:
- склерозирование химическим раствором после опорожнения кисты для полного устранения образования;
- пункционное дренирование с выведением трубки для оттока жидкости.
Удаление образования, как правило, проводят без разрезов через проколы – лапроскопическим методом.
Второй способ — лапаротомическая операция, является травматичным вариантом, при котором необходим полостной разрез брюшной полости. Пациенту требуется длительное время, чтобы полностью восстановиться после подобной операции. К этому варианту прибегают в крайне опасных для жизни случаях.
Диета способствует лечению и облегчает симптомы патологического процесса. Питание должно быть здоровым, полезным и щадящим. Кушают часто, но не большими порциями. Отдают предпочтение жидким и полужидким блюдам, пюре, киселям и кашам. Нельзя кушать жареную пищу. Термическая обработка должна быть максимально деликатной: на пару, в духовке; продукты отваривают, тушат.
Важно помнить! Алкоголь, жирное, пряное, острое под строгим запретом; хлебобулочные и сладкие изделия можно есть в ограниченных количествах. Блюда не солят!
- Жесткое или жирное мясо – свинину, баранину, дичь, гусятину;
- молочные продукты с повышенным содержание жиров;
- яйца и молоко в чистом виде;
- овощи — белокочанную капусту, лук, чеснок;
- специи;
- кофе.
- Мясо курицы, говядину, нежирные молочные продукты;
- овощи – тыкву, морковь, кабачки, свеклу, картофель;
- фрукты – запеченные яблоки;
- напитки – кисели, компот из сухофруктов, овощные и несладкие фруктовые соки.
Важно знать! Киста поджелудочной железы – коварная и опасная болезнь, народные методы могут выступать как вспомогательные. Предварительно следует проконсультироваться у лечащего врача.
Результативностью обладают травяные сборы, это могут быть смеси-миксы из цветков календулы, пижмы, зверобоя, ромашки, травы тысячелистника, бессмертника и чистотела. С чистотелом следует быть особенно аккуратным из-за высокой концентрации в растении активных веществ, способных спровоцировать симптомы отравления. Для лечения кисты также эффективны: листья брусники, смородины и алоэ. Необходимо помнить, что лекарственные травы могут иметь противопоказания и вызывать аллергические реакции.
Пижму, календулу и подорожник в пропорциях 2:2:1 заваривают в четвертой части литра крутого кипятка и настаивают в течение 1 – 2 часов. Настой цедят через марлю и хранят в холодильнике. Пьют по 60 – 80 мл за полчаса до еды в течение месяца.
Может применяться растение под названием очиток. Его добавляют в салаты и употребляют в сыром виде в количестве 3 – 4 листика за день.
Эффективное устранение симптомов возможно после употребления лекарственной настойки. Понадобятся: листья брусники, земляники и черники, кукурузные рыльца и створки от стручка фасоли. Все ингредиенты берутся в равном соотношении, перемалываются. Одну столовую ложку заливают кружкой кипящей воды и настаивают в течение 12 часов в теплом месте. Цедят через марлю и принимают целебный настой 2 недели по половине стакана за полчаса до приема пищи.
Для лечения используют мумие. Небольшой кусочек рассасывается во рту, процедуру проводят единожды за день на протяжении двух недель. Для максимального эффекта мумие принимают с утра, на голодный желудок. Полезно пить теплую щелочную минеральную воду, если заболевание находится вне фазы обострения и не имеет резких симптомов.
Внимательное отношение к здоровью — залог долголетия и хорошего самочувствия. Даже небольшая киста может привести к серьезным проблемам, если не лечить ее вовремя и не соблюдать рекомендаций врача.
источник
Недавно на сайте «Врачи РФ» прочитал публикацию под названием «Врачи и пациенты, которые нас удивили». Все случаи были заграничными, но ни один из них не шел в сравнение с нашим отечественным событием, о котором я пишу ниже, и о котором, как выясняется, мало кто знает. А оно того заслуживает по ряду причин, о которых ниже.
Четыре с половиной года назад мне позвонил муж пациентки из Саратовской области, сказал, что у 36-летней женщины опухоль поджелудочной железы, 2 года наблюдали, оперировать отказывались, а сейчас она очень плохо себя чувствует, почти не ходит, падает в обмороки, и могу ли я помочь. Я попросил прислать документы по электронной почте, чтобы обсудить с коллегами и руководством возможность госпитализации, амбулаторного дообследования и прочее. Но ситуация радикально изменилась на следующий день, когда Вадим, так звали звонившего, подошел ко мне после утренней конференции и сказал, что привез жену.
Ходить она не могла, он принес ее на руках и положил на кушетку. Сама Оля была худая, бледно-желтого цвета, еле шевелила руками и ногами. Ни о каком амбулаторном обследовании речь, естественно, не шла, мы госпитализировали ее в реанимацию с гемоглобином 4 г/л и билирубином около 240 мкмоль/л и МНО около 4. Оказалось, что она пожелтела около недели назад, у нее несколько раз были желудочно-кишечные кровотечения. На фоне гемо- и плазиотрансфузии и других реанимационных мероприятий, обследовали ее и на КТ обнаружили огромную опухоль, поражающую всю поджелудочную железу, прорастающую в 12-перстную кишку, с изъязвлением стенки последней, и эта язва была источником кровотечений.
Но, о чудо!, не было вовлечения крупных сосудов и отдаленных метастазов. Это было необычно для опухоли ПЖ таких размеров, но разбираться почему так не было ни времени, ни возможности, т.к. сохранялся высокий риск рецидива кровотечения. После дренирования желчного пузыря билирубин снизился до 70 мкмоль/л и мы оперировали ее по срочным показаниям: никаких шансов для сохранения хотя бы части ПЖ не было, и мы сделали тотальную дуоденопанкератэктомию со спленэктомией.
Молодость, искусство реаниматологов и анестезиолога дали себя знать (не могу не вспомнить добрым словом Армена Валерьевича Оганесяна и Погодина Сергея Юрьевича): послеоперационный период прошел неплохо для такого случая: 16 дней на восстановление и дней 10 ушло на компенсацию сахарного диабета, который после полного удаления ПЖ характеризуется большой амплитудой колебаний сахара в связи с отсутствием контринсулярных факторов, которые тоже вырабатывает ПЖ.
Оля выписалась и поехала к себе в Саратовскую область. К этому моменту пришел ответ гистологического исследования опухоли, и это было первое в России описание внутрипротоковой тубуло-папиллярной карциномы — злокачественного варианта редчайшей опухоли поджелудочной железы.
Немецкие коллеги подтвердили наш диагноз, и наша совместная статья вышла в Journal of the Pancreas (прилагаю). Но Олины приключения продолжались, и обусловлены они были тем, что у нее в городе никто не верил, в то, что можно нормально жить без поджелудочной железы, и никто не понимал, зачем ее нужно принимать 250 000 единиц именно Креона (специальной формы панкреатина), кроме инсулина. Ей не давали лекарства бесплатно, как должны были, она боролась за них 1,5 года, писала во все инстанции, включая прокуратуру, и, наконец, добилась своего. Это была та еще история, и я даже попросил Олю написать инструкцию для пациентов, как нужно добиваться положенных тебе препаратов. Она прилагается в конце рассказа.
Так как наша больница имела тогда и имеет сейчас самый большой опыт тотальных панкреатодуоденэктомий (полного удаления ПЖ), мы несколько лет назад образовали при ней «Апанкреатическое общество» для помощи пациентам после полного удаления поджелудочной железы.
В цивилизованных странах таких обществ нет, но в России пациенты постоянно сталкиваются с незнанием и необразованностью врачей, дефицитом лекарств или лекарствами плохого качества, нежеланием им помогать жизненно важные проблемы. Поэтому, такое общество и наша помощь и сопровождение пациентов оказались очень полезными.
Олю мы тоже наблюдали, регулярно обследовали, писали письма в медицинские учреждения, с которыми она была связана. Муж ее поддерживал, когда поликлиника не давала лекарств и приходилось их покупать, а это немалые деньги.
Спустя почти 3 года после операции, она позвонила мне и сказала, что беременна. Что делать? Все врачи вокруг нее советовали прервать беременность, т.к., по их мнению, это могло привести к рецидиву заболевания, и, невынашиванию беременности без ПЖ, с нестабильным диабетом плюс гестационный диабет и т.д.
Я проконсультировался со всеми авторитетными источниками по поводу рака и беременности и обнаружил, что на сегодняшний день нет НИ ОДНОГО доказательства того, что риск рецидива при любой опухоли, кроме хорионэпителиомы, возрастает во время беременности и после родов.
Я рассказал ей об этом и, учитывая ее хорошее состояние и желание оставить ребенка, мы решили, что беременность надо сохранить и ребенка выносить. Наблюдала Олю замечательный эндокринолог Роза Михайловна Есаян, и наконец, это фантастическое событие произошло: Оля родила здорового мальчугана через 3,5 года после удаления поджелудочной железы по поводу злокачественной опухоли, и это был первый в России случай, и эксклюзивный для многих стран мира.
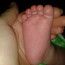
На фото — она через неделю после рождения сына зашла к нам в отделение. Счастливый муж на заднем плане.
А это — ее дети.
«Добрый день, Вячеслав Иванович!
Отправляю вам фотографию моих сокровищ. Вашему крестнику месяц (на этой фотографии)». Это из письма Оли. Дочка родилась до рака, а сын после.
ТВ показало трогательный, на мой взгляд, репортаж на эту тему.
Это событие почему-то у нас не афишируется, но оно очень важное в двух аспектах:
1. Пациенты без поджелудочной железы могут быть абсолютно здоровыми. Настолько здоровыми, что могут родить еще одного человека.
2. Женщины, получавшие лечение по поводу рака могут рожать без риска рецидива опухоли, о чем мало знают в России даже врачи, в стране с демографическими проблемами. В США, например, ежегодно 25 000 женщин, прошедших лечение по поводу рака, планируют беременность.
У нас все непросто — вот, что ждет мою пациентку, в г. Вольске, Саратовской области (или в любом другом месте, если ты не депутат, не шишка, а просто человек), когда она вернется со своим ребенком домой. Это ее письмо после возвращения:
«В соответствии с Приказом Министерства труда и социальной защиты РФ от 17 декабря 2015 г. N 1024н «О классификациях и критериях, используемых при осуществлении медико-социальной экспертизы граждан федеральными государственными учреждениями медико-социальной экспертизы» 14.11.2016 года, была проведена комиссия по установлению группы инвалидности, снята 1 группа и присвоена 2 группа с правом заниматься трудовой деятельностью. «В своем решении комиссия руководствуется:
п.14.2.6 Злокачественное новообразование поджелудочной железы С25,
п.14.2.6.1. В течение первых 5 лет после радикального лечения I-II стадий (или рака in situ), протекающих без осложнений, потеря трудоспособности составляет 70-80 %.
п.14.2.6.2 В течение первых 5 лет после оперативного лечения III-IV стадии потеря трудоспособности составляет 100 %. По истечении пяти лет группа присваиваться не будет». Это выписка из приказа, согласно которому, с нее будет снята группа инвалидности, дающая ей право на бесплатное обеспечение недешевым, но единственным эффективным для нее Креоном, который таким пациентам жизненно необходим, и который обеспечивает ее хорошее самочувствие. Т.к. состояние после удаления поджелудочной железы никак не прописано в этом приказе, такие пациенты для чиновников полностью отсутствуют. Они им и не пытаются помочь, возможно, имея негласные указания сокращать число инвалидизированных. Ситуация предполагает, что если состояние пациента, после отмены или снижения дозы жизненно важного препарата, значимо ухудшится (а оно, конечно, ухудшится), тогда снова можно будет обсуждать возможность назначения группы инвалидности и бесплатных жизненно важных лекарств. То, что за это время пациент может умереть или потерять значительную часть здоровья, не обсуждается. При попытке сообщить об этом показываю приказ, в котором ничего про это нет.
Такая иезуитская практика появилась около двух лет назад, и это реально убивает больных. Понятно, что такие приказы надо менять, пациентам надо бороться за это, но они не этим озабочены. Они выживают, не имея возможность жить как нормальные люди. Им нужно помогать сейчас, исправляя приказы параллельно, демонстрируя примеры. Оля и есть такой пример. И, пользуясь случаем, ниже я ссоставил короткую памятку для коллег об этом.
Апанкреатическое (панкреатопривное) состояние: редкое заболевание, требующее осознания, наблюдение и лечения.
Физическое отсутствие или потеря большей части поджелудочной железы после хирургических вмешательств является самостоятельным заболеванием, накладывающимся на основное, по поводу которого была выполнена операция. Чаще всего полное удаление поджелудочной железы (тотальная панкреатодуоденэктомия) или удаление большей части железы (субтотальная резекция) предпринимаются по поводу злокачественных, реже доброкачественных опухолей поджелудочной железы. Самыми частыми нозологическими формами в России, при которых выполняются такие вмешательства, являются: внутрипротоковая папиллярно-муцинозная опухоль и карцинома, а также протоковая аденокарцинома поджелудочной железы. Непосредственная послеоперационная летальность в специализированных центрах при этих операциях не превышает 1%. Пятилетняя выживаемость этих пациентов варьирует в зависимости от заболевания: согласно нашим данным она достигает 45% при внутрипротоковой папиллярно — муцинозной карциноме и не превышает 12% при протоковой аденокарциноме. При внутрипротоковой папиллярно-муцинозной опухоли, метастаз рака почки в ПЖ и при доброкачественных заболеваниях 10 и 20-летняя выживаемость не является редкостью.
Приблизительное количество этих пациентов формируется группами больных с резектабельными (удалимыми) опухолями поджелудочной железы (≈ 1/100 000),раком большого сосочка 12-перстной кишки (≈ 1/100 000), раком общего желчного протока и 12-перстной кишки (≈ 1/100 000), хроническим панкреатитом (≈ 2/100 000)и муковисцидозом (≈ 2/100 000). В целом — около 150 человек на Росиию, учитывая естественное уменьшение вследствие смерти от основного заболевания.
Нередко, а как показывает опыт, как правило, пациент не может получить адекватную помощь для компенсации полностью или в значительной степени утраченных функций железы. Обычно, в большей или меньшей степени удается компенсировать сахарный диабет, находясь под контролем эндокринолога, хотя и в этих случаях характерны значительные колебания показателей сахара крови, что требует дисциплины и комплаентности (способности к сотрудничеству) от самого больного. Что касается компенсации внешнесекреторной недостаточности, связанной с полным отсутствием ферментов поджелудочной железы, то здесь дела обстоят гораздо хуже. Это связано с тем, что минимальная необходимая доза панкреатической липазы после панкреатэктомии находится в пределах 240 000-300 000 ЕД. Единственным препаратом панкреатина, эффективность которого у послеоперационных больных доказана рандомизированным исследованием является Креон, а он недешев, и часто на местах его пытаются под разными предлогами заменить на более дешевые и малоэффективные препараты. На этом фоне у пациентов продолжается диарея, они истощаются, перестают переносить химио- или химиолучевую терапию, что не только ухудшает, но и укорачивает их жизнь. Замена препарата часто приводит к такой же ситуации.
Кроме того, социальная адаптация этих больных затруднена, она требуют понимания окружающими, в т.ч., работодателями, их положения. Отсутствие информированности не только общества, но и врачей о нуждах этих пациентов, невозможность их контактировать друг с другом, недостаток опыта наблюдения и лечения таких больных значительно затрудняют и укорачивают им жизнь. И таких примеров масса. Как и противоположных.
Знайте об этом, и помните, что эти пациенты становятся абсолютно нормальными при компенсации эндо- и экзокринной панкреатической недостаточности. Важно делать для этого все возможное и таких пациентов, как Оля будет больше.
источник
Киста поджелудочной железы — патологическое состояние, при котором в паринхематозном слое органа образуются полостные структуры, заполненные панкреатическим секретом и тканевым детритом. В кистозных полостях клетки поджелудочной некротизируются (погибают), замещаясь на фиброзные ткани. Кисты несут серьезную опасность для здоровья из-за риска перерождения в злокачественные структуры; формироваться могут у мужчин и женщин, дети не являются исключением.
Поджелудочная железа несет важную роль в расщеплении и последующем усвоении белков, углеводов, жиров. Орган имеет альвеолярное строение, предрасполагающее к возникновению кист. Образование в железе кистозных структур не является нормой и обусловлено врожденными сбоями в формировании органа, либо вторичными факторами.
Механизм возникновения основан на разрушении собственных тканей органа. Под влиянием негативных факторов в паринхематозном слое поджелудочной образуются скопления погибших тканей, организм отграничивает патологический участок от здоровых — образуется капсула из соединительных или фиброзных клеток. Капсула постепенно заполняется зернистым содержимым и секретом — так появляется киста.
Общие причины появления патологии:
- врожденная закупорка протоков железы;
- наличие камней;
- панкреатиты — острые, хронические, алкогольные;
- панкреонекроз;
- травмы органа;
- эндокринные недуги — ожирение, диабет;
- заражение паразитами.
- Истинные (врожденные) — полостные структуры в железе присутствуют с рождения, механизм формирования заложен во внутриутробном периоде. Врожденные кисты не увеличиваются в размерах, их полость состоит сплошь из клеток плоского эпителия. Появление истинных кист из-за непроходимости протоков поджелудочной приводит к воспалению с образованием фиброзной ткани — такая патология носит название «кистозный фиброз», или поликистоз.
- Ложные (псевдокисты) — полостные образования, появившиеся на фоне воспалительных процессов в поджелудочной, травм и иных факторов вторичного характера.
Патологические полости могут образовываться в разных участках поджелудочной — на головке, теле и хвосте. По статистике, киста головки диагностируется редко, в 15% от всех случаев; 85% приходится на кистозное поражение тела и хвоста органа. Почти в 90% случаев кисты носят вторичный характер и развиваются на фоне перенесенных панкреатитов. 10% случаев связаны с травмированием органа.
Атлантская классификация применяется по отношению к кистозным образованиям, появившимся после острого панкреатита:
- острые кисты — появляются быстро, не имеют четко сформированных стенок, в качестве полости могут выступать протоки железы, паринхематозный слой или клетчатка;
- подострые (хронические) — развиваются из острых по мере формирования стенок полостей из фиброзной и грануляционной тканей;
- абсцесс — гнойное воспаление структуры, полость наполняется серозным содержимым.
С точки зрения течения патологии кисты бывают:
- осложненные наличием свищей, крови, гноя или перфорацией;
- неосложненные.
Симптомы кисты поджелудочной железы заметны не всегда. Клинические проявления обусловлены размером полостей, их локализацией, происхождением. При наличии единичных кистозных образований в железе размером до 50 мм явные признаки отсутствуют — киста не давит на протоки и соседние органы, не пережимает нервные окончания — больной не испытывает дискомфорта.
Наличие крупных множественных полостей дает яркие клинические проявления, классический признак — боль. По характеру боли можно определить степень кистозного поражения:
- при формировании ложных кист на фоне панкреатита боль сильная и резкая, охватывает область поясницы и левый бок;
- нетерпимые боли, появившиеся внезапно, могут указывать на разрыв или нагноение полости, особенно если у больного повышается температура;
- наличие кисты, сдавливающей солнечное сплетение, дает знать о себе жгучей болью, отдающей в спину.
Помимо болей патология проявляется прочими симптомами:
- тошнота и рвота;
- расстройство стула, включая стеаторею (капли жира в кале);
- нарушение пищеварения, плохое усвоение питательных веществ и потеря веса;
- понижение аппетита;
- повышение температуры до субфебрильных цифр.
Киста поджелудочной железы особенно опасна возможностью перерождения в раковую опухоль. По строению кистозные полости могут быть доброкачественными и злокачественными. Рак поджелудочной — тяжелое практически неизлечимое состояние, для которого характерно стремительное течение с обширным метастазированием. Доброкачественные кисты не менее опасны из-за риска разрыва и последующего развития перитонита.
Образование свищей — еще одно серьезное осложнение. При прободении кистозных образований появляются полные и неполные свищи — патологические ходы, сообщающиеся с внешней средой или прочими органами. Наличие свищей повышает риск занесения инфекции и развития бактериальных процессов.
Большие кисты давят на сосуды и протоки железы и соседние органы брюшной полости, вызывая негативные последствия:
- развитие механической желтухи при локализации кист в головке;
- отечность на ногах при сдавливании воротной вены;
- дизурические расстройства при давлении на область мочевыводящих путей;
- непроходимость кишечника при сдавливании просвета в кишечных петлях (редкое состояние, возникающее при наличии крупных панкреатических кист).
Врач, занимающийся обследованием и лечением лиц с подозрением на кисту поджелудочной — гастроэнтеролог. При первичном обращении обязателен сбор анамнеза, выяснение жалоб пациента и осмотр с пальпацией. При пальцевом обследовании брюшной области можно прощупать выпячивание с четкими границами. Полное обследование включает совокупность лабораторных и инструментальных методов.
Перечень лабораторных анализов включает изучение крови, включая биохимию. При наличии патологии будут выявлены сдвиги в СОЭ и показаниях билирубина (увеличение), лейкоцитоз, повышенная активность щелочной фосфотазы. Анализ мочи может косвенно показывать признаки воспаления при осложненных кистах — в урине обнаруживают общий белок и лейкоциты.
Достоверную информацию при подтверждении патологии несут инструментальные способы:
- УЗИ позволяет определить размеры кистозных полостей, их количество, наличие осложнений;
- МРТ дает возможность наглядно и точно оценить размеры, взаимосвязь кистозных структур с протоками железы;
- сцинтиграфия (радионуклидная визуализация) используется как дополнительный метод для уточнения расположения патологической полости в паринхеме железы;
- эндоскопическая ретроградная холангиопанкретография как высокоточный метод дает детальные подробности о полостной структуре, ее строении и связи с протоками; но несет высокий риск инфицирования при проведении обследования;
- обзорная рентгенограмма брюшной полости используется для выявления границ полостей.
При неясности строения внутреннего слоя кистозных образований обязательно проведение биопсии тканей поджелудочной для подтверждения или опровержения злокачественности. Биопсия проводится под контролем эхографии или во время КТ. Дифференциальная диагностика при биопсии позволяет своевременно выявлять онкологию и предотвратить рост раковых клеток.
Лечение кисты поджелудочной железы проводится путем хирургических вмешательств. Медикаментозное лечение при подтвержденных множественных кистах неэффективно. Операция не показана при единичных небольших (до 30–50 мм кистах) кистах, если они не влияют на соседние органы и не вызывают негативной симптоматики. Удаление кисты злокачественного характера даже при малых размерах обязательно в целях предотвращения метастазирования.
В хирургической гастроэнтерологии применяют 3 способа по борьбе с кистой поджелудочной:
- удаление патологических очагов — резекция;
- дренирование кисты (наружное и внутреннее);
- лапароскопия.
При иссечении удаляют тело кисты и прилегающую часть поджелудочной. Объем иссечения зависит от размера полости, состояния паринхематозного слоя железы — выполняют резекцию головки, дистальную, панкреатодуоденальную.
Внутренний дренаж кисты проводится через анастомоз между телом кисты и желудком, ДПК или тонкой кишкой. Внутреннее дренирование является безопасным и физиологичным методом, улучшающим состояние больного — обеспечивается пассаж содержимого полости, исчезают боли, вероятность рецидива минимальна.
Наружное дренирование кисты проводится при осложненном течении патологии:
- скоплении гнойного экссудата;
- несформировавшихся кистозных полостях;
- повышенной васкуляризации (образовании новых сосудов) в стенках кисты;
- общем тяжелом состоянии.
При наружном дренировании могут возникнуть негативные последствия в виде образования свищей, увеличения кист в размерах, роста новых образований. Изредка развивается сепсис. В любом случае наружное и внутреннее дренирование производится только при доброкачественных структурах.
Лапароскопия относится к щадящим методам, ее преимущество — в отсутствии обширных операционных разрезов и быстром восстановлении больного. Лапароскопия подходит для удаления объемных единичных кистозных структур. Суть такого малоинвазивного вмешательства — во введении в проблемные очаги пункционной иглы с отсасыванием содержимого.
Терапия с помощью лекарственных средств направлена на коррекцию основного заболевания. При наличии панкреатита обязательно назначение ферментов для обеспечения адекватного пищеварения и снятия нагрузки с поджелудочной. Для снятия болевого синдрома применяют спазмолитики и анальгетики. Обязателен контроль уровня глюкозы в крови, при его нарушении назначают соответствующие препараты.
Соблюдение диеты при кистозном поражении основано на максимальном щажении поджелудочной. Правильно организованное питание позволяет снизить риск рецидивов болезни и поддержать ферментативные возможности железы. Принципы питания при кисте поджелудочной:
- дробное питание через равные временные интервалы (3–4 часа);
- вся пища тщательно протирается и измельчается;
- способы приготовления — варка, запекание, тушение;
- отказ от жирного и жареного;
- ограничение в хлебе и кондитерских изделиях;
- основа рациона — белковая пища (белки растительного происхождения не должны составлять более 30% от суточной дозы).
Больным категорически запрещено кушать жирное мясо, грибы, фасоль. Самые полезные продукты — молочные с низкой жирностью, мясо курицы и индейки, яйца в отварном виде, овощи после термической обработки. Из напитков полезны неконцентрированные соки, кисели и компоты. Диета — пожизненная, малейшее послабление может спровоцировать ухудшение состояния.
Прогноз на выживаемость зависит от первопричин патологии, течения и адекватности терапии. Болезнь характеризуется высоким уровнем осложнений — у 10–50% больных течение недуга сопровождается онкологией, инфицированием и внутренними кровоизлияниями. После резекции есть вероятность роста новых кист. При соблюдении врачебных рекомендаций, регулярном наблюдении и приеме ферментов есть шанс на сохранение нормальной продолжительности жизни.
Для профилактики рецидива и поддержания стабильного состояния больные должны:
- придерживаться диеты;
- отказаться от спиртных напитков;
- своевременно реагировать на проблемы с ЖКТ.
Кистозное поражение поджелудочной — редкий недуг, при отсутствии надлежащего лечения последствия бывают плачевными. Возможности современной медицины позволяют успешно побороть болезнь и дать возможность больным жить полноценно. Главное — ранняя диагностика и грамотно подобранный метод избавления от кист.
источник
У нас с почками… делали операцию. По узи ничего не видели (при беременности). В мес сказали, что увеличены почечные лоханки. Контроль узи каждых 3 месяца. В 6 мес сделали узи. Все хорошо. Сказали придти в год. Но в 10 мес я сама забила тревогу и оказалось не зря
У меня в начале беременности была жесть. 5 недель дикой диареи после каждого приема пищи и изжога. Пила хофитол (по мне — бесполезно). Спас креон во время еды (по 1 капсуле минимальной дозировки, их можно беременным точно) + боржоми с выпущенным газом.
У меня болел то бок, то желудок, все кучей болело, недель до 15 тянулось, пила хофитол 2 или 3 недели
Послушаю! У меня жёсткий панкреатит! ?
У меня была киста во вторую Б, никак не беспокоила правда.Только тяжести нельзя было таскать.Помню она была аж 8 на 9 см.А на скрининге в 12 недель ребенок 6 см и киста ровно такая же.Мониторили ее каждые 2 недели.В 20 недель ее уже не было, сама рассосалась.
Была киста во время беременности второй. Жёлтого тела или как она называется… Не вспомню сейчас. Сказали, ко второму триместру пройдёт. И да, в итоге так и было.
Нашли кисту во время беременности. Стала болеть и расти. В 18 недель ровно удалили путём лапароскопии.
Вы это с врачом обсудите обязательно. Я когда в болнице на сохранении лежала в 16 недель. У меня от их еды больничной тоже такое растройство началось. Как вечер наступал, у меня живот крутило, и ночью бегала в туалет. В итоге я упросила своего врача выписать меня пораньше домой, иначе думаю ещё и желудок пришлось бы лечить. Он мне посоветовал Хилак Форте попить для восстановления. Его беременным можно. Хорошо мне помог.
Попоститесь чуток. Придерживайтесь правильного питания и все наладится
у моей мамы кисты на печени уже 2года, следим за динамикой, но к сожалению они растут в основном что можно сделать это перейти на правильное питание, а вообще если рост продолжится то скорее всего операция.
А правильное питание, при этом заболевании, что подразумевает? Отчего отказаться?
У нашей детки еще внутриутробно (на 32 неделе) была обнаружена лимфангиома под левой подмышкой. Очень сильно переживали, родилась с Л размером с куриное яйцо. Рекомендовали оперативное вмешательство. Мы обратились к биоэнергетику и делали лимфодренажные массажи. В три месяца хирург из охматдета уже ничего не мог найти и диагноз сняли.
у моего сына случайно обнаружили лимфангиому забрюшинного пространства, до 3,5 лет столько раз делали узи и никто ничего не видел… пишите в лс, давайте общаться
А для чего скрывать? Ничего страшного в этом не вижу… всегда говорила об этом открыто… вообще эко изначально было для меня дико, типо сами все сможем! А когда поняли что время идёт в мы не молодеем, мозг думать начал. Но к сожалению бесплатно нам никто эко делать не хотел, нет показаний, все хорошо, стараемся своим путём??♀️Слава богу финансы нам позволили осуществить то, о чем мечтали?? отчаяние у меня было где то на 2-3 год безуспешных попыток забеременеть, доходило до того что я выдела беременных женщин на улице и рыдала, никогда не сдерживала слез и не скрывала что у меня зацикленность, и уже просто едет «крыша». Ещё хочу сказать меня всегда раздражали люди которые говорили: -отпусти ситуацию и все получится! Такое может говорить только тот человек который никогда не сталкивался с такими проблемами. Им просто не понять. И я об этом открыто им говорила. Не дай бог никому такого??вообщем меня куда-то не в ту степь понесло? Мария, я вот к чему говорите все что думаете в лоб! и не думайте о том что подумают другие)
У меня этап планирования 12лет. Первое время скрывала первые 4 эко. Когда переволило за 30 лет потом кто спрашивал сразу говорило не могу. И вопросы отподали. Когда делала последующие ЭКО не скрывала и было легче. На работе отпускали. Т.к. то анализы то УЗИ то ещё что-то сдать. Задолбалась. Когда с мужем вторым сошлась ему сразу сказала детей нет и скорей всего не будет. Сложней было с его родней. Спросили где-то через пол года когда. Сказали скорей всего не когда. В итоге ничего не кто не спрашивает. Сделала 8 ЭКО за 8 лет. Ехала сказала последний раз. Бог не даёт хватит.больницам 10 лет отдала. Нормально не жила. То истерики.то апатия. То два года ничего не делала. В ноябре 37 лет стукнуло. В декабре крио //. 28 декобря УЗИ первое, а сама ничего не пойму и не вериться что получилось. На работе уже и не ждут что в декрет пойду. Первых 5 лет все отправляли.
Было такое. Не могла забеременеть 8 лет. Сначала говорила-не хочу, не время и тд… Картера, квартира, машина… а потом, когда и так всем уже было все понятно, когда у всех родились дети и не один, я поняла что НИЧЕГО уже не хочу. Что устала. Пусть все будет так, как Бог даст. Стала прямо говорить-у пеня бесплодие. Забила на лечения, стимуляции, операции и тд… и прям следом забеременела сыном ? а потом ещё и дочкой через год. Сейчас все говорят-давай за третьим)) из бесплодной в многодетную. Хотя, если честно, была уверена что у меня детей не будет
Вот… лапароскопия помогла вам, и мне тоже. Почему же только крайний метод… Иногда ведь хочется не одного рбенка 🙂 И чтоб перерыв был между ними. Обычная, нормальная практика. Мне предложили сразу как диагноз поставили. сделала, в итоге через 3 мес беременность. Сколько бы я могла лечится консервативно, это один Бог знает может три месяца, может три года. так что мой посыл слушайте врача и если он говорит операция, значит операция, а не «а может еще травки попробуем». Здоровье ваше, насильно вам операцию не сделают. и всегда найдется человек с альтернативным мнением, а в худшем случае попросту шарлатан, который будет вас лечить годами. И второй момент, если дойдет дело до операции, то советую опять же на опыте узнать у доктора чем он будет от спаек предохраняться или как это правильно сказат 🙂 Обычно назначают лонгидазу, но это очень слабенькое средство, если не сказать жестче. Сейчас от спаек есть современные гели, их несколько лично я Интеркот покупала. т.к. это самый лучшее средство, по мнению моего доктора.
Замечательная статья. Спасибо большое что разместили) Начало статьи читала на просторах инета, и после этого выкинула назначения врача КОКи и на отмене Б, и записалась к другому врачу, хочу собрать коллективное мнение и с помощью этой статьи составить себе поэтапную диагностику и решать проблему, а не лечить последствия.
Евгения, спасибо Вам, огромное! Если бы я раньше нашла Вашу статью, ни за что не стала бы пить Марвелон! А сейчас, после его приёма яичники «ушли в спячку». Ещё раз, спасибо за статью, теперь хоть знаю, в каком направлении двигаться! Всего Вам самого хорошего!
» рекомендуется особая диета с низким содержанием углеводов (прежде всего, глюкозы) и физические нагрузки, движение . Иногда достаточно уже этих двух компонентов, чтобы организм справился с синдромом и восстановился цикл. « девочки, подписываюсь под каждым словом! результат видно в статусе! и это без каких-либо препаратов! только диета и физические нагрузки, причем нагрузки довольно нерегулярные. а до этого — 6 лет бесплодия на фоне СПКЯ. Чудеса да и только! не помню из вашей ли именно статьи я почерпнула эту информацию, где-то еще встречала на англоязычных сайтах, но она у меня в закладках) поэтому — спасибо! она принесла мне практическую пользу)
Здравствуйте!) Дорогие опытные мамочки, может и врачи есть среди вас, помогите пожалуйста с дельным советом(((( У мя СПКЯ. повышен очень сильно тестестерон 15,4 нмоль/л. Прописали регулон на 4мес. Сначала на 6 месяцев назначили, но я отказалась, очень хочу забеременеть и чувствую что не дотерплю пол года на ОК сидеть(( Мне 24 года. Сказала врачу что хочу метформин пить, она была не против и сказала: «можете его пропить, вреда не будет». Но есть ли и будет ли эффект от этого регулона? Если вместе с регулоном пить метформин, не бесполезен ли тут метформин? Так запуталась, хочу действенный препарат, чтоб впустую время не терять( Кто-нибудь с СПКЯ пил регулон? и забеременел? Помогите девочки(((
У меня вот тоже СПКЯ, сдавала на гармоны, все в норме, кроме тестестерона. Он ниже нормы. Назначили глюкофаж и фол кислоту. Глюкофаж первую неделю по 500, потом по 1000. А раньше врачи, как только появилась эта проблема с циклом, назначили ОК. И я уверенна, что все ухудшилось ещё больше из за них. А глюкофаж так и не пила, после статьи этой, я пойду покупать таблетки 🙂 Но я так и не поняла, тестостерон от этого всего, восстановится в норму?
у меня поликистоз, бесплодие, заб на стимуляции дюф + клост. ттг выше нормы, но диету соблюдаю в не берем. тк после родов все равно мало что можно что бы у малыша не болел живот. (поправка после первой бер 19кг) ( была поправка из за поликистоза на 20кг и за не правильно назначенных гормон сбросила только 13) после этой бер надо будет сбросить накопленное за нее и еще минут 7 кг
За статью спасибо! Но вот возник вопрос: Почему при таком рационе питания не рекомендуют обезжиренную молочку? (Кто-нибудь знает?). Сейчас кефир и 0% есть, а оказывается — он в данном случае вреден. Не понимаю.
Скажите а как пить метформин? В какой дозировке? Диагноз СПКЯ при гипотериозе, тироксин пью уже 2 месяца, набрала 8кг не своего веса? очень уж малыша хочется.
Очень полезная статья! Об этом нужно задумываться обязательно.
У меня брат как то заработал описторхоз от свежепойманной и засоленной рыбки… Лечение там конечно жуть было. Мы все лето живем на даче, контактируем с землей, плюс две кошки. По возвращении к городской жизни обязательно пропиваем противопазитарные препараты всей семьей (тройчатку от эвалар) — я и муж, коты — глистогонное. Тройчатка — полностью растительный препарат, даже если нет никаких паразитов, хоть токсины да выведет.
Сельдь слабосоленая с паразитами — легко! Мама в этом году купила замороженную и мы сами засолили. Ведь при -18 гарусов личинки погибают. А для профилактики мы все равно пропиваем тройчатку на травах, в составе пижма, гвоздика, кора осины. Ну, на всякий :-))) Так как рыбка — наша слабость, да
Ууу… полезная статья! Гельминтоз — отвратительная штука, и врагу не пожелаешь… Мучилась долго, потому что с походом к врачу затянула. Но легче стало сразу как начала лечиться. Рекомендовали мне диету и тройчатку. Пила еще ее 2 месяца, но, к счастью, отпустило..
Я мама троих детей и тоже стараюсь придерживаться правил доказательной медицины, НО! Во-первых, наша Российская система здравоохранения просто вынуждает меня проводить лишние, необоснованные мед. обследования, хотя я и имею право от них отказаться. Меня с третьим ребёнком просто вынудили в обязательном порядке прикрепиться к муниципальной поликлинике и терпеть никчемные визиты педиатра и медсестры — патронаж первого месяца. Результаты этого патронажа: 1) педиатр ребёнку до крови расковврчла пупок, 2) заболели орви, т.к был карантин, а доктор пришла к нам с соплями и кашлем (орви в принципе не страшно, но крайне неприятно, когда одновременно болеют все трое детей). Как вынудили? Элементарно, звонками и угрозами — данные им передают по месту жительства из роддома, они обязаны взять ребёнка на патронаж. Все мои разговоры о том, что мы ходим в частную клинику и у нас есть свой педиатр привели только к угрозам. И вторая большая проблема — это бабушки… Потому что я уже очень устала от них отбиваться, от их горчичников, притираний и странных советов. Объяснить и доказать им ничего невозможно, особенно моей маме, она сразу начинает меня обвинять т на повышенных тонах говорить, что я ужасная мать.
Блинн. Прочитала треть, наверно, завтра дочитаю, но тема прям моя в начале — по поводу «не лечить» и » без лекарств»!)) Врачей практически никогда не вызываю, по поликлиникам не хожу. Сопли, кашли, насморки, температура — вот именно все так, как в статье — ничего не делаю по большей части. Пьем, спим, проветриваем. Все. Но боже мой. Сколько я уже за 4 года наслушалась ото всех. Меня ж просто в клочки разрывают все знакомые, друзья, муж и мама. Что я просто садистка и ничего не делаю, и враг ребенку. Мама стенает ужасно, мол, ну, неужели тебе его не жалко. почему ты не хочешь ему помочь?? Света, надо что-то делать. Аааа. ))) Мозг взрывается))
А я реально считаю, что если в организм не лезть, то он сам прекрасно справится ( ну, речь не идет, разумеется о серьезных заболеваниях). И все эти манипуляции это просто для собственного успокоения, мол, я ж лечу. Но когда все вокруг считают тебя полной дурой и матерью-ехидной, поневоле сомнения иногда закрадываются, а вдруг я правда, хуже сделаю. Вот это как раз популярное, как в статье описано, — » оно же спустится», » оно же перейдет».) Спасибо, буду почаще перечитывать, дабы увериться в правильности выбранного пути)
Я всегда думала, если кашель не лечить, то будет только хуже, оказывается нет… хорошо что всё это прочитала. Буду спокойнее относиться к вирусам.
источник
Поджелудочная железа – один из важнейших органов пищеварительной системы, вырабатывающий ферменты для расщепления белков, жиров и углеводов. Работа эта нужная, но неблагодарная, ведь в отличие от сердца, мозга или легких, многие годы мы даже не задумываемся о работе поджелудочной железы, пока она не напоминает о себе каким-либо заболеванием. Существует немало патологий этого пищеварительного органа, однако в данной статье расскажем о появлении кисты поджелудочной железы. Как проявляет себя это заболевание и чем грозит нашему здоровью? Оставить кисту в покое или удалить появившуюся опухоль? Ответим на все интересующие вопросы в данной статье.
Кистой в медицине называется опухоль, которая имеет стенки из соединительной ткани и внутреннюю полость, заполненную жидкостью. Поджелудочная сама по себе небольшая, а потому любое новообразование вызывает нарушение работы этого органа. Когда же киста начинает расти, работа поджелудочной критически ухудшается – разрушаются ее ткани, и, как следствие, организм недополучает необходимых ферментов и гормонов. Все это мгновенно отражается на качестве жизни больного, а потому данную проблему необходимо своевременно решать. Но чтобы знать, как бороться с кистой, важно правильно определить ее вид.
Следует сказать, что все кисты поджелудочной медики делят на истинные и ложные.
1. Истинная киста
Истинной кистой называют врожденный порок, при котором еще в процессе эмбрионального развития в поджелудочной железе у плода появляется кистозное образование. Такая опухоль не растет, ее внутренние стенки выстланы слоем из эпителия, а сама полость может быть заполнена жидкостью.
2. Ложная киста
В отличие от истинной, ложная киста формируется в процессе жизнедеятельности человека, к примеру, после перенесенного острого панкреатита или панкреонекроза. Стремясь отделить пораженный участок от здоровых тканей, организм сам создает вокруг него капсулу из соединительной ткани, т.е. кисту. Такие новообразования не имеют на своих стенках эпителиального слоя.
Кроме того кисты на поджелудочной железе принято различать по месту их локализации. В этом плане опухоль может появиться:
- На теле органа. Это самое распространенное место локализации, ведь на теле железы киста появляется примерно в 47% случаев. В этом случае с ростом новообразования нарушается положение желудка, а также ободочной кишки.
- На хвосте органа. Кисты появляются на хвосте примерно в 38% случаев. В этом случае окружающие органы не страдают.
- На головке органа. Опухоль появляется в области так называемой «сальниковой сумки». Происходит это довольно редко, примерно в 15% случаев, однако при этом страдает двенадцатиперстная кишка, которую пережимает образовавшаяся опухоль.
Учитывая, что истинные кисты встречаются чрезвычайно редко, а их клинические проявления и лечение практически не отличаются от лечения ложных кист, далее будем рассматривать ложные формы новообразований.
Статистика говорит о том, что:
- в 84% случаев киста образуется в результате обострения панкреатита;
- в 14% случаев причиной опухоли становятся травмы поджелудочной.
- Ретенционная псевдокиста. Такое новообразование появляется в случае закупорки выводного канала поджелудочной железы. Неудивительно, что такая опухоль постоянно увеличивается в размерах и может лопнуть под воздействием ряда патологических причин.
- Паразитарная псевдокиста. Эта киста появляется под воздействием паразитов, в частности, плоских червей описторхов. Эти гельминты препятствуют оттоку панкреатического сока, вызывая перерождение тканей поджелудочной железы и появление опухоли.
Кроме того, провоцирующими факторами развития кистозных новообразований могут выступать:
- злоупотребление алкогольными напитками (39%);
- ожирение и повышенный уровень холестерина в крови вследствие нарушения липидного обмена (31%);
- сахарный диабет II типа (15%);
- желчнокаменная болезнь (14%);
- операции на органах желудочно-кишечного тракта (1%).
В любом случае, если у человека появились клинические признаки образования кисты, следует немедленно показаться врачу и пройти необходимые обследования.
Проявления рассматриваемого образования могут быть совершенно разными, в зависимости от вида и места локализации опухоли. Например, если киста не достигла 5 см в диаметре и наполнена жидкостью, она может совсем никак не проявлять себя. В этом случае ее можно обнаружить только случайно. Тем не менее, некоторые кисты, достигнув 3 см в диаметре, начинают оказывать давление на окружающие органы и могут становиться причиной болевых ощущений в спине или животе.
Так как в большинстве случаев причиной образования кисты становится острый панкреатит, то при появлении опухоли человек испытывает сильную опоясывающую боль, у него нарушается пищеварение и наблюдается панкреатический «жирный» стул. Кроме того, у такого больного поднимается температура и отмечается слабость. В некоторых случаях может желтеть кожа и склеры глаз, что намекает на локализацию кисты в головке поджелудочной железы. В этом случае к перечисленным симптомам добавляется тошнота и рвота.
Что характерно, боли при панкреатите часто «отдают» в спину и левое подреберье, и не утихают даже после приема НПВС. После длительного болевого приступа, как правило, наступает период затишья, так называемый «светлый промежуток», после которого состояние только ухудшается. Кстати, иногда острые боли в области желудка могут сигнализировать о разрыве кистозной полости, а появившиеся вслед за ними признаки интоксикации – о развитии тяжелых инфекционных осложнений (перитонита и сепсиса).
Если киста передавливает воротную вену, у больного появляются сильные отеки ног. Когда же разрастающаяся опухоль давит на солнечное сплетение, боль в этой области можно унять только мощными наркотическими анальгетиками. Медицине известны случаи разрастания кисты до такой степени, когда она полностью перекрывает просвет кишечника, провоцируя развитие кишечной непроходимости.
Если новообразование нарушает секреторную функцию железы, больной может ощущать сухость во рту и сильную жажду. Такую кисту необходимо как можно быстрее удалить, ведь мешая работе поджелудочной, она приводит к полиурии (увеличенному образованию мочи), а затем и к развитию гипергликемической либо гипогликемической комы.
Когда киста локализуется на головке железы, врач может заметить характерное выпячивание передней части брюшины. Правда, данный симптом появляется не у всех, а потому пациентов с подозрением на кисту поджелудочной железы отправляют на УЗИ-диагностику. Как правило, этого метода исследования вполне достаточно, чтобы установить наличие новообразования и определить его размеры. Если же требуются дополнительные исследования, применяют КТ или МРТ. А вот рентгенография в данном случае не дает врачу никакой информации. Анализы крови также неинформативны и, единственное, что может насторожить специалиста – длительное повышение уровня амилазы в биохимическом анализе крови.
Образовавшуюся кисту нельзя оставлять без лечения, ведь кроме сдавливания нервов и окружающих органов, это новообразование может спровоцировать следующие осложнения:
- разрыв;
- образование свища;
- кровотечение из-за разрыва сосудов;
- нагноение.
Любой из этих случаев грозит заражением крови и развитием перитонита, ставя под угрозу жизнь человека, а значит пациенту с выявленной кистой необходимо адекватное лечение.
Бороться с новообразованием без операции можно лишь при соблюдении всех нижеперечисленных условий, а именно:
- киста единичная;
- диаметр опухоли не превышает 2 см;
- у пациента нет выраженных болей;
- отсутствует механическая желтуха.
В этом случае кисту можно попытаться устранить консервативными методами. Для этого, прежде всего, следует перейти на голодную диету. Спустя трое суток можно будет вернуться к щадящему рациону, из которого исключается все жирное, жареное и соленое. Курение и употребление алкоголя также исключаются. А еще больному нужно придерживаться постельного режима на протяжении 7–10 дней. Все это позволит минимизировать работу поджелудочной железы по выработке ферментов.
Чтобы опухоль не загноилась и не стала причиной перитонита, пациенту с кистой назначают курс антибиотиков. Как правило, это антибактериальные средства из группы тетрациклинов или цефалоспоринов. Чтобы минимизировать болевые ощущения, такому больному рекомендуют принимать блокаторы протонной помпы (Омез или Омепразол). А чтобы облегчить синтез ферментов поджелудочной железой, назначают прием препаратов Креон или Панкреатин.
Если в течение месяца подобного лечения не наступит улучшения, и киста не рассосется, врачи назначают операцию.
Существуют и народные методы, которые совместно с медикаментозным лечением помогают справиться с появившимся новообразованием. Главное применять нетрадиционные методы лечения только после согласования с врачом.
1. Травяной сбор №1. Возьмите в равных пропорциях траву тысячелистника, чистотела и цветки календулы. 1 ч.л. такого сбора залейте 250 мл горячей воды и оставьте на два часа, чтобы получился целебный настой. Принимать такое средство следует по 2 ст.л. трижды в день перед едой.
2. Травяной сбор №2. Возьмите по 2 части сухой травы календулы и пижмы, и добавьте к ним 1 часть сабельника. Перемешайте средство, после чего готовьте настой точно также, как описано в предыдущем рецепте. Способ приема аналогичен.
3. Трава очиток. Для рассасывания кисты можно использовать траву очиток, которую следует добавлять в салаты 1-2 раза в день по три свежих листочка.
4. Целебный настой. Чтобы справиться с кистой без операции приготовьте специальный настой. Возьмите в равных пропорциях листву брусники, черники и земляники, добавьте кукурузные рыльца и створки фасоли. Столовую ложку такой смеси залейте стаканом кипятка и оставьте настаиваться 8 часов. С утра средство процедите и выпейте натощак. Принимайте это лекарство на протяжении двух недель, после которых необходим недельный перерыв и повторный терапевтический курс.
Современная медицина обладает рядом малоинвазивных методик, с помощью которых можно удалить кисту поджелудочной железы. Такие методики практически не повреждают кожный покров и не вызывают послеоперационных осложнений.
Наиболее предпочтительными в этом плане являются чрескожные операции, которые проводятся под контролем УЗИ. Наиболее часто они применяются при образовании кисты в теле и на головке железы. Суть операции проста – после обезболивания больному вводят пункционную иглу, которая прокалывает кожу в эпигастральной области. В зависимости от размеров новообразования специалист может выполнить:
- Дренирование кисты. Забрав всю жидкость из полости кисты, врач устанавливает дренаж, создавая постоянный отток жидкости. Такая операция не выполняется при большом объеме кисты и в случае, если опухоль закрывает проток железы.
- Склерозирование кисты. Опорожнив кисту, специалист вводит в ее полость специальный химически-активный раствор, для очищения полости, последующего склеивания стенок кисты и замещения их соединительной тканью.
Хорошие результаты дает и лапароскопическое удаление новообразования. В этом случае на коже делается два разреза, длиной не более 2 см, через которые врач при помощи эндоскопических инструментов удаляет кисту. В этом случае специалист может провести:
- Иссечение кисты. При данной операции врач вскрывает опухоль, обрабатывает ее антисептическими растворами, после чего ушивает. Кстати, для закрытия полости можно использовать электрокоагулятор, произведя окклюзию кисты, но в этом случае на срок до 7 дней должен устанавливаться дренаж.
- Лапароскопическое удаление части железы. В случае крупной опухоли хирург может прибегнуть к удалению части поджелудочной. К примеру, если киста появилась на головке железы, врач может удалить всю головку. Это травматичная операция, однако, она существенно снижает риск повторного образования кисты.
Когда появившуюся кисту нельзя удалить эндоскопическими или чрескожными методами, хирург проводит операцию, вскрывая брюшную полость больного. Это наиболее травматичный подход, который к тому же требует длительного восстановления, однако в этом случае врач может совершать любые хирургические манипуляции. Как правило, проводится:
- Открытое удаление части поджелудочной.
- Иссечение, а также наружное дренирование кисты.
Киста поджелудочной железы встречается довольно редко. Тем не менее, такая проблема может серьезно осложнить жизнь и привести к весьма плачевным последствиям. Чтобы этого не произошло, следите за собственным здоровьем и обращайтесь к врачам при первых характерных признаках недомогания.
Крепкого вам здоровья!
источник