Кисты яичников являются нередкой причиной болей внизу живота и бесплодия. Они бывают разного происхождения и строения, но киста любого типа на определенном этапе своего развития может потребовать оперативного лечения. Современным щадящим хирургическим методом является лапароскопия кисты яичника, позволяющая сократить срок госпитализации и ускорить послеоперационное восстановление пациентки.
Кистой называют округлое полое образование на поверхности яичника или в его толще, напоминающее пузырь. Ее содержимое и строение стенок зависят от происхождения. Хотя она относится к доброкачественным опухолям, некоторые виды кист способны перерождаться с появлением раковых клеток. Этот процесс называется малигнизацией.
Иногда похожее образование возникает при раке яичников, когда вследствие центрального распада внутри опухоли формируется неровная полость. При обследовании у женщин могут быть диагностированы и параовариальные кисты. В их образовании принимают участие маточные трубы, а ткань яичника остается неизмененной.
Возможные виды кист яичника:
p, blockquote 7,0,0,0,0 —>
- фолликулярная, которая образуется из неразорвавшегося в овуляторный период фолликула, в жидкости внутри такой кисты иногда встречаются прожилки крови;
- лютеиновая, возникающая на месте овулировавшего фолликула (в желтом теле), содержит серозную жидкость и иногда примесь крови из разрушенных мелких сосудов;
- эндометриоидная, развивающаяся при размножении клеток эндометрия за пределами слизистой оболочки матки, претерпевает циклические изменения в соответствии с менструальным циклом и содержит темную густую жидкость;
- дермоидная киста (или зрелая тератома) может содержать зародышевые ткани или даже частично сформированные образования (зубы, волосы), образуется на месте начавшей самостоятельно развиваться яйцеклетки и нередко является врожденной;
- муцинозная – является многокамерной и содержит слизь, может вырастать до 40 см в диаметре.
Фолликулярные кисты бывают множественными, в этом случае говорят о поликистозных яичниках. При этом в каждом цикле яйцеклетка не овулирует, фолликул продолжает расти и превращается в полость под наружной оболочкой яичника. Кисты других видов обычно являются одиночными.
Фолликулярные и лютеиновые кисты являются гормональнозависимыми и могут постепенно рассасываться. Но если они достигают больших размеров и не подвергаются обратному развитию, их необходимо удалять. При выявлении эндометриоидных образований вначале назначается консервативная терапия. При ее неэффективности и наличии больших образований принимается решение об операции. Все остальные виды кист требуют только хирургического лечения. При бесплодии врач может рекомендовать удалить даже небольшие новообразования, после чего чаще всего назначается гормональная терапия.
Целью операции является полное удаление патологического образования. У женщин репродуктивного возраста стараются максимально сохранить овариальную ткань, проводя лишь резекцию. А в постменопаузе, когда половые гормоны уже практически не продуцируются, может быть убран весь орган без последствий для здоровья женщины.
Операцию проводят классическим методом (через разрез на передней брюшной стенке) или осуществляют лапароскопическое удаление кисты яичника. В обоих случаях женщина ложится в стационар, чаще всего такая госпитализация является плановой.
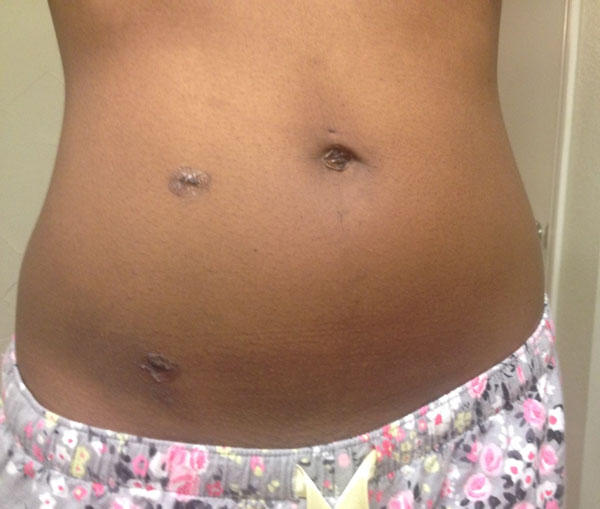
Удаление кисты яичника методом лапароскопии относится к щадящим вмешательствам. Все манипуляции проводятся через 3 прокола брюшной стенки. При этом не рассекаются мышцы живота, тонкая внутренняя серозная оболочка брюшной полости (брюшина) травмируется минимально, не приходится вручную отодвигать от области операции внутренние органы.
Все это обуславливает основные преимущества лапароскопического метода перед классической операцией:
p, blockquote 17,0,0,0,0 —>
- ниже риск развития в последующем спаечной болезни;
- малая вероятность появления послеоперационной грыжи, которая может возникать из-за несостоятельности рассеченных мышц передней брюшной стенки;
- небольшой объем операционных ран, их быстрое заживление;
- щадящее воздействие на соседние органы во время операции, что снижает риск послеоперационной гипотонии кишечника;
- меньше ограничений в послеоперационном периоде, более ранняя выписка из стационара;
- отсутствие деформирующих послеоперационных рубцов, следы от проколов можно скрыть бельем.
Лапароскопический метод лечения позволяет женщине быстрее вернуться к обычной жизни, не стесняясь своего внешнего вида и не тревожась о возможном развитии отдаленных последствий после операции.
Перед лапароскопической операцией по удалению кисты яичника женщине необходимо пройти обследование, которое обычно проводится амбулаторно. Оно включает общий и биохимический анализ крови, анализ мочи, взятие крови для скрининга на гепатиты, сифилис и ВИЧ, УЗИ органов малого таза, флюорографию легких, определение группы крови и резус-фактора, мазок из влагалища на степень чистоты. В некоторых случаях бывает необходимо также сделать ЭКГ, исследовать состояние свертывающей системы крови, определить гормональный статус, получить заключение терапевта об отсутствии противопоказаний к оперативному вмешательству. Объем исследований определяет врач, исходя из общей клинической картины.
До проведения плановой лапароскопии кисты яичника используется надежные методы контрацепции. При подозрении на наступление беременности необходимо заранее информировать об этом врача.
За несколько дней до операции нужно исключить из рациона капусту, бобовые, газированные напитки, черный хлеб и другие продукты, повышающие газообразование в пищеварительном тракте. При предрасположенности к метеоризму врач может рекомендовать прием сорбентов и ветрогонных препаратов, нередко назначается очищение нижних отделов кишечника. Накануне вмешательства последний прием пищи должен быть не позже 18:00, пить можно до 10 часов вечера. В день операции запрещено пить и есть, при сильной жажде можно полоскать рот и смачивать губы водой.
Непосредственно перед лапароскопией сбривают волосы на лобке и промежности, принимают гигиенический душ. После этого не стоит наносить на кожу живота лосьоны, крема или другие средства ухода.
Лапароскопия по поводу удаления кисты яичника проводится под общей анестезией (наркозом). В день операции женщину консультирует реаниматолог, чтобы выявить возможные противопоказания и принять окончательное решение о виде наркоза. Чаще всего используют интубацию трахеи, что позволяет контролировать дыхание и поддерживать необходимую глубину погружения в наркоз. Перед этим проводят премедикацию, когда внутривенно вводят успокаивающее средство со снотворным эффектом, для этого обычно используют транквилизаторы. Вместо такой инъекции можно использовать масочный наркоз.
Операционный стол наклоняют головным концом вниз на 30º, чтобы кишечник отодвинулся к диафрагме и открыл доступ к яичникам. После обработки операционного поля в пупке делают прокол, через который брюшную полость наполняют углекислым газом. Это позволяет увеличить расстояние между органами и создает пространство для необходимых манипуляций. В это же отверстие вводят лапароскоп – специальный инструмент с камерой и источником света. Его продвигают к малому тазу, где и располагаются яичники. Под контролем видеокамеры в боковых отделах живота ближе к паху делают еще 2 прокола, которые необходимы для введения манипуляторов с инстументами.
После тщательного осмотра яичников и кисты принимается решение о продолжении лапароскопии или о необходимости широкого доступа в брюшную полость (что бывает достаточно редко). В последнем случае все инструменты извлекаются и начинают классическую операцию.
При лапароскопии врач может провести вылущивание кисты, клиновидную резекцию (иссечение) фрагмента яичника с кистой или удаление всего яичника. Объем хирургического вмешательства определяется видом кисты и состоянием окружающих его тканей. При завершении операции проводится проверка на отсутствие кровотечения, инструменты извлекаются, углекислый газ отсасывается. На места проколов наносят наружные швы и стерильные повязки.
После удаления интубационной трубки анестезиолог проверяет полноценность дыхания пациентки и ее состояние, дает разрешение на перевод в палату. В большинстве случаев не требуется помещение пациентки в отделение интенсивной терапии, так как нарушения работы жизненно важных органов и массивной кровопотери не происходит.
После лапароскопии рекомендуется раннее вставание с кровати. Уже через несколько часов при стабильном артериальном давлении женщине желательно садиться, вставать, аккуратно передвигаться по палате. Назначается щадящая диета, включающая кисломолочные продукты, тушеные овощи и мясо, супы, рыбу, без продуктов с газообразующими свойствами.
Ежедневно проводится обработка швов, контролируется температура тела. Выписка производится на 3-5 день после операции, но иногда уже к вечеру первого дня. Швы снимаются в амбулаторных условиях на 7-10 сутки. Полное восстановление трудоспособности обычно происходит к 14 дню, но лист нетрудоспособности при хорошем состоянии женщины может быть закрыт и раньше.
До конца текущего менструального цикла желательно исключить интимные контакты, при несоблюдении этой рекомендации обязательно нужно использовать контрацепцию. Беременность после проведения лапароскопии кисты яичника может наступить уже в следующем цикле. Поэтому нужно обязательно уточнить у врача, когда можно отменять предохранение. При функциональных кистах (лютеиновой и фолликулярной) и поликистозе яичников зачатие чаще всего разрешено после первой менструации, если операция и период восстановления прошли без осложнений. А вот после удаления эндометриоидных кист нередко следует этап медикаментозного лечения.
Самым частым осложнением после лапароскопии кисты яичника является болевой синдром. Причем неприятные ощущения отмечаются не в зоне операции или проколов, а в области правого бока и правого плеча. Это связано со скоплением около печени остатков углекислого газа, который раздражает диафрагмальный нерв. Могут отмечаться также мышечные боли, легкая отечность нижних конечностей.
В первые дни после лапароскопии может отмечаться подкожная эмфизема, то есть скопление газа в верхних слоях жировой клетчатки. Это является следствием нарушения техники операции и не представляет никакой опасности для здоровья. Эмфизема самостоятельно рассасывается.
В отдаленном послеоперационном периоде изредка формируется спаечная болезнь, хотя риск ее появления после лапароскопии значительно ниже, чем после классической операции.
Несмотря на желание женщины, врач может отказаться от проведения лапароскопической операции в следующих случаях:
p, blockquote 41,0,0,0,0 —>
- выраженное ожирение (3-4 степени);
- выявление инсульта или инфаркта миокарда, декомпенсация имеющихся хронических заболеваний;
- выраженные нарушения гемостаза при патологии свертывания крови;
- перенесенная менее 6 месяцев назад полостная операция;
- подозрение на злокачественный характер опухоли (кисты) яичника;
- разлитой перитонит или выраженный гематоперитонеум (скопление крови и брюшной полости);
- шоковое состояние женщины, нарастающая выраженная кровопотеря;
- выраженные изменения передней брюшной стенки со свищами или гнойным поражением кожи.
p, blockquote 42,0,0,0,1 —>
Удаление кисты яичника лапароскопическим путем – современный и щадящий метод хирургического вмешательства. Но операция должна проходить после предварительного тщательного обследования женщины при отсутствии противопоказаний к ней. Надо помнить, что некоторые кисты могут образовываться повторно, если не устранены предрасполагающие факторы. Поэтому при функциональных кистах обязательно проводят динамическое исследование гормонального статуса и коррекцию выявленных нарушений.
источник
Киста шейки матки – это доброкачественное полостное образование, заполненное жидкостью. Формируется на фоне хронического воспалительного процесса или эндометриоза. Некоторые образования могут спонтанно регрессировать. Выявляется при гинекологическом осмотре, во время кольпоскопии и УЗИ.
Цервикальная киста хорошо поддается консервативной терапии. В ряде случаев показано деструктивное лечение – прижигание очага лазером, радиоволнами или электрическим током. Хирургическое удаление кисты на шейке матки проводится при обширном поражении органа. Выбор метода лечения определяется после полного обследования женщины.
Лечение без операции возможно при соблюдении ряда условий:
- Киста не сопровождается выраженной симптоматикой, требующей срочного решения проблемы;
- Нет препятствий для зачатия и вынашивания ребенка;
- Нет иной патологии, требующей хирургического лечения.
Если наличие кисты шейки матки не сопровождается осложнениями, то применяется наблюдательная тактика.
Консервативная терапия включает прием препаратов:
- Гормональные средства. Назначаются при эндометриозе. Приводят к регрессу очага;
- Антибактериальные, противогрибковые и противовирусные средства. Назначаются при ретенционных кистах на фоне хронического цервицита;
- Средства для восстановления микрофлоры половых путей;
- Иные симптоматические препараты по показаниям.
Отсутствие эффекта от консервативной терапии – повод для деструктивного и хирургического лечения.
Показания для удаления цервикальной кисты:
- Один или несколько очагов величиной более 5 мм;
- Сочетание кисты с эрозией или полипом шейки матки;
Во избежание осложнений при сочетании кисты шейки матки с эрозией женщине будет предложено удаление новообразования.
- В плане диагностики подозрительных образований на шейке матки (тяжелой дисплазии и рака). Кисты мешают полноценному обследованию;
- Планирование беременности. Если киста может помешать зачатию и вынашиванию плода, ее нужно удалить.
- Менструация. Процедура проводится только после завершения ежемесячных выделений;
- Острый воспалительный процесс в половых путях. Лечение возможно только после санации влагалища;
- Беременность. Лечение откладывается до рождения ребенка;
- Период лактации. Рекомендуется завершить грудное вскармливание до начала терапии. При наличии показаний операция проводится и во время лактации;
- Обострение хронической патологии. Хирургическое лечение проводится в период ремиссии;
- Рак шейки матки. Объем операции расширяется вплоть до удаления матки.
Показания и противопоказания к лечению кисты определяются врачом после полного обследования пациентки.
Нужно ли удалять кисты на шейке матки? Да, если есть показания. Без лечения цервикальная киста ведет к развитию осложнений:
- Деформация цервикального канала. Крупные единичные и множественные кисты меняют структуру органа;
Если вовремя не начать лечение кистозных образований, то это может привести к деформации цервикального канала.
- Сужение канала шейки матки. Образования, расположенные внутри цервикального канала и близко к маточному зеву, уменьшают его просвет.
Все эти состояния препятствуют зачатию и вынашиванию ребенка. Затрудняется движение сперматозоидов по цервикальному каналу, снижается вероятность наступления беременности. При гестации растет риск развития истмико-цервикальной недостаточности. Это состояние приводит к раскрытию шейки матки раньше срока, грозит выкидышем и преждевременными родами.
Потенциальным источником инфекции становится особая группа новообразований – наботовы кисты. Они являются резервуаром для патогенных микроорганизмов. Вялотекущее воспаление шейки матки грозит перейти в полость органа, помещать имплантации и вынашиванию плода. Возрастает риск внутриутробного заражения ребенка, самопроизвольного прерывания беременности.
Своевременная терапия позволяет избежать развития осложнений и сохранить репродуктивное здоровье.
Удаление цервикальной кисты проводится на 5-7-й день менструального цикла, но не ранее, чем закончатся месячные. В менопаузу процедура выполняется в любой удобный день.
- Осмотр гинеколога;
- Общеклиническое обследование. Анализы крови и мочи позволяют оценить общее состояние женщины и выявить противопоказания. При подозрении на беременность нужно сдать кровь на определение ХГЧ;
- Тесты на инфекции. Выявляются воспалительные процессы во влагалище и на шейке матки. Проводится обследование на ВИЧ, сифилис и вирусные гепатиты;
- Специальные обследования для оценки состояния шейки матки: мазок на онкоцитологию, кольпоскопия с биопсией;
При подготовке к операции необходимо сдать мазок на онкоцитологию.
После обследования выставляется окончательный диагноз и определяется тактика терапии.
Варианты удаления цервикальных кист:
- Деструктивное лечение. Проводится прижигание шейки матки одним из доступных методов. Показано при незначительном поражении органа и отсутствии тяжелой сопутствующей патологии;
- Хирургическое лечение. Конизация шейки матки проводится при обширном и глубоком поражении органа, а также при наличии иных состояний (крупные и множественные полипы, дисплазия тяжелой степени).
Объем медицинского вмешательства определяется индивидуально исходя из тяжести состояния женщины и ее репродуктивных планов. Конизация – это серьезная операция, создающая проблемы при зачатии и вынашивании ребенка. Если женщина планирует беременность, гинекологи стараются обойтись щадящими методами. Удаление части шейки матки у нерожавших женщин проводится только в том случае, если иные варианты лечения неприемлемы.
Прижигание кисты шейки матки проводится в амбулаторных условиях. Процедура проходит практически безболезненно для пациентки, и лишь часть женщин отмечает некоторый дискомфорт во время проведения манипуляций. Анестезия обычно не требуется. Чувствительным пациенткам рекомендуется начать прием седативных препаратов (валериана, пустырник) за 5-7 дней до прижигания.
За несколько дней до прижигания кисты особо чувствительным женщинам иногда рекомендуется прием успокоительных препаратов.
Варианты деструктивного лечения кисты шейки матки:
В современной гинекологии практически не используется химическое прижигание кисты шейки матки. Применение таких препаратов оправдано только при небольших и поверхностных новообразованиях. Процедура имеет свои преимущества перед иными методами терапии. Она проходит безболезненно, быстро и не требует специального оборудования. К недостаткам можно отнести низкую эффективность метода. После лечения высока вероятность рецидива болезни.
Для химического прижигания очага используются различные лекарственные средства (Солковагин и другие). Врач вскрывает кисту тонкой иглой, после чего наносит препарат на ее ложе. Контрольный осмотр проводится через 7 дней и далее после менструации. Если киста не исчезла, процедуру придется повторить.
Препарат Солковагин применяется для химического прижигания вскрытой кисты шейки матки.
Диатермоэлектрокоагуляция (ДЭК) – это воздействие на очаг электрическим током. Врач вскрывает кисту, делает круговой надрез электроножом и убирает дефект. Ложе прижигается электротоком, сосуды коагулируются, и кровотечение прекращается. На 10-12-й день после прижигания на слизистой оболочке формируется струп. Он отходит с незначительным кровотечением. Шейка матки заживает в течение 8-12 недель.
- Доступность и низкая цена. ДЭК проводится в любой женской консультации;
- Возможность воздействия на глубокие и обширные очаги.
- Длительное заживление;
- Болезненность процедуры;
- Негативные последствия процедуры. Формируются рубцы на шейке матки, возникает стеноз цервикального канала, что затрудняет течение беременности и родов;
- Высок риск развития эндометриоза шейки матки.
Частота осложнений при ДЭК достигает 50%, что подтверждают многочисленные отзывы. По этой причине гинекологи постепенно отказываются от прижигания электротоком, отдавая предпочтение современным безопасным методам. У женщин, планирующих беременность, электрокоагуляция не применяется.
Криодеструкция – это разрушение патологического очага путем его замораживания. Для процедуры используется жидкий азот, реже закись азота или углекислый газ. Под действием низкой температуры происходит некроз тканей. Кровоток в зоне воздействия сразу прекращается за счет формирования тромба. Некротизация очага продолжается и после завершения процедуры. Отмершие клетки выходят с обильными водянистыми выделениями. Заживление шейки идет за 8-10 недель.
Криодеструкция – замораживание кисты шейки матки с последующим отмиранием клеток новообразования.
- Безболезненность. Холод выступает в качестве анестетика;
- Низкая кровоточивость – сосуды спазмируются во время процедуры;
- Доступность. Аппаратура для криодеструкции есть во многих муниципальных клиниках.
- Ограниченность воздействия. Не применяется при величине очага более 3 см;
- Незначительная глубина проникновения (до 5 мм);
- Нет возможности изменять глубину воздействия в ходе прижигания;
- Длительный восстановительный период, сопровождающийся гидрореей – обильными водянистыми выделениями из половых путей;
- Нет возможности взять ткань для гистологического исследования: очаг полностью разрушается;
- Не проводится при деформации шейки матки, так как предполагает плотное прилегание к поверхности.
Криодеструкция может применяться у нерожавших женщин, но в современной гинекологии приоритет отдается другим методам.
Лазерная вапоризация позволяет прицельно удалить очаг, не затрагивая здоровые ткани. Под воздействием высокой температуры вода в клетках испаряется, и киста исчезает. Глубина проникновения – до 5 мм в цервикальном канале и до 3 мм на влагалищной части органа. Заживление происходит за 4-5 недель.
- Высокая эффективность: позволяет убрать очаг за одну процедуру;
- Низкий риск кровотечения: сосуды прижигаются лазерным лучом;
- Нет риска инфицирования, так как процедура бесконтактная;
- Короткий восстановительный период;
- Процедура не приводит к образованию рубцов на шейке матки.
- Незначительная глубина проникновения;
- Требует точности от хирурга;
- Нет возможности получить материал для гистологического исследования. При лазерной вапоризации ткани испаряются.
Лазерная коагуляция применяется у нерожавших женщин. После процедуры не возникает препятствий для зачатия и вынашивания плода.
Лазерная вапоризация (коагуляция) представляет собой прижигание пораженных участков путем воздействия на них лазерного луча.
Радиоволновой метод лечения считается самым безопасным и эффективным. Можно провести и вскрытие кисты радионожом, и прижигание ложа. Эпителизация слизистой оболочки происходит за 4-5 недель. Из недостатков стоит отметить только высокую стоимость. Не каждая клиника может предоставить аппарат для радиоволновой коагуляции.
- Безболезненность, бесконтактность и бескровность процедуры;
- После коагуляции не остаются рубцы на шейке матки;
- Низкий процент осложнений;
- Можно взять материал на гистологическое исследование.
Радиоволновая коагуляция – метод выбора у женщин, планирующих беременность.
Стоимость прижигания цервикальной кисты зависит от выбранного способа лечения. Электрокоагуляция и криодеструкция в клиниках Москвы обойдутся в 4-5 тысяч рублей. Цена лазерной и радиоволновой коагуляции доходит до 10 тысяч рублей. В государственной клинике процедура делается бесплатно для пациентки по полису ОМС, но здесь женщина не имеет возможности выбрать самый безопасный и комфортный вариант. Если в бюджетной организации нет аппарата для радиоволновой или лазерной коагуляции, врач может предложить только криодеструкцию и ДЭК вне зависимости от репродуктивных планов пациентки.
Конизация шейки матки – это иссечение части органа в форме конуса. Ретенционные и эндометриоидные кисты редко становятся показанием к такой операции. Конизация назначается при сочетании кист с иной патологией шейки матки:
- Дисплазия II и III степени;
- Эрозия шейки матки, при которой невозможно четко выявить зону трансформации и провести прицельное прижигание тканей;
- Рубцовая деформация шейки матки.
Конизация шейки матки при лечении кисты применяется в исключительных случаях, а именно — при сочетании с другими серьезными патологиями.
Варианты хирургического лечения:
- Ножевая эксцизия. Хирург иссекает часть шейки матки скальпелем. Это самый простой, доступный и вместе с тем опасный метод лечения. Конизация скальпелем ведет к обильному кровотечению. После операции высок риск развития осложнений;
- Петлевая электроконизация (LEEP, LLETZ). Выполняется с помощью электроножа. Петля захватывает участок шейки матки и иссекает его, сосуды прижигаются электротоком. Этот простой и дешевый метод имеет свои недостатки и не применяется у нерожавших женщин. После петлевой электроэксцизии высока вероятность рубцовой деформации шейки матки и послеоперационного кровотечения;
- Лазерная конизация. Иссечение участка шейки матки проводится лазерным скальпелем. При глубоком расположении очага требуется сделать несколько подходов. Заживление шейки матки после воздействия лазера идет без рубцов;
- Радиоволновая конизация. Проводится на аппарате «Сургитрон» или «Фотек». Негативное воздействие тепла на ткани минимальное. Рубцы после процедуры не образуются. Рекомендовано нерожавшим женщинам.
Лапароскопия, лапаротомия и другие вмешательства, предполагающие вскрытие брюшной стенки, при кисте шейки матки не проводятся.
Стоимость конизации шейки матки радиохирургическим методом – 30-40 тысяч рублей. Цены на другие варианты лечения несколько ниже. В государственных медучреждениях по полису ОМС при наличии показаний операция проводится бесплатно для пациентки.
Конизация – болезненная процедура. Она проводится под наркозом. Женщина засыпает и не испытывает боли.
Поскольку конизация шейки матки – процедура болезненная, то делается она под наркозом.
В таких условиях врач может спокойно провести операцию, не опасаясь осложнений из-за реакции пациентки. Процедура может проводиться в стационаре одного дня. При хорошем самочувствии женщина в тот же день отправляется домой.
Течение реабилитационного периода во многом зависит от поведения женщины. Важно в точности соблюдать рекомендации лечащего врача. При появлении любых непонятных симптомов нужно обратиться к гинекологу.
После прижигания и конизации шейки матки нельзя:
- Вести половую жизнь;
- Заниматься спортом;
- Посещать сауну, баню, солярий;
- Проводить тепловые процедуры, в том числе принимать горячую ванну;
- Заниматься тяжелой физической работой;
- Делать спринцевания;
- Пользоваться гигиеническими тампонами.
Все ограничения снимаются после заживления шейки матки. Сроки реабилитации зависят от метода лечения. После радиоволнового прижигания эпителизация проходит за месяц, в случае ДЭК на восстановление органа требуется 2-3 месяца. При конизации срок реабилитации составляет 3 месяца и более.
В первые дни после прижигания и конизации шейки матки будут идти кровянистые выделения. Их объем будет зависеть от размеров очага и объема вмешательства. Постепенно выделения будут уменьшаться и прекратятся совсем. На 7-12-й день может отойти струп, и тогда вновь возникнут кровянистые выделения. Спустя 4 недели влагалищный секрет становится умеренным, светлым. И только после криодеструкции обильные водянистые выделения сохраняются до 6 недель.
Боли после прижигания шейки матки практически не наблюдается. Отмечается потягивание внизу живота в первые 2-3 дня после процедуры. В дальнейшем вся симптоматика стихает. После конизации боль может сохраняться до 7-10 дней.
Спустя 10-14 дней после прижигания могут быть назначены противовоспалительные свечи и средства, усиливающие регенерацию слизистой оболочки. Они ускоряют восстановление шейки матки и снижают вероятность развития осложнений.
Противовоспалительные свечи, помогающие быстрее восстановиться слизистой шейки матки после оперативного вмешательства.
Больничный лист при амбулаторном лечении не выдается. При госпитализации в стационар больничный лист выписывается на весь период терапии.
После прижигания и конизации шейки матки возможно развития таких осложнений:
- Кровотечение во время процедуры и после ее завершения;
- Инфицирование половых путей;
- Рубцовая деформация шейки матки;
- Стеноз цервикального канала;
- Неполное удаление патологического очага и рецидив заболевания.
Тревожные симптомы, свидетельствующие о развитии осложнений:
- Обильные кровянистые выделения после лечения (в любой день в течение первого месяца);
- Усиление кровянистых выделений после их стихания;
- Изменение характера естественных выделений;
- Зуд и жжение во влагалище;
- Выраженная боль внизу живота;
- Повышение температуры тела.
При появлении таких симптомов нужно срочно обратиться к гинекологу. Необходимо пройти осмотр у специалиста, чтобы оценить состояние шейки матки и выявить возможные осложнения.
источник
Новообразования в матке у женщин в большинстве случаев требуют незамедлительного удаления, особенно, если имеют тенденцию к активному росту или вызывают негативную симптоматику. Не являются исключением и кисты на слизистой органов репродуктивной системы, которые, несмотря на свою относительную безвредность, все же способны оказать негативное влияние на здоровье пациентки. Удаление кисты матки может проводиться различными методами, некоторые из которых более травматичны, другие – менее. Подробнее об этих методах рассказано в данной статье.
Известно, что специалисты не всегда назначают именно удаление кист. В некоторых случаях может выбираться выжидательная тактика, когда врачи наблюдают за тем, как ведет себя новообразование и стоит ли его удалять. Или же, если оно не растет и не беспокоит пациентку, без операции можно обойтись. В каких же случаях все же необходимо хирургическое удаление кисты матки?
- Наличие сильно выраженной симптоматики, которая беспокоит пациентку;
- Наличие множественных кист и постоянное появление новых;
- Активный рост новообразований;
- Большие размеры новообразования, когда оно давит на соседние органы, деформирует их, вызывая симптоматику со стороны, например, мочевыделительной системы и кишечника;
- Перекрывание кистой цервикального канала, что ведет к бесплодию;
- Планирование беременности;
- Некоторые другие показания;
- Наличие атипичных клеток в новообразовании, то есть высокая вероятность развития онкологического процесса;
- Присоединившийся воспалительный и/или инфекционный процесс.
В целом, именно кисты назначается удалять хирургически не так часто. Они не имеют устойчивой тенденции к перерождению в онкологические процессы, достаточно редко беспокоят женщину и вызывают какую-то симптоматику и т. д.
Однако киста может нанести репродуктивной системе вред, потому пренебрегать рекомендациями врача нельзя, и если показано удаление, то его необходимо произвести.
Как удаляют кисту шейки матки хирургическим путем? В настоящее время разработано множество методов и способов для проведения этого вмешательства. Наиболее подходящий в каждом конкретном случае метод выбирается исходя из индивидуальных особенностей пациентки, ее сопутствующих заболеваний и патологий, особенностей расположения кист и их числа. Причем две последние характеристики имеют первостепенное значение, так как не ко всем кистам можно получить доступ тем или иным способом.
Перед началом хирургического вмешательства, пациенткам рекомендуется пройти подготовку. Она включает в себя отмену приема препаратов гормонального типа и тех, что разжижают кровь, как минимум за неделю до вмешательства (по согласованию с врачом). Также 2-3 дня перед вмешательством нельзя употреблять алкоголь. Рекомендуется сделать коагулограмму (тест на свертываемость крови, если женщина ранее ее не делала) и ЭКГ в случае, если планируется тяжелый наркоз.
Достаточно важно также сдать мазок из влагалища и шейки матки на инфекции. Если они есть, то пролечить их необходимо до начала операции, так как это поможет снизить риск инфицирования в ходе вмешательства.
Такой метод воздействия на кисту считается наиболее инновационным, так как в ходже него ткани образования дробятся с помощью радиоволн, которые исходят из специального аппарата. Этот метод практически безболезненный, доставляет минимум дискомфорта, длительность одной процедуры около 20 минут. Но может потребоваться несколько процедур.
Преимущества метода в малой травматичности, отсутствии рубцов, и минимальном дискомфорте. Недостатки – в достаточно высокой стоимости одной процедуры и малой распространенности метода.
Сургитрон (аппарат для радиоволновой хирургии)
Лапароскопическое вмешательство показано при труднодоступных кистах, например, когда доступ к ним нельзя получить через шейку матки и т. п. Вмешательство выполняется с помощью специального аппарата лапароскопа. Он представлен длинной трубкой, с помощью которой производится небольшое (не более 1,5 см в диаметре) отверстие в брюшной стенке и стенке матки. С помощью этой трубки в полость органа вводится хирургический инструмент, а с помощью другой аналогичной – камера с подсветкой. При этом на экране аппарат появляется изображение внутренних органов, ориентируясь на которое врач и выполняет операцию.
В ходе вмешательства сначала удаляется киста, затем этот микропрепарат удаляется из полости матки. Крупные сосуды, при необходимости, легируются. Аппарат извлекается.
Такое вмешательство относится к малотравматичным инвазивным процедурам. Однако оно имеет несколько противопоказаний:
- Плохая свертываемость крови;
- Высокая склонность к образованию спаек и рубцов;
- Сильное ожирение у пациентки;
- Наличие сильных рубцов в зонах введения аппарата.
Такой метод наиболее травматичный из всех, описанных в данном материале. Потому он применяется достаточно редко и только в тех случаях, когда остальные способы неэффективны.
Такая операция, в зависимости от длительности и объема (эффективна и при поликистозе), может проводиться под местной или общей анестезией. Занимает от получаса до часа (плюс время, которое пациентка выходит из наркоза, если он был общим).
В этом случае выпаривание патологических клеток происходит под воздействием лазера, в результате чего формируется тонкий небольшой струп, который самостоятельно отходит через 3-4 дня. Может потребоваться несколько процедур, длительностью по 15-20 минут каждая. Преимущества и недостатки данного метода те же, что и у радиоволнового лечения, хотя распространена лазерная хирургия немного шире.
Этот метод называется электрокоагуляцией. В ходе него в матку вводится особая петля, которая нагревается с помощью тока высокой частоты до максимальных температур. Этой петлей врач и производит прижигание, в результате чего на поверхности слизистой испаряются клетки кисты, и формируется струп. Этот струп самостоятельно отходит через 10-11 дней и покидает организм вместе с вагинальными выделениями.
Метод считается достаточно устаревшим и травматичным по сравнению с другими типами прижигания. Он сильно травмирует ткани на большую глубину, может приводить к образованию рубцов и т. д. Однако, он простой и дешевый, и по этой причине очень распространенный. Именно его чаще всего назначают врачи бюджетных медучреждений. Такая процедура выполняется под местной анестезией и занимает не более 30 минут.
Однако применяться такой подход может не всегда. Он эффективен только в случае, когда к кисте достаточно легко получить доступ. Чаще всего вмешательство выполняется, когда киста расположена на шейке матки или в цервикальном канале. Кроме того, такое прижигание снижает растяжимость шейки, а потому почти никогда не проводится не рожавшим ранее женщинам, так как у них может вызвать впоследствии осложнение родового процесса.
Данный метод достаточно сильно схож с предыдущим. Он также представляет собой прижигание, но не с помощью экстремально высоких, а с помощью очень низких температур. То есть, с его помощью киста замораживается, формируется холодовой ожог, появляется такой же струп из мертвых клеток, как и в предыдущем случае, который со временем самостоятельно покидает организм (через 6-7 дней). Достигаются такие низкие температуры с помощью жидкого азота, именно им производится прижигание.
Как и с предыдущим методом, этот можно применять только в случае, если имеется достаточный доступ к кисте, например, если она расположена на шейке матки. Кроме того, такой метод не всегда удобен при очень множественных кистах. Такое прижигание также не является инновационным, но оно менее травматично, не вызывает формирования такого большого рубца, не снижает растяжимость шейки матки, однако, он также достаточно простой и дешевый. Именно его назначают девушкам, которые еще не рожали.
По времени данная процедура занимает примерно столько же, сколько электрокоагуляция. Выполняется под местным обезболиванием.
Удаление кисты на шейке матки теоретически может привести к некоторым последствиям, но они имеют, скорее, общеоперационный характер. То есть это те риски, которые несет любое хирургическое вмешательство:
- Образование рубцов (и спаек в случае с лапароскопией);
- Кровотечения при лапароскопии;
- Последствия наркоза (особенно тяжелыми они могут быть при общем);
- Опасность сепсиса, инфицирования бактериями и т. д.
Из специфических осложнений можно выделить уменьшение растяжимости шейки матки из-за рубца, о котором было сказано выше. Также, некоторые врачи полагают, что после электрокоагуляции повышается рис развития эрозии шейки матки.
Восстановление длится порядка 2-3 недель после прижигания, лечения лазером и радиоволнами, и около полутора месяцев после лапароскопии. На этот период необходимо отказаться от интимной жизни и физических нагрузок, а также тщательно соблюдать гигиену.
Для ускорения заживления может проводиться активная иммунотерапия препаратами группы В, а также А и Е. Место могут назначаться препараты доля укрепления тканевого и общего иммунитета, например, свечи Виферон.
Стоимость процедуры в разных медицинских учреждениях может значительно отличаться. Кроме того, сами по себе перечисленные вмешательства имеют различную степень сложности. А кроме того, сложность их зависит от объема работы в ходе операции (количества кист и их расположения).
| Метод | Цена | |
| Радиоволновая хирургия | От 4500 рублей | |
| Лазерное лечение | От 2000 рублей | |
| Электрокоагуляция | От 3000 рублей | |
| Криодеструкция | От 10000 рублей | |
| Лапароскопия | Центр хирургии СМ-Клиника | источник Доброкачественное новообразование на шейке матки с жидким содержимым называют кистой. Нужно ли от нее избавляться? Терапевтическое лечение патологии неэффективно, поэтому врачи рекомендуют хирургическое вмешательство. Удаление кисты шейки матки – операция не сложная, но важная для всего организма. Шейка матки представляет собой вытянутую полость с цервикальным каналом и двумя сужениями внутри. Ее образование связано с сужением матки на пути к влагалищу. Некоторую часть шейки врач может увидеть при визуальном осмотре, так как она выступает в просвет влагалища. Именно с этой стороны чаще всего и возникают наросты. Количество их может быть разным, но диагностирование множественных новообразований встречается чаще всего. Большинство воспалений органов половой сферы приводят к образованию кисты у женщин. Спровоцировать их появление могут также такие факторы:
Если рассматривать кисту как обычный нарост, то она в самостоятельном виде не угрожает здоровью женщины, однако является магнитом по притягиванию постоянных инфекций и воспалительных процессов. Поэтому врачи считают, что удаление кисты на шейке матки должно происходить как можно быстрее. Дефекты подразделяются на наботовы и ретенционные. Первые имеют желтоватый оттенок, дискомфорта своей носительнице они не доставляют. Пока размеры их малы, врачи за ними просто наблюдают. Однако если наступает рост, специалисты рекомендуют удаление кисты матки. Киста, конечно, является опухолью, но опасность ее, как самостоятельного явления весьма невелика. Она никогда не перерастает в злокачественное заболевание. Однако не стоит преуменьшать последствия ее появления. На слизистой шейки начинают накапливаться бактерии, которые становятся причиной появления новых болезней: инфекций и воспалений. Иногда нарост может достигать внушительных размеров. Это уже становится причиной неудобств при половом акте. Также ее разрастание может стать причиной не наступления овуляции и бесплодия. Поэтому убирать кисту из организма необходимо обязательно. Наружная часть шейки матки хорошо просматривается визуально, поэтому врач без труда увидит новообразования на ней. Они имеют четкие формы и полупрозрачные стенки. Однако для получения 100% гарантии о верном диагнозе врач назначает дополнительное обследование:
По окончании проведения всех необходимых обследований, врач с уверенностью может сказать, что можно удалять образования. Перед хирургическим вмешательством необходимо пройти тщательное лечение всех урогенитальных инфекций и воспалений.
После проведенных действий эндоскопии врач обрабатывает место кисты для предотвращения повторного ее образования. Иногда процедура сопровождается физиотерапией и приемом медикаментов. Помимо описанной процедуры, удаление кисты шейки матки возможно следующими способами:
Любая из описанных процедур считается эффективной. После удаления кисты женщина может наблюдать у себя сильные выделения, которые проходят спустя неделю. Для быстрого заживления шейки применяют вагинальные свечи. Через месяц женщина пройти осмотр гинеколога с целью удостовериться, что все идет нормально. Процедура рекомендуется молодым женщинам, которые еще ни разу не рожали. С использованием радиоволнового ножа производят иссечение новообразований, создается проток, через который содержимое кисты удаляется. Метод подходит для всех видов кист, в том числе для гнойных. Вся процедура длиться всего несколько минут, не оставляя никаких рубцов. Некоторое время после операции могут наблюдаться выделения. Осложнений практически не бывает. Шейка матки не теряет своей эластичности, а ее раскрытие во время родов происходит без проблем. Действием лазера происходит удаление жидкости из кисты в матке, то есть происходит ее высушивание. Современные аппараты позволяют использовать лучи лазера строго на определенную глубину. В результате операции образуется струп, который отторгается спустя определенное время. На этом месте появляется обновленная слизистая оболочка. Лазерное удаление кисты имеет особое преимущество – невозможность инфицирования больного органа, отсутствие кровотечения. Это делает возможным применения данного метода в случаях, когда обычная операция противопоказана. Обработка лазером также не вызывает никакой боли, поскольку нервные окончания сразу прижигаются лучом. При действии на ткани электрическим током они сильно нагреваются. Такой метод лечения называют диатермокоагуляцией. Существует два способа воздействия на орган током:
Примерно через неделю после прижигания на тканях образуется корочка. Когда она отпадет, начнут образовываться новые ткани, наступит процесс выздоровления. Кистозные образования можно легко рассмотреть невооруженным взглядом во время осмотра. Однако существуют такие кисточки, удалить которые, легко не получиться. На помощь приходит процедура под названием лапароскопия кисты. К ней прибегают, когда новообразования расположены в глубоких слоях тканей. Метод лапароскопии при выявлении эндометриоидной кисты предусматривает применение больших доз наркоза, чем другие операции. В зависимости от состояния больной, а также от сложности операции наркоз может быть местным или общим. Киста шейки матки удаляется с помощью специальных инструментов. После операции женщина еще пару дней находится в стационаре под наблюдением врача. Лапароскопия при поликистозе убирает спайки и полностью восстанавливает проходимость маточных труб. Однако эффект от такой процедуры может продлиться только в течение года, затем потребуется гормональная терапия.
При наличии разрастаний больших размеров, а также распространения на другие органы, лапароскопия кисты отменяется и проводится полное хирургическое вмешательство. Если ситуация зашла слишком далеко, и ткани шейки матки начали претерпевать изменения, потребуется удаление шейки и самой матки. Это является крайним и нежелательным способом, так как после удаления матки может начаться процесс образования кист на яичниках. Особую аккуратность врачи проявляют при обнаружении кисты у женщины беременной. Сначала выбирается наблюдательная тактика. Однако если киста доставляет неудобства или начинает расти, то для того, чтобы она пропала, проводят аспирацию (операцию с проколом). Дальнейшее лечение выбирается после родоразрешения. Любую болезнь лучше предупредить, чем потом лечить. Это же касается и кисты у женщин. А предупредить можно, посещая гинеколога дважды в год. Кроме того, необходимо:
Кисту диагностируют у каждой десятой женщины. Чаще в статистику попадают рожавшие женщины, поэтому соблюдение необходимых мер профилактики поможет уберечься от этого недуга. источник Повреждение шейки матки, наличие инфекционных заболеваний половых путей и даже сбой гормонального фона приводят к закупорке желез матки и заполнению их слизью. Патологические изменения провоцируют образование кисты. Киста — доброкачественная опухоль, она не представляет опасности для жизни женщины, так как злокачественный характер не приобретает. Однако наботова или эндометриодная киста шейки матки повышает риск присоединения вторичной инфекции, крупная опухоль становится причиной бесплодия, сужая эндоцервикс. Обнаружение кисты шейки матки переходит в незамедлительное удаление полости. Отделение гинекологии медицинского центра предлагает методы лечения:
Главным показанием к удалению кисты шейки матки является сама опухоль, что образовалась на полости женского органа. Подозрения на кисту вызывают симптомы и признаки:
Важно понимать, что только зародившиеся образования лечат консервативными методами, гинеколог назначит удаление при таких обстоятельствах:
Когда нельзя удалять опухоль в шейке матки:
Удаление наботовых кист шейки матки, а также эндометриодных проводится сразу после окончания менструаций. Подготовка к процедуре включает диагностические методы:
Хирургическое удаление кисты на шейке матки гинеколог осуществляет, используя эндоскоп. Метод целесообразен для кист крупного размера, являющихся главной причиной женского бесплодия. В ходе операции врач срезает опухоль с подлежащими тканями. Радикальный метод и травматичность лечения компенсирует выздоровление и возможность зачатия ребенка. Электрокоагуляция подвергает ткани опухоли высокочастотному току. Прижигание производится под местной анестезией. Гинеколог обрабатывает ткани шейки матки в течение нескольких минут. При удалении кисты на ее месте образуются струпы, первые дни могут быть желтоватые выделения. Лазерную резекцию кисты шейки матки гинеколог проводит бесконтактным методом, что исключает присоединение вторичной инфекции, а также обеспечивает 100% точность обработки пораженных и здоровых тканей. Лазерное удаление бескровно, отрицает рубцы. В ходе криодеструкции гинеколог обрабатывает шейку матки жидким азотом. Холод блокирует нервные окончания и обеспечивает полную безболезненность процедуры. За счет охлаждения происходит сужения сосудов, результат – полностью бескровное лечение. Гинеколог прижимает специальный наконечник к пораженной области, активирует хладагент, через 3-5 минут производит оттаивание, наконечник выходит вместе с пораженными клетками. Радиоволновая методика основана на использовании радиоволнового ножа. Ножом врач создает в кисте проток и удаляет ее содержимое созданным вакуумом, в результате разрушаются стенки опухоли. Метод подходит для ликвидации всех видов кист, не исключая гнойные новообразования. Проведение процедуры укладывается в несколько минут. После удаления кист на шейке матки выделения с кровью могут сохраняться два — три дня, желтые на протяжении семи дней – это нормальное явление. Патологические последствия и осложнения:
Период реабилитации после удаления опухоли на шейке матки занимает не дольше 7-10 дней. Через неделю после процедуры пациентке назначают гинекологический осмотр. Но до гинекологического обследования пациентка должна соблюдать рекомендации врача. Половой покой после удаления кисты шейки матки – обязательное условие для полного выздоровления. Важно соблюдать гигиеническую чистоту, отказаться от горячих ванн, бани, бассейна, не поднимать тяжести, не вести максимальную физическую активность. Удаление кисты шейки матки в медицинском центре «Клиника К+31» — гарантия выздоровления и высокий шанс на зачатие ребенка. Гинекологи нашего центра проконсультируют Вас по волнующему вопросу, назначат и выполнят индивидуальное лечение. источник Лапароскопия относится к современному хирургическому методу, который применяют для коррекции патологий различных органов. Благодаря небольшим разрезам, которые не превышают 1,5 см в длину, риск травм для тканей минимален. За ходом операции наблюдают в специальный экран. В каких случаях необходима лапароскопия матки и других органов половой системы? Большое количество пациенток гинекологических клиник проходят глубокое обследование. С помощью лапароскопического аппарата можно не только провести полноценное оперативное вмешательство, но и сделать качественную диагностику. К такому методу часто прибегают, если женщина страдает от бесплодия.
Лапароскопия по удалению матки, несмотря на радикальность, даёт максимальный щадящий эффект. Риск кровотечения во время лечения минимален, а реабилитационный период благодаря незначительным разрезам значительно сокращается. После удаления органа невозможно выносить ребёнка. Но сохранение здоровья при этом даёт шанс на полноценную жизнь. По многочисленным отзывам после операции по лапароскопическому удалению матки состояние пациентки быстро улучшается, и уже через 2 недели она приходит в норму. Если врач решает оставить яичники, они и дальше будут продуцировать гормоны. Поэтому внезапный ранний климакс практически исключается.
Полостные операции по удалению матки или других элементов. Ход операции может изменяться, если во время лапароскопии возникли осложнения или были обнаружены угрожающие здоровью состояния — перитонит, раковая опухоль, абсцесс, обильное кровотечение. В таких случаях происходит переход от лапароскопии к лапаротомии. Лапароскопию назначают при патологиях матки, когда нет необходимости в проведении обширных разрезов:
Перед проведением оперативного вмешательства женщина проходит полное обследование. Сюда включают анализы мазков, крови и мочи. Для определения размеров полости матки и возможных доброкачественных образований проводят ультразвуковое исследование. Лапароскопическое вмешательство в матку может быть отменено, если в ходе обследования были выявлены временные или абсолютные препятствия к такому вмешательству.
Лапароскопию проводят под общим наркозом. При подготовке важно определиться с видом анестезии. В этом помогает лечащий хирург и врач-анестезиолог. Во внимание берут состояние пациентки, сопутствующие заболевания. Может дополнительно потребоваться консультация узкого специалиста, которого назначает терапевт. Приём пищи заканчивают вечером — за 10 или 12 часов до операции. В утреннее время нельзя употреблять жидкость. За несколько часов проводят очистительную клизму. Обязательно соблюдение гигиенических мероприятий по удалению лишнего волосяного покрова. Волосы могут попасть в открытый разрез и инфицировать ткани. Если лапароскопия имеет экстренный, а не плановый характер, обследование сокращают. Во время менструаций у тканей может повышаться кровоточивость, поэтому операцию откладывают. За час до начала оперативного вмешательства женщине делают предварительное введение медикаментов. Это могут быть антибиотики и витамины. В операционном блоке подключают капельницу и устанавливают аппарат с монитором, на котором отображаются все действия. Во время вмешательства придерживаются стандартного алгоритма — проведение разрезов и ввод троакаров. Для поднятия брюшной стенки обязательно используют пневмоперитонеум, когда полость заполняется газом. Для этого вещество предварительно нагревается, чтобы минимизировать травмы тканей. Кожные покровы перед разрезами обрабатывают антисептическими растворами. Первый ход делают в области пупка, куда помещают трубку с видеокамерой. При лапароскопии отображается матка, изображение которой выводится на экран. Остальные манипуляторные инструменты вводят через 3-4 дополнительных прокола. Ориентация осуществляется по камере. Происходит иссечение кисты, удаление матки или устранение спаечного процесса. Кровотечение мелких сосудов останавливают с помощью коагулятора. Иногда сосуды и ткани фиксируют с помощью клипс. Через небольшие отверстия проводится извлечение матки, яичников, труб. Их кладут в специальный контейнер и вытягивают. После этого промывание полости осуществляют с помощью тёплого физиологического раствора. В разрезы вставляют дренажи или полностью ушивают их. Далее проводится обработка антисептиком и закрытие швов повязкой. В течение суток хирург наблюдает за отхождением инфильтрата и отёчностью. Удаление матки относится к сложной операции, иногда восстановление после лапароскопии длится до 6 месяцев. За этот период происходит нормализация в физическом и психологическом плане.
В течение месяца важно контролировать нагрузку на брюшной пресс, чтобы избежать появления вентральных грыж. Иногда пациенткам прописывают ношение послеоперационного бандажа. Обязательны прогулки на свежем воздухе, так как полностью переходить на сидячий образ жизни нельзя. Кандидат медицинских наук, врач маммолог-онколог, хирург источник |