Лабораторные исследования малоинформативны в диагностике кисты поджелудочной железы и в лучшем случае выявляют признаки хронического панкреатита: нарушения внешне- и внутрисекреторной функции поджелудочной железы.
Основное значение в выявлении кист поджелудочной железы имеют УЗИ и КТ (к сожалению, как относительно новый диагностический метод она еще не во всех больницах страны достаточно доступна). В отдельных случаях, как указывалось выше, оттеснение из своего обычного положения какого-то органа, как правило, располагающегося в эпигастральной области или левом верхнем квадранте живота, может вызвать у рентгенолога предположение о возможности наличия у больного опухоли или кисты поджелудочной железы. Кроме того, при обзорной рентгенографии иногда можно обнаружить участки кальцификации или отдельные небольшие очажки отложения солей кальция в зоне бывших некрозов после острого панкреатита или очередного обострения хронического рецидивирующего панкреатита; участки обызвествления иногда обнаруживаются и в стенке образовавшихся кист. Такие методы исследования, как томография при пневмоперитонеуме, сканирование для выявления кист поджелудочной железы, почти не применяются в настоящее время. ЭРПХГ при кистах поджелудочной железы, особенно после воспалительных и травматических, небезопасна, так как введение контраста в протоки железы в направлении, обратном току панкреатического сока, может вызвать обострение панкреатита. Однако этот метод, проведенный опытным специалистом, и при особых показаниях позволяет установить связь кисты с панкреатическим протоком. Ангиография для выявления кист поджелудочной железы в настоящее время используется редко, но в особо сложных для диагностики случаях иногда позволяет уточнить характер очаговых изменений в поджелудочной железе и подтвердить наличие кист.

Дифференциальную диагностику проводят между кистами поджелудочной железы и опухолями и кистами близлежащих органов, сальника, забрюшинным или межпетлевым кишечным абсцессом, опухолями и кистами брыжейки поперечной ободочной кишки.
Вторичная дифференциальная диагностика кисты поджелудочной железы заключается в установлении характера кист в каждом конкретном случае, так как при их этиологическом многообразии кисты разного происхождения являются по сути дела только «внешним», наиболее легко выявляемым (особенно с помощью современных инструментальных диагностических методов) проявлением целого ряда совершенно различных заболеваний. Однако особенности симптоматики, анамнез (приступы панкреатита в прошлом, травмы живота, особенно эпигастральной области и зоны левого подреберья) в отдельных случаях некоторые, пока еще не совсем ясные элементы наследственной передачи заболеваний поджелудочной железы, в том числе и кист, наличие или отсутствие поликистоза других органов, эхинококкоза в определенной степени помогают различить кисты разного происхождения. Необходимо также учитывать сравнительную частоту возникновения кист: наиболее частыми (в десятки раз) являются кисты, возникшие в результате перенесенного тяжелого панкреатита с очагами панкреонекроза, несколько реже встречаются посттравматические кисты, т. е. псевдокисты. Наконец, современные инструментальные методы исследования — УЗИ, КТ и др. — позволяют в ряде случаев еще более точно дифференцировать кисты поджелудочной железы различного происхождения.

источник
Киста поджелудочной железы представляет собой полостное образование, формирующееся в паренхиматозном слое и заполненное жидкостным содержимым. Это вырабатываемый органом панкреатический секрет и частички омертвевшей ткани.
Подобная патология опасна по причине того, что имеется высокая вероятность перехода новообразования в злокачественную форму. Среди населения кисты в поджелудочной железе встречаются с одинаковой частотой у женщин и мужчин. Не являются исключением и дети.
Киста в поджелудочной железе относится к категории кистозно-солидных образований. Их классификация осуществляется по двум признакам: строение кисты и особенности ее расположения в органе. Так, в соответствии со строением образования выделяют истинную и ложную кисту. Первая характеризуется наличием эпителиальной выстилки. Образование истинных кист в результате развития непроходимости протоков приводит к формированию фиброзной ткани, в таком случае ставится диагноз «кистозный фиброз».
Ложная или псевдокиста образуется после перенесения пациентом основного заболевания, и она не имеет железистого эпителия. Согласно статистике, чаще встречаются ложные кисты. Кистофиброз же, как и истинные кисты, крайне редко встречающиеся врожденные пороки развития. Классифицируют кисты поджелудочной железы и по месту расположения. Она может появиться в головке, теле и на хвосте органа.
В большинстве случаев она образуется на теле поджелудочной железы. При таком расположении, возможно ее смещение в сторону желудка и ободочной кишки. В 30% случаев киста образуется в области хвоста железы. Лишь в 17% случаев встречается киста головки. При таком расположении происходит сдавливание двенадцатиперстной кишки.
Поджелудочная железа участвует в процессе пищеварения, способствует расщеплению и усвоению жиров, белков и углеводов посредством выработки специальных ферментов. По особенностям своего строения орган имеет предрасположенность к образованию в ней кист. Но это не считается нормой и объясняется врожденными аномалиями ее развития либо результатом других нарушений функционирования желудочно-кишечного тракта (ЖКТ).
Чаще всего подобная патология является следствием хронического панкреатита. Киста, образовавшаяся в результате травмы поджелудочной железы или воспалительного процесса, именуется как постнекротическая. Кисты поджелудочной железы появляются у людей любого возраста. Подобные образования могут быть множественными и единичными и различаться по размеру.
Нередко киста в тканях поджелудочной железы возникает, когда у больного наблюдается общий поликистоз в организме. Специалисты в области гастроэнтерологии считают, что образование кисты в здоровом организме невозможно. Это означает, что предрасполагающими факторами являются различные патологии, связанные с функционированием желудочно-кишечного тракта.
Так, выделяются следующие наиболее частые причины появления кисты в поджелудочной железе:
- острый панкреатит;
- закупорка выводящего протока;
- травма поджелудочной железы;
- заражение гельминтами;
- развитие опухоли в железе.
Медицинские исследования выявили, что существуют определенные предрасполагающие к развитию кисты факторы. Это злоупотребление алкогольными напитками, ожирение, сахарный диабет, желчнокаменная болезнь и хирургические манипуляции в пищеварительной системе.
Симптомы кисты поджелудочной железы различны и зависят от ее размера, особенностей расположения и причины образования. Кисты, диаметр которых меньше 5 см могут протекать без симптомов. Это обусловлено тем что, они не сдавливают близлежащие органы и не затрагивают нервные сплетения. Для крупных образований характерен болевой синдром.
Если сдавливается воротниковая зона, то образуется отек нижних конечностей. Если затрагивается кишечник или мочевой пузырь, то соответственно возможна задержка мочеиспускания или кишечная непроходимость. Когда ущемляется солнечное сплетение, у пациента возникает постоянная и выраженная жгучая боль, которая отдает в спину. Этот симптом усиливается даже от стесняющей одежды. Боль настолько сильная, что облегчить ее могут только наркотические анальгетики.
Наиболее выраженная боль наблюдается, когда причиной патологии является острый панкреатит. По мере развития заболевания интенсивность боли снижается, на смену приходит ощущение дискомфорта. Иногда резкая и сильная боль указывает на перфорацию кисты. Если же у больного проявляются симптомы интоксикации и повышается температура, значит, началось нагноение.
В большинстве случаев для кисты поджелудочной железы характерны такие проявления, как:
- опоясывающая боль, усиливающаяся после еды или употребления спиртных напитков;
- рвота, после которой больной не чувствует облегчения;
- вздутие живота и метеоризм;
- диарея;
- «жирный» стул;
- «светлый промежуток» т.е., симптомы исчезают через 4–5 недель от начала появления;
- повторное усиление симптомов.
Кроме того, у больного появляется общая слабость, незначительное повышение температуры, тяжесть в левом подреберье. Редко, но может развиться желтуха. Такой симптом проявляется, когда киста располагается в области головки железы. Кистозное образование приводит к нарушению выработки гормонов поджелудочной железы, к которым относится глюкагон, инсулин и соматостатин. В результате этого у больного возникает сухость во рту, частое и обильное мочеиспускание. В тяжелых случаях бывают эпизоды потери сознания.
При подозрении на образование панкреатической кисты необходима консультация гастроэнтеролога. Он поможет выявить заболевание по характерным жалобам и анамнезу. Если осмотреть живот больного, то выявляется асимметрия, в частности, в области расположения кисты образуются выпячивание. Точно определить наличие кисты посредством лабораторных анализов невозможно.
Посредством их определяется лишь незначительный лейкоцитоз и повышение уровня СОЭ (скорости оседания эритроцитов), увеличение билирубина и щелочной фосфатазы. Наиболее информативными методами выявления кисты считается ультразвуковое исследование поджелудочной железы. Оно позволяет определить не только размеры, но также выявляет косвенные признаки развития осложнений.
Если происходит нагноение кистозного содержимого, то наблюдается неравномерность эхосигнала и неоднородность контуров образования. В случае возникновения диагностических трудностей назначается проведение компьютерной или магнитно-резонансной томографии. Этот метод позволяет более детально изучить ткани органа, определить точное расположение кисты и выяснить, имеется ли ее связь с общим желчным протоком.
Выявление кисты поджелудочной железы осуществляется через эндоскопическую ретроградную холангиопанкреатографию. Она также позволяет выявить связь между кистой и протоками железы. В диагностической практике этот метод используется в том случае, когда принимается решение о хирургическом лечении заболевания.
Терапевтическая тактика определяется в соответствии с такими показателями, как:
- связь с общим протоком;
- стадия развития заболевания;
- особенности течения;
- наличие и характер осложнений.
Если размер образования не превышает 2 см, границы четко ограничены, количество кист не более одной, отсутствует выраженный болевой синдром и осложнения, то лечение кисты поджелудочной железы осуществляется лекарственными препаратами и при соблюдении диеты. Назначаются обезболивающие препараты.
Диета предполагает ограничение в рационе жиров и белков. В течение 1,5 месяца после назначения лечения проводится динамическое наблюдение за состоянием кисты. Если размеры не изменяются в сторону увеличения, то пациенту рекомендуется дальнейшее соблюдение диеты и систематический контроль посредством УЗИ. Консервативное лечение проводится с использованием:
- обезболивающих средств;
- замещающих лекарственных препаратов;
- препаратов для нормализации уровня сахара.
Консервативное лечение не обходится без соблюдения диеты. Она основывается на исключении тех продуктов, которые могут усугубить состояние больного. Ограничения налагаются на жирную и жареную пищу, поскольку она не будет нормально расщепляться из-за нарушения синтеза ферментов поджелудочной железы. При этом заболевании возникают трудности в переваривании грубой клетчатки.
Ее необходимо исключить, так как ее употребление приведет к повышенной нагрузке на воспаленную железу, из-за чего возникает боль и нарушение стула. Развитию болевого синдрома будет способствовать присутствие в рационе представителей семейства бобовых и белокочанной капусты. Все блюда, приготовленные из пшена под полным запретом, поскольку этот злак содержит высокий уровень углеводов, а воспаленная железа не в состоянии нормально переработать их.
Не рекомендуется употреблять продукты, которые будут вызывать раздражение слизистой панкреатическим соком, провоцируя ее усиленное выделение. Это относится к помидорам и различным пряностям. Алкоголь и курение тоже обладают таким действием, и поэтому от них следует воздержаться. Ограничения касаются хлеба и кондитерских изделий.
Питание должно быть дробным, рекомендуется принимать пищу каждые 3–4 часа. По способу приготовления следует отдать предпочтение варке, тушению или запеканию. Основа рациона – это легкая белковая пища, при этом белки растительного происхождения не должны превышать 30% от общей суточной дозы.
Разрешается употреблять молочные продукты с пониженной жирностью, куриное мясо и индейку, вареные куриные яйца, запеченные или отварные овощи. Лечение народными средствами кисты поджелудочной железы допускается для устранения спазма и болевых ощущений, а также для снятия воспалительного процесса. Применение лекарственных трав должно обсуждаться с лечащим врачом.
Если медикаментозное лечение не проявило эффекта в течение 2 месяцев, то проводится хирургическое вмешательство. Оно показано и в случае, когда диаметр кисты больше 5 см, имеется тенденция к увеличению и повышенный риск развития таких осложнений, как разрыв, кровотечение или абсцесс поджелудочной железы. В современной хирургической практике операция по удалению панкреатической кисты проводится с использованием малоинвазивных методик.
Для снижения развития риска осложнений хирургические манипуляции проводятся под контролем УЗИ аппарата. Такой способ применяется, если кистозное образование располагается в области тела железы и в его головке. В этом случае достигается наилучший эффект. Операция проводится через прокол в области эпигастрия, в который вводится пункционная игла или аспиратор, с помощью которой удаляется киста.
В зависимости от размера кисты манипуляции проводятся одним из следующих способов:
- Чрескожное дренирование. После очистки внутреннего содержимого полости в ней устанавливается дренаж. Это обеспечит непрерывный отток экссудата. После того как он полностью выйдет дренаж извлекается. В результате такого способа происходит самостоятельное зарастание дефекта соединительной тканью. Подобная методика применяется для кист небольшого объема, а также если образование не перекрывает проток железы.
- Склерозирование. В полость кисты после опорожнения вводится специальный раствор, который обладает химической активностью. Под его воздействием происходит зарастание капсулы соединительной тканью.
Если по тем или иным причинам применение чрескожных манипуляций невозможно, операция проводится лапароскопическим методом. Вмешательство осуществляется через небольшие разрезы в брюшной полости, куда вводится эндоскоп. Этот метод также является малоинвазивным, но отличается большей вероятностью развития осложнений.
Существуют следующие методы лапароскопической операции по удалению кисты поджелудочной железы:
- Окклюзия кисты и ее иссечение. Применяется при поверхностном расположении образования. Оно вскрывается и санируется антисептическим раствором, после чего наглухо уживается. В некоторых случаях для закрытия полости используется электрокоагулятор, но тогда потребуется установить дренаж.
- Частичная резекция железы. Применяется, если в тканях органах образовался выраженный дефект. Так, при размере кисты головки более 70 мм, необходимо провести удаление этой части органа. В этом случае риск повторного образования кисты сводится к минимуму, хотя операция отличается повышенной травматичностью.
- Операция Фрея. Предполагает резекцию головки поджелудочной железы с последующим созданием панкреатоеюнального анастомоза. Такой способ применяется, если проток железы сильно расширен. Для нормализации выделения ферментов после удаления головки проток напрямую вшивается в стенку тонкой кишки. Это позволит снизить риск развития панкреонекроза.
Если невозможно удалить кисту вышеописанными методами, прибегают к лапаротомии со вскрытием брюшной полости. Этот тип хирургического вмешательства становится необходимым, если наблюдается воспаление кисты с образованием гноя, а также когда у пациента имеются признаки сдавливания желчного протока. Операция такого типа требует более длительного реабилитационного периода. Но в то же время увеличиваются возможности для проведения хирургических действий любой сложности.
Так, с помощью этого метода проводится открытая резекция пораженной части железы, иссечение и дренирование кисты наружным способом, а также марсупилизация. Последнее предполагает вскрытие и очищение полости образования, после этого стенки подшиваются по краям разреза. Затем операционная рана послойно ушивается. Недостатком этого метода является то, что в результате могут образовываться свищи.
При кисте поджелудочной железы прогноз развития заболевания во многом зависит от причин его вызвавших, своевременности диагностики и успешности хирургического лечения. Рассматриваемая патология отличается высоким риском развития осложнений. Более половине всех случаев сопутствуют такие осложнения, как нагноение кисты или ее перфорация, образование свищей, внутрибрюшное кровотечение, переход заболевания в злокачественную форму.
Даже после проведения хирургических манипуляций не исключается риск рецидива. Но при строгом соблюдении рекомендаций врача и регулярном наблюдении удается продлить жизнь. Лицам, у которых наблюдаются признаки заболевания поджелудочной железы, рекомендуется соблюдать ряд профилактических правил, для предотвращения образования кисты. Они заключаются в следующем:
- здоровый образ жизни с исключением алкоголя и курения;
- своевременное лечение сопутствующих заболеваний ЖКТ;
- умеренное питание без перееданий;
- контроль уровня сахара в крови;
- соблюдение диеты;
- снижение веса при ожирении.
При диагнозе «киста поджелудочной железы» редко удается миновать операции, поскольку подобное образование имеет тенденцию к воспалению. Если это происходит, то заболевание угрожает жизни больного и только экстренная операция может спасти его.
источник
Поджелудочная железа представляет собой паренхиматозный орган длиной 15–16 см, расположенный ниже желудка, спереди от позвоночного столба и брюшного отдела аорты. В железе выделяют три отдела: головку, расположенную справа от средней линии и вплотную прилежащую к двенадцатиперстной кишке; хвост, находящийся слева и направляющийся к селезенке, и тело – часть железы между хвостом и головкой.
В поджелудочной железе выделяют две функциональные части: экзокринную и эндокринную. Наибольший объем занимает экзокринная часть, образованная клетками, продуцирующими панкреатический сок, содержащий пищеварительные ферменты. Сок выделяется в боковые протоки, открывающиеся в главный панкреатический проток, который, в свою очередь, открывается в просвет двенадцатиперстной кишки в области Фатерова сосочка, предварительно приняв в себя общий желчный проток.
К эндокринной части поджелудочной железы относятся небольшие скопления клеток, расположенные преимущественно в ее головке, т. н. островки Лангерганса. Эндокринные клетки поджелудочной железы продуцируют инсулин, глюкагон и соматостатин, попадающие в кровь и регулирующие обмен глюкозы и других сахаров.
Кисты, представляющие собой отграниченные скопления жидкости, могут формироваться в любом отделе железы. Истинные кисты не обусловлены воспалительным процессом и имеют выстилку, состоящую из клеток, продуцирующих жидкость. Часть этих кист имеет опухолевую природу, поэтому их обнаружение требует самого внимательного отношения со стороны хирургов и диагностов! Псевдокисты имеют воспалительную природу и не содержат специальной клеточной выстилки. В большинстве случаев их содержимым является панкреатический сок, т. к. кисты сообщаются с панкреатическими протоками. В некоторых случаях псевдокисты могут достигать нескольких сантиметров в размерах.
Как выглядят кисты поджелудочной железы? На компьютерных томограммах (КТ) у молодой женщины, злоупотребляющей алкоголем, с множественными эпизодами острого панкреатита в анамнезе, видны две большие псевдокисты (синие стрелки) головки, тела и хвоста поджелудочной железы, сдавливающие на окружающие ткани. Желчный пузырь (зеленая стрелка) увеличен из-за сдавления пузырного протока псевдокистой. Обратите также внимание на признаки алкогольного гепатита: увеличение печени и неравномерное накопление ею контраста, жидкость вблизи ее края.
Жидкостное содержимое кист может иметь различный характер. Так, псевдокисты содержат жидкость, богатую пищеварительными ферментами, например, амилазой. Муцинозные кисты содержат вязкую жидкость, содержащую большое количество белка, продуцируемую внутренней выстилкой кисты. Серозные кисты содержат менее вязкую жидкость и обычно не являются злокачественными.
Классификация кист поджелудочной железы:
Простая панкреатическая киста
Муцинозная цистаденома и цистаденокарцинома
Внутрипротоковая (интрадуктальная) папиллярная муцинозная опухоль ( IPMN )
Рак поджелудочной железы с кистозным компонентом
Кисты как проявления других заболевания: болезнь Гиппеля-Линдау, туберозный склероз, муковисцидоз
Клинические проявления кисты зависят от ее размера и расположения. Образования размером меньше двух сантиметров чаще всего протекают бессимптомно, в то время как кисты большего размера оказывают объемное воздействие на ближайшие структуры и приводят к появлению боли в животе и спине. В результате обструкции общего желчного протока кистой головки поджелудочной железы может возникнуть желтуха. При инфицировании кисты возникает лихорадка, озноб, признаки сепсиса. Редко кисты могут достигать огромных размеров, сдавливая двенадцатиперстную кишку или желудок, и приводя к возникновению непроходимости, проявляющейся болью в животе, рвотой. Кистозный рак может приводить к появлению боли вверху живота с иррадиацией в спину.
Серозная цистаденома: чаще всего является доброкачественной, возникает преимущественно у женщин среднего возраста, локализуется в теле или хвосте поджелудочной железы. Обычно имеет малые размеры и не приводит к появлению какой-либо симптоматики.
На МРТ (Т2 ВИ, аксиальная и корональная томограммы) определяется многокамерное объемное образование с множественными перегородками и содержимым с гиперинтенсивным сигналом. Это патоморфологически подтвержденная серозная цистаденома поджелудочной железы. Источник: http://www.radiographia.ru/node/5568
Муцинозная цистаденома: в 30% содержит рак, в остальных случаях рассматривается как предзлокачественное состояние. Так же, как и серозная цистаденома, чаще обнаруживается у женщин среднего возраста, имеет схожую локализацию.
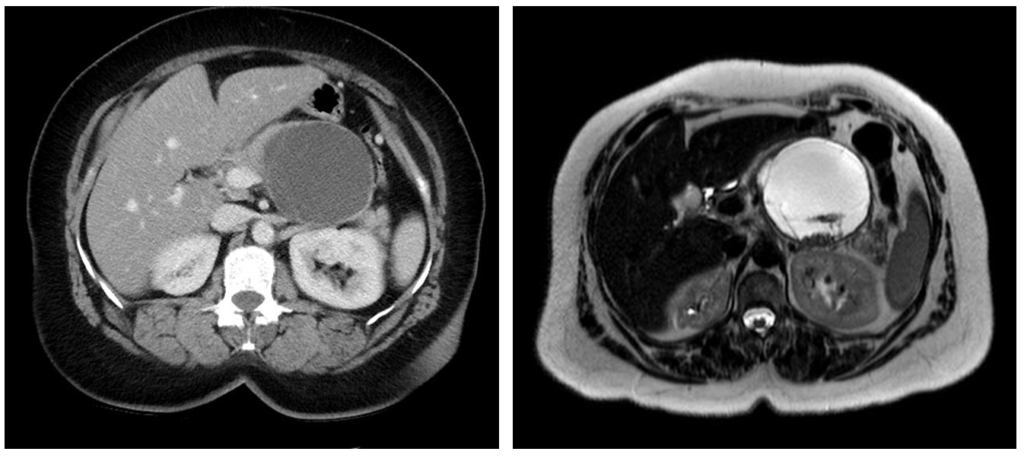
Внутрипротоковая папиллярная муцинозная опухоль (ВПМО): кистозное образование, в котором часто обнаруживается рак, с высокой вероятностью озлокачествления. На момент установления диагноза в 45–65% случаев в ВПМО обнаруживается рак. Чаще всего ВПМО обнаруживаются у мужчин. Опухоль располагается в головке поджелудочной железы, вследствие чего чаще приводит к возникновению симптоматики, обусловленной обструкцией панкреатического и желчного протоков.
На КТ (слева) в области головки поджелудочной железы визуализируется кистозное образование, обуславливающее расширение панкреатического протока. На аксиальной МРТ (справа) в образовании определяется гиперинтенсивный сигнал. При патоморфологическом исследовании подтвердилась внутрипротоковая папиллярная муцинозная опухоль (IPMN). Источник: https://radiopaedia.org/cases/intraductal-papillary-mucinous-neoplasm-large-2
Солидная псевдопапиллярная опухоль: редкое новообразование поджелудочной железы, состоящее как из кистозного, так и солидного компонента, распространенное преимущественно среди молодых женщин с темной кожей, а также женщин азиатского происхождения. Может достигать больших размеров и озлокачествляться.
На КТ (слева) визуализируется большая опухоль смешанной (кистозно-солидной структуры) с преобладанием мягкотканного компонента. На МРТ (Т2 ВИ) слева определяется гипоинтенсивный сигнал в большей части образования. Патоморфологически подтвердилась солидная псевдопапиллярная опухоль. Источник: https://radiopaedia.org/cases/solid-pseudopapillary-tumour-of-the-pancreas-3
Псевдокисты являются следствием алкогольного, желчекаменного, травматического или постоперационного панкреатита. Содержимое псевдокисты представляет собой омертвевшую ткань железы, подвергшуюся разжижению, воспалительные клетки, а также пищеварительные ферменты в большом количестве, поскольку подавляющее число псевдокист сообщаются с панкреатическими протоками.
Основные методы диагностики кистозных образований — это УЗИ, КТ и МРТ. Поскольку большинство кист не приводит к появлению симптоматики, они часто являются случайной находкой при исследованиях, выполняемых по другому поводу.
КТ и МРТ брюшной полости позволяют наиболее точно обнаружить кистозное образование поджелудочной железы, а также охарактеризовать его структуру, обнаружив признаки, свидетельствующие об опухолевой природе и потенциальной злокачественности процесса. С помощью КТ и МРТ точно видны размеры образования, его границы и распространенность, вовлеченность сосудов, лимфатических узлов и окружающих органов.
Все большее распространение в дифференциальной диагностике вероятно доброкачественных, предраковых или злокачественных кист получает эндоскопическая ультрасонография. Во время процедуры гибкий эндоскоп с небольшим УЗ-датчиком проводится через рот, пищевод и желудок в двенадцатиперстнцю кишку, располагаясь в непосредственной близости к поджелудочной железе, печени и желчному пузырю. Под контролем эндоскопической ультрасонографии появляется возможность выполнить биопсию содержимого кисты с целью ее дальнейшего анализа на опухолевые клетки, амилазу, онкомаркеры. Высокий уровень ракового эмбрионального антигена и наличие клеток опухоли указывает на злокачественный характер кисты.
Помните, что понятие «киста» применительно к поджелудочной железе может относиться и к опухолям, в том числе, злокачественным! Хотя в большинстве случаев окончательное решение вопроса о доброкачественности или злокачественности кисты возможно только после биопсии, результаты КТ и МРТ зачастую требуют пересмотра опытными диагностами с целью более точной их оценки. Перепроверка результатов исследований врачами экспертного уровня нередко помогает исключить или подтвердить рак уже на начальном этапе диагностики. Заказать такую проверку можно в Национальной телерадиологической сети – службе удаленных врачебных консультаций по сложным и спорным случаям.
В большинстве случаев небольшие кисты не требуют никакого лечения, особенно если отсутствуют КТ- или МРТ-признаки их злокачественности. Подозрительные кисты подвергаются динамическому наблюдению с использованием УЗИ, КТ или МРТ; при увеличении размеров кисты и (или) изменении ее структуры выполняется аспирационная биопсия (под контролем ультрасонографии), а затем оперативное вмешательство. В настоящее время только операция позволяет добиться полного излечения. Оперативное лечение показано не только при злокачественных опухолях, но и в случае доброкачественных кист, обуславливающих выраженную симптоматику. Варианты оперативных вмешательств: резекция кисты, панкреатэктомия, панкреатодуоденэктомия (операция Уиппла), возможно, в сочетании с химиотерапией. Помните, что для проведения правильного лечения необходим точный диагноз, а поставить его помогает экспертная оценка результатов КТ и МРТ.
источник
Киста поджелудочной железы – патологическое доброкачественное образование в тканях органа, как правило, округлой формы, которое заполнено жидкостью. В содержимом обнаруживаются: слизь в большом количестве, отмершие клетки, элементы крови или высокие концентрации пищеварительных ферментов.
Чаще кисты возникают не как самостоятельное заболевание, а как следствие патологического воспалительного процесса в паренхиме поджелудочной железы – панкреатита. Организм «прячет» продукты распада в полость, таким образом образуются полости с жидкостью.
Провоцирующими факторами могут быть:
- хроническое злоупотребление алкогольными напитками;
- механические травмы;
- нарушение оттока секрета поджелудочной железы при желчнокаменной патологии;
- паразитирование гельминтов в организме;
- опухолевый рост;
- ожирение и сахарный диабет;
- осложнение после оперативного вмешательства.
Ребенок может родиться с панкреатической кистой, которая является пороком развития железистой ткани. Обычно такие образования выявляются при ультразвуковом исследовании. В остальных случаях киста поджелудочной железы – приобретенное заболевание.
Приобретенные образования бывают:
- ретенционные, они образуются в железе из-за нарушенного оттока ее секрета;
- дегенерационные – возникают при воспалительных процессах, травмах, опухолях, кровоизлияниях;
- пролиферационные, которые могут состоять из малодифференцированных злокачественных клеток (цистаденокарциномы);
- паразитарной природы.
Медицинская классификация — разделение по двум признакам: морфологическим особенностям строения стенки и локализации в тканях железы.
По морфологии данные образования бывают:
- Истинными. Это врожденные образования, полость которых выстлана клетками эпителия.
- Ложными или псевдокистами. Это приобретенные патологические структуры без слоя эпителиальных клеток.
По локализации в паренхиме поджелудочной железы различают кисты тела, головки и хвостовой части.
Симптомы патологии зависят от размера, локализации, близости расположения образования к нервным окончаниям. Небольшое образование, не сдавливающее соседние ткани и нервные волокна, может клинически себя не проявлять и не иметь симптомов. С увеличением степени разрастания проявляется болевой симптом.
Острый процесс характеризуется бурными проявлениями и резкими болями в брюшной полости. При хронизации процесса боль становится тупой, симптомы стихают и редко вызывают дискомфортные ощущения.
Важно! Острый болевой симптом с явлениями интоксикации организма может свидетельствовать о разрыве стенки кисты или ее нагноении, что требует срочной госпитализации.
Если данное патологическое образование сдавливает солнечное сплетение, то пациент принимает вынужденное коленно-локтевое положение, а состояние купируется сильнодействующими наркотическими препаратами.
Симптомами панкреатической кисты являются частые диспепсические расстройства: чувство тяжести и тошноты, рвота, нарушение стула. Так как питательные вещества плохо всасываются в кишечнике из-за недостатка панкреатического сока, больной может резко терять вес и ощущать слабость.
Локализация новообразования поджелудочной железы оказывает влияние на развитие симптомов. Признаки желтухи наблюдаются, если киста локализуется в головке; при сдавливании воротной вены отекают ноги; нарушается мочеиспускание при близости образования к мочеточникам.
При подозрении на кисту поджелудочной железы проводят комплексное обследование пациента: берутся анализы, проводятся УЗИ и КТ. В большинстве случаев общий анализ крови может выявить повышенное содержание лейкоцитов, которое указывает на воспалительный процесс в организме. Основную информацию о патологическом процессе в организме доктор получает из протокола УЗИ. При традиционном сканировании отраженный от тканей сигнал отображает оттенки плотности в разных средах, что позволяет получить четкое изображение. Данный метод позволяет судить о форме, размере, локализации, выявить поликистоз, отследить динамику и эффективность предпринятого лечения.
КТ поджелудочной железы – современный высокоинформативный метод лучевой диагностики. Организм пациента сканируется на томографе посредством рентгеновских лучей, которые в различной степени поглощаются органами и тканями. В результате врач получает многомерное четкое изображение, которое позволяет поставить верный диагноз или произвести дифференциальную диагностику с другими заболеваниями.
Если киста единичная, имеет размер не более 20 мм и отсутствуют симптомы механической желтухи, доктор может принять решение о консервативном (нехирургическом) лечении. Первое время больному назначается жесткая диета, исключающая прием острого, жирного, жаренного, алкогольных напитков. Такое питание способствует снижению секреции пищеварительных ферментов клетками поджелудочной железы и обеспечивает органу относительный покой. Пациенту назначается курсовое лечение антибиотиками, ингибиторами протонной помпы и терапия ферментативными средствами. Если через 6 недель терапевтическое лечение не дает желаемого эффекта, может понадобиться операция.
Важная информация! Любая киста представляет собой угрозу для организма. Она может нагноиться и разорваться в брюшную полость, вызвав перитонит, угрожающий жизни. Также, доброкачественное образование может с течением времени озлокачествляться, поэтому необходимо провести лечение своевременно.
Существует несколько вариантов операции по удалению кисты поджелудочной железы.
Хирург может выполнить следующие манипуляции:
- склерозирование химическим раствором после опорожнения кисты для полного устранения образования;
- пункционное дренирование с выведением трубки для оттока жидкости.
Удаление образования, как правило, проводят без разрезов через проколы – лапроскопическим методом.
Второй способ — лапаротомическая операция, является травматичным вариантом, при котором необходим полостной разрез брюшной полости. Пациенту требуется длительное время, чтобы полностью восстановиться после подобной операции. К этому варианту прибегают в крайне опасных для жизни случаях.
Диета способствует лечению и облегчает симптомы патологического процесса. Питание должно быть здоровым, полезным и щадящим. Кушают часто, но не большими порциями. Отдают предпочтение жидким и полужидким блюдам, пюре, киселям и кашам. Нельзя кушать жареную пищу. Термическая обработка должна быть максимально деликатной: на пару, в духовке; продукты отваривают, тушат.
Важно помнить! Алкоголь, жирное, пряное, острое под строгим запретом; хлебобулочные и сладкие изделия можно есть в ограниченных количествах. Блюда не солят!
- Жесткое или жирное мясо – свинину, баранину, дичь, гусятину;
- молочные продукты с повышенным содержание жиров;
- яйца и молоко в чистом виде;
- овощи — белокочанную капусту, лук, чеснок;
- специи;
- кофе.
- Мясо курицы, говядину, нежирные молочные продукты;
- овощи – тыкву, морковь, кабачки, свеклу, картофель;
- фрукты – запеченные яблоки;
- напитки – кисели, компот из сухофруктов, овощные и несладкие фруктовые соки.
Важно знать! Киста поджелудочной железы – коварная и опасная болезнь, народные методы могут выступать как вспомогательные. Предварительно следует проконсультироваться у лечащего врача.
Результативностью обладают травяные сборы, это могут быть смеси-миксы из цветков календулы, пижмы, зверобоя, ромашки, травы тысячелистника, бессмертника и чистотела. С чистотелом следует быть особенно аккуратным из-за высокой концентрации в растении активных веществ, способных спровоцировать симптомы отравления. Для лечения кисты также эффективны: листья брусники, смородины и алоэ. Необходимо помнить, что лекарственные травы могут иметь противопоказания и вызывать аллергические реакции.
Пижму, календулу и подорожник в пропорциях 2:2:1 заваривают в четвертой части литра крутого кипятка и настаивают в течение 1 – 2 часов. Настой цедят через марлю и хранят в холодильнике. Пьют по 60 – 80 мл за полчаса до еды в течение месяца.
Может применяться растение под названием очиток. Его добавляют в салаты и употребляют в сыром виде в количестве 3 – 4 листика за день.
Эффективное устранение симптомов возможно после употребления лекарственной настойки. Понадобятся: листья брусники, земляники и черники, кукурузные рыльца и створки от стручка фасоли. Все ингредиенты берутся в равном соотношении, перемалываются. Одну столовую ложку заливают кружкой кипящей воды и настаивают в течение 12 часов в теплом месте. Цедят через марлю и принимают целебный настой 2 недели по половине стакана за полчаса до приема пищи.
Для лечения используют мумие. Небольшой кусочек рассасывается во рту, процедуру проводят единожды за день на протяжении двух недель. Для максимального эффекта мумие принимают с утра, на голодный желудок. Полезно пить теплую щелочную минеральную воду, если заболевание находится вне фазы обострения и не имеет резких симптомов.
Внимательное отношение к здоровью — залог долголетия и хорошего самочувствия. Даже небольшая киста может привести к серьезным проблемам, если не лечить ее вовремя и не соблюдать рекомендаций врача.
источник
Киста поджелудочной железы – ограниченное стенками образование в паренхиме органа, заполненное жидкостным содержимым, которое развивается вследствие травматического или воспалительного повреждения поджелудочной железы. Симптомы зависят от размеров, локализации и причины формирования кисты и варьируют от ощущения дискомфорта до выраженного болевого синдрома, сдавления соседних органов. Для оценки размеров, расположения кисты, ее связи с протоковым аппаратом и выбора тактики лечения проводится УЗИ, КТ, МРТ поджелудочной железы, ЭРХПГ. Лечение хирургическое: внутреннее или наружное дренирование, реже – резекция части железы с кистой.
Киста поджелудочной железы – патология, распространенность которой в последние годы увеличилась в несколько раз, причем страдают преимущественно лица молодого возраста. Гастроэнтерологи причину этого видят в росте заболеваемости острыми и хроническими панкреатитами различной этиологии (алкогольной, билиарной, травматической). Киста поджелудочной железы является наиболее распространенным осложнением хронического панкреатита (до 80% случаев). Сложность данной патологии заключается в отсутствии единого представления о том, какие именно образования следует относить к панкреатическим кистам, общей классификации, отражающей этиологию и патогенез, а также стандартов оказания медицинской помощи.
Некоторые авторы к кистам поджелудочной железы относят образования, имеющие ограниченные стенки и заполненные панкреатическим соком, другие специалисты считают, что содержимым кисты может быть также некротизированная паренхима органа, кровь, воспалительный экссудат или гной. В любом случае, мнения сходятся в том, что для формирования кисты поджелудочной железы непременно должны быть следующие условия: повреждение паренхимы органа, затруднение оттока панкреатического секрета, а также локальное нарушение микроциркуляции.
Наиболее частая причина развития кист поджелудочной железы – панкреатиты. Острое воспаление поджелудочной железы осложняется развитием кист в 5-20% случаев, при этом полость обычно формируется на третьей – четвертой неделе заболевания. При хроническом панкреатите постнекротические кисты поджелудочной железы образуются в 40-75% случаев. Чаще всего основным этиологическим фактором является алкогольная болезнь. Реже кисты образуются после травм поджелудочной железы, а также вследствие желчнокаменной болезни с нарушением оттока панкреатического сока, обструктивного хронического панкреатита с нарушением оттока по вирсунгову протоку, опухолей большого дуоденального соска, рубцового стеноза сфинктера Одди.
Формирование кисты поджелудочной железы при панкреатите происходит следующим образом. Повреждение ткани органа сопровождается локальным скоплением нейтрофилов и лимфоцитов, деструктивными процессами и воспалением. При этом область повреждения отграничена от окружающей паренхимы. В ней происходит разрастание соединительной ткани, формируются грануляции; тканевые элементы внутри очага постепенно разрушаются иммунными клетками, и на этом месте остается полость. Если киста поджелудочной железы сообщается с протоковой системой органа, в ней накапливается панкреатический сок, также возможно скопление тканевых некротических элементов, воспалительного экссудата, а при повреждении сосудов – крови.
При нарушении пассажа по общему панкреатическому протоку формируются кисты поджелудочной железы, имеющие эпителиальную выстилку, внутри которых накапливается панкреатический сок. Ключевым патогенетическим механизмом их образования является внутрипротоковая гипертензия. Доказано, что внутри полости кисты давление может в три раза превышать нормальные показатели внутри протоков.
Условно все кисты поджелудочной железы по морфологическим признакам подразделяют на два типа: сформированные вследствие воспалительного процесса и не имеющие эпителиальной выстилки (некоторые авторы называют такие образования псевдокистами, другие не выделяют в отдельную группу) и образованные при обструкции протоков и имеющие эпителий (ретенционные).
Для характеристики кист поджелудочной железы, образовавшихся как осложнение острого панкреатита, наиболее часто используется Атлантская классификация, согласно которой выделяют острые, подострые жидкостные образования и абсцесс поджелудочной железы. Остро развившиеся образования не имеют окончательно сформированных собственных стенок, в их роли могут выступать как паренхима железы, так и протоки, парапанкреатическая клетчатка, даже стенки соседних органов. Хронические кисты поджелудочной железы характеризуются уже сформировавшимися из фиброзной и грануляционной ткани стенками. Абсцесс – это заполненная гноем полость, образовавшаяся при панкреонекрозе или нагноении кисты.
В зависимости от локализации различают кисты головки, тела и хвоста поджелудочной железы. Выделяют также неосложненные и осложненные (перфорацией, нагноением, свищами, кровотечением, перитонитом, малигнизацией) панкреатические кисты.
Клиническая картина при наличии кисты поджелудочной железы может существенно отличаться в зависимости от размера, расположения образования, причины его формирования. Довольно часто панкреатические кисты не вызывают симптоматики: полости диаметром до 5 сантиметров не сдавливают соседние органы, нервные сплетения, поэтому пациенты не испытывают дискомфорта. При крупных кистах основным признаком является болевой синдром. Характерный симптом — «светлый промежуток» (временное улучшение клинической картины после острого панкреатита или травмы).
Наиболее интенсивная боль наблюдается в период формирования псевдокисты при остром панкреатите или обострении хронического, поскольку имеют место выраженные деструктивные явления. Со временем интенсивность болевого синдрома снижается, боль становится тупой, может остаться только ощущение дискомфорта, которое в сочетании с анамнестическими данными (перенесенная травма или панкреатит) позволяет заподозрить заболевание. Иногда на фоне такой скудной симптоматики развиваются болевые приступы, причиной которых является внутрипротоковая гипертензия. Резкая выраженная боль может свидетельствовать также о разрыве кисты, постепенное усиление боли на фоне повышения температуры тела и явлений интоксикации – о ее нагноении.
Существенно отличаются симптомы кисты поджелудочной железы, если она сдавливает солнечное сплетение. При этом пациенты испытывают постоянную выраженную жгучую боль, иррадиирующую в спину, которая может усиливаться даже от сдавления одеждой. Состояние облегчается в коленно-локтевом положении, боль купируется только наркотическими анальгетиками.
Симптомами кисты поджелудочной железы могут быть и диспепсические явления: тошнота, иногда – рвота (ею может заканчиваться приступ боли), неустойчивость стула. В результате снижения экзокринной функции органа нарушается всасывание в кишечнике питательных веществ, снижается вес.
Для данной патологии характерен синдром сдавления соседних органов: если киста находится в области головки железы — возможна механическая желтуха (иктеричность кожи и склер, кожный зуд); при сдавлении воротной вены развиваются отеки на нижних конечностях; если образование нарушает отток мочи по мочеточникам, характерна задержка мочеиспускания. Редко крупные панкреатические кисты сдавливают просвет кишечника, в таких случаях может развиться неполная кишечная непроходимость.
Консультация гастроэнтеролога при подозрении на панкреатическую кисту позволяет выявить характерные жалобы пациента, анамнестические данные. При осмотре живота возможна его асимметрия – выпячивание в области расположения образования. При проведении лабораторных анализов обычно специфических изменений нет, возможен незначительный лейкоцитоз, увеличение СОЭ, в некоторых случаях – повышение уровня билирубина и активности щелочной фосфатазы. Концентрация ферментов поджелудочной железы зависит не столько от наличия кисты, сколько от стадии панкреатита и степени повреждения железы. Примерно в 5% случаев нарушается эндокринная функция панкреас и развивается вторичный сахарный диабет.
Высокоинформативны инструментальные методы визуализации кисты. УЗИ поджелудочной железы позволяет оценить размеры образования, а также косвенные признаки осложнений: в случае нагноения определяется неравномерность эхосигнала на фоне полости, при малигнизации – неоднородность контуров. Компьютерная томография и магнитно-резонансная томография (МРТ поджелудочной железы) дают более детальную информацию о размерах, расположении кисты, наличии ее связи с протоками. В качестве вспомогательного метода может применяться сцинтиграфия, при которой киста определяется как «холодная зона» на фоне общей паренхимы органа.
Особое место в диагностике кисты поджелудочной железы отводится эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ). Данная методика дает детальную информацию о связи кисты с протоками железы, что определяет тактику лечения, однако при проведении обследования существует высокий риск инфицирования. Поэтому в настоящее время ЭРХПГ проводится исключительно при решенном вопросе о хирургическом лечении с целью выбора способа операции.
Лечение кисты поджелудочной железы хирургическое. Не существует единой тактики ведения пациентов с этим заболеванием, и выбор операции зависит от причин формировании кисты, ее размеров, морфофункциональных изменений ткани органа, а также состояния протоковой системы.
Специалисты в области хирургической гастроэнтерологии выделяют три основных направления тактики при кисте поджелудочной железы: ее удаление, внутреннее и наружное дренирование. Удаление образования производится путем резекции части поджелудочной железы вместе с кистой, при этом объем определяется размерами кисты и состоянием паренхимы органа (может быть выполнена резекция головки железы, дистальная, панкреатодуоденальная резекция).
Внутренние дренирующие вмешательства могут проводиться путем наложения анастомоза между кистой и желудком (цистогастростомия), двенадцатиперстной (цистодуоденостомия) или тонкой кишкой (цистоэнтеростомия). Данные методы считаются наиболее физиологичными: они обеспечивают пассаж панкреатического секрета, устраняют болевой синдром, редко приводят к рецидивам.
Наружное дренирование кисты применяется реже. Такое вмешательство показано при нагноении полости, несформировавшихся кистах, обильной васкуляризации образования, а также тяжелом общем состоянии пациента. Подобные операции являются паллиативными, поскольку существует риск нагноения и рецидивирования кисты, формирования панкреатических свищей, которые очень плохо поддаются консервативному лечению и иногда требуют проведения технически намного более сложных вмешательств. Любой вид дренирующих операций проводится только после подтверждения неопухолевой этиологии образования.
В последнее время все большую распространенность приобретают малоинвазивные дренирующие оперативные вмешательства, которые используются как альтернативное лечение. Однако, несмотря на малую инвазивность и теоретическую перспективность таких методов лечения, очень часто развиваются осложнения в виде формирования наружных панкреатических свищей, сепсиса.
Консервативная терапия при кисте поджелудочной железы определяется основным заболеванием. В случае панкреатита обязательно назначается диета, направленная на максимальное снижение панкреатической секреции. Применяются замещающие препараты, анальгетики, проводится контроль уровня гликемии, при необходимости – ее коррекция.
Прогноз при кисте поджелудочной железы зависит от причины заболевания, своевременности диагностики и хирургического лечения. Данная патология характеризуется высокой частотой осложнений – от 10 до 52% всех случаев сопровождаются нагноением, перфорацией, образованием свищей, озлокачествлением или внутрибрюшным кровотечением. Даже после хирургического лечения существует риск рецидивирования. Профилактика кист поджелудочной железы заключается в отказе от алкоголя, своевременном адекватном лечении заболеваний желудочно-кишечного тракта (ЖКБ, панкреатитов), рациональном питании.
источник
Кисты поджелудочной железы представляют собой ограниченные капсулой скопления жидкости в виде полостей, расположенных как в самой железе, так и в окружающих ее тканях.
Клиническая картина и диагностика. Кисты небольших размеров клинически обычно не проявляются. Симптомы заболевания появляются в тех случаях, когда киста инфицируется, достигает больших размеров или вызывает сдавление или смещение соседних органов.
Наиболее частыми симптомами больших ложных кист являются тупые ноющие боли в верхней половине живота, диспепсия, нарушения общего состояния (слабость, похудание), периодическое повышение температуры тела, наличие опухолевидного образования в животе.
Боли могут быть постоянными или приступообразными (при компрессии различных отделов кишечника). Иногда отмечают опоясывающие и распирающие боли, из-за которых больные принимают вынужденное положение. Особенно сильными боли бывают в случаях, когда киста оказывает давление на чревное нервное сплетение. Однако даже при гигантских кистах боли нередко бывают выражены незначительно и больные жалуются лишь на чувство давления в эпигастральной области. Наиболее частыми диспепсическими явлениями бывают тошнота, рвота, неустойчивый стул. При расположении крупной кисты в головке поджелудочной железы нередко наблюдается механическая желтуха.
При объективном исследовании довольно часто выявляют обычно безболезненное опухолевидное образование в верхней половине живота (подложечная, околопупочная область, правое или левое подреберье) с четкими наружными границами, округлой или овальной формы, гладкой поверхностью.
Диагноз кисты поджелудочной железы основывается на клинических данных и результатах специальных методов исследования. Кисты больших размеров можно обнаружить при пальпации. Кроме незначительного повышения концентрации ферментов поджелудочной железы в крови и моче, иногда отмечают уменьшение их в содержимом двенадцатиперстной кишки. При рентгенологическом исследовании выявляют оттеснение желудка, поперечной ободочной кишки кпереди и кверху или книзу. Компьютерная томография и ультразвуковое исследование являются наиболее информативными. У больных с истинными врожденными и ложными кистами при УЗ И обнаруживают гипоэхогенное образование с ровными четкими контурами, округлой или овальной формы, расположенное в проекции поджелудочной железы. Для цистаденомы и цистаденокарциномы характерна неровность внутреннего контура вследствие роста опухолевой ткани в полость кисты и более высокая эхогенность ее содержимого. Довольно часто наблюдаются внутрикистозные перегородки (рис. 14.7). Для дифференциальной диагностики доброкачественного кистозного образования поджелудочной железы от злокачественного применяют цистографию, тонкоигольную биопсию стенки кисты и биохимическое исследование ее содержимого. При цистаденоме и цистаденокарциноме содержимое кисты дает положительную реакцию на муцин.
Лечение. Традиционным способом лечения кист является хирургический. При небольших истинных кистах с тонкими стенками (обычно менее 1 мм) и отсутствии выраженной клинической симптоматики оперативное лечение не показано. При крупных истинных кистах, сопровождающихся симптомами хронического панкреатита или с осложнениями производят энуклеацию кисты или дистальную резекцию поджелудочной железы (при множественных кистах тела и хвоста железы). При ложных кистах обычно выполняют различные варианты цистодигестивных анастомозов (цистоеюностомию, цистогастростомию или цистодуоденостомию), в зависимости от локализации кисты и степени ее спаяния с окружающими органами. Целью оперативного вмешательства является опорожнение содержимого кисты в просвет тощей кишки или желудка. В последующем происходят облитерация полости кисты и практически полное выздоровление при отсутствии морфологических и клинических признаков хронического панкреатита.
С развитием малоинвазивных технологий в хирургической практике появилась возможность «закрытого» способа лечения больных с ложными кистами поджелудочной железы. Для этой цели используют пункцию и наружное дренирование кист под контролем ультразвукового исследования или компьютерной томографии. В полученной при пункции жидкости определяют концентрацию амилазы. Высокая концентрация этого фермента указывает на связь полости кисты с выводными протоками поджелудочной железы. При отсутствии такой связи выполняют поэтапное склерозирование стенок кисты раствором абсолютного спирта. Это позволяет добиться асептического некроза эпителия стенки кисты и последующей облитерации ее просвета. При сообщении просвета кисты с выводными протоками, а тем более главным панкреатическим потоком подобная тактика неприменима, так как весьма высок риск попадания склерозанта в протоковую систему железы. В этих случаях накладывают чрескожный цистогастроанастомоз с помощью специального синтетического эндопротеза с внутренним диаметром около 1 , 5 мм под контролем ультразвукового исследования и гастроскопии. При локализации кисты в головке железы с помощью аналогичной методики возможно формирование цистодуоденоанастомоза. Небольшой диаметр эндопротеза препятствует забросу желудочного содержимого в просвет кисты и в то же время не препятствует оттоку содержимого кисты в просвет желудка или двенадцатиперстной кишки. Особенно целесообразно использование «закрытого» метода у больных с «несформированными» тонкостенными кистами, развивающимися в ранние сроки (2—4 нед) деструктивного панкреатита, когда технически невозможно выполнить тот или иной тип «открытого» цистодигестивного соустья.
При нагноившейся кисте обычно производят наружное дренирование под контролем УЗИ или КТ. При локализации цистаденомы в теле и хвосте железы показана энуклеация или дистальная резекция железы.
источник
УЗИ кист поджелудочной железы. Для этого используется два основных свойства ультразвука: сканирование и допплерогафия. Это наиболее доступные бескровные методики обследования, позволяющие определить характер объемного образования поджелудочной железы, его кровоснабжение, а также дать оценку артериального и венозного кровотока (В.В. Митьков, 1996; 1997).
При обычном УЗИ-сканировании (первый способ) отраженный сигнал показывает оттенки плотности различных сред, что проявляется в черно-белом изображении. Это позволяет выявить объемность образования, его форму (рис. 35). По характеру окружающих кисту тканей можно судить о сформировавшей кисте. При несформировавшейся кисте говорить о наличии капсулы невозможно (рис. 36). Вокруг нее — расплывчатый широкий демаркационный вал.
По данным УЗИ можно судить о многокамерности кисты или диагностировать поликистоз (рис. 37), наблюдать динамику формирования кисты. Значительно информацию дает УЗИ при ретенционных кистах, особенно при вирсунгите, расширении просвета протока тотчас после острой атаки панкреатита, формировании в нем конкрементов (рис. 38).
В некоторых случаях определяется препятствие оттоку панреатического сока в головке железы. С помощью УЗИ удается определить кисты небольшой величины. Тем не менее очень мелкие кисты не всегда выявляются при УЗИ. Под контролем УЗИ возможно пунктировать кисту, иногда прямо через стенки желудка тонкой иглой для отсасывания ее содержимого и введения мощных антисептиков как метода асептической облитерации полости (рис. 39).
При втором способе определяется скорость движения эритроцитов — как ответ ультразвуковых волн. Этим методом выявляется скорость движения крови в кровеносных сосудах и образованиях, связанных с их просветом. Введение в практику дупплексного сканирования (двухцветового сигнала), а также цветного допплеровского сканирования помогает определять направление кровотока в разных цветах, обычно в красном и синем. Простота исследования позволяет устанавливать диагноз кисты поджелудочной железы и ее коммуникацию с аневризмой с высокой достоверностью еще на догоспитальном этапе. Это исследование чрезвычайно важно в экстренных случаях, иногда прямо на операционном столе.
Показаниями к такому комплексному обследованию больных служат не только признаки острого и хронического панкреатита, но и быстрое снижение массы тела; признаки нарушения экскреторной функции поджелудочной железы; пальпируемое образование в эпигастральной области; деформации в двенадцатиперстной кишке; деформации стенок желудка.
Признаки кисты при УЗИ — выявление эхонегативного образования с довольно ровными краями и четкими контурами.
Самое главное, что динамическое наблюдение за кистой поджелудочной железы позволяет выявить следующие признаки:
• рост образования и опасность вскрытия в брюшную полость;
• резкое уменьшение образования, что может указывать на вскрытие в какой-либо полый орган с формированием внутреннего дренажа, при условии отсутствия перитонеальных симптомов;
• уменьшение образования с наличием перитонеальных симптомов, указывающее на вскрытие кисты в брюшную полость;
• уменьшение кисты с появлением выраженных симптомов одышки — признак вскрытия кисты в плевральную полость;
• присоединение инфекции и нагноение кисты с появлением признаков абсцедирования;
• появление утолщенных стенок кисты, увеличение прилегающих лимфатических узлов — признак трансформации железы в злокачественное образование.
Ультразвуковое исследование широко используется интраоперационно специальными датчиками, особенно при небольших опухолевидных образованиях, в том числе и кистах. Необходимость такого исследования связана с визуализацией сосудистых комплексов, предлежащих к образованиям или кистам. Это помогает предопределить методику выполнения операции. Для проведения таких исследований необходим набор миниатюрных стерилизуемых датчиков не менее 5 МГц. Желательно, чтобы это исследование проводил специалист, имеющий опыт.
Такое исследование просто незаменимо при выполнении чрескожной пункции кист и гнойников. Пункции кист и гнойников выполняются специальными иглами с адаптерами, подключенными к гибкой трубке. Это позволяет выполнить не только пункцию, но и катетеризацию полости или полостей, ходов, затеков. Через иглу по проводнику можно оставить катетер для постоянного отсасывания содержимого. Вирсунгографию целесообразно выполнять интраоперационно. Обычно производится пункция протока с двумя целями.
Первая и основная — визуализировать просвет протока и вскрыть его по игле. Вторая — произвести контрастирование для определения объема операции. Для этих целей под поясницу больного подкладывается кассета. Признаком того, что пункционная игла находиться в просвете протока является то, что при аспирации в шприце появляется мутное содержимое. Вводится контраст. По рентгенограммам дается оценка состояния протоков (рис. 40, 41).
Компьютерная томография (КТ) относится к сложным методам диагностики заболеваний ПЖ. Эта методика позволяет отдифференцировать воспалительные, кистозные, опухолевидные заболевания. Достоинством является то, что раздутые петли кишечника (метеоризм) практически не влияют на результат исследования. Если одновременно проводить и контрастирование пищеварительного тракта, то это позволяет с высокой степенью точности дать оценку не только структуре поджелудочной железы, но и расположению ее к прилегающей ткани.
Постепенно подобная аппаратура устанавливается во всех крупных больницах нашей республики. Кисты пожделудочной железы на томограмме выглядят несколько ниже по плотности по сравнению с окружающей тканью, имеют выраженную стенку. Если в железе имеются конкременты, то они хорошо контрастируются (лучше, чем при обзорной рентгенограмме брюшной полости). Очень хорошо удается отдифференцировать кисту от опухоли в трехмерном изображении (рис. 42).
источник


