Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
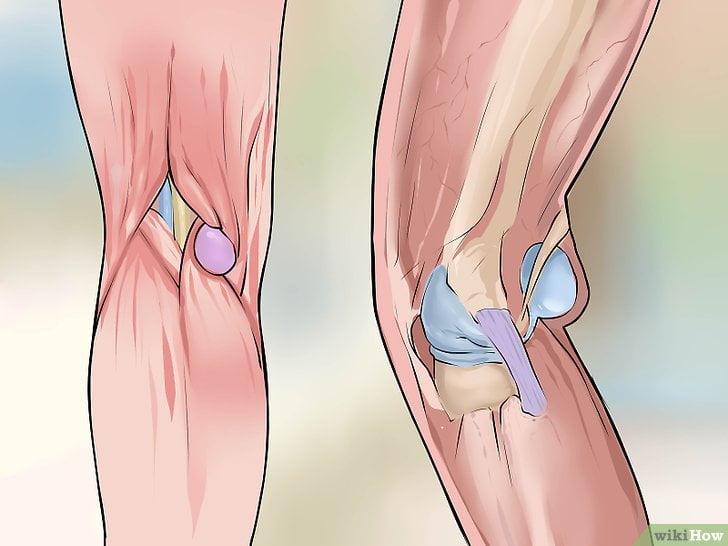
Коленные суставы подвергаются большим нагрузкам ежедневно и независимо от физической активности человека. Люди ходят по лестницам, перешагивают через препятствия и бегают за автобусом, а занятия спортом или увлечение такими травмоопасными занятиями, как горные лыжи или велосипед, увеличивают нагрузку в разы. В некоторых случаях травма коленного сустава или его воспаление приводит к образованию под коленом кисты Бейкера.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Киста, гигрома, грыжа подколенной ямки – это названия одного заболевания, при котором с обратной стороны колена появляется небольшая опухоль, увеличивающаяся со временем. Поначалу это подвижное и эластичное образование не доставляет неудобств, и гигрома ощущается как небольшой шарик под кожей. Со временем, когда киста становится больше, она начинает сдавливать нервные окончания и мешать нормальному сгибанию ноги, а при очень больших размерах больной ощущает онемение в голени и боли. Нарушение кровообращения вызывает тяжесть и отеки в ногах, может начаться тромбофлебит и венозная недостаточность. Симптомы кисты Бейкера всегда одинаковы, и отличаются лишь интенсивностью проявлений, зависящих от размеров образования.
При постановке диагноза, врач руководствуется визуальным осмотром больного колена, пальпацией кисты, и данными инструментальных исследований. Больному предписывается пройти магнитно-резонансную томографию сустава, ультразвуковое исследование колена и артрографию, то есть рентгенологическое исследование сустава. Без результатов исследований, то есть без снимков и данных УЗИ, имеется высокая вероятность пропустить истинную причину болезни.
Причиной образования кисты подколенной ямки чаще всего бывает воспалительный процесс в самом коленном суставе. В норме, сустав функционирует благодаря наличию в его полости синовиальной жидкости, она действует как своеобразный амортизатор. Жидкость циркулирует в замкнутой суставной системе, и регулируется целой системой клапанов. В случае воспаления, объем синовиальной жидкости возрастает, она не находит выхода и скапливается в межсуставной сумке, образуя грыжу или кисту.
Следовательно, воспалительный процесс в коленном суставе может вызвать образование кисты, но во врачебной практике имеются случаи идиопатического возникновения гигромы, то есть – этиология болезни не выяснена окончательно. Врач может лишь предполагать о начинающемся патологическом процессе в колене, если данные анализов и инструментальных исследований ничего не показали. Распространенные причины образования кисты:
- Артрит коленного сустава.
- Травматическое повреждение колена.
- Воспалительный процесс в мениске.
- Остеоартроз в стадии развития.
- Любое повреждение связок колена.
- Терапия подколенной грыжи.
Лечение может быть консервативным и хирургическим, при небольших размерах кисты назначаются компрессы, обладающие рассасывающим действием. При благоприятных условиях, некотором ограничении двигательной активности и лечении основного заболевания сустава киста может исчезнуть в течении нескольких месяцев.
Если размеры кисты лечению лекарственными препаратами не поддаются, то необходимо хирургическое вмешательство. В первую очередь врач делает пункцию гигромы, протыкая полой иглой стенку и откачивая жидкость, образец которой отправляется на выявление раковых клеток. Откачка жидкости позволяет ослабить напряжение в месте опухоли и снизить давление на кровеносные сосуды и нервы. В полость суставной сумки делается инъекция стероидных препаратов, обладающих противовоспалительным действием, и на сустав накладывается тугая повязка. В половине всех случаев это позволяет ликвидировать гигрому навсегда.
При возвращении симптомов: увеличение кисты и болевого синдрома, необходима хирургическая операция по полному удаления кисты. Операция проводится амбулаторно, под местной анестезией, после чего на колено туго бинтуется, пациенту предписывается не менее пяти дней не наступать на ногу. Большая киста Бейкера по отзывам пациентов и врачей, не проходит самостоятельно, и требует обязательной операции. Народные средства лечения в этом случае не эффективны, и могут нанести вред, вызвав инфицирование или прорыв кисты.
В случае обнаружения под коленом небольшой опухоли следует не заниматься самолечением, а обратиться к специалисту, который дифференцирует гигрому от злокачественной опухоли и назначит соответствующее лечение. Народные средства для уменьшения размеров подколенной кисты можно применять только при небольших размерах образования, и только после консультации с врачом. Для лечения применяют:
- Компрессы и примочки и измельченных и запаренных листьев малины, одуванчика, чистотела – эти растения обладают выраженным противовоспалительным свойством.
- Настойку золотого уса, которую можно применять как компресс, так и для принятия внутрь.
- Почечные сборы для принятия внутрь в виде отвара – применение травяных сборов, обладающих противовоспалительным и мочегонным действием, оправдано при различных заболеваниях сустава, так как уменьшает воспаление и снимает симптомы интоксикации.
Веществ, воздействующих непосредственно на гигрому, которые бы заставили ее уменьшиться в размерах и исчезнуть — нет. Все средства, кроме хирургических, влияют лишь на состояние коленного сустава, и при снятии симптомов патологического процесса в нем, уровень синовиальной жидкости приходит в норму, а значит и уменьшается киста.
- Проявления и терапия некроза головки тазобедренного сустава
- УЗИ позвоночника — когда проводят это исследование?
- Причины развития, симптомы и терапия отложения солей в суставах ног
- О актуальности проблемы остеохондроза
- Симптомы и лечение ревматической полимиалгии
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
- 01 ноября 2018
источник
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Любая киста и впоследствии разрыв является закрытой структурой. Визуально она выглядит в виде мешочка или пузырька, находящегося внутри поврежденной ткани. Они встречаются у людей разных возрастов. То же самое можно отнести и к тому, когда диагностируется киста Бейкера коленного сустава. Такая киста коленного сустава, или иначе говоря, киста подколенной ямки, является доброкачественной опухолью.
Внешне представлено в виде мягкого образования, однако при пальпации можно ощутить плотное тело. В соответствии со вторым названием важным является понимание, что локализация кисты Бейкера коленного сустава приходится на заднюю поверхность. Особенно резко она будет выделяться в случае разгибания ноги, однако, при сгибании киста или разрыв визуально отсутствует или ее почти не видно. Как и у любого другого заболевания, киста Бейкера имеет свои разновидности, к примеру, ганглиевая болезнь.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Когда киста Бехтерева (еще одно название заболевания) только начинает развиваться, больной не испытывает никакого чувства дискомфорта, но как только она достигает большого размера, то появляется хроническая отечность коленного сустава. Так, киста Бейкера коленного сустава зависит от своего размера, в особенности, в процессе лечения. Рост будет сопровожден нарушенным кровообращением, проявляющегося в онемении ткани, покалывании, судорогах и прочей неприятной симптоматике. Кроме того, рост кисты Бейкера осложняется появлением тромбозов и тромбофлебитов. Если говорить иначе, происходит застой крови, из-за чего в дальнейшем можно потерять конечность. Различные типы данной болезни, к примеру, ганглиевая, достаточно тяжело поддаются терапии. В любом случае киста коленного сустава, и впоследствии разрыв, терапия которых преимущественно длительная и сложная, а иногда и требующая хирургического вмешательства, может быть диагностирована по симптоматике и возможным причинам появления.
Киста Бехтерева появляется в случае:
- Различных травм коленного сустава, в частности, спортивных – вывихи, удары.
- Повреждения мениска и его структурное дальнейшее дегенеративное изменение.
- Повреждений, приводящих к разрушению хрящей суставов.
- Хронического синовита, то есть воспалительного процесса оболочки коленного сустава.
- Остеоартроза.
- Остеоартрита.
- Ревматоидного артрита.
- Пателлофеморального артроза.
Преимущественно, первые симптомы или признаки, выражаются в:
- Дискомфорте, являющегося следствием появления в организме чужеродных новообразований.
- Появлении в подколенном суставе болевого синдрома с ярко выраженной характеристикой, в особенности во время движения.
- Ощущении скованности.
- Постепенном переходе боли на икроножные мышцы. Также болевой синдром может появиться после незначительной физической нагрузки.
- Появлении небольшой припухлости в подколенной ямке. Визуально напоминает мячик для пинг-понга.
Вышесказанные симптомы также могут сопровождаться сниженной подвижность коленного сустава, а в следствии затрудняется движение ногой.
Прежде чем установить диагноз, специалисту требуется узнать симптомы, которые проявились у больного. При учете полученных ответов врачом восстанавливается история заболевания и узнается о причинах, которые его вызвали. Кроме того, диагноз поможет установить проведение пальпации опухоли. В процессе ощупывания им будет искаться мягкая масса в подколенной ямке. Кроме того, требуется исследование диапазона движения колена. Для того чтобы более точно установить наличие или отсутствие кисты Бейкера требуется проведение УЗИ. Благодаря данной методике обследования предоставляется более полная и точная картина болезни, а также позволяется определение размеров образования и стадия ее развития.
Не менее целесообразным решением является применение МРТ. Благодаря данной методике предоставляется возможность точного определения стадии развития кисты Бейкера, ее локализация, а также причин, которые привели к появлению заболевания. Таким образом, позволяется более точное диагностирование и выбор методики лечения.
На сегодняшний день используются консервативные, хирургические и нетрадиционные методики лечения. Лечение народными средствами представлено в виде настойки золотого уса. Чтобы ее приготовить берется почти все растение, за исключением корня. Собранная масса, состоящая из усов, листьев и стебля, помещается в стеклянные емкости, объем которых три литра. После этого зелень заливается водкой, а банки ставятся в темное место на 21 день.
После приготовления настойки, она процеживается. Остается сама жидкость и выжимка. Последнее используется для компресса на больной участок, а сама настойка принимается внутрь. Нужно пить по паре глотков несколько раз в сутки. Детям, которым нельзя пить спиртное, делаются компрессы из чистотела и лопуха. Стоит отметить, что такое средство подойдет и взрослым.
Лечение консервативным методом назначать должен только врач. Самым простым способом является прокол кисты Бейкера при помощи толстой иглы. Посредством ее через шприц можно удалить содержимое новообразования, а затем в опустошенную полость ввести раствор гормональных препаратов с противовоспалительным воздействием, к примеру, диспроспана, гидрокортизона и их аналогов.
Чтобы обеспечить более лучшее лечение, терапия дополняется мазями и компрессами с противовоспалительным воздействием, а также уколами гормональных средств, вводящихся непосредственно в сустав. Дополнительно назначаются физиотерапевтические процедуры, чтобы укрепить сухожилия.
Лечение также подразумевает прием обезболивающих средств и ношение бандажа. На ночь стоит поднимать ноги на небольшое возвышение.
В качестве единственного минуса, которым обладает данное лечение, может выступить, что оно не всегда эффективно. Так, киста Бейкера коленного сустава может вернуться вновь. Поэтому если она появилась один раз, стоит каждые полгода проходить повторное обследование.
В том случае, если новообразование имеет достаточно большой размер, имеется значительное нарушение в функционировании коленного сустава, болезнь быстро прогрессирует, произошел разрыв, а консервативные методики, использованные ранее, не эффективны или случился рецидив, то медики предлагают применить хирургическое вмешательство.
Длиться операция примерно около получаса. Однако, вне зависимости от легкости операции, нагрузка на сустав возможно только спустя 5 суток, а швы после хирургического вмешательства разрешается снять только через 7 дней.
Коленный сустав в человеческом организме является самым сложным анатомическим органом. Здесь собрано большое количество мышц, сухожилий, суставов, отвечающих за движение человека. При ходьбе, кроме коленного сустава, задействуются большая берцовая кость, бедро, малая берцовая кость, надколенник. И в случае, если возникает боль, дискомфорт, хруст при движении, ссылаться на усталость и большие физические нагрузки не стоит. Это может быть заболевание бурсита коленного сустава. Происходит это в том случае, когда появляется воспаление в районе колена, образуется своеобразный мешок. Это и есть супрапателлярный бурсит коленного сустава, симптомы и лечение которого рассмотрим подробнее. А также средства народной медицины для лечения в домашних условиях и несложные упражнения.
Возле коленного сустава находится три синовиальных сумки, каждая из которых может подвергнуться заболеванию. Эти сумки выполняют соединительную роль для крепления с мышцами и сухожилиями. Сама сумка, которая в медицине называется бурсой, выглядит как небольшой кармашек с жидкостью. Воспаление одной или всех сумок вызывает бурсит колена. Причины могут быт самые разные, но лечение сложное и часто используются сильнейшие антибиотики. Характеризуется заболевание скоплением жидкости (экссудат), которая состоит из гноя, серозной жидкости, крови.
Несвоевременная врачебная помощь приводит к тому, что в коленном суставе скапливается большое количество жидкости, происходит отложение солей и много других негативных явлений.
Народна медицина сильна в этом случае и может оказать действенную помощь, но прежде необходимо пройти тщательное обследование и получить назначения. Часто лечиться приходиться в стационаре под наблюдением врача. При неправильном лечении последствия неблагоприятные, вплоть до инвалидного кресла.
Причины возникновения бурсита — это травмы, раны или ушибы, даже незначительные, большие физические нагрузки, инфекции, поражающие бурсу, артрит, подагра и другие заболевания суставов. Также избыточный вес, интоксикация, гормональный сбой в организме, разрыв мениска, сахарный диабет или заболевание щитовидной железы, возрастные изменения.
Причины, вызывающие такое заболевание самые разные и часто не удается установить истину даже после тщательно проведенного обследования. Но лечение длительное, часто применяются сильнейшие антибиотики.
Перед тем, как начинать лечение бурсита коленного сустава, врач определяет стадию заболевания. Их всего две: острая и хроническая.
Острая стадия проявляется в том случае, когда заболевание возникает внезапно и причина абсолютно не понятны, не выявлены. Ничего не предвещало этого, падений или травм не было. Появляется припухлость, которая достаточно болезненна при ощупывании или надавливании. В диаметре такие симптомы могут быть до десяти сантиметров. Кожный покров вокруг коленного сустава краснеет и может быть горячим. Температура тела у больного человека поднимается. Движение сложное. Для того, чтобы сделать шаг, иногда приходится преодолевать боль.
Когда врач диагностирует хронический бурсит, то он может интересовать тем, какие симптомы предшествовали этому. Вполне вероятно, что небольшая боль в колене не вызывала у пациента никаких подозрений, может больной перенес заболевание, не связанное с коленом, а это могло быть уже бурситом и болезнь прошло перешла в хроническую стадию. При движении человек ощущает небольшую боль, но она не длительная и быстро проходит. Иногда она усиливается, мешает свободному движению, но потом опять исчезает.
Но такие симптомы должны стать поводом для обращения ортопеду. Такие симптомы могут свидетельствовать о том, что внутри синовиальной сумки откладывается кальций. Поначалу его количество не мешает и поэтому неприятные симптомы быстро проходят. Но постепенно количество кальция увеличивается и двигаться приходится все труднее, боль усиливается и в конце концов, боль настолько сильна, что невозможно сделать ни единого шага. Это уже хроническая, запущенная стадия и синовиальная сумка может быть разделена на отдельные полости, где формируется некроз, поражающий ткани. И в этом случае уже диагностируется еще две под стадии — подострая и рецидивирующая.
Подострая не такая агрессивная. Боль постепенно уходит, состояние больного улучшается, синдром не такой явный. Но определить стоит ли продолжать лечение или нет сможет только лечащий врач. Рецидивирующая возникает в том случае, когда возобновление заболевания спровоцировал какой-то фактор. Падение, нагрузка, интоксикация и так далее.
В зависимости от того, какую сумку поразило заболевание, классифицируются его виды.
Подколенный бурсит — воспалительный процесс в подколенной синовиальной сумке. Причина возникновения вызвана повреждением связок. Препателлярный бурсит коленного сустава возникает из-за воспаления в сумке с одноименным названием, которая находится прямо над суставом. Часто проявляется из-за долгого стояния на коленках. Супрапателлярный бурсит коленного сустава- воспаление самой крупной синовиальной сумки. Врач определяет обычно достаточно крупные, округлые опухоли с упругой или же мягкой консистенцией. Инфрапателлярный бурсит вызывается воспалением сумки, которая расположена под коленным суставом. Возникает обычно после травм, полученных после выполнения прыжка и неудачного приземления после него. Гусиный бурсит или бурсит гусиной лапки, его еще именуют киста Бейкера. Обычно диагностируют у людей с избыточны весом, женщин среднего возраста. Название получил по названию гусиной сумки, которая находится на внутренней стороне сустава. Анзериновый бурсит, практически тот же бурсит гусиной лапки.
Гнойный бурсит.
Это далеко не все виды бурсита. Существуют и другие виды. В околосуставной сумке собирается жидкости и по составу этой жидкости диагностируются следующие виды бурсита: серозный, гнойный, киста Бейкера и геморрагический.
Болезнь серьезная, особенно инфрапателлярный или супрапателлярный бурсит коленного сустава. Опасна еще и осложнениями. Одно из них — синовит, о котором немного позже. Соответственно и лечение не может быть простым. Это заболевание, которое можно просто заработать и это подтвердит любой врач, но лечение суставов долгий и сложный процесс. Для этого используют всего два метода, это медикаментозное или народное в домашних условиях.
Сложность заболевание и длительность по времени, которое предполагает лечение, зависит от степени заболевания, его вида и своевременной диагностики. Здесь важна квалификация врача, который сумеет отличить бурсит от артрита, так как признаки очень похожи. Особенно когда за помощью обращаются женщины или люди с лишним весом. Тогда артрит часто воспринимают за инфрапателлярный, гнойный или хронический бурсит. Одного осмотра и пальпации недостаточно.
Требуется распознать болезнь, узнать причины, определить степень болезни. Например, бурсит гусиной лапки распознать сумеет только врач. Припухлость колена, повышение температуры, боли при ходьбе сопровождают и артрит, и инфрапателлярный бурсит или бурсит гусиной лапки. Неправильное лечение может привести к серьезным последствиям. Если лечить артрит, по ошибочной или самостоятельной диагностике, а на самом деле эту бурсит, то это приведет к тому, что заболевание перейдет в хронический вид и тогда уже лечиться и проводить профилактику придётся на протяжении всей жизни.
первые признаки, даже незначительные, которые были здесь перечислены должны стать поводом для визита к врачу.
Лечение народными средствами возможно, но только в качестве профилактики и поле консультации с лечащим врачом.
После тщательной диагностики устанавливается метод лечения. Например, супрапателлярный бурсит коленного сустава лечится одним методом и препаратами, в то время, как гнойный, анзериновый или бурсит гусиной лапки лечится абсолютно другими методами. И, в очередной раз стоит напомнить, что самостоятельное лечение в домашних условиях лишь усугубит течение болезни и последствия после неё. Лечение подразумевает использование антибиотиков широкого спектра, колоть и принимать которые следует под наблюдением.
Поэтому, делиться в статье медикаментозными методами ни один лечащий врач не станет. Дать совет, подсказать, что подойдет для профилактики сможет. Например, можно посоветовать лекарственные препараты, мази, которые помогут убрать боль, снять отечность в домашних условиях, предупредят обострение, но они не избавляют пациента от необходимого визита к врачу. Димексид снимает отёчность или покраснение, но не избавляют от проблемы. Гнойный бурсит или бурсит гусиной лапки обязательно требуют медикаментозного лечения. Но немного описать пользу представленную здесь мазь можно.
Димексид. Используют для снятия воспалительных процессов. Препарат димексид обычно используют для компрессов в виде водных растворов. Димексид используют не только для лечения бурсита. Это препарат широкого спектра для лечения суставов, гнойных заболеваний кожи, ожогов и в пластической хирургии. Несмотря на такую универсальность, димексид имеет ряд противопоказаний и побочных эффектов. Его нельзя приметь в следующих случаях: беременность, лактация, стенокардия, сердечная, почечная, печеночная недостаточности, инсульт, инфаркт, глаукома, катаракта, астма и атеросклероз.
Детям до 12 лет использовать димексид нельзя. Глядя на этот список, несложно понять, насколько димексид не безопасен. Поэтому, все советы провизоров необходимо отбросить в сторону и слушать только рекомендации врача. Димексид может вызывать аллергические реакции, головокружение, зуд, приступы удушья; тошноту, диарею и бессонницу. Но если пренебрегать лечением, как сопровождающий фактор, может появится синовит.
Уже несколько раз упоминалось, что лечение в домашних условиях хорошо проводить в качестве профилактики. Без помощи традиционной медицины здесь не обойтись. Стоит запомнить, что бурсит имеет тенденции к частому обострению (синовит). Это надо не только помнить, но предупреждать. Именно в этом случае средства народной медицины, мази, настойки, ванночки, бесценны. Обострения обычно происходят весной или осенью, а также после переохлаждения или больших физических нагрузок. Несложные физические упражнения не противопоказаны, но выполнять их следует без особого напряжения и только в том случае, если не назначены антибиотики.
Для лечения бурсита в домашних условиях можно использовать готовые мази или травяные отвары. Среди основных трав и компонентов можно назвать следующее: мед, прополис, морская соль, цветы и листья сирени, конский каштан, хвойные настои и отвары, листья алое и капустные листья.
Из этих компонентов готовятся отвары или мази. После чего наносятся на больное место и укутываются. Сустав при этом должен находиться в неподвижном состоянии не менее 30 минут.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Синовит — заболевание, возникающее на фоне артрита, но чаще бурсита.
Знал и не долечился, думал компрессами исправить положение, это самые большие ошибки. Лечение можно считать законченным только тогда, когда об этом скажет врач на основании полученных результатов после лечебного обследования. А синовит — это прогрессирование не долеченной болезни и часто рецидив может случиться уже после нескольких дней, прошедших после основного лечения. Часто синовит может появиться после простого переохлаждения коленного сустава. Если возникают симптомы, которые напоминают бурсит, необходимо срочно обращаться за помощью. Синовит и бурсит очень похожи симптомами. Не стоит думать, что компрессы, лекарства, которые назначили в больнице, помогут в домашних условиях. Лечение дома такого серьезного заболевание как бурсит и синовит нежелательно.
Любые сложные упражнения при этом заболевании противопоказаны. Неспешные пешие прогулки, спокойной подъем по лестнице. Достаточно положительно зарекомендовало себя плавание. Его обязательно стоит включить в комплекс. Если упражнения необходимо делать ежедневно, можно и в домашних условиях, то плаванием можно заниматься около двух раз в неделю.
Все упражнения должны быть согласованы с лечащим врачом. Излишние нагрузки вредны для больных суставов. Если чувствуется усталость, то ноге необходимо дать отдых. Напряжения, нагрузки, переохлаждения опасны для этой болезни и могут вызвать рецидив.
Это несложные советы, но если всем этим пренебрегать, то можно просто оказаться на хирургическом столе.
2015-12-30
Гонартроз коленного сустава является достаточно распространенным заболеванием, лидером всех артрозов. Его активное изучение медики разных стран начали более века назад, что и обуславливает значительный прогресс в борьбе с недугом. На бытовом уровне эту патологию упорно называют отложением солей, хотя приоритетную роль процесс обызвествления не играет. Болезнь опасна в своем развитии и способна привести к ограничению подвижности и инвалидности.
Гонартроз коленного сустава требует длительного лечения, которое не всегда способно помочь без оперативного воздействия. Для того чтобы не оказаться на хирургическом столе, очень важно своевременно выявлять патологические изменения и начинать лечение на ранней стадии. Как и большинство суставных болезней, этот вид остеоартроза легче не допустить, принимая профилактические меры, чем лечить после изнуряющих болей.
Гонартроз, или остеоартроз коленного сустава, представляет собой дегенеративно-дистрофическое поражение сустава, обусловленное дегенерацией хряща, вплоть до его полного разрушения, и приводящее к деформации сустава; при этом менее выраженные воспалительные реакции являются вторичными явлениями и также порождаются процессами дегенерации.
Начало патологии обычно связывается со структурными изменениями в ткани хряща на молекулярном уровне, в том числе и в результате нарушения кровообращения в небольших сосудах. Затем в процесс вовлекается гиалиновый хрящ, который мутнеет, уменьшается в толщине, расслаивается и покрывается разнонаправленными микроскопическими трещинами. Патологический процесс завершается полным разрушением малого и большого хряща, а при этом обнажается костное сочленение.
Организм инстинктивно реагирует на исчезновение хряща костным разрастанием в периферийных зонах, что выражается в росте остеофитов. В результате аномальных изменений деформируется сустав, искривляется нижняя конечность. Такой итог обеспечил название разрушительной патологии — деформирующий артроз.
Развитие болезни идет с нарастанием следующих патологических нарушений в суставе:
- Нарушение обменного процесса в хрящевой ткани: постоянное питание хряща происходит за счет выделения и впитывания смазки при движении сустава, но заболевание ведет к изменению осмотического давления и нарушению подпитки; на участках повышенного давления происходит истончение хряща.
- Структурные изменения коллагеновых волокон: начинается размягчение надколенного хряща, нарушается амортизационная функция хряща и метаболические способности хондроцитов — хрящ утрачивает эластичность и появляется его нестабильность.
- Нарушение суставной конгруэнтности: активизируется синтез костного вещества, ведущий к росту остеофитов. В результате раздражается синовиальная оболочка, что порождает воспалительный процесс в ней, начинается потеря суставной подвижности.
- Наиболее активно разрушительный процесс протекает во внутренней области сустава и в промежутке между наколенником и бедренной костью.
Классификация гонартроза проводится в соответствии с международной системой МКБ 10 по коду 17.0 — 17.9. По особенностям этиологии выделяются 2 основных типа: первичный и вторичный остеоартроз.
Первичный (генуинный) тип представляет собой развитие дегенеративного процесса на здоровом хряще, ранее не подвергавшемся патологическим воздействиям. Процесс становится результатом механических и физиологических перегрузок. Вторичная форма болезни развивается на суставе, ранее подвергнувшемся патологическому воздействию (травма, болезнь), а начало процесса обусловлено снижением стойкости хрящевых тканей к обычным нагрузкам. Наиболее распространенная разновидность — посттравматический гонартроз.
С учетом локализации очагов поражения различается односторонний и двухсторонний гонартроз. В свою очередь, односторонний вид характеризуется повреждением сустава только на одной конечности: правосторонний и левосторонний гонартроз. Наиболее сложным и опасным является двухсторонний тип, когда разрушению подвергаются коленные суставы обеих ног. Основная причина появления этой формы — возрастной фактор.
Для того чтобы запустить дегенеративно-дистрофический процесс разрушения хрящевой ткани, нужны провоцирующие факторы.
Выделяют следующие причины заболевания:
- нарушение обмена веществ, особенно гормональный дисбаланс;
- нарушение кровообращения и капиллярная ломкость;
- чрезмерный вес тела;
- травмы колена (перелом, трещины кости, разрыв связок или мениска);
- воспалительные болезни (ревматизм, артрит);
- частые и длительные физические перегрузки (особенно у спортсменов — гимнастов, футболистов, легкоатлетов, теннисистов);
- нарушения эндокринной системы;
- генетические аномалии строения тканей;
- наследственная предрасположенность, нарушение статики тела;
- возрастной фактор.
Тяжесть гонартроза определяется видом поражения и осложнений.
Она подразделяется на 3 стадии и, соответственно, 4 степени развития:
- 1 стадия (1 степень): начальная фаза, характеризующаяся небольшим сужением суставной щели, заметным на рентгенограмме. Возникает чувство дискомфорта в суставе, утомляемость к вечеру, небольшое ограничение суставной подвижности.
- 2 стадия (2 степень): на рентгенограмме наблюдается значительное сужение щели и появление остеофитов, костных разрастаний. Возникает появление болевого синдрома с усилением при длительном стоянии или ходьбе, хруст в суставе, осложненное сгибание и разгибание ноги в колене, ограничивается угол разгибания ноги, появление признаков атрофии четырехглавой бедренной мышцы.
- 3 стадия (3 степень): деформация сустава с нарушение оси ноги, суставная нестабильность. Появляется резкое усиление боли даже в состоянии покоя, отеки, местная температура, нарушение подвижности сустава.
- 3 стадия при 4 степени тяжести: сильная деформация суставов, полное исчезновение хряща, нарушение подвижности конечности, боль носит постоянный характер.
На начальной стадии симптомы гонартроза проявляются чувством стягивания мышцы под коленом и небольшим болевым ощущением после длительных пеших путешествий. По утрам или после длительного сидения требуется время для «расхаживания» сустава и исчезновения дискомфорта в колене. Развитие патологии ведет к появлению болевого синдрома под коленом. При ходьбе обнаруживается хруст в суставе. Дальнейшее прогрессирование болезни ограничивает подвижность сустава, появляются проблемы с приседанием и разгибанием ног, появляется хромота. Боли становятся все сильнее и продолжительнее.
Визуальный осмотр сустава на начальных стадиях не обнаруживает каких-либо изменений. Постепенно становится заметной суставная деформация, а затем и искривление голени. Если приложить руку к колену, то при сгибании ноги можно различить явственный хруст. Пальпация указывает на наличие болезненного участка на внутренней стороне коленного сустава.
Признаки гонартроза значительно усиливаются, если болезнь осложняется синовитом (воспалением внутренней оболочки). В этом случае уже на первой стадии заметен отек сустава за счет жидкости. На дальнейших стадиях она заполняет даже подколенную ямку на заднем суставном участке (киста Бейкера). Болевой синдром значительно усиливается.
Первичный диагноз устанавливается осмотром, пальпацией сустава, изменением направления костей, углометрией подвижности сустава. Лабораторные исследования проводятся по общим анализам крови и мочи: определение СОЭ, уровня фибриногена, мочевины и других биохимических параметров. Проводится УЗИ коленного сустава. Наибольшей информативностью обладают рентгенологические исследования и магнитно-резонансная томография. Только после этого врач лечит заболевание.
Вопрос, как лечить гонартроз коленного сустава, решает врач с учетом стадии и степени тяжести болезни.
В целом лечение осуществляется комплексно, но обычно включает следующие этапы:
- Устранение воспалительной реакции: назначаются нестероидные противовоспалительные лекарства — «Диклофенак», «Олфен», «Диклак», «Ибупрофен», «Индометацин», «Кетопрофен», «Мелоксикам», «Нимесулид»; при осложненной стадии применяются уколы с введением гормонов — препараты «Гидрокортизон», «Кеналог», «Дипроспан»; для остановки дегенеративных процессов назначаются антиферментные средства — «Контрикал», «Овомин», «Гордокс».
- Анаболическое и антикатаболическое воздействие, восстановление хрящевой ткани: хондропротекторы — «Структум», «ДОНА», «Румалон», «Алфлутоп», «Мукосат».
- Нормализация кровообращения, согревающее и успокаивающее воздействие: мази, гели, кремы — «Финалгон», «Фастум гель», «Никофлекс», «Апизартрон», «Фелоран».
- Улучшение кровообращения, укрепление сосудистых тканей: сосудорасширяющие лекарства — «Кавинтон», «Трентал», «Актовегин», «Упсавит», «Аскорутин».
- Снижение мышечного напряжения: спазмолитики — «Но-шпа», «Мидокалм», «Тизалуд».
- Восстановление синовиальной жидкости: заменители — «Ортовиск», «Гиалуаль», «Ферматрон».
Осложненные формы заболевания лечатся с применением дополнительных способов, таких как: оксигенотерапия (введение кислорода); введение стволовых клеток; лазерная терапия; введение белкового препарата «Ортокин» на основе кровяной сыворотки.
На последних стадиях гонартроза единственным эффективным методом становится оперативное лечение. Производится хирургическая операциия по протезированию пораженных тканей. В зависимости от тяжести болезни проводятся следующие операции:
- артродез (удаление разрушенного хряща вместе с суставом);
- артроскопический дебридмент (удаление деформированного хряща с помощью артроскопа);
- остеотомия (закрепление костей в ином положении);
- эндопротезирование.
Лечение гонартроза коленного сустава, особенно на начальной стадии, проводится способами, не предусматривающими медикаментозную терапию. Лечебный физкультурный комплекс позволяет улучшить кровообращение, усилить мышечно-связочную систему, поднять мышечный тонус, сохранить суставную подвижность. ЛФК разрабатывается лечащим ортопедом по индивидуальной схеме.
Физиотерапия при остеоартрозе подразумевает применение следующих способов: электрофорез с бишофитом, карипаином и усилением с помощью димексида; магнитная терапия; ультразвук; микроволновое воздействие; парафиновая аппликация; прием радоновых и сероводородных ванн; грязевые ванны. Свою эффективность доказали лечебный массаж и мануальная терапия, если их проводит специалист.
Профилактика болезни обязательно предусматривает правильное питание.
Диета при гонартрозе исключает употребление солений, острых и жирных блюд. В меню рекомендует включать повышенное потребление нежирных холодцов (например, на птичьем мясе), желе из натуральных фруктов. Полезно есть морскую рыбу и морепродукты.
Потеря трудоспособности и группа инвалидности не грозит, если профилактику проводить народными средствами. Эффективно применение настоя на основе чеснока и лимона с добавлением сельдерея. Рекомендуется чай из травы черных бобов. Особо полезной считается трава мокрица, которую следует добавлять в различные салаты. И конечно, выварка из говяжьих коленец и копыт, лучше употреблять горячий, незастывший навар.
источник
Киста Беккера – это синовиальное новообразование патологического значения, локализованное внутри структур заднего отдела коленного сустава. По своим морфологическим признакам элемент не относится к раковым опухолям, но приносит немало дискомфорта пациенту. Страдает уровень двигательной активности, что влечет за собой снижение качества жизни. Обращение к врачу – необходимая мера, поскольку запущенная стадия приводит даже к инвалидности. Чтобы успокоить пациента, настроить на выздоровление, врач показывает на фото как лечить кисту Беккера, объясняет все нюансы предстоящих процедур.
Более 100 лет в ортопедии велись дискуссии относительно этиопатогенеза кистозного элемента. Со временем, на основании многих факторов, ученые сошлись в едином мнении: киста Беккера под коленом однозначно имеет синовиальную природу. Формирование способно возникнуть не только после внутрисуставного повреждения этой части ноги, но и на фоне полного благополучия, без перенесенной травмы.
Подколенный бурсит характеризуется различной этиологией. Врачи сопрягают развитие рассматриваемой патологии с перенесенными ранее артритами (чаще – ревматоидного генеза), гонартрозом тяжелой формы течения. Причины кисты Беккера в 1948 году связывали даже с бруцеллезом. Также было подтверждено, что новообразования способны формироваться на фоне пигментно-ворсинчатого синовита, хронического микроповреждения суставов.
Доказана взаимосвязь подколенного выпячивания и другого патологического процесса, протекающего внутри сустава. Они имеют дегенеративно-дистрофический или ревматический характер, приводят к развитию хронического синовита. Он признан предрасполагающим фактором к развитию подколенной грыжи. Состояние способствует повышению внутрисуставного давления.
Внимание! На этапе консультации у врача, нужно сообщить обо всех перенесенных повреждениях ног, особенно недавних.
Многие ортопеды и ревматологи утверждают, что подколенный бурсит никогда не возникает у людей, в жизненном анамнезе которых отсутствуют любые виды повреждения колена.
Новообразование бывает однокамерным, двухкамерным и многокамерным. Врачи установили, что рецидив формирования возникает в случаях наличия множественных камер у кистозного новообразования. По мере увеличения размеров выпячивания, повышается риск его распространения на голень. Однако немалая объемность опухоли провоцирует другое последствие – разрыв. Фото кисты Беккера под коленом позволит понять, образование каких размеров считается угрожающим.
Заболевание классифицируют на такие подвиды:
- Симптоматическая форма – течение патологического процесса характеризует выраженная боль. Ее локализация – коленный сустав.
- Идиопатическая форма – когда происхождение развития заболевания непонятно, а установить первопричину не удается даже поле проведения многочисленных видов исследования.
Абсолютно бессимптомное развитие подколенного бурсита отмечается не более чем в 28% клинических случаев. Именно отсутствие выраженных признаков по мере формирования, а затем развития атеромы объясняет ее столь позднее выявление. Обнаружение новообразований не ранее, чем на 2 стадии происходило тогда, когда воспаленные участки имели небольшие размеры.
Симптомы кисты Беккера под коленом:
- Длительные боли, чаще периодические, возникающие внутри подколенной ямки сразу после физической нагрузки.
- Чувство дискомфорта, скованности внутри конечности, сложность разгибания коленного сустава.
- Крупные образования сдавливают сосудисто-нервный пучок, вызывая отечность голеностопного сустава.
- Под коленом прощупывается округлое новообразование – оно не спаяно с кожей.
- Выполнение нескольких сгибаний, разгибаний способствует увеличению размеров выпячивания.
- Незначительные проявления нейропатии большеберцового нерва, когда она, будучи больших размеров, защемляла его.
Сложность выявления этиологического фактора связана с анатомией коленного сустава, поскольку в этой зоне расположены синовиальные сумки, карманы, завороты. По мнению специалистов, наличие множественных физиологических структур усложняет раннее выявление новообразования. Также этот фактор не позволяет своевременно проследить, какая именно из анатомических частей послужила первопричиной развития грыжи.
Морфометрические особенности атеромы вне зависимости от возраста и пола пациента носят индивидуальный характер. В пределах одной возрастной группы объем грыжи варьируется.
Прежде чем планировать, как лечить кисту Беккера под коленом, потребуется исключить наличие опухолевого процесса. Для прояснения действительной клинической ситуации применяют такие методы:
- Анализ крови (клинический, биохимический).
- Определение сахара крови.
- Рентгенологический метод исследования.
- УЗИ – безопасный, очень информативный и недорогой метод диагностики. Учитывая высокую результативность способа, применение ультразвука приобрело ведущее значение в программе обследования. Метод активно используется с целью дифференциальной диагностики. Характеристики синовиальных кист сравнивают с другими возможными патологиями подколенной области. По окончании процедуры, больной получает фото кисты Беккера.
- Компьютерная томография, ядерно-магнитный резонанс в клинической практике проводят не по поводу подколенной грыжи. Выявляют их абсолютно случайно, в процессе обследования. Поводом для обращения к врачу у больных становится уточнение причины дискомфорта внутри подколенной области.
Диагностические пункции, а затем исследование синовиальной жидкости проводят при наличии соответствующих показаний. ЭКГ выполняют на этапе подготовки к операции.
При лечении кисты Беккера применяются как консервативные, так и оперативные способы. Чтобы устранить кистозное новообразование и не спровоцировать развитие осложнений, применять методы народной медицины опасно. Целесообразно сразу обратиться в медицинское учреждение, пройти обследование, а затем получить грамотное лечение.
Устранением рассматриваемого вида патологии занимается ортопед, если на то возникает необходимость – к реализации терапевтического процесса подключают хирургов.
Консервативное лечение кисты Беккера под коленом предполагает следующие подходы:
- разгрузку сустава;
- физиотерапевтическое лечение;
- пункцию опухоли с последующей эвакуацией содержимого и введением медикаментозных препаратов.
С терапевтической целью вводят склерозирующие средства, в частности, применяют 5% спиртового раствора йода, гормональные, цитостатические препараты.
- Физиотерапевтическое лечение. Самыми действенными методиками признаны электрофорез, УВЧ. Реализовать указанные варианты терапии допустимо только после исключения онкологического процесса.
- Пункция. Выполняют для эвакуации содержимого грыжи. Когда развитие опухоли достигает 2-3 стадии, содержимое ее капсулы имеет желеобразную консистенцию. Уплотненное новообразование сложно поддается проколу, и последующей эвакуации внутренней части. Также в этом случае бессмысленно вводить кортикостероиды.
- Положительный результат обеспечивает гормональное лечение. Кортизонотерапия эффективна в 50% всех клинических случаев. Научную идею применения гормональных средств впервые разработали и применили ревматологи. Наблюдению подлежали пациенты с грыжей, возникшей на фоне ревматоидного артрита. Терапевтическая тактика позволила оценить – после внутрисуставного введения глюкокортикостероидов, размеры новообразования уменьшались.
С тех пор гормоны начали вводить непосредственно в подколенную припухлость. Активно применяли гидрокортизоновую эмульсию, комбинируя ее с антибиотиками.
Важно! Если у пациента гормональные заболевания – проблемы с щитовидной железой, сахарный диабет, нарушение состояния коры надпочечников – нужно обязательно сообщить об имеющихся нарушениях врачу.
Далеко не всегда консервативное лечение кисты Беккера приводит к полному устранению новообразования. Статистика показывает, что в 6 из 10 случаев атерому приходится иссекать хирургически. Такие результаты служат основанием для поиска новых терапевтических подходов, разработки более эффективных консервативных методов терапии.
Вмешательство бывает открытым или эндоскопическим. Открытая операция предполагает выделение опухоли от окружающих тканей до соустья с коленным суставом, после чего хирурги перевязывают шейку, отсекают атерому.
Далеко не всегда оперативное вмешательство сразу дает положительный результат, а восстановительный период протекает без осложнений, жалоб.
Основное беспокойство больных связано с определенными патологическими явлениями, среди которых:
- некое ощущение наличие постороннего предмета под коленом;
- отсутствие возможности разогнуть ногу;
- сложности с функцией конечности;
- болевой синдром разной степени интенсивности;
- перемещение мурашек по поверхности ноги (парестезии);
- голеностопный сустав становится холодным на ощупь.
Степень проявления признаков зависит от индивидуальных особенностей организма человека, его чувствительности.
В настоящее время самым эффективным методом лечения кисты Беккера признано сочетание эндоскопического вмешательства и лечебно-диагностической артроскопии коленного сустава. Указанная комбинация методик позволяет добиться следующих результатов:
- Быстро купировать болевой синдром даже высокой степени интенсивности.
- Полностью восстановить подвижность коленного сустава.
- Минимизировать длительность пребывания в стационаре.
- Уменьшить вероятность развития подколенных послеоперационных рубцов.
Не первый год врачи сравнивают результаты проведения открытой и эндоскопической операции. Мнение специалистов неоднозначно, поскольку все клинические случаи – индивидуальны.
Сравнение эндоскопической и традиционной, открытой операции (в наблюдении участвовали 10 пациентов).
| Критерий оценки | Эндоскопическая операция | |
| 55,6% пациентов в первые сутки после операции не жаловались на боль в коленном суставе. 33,3% отмечали болевые ощущения средней степени интенсивности в первых 2 суток после операции, но неприятные ощущения удавалось быстро купировать анальгетиками. 11,1% впервые отметили боль после операции на колене только на 3 сутки. | Боль имеет выраженных характер, приступы повторялись часто, требовали обязательного введения анальгетиков. |
| Минимум 5 суток. | Минимум 7-8 суток. |
| Минимальная. | Высокая. |
| Полноценное разгибание у всех пациентов отмечалось уже в первых 24 часа после операции. У 22,2% из них сгибание было абсолютно безболезненным, достигало свыше 90°. У 38,9% пациентов активность восстановилась в течение 2 суток после перенесенного вмешательства. У 16,7% пациентов сгибание в колене стало восстанавливаться спустя 72 часа после операции. Функциональная способность коленного сустава восстановилась полностью у 90% прооперированных уже через 14 суток после вмешательства. | Полная амплитуда движения в суставе восстановилась только у 1 пациента к 14 суткам после вмешательства. У 56,3% — спустя 30 дней, у 25,5% — только через 60 дней. |
| Отечность незначительна, вероятность возникновения кровоизлияний – практически отсутствует, формирование послеоперационных рубцов исключено. | В период послеоперационного восстановления у 68,8% пациентов возникала подкожная гематома. У 50,3% пациентов отмечали выраженный отек под коленом, который распространялся еще и на медиальную головку икроножной мышцы. У 18,7% прооперированных больных образовался гипертрофированный рубец, который привел к адгезии ткани под коленом. Патологическое явление вызвало формирование сгибательной контрактуры в 165° и 175°. |
В основе заболевания лежит микроповреждение коленного сустава, вызванное неадекватностью гидродинамического давления, а также различные деструкции. Поэтому изначально следует устранить заболевание-первопричину. Киста Беккера – новообразование, требующее лечения. Но только в том случае, если образование не позволяет полноценно сгибать и разгибать ногу в колене. В остальных случаях, когда кистозная опухоль имеет небольшие размеры – ее нежелательно затрагивать даже посредством гормонов. Однако объективным показателем все же является самочувствие пациента.
https://www.mayoclinic.org/diseases-conditions/bakers-cyst/symptoms-causes/syc-20369950
https://www.webmd.com/arthritis/what-is-bakers-cysts#1
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4481672/
https://cyberleninka.ru/article/v/kista-beykera-varianty-techeniya-sonograficheskiy-kontrol-i-lechenie
источник
Киста Бейкера (Беккера) – это новообразование доброкачественного характера, которое иногда возникает в коленном суставе.
Визуально можно увидеть плотную, но достаточно эластичную опухоль, которая появляется в подколенной ямке.
Она особенно заметна, когда конечность максимально разогнута. При сгибании ноги киста практически исчезает.
В абсолютном большинстве случаев причиной возникновения кисты Беккера под коленом становятся различные травмы колена – от подвывихов и растяжений до переломов и ущемлений мениска. Происходит это следующим образом.
- Внутри коленного сустава находится специальная смазка – синовиальная жидкость. Ее объем при различных повреждениях костно-суставного или связочного аппарата резко увеличивается. Этот излишек «стекает» под колено, обсумковывается и превращается в кисту.
- Также вызвать появление кисты подколенной ямки способны некоторые заболевания воспалительной и дегенеративной (возрастной) природы. Чаще причиной становится изнашивание менисков, остеоартроз и ревматоидный артрит.
У детей и подростков появление кисты в подколенной области может быть вызвано наличием врожденных патологий опорно-двигательного аппарата и слабостью связок.
В целом подобная проблема в юношеском возрасте встречается крайне редко. Обычно она проходит сама или после назначения физиотерапевтических методов. Оперативное лечение кисты Бейкера у детей не допускается.
Сама по себе неосложненная киста Бейкера не доставляет слишком сильных мучений, разве что в психологическом плане вызывает некоторый дискомфорт.
Со временем она может совершенно самостоятельно рассосаться, однако в других случаях все происходит наоборот – опухоль начинает увеличиваться в размерах.
Вот этот процесс уже сопровождается достаточно неприятными симптомами:
- Сначала появляется чувство сдавления в суставе, ощущение некоего чужеродного предмета, который мешает при ходьбе, колено может опухать с внутренней стороны.
- По мере того, как увеличивающаяся киста начинает давить на нервные окончания, появляется боль, отдающая в голень или бедро.
- Постепенно нарушается подвижность в суставе – больному становится сложно сгибать и разгибать ногу, долго ходить, подниматься по лестнице.
Иногда киста Бейкера вообще не напоминает о себе, это зависит от ее расположения – если опухоль не задевает нервные волокна, больной может не испытывать никаких страданий. Однако это не отменяет возможных осложнений, которые бывают достаточно серьезными.
- Киста способна сдавливать не только мягкие ткани и нервные окончания, но и кровеносные сосуды. В этом случае может развиться варикоз, а также тромбофлебит или тромбоз глубоких вен. Последнее заболевание особенно опасно, так как может привести к высвобождению тромба и закупорке артерий.
- Киста – доброкачественное новообразование, но в некоторых случаях по непонятной причине оно способно перерождаться. В результате может развиться онкологическое заболевание.
- Увеличиваясь в размерах, киста Бейкера может не выдержать давления и лопнуть. В результате разрыва кисты жидкость, которая находится внутри опухоли, свободно выливается, проникая между мышцами голени. Нога отекает, краснеет, начинает сильно болеть. Возможно развитие флебита – воспалительного процесса, который сопровождается повышением температуры, лихорадкой и общей интоксикацией. В таких случаях потребуется дополнительное назначение антибиотиков.
Чтобы точно выяснить причину дискомфорта и назначить адекватную терапию, потребуется развернутое обследование:
- Рентгенография поможет исключить артроз или травмы при болях в суставе.
- Анализ крови позволит убедиться в отсутствии острого воспалительного процесса.
- Ультразвуковая диагностика подтвердит наличие внутрисуставной опухоли, а компьютерная томография и МРТ помогут ответить на вопрос о причинах ее возникновения.
- Диафаноскопия позволит узнать о том, есть ли жидкость внутри кисты.
- С помощью артроскопии врач сможет осмотреть колено изнутри – введением в полость сустава специальных трубок.
На фото видна киста Бейкера левого коленного сустава
Даже в тех случаях, когда больному причины его состояния кажутся абсолютно очевидными, заниматься самолечением запрещено – поставить диагноз имеет право только квалифицированный специалист.
Дело в том, что все симптомы кисты Бейкера (от болезненности в суставе до появления припухлости под коленом) могут быть признаками других заболеваний – артритов, артрозов, повреждений мениска. Самостоятельно вы не сможете поставить диагноз!
Неосложненная киста зачастую не требует никакого лечения – следует всего лишь регулярно оценивать свое самочувствие и периодически проходить врачебный осмотр.
Велик шанс, что через пару лет опухоль исчезнет сама собой.
Если же она доставляет неудобства, придется от подобного «украшения» экстренно избавляться с помощью процедуры пункции:
Пункция кисты Бейкера происходит следующим образом.
- Киста прокалывается специальной иглой, а затем происходит откачивание синовиальной жидкости.
- Вместо нее в опустевшую полость с помощью шприца вводят гормональные препараты (гидрокортизон, преднизолон, дипроспан), которые должны купировать возможное воспаление и подстегнуть регенерацию – восстановительные процессы в суставе.
- После данной манипуляции потребуется ношение эластичной фиксирующей повязки.
- Если к процессу все же присоединилось воспаление (а также при значительных болях) назначаются нестероидные противовоспалительные средства (ибупрофен, диклофенак, кетопрофен) в таблетках, мазях или инъекциях.
К сожалению, консервативное лечение кисты Бейкера коленного сустава не дает никакой гарантии стойкой ремиссии – иногда проблема возвращается через пару лет, порой – через несколько дней. В то же время каждый последующий прокол повышает риск того, что в сустав может быть занесена инфекция. Поэтому в некоторых случаях рекомендуется исключительно оперативное лечение.
Операция по удалению может потребоваться в следующих случаях:
- новообразование стремительно увеличивается в размерах;
- консервативное лечение не дает сколько-нибудь стойкого положительного эффекта;
- болевой синдром и нарушение подвижности значительно выражены.
Иссечение кисты обычно занимает до получаса, причем проводить его стараются под местной анестезией. Двигательные функции прооперированной конечности возвращаются очень быстро – к вечеру больной выписывается из стационара, через неделю ему снимают швы.
Ограничение физических нагрузок и активного движения показано только первые семь-десять дней. В течение этого времени следует использовать тугую фиксирующую повязку. Через две недели пациент окончательно возвращается к полноценной жизни здорового человека.
Оказать существенную помощь в избавлении от проблемы способно лечение народными средствами. Чаще всего используют такие формы, как аппликации или компрессы.
- Капустный лист – cамое доступное лекарство
Его готовят двумя способами. Его можно слегка пробланшировать в кипящей воде, а затем приложить к больному месту, предварительно смазанному медом.
Либо просто подсолить и немного отбить, чтобы капуста дала сок, а потом прибинтовать с обратной стороны колена, туда, где находится киста. В летний сезон можно аналогичным образом использовать лист лопуха.
- Золотой ус – мощное противовоспалительное средство
Этот декоративный кустик, который разводят на подоконниках для красоты, обладает огромным противовоспалительным потенциалом. Измельчив несколько крупных растений (не используется только корень), зеленую массу заливают водкой, настаивают от трех недель до месяца, после чего используют для приготовления компрессов.
В получившемся лекарстве мочат марлевую салфетку, накладывают ее на кисту, сверху накрывают полиэтиленом, бинтуют и укутывают чем-то теплым. Делают процедуру на ночь, держат компресс до утра.
Несмотря на то, что средства народной медицины известны с давних пор, перед их применением стоит посоветоваться с лечащим врачом – могут быть противопоказания.
источник