Этап начала формирования и роста кисты протекает бессимптомно для пациентки и не приносит дискомфорта через боль. Также возможно самостоятельное исчезновение ранее появившихся кистозных новообразований. Однако в животе бывают ощущения, выраженные не столь ярко, но они требуют не меньшего внимания. Прислушиваясь к своему организму и определяя сопутствующие симптомы, можно заблаговременно вычислить опасное заболевание. А для этого необходимо уметь определять, какие боли бывают при кисте.
Появление болевых ощущений относят к числу признаков наличия у пациентки кисты яичника, но существуют и основные проявления, отличающиеся характером ощущения дискомфорта.
На начальной стадии роста киста яичника может никак себя не проявлять. Дискомфорт появляется из-за увеличения объемов новообразования, связанного с увеличением скопившейся в нем жидкости. Такие симптомы, как болевые ощущения различного характера, начинают беспокоить женщину, когда киста достигает размеров более 4 см. Увеличиваясь до таких размеров, происходит давление кистозного образования на окружающие ткани.
Киста яичника проявляется себя следующими видами боли:
- постоянно появляющейся внизу живота тянущего и/или пульсирующего характера;
- отдает в поясничную зону, зону бедра;
- возникает при половом акте и локализуется в тазобедренной зоне;
- в тазобедренной части, которая возникает перед началом или после менструального цикла;
- от надавливания в нижней части живота;
- в груди и приступами тошноты или рвотными позывами.
Дискомфорт в животе при кисте, который имеет характер ноющего проявления, может говорить о наличии в брюшной зоне раздраженных нервных окончаний, а также вызывать спазм мочевого пузыря и остальных половых органов.
Боль раннего характера. Она может постоянно повторно возникать, что связано с быстрым увеличением в объеме самой кисты яичника, ее умением прорастания в стенку брюшной части, мочевого пузыря или прямой кишки.
Боль тяжелая, сильная, которая создает ощущение распирания изнутри живота. Это связано с быстрым ростом, с большим размером кистозного образования. В ряде случае она может означать разрыв кисты яичника.
С целью определения первопричин назначаются такие методы диагностики как: УЗИ, пункция и диагностическая лапароскопия.
Боль может обостряться во время сексуальных отношений, при занятии физическими упражнениями, во время резких движений. Но также бывает возникновение болевых ощущений, находясь в состоянии полного покоя. Поэтому необходимо с большим вниманием относится к любому её проявлению и вовремя обращаться за квалифицированной медицинской помощью.
В ситуации возникновения болевых ощущений обычно сложно указать конкретную локализацию, ведь они имеют ноющий и тянущий характер, отдают в разные стороны и рядом находящиеся органы. Но болевой очаг при этом локализуется на той стороне, где разместилась и растет киста яичника.
Пока киста увеличивается в объеме и не проявляется никакими симптомами, соответственно отсутствует лечение этой болезни и возможно возникновение осложнений, даже угрожающих жизни.
Проявляться болевые ощущения будут именно с правой стороны, отдавать в правую ногу, бедро. Сильная боль справа внизу живота при начале и после менструального цикла, после секса, физической нагрузки.
Появляется аналогично в левой части низа живота, тянущего характера. Острая боль обычно в левой части низа живота при менструальном цикле, после секса, физической нагрузки.
Также эти ощущения дополняются прочей симптоматикой, по которой в сумме можно определить точный диагноз. Возможно увеличение размера живота, чувство его распирания и переполненности.
Уже при возникновении осложнений боль становится более выраженной, имеет яркую интенсивность проявления. Дискомфорт причиняет такие ощущения, которые сложно или невозможно терпеть, боль сильная и не убирающаяся никакими медицинскими препаратами. Ко всему этому добавляется сопутствующая симптоматика, такая как: высокая температура, ощущение тошноты, рвотные позывы, кружится голова.
Когда заболевание запускается до состояния разрыва кистозного образования, у женщины резко появляется ощущение, похожее на схватки, которое отдает в ногу, а также в кишечник. Характер проявляющейся боли напрямую зависит от вида образовавшейся кисты яичника. При этом, боль может варьироваться от терпимой до невыносимой, приводящей до шока пациентку.
Однако, при любых обстоятельствах и при любом виде кисты яичника, начинается она резко в области низа живота, а после перемещается в верхнюю часть и в дальнейшем охватывает эту область полностью.
Локализуется она с той стороны, где выросла киста и сопровождается прочими сопутствующими симптомами. А усиливаться может при произведении движений, после начинает тянуть и отзываться в пояснице, спинном отделе и тазу.
В таком случае срочно необходима операция, в противном случае развивается воспаление, перитонит, приводящий к летальному исходу.
При образовании сильной боли при кистозном образовании правого или левого яичника допустимо воспользоваться медицинскими препаратами.
Собственными силами есть возможность помочь в облегчении болевых ощущений. При этом, на помощь приходят вполне обычные и всем известные обезболивающие лекарственные препараты. Однако, применять их необходимо только после консультации лечащего врача и параллельно с основным лечением.
Сюда относятся препараты, облегчающие болевой синдром, к обезболивающим таблеткам относят Ибупрофен или Парацетамол. Уменьшить, заглушить ощущения при кисте яичника могут помочь спазмолитические препараты, такие как Спазмолгон, Но-шпа.
Однако, стоит помнить о важности применения таблеток в меру. Ведь по силе и характеру боли врач-гинеколог может определить состояние пациента, наличие осложнений и указать женщине на необходимость обращения к врачу за помощью. Притупляя боль или снимая ее вообще, не будет такой возможности диагностирования.
В случае появления боли, вам нужно обязательно уменьшить физические нагрузки, быть менее активной вообще и в сексуальных отношениях, во избежание развития таких осложнений как разрыв и перекручивание ножки воспаленной кисты яичника.
источник
Киста тазобедренного сустава – это новообразование, внутри которого содержится жидкая биологическая среда. Размер выпячивания достигает 5-7 см, оно неподвижно, имеет четко очерченные границы, локализуется в области суставной сумки или сухожилия. Причины появления – воспаления, повреждения тазобедренного сустава (перенесенные или текущие), дегенерация его тканей. Лечат кисту только тогда, когда она препятствует нормальной двигательной активности. В 1 случае из 500 новообразование ликвидируется самостоятельно.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
Кистозное новообразование проявляется развитием нескольких признаков – спектр проявления патологии нельзя назвать широким. Наиболее выражены следующие клинические симптомы:
- болевой синдром. Боли протекают ритмично. Дискомфорт нарастает и усиливается пропорционально длительности пребывания на ногах. Обострению неприятного ощущения способствует физическая нагрузка, но ближе к вечернему отдыху оно уменьшается. Характерна «стартовая» боль. Она кратковременна и появляется при начале движения, если ему предшествовал период покоя. Болезненность вследствие двигательной активности говорит о поражении суставной капсулы и прикрепляющихся к ней сухожилий;
- если кистозная опухоль развилась на фоне артрита, отмечается изменение формы сустава;
- нарушение двигательной активности. Отведение бедра механически практически невозможно.
Позднее обращение к врачу, отсроченное начало лечения и запущение патологии объясняются особенностями ее клинического течения. Ведь в отличие от 95 % заболеваний опорно-двигательного аппарата киста тазобедренного сустава может не проявляться, и первые жалобы, обращающие на себя внимание, возникают только на 2-3 стадии развития новообразования. Купировать патологию этого этапа сложно, а последующая реабилитация занимает более 30 дней.
Чтобы подтвердить факт наличия кистозной опухоли тазобедренного сустава, установить стадию ее развития, точное расположение, размеры и остальные критерии, проводят полное диагностическое исследование состояния пациента. Информативные сведения получают через:
- Лабораторный анализ крови. Явления, указывающие на наличие воспалительного процесса, могут отсутствовать – лейкоцитоз и показатели СОЭ не всегда повышены. Синовиальную жидкость на исследование не берут, поскольку велика вероятность осложнений из-за травматичности процедуры забора биоматериала.
- Рентгенологическое исследование. Метод лучевой визуализации позволяет определить индивидуальные характеристики кистозной опухоли, установить степень поглощения патологией близлежащих тканей.
- На необходимость МРТ или КТ указывают наличие выраженной боли, ограничения подвижности в тазобедренном суставе. Также основание для выполнения диагностики – отсутствие изменений на рентгенологическом снимке. Благодаря методам удается нивелировать один из важных ограничительных моментов классической рентгенографии – эффект суммации. Изображения, получаемые по методикам лучевой визуализации, позволяют оценить состояние суставной ткани, мягких тканей околосуставного пространства.
Большое значение имеет опрос и проведение осмотра пациента. Врач уточняет, не было ли у родственников больного аналогичной патологии. Вопросу семейного анамнеза придают особое значение, поскольку киста тазобедренного сустава – новообразование, возникающее в 90 % случаев по причине наследственной предрасположенности.
Цель лечения – снизить степень интенсивности болевого синдрома, улучшить функциональную способность сустава. Противопоказано пытаться воздействовать на кисту народными методами лечения – они не помогут устранить новообразование, а сам пациент только потеряет время, что повышает риск инвалидности.
Устранить кисты лекарствами невозможно, как и воздействовать на новообразование, чтобы подавить его рост. Лекарственная терапия помогает нормализовать состояние пациента в период послеоперационного восстановления. Для этого применяют несколько видов лекарственных препаратов:
- нестероидные противовоспалительные препараты(НПВП). Целесообразно применять быстро выводящиеся НПВП (срок полувыведения составляет 5-7 часов): Толметин, Этодолак, Флурбипрофен (Флугалин), Мелоксикам. Также используют НПВП медленного выведения – Пироксикам, Сулиндак, Дифлунизал;
- гормонотерапия. Внутривенно-капельным путем вводят препараты группы глюкокортикостероидов (Гидрокортизон, Кеналог, Дипроспан). Локальное применение гормонов относится к паллиативной терапии;
- анальгетики. Вводят при неэффективности НПВС для их более мощного действия. Применяют Кетанов, Кеторол, Дексалгин.
Вводить гормональные вещества внутрь тазобедренного сустава категорически противопоказано! Это технически сложно сделать, а потому повышен риск некротических изменений головки бедренной кости.
Объединяющая особенность всех препаратов базисного свойства – необходимость повторных курсов лечения через 6 месяцев, если кистозное новообразование вызвано дегенеративно-дистрофическими изменениями и сопутствующим ему воспалительным процессом.
Если киста расположена близко к суставному концу, появляются проблемы особого свойства, имеющие отношение к проксимальному отделу бедра – это ключевой сустав, несущий значительную опору. Он требует наиболее полного анатомического и функционального восстановления. Однако особенности заболевания таковы, что все виды физиотерапевтического лечения тепловыми процедурами противопоказаны. Прямых доказательств перерождения кисты в злокачественную опухоль не выявлено. Специалист назначает ЛФК, массаж.
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Устранение кистозной опухоли тазобедренного сустава происходит с применением артроскопа.
Если после оперативного вмешательства развиваются осложнения (раневые инфекции), явные признаки патологии становятся заметны на 3-5-е сутки. Подтверждение отягощения требует реализации тактики активного устранения гнойных осложнений после хирургического лечения кисты тазобедренного сустава.
Врач придерживается следующих основных принципов:
- Пациента изолируют в отдельном боксе ортопедического отделения. Цель – создание преемственности в терапии, обеспечение положительной психоэмоциональной обстановки, предупреждение инфицирования других больных.
- Иссекают нежизнеспособные участки тканей. Затем тщательно обрабатывают раны растворами антисептического свойства, управляя фазами раневого процесса.
- Адекватно дренируют раневую полость контрапертурными трубками (предпочтительно, 2-канальными, силиконовыми). Это позволит добиться дегидратации раневых тканей.
- Накладывают первичные швы, при дефектах мягких тканей применяют различные способы кожной или мышечной пластики.
В зависимости от характера раны осуществляют ирригационное или ирригационно-аспирационное дренирование.
Если нет возможности радикально устранить нежизнеспособные участки тканей, допустимо осуществить проточный ферментативный некролиз раны.
Процедуры перевязки при активном хирургическом лечении не только сводятся к смене повязки вокруг дренажных трубок. Важно вводить в дренажную систему дополнительные антисептические растворы, антимикробные средства, ферменты, мази. Подобная тактика способна сэкономить затраты на перевязочный материал и время медицинского персонала не в ущерб общей эффективности лечения.
Особенности состояния после операции выведены в качестве данных таблицы:
| Признак, наблюдаемый после операции | Причины его появления | Когда явление соответствует норме | Когда явление указывает на развитие осложнения | Верная тактика |
| Болевой синдром | Из-за продолжительного предоперационного периода и долгого оперативного вмешательства, мышцы претерпевают интенсивную нагрузку, натяжение. Они ослабевают, что вызывает болезненность | Неприятное ощущение распространяется на боковую поверхность бедра, пах | Боль возникает в ягодичной области. Иррадиация наблюдается по задней поверхности бедра. В 10 из 15 случаев возможен переход на наружную поверхность голени. Перечисленные признаки указывают на патологию позвоночника | Вводить НПВП, анальгезирующие препараты |
| Хромота | Слабость отводящих мышц | Только в первые дни после прекращения постельного режима | Ни в одном из случаев не соответствует | ЛФК, массаж, физиотерапевтические воздействия |
| Нарушение двигательной активности | Результат собственно хирургического вмешательства | Только в раннем послеоперационном периоде | После прекращения постельного режима. После выписки из отделения | Проведение лечебной физкультуры, разработка тазобедренного сочленения. Упражнения должны включать сгибание, разгибание, отведение, приведение, внутреннюю и наружную ротацию в тазобедренном суставе |
Для оценки эффективности проведенной операции и подтверждения отсутствия осложнений врач определяет способность больного к самообслуживанию. Врач наблюдает, насколько свободно и безболезненно пациент надевает носки и завязывает шнурки своей обуви. При проблемах с состоянием тазобедренного сустава эти задачи для него невыполнимы.
Кистозное новообразование тазобедренного сустава сложно поддается выявлению. В диагностике ориентируются на результаты методов лучевой визуализации, поскольку тазобедренный сустав считается трудно доступным участком для других способов исследования. Хирургическое устранение кисты – преимущественный способ ее ликвидации. В 1 из 10 случаев наблюдаются трудности с заживлением раны. Во избежание развития послеоперационных осложнений целесообразно проводить раннюю профилактику схематическим введением антибиотиков. Это позволит предотвратить развитие признаков даже метиллинрезистентной раневой инфекции на участке оперативного вмешательства. Допустимо ограничить комплекс восстановительных процедур только массажем и лечебной физкультурой.
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
источник
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Боли в тазобедренном суставе при сидении – довольно распространённая причина обращений к врачу. Причём причин для данного состояния не так и мало, как может показаться, и точно распознать их без помощи специалиста практически невозможно.
Это самая распространённая причина боли в суставах. Появиться артрит может не только из-за микробов, но и из-за травмы или из-за нарушения обмена веществ. Боль возникает практически с самого начала заболевания, но сначала она незначительна и на неё практически никто не обращает внимания.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Болевые ощущения развиваются не только при активных движениях, но и при сидении на стуле. Это следует рассказать специалисту во время приёма, ведь данный симптом считается одним из основных.
Бурсит – воспалительный процесс, который развивается вокруг сумки, которая содержит суставную жидкость. Чаще всего заболевание появляется у тех, кто постоянно передвигается на велосипеде, получает травмы ног, имеет болезни поясницы, например, остеохондроз. К другим провоцирующим факторам можно отнести ревматоидный артрит либо операции.
Основной симптом — боль после сидения, а также по ночам или после длительной ходьбы. Лечение будет длительным, а иногда воспаление переходит в хроническую стадию, и тогда есть большая вероятность появления рецидивов, которые могут проявляться несколько раз в год.
Заболевание, при котором происходит хронический внутрисуставной воспалительный процесс в области поясничного отдела позвоночника. Обычно является причиной инвалидности. Протекает либо медленно, либо молниеносно, с развитием полной неподвижности.
Всё начинается с общего недомогания, боль появляется не только в пояснице, но и распространяется по ноге, развивается атрофия мышц ягодицы.
Диагностируется болезнь довольно просто, но лечения не существует, можно только отсрочить время наступления полной неподвижности.
При сидении болят тазобедренные суставы чаще всего по причине коксартроза. Это хроническое заболевание, которое постоянно прогрессирует и проявляется дегенеративными изменениями, которые происходят в суставных хрящах.
Чаще всего развивается у женщин после 40 лет. Предрасполагающими факторами следует считать дисплазию, травмы, физические перегрузки. Среди симптомов – боли и слабость в мышцах, нарушение функции сустава, спазм и хромота. Особенно тяжело протекает заболевание с обеих сторон.
После сидения болит тазобедренный сустав обычно при остеохондрозе. И хотя это неочевидный симптом этого заболевания, но он нередко встречается. Это самое распространенное заболевание, которое развивается как у женщин, так и у мужчин.
Кроме поясничной области, может страдать и шея. В основе – дегенеративно-дистрофические изменения в позвонках, которые происходят в результате возрастах изменений хрящевой ткани. Лечения не существует. Могут быть предприняты попытки по предотвращению рецидивов, которые протекают очень тяжело и болезненно.
Ушибы, особенно сильные, могут привести к сильному повреждению мягких тканей, а симптомы могут напоминать проявления перелома. Основным проявлением следует считать гематому, которая образуется в результате разрыва сосуда. И чем большего калибра сосуд разорвался, тем сильнее будет гематома.
Нога при этом не деформируется, она сохраняет полный объём движений и не теряет свою работоспособность.
У молодых людей вывихи в таком большом суставе, как тазобедренный, случаются только при воздействии интенсивной силы, и чаще всего это автомобильные аварии или падения с большой высоты.
Для диагностики хватает буквально одного взгляда на поражённую конечность, но для уточнения диагноза показана рентгенография. Даже после вправления пациент может испытывать боль в левом или правом тазобедренном суставе после сидения.
Если происходит местный спазм мышцы бедра, которая называется грушевидной, то это даёт сильные болевые ощущения. Во всём виновато ущемление седалищного нерва, что чаще случается после травмы, либо из-за какого-то особенного анатомического строения.
Признаками следует считать ноющую боль, которая временами может переходить в жгучую. Она отдаёт вниз до самой пятки, а также вверх, в ягодицы и пах.
После долгого сидения болит тазобедренный сустав обычно также именно по этой причине. Но установить диагноз самостоятельно и провести правильное лечение в обычных домашних условиях нельзя. В первую очередь надо выяснить, что же вызывает такой сильного спазма, и только затем приступать к терапии, которая будет направлена на устранения этого фактора.
- Рецепты лечения грыжи позвоночника голубой глиной
- Проявления и терапия нейропатии малоберцового нерва
- Что за патология круглая спина у ребенка и как ее лечить?
- Парез малоберцового нерва — какие упражнения ЛФК применяются?
- Возможные причины прострелов в голове
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
- 19 сентября 2018
- Почему немеет рука, появилась боль в лопатке и плече
Что означает такой протокол обследования МРТ?
Боли в пояснице и под ребрами — поможет ли операция?
Каталог клиник по лечению позвоночника
Список препаратов и лекарственных средств
© 2013 — 2018 Vashaspina.ru | Карта сайта | Лечение в Израиле | Обратная связь | О сайте | Пользовательское соглашение | Политика конфиденциальности
Информация на сайте предоставлена исключительно в популярно-ознакомительных целях, не претендует на справочную и медицинскую точность, не является руководством к действию. Не занимайтесь самолечением. Проконсультируйтесь со своим лечащим врачом.
Использование материалов с сайта разрешается только при наличии гиперссылки на сайт VashaSpina.ru.
Рано или поздно каждый человек сталкивается с таким явлением, как боль в пояснице. Лечение должен назначить врач, а зависит оно от того, какое заболевание вызвало этот симптом. Притом появиться такая боль может по различным причинам, выявить которые способен только специалист.
Узнать причину возникновения боли в пояснице можно только после медицинского обследования. Тем не менее к такому симптому может привести ряд патологий:
Но боль в области спины возникает и из-за заболеваний внутренних органов: почек, печени, желудка, сердца, легких и тому подобное. Узнать, что именно спровоцировало боль в позвоночнике, можно только после диагностики.
Притом от того, что стало причиной появления боли в позвоночнике, зависит и то, какой характер она носит. Так, опоясывающая боль в пояснице может возникнуть после нарушения кровотока, застоя жидкости в организме, сжатия нервов.
Прием обезболивающих препаратов в домашних условиях не рекомендуется, так как из-за этого специалист может не сразу выявить заболевание и назначить лечение. Но многие больные не знают, к какому врачу обратиться с такими симптомами.
Если у вас появилась опоясывающая боль в пояснице, то в первую очередь следует посетить терапевта. Дальше он подскажет, к какому врачу следует обратиться. Это может быть прием у гастроэнтеролога, дерматолога и других специалистов. Если же, кроме боли, появились и другие симптомы (тошнота, рвота, отрыжка), то лучше сразу отправиться к хирургу.
Боль в пояснице при наклоне вперед также может сигнализировать о наличии различных заболеваний (радикулит, миозит и даже опухоли). Поэтому самолечение в этом случае не лучший помощник. Конечно, лечение боли зависит от того, по какой причине она появилась. Поэтому сначала медик проводит диагностику, осматривает пациента.
Пульсирующая боль в пояснице часто становится результатом радикулита. Тем не менее к ее возникновению могут привести и другие заболевания (почек, легких, яичников у женщин). Нередко такой симптом наблюдается перед месячными. В любом случае, только доктор способен определить правильно, что стало причиной боли.
Если боль в пояснице отдает в пах, то это может говорить о гинекологических заболеваниях. У мужчин такая проблема часто возникает из-за растяжения мышц, которое появляется в результате поднятия тяжести. В редких случаях это сигнализирует об обострении аппендицита, поэтому нужно отправиться в больницу.
Конечно, для многих женщин боль перед месячными является нормальным явлением, так как они к этому уже привыкли. Но иногда она может говорить о том, что у больной серьезные гинекологические проблемы. Поэтому нужно обязательно обратиться к врачу-гинекологу.
Болевые ощущения перед месячными могут быть вызваны некоторыми физиологическими свойствами женского организма. К ним относятся следующие:
- перед месячными мышцы матки начинают учащенно сокращаться, поэтому появляется боль, отдающая в пах;
- перед месячными матка немного увеличивается в размерах, поэтому она оказывает давление на близлежащие органы;
- у некоторых женщин наблюдается гиперчувствительность к боли, поэтому их организм не способен адекватно реагировать на маточные сокращения перед месячными;
- перед месячными боль может появиться и из-за того, что в организме женщины уменьшается уровень эстрогена и прогестерона, которые обычно успокаивают боль;
- в результате гормональных нарушений в организме наблюдается застой жидкости, которая вызывает отечность тканей.
Однако поясничная боль не всегда является безобидной. Боли перед месячными могут сигнализировать о наличии некоторых патологий.Поэтому при частых болезненных ощущениях лучше обратиться к гинекологу, так как это явление может быть симптомом таких заболеваний:
- Инфекции в области половой системы. Вследствие этого в матке образуются спайки, что ухудшает отток крови. В результате перед месячными матка пытается оттолкнуть кровь, но эти спайки ей мешают. Поэтому она работает с большей интенсивностью, что становится причиной боли.
- Также в матке могут появиться новообразования в виде доброкачественных опухолей. Это приводит к изменению размера репродуктивной системы.
- Также причиной боли перед месячными может быть внематочная беременность.
Если после визита к врачу патологий не было выявлено, то попробовать вылечить боль или на время снять ее можно и в домашних условиях. Чтобы это сделать, следует массажировать специальные точки, которые отвечают за нормальную работу эндокринной системы. Также за неделю до начала месячных рекомендуется начать выполнение ряда упражнений:
- Лечь на живот. Поднять прямые ноги вверх и задержать их в таком положении на 30 секунд, стараясь дышать животом. Повторить упражнение 3 раза.
- Лечь на спину, согнуть ноги в коленях. Дальше нужно начать раскачивать свои ноги и продолжать так делать около 2 минут. Повторить 3 раза.
- Положение можете выбрать любое. Необходимо отмерить вниз от пупка 4 пальца, а с правой и левой стороны – только по 2. Затем нужно начинать давить на эти точки (продолжать около минуты).
- Сделать глубокий вдох и выдох.
Температура при поясничной боли не всегда опасна. Так она может сигнализировать об обычном гриппе. В этом случае температура не является единственным симптомом, а сопровождается слабостью, тошнотой, головокружением.Лечить больного в домашних условиях не рекомендуется, так как грипп может привести к разнообразным осложнениям. Среди них пневмония и различные абсцессы являются очень опасными.
Поэтому, если у вас появилась высокая температура на фоне поясничной боли, то нужно пойти к врачу, после чего можно будет начать лечение. Если такой возможности нет, то следует хотя бы проконсультироваться с ним.
Кроме того, температура может говорить о пиелонефрите. Это воспалительное заболевание почек. В области поясницы появляется очень сильная боль, которая локализируется преимущественно с одной стороны. Она усиливается после поднятия тяжести.
При запущенном заболевании температура тела может измениться с 37 до 40 градусов. Сразу же после появления первых симптомов следует вызвать «скорую помощь» или обратиться к своему лечащему врачу. Если заболевание окажется вне его компетенции, он скажет, к какому врачу лучше пойти.
Температура может появиться и при мышечных травмах. Во время поднятия тяжести может случиться растяжение мышцы. Такой недуг не является опасным для организма. В походе к врачу обычно нет необходимости, поэтому лечить заболевание можно и в домашних условиях. Достаточно обеспечить пострадавшему полный покой и периодически делать растирания пораженного участка.
Перед тем, как лечить боль, следует определить, какое заболевание ее вызвало. Поэтому необходима комплексная диагностика, в которую входят инструментальные и лабораторные методы. К инструментальным методам диагностики болей в позвоночнике относятся следующие:
- уЗИ брюшной области;
- рентген спины;
- обследование матки;
- томография.
При лабораторных методах больного направляют на сдачу анализов крови и мочи. Если врач подозревает наличие опухоли, то пациенту назначается специальный анализ на выявление онкомаркеров. Они появляются в плазме крови только при онкологических заболеваниях.
Если было определено, что поясничная боль возникла из-за проблем в позвоночнике, то необходимо комплексное лечение. Оно состоит из приема медикаментов, физиотерапевтических процедур. Также больному рекомендуется делать массаж и ЛФК. Два последних метода вполне могут быть выполнены и в домашних условиях.
Лечение, которое заключается в приеме специальных лекарств, позволяет быстро снять боль в позвоночнике. Кроме того, препараты улучшают обмен веществ в организме. В настоящее время лечение может проводиться с использованием наркотических и ненаркотических лекарств. Лучше использовать именно второй вид препаратов. Чтобы повысить иммунитет, больному назначаются витамины.
Наркотические обезболивающие используются только в крайних случаях. При этом боль является настолько выраженной, что пациент не в состоянии ее стерпеть. Как правило, их не применяют при обычных заболеваниях. Их использование возможно только при очень тяжелых травмах и злокачественных опухолях.
Нередко лечение сопровождается применением новой терапии – ударно-волновой. Также врач может лечить больного при помощи физиотерапевтических процедур. Они заметно укрепляют мышцы спины, оказывают эффективное воздействие на обмен веществ в организме. Если есть возможность потратить на лечение любые деньги, то рекомендуется посетить грязевые курорты. Их положительное влияние доказано даже наукой.
Кроме того, ни одно лечение не обходится без ЛФК, которая не только укрепляет иммунитет, но и улучшает состояние мышц в позвоночнике. Также можно делать массажи благодаря которым боль проходит достаточно быстро. Однако начинать их выполнение можно только после того, как лечение даст свои результаты. Иначе боль может только усилиться.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Если такое лечение не дает результатов, то могут быть применены альтернативные методы, к которым относится иглоукалывание, мануальная терапия и вакуумная терапия. Иглоукалывание уже веками используется на Востоке. У нас эта методика появилась относительно недавно. В ключевые точки на спине и позвоночнике вводятся иглы, которые воздействуют на мышечный тонус. И хотя на первый взгляд эта процедура кажется страшной, она не только не вызывает боль, а, наоборот, помогает ее снять.
При проведении мануальной терапии врач разминает спину пациента руками. За счет этого ему удается расслабить мышцы, поставить на место позвонки, а также снять боль. Мануальная терапия отличается от обычного массажа тем, что ее можно делать даже при обострении симптомов заболевания.
Вакуумная терапия чем-то напоминает банки, которые раньше ставили на спину. Чтобы снять боль, создается вакуум. В результате этого кровь начинает лучше циркулировать, поэтому улучшаются обменные процессы в организме. Передвигая банки, врач выполняет вакуумный массаж.
Таким образом, боль в пояснице может появиться по разным причинам. Методы лечения также являются различными. Но начинать лечение можно только после осмотра пациента врачом и диагностики.
2016-05-17
источник
Часто киста яичника не дает о себе знать и проходит бессимптомно. Однако в один момент женщина может почувствовать сильную боль в нижней части живота, ухудшается и общее самочувствие. Если появляются подобные симптомы, необходимо не затягивать с посещением гинеколога.
Пока опухоль растет, никакие симптомы не ощущаются. Когда киста достигает определенного размера, пациентка начинает замечать признаки патологии. Все дело в том, что новообразованию нужно больше места, оно давит на соседние органы.
Интенсивность боли бывает разной. В отдельных случаях доставляется только небольшой дискомфорт, но порой появляются тянущие и колющие ощущения.
Важно! Сильная боль может говорить о разрыве кисты и попадании жидкости в брюшину.
Киста влияет на другие функции организма. Симптомы здесь следующие:
- нарушенный менструальный цикл;
- не менструальные кровотечения из матки;
- напряжение брюшной полости при пальпации;
- гормональный дисбаланс;
- боль в области малого таза;
- повышенное газообразование;
- нарушение мочеиспускания;
- дискомфорт после физических нагрузок;
- неприятные ощущения во время секса;
- болезненность груди.
Дискомфорт время от времени может усиливаться из-за:
- активного полового акта;
- чрезмерной нагрузки в спортивном зале;
- травмы в области малого таза;
- большого размера кисты;
- перекрута ножки.
Иногда ярко выраженные симптомы и вовсе отсутствуют. Новообразование находят только на плановом УЗИ.
Боль — один из главных признаков кисты, причем, как доброкачественной, так и злокачественной. Ее характер зависит от вида опухоли, ее расположения, размера и от того, в каком состоянии в целом находится организм.
Это новообразование, которое появляется в результате не разорвавшегося фолликула. Диагностируется опухоль у женщин детородного возраста и подростков. Если яйцеклетка не выходит, то не происходит овуляция. Тогда фолликул трансформируется в кисту, наполненную жидкостью.
Такой вид кисты может существовать до трех месяцев, после этого новообразование рассасывается. Характер боли здесь следующий:
- новообразование не болит в первый месяц, поскольку его размеры еще маленькие;
- внизу живота появляются ноющие боли, когда диаметр кисты превышает 3 см. Они могут быть как справа, так и слева в зависимости от пораженного яичника;
- появляется чувство тяжести живота;
- распирание в области таза;
- во вторую фазу цикла неприятные ощущения усиливаются. В том числе это проявляется при сексе, активной ходьбе, после физических нагрузок.
Внимание! Чаще всего поражается правый яичник, поскольку овуляция в нем происходит чаще из-за улучшенного кровотока.
Для фолликулярного новообразования не характерна сильная боль. Однако боль не является острой, она скорее тянущая, поскольку происходит давление на соседние органы. Резкий дискомфорт может появиться из-за перекрута ножки или разрыва яичника.
Этот вид новообразования возникает после овуляции. Гормональный дисбаланс не позволяет желтому телу самостоятельно рассосаться. На его месте и образуется структура в виде опухоли. Ее рост продолжается в течение 2-3 месяцев, большие размеры здесь не наблюдаются.
Симптомы при таком диагнозе практически отсутствуют. Редко появляются боли внизу живота и чувство тяжести. Патология отличается длительной задержкой менструации.
Этот диагноз ставится женщинам в возрасте 20 — 40 лет. Болевой синдром появляется во второй фазе цикла, а усиление происходит во время месячных. Дискомфорт может сохраняться в течение нескольких дней, периодически он повторяется.
Новообразование в этом случае заполнено слизеподобной жидкостью. Патология врожденная. Дискомфорт может возникать в возрасте 15-25 лет. Характер боли:
- умеренная;
- ноющая;
- отдающая в крестец, поясницу, копчик.
Если размер дермиодной кисты превышает 3 см, то новообразование нужно удалить.
Степень локализации зависит от ряда факторов. Важную роль здесь играет наличие сопутствующих воспалительных процессов, размер опухоли и риск появления осложнений. Первые болевые ощущения обычно возникают в правом или левом боку, а также внизу живота.
Внимание! Если новообразование стремительно увеличивается в размере, то характер боли блуждающий.
Локализация дискомфортных ощущений:
- грудь: вероятнее всего речь идет о кисте желтого тела;
- боли в пояснице: скорее всего, новообразование быстро растет и в любой момент может лопнуть;
- низ живота: указывает на прогрессирование патологии и повышенный риск наступления осложнений;
- болит левый или правый придаток и отдает в ногу: это происходит, когда сдавливаются кровеносные сосуды тазовой области;
- прямая кишка: образование имеет большой размер, начинается давление на соседние органы;
- болит бок: место расположения кисты определяется в зависимости от того, с какой стороны наблюдаются неприятные ощущения;
- крестец: это распространенный фактор осложнения болезни.
Порой пациентка может подумать, что у нее аппендицит. В особенности, такой вывод делается, если боль фиксируется с правой стороны. Точный диагноз после проведения пальпации поставит только доктор. Стоит помнить, что при аппендиците существует дополнительный признак — острый живот, а это не относится к характеристикам кисты.
Киста дает о себе знать из-за ряда усугубляющих признаков. Некоторые новообразования имеют ножку, которая способна перекручиваться на фоне влияния внешних факторов. Сюда же относится и разрыв новообразования, тогда наблюдаются выраженные симптомы.
Признаки перекрута ножки кисты:
- нарушение нормального кровотока;
- острая боль, похожая не кратковременные приступы с локализацией внизу живота;
- тошнота;
- рвота;
- слабость организма;
- холодный пот;
- снижение АД;
- учащенный пульс;
- напряжение области брюшины;
- патологические выделения из влагалища красного цвета.
Важно! Женщина нередко наблюдает подобные симптомы при физических нагрузках, активном половом акте, беременности, переполненном мочевом пузыре или кишечнике. Устранить боль поможет операция.
При разрыве кисты наблюдаются следующие признаки:
- острая боль;
- обильное кровотечение;
- синюшность кожных покровов;
- потеря сознания.
Если во время не обратиться к врачу, не исключен смертельный исход. Острые боли в животе провоцирует жидкость, попадающая в брюшную полость. При этом локализацию определить очень трудно. Осложнением здесь часто выступает гнойный перитонит.
Некоторые женщины жалуются, что киста яичника болит после физиопроцедур. Однако это очень редкое явление, ведь эти процедуры направленны именно на снятие боли.
Физиопроцедуры не могут выступать самостоятельным видом лечения кисты. Обычно пациентка направляется на них в рамках реабилитации. В целом физиотерапия направлена на:
- профилактику спаечного процесса;
- восстановление кровотока;
- нормализацию эндокринной функции;
- восстановление гормонального фона.
Если киста имеет небольшой размер, ее цикл жизни короткий. При рассасывании пациентка часто и не ощущает никаких симптомов. Однако когда образование уменьшается, она наблюдает:
- исчезновение болевого синдрома;
- исчезновение дискомфорта при половом акте;
- восстановление менструального цикла;
- выделения приходят в норму.
Справка! Рассасывание происходит в течение 2 — 4 циклов. Также опухоль исчезает в процессе лечения гормональными препаратами.
От того, как ведет себя опухоль во время менструации, оценивается цикл в общем. Обычно женщина чувствует боль перед приходом плановой кровяной секреции. Во время месячных дискомфорт только усиливается. Живот начинает ныть и тянуть.
Активный секс нередко делает дискомфорт постоянным, является провокатором перекрута ножки или же разрыва самого яичника. В ходе менструации киста давит на парную железу. Если ее размер большой, пациентка чувствует неприятные ощущения в кишечнике и мочевом пузыре.
После месячных опухоль иногда исчезает самостоятельно и перестает просматриваться на УЗИ.
Что делать, если болит киста, но к врачу вы попадете, к примеру, только на следующий день? Самой снимать боль можно, только если она небольшая. Но в любом случае нужно показаться врачу.
Чтобы снять боль, используются такие обезболивающие:
- нестероидные противовоспалительные (Найз, Ибупрофен, Диклофенак);
- спазмолитики (Спазмол, Ношпа);
- седативные успокоительные (Афобазол).
Пациентке необходим полный покой. Можно к месту боли приложить грелку или бутылку с теплой водой. Спазмы снимает и расслабление мышц.
Важно! Грелка прикладывается не на голое тело, а на полотенце или поверх одежды.
При непрекращающемся болевом синдроме нужно срочно обратиться к гинекологу.
При кисте яичника боль может как проявляться, так и не давать о себе знать вовсе. Причиной этому служат многие факторы, в числе которых размер новообразования и его локализация. Самостоятельно устранить неприятные ощущения разово можно, но когда ситуация повторяется, нужно направиться к специалисту, чтобы тот назначил эффективное лечение.
источник
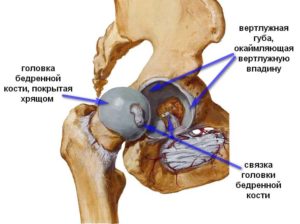
Подобное кистозное образование на тазобедренном суставе появляется из-за дегенеративно-дистрофических изменений, которые происходят вместе с воспалительным процессом. Последний, в свою очередь, может быть спровоцирован наличием наследственной предрасположенности организма человека к развитию патологий опорно-двигательного аппарата. К тому же причиной развития кисты могут стать возрастные изменения, происходящие в организме, повреждения травматического характера, а также остеопороз.
Стоит знать! Основной группой риска являются пожилые люди, возрастом более 60 лет. Хотя бывают случаи, когда подобную аномалию диагностируют и у людей молодого возраста.
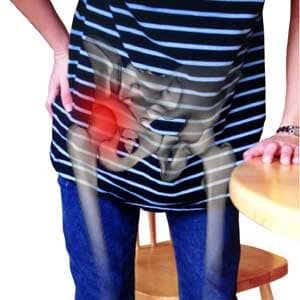
- Происходит локальный отёк, а также появляется припухлость в той области, где находится поражение;
- Появляются болевые ощущения во время сгибания, а также разгибания ноги, осуществляемые данным суставом и более сильная боль во время ходьбы;
- Ограничивается двигательная активность, а также появляется скованность работы сустава;
- Появление онемения, а также нарушается чувствительность кожи пораженной области.
Стоит знать! Боль может усиливаться либо ночью, либо начиная с утра.
В том случае, когда выявляются подобные симптомы заболевания, рекомендуется незамедлительно обратиться к хирургу для прохождения обследования и при необходимости начать лечение.
Для того чтобы киста тазобедренного сустава была диагностирована, лечащий врач направляет пациента на сдачу необходимых анализов, а также прохождение определенных методов исследования. Однако при наличии данной патологии лабораторная диагностика является малоинформативной, за счет того, что большинство показателей имеют нормальные значения.
В случае наличия сильного воспалительного процесса, взятый анализ крови будет показывать повышенное значение лейкоцитов в ней, а также ускоренный СОЭ. Для осуществления более информативной диагностики требуется проведение следующих исследований вертлужной впадины тазобедренного сустава:
- Рентген;
- УЗИ (ультразвуковое исследование);
- МРТ (Магнитно-резонансная томография);
- КТ (компьютерная томография);
- Пункция тазобедренного сустава. Данная процедура необходима, для взятия на анализы жидкости в тазобедренном суставе.
Так, на рентгене будет очень хорошо видно наличие патологического образования, имеющего округлую или овальную форму. При этом внутри него будет находиться жидкое содержимое. Подобную же картину можно наблюдать и во время проведение ультразвукового исследования. Однако самую точную информацию о параметрах кисты может дать пункция, во время которой будет взята жидкость для её исследования. В случае необходимости, может быть назначено МРТ и КТ, позволяющие выявить наличие структурных изменений, происходящих в области данного сустава. Исходя из полученных результатов параметров кисты тазобедренного сустава, лечение назначается наиболее оптимальным способом.
Важно! В качестве последствий дисплазии тазобедренных суставов может развиться полное их разрушение и обездвиживание, а также распространение патологии на другие суставы.
Сегодня лечить такое весьма серьезное заболевание можно используя не только оперативные методы, но и применяя консервативное лечение. Все будет зависеть от того, на какой стадии находится заболевание, насколько оно развилось и присутствующих индивидуальных особенностей организма человека. В некоторых крайних случаях может назначаться процедура эндопротезирования, во время которой будут установлены эндопротезы тазобедренного сустава.
В случае более-менее хорошего состояния сустава и незапущенной формы заболевания, лечить патологию можно безоперационными методами. Они состоят из наложения на пораженный орган эластичного бинта, для снятия с него нагрузки, а также медикаментозной терапии. Последняя состоит из приема различных нестероидных противовоспалительных средств, которыми является Мовалис, Ортофен, а также Ибупрофен. Подобные препараты позволяют уменьшить присутствующий воспалительный процесс, а также значительно снизить болевые ощущения и отёк.
В случае наличия выраженных болей, пациенту дополнительно назначается прием обезболивающих. Возможно применение препаратов местного действия, которыми являются гели и мази. Они также оказывают обезболивающие и противовоспалительное действие. При определенных обстоятельствах может быть назначен прием гормональных мазей, которые имеют в своем составе глюкокортикостероиды, однако самостоятельное применение подобных препаратов противопоказано.
Хорошо зарекомендовало себя использовать специальных физиотерапевтических процедур. Так, для устранения кистозного образования рекомендуется применение таких методов, как:
- Магнитотерапия;
- Лазеротерапия;
- Электрофорез.
Тем людям, у которых был выявлен синовит тазобедренного сустава лечение, в виде реабилитационного комплекса, будет иметь лечебную физкультуру. Такие упражнения буду способствовать нормализации кровообращения, а также двигательных функций пораженного сустава. На первых порах используют озонно-кислородные инъекции, производимые внутрь суставов. Они позволяют улучшить микроциркуляцию в тканях. За счет этого будет улучшена выработка внутрисуставной жидкости.
- Киста сдавливает сосуды, а также нервные ткани;
- Происходит стремительный рост образования и существует шанс его разрыва;
- Большой риск развития различных осложнений.
Подобное вмешательство для удаления патологии, проводят под местной анестезией. Удаляется кистозное образование вместе с капсулой, из-за которой произошел отек. Для достижения максимального эффекта от удаления аномалии врачи стараются использовать артроскоп.

- Восстановительный послеоперационный период составляет не менее 2 недель. В течение этого времени необходимо четко придерживаться рациона питания, всех рекомендаций врачей, а также принимать назначенные лекарства;
- После операции пациенту будет наложена тугая повязка или же гипс. Нельзя самостоятельно её снимать, это все должны делать врачи;
- Во время реабилитационного периода желательно минимизировать двигательную активность прооперированного сустава. Так, категорически запрещается проводить какие-либо тяжелые упражнения или поднимать предметы. В течение первого месяца необходимо будет постепенно восстанавливать двигательную активность.
Определенный период времени пациенту могут назначить использование некоторых обезболивающих препаратов, так как может присутствовать боль. О кисте плечевого сустава читайте в этой статье.
источник
Доброго времени суток! Проблема с суставами является довольно распространенной и причиняет массу неудобств. В сегодняшнем обзоре мы узнаем, что такое киста тазобедренного сустава.
Подобное новообразование формируется при воспалениях и повреждениях тазобедренного сустава и подвздошной кости. Его параметры могут варьироваться до 5-7 см.
Лечение начинают, когда новообразование достигает значительных размеров и мешает передвижениям.
В полости кисты содержится жидкость. Подобный недуг часто затрагивает нижние конечности. Иногда недуг не имеет выраженных симптомов.
Процесс может быть вызван факторами наследственности, возрастными изменениями или травмами. Особенно предрасположены к данному недугу люди старшего возраста.
Кистозные образования в суставном соединении могут вызвать и такие факторы:
- Артрит и коксартроз.
- Травматические явления.
- Бурсит и синовит.
- Дисфункции обменных процессов.
- Дегенеративные изменения.
Об образовании кисты говорит множество признаков. Часто наблюдаются следующие симптомы:
- Деформирование суставов.
- Болезненность. Дискомфорт повышается при хождении.
- Напухание в зоне проблемного тазобедренного сустава.
- Проблемы с двигательной активностью.
- Недостаток чувствительности, онемение и скованность.
Выраженные признаки наблюдаются только на 2 и 3 стадиях. На этом этапе вылечить патологию трудно, а на восстановление может уйти более 30 дней. Болезненные ощущения ярко проявляются в утренние и ночные часы.
Чтобы определить диагноз, выяснить стадию развития и расположение кисты проводится специальная диагностика:
- Обследование крови.
- Рентгенологическое исследование и магнитно резонансная томография.
- УЗИ суставной полости.
- Пункция кисты.
При сильных воспалительных поражениях увеличивается число лейкоцитов и СОЭ. На снимке рентгена отображаются очертания округлой формы, с видимым наполнением.
А также можно определить размер и локализацию кисты. На основе собранных данных врач подбирает оптимальные варианты лечения кисты тазобедренного сустава.
Подобное заболевание лечится разными способами. Применяется консервативный медикаментозный метод и операции. Выбор методов определяется сложностью процесса и индивидуальных особенностей.
При сочленениях в оптимальном состоянии можно использовать безоперационную терапию. Дополнительно используется метод эластичного бинтования, позволяющего уменьшить снять нагрузку на сустав.
Терапия лекарствами помогает стабилизировать состояние после хирургического лечения кисты тазобедренного сустава.
Применяются препараты:
- Противовоспалительные лекарства нестероидного типа. К таким относятся Флурбипрофен, Толметин, Дифлунизал и Пироксикам. Эти средства помогают уменьшить интенсивность воспалительных процессов, убрать отечность и устранить болезненость.
- Гормонотерапия представлена глюкокортикостероидами – Кеналогом, Дипроспаном и Гидрокортизоном.
- Анальгетики применяются для более мощного действия нестероидных препаратов. Используется Кеторол, Дексалгин и Кетанов.
Отличаются эффективностью физиотерапевтические процедуры.
Чтобы избавиться от кисты применяются следующие методы:
- Лазерная терапия.
- Магнитотерапия.
- Электрофорез.
При диагностировании недуга назначают курс реабилитации. Применяется лечебный комплекс упражнений. Физкультура помогает активизировать кровоток. Пользуется популярностью массаж при кисте.
На начальных стадиях рекомендуются инъекции озонно-кислородного типа. Они улучшают циркулирование. Подобная терапия защищает от негативных последствий в тазобедренном суставе.
Субхондральная киста тазобедренного сустава и другие виды заболевания нередко требуют более кардинального лечения.
Хирургическая методика может понадобиться при таких проблемах:
- надавливание на сосуды;
- разрастание новообразований и риски разрыва кисты;
- риск развития тромбофлебита и воспаление в суставной поверхности.
Операция по удалению кистозного мешка делается под обезболиванием местного типа. Процедура производится вместе с убиранием капсулы. Это провоцирует отечность в локальной области.
Чтобы снизить риски развития рецидива рекомендуется использовать прибор артроскоп.
После хирургического вмешательства рекомендуется соблюдать следующие правила:
- Период реабилитации длится примерно две недели. В это время рекомендуется делать лечебные упражнения и принимать лекарства.
- На определенное время накладывается гипс или тугая повязка. Их нельзя снимать.
- Активные движения рекомендуется свести к минимуму. Запрещается подъем тяжестей.
Через несколько недель сустав восстановит свои функции. При необходимости назначаются обезболивающие препараты. Лечение народными средствами может быть эффективно на начальных стадиях болезни.
Подобные процедуры не заменяют основного лечения. Кистозные новообразования в тазобедренном суставе не так легко поддаются диагностике. Поэтому стоит обратиться к врачу при появлении даже малейших симптомов.
источник