Регистрация: 05.02.2006 Сообщений: 14 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
Моей маме 4 месяца назад было сделано УЗИ печени. На снимках врач обнаружил 2 образования размером 9 и 8 мм. Он сказал, чтобы через 1,5 месяца она сделала повторное УЗИ, чтобы поставить точный диагноз, а пока он сказал, что вероятность того, что опухоль злокачественная 3% из 100. При этом он не сказал, что надо делать какие-либо анализы, просто ждать 1,5 месяца. Мама ему поверила и ни к какому другому врачу не пошла. А я как-то засомневалась в его компетенции (мне кажется, что хотя бы анализ крови произвести надо было Я на снимках естественно ничего не вижу, лишь там, где есть стрелочки, поставленные на снимке видны два маленьких пятнышка, немного, буквально на пару тонов отличающиеся по цвету от остального снимка.
Сейчас пршло 4 месяца, мама на повторное узи пока не ходила, сказала, что у нее же ничего не болит. заставить ее отправиться к врачу ни мне, ни мужу не удалось. за это время мамочка поправилась на пару кг (мы всей семьей ездили к бабушке в деревню. сказались съеденные пирожки). Мама чувствует себя хорошо. У меня вопрос. если бы на снимках тогда была раковая опухоль, то на данный момент по ее состоянию можно ли было это заметить, узист сам может отличить полип от допустим рака или кисты. В его диагнозе написано, по-моему (почерк не разборчив) киста.
ответте пожалуста на мои вопросы, я преживаю за нее даже больше, чем она за себя. у меня с детства была только она и бабушка, папа нас бросил, поэтому они и мой муж самые любимые и дорогие мне люди на всем белом свете.
Мама никогда не злоупотребляла алкаголем, не курила, жирного не ест, ей 46лет.
Регистрация: 16.12.2004 Сообщений: 583 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
Уважаемый Микуленька,
Сейчас следует сдать общий и биохимический анализ крови плюс анализ крови же на альфа-фетопротеин.
Необходимо также повторное исследование печени — компьютерная или магнитно-резонансная томография — и, скорее всего, биопсия.
Удачи!
С уважением,
Андрей Зарецкий
Регистрация: 25.10.2003 Сообщений: 9 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
Если размер очага 8 мм, то КТ или МРТ генез может не уточнить (предел метода), точно так же как общий и б/х анализ крови скорее всего будут без изменений. Повторное УЗИ сходить необходимо. Если образования растут, или появились новые, то необходимо сначала выполнить фиброгастродуоденоскопию, обследование толстой кишки, рентгенографию грудной клетки, конс. гинеколога для исключения локализации первичной опухоли там.
Регистрация: 08.08.2004 Сообщений: 669 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
циьата: Если размер очага 8 мм, то КТ или МРТ генез может не уточнить (предел метода),
Абсолютно не согласен. Предел в диф дагностике опухоли почки — да, согласен, и то, надо смотреть не только почку, а оценивать все жалобы, анамнез итд, например при верифицировнном метастазе, при не обнаруженном первичном очаге, увидеть какой либо объем в почке при кт размером до 2см, естественно не отдиферецируешь слёту, но, думать необходимо о небольшой опухоли естественно. А в пчени, два очага, до 1см, или гемангиомы или кисты, при отсутствии динамики роста. На КТ 100% отдиференцировать реально. На УЗИ, так же, при наличии нормального исследования, нормальным врачом, вполне возможно. цитата: оцениватьточно так же как общий и б/х анализ крови скорее всего будут без изменений.
Тоже не реально. Нет исходных данных, динамику не оценим. цитата: Повторное УЗИ сходить необходимо.
-100%.
цитата: Если образования растут, или появились новые то необходимо сначала выполнить фиброгастродуоденоскопию, обследование толстой кишки, рентгенографию грудной клетки, конс. гинеколога для исключения локализации первичной опухоли там.
— Первое!. Молочная железа.
Регистрация: 12.10.2004 Сообщений: 375 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
Во-первых, соглашусь со всеми в том что необходимо выполнить УЗС повторно.
Во-вторых отдифференцировать кисту или гемангиому от опухолевого поражения по традиционной КТ практически невозможно, альтернатива — КТ-ангиография (в некоторых источниках КТ с контрастированием). По ультразвуковой картине можно говорить о природе образования лишь с определенной долей вероятность, впрочем с невысокой.
Биопсия образования в 8 мм — насколько это реально? Попасть иглой в просянное зернышко — задача не простая. Думаю такое возможно лишь при лапароскопии, и то только при субкапсулярном расположении очагов.
КТ-ангиография — достаточно дорогое удовольствие, по крайней мере у нас в Иркутске — это около 6 тысяч. По-этому действительно, при увеличении образований в динамике необходимо провести вышеуказанные исследования (ФКС, ФГДС, маммография, УЗИ малого таза, рентгенография грудной клетки).
Регистрация: 08.08.2004 Сообщений: 669 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
цитата: отдифференцировать кисту или гемангиому от опухолевого поражения по традиционной КТ практически невозможно, альтернатива — КТ-ангиография (в некоторых источниках КТ с контрастированием).
— Присылайте. Готов глазами поработать в очередной раз, прям здесь. Некоторые сосуд с метастазом путают, так что.
цитата: По ультразвуковой картине можно говорить о природе образования лишь с определенной долей вероятность, впрочем с невысокой.
Смотря кто смотрит, опять же.
цитата: Биопсия образования в 8 мм — насколько это реально?
Да не пойдет никто на это. КТ на это есть.
цитата: при увеличении образований в динамике необходимо провести вышеуказанные исследования (ФКС, ФГДС, маммография, УЗИ малого таза, рентгенография грудной клетки).
Просто смотреть больного нужно, потом решать, что и в какую очередь, может всё видно руками и глазами.
Регистрация: 16.12.2004 Сообщений: 583 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
Одним словом, сейчас ваш первый шаг, Микуленька — компьютерная томография брюшной полости (желательно на мультиспиральном томографе) или повтор УЗИ, а лучше — и то и то.
Снимки требуйте на руки и выкладывайте сюда.
С уважением,
Андрей Зарецкий
Регистрация: 05.02.2006 Сообщений: 14 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
К сожалению, дома стоит не очень хороший сканер, поэтому фотография получилась только такая.
Регистрация: 05.02.2006 Сообщений: 14 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
Регистрация: 12.10.2004 Сообщений: 375 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
Простите, у меня не открываются эти файлы, а нельзя ли просто написать?
Регистрация: 05.02.2006 Сообщений: 14 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
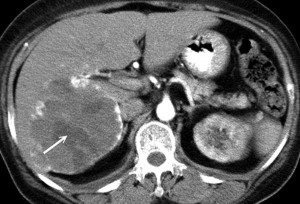
пЕЧЕНЬ — не выступает из под реберной дуги, контуры ровные, эхоструктура печени не изменена, в правой доли печени анэхогенные образования, d9на8и d11на 10мм,сосудистый рисунок не изменен, желчный пузырь — состояние после холицизации (по моему так написано, в общем его маме удалили из за каменей, лапраскопией, 4 года назад), поджелуд железа не увеличена, контуры ровные, эхоструктура усилена,очаговых изменений нет, желчн проток не расштрен, заключение, образование правой доли печени (кисты?), состояние после холидизации, диффузные изменения поджелуд железы, дальше непонятно написано.
Регистрация: 05.02.2006 Сообщений: 14 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
Мама сделала повторное узи, образования в размере не изменились, диагноз опять киста?
Сказали прийти через 6 месяцев на очередной уз-контроль, а потом раз в год. В больниуе поставили новый уз-аппарат, на снимке видны два овала, темного цвета.
Если бы это был рак или метостазы, то они бы уже изменили размер за 4 месяца? Чем опасны кисты?
Регистрация: 08.08.2004 Сообщений: 669 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
за 4 месяца не появились еще, а ти два без динамики. Это точно не метастазы, что?, уточняйте не здесь. Файлы под раром, не открываются. СРКТ, выполните, чтобы быть спокойными, да и нам спокойнее будет. Удачи Вам. Пишите.
Регистрация: 26.11.2004 Сообщений: 23 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
Уважаемый Микуленька!
Мой вам совет: перестрахуйтесь и сделайте КТ-ангинографию Вашей маме.
Вот так-то: Врачи сами пишут: «. отдифференцировать кисту или гемангиому от опухолевого поражения по традиционной КТ практически невозможно».
Хочется задать вопрос: «А смысл?»
То есть зачем делать УЗИ И КТ, когда это всё равно можно проморгать метастазы? Лучше уж сразу делать КТ-ангиографию!
Лучше отдать 200$, чем потерять близгоко человека!
Причём тут слова «. Дорогое удовольствие. »
Да уж не дороже человеческой жизни!
Или всё как всегда завязано на деньгах?
Всё упирается в деньги. Всё покупается и продаётся.
Зачем это УЗИ, если человек умирает из-за того, что когда-то писали, что «гемангиомы. гемангиомы», А потом — метастазы. И ничего сделать уже нельзя, когда вся клиника — «на лицо».
Регистрация: 08.08.2004 Сообщений: 669 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
Всё верно Тамара, давайте так же сделаем МРТ и ПЭТ, тогда мы всё увидим. бред какой-то вы говорите, честноеслово, ну и ходите к машинам да компьютерам на приёмы, пусть вас лечат роботы и программы а диагнозы ставят только кибермозги, это же круто, а как же врач? Вы знаете что например в голандии кт описывает техник, обычный техник обслуживающий исследование, а как же врач раньше принимал дома у себя, по 150 человек в день, не имея ни-че-го. стетоскоп, пальцы, руки, мозги и ставились диагнозы, лечли массу болезней в т.числе и онкологию и почму-то вы сами! предпочтаете общение с теми, кто вас не устраивает, ищете в словах то, что вам не нужно совсем, при оценке например этих двух образований в печени по СРКТ, обычному лоховскому односрезовому, просто надо посмотреть всё остальное, глазками, если глазки того, кто смотрит, понимают что видят. так вот, если там не к чему прицепиться, только маньяк может сказать, что надо дифференцировать два очага от метастазов. надо работать на своём месте и обследоваться там, где это делают каждый день, КТ в онкологии например, а не ходить к стоматологу, чтобы тот посмотрел вам кости таза. Я не увидел здесь еще ни одного слова с осмотра врача, что в молочных железах, что там-то и там-то, только » вот пошла к УЗИсту, кто послал? что хотел врач от узиста? почему пришла к врачу? что беспокоило? что еще смотрели на УЗИ, у какого врача наблюдалась и почему. занимайтесь своим делом. И больше не надо давать советов на таком уровне, здесь по крайней мере. Надеюсь всё понятно почему. Сносить посты будем безбожно. Пациенту надо тоже думать. Как спрашиваете, так и отвечаем. Нет информации никакой, кроме УЗИ и мнений по интерпритации. Все.
Регистрация: 12.10.2004 Сообщений: 375 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
Согласен с Дмитрием Ярославовичем. Динамики роста образований нет. Размер их очень мал. Необходимо динамически наблюдаться в поликлинике — выполнить УЗС печени через 3 месяца и снова посмотреть динамику размеров.
Регистрация: 26.11.2004 Сообщений: 23 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
Да. о чём можно говорить, если сквозит желчь во всех словах. Не желала я бы попасть именно в ваши руки. Сразу надо ставить на себе крест. Мама моя умерла и всё из-за таких, как вы.
А мне не надо давать советы, оставьте их для себя.
Кто на какое УЗИ послал и кто был узист, с какими он «глазками» мне теперь всё равно. И не вам у меня об этом спрашивать. Угробиди человека и всё. Другой уже сказал: «Какие к чёрту, «гемангиомы» при таком анамнезе?» И это было, когда ничего уже нельзя сделать. Даже не хочу сейчас призывать к здравому смыслу, т.к. это бесполезно.
Регистрация: 14.07.2005 Сообщений: 1,301 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
Господа, простите, ради Бога, эту милую женщину.
Она ослеплена болью, и не ведает, что творит.
Простите и нас, что являемся невольными свидетелями этого.
Можно сделать вид, что ничего не происходит, но это будет неправда.
Нам обидно и больно за ВАС.
Простите.
Регистрация: 08.08.2004 Сообщений: 669 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
Тамара, да не было у нас анамнеза, не было никаких данных, в форуме есть правила, которые никто не будет нарушать, включая и Вас. Я сожалею о Вашей потере, но по моему ни я, ни кто-либо другой, не виновны в смерти вашей мамы. Здесь мы и думать не могли, что Вы пытаетесь устроить нам экзамены по умершему больному. Никакой желчи Тамара, абсолютно всё в норме, а вот то что вы якобы пытались, вот это лукавство, т.к. у вас на глазах была мама и вы видели, что наблюдение и лечение ни к чему не приводят, но настойчиво чего-то ждали, чего? вот в первую очередь об этом подумайте, а не пускайтесь в обвинения людей, пытающихся разобраться в случае и чем-то вам помочь..
Регистрация: 26.11.2004 Сообщений: 23 Поблагодарил(а): 0 раз Поблагодарили: 0 раз —>
На протяжении 9 месяцев по УЗИ врач говорил, что были гемангиомы в печени. И мы верили, и я — тоже. Какое же это лукавство?
Я спрашивала, имеют ли гемангиомы тенденцию к озлокачествлению, мне сказали: «Нет — нет, не волнуйтесь.» Поэтому мы «успокоились», не стали проводить дополнительно ещё обследования. Если б я знала.
А когда через 9 месяцев вместо гемангиом обнаружили метастазы, я спрашивала: «Ну как же так? Гемангиомы ведь не исчезают сами по себе?» Вразумительного ответа не последовало. Другой врач сказал: «Какие к чёрту гемангиомы тогда были? Уже тогда были метастазы.» Это он сказал, не видя снимков, как бы предполагая, что при таком анамнезе, кроме метастазов и быть ничего не могло, я так думаю. Когда сказали, что это — метастазы, одновременно состояние мамы стало резко ухудшаться. До этого никаких клинических проявлений не было. Аппетит был хороший, самочувствие — тоже. Вот так.
И я не ослеплена ничем, ни злостью, и ничем другим, господа. И «. ведаю, что творю. »
Неужели тяжело понять, я хочу людям открыть глаза на эту действительность потому, что когда сама столкнулась с жудким отношением к онкобольным, сначала была шокирована, и я не хочу, чтобы другие люди прошли через это.
Да, я поняла, как бы то ни было больно, что на тяжело больных людей всем наплевать. Общих фраз говорить и учить кого-то милосердию, не буду. Чего кому-то не дано, того не дано. Жалко только больных. Причём тут ослепление чем-то. Я знаю, что говорю. Если б не знала, не говорила. Это не в моих правилах.
источник
Очаговыми образованиями (или очагами) печени называют единичные или множественные участки изменения ее структуры, которые бывают самого разного происхождения – как доброкачественного, так и злокачественного.
Чаще всего очаги выявляются при УЗИ, но иногда являются случайной находкой при компьютерной томографии или МРТ, когда исследование выполнялось по какой-то иной причине. При этом КТ используется для уточнения размеров, количества, расположения и структуры очагов. При этом по результатам КТ врач, как правило, должен ответить на вопросы о характере изменений: имеем ли мы дело с доброкачественным процессом (например, кистой или гемангиомой), либо злокачественным процессом (рак, метастазы, и т.п.). В ряде случаев после выполнения КТ диагноз остается сомнительным. В таких случаях рекомендуется получить второе медицинское мнение по результатам исследования.
Иногда патологическое образование печени выявляется при сцинтиграфии или ПЭТ (очаг гиперфиксации РФП).
Все объемные образования печени, выявленные при компьютерной томографии, можно разделить в зависимости от следующих параметров:
1) Плотность – характеристика любой ткани организма, которая измеряется на компьютерных томограммах в т.н. единицах Хаунсфилда. В зависимости от рентгеновской плотности очаги бывают гипо-, гипер- и изоденсными по отношению к окружающей нормальной паренхиме. По плотности можно предположить, что находится в структуре очага: кровь, другая жидкость, мягкотканный компонент. Более достоверно выявляются участки обызвествления – кальцинаты.
2) Структура. Кистозные образования подразделяются на одно- и многокамерные; они могут иметь хорошо видимую стенку или не иметь таковой; содержать включения кальция, геморрагическую – гиперденсную – жидкость, гиподенсную жидкость, например, желчь. Внутри можно обнаружить инородное тело или паразита, кистозный или мягкотканный компонент. Также структура может быть однородная или неоднородная, последняя часто объясняется участками некроза. Выявление извести и кальцинатов свидетельствует о длительности процесса.
3) Форма может быть приближенной к шару, вытянутая, неправильная (иррегулярная) и т. д.
4) Контуры. Ровные или неровные, четкие или нечеткие, видимые на всем протяжении или на ограниченном участке.
5) Размеры. Измеряются линейные размеры очага (длинник и поперечник) на аксиальном срезе либо все три размера (когда это возможно, указывается также объем). Если планируется контрольное исследование через определенное время, выбирается т. н. «маркерный» очаг, изменение размеров которого будет оцениваться во времени.
6) Расположение необходимо указывать в описании КТ-исследования: локализуется ли патологический участок непосредственно в глубине органа, под капсулой, рядом с крупными сосудами, с желчными протоками, с желчным пузырем и т. д. Это может быть навести на мысли о его природе: например, билиарные кисты локализованы чаще всего вблизи желчных протоков, вблизи желчного пузыря.
7) Количество. Солитарный очаг в печени означает одиночный. Число патологических участков (например, метастазов при раке желудка или других органов системы пищеварения) может варьировать. Выявление одного метастаза уже позволяет выставить стадию M1 по системе TNM. Однако следует учитывать, что множественные очаговые образования в печени – это не всегда метастазы, и врач-рентгенолог обязан провести их дифференциальную диагностику, сопоставив многочисленные КТ-признаки.
8) Особенности накопления контраста. Чем меньше накопление контраста в очаге, тем меньше он кровоснабжается. Наоборот, чем быстрее накапливается контраст, тем более развита сосудистая сеть. Чем быстрее снижается плотность после окончания введения контраста, тем интенсивнее кровоток в очаге.
Так, гемангиома печени на КТ без контраста выглядит как гиподенсный участок, природу которого установить затруднительно. В артериальную фазу контрастирования наблюдается значительное увеличение плотностных характеристик гемангиомы (из-за накопления контрастированной крови в сосудистых лакунах), но затем ее плотность снижается и постепенно приходит к прежним значениям, что позволяет отличить гемангиому печени от рака, так как злокачественные новообразования, например, рак кишечника с метастазами в печень при КТ с контрастированием проявляется иначе: для метастазов наиболее характерно усиление плотности в виде «кольца» («ободка»), которое отображает активную (васкуляризованную) часть опухоли.
Гемангиома печени или рак? КТ брюшной полости с контрастным усилением: типичное накопление контраста в виде лакун помогает дифференцировать гемангиому от рака и установить правильный диагноз: кавернозная гемангиома.
Гиподенсные образования имеют плотность ниже нормальной паренхимы (в норме ее плотность составляет +50…+70 единиц Хаунсфилда – без контрастирования) и представляют собой следующие морфологические варианты:
1) Жировые образования имеют плотность от -100 до -10 единиц Хаунсфилда. Это может быть липома, фибролипома, ангиолипома, ангиофибролипома, аденома, липосаркома и некоторые другие опухоли из жировой ткани (а также участок с отрицательной плотностью может быть обусловлен локальным участком жировой инфильтрации, или жирового гепатоза).
2) Гиподенсный очаг плотностью 0…+20 единиц Хаунсфилда чаще всего содержит жидкость. Это может быть простая или паразитарная киста, билома – скопление желчи после операций на желчном пузыре и протоках, а также кистозные метастазы.
3) Гиподенсный очаг плотностью +20…+40 единиц Хаунсфилда бывает обусловлен как жидкостным содержимым, так и мягкотканным. Здесь гораздо больше вариантов, при составлении дифференциального ряда нужно учитывать размеры, форму, характер накопления контрастного вещества.
Капиллярная гемангиома правой доли печени: КТ с контрастным усилением в артериальную фазу выявляет гиперденсный участок.
Гиперденсные очаги имеют рентгеновскую плотнтость выше нормальной паренхимы (>70 единиц Хаунсфилда) и могут быть обусловлены кистами, содержащими плотную жидкость (с примесями белка или крови), либо их субстратом является опухоль или кальцинат.
1) Очаг плотностью +200…+400 единиц Хаунсфилда обусловлен наличием кальция в структуре. Это может быть обызвествленная киста, фиброма, фиброаденома (либо другая опухоль), обызвествленная гематома.
2) Локальный участок повышения плотности паренхимы зачастую бывает обусловлен отложениями металлов – солей алюминия, железа и т.д.
3) Опухоли бывают как гиперденсными, так и гиподенсными.
Кистозный характер при КТ имеют следующие образования:
1) Простая киста печени — что это? Простая киста возникает в результате эмбриогенеза и представляет собой ограниченное капуслой скопление жидкости. На КТ она имеют ровные края, четкие контуры, обычно правильную форму; плотностные характеристики жидкости +5…+20 единиц Хаунсфилда, не содержит каких-либо включений (кровь, кальций и т. д.), в их структуре нет перегородок, стенка ровная, без локальных утолщений. Контраст такие кисты не накапливают. Часто возникает вопрос, может ли киста печени перерасти в рак. Если киста имеет типичные КТ-характеристики, тревоги она вызывать не должна, озлокачествления кисты не бывает. Но важно отличить простую кисту от эхинококковой, от кистозной формы метастаза или кистозного рака.
2) Кистозные метастазы в печень при раке молочной железы, желудка, других органов обычно множественные, имеют неправильную форму, неоднородную структуру, размеры от 0,5 см до нескольких десятков см. Характеризуются накоплением контраста в виде «кольца». Обладают инфильтративным ростом. Подозрение на mts в печени возникает при КТ нередко, в таких случаях может помочь второе мнение по снимкам. В наше время множественные метастазы нередко успешно лечатся в крупных онкологических клиниках, где применяются различные методики (хирургическое удаление, химиоэмболизация, радиочастотная абляция и т.п.).
3) Кистозная форма гепатоцеллюлярного рака: форма неправильная, может выявляться солидный компонент (при кистозной форме он выражен минимально), опухоль единичная, оказывает объемное воздействие на рядом расположенные сосуды и желчные протоки.
4) Паразитарные кисты. Чаще всего эти кисты представлены эхинококком, реже – альвеококком. Бывают множественными или единичными, имеют хорошо видимую стенку, усиливающуюся при контрастировании. Бывают однокамерные и многокамерные паразитарные кисты. Внутри таких кист можно обнаружить паразита.
5) Гемангиома правой доли печени, либо левой доли. Гемангиома печени на КТ выглядит как типичный гиподенсный очаг, при контрастировании в артериальную фазу резко усиливается, в результате чего становятся видимыми сосудистые лакуны, а затем медленно теряет контраст. Атипичные гемангиомы на КТ имеют несколько другие характеристики, и отличить их от злокачественного поражения помогает взгляд опытного рентгенолога, имеющего опыт в диагностике заболеваний брюшной полости.
Вторичные (секундарные) изменения в печени на КТ. Рак кишечника с метастазами. Прогноз неблагоприятный, учитывая размеры и количество метастазов.
«Солидный» означает мягкотканный, состоящий из живой ткани. Какие бывают солидные образрования?
1) Объемное образование с включениями жира: липома, липофиброма, ангиолипома, липосаркома и др. Имеют характерную структуру и плотностные характеристики, соответствующие жировой ткани.
2) Фокальная нодулярная гиперплазия (ФНГ) имеет неправильную форму (в виде узла), при нативном исследовании – гиперденсный (незначительно выше нормальной плотности), при контрастировании неравномерно усиливается.
3) Регенераторный узел, локальный участок фиброза либо жировой инфильтрации – признак перерождения печеночной ткани под влиянием различного характера интоксикацией или травм, признак цирроза. Выглядит как локальный гипо- (жировая инфильтрация) или гиперденсный (фиброз) участок.
4) Гепатоцеллюлярный рак (ГЦР). Выглядит как объемное образование неправильной формы, различных размеров (иногда несколько десятков сантиметров в поперечнике), структура его неоднородна – при КТ могут быть выявлены участки некроза, полости (не усиливающиеся при контрастировании). Ткань опухоли за счет хорошего кровоснабжения повышает плотность при контрастировании.
Не все специалисты способны достоверно определить изменения в печени, выявленные при компьютерной томографии. Это во многом зависит от опыта рентгенолога, от качества выполнения исследования. К сожалению, при выполнении компьютерной томографии и других лучевых исследований (особенно в отдаленных периферийных клиниках) изменения иногда бывают пропущены, либо неверно истолкованы. Можно ли перепутать метастазы в печени? Увы, нередко обычные доброкачественные гемангиомы трактуются как метастазы, либо наоборот. В ряде случаев кистозные метастазы в печень трактуются как простые кисты, если к тому же не использовать контрастирование. В целом нужно отметить, что диагноз «mts печени» достаточно сложный в плане дифференцировки с другими множественными очаговыми изменениями.
Второе консультативное мнение врача, обладающего опытом в анализе КТ-исследований брюшной полости, всегда полезно – заключение по исследованию даст специалист, имеющий высшую врачебную категорию или научное звание, после подробного ознакомления с историей заболевания, с результатами лабораторных тестов и т. д. В результате точность диагностики становится выше, что позволяет определиться с дальнейшим направлением лечения (либо назначить дополнительные инструментальные и иные диагностические исследования).
Чтобы получить Второе мнение по результатам КТ или МРТ, можно обратиться в Национальную телерадиологическую сеть. Сделать это можно удаленно, не выходя из дома. Достаточно иметь результаты исследования на диске. В течение 24 часов с момента отправки снимков вы получите квалифицированный пересмотр КТ или МРТ с подробным описанием в виде заключения с подписью высококвалифицированного диагноста.
источник
Опухоли печени представляют собой разнородную группу злокачественных и доброкачественных образований. Опухоли могут проявляться и местными (боли в подреберье, желтуха) и общими симптомами (усталость, похудание, анорексия).
Многие опухоли печени обнаруживаются случайно при проведении визуализационных исследований. Кроме того, печень является излюбленным местом метастазирования раковых опухолей, и метастазы в печени возникают чаще, чем первичные опухоли печени.
Злокачественные опухоли печени:
Доброкачественные опухоли печени:
• Очаговая узловая гиперплазия
Гепатоцеллюлярная карцинома (ГЦК) является самой распространенной первичной злокачественная опухолью печени у взрослых. Самая высокая заболеваемость этим раком отмечается в Китае, что составляет около 50% всех случаев ГЦК в мире. Она развивается преимущественно у пациентов с хроническими заболеваниями печени и циррозом печени, то есть существует тесная связь между развитием ГЦК и вирусными гепатитами В и С. ГЦК может быть единичным и многоочаговым образованием. Диагностика начинаться с оценки функции печени, выявления вирусной инфекции и определения в крови альфафетопротеина (АФП). Если АФП больше 400 нг / мл, то проводится визуализация печени с помощью КТ и МРТ (биопсия зачастую не нужна). Резекция печени является предпочтительным методом лечения у пациентов без цирроза с опухолями менее 5 см, однако только 10% -23% пациентов с ГЦК могут быть кандидатами на хирургию.
У больных с циррозом печени и единичной ГЦК (≤ 5 см в диаметре) или до трех ГЦК узлов (все ≤3 см в диаметре) рассматривается вопрос трансплантации печени.
Пациенты с прогрессирующим заболеванием или не кандидатам на резекци. печени или трансплантацию печени могут быть предложены химиотерапия, лучевая терапия, таргетная терапия, эмболизация, химиоэмболизация или аблzтивные методы лечения.
Холангиокарцинома или рак желчного протока является относительно редкой и крайне злокачественной опухолью печени. Полное хирургическое удаление холангиокарциномы является единственным вариантом лечения. Однако менее 30% пациентов показана хирургия. Лучевая терапия, как правило, в сочетании с химиотерапией, могут быть использованы для увеличения резектабельности опухоли.
Метастазы в печени является гораздо более распространенными, чем первичные опухолей печени. Это связано с двойным кровоснабжением печени. Чаще всего в печень метастазирует колоректальный рак (60% -70%). Для большинства видов рака метастазы в печени означают IV стадию рака. Визуализируют метастазы КТ и МРТ с контрастированием. Лечение метастазов зависит от вида первичного рака и размеров. Например, метастазы рака прямой кишки и почки удаляют, а рака желудка — нет. Основной метод лечения – местная абляция опухоли (радиочастотная абляция (RFA), трансартериальная химиоэмболизация (TACE), необратимая электропорация (IRE)).
Гемангиома печени является наиболее распространенным доброкачественным опухолью этого органа. Они, как правило, одиночные как правило, и связаны с некоторыми генетическими синдромами (например, синдромом Kassabach-Мерритт, болезнью Рандю-Вебера-Ослера). Большинство из этих поражений протекает бессимптомно и выявляется случайно при визуализации печени по другому поводу. Трехфазная КТ или МРТ могут точно охарактеризовать эти опухоли и отличить их от других поражений. Небольшие гемангиомы не требуют лечения. Большие симптоматические гемангиомы удаляют.
Аденома печени или гепатоцеллюлярная аденома — редкая доброкачественная опухоль, которая возникает в основном у женщин детородного возраста, и связана с использованием оральных контрацептивов. У мужчин, аденома печени связана с использованием анаболических стероидов. Хорошо видна при КТ и МРТ. Хирургическая резекция показана при симптоматических и больших аденомах (более 5см).
Киста печени, в частности простая киста, как правило бессимптомное образование, которое хорошо визуализируются при УЗИ. Хирургическое вмешательство, заключается в удалении оболочки и опорожнении кисты, может быть проведена склеротерапия. Если киста большая или диагноз вызывает сомнения, ее полностью удаляют.
Очаговая узловая гиперплазия – самая безобидная опухоль, однако ее можно спутать с другими опухолями печени, но даже и в этом случае необходимость в инвазивных диагностических процедурах (например, биопсии печени) сократилось в связи улучшением качества визуализационных исследований. Лечения не требуется.
Хирургия является основным методом лечения для большинства опухолей печени. Послеоперационные результаты резекции печени в последние годы улучшились благодаря совершенствованию хирургических методов и интраоперационной помощи, особенно в крупных центрах за рубежом.
Местно — регионарная терапия злокачественных опухолей печени применяется в случае их нерезектабельности. Как правило, это введение химиопрепаратов или радиоактивных и эмболизирующих материалов в сосуды печени.
Аблятивные методы лечения опухолей печени – разрушение опухоли без хирургической резекции с помощью чрескожных электродов и внутрисосудистых катетеров: микроволновая абляция, радиочастотная абляция, криоабляция, этаноловая и другие химические абляции.
Диагностика и лечение любой опухоли печени на уровне лучших мировых стандартов проводится в клиниках Сингапура (агентство VitaAgency).
источник
Страны с жарким климатом являются лидерами по количеству паразитарных возбудителей (эхинококков, альвеококков и других). Эти микроорганизмы способны провоцировать множество патологий в организме человека и животных, в т. ч. кисты печени. Опухоли, вызванные другими причинами больше характерны для экономически развитых стран, с активно развитой промышленностью.
Печеночная киста представляет собой доброкачественное образование, возникающее в любой доле печени и состоящее из плотной оболочки (капсулы), заполненной жидкостью. Цвет содержимого варьируется от прозрачного до желтого, с различными включениями (крови, желчи, гноя) или без них.
Опухоль может присутствовать в единичном или множественном количестве (поликистоз) и иметь разные размеры.
Мелкие кисты до 3-х см. в диаметре не опасны, но требуют тщательного наблюдения специалиста.
К тяжелым осложнениям могут приводить крупные образования. Увеличиваясь в размерах, они сдавливают ткани других органов, сосуды и желчные протоки, чем нарушают их работу.
В некоторых случаях капсулы могут разрываться и приводить к попаданию их содержимого в общий кровоток.
На сегодняшний день, механизм возникновения патологии до конца не изучен. Считается, что главную роль играют следующие факторы:
- наследственность;
- воспалительные заболевания печени;
- паразиты;
- травмы и оперативные вмешательства;
- длительный прием лекарств;
- изменение гормонального фона.
По последним статистическим данным, киста печени является редкой патологией, от которой страдают 0,8 – 1% населения.
Представительницы женского пола, попадают в этот список в несколько раз чаще чем мужчины. Такую закономерность связывают с частыми гормональными изменениями, наступающими в период полового созревания, при беременности, лактации и во время менопаузы. У большинства пациенток недуг диагностируют в возрасте от 40 до 50 лет.
Дети болеют еще реже. Считается, что образование опухолей возникает по тем же причинам, что у взрослых и не имеет отличий в отношении диагностики и лечения.
Симптомы появляются после достижения кистой внушительных размеров, обычно от 6 см. и более. Человек может ощущать:
- дискомфорт и боль в правом боку;
- тошноту, рвоту;
- горечь во рту;
- потерю аппетита;
- снижение веса;
- осветление кала и потемнение мочи;
- желтушность кожных покровов;
- кожный зуд;
- общее ухудшения самочувствия.
Исходя из происхождения, кисты делят на:
- Паразитарные. Вызываются альвеококком и эхинококком, ленточными червями. Инкубационный период, от 2-х дней до нескольких лет.
- Не паразитарные. Включают в себя капсулы, образовавшиеся в период внутриутробного развития (истинная киста), в результате неправильно сформированных желчных протоков. Другая разновидность патологии (ложная киста) образовывается как следствие всевозможных повреждений органа.
В зависимости от диаметра, выделяют следующие типы кисты:
Все вышеперечисленные разновидности могут наблюдаться во множественном количестве, что значительно утяжеляет течение болезни.
Если капсула разрывается, воспаляется и на ней образуется гной, то такую кисту называют осложненной. Данный вид опухоли требует немедленного лечения, из-за опасности развития смертельно-опасных последствий!
Длительное бессимптомное течение не позволяет заподозрить болезнь на ранней стадии. Такие опухоли выявляют случайно, при плановом обследовании или подозрении на другие патологии.
Появление симптомов характерно для крупных образований, нередко пальпирующихся врачом при первичном осмотре.
Для подтверждения диагноза, применяют следующие методы диагностики:
При наличии кисты, дополнительно проводят:
- пункцию, для исследования жидкого содержимого капсулы;
- биопсию ткани, для исключения онкологии;
- серологический анализ крови методами РНГА (реакция непрямой гемагглютинации), ИФА (иммуноферментный анализ), позволяющий выявить паразитов;
- биохимический анализ крови, для оценки состояния работы печени и других органов.
Показанием к удалению кисты является:
- диаметр свыше 3 сантиметров;
- осложнения;
- ухудшение самочувствия больного;
- наличие паразитарной кисты.
Операцию проводят одним из следующих методов:
- резекция – отсечение пораженной доли печени;
- вскрытие капсулы с выведением из нее жидкости;
- перицистэктомия – вылущивание кисты;
- марсупиализация – вскрытие капсулы, с последующим соединением ее стенок с местом рассечения;
- цистрогастроанастомоз – сообщение кисты с кишечником или желудком.
Лекарственные препараты назначаются для снятия неприятных ощущений больного.
- обезболивающие и анальгетики;
- гепатопротекторы;
- ферменты;
- обволакивающие средства;
- желчегонные препараты;
- витамины;
- сорбенты;
- антибиотики.
В послеоперационный период, больному назначается строгая диета, которую требуется соблюдать не менее полугода. При наличии осложнений, срок продлевается.
В 1-е сутки рекомендуется отказаться от еды и употреблять только воду. На 2-3 день можно кушать каши, сваренные на воде и овощные бульоны. Постепенно в рацион вводят остальные продукты исключающие:
- жареное;
- острое;
- жирное;
- копченое;
- консервы;
- маринованные блюда;
- соусы, майонезы;
- томаты;
- пряности;
- кофе;
- шоколад;
- какао;
- алкоголь;
- бобовые;
- яйца вкрутую;
- свежий хлеб и сладости.
В качестве вспомогательной терапии могут применяться народные средства, которые не лечат новообразование, а лишь улучшают состояние органов желудочно-кишечного тракта.
Хорошо скажутся на состоянии печени следующие рецепты:
- Лопух. Из листьев растения выжимают сок, и принимают за 30 мин. до приема пищи, по 1-2 столовые ложки, 3 раза в день.
- Перепелиные яйца. Каждое утро, натощак выпивают по 5 сырых яиц.
- Девясил. 1 ст. л. измельченных листьев растения (можно сухого) заливают стаканом кипятка. Настаивают пока не станет теплым, процеживают. Употребляют по пол стакана, 4 раза в день, независимо от приема пищи.
Чтобы снизить вероятность заболевания, необходимо:
- укреплять иммунную систему организма (спорт, закаливание, прогулки на свежем воздухе);
- мыть руки после посещения общественных мест;
- быть предельно аккуратными во время путешествий в теплые страны;
- хорошо мыть фрукты и овощи перед употреблением в пищу;
- пить только кипяченую воду;
- не переедать и ограничивать продукты, не приносящие пользу;
- избавиться от вредных привычек.
Нередко, первые проявления кисты дают о себе знать после достижения ими внушительных размеров. Такие образования вызывают болезненные симптомы и могут провоцировать следующие осложнения:
- нагноение кисты или окружающих тканей;
- попадание кистозной жидкости в брюшную полость и кровоток, в следствии ее разрыва;
- кровоизлияние в кисту;
- перерождение в онкологию (крайне редко);
- перитонит (инфицирование брюшной полости);
- печеночная недостаточность (полный или частичный отказ печени, чаще наблюдается при поликистозе).
Исход заболевания прогнозировать сложно. Маленькие и средние кисты могут прекратить рост и лечение не потребуется на протяжении всей жизни.
После удаления больших опухолей, необходимо некоторое время соблюдать все рекомендации врачей и проходить обследование. При благоприятном исходе, повторных образований кист может и не быть.
В более редких случаях, капсулы быстро увеличиваются в размерах, ухудшают качество жизни больного и могут стать причиной серьезных проблем со здоровьем. Не исключаются летальные исходы и необходимость пересадки печени.
А в этом видео можно посмотреть, как проводиться операция по удалению печеночной кисты. В данном случае применяется лапароскопический метод резекции.
После подтверждения диагноза не стоит впадать в панику. Зачастую заболевание на ранних стадиях не опасно и в лечении не нуждается. Однако пациент должен помнить, что киста может увеличиваться в размерах, и вызывать проблемы со здоровьем, поэтому затягивать с визитом к врачу и игнорировать его рекомендации опасно. При наличии показаний к операции, врач подберет оптимальный метод ее проведения. При благоприятном исходе, уже через полгода можно вернуться к привычному образу жизни.
источник
Можно ли спутать кисту яичника с раком. Реальная угроза жизни — злокачественные опухоли яичников. Киста яичника – каков риск озлокачествления
Киста яичника – это доброкачественное опухолевидное образование, заполненное жидкостью. Патология выявляется в любом возрасте, в том числе у подростков и женщин в менопаузу. Отличается бессимптомным течением, может давать нарушение менструального цикла и появление болей внизу живота. Некоторые образования яичника склонны к самопроизвольному регрессу, другие – к бесконтрольному росту. Выяснить тип патологии и определиться с тактикой лечения можно после полного обследования у гинеколога.
Может ли киста яичника перерасти в рак? По статистике, это случается крайне редко – едва ли в 0,01% случаев. Однако под видом условно безобидного образования может скрываться истинная опухоль, в том числе и злокачественная. На начальных стадиях развития рак имитирует кисту, и выявить опасную болезнь довольно сложно. Точный диагноз порой выставляется только после удаления опухоли и гистологического исследования.
Киста яичника – это всегда доброкачественное образование. Выявление в яичниках полости, заполненной жидкостью – не повод для паники. У молодых женщин подобная патология крайне редко оказывается первой стадией злокачественного процесса. С большой долей вероятности при обследовании выявится патология, не представляющая угрозы для жизни.
Схематическое изображение кисты и рака яичника.
В гинекологии все образования яичников принято разделять на три группы:
- Доброкачественные – к ним относятся и кисты, и истинные опухоли. Выявляются чаще в репродуктивном возрасте. Не метастазируют;
- Пограничные – образования, занимающие промежуточное положение. Такие опухоли по клинической картине схожи с доброкачественными, но по клеточному строению напоминают злокачественные. Практически не дают метастазов, но склонны к рецидивам. Выявляются преимущественно после 30 лет;
- Злокачественные – отличаются инвазивным ростом (прорастают в окружающие ткани), дают метастазы. Обнаруживаются обычно в менопаузу.
Можно ли спутать кисту и рак яичника? Да, такое возможно. На ранних стадиях эти заболевания практически не отличаются, и выставить точный диагноз без обследования не получится. Существует много методов заподозрить опасную опухоль, однако окончательный вердикт дает только гистологическое заключение.
На данных картинках показано гистологическое строение кисты и рака яичника.
Не всякое образование яичника – это онкологический процесс. Вероятность злокачественного перерождения зависит от его вида:
- Фолликулярная киста не содержит в своем составе аденогенного эпителия, поэтому не может перейти в рак. Такие образования в 80% случаев спонтанно регрессируют в течение трех месяцев;
- Лютеиновая киста формируется из желтого тела. Вероятность малигнизации не доказана. Склонна к самопроизвольному исчезновению, поэтому не рассматривается как фактор риска развития рака;
- Эндометриоидная киста возникает в репродуктивном периоде и может регрессировать в менопаузу. Достоверных данных по ее малигнизации не получено. Считается, что образование больших размеров (от 9 см) склонно к озлокачествлению. Замечено, что существование эндометриоза повышает вероятность развития рака яичников и кишечника;
- Простая серозная киста при обследовании нередко оказывается истинной опухолью. Возможно перерождение в рак;
- Параовариальная киста отличается бессимптомным течением, поэтому выявляется при достижении больших размеров. Не исключена возможность озлокачествления;
- Дермоидная киста – это врожденная патология. Содержит элементы эмбриональных тканей (ногти, волосы, жировые и нервные клетки). Может перерасти в злокачественное новообразование;
- Геморрагическая киста не является отдельной патологией. Полость, заполненная кровью, возникает на основе любого образования яичника. Не может считаться признаком малигнизации.
Различные типы кист яичника.
Есть мнение, что рак чаще выявляется на правом яичнике, тогда как на левом малигнизация случается реже. Никаких научных подтверждений этой теории не было найдено. Справа действительно чаще образуются опухоли – и доброкачественные, и злокачественные, что объясняется активным кровоснабжением этой зоны. В правом яичнике чаще происходит овуляция, но этот фактор не может говорить о риске малигнизации. Достоверных статистических данных по этому вопросу пока не представлено.
Достоверно неизвестно, как часто киста яичника перерождается в рак. Специалисты указывают, что не более чем в 0,01% случаев, однако эта цифра может меняться в зависимости от наличия факторов риска:
- Возраст. У молодых женщин крайне редко киста переходит в злокачественную опухоль. Вероятность малигнизации повышается после 40 лет;
- Критические периоды развития. Особого внимания заслуживает появление полости в яичниках у девочек, не вступивших в период полового созревания, а также в постменопаузу;
- Анамнез. При рецидиве кисты требуется тщательное обследование – не исключено развитие пограничной опухоли, способной переродиться в рак;
- Сопутствующая патология. Нередко злокачественное новообразование придатков выявляется на фоне рака матки, молочных желез, кишечника;
- Наследственность. Известны случаи семейного рака яичников – и органоспецифического (только в придатках), и ассоциированного с другими опухолями (эндометрия, молочной железы).
При выявлении кисты у женщины из группы риска показано прицельное обследование для исключения рака яичников.
Генетическое наследование рака яичников.
На начальных этапах развития симптомы рака и кисты схожи, поэтому отличить одно заболевание от другого практически невозможно.
Общие признаки опухолей яичников:
- Тянущая боль внизу живота. Возникает при росте образования до 5 см в диаметре. Боль отдает в поясничную область, уходит на ягодицы и бедро;
- Нарушение функции мочевого пузыря и прямой кишки отмечается при сдавлении этих органов. При росте образования наблюдается учащенное мочеиспускание, запоры.
Почти у 80% женщин злокачественная опухоль диагностируется на поздних стадиях. Рак отличается бессимптомным течением и зачастую обнаруживается при диссеминации атипичных клеток по организму.
Распространение злокачественной опухоли по организму приводит к появлению таких симптомов:
- Необъяснимая потеря веса;
- Повышение температуры тела;
- Изжога и тошнота;
- Вздутие живота, увеличение его размеров;
- Кровянистые вагинальные выделения.
Основные симптомы рака яичника
Все эти признаки не специфичны и встречаются при различных заболеваниях. На начальных стадиях рака не выявляются и говорят о запущенном процессе.
Отличительной чертой функционального образования яичников является его спонтанное исчезновение в течение 3 месяцев. Нередко лютеиновые и фолликулярные кисты уходят сразу после очередной менструации. Если образование рассосалось – это точно был не рак, и беспокоиться не о чем. Если опухоль осталась, показано ее удаление. Гистологический анализ, проведенный после операции, позволит отличить доброкачественный процесс от злокачественного.
При появлении первых жалоб нужно обратиться к врачу и пройти обследование:
При бимануальном исследовании легко перепутать кисту и рак яичника. Во время осмотра врач находит округлое подвижное образование в проекции придатков. На этом этапе нельзя выставить точный диагноз и определить характер опухоли.
Определенное значение в диагностике злокачественных новообразований имеет осмотр лимфатических узлов. При кисте яичника лимфоузлы не увеличены, при пальпации они безболезненны. Рак дает метастазы, и лимфатические узлы увеличиваются в размерах, теряют подвижность. Клинически определить эту грань довольно сложно. Нередко даже пораженные опухолью лимфоузлы остаются нормальных размеров, что затрудняет диагностику. Многие структуры, по которым идет метастазирование раковых клеток, и вовсе не доступны для пальпации.
Пути метастазирования рака яичников.
Отличить кисту от рака помогает выявление онкомаркеров в крови:
CA-125 определяется у 88% женщин при раке яичников. Растет не только при злокачественных новообразованиях придатков, но и при опухолях другой локализации. Может быть повышен при эндометриозе и воспалении придатков.
Нормальные значения CA-125 не говорят однозначно о доброкачественном характере процесса. При раке яичников I стадии у половины женщин маркер остается в пределах нормы. Результаты не слишком показательны, однако за неимением других надежных методов анализ продолжает использоваться в гинекологической практике.
УЗИ позволяет выявить опухоль придатков, но не дает возможности определить ее клеточную структуру. Диагноз ставится косвенно на основании эхографических симптомов. В пользу злокачественного процесса говорят такие признаки:
- Неправильная форма образования;
- Неровный (бугристый) контур опухоли;
- Эхонегативное образование с множественными включениями;
- Многокамерная опухоль с большим числом перегородок.
Симптомы не слишком специфичны и выявляются далеко не всегда, однако могут рассматриваться как вероятные критерии рака яичников. В пользу малигнизации также говорит появление атипичного кровотока вокруг образования и выраженная васкуляризация капсулы (по результатам допплерометрии)
На фото ниже представлены для сравнения два ультразвуковых снимка. На первом снимке видно гипоэхогенное образование яичника без включений – предположительно киста. На втором снимке неоднородная структура образования и наличие включений говорят в пользу рака яичника:
Солидное или кистозно-солидное образование яичника – это еще не диагноз, а только ультразвуковой признак. Злокачественная опухоль может быть как простой, так и ячеистой, разделенной на камеры перегородками.
Проводится при подозрении на раковую опухоль. Позволяет получить материал на исследование, однако на практике применяется не слишком часто. Повреждение опухоли во время пункции и аспирации содержимого повышает риск метастазирования и ухудшает прогноз заболевания.
Наблюдение за кистой яичника проводится в течение трех месяцев. За это время функциональные образования должны исчезнуть. Патологические кисты, истинные опухоли и рак регрессу не поддаются. Показано хирургическое лечение – удаление образования с обязательным гистологическим исследованием после операции.
При выявлении кисты яичника не нужно отказываться от операции. Если образование не ушло за 3 месяца, оно не пройдет самостоятельно. Некогда безобидная опухоль может быстро переродиться в рак, и тогда оперировать будет поздно. Лучше вовремя убрать подозрительное образование, чем жить в постоянном страхе.
Удаление кисты яичника проводится лапароскопическим или лапаротомным доступом (с разрезом брюшной стенки). Приоритет отдается малоинвазивным операциям. Современные технологии позволяют извлечь кисту или весь яичник через небольшие проколы. Лапароскопическая операция реже сопровождается развитием осложнений. Восстановление после малоинвазивного вмешательства занимает от 7 до 14 дней. Спустя 2 недели будет готов результат гистологического исследования, и женщина сможет точно выяснить тип опухоли и определиться с дальнейшей тактикой. Расшифровка анализа проводится гинекологом или онкологом.
Схематическое изображение лапароскопического удаления кисты яичника.
Показания для удаления кисты яичника:
- Сохранение образования более 3 месяцев без тенденции к регрессу;
- Подозрение на рак яичника (по данным УЗИ и лабораторного обследования);
- Выявление опухоли яичника в постменопаузу или у девочки до начала полового созревания.
При подозрении на малигнизацию гистологическое исследование кисты проводится во время операции. Материал забирается в лабораторию, где дежурный гистолог в течение 15-20 минут дает заключение. Дальнейшая тактика будет зависеть от результатов анализа:
- Если образование доброкачественного характера, проводится его иссечение в пределах здоровых тканей (цистэктомия). При значительном поражении яичника показано его удаление (овариоэктомия);
- При пограничных и подозрительных образованиях проводится удаление яичника вместе с кистой. Яичник помещается в пластиковый мешок и только после этого извлекается. Такая тактика предупреждает распространение раковых клеток и метастазирование опухоли;
- Если киста злокачественная, объем операции расширяется. При неинвазивном раке возможно иссечение только пораженного яичника. Рак I стадии и более – показание для удаления матки вместе с придатками. Дополнительно может быть убран большой сальник, аппендикс, селезенка, забрюшинные лимфатические узлы – участки возможных метастазов. У молодых женщин органосохраняющие операции возможны только при тщательном исследовании противоположных придатков и матки. После хирургического лечения назначается лучевая терапия и химиотерапия.
Распространение рака яичников в зависимости от стадии заболевания.
Народные методы лечения при подозрении на малигнизацию кисты не применяются. В этой ситуации недопустимо ждать – нужно как можно скорее выставить диагноз и избавиться от опухоли. Рецепты альтернативной медицины не позволяют устранить опасную болезнь и не рассматриваются даже в качестве вспомогательного метода.
Кисты и опухоли яичника выявляются и во время беременности. При подозрении на малигнизацию образование нужно удалять. Операция проводится на сроке 14-20 недель. Объем вмешательства зависит от выявленной патологии и срока беременности:
- При обнаружении кисты или доброкачественной опухоли проводится ее удаление. Яичник по возможности сохраняется;
- При выявлении рака I стадии на ранних сроках беременности могут проводиться органосохраняющие операции. При раке II стадии и выше показано удаление матки с придатками. Беременность прерывается;
- При обнаружении злокачественной опухоли яичников после 22 недель показано кесарево сечение. После извлечения плода объем операции будет зависеть от стадии рака.
Прогноз при кисте яичника определяется ее типом. Доброкачественные образования не представляют угрозы для жизни и легко поддаются лечению. При малигнизации опухоли прогноз зависит от стадии патологического процесса. Чем раньше выставлен диагноз, тем больше шансов сохранить жизнь и здоровье женщины.
Рак яичников каждый год выявляется у 25 тысяч женщин в возрасте старше 50 лет. Это злокачественное новое образование в органе, которое формируется на основе пораженных клеток эпителия. На ранней стадии это коварное заболевание протекает практически без признаков, в этом и заключается его главная опасность. Проявление симптомов рака яичника происходит, когда уже опухоль достигла значительного размера и метастазы распространились на другие органы.
В большинстве случаев точный диагноз у пациента выявляется на одной из последних стадий развития. Это и объясняет высокий процент летальных случаев, поэтому врачи советуют всем женщинам подходить к своему здоровью очень внимательно и при появлении определенных симптомов сразу же обратиться за профессиональной консультацией к специалисту и провести комплексное обследование.
Иногда женщины, даже не зная об имеющейся у них онкологии, лечат совсем иной недуг. Первые признаки рака яичников не являются специфическими, в большинстве случаев они замаскированы под другие неопасные заболевания – кишечная непроходимость, запоры, метеоризм и болезненные менструальные кровотечения.
Основная симптоматика следующая:
- Тянущие болезненные ощущение в нижней части живота и брюшной полости, отдающие в ноги или пояснично-крестцовый отдел, особенно возникающие после занятия спортом и поднятия тяжести;
- Дискомфортные ощущения во время полового акта;
- Нерегулярность менструального цикла;
- Неприятные ощущения во время приема пищи, быстрая насыщаемость;
- Постоянное вздутие, частая изжога и увеличение живота в объеме;
- Выделения из влагалища крови;
- Быстрые потеря и набор веса;
- Утомляемость, вялость и сонливость, одышка, плохое самочувствие по утрам;
- Плохой аппетит, появление тошноты и рвоты;
- Чувство давление на органы малого таза (мочевой пузырь и толстую кишку), что приводит к появлению учащенных позывов к дефекации.
Выделяют признаки рака яичников, которые связаны с процессом метастазирования (образование вторичных очагов опухоли). У пациентов может появиться сильный кашель с примесью крови, болезненные ощущение в костях, желтушность кожных покровов, а также неврологические изменения (нарушение координации движения, возникновение судорог и сильнейшей головной боли).
Специалисты также выделяют неспецифические симптомы онкологии яичников, которые очень часто встречаются при других заболеваниях. Среди них следующие:
- Анемия (снижение гемоглобина в красных кровяных клетках);
- Резкое снижение массы тела и ухудшение аппетита;
- Высокое значение показателя СОЭ (указывающая на наличие воспалительного процесса в организме);
- Утомляемость и плохое самочувствие даже после пробуждения.
Самыми распространенными признаками рака яичников являются кровянистые выделения, поэтому при их появлении женщина должна незамедлительно проконсультироваться у специалистов, сдать все необходимые анализы и выяснить причину этого симптома.
Поскольку опухоль располагается внутри органа и имеет маленькие размеры, она практически незаметна при ультразвуковом обследовании и лапароскопии на первой и второй стадии. Поставить точный диагноз пациенту позволит магнитно-резонансная и компьютерная томография, а также анализ крови на соответствующие онкологические маркеры.
У 95% представительниц слабого пола признаки и симптомы рака яичника появляются уже на четвертой и пятой стадии болезни. К этому времени опухоль распространяется на близкие и отдаленные органы брюшной полости, а удалить ее при операции будет невозможно. В этом случае повышается процент летальных исходов.
Многие признаки заболевания очень похожи на недуги неонкологического характера. Но выявить из самостоятельно тоже можно. В этом случае они отличаются постоянством и нарастанием степени тяжести. На поздней стадии симптомы рака яичников связаны с появлением в брюшной полости транссудата. У многих женщин возникают проблемы в работе сердечнососудистой системы и дыхании, а злокачественные клетки распространяются по всему организму, что приводит к летальному исходу.

В большинстве случаев киста не имеет никакой симптоматики вследствие своих маленьких размеров и вялотекущего процесса развития. У многих женщин злокачественные и доброкачественные образования выявляются случайно – во время профилактического обследования или при беременности.
Основные симптомы рака кисты яичника аналогичны злокачественной опухоли. Среди них можно выделить – тянущие ощущения в животе во время менструальных кровотечений, дефекации и полового акта, учащенное мочеиспускание, возникающее вследствие сдавливания органов малого таза, дискомфорт после занятия спортом и физической активности, выделения крови из влагалища и нерегулярная менструация. Подобные симптомы рака яичников у мужчин.
При появлении у женщины старше 50 лет сильной боли в животе, повышенной температуры тела, вялости и бледности, а также различных нехарактерных выделений с примесью крови следует незамедлительно обратиться за консультацией к врачу, профильному специалисту или вызвать скорую помощь. При возникновении дискомфортных ощущений, потере аппетита и вздутии живота любая девушка должна обязательно найти исчерпывающую информацию о симптомах и фото рака яичников. Вовремя поставленный диагноз позволит предупредить появление осложнений, улучшить качество жизни и снизить процент летальных исходов.
Действенное средство от КИСТЫ без операций и гормонов, рекомендованное Ириной Яковлевой!
Как утверждает статистика, среди патологий яичников самыми распространенными являются доброкачественные опухоли. Но в ряде случаев происходит их перерождение в злокачественные образования, поэтому важно иметь представление обо всех нюансах диагностики и характерных симптомах заболевания.
Изначально формирующиеся на яичниках кисты ведут себя как доброкачественные образования. Поэтому многие женщины не уделяют должного внимания такой проблеме и не осознают, насколько важным является лечение кист на данной стадии. Однако существует определенная доля вероятности перерождения доброкачественного образования в злокачественную опухоль.
Как правило, специалисты допускают сохранение появившихся в яичнике новообразований на протяжении максимум трех месяцев, после чего должно происходить самопроизвольное рассасывание кисты. Если процесс затягивается, встает вопрос об операции.
Киста формируется в тканях яичника в виде пузырька или полости, в которой скапливается жидкость или другое содержимое. Возможно формирование как небольших образований не более 5 см в диаметре, так и внушительных кист, чей размер достигает 10 – 12 и более сантиметров. Образование доброкачественных кист происходит в женском организме каждый месяц. Речь идет о содержащих яйцеклетки фолликулах, которые при отсутствии овуляции не разрываются, и капсула растет, трансформируясь в функциональную кисту. Такие образования чаще всего проходят самостоятельно.
Ответ на вопрос, отчего растет опухоль яичника, достаточно прост. Негативная динамика обусловлена постоянным накоплением секрета (кровь и содержимое фолликула), гормональным дисбалансом, разрастанием эндометрия (в случае ).
Если такой процесс затягивается, возникают промежуточные кровотечения между менструациями и сильная болезненность. Требуется немедленная консультация врача для исключения состояния предракового образования.
В зависимости от характера кисты разделяют на три основных типа.
- Доброкачественные. Обычно их диагностируют в молодом возрасте на фоне нарушенного менструального цикла или эндометриоза, при котором происходит разрастание выстилающего полость матки эндометрия в другие органы, включая яичники. Такая опухоль не метастазирует и угрозы для жизни не представляет.
- Пограничные. Крайне редко становятся злокачественными и чаще всего диагностируются у женщин по достижении 30-летнего рубежа. Сложность заключается в затрудненной диагностике таких образований, которые имеют различные размеры и редко метастазируют, но могут провоцировать вторичное развитие опухолей не только на яичнике, но и в другом месте брюшной полости. Как правило, проблему решают путем хирургического вмешательства, благоприятный прогноз после которого обусловлен неспособностью образования прорастать в соединительную ткань яичника.
- Злокачественные (онкология). Несмотря на запущенность таких образований, в трети случаев удается их успешно излечить, поэтому важно обращаться к врачу при первых настораживающих симптомах, описанных ниже.
Диагностика злокачественных образований яичников в современной онкологической гинекологии рассматривается как наиболее сложная задача. Ввиду частого выявления патологии в уже крайне запущенном состоянии возможность проведения ранних диагностических мероприятий становится более чем актуальной.
Сложность выявления обусловлена неправильным подходом к обследованию и длительным амбулаторным наблюдением с неследованием оговоренным выше срокам, по истечении которых требуется предпринимать радикальные меры в виде хирургического удаления кист. Часто такое затяжное амбулаторное наблюдение сопровождается проведением противовоспалительной терапии, в ходе которой врачи пытаются выяснить природу обнаруженной опухоли. В итоге заметно ухудшаются прогнозы на выздоровление.
При малейшем подозрении на наличие злокачественной кисты нужно очень тщательно изучить картину болезни, обращая внимание на длительность ее течения, особенность ранней симптоматики, дату диагностики опухоли и динамику ее развития. Наиболее весомым критерием при оценке становится сильная болезненность в области придатков. Также опухоль должна вызывать подозрения, если присутствуют сопутствующие нарушения в виде диспепсических расстройств, нарушений функционирования мочевыводящей системы.
В качестве дополнительных мер в ходе обследования назначаются:
- ультразвуковая диагностика органов малого таза;
- магнитно-резонансная и компьютерная томография;
- взятие пункции с целью проведения цитологического исследования;
- сопровождаемая экспресс-биопсией лапароскопия с взятием мазков-отпечатков.
Если существует вероятность распространения метастазов на соседние органы, с целью уточнения их топографии проводят ирригоскопию, фиброгастроскопию, делают рентгеновский снимок органов грудной клетки.
Крайне важно выявлять кисты яичника на ранних стадиях развития. Заподозрить наличие онкологического образования можно, если наличествуют следующие симптомы.
- Изменения в общем состоянии в виде повышенной утомляемости, слабости.
- Появление ощущения дискомфорта в брюшной полости.
- Прощупывание при пальпации плотного бугристого образования в области придатков. Если периодически проводятся плановые осмотры, врач может диагностировать увеличение кисты в размере и ее ограниченную подвижность.
- Дополнительно в начале процесса могут возникать явления диспепсии в виде вздутия и болезненности живота, тошноты, отрыжки; отмечается потеря аппетита.
- Если опухоль малигнизируется, в результатах клинических анализов обнаруживается повышение СОЭ на фоне нормального количества лейкоцитов.
- В вечернее время температура может повышаться до 38 градусов.
- на коже появляются многочисленные мелкие ангиомы (красные родинки);
- заметно усиливается половое влечение;
- увеличиваются в размере молочные железы;
- гиперемирована область сосков;
- во влагалищных мазках выявляются ороговевшие клетки;
- размеры матки немного превышают норму;
- отмечается нерегулярность менструаций;
- присутствует хроническое воспаление в области малого таза;
- в нижней части живота возникает постоянная тупая боль;
- отмечается нарушение стула в виде запоров;
- происходит непроизвольная задержка мочеиспускания.
Последние два признака в совокупности с потерей массы тела рассматриваются как относительные критерии перерождения кист яичника, поэтому злокачественная опухоль остается под вопросом и требует дополнительной диагностики.
Предрасположенность кисты яичника к перерождению в злокачественное образование определяется видом опухоли. Можно отметить следующие тенденции.
- При наличии дермоидной кисты или тератомы, внутреннее содержимое которой представляет собой слизеподобную массу с включениями кожи, жировой ткани, вероятность малигнизации (озлокачествления) очень низкая. Опасность заключается в том, что опухоль часто имеет внушительные размеры и сильно давит на окружающие ткани.
- Серозные и муцинозные кисты, или цистаденомы, часто имеют существенные размеры и в половине случаев быстро перерождаются в онкологию при отсутствии своевременной терапии.
- Самыми «позитивными» в плане прогноза являются фолликулярные и лютеиновые кисты, составляющие группу функциональных кист, которые в большинстве случаев достаточно быстро рассасываются самостоятельно, особенно если предусматривается консервативная гормональная терапия.
Если выявлены перечисленные выше симптомы злокачественных кист яичника, специфическое лечение можно начинать только после оценки распространенности процесса. Когда опухоль уже успела метастазировать, проявления диспепсии и потеря веса становятся максимально выраженными, поскольку быстро развивается патологический процесс. Одновременно отмечается заметное увеличение размеров живота.
- Невероятно… Можно вылечить кисту без операций!
- Это раз.
- Без приема гормональных препаратов!
- Это два.
- За месяц!
- Это три.
Перейдите по ссылке и узнайте как это сделала Ирина Яковлева!
Женский организм крайне чувствителен к воздействию многих факторов, а также переменам. Так, при смене погоды, условий работы, смене питания, изменениях в работе систем организма женский организм реагирует сменой гормонального фона. Такие изменения гормонального фона чреваты изменениями в тканях, которые наиболее чувствительны к таким процессам. Это ткань молочной железы. Эпителий, который выстилает протоки молочных желез, изменяется под воздействием эстрогенов, вырабатывающихся в избытке при некоторых ситуациях и состояниях женщины. На фоне этого образовываются кисты молочной железы.
Избыточное количество эстрогенов стимулирует разрастание эпителия выводных протоков молочной железы, что сопровождается отеком тканей. В результате образовывается киста молочной железы — полость, стенки которой состоят из соединительной ткани, а внутри находится жидкость невоспалительного характера.
- Гормональные нарушения с повышенным содержанием эстрогенов наблюдаются при чрезмерных эмоциональных и физических нагрузках.
- Низкая стрессоустойчивость и высокая восприимчивость к проблемам.
- Резкие сбои в эндокринной системе, которые наблюдаются при абортах.
- Избыточный вес, ожирение.
- Нарушения в функционировании яичников.
- Неправильное питание.
- Действия ультрафиолетовых лучей и любые тепловые процедуры увеличивают содержание эстрогенов.
- Применение гормональных контрацептивов может негативно сказаться на молочных железах.
Киста молочной железы может не тревожить женщину. При наличии небольших кист женщина долгое время может даже не догадываться об их наличии и не чувствовать никаких симптомов. При образовании больших кист они могут менять форму груди и обнаруживаться при пальпации.
По статистике у каждой третьей женщины есть киста молочной железы.
Мастопатия как процесс может быть представлена в двух вариантах – кистозная мастопатия и узелковая мастопатия. Среди кистозных мастопатий выделяют 5 видов.
- Атипичная киста. Этот вид кисты характеризуется образованием полости с жидкостью в груди, в которой имеются разрастания внутри полости. Это доброкачественное образование. Такое случается при длительном наличии кисты молочной железы, при частом рецидивировании кисты молочной железы, а также при присутствии папилломатозных образований в кисте.
- Фиброзная киста молочной железы. Этот вид кисты является фоновым заболеванием при развитии рака груди. При ее наличии в груди при пальпации нащупываются гроздевидные плотные уплотнения. Из сосков выделяется жидкость.
- Солитарная киста. Это киста молочной железы, которая поражает только одну грудь. Представляет собой полость с жидкостью разного цвета, которая имеет плотную капсулу. Капсула со временем уплотняется. Этот процесс доброкачественный. Часто такая киста молочной железы появляется после абортов, после маститов и травм молочных желез, при резком прекращении грудного вскармливания и после поздних родов.
- Протоковая киста молочной железы. Киста относится к доброкачественным заболеваниям, так как сведений о ее злокачественности нет. Часто появляется у женщин в зрелом возрасте. Это внутрипротоковая папиллома, которая характеризуется наростами внутри железы. Часто такая киста образовывается на фоне эндокринных нарушений (ожирение, диабет, дисфункция яичников).
- Многокамерная киста молочной железы. Заболевание, при котором в груди образовываются отдельные кисты. Они со временем сливаются, и образуется одна киста молочной железы. Часто такие кисты появляются на фоне беспорядочного образа жизни (курение, алкоголь, плохое питание, стрессы, частый и длительный прием разных медикаментов).
При всех видах этих кист молочной железы они могут проявляться только болью перед менструациями, которые часто связывают с передменструальным синдромом. Поэтому, помимо регулярного посещения гинеколога, женщина должна сама осматривать и пальпировать свою грудь. При выявлении каких-либо подозрительных образований и уплотнений нужно обращаться к врачу. Ведь кистозная мастопатия хорошо поддается лечению на ранних стадиях.
В редких случаях киста молочной железы может сама рассасываться. Поэтому женщина может и не знать о ее существовании. Пи обнаружении кисты молочной железы доктор решает вопрос о лечении индивидуально, исходя из размера кисты, ее вида и давности процесса.
Манипуляции на груди выполняются только после обследования пациентки, проверки гормонального фона. Сначала назначается лечение препаратами для нормализации гормонального фона.
При неэффективности прибегают к манипуляциям с кистой. При небольших кистах в ее полость вводят раствор, который разрушает стенки кисты молочной железы. Также используют прокол, с помощью которого выкачивается жидкость из полости кисты. Данный метод подходит для лечения однокамерной кисты.
Также используют метод аспирации — введение тонкой канюли, через которую вытекает жидкость из кисты. Если киста имеет нетипичную форму, многокамерная и имеет большие размеры, которые видны при осмотре, показана операция с целью удаления кисты молочной железы.
Одним из приоритетных направлений работы Клиники гинекологии и онкогинекологии ЕМС является диагностика и лечение кист и опухолей яичников (образований), достаточно часто диагностируемых у женщин репродуктивного возраста, а также после наступления менопаузы.
Часто термины – киста, кистома, опухоль яичника – являются для клинициста практически синонимами и означают наличие аномального образования (нароста) на яичнике. Дело в том, что в международных классификациях есть понятия ADNEXAL MASS, OVARIAN MASS, OVARIAN CYST – все они взаимозаменяемые, каждое кистозное образование яичника можно назвать одним из трех терминов.
Опухоль яичника подразумевает под собой наличие кисты с содержанием плотного компонента. Сама по себе киста представляет собой « пузырь » на поверхности или внутри яичника, наполненный жидкостью. Даже для современных методов интраскопии (УЗИ, КТ, МРТ), а следовательно для онкогинеколога эти образования различают только по характеру содержимого.
Существует множество классификаций по гистологии, размеру, функциональности, но классификация по степени злокачественности достаточно универсальна и отвечает потребности в информации о заболевании как врача, так и пациентки.
Кисты и опухоли яичников подразделяются на три типа:
- Доброкачественные образования и кисты
- Пограничные образования яичников
- Злокачественные образования (опухоли) яичников
Доброкачественные образования (кисты) яичников чаще встречаются у молодых женщин и могут быть связаны с таким заболеванием, как эндометриоз (когда клетки эндометрия, внутреннего слоя стенки матки, разрастаются за пределами этого слоя), а также могут быть следствием нарушения менструального цикла.
Пограничные опухоли яичников чаще встречаются у женщин после 30 лет. Под микроскопом кисты можно определить как злокачественные, но они имеют клиническое течение, больше напоминающее доброкачественные образования. Пограничные опухоли в редких случаях становятся причиной распространения метастазов (отсевов), но часто провоцируют рецидивы (когда спустя время опухоль возвращается на яичнике или появляется в другом месте) – в этих случаях необходимы повторные операции. Химиотерапия в этом случае не эффективна.
Злокачественные опухоли яичников (рак яичников) в большинстве случаев встречаются у женщин после наступления менопаузы. К сожалению, 80% пациентов обращаются к врачу лишь с проявлением симптомов – на третьей-четвертой стадии заболевания. В этих случаях выполняют максимально радикальные операции, направленные на удаление всех опухолевых узлов из брюшной полости, после операции (в некоторых случаях и до операции) проводится химиотерапия. Несмотря на позднюю стадию при обращении, 30-40% пациенток имеют шансы на полное излечение.
Некоторые женщины обращаются к гинекологу с болью внизу живота. Иногда эти боли имеют циклический характер, в некоторых случаях – постоянный. В некоторых случаях кисты и образования яичников выявляются случайно при профилактических ультразвуковых исследованиях.
Что такое онкомаркеры? Для чего они используются?
Онкомаркеры – это специфические вещества, возникающие в биологических жидкостях пациентов в результате жизнедеятельности раковых клеток. Наиболее часто исследуемым в крови онкомаркером при образованиях яичников является СА-125. Его часто определяют при обнаружении кист или образований яичников. К сожалению, СА-125 лишен специфичности. Он может повышаться в несколько раз при доброкачественных процессах в брюшной полости (миома матки, эндометриоз, доброкачественные кисты яичников, колит и другие), в то время как у половины женщин со злокачественными опухолями яичников на ранних стадиях уровень СА-125 в норме. Поэтому определение СА-125 часто не используется для решения вопроса о злокачественности опухоли до операции, но в совокупности с данными УЗИ в некоторых случаях может стать для хирурга-гинеколога значимым диагностическим показателем.
Всегда ли наличие кисты требует удаления?
Пожалуй, только функциональные кисты (кисты, которые образуются в результате менструального цикла и не произошедшей овуляции) заслуживают наблюдения гинекологом в динамике. Функциональные кисты должны исчезнуть через 1-2 менструальных цикла. Если этого не произошло, киста – не функциональная, а патологическая.
Поликистозные яичники (множество мелких кист по периферии яичника) могут быть вариантом нормы, а также быть признаком одного из компонентов синдрома поликистозных яичников. Эти мелкие кисты также в большинстве случаев не требуют оперативного лечения, если только они не сочетаются с бесплодием или нарушениями менструального цикла.
Поликистозные яичники действительно обнаруживаются у 15-20% совершенно здоровых женщин и не требуют лечения. В других случаях они входят в клинически значимый синдром поликистозного яичника (гиперандрогения, нарушения цикла). Все остальные кисты и образования яичников считаются патологическими и требуют хирургического удаления.
Точно определить, доброкачественная киста или злокачественная (пограничная), можно только после удаления кисты или яичника с кистой в процессе операции. Все методики предоперационной диагностики (УЗИ, онкомаркеры, анализ симптомов) являются приблизительными и не дают 100% ответа на вопрос о злокачественности.
Некоторые кисты также могут вызывать перекрут яичника, когда его кровоснабжение прекращается, яичник отмирает, что является показанием для экстренной операции. Некоторые кисты могут непроизвольно разрываются, иногда приводя к значительным кровотечениям (апоплексия яичника), что обычно также требует экстренного оперативного вмешательства.
Возможно ли сохранение самого яичника, на котором возникла киста, или требуется его полное удаление?
В большей степени это зависит от характера кисты, возраста женщины и ряда других факторов. Говоря о доброкачественных кистах яичников (эндометриома, цистаденома, фоликулярная киста и др.) при не очень крупных размерах возможно сохранение яичника и удаление только кисты с капсулой во избежание рецидива.
Если киста во время операции с точки зрения онкологии выглядит подозрительно, безопаснее удалить весь яичник вместе с кистой, погрузив его при этом в пластиковый мешок непосредственно в животе, после чего извлечь – очень важно не «разорвать» кисту в животе, то есть чтобы ее содержимое не попало в брюшную полость пациентки, так как это может спровоцировать возникновение проблем в будущем.
Ваш гинеколог должен обязательно предупредить вас о возможной необходимости удаления всего яичника с кистой (опухолью) и что это решение может быть принято хирургом во время операции, хотя в большинстве случаев яичник удается сохранить.
В некоторых случаях требуется удаление кисты вместе с яичником – в этом случае хирург отправляет его на срочное гистологическое исследование, результаты которого помогают оперативно принять решение относительно необходимого объема оперативного вмешательства непосредственно во время операции.
Сохраняются ли шансы на беременность и рождение ребенка при удалении одного из яичников?
Один яичник в полном объеме может выполнять свои функции, в том числе производить половые гормоны, обеспечивая нормальный менструальный цикл, а также ежемесячно образовывать яйцеклетки. Если маточная труба сохраненного яичника проходима, то шансы забеременеть и выносить ребенка такие же, как и у женщин с двумя яичниками.
Если киста (образование) яичника не слишком крупная, составляет менее 7-9 сантиметров в диаметре и не вызывает особых подозрений на предмет ее злокачественности по результатам УЗИ – выполняется минимально инвазивная процедура – лапароскопия яичника.
Стоит отметить, что подавляющее большинство кист яичников попадают в эту категорию и лечатся путем лапароскопической операции, дающей отличные косметические результаты, минимальную кровопотерю во время операции и быстрое восстановление. Если киста слишком крупная и не может быть безопасно извлечена из брюшной полости через маленькие лапароскопические отверстия, выполняется полостная операция.
Если по данным УЗИ или компьютерной томографии (КТ) или онкомаркеров крови есть основательно подозрение, что образование злокачественное, в этом случае выполняется полостная операция.
При ряде нетипичных кист и образований яичников целесообразно проведение лапароскопической операции. В других случаях лапароскопия используется только для диагностики образования яичников, а дальше переходит в полостную операцию.
Существуют ли неоперативные методы лечения кист (образований) яичников?
Не считая функциональных кист и поликистозных яичников, остальные виды кист и образований лечатся хирургическим путем. Существует ошибочное мнение, что некоторые гормональные препараты способствуют рассасыванию кисты, однако никаких доказательств действенности этого способа в медицинской литературе нет.
В некоторых случаях киста рассасывается самостоятельно (функциональная киста), но это, как правило, происходит спонтанно, а не из-за применения гормональных препаратов. Применение гормональных (контрацептивных) препаратов действительно оправдано лишь в единственном случае — для профилактики повторного образования функциональных и других доброкачественных кист яичников. Более того, применение гормональных контрацептивов в течение 5 лет и более (суммарно за жизнь женщины) снижает риск развития рака яичников на 40%.
К какому врачу обращаться по поводу кист яичников?
Если по результатам УЗИ выявлена киста яичника, необходимо обратиться к хирургу-гинекологу, специализирующимся на проведении лапароскопических операций. Даже если киста окажется функциональной, гинеколог-эндохирург продолжит наблюдение пациентки в течение нескольких месяцев, пока киста не рассосется самостоятельно. Если киста не типична или возникли подозрения на наличие пограничной или злокачественной опухоли, в этом случае следует обратиться к хирургу-онкогинекологу, который назначит дополнительные исследования и проведет лапароскопическую либо полостную операцию.
Хирурги-онкогинекологи ЕМС имеют соответствующую хирургическую подготовку, большой хирургический опыт в онкогинекологии и смежных дисциплинах, самое современное современное оборудование, а главное — понимание необходимости полного радикального удаления опухоли во время операции.
Главная задача Отделения гинекологии и онкогинекологии ЕМС – оказание хирургической и терапевтической медицинской помощи при гинекологических и онкогинекологических заболеваниях в короткие сроки, максимально результативно, безболезненно и с минимальными побочными эффектами. Работа строится в соответствии со стандартами доказательной медицины, практикуемой в США и странах Западной Европы.
Коллектив врачей отделения – хирурги-онкогинекологи, хирурги- гинекологи, урогинекологи, за плечами которых не только годы практики в лучших клиниках России, США, Европы и Израиля, но и мощная теоретическая подготовка, которая постоянно совершенствуется благодаря участию докторов в международных конгрессах и конференциях по специальности.
Руководителем отделения является опытный хирург-онкогинеколог и акушер-гинеколог, сертифицированный национальной комиссией США (Board Certified) по акушерству-гинекологии и онкогинекологии, а также являющийся сертифицированным специалистом по акушерству-гинекологии и онкологии в России Владимир Носов. Клиника ЕМС является одной из немногих в Москве, уровень оказания медицинских услуг которой, соответствует мировым стандартам.
источник