Стимуляция правильной работы яичников и овуляции является эффективным методом планирования беременности при ановуляторном цикле и гормональных сбоях в женском организме. Приёмы используются при экстракорпоральном оплодотворении, искусственной инсемизации, гормональных или возрастных изменениях.
Методика заключается в приёме гормональных препаратов для развития фолликулов, назначенных индивидуально, и дальнейшей инъекции препаратом хорионического гонадотропина человека для запуска овуляции.
Стимуляцию развития фолликулов и выхода яйцеклетки применяют в случаях, когда у пары не получается самостоятельно зачать ребёнка. Гинеколог принимает решение о проведении лечения после проведения необходимых обследований.
Во внимание принимается также длительность периода (от 6 месяцев до 1 года), в течение которого женщина пытается забеременеть.
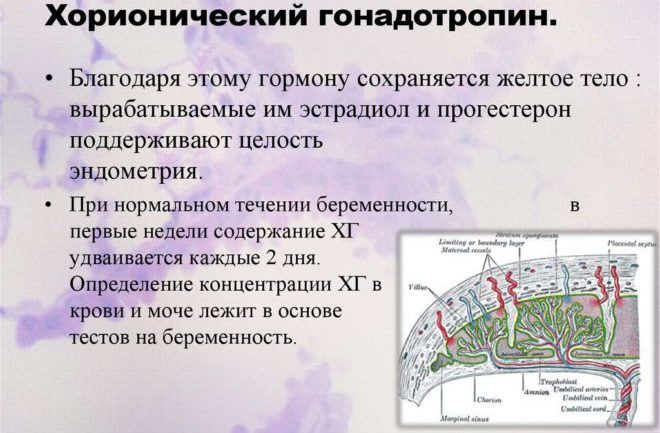
Хорионический гонадотропин, который при естественных процессах выделяется хорионом на начальных стадиях беременности, применяют при отсутствии овуляции.
Разрыв фолликула под воздействием этого гормона происходит вследствие его фолликулостимулирующих и лютеинизирующих свойств. ХГЧ регулирует созревание доминантного фолликула, его разрыв (т.е. овуляцию), образование и развитие жёлтого тела. Введение гормона также является профилактикой развития фолликулярных кист на яичнике.
Свои функции гонадотропин выполнит, если укол сделать за 1 – 1,5 дня до предполагаемой овуляции. Факт овуляции или её отсутствие подтверждается ультразвуковым исследованием.
Инъекция гормона не является методом лечения ановуляторного цикла. Разрыв фолликула провоцируется единовременно, только в том цикле, когда был введён препарат. На последующие менструальные циклы укол не повлияет. Кроме того, отсутствие овуляции должно быть зафиксировано специалистом во время нескольких циклов подряд.
Во время УЗИ гинеколог определяет «главный» фолликул и следит за его развитием. Инъекцию ХГЧ назначают на тот период, когда произошло его созревание и приближается выход яйцеклетки.
Укол делается однократно перед наступлением овуляции. Дозировка подбирается индивидуально и находится в пределах 5000 – 10000 Ед. Гонадотропин вводят в ягодичную мышцу или бедро.
Иногда требуется повторное введение гормона для поддержки и развития жёлтого тела, сохраняющего беременность.
После укола врач подбирает оптимальную частоту половых актов для наступления беременности или назначает искусственную инсеминацию. Обычно требуется через день или ежедневно, в зависимости от показателей спермограммы.
Введение внутримышечно назначают после выявления доминантного фолликула. При гормональной стимуляции, фолликулов может быть несколько. Врач на ультразвуковом исследовании определяет их готовность к овуляции.
Гинеколог назначает укол для успешного выхода яйцеклетки при достижении размера фолликула – 16 – 21 мм. В каждом отдельном случае врач индивидуально определяет готовность к овуляции.
В течение 36 часов после инъекции наступает овуляция и возможность искусственного или естественного оплодотворения.
Противопоказания к проведению стимуляции:
- повышенная чувствительность к препарату хорионического гонадотропина или его составляющему компоненту;
- наличие злокачественного новообразования, росту которого может поспособствовать гормон (а также подозрение на онкологию яичников, матки, грудных желёз, гипофиза);
- период менопаузы;
- лактация;
- непроходимость труб;
- тромбофлебит;
- гипотиреоз;
- патологии надпочечников.
Противопоказанием к проведению процедуры может быть возраст пациентки старше 37 лет, но в данном случае гинеколог принимает решение индивидуально.
Овуляция после введения хорионического гонадотропина наступает в подавляющем большинстве случаев. Но бывают ситуации, в которых разрыва всё же не произошло. Причины могут быть различны:
- неправильно проведённая стимуляция развития фолликула;
- отсутствие доминантного фолликула;
- наличие других проблем со здоровьем, которые ранее не были учтены.
Укол гормональным препаратом делают только в случае, если яичники пациентки находятся под постоянным контролем и регулярно проводится фолликулометрия на УЗИ. В противном случае ХГЧ не будет способствовать овуляции, так как не будет доминантного фолликула.
Если разрыва фолликула не произошло через 36 часов после укола, врач принимает решение о проведении одного из следующих мероприятий:
- введение дополнительно препарата ХГЧ (например, 5000 Ед гормона к уже введённым 10000 Ед.);
- повторение стимуляции во время следующего менструального цикла;
- перерыв и повторение стимуляции по прошествии трёх менструальных циклов.
Предполагаемые осложнения объясняются воздействием препарата на организм конкретного человека. Возможны аллергические реакции в виде сыпи в местах укола.
Возникают побочные реакции, которые описаны в аннотации к применяемому препарату:
- тошнота и рвота;
- диарея;
- болезненность молочных желёз;
- болезненные ощущения в области яичников;
- тромбоэмболия;
- гидроторакс;
- повышение температуры;
- гинекомастия.
Учитывая все возможные осложнения, гинекологи принимают решение об использовании гормона для наступления долгожданной беременности, либо отказываются от него.
источник
Наши линеечки планирующих. Попробуй и выскажи свое мнение!—>
* Дорогие друзья! Да, это реклама, крутиться как то надо!
Девочки, добрый день! Подскажите при фолликуле 35мм на 18 д. Ц (цикл 34дня) поможет ли укол хгч 5000 ед чтоб фолликул с овулировал? И обязателен ли половой акт ровно через 12 часов после того как поставить укол?
Вообще-то судя по размерам это не фолликул, а фолликулярная киста. И укол не нужен
Да, размер уже великоват, больше похоже на кисту. Я рискнула колоться при фолике 29 мм, но очень сомневалсь. Вроде сработало. По УЗИ что написали: ДФ или киста?
Если больше 30 мм, то это точно киста. Если написали фолликул, то к другому специалисту надо идти.
Согласна с девочками-про кисту… Я на 25мм делала, тоже опасалась… Но всё прошло хорошо… А 35мм явная киста…
Леськина, такие назначения должен сделать только врач! Никакой самодеятельности!
Посмотрел узист и потом сам врач и сказали что это еще пока фолликул, но если сейчас ни чего не сделать он может в кисту образоваться. Укол назначил врач
Фолликулярная киста образуется из неразорвавшегося фолликула в яичнике, из которого в норме, должна была бы выйти яйцеклетка в середине менструального цикла. Но этого не произошло по разным причинам, например вследствие гормональных или воспалительных нарушений, и такой менструальный цикл был ановуляторным. Формирующаяся таким образом фолликулярная киста, представляет собой тонкостенное образование, заполненное жидким содержимым, размером более 3 см в диаметре. В среднем фолликулярные кисты могут достигать размеров 5—6 см, а иногда и более. Такие кисты всегда однокамерные. В некоторых случаях в яичнике может одновременно сформироваться несколько кист, которые близко прилегают друг к другу, создавая впечатление многокамерной структуры.
Иди к другому врачу. Я проходила ч/з такое, даже блог здесь создавала.
Ну если назначил — коли. ПА можно (и нужно) до укола, чтобы спермики уже в трубе ждали , и после. Удачи!
Укол хгч, это палка о двух концах. При таком уколе может увеличиться киста, если она достигнет больше 5—6 см, то придется избавляться операционным путем. Она конечно может лопнуть, но яйцеклетки уже не будет, а только кровяное пятнышко. Но если вы полностью доверяете своему доктору, то делайте как он сказал.
В прошлом цикле у меня была киста в ПЯ но я тогда пила Прогинову, на 13 д. ц увидили что киста 54мм, сразу назанчили укол Прогестерон и Утрожестан, в этом цикле ни чего не пила уже, только сходила два раза на пиявки, ДФ созревал в ЛЯ, я так радовалась что наконец то в нужном. Т. к в мае 2010 была ВБ, в правой трубе, трубу сохранили но все таки опасения остаются, хотя и дела ГСГ, с ноября ждала в ЛЯ а было в ПЯ и был цикл до кисты вообще ановуляторным
Lex, у меня была киста 60х90 мм, сама рассосалась.
Леськина, а что так долго ждала? У меня в прошлом цикле была стимуляция, один фолик я упустила, перерос в кисту(сейчас уменьшается), а второй я отслеживала по УЗИ через день, не дала дорасти до кисты, сделал укол. У тебя, кстати, по графику и видно, что О должна была быть, но БТ упала. Теперь-то я знаю, что это как раз переход фолика в кисту. Мне узистка сказала, что она помнит только один случай, чтобы совулировал фоликул 3 см.
Иркоша, хорошо, что она на убыль пошла, но если бы в течении 3 месяцев было без изменений, то резали
Иркоша, я 28. 02 была на УЗИ он у меня был 23мм, думали что вот вот с овулирует, после УЗИ пошла на пиявки вагинально ставили, там мне сказали что мол фолик начал подтекать и О точно начинается, сегодня пошла просто посмотреть как там мое ЖТ поживает а выяснилось что фоллик даже и не лоппул. До этого у меня проблем не было чтоб сами по себе переростали
Леськина, ну правильно, у тебя по графику как раз 28 был подъем БТ. Но чего-то для полноценной О не хватило и БТ упала. Киста у тебя уже была, значит, теперь на это надо обратить внимание. Я теперь тоже ученая, буду за этим следить. Если БТ падает на вторй день после подъема, буду бежать на УЗИ. Кисты, нахалки, так быстро растут!
источник
Наши линеечки планирующих. Попробуй и выскажи свое мнение!—>
* Дорогие друзья! Да, это реклама, крутиться как то надо!
Девочки, добрый день! Подскажите при фолликуле 35мм на 18 д. Ц (цикл 34дня) поможет ли укол хгч 5000 ед чтоб фолликул с овулировал? И обязателен ли половой акт ровно через 12 часов после того как поставить укол?
Вообще-то судя по размерам это не фолликул, а фолликулярная киста. И укол не нужен
Да, размер уже великоват, больше похоже на кисту. Я рискнула колоться при фолике 29 мм, но очень сомневалсь. Вроде сработало. По УЗИ что написали: ДФ или киста?
Если больше 30 мм, то это точно киста. Если написали фолликул, то к другому специалисту надо идти.
Согласна с девочками-про кисту… Я на 25мм делала, тоже опасалась… Но всё прошло хорошо… А 35мм явная киста…
Леськина, такие назначения должен сделать только врач! Никакой самодеятельности!
Посмотрел узист и потом сам врач и сказали что это еще пока фолликул, но если сейчас ни чего не сделать он может в кисту образоваться. Укол назначил врач
Фолликулярная киста образуется из неразорвавшегося фолликула в яичнике, из которого в норме, должна была бы выйти яйцеклетка в середине менструального цикла. Но этого не произошло по разным причинам, например вследствие гормональных или воспалительных нарушений, и такой менструальный цикл был ановуляторным. Формирующаяся таким образом фолликулярная киста, представляет собой тонкостенное образование, заполненное жидким содержимым, размером более 3 см в диаметре. В среднем фолликулярные кисты могут достигать размеров 5—6 см, а иногда и более. Такие кисты всегда однокамерные. В некоторых случаях в яичнике может одновременно сформироваться несколько кист, которые близко прилегают друг к другу, создавая впечатление многокамерной структуры.
Иди к другому врачу. Я проходила ч/з такое, даже блог здесь создавала.
Ну если назначил — коли. ПА можно (и нужно) до укола, чтобы спермики уже в трубе ждали , и после. Удачи!
Укол хгч, это палка о двух концах. При таком уколе может увеличиться киста, если она достигнет больше 5—6 см, то придется избавляться операционным путем. Она конечно может лопнуть, но яйцеклетки уже не будет, а только кровяное пятнышко. Но если вы полностью доверяете своему доктору, то делайте как он сказал.
В прошлом цикле у меня была киста в ПЯ но я тогда пила Прогинову, на 13 д. ц увидили что киста 54мм, сразу назанчили укол Прогестерон и Утрожестан, в этом цикле ни чего не пила уже, только сходила два раза на пиявки, ДФ созревал в ЛЯ, я так радовалась что наконец то в нужном. Т. к в мае 2010 была ВБ, в правой трубе, трубу сохранили но все таки опасения остаются, хотя и дела ГСГ, с ноября ждала в ЛЯ а было в ПЯ и был цикл до кисты вообще ановуляторным
Lex, у меня была киста 60х90 мм, сама рассосалась.
Леськина, а что так долго ждала? У меня в прошлом цикле была стимуляция, один фолик я упустила, перерос в кисту(сейчас уменьшается), а второй я отслеживала по УЗИ через день, не дала дорасти до кисты, сделал укол. У тебя, кстати, по графику и видно, что О должна была быть, но БТ упала. Теперь-то я знаю, что это как раз переход фолика в кисту. Мне узистка сказала, что она помнит только один случай, чтобы совулировал фоликул 3 см.
Иркоша, хорошо, что она на убыль пошла, но если бы в течении 3 месяцев было без изменений, то резали
Иркоша, я 28. 02 была на УЗИ он у меня был 23мм, думали что вот вот с овулирует, после УЗИ пошла на пиявки вагинально ставили, там мне сказали что мол фолик начал подтекать и О точно начинается, сегодня пошла просто посмотреть как там мое ЖТ поживает а выяснилось что фоллик даже и не лоппул. До этого у меня проблем не было чтоб сами по себе переростали
Леськина, ну правильно, у тебя по графику как раз 28 был подъем БТ. Но чего-то для полноценной О не хватило и БТ упала. Киста у тебя уже была, значит, теперь на это надо обратить внимание. Я теперь тоже ученая, буду за этим следить. Если БТ падает на вторй день после подъема, буду бежать на УЗИ. Кисты, нахалки, так быстро растут!
Стимуляция правильной работы яичников и овуляции является эффективным методом планирования беременности при ановуляторном цикле и гормональных сбоях в женском организме. Приёмы используются при экстракорпоральном оплодотворении, искусственной инсемизации, гормональных или возрастных изменениях.
Методика заключается в приёме гормональных препаратов для развития фолликулов, назначенных индивидуально, и дальнейшей инъекции препаратом хорионического гонадотропина человека для запуска овуляции.
Стимуляцию развития фолликулов и выхода яйцеклетки применяют в случаях, когда у пары не получается самостоятельно зачать ребёнка. Гинеколог принимает решение о проведении лечения после проведения необходимых обследований.
Во внимание принимается также длительность периода (от 6 месяцев до 1 года), в течение которого женщина пытается забеременеть.
Хорионический гонадотропин, который при естественных процессах выделяется хорионом на начальных стадиях беременности, применяют при отсутствии овуляции.
Разрыв фолликула под воздействием этого гормона происходит вследствие его фолликулостимулирующих и лютеинизирующих свойств. ХГЧ регулирует созревание доминантного фолликула, его разрыв (т.е. овуляцию), образование и развитие жёлтого тела. Введение гормона также является профилактикой развития фолликулярных кист на яичнике.
Свои функции гонадотропин выполнит, если укол сделать за 1 – 1,5 дня до предполагаемой овуляции. Факт овуляции или её отсутствие подтверждается ультразвуковым исследованием.
Инъекция гормона не является методом лечения ановуляторного цикла. Разрыв фолликула провоцируется единовременно, только в том цикле, когда был введён препарат. На последующие менструальные циклы укол не повлияет. Кроме того, отсутствие овуляции должно быть зафиксировано специалистом во время нескольких циклов подряд.
Во время УЗИ гинеколог определяет «главный» фолликул и следит за его развитием. Инъекцию ХГЧ назначают на тот период, когда произошло его созревание и приближается выход яйцеклетки.
Укол делается однократно перед наступлением овуляции. Дозировка подбирается индивидуально и находится в пределах 5000 – 10000 Ед. Гонадотропин вводят в ягодичную мышцу или бедро.
Иногда требуется повторное введение гормона для поддержки и развития жёлтого тела, сохраняющего беременность.
После укола врач подбирает оптимальную частоту половых актов для наступления беременности или назначает искусственную инсеминацию. Обычно требуется через день или ежедневно, в зависимости от показателей спермограммы.
Введение внутримышечно назначают после выявления доминантного фолликула. При гормональной стимуляции, фолликулов может быть несколько. Врач на ультразвуковом исследовании определяет их готовность к овуляции.
Гинеколог назначает укол для успешного выхода яйцеклетки при достижении размера фолликула – 16 – 21 мм. В каждом отдельном случае врач индивидуально определяет готовность к овуляции.
В течение 36 часов после инъекции наступает овуляция и возможность искусственного или естественного оплодотворения.
Противопоказания к проведению стимуляции:
- повышенная чувствительность к препарату хорионического гонадотропина или его составляющему компоненту;
- наличие злокачественного новообразования, росту которого может поспособствовать гормон (а также подозрение на онкологию яичников, матки, грудных желёз, гипофиза);
- период менопаузы;
- лактация;
- непроходимость труб;
- тромбофлебит;
- гипотиреоз;
- патологии надпочечников.
Противопоказанием к проведению процедуры может быть возраст пациентки старше 37 лет, но в данном случае гинеколог принимает решение индивидуально.
Овуляция после введения хорионического гонадотропина наступает в подавляющем большинстве случаев. Но бывают ситуации, в которых разрыва всё же не произошло. Причины могут быть различны:
- неправильно проведённая стимуляция развития фолликула;
- отсутствие доминантного фолликула;
- наличие других проблем со здоровьем, которые ранее не были учтены.
Укол гормональным препаратом делают только в случае, если яичники пациентки находятся под постоянным контролем и регулярно проводится фолликулометрия на УЗИ. В противном случае ХГЧ не будет способствовать овуляции, так как не будет доминантного фолликула.
Если разрыва фолликула не произошло через 36 часов после укола, врач принимает решение о проведении одного из следующих мероприятий:
- введение дополнительно препарата ХГЧ (например, 5000 Ед гормона к уже введённым 10000 Ед.);
- повторение стимуляции во время следующего менструального цикла;
- перерыв и повторение стимуляции по прошествии трёх менструальных циклов.
Предполагаемые осложнения объясняются воздействием препарата на организм конкретного человека. Возможны аллергические реакции в виде сыпи в местах укола.
Возникают побочные реакции, которые описаны в аннотации к применяемому препарату:
- тошнота и рвота;
- диарея;
- болезненность молочных желёз;
- болезненные ощущения в области яичников;
- тромбоэмболия;
- гидроторакс;
- повышение температуры;
- гинекомастия.
Учитывая все возможные осложнения, гинекологи принимают решение об использовании гормона для наступления долгожданной беременности, либо отказываются от него.
| Девчонки, всем привет. Три месяца пила Клостилбегит, гинеколог назначила БЕЗ укола, фоллики перерастали в кисту. Сейчас гинеколог сказала отдохнуть с месяцок, со следующего сделаем укол ХГЧ. Может кто подскажет, можно ли сделать укол в этом месяце без назначения врача? Сколько раз его можно делать? Я такая нетерпеливая ((((( Или послушать гинеколога и ждать? Заранее благодарю за ответ! Читать полностью |
 | Осетинские пироги |
| Человек, попробовавший осетинские пироги, не может . Подробнее » | |
 | Лёгкий торт «Тает во рту» . |
| Лёгкий — потому что без яиц и масла. А ещё потому, Подробнее » | |
 | Карамель |
| Наверное никто не будет со мной спорить, что вкус вареной . Подробнее » | |
 | Гульчехра |
| Всем приветик, хочу поделиться с вами рецептом «Гульчехра»! Подробнее » | |
Да, все рассосалось, фолликулы растут, просто я раньше времени переживаю, гинеколог говорит отдохни, понаблюдай, происходит ли своя овуляция, а я спешу (((((
А ЕЩЁ У КЛОСТИЛБЕГИТА есть особенность действовать после отмены, так что в цикле после отмены советую сделать УЗИ контроль на 11-13 день цикла
Сделала, сегодня 16 день цикла, фолликул 20 мм. Вот по поводу укола думаю, сделать или подождать
20 мм-это хороший фолик!А врач говорит подождать или как?Мне первый мес. тоже не назначали укол,а последующие два я колола!
Надо срочно к мужу под бочок
Сделала, сегодня 16 день цикла, фолликул 20 мм. Вот по поводу укола думаю, сделать или подождать
меня мурыжили три месяца, но даже разговор не заходил про стимуляцию. А здесь столько читала постов, стольким девочкам назначалось.
Вот теперь опять мысли менять Г
а можно вопрос? Почему клостик вообще назначают? По каким показаниям?
я поняла 
Можете загрузить в текст картинку со своего компьютера:
Не знаю, что подумать. 14 июля ( у меня к тому времени была задержка 2 дня, беременность очень желанная) я сделал тест, он был положительным. А вечером того же дня начались месячные. После них я опять сделал тест, он опять был положительным. Я сдала кровь на ХГЧ — 60 мМЕ/мл, что соответствует 1-2 неделе. Но в лаборатории мне сказали, что это мало, и беременности нет. К своему врачу я не пошла тогда. 23 июля я поехала на юг. Естественно, солнце, нагрузки, прогулки в горах, танцы до утра. 31.
девочки, может кто подскажет где инфу можно найти по кисте желтого тела или может у вас какие предположения будут? у моей подруги сейчас следующая ситуация: 46й день, БТ 37,4, чувствительная грудь, на УЗИ врач сказала, что видит кисту желтого тела и эндометрий 14 мм, эти признаки характерны как для беременности, так и для дисфункции, у подруги дисфункция наличиствует, т.е. цикл обычно 30-38 дней, но такой задержки ни разу не было, тест делала на 42й день — отрицательный, но тест какой-то.
Скажи, а БТ она как долго меряет? Или только однократно?
Просто по БТ я бы предположила наличие второй фазы, а значит О. уже была — т.е. вряд ли дисфункция, если я правильно понимаю. Но О. может быть припозднившейся, поэтому даже в случае Б. тесты могут еще не реагировать. Есть вероятность, что кровь на ХГЧ скажет больше.
А вообще давай я кулачки зажму — пусть это будет ТО, чего ей так хочется! Удачи.
Анемия – это наиболее часто встречающаяся проблема при беременности, при которой снижается содержание гемоглобина в крови. Среди беременных женщин в подавляющем большинстве случаев анемия возникает от недостатка (дефицита) железа в организме. Сначала снижается уровень железа в депо, за счет этого первое время уровень гемоглобина еще может быть в пределах нормы. Однако в дальнейшем, без адекватной терапии, уровень гемоглобина начинает резко снижаться и развивается железодефицитная анемия.
девочки сходила сегодня кровь сдала. И сказала медсестре о неразберихе с тестами. Та сказала что конкретно ХГЧ мой анализ в себя не включает (тут доктор заранее указывает что проверять анализом) и сама она не может его добавить. И вообще она сказала у них не принято никакую кровь на ХГЧ сдавать — все показывают тесты, даже в клинике их делают. А мою неразбериху она никак не прокомментировала. А я вот думаю могут ли результаты других гормонов показать или опровергниуть Б? Я только видела что.
Задержка пять дней,тесты дают отрицательный результат,болей никаких особенно нет,только сильная слабость.Не знаю стоит ли идти ко врачу, может это горманальное(раньше всегда менструации приходили в срок,сбои начались через полгода после лапароскопии(миома матки)?Планируем беременность уже год.Могут ли тесты не показать внематочную беременность?
До беременности у меня никогда не было проблем с венами, всегда были ровные и стройные ножки. А стоило мне забеременеть – сразу стало трудно ходить на каблуках, хотя живота еще не было видно. Дальше – хуже. Ноги стали отекать, наливаясь свинцом, болеть по ночам. Сначала гинеколог говорила, что это нормально для будущей мамы, потому что увеличивается нагрузка, но когда у меня стала вылезать сосудистая сеточка – стало ясно, что дело серьезное. Тогда я уже конкретно спросила врача о том, как.
Как предупредить развитие онкологии на доклинической стадии, а значит до появления жалоб и проявлений, либо убедиться, что вы – вне опасности? В этом вам помогут специально разработанные программы Лечебного Центра. Программы нацелены на диагностику и контроль терапии рака предстательной железы, яичек, яичников, шейки матки и эндометрии, поджелудочной железы, желчного пузыря, желчных протоков, желудка, печени, кишечника и рака легких. «ОНКОРИСК — Лабораторная оценка риска онкологических.
Здравствуйте Всем! Подскажите пожалуйста, я что то не понимаю) сдала вчера анализ ХГЧ, результат показывает 53,66 мме/мл Это означает, что не беременна? Т.к указан реф.интервал 0-5, прошла вчера УЗИ, плодное яйцо отсутствует, но эндомертрий 1,3 см увеличен, как у беременной, у меня задержка, тест показывает отрицательно. Подскажите кто знает, что со мной? Грудь мягкая, начала сегодня замечать что слегка молочные железы болят.Была у платного гениколога, она так и разъеснение не дала, говорит.
Девочки. переживаю сильно: что можешь означать повышенное значение ХГЧ? И могли ли в Инвитро ошибиться? История такая: неделю назад сдала кровь на ХГЧ. результат: 88255,4 мЕд/мл (списываю с бланка). Рядом там же на бланке приведены значения для разных сроков беременности и это соответствует уже недедям 6. Причем от зачатия, как понимаю, т.е. 8 акушерским. На прошлой неделе врач при осмторе никакого особого увеличения матки не заметила, вчера ходила -теперь она ставит 6 недель (опять же.
Такая рыжая, Donali, tatya, крошка Мю, Manunьka, StarFish – спасибо вам просто огроменное. Вы меня целый день поддерживали, успокаивали. Вы переживали и поздравляли. Без вас мне сегодня было бы очень плохо…
MariaMM – спасибо за быструю консультацию!
добрый день, у меня такая проблема. задержка уже около 2. 5 недель, врач делал 2узи и до сих пор не может определить беременность ли это или киста яичника(, можно ли спутать плод с кистой? и может ли плод локализоваться в яичнике? делала 3 теста, они положительны, но вторая полоска чуть светлее первой. болит грудь как при менструации, иногда(3раза)тянет живот.очень надеюсь на ответ. заранее спасибо. екатерина, 23года
Если тест начал полосатиться недавно, то не исключена поздняя овуляция, а значит УЗИ может еще не видеть. Еще от аппарата и квалификации узиста может зависеть.
Самое верное сейчас — сдать кровь на ХГЧ, он наверняка скажет, есть ли беременность и по нему реально предположить, увидят ли ее на УЗИ в данный момент.
В этом месяце активно планировали беременность. За неделю до предполагаемых месячных были слегка коричневатые выделения, в течении 3 дней. Через неделю, в день предполагаемых месячных началась коричневая мазня, на следующее утро тест показал слабую вторую полоску, днем месячные усилились и стали со сгустками. Побежала ко врачу. Врач отправили на узи, которое показало наличие кисты, они не назвали ее вид, сказали только, что оперировать ее не придется (это было все в первый день месячных).
Добрый день всем! У меня задержка 7 дней, вчера ходила к врачу. Она направила меня на узи и сдать анализы. На узи врач долго смотрела, было подозрение на внематочную, в правом яичнике было желтое тело и еще что-то, по типу второго желтого тела. Приглашали на узи второго специалиста, та посмотрела, сказала внематочной нет, что это либо была киста (а три месяца назад на узи никаких кист не было обнаружено), либо второе желтое тело. В полости матки плодное яйцо сроком 2-2,5 недели. Сегодня.
Девочки, а кто-нибудь сдавал хгч примерно на 10 дпо? Какие были цифры, если беременность в итоге состоялась?
Добрый вечер! Может ли быть ошибка ХГЧ? У Вас были такие случаи? У меня задержка 7 дней. Признаков месячных почти нет. Обычно в матке тянет, грудь болит, а сейчас нет. А сейчас просто что-то чувствую происходит внизу — под пупком внутри где-то.. И вот только сегодня начали соски болеть и отвердели. Утром сделала 2 теста — отрицат. и хгч утром сдала — меньше 1,2 — значит нету ничего?! Но! Я прочитала, что бывает слишком рано сдан хгч или лаборатория не очень качественно сделала тест (я в.
я своя, но раскрываться не хочу, пока. Знаю, что сейчас начнут жать на мордочку, но все же. У кого тесты показывали 1 полоску, а беременность была? задержка есть(4-5 дней), а тест показывает нет:( шансов никаких? *** Тема перенесена из конференции «СП: посиделки»
Скрининг при беременности — «за» и «против». УЗИ, анализ крови и дополнительные исследования.
На каком сроке можно распознать внематочную беременность — рассказывает акушер-гинеколог.
Девочки, я у вас тут новенькая. Но вот на другом сайте нашла удивительную информацию. Читайте, надейтесь, молитесь. Верьте в чудеса — они существуют! Чудеса случаются рядом с нами и как знать, возможно, вы следующая на очереди за счастливым билетиком? W 1. Oksana+3 — 3 неудачных (коротких) протокола, 4-ый (длинный) закончился рождением двойняшек. Через 2 с небольшим года самостоятельная беременность. Теперь у Оксаны трое ребятишек. 2. Corvus — 13 лет бесплодия (поликистоз/эндометриоз). 2.
. Какое-то время после гибели эмбриона/плода пациентка может ощущать себя беременной. Однако с течением времени субъективные признаки беременности постепенно исчезают. Периодически отмечаются мажущие кровянистые выделения из половых путей и спастические боли в животе. Хорионический гонадотропин в крови женщины, как правило, находится на предельно низком уровне или даже полностью отсутствует. Диагностика неразвивающейся беременности Наиболее достоверно выявить неразвивающуюся беременность можно по результатам ультразвукового исследования при отсутствии сердцебиения плода. Одним из наиболее распространенных вариантов неразвивающейся беременности является анэмбриония, т.е. отсутствие эмбриона в полости плодного яйца после 5-6 неде.
. При наличии эндокринных причин невынашивания следует подобрать соответствующую корригирующую гормональную терапию. Важным является также выявление различных аутоиммунных нарушений и их коррекция. Повторная беременность возможна при устранении выявленных причин гибели эмбриона/плода, и после проведения необходимого лечения. При наступившей вновь беременности проводят ультразвуковое исследование, определение в крови маркеров возможных нарушений развития плода, включая: α — фетопротеин, хорионический гонадотропин, РАРР-А тест в наиболее информативные сроки. По показаниям проводят также инвазивную пренатальную диагноститку, включая биопсию хориона, амниоцентез или кордоцентез для определения хромосомных и ряда моногенных заболеваний плода. Кроме того, проводят лечебно-профилактические м.
Привет всем. Ну, вот сижу на иголках. Задержка 1 день (смешная конечно но все же задержка) Делаю три теста на беременность — все показывают по две красные линии. Прихожу к врачу. Она делает УЗИ, и говорит, что яйцеклетки в матки нет, приходите через неделю. Хорошо. через неделю, так через неделю. Но я же за эту неделю с ума сойду. что это такое, как такое может быть? ох-ох.
. Заражение цитомегаловирусом во время беременности угрожает патологиями развития и внутриутробному заражению плода. Инфекция обычно передается воздушно-капельным путем. Если во время подготовки к беременности в крови обнаружен высокий уровень цитомегаловируса, следует пройти курс противовирусной терапии и только потом планировать зачатие. При отрицательном результате следует соблюдать некоторые меры предосторожности: хорошо мыть руки перед едой, не целовать в губы маленьких детей и желательно ограничить свое общение с ними, особенно если вы работаете в детском дошкольном учреждении. Вирус герпеса находится в организме пожизненно. Любое лечение н.
. Гормоны — основное звено в построении детородной функции женщины и мужчины, успешная реализация которой зависит от работы системы гипоталамус—гипофиз—яичники. При сбое одной из составляющих изменяется вся работа репродуктивной системы, и, следовательно, снижается способность к зачатию. Когда у женщины нарушен цикл, наблюдается повышенное оволосение, угревая сыпь, ожирение, были беременности с неудачным исходом (регресс, выкидыш), врач обязательно направляет на исследование. Он определяет список гормонов, на которые необходимо сдать анализы. Каждый случай индивидуален. Шаг № 4. Группа крови В период планирования беременности паре рекомендуется определить группы и резус крови, сделать анализ на антитела к резус-фактору. Полож.
. В некоторых ситуациях требуется уточнение реакции рецепторов эндометрия к половым гормонам. Для этого берется соскоб из полости матки, а полученный материал подвергается исследованию на наличие этих рецепторов. Для исключения иммунологических факторов невынашивания беременности необходимо сдать кровь для определения антител к фосфолипидам и хорионическому гонадотропину. А при привычном невынашивании (когда 2 и более беременностей закончились неудачно) определяют совместимость по HLA-системе. Это антигены главного комплекса гистосовместимости, которые отвечают за функционирование в организме чужеродных белков, например при пересадке внутренних органов; данные антигены имеют значение и при наступлении беременности.
. При любом варианте лапароскопической операции после завершения основного этапа вмешательства производится тщательный гемостаз, т.е. остановка возможного кровотечения. Брюшная полость аккуратно отмывается от крови и сгустков с помощью специальных растворов. Если выявляются сопутствующие гинекологические заболевания (спайки, кисты, эндометриоз и др.), то производится и их хирургическое лечение. Также осматривается вся брюшная полость с целью ее промывания и выявления возможных сопутствующих заболеваний других органов. Минимальная травматизация лапароскопической операции, тщательная санация брюшной полости и т.д. способствуют гладкому течению послеоперационного периода с минимальным исполь.
Хорионический гонадотропин человека, о чем говорит уровень ХГЧ
. Если нет специальных рекомендаций, для выявления беременности на ранних сроках кровь можно сдать начиная от недели задержки очередной менструации. Для выявления патологии плода у беременных кровь нужно сдавать с 16-й по 20-ю неделю беременности совместно с другими маркерами (АФП, свободный эстриол). Нормальный уровень ХГЧ в сыворотке крови у небеременных 0-15 мЕд/мл. Его уровень у беременных можно определить по следующей таблице: Срок беременности (недели) Медиана (среднее значение) Норма 1-2 150 50-300 3-4 2000 1500-5000 4-5 20000 10000-30000 5-6 50000 20000-100000 6-7 100000 50000-200000 7-8 70000 20000-.
. Этот белок вырабатывается желточным мешком и печенью плода, выходит в амниотическую жидкость с его мочой, попадает в кровь матери через плаценту и всасывается плодными оболочками. Исследуя кровь из вены матери, можно судить о количестве альфа-фетопротеина, вырабатываемого и выделяемого плодом. АФП обнаруживается в крови матери с 5-6-й недели беременности . Количество АФП в крови матери изменяется при более массивном выбросе этого компонента. Так, при незаращении каких-либо участков нервной трубки большее количество сыворотки младенца выливается в амниотическую полость и попадает в кровь мамы. Повышенное содержание АФП определяется в материнской крови: при дефектах заращения нервной трубки.
. АФП обнаруживается в крови матери с 5-6-й недели беременности . Количество АФП в крови матери изменяется при более массивном выбросе этого компонента. Так, при незаращении каких-либо участков нервной трубки большее количество сыворотки младенца выливается в амниотическую полость и попадает в кровь мамы. Повышенное содержание АФП определяется в материнской крови: при дефектах заращения нервной трубки — грыжи спинного или головного мозга, при дефектах заращения передней брюшной стенки, когда ее мышцы и кожа не закрывают внутренние органы, а кишечник и другие органы закрыты тонкой пленкой растянутой пуповины (гастрошизис); при аномалиях почек; при заращении двенадцатиперстной кишки.
Вот и наступила долгожданная беременность. Позади многочисленные обследования, лечение. Наконец тест на беременность положительный, УЗИ подтверждает наличие плодного яйца в полости матки. Казалось бы, можно расслабиться, наслаждаться счастливым периодом ожидания младенца.
. Однако с учетом клинических проявлений и тяжести хронического процесса спектр исследований может быть значительно расширен. Одним из важных биохимических анализов является определение уровня сахара (глюкозы) в крови беременной женщины. Особенно на это исследование стоит обратить внимание женщинам с повышенной массой тела до беременности, а также женщинам с патологической прибавкой в весе во время беременности, т. е. женщинам, составляющим группу риска по возникновению сахарного диабета беременных (гестационный сахарный диабет). Коагулограмма Коагулограмма позволяет выя.
. Обнаружение в полости матки рядом с плодным яйцом небольшого количества излившейся крови — субхориальная гематома (гравидарная гематометра). Это наиболее неблагоприятный признак угрожающего и начавшегося выкидыша. Источник этой крови — мелкие сосуды, разрушенные самим же плодным яйцом при внедрении в стенку матки. Опасность состоит в том, что гематома, увеличиваясь в размерах, может оказать давление на плодное яйцо и спровоцировать утерю связи между ним и стенкой матки. При помощи УЗИ можно оценить место расположения и объем гравидарной гематометры, давность процесса (жидкая кровь в полости матки или сгустки) и наличие тенденции к прогрессированию.
Добрый день!
Срок моей беременности 8 недель. На этом сроке на узи установили начилие одного плодного яйца и двух равных желтых тел в нем (в разных «концах» яйца), но сердечный ритм только один — 165 ударов. Подскажите, есть ли какие-то статистические данные, какова вероятность развития двух эмбрионов, если ни у меня, ни у мужа в роду не было близнецов?
Девоньки я к вам с новостями и вопросами. В пятницу 3-го сентября в 6 утра заболел низ живота очень сильно, выпила две таблетки но-шпы, пролежала наверное часа полтора, немного отпустило потом муж отвез меня в городской перенатальный центр на узи (вызывать из дома скорую не стала, т.к. не известно куда увезут). По УЗИ: последние месяч. 15.07 тест от 02.09 отриц. Тело матки чуть увеличено. Ф/узлы не обнаружены. Эндометрий секреторный. Левый яич. б/особенностей. Правый увеличен за счет кисты.
Добрый день. Девушки, переполняет волнение, радость, слезы и все в перемешку. Я тут часто писала под анонимными никами(т.к.на работе многих подсадила на этот сайт:) — не так давно про весеннюю истерику, где все советовали мне эко и инсеминации. А последний топ про Утрожестан — я его пила, а потом засомневалась, не вагинальные ли это свечи?! Сегодня получила резьтат ХГЧ(кровь сдала вчера) — 27! Это оно, ведь так, я чуть-чуть беременна? Я делала фоликулометрию 7-го апреля — дом.фоликул 20мм.
Дело в том что я с начала беременности сижу на Дюфастоне.Сначала было 6 в день сейчас 2.Сдавала тройной тест.ХГЧ у меня 87899 при норме 10000-60000.Когда мерили воротниковую зону в 11.4 недель она была 1.3-в норме.Вот думаю что случиллось-что происходит?Почему такой ХГЧ высокий!
Девочки, добрый день! Вы мне уже не раз помогали советом. Я тут писала про свои планы на второго ребенка, про то, что уже три года не получается. Сдали в он-клиник кучу анализов, стали разводить на проерку проходимости труб за 36000 руб. Я пока отказалась, переметнулась к другому насоветованному тут врачу — в принципе, все то же сказала, только трубы предложили за 2100 проверить:) И сделать фоликулометрию. Вот жду 10-го дня цикла, чтобы начать, а его ВСЕ НЕТ. Последние менсы были 30-го.
Девочки, подскажите, пожалуйста. Последние месячные были 13/12. Цикл длинный (обычно 35-36 дней). На 28 день цикла сдала анализ на ,бета-ХГЧ, по телефону ответили 5,1 (надеюсь, может не расслышала :)). Я рано сдала анализ или мне не стоит рассчитывать на беременность в этом месяце?
Уважаемая Мария Михайловна! Пожалуйста подскажите, насколько серьёзна может быть ситуация и какие обследования нужно пройти моей подруге. У неё 2 детей (год и 10 и 6,5 мес). Сейчас задержка 2 мес, тесты на беременность отрицательные, на осмотре у гинеколога небольшое увеличение матки, ХГЧ 7,4 ед. УЗИ она пока не делала. По ХГЧ на нормальную беременность не похоже, но и выше нормы для небеременной. Я её пока не пугаю, но сама за неё беспокоюсь. Ответьте мне пожалуйста.
Я задавала ниже вопрос о лечении зубов, спасибо, всем кто мне ответил. Девочки, можно я еще раз попрошу совета как совсем неопытная планировщица? Тут у меня уже идет 37 день цикла, что совсем небольшая задержка, учитывая цикл 33 дня и часто нерегулярый цикл. БТ 37,3. Домашние тесты пустые. Сдавала вчера кровь на ХГЧ 13,7. Мне в лаборатории сказали, что по их таблицам это соответствует 1-3 неделям беременности. У меня почему-то в голове кружится , что все что ниже 20 — отрицательно. Вчера.
Нормы лаборатории для того и существуют, чтобы при данных аналитических методиках, данных реактивах, данные специалисты смогли гарантировать тебе доступную им точность, она не однократно стандартизируется и разная в ранных лабораториях. Диагностика по крови возможна через 7-10 дней после зачатия. Тебе уже порекомендовали пересдать анализ через 2-3 дня за этот срок цифра должна возрасти в 2 раза. Это и будет подтверждением развивающейся беременности. Твоя циферка очень не похожа на беременность, похоже дисфункция. Во возможности лучше посетить УЗИ.
Не знаю находилась ли тебе эта полезная ссылочка http://pregnancy.h1.ru/birth/birth.htm там ты найдешь все циферки для беременности, для внематочной беременности, и повышенный ХГЧ при отсутствии беременности.
Желаю тебе удачи! И ждем отчетика.
Вам нужно пересдать анализ через 48 часов со времени первого, если он удвоится, возможно, что это все-таки беременность, но просто была поздняя овуляция. Хотя честно говоря, цифирка очень маленькая, поэтому надежды не много ? Вы наверное читали здесь мою недавнюю историю с замершей беременностью, так вот я тоже сдавала анализ на 37-й день (при цикле 30-32 дня) показатель был 188 единиц и то я посчитала, что это мало.
И еще, вам нужно обязательно попасть на узи, чтобы исключить внематочную !
Укол ХГЧ при стимуляции овуляции применяется после того, как доктор обнаружит доминантный фолликул. Инъекция позволяет ему вырасти до необходимых размеров и лопнуть.
Хорионический гонадотропин (ХГЧ) – это специфический гормон человека, имеющий в своем составе такие субъединицы, как альфа и бета. Вторая не имеет аналогов в организме, поэтому на ее основе делаются тесты на беременность. Продуцируется она в первые недели развития эмбриона. Ее количество значительно вырастает. Однако с 11-й недели концентрация гормона может снижаться.
В этот период необходимо обязательно следить за особенностями течения беременности. Скачки уровня ХГЧ могут говорить о патологиях развития плода, угрозе выкидыша. Если количество гормона недостаточное, то у женщины происходит прерывание беременности или ее наступление становится невозможным.
ХГЧ способствует выработке прогестерона и эстрогена. От этих гормонов зависит формирование желтого тела, правильное развитие и прикрепление эмбриона к слизистой матке. Именно он обеспечивает сохранение беременности еще до формирования плаценты.
Препараты ХГЧ оказывают лютенизирующее гонадотропное действие. Они стимулируют наступление овуляции у женщин. Использовать их нужно, если у пациентки присутствует:
- нарушение функции половых желез, спровоцированное неправильной работой гипофиза и гипоталамуса;
- бесплодие ановуляторного характера (то есть отсутствие образования доминантного фолликула и развития яйцеклетки);
- недостаточная функциональность желтого тела;
- привычное невынашивание беременности;
- дисменорея.
Инъекции ХГЧ требуются для нормального формирования плаценты у беременной. Без препаратов на основе гонадотропинов невозможно проводить стимуляцию овуляции и ЭКО.
Но применять лекарство на основе ХГЧ можно не всегда. К противопоказаниям относится:
- повышенная чувствительность к компонентам средства;
- ранний климакс;
- врожденное или послеоперационное отсутствие половых желез;
- новообразование в области гипофиза;
- гормонально-активные опухоли.
А также не следует делать уколы ХГЧ при наличии тромбофлебита, гипотиреоза, недостаточности функциональности надпочечников, непроходимости маточных труб, раке яичников и во время кормления грудью. Очень осторожно нужно применять лекарство при почечной недостаточности, бронхиальной астме, мигрени, скачках давления, ишемии сердца, а также в подростковом возрасте.
Прежде чем приступать к процедуре введения ХГЧ, необходимо убедиться в том, что она разрешена. Важно выполнить такие правила:
- Проверить степень проходимости маточных труб. Если тут есть проблема, то проводить процедуру нет смысла. Определить проходимость можно при помощи лапароскопии или других методов диагностики.
- Определить баланс гормонального фона. Анализы сдаются на 3-й день менструального цикла. На основе результатов может быть подобрана дозировка стимулирующих препаратов.
- Провести УЗИ. Эту процедуру придется осуществлять много раз. Нужно обязательно определить овариальный резерв женщины.
- Сделать спермограмму партнеру, а также протестировать совместимость пары для зачатия ребенка.
Инъекцию ХГЧ 5000 ед. чаще всего применяют, если у женщины по какой-то причине не наступает овуляция. Этой дозы в большинстве случаев хватает, чтобы запустить процесс. Делать ее нужно внутримышечно. Сделать укол женщина может и самостоятельно, если она умеет это делать. Если же такой возможности нет, то лучше доверить проведение процедуры специалисту.
Если инъекция ХГЧ должна способствовать стимуляции овуляции, то делать ее следует в живот. Такой способ более быстрый и удобный. Кроме того, укол в ягодицу характеризуется тем, что его болезненность проявляется сильнее.
Расстояние от пупка до места укола составляет около 2 см в левую и правую сторону. Далее, необходимо защипнуть складку кожи и полностью до основания ввести в нее иглу. Она должна быть короткой (лучше инсулиновая). Место инъекции ХГЧ обязательно следует продезинфицировать.
В случае стимуляции овуляции без контроля при помощи УЗИ не обойтись. Тут важно следить за размерами доминантного фолликула. Как только они будут максимально приемлемыми, тут же делается укол ХГЧ. Именно он запускает процесс овуляции. Регресс фолликулов предотвращается, поэтому развитие кисты предотвращается.
Для стимуляции овуляции достаточно одной инъекции. Эффективность процедуры проверяется посредством УЗИ на вторые-третьи сутки. Она значительно увеличивает шанс забеременеть.
Перед стимуляцией необходимо проверить гормональный фон женщины. Иногда ей для восстановления менструального цикла достаточно пройти несложный курс лечения без применения ХГЧ.
Любое вмешательство в естественные процессы женского организма, не проходит бесследно. Все процедуры с гормонами должны обязательно проводиться с разрешения и под контролем врачей. Прежде чем назначить укол ХГЧ, специалист должен выяснить такие данные:
- динамику увеличения фолликула;
- особенности роста эндометрия.
А еще он обязан спрогнозировать, когда должна наступить овуляция. Кроме укола пациентке, могут быть назначены сопутствующие препараты: Пурегон или Клостилбегит. После инъекции овуляция наступает не позже 36 часов. Для укола подходят такие препараты: Прегнил, Гонадотропин хорионический. Дозировку средства назначает врач. Чаще всего используется укол ХГЧ 10000 единиц.
В этот период необходимо регулярно совершать половые акты с партнером, чтобы забеременеть. Сексом заниматься следует через день. Далее, происходит дополнительная стимуляция функциональности желтого тела, которое на первых порах обеспечивает успешность наступления беременности и развития эмбриона.
Этот вопрос следует адресовать врачу, который имеет данные обследования пациентки и знаком с инструкцией по применению. Самостоятельно использовать инъекции не стоит. В первый раз обычно назначается 5000 единиц ХГЧ. Если такая дозировка не дала положительного эффекта, то ее можно увеличить до 10000 единиц, но уже в следующем цикле.
Если овуляция произошла, что было подтверждено исследованием УЗИ, то пациентке показана дополнительная стимуляция функциональности желтого тела. Укол ХГЧ назначается на 3, 6 и 9 день после выхода яйцеклетки. Дозировка в этом случае минимальная – не более 5000 единиц.
При наличии привычного невынашивания беременности, курс лечения с использованием ХГЧ длительный – до 14 недель. Первая доза препарата составляет 10000 ед. Далее, норма снижается. Женщине делается 2 укола в неделю по 5000 ед.
После того как была проведена стимуляция, важно следить за тем, чтобы овуляция произошла. Иногда у пациентки может возникнуть синдром гиперстимуляции яичников. Фолликул просто не может разорваться и перерастает в кисту. Кроме того, введение ХГЧ может вызвать и другие побочные эффекты:
- расстройства работы ЖКТ (поносы, запоры, тошноту);
- тромбоэмболию (закупорка сосудов оторвавшимся тромбом);
- гидроторакс (скопление жидкости в плевральной полости, которое имеет неинфекционный характер);
- гинекомастию (этот симптом характерен для мужчин и проявляется в увеличении молочных желез);
- повышенная чувствительность сосков.
А также у пациентки могут появляться болезненные ощущения, а также сыпь в области инъекции ХГЧ. А также появляется дискомфорт в молочных железах, лихорадка. Однако после прекращения стимуляции все неприятные ощущения пропадают.
Передозировка ХГЧ может сопровождаться синдромом гиперстимуляции яичников, что негативным образом сказывается на общем здоровье женщины. То есть у пациентки образуется чрезмерное количество фолликулов, которые со временем перерождаются в кисты. Лечение всех побочных эффектов является симптоматическим.
Важно помнить, что длительное использование препаратов на основе ХГЧ чревато образованием антител к ним. Повышается вероятность возникновения нескольких эмбрионов (развитие многоплодной беременности). Во время лечения, а также в течение недели после его завершения тесты на беременность могут показывать ошибочный результат.
Если уже было несколько неудачных попыток стимуляции, при которых дозировка используемых препаратов постепенно повышалась, то необходимо остановить процесс и пройти дополнительные анализы. После этого пересматриваются методы терапии.
Если для стимуляции применяется препарат Клостилбегит, то его рекомендуется использовать не боле 5–6 раз за всю жизнь. В противном случае наступит синдром истощения яичников и женщина не сможет использовать собственные яйцеклетки даже для искусственного оплодотворения.
Если стимуляция не дала ожидаемого результата и беременность не наступила, не стоит опускать руки. Возможно, долгожданное зачатие наступит спустя 2–3 месяца естественным путем. Тем более что сейчас существуют новые репродуктивные технологии, позволяющие женщине стать матерью.
источник
Лечение уколами кисты яичника эффективно в тех случаях, когда киста функционального типа, желтого тела или фолликулярная. Непременный критерий такой терапии – не должно быть сильных воспалений и нагноений, лопнувшей кисты или скручивания «ножки».
Комплексный подход обязателен, тут важную роль играет разновидность кисты и её корни. В основе лечения, как правило, присутствуют гормональные препараты, но, если развивается поликистоз, необходимо пройти курс уколов алоэ, витаминами, прогестерона, диклофенака и другими.
Тут главное противопоказание – злокачественная опухоль, вне зависимости от того, находится она на яичниках либо в иных органах.
Преимущества уколов при кисте, которая появилась в результате воспаления в следующем:
- процесс лечения намного быстрее, поскольку лекарство вводится непосредственно в область расположения кисты;
- позволяет снизить ежедневную дозу лекарств, и, соответственно, снизить побочные эффекты на печень;
- терапия может проводиться вне зависимости от стадии заболевания.
Лечение уколами отлично сочетается с физиотерапией и массажем, другими лечебными методиками.
В гинекологии используется водный экстракт алоэ, назначается параллельно с курсом антибиотиков.
Дозу алоэ должен назначить доктор, в зависимости от индивидуальных особенностей и возраста. Приблизительная схема: 0,5 мл./1 укол 3 раза в сутки. Общий курс подразумевает от 10 до 40 уколов, исходя из самочувствия и развития процесса. Если болезнь не запущена, на практике достаточно 10-12 уколов.
- проблемы со стулом;
- повышение давления;
- незначительное увеличение температуры тела.
Прогестерон относится к гестагенам, и может применяться при нескольких разновидностях кисты, фолликулярной, лютеиновой, эндометриоидной. Особенность его работы зависит от характера процесса.
При фолликулярной кисте вырабатывается эстроген, а прогестерона катастрофически не хватает, из-за чего киста может увеличиваться в размерах. Также это негативно сказывается на общем гормональном фоне.
Прогестерон при кисте назначают, если она сохраняется без изменений дольше трех-четырех месяцев, препарат инициирует рассасывание. Средство не подавляет овуляцию, и вероятность образования новых кист сводится к минимуму.
Способ приема и дозировку определит лечащий врач. По завершению курса лечения необходимо провести УЗИ яичников и сдать ряд других анализов.
Киста яичника отражается на общем здоровье женщины, и, особенно, на регулярности менструационного цикла, затрудняется зачатие, и организм становится более слабым к вирусам и инфекциям.
Диклофенак помогает избавиться от патологических проявлений, наладить репродуктивную функцию и гормональный фон.
- аллергические реакции;
- заболевания сердца;
- повышенное содержание калия в крови.
Лечение кисты антибиотиками имеет ряд побочных эффектов, поэтому гинекологи только в отдельных случаях назначают такую терапию, и чаще всего препаратом Диксоциклин, он достаточно эффективен и быстро выводится из организма.
В любом случае по вопросу необходимости уколов антибиотиков необходимо консультироваться с доктором, взвесив такие понятия, как польза и вред.
Киста – это не так страшно как кажется на первый взгляд, главное придерживайтесь назначенного курса лечения. Будьте здоровы!
источник
детей родилось у нашей команды
средняя результативность ЭКО по сети
клиник по всей России, включая 2, готовящихся к открытию
Укол ХГЧ – это инъекция гормональных препаратов, таких как Меногон, Хорагон, Прегнил, Хориогонин и других. Их действующим веществом является хорионический гонадотропин человека (ХГЧ), способствующий восстановлению овуляции.
Укол ХГЧ с введением этих гормональных препаратов способствует стимуляции процесса овуляции. Эти лекарственные средства усиливают гормональную активность желтого тела посредством введения ХГЧ. Для стимуляции овуляции дозировка гормона ХГЧ составляет 5000-10000 МЕ. Если врач планирует сохранение беременности, дозировка должна составлять 1000-3000 МЕ. В каждом конкретном случае подбор дозировки осуществляется индивидуально с учетом концентрации гормонов в организме, размеров фолликула и так далее.
ХГЧ включает в себя две субъединицы – альфа и бета. Бета субъединица лежит в основе теста на беременность. Бета ХГЧ на первых неделях беременности начинает вырабатываться в женском организме, а на 7-11 неделях его концентрация увеличивается в несколько тысяч раз.
Главным фактором, влияющим на возможность женщины забеременеть, является овуляция. Это процесс выхода из яичника яйцеклетки в маточную трубу вследствие разрыва зрелого фолликула для ее дальнейшего оплодотворения и транспортировки по половым путям. Часто возникают ситуации, когда разрыв фолликула не происходит.
За зачатие и нормальное течение беременности отвечает гормон гонадотропин. Он стимулирует овуляцию у женщин и способствует гормональной активности желтого тела до того момента, пока яйцеклетка прикрепится к матке.
В случаях, когда овуляция по каким-либо причинам в женском организме не наступает, проводят гормональную стимуляцию с помощью укола. Такую процедуру назначают женщинам, в яичниках которых не созревают полноценные яйцеклетки.
Процедура имеет эффективность в устранении следующих состояний в организме женщины:
1. Дисменореи – патологического состояния, характеризующегося во время менструации сильными болями. Могут наблюдаться и другие симптомы: головокружение, слабость, тошнота, рвота, вздутие живота, обмороки и другие. 2. Дисфункции яичников. 3. Ановуляторном бесплодии. 4. Угрозе самопроизвольного выкидыша. 5. Дефиците желтого тела. 6. Неправильном формировании плаценты. 7. Неспособности женского организма выносить плод. 8. Подготовке к ЭКО.
Данная процедура может применяться при вспомогательных репродуктивных методиках в качестве дополнительного средства.
Мужчинам назначают при:
1. Гипогенитализме – значительном снижении функций половых желез и их недоразвитии. 2. Гипофизарном нанизме (карликовости) – задержке роста и развития. 3. Половом инфантилизме – задержке развития организма, проявляющейся в недоразвитии органов половой системы. 4. Генетических нарушениях.
Противопоказано применение инъекций гонадотропина хорионического при:
1. Ранней менопаузе. 2. В период лактации. 3. При протекании опухолевого процесса в яичниках и гипофизе. 4. Непроходимости фаллопиевых труб. 5. Тромбофлебите. 6. Гипертиреозе. 7. Индивидуальной непереносимости препарата. 8. Заболеваниях надпочечников.
К ановуляции могут приводить следующие факторы:
- дисфункция гипоталамуса;
- новообразования гипофиза;
- стрессы;
- нарушение кровоснабжения головного мозга;
- воспалительные заболевания органов половой системы;
- травмы половых органов;
- преждевременный климакс;
- ожирение;
- анорексия;
- заболевания печени;
- нарушения работы щитовидной железы;
- прием гормональных контрацептивов;
- некоторые медикаменты.
Прежде, чем приступать к стимуляции овуляции, необходимо установить истинную причину ее отсутствия. Для этого пациентам назначают ряд анализов, УЗИ. Также необходимо регулярное измерение базальной температуры. Результаты исследований дадут возможность определить необходимость процедуры. В некоторых случаях нормализация, к примеру, уровня гормонов щитовидной железы может способствовать естественному процессу восстановления овуляции. Необходимо проводить регулярное УЗИ с целью наблюдения за развитием фолликулов.
Первоначальное УЗИ делают на 8-10 день после окончания менструации. Затем каждые 2-3 дня до установления факта овуляции или следующей менструации. По результатам исследований можно назначить укол ХГЧ, стимулирующий процесс овуляции и предотвращающий образование фолликулярных кист.
Как правило, после инъекции овуляция наступает через 24-36 часов. Ее подтверждают при помощи результатов УЗИ. В некоторых случаях овуляция может наступить через более продолжительное время или не наступить вовсе.
После подтверждения овуляции делают уколы утрожестана или прогестерона, способствующие дальнейшему «поддержанию» желтого тела.
При стимуляции овуляции врач на основании показателей спермограммы, определяет частоту, сроки половых актов и инсеминаций.
После укола ХГЧ тест на беременность проводят не раньше, чем через две недели после наступления овуляции. Результаты тестов до истечения этого срока могут давать ложноположительные результаты.
В период беременности данная процедура назначается в случаях пониженного уровня хорионического гонадотропина в организме для возможности дальнейшего поддержания беременности. Низкая концентрация гормона может быть обусловлена ранним сроком протекания беременности. В этом случае, перед тем, как назначить укол, врач направляет пациентку на повторную сдачу анализов с целью подтверждения низкого уровня гормона.
После того, как был выполнен укол ХГЧ, делать тест на беременность рекомендуется не раньше, чем через две недели. Если сдать анализа на ХГЧ раньше, чем через 2 недели, то его результат может быть ложноположительным. Поэтому после укола ХГЧ уровень этого гормона должен определяться в динамике. Начиная от момента зачатия уровень данного гормонального вещества увеличивается в 2 раза каждые несколько дней. Максимальные показатели ХГЧ выявляются в конце первого триместра. После этого его уровень начинает постепенно уменьшаться.
Если показатель концентрации гормона в крови на 20% и более ниже нормы, то это может свидетельствовать о ряде серьезных нарушений в организме:
- хронической плацентарной недостаточности – нарушении функции плаценты, приводящему к недостаточному поступлению кислорода к плоду и возможной задержке его развития;
- внематочной беременности, развивающейся за пределами матки – в маточной трубе (99% случаев), брюшной полости, яичниках. Такая беременность представляет большую угрозу для жизни женщины;
- замершей беременности – прекращении развития плода и дальнейшей его гибели;
- угрозе невынашивания плода.
Побочными эффектами могут быть:
- синдром гиперстимуляции яичников – состояние женского организма, характеризующееся слишком сильной реакцией яичников на препарат;
- гидроторакс – процесс скопления жидкости в плевральной полости;
- асцит – болезнь, характеризующаяся скоплением больших объемов жидкости в брюшной полости;
- тромбоэмболия – острая закупорка кровеносного сосуда тромбом, оторвавшимся от своего места образования и впоследствии попавшим в кровоток. Такой процесс часто заканчивается ишемическим инфарктом;
- образование кист.
Существуют стандартные дозировки для уколов гонадотропина хорионического:
- с целью стимуляции овуляции назначают однократно гонадотропин хорионический 5000 или 10000 МЕ;
- в случае стимулирования желтого тела применяют гонадотропин хорионический 1500 или 5000 МЕ;
- для стимуляции суперовуляции при проведении репродуктивных мероприятий назначают гонадотропин хорионический 10000 МЕ однократно. Спустя 34-36 часа отбирают яйцеклетку;
- при привычной невынашиваемости или угрозе выкидыша женщине для поддержания беременности назначают укол ХГЧ, начиная курс не позже 8-й недели беременности и продолжают вводить до 14-й недели включительно. При первой инъекции вводят гонадотропин хорионический 10000 МЕ. Дальше продолжают уколы препарата два раза в неделю в дозировке 5000 МЕ;
- данная процедура дает хорошие результаты в случае задержки полового развития у мальчиков. При лечении применяют инъекции гонадотропина хорионического в дозировке 3000-5000 МЕ в неделю на протяжении трех месяцев;
- при задержке полового развития у мужчин назначают уколы ХЧГ в дозировке 500, 1000, 1500 и 2000 МЕ в сутки на протяжении 1,5-3 месяцев;
- при гипогонадотропном гипогонадизме в качестве лечения используют гонадотропин хорионический 1500-6000 МЕ один раз в неделю в комплексе с менотропинами;
- в случае крипторхизма мальчикам младше 6-летнего возраста назначают гонадотропин хорионический 500-1000 МЕ на протяжении шести недель по два укола в неделю. Детям старше 6-ти лет колют препарат в дозировке 1500 МЕ.
Препараты вводят пациенту внутримышечно. Данную процедуру можно делать в специальных медицинских учреждениях, либо самостоятельно, если женщина имеет навыки делать внутримышечные инъекции правильно. Такая необходимость часто возникает у пациенток вследствие длительного курса лечения.
Дозы препарата врач определяет индивидуально для каждого пациента.
В аптеке можно найти препарат в таких дозировках:
- хорионический гонадотропин 500 единиц;
- ХГЧ 1000 ед.;
- ХГЧ 1500 ед.;
- ХГЧ 5000 ед.;
- ХГЧ 10000 ед.
Выпускают его в виде раствора для инъекций.
источник