Современная медицина не стоит на месте и находит методы и способы лечения различных заболеваний. Между тем их не становится меньше, наоборот, со временем появляются всё новые и новые виды заболеваний. Понятно, что обычному человеку очень сложно бывает разобраться в их классификации, например, в том, чем отличаются между собой различные новообразования. Они доставляют немало неприятностей современному человеку, поэтому сегодня мы постараемся прояснить, в чём разница между кистой и опухолью.
Киста – это небольшая капсула с жидким содержимым. Она образуется вследствие различных патологических процессов и состоит из полости, стенок и жидкости. Кисты имеют различное происхождение, размеры, патогенез и расположение. Некоторые из них являются врождёнными, они формируются в процессе эмбриогенеза в результате неправильной закладки тканей. Существуют ложные кисты, которые отличаются тем, что не имеют самостоятельной стенки. Киста может располагаться во внутренних органах, железах, костях и даже в головном мозге.
Опухоль – патологическое образование, появляется как следствие процесса, при котором в организме образуются новые клетки с неконтролируемым ростом. Она может быть злокачественной и доброкачественной. Опухоли различаются между собой, основные отличия заключаются в зрелости клеток, в характере их роста, во влиянии на другие органы и организм в целом, а также в способности к метастазированию. Как и киста, опухоль может образовываться в любых тканях и органах человеческого организма.
Отличие кисты от опухоли заключается в том, что первая образуется из дифференцированной ткани #8211; можно определить к какому органу относятся клетки стенок кисты. А опухоль, независимо от её вида, состоит из чужеродных, нехарактерных для организма клеток. Кроме того, в процессе роста она может давить на прилежащую ткань, отчего в больном органе могут возникать неприятные болевые ощущения, а иногда и кровотечения, угрожающие здоровью и жизни человека. Злокачественные опухоли имеет способность разрушать прилежащие ткани и метастазировать в другие органы. Если такую опухоль своевременно не удалить, то она начинает постепенно «завоёвывать» организм и может привести к фатальному исходу.
- Киста – это полость с жидким содержимым, окружённая оболочкой. Опухоль – это патологическое разрастание, представленное новообразованной тканью.
- Киста не прорастает в другие органы и ткани, опухоль может прорастать и метастазировать.
- Киста всегда доброкачественное образование, опухоль может быть злокачественной.
- Киста может перекручиваться и разрываться, чаще всего она бывает небольшой. Опухоль может вырастать до огромных размеров.
- Киста опасна для организма своими осложнениями, опухоль – прорастанием в другие органы и разрушением окружающих тканей.
Наталья Кравченко Ученик (1), закрыт 4 года назад
Кисуни Оракул (78049) 4 года назад
Кистой в медицине называют наполненную жидкостью сферу, которая может образоваться в любой части тела, включая мозг. Не нужно путать кисты, расположенные в мозгу, с опухолями, так как они происходят не из тканей мозга. Это достаточно распространенная патология, и метод ее лечения зависит от типа кисты.
Существуют два сильно различающихся вида опухолей головного мозга — первичные и вторичные, при этом важно уяснить, чем они отличаются друг от друга. Первичные опухоли мозга, которые встречаются редко, зарождаются в ткани самого мозга и не очень часто образуют метастазы.
Вторичные опухоли головного мозга, которые распространены гораздо шире, исходят из других участков организма (например, легких или молочной железы). откуда распространяются раковые клетки с последующим образованием новых опухолей в головном мозге. Эта разница представляется важной, так как на вторичную опухоль головного мозга могут влиять методы лечения, применяемые по поводу первичного рака. Например, опухоль головного мозга, образовавшаяся в результате первичного рака молочной железы, будет, по всей видимости, давать ответную реакцию на лечение, проводимое по поводу рака молочной железы.
В целом заболеваемость первичными опухолями головного мозга очень невелика. Они поражают в основном пожилых людей, но при этом наблюдается значимая заболеваемость среди детей и подростков. На долю опухолей головною мозга приходится высокий процент всех видов рака детского возраста (хотя следует помнить, что опухоли у детей сами по себе встречаются редко).
Олег Лазовский Знаток (415) 4 года назад
Первое вредоностное. Второе не очень.
Алексей Бараев Гений (50021) 4 года назад
Могу назвать минимум пяток причин образования кисты — от травматического до паразитарного (эхинококк). Киста может быть и опухолевой, но как правило кистой называют доброкачественную , нераковую опухоль мозга.
ОГМ, как правило, называют злоокачественные образования. Со всеми вытекающими.
Юленька Профи (617) 4 года назад
Структурой отличается. Опухоль — новообразованная ткань, киста — патологическая полость с содержимым — менее опасно
Мне 19 лет, в детстве была травма, ударилась головой. 3 года назад стали мучить головные боли, появилась раздражительность, нарушился сон. В 2009м году делали МРТ, обнаружили в голове какое-то образование размерами 8х11 мм, Зона энцефаломаляции в правой лобной доле (посттравматического генеза?) . Сейчас головные боли усилились, 2 дня назад снова сделали МРТ. Вот протокол полностью:
—
МАГНИТНО-РЕЗОНАНСНАЯ ТОМОГРАФИЯ ГОЛОВНОГО МОЗГА В 3-Х ПРОЕКЦИЯХ В РЕЖИМАХ Т1, Т2, FLAIR. Толщина среза 5 мм.
На серии полученных МР-томограмм головного мозга: срединные структуры не смещены. В белом веществе правой лобной доли, субкортикально, визуализируется неправильно овальной формы объемное образование размерами 25х18х22 мм. Образование имеет неоднородно пониженный МР-сигнал с гипоинтенсивным участком в центре размерами 15х10 мм; в режиме Т2 образование имеет гиперинтенсивный МР-сигнал; в режиме T2 flair вокруг образования перифокально прослеживается гиперинтенсивная зона с нечеткими контурами в латеральных отделах по типу языков пламени , вероятнее всего, небольшая зона перифокального отека. Прилежащие извилины не утолщены.
На остальном протяжении: очаговых изменений другой локализации не выявлено. В лобно-теменных долях с обеих сторон отмечается подчеркивание периваскулярных пространств. Белое и серое вещество мозга четко дифференцировано. Желудочки мозга не расширены, не деформированы. Отмечается небольшое расширение конвекситального субарахноидального пространства больших полушарий (в лобных областях). Цистерны мозга не расширены. Миндалины мозжечка в большое затылочное отверстие не пролабируют. Турецкое седло обычной формы и размеров. Гипофиз не увеличен. Придаточные пазухи носа воздухоносны, без признаков воспалительных изменений. В области орбит — видимых патологических изменений не наблюдается.
Внутренние слуховые проходы не расширены, симметричны, слуховые улитки и видимые полукружные канальцы без особенностей.
Заключение:
МР-признаки кистоподобного образования правой лобной доли с небольшой зоной перифокального отека. Выявленные патологические изменения в правой лобной доле следует дифференцировать между проявлениями демиелинизирующего заболевания и паразитным поражением, однако нельзя полностью исключить неопластический процесс.
Рекомендации:
Для уточнения характера выявленных изменений в правой лобной доле целесообразно проведение МРТ с в/в контрастным усилением.
—
МРТ с усилением скоро сделаем. Что можно сказать по этому заключению? Это киста или опухоль? Если киста, то можно ли сказать по описанию, какого она типа? Почему она увеличивается? К какому врачу или в какую больницу в Москве посоветуете обратиться? Боюсь делать операцию и устала от головных болей
Скорее всего, это киста без МРТ мс контрастом разобраться, увы, невозможно.
С уважением, Александр Юрьевич.
от Аселя в разделе Невролог и нейрохирург
от takm в разделе Невролог и нейрохирург
от Кристина в разделе Онкологические заболевания, рак
от Света в разделе Онкологические заболевания, рак
от Kulia в разделе Невролог и нейрохирург
- Вы можете создавать новые темы
- Вы можете отвечать в темах
- Вы не можете прикреплять вложения
- Вы не можете редактировать свои сообщения
Текущее время: 12:20. Часовой пояс GMT +4.
© 2000— Nedug.Ru. Информация на этом сайте не призвана заменить профессиональное медицинское обслуживание, консультации и диагностику. Если вы обнаружили у себя симптомы болезни или плохо себя чувствуете, то необходимо обратиться к врачу для получения дополнительных рекомендаций и лечения. Все замечания, пожелания и предложения присылайте на [email#160;protected]
Powered by vBulletin Version 4.2.0
Copyright vBulletin Solutions, Inc. All rights reserved.
Перевод: zCarot
источник
Всего известны два главных типа кист:
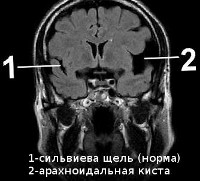
- Арахноидальная представляет собой скопившийся пузырь жидкости (в том числе и ликвора) между слоями мозговых оболочек, которые слиплись. Основными причинами появления являются кровоизлияния, травмы, а также воспаления оболочек мозга. «Арахноидальной» она называется из-за происхождения оболочки мозга – на вид она схожая с паутиной и переводится от слова arachna – паук. В том случае, когда давление жидкости превысит общее внутричерепное давление, то эта жидкость сдавит кору головного мозга, за чем последуют ужасные симптомы. Развивается всегда на поверхности мозга, а точнее в районе оболочек.
1 – нормальное щелевидное жидкостное пространство между височной и теменной долями мозга.
2 – арахноидальная киста, видно скопление жидкости. - Внутримозговая (церебральная) являет собой повышение концентрации жидкости в части мозга, которая перестала функционировать, проще говоря – погибла. Поэтому жидкость и перетекает сюда, чтобы возместить утерянный объём мозгового вещества. В этом случае очень важно выяснить причину гибели, чтобы ликвидировать риск дальнейшего вымирания различных участков мозга. Самые распространённые причины возникновения – инсульт, энцефалит, нарушения в мозговом кровообращении, а также операция в области черепа. Возникает всегда в веществе мозга.
1 – нормальные жидкостные полости (желудочки мозга).
2 – внутримозговая жидкостная киста на месте погибшего участка мозга.
Люди заблуждаются, когда говорят, что данное заболевание относится к онкологическим заболеваниям. Наблюдать за изменениями в размерах кист можно при помощи КТ или МРТ. В случае когда размер увеличился, сравнительно с предыдущим осмотром, можно смело заявить, что мозг подвержен действию разрушающего фактора.
Причины роста арахноидальной кисты:
1. Мозговые оболочки всё ещё воспаляются в следствии инфекции или воспаления;
2. Давление жидкости продолжает расти;
3. Пациент, у которого уже была киста, получил черепно-мозговую травму.
Причины роста внутримозговой кисты, а также образования новых:
1. Мозговое кровообращение продолжает ухудшаться, проявляются новые источники микроинсультов;
2. Не прекращается аутоиммунный и инфекционный процесс уничтожения вещества мозга.
Узнать причину роста или появления новых можно с помощью анализов крови, результатов МР-томографии, а также исследования кровотечения по мозговым сосудам. Исходя из результатов исследований, врачи подбирают способ лечения.
Симптомы очень разные и неординарные, так как они непосредственно зависят от самого заболевания, вызвавшего появление кисты:
- Ощущение давления или раскалывания в голове.
- Головная боль.
- Пульсация в голове.
- Шум в ухе, но при этом слух остаётся нормальным.
- Двоение в глазах, пятна перед глазами.
- Эпизодические потери сознания.
- Нарушение слуха.
- Парез ноги или руки.
- Плохая координация.
- Симптоматическая эпилепсия.
- Онемение различных частей тела.
Симптомов может и не быть совсем, если киста появилась в результате уже давно перенесённого заболевания.
При помощи КТ либо МР-томографии вы сможете получить точную информацию не только о наличии кисты, но также и об её размерах и локализации. Отличить кисту от опухоли можно благодаря исследованию с введением в вену контраста – киста не накапливает его, в отличии от опухоли.
Во избежание появления новых кист и их роста, необходимо провериться на наличие инфекций, аутоиммунных заболеваний и нарушений в кровообращении мозга с помощью:
- исследования сердца (ЭКГ);
- доплеровского исследования сосудов шеи и головы;
- исследования артериального давления;
- анализа крови на аутоиммунные болезни нервной системы или наличие инфекций;
- анализа крови на холестерин и свёртываемость.
Так же необходимо выяснить, нужно ли вообще лечить её у пациента и действительно ли она является причиной его плохого самочувствия. Большинство из них даже не нужно лечить. Лечить нужно лишь в том случае, когда есть чёткие симптомы, киста растёт либо назревает появление новых.
Практикующий врач-невролог. Окончил Иркутский государственный медицинский университет. Работает в факультетской клинике нервных болезней. Подробнее об авторе.
Опухоли головного мозга. Классификация опухолей головного мозга. КТ-семиотика опухолей головного мозга. Компьютерная томография нейроэпителиальных опухолей головного мозга. страница 15
На краниограммах при пинеобластоме к моменту обращения больного за помощью, как правило, определяются выраженные гипертензионно-гидроцефальные изменения, обусловленные большими размерами опухоли, блокирующей ликворные пространства.
В атипичных случаях с большим количеством обызвествлений в опухоли на краниограммах могут быть выявлены участки обызвествления – прямой признак опухоли
Гемангиобластомы (ангиоретикуломы) (ГМБ) – доброкачественные сосудистые опухоли неясного происхождения. ГМБ составляют от 1 до 2.5% всех первичных опухолей ЦНС и около 7% опухолей задней черепной ямки у взрослых (68). Более чем у 40% больных ГМБ сочетаются с синдромом Гиппель-Линдау (69). Эти опухоли в 80-85% случаев локализуются в мозжечке, 2-3% в продолговатом мозге и в 3-13% — в спинном мозге. ГМБ – четко отграниченные опухоли. Более чем в 60% они представляют собой гладкостенную кисту с небольшим опухолевым узлом опухоли, расположенный на одной из ее стенок (В.Н. Корниенко с соавт. 2000). В 40% случаев эти опухоли представляют мягкотканный узел без распада и кровоизлияния. В опухолевом узле выявляется большое количество разнокалиберных сосудов.
По результатам МРТ и КТ исследования различают три формы опухоли: узловую, «узел с кистой» и кистозную. Может наблюдаться значительная диспропорция между размерами массивной кисты и очень небольшой величиной пристеночного узла. Как правило, опухолевый узел располагается в том участке кисты, который наиболее близко подходит к поверхности мозжечка.
На КТ киста ГМБ имеет низкую плотность (8-14 Ед.H). При введении контрастного вещества плотность кисты и ее стенок не изменяется; узел опухоли прилежащий к стенке кисты, проявляется четко в виде повышенной, чаще зернистой, плотности (60-85 Ед.H).
На церебральных ангиограммах сосудистая сеть опухолевого узла гемангиобластомы контрастируется, по данным различных авторов в 90% случаев, что соответствует и нашим данным. Сосудистая сеть представлена на ангиограммах обильным количеством равномерных, с четкими контурами сосудов, максимальное ее контрастирование в конце артериальной фазы, прослеживается до 6-7 сек. венозной фазы. Ангиография у больных с кистозной ГМБ выявляет безсосудистую зону, на границе которой определяется небольшая сосудистая сеть опухоли. Иногда наблюдается раннее венозное дренирование.
Эпидермоидные (холестеатомы) и дермоидные опухоли относятся к доброкачественным, медленно растущим образованиям, которые встречаются как интракраниально, так и интраспинально. Эпидермоиды составляют приблизительно от 0.2 до 1.8% всех первичных интракраниальных опухолей; дермоиды встречаются приблизительно в пять раз реже (0.04-0.06%) (Корниенко В.Н. 2000). Считается, что эти опухоли являются результатом включения в другие тканевые структуры эктодермального эпителия во время закрытия нейрональной трубки на 3-5 неделе эмбриогенеза.
Интракраниальные эпидермоиды представляют собой кистозные образования. Эпидермоидные кисты могут быть врожденными и приобретенными. Врожденные кисты имеют интрадуральное расположение с преимущественной локализацией на основании мозга. Приобретенные эпидермоидные кисты – чаще всего травматического генеза, когда возможно проникновение эпидермиса в глубоколежащие ткани, где он образует кисту, в просвете которой происходит постепенное накопление кератина. От 40 до 50% эпидермоидных кист располагается в области мостомозжечкового угла, занимая по частоте третье место после неврином, менингиом. Они также могут располагаться в хиазмально-селлярной области, III желудочке, редко — в стволе головного мозга, мозжечке. Около 10% эпидермоидных кист располагается в диплоическом слое костей свода черепа.
Внутренняя часть кисты образована воскообразным материалом из слущенных кератиновых производных ее стенки и твердых кристаллов холестерина. В отличие от дермоидной кисты, эпидермоид не содержит волосяных фолликулов потовых и жировых желез.
На КТ эпидермоид в большинстве случаев выявляется в виде мелкодольчатого объемного образования, по плотности ниже ликвора (до – 20-10Ед.H), не накапливающего КВ. Обызвествление в эпидермоиде определяется в 10-25% (В.Н. Корниенко с соавт. 1999). В случае перенесенных кровоизлияний и высокого содержания белка на КТ эпидермоид определяется в виде очага повышенной плотности.
Дермоиды локализуются обычно по средней линии, чаще в параселлярной области, реже – в задней черепной ямке. Для супраселлярных опухолей характерны зрительные расстройства, сочетающиеся с головной болью, редко выявляются гипопитуитаризм, несахарный диабет, поражение черепно-мозговых нервов.
В стенках дермоида содержатся различные дермальные придатки, такие как волосяные фолликулы, потовые и жировые железы. Для этих опухолей характерен медленный экспансивный рост. Дермоиды, содержащие жировые включения, хорошо визуализируются на МРТ и КТ.
На КТ дермоидные опухоли имеют типично округлую форму, четко отграниченную от мозговой ткани, с неоднородно пониженной плотностью (от -20 до -60 Ед.H), что зависит от содержания жира в опухоли. Плотность их не изменяется после контрастирования. Небольшие образования, близкие по плотности к цереброспинальной жидкости, расположенные на основании мозга, трудно отличить от расширенных цистерн. В этих случаях необходимо проведение КТЦГ с омнипаком для выявления дефектов наполнения, либо МРТ. Часто наблюдается обызвествление капсулы опухоли. В желудочковой системе и субарахноидальном пространстве при разрывах дермоидных опухолей могут наблюдаться мелкие очаги снижения плотности, представляющие собой капельки жира. Высокоплотные дермоиды наблюдаются редко.
Тератомы происходят из герминогенных клеток. Они встречаются чаще в пинеальной области, реже в боковых, III желудочках, в селлярной области. Опухоль содержит различные компоненты, развивающиеся из трех эмбриональных компонентов, включая и зубы.
На КТ для тератом характерна гетерогенность строения, опухоль с множеством участков повышенной плотности.
Липома относится к мезенхиазмальным неменинготелиальным опухолям. Липома локализуется в различных отделах мозолистого тела:
Между слоями оболочек головного человеческого мозга может, при некоторых обстоятельствах, накапливаться жидкость, образующая пузырь. Это киста головного мозга, лечение ее становится чаще всего сложным, затруднительным процессом. Заболевание диагностируется как истинная, первичная киста, если образование врожденное. Приобретенная, арахноидальная (вторичная) – возникает в процессе жизни, вследствие полученных травм головы, перенесенных заболеваний менингита и прочих воспалений. Нужно сказать, что кисту, как заболевание, не относят к онкологии.
Проявляет себя эта опухоль по-разному. Киста головного мозга, симптомы по которым определяют заболевание, проявляются, когда давление жидкости в опухоли превышает общее внутричерепное. Возникает ущемление коры мозга, ведущее к проявлению внешних признаков, как:
- присутствующие сильные боли головы;
- чувство как бы «распирания» появляется в голове;
- ощущение пульсации проявляется время от времени;
- шум в ушах;
- возможное расстройство слуха;
- выраженные зрительные нарушения, проявляются раздвоением предметов, возникновением пятен перед глазами;
- наблюдают нередко эпилептические симптомы;
- возможный парез ног, рук;
- ощущается часто нарушение равновесия;
- временами, онемение некоторых частей тела.
Нередко протекание процессов болезни идет абсолютно бессимптомно, или их проявление сложно выявить. Есть немало причин влияющих на увеличение размеров кисты:
- нарастает жидкостное давление;
- появился воспалительный процесс;
- возможное сотрясение.
Лишь правильное обследование сориентирует на оптимальное врачебное вмешательство. Если, конечно, киста головного мозга, лечение данного заболевания будет объективно необходимо. Первое, чем нужно обеспечить пациента, это провести МР-томографию. Исследование информирует о конкретном расположении очага заболевания, определяются размеры образования. Введение контрастного вещества внутривенно позволяет врачу-диагносту определиться с верным диагнозом. Так как накопление контраста происходит в опухоли, что отличает ее от кисты.
Затем исследуют сосуды мозга методом доплерографии, специальной аппаратурой, анализирующей отраженные сигналы ультразвука от перемещающихся форменных элементов крови. Она позволяет обнаружить возможные сосудистые сужения в голове, шее. Такое сужение вызывает крайне негативные процессы мозга, поскольку его насыщение артериальной кровью в полном объеме не обеспечивается. Затруднение кровоснабжения, нехватка питающих веществ, переносимых кровью, приводит к отмиранию вещества мозга, появлению кисты.
Исследование сердечной мышцы, кардиология, следующий шаг диагностики. Недостаточность сердечной деятельности влияет негативно на обеспеченность мозговых клеток кровью. Ее анализ, обязательный этап при диагностировании кисты мозга. Увеличенный холестерин, повышенная свертываемость крови повышают шансы закупорки сосудов, что предопределяет возникновение заболевания.
К оперативному вмешательству для удаления кисты головного мозга приводят следующие диагностические показания:
- появление судорог, случающихся все чаще;
- очаговая симптоматика усиливается;
- зафиксирована арахноидальная киста, последствие ее развития кровоизлияние.
Специалисты диагностируют очень часто кисту мозга, как не требующее лечения заболевание. Если же обследования показывают прогрессирующий процесс заболевания, проявляются вышеназванные признаки, назначается лечение недуга, ставшего толчком для возникновения данной проблемы.
Удаляют такие виды кисты соответствующими способами, например, кистоцистерностомия –операция, киста головного мозга подвергается микронейрохирургическому вмешательству, шунтирующей операции с так называемым иссечением.
Теперь мы знаем, что обнаруженная киста мозга может и не потребовать серьезного лечения. Разумеется, здесь важен объем образования. Эта составляющая становится основополагающей в выборе способа лечения, или отсутствия такового. Когда же происходит увеличение кисты, последствия прогрессирующего заболевания становятся довольно серьезными.
источник
Ведущий способ диагностики заболеваний головного мозга – магнитно-резонансная томография. Возможность повторного сканирования позволяет применять диагностику с целью контроля опухолей после лучевой, химиотерапии. Бесконтрастное МРТ при ДЦП ребенку определяет болезнь вначале развития.
Обширное распространение метода позволило врачам выявлять различные виды кист, диагностировать ранние метастазы. С развитием ядерно-магнитного резонанса в медицине появилась возможность верифицировать патологические узлы диаметром более 0,3 мм (высокопольными аппаратами).
Основные виды кист головного мозга, которые можно определить с помощью МРТ:
- Арахноидальная – локализуются в мозговых оболочках;
- Ретроцеребеллярная – располагается внутри мозговых тканей;
- Эпидермоидная – покрывается многослойным эпителием, состоит из роговых чешуек. Чаще находится в мозге, но может локализоваться на туловище, шеи, мошонке, яичках, селезенке, ликворных проходах;
- Пинеальная – исходит из шишковидной железы, находящейся в глубине мозговых тканей. Нарушает выработку важных медиаторов – мелатонина, серотонина;
- Киста прозрачной перегородки, сосудистого сплетения;
- Лакунарная;
- Муцинозная;
- Дермоидная;
- Порэнцефалическая;
- Мозжечковая;
- Гипофизарная.
МР-проявления описанных кистозных полостей специфичны.
Арахноидальные кисты бывают врожденными и приобретенными.
МРТ показывает структуру образования. Дифференцировать происхождение по томограмме невозможно. Причины – аномалии соединительнотканных волокон, оперативного вмешательства. Локализация между мозолистым телом и передней доле свидетельствует о поражении прозрачной перегородки. Приобретенные формы растут, поэтому динамически отслеживаются с помощью магнитно-резонансной томографии.
Самая распространенная муцинозная киста достигает 16 см диаметром. 
Кисту Кармана Ратке показывает МРТ на томограммах гипофиза. Расположена в задней или передней части железы. Структура формируется во время эмбрионального развития. Выявляется у детей чаще, чем у взрослых. Размер – около 2 см. Очаг является случайной находкой, так как не формирует клинических симптомов.
Лакунарная разновидность находится между мозговыми оболочками. Ретроцеребеллярная – располагается в участках некроза мозговой ткани, имеющих сегменты погибших клеток (некроза).
Коллоидный тип поражает третий желудочек. Томограммы показывают темные пятна за счет желеподобной жидкости.
Редкий врожденный вариант – киста Торнвальда. Повреждает заднюю стенку носоглотки. Сумка Торнвальда – впадение слизистой оболочки носоглотки. Инфицируется бактериями, может загнаиваться. Без бактериального заражения заболевание протекает бессимптомно.
Эндометриоидную (эпидермоидная) полость определить по снимкам МРТ просто. Имеет внутриутробное происхождение. Состоит из эпидермальных клеток, заселяющих черепное пространство.
У новорожденных встречается киста сосудистого сплетения – участков формирования спинного и головного мозга. Причина – инфекции матери, падение иммунитета беременной женщина. Полости рассасываются самостоятельно, протекают бессимптомно. Магнитно-резонансная томография определяет обратное развитие или прогрессирование узла, назначается через 6 месяцев.
Если томографическое исследование показало кисту, требуется обращение к специалисту. Опасность представляют растущие полости.
Уникальный вариант – киста Бейкера. На томограммах видна тень с четким контурами, располагающаяся под коленом. Причина – воспаление сустава (артрит), дегенеративно-дистрофическое поражение (артроз).
Эффективная диагностика мозговых кист осуществляется контрастной томографией. Внутривенное введение парамагнетика гадолиния улучшает визуализацию сосудов. Определение расположения, хода, ширины артерий помогает изучить размеры, глубину расположение очага.
Компьютерная томография (КТ) в онкологии сочетается с МРТ заболеваний мозга. Первый метод диагностики определяет твердые опухоли размером от 1 см. Магнитно-резонансное сканирование визуализирует мягкотканые очаги диаметром от 0,1 мм. Сочетание методов обладает достоверностью свыше 97%. Сопоставление томографических снимков обоих способов повышает специфичность исследования. Подход показывает рак, метастазы, доброкачественные новообразования.
Любой очаг, обнаруженный нативной томографией, требует подтверждения контрастированием. Опухоли имеют собственную сеть капилляров. Обнаружение аномальных сосудов с высокой степенью достоверности указывает онкологическое новообразование.
Показания к магнитно-резонансной томографии в онкологии:
- Диагностика рака начальной стадии;
- Определение стартовых маркеров опухолевого роста;
- Верификация аномальных зон, способных к малигнизации;
- Динамическая оценка злокачественной зоны после лечения, операции;
- Обследование при подозрении опухоли по клиническим симптомам.
Проявления онкологии на томограммах мозга:
- Ровные, гладкие контуры доброкачественных опухолей с раздвиганием окружающих тканей;
- Неровные, нечеткие очертания рака с прорастанием паренхимы (инфильтративный рост);
- Присутствие кальцинатов внутри темных участков;
- Усиленное поглощение контраста интенсивно васкуляризированной опухолью.
Доброкачественные и злокачественные новообразования на снимках МРТ верифицируются по темным участкам.
Дифференциальная МРТ диагностика злокачественных и доброкачественных опухолей:
- Видно рак по нечетким контурам, инфильтративному росту, интенсивной микроциркуляции;
- Томографические признаки доброкачественных образований – ровные границы, раздвигание прилежащей паренхимы;
- Рак быстро прогрессирует. При повторной томографии виден злокачественный рост с увеличением области повреждения здоровых тканей;
- Однородность структуры имеют доброкачественные очаги. Злокачественность сопровождается «пестрым» рисунок с чередованием участков белого и серого цвета;
- Контрасты на основе гадолиния «подсвечивают» диаметр, глубину расположения новообразования. Беспорядочная капиллярная сеть – при раке. Сосуды интенсивно «подсвечиваются»;
- Разные типы тканей имеют различное томографическое отображение. Снимки обнаруживают источник происхождения рака.
Комплекс полученных сведений помогает врачу с высокой достоверностью установить диагноз. Сложнее выявить метастаз после удаления первичной опухоли. Чтобы не пропустить атипичный очаг лучше делать ПЭТ/КТ. Исследование предполагает введение короткоживущего радиоактивного изотопа с быстрым выведением из организма. Вещество накапливается в специальных клетках, способных метаболизировать препарат. Если исследование показало атипичный сегмент головного мозга, назначается магнитно-резонансная томография. Обследование показывает метастаз небольших размеров.
В заключение ответим на популярный вопрос читателей – может ли МРТ не показать опухоль? Новообразование меньше 0,3 мм диаметром сложно верифицировать даже высокопольной томографией. Сканирование малочувствительно к подобным узлам. Четче видно рак на границе сред разной плотности – твердых и мягких.
Анализ фото томограммы злокачественной опухоли достаточно уникален. Студентов медицинских заведений учат обнаруживать раки по аналогичным снимкам. При вопросе, можно ли увидеть рак небольших размеров, медики затрудняются ответить. Совершенствование диагностических технологий помогло выявлять злокачественные опухоли диаметром несколько десятых миллиметра.
Магнитно-резонансное сканирование – достоверный способ выявления злокачественных и доброкачественных новообразований. Заключение врача лучевой диагностики не является диагнозом. Томограмма не показывает опухоль твердых тканей.
Стопроцентной достоверностью обладает биопсия. Метод взятия тканей инвазивен, проводится по строгим показаниям, когда другие методы обнаруживают атипичное новообразование.
Нельзя говорить, что МРТ помогает выявить рак на 100%, но достоверность исследования приближается к этой величине.
Звоните нам по телефону 8 (812) 241-10-46 с 7:00 до 00:00 или оставьте заявку на сайте в любое удобное время
источник
На первых порах симптомы, которые имеет киста головного мозга, невозможно отличить от таковых при аневризме или опухоли. Характерно появление общемозговой симптоматики, которая развивается вследствие повышения внутричерепного давления и незначительного отёка вещества головного мозга; очаговой (локальной, местной, гнездной) симптоматики, которая возникает вследствие сдавления кистой прилежащих структур мозга; и так называемых симптомов «по соседству», возникающих при нарастании и распространении отёка вещества мозга за границы кисты.
Какова частота встречаемости кист в популяции, достоверно неизвестно. Ведь не придёт к доктору человек, которого ничего не беспокоит, с просьбой сделать ему МРТ головного мозга. Поэтому многие кисты так и остаются не выявленными.
Основная проблема такого образования, как киста головного мозга, состоит в том, что мозг находится в достаточно жёстких структурах черепной коробки и малейшее увеличение его объёма может привести к отёку и дислокации стволовых структур, а, следовательно, к летальному исходу. Поэтому игнорировать данное заболевание и откладывать поход к врачу нельзя.
- арахноидальная киста. Распространённость арахноидальных кист по данным нейровизуализационных методов (КТ/МРТ) около 4%. Это полость, образованная удвоением паутинной оболочки, которая со временем заполняется ликвором. Иногда кисты развиваются в результате спаечных процессов между арахноидальной и мягкой мозговыми оболочками. Такие кисты могут сообщаться с субарахноидальным пространством. Излюбленной локализацией кист является боковая (сильвиева) щель мозга – 45 — 50%, мостомозжечковый угол – 10%, четверохолмие – 10%. Даже при огромных размерах эти кисты зачастую бессимптомны. Опасными являются образования с клапанным механизмом. То есть подобная киста наполняется ликвором, но обратного оттока нет, поэтому происходит её быстрый рост и сдавление окружающих структур мозга. Самая распространённая киста среди взрослого населения;
- субэпендимальная киста. Представляет собой пузырьки, прилепленные к сосудистому сплетению боковых желудочков. Обнаруживается у младенцев, иногда прогрессирует, вызывая гидроцефалию, задержку развития у ребёнка;
- кисты III желудочка. В основном это кисты с коллоидным содержимым, округлой формы, расположены в передневерхних отделах III желудочка, поэтому могут стать причиной внутренней гидроцефалии;
- эпендимарная киста. Чаще всего локализируется вокруг боковых желудочков, особенность этих кист состоит в отсутствии базальной мембраны в стенке;
- киста кармана Ратке. Это кисты, расположенные в эндо- или супраселлярной области;
- ретроцеребеллярные кисты. Располагаются в области мозжечка в связи с обилием вокруг него «карманов», где легко задерживается инфекция, кровь. Такие кисты редко увеличиваются в размерах, в основном остаются бессимптомными, являются случайной находкой на МРТ или КТ;
- внутримозговые кисты. Формируются в толще головного мозга на месте отмерших нейронов. Для них характерен быстрый рост со сдавлением окружающей ткани и бурной симптоматикой. Практически в 100% случаев нуждаются в хирургическом лечении;
- киста шишковидного тела, по-другому — киста эпифиза. Развивается вследствие закупорки ходов, по которым выводится секрет железы.
Существует множество причин появления кисты в головном мозге. К наиболее популярным относятся:
- нарушение эмбрионального развития вследствие курения, употребления алкоголя во время беременности, приёма некоторых видов лекарственных средств, радиационного облучения и др.;
- гипоксия плода во время беременности или родов, асфиксия при прохождении по родовым путям (возникают субэпендимальные кисты);
- паразитарные заболевания головного мозга;
- инфекционные заболевания, осложнившиеся менингитом, энцефалитом;
- инсульты головного мозга. Если киста возникает на месте инфаркта мозга, то её стенки и содержимое зачастую прозрачные, если на месте геморрагического инсульта, то в результате распада гемоглобина стенки окрашиваются в рыжий, коричневый цвет;
- черепно-мозговые травмы. Кисты чаще всего образуются на месте контузионного очага в мозге;
- заболевания соединительной ткани (синдром Марфана).
В большинстве случаев ничего. Как и любое другое объёмное образование головного мозга, киста долгое время, а то и всю жизнь может себя никак не проявлять. Но если происходит интенсивный рост такого образования, то симптомы не заставят себя ждать.
В отличие от кист любой другой локализации, которые человек может растить десятилетиями и особо не ощущать дискомфорта (к примеру, иногда кисты яичников могут достигать 30 кг и занимать всю брюшную полость), даже незначительное увеличение размеров кисты мозга проявит себя бурной клинической картиной.
На первых порах симптомы кисты головного мозга невозможно отличить от таковых при аневризме или опухоли. Характерно появление общемозговой симптоматики, которая развивается вследствие повышения внутричерепного давления и незначительного отёка вещества головного мозга; очаговой (локальной, местной, гнездной) симптоматики, которая возникает вследствие сдавления кистой прилежащих структур мозга; и так называемых симптомов «по соседству», возникающих при нарастании и распространении отёка вещества мозга за границы кисты.
К общемозговой симптоматике следует отнести:
- распирающую, приступообразную, иногда пульсирующую головную боль, которая практически не купируется анальгетиками;
- упорную тошноту, появление и нарастание которой не зависит от приёма пищи;
- рвоту. Появляется чаще всего на высоте головной боли, в большинстве случаев в утренние часы и не приносит облегчения;
- иногда светобоязнь, слезотечение;
- снижение остроты зрения;
- нарушение сна: бессонница, сонливость;
- снижение интеллекта, памяти, концентрации внимания;
- лабильность настроения;
- возможны периодические синкопальные состояния (обмороки).
Очаговыми симптомами и симптомами «по соседству» являются:
- парциальные джексоновские приступы (по-другому, фокальные судорожные приступы). Возникают в результате раздражения кистой коры головного мозга. Могут появляться в руке, ноге или половине туловища, иногда проявляются слуховыми или зрительными галлюцинациями – все зависит от расположения кисты в мозге. Отличительный признак – во время приступа больной находится в сознании;
- гемипарезы и параличи. Одностороннее снижение силы в конечностях, часто сопровождается потерей чувствительности;
- нарушение функции черепных нервов. Утрата слуха на одно ухо, выпадения полей зрения, выраженная асимметрия лица и др.;
- потеря или нарушение восприятия речи;
- головокружения, шаткость во время ходьбы;
- иногда генерализованные эпилептические приступы, сопровождающиеся потерей сознания. Они происходят у больных с повышенной судорожной готовностью мозга.
Это основные и самые часто встречающиеся очаговые симптомы. На самом деле их намного больше, так как появление того или иного симптома зависит от локализации кисты в мозге. Иногда киста головного мозга больших размеров способна привести к деформации костей черепа или расхождению швов. Данный симптом возникает в основном у детей, так как их кости довольно мягкие, окончательно не сформированные.
Очень часто киста головного мозга является случайной находкой при проведении МРТ или КТ головного мозга по поводу другого заболевания. Ведь как уже говорилось раньше, в основном киста носит бессимптомный характер и проявляет себя опасными симптомами только при достижении определённых размеров.
При подозрении на кисту головного мозга перед врачами возникают две задачи: первая — подтвердить наличие объёмного образования в мозге и вторая – доказать, что это образование именно киста, а не опухоль или аневризма. Поэтому используются следующие методы:
- тщательное изучение анамнеза жизни и заболевания (некоторые перенесённые больным заболевания могут натолкнуть доктора на мысль о развитии кисты в мозге);
- электроэнцефалография. Позволяет выявить очаговые поражения мозга, выяснить происхождение судорожных приступов у больного;
- эхоэнцефалоскопия — метод одномерного УЗ исследования, которое позволяет выявить объёмные процессы в мозге благодаря изменению М-эхо сигнала, а также смещение срединных структур мозга при локализации кисты в больших полушариях, внутреннюю гидроцефалию, вызванную закупоркой ликворопроводящих путей;
- нейросонография. Тоже является УЗ исследованием, но проводится детям до года, пока не закрыт большой родничок, позволяет обнаружить наиболее распространённые в этом возрасте субэпендимальные кисты;
- КТ и МРТ головного мозга — на данный момент самые достоверные методы обследования, позволяющие не только обнаружить кисту и определить её точную локализацию, но и узнать её гистологическую структуру. Для выявления такой патологии, как киста головного мозга, чаще используют МРТ, так как этот метод более чувствителен к мягким тканям и не даёт «слепых зон» в отличие от КТ. Имеется в виду, что при использовании КТ плохо визуализируются структуры мозга, расположенные в задней черепной ямке. Если всё-таки нет возможности провести МР исследование, то выполняют КТ с внутривенным усилением, то есть вводится контрастное вещество;
- церебральная ангиография — метод, основанный на введении контрастного вещества в артериальное русло пациента с последующим проведением рентгенографии. Применяется для дифференциальной диагностики кисты мозга, опухоли и аневризмы сосудов головного мозга. Также позволяет выявить дислокацию сосудов в области кисты;
- консультация офтальмолога. При локализации кисты в области лобной доли, а также при повышении внутричерепного давления выявляются застойные изменения в области диска зрительного нерва.
Как и при любом объёмном образовании в головном мозге, в лечении пациентов с диагнозом киста головного мозга существует два метода: консервативный и хирургический.
В данном случае можно назвать симптоматическим, так как на современном этапе развития медицины не существует лекарства, способного «растворить» кисту. Такая терапия направлена на купирование общемозговой симптоматики, улучшение кровообращения в мозге, питания клеток мозга. Сюда можно отнести применение таких групп препаратов:
- витамины группы В (Комбилипен, Витаксон, Мильгамма) – необходимы для улучшения репаративных процессов в мозге;
- антиоксиданты (Мексиприм, Нейрокс, Мексифин) – препараты на основе янтарной кислоты, уменьшают перекисное окисление липидов и действие свободных радикалов на нейроны;
- нейропротекторы (Церетон, Глиатилин, Ноохолин, Церебролизин, Фармаксон, Нейроксон) – защищают клетки головного мозга от ишемии;
- диуретики (Диакарб, Верошпирон) – снижают внутричерепное давление, уменьшают проявления отёка мозга;
- противосудорожные препараты (Карбамазепин, Ламотриджин, Финлепсин, Вальпраком) – применяют в случаях возникновения эпиприступов на фоне кисты мозга;
- сосудистые препараты (Винпоцетин, Кавинтон, Никотиновая кислота) – препараты, улучшающие микроциркуляцию в мозге;
- метаболиты (Актовегин, Кортексин, Церебролизат) – содержат необходимые для мозга аминокислоты, улучшают питание клеток мозга;
- анальгетики (Ибупрофен, Нурофен, Пенталгин, Парацетамол) – применяют при головной боли;
- противорвотные средства (Метоклопрамид, Церукал) – применяют при появлении тошноты, рвоты.
Этот метод лечения является радикальным. Существует три способа лечения кисты:
- эндоскопическая операция — малоинвазивный метод, под контролем зрения производится прокол кисты и извлечение её содержимого. С помощью эндоскопической операции невозможно удалить глубоко «сидящие» кисты;
- шунтирование — метод, заключающийся во ведении в полость кисты специальной трубки, по которой будет оттекать её содержимое. Недостатком этого метода является риск инфицирования;
- удаление кисты на открытом мозге, то есть после трепанации черепа. Наиболее травматичный метод лечения, после которого следует длительный восстановительный период.
источник
Киста головного мозга — объемное внутричерепное образование, представляющее собой наполненную жидкостью полость. Часто имеет скрытое субклиническое течение без увеличения размеров. Проявляется в основном симптомами внутричерепной гипертензии и эпилептическими пароксизмами. Возможна очаговая симптоматика, соответствующая расположению кисты. Диагностируется по результатам МРТ и КТ мозга, у детей грудного возраста — по данным нейросонографии. Лечение проводится при прогрессирующем росте кисты и развитии осложнений, состоит в хирургическом удалении или аспирации кисты.
Киста головного мозга — локальное скопление жидкости в оболочках или веществе головного мозга. Киста малого объема, как правило, имеет субклиническое течение, выявляется случайно при нейровизуализирующем обследовании мозга. Киста большого объема из-за ограниченности внутричерепного (интракраниального) пространства приводит к внутричерепной гипертензии и сдавлению окружающих ее мозговых структур. Клинически значимый размер кист значительно варьирует в зависимости от их локализации и компенсаторных возможностей. Так, у детей раннего возраста, за счет податливости костей черепа зачастую наблюдается длительное латентное течение кист без признаков выраженной ликворной гипертензии.
Киста головного мозга может обнаруживаться в различные возрастные периоды: от новорожденности до пожилого возраста. Следует отметить, что врожденные кисты чаще проявляются в среднем возрасте (обычно в 30-50 лет), чем в детстве. Согласно общепринятой в клинической неврологии практике в отношении замерших или медленно прогрессирующих кист малого объема применяется наблюдательно-выжидательная тактика ведения.
В зависимости от места расположения выделяют арахноидальную и внутримозговую (церебральную) кисту. Первая локализуется в мозговых оболочках и образуется за счет скопления цереброспинальной жидкости в местах их врожденной дупликатуры или спаек, сформировавшихся в результате различных воспалительных процессов. Вторая располагается во внутренних структурах головного мозга и формируется на участке погибшей в результате различных патологических процессов мозговой ткани. Отдельно выделяют также кисту шишковидной железы, кисту сосудистого сплетения, коллоидную и дермоидную кисты.
Все мозговые кисты по своему генезу классифицируются на врожденные и приобретенные. К исключительно врожденным относятся дермоидная и коллоидная киста головного мозга. В соответствии с этиологией среди приобретенных кист различают посттравматические, постинфекционные, эхинококковые, постинсультные.
Факторами, провоцирующими формирование врожденной кисты мозга, являются любые неблагоприятные воздействия на плод в антенатальном периоде. К ним относят фетоплацентарную недостаточность, внутриутробные инфекции, прием беременной лекарственных средств с тератогенным эффектом, резус-конфликт, гипоксию плода. Врожденные кисты и другие аномалии развития головного мозга могут возникнуть, если развитие плода происходит в условиях внутриутробной интоксикации при наркомании, алкоголизме, никотиновой зависимости будущей матери, а также при наличии у нее хронических декомпенсированных заболеваний.
Приобретенная киста формируется вследствие черепно-мозговой травмы, родовой травмы новорожденного, воспалительных заболеваний (менингита, арахноидита, абсцесса головного мозга, энцефалита), острых нарушений мозгового кровообращения (ишемического и геморрагического инсульта, субарахноидального кровоизлияния). Она может иметь паразитарную этиологию, например, при эхинококкозе, церебральной форме тениоза, парагонимозе Киста ятрогенного происхождения может сформироваться как осложнение операций на головном мозге. В ряде случаев различные дистрофические и дегенеративные процессы в головном мозге также сопровождаются замещением церебральных тканей кистой.
Отдельную группу составляют факторы, способные спровоцировать увеличение размеров уже имеющегося интракраниального кистозного образования. Подобными триггерами могут выступать травмы головы, нейроинфекции, воспалительные внутричерепные процессы, сосудистые нарушения (инсульты, затруднение венозного оттока из полости черепа), гидроцефалия.
Наиболее характерна манифестация мозговой кисты с симптомов интракраниальной гипертензии. Пациенты жалуются на практически постоянную цефалгию, ощущение подташнивания, не связанное с едой, чувство давления на глазные яблоки, понижение работоспособности. Могут отмечаться нарушения сна, шум или ощущение пульсации в голове, расстройства зрения (падение остроты зрения, двоение, сужение зрительных полей, появление фотопсий или зрительных галлюцинаций), легкая тугоухость, атаксия (головокружения, шаткость, дискоординация движений), мелкоразмашистый тремор, обмороки. При высокой внутричерепной гипертензии наблюдается повторяющаяся рвота.
В ряде случаев киста головного мозга дебютирует впервые возникшим эпилептическим пароксизмом, за которым следуют повторные эпиприступы. Пароксизмы могут носить первично-генерализованный характер, иметь вид абсансов или фокальной джексоновской эпилепсии. Очаговая симптоматика наблюдается гораздо реже общемозговых проявлений. В соответствии с локализацией кистозного образования она включает геми- и монопарезы, сенсорные расстройства, мозжечковую атаксию, стволовые симптомы (глазодвигательные расстройства, нарушение глотания, дизартрию и др.).
Осложнением кисты может являться ее разрыв, окклюзионная гидроцефалия, сдавление головного мозга, разрыв сосуда с кровоизлиянием в кисту, формирование стойкого эпилептогенного очага. У детей кисты, сопровождающиеся выраженной внутричерепной гипертензией или эписиндромом, могут обуславливать задержку психического развития с формированием олигофрении.
Арахноидальная киста чаще имеет врожденный или посттравматический характер. Расположена в мозговых оболочках на поверхности мозга. Наполнена цереброспинальной жидкостью. По некоторым данным, до 4% населения имеют арахноидальные кисты головного мозга. Однако клинические проявления наблюдаются лишь в случае большого скопления жидкости в кисте, что может быть связано с продукцией ликвора выстилающими полость кисты клетками. Резкое увеличение размеров кисты угрожает ее разрывом, приводящим к смертельному исходу.
Киста шишковидной железы (пинеальная киста) — кистозное образование эпифиза. Отдельные данные свидетельствуют о том, что до 10 % людей имеют малые бессимптомные пинеальные кисты. Кисты диаметром более 1 см отмечаются намного реже и могут давать клиническую симптоматику. При достижении значительных размеров, киста шишковидной железы способна перекрывать вход в водопровод мозга и блокировать ликвороциркуляцию, обуславливая окклюзионную гидроцефалию.
Коллоидная киста составляет около 15-20% внутрижелудочковых образований. В большинстве случаев располагается в передней области III желудочка, над отверстием Монро; в отдельных случаях — в IV желудочке и в районе прозрачной перегородки. Наполнение коллоидной кисты отличается большой вязкостью. Основу клинических проявлений составляют симптомы гидроцефалии с приступообразным нарастанием цефалгии при определенных положениях головы. Возможны поведенческие расстройства, снижение памяти. Описаны случаи возникновения слабости в конечностях.
Киста сосудистого сплетения образуется при заполнении цереброспинальной жидкостью пространства между отдельными сосудами сплетения. Диагностируется в различном возрасте. Клинически проявляется редко, в отдельных случаях может давать симптоматику внутричерепной гипертензии или эпилепсии. Зачастую кисты сосудистых сплетений выявляются по данным акушерского УЗИ на 20-й неделе беременности, затем они самостоятельно рассасываются и примерно к 28-й неделе внутриутробного развития уже не обнаруживаются на УЗИ.
Дермоидная киста (эпидермоид) является аномалией эмбрионального развития, при которой клетки, дающие начало коже и ее придаткам (волосам, ногтям), остаются внутри головного мозга. Содержимое кисты наряду с жидкостью представлено элементами эктодермы (волосяными фолликулами, сальными железами и т. п.). Отличается происходящим после рождения быстрым увеличением в размерах, в связи с чем подлежит удалению.
Клиническая симптоматика и данные неврологического статуса позволяют неврологу заподозрить наличие интракраниального объемного образования. Для проверки слуха и зрения пациент направляется на консультацию отоларинголога и офтальмолога; проводится аудиометрия, визиометрия, периметрия и офтальмоскопия, на которой при выраженной гидроцефалии отмечаются застойные диски зрительных нервов. Повышенное внутричерепное давление можно диагностировать при помощи эхо-энцефалографии. Наличие эпилептических пароксизмов является показанием к проведению электроэнцефалографии. Однако, опираясь лишь на клинические данные, невозможно верифицировать кисту от гематомы, абсцесса или опухоли головного мозга. Поэтому при подозрении на объемное образование мозга необходимо применение нейровизуализирующих методов диагностики.
Использование УЗИ позволяет выявить некоторые врожденные кисты еще в период внутриутробного развития, после рождения ребенка и до закрытия его большого родничка диагностика возможна при помощи нейросонографии. В дальнейшем визуализировать кисту можно посредством КТ или МРТ головного мозга. Для дифференцировки кистозного образования от опухоли мозга эти исследования проводят с контрастированием, поскольку в отличие от опухоли, киста не накапливает в себе контрастное вещество. Для лучшей визуализации кистозной полости возможно введение в нее контраста путем пункции кисты. В отличие от МРТ, КТ головного мозга дает возможность судить о вязкости содержимого кисты по плотности ее изображения, что учитывается при планировании хирургического лечения. Основополагающее значение имеет не только установление диагноза, но и непрерывное наблюдение за кистозным образованием для оценки изменения его объема в динамике. При постинсультном генезе кисты дополнительно прибегают к сосудистым обследованиям: дуплексному сканированию, УЗДГ, КТ или МРТ сосудов головного мозга.
Консервативная терапия малоэффективна. Лечение возможно только хирургическим путем. Однако большинство кист не нуждаются в активном лечении, поскольку имеют малый размер и не прогрессируют в размере. В отношении их проводится регулярное динамическое наблюдение при помощи МРТ- или КТ-контроля. Нейрохирургическому лечению подлежат кисты, клинически проявляющиеся симптомами гидроцефалии, прогрессивно увеличивающиеся в размере, осложненные разрывом, кровотечением, сдавлением мозга. Выбор метода операции и хирургического подхода осуществляется на консультации нейрохирурга.
В случаях тяжелого состояния пациента с расстройством сознания (сопор, кома) в экстренном порядке показано наружное вентрикулярное дренирование для уменьшения внутричерепного давления и сдавления мозга. В случае развития осложнений в виде разрыва кисты или кровоизлияния, а также при паразитарной этиологии кисты хирургическое вмешательство выполняется с целью радикального иссечения кистозного образования; хирургическим доступом является трепанация черепа.
В остальных случаях операция носит плановый характер и осуществляется преимущественно эндоскопическим способом. Преимуществом последнего является малая травматичность и укороченный восстановительный период. Для его осуществления необходимо лишь фрезевое отверстие в черепе, через которое выполняется аспирация содержимого кисты. С целью предупреждения повторного скопления жидкости в кистозной полости производится ряд отверстий, соединяющих ее с ликворными пространствами мозга, или осуществляется кистоперитонеальное шунтирование. Последнее предполагает имплантацию специального шунта, по которому жидкость из кисты поступает в брюшную полость.
В послеоперационном периоде проводится комплексная реабилитационная терапия, в которой при необходимости принимают участие нейропсихолог, врач ЛФК, массажист, рефлексотерапевт. Медикаментозная составляющая включает рассасывающие средства, препараты, улучшающие кровоснабжение и метаболизм головного мозга, противоотечные и симптоматические медикаменты. Параллельно с целью восстановления мышечной силы и чувствительной функции, адаптации пациента к физическим нагрузкам, проводится физиотерапия, ЛФК, массаж, рефлексотерапия.
Клинически незначимая замершая киста головного мозга в большинстве случаев сохраняет свой непрогрессирующий статус и никак не беспокоит пациента в течение жизни. Своевременно и адекватно проведенное хирургическое лечение клинически значимых кист обуславливает их относительно благоприятный исход. Возможен остаточный умеренно выраженный ликворно-гипертензионный синдром. В случае формирования очагового неврологического дефицита он может иметь стойкий резидуальный характер и сохраняться после проведенного лечения. Эпилептические пароксизмы зачастую проходит после удаления кисты, но затем часто возобновляются, что обусловлено формированием спаек и другими изменениями прооперированной области мозга. При этом вторичная эпилепсия отличается резистентностью к проводимой антиконвульсантной терапии.
Поскольку приобретенная киста головного мозга зачастую является одним из вариантов разрешения инфекционных, сосудистых, воспалительных и посттравматических интракраниальных процессов, то ее профилактикой является своевременное и корректное лечение указанных заболеваний с применением нейропротекторной и рассасывающей терапии. В отношении врожденных кист профилактикой служит охранение беременной и плода от влияния различных вредоносных факторов, корректное ведение беременности и родов.
источник