Киста молочной железы — полостное образование, упругие стенки которого состоят из соединительной ткани, а образующаяся внутри капсула наполнена жидкостью обычно светло желтого цвета. Киста в груди может быть различных форм и размеров. Долгое время такое новообразование может находиться в груди женщины бессимптомно, но со временем женщина ощущает проявления болезни. Достаточно крупные образования могут даже изменить форму груди.
Группу риска составляют женщины от 35 до 60 лет. В большинстве случаев наличие кисты в груди не угрожает здоровью женщины, но при наличии злокачественных клеток опухоль может перерождаться в раковую.
По количеству новообразований кисты бывают единичными и множественными (поликистоз).
По форме различают новообразования круглые, овальные и неправильной формы.
По размеру их разделяют на крупные и мелкие.
По характеру протекающего патологического процесса они делятся на протекающие с воспалением и без него.
По особенностям строения опухоли различают:
- Типичные — киста правильной формы с бледно-желтым содержимым полости и доброкачественными клетками опухоли.
- Атипичные — это скопление жидкости в расширившейся протоке молочной железы. Обычно подобная киста имеет округлую форму и доброкачественные клетки опухоли. Главной ее особенностью является наличие разрастаний внутрь полости.
- Солитарные — это доброкачественное новообразование в тканях груди. Она имеет эластичную консистенцию и может развиваться только в одной груди. Отличительными особенностями являются довольно большие размеры и разноцветность содержимого капсулы.
- Многокамерные — сложное заболевание, способное принять злокачественный характер. Процесс формирования многокамерной кисты начинается с образования рядом с единичной кистой новых, которые со временем сливаются.
- Фиброзные — это фоновое заболевание при раке груди. Оно занимает ведущее место в онкологических исследованиях. Различают профилеративную и непрофилеративную фиброзные кисты. Как правило данный вид опухоли приводит к выделениями из сосков и сопровождается прощупыванием узловатых уплотнений.
- Протоковые — очень редкая разновидность новообразований в груди, занимающая всего 1 процент от всех случаев кистозных опухолей. Протоковая киста представляет собой внутрипротоковую папиллому с доброкачественным характером течения. Чаще всего диагностируется у женщин от 50 лет.
Маленькие кисты достаточно редко проявляют себя. Чаще всего их обнаруживают на профилактических ежегодных осмотрах.
Новообразования больших размеров сопровождаются следующими характерными признаками:
- боль в грудной области;
- тянущие ощущения;
- жжение и изменение цвета кожных покровов (сначала покраснение, потом посинение);
- изменение формы груди, асимметрия;
- лихорадка и увеличение лимфотических узлов в области подмышек (наблюдается при воспалительном характере заболевания).
Центральная причина возникновения кисты молочной железы — нарушение гормонального баланса организма женщины. Пролактин и эстроген — гормоны, играющие ключевую роль в этом процессе.
Помимо этого, существуют факторы, влияющие на общий гормональный баланс организма и способные стимулировать развитие кисты в груди. К таковым относятся:
- прием гормональных контрацептивов;
- патологические процессы, протекающие в щитовидной железе;
- употребление гормональных препаратов в климактерическом периоде;
- воспалительные заболевания матки или других внутренних органов;
- частые аборты;
- дисфункция яичников;
- нарушение метаболизма;
- психоэмоциональные состояния (депрессии, стрессы).
Кистозные новообразования средних и больших размеров обычно без проблем обнаруживаются при базовом осмотре с помощью метода пальпации. Диагностика кисты маленьких размеров требует проведения ультразвукового исследования или проведения процедуры маммографии. УЗИ позволяет определить плотность внутриполостной жидкости и наличие внутрикистных образований. Маммография же определяет точные размеры, местоположение и форму имеющегося в груди новообразования.
Некоторые сложные случаи требуют проведения МРТ, а при обнаружении папилломы проводится тонкоигольная биопсия, результаты которой позволяют сделать заключение о доброкачественности или злокачественности протекающего процесса.
При обнаружении одной иди нескольких кист маленького размера (не более 0.5 мм) лечение кисты молочной железы как таковое не требуется. Как правило нормализация гормонального баланса организма способствует рассасыванию новообразований.
В остальных случаях лечить кисту молочной железы рекомендуется двумя методами: консервативным и оперативным.
Консервативный метод эффективен только при лечении однокамерных кист без подозрений на онкологию. Он заключается откачивании жидкости из ее полости с последующим вводом в образовавшееся место препарата, способствующего облитерации новообразования.
Оперативный метод применяется в более тяжелых случаях и заключается в проведении секторальной резекции. В процессе проведения такой операции киста полностью удаляется из груди пациента.
источник
Есть несколько видов рака, которые можно выявить на ранней стадии и эффективно пролечить. К ним относится рак молочной железы. Самым доступным и информативным способом его обнаружения является маммография. О ней мы и расскажем в инструкции, которую составили вместе с резидентом Высшей школы онкологии Анной Ким.
Что такое и для чего используется маммография?
Маммография — это рентгеновский снимок, который позволяет врачам обнаружить изменения в молочной железе женщины начиная с ранних стадий. От стадии заболевания и размера опухоли зависит объем лечения — чем раньше выявлено заболевание, тем проще и легче его лечить.
Маммография используется для скрининга (о чем мы и продолжим говорить) или для диагностики, когда уже известно, что у женщины есть какие-то образования или даже поставлен диагноз рак. Бояться ее не нужно. По статистике, только на 1-2 из 1000 скрининговых маммографических снимков приходится злокачественная опухоль молочной железы.
Из чего состоит процедура?
Чтобы получить качественное изображение, грудь помещают на нижнюю пластину машины, а верхняя опускается и сжимает молочную железу на несколько секунд. Потом эта операция повторяется в другой плоскости. Так получается качественное и информативное изображение в двух проекциях.
В чем плюсы и минусы маммографии?
Маммография — дешевая и проверенная возможность выявить рак молочной железы на ранней стадии.
За 50 лет благодаря маммографии смертность от рака молочной железы среди женщин в странах с высоким уровнем дохода, где охват скринингом превышает 70%, снизилась на 20% — 30%
данные Всемирной организации здравоохранения
При маммографии может быть ложноположительный и ложноотрицательный результат. Это значит, что неточный положительный результат может вызвать ненужный стресс. А упущенный диагноз уменьшает значимость этой процедуры. Поэтому иногда после маммографии требуется дополнительное обследование. Для этого в диагностике рака молочной железы используется триада: маммография, УЗИ молочных желез и пункция (или биопсия) новообразования.
Все остальные диагностические процедуры, кроме маммографии, являются уточняющими. К ним относятся УЗИ, МРТ молочных желез, маммолимфосцентиграфия, томографичекое исследование молочной железы, маммо-тест (биопсия опухоли под контролем маммографии).
А рентгеновское излучение мне не повредит?
Доза излучения при маммографии небольшая, даже меньше, чем при флюорографии. Преимущества маммографии перевешивают любой возможный вред от маленькой дозы излучения, которая составляет у современных аппаратов около 0,4 миллизиверта на одну процедуру сос канированием обеих желез в двух проекциях. Для сравнения: за час полета на самолете человек получает дозу излучения в размере 0,1 миллизиверта.
А как быть с маммографией, если у меня есть грудные имплантаты?
Делать маммографию в таких случаях можно и нужно. Иногда врачу может понадобиться несколько снимков, если у вас была маммопластика. Поэтому обязательно предупреждайте своего лечащего врача и рентгенлаборанта о том, что у вас есть имплантаты.
С какого возраста женщине нужно начать проходить маммографию и как часто?
На этот вопрос у врачей из разных стран нет единого ответа. В Америке маммографию советуют делать раз в 2 года, а проводить скрининг начинают с 50 лет и до 75. Причем в периоде с 40 до 50 лет он тоже может проводиться, но только по желанию женщины. В Великобритании женщины проверяются с 50 до 70 лет раз в три года. Почему рекомендации разнятся от страны к стране? Дело в разнице идей о том, как сбалансировать потенциальные выгоды и вред от скрининга.
Важно: если в вашей семье были онкологические заболевания до 60 лет, проконсультируйтесь о схеме скрининга со специалистом.
Какие результаты я могу получить?
Все результаты снимка врач анализирует по шкале BI-RADS. Эта система помогает стандартизованно разделить все находки на снимке по категориям от 0 до 6.
- 0 категория. Произошла какая-то ошибка. Изображение получилось некачественным, из-за того, что вы двигались во время процедуры или на снимке получились тени. Нужно пройти маммографию заново.
- 1 категория. Нормальная ткань без изменений.
- 2 категория. Доброкачественные новообразования — липомы, фиброаденомы и другое. Такие находки отмечаются в карте, чтобы помочь врачам сравнивать историю маммографий.
- 3 категория. Уплотнения вероятнее доброкачественные, но требуется активное наблюдение. Это значит, что вам, скорее всего, придется сделать еще серию маммографий.
- 4 категория. Вероятное злокачественное образование. Необходимо использовать дополнительные исследования.
- 5 категория. Высокая вероятность злокачественного образования.
- 6 категория. Уже подтвержденное злокачественное образование.
Некоторые женщины испытывают дискомфорт от сжатия груди между пластинами аппарата. Сжатие молочных желез не требует много времени — всего несколько секунд. Обязательно скажите рентгенолаборанту, если вам больно.
Где я могу сделать это исследование бесплатно?
Маммография входит в диспансеризацию, которую может пройти бесплатно каждый гражданин России по ОМС. Согласно приказу Министерства здравоохранения, с 39 лет проходите маммографию раз в три года, а с 50 до 70 — раз в два. В отдельных случаях врач может порекомендовать маммографию в более раннем возрасте.
Что делать со снимком после маммографии?
Сохраните аналоговый снимок, если исследование было аналоговым.
Попросите переписать цифровой снимок на диск или флешку.
Обязательно сохраняйте маммографические снимки. Это позволит потом получить второе мнение у другого врача, а также самостоятельно сохранить историю исследований молочной железы.
В каких случаях маммография противопоказана?
Таких случаев нет. Однако чувствительность метода сильно зависит от плотности ткани железы.
Почему маммографию практически не делают в молодом возрасте?
Молочную железу в молодом возрасте почти полностью занимает плотная железистая ткань. Из-за нее на маммографическом снимке очень сложно разглядеть уплотнения.
Около 40-45 лет у женщин начинается инволюция — железистая ткань заменяется на жировую, которая выглядит прозрачной на снимке. Поэтому маммография становится эффективной — на контрасте с прозрачной жировой тканью врач легко может увидеть образования.
А как же УЗИ молочных желез? Почему не обойтись только им?
Ультразвуковое исследование (УЗИ) используют как дополнительный метод диагностики. Оно подходит скорее для доброкачественных образований, чтобы определить их состав. Или используется у молодых женщин, которых что-то беспокоит, а маммография в их случае менее чувствительна, чем УЗИ. На нем хорошо видна структура железистой ткани и нужны ли еще дополнительные обследования.
Важно: приходите на УЗИ и маммографию молочных желез лучше сразу после менструации (в начале менструального цикла).
Результат УЗИ очень сильно зависит от аппарата и профессионализма специалиста, который его делает. Поэтому лучше делать такие исследования в проверенном месте в одно и тоже время менструального цикла.
За помощь в научном редактировании статьи благодарим врача-онколога, резидента Высшей школы онкологии Александра Петрачкова
источник
ЧТО ТАКОЕ МАММОГРАФИЯ?
Маммография – рентгеновский метод исследования молочных желез, основанный на способности различных типов живых тканей пропускать рентгеновские лучи в разной степени. При этом нормальные и патологически измененные ткани молочной железы дают разное изображение на рентгенограмме (в нашем случае она называется маммограммой), что позволяет врачу обнаружить различные заболевания.
Маммографическое исследование производится при помощи специального аппарата – маммографа. Пациентка помещает молочную железу на специальный столик под рентгеновскую трубку. После этого лаборант дает ток, трубка генерирует рентгеновские лучи, которые проходят через ткани и засвечивают рентгеновскую пленку, либо воздействуют на цифровые детекторы в более современных аппаратах. Затем изображение либо оцифровывается и выводится на экран компьютера, либо распечатывается в «аналоговом» виде на пленке. В дальнейшем эти изображения анализирует врач-рентгенолог и выдает по ним заключение.
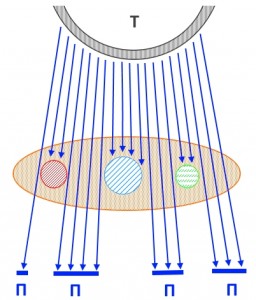
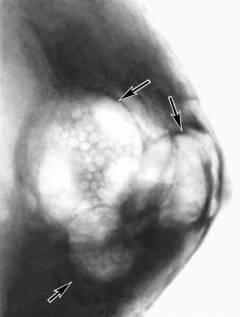
На рисунке – схема прохождения рентгеновских лучей через молочную железу (отмечена светло-коричневым цветом). Буквой Т отмечена рентгеновская трубка, П – участки пленки, подвергшиеся воздействию излучения. Таким образом, объемные образования (условно отмеченные кругами красного, синего и зеленого цветов) не пропускают (или пропускают в гораздо меньшей степени, чем жир) излучение, создавая эффект тени на рентгеновском снимке.
ЧТО ПОКАЗЫВАЕТ МАММОГРАФИЯ?
Молочная железа неоднородна по структуре, плотной соединительной ткани, жидкости и жировой ткани, а также включений кальция и металлов. Жировая ткань задерживает рентгеновские лучи в гораздо меньшей степени по сравнению с соединительной тканью, а жидкость (вода) непроницаема для рентгеновского излучения в еще большей степени. Кальцинаты непроницаемы для рентгеновского излучения практически на 100%. Таким образом, на маммограммах можно увидеть кисты, опухоли, кальцинаты в структуре молочной железы – говоря научным языком, оценить ее архитектонику.
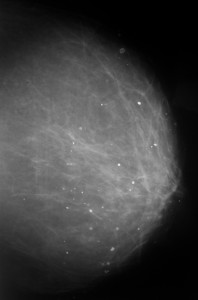
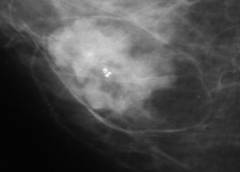
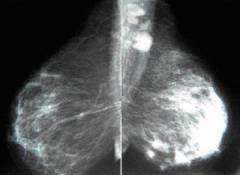
Пример маммограммы. Красной стрелкой отмечена тень неправильной формы (в виде «яйца», с ровными краями, четкими контурами, имеющая однородную структуру, плотная. Можно предположить, что данная тень обусловлена каким-либо жидкостным образованием – кистой. Однако нельзя полностью исключать также иное (мягкотканное, солидное) образование.
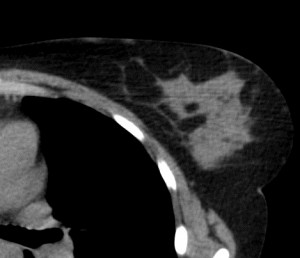
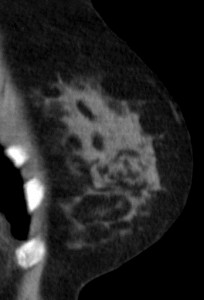
Для сравнения. На изображениях – КТ молочных желез. Посмотрите, насколько изображения отличаются от таковых на классических маммограммах.
КОГДА НУЖНО ДЕЛАТЬ МАММОГРАФИЮ?
Маммография может быть диагностической и выполняться с целью подтверждения уже установленного диагноза для оценки, например, размеров опухолевого узла, темпов его роста в сравнении с ранее выполненными снимками, а также профилактической – скрининговой. Профилактические исследования проводятся всем женщинам старше 40 лет, благодаря им возможно раннее выявление рака.
Диагностическую маммографию может порекомендовать врач УЗИ, гинеколог, хирург, онколог, маммолог – с целью уточнения природы изменений, выявленных им при мануальном исследовании, либо с помощью ультразвукового исследования. Маммограммы с диагностической целью делаются женщинам и мужчинам (!) независимо от возраста, главное – наличие объективных показаний, например, пальпируемого образования в молочной железе.
Профилактическую маммографию необходимо проходить всем женщинам, начиная с 40 лет, т. к. в этот период начинается изменение гормонального баланса, связанное с инволютивными процессами в яичниках. Кроме того, после 40 лет информативность рентгеновских снимков молочных желез гораздо выше, т. к. фиброзно-железистая ткань у женщин старшего возраста развита в меньшей степени, объемные образования не маскируются соединительной тканью, вследствие чего их лучше видно на рентгеновских изображениях.
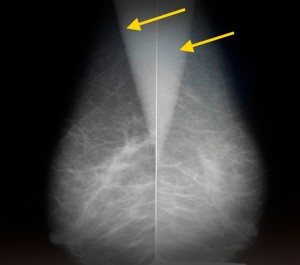
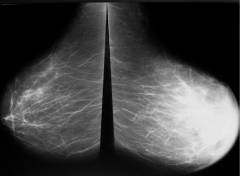
Слева — маммография после 60 лет, справа — у молодой женщины. Сравните изображения молочных желез на рентгеновских снимках. Если слева преобладает жировая ткань, и железа «прозрачна» для рентгеновских лучей, хорошо видны множественные плотные включения – кальцинаты, то слева из-за преобладания фиброзно-железистой ткани не видно практически ничего – высок риск пропустить опухоль.
КАК ЧАСТО НУЖНО ДЕЛАТЬ МАММОГРАФИЮ?
Маммография с профилактической целью выполняется 1 раз в год. Если при этом выявлено какое-либо объемное образование в молочной железе, возникает необходимость оценки изменений размеров и структуры данного образования в динамике за определенный период времени – как правило, через 3, 4 или 6 месяцев. При этом врач-рентгенолог может порекомендовать повторный снимок через обозначенный выше срок – с целью убедиться, что образование не меняет свой размер, структуру и форму. При наличии изменений можно заподозрить злокачественную опухоль.
Для маммографии, выполняемой с диагностической целью, периодичности исследований не существует. Можно делать столько снимков, сколько необходимо для того, чтобы прийти к какому-либо однозначному мнению – консенсусу между рентгенологом и маммологом-клиницистом. На практике это означает, что выполняется 4 снимка в стандартных проекциях, а также при необходимости – снимки в дополнительных проекциях (прицельные).
НА КАКОЙ ДЕНЬ ДЕЛАЕТСЯ МАММОГРАФИЯ
Важным является вопрос, на какой день после месячных делать маммографию. По рекомендациям Международного общества маммологов это исследование лучше выполнять в начале менструального цикла до овуляции – на 5-15 день цикла. В это время создаются лучшие условия для визуализации изменений (железы не такие плотные, и все объемные образования визуализируются лучше).
КАК ДЕЛАЕТСЯ МАММОГРАФИЯ?
Маммографическое исследование выполняется в двух проекциях для каждой железы. Вначале выполняются снимки в прямой краниокаудальной проекции. При этом молочная железа помещается на столик аппарата и прижимается сверху специальным устройством. Степень давления может быть высокой – это причина множественных жалоб пациенток на болезненное исследование. Обычно при этом требуется находиться в положении стоя, но для ослабленных женщин предусмотрены специальные сиденья – они нужны для того, чтобы пациентка не получила травму при внезапной потере сознания во время исследования.
Затем лаборант выполняет рентгеновский снимок одной либо обеих желез и приступает к исследованию во второй стандартной – медиолатеральной косой проекции. При этом руку пациентке необходимо согнуть в локте и поднять кверху, обхватив шею. Это необходимо для того, чтобы мягкие ткани конечности не создавали дополнительных теней на изображении.
Иногда врач-рентгенолог назначает снимки в дополнительных проекциях, если видит на полученных изображениях сомнительные изменения. В некоторых случаях необходимо пальпаторное исследование железы и подмышечной области – с целью локализации выявленного на снимке образования, оценки степени увеличения и структуры лимфатических узлов в подмышечной области.
КАК ПОДГОТОВИТЬСЯ К МАММОГРАФИИ?
Для маммографии не требуется специальная подготовка. Необходимо подойти к назначенному времени к рентгеновскому кабинету, при себе иметь сменную обувь, направление, полотенце либо простыню. После приглашения в кабинет необходимо назвать свои паспортные данные лаборанту – для внесения в базу данных. Затем нужно снять верхнюю одежду, обнажив молочные железы, подойти к маммографу и выполнять все указания лаборанта. Разумеется, нужно соблюдать правила гигиены и приходить на исследование, предварительно помывшись – уважайте персонал рентгеновского кабинета.
ВРЕДНА ЛИ МАММОГРАФИЯ?
Маммография – исследование, связанное с облучением молочных желез. Так как объем тканей, подвергающихся облучению, невелик, общее воздействие на организм минимально. В среднем, доза, полученная при одном маммографическом исследовании, составляет 0,03-0,1 мЗв, что схоже с лучевой нагрузкой при флюорографии. Доза зависит от следующих моментов: тип аппарата (у пленочных аппаратов доза выше, у современных цифровых — ниже), объем облученных тканей (чем больше объем – тем выше доза). В целом, маммография относится к исследованиям, сопровождающимся низкой лучевой нагрузкой – в отличие от КТ и некоторых других рентгеновских методов диагностики. Поэтому ответ на вопрос, сколько раз можно делать маммографию, может быть только один — столько, сколько понадобится для точной постановки диагноза. При этом врач, назначающий исследование, должен по возможности стремиться избегать дополнительной лучевой нагрузки и, в случае аналогичной информативности, предпочесть другие, неионизирующие, методы диагностики (УЗИ, МРТ молочных желез).
ОПИСАНИЕ МАММОГРАФИИ И ШКАЛА Bi-RADS
Сегодня при оценке молочных желез применяется классификация – шкала Bi-RADS. Что означает Bi-RADS? Согласно этой шкале, врач-рентгенолог при описании рентгенограмм выставляет определенную категорию изменений.
Если никаких патологических изменений не выявлено, рентгенолог пишет в заключении: Bi-RADS 1. Это означает норму.
Также могут быть выявлены изменения, не относящиеся к абсолютной норме, но допустимые, например, большие единичные кальцинаты, обызвествления стенок сосудов, распространенный фиброз, локальные участки фиброза, возрастная инволюция желез и преобладание в структуре железы жировой ткани. В таком случае рентгенолог может написать Bi-RADS 2. Это означает, что здесь также не о чем беспокоиться.
Так выглядят молочные железы пожилой женщины в норме. На изображении представлена медиолатеральная косая проекция – одна из стандартных. Желтыми стрелками отмечены тени грудных мышц. Обратите внимание, что преобладающая ткань – жировая, видны также множественные включения соединительной ткани в виде «тяжей». Железистой ткани практически не видно. Это является вариантом нормы для женщин старше 45 лет, находящихся в менопаузе и не принимающих гормональные средства.
Если выявлены какие-либо подозрительные изменения, которые врач не может считать стопроцентно доброкачественными, врач сделает заключение о категории Bi-RADS 3 , и порекомендует УЗИ, консультацию другого специалиста (маммолога, онколога, хирурга) либо повторную маммографию через 3-6 месяцев. Например, отличить простую кисту от фиброаденомы либо от раковой опухоли можно, но иногда это затруднительно. В этом случае результат маммографии считается сомнительным.
Фиброаденома на маммографии, требующая динамического наблюдения. Видно объемное образование в молочной железе, имеющее неоднородную структуру за счет включения кальция (молочно-белого цвета). Обычно так выглядят организованные фиброаденомы, и у врача-рентгенолога велик соблазн сделать уверенное заключение о доброкачественных изменениях. Однако, это неправильно. При выявлении подобных образований необходимо выставлять категорию Bi-RADS 3 и назначать дополнительно УЗИ либо контроль через 6 месяцев. Это поможет отличить фиброаденому от рака.
Если рентгенолог склоняется к мнению, что выявленные им изменения, скорее всего, обусловлены раком, он выставляет категорию Bi-RADS 4. Это означает, что, скорее всего, речь идет о злокачественной опухоли – чтобы точно удостовериться в ее природе, врач должен назначить биопсию и гистологическое исследование.
Если в заключении написано Bi-RADS 5 , это неблагоприятный результат – врач не сомневается в том, что выявленное им образование действительно злокачественная опухоль. После исследования необходимо решать вопрос о верификации опухоли и о способах лечения.
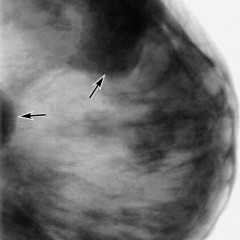
На маммограммах выявлено злокачественное новообразование в левой молочной железе. Оно имеет большие размеры – не менее 2 см в поперечнике, неправильную форму, «лучистые» края за счет опухолевого лимфангиита. Кроме образования, отмеченного красной стрелкой, имеет место еще один важный признак злокачественности – втяжение соска (синяя стрелка). В данном случае пациентке нужна биопсия для верификации опухоли, КТ грудной клетки с целью выявления метастазов в легкие и прорастания опухоли в грудную стенку, при их отсутствии – оперативное лечение (мастэктомия) с последующей химиотерапией, лучевой терапией.
Категория Bi-RADS 6 означает, что заболевание уже идентифицировано ранее, а пациентка обратилась с целью контроля.
Если в заключении написано Bi-RADS 0 , это означает, что данных недостаточно, чтобы определиться с заключением. Необходимо предоставить архив изображений либо выполнить исследование повторно.
Стандарт Bi-RADS на сегодняшний день является основным в мире. В России также все большее число маммологов переходит на классификацию Bi-RADS.
Если Вам выдали заключение по маммографии без указания категории по Bi-RADS, вы всегда можете получить Второе мнение по снимкам и получить квалифицированное описание по современным стандартам.
Результат может быть получен через несколько минут после исследования, а может – через несколько суток. Все зависит от загруженности врача. В то же время прослеживается следующая тенденция: в частных клиниках результат готовится быстрее.
При этом нужно понимать, что чем больше времени у врача на подготовку результата, тем более тщательный анализ маммограмм он может провести. Соответственно, и риск сделать ошибку становится меньше.
ВТОРОЕ МНЕНИЕ ПО МАММОГРАФИИ
Сегодня все чаще применяются консультации по системе Второго мнения (second opinion) — пересмотр результатов маммографии в специализированных центрах. Такая расшифровка маммографии является экспертной, ведь проводящий ее рентгенолог имеет большой опыт в диагностике рака молочной железы. Это бывает полезно при сомнительных или противоречивых результатах исследования. Встречаются случаи, когда сам пациент сомневается в выводах врача и хочет перепроверить заключение.
В России существует Национальная телерадиологическая сеть (НТРС) — служба консультаций рентгенологов, куда стекаются все спорные случаи из клиник разных городов России. Любой человек, прошедший маммографию, может перепроверить ее результаты, отправив снимки с диска для описания через сайт НТРС. Консультация осуществляется обычно в течение суток. По истечении этого времени пациент получает на почту официальное заключение с подписью врача.
Василий Вишняков, врач-радиолог
источник
Главными диагностическими методиками исследования молочной железы на сегодняшний день выступают маммография и УЗИ. Эти методики взаимодополняющие, они часто назначаются совместно, чтобы получить наиболее ясную диагностическую картинку. У пациенток часто возникает недоумение по этому поводу, поэтому они задаются вопросом, что лучше: УЗИ или маммография молочной железы. Точного ответа нет, каждый из способов имеет свои достоинства, поэтому рассмотрим оба метода подробнее, чтобы узнать о плюсах и недостатках обоих вариантов.
Для снижения летальности от онкологических заболеваний груди маммография – наиболее высокоэффективный метод. Статистика показывает, что ежегодная профилактика у пациентов старше 50 лет, позволяет уменьшить заболеваемость этой смертельной болезнью на 35%.
Когда предпочтительнее маммографическое исследование? Каковые его достоинства и минусы? Маммография предполагает исследование грудных желез с использованием рентгеновского излучения.
Эта методика рекомендована всем пациентам старше 40 лет. Маммография в этом возрасте наиболее эффективна, она выявляет до 95% всех патологических новообразований в груди. Желательно делать маммографию на пятый-десятый день менструального цикла – в этот период отек железистой ткани минимален, что дает наиболее точные результаты исследования. На коже груди и в подмышках не должно присутствовать никаких косметологических средств, которые искажают снимок, делая его размытым и нечетким. Тени от косметики врач может принять за новообразования в груди. Доктор отправляет пациентку для прохождения маммографии на профилактическом приеме или для более точной диагностики имеющегося заболевания.

Профилактика выполняется минимум раз в год, чтобы выявить патологию на начальной стадии. Для профилактики проводится обзорное исследование, то есть используются обе железы целиком. Для диагностики изучают определенный участок груди, для чего используются специальные устройства – тубусы с малым углом наклона. При каких заболеваниях пациент направляется на маммографию?
- При болезненности в груди непонятного происхождения.
- Если при пальпации прощупываются всевозможные уплотнения (их может выявить не только врач, но и сама пациентка).
- Появились явные различия между правой и левой грудью, которых раньше не наблюдалось.
- При выделениях из сосков, не вызванных естественной лактацией.
- При изменении цвета сосков, их втягивании или деформации формы.
- При нагрубании желез, вызванных возрастными гормональными нарушениями.
- При разных видах мастопатии, чтобы точно определить ее тип и контролировать ход лечения.
- При опухолях любой природы.
- Контроль роста злокачественной опухоли.
- Контроль развития рецидива после хирургического вмешательства, химио- и лучевой терапии или гормонального лечения.
- Пациенткам с некоторыми другими заболеваниями: бесплодие, ожирение, болезни щитовидной и поджелудочной железы, половых органов.
Назначать обследование должен врач, даже если исследование проводится для профилактики. Процедура противопоказана беременным и кормящим грудью, а также тем, у кого есть повреждения кожи и сосков на груди. Маммография обычно не делается, если у пациентки стоят грудные импланты, а также в течение 6 месяцев после естественного или искусственного аборта.
Маммография – во многих случаях наиболее эффективный и приоритетный метод, у которого множество достоинств.
- Позволяет выявить образования, выяснить их размер и основные характеристики. На снимках отчетливо заметны даже самые небольшие образования.
- Микрокальцинаты в железы выявляются только этим методом.
- Отлично фиксируются малейшие изменения в протоках железы.
- Маммография наиболее эффективна для выявления кист в груди.
- Метод совершенно безопасен для пациентов старше пятидесяти лет – рентгеновское излучение практически не влияет на организм в этом возрасте.
- Точность результатов маммографического снимка – 95%.
Маммография, как и любое другое инструментальное исследование, имеет ряд недостатков.
- Обследование проводится при помощи рентгена, доза излучения небольшая, но и ее не рекомендуется применять часто. Если нет крайней нужды, пациенты направляются на очередную маммографию не чаще раза в 12 месяцев.
- Около 5% результатов оказываются ложно-положительными. Поэтому при обнаружении новообразований на снимках, больной направляется на дополнительное обследование другими методами.
- Процедура редко применяется для молодых больных. До тридцати лет ткани железы настолько плотные, что результат исследования часто оказывается ошибочным.
УЗИ приемлемо для обследования состояния грудных желез в любом возрасте. Методика основывается на использовании волн ультразвукового спектра, чтобы выявить новообразования в груди. УЗИ желательно проходить на пятый-десятый день цикла – в этот период ткани железы наиболее податливы для изучения.
Никаких противопоказаний для УЗИ нет, готовиться к процедуре тоже не приходится. Единственное условие – перед исследованием нужно принять душ, чтобы на коже не оставалось следов духов, дезодоранта, мыла или геля.
Ультразвук применяется в следующих случаях.
- При наличии воспалений в грудной железе.
- При появлении выделений неестественного характера из сосков.
- При сбоях в менструальном цикле.
- В предменопаузе, при климаксе.
- Для контроля роста кист.
- После хирургических вмешательств по удалению опухолей, для контроля выздоровления и выявления рецидивов.
- Для контроля установления грудных имплантов и некоторых косметологических операций.
УЗИ – методика, имеющая целый ряд преимуществ.
- Врач видит даже самые небольшие образования в железе.
- Можно в ходе процедуры неоднократно корректировать угол зрения (в маммографии это сделать невозможно).
- Дополнительно выясняется состояние лимфатических узлов на предмет их изменения и наличия метастазов.
- УЗИ одинаково эффективно для женщин с любым размером желез (в маммографии большая грудь – некоторое препятствие для получения точного результата).
- Для взятия пункции УЗИ – самый эффективный и точный способ.
- УЗИ одинаково успешно для пациенток любого возраста.
- Ультразвук безопасен во время беременности для плода.
- УЗИ позволяет изучить состояние кровотока в области желез и имеющихся новообразований.
- Метод безопасен для исследования при остром воспалении и при всевозможных травмах.
- Точность результата УЗИ – 90%.
Погрешности ультразвукового исследования следует учитывать при выборе методик диагностики и контроля.
- Точность результата в среднем немного ниже, чем в маммографии. После УЗИ нередко нужно проводить биопсию или другое дополнительное исследование для уточнения диагноза.
- Большинство образований, обнаруженных при помощи УЗИ, оказываются доброкачественными.
- Для диагностики онкологии одного только ультразвука недостаточно, потребуются обследования другими способами.
- Результат зависит от качества оборудования. Если применяется современное оборудование, то результат конкретнее и точнее, чем на устаревшем УЗИ-аппарате.
- Результат сильно зависит от квалификации и опыта врача. Только опытный специалист обратит внимание на неясные косвенные признаки, которые свидетельствуют о возможном онкологическом процессе в организме больного.
УЗИ или маммография молочной железы, что предпочтительнее – заранее предсказать не получится, каждая из методик имеет плюсы и противопоказания.
Выбирать методику должна не пациентка, а доктор, он обладает большими знаниями для принятия взвешенного решения. Толковать результаты нужно не пациенту, а лечащему врачу. По стандартам медицинского обслуживания даже тот специалист, который проводит исследование на аппаратуре, не выносит окончательного диагноза – результаты обследования трактует непосредственно лечащий врач.
УЗИ и маммография – взаимодополняющие исследования, которые используют параллельно для получения наиболее достоверной картины, с минимальной возможностью ошибки.
Обе методики имеют собственные преимущества, а также некоторые противопоказания и недостатки. Со стороны пациента разумно в вопросах выбора опираться на мнение своего врача. Доктор при выборе опирается на систематизированные медицинские знания и опыт поколений. Обычно при назначении обследования опираются на следующие обстоятельства.
- До 40 лет маммография менее информативна, чем в старшем возрасте, больше ложно-положительных результатов.
- После 50 лет маммография менее опасна в плане рентгеновского излучения.
- Для разных типов новообразований предпочтительные свой метод исследования. Так, кисты точнее диагностируются при помощи УЗИ, а микрокальцинаты видны только на маммографе.
- Описанные правила не являются абсолютными, для каждого медицинского случая имеются исключения. Так, иногда юная пациентка направляется на прохождение маммографии, если у врача есть серьезные основания предполагать онкологию.
Каждая из методик, УЗИ и маммография, имеет собственные плюсы и минусы. Рассмотрим подробнее наиболее интересующие пациентов показатели: безопасность исследования, комфортность для больного и стоимость услуги.

Относительно безопасного прохождения ультразвук целиком превосходит рентген.
- УЗИ разрешено проходить даже беременным на всех сроках, ультразвуковые волны не приносят вреда. Кормящим мамам, беременным и просто молодым пациентам до 40 лет назначают именно УЗИ, которое отлично выявляет распространенные в репродуктивном возрасте кистозные образования.
- Маммография предполагает радиационное облучение в относительно безопасных дозах. В ходе исследования делается четыре снимка в разных проекциях. Пациенткам в менопаузе в профилактических целях назначают именно это исследование, желательно выполнять его один раз в 1-2 года, чтобы выявить рак на ранней стадии. Невзирая на минимальные дозы облучения, злоупотреблять маммографией не следует. Беременным пациенткам маммография назначается в исключительных случаях, если у врача есть веские основания предполагать рак груди.
Относительно удобства УЗИ превосходит маммографию, но длится несколько дольше.
- УЗИ проходит безболезненно, готовиться не надо. Врачу потребуется некоторое время, чтобы провести тщательный осмотр.
- Для маммографии не нужно никакой предварительной подготовки. Процедура намного короче по времени проведения. В ее ходе могут появиться неприятные и даже слегка болезненные ощущения при сжатии груди между пластинками в момент съемки. Специалист попросит не дышать, чтобы снимок не вышел размытым.
В государственных медучреждениях исследования проводятся бесплатно, если они назначены врачом. Если женщина решает обследоваться в частном порядке, то стоимость процедур существенно различается. УЗИ молочных желез стоит 300-700 рублей. Маммография в десятки раз дороже – от трех до семи тысяч рублей, цена колеблется в зависимости от репутации клиники, конкретного региона ее расположения и современности аппарата.
Если пациентка обращается к врачу-маммологу с жалобами на болезненность или другие патологические проявления в одной железе, доктор назначит обследование и второй груди. Такая мера нужна для оценки степени происходящих в больной груди изменениях. Если в прошлом уже проводились обследования, то имеющиеся заключения и снимки нужно предоставить специалисту.
источник
Сегодня мы поговорим о рентгеновском обследовании молочных желез — маммографии. Расскажем на alter-zdrav.ru о том, что она показывает, показаниях к проведению маммографии и противопоказаниях, подготовке к процедуре, разных видах обследования женской груди, оценим, какие возможны результаты…
Существуют виды обследований, которые необходимо проходить регулярно, особенно по достижении определенного возраста. Для женщин это обследование молочных желез на выявление возможных патологий.
Обычно для проведения процедуры выбирают один из способов – УЗИ или маммографию, то есть обследование груди на рентгеновском аппарате – маммографе. Процедура представляет собой рентгеновское исследование с закреплением результата в виде снимка, компьютерной записи или иного способа.
Обследоваться необходимо для своевременного выявления возможных новообразований в груди. Эти образования могут носить как доброкачественный, так и злокачественный характер. Но успех лечения онкологии зависит напрямую от ранней диагностики.
Выявление проблемы на ранней стадии позволяет обойтись без оперативного вмешательства даже при лечении злокачественных опухолей.
Опасна ли маммография? Так как это все же рентгеновское исследование и облучение есть, то да, безусловно, маммография вредна для здоровья, но из-за того, что доза радиации всего 0.1-0.2 Рад, считается, что она мала для развития онкологических новообразований. И польза от нее несравнима больше, чем потенциальный вред.
В пользу какого метода обследования молочных желез у женщин сделать выбор? Вопрос не праздный. Некоторых пациенток пугает получение большой дозы облучения при маммографии, особенно на фоне слухов и спекуляций на эту тему. В действительности же эти дозы настолько малы, что процедура может повторяться не один раз в течение года без ущерба для здоровья пациенток.
Маммографический метод гораздо точнее любого другого позволяет выявить даже малейшие уплотнения в груди. Это могут быть кисты, фиброаденомы (доброкачественные образования), кальцинаты (отложения солей кальция, которые могут привести к раку). Для постановки точного диагноза требуется забор ткани на биопсию.
УЗИ не всегда под силу выявить начавшийся процесс. В то же время УЗИ при обнаружении новообразования позволяет «увидеть» сразу, что конкретно развивается – опухоль или киста.
Ультразвуковые волны отражает плотная структура опухоли и свободно пропускает киста с ее жидкостным наполнением. УЗИ лучше покажет зону абсцесса при мастите.
Сегодня более 80% пациенток выбирают маммографию как более надежный и точный метод исследования.
Если результаты маммографического обследования вызывают сомнения и разночтения, не позволяют поставить точный диагноз, специалисты часто настаивают на проведении обеих процедур.
- при большой плотности груди;
при выявлении новообразования без видимых симптомов у женщины.
Добавочные мероприятия могут включать в себя УЗИ, МРТ, а так же повторное маммографическое обследование.
Если речь идет о профилактике, то никаких особых причин для проведения маммографического исследования не требуется. После 40 лет маммографию должны проходить все женщины ежегодно. Часто бывает, что напоминают женщинам об этом при очередной диспансеризации.
Если нет подозрений на патологические процессы, пациенткам до 40 лет назначают только УЗИ. Исключение составляют молодые женщины, начиная с 30-летнего возраста, с наследственной предрасположенностью к раковым заболеваниям, в частности раку груди. Они в особой группе риска и должны проходить профилактическое обследование наряду с возрастными пациентками. Это профилактическая маммография молочных желез.
Есть и диагностическая маммография, необходимая при подозрении на развитие новообразования.
Явные симптомы, которые должны насторожить женщину (можно выявить самообследованием груди) и побудить к скорейшему обследованию, таковы:
- Уплотнение в груди, болезненность при нажатии на измененную зону.
- Выделения из сосков.
- Изменение цвета и фактуры кожи на участке груди.
- Изменение формы груди или сосков.
Противопоказаниями к проведению процедуры могут служить только беременность и кормление грудью. В этих случаях при необходимости срочного исследования молочных желез назначают электроимпедансную маммографию. При таком методе обследования женщина не подвергается воздействию рентгеновских лучей.
Нет никаких причин для отказа от процедуры маммографии. Длится обследование 10-15 минут и совершенно не доставляет дискомфорта при проведении. Болевые ощущения у женщины могут возникнуть только при условии болезненности груди от уплотнения. Пластинки аппарата, незначительно сжимая грудь, вызывают такие симптоматические боли.
Подготовка к исследованию не сложна. Врач назначает маммографию индивидуально, но чаще всего в период с 6 по 12 день от начала цикла. Если возникает необходимость срочного обследования, на эти показатели не опираются.
Перед процедурой пациенткам нельзя пользоваться дезодорантами и кремами в области подмышек, в зоне декольте и груди. Эти средства могут «смазать» картину, проявившись в виде темных пятен на пленке.
Не должно быть на женщине и ювелирных или иных украшений.
Методов проведения маммографии несколько.
- Пленочный подразумевает фиксацию результатов на рентгеновскую пленку. Такой метод считается малоинформативным и имеет ряд других недостатков. Сила рентгеновского облучения при этом методе больше, чем при цифровом. Снимки есть возможность сделать в единственном экземпляре (опасность остаться без результатов при утере снимков очень велика).
- Цифровой метод имеет большее «разрешение» аппаратуры и позволяет выявить даже незначительные изменения в структуре ткани груди.
- Электроимпедансная маммография основана на разнице в электропроводности разными видами тканей груди. Снимки делают в 3D формате и анализируют выявленную с помощью электротоков картину.
Предпочтительнее всего считается цифровая маммография. Информационные технологии позволяют отразить рентгеновские лучи, прошедшие сквозь грудь, на датчики, а не на пленку. Картинка появляется на экране компьютера, имеет большее разрешение, ее можно увеличить, отрегулировать четкость и контрастность.
При необходимости результат распечатывается в любом количестве экземпляров или хранится в памяти компьютера столько, сколько нужно. Более низкая стоимость этого метода перед пленочным тоже говорит в пользу выбора цифровых технологий. Кроме того, интенсивность облучения при цифровой маммографии значительно ниже, чем при пленочной.
К сожалению, стоимость самого аппаратного комплекса не по средствам многим клиникам.
Времени любая маммография груди занимает не более 10-15 минут. Этого достаточно для снимка обеих молочных желез в двух проекциях.
Делать снимки (маммограммы) обеих молочных желез обязательно, даже если есть подозрение на новообразование только в одной груди. Сравнительный анализ помогает точности постановки диагноза.
Процедура проведения напоминает флюорографию. Аппарат спроектирован таким образом, что каждая грудь помещается между двумя пластинами, сжимается и так фиксируется. Это делается для равномерного распределения тканей груди и надежной фиксации во время съемки. Во время каждого снимка пациентка задерживает дыхание, а затем меняет положение перед аппаратом.
Завершение съемочного процесса не означает завершения обследования. Снимки должен расшифровать специалист. Он делает подробное описание картины. Обращается внимание на разницу формы молочных желез, присутствии в одной из них очагов поражения. Описывается их форма, структура, величина, расположение.
При отсутствии сомнений и разночтений делается вывод, есть ли повод для беспокойства, или женщина здорова. Для исключения ошибочного диагноза иногда врач назначает УЗИ или МРТ.
Кстати, женщины часто спрашивают, можно ли делать маммографию и флюорографию одновременно? В принципе, при обоих рентгеновских исследованиях облучение небольшое, но все же не рекомендуется проводить их в один день, лучше, если пройдет 3-5 дней. В исключительных случаях, когда доставка постельного больного затруднена, допускается последовательное проведение диагностических исследований.
Какие же патологии позволяет выявить маммография молочных желез?
- Кисты. Это доброкачественное образование с жидкостным наполнением. Могут возникнуть в любом возрасте, но особенно подвержены женщины в климактерический период. Как правило, связано это с падением уровня гормонов. Лечения в этом случае не требуется, только наблюдение врача. Если происходит увеличение кисты в молочной железе в размерах или образование множества кист, то назначается миниоперация по их удалению. Иногда врач назначает гормональные препараты с целью выравнивания гормонального фона.
- Фиброаденома. Это образование тоже относится к доброкачественным. При ней в молочной железе выявляется заметное разрастание соединительной ткани. Лечение не назначается, если фиброаденома в диаметре меньше 1 см. При увеличении размеров в ходе наблюдения она удаляется хирургическим путем.
- Фиброзно – кистозная мастопатия в большинстве случаев лечится рассасывающими препаратами. Происходит она в подавляющем числе случаев тоже при гормональном сбое. Если не помогла терапия рассасывающими препаратами, при мастопатии назначают оперативное вмешательство.
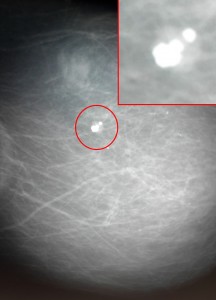
- Кальцинаты. Отложения солей кальция в тканях молочной железы. В большинстве случаях процесс проходит бессимптомно. Иногда их наличие говорит о начавшей свое развитие раковой патологии. Всегда требуется дополнительное обследование. Крупные отложения кальция при этом редко говорят о раковом заболевании.
- Злокачественная опухоль. Назначается дальнейшее обследование и терапия.
После проведенного обследования специалист дает оценку, расшифровку результатов.
- Она может указывать на невозможность определить патологию без дополнительного анализа. Так случается, если на снимках видны образования в размытом или трудночитаемом виде. Это нулевая оценка.
- Первая оценка говорит о полном здоровье пациентки, в заключении пишут — норма. Иногда — с возрастными изменениями.
- Вторая оценка дает уверенный диагноз в наличии доброкачественных новообразований. Симптомы онкологии не выявлены.
- Третья оценка определяет сомнительные случаи, требующие дополнительного обследования и наблюдения женщины у онколога.
- Четвертая оценка определяет настоятельную необходимость проведения биопсии на предмет исключения раковых процессов.
- Пятая оценка говорит о необходимости проведения биопсии в связи с высокой вероятностью развития злокачественных процессов.
- Шестая оценка диагностирует рак груди. Дальнейшая маммография нужна только для наблюдения за развитием болезни.
источник
Маммография – один из высокоэффективных способов диагностики заболеваний молочной железы у женщин. В зависимости от способа проведения маммография может быть проекционной, пленочной и цифровой, в зависимости от типа используемых лучей – рентгеновской и ультразвуковой. Кроме того, для исследования ткани молочных желез можно применять и магнитно-разонансную томографию.
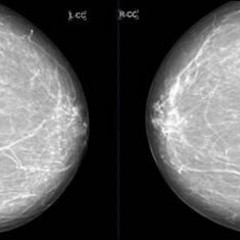
С помощью маммографии можно задолго до появления первых внешних симптомов выявить наличие новообразований в молочной железе, в том числе и злокачественных опухолей. На маммограмме отлично видны некоторые виды опухолей, кисты и кальцинаты. Под контролем рентгеновских лучей можно произвести некоторые дополнительные исследования, например, пункционную биопсию (взятие материала кисты или опухоли через прокол) подозрительного образования с последующим исследованием в лаборатории.
- наличие уплотнений в ткани молочной железы
- жалобы на западение или выбухание какого-либо участка железы
- выделения из соска, изменение его формы
- болезненность молочной железы, ее отечность, изменение размеров
Как профилактический метод обследования маммография назначается всем женщинам в возрасте 40 лет и старше, или женщинам, находящимся в группе риска.
- доброкачественные опухоли молочной железы (в частности, фиброаденома)
- воспалительные процессы (маститы)
- мастопатия
- опухоли половых органов
- заболевания желез внутренней секреции (щитовидной, поджелудочной)
- бесплодие
- ожирение
- операции на молочной железе в анамнезе
Абсолютные противопоказания – беременность и лактация (кормление грудью). Кроме того, считается нецелесообразным проведение исследования у женщин до 35 лет, если она не попадает в группу риска, т.к. информативность этого исследования у них ниже из-за более высокой плотности ткани молочных желез. В этом случае гораздо более эффективно и безопасно использовать УЗИ.
С профилактической целью маммографию нужно делать всем здоровым женщинам после 40 лет ежегодно, а начиная с 50 лет – еще чаще (раз в полгода). С диагностической целью маммографию можно проводить 2, 3, и даже 5 раз в месяц, например, – ничего страшного не произойдет, т.к. лучевая нагрузка крайне мала, а биологическое действие рентгеновских лучей на организм в целом незначительно.
- правильная форма затемнения (округлая, овоидная)
- четкие края
- отсутствие реакции окружающей ткани
- медленный неинфильтративный рост в динамике (растет, раздвигая рядом расположенные ткани).
| Интенсивность роста доброкачественной опухоли – крайне низкая. Определяют скорость роста, сравнивая поперечник образования на снимках, сделанных с промежутком в недели, месяцы, годы. Так, например, злокачественная опухоль удваивает свой поперечник за год, доброкачественная за это время прибавляет 5-10% или остается неизменной (либо даже уменьшается в размерах). |
Рак молочной железы может быть инфильтративным, диффузным, узловым, отечным, отечно-инфильтративным.
Рассмотрим общие рентгенологические признаки рака на маммограмме:
- чаще всего неправильная форма (вытянутая, расплющенная, с перетяжками, звездчатая, амебовидная)
- нечеткие контуры, рваные края, тяжистая структура
- может наблюдаться «дорожка» от опухоли к соску
- наличие мелких кальцинатов в стенках млечных протоков (кальцинат – отграниченные организмом от окружающих здоровых тканей клетки опухоли, бактерии, инородные тела, заключенные в известковую «капсулу»)
- вокруг опухоли – ободок менее интенсивного затемнения, обусловленного процессами инфильтрации (пропитывания) ткани железы клеточными элементами, гиперваскуляризации (разрастания кровеносных сосудов); склерозирования и фиброзирования (замещения соединительной тканью)
- утолщение кожи над опухолью
- западение или выбухание соска.
На какой день менструального цикла делается маммография? Можно ли делать маммографию во время месячных?
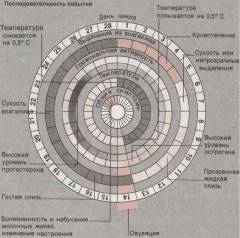
Перед месячными и во время них грудь в норме набухает, возможны тянущие боли и чувство распирания. Боли в молочной железе перед месячными чувствует большая часть представительниц прекрасного пола в любом возрасте. В основном это связано с нормальным гормональным фоном менструального цикла. Вместе с гормонами, яичниками и эндометрием молочная железа претерпевает различные изменения, готовясь в любой момент к лактации (выработке грудного молока).
1. 1 – 13-й день менструального цикла или фолликулярная фаза яичников – период созревания яйцеклетки. В этот период преобладают гормоны эстрогены. С ростом уровня эстрогенов в молочной железе постепенно увеличивается количество желез и соединительной ткани.
2. 14 – 16-й день менструального цикла или овуляция – выход яйцеклетки из яичника. В этот период должно произойти зачатие. К моменту овуляции наблюдается максимальный уровень эстрогенов. Увеличенное количество железистых элементов молочной железы приводит к тому, что они могут сливаться между собой, образуя кисты (именно поэтому некоторые женщины ощущают болезненные ощущения в груди во время середины цикла).
3. 17 — 28-й день менструального цикла или лютеинизирующая фаза – период созревания желтого тела. В этот период доминирует гормон прогестерон или гормон беременности, матка готова принять оплодотворенное яйцо. Прогестерон способствует усилению кровообращения в молочной железе, как результат – постепенное нарастание отека в ней. К месячным наблюдается максимальное набухание молочных желез, поэтому женщина и ощущает к этому периоду чувство болезненности и распирания, увеличение желез в размере. Эти изменения сохраняются и первые дни менструации.
Как видно, период менструального цикла напрямую может повлиять на результаты маммографии. В период с 7-го по 12-й день цикла в норме нет отека молочной железы, поэтому это время и является оптимальным для ее исследования. Кроме этого, процедура маммографии требует некоторого сжимания молочной железы между специальными пластинами, а при наличии в ней отека эта манипуляция может стать болезненной.
Если нет времени и возможности ждать подходящего срока, то доктор маммолог должен учитывать возможные изменения желез, зависимо от цикла. Но и это не может на 100% гарантировать точность диагностики.
Ну а если у женщины уже нет менструации, то есть она пребывает в менопаузе, то маммографию можно делать в любой момент.
Как проводится маммография?
- Процедура проводится в специально оборудованном кабинете маммографии;
- женщина находится в положении стоя или сидя;
- живот пациентки прикрывается свинцовым фартуком для защиты половых органов;
- техника проведения: молочную железу кладут на специальную пластину, под которой находится излучатель рентгеновских лучей, а сверху грудь прижимают другой пластиной, это необходимо для увеличения площади исследуемой плоскости железы;
- изображение тканей железы выводится на рентгеновскую пленку, это и есть рентгеновская маммография;
- такую процедуру проводят отдельно для каждой железы и, при необходимости, в нескольких плоскостях (проекциях): прямая, боковая и косая;
- процедура занимает максимум 20 минут, возможность получения заключения маммографии непосредственно сразу после исследования.
Сама по себе процедура представляет лишь небольшой дискомфорт, связанный со сдавливанием молочной железы между пластинами. Молодым женщинам до 40 лет и пациенткам во время менструации такое обследование будет особо неприятным и болезненным.
Иногда приходится повторять маммографию. Не надо паниковать, если вам доктор назначил дополнительное обследование, оно необходимо не только для уточнения выявленной патологии, но и тогда, когда при первом исследовании не получили хорошего, то есть читаемого изображения.
Подход к маммографическому исследования груди с имплантатами иной, это исследование должен проводить специалист, имеющий опыт работы с искусственно увеличенной молочной железой.
Вредна ли маммография?
Учитывая использование рентгеновских лучей, конечно, есть вред от рентгеновской маммографии, но доза излучения при маммографии невелика. Лучевой болезнью такое исследование не грозит. А на риск развития рака молочной железы влияет незначительно, да и этот вид исследования проводят, в большинстве случаев, женщинам старше 40 лет. Для женщин более молодого возраста рентгеновское излучение несет больший риск в отношении онкологической патологии груди.

Так что, в принципе, маммография не несет больших рисков для пациента, а вот не выявленная вовремя патология может привести не только к ухудшению здоровья, но и к смерти пациента, например от рака молочной железы.
Преимущества и недостатки рентгеновской маммографии и УЗИ молочной железы.
| Параметры | УЗИ молочной железы | Рентгеновская маммография |
| На чем основан метод? | Исследование желез с помощью ультразвуковых волн. | Молочная железа просвечивается рентгеновскими лучами. |
| Кому проводят? | УЗИ рекомендовано женщинам любого возраста, но предпочтительней для пациенток моложе 40 лет при подозрении на патологию в молочной железе (пальпация образования, постоянные боли, втянутость соска, «апельсиновая корочка» и прочее). | Для профилактического обследования маммография проводится всем женщинам старше 40 лет 1 раз в 1-2 года. |
| Информативность | Выявляемость патологии – 85-90%. Ложноположительные результаты на раковые опухоли около 66% (гистологическое подтверждение), то есть УЗИ способствует гипердиагностике. | Выявляемость патологии – 90-95%. Ложноположительные результаты получают в 25% случаев (по данным гистологического исследования биоптата). |
| Преимущества методов |
|
|
| Недостатки методов |
|
|
| Цена исследования | 1200 – 1600 рублей (в частных клиниках). | До 500 рублей, есть возможность бесплатного обследования при наличии направления от врача (по месту жительства). |
На первый взгляд, взвешивая все плюсы и минусы, может показаться, что УЗИ намного лучше и безопаснее, но все же для женщин старше 40 лет преимущественным методом является маммография, и при некоторых патологиях также информативней будет рентгенологический метод, нежели УЗИ. Так что при назначении определенного вида исследования врач будет подходить индивидуально, учитывая возраст, анатомические особенности, сопутствующие патологии, предполагаемый диагноз и прочие факторы.
Принцип цифровой маммографии такой же, как и при пленочной маммографии, при этом виде исследования также используют рентгеновские лучи, но изображение передается не на рентгеновскую пленку, а на экран компьютера. Благодаря компьютерным программам и технологиям у цифровой маммографии есть свои преимущества перед пленочной маммографией. 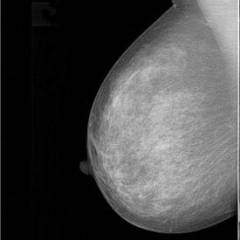
1. Меньшая лучевая нагрузка. За счет того, что полученное изображение не отражается от рентгеновской пленки, а передается в виде цифровой информации на компьютер, доза облучения уменьшается на четверть.
2. Большие возможности в оценке результатов. Полученную на компьютер картинку с помощью специальных программ можно преобразовывать, увеличивать, приближать, менять контрастность, качество изображения, четкость и так далее. Есть такие программы, которые проводят анализ результатов и выдают предварительное заключение. Это улучшает информативность метода и повышает процент выявления патологии молочной железы.
3. Архивирование и передача данных. Любое цифровое исследование сохраняется на электронных носителях, эту информацию можно хранить бесконечно и передавать в любую точку мира для дополнительных консультаций через сеть Интернет. Это важно для сравнения результатов маммографии с предыдущими профилактическими исследованиями или контроля во время и после лечения.
4. Подходит для ежегодного скрининга молочных желез.
Недостатки цифровой маммографии:
- стоимость исследования – в 4-5 раз больше, чем рентгенологическая – 1400-2800 рублей (в частных клиниках);
- недоступность для маленьких городов;
- цифровой носительна данный момент не является официальным документом в различных спорных ситуациях, подтверждении инвалидности и так далее, тогда как рентгеновская пленка – это неоспоримый документ.
Показания и противопоказания к цифровой маммографии такие же, как и при обычной пленочной маммографии, и техника процедуры так же идентична.
Но цифровая маммография – это не предел новейших возможностей передовой медицины. В мире начали использовать метод цифровой маммографии с томосинтезом.
При цифровой маммографии с томосинтезом получают двухмерное, как при рентгеновской маммографии, и трехмерное изображение, аналогичное компьютерной томографии. Это позволяет изучить каждый миллиметр ткани молочной железы и дать результат с достоверностью практически в 100%.
Показанием к проведению данного вида диагностики является подозрение на патологию молочной железы. Как скрининговый метод, на данный момент этот вид исследования не используют из-за его стоимости и малодоступности.
Маммография с томосинтезом проводится по той же технике, как и при обычной маммографии, то есть, железа зажимается между двумя пластинами специального аппарата.
Преимущества цифровой маммографии с томосинтезом:
- высокая точность и информативность, низкий процент ложноположительных результатов;
- возможность выявления самых ранних стадий онкологических заболеваний;
- комфорт во время проведения диагностики за счет «умного» и автоматизированного оборудования, процедура менее болезненная, чем обычная маммография;
- другие преимущества цифровой маммографии.
Недостатки цифровой маммографии с томосинтезом:
- лучевая нагрузка как при двух процедурах маммографии;
- высокая стоимость диагностики – около 5000 рублей.
Электроимпедансная маммография, магнитно-резонансная томография (МРТ), чем хороши эти новейшие методы диагностики?
При этом методе исследования на железу воздействуют переменным током, но мощность этого тока мала и совсем не ощутима пациентами. Специальный датчик накладывается на смоченную водой железу в течение 30-35 секунд, этот прибор выявляет и выводит на экран сопротивляемость тканей молочной железы. Изображение получают как трехмерное, так и послойное, как при томографии. С помощью специальной программы можно реконструировать картинку и определить, какую часть составляет жировая ткань, жидкость, соединительная, мышечная ткань и так далее.
Все исследование занимает 10-15 минут, оно безболезненное и не приносит дискомфорта, можно получить заключение сразу после манипуляции.
Показания к электроимпедансной маммографии:
- можно использовать в целях профилактического осмотра (как скрининг);
- оценка состояния молочных желез во время беременности, а также определения уровня лактации;
- подозрение на мастопатию у девушек молодого возраста;
- контроль динамики на фоне терапии заболеваний молочной железы;
- метод хорошо себя зарекомендовал в диагностике мастопатии, а также в определении реакции молочных желез на гормональные препараты, в том числе и оральные контрацептивы.
МРТ молочных желез назначается с целью дифференциальной диагностики и уточнения диагноза при выявлении подозрительных образований на маммографии или УЗИ молочных желез.
Во время исследования пациентку помещают в специальную камеру магнитно-резонансного томографа, во время процедуры женщина лежит на животе, а молочные железы свисают в специальные отверстия в столе. Процедура хоть и безболезненная, но ее проблемно провести людям с неустойчивой психикой, психиатрическими диагнозами и клаустрофобией.
Изображение получают на экран компьютера в виде томографических срезов, что позволяет изучить детально весь орган и выявить даже самые мелкие изменения.
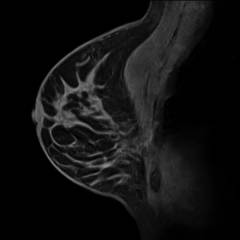
- высокая точность, специфичность и информативность;
- продвинутые возможности в оценке результатов;
- безопасность.
Недостатки МРТ молочных желез:
- наличие противопоказаний: искусственный стимулятор сердечного ритма, наличие металлических приборов, протезов и предметов в теле пациента;
- дорогостоящий метод – около 3000-3500 рублей.
Можно, но не нужно.
Хоть маммография и флюорография относятся к обязательным обследованиям профилактического осмотра женщины, но они являются рентгенологическими. При проведении двух рентгенологических методов в один день, да и еще на одну область, в два раза увеличивается лучевая нагрузка на молочные железы, что повышает риск развития онкологических патологий. Конечно, если есть какие-то подозрения на серьезную патологию (например, рак молочных желез с метастазами в легкие), на лучевую нагрузку смотрят мало, так как риски от пропуска патологии намного выше, чем от облучения.
Как известно, защититься от облучения можно свинцом, снижением дозы и временем. Поэтому лучше два плановых профилактических рентгенологических исследования проводить с интервалом в две недели или даже нескольких месяцев. А во время исследований необходимо максимально защищать половые органы свинцовым экраном, фартуком, юбкой и другими методами индивидуальной защиты.
В день рентгенологических исследований хорошо выпить стакан молока и сухого красного вина, есть много клетчатки (овощи, фрукты, каши, злаки) и можно принять адсорбенты (активированный уголь, Атоксил, Энтеросгель и другие).
Мастопатия – это заболевание, связанное с дисбалансом половых гормонов, а именно повышенным уровнем эстрогенов.
Признаки мастопатии на маммограмме:
- тяжистые тени указывают на фиброзные разрастания;
- увеличенное количество железистой ткани;
- наличие кист.
Кальцинаты в молочной железе – скопление солей кальция на месте поврежденной ткани молочной железы.
Причины развития кальцинатов в молочной железе:
- остаточные изменения в результате застоя молока во время лактации;
- нарушение обмена кальция;
- доброкачественные образования, при этом кальциевая тень имеет форму полумесяца или чаши, обычна такие кальцинаты единичные и крупные;
- раковая опухоль может иметь включения кальция, при этом контуры кальцинатов не имеют четко исчерченной структуры, или они множественные, точечные.
Чем большее количество и меньший размер кальцинатов, тем более вероятен диагноз раковой опухоли. Часто выявление таких кальцинатов требует пункционной биопсии.
Фото: Рак молочной железы на маммограмме.
На данном снимке видны множественные образования правой молочной железы высокой интенсивности с включениями кальция. Кальцинаты также определяются в левой молочной железе. Также видны увеличенные интенсивные подмышечные лимфоузлы. Данная картинка характерна для рака молочной железы с метастазами в регионарные лимфатические узлы в другую молочную железу.
Фото: Фиброаденома правой молочной железы.
Правая железа имеет практически в два раза большие размеры. Справа выявлено крупное образование, от которого отходят множественные фиброзные тяжи.
Фото: Жировая инволюция молочных желез.
На маммограмме такой железы нет четкого разделения структурных единиц, так как железистая ткань заменена на жировую и соединительную. В норме жировая инволюция молочной железы происходит после наступления климакса (необратимый процесс) и в период после кормления грудью (временные изменения). Если такая инволюция произошла в молодом возрасте у нерожавшей женщины, то это указывает на дисбаланс половых гормонов, а именно низкий уровень эстрогенов. В этом случае необходимо пройти исследование гормонов и назначить лечение, такие гормональные нарушения приводят к бесплодию.
источник