Примерно 85% современных женщин хоть раз в жизни был поставлен диагноз киста яичника. И около 15% из всех кист являются параовариальными. Многие думают, что пока ничего не болит, нет и необходимости бежать к врачу. Даже когда заноет и заколет, женщины ждут, может, само собой всё пройдёт. И только тогда, когда жить с симптомами заболевания становится невыносимо, добираются до своего гинеколога. Так что же такое параовариальная киста, представляет ли она опасность, стоит ли её лечить?
Параовариальная киста — это опухолевидное образование, имеющее полость, которое формируется из придатка яичника. Оно однокамерное и заполнено жидкостью. Образуется у женщин 18–45 лет. Имеет тенденцию к медленному росту и достижению больших размеров (до 20 сантиметров). Самостоятельно такие кисты не рассасываются и озлокачествляться не могут.
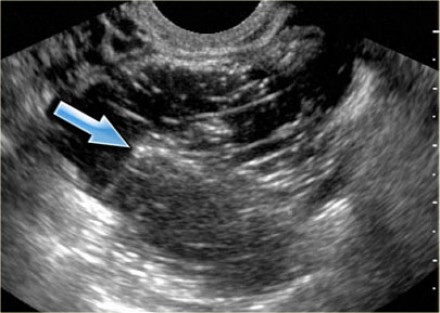
Параовариальная киста может никак о себе не заявлять, но отлично видна при проведении УЗИ
Параовариальная киста, находясь рядом с яичником и маточной трубой, анатомически никак с ними не связана, но может нарушать их функционирование. Образование имеет округлую форму и заполнено внутри жидкостью, состоящей в основном из белкового компонента. Клетки кистозной оболочки не могут делиться, поэтому она тонкостенная и при увеличении количества жидкости растягивается, становится прозрачной. Именно в результате этого киста никогда не перерождается в раковую опухоль.
Как правило, такого рода кисты бывают только односторонними — за исключением редких случаев. В основном выделяют либо левостороннюю, либо правостороннюю параовариальную кисту.
Чаще всего диагностируют правосторонние кисты из-за строения правого яичника (кровоснабжение сильнее, чем в левом органе). Из-за этих особенностей они интенсивнее растут, и в результате этого имеется большая возможность появления осложнений в виде перекрута ножки, нагноения, разрыва.
Чтобы избежать осложнений, лучше всего, конечно же, диагностировать и удалить параовариальную кисту до наступления беременности. Но далеко не каждая женщина, имея это образование, знает о его наличии, так как в основном всё протекает абсолютно без симптомов, особенно тогда, когда размеры его ничтожно малы. Обнаруживается оно уже на первом УЗИ-скрининге в первом триместре.
Параовариальные кисты не оказывают влияния на плод, однако могут вызвать другие осложнения
Из-за гормональных скачков киста при беременности может начать интенсивно расти. В результате этого беременная может обнаружить у себя мажущие кровянистые выделения. На плод эти процессы не влияют. Но не стоит пренебрегать посещениями своего акушера-гинеколога. Необходимо постоянно следить за ростом кисты, чтобы избежать осложнений (перекрут, разрыв) и при необходимости вовремя удалить её.
Параовариальные кисты могут достигать больших размеров
Формируется киста из-за неправильного развития канальцев в придатке яичника (ещё во внутриутробном периоде). Эти канальцы не имеют протоков для выведения секретируемой жидкости, в результате чего она начинает накапливаться в их полости.
Способствуют образованию и увеличению кист:
- нарушения в работе гормональной системы;
- внематочные беременности и аборты в прошлом;
- нарушения функционирования яичников;
- воспалительные заболевания придатков;
- инфекции, передающиеся половым путём;
- раннее половое развитие;
- перегревания и переохлаждения;
- избыточный или недостаточный вес;
- бесконтрольный приём гормональных препаратов, в том числе средств контрацепции;
- нарушения фолликулогенеза.
Как правило, параовариальные кисты малых размеров становятся случайной находкой на очередном ультразвуковом исследовании, никак себя клинически не проявляя. Абсолютно другая картина складывается при наличии образования большего размера:
- боли тянущего и ноющего характера внизу живота, которые усиливаются при движениях и смене положения тела, порой отдают в область поясницы на стороне поражения и никак не связаны с менструальным циклом;
Симптомы параовариальной кисты проявляются при больших размерах образования, чаще всего это боль внизу живота
При возникновении осложнений (перекрут ножки, разрыв капсулы) возникают все признаки «острого живота»:
- резкая режущая боль внизу живота;
- повышение температуры;
- резкий подъём, а затем падение артериального давления;
- тахикардия;
- бледность кожных покровов;
- головокружение вплоть до потери сознания;
- холодный липкий пот.
При таких симптомах медлить нельзя, так как состояние может угрожать жизни женщины и требует безотлагательной медицинской помощи. Поэтому нужно незамедлительно вызвать бригаду скорой медицинской помощи.
Обнаружить параовариальную кисту яичника размером от трёх и более сантиметров не составит труда. Гинекологу достаточно будет провести пальпацию области придатков. На ощупь образование округлой формы, эластичное, малоподвижное и находится чаще всего ниже яичника.
Для уточнения диагноза и дифференцирования кисты от других видов образований прибегают к инструментальной диагностике:
- Метод ультразвуковой диагностики. Проводится трансвагинальным датчиком. С помощью него можно отчётливо увидеть полостное однокамерное образование. Расположено оно за пределами яичника, имеет тонкую оболочку с мелкими сосудами и внутри содержит однородную жидкость.
УЗИ трансвагинальным датчиком достаточно информативно в определении размеров образования
Лапароскопический метод является наиболее информативным в установлении природы образования
Каждой женщине, которой был поставлен диагноз «параовариальная киста», необходимо понимать, что образование само по себе никуда не денется, оно не сможет рассосаться. Не существует никаких лекарственных препаратов, способствующих исчезновению кист, и народная медицина здесь бессильна.
Малые образования подлежат наблюдению. Но в любом случае рано или поздно придётся прибегнуть к хирургическому вмешательству по их удалению.
Как правило, это единственный способ лечения таких кист.
В подавляющем большинстве случаев оперативное вмешательство проводят методом лапароскопии. Это позволяет удалить образование максимально щадяще: придатки оставляют в целости и сохранности для того, чтобы в дальнейшем женщина без труда могла самостоятельно забеременеть. Вмешательство проводят лапароскопической трубкой и инструментами, которые вводят в брюшную полость через несколько маленьких разрезов. Дефекты в виде шрамов после такой операции в дальнейшем становятся практически незаметными.
Лапароскопия — это самый щадящий метод оперативного вмешательства
Метод лапаротомии используется при наличии больших кист
Если женщина планирует беременность, то нужно позаботиться о том, чтобы такого рода кисты были удалены до зачатия (естественным путём или посредством экстракорпорального оплодотворения) во избежание появления осложнений.
Хирургическое лечение применяют не только в плановом порядке. Чаще всего прибегают к нему в экстренных случаях, когда произошёл разрыв капсулы или перекрут ножки кисты.
…мне сделали лапароскопию (мне 18 лет, 16-й день цикла). Удаление параовариальной кисты слева (около яичника), разъединение спаек. Операция прошла без осложнений, яичники целы…
https://health.mail.ru/consultation/385039/
…20 февраля мне делали лапароскопию по удалению параовариальной кисты яичника. Последние месячные перед операцией были 06.02.2012. На сегодняшний день (15.03.2012) месячных так и не было. К врачу попасть не могу пока, так как она в отпуске. Читала, что в некоторых случаях цикл после лапароскопии сдвигается, и первый день нового цикла — это день операции. Но у меня помимо удаления кисты только трубу поправили — распрямили (киста её обвила вокруг себя), яичник не трогали (киста была рядом, его не повредила), труба проходима…
https://health.mail.ru/consultation/472331/
Я шла на такую операцию — на УЗИ видели только параовариальную кисту, а уже на лапаре обнаружили, что в левой трубе гидросальпинкс, и киста перекрутила её — удалили и трубу, и кисту. Потом уже и вторую удалили — на ней образовались спайки. Слава Богу, придумали ЭКО — и я теперь МАМА.
https://www.babyblog.ru/community/post/conception/1753737
Сами по себе параовариальные кисты не представляют опасности ввиду того, что у них нет свойств озлокачествляться. Главное, их вовремя диагностировать и вести динамическое наблюдение. Наступлению беременности они не препятствуют, но при больших размерах могут сдавливать маточные трубы, в результате чего существует вероятность нарушения их проходимости. Во время беременности никакого воздействия на плод не оказывают.
Кисты большого размера могут осложняться перекрутом ножки, нагноением или разрывом:
- Перекручивание может произойти при резкой смене положения тела, тяжёлой физической нагрузке. Перекрут способствует появлению резких схваткообразных болей внизу живота (более сильное чувство боли возникает на стороне поражения). Они не купируются обезболивающими препаратами, поэтому показана экстренная госпитализация и удаление образования.
- Нагноение возникает в результате попадания в кисту бактерий. Она нагнаивается, и появляются все признаки воспаления: боли внизу живота, слабость, тошнота, повышение температуры. В данном случае показано срочное удаление кисты.
- Разрыв кисты несёт такую же угрозу, как и перитонит. При сильном напряжении брюшных мышц, тяжёлой физической нагрузке, резких поворотах может произойти разрыв оболочки, в результате чего жидкостное содержимое образования попадает в брюшную полость и вызывает воспалительную реакцию. Сопровождается резкими кинжальными болями по всему животу, отдающими в пах и поясницу. При этом медлить ни в коем случае нельзя, нужно вызывать скорую медицинскую помощь для дальнейшей госпитализации. Проводится экстренная лапаротомия с удалением кисты и промыванием брюшной полости.
Как правило, врачи стараются максимально сохранить репродуктивные органы женщины. Но в некоторых случаях это становится невозможным, тогда вместе с кистой приходится удалять яичник и маточную трубу. Так как второй яичник остаётся нетронутым и должным образом функционирует, наступление беременности возможно.
Рецидивировать после удаления параовариальная киста яичника не может.
Лучше болезнь предупредить, чем её лечить. Так как же избежать всех этих неприятностей? К мерам профилактики относятся:
- Регулярное посещение своего гинеколога (не менее двух раз в год) для своевременного обнаружения образований.
- Должный контроль за уже имеющимися кистами.
- Снижение физических нагрузок и ограничение резких движений и поднятия тяжестей.
- Исключение абортов.
- Рациональный подход к планированию беременности.
- Выявление и своевременное лечение гормональных нарушений.
- Прекращение бесконтрольного приёма гормональных препаратов (в том числе контрацептивов).
- Выявление и своевременное лечение инфекционных и воспалительных заболеваний репродуктивной системы.
- Избегание длительного пребывания на солнце и в солярии.
Параовариальная киста яичника — это не приговор. Многие женщины спокойно живут с этим диагнозом. Главное, помнить о мерах профилактики и не пренебрегать походами в женскую консультацию. Современные методы диагностики и лечения позволяют вовремя обнаружить патологию и максимально щадяще устранить её.
источник
Киста яичника представляет собой образование в виде мешочка, заполненного жидкостью, образовавшееся на тканях одного или обеих яичников.
Все подобные образования подразделяются на функциональные и органические. Первые являются следствием кратковременного сбоя в работе органа, когда фолликул в нужное время не разрывается и не выпускает яйцеклетку. Кисты этого типа или через месяц проходят самостоятельно, или легко лечатся при помощи гормональных препаратов. Органические кисты лечатся сложнее и могут потребовать хирургического вмешательства. Кроме того, кистозные опухоли могут быть как доброкачественными (муцинозная и серозная цистаденомы, дермоидная киста, цистеденофиброма и склерозирующая стромальная опухоль) и злокачественными (серозная и муцинозная цистаденокарциномы, кистозная опухоль Бреннера, эндометриоидный рак, кистозный метастаз и незрелая терома).
Считается, что кисты яичников могут стать следствием:
- Раннего начала менструаций;
- Гормональных нарушений в работе щитовидной железы;
- Абортов и других способов прерывания беременности;
- Различных заболеваний половой системы;
Выделяют основные виды яичниковых кистозных образований:
Физиологические кисты — норма
- Фолликулярная киста
- Киста желтого тела
- Текалютеиновые кисты
- Осложненные функциональные кисты: геморрагическая киста, разрыв, перекрут
Доброкачественные кистозные опухоли (кистомы)
- Дермоидная киста (зрелая тератома)
- Цистаденома серозная
- Цистаденома муцинозная
- Цистеденофиброма
- Склерозирующая стромальная опухоль
Злокачественные кистозные опухоли (кистомы)
- Цистаденокарцинома серозная
- Цистаденокарцинома муцинозная
- Эндометриоидный рак
- Кистозная опухоль Бреннера
- Незрелая тератома
- Кистозный метастаз
- Эндометриома (шоколадная киста)
- Поликистозные яичники (синдром Штейна-Левенталя)
- Постменопаузальная киста
- Синдром гиперстимуляции яичников
Прежде чем рассматривать патологические изменения, осветим нормальную анатомию яичника. Яичник женщины на момент рождения содержит свыше двух миллионов первичных ооцитов, около десяти из которых созревают в течение каждого менструального цикла. Несмотря на то, что зрелости достигают около десятка Граафовых фолликулов, только один из них становится доминирующим и достигает размера 18–20 мм к середине цикла, после чего разрывается, освобождая ооцит. Оставшиеся фолликулы уменьшаются в размерах и замещаются фиброзной тканью. После выхода ооцита доминантный фолликул спадается, в его внутренней выстилке начинается разрастание грануляционной ткани в сочетании с отеком, вследствие чего формируется желтое тело менструации. После 14 дней желтое тело претерпевает дегенеративные изменения, затем на его месте остается мелкий рубчик – белое тело.
Граафовы фолликулы: небольшие кистозные образования, обнаруживаемые в структуре яичника в норме у всех женщин репродуктивного возраста (в предменопаузальном периоде). Размеры фолликулов варьируют в зависимости от дня менструального цикла: самый крупный (доминирующий) обычно не превышает 20 мм в диаметре к моменту овуляции (14-й день от начала менструации), остальные не превышают 10 мм.
УЗИ яичника в норме. На сонограммах визуализируются яичники, содержащие несколько анэхогенных простых кист (Граафовых фолликулов). Фолликулы не нужно путать с патологическими кистами.
Как выглядят яичники на МРТ? На Т2-взвешенных МР-томограммах Граафовы фолликулы выглядят как гиперинтенсивные (т.е. яркие по сигналу) кисты с тонкими стенками, окруженные стромой яичника, дающей не столь интенсивный сигнал.
В норме у некоторых женщин (в зависимости от фазы менструального цикла) яичники могут интенсивно накапливать радиофармпрепарат (РФП) при ПЭТ. Чтобы отличить данные изменения от опухолевого процесса в яичниках, важно соотносить их с анамнестическими данными пациентки, а также с фазой менструального цикла (яичники интенсивно накапливают радиофармпрепарат в его середине). Исходя из этого, женщинам до наступления менопаузы лучше назначать ПЭТ в первую неделю цикла. После менопаузы яичники практически не захватывают РФП, и любое увеличение его накопления подозрительно на опухолевый процесс.
ПЭТ-КТ яичников: повышенное накопление радиофармацевтического препарата (РФП) в яичниках у женщины в предменструальном периоде (вариант нормы).
Вступлением в постменопаузальный период считается отсутствие менструаций в течение одного года и больше. В странах Запада средний возраст вступления в менопаузу составляет 51–53 года. В постменопаузе яичники постепенно уменьшаются в размерах, в них прекращают формироваться Граафовы фолликулы; тем не менее, фолликулярные кисты могут сохраняться несколько лет после наступления менопаузы.
На Т2 взвешенной МР-томограмме (слева) у женщины в постменопаузе яичники выглядят в виде темных «глыбок», расположенных вблизи проксимального конца круглой связки. Справа на томограмме также визуализируется гипоинтенсивный левый яичник, лишенный фолликулов. Несмотря на то, что он несколько больше, чем принято ожидать, в целом яичник выглядит абсолютно нормальным. И, только если удается обнаружить увеличение размеров яичников по сравнению с первичным исследованием, дифференциально-диагностический ряд в первую очередь должен включать доброкачественное новообразование, например, фиброму или фибротекому.
Намного чаще встречаются доброкачественные функциональные кисты яичников, представляющие собой Граафов фолликул или желтое тело, достигшие значительных размеров, но в остальном остающиеся доброкачественными. В раннем постменопаузальном периоде (1–5 лет после последней менструации) могут возникать овуляторные циклы, также могут обнаруживаться кисты яичников. И даже в поздней менопаузе (более чем через пять лет после завершения менструального периода), когда овуляция уже не происходит, мелкие простые кисты могут обнаруживаться у 20% женщин.
Что такое функциональная киста яичника? Если не произошла овуляция и стенка фолликула не порвалась, он не претерпевает обратного развития и превращается в фолликулярную кисту. Другой вариант функциональной кисты — увеличение желтого тела с формированием кисты желтого тела. Оба образования являются доброкачественными и не требуют решительных мер. Отличить их от злокачественных вариантов помогает экспертное второе мнение.
В некоторых случаях не происходит овуляции и доминантный Граафов фолликул не претерпевает обратного развития. При достижении размера больше 3 см его называют фолликулярной кистой. Такие кисты обычно имеют размер 3–8 см, но могут быть и гораздо больше. На УЗИ фолликулярные кисты выглядят простыми, унилокулярными, анэхогенными кистозными образованиями с тонкой и ровной стенкой. При этом не должны обнаруживаться ни лимфоузлы, накапливающие контраст, ни какой-либо мягкотканный компонент кисты, ни перегородки, усиливающиеся при контрастировании, ни жидкость в брюшной полости (за исключением небольшого физиологического количества). При контрольных исследованиях фолликулярные кисты могут самостоятельно разрешаться.
Желтое тело может облитерироваться и заполняться жидкостью, в т. ч. кровью, в результате чего формируется киста желтого тела.
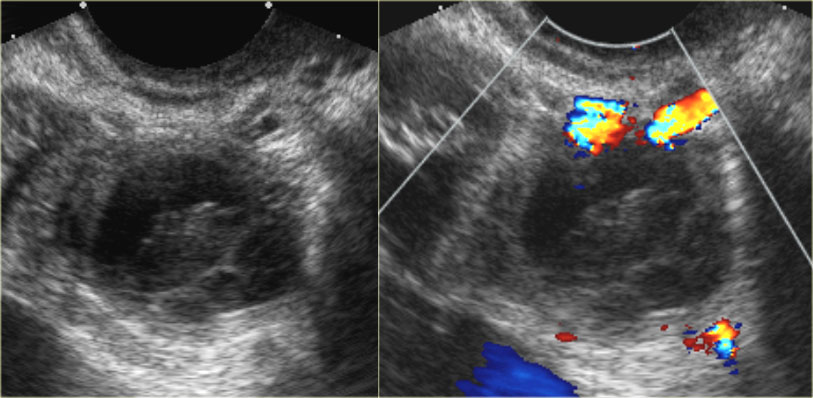
УЗИ: киста желтого тела. Видны мелкие комплексные кисты яичников с кровотоком в стенке, который обнаруживается при допплерографии. Типичный круговой кровоток при допплеровском исследовании получил название «огненного кольца». Обратите внимание на хорошую проницаемость кисты для ультразвука и отсутствие внутреннего кровотока, что соотносится с изменениями, характерными для частично инволютивно измененной кисты желтого тела
Нужно отметить, что у женщин, принимающих гормональные пероральные контрацептивы, подавляющие овуляцию, обычно не формируется желтое тело. И, наоборот, использование препаратов, индуцирующих овуляцию, увеличивает шанс развития кист желтого тела.
УЗИ малого таза: киста желтого тела. Слева на сонограмме определяются изменения («огненное кольцо»), типичные для кисты желтого тела. Справа на фото препарата яичника отчетливо видна геморрагическая киста со спавшимися стенками.
Киста желтого тела на МРТ. На аксиальной Т2-взвешенной томограмме определяется киста инволютивно измененного желтого тела (стрелка), что является нормальной находкой. Правый яичник не изменен.
Комплексная геморрагическая киста яичника формируется при кровотечении из Граафова фолликула либо фолликулярной кисты. На УЗИ геморрагические кисты выглядят как однокамерные тонкостенные кистозные структуры с наличием тяжей фибрина или гипоэхогенных включений, с хорошей проницаемостью для ультразвука. На МРТ геморрагические кисты характеризуются высокой интенсивностью сигнала на Т1 FS сканах, при этом на Т2 ВИ дают гипоинтенсивный сигнал. При допплерографии внутренний кровоток отсутствует, компонент, накапливающий контраст, внутри кисты на КТ или МРТ не определяется. Стенка геморрагической кисты имеет вариабельную толщину, часто с наличием сосудов, расположенных циркулярно. Несмотря на то, что геморрагические кисты обычно проявляются острой болевой симптоматикой, они могут быть случайной находкой у пациентки, не предъявляющей никаких жалоб.
На сонограммах определяется геморрагическая киста со сгустком крови, имитирующим новообразование. Тем не менее, при допплерографии внутреннего кровотока в кисте не выявлено, а проницаемость ее для ультразвука не снижена.
МР-картина геморрагической кисты яичника: в режиме Т1 ВИ без жироподавления определяется комплексная киста, характеризующаяся гиперинтенсивным сигналом, который может быть обусловлен как жировым компонентом, так и кровью. На Т1 ВИ с жироподавлением сигнал остается гиперинтенсивным, что позволяет подтвердить наличие крови. После введения контраста на основе препаратов гадолиния не наблюдается контрастного усиления, что позволяет подтвердить геморрагический характер кисты яичника. Кроме того, в дифференциально-диагностический ряд необходимо включать эндометриому.
На УЗИ в обоих яичниках определяется мягкотканный (солидный) компонент. Тем не менее, проницаемость для ультразвука с обеих сторон не нарушена, что позволяет предположить наличие геморрагических кист. При допплерографии (не представлена) кровоток в образованиях отсутствует.
Как отличить геморрагическую кисту на МРТ? В режиме Т1 в обоих образованиях определяется компонент с высокими сигнальными характеристиками (жир, кровь или жидкость, богатая белком). При жироподавлении интенсивность сигнала не уменьшается, что в целом позволяет исключить тератому, содержащую жировую ткань, и подтвердить наличие геморрагической жидкости.
Кистозный эндометриоз (эндометриома) является разновидностью кисты, сформированной тканью эндометрия, прорастающей в яичник. Эндометриомы обнаруживаются у женщин репродуктивного возраста, могут обуславливать длительно беспокоящую боль в области таза, связанную с менструацией. Приблизительно у 75% пациенток, страдающих эндометриозом, происходит поражение яичников. На УЗИ признаки эндометриомы могут разниться, однако в большинстве случаев (95%) эндометриома выглядит «классическим» однородным, гипоэхогенным кистозным образованием с наличием диффузных низкоуровневых эхогенных участков. Редко эндометриома бывает анэхогенной, напоминая функциональную кисту яичника. Кроме того, эндометриомы могут быть многокамерными, в них могут обнаруживаться перегородки различной толщины. Приблизительно у трети пациенток при тщательном исследовании обнаруживаются мелкие эхогенные очаги, прилежащие к стенке, которые, возможно, обусловлены наличием скоплений холестерина, однако также могут представлять собой сгустки крови или дебрис. Важно отличить эти очаги от истинных узловых образований стенки; при их наличии диагноз эндометриомы становится крайне вероятным.
На трансвагинальной сонограмме визуализируется типичная эндометриома с гиперэхогенными очагами в стенке. На допплерограмме (не показана) в этих очагах не удалось обнаружить кровеносные сосуды.
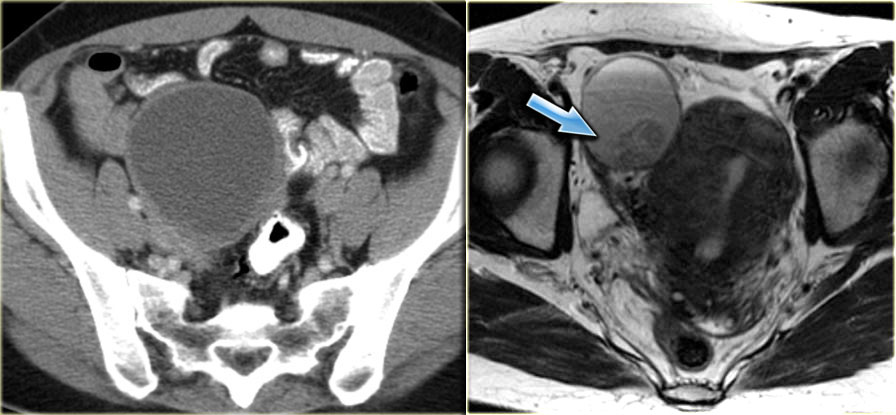
Эндометриоидная киста яичника: МРТ (справа) и КТ (слева). Компьютерная томография используется преимущественно с целью подтверждения кистозного характера образования. МРТ обычно может применяться с целью лучшей визуализации кист, плохо дифференцируемых при УЗИ.
На МРТ геморрагическое содержимое внутри эндометриомы приводит к повышению интенсивности сигнала на Т1 ВИ. На Т1 ВИ с жироподавлением эндометриома остается гиперинтенсивной в отличие от тератом, которые также гиперинтенсивны на Т1 ВИ, но гипоинтенсивны на Т1 FS. Эта последовательность (Т1 FS) всегда должна дополнять МР-исследование, поскольку позволяет обнаружить мелкие очаги, гиперинтенсивные на Т1.
Методы лучевой диагностики позволяют как предположить синдром поликистозных яичников (СПКЯ), также называемый синдромом Штейна-Левенталя, либо используются для подтверждения диагноза.
- Наличие 10 (и больше) простых периферических кист
- Характерный вид «нитки жемчуга»
- Увеличение яичников (в то же время у 30% пациенток они не изменены в размерах)
Клинические признаки синдрома поликистозных яичников:
- Гирсутизм (повышенное оволосение)
- Ожирение
- Нарушение фертильности
- Акне
- Рост волос (облысение) по мужскому типу
- Или повышение уровня андрогенов
Как выглядит поликстоз яичников? Слева на МР-томограмме определяется типичная картина в виде «нитки жемчуга». Справа у пациентки с повышенным содержанием андрогенов в крови визуализируется увеличенный яичник, а также множественные мелкие простые кисты, расположенные по периферии. Очевидным является сопутствующее ожирение. У этой пациентки МРТ позволяет подтвердить диагноз СПКЯ.
Синдром гиперстимуляции яичников является относительно редко встречающимся состоянием, обусловленным чрезмерной гормональной стимуляцией ХГЧ (хорионическим гонадотропином человека) и проявляющимся обычно двухсторонним поражением яичников. Избыточная гормональная стимуляция может иметь место при гестационной трофобластической болезни, СПКЯ, а также на фоне лечения гормонами или при беременности (редко при нормально протекающей беременности единственным плодом) с самостоятельным разрешением после рождения ребенка (по результатам исследований). Избыточная гормональная стимуляция чаще возникает при гестационной трофобластической болезни, фетальном эритробластозе или при многоплодной беременности. При лучевых методах исследования обычно обнаруживается двухстороннее увеличение яичников с наличием множественных кист, которые могут полностью замещать яичник. Основным дифференциальным критерием синдрома гиперстимуляции яичников являются характерные клинико-анамнестические данные.
На сонограмме, выполненной молодой беременной женщине, определяются множественные кисты в обоих яичниках. Справа определяется инвазивное образование в матке, сопоставимое с гестационной трофобластической болезнью. Заключение о данном заболевании сделано на основании характерных клинико-анамнестических данных (факта беременности у молодой женщины) и сонограммы, на которой выявлены признаки инвазивной формы гестационной трофобластической болезни.
Тубо-овариальный абсцесс возникает обычно как осложнение восходящей (из влагалища в шейку матки и маточные трубы) хламидийной или гонорейной инфекции. На КТ, МРТ при этом обнаруживается комплексное кистозное образование яичника с толстой стенкой и отсутствием васкуляризации. Утолщение эндометрия или гидросальпинкс делают диагноз тубо-овариального абсцесса более вероятным.
На аксиальной КТ с контрастным усилением определяется комплексное кистозное образование слева, напоминающее абсцесс, с толстой стенкой, накапливающей контраст, и включениями газа внутри.
На КТ в сагиттальной плоскости (слева) можно заметить, что к образованию подходит яичниковая вена, подтверждая его природу (стрелка). На корональной томограмме (справа) можно оценить анатомические соотношения образования и матки. В полости матки визуализируется пузырек газа, что позволяет предположить инфекционное начало именно здесь, с последующим распространением инфекции по маточной трубе в яичник.
Зрелая кистозная тератома, именуемая также дермоидной кистой, является крайне распространенным образованием яичника, которое может иметь кистозный характер. «Зрелая» в данном контексте означает доброкачественное образование в противоположность «незрелой», злокачественной тератоме. Доброкачественные кистозные тератомы обычно возникают у молодых женщин детородного возраста. На КТ, МРТ и УЗИ они выглядят однокамерными во (вплоть до) 90% случаев, однако могут быть и многокамерными, и двухсторонними приблизительно в 15% случаев. До 60% тератом могут содержать в своей структуре включения кальция. Кистозный компонент представлен жидкостью жирового характера, продуцируемой сальными железами, находящимися в ткани, выстилающей кисту. Наличие жира является диагностическим признаком тератомы. На УЗИ она имеет характерный вид кистозного образования с наличием гиперэхогенного солидного узла в стенке, называемого узлом Рокитанского или дермоидной пробкой.
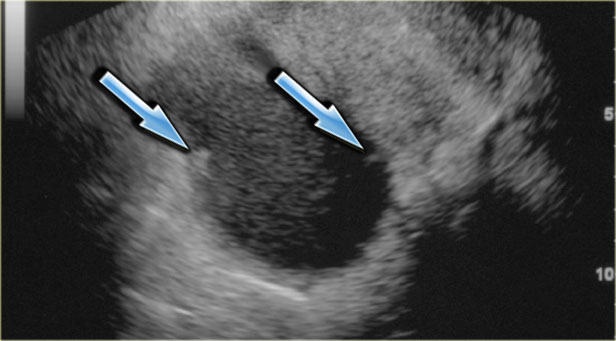
На УЗИ визуализируется узел Рокитанского или дермоидная пробка (стрелка).
Могут также обнаруживаться уровни «жидкость-жир», обусловленные разницей плотностей (жир, как более легкая и менее плотная субстанция, плавает на поверхности воды). Также можно визуализировать тонкие эхогенные линии («полоски»), наличие которых обусловлено «волосами» в полости кисты. Зрелые кистозные тератомы, даже доброкачественного характера, чаще всего удаляются оперативным путем, поскольку обуславливают повышенный риск перекрута яичника.
Осложнения дермоидной кисты яичника:
- Перекрут яичника
- Инфицирование
- Разрыв (спонтанный или в результате травмы)
- Гемолитическая анемия (редкое осложнение, разрешающееся после резекции)
- Злокачественная трансформация (редко)
Как выглядит дермоидная киста яичника на МРТ? Видно кистозное образование с гиперинтенсивным сигналом, внутри которого имеются перегородки (обнаруживаемые приблизительно в 10% подобных кист). В режиме жироподавления определяется подавление интенсивности сигнала, что позволяет подтвердить наличие жирового компонента и сделать заключение о тератоме.
Данные образования также являются распространенными кистозными опухолями яичников (кистомами), которые могут быть как серозными, так и муцинозными (слизистыми). На УЗИ муцинозная цистаденома чаще представляет собой анэхогенное однокамерное образование, которое может напоминать простую кисту. Муцинозные цистаденомы чаще состоят из нескольких камер, в которых может обнаруживаться комплексная жидкость с включениями белкового дебриса или крови. «Сосочковые» выпячивания на стенках позволяют предположить возможное злокачественное образование (цистаденокарциному).
Кистома яичника на УЗИ. При трансвагинальном исследовании (вверху слева) определяется киста левого яичника размером 5,1х5,2 см (анэхогенная и без перегородок). Тем не менее, на задней стенке кисты обнаруживается узел без признаков внутреннего кровотока при допплерографическом исследовании (вверху справа); дифференциально-диагностический ряд при этом включает фолликулярную кисту, скопление дебриса, кистозное новообразование. На МРТ (внизу) в образовании определяются тонкие перегородки, накапливающие контраст. Опухолевых узлов, лимфаденопатии, метастазов в брюшину не выявлено. Определяется минимальное количество асцитической жидкости. Образование было верифицировано как цистаденома при биопсии.
Кистома яичника: МРТ. На МР-томограммах, выполненных той же пациентке пять лет спустя, образование выросло. На Т2 ВИ визуализируется комплексная киста в левом яичнике с солидным узлом со стороны задней стенки. После введения контраста на Т1 FS определяется легкое усиление интенсивности сигнала от тонких перегородок и узла в стенке. Данные МРТ не позволили дифференцировать доброкачественное (напр., цистаденому) и злокачественное новообразование яичника. При гистологическом исследовании резектата подтвердилась цистаденофиброма.
Лучевые методы диагностики, такие как УЗИ или МРТ, не предназначены для определения гистологического типа опухоли. Однако с их помощью можно с той или иной степенью достоверности дифференцировать доброкачественные и злокачественные новообразования и определиться с дальнейшей тактикой ведения пациента. Обнаружение лучевых признаков злокачественного опухолевого роста должно нацелить лечащего врача (гинеколога, онколога) на дальнейшее активное выяснение характера кисты (оперативное вмешательство с биопсией, лапароскопия). В неясных и противоречивых случаях полезна повторная расшифровка МРТ малого таза, результате которой можно получить второе независимое мнение опытного лучевого диагноста.
На УЗИ определяется комплексное кистозно-солидное образование в левом яичнике, и другое комплексное образование большого размера, содержащее как солидный, так и кистозный компонент, в правой половине таза
На КТ у этой же пациентки определяется комплексное кистозно-солидное образование с утолщенными перегородками, накапливающими контраст, в правом яичнике, крайне подозрительное на злокачественную опухоль. Также имеет место двухсторонняя тазовая лимфаденопатия (стрелки). При гистопатологическом исследовании подтвердилась серозная цистаденокарцинома яичника (наиболее часто встречающийся вариант)
КТ и фотография макропрепарата серозной цистаденокарциномы яичника.
На УЗИ (слева) видно большое многокамерное кистозное образование в правом параметрии; некоторые из камер анэхогенны, в других визуализируются равномерные низкоуровневые эхогенные включения, обусловленные белковым содержимым (в данном случае муцином, однако аналогично могут выглядеть и кровоизлияния). Перегородки в образовании в основном тонкие. Кровотока в перегородках не выявлено, солидный компонент также отсутствует, признаков асцита не определяется. Несмотря на отсутствие кровотока при допплерографии и солидного компонента, размер и многокамерная структура этого образования позволяют заподозрить кистозную опухоль и порекомендовать другие, более точные методы диагностики. На КТ с контрастным усилением (справа) определяются схожие изменения. Камеры образования имеют различную плотность, соотносящуюся с разным содержанием белка. При гистопатологическом исследовании подтвердилась муцинозная цистаденокарцинома с низким потенциалом злокачественности.
Двухсторонние кистозно-солидные образования яичников подозрительны на опухоль и требуют дальнейшей оценки. Значение лучевых методов исследования заключается в том, чтобы подтвердить факта наличия образования; тем не менее, невозможно сделать вывод, что оно абсолютно достоверно является доброкачественным или злокачественным. Пациенткам, у которых обнаруживаются эпителиальные опухоли (гораздо более часто встречающаяся группа новообразований яичников), даже после хирургического лечения, определение точного гистологического варианта опухоли не так влияет на прогноз, как стадия FIGO (международной федерации акушеров и гинекологов), степень дифференцировки, а также полнота резекции опухоли.
На сонограмме (слева) определяется увеличение обоих яичников, внутри которых имеется как кистозный, так и мягкотканный (солидный) компонент. На КТ у этой же пациентки определяется крупное кистозно-солидное образование, распространяющееся из таза в живот. Роль КТ в данном случае заключается в стадировании образования, однако на основе КТ (МРТ) нельзя определить гистологическую структуру опухоли.
Чаще всего метастазы в яичники, например, метастазы Крукенберга — отсевы рака желудка или толстого кишечника, представляют собой мягкотканные образования, но нередко они могут иметь и кистозный характер.
На КТ определяются кистозные образования в обоих яичниках. Также можно заметить сужение просвета прямой кишки, обусловленное раковой опухолью (синяя стрелка). Отчетливо видны кистозные метастазы рака прямой кишки в углублении брюшины (красная стрелка), в целом не являющиеся типичной находкой.
Лечение пациенток, страдающих раком яичника, традиционно включает в себя первичное стадирование, затем агрессивное циторедуктивное вмешательство в комбинации с внутрибрюшинным введением цисплатина. На ранних стадиях (1 и 2) применяется тотальная гистерэктомия и двухсторонняя сальпингооофорэктомия (либо односторонняя, если женщина детородного возраста желает сохранить свою фертильность, хотя такой подход и является спорным).
Пациенткам с запущенными опухолями (3 и 4 стадии) рекомендуется циторедуктивное вмешательство, которое подразумевает частичное удаление объема очагов опухоли; эта операция направлена не только на улучшение качества жизни пациенток, но также и на снижение вероятности обструкции кишечника и устранение метаболических эффектов опухоли. Оптимальное циторедуктивное вмешательство предполагает устранение всех опухолевых имплантов, имеющих размер более 2 см; при субоптимальном поперечный размер оставшихся опухолевых узлов превышает 2 см. Успешная циторедуктивная операция увеличивает эффективность химиотерапии и приводит к увеличению выживаемости.
Пациенткам с опухолью яичников на стадии 1a или 1b может потребоваться лишь избирательное оперативное вмешательство без последующей химиотерапии, в то время как в более запущенных стадиях требуется послеоперационная химиотерапия цисплатином (наиболее эффективный препарат при раке яичника). Несмотря на то, что положительный ответ на терапию препаратами платины достигает 60-80%, около 80-90% женщин с третьей стадией заболевания и около 97% с четвертой стадией погибают в течение 5 лет.
Пациенткам, получающим лечение по поводу рака яичника наиболее эффективным методом контроля является измерение сывороточного уровня СА-125 и физикальное исследование. Повторная лапоротомия остается наиболее точным методом оценки эффективности химиотерапии, однако дает множество ложноотрицательных результатов и не приводит к увеличению выживаемости. КТ используется с целью поиска макроскопического очага и позволяет избежать повторной биопсии. Если при помощи методов диагностики обнаруживается остаточная ткань опухоли, пациентке может быть назначено дополнительное лечение; тем не менее, лучевые методы показывают большое количество ложноотрицательных результатов.
На сегодняшний день кисты яичников довольно хорошо диагностируются с помощью целого ряда инструментов:
- Осмотр гинеколога, в ходе которого выясняются жалобы пациентки, а также определяется, увеличены ли придатки и имеются ли болезненные ощущения в нижней части живота.
- Тест на беременность. Он необходим не только для того, чтобы исключить внематочную беременность, но и чтобы определить возможность проведения компьютерной томографии.
- Ультразвуковое исследование, позволяющее быстро и с высокой точностью определить наличие кисты и проконтролировать динамику ее развития.
- Лапароскопическое исследование. Его достоинство состоит в том, что оно дает абсолютно точные результаты и при необходимости во время процедуры можно провести точное и малоинвазивное хирургическое вмешательство.
- Компьютерная и магниторезонансная томография.
КТ и МРТ являются довольно точными методами, позволяющими определить наличие кисты, предположить, доброкачественная она или злокачественная, уточнить ее размер и точное местоположение и т.д. Кроме того, в случае злокачественности кисты диагностика с использованием контраста дает возможность установить, дала ли опухоль метастазы в другие органы и точно определить их местоположение.
КТ проводится с помощью рентгеновского излучения, которое дает возможность получить срезы органа с шагом примерно в 2 мм. Собранные и обработанные компьютером срезы собираются в точное объемное изображение. Процедура абсолютно безболезненная, не требует сложной подготовки (все, что нужно, лишь придерживаться определенной диеты пару дней перед процедурой и, в случае запоров, принять слабительное) и длится не более 20 минут.
Учитывая, что шаг среза составляет 2 мм, КТ может определять образования от 2 мм в поперечном сечении и более. Это довольно небольшие кисты и опухоли, находящиеся на ранней стадии развития. Такая точность КТ-диагностики позволяет начать своевременное лечение и избежать более серьезных последствий.
Противопоказаниями метода является беременность (из-за облучения организма рентгеновским излучением) и аллергические реакции на контрастное вещество (в случае КТ с контрастом). Такие аллергические реакции встречаются не очень часто.
Особенностью практически любого современного метода диагностики, будь то УЗИ, МРТ или КТ является возможность получения ошибочного результата по объективным либо субъективным причинам. К объективным причинам относятся погрешности и недостатки диагностического оборудования, к субъективным – врачебные ошибки. Последние могут быть вызваны как недостатком опыта врача, так и банальной усталостью. Риск получения ложноположительных или ложноотрицательных результатов может доставить массу неприятностей и даже привести к тому, что заболевание перейдет в более тяжелую стадию.
Очень хорошим способом снижения риска ошибки диагностики является получение второго мнения. В этом нет ничего плохого, это не недоверие лечащему врачу, это всего лишь получение альтернативного взгляда на результаты томографии.
Сегодня получить второе мнение очень просто. Для этого вам достаточно загрузить результаты КТ в систему Национальной телерадиологической сети (НТРС), и не более чем через сутки вы получите заключение лучших специалистов ведущих институтов страны. Неважно, где вы находитесь, вы можете получить лучшую возможную в стране консультацию везде, где есть доступ к сети интернет.
Василий Вишняков, врач-радиолог
При составлении статьи использованы следующие материалы:
источник
Киста- это патологическая полость, окруженная капсулой. Её содержимое может быть различным – от серозной жидкости и крови до жировой ткани, частичек костей и зубов. Опасны они тем, что часть из них подвергаются малигнизации (озлокачествлению), другая часть опасна разрывом капсулы с последующим вытеканием содержимого, а некоторые вызывают значительное сдавление окружающих тканей с возникновением порой опасных для жизни патологий.
Кисты могут образовываться в различных органах и тканях организма. Наибольшее клиническое значение имеют те из них, которые образуются в головном и спинном мозге, матке, яичниках, щитовидной железе, носовой части глотки.
Подавляющее большинство кист успешно визуализируется на УЗИ, однако часть из них поддаётся высокоточному исследованию только на МР-томографе. Также к МР-сканированию кист прибегают для проведения дифференциальной диагностики с другими объемными процессами.
Чаще всего на МР-срезах кисту видно как округлое образование с повышенной интенсивностью МР-сигнала, четкими контурами, хорошо отличимое от окружающих тканей.
- Арахноидальная киста – располагается между твердой мозговой и одноименной оболочками. Возникает в процессе внутриутробного развития в результате расщепления арахноидальной оболочки. Их содержимым, как правило, является обычная цереброспинальная жидкость. В 80% случаев не имеют клинических проявлений и не требуют никакого лечения.
- Ретроцеребеллярная киста- образуется в местах гибели серого вещества (инсульты, травмы, воспаления). Склонна увеличиваться в размерах, из-за чего у человека может развиваться клиника объемного процесса мозга (головные боли, судороги, тошнота и др).
- Киста кармана Ратке. Карман Ратке- это ткань, из которой в процессе эмбриогенеза формируется гипофиз. В ряде случаев карман не исчезает полностью, а остаётся в виде полости между адено- и нейрогипофизом. Размеры её варьируют от нескольких миллиметров до 4–5 см. Может протекать как бессимптомно, так и вызывать дефицит передней доли гипофиза, а также сдавливать близлежащие ткани, вызывая головные боли, нарушение зрения, гипофизарную дисфункцию. Дефицит гормонов передней доли гипофиза ассоциируется с гипер- или изоденсным МР-сигналом на Т1-взвешенных МР-изображениях.
- Киста прозрачной перегородки— это разновидность арахноидальной кисты. Прозрачная перегородка представляет собой две тонкие пластинки мозгового вещества, разделяющие переднюю долю и мозолистое тело мозга. При скоплении жидкости между этими пластинками формируется заполненная полость. Обычно это вариант анатомического строения, но если она появляется в результате травм или заболеваний, то может вызвать боль, шум в голове и потерю слуха. В этом случае рекомендовано её хирургическое удаление.
- Киста Торнвальда- врожденная киста носоглотки. Характеризуется нарастающей носовой обструкцией, упорными головными болями в теменной, затылочной области, гнойной ринореей, болью в горле, снижением слуха. Если МРТ показало кисту Торнвальда, то можно с легкостью отдифференцировать её от других объемных процессов в носовой части глотки, в частности интрааденоидной и ретенционной кистами, злокачественными образованиями этой области, превертебральными и заглоточными абсцессами.
- Киста верхнечелюстной пазухи— интересна для исследования не только из-за возможности дифференцировки со злокачественными процессами этой области, но и из-за полиморбидности этой патологии (часто сочетается с доброкачественными и злокачественными опухолями головного мозга, арахноидальными кистами).
- Киста Бейкера– растянутая жидкостью синовиальная сумка подколенной ямки, часто встречается при артрозах, артритах, травматических повреждениях коленного сустава, иногда возникает после чрезмерных механических перегрузок коленных суставов во время занятий спортом, напряженной физической работы и т.д. Обычно с лёгкостью определяется по УЗИ, но иногда , при разрыве капсулы, требуется дифференциальная диагностика с тромбозом глубоких вен голени из-за возникающей похожей клинической картины (отек голени, распирающая боль).
Яичников:
- Фолликулярная (функциональная) киста (в т.ч желтого тела)- обычно однокамерная с тонкой и ровной стенкой и гомогенным содержимым, размеры не превышают 3-8 см в диаметре, однако может быть и большего размера. Обычно самопроизвольно исчезает в 90 % случаев не позднее чем через два месяца.
- Эндометриоидная киста- её типичным признаком является множественность, часто выявляются в обоих яичниках, особое внимание ей уделяют из-за склонности к озлокачествлению. МР-картина при этой патологии имеет вид «слоистого» сигнала. Стенки таких образований более толстые и нередко имеют сигнал низкой интенсивности на Т2-ВИ из-за включений фиброзной ткани и гемосидерина. Признаки малигнизации: увеличение размеров кисты, появление в ней тканевого компонента, накапливающего контрастный препарат, а также повышение интенсивности сигнала от содержимого на Т2-режиме.
- Дермоидная киста- составляет 15 % от всех новообразований яичников. Чаще диагностируется в детском и юношеском возрасте. В 10-15 % случаев развивается с двух сторон. Основу её составляет сальное содержимое, также могут содержать костную ткань, волосы, зубы, элементы крови и жировую ткань различной степени зрелости. Размеры кисты могут быть от 0,5 до 40 см. В классических случаях на МР изображениях дают сигнал высокой интенсивности при Т1 и Т2-протоколах.
- Муцинозная киста- многокамерная, состоит из вязкого желатинозного содержимого, на момент выявления, как правило, достигает больших размеров. Разрыв её может привести к формированию псевдомиксомы брюшины.
Описание МРТ муцинозной кисты.
При МРТ представляются кистозными образованиями с четкими контурами и тонкими стенками, накапливающими контрастный препарат, в структуре кист могут выделяться отдельные перегородки. И стенки, и внутренние перегородки характеризуются гладкими контурами и равномерной толщиной не более 3 мм. Вязкое слизистое содержимое характеризуется на Т2-ВИ более высоким MP-сигналом, чем серозная жидкость, а на Т1-ВИ, соответственно, более низким.
Из вышеперечисленных патологий, особая подготовка нужна только при исследовании таза. Необходимо опорожнить кишечник минимум за 4-6 часов до процедуры, также стоит применить антиперистальтические препараты (спазмолитики); опорожнить мочевой пузырь непосредственно перед исследованием (если тугое наполнение не является специальным условием исследования). После того как обнаружили кисту на МР-снимке, решается вопрос о необходимости её хир.удаления.
Звоните нам по телефону 8 (812) 407-29-86 с 7:00 до 00:00 или оставьте заявку на сайте в любое удобное время
источник
Магнитно-резонансная томография широко используется в гинекологии, как в диагностике заболеваний малого таза и визуализации гипофиза (орган, который находится в головном мозге). Патология гипофиза также частая причина гинекологических заболеваний. МРТ вышел на лидирующие места в диагностике гинекологических патологии по ряду причин.
- данный метод абсолютно безопасный (нет такого поражающего фактора, как радиация).
- метод позволяет оценить полностью анатомию органов малого таза.
- неинвазивный метод в отличие хирургических диагностических процедур.
- высокоточный метод. Чувствительность ко всем заболеваниям находится на уровне 90%.
- сохранение данных обследования, что дает возможность сравнивать после лечения или отправлять свои диагнозы на второе мнение.
При исследовании МРТ яичников нужно сказать о наличии имплантата (кардиостимуляторы) и о спирали частой в гинекологической практике.
При МРТ оценивают состояние яичников, положение, доминантное тело, количество фолликулов, наличие воспалительного, спаечного, опухолевого процесса в малом тазу.
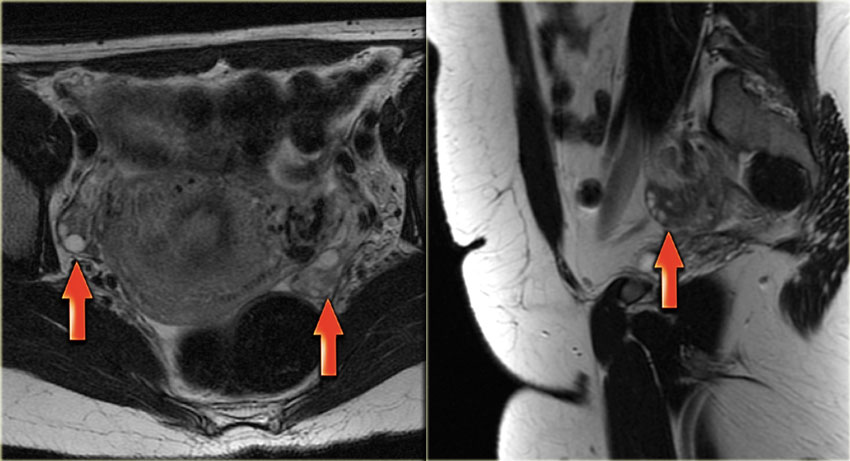
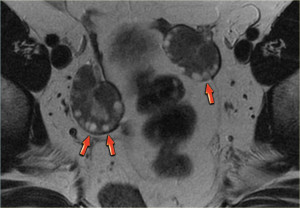
МРТ яичников. Визуализируются множественные кисты обоих яичников
При выполнении МРТ яичников также выполняют сканирование маточных труб, что важно при диагностике следующих заболеваний:
- воспалительные заболевания Оофорит — воспаление яичников. Сальпингоофорит — воспаление яичников и маточной трубы. Также может быть просто сальпингит — воспаление маточной трубы. Также в зависимости от содержимого в маточной трубе или яичнике добавляют такие приставки гидро (жидкость), пио (гной), гемо (кровь) и получаются такие диагнозы, как, например, пиосальпингоофорит.
- кисты. При помощи МРТ оценивают доброкачественные или злокачественный процесс. Наиболее часто встречаемые кисты яичника следующие: фолликулярная киста, киста желтого тела, геморрагическая киста, эндометриоидная киста, дермоидная киста, муцинозная киста, серозная киста, герминогенные опухоли, эпителиальные опухоли, множественные кисты яичников.
- злокачественные опухоли.
- аномалии развития (агенезия яичников, лишний яичник и так далее).
МРТ помогает врачу гинекологу определить дальнейший план лечения, который может быть хирургический или консервативный.
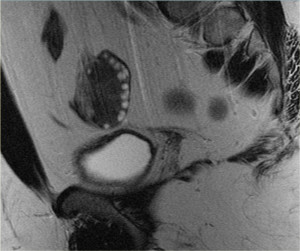
МРТ малого таза. Стрелкой указан яичник и геморрагический компонент в нем
На том уровне, где расположены яичники при МРТ визуализируется матка. На МРТ диагностику отправляют много женщин с бесплодием. Аномалия матки, кисты яичников или непроходимость маточных труб часто являются причинами бесплодия. Самая частая аномалия матки — это двурогая матка, которая в свою очередь может быть неполной, полной или седловидной двурогой маткой. Как правило, женщина, которая долго не может забеременеть в браке, обращается к акушеру-гинекологу тот после общего гинекологического осмотра, УЗИ, чаще советует пройти на такое обследование, как МРТ.
Частое заболевание, которое поражает и яичники, и матку одновременно — это эндометриоз и воспалительные процессы со спаечным процессом. Эндометриоз чаще поражает сначала матку, а потом в 3 степени берется и за яичник, что клинически также выражается в бесплодии. Воспалительный процесс в малом тазу — это исход венерологических заболеваний таких возбудителей, как гонорея, хламидиоз, поражение стрептококком, стафилококком, грибками и вирусами. Клинически у пациента бесплодие, повышенная температура, хроническая тазовая боль, болезненные менструации.
На МРТ радиолог диагностирует спаечный процесс, когда речь идет о инфекционном процессе, и кровоизлияния, формирование кист в матке и яичнике при эндометриозе.
МРТ малого таза.Двурогая матка. Частая причина бесплодия. Стрелками указаны рога матки
Магнитно-резонансная томография оценивает анатомию (расположение, структуру органов) яичников и маточных труб, содержимое в яичниках и маточных трубах, патологические изменения. МРТ видит изменения в яичниках размеров менее 1 сантиметра, что особенно важно при эндометриозе. Для того, чтобы диагноз был максимально точный важно, чтобы пациент предоставил свою историю болезни врачу МРТ. Это поможет проводить МРТ исследование в нужных протоколах и последовательностях, что в свою очередь гарантирует правильный диагноз.
Врач выявить доминантный фолликул, посчитать количество фолликулов в яичнике, оценить желтое тело в яичнике, оценить проходимость маточных труб.
МРТ малого таза. Гиперинтенсивные очаги свидетельствуют о жидкости в маточных трубах у женщины
Кисты яичника является абсолютным показанием для выполнения магнитно-резонансной томографии.
Существует следующая классификация кист яичников.
- фолликулярная киста. 83% всех кист яичников. Вырастает главного фолликула, чаще поражает женщин в первые пять лет климакса.
- киста желтого тела. Формируется после овуляции в результате действия гормона гипофиза лютеин-гормона.
- геморрагическая киста. Киста внутри, которой находится кровь. Возникает в следствие кровоизлияния в функциональную кисту.
- эндометриоидная киста. Киста, которая возникает из-за эндометриоза.
- дермоидная киста. Киста, которая содержит волосы, волосяные фолликулы и сальные железы
- муцинозная киста. Киста, которая состоит из капсулы, заполненной муцином.
- серозная киста. Киста, которая состоит из капсулы, заполненной серозной жидкостью.
- герминогенные опухоли — это опухоли (герминомы) возникающие из первичных зародышевых клеток и способные дифференцироваться в любые ткани. /
- эпителиальные опухоли — это опухоли развивающиеся из плоского или железистого эпителия.
- множественные кисты яичников (поликистоз яичников).
Все данные патологические состояния МРТ в силах визуализровать, дифференцировать друг от друга (отличить друг от друга). Также МРТ оценивает состояние рядом расположенных органов, что облегчают тактику хирургу, который будет выполнять операцию.
МРТ малого таза. Серозная киста правого яичника
Кистома яичника — это опухоль яичника, которая постоянно увеличиваются в размерах за счет накопления в них либо муцинозной, либо серозной жидкости.
Обычно гинеколог направляет на МРТ малого таза по поводу кистомы со следующими симптомами:
- тянущие боли, которые усиливаются при физической нагрузке.
- увеличение живота в размерах.
- сдавление соседних органов — нарушение мочеиспускания, акта дефекации.
Классификация кистом яичника:
- муцинозная цистаденома.
- серозная цистаденома.

МРТ малого таза. У пациентки нарушение менструации и выраженная правосторонняя тазовая боль.
Стрелкой указано патологическое образование.
Муцинозная цистаденома. Гипоинтенсивный сигнал на Т1 и гиперинтенсивный сигнал на Т2.
Рак яичников — это злокачественные опухоли яичников.
Смертность от рака яичников на первом месте среди смертности от онкопатологий у женщин. Поражает женщин разных возрастных групп, но чаще женщин в климаксе.
Чаще на ранних стадиях рак яичников никак не проявляется, возможные проявления и маскировка процесса под воспаление в малом тазу. Как только опухолевая масса распространяется по брюшной полости, то в клинике появляется такой момент, как раздражение брюшины и скопление жидкости в малом тазу.
Опухолевый процесс классифицируется в зависимости распространения на соседние органы.
- поражение только яичника (с клиникой асцита или без клиники).
- распространение процесса в малом тазу (поражение матки, маточных труб и асцит).
- распространение процесса на брюшина и первые метастазы, которые чаще поражают печень, поражение паховых лимфузлов.
- отдаленные метастазы.
МРТ брюшной полости и малого таза является самым диагностически значимым методов исследования, при помощи которого возможно оценить все выше перечисленные элементы из классификации рекомендованной во всем мире.

Пришлите данные Вашего исследования и получите квалифицированную помощь от наших специалистов
источник
Параовариальная киста – опухолеподобное полостное образование, формирующееся из придатка яичника. Параовариальная киста может протекать бессимптомно или вызывать периодические боли в животе и пояснице; иногда киста сопровождаться нарушением менструального цикла и бесплодием. Осложнениями могут служить нагноение пароовариальной кисты, перекрут ножки, разрыв капсулы. Диагностируется параовариальная киста с помощью влагалищного исследования и УЗИ. Лечение заключается в вылущивании кисты с сохранением яичника и маточной трубы.
Параовариальная киста располагается интралигаментарно, в пространстве, ограниченном листками широкой маточной связки, между яичником и фаллопиевой трубой. Это однокамерное полостное образование, возникающее при нарушении эмбриогенеза из канальцев рудиментарного образования — околояичникового придатка (параовария). Параовариальная киста обычно выявляется в период половой зрелости, в возрасте от до 20 до 40 лет, реже – в пубертате. В гинекологии параовариальные кисты встречаются в 8-16% среди всех выявляемых дополнительных образований яичников.
Параовариальная киста представляет собой гладкостенное образование овальной или округлой формы, тугоэластической консистенции, расположенное сбоку или над маткой. Стенки параовариальной кисты тонкие (1- 2 мм) и прозрачные, внутри имеют выстилку из однорядного плоского, кубического и цилиндрического эпителия. Паровариальная киста заключает в себе однородную по характеру, прозрачную водянистую жидкость с большим количеством белка и малым содержанием муцина.
Вдоль верхнего полюса параовариальной кисты проходит расширенная маточная труба; у задне-нижней поверхности располагается яичник. Кровоснабжение полостного образования осуществляется сосудами брыжейки, фаллопиевой трубы и собственными сосудами стенки кисты. Ножка параовариальной кисты образована листком широкой связки, иногда – собственной связкой яичника и маточной трубой.
Параовариальная киста малоподвижна, растет медленно и длительно может иметь незначительные размеры. Увеличение кисты происходит вследствие накопления содержимого и растяжения ее стенок. Средние размеры симптомных параовариальных кист – 8-10 см; в редких случаях величина кисты может достигать головки новорожденного. Параовариальные кисты никогда не малигнизируются.
Увеличению и росту параовариальной кисты могут способствовать воспаления яичника и придатка матки (оофориты, аднекситы), эндокринные заболевания (в т. ч., гипотиреоз), раннее половое развитие, неоднократное хирургическое прерывание беременности, ИППП, бесконтрольная гормональная контрацепция, инсоляция (загар в солярии или под солнцем), локальная гипертермия (горячие общие ванны, прогревания). Тенденция к увеличению параовариальной кисты наблюдается в период беременности.
Параовариальные кисты небольших размеров (диаметром 0,5-2,5 см) не имеют клинической симптоматики. Симптомы обычно появляются, когда параовариальная киста достигает размеров 5 и более см. При росте кисты наблюдаются периодические ноющие или распирающие боли в боку и крестце, не связанные с менструацией и овуляцией, усиливающиеся при активности и нагрузке и спонтанно купирующиеся.
Сдавливание мочевого пузыря или кишечника вызывает дизурические расстройства, запоры или часты позывы к дефекации; может отмечаться диспаурения и увеличение живота. В некоторых случаях на фоне параовариальных кист развиваются нарушение менструального цикла и бесплодие. При осложненных вариантах параовариальной кисты (перекруте ножки, разрыве капсулы) развивается симптоматика острого живота.
Обнаружение параовариальной кисты чаще происходит во время планового УЗИ или консультации гинеколога, иногда – при выполнении диагностической лапароскопии по поводу бесплодия. При бимануальном гинекологическом исследовании сбоку или над маткой пальпируется одностороннее безболезненное опухолеподобное образование, имеющее гладкие контуры, эластическую консистенцию, ограниченную подвижность.
В процессе трансвагинального УЗИ определяется округлое или овоидное тонкостенное образование с однородным анэхогенным содержимым, реже — с мелкодисперсной взвесью внутри. Эхоскопическим критерием параовариальной кисты служит визуализация интактного яичника. Параовариальную кисту дифференцируют с внематочной беременностью, кистой яичника, истинными опухолями яичника.
В отличие от функциональных ретенционных образований яичника (кисты желтого тела, фолликулярной кисты) параовариальные кисты самостоятельно не исчезают. Бессимптомная параовариальная киста малых размеров может быть оставлена под динамическое наблюдение. Однако в связи с тем, что параовариальные кисты диагностируются у пациенток репродуктивного возраста, нередко осложняются и не всегда правильно дифференцируются, в их отношении предпочтительна хирургическая тактика – энуклеация кисты. Также плановое удаление параовариальной кисты требуется перед планированием беременности или ЭКО.
Удаление параовариальной кисты, как правило, производится в ходе оперативной лапароскопии, реже — лапаротомии. При неосложненном течении параовариальной кисты в ходе операции рассекается передний листок широкой маточной связки, и киста вылущивается из интралигаментарного пространства. Яичник и маточную трубу при энуклеации параовариальной кисты сохраняют. После удаления параовариальной кисты благодаря ретракционным свойствам деформированная маточная труба сокращается и принимает прежнюю форму. В исключительных случаях возможно проведение прицельной пункции параовариальной кисты с аспирацией серозного содержимого и одномоментным введением в нее спирта, способствующего облитерации полости.
При интенсивной физической нагрузке, резких изменениях положения тела, чрезмерной инсоляции или локальном гипертермическом воздействии параовариальная киста может осложняться перекрутом ножки, нагноением содержимого, разрывом капсулы.
При перекруте ножки кисты происходит пережатие маточной связки, нервных и сосудистых стволов, нередко – маточной трубы. В этом случае развивается некроз параовариальной кисты, который сопровождается резким ухудшением самочувствия: схваткообразными болями по всему животу, не снимающимися приемом анальгетиков; напряжением переднем брюшной стенки, задержкой газов, тахикардией, падением АД, бледностью кожи, липким холодным потом.
Нагноение параовариальной кисты бывает вызвано лимфогенным или гематогенным заносом болезнетворной микрофлоры. Данное осложнение проявляется лихорадкой с t° до 38-39 ºС, интоксикацией, резкой разлитой болезненностью в животе, рвотой. При разрыве параовариальной кисты отмечаются общие явления шока, резкие боли, признаки внутреннего кровотечения. Все осложнения параовариальной кисты требуют экстренного оперативного вмешательства в объемах, диктуемых клинической ситуацией (например, оофорэктомия, аднексэктомия).
Зачатие на фоне параовариальной кисты вполне вероятно, однако, с увеличением матки и ее выходом за пределы малого таза возрастают риски перекрута ножки кисты. Ведение беременности у пациенток с параовариальной кистой требует постоянного динамического отслеживания состояния образования.
После хирургического лечения параовариальной кисты рецидивов не отмечается, поскольку рудиментные ткани, из элементов которых формируется образование, целиком удаляются. Современная гинекология рекомендует планировать беременность не ранее, чем через 3-4 менструальных цикла после проведенной операции.
источник