Многие годы пытаетесь вылечить ПОЧКИ?
Глава Института нефрологии: «Вы будете поражены, насколько просто можно вылечить почки просто принимая каждый день.
Почки – важный фильтр, который выводит из крови вредные вещества, поэтому, когда органы не справляются со своими функциями, происходит отравление организма. Безусловно, воспаление и отказ почек не проходит бессимптомно, больного тревожит болевой синдром, слабость, снижение работоспособности, о полноценном образе жизни остается только вспоминать.
Чтобы не доводить себя до больничной койки, необходимо вовремя отслеживать изменения в физическом состоянии и самочувствии, а потом, получив рекомендации опытного нефролога, предпринимать меры по устранению воспалительного процесса. На самом деле своевременное и адекватное лечение способно восстановить функции почек на 100%, однако это не означает, что потом можно пуститься во все тяжкие – носить в мороз мини-юбки, допускать переохлаждения, сквозняки в квартире и нервничать по пустякам.
Изначально сбои в работе почек дают о себе знать по утрам, у пациента появляется характерная боль в поясничной области после сна. Те, кто никогда не жаловался на почки, считают, что всему виной сколиоз или остеохондроз поясничного отдела, не догадываясь, что механизм плохой работы почек уже запущен.
Ощутив боль сзади в спине после сна, стоит понаблюдать, какая она:
- если тупая, причиной являются стрессы или болезни, связанные с заражением инфекцией, бактериями;
- слишком сильные прострелы, как будто игла вонзается в спину, могут указывать на камни в почках, тогда необходима срочная госпитализация.
Острым болевым синдромом также проявляется песок, но здесь достаточно проконсультироваться у нефролога.
Как правило, пациенты обращаются к урологу, не учитывая, что он лечит мочевыделительную систему и половую у мужчин. Только нефролог может помочь при проблемах с почками, в компетенции уролога направить больного именно к нему и, конечно, рекомендовать поддерживающее лечение, снимающее воспаление на первых порах.
Чтобы быть уверенным в точности диагноза, специалисты советуют также пройти обследование у невропатолога, возможно, состояние спины тоже оставляет желать лучшего.
Читайте также: Вредна ли для человека удвоенная почка
Наиболее вероятные причины, по которым болит спина сзади и почки, называют ведущие врачи:
- Пиелонефрит – воспалительный процесс, который мучает пациента как раз после сна.
- Образование в мочевом пузыре и почках камней. Если на УЗИ обнаружен только песок, доктор выписывает терапию, направленную на очищение органов, процесс этот проходит безболезненно. Если есть камни, тогда нужно обеспечить образованиям полный покой. Если они придут в движение, существует огромный риск застревания в протоках и каналах, тогда в срочном порядке придется делать операцию.
- Недостаточность почек – диагностируют после сильнейшего отравления, это может быть некачественная рыба или грибы, также наступает при механическом травмировании.
Только восстановив работу почек, можно избавиться от болей в области спины, возникающих после сна. Нестерпимый болевой синдром не нужно терпеть – вызывайте бригаду скорой помощи, возможно это спасет вам жизнь.
Изнуряющая постоянная боль по утрам требует комплексного медицинского обследования, врач не в состоянии поставить точный диагноз исходя из одних только жалоб пациента. Поэтому будьте готовы сдать:
Анализ мочи сразу покажет, есть воспалительный процесс или нет. Визуальный осмотр и пальпация тоже могут дать свои результаты:
- У больных с плохой работой почек лицо отличается отечностью, под глазами видны мешки. Таким людям не стоит пить много воды, тем более на ночь – органы могут просто не справиться с нагрузкой.
- Небывалая бледность кожных покровов – еще один симптом недостаточности внутренних органов. При этом важно исключить анемию и скачки давления, другие хронические недуги.
Пиелонефрит всегда проходит с такими симптомами:
- тянущие боли в поясничном отделе, почки болят как по утрам, так и в течение дня;
- становится красным цвет мочи;
- при мочеиспускании беспокоят боли.
Если выявлена почечная недостаточность, врач назначает препараты, помогающие преодолеть последствия отравления организма, показан диализ и противовоспалительные средства. При присоединении вторичной инфекции необходимо в дополнение пропить курс антибиотиков.
Что касается рецептов народной медицины, отличным средством от микробов и воспаления остается настой золотарника. Также он удачно растворяет небольшие конкременты, но прежде чем употреблять отвар, посоветуйтесь с лечащим нефрологом.
На разных медицинских форумах можно увидеть один и тот же рецепт целебного сбора, помогающего от болезненности почек:
- Отмерьте 2 столовые ложки семян дыни.
- Тщательно размелите их.
- Добавьте с 0,5 л молока, доведите до кипения и кипятите еще 3 минуты.
Читайте также: Симптомы того, что отказывают почки
Этот настой принимают по 1 стакану, разделяя эту дозировку на 2 или 3 приема. Не волнуйтесь, когда увидите в моче песок – так выходят раздробленные конкременты, вас можно поздравить, вскоре боль перестанет вам досаждать.
Помните, что только своевременно начатое лечение способно избавить вас от боли в спине. Затягивать нет смысла – рано или поздно начнутся осложнения, и тогда придется надолго лечь в больницу.
Какие препараты необходимо иметь под рукой пациенту со слабыми почками, рассказывают в видео:
Кистозные образования в почках — одна из часто встречающихся патологий мочевыделительной системы. Как правило, киста представляет собой округлую полость, заполненную серозной жидкостью (гной, кровь и пр.). В большинстве случаев образование имеет небольшой диаметр от нескольких мм до 2-5 см. В этом случае капсула не доставляет беспокойств человеку. Если же киста достигает размеров больше чем 5-6 см, то она может нарушать функцию почки. Стоит отметить, что чаще всего встречается простая киста левой почки, нежели правой. При этом существенных отличий в правостороннем или левостороннем образовании медики не наблюдают.
Важно: отмечено, что кисты в почках чаще всего являются врожденным (то есть формируются еще на генетическом уровне). Однако капсула может быть и приобретенной. При этом приобретенные кистозные образования — патология пациентов старшего возраста.
Киста левой почки в основном развивается вследствие генетических изменений плода еще в утробе матери
Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Киста левой почки в основном развивается вследствие генетических изменений плода еще в утробе матери. Как правило, этому способствует аномалия развития плода во втором триместре беременности. Чаще всего киста в левой почке располагается в паренхиме и носит название паренхиматозная. Причинами сбоя в развитии почек плода являются:
- Генетическая предрасположенность (то есть патология передаётся по семейной линии);
- Дисплазия почек внутриутробная (недоразвитие и неравномерное развитие почечной ткани).
Паренхиматозное образование в почках имеет такую симптоматику:
- Тянущая, тупая или ноющая боль в левом подреберье или поясничной области;
- Постоянно повышенное артериальное давление;
- Наличие крови в моче больного.
Как правило, диагностируют паренхиматозное образование с помощью ультразвукового исследования почек и проведения КТ/МРТ. Интересно то, что у слишком худощавых пациентов крупная капсула почки может прощупываться даже руками. Но все же лучше диагностировать образование аппаратными методами.
Важно: именно паренхиматозная киста на левой почке не поддаётся никакому медикаментозному лечению. Её нужно только удалять хирургическим путём.
Стоит знать, что паренхиматозную кисту наблюдают в динамике. И если она не беспокоит больного, и не нарушают функцию почки, то её не трогаю. Операция же показана в обязательном порядке в таких случаях:
- Сильные боли из-за того, что киста сдавливает паренхиму;
- Нарушен отток мочи;
- Постоянно и при этом критически повышено АД;
- Начался инфекционный процесс или процесс нагноения;
- Произошёл прорыв наружной оболочки кисты;
- Подозрение лечащего врача на преобразование этой капсулы в злокачественную.
Удаляют такое образование либо лапараскопическим методом (через введение видео- и хирургической аппаратуры сквозь небольшие разрезы на коже, либо делают резекцию (полосная операция на почке). Первый вариант является менее травматичным и заживление/восстановление после него проходит быстрее.
Этот тип кисты располагается исключительно внутри органа у ворот синуса, а в частности возле сосудистой ножки почки и её лоханки
Этот тип кисты располагается исключительно внутри органа у ворот синуса, а в частности возле сосудистой ножки почки и её лоханки. Из-за своего расположения капсула получила в медицине название парапельвикальная киста или синусовая. При этом образование никак не стыкуется с лоханкой почки, хоть и расположено вблизи неё. В большинстве случаев патология формируется врожденным способом при аномальном развитии плода в утробе матери. Если же этот тип кисты приобретенный, то причинами могут стать:
- Камни в почках;
- Пиелонефрит в хронической форме;
- Опухолевидное образование в почке;
- Инфаркт или туберкулез.
Стоит отметить, что если синусовая капсула является врожденной, то диагностируют её у деток крайне редко, поскольку её размеры ничтожно малы и она никак себя не проявляет. Такое же течение болезни отмечено и у взрослых пациентов в начальной стадии формирования капсулы. Для диагностики в основном применяют КТ, МРТ и ультразвуковую диагностику.
Важно: чаще всего синусовая киста имеет небольшие размеры (не более 5 см в диаметре). При этом особого прогрессирования капсула не выказывает.
Симптомы наличия именно синусовой кисты в левой почке таковы:
- Повышение давления под воздействием гормона ренина, который образуется в почках в избытке при наличии в них кисты;
- Боль, отдающая в поясницу или в левое подреберье;
- Возможно наличие крови в моче. Причём гематурия может быть как видимой невооруженным глазом, так и не видимой. Однако лабораторное исследование мочи подтвердит наличие эритроцитов в ней.
Стоит знать, что если киста диагностирована у пациента и при этом никак не беспокоит, то её просто наблюдают раз в полгода методом УЗИ. Если же симптоматика проявляется и становится более интенсивной, то пациенту показано исключительно удаление капсулы.
Важно: особое врачебное внимание должно быть оказано пациенту с высоким АД. Это может быть симптомом преобразования капсулы в злокачественную.
Лапароскопия — удаление через микроскопические разрезы на поверхности кожи с помощью специального видеооборудования
В основном синусовую капсулу удаляют несколькими способами:
- Пункция. Удаление образования методом введения специальной иглы в его полость и отсоса содержимого из кисты. В дальнейшем в пузырь капсулы вводят склерозирующее вещество, которое способствует склеиванию стенок кисты. Такая методика оперирования применяется в том случае, если кистозное образование имеет небольшие размеры и расположено в удобном для хирурга месте.
- Лапароскопия — удаление через микроскопические разрезы на поверхности кожи с помощью специального видеооборудования.
- Полосная операция. Проводится в том случае, если размер образования свыше 5 см и есть подозрение на перерождение капсулы в злокачественную.
Важно: чем раньше будет диагностирована почечная киста, тем быстрее и менее болезненно она будет ликвидирована. При этом пациент возвращается к привычному образу жизни максимально быстро.
Также если у больного из-за капсулы в почке нарушен отток мочи, то может развиться такая патология как гидронефроз
Чаще всего кисты в почке протекают бессимптомно и не беспокоят человека. Однако если отмечен рост образования, то оно может сильно нарушать функции пораженной почки, что приведет к почечной недостаточности. Так, если разрастающееся образование давит на мягкие ткани почки, будет происходить сдавливание сосудов почки. В этом случае у больного будет отмечаться болезненность с левой стороны, которая, как правило, увеличивается при физических нагрузках.
- Если кистой не заниматься (не наблюдать и не лечить), она может спровоцировать негативные последствия для больного. Так, из-за постоянно повышающегося артериального давления будет страдать сердечнососудистая система и головной мозг. В конце концов, в один момент у больного может случиться инфаркт, инсульт или гипертонический криз.
- Также если у больного из-за капсулы в почке нарушен отток мочи, то может развиться такая патология как гидронефроз — переполнение почки мочой и её последующий разрыв. Помимо этого, на фоне нарушенной эвакуации мочи может отчетливо прослеживаться интоксикация организма больного. В этом случае показана безотлагательная операция, поскольку восстановить функцию почки будет сложно при наличии в ней кисты.
- Кроме того, образование в левом мочевывоящем органе чревато инфицированием внутренних органов при возможном разрыве кисты или самой почки. Ситуация, выпущенная из-под контроля, может обернуться даже сепсисом.
Необходимо полностью исключить из рациона алкоголь, кофе и черный шоколад
Независимо от того, в какой из почек обнаружена киста, пациенту рекомендуется с целью профилактики её увеличения перейти на полностью здоровый образ жизни и сбалансированное питание. В некоторых случаях это должна быть даже специальная диета.
В целом же, чтобы обойтись без операции и не спровоцировать дальнейший рост капсулы, необходимо придерживаться таких принципов:
Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Полностью исключить из рациона алкоголь, кофе и черный шоколад. Желательно и избавиться от привычки курить.
- Количество соли рекомендуется уменьшить до 5 гр. в день
- В меню желательно ввести больше овощей и фруктов, а белковую пищу употреблять в небольших количествах.
- Особенно не рекомендуется при образовании в почках кушать маринады, копчения, красящие вещества, канцерогены и пр.
- Не налегайте на свежую выпечку. Для почки лечение которой вы затеяли, это не очень хорошо.
- Старайтесь принимать витамины хотя бы раз в год для поддержания иммунитета.
- А в качестве поддерживающей терапии можно использовать народные методы для рассасывания кисты. Но фитотерапию желательно пробовать только с разрешения лечащего врача и под его постоянным контролем. Помните, самолечение может быть чревато негативными последствиями.
В остальном же оставайтесь здоровы, и пусть Бог бережёт вас!
Если обнаружена киста на почке, следует обратиться к врачу для отслеживания опасности этого патологического состояния. Киста выглядит как полость – доброкачественное новообразование, заполненная серозным жидким веществом, возникшая из паренхимы и имеющая тонкие стеночки, в составе которой соединительная ткань. Размер кисты бывает более 10 см. Встречается новообразование довольно часто.
Обычно, врожденная патология не опасна для человека, так как она не увеличивается, а остается в тех же пределах, в каких была изначально. Киста почки, возникшая вследствие перенесенных почечных болезней или травмы, может нести угрозу для здоровья:
- в процессе роста образование давит на паренхиму и сосуды;
- возникает инфекционный очаг;
- новообразование может стать злокачественным.
Боли в поясничном отделе или подреберье, а также обнаружение уплотнения при пальпации и появление крови в моче являются симптомами, требующими немедленного обращения к врачу.
Киста – полость разросшегося эпителия канальцев почек. Образуется по таким причинам:
- долговременный воспалительный процесс почек;
- если есть почечные инфекции;
- присутствие конкрементов в мочевыделительной системе;
- затруднение выведения мочи;
- почечная недостаточность;
- туберкулез почек;
- гиперплазия простаты;
- повышенное давление;
- слабый иммунитет;
- старение организма.
Полости имеют свойство разрастаться. Хронические болезни мочевыводящей системы, травмы почек, переохлаждение – причины развития новообразования.
Возможны врожденные аномалии в почках, возникающие на генетическом уровне из-за сбоя в хромосомах и под воздействием внешних факторов при внутриутробном развитии плода:
- беременность, во время которой употреблялся алкоголь;
- зависимость от сигарет;
- не вылеченные внутриутробные инфекции.
Существует вероятность, при которой киста маленького размера начнет рассасываться сама.
Новообразование до 5 см не проявлять себя и обнаруживается только на УЗИ, при этом возможно обойтись консервативным лечением и контролированием размера и состояния полости у нефролога. При кистах от 5 см до 10 см и более будут беспокоить боли.
Кисты отличаются по форме и месту возникновения и подразделяются на:
А также полости, наполненные разными видами жидкости, будут лечиться в каждом случае индивидуально:
- серозная жидкость не представляет угрозы заболевшему;
- геморрагическая, содержащая кровь, подлежит неотлагательному лечению;
- гнойная требует удаления инфекции.
В большинстве случаев наличие кисты обнаруживается при проведении УЗИ и рассасывается самостоятельно. Так как зачастую симптоматика отсутствует, пациент может даже не догадываться, о присутствии кисты. Симптомы возникают, если новообразование разрастается и сдавливает соседние органы, такие как:
- увеличенная размером почка;
- боль в области поясничного отдела;
- усиление болей по причине физического труда и нагрузок;
- с нарушением выводится моча;
- кровяные примеси в урине;
- затруднение почечного кровообращения;
- завышение диастолического давления.
Обычно, киста не опасна, но в 5% случаев возникают осложнения:
В этой ситуации требуется немедленное оперативное вмешательство.
За кистами размером меньше 5 см ведется постоянное наблюдение нефролога. Плановое удаление хирургическим путем предлагают, если:
- киста имеет большой размер и давит на соседние ткани и органы;
- мучают постоянные сильные боли;
- возникает артериальная гипертензия;
- образуется кровоизлияние из почки;
- нарушается отток урины;
- происходит инфекционное заражение;
- существует угроза разрыва полости.
Открытое оперативное вмешательство проводят:
- при нагноении в почках;
- если киста разорвалась;
- при перерождении новообразования в рак почки;
- если есть сопутствующие урологические болезни.
При всех остальных ситуациях удаление кисты производится эндоскопическим или лапароскопическим путем. Однако, операции могут привести к травмам почки и не исключают рецидив болезни. Поэтому стоит попробовать лечиться медикаментами или народными средствами. Может ли киста рассосаться, если проводить лечение без операции? Да, возможно. Доброкачественные новообразования хорошо поддаются лечению, хотя это продолжительный процесс.
Для выявления кисты необходимо обследование у уролога, нефролога. А также нужно:
- сдать анализы крови и мочи;
- сделать УЗИ;
- провести контрастную рентгенографию;
- урографию;
- при осложненном кистозе назначается томография.
Эти исследования определят вид, форму и размеры патологии, покажут состояние новообразования и поможет специалисту определить как лечить кисту на почке.
Если возникает размер новообразований более 6 см делают пункцию содержимого полости.
По результатам обследования врач определяется с методикой, при помощи которой возможно вылечить кисту. В 95% – это медикаментозное лечение кист почек и применение народных методов. Если кистоз не несет угрозы жизни пациента можно ограничиться лечением симптомов:
- снять воспаление;
- купировать боль;
- возобновить вывод мочи.
Последующее состояние нужно постоянно наблюдать и контролировать.
Лечение длится приблизительно 1 месяц. Назначаются лекарства, чтобы остановить рост полости и убрать причины ее возникновения:
- антибиотики;
- противовоспалительные средства;
- обезболивающее и спазмолитики;
- препараты, которые нормализуют давление;
- комплексы, содержащие витамины и минералы;
- иммуномодуляторы.
Как вылечить дома кисту на почке, что делать чтобы рассосалась? Нужно использовать народную медицину, предварительно проконсультировавшись у врача, чтобы исключить побочных ситуаций и не запустить течение болезни. Наибольший результат достигается, когда проводиться лечение народными средствами и лекарственными медпрепаратами обоюдно.
Прием народных средств от кисты почки разрешается вводить после полного обследования и проверки на аллергические реакции, а также индивидуальную переносимость компонентов. При этом каждое полугодие киста почки диагностируется, чтобы не усугубить состояние больного и не пропустить осложнений. Если существуют какие-либо противопоказания, то эта терапия категорически запрещена.
Доступное лечение – это обыкновенный зеленый чай с использование молока и меда, нужно выпивать 2 чашки в сутки с утра и вечером.
Самая популярное растение для лечения кисты – лопух, используют листья и корни. Листья перетирают в кашицу и принимают по 1 ч. л. 2 раза в день. Или делают настойку из корневища лопуха.
И также для того чтобы стала меньше киста почки используют корень девясила. Для этого нужно к 30 гр. измельченного корневища вылить 3 л воды и добавить 30 гр. дрожжей, настаивают двое суток, пьют 120 мл после еды, когда используется весь настой сделайте перерыв на 21 день и опять повторите курс.
Корень одуванчика измельчают и наливают 200 гр. кипятка, настаивают 15 мин. и пьют треть стакана дважды в день на протяжении 5 суток. Или делают настой из 2 ст. л. корня одуванчика и 5 ст. л. почечного чая, оставить на 5 часов и выпивают по 100 мл каждые 3 часа. Если лечение регулярно, киста будет уменьшаться.
Хороший результат будет от использования травяных настоек:
- Ромашка;
- Календула;
- Зверобой;
- Тысячелистник;
- боровая матка;
- красная щетка;
- зимолюбка;
- листья брусники.
Одну чайную ложку любой травы настаивают, залив 1 стаканом кипятка и пьют по 70 гр. 3 раза в день 7 суток.
Эффективна будет спиртовая настойка из травы золотого уса. Для этого 50 гр. цветков заливают 500 гр. водки и оставляют настаиваться 10 дней. Дальше употребляют по схеме: сначала используют от 10 капель, каждый день выпивая на одну каплю больше, 25 суток, а затем продолжают прием, наоборот, ежедневно уменьшая на каплю.
Проведите лечение березовым дегтем: 3 раза в день выпейте по 3 капли вместе с 1 стаканом молока, 3 суток, затем следующие 3 дня по 15 капель, и последующие 4 дня по 7 капель. Потом перерыв 10 дней и повторить прием по обратной схеме.
Если образуется киста в почке необходимо соблюдать особую диету, чтобы не допустить осложнений и уменьшить нагрузку на мочевыделительную систему. Нужно сократить или вообще убрать соль из питания. А также исключить потребление:
- копченостей;
- жареной еды;
- жирной сметаны;
- грибов;
- бобовых;
- острых и пряных продуктов;
- алкоголя.
Приемы пищи должны быть дробным, малыми порциями.
Как вылечить кисту почек полностью зависит от больного. Строгое соблюдение назначений доктора, своевременное лечение, ведение здорового образа жизни, соблюдение диеты и бережное отношение к своему организму существенно упростят задачу. Однако, исключать рецидив болезни не стоит, склонность к возникновению новообразований может сохраняться. Внимательно следите за здоровьем почек. Пациентам, у которых киста более 6 см стоит ограничить:
- перегрев;
- посещение саун и бань;
- массаж;
- физиотерапия;
- переохлаждение;
Главное, не заниматься самолечением.
источник
Многие пациенты, испытывая локальные боли в пояснице, ощущают и боль в ноге. Связаны две проблемы или нет, и могут ли болеть ноги от болезней почек? Специалисты заявляют, что подобное вполне возможно. Причина: почки в организме выполняют роль фильтрующего органа, выводя продукты обменных процессов и токсины. Малейшая деструкция функциональности приведет к интоксикации организма и вызовет боль в ногах, синдром беспокойных ног.
Случается это в первую очередь потому, что при избыточном скоплении токсинов происходит повышение уровня фосфора, снижение содержания магния, кальция и других полезных веществ, влияющих на здоровье конечностей. Однако далеко не все болезненные ощущения в ногах вызваны заболеваниями почек, но чтобы определить наличие патологии придется пройти обследование и выявить точный диагноз заболевания.
Если боль в почках отдает в ногу и/или паховую область, это может быть результатом патологий в чашечно-лоханочной системе парного органа. Чрезмерное растяжение паренхимы не грозит никакими ощущениями, так как паренхима не имеет нервных болевых рецепторов, а вот растяжение капсулы из-за скопления жидкости и повышения давления, как раз вызывает негативные признаки.
Кроме того, боли в ноге могут появиться и вследствие мочекаменной болезни: прохождение конкремента вызывает очаговый воспалительный процесс околопочечной клетчатки и задевает канальцы, что доставляет пациенту невыносимые болевые ощущения.
Важно! Если кроме боли в почках, ноге есть признаки гематурии, учащенное мочеиспускание, это говорит о воспалительных процессах и возможном наличии камней. Как правило, ощущения приобретают эпизодический характер и снимаются спазмолитиками
Следует как можно подробнее разобраться в причинах, при которых почечная боль может отдавать в ноги:
- Тупая боль слева или справа поясницы, отдающая в ногу, может обуславливаться хронической патологией инфекционного характера, ростом опухоли и наличием новообразования.
- Постоянный ноющий болевой синдром – показатель нефроптоза (опущения) почки различной степени. Иногда добавляется лихорадка и учащенное болезненное мочеиспускание, что говорит о пиелонефрите. Ноги болят в основном ночью, возникает синдром беспокойных ног, сопровождающийся судорожными явлениями.
- Если боль ноющая, распространяется не только в области поясницы, но и в паху, ноге, отдает в живот – это может говорить о гидронефрозе. Нарушение тока мочи по мочеточникам вызывает стимуляцию рецепторов капсулы и повышение давления. Такое растяжение «долбит» сразу по всем сторонам: на бедро, в поясницу, в пах и в живот.
- Болевые ощущения «на прострел» в спине и животе могут свидетельствовать о кистозе почек, разрыве капсулы или травмировании почки. Характер боли ноющий, тянущий и затяжной.
- Почечная колика – одна из причин болей, отдающих в ногу. Причина – застой мочи в лоханках из-за закупорки канальцев конкрементами. Давление внутри органа повышается, кровоснабжение снижается, и пациент испытывает резкие болевые ощущения приступообразного характера. Приступы могут быть кратковременными (в несколько секунд) или длительными (до 2-3 суток). После окончания приступа боли в пояснице проходят, а вот ощущение отдачи в ногу остается.
- Острая, сильная, резкая одно- или двухсторонняя боль в пояснице иногда возникает при эмболии почечной артерии или ишемии почек. Интенсивность боли настолько сильная, что пациент иногда теряет сознание, а дополнительным признаком служит визуально видимая гематурия (кровь в виде капель или сгустков в моче).

Если у пациента наблюдается один из тревожных симптомов, перечисленных выше, затягивать поход к доктору нельзя. Но признаков может быть намного больше, иногда добавляется такая симптоматика:
- лихорадочное состояние, скачки температуры, давления;
- кровь при мочеиспускании;
- очень частые позывы помочиться, иногда ложные, иногда невозможные из-за сильных болей;
- снижение массы тела при нормальном рационе питания;
- проявление признаков интоксикации (тошнота, рвота, головокружение) или перитонеальных симптомов;
- длительная почечная колика, не снимаемая спазмолитиками, сопровождаемая рвотой (сильной и буквально «от всего», даже от стакана воды);
- снижение общего суточного объема мочи или полное отсутствие мочеиспускания;
- опухание поясницы в области почек – образование можно прощупать пальцами.
Важно! Когда пациент страдает болезнью почек, отягощенной любым из данных симптомов, следует немедленно вызывать бригаду «скорой помощи» или помочь больному доехать до стационара. Промедление обращения к специалистам может привести к необратимым последствиям, например, некрозу почечной ткани
Как говорят: «если у вас ни разу не болели почки, вы ничего не знаете о боли». Можно оспорить данное утверждение, однако по длительности и интенсивности мало какие ощущения могут сравниться с болью в почках. Необходимое лечение подберет только доктор, проведя полный курс обследования, куда входит:
- первичный осмотр, сбор анамнеза;
- лабораторное исследование крови, мочи;
- инструментальные исследования различного характера.
На основании данных будет выставлен диагноз, назначена терапия и даны рекомендации. А вот профилактика почечных патологий – дело, с которым справиться любой пациент даже при наличии заболевания. Очень хорошо помогает диетотерапия с исключением жирных сортов мяса, рыбы и снижением содержания животных жиров, соли, сахара, специй в рационе. Отказ от алкоголя, сладких газированных напитков. Умеренное употребление сдобы, нормализация веса и обязательный питьевой режим. Напомним, что при отсутствии сердечнососудистых патологий, почечникам нужно употреблять не менее 2 литров жидкости в день. В этот объем входят все жидкости: супы, соки, в том числе сок фруктов. Неплохо помогает питье травяных сборов, рецепты народной медицины (рекомендованные доктором). И, конечно, физический уход за собой: гигиена, подбор правильного гардероба, посильные нагрузки и здоровый образ жизни.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Не все знают об этом, но боль в почках беспокоит человека не над тазом, а выше, прямо под нижними ребрами. Именно на этом уровне расположены почки — в верхней части поясницы.
По характеру боль в почках может быть острой, ноющей, тянущей, колющей. Она может возникать в виде приступов, или беспокоить постоянно.
До того, как больной будет осмотрен врачом, нельзя точно сказать о том, в результате чего возникла боль в почках. Нельзя даже утверждать о том, что она вообще имеет почечное происхождение. Ведь рядом с почками находится кишечник, селезенка, печень, мочеточники, позвоночный столб. Болевые ощущения в спине и пояснице могут происходить из этих органов в том числе.
- повреждение острыми краями камня слизистой оболочки мочевыделительного тракта;
- нарушение оттока мочи, и ее повышенное давление в почечной лоханке;
- воспаление в стенке лоханки или мочеточника, которая сдавливается и травмируется камнем (в более тяжелых случаях образуются пролежни);
- спазм мочеточника, в котором находится камень.
Приступы мочекаменной болезни проявляются в виде характерной картины почечной колики. Это колющая невыносимая боль в области почек, которая обычно провоцируется приемом алкоголя и некоторых видов пищи во время застолья. Во время почечной колики болевые ощущения постоянные и очень сильные, они не проходят, какое бы положение ни занимал больной. Он может сесть, лечь на спину, на живот, на бок, подогнут ноги, но боль все равно будет такой же невыносимой.
Во время почечной колики, вместе с сильной острой болью в почке, в пояснице или в боку, возникают другие симптомы:
- небольшое повышение температуры тела;
- ухудшение общего самочувствия;
- появление в моче примесей крови (результат травматизации слизистой оболочки камнем);
- иногда камень расположен так, что он перекрывает отток мочи.
Помощь при почечной колике осуществляется врачами «Скорой помощи» и приемного отделения стационара, куда в обязательном порядке доставляют пациента. Для того, чтобы устранить боль в почке, применяют обезболивающие препараты, спазмолитики. Выполняют рентгенографию и УЗИ, решают вопрос о дальнейшем хирургическом или медикаментозном лечении.
Подробнее о мочекаменной болезни
Пиелонефрит является инфекционной патологией, которая поражает почки, почечные чашечки и лоханки. Инфекция может быть вызвана разными возбудителями. Практически всегда она имеет бактериальный характер.
Для пиелонефрита характерны тупые ноющие боли в области почек. В зависимости от стороны поражения, может отмечаться боль в правой, в левой почке, либо двусторонние болевые ощущения.
Чаще всего почечная боль при пиелонефрите носит постоянный характер. Она не очень сильная, но, тем не менее, доставляет пациенту определенное беспокойство. При калькулезном пиелонефрите (если инфекция развилась на фоне мочекаменной болезни) боли носят приступообразный характер, могут быть достаточно сильными и напоминать приступы почечной колики.
Помимо болевого синдрома, для пиелонефрита характерна следующая симптоматика:
- повышение температуры тела до 38 – 40 o С, весьма характерны лихорадочные состояния;
- общее нарушение самочувствие, слабость, повышенная утомляемость;
- тошнота и рвота, если патология протекает достаточно тяжело;
- снижение аппетита;
- бледность кожи, отеки лица в утренние часы.
Лечение болей в почках, вызванных пиелонефритом, осуществляется урологом или нефрологом. Происхождение болевого синдрома точно устанавливается после проведения УЗИ, рентгенографии с контрастом, анализов крови и мочи.
Основа лечения пиелонефрита – назначение антибактериальных препаратов.
Подробнее о пиелонефрите
Гломерулонефрит – воспалительное заболевание, которое поражает почечные канальцы и клубочки. Чаще всего он развивается после перенесенной стрептококковой инфекции, (например, ангины).
Чаще всего гломерулонефрит развивается остро, при этом возникают боли в области почек в пояснице с двух сторон. Одновременно развиваются следующие симптомы:
- нарушение общего состояния: слабость, вялость, утомляемость, бледность;
- отеки на лице, появляющиеся по утрам – могут быть очень массивными, иногда за счет них масса тела пациента повышается на 20 кг всего за один день;
- значительное повышение артериального давления, у многих пациентов оно поднимается до 170/100 мм.рт.ст.;
- небольшое количество мочи – выделяется за сутки в количестве менее одного литра;
- большое количество крови в моче – для нее характерен внешний вид, который обозначается врачами как «цвет мясных помоев».

В целом заболевание очень сильно напоминает гипертоническую болезнь. Диагноз устанавливается после проведения общего анализа мочи, общего и биохимического анализа крови, УЗИ почек с допплерографией почечных артерий.
Лечение данной патологии практически не отличается от лечения обычного атеросклероза. Назначают соответствующие лекарственные препараты, диету, дают рекомендации по рациональному образу жизни. При необходимости прибегают к хирургическому удалению атеросклеротических бляшек.
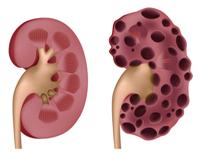
1. Киста больших размеров сдавливает саму почку и органы, расположенные рядом.
2. В процессе роста кисты растягивается почечная капсула.
3. Киста может препятствовать нормальному оттоку мочи.
Обычно кисты выявляются во время УЗИ, КТ, МРТ, рентгенографии с контрастом. Помимо болей в почках, они могут проявляться следующими симптомами:
1. Появление примесей крови в моче.
2. Частые и упорные пиелонефриты или другие инфекции мочевыделительной системы.
3. Повышенное артериальное давление (у пациента может даже стоять диагноз артериальной гипертонии).
Проще всего лечатся единичные крупные кисты. Такую кисту можно просто проткнуть иглой через кожу, после чего ее повторный рост случается относительно редко. В остальных случаях показаны различные разновидности хирургических вмешательств.
Подробнее о кисте почки
Выделяют следующие разновидности доброкачественных опухолей почек, которые могут со временем давать болевой синдром:
- гаматрома;
- онкоцитома;
- аденома.
Доброкачественные опухоли почек склонны к длительному бессимптомному течению. Продолжительное время пациента совершенно ничего не беспокоит. Позже, когда новообразование достигает достаточно больших размеров, оно начинает сдавливать почки и окружающие их органы и ткани, кровеносные сосуды, нарушать отток мочи, растягивать почечную капсулу, в которой находится много нервных окончаний.
Появляются очень слабые, ноющие и тянущие боли в почках, а иногда просто неприятные ощущения, либо дискомфорт в пояснице или в боку.
Лечение доброкачественных опухолей почки осуществляется хирургическими методами.
Но в этом и состоит коварство злокачественных новообразований. Как правило, если пациента начинают беспокоить сильные боли и другие симптомы, то выявляются запущенные опухоли, которые уже успели поразить ближайшие лимфатические узлы и образовать метастазы.
При раке боли в области почек сопровождаются следующими симптомами:
- слабость, повышенная утомляемость, сонливость;
- со временем снижается аппетит, больной теряет в весе, становится бледным из-за анемии — эти признаки очень характерны для раковых опухолей;
- причиной анемии становится большое количество примесей крови в моче;
- повышенная температура тела в пределах 37 o С в течение длительного времени;
- подъем артериального давления: развивается картина, напоминающая гипертоническую болезнь.
Диагноз на ранних стадиях устанавливается только после тщательного осмотра и обследования. Для этого пациент, которого беспокоит постоянная боль в области правой или левой почки, должен вовремя обратиться к врачу, а у доктора своевременно должны возникнуть подозрения на заболевание.
Боль в почке, причиной которой является злокачественная опухоль, предполагает комбинированное лечение, включающее в себя хирургические методы, химиотерапию и лучевую терапию.
Гидронефроз – это патология, связанная с застоем мочи в почечной лоханке и расширением последней. Чаще всего это происходит из-за того, что нарушен отток мочи – имеется сужение в месте перехода почечной лоханки в мочеточник. Иногда к развитию гидронефроза приводит выраженный заброс мочи из мочевого пузыря в мочеточник (так называемый пузырно-мочеточниковый рефлюкс).
При гидронефрозе отмечаются боли в области почек, в спине, в пояснице, в боку либо в животе, напоминая патологию со стороны пищеварительной системы. Помимо болей в области почек, гидронефроз сопровождается следующими признаками:
1. Частые инфекции мочевыделительной системы (пиелонефриты).
2. У детей отмечается увеличение размеров живота, нарушение пищеварения, тошнота, рвота.
3. При длительном и тяжелом течении гидронефроза у ребенка может отмечаться отставание в физическом развитии.
Идеальная ситуация – если гидронефроз диагностирован еще до того, как он привел к почечным болям и другим симптомам. Если возникают боли в животе, то это чаще всего говорит о том, что расширение почечных лоханок достигло очень большой степени.
Причина болей в почках выявляется после проведения ультразвукового исследования и экскреторной урографии (внутривенно вводят рентгенконтрастное вещество, а затем на рентгеновских снимках наблюдают, как оно накапливается в почечных чашечках и лоханках).
Лечение гидронефроза — хирургическое.
Подробнее о гидронефрозе
Пузырно-мочеточниковый рефлюкс – состояние, при котором моча забрасывается из мочевого пузыря обратно в мочеточник. Одним из проявлением патологии является боль в почках.
Чаще всего изначально пузырно-мочеточниковый рефлюкс (ПМР) начинает проявляться в виде острого пиелонефрита. Развитие воспалительного процесса связано с тем, что забрасываясь обратно, моча раздражает стенки мочеточников и приносит с собой болезнетворные микроорганизмы. В итоге возникает:
- тупая ноющая боль в области почек в пояснице;
- повышение температуры тела;
- общее недомогание;
- отеки на лице по утрам.
Ушиб является самой легкой разновидностью травмы почек. Он возникает в том случае, когда имеет место удар в область поясницы, падение на спину или на ноги (в данном случае во время приземления на ноги происходит резкое кратковременное повышение внутрибрюшного давления за счет напряжения мышц брюшного пресса).
После ушиба отмечаются небольшие боли в области почек в пояснице.
Общее состояние человека при этом не страдает. Может появиться небольшое количество крови в моче. Для того, чтобы определить тяжесть травмы, в результате которой возникли боли в почке, обязателен осмотр врача. Не требует хирургического лечения.
Подкапсульные (без повреждения почечной капсулы) разрывы почек считаются травмами средней степени тяжести. Они возникают внутри, в тоще органа, и не захватывают почечную капсулу. Иногда может одновременно отмечаться надрыв почечных чашечек и лоханок.
При данном виде повреждений острая боль в области почек не является сильной. Но присоединяются другие угрожающие симптомы:
- несколько нарушается общее состояние пострадавшего, отмечается слабость, вялость, бледность;
- снижается артериальное давление;
- в моче появляются примеси крови, которые сохраняются в течение длительного времени;
- в месте травмы возникает подкожное кровоизлияние, припухлость;
- иногда большие сгустки крови попадают в мочеточник, и при этом развивается картина почечной колики;
- также сгусток может перекрыть путь моче — при этом отмечается задержка мочеиспускания.
Пострадавшие с болью в почках и указанными симптомами должны быть немедленно доставлены в больницу. Нередко дело заканчивается тем, что требуется хирургическое лечение.
Тяжелыми считают повреждения почек, при которых отмечается разрыв самой почки, ее чашечек и лоханки. Может даже наблюдаться отрыв части почки.
При этом в момент травмы отмечается сильная острая боль в почках в поясничной области. А далее массивное кровотечение приводит к развитию шокового состояния: резко падает артериальное давление, пострадавший становится бледен, безучастен к происходящему вокруг, теряет сознание. Это очень опасное состояние, которое может угрожать жизни пациента. Поэтому он должен быть немедленно доставлен в больницу.
Самая тяжелая травма почки – это ее размозжение. Если вовремя не будет оказана квалифицированная медицинская помощь, это может закончиться гибелью пострадавшего.
Туберкулез может поражать не только легкие, но и многие другие органы, в том числе почки. Чаще всего поначалу симптомы заболевания отсутствуют: пациент чувствует общую слабость, вялость, повышенную утомляемость.
В дальнейшем могут присоединяться колющие боли в области почек. Иногда по своей внезапности и силе они напоминают почечную колику. В моче появляется примесь крови, а затем и гноя: она становится мутной.
Диагностика и лечение туберкулеза почек осуществляется врачом-фтизиатром.

Чаще всего боли в почках во время беременности имеют следующее происхождение:
1. Боли в почках в пояснице далеко не всегда свидетельствуют о нарушениях со стороны мочеиспускательной системы, особенно на поздних сроках беременности. Ведь растущий плод и матка – это дополнительный вес, который женщине всегда нужно носить с собой. Нагрузки на поясницу возрастают, что может сопровождаться периодическими болями тянущего характера.
2. Очень часто боль в почках во время беременности свидетельствует о начале или обострении воспалительного заболевания – пиелонефрита. При этом вместе с болевым синдромом появляются другие симптомы: отеки лица, бледность, повышение температуры тела. Статистика показывает, что боли в области почек у беременных женщин в 20% случаев связаны именно с пиелонефритом. Если у женщины еще до беременности был диагностирован хронический пиелонефрит, то во время беременности с большой вероятностью произойдет его обострение.
3. Мочекаменная болезнь. В этом случае боль в почках у беременной женщины проявится в виде классической почечной колики. Согласно статистике, мочекаменная болезнь выявляется у беременных женщин в 0,1% — 0,2% случаев.
4. Гломерулонефрит. Воспалительное заболевание, которое встречается у 0,1% беременных женщин, и начинается с острых болей в области почек.
Что делать?
Не стоит предпринимать самостоятельных мер. Беременная женщина, которую стали беспокоить в области почек, должна как можно быстрее явиться на прием к врачу. Если будет выявлена какая-либо патология, то доктор назначит соответствующее лечение.
Как предотвратить боли?
Вероятность развития различных почечных патологий и, как следствие, болей в почках, во время беременности возрастает. Снизить ее помогут следующие мероприятия:
- правильное питание: исключение из рациона жирного, жареного, острого, копченого и пр.;
- ежедневное употребление клюквенного морса;
- следует выпивать за день примерно 2 л жидкости;
- ношение удобного хлопчатобумажного белья, которое не раздражает кожу и не давит на нее, особенно в интимной области;
- тщательное соблюдение личной гигиены;
- частое посещение душа (сидячие ванны не так предпочтительны);
- своевременное опустошение мочевого пузыря: беременная женщина никогда не должна терпеть.
При соблюдении этих правил вероятность возникновения урологической патологии, и связанных с ней болей в почке, у беременных исключена.
При грыже межпозвоночного диска боль в области почек — острая, всегда очень сильная. При этом могут отмечаться дополнительные симптомы, сходные с таковыми при остеохондрозе. Никаких «почечных» симптомов при грыже также не отмечается.
Происхождение болей устанавливается после проведения рентгенографии, компьютерной томографии, магнитно-резонансной томографии. Лечение чаще всего хирургическое.
Подробнее о межпозвоночной грыже
1. Нарушение оттока мочи, что проявляется в частых болезненных мочеиспусканиях.
2. Проблемы с потенцией.
3. Распространение боли в промежность.
Диагностикой и лечением патологий простаты занимается врач-уролог.
Подробнее о простатите и аденоме простаты
источник
Боли в пояснице, а именно в области почек, являются важным сигналом, свидетельствующим о развитии серьезной патологии внутренних органов. Как связана боль в почках и ее иррадиация в ногу? Что провоцирует возникновение резких болезненных ощущений в почках и нижних конечностях?
Боли в почках, которые отдают в ногу или паховую область часто связаны с определенными патологическими изменениями в структуре лоханок и чашечек или с чрезмерным растяжением внешней капсулы почки. Сама паренхиматозная ткань не имеет рецепторов, чувствительных к боли, поэтому причиной возникновения болевых ощущений может быть растяжение капсулы почки (из-за скопления большого количества мочи в лоханках и чашечках).
Отвечая на вопрос, может ли боль в почке отдавать в ногу, стоит упомянуть и присутствие камней в мочеточнике. Так, болевой синдром может возникать вследствие воспаления клетчатки вокруг почки, в результате мочекаменной болезни и продвижении конкремента по мочеточнику.
Если причина заключается в конкрементах почки и их продвижении, то присоединяется гематурия и задержка мочеиспускания, а боль приобретает приступообразный характер и хорошо купируется спазмолитиками.
Причины возникновения боли в области почек, которая отдает в ноги, могут быть следующие:
- Боль в левой или правой почке тупого характера может свидетельствовать о хронической патологии, которая вызвана определенным инфекционным агентом. Одной из причин тупой боли в почке может быть рост опухоли (доброкачественной или злокачественной). Так как в паренхиме нет болевых рецепторов, на увеличение объема самого органа реагируют рецепторы фиброзной капсулы. При растяжении капсулы возникает боль, которая в том числе может отдавать и в ногу.
- Ноющий характер болевых ощущений зачастую свидетельствует о наличии опущения почки различной степени (нефроптоз). Пациенты жалуются на ноющую боль в пояснице и лихорадку при пиелонефрите (воспаление чашечек и лоханки почки). Основным отличительным признаком пиелонефрита является болезненное мочеиспускание.
- Боль ноющего характера в области почек может быть следствием развития гидронефроза, который возникает как следствие обструкции мочевых путей. Нарушается пассаж мочи по мочевым путям, из-за чего расширяются чашечки и лоханки. Увеличение лоханок и чашечек системы и повышение давления внутри почки приводят к стимуляции рецепторов капсулы и вызывают боль, которая обычно передается в ногу, паховую область, переднюю, боковую поверхности бедра.
- Ноющая боль может присутствовать при ушибе почки или разрыве ее капсулы. Такая патология на более позднем этапе сопровождается перитонеальными симптомами.
- Чувство тянущей боли в месте проекции почки появляется в случае, если у пациента имеется почечная киста. Такая боль может распространяться не только в пах и ногу, но и на переднюю брюшную стенку.
- Почечная колика характеризуется острым приступообразным болевым синдромом. К развитию почечной колики ведет процесс образования и выведения камней почек (уролитиаз). При данном заболевании моча застаивается в лоханках, вызывая их расширение. За счет повышения давления мочи в почечных лоханках снижается кровоснабжение паренхимы почки, в результате чего пациент ощущает резкую боль. Приступ острой боли в почке может продолжаться как несколько секунд, так и несколько суток, длительность и локализация болезненных ощущений зависит от скорости прохождения, размера и локализации конкремента. Вне приступа почечной колики сохраняется ноющая боль в области поясницы, отдающая в ногу.
- Острая почечная боль (одно или двусторонняя) может беспокоить в момент эмболии почечной артерии и ишемии почки. Данная патология характеризуется резко выраженным болевым синдромом со значительной гематурией.
В случае присоединения некоторых симптомов к почечной боли следует обратиться к врачу.
Симптомы, присоединение которых должно насторожить пациента:
- Лихорадка и изменение артериального давления;
- Появление крови в моче в больших количествах (гематурия);
- Болезненное и частое мочеиспускание, ложные позывы;
- Значительное уменьшение массы тела;
- Появление перитонеальных симптомов (признак развития перитонита);
- Почечная колика, которая не устраняется спазмолитическими препаратами и сопровождается тошнотой, многократной рвотой;
- Учащение или редкое мочеиспускания, его полное отсутствие;
- Образование в поясничной области, которое хорошо пальпируется в месте проекции нижнего или верхнего полюса почки.
Необходимые методы обследования пациента с почечной патологией:
- Осмотр, пальпация, аускультация и перкуссия;
- Общеклинический анализ мочи, крови;
- Биохимическое исследование компонентов мочи и крови;
- Исследование мочи на содержание бактерий;
- Исследование мочевыделительной системы и соседних органов при помощи ультразвука (УЗИ);
- Обзорная рентгенография (органы брюшной и грудной полости, позвоночник);
- Урография (визуализация мочевых путей с помощью контраста);
- Ангиография.
источник
Многие годы пытаетесь вылечить ПОЧКИ?
Глава Института нефрологии: «Вы будете поражены, насколько просто можно вылечить почки просто принимая каждый день.
Боль, возникающая в организме, является сигналом неблагополучия. Довольно часто люди жалуются на боли в спине, которые могут быть обусловлены различными причинами. Если боль локализуется с левой стороны, то большинство считает, что болит левая почка. Однако специалисты утверждают, что нельзя так просто понять, с чем конкретно связана боль в пояснице с левой стороны.
Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Вполне вероятно, что боль, возникающая с левой стороны в области расположения почки, связана с проблемой именно этого органа. Поэтому если у вас болит с левой стороны, самым правильным решением будет сразу пойти на прием к урологу или терапевту.
Заниматься самолечением не стоит, так как причины могут быть и другие, а неправильное лечение только ухудшит ситуацию.
- Почечные патологии.
- Проблемы ЖКТ: болезни селезенки, толстого кишечника.
- Заболевания позвоночника.
- Проблемы в половой сфере.
При сборе анамнеза и анализе жалоб пациента нужно учитывать его пол. У мужчин боли в области поясницы могут объясняться простатитом или аденомой предстательной железы. В таких случаях болезненность нередко иррадиирует в пах, ощущается в животе или в пояснице, все зависит от особенностей нервной проводимости. В женском организме проблема может заключаться в воспалении придатков матки. Кроме того, женщины нередко жалуются на боль в области расположения левой почки при беременности. В этом случае вероятно обострение пиелонефрита, хотя он чаще имеет двустороннее распространение. Во время беременности происходит растяжение связок из-за увеличивающегося живота, это тоже может приводить к болевым ощущениям в области поясницы.
При внимательном отношении к имеющимся симптомам можно предположить причины возникновения боли и в соответствии с ними провести диагностику. Почечные заболевания обычно проявляются комплексом симптомов, являющихся достаточно характерными. Если кроме болей в районе расположения почки есть еще хотя бы один из них, то скорее всего проблема заключается именно в этом органе.
- Боль в пояснице, в животе.
- Уменьшение или увеличение количества выделяемой за сутки мочи.
- Помутнение и изменение цвета мочи.
- Учащенные позывы к мочеиспусканию.
- Болезненность и жжение во время мочеиспускания.
- Повышение артериального давления.
- Кожный зуд.
- Ухудшение зрения.
Причины заключаются в заболеваниях или травмах именно этой части органа. Определить, почему она болит, очень важно, ведь от этого зависит лечение. Если источником боли стала именно почка, значит, в ней происходит какой-то патологический процесс и развивается какое-то заболевание:
- Нефроптоз.
- Пиелонефрит.
- Гидронефроз.
- Мочекаменная болезнь.
- Новообразования.
- Атеросклероз почечных сосудов.
- Травмы.
Пиелонефрит чаще всего носит двусторонний характер, однако может распространиться и только на левую почку. Это воспаление почечных лоханок, вызванное инфекцией. Характерной особенностью пиелонефрита являются симптомы:
- тянущая боль в почке;
- отеки лица по утрам;
- повышение температуры и общее недомогание.
Нефроптоз – это опущение почки. Если опустилась левая почка, то и боль будет ощущаться слева. В большинстве случаев нефроптоз не имеет других симптомов, кроме боли. Она ощущается чаще всего после физической нагрузки и в положении стоя. Если прилечь и немного отдохнуть, то боль уходит.
При мочекаменной болезни боль локализуется там, где образовались камни или в месте, где они начали свое продвижение. Болевой синдром может иметь разную интенсивность, от едва ощутимых после переохлаждения или физической нагрузки до острой нестерпимой боли при почечной колике. Дополнительные признаки мочекаменной болезни – изменение цвета мочи, ее помутнение, затрудненное болезненное мочеиспускание.
Гидронефроз представляет собой патологический процесс, при котором моча не полностью удаляется из мочевыводящей системы. Застойные явления приводят к расширению почечной лоханки и чашечек, нарушению функций почки. Боль при гидронефрозе постоянная, тянущего характера. Присутствуют симптомы общего недомогания, отеки, повышение АД.
Новообразования левой почки могут быть как доброкачественными, так и злокачественными. Чаще всего встречается киста. Она может не проявлять себя много лет, пока не увеличится до такой степени, что начнет сдавливать соседние ткани. Боль при наличии кисты в левой почке локализуется со стороны поясницы и может отдавать в левое подреберье или в живот. При физической нагрузке она становится сильнее.
Злокачественные новообразования могут быть первичными или являться метастазами опухоли, расположенной в других органах. В большинстве случаев болезненные ощущения появляются только на третьей стадии рака, а до этого человек может не предъявлять никаких жалоб.
При развитии атеросклероза сосудов возникает болевой синдром в левом боку, который сопровождается повышением артериального давления. Ноющие боли бывают несильными и проявляются время от времени, однако игнорировать их не стоит. Атеросклероз почечных сосудов опасен тем, что может произойти полная закупорка крупных сосудов, питающих почку. Результатом этого может быть разрыв артерии и сильное кровотечение или инфаркт почки, при котором она полностью теряет жизнеспособность и утрачивает возможность выполнять свои функции.
Посттравматические боли появляются вследствие повреждения ткани почки. Это могут быть ушибы, разрывы. Интенсивность ощущений зависит от особенностей травмы. При разрывах почки или сосудов, что возможно при автомобильных авариях, огнестрельных или резаных ранах, боль может сопровождаться резким снижением кровяного давления и даже развитием шокового состояния.
Что делать, если вы почувствовали боль со стороны левой почки? Если она сильная или ноющая, но появляется уже не в первый раз или продолжается несколько дней подряд, то не стоит откладывать визит к врачу. Нужна консультация терапевта, возможно уролога или нефролога. При сборе анамнеза нужно подробно сообщить специалисту все имеющиеся жалобы. Врач назначит диагностику для выяснения причин возникшей проблемы и постановки диагноза. После анализа результатов исследований будет понятно, как и чем лечить данное состояние.
- Анализы мочи, в том числе общий, специальные пробы, при признаках воспалительного процесса делается бактериологический посев.
- Общий и биохимический анализы крови покажут наличие воспаления в организме и позволят оценить функцию органа.
- УЗИ органов брюшной полости, включая почки, необходимо для оценки их состояния, расположения и размеров.
- Урография проводится с контрастом и позволяет получить дополнительную информацию.
- Ангиография необходима для оценки состояния и функционирования почечных сосудов.
- Биопсия делается при подозрениях на онкологию.
В большинстве случаев назначается консервативное лечение. Основные методы – прием медикаментов и диета. Диетическое питание при заболеваниях почек обязательно, без соблюдения определенных ограничений в пище невозможно добиться выздоровления.
Лекарства назначаются в соответствии с выявленной проблемой. С их помощью можно нормализовать артериальное давление, снять болевой синдром и воспаление, помочь почкам вывести песок и камни, восстановить свои функции. В некоторых случаях достаточно соблюдать диету и определенный образ жизни. Хирургическое вмешательство требуется только при крупных новообразованиях или раке.
В настоящие время различные нарушения выделительной системы у людей довольно распространённое явление. Среди них наиболее часто встречаемые – это почечные отеки. Почки — это своеобразный фильтр, по разным причинам их работа может нарушаться, соответственно состав веществ в крови значительно меняется, так как фильтрация нарушена. Часто это признак хронической почечной недостаточности.
На возникновение почечных отеков оказывают влияние различные патологии в работе почек и других органов:
- гломерулонефрит (сложное заболевание, при нем возникает ухудшение почечного кровообращения, происходит застой воды);
- нарушение работы почек в период беременности;
- пиелонефрит (воспаление лоханок почек);
- почечные опухоли;
- травмы почек;
- осложнения в результате сахарного диабета;
- печеночная недостаточность.
Отечность глаз, ног, тела и симптомы плохого функционирования почек обнаруживаются при изменениях в составе крови, заболевании сосудов и сердца, при текущих инфекциях организма, печеночной недостаточности, при нарушении оттока мочи, а также как последствия принятия лекарственных средств.
Почечные отеки чаще всего возникают при чрезмерной потере белка при мочеиспускании, а при редком выделении мочи происходит накапливание натрия в организме, что также становиться причиной отеков.
Увеличенное содержание в крови гормона альдостерона приводит к нарушению водно-солевого обмена, это провоцирует почечные отеки сначала под глазами, а в конце и нижних конечностей. Увеличенное потребление воды при почечной недостаточности также вызывает отеки из-за того, что жидкость не успевает выводиться.
Чаще всего почечные отеки формируются ночью, когда человек спит. В это время излишняя жидкость не удаляется с мочой, организм расслаблен, а процессы жизнедеятельности замедлены. Изначально опухают глаза, а позже и другие части организма, включая ноги.
Отеки при заболеваниях почек характеризуются подвижности при изменении положения тела. После сна отек смещается сверху вниз к зоне ног. Еще один характерный признак — это стремительное увеличение размера отека, и такое же быстрое его исчезновение.
Симптомы заболевания почек: сокращение количества мочи, изменение ее цвета и запаха, поясничная боль, тяжесть ног, вялость и угнетенное состояние пациента. У людей с почечными отеками наблюдаются такие симптомы, как боль в области почек и нарушения по неврологии. При надавливании на место отека ямка очень быстро исчезает.
В отличие от почечных отеков, сердечные начинаются с ног. Их развитие происходит медленно и имеет ряд своих особенностей.
Не все почечные патологии проявляются в виде отеков. Например, тромбоз почечной вены развивается постепенно, но при этом может не проявляться внешне. Закупорка сосудов протекает медленно, кровь проходит вокруг закрытого участка, боль и явные отеки отсутствуют.
Очень важно при появлении симптомов почечной недостаточности пройти ряд исследований:
- анализ мочи;
- анализ крови на белок, уровень креатинина и солей;
- рентген мочевыводящих путей, а также почек;
- УЗИ почек.
Главная задача врача – определить, что является причиной отека, так как этот симптом со многими заболеваниями. Отек ног чаще всего возникает при сердечной недостаточности, при почечных нарушениях к вечеру они проходят.
Лечение отеков почек в первую очередь опирается на комплекс таких мероприятий, как:
- устранение основного заболевания;
- применение препаратов мочегонного действия (фуросемид, оксодолин);
- использование лекарства для укрепления стенок сосудов (аскорутин);
- поддержание в норме водно-электролитного баланса (капельницы с солевыми растворами);
- корректировка режима и диеты;
- народные методы.
Принципы лечения основного заболевания разнятся от диагноза. При устранении первопричины, нормализуется работа почек и отеки с лица до ног постепенно уменьшаются, а вскоре и совсем не тревожат.
Часто при недостаточности работы почек назначается антибактериальную терапию (в случае инфекции), гормональные и противовоспалительные лекарства (при аутоиммунных заболеваниях).
Лечение экстренными методами – это пересадка почки или гемодиализ. Трансплантация требуется, если клетки органа разрушены и образовалась соединительная ткань, что не подлежит восстановлению.
Второй метод лечения – это очищение крови от вредных веществ, для реабилитации организма и облегчения работы почек.
Корректировка рациона и режима питания оказывает положительное влияние на устранение отеков, помогает правильно всасываться лекарствам и снизить нагрузку на почки. Существует несколько основных диет, которые различаются между собой по количеству съедаемого белка и соли.
При пиелонефрите, а также нефрите острого происхождения рекомендуется диета №7 (бессолевая). Жидкость начинает хорошо выводиться из организма. Увеличивается потребление белка и витаминов Р, С и группы В.
При почечной недостаточности и остром гломерулонефрите показана диета №7А. Ограничивается потребление соли, жидкости, белков чтобы не допустить накопление азота в крови. Более строгие диеты по тем же пищевым продуктам назначаются перед гемодиализом.
В качестве народных методов для уменьшения отеков используют прикладывания сырого картофеля, холодных чайных пакетиков, компрессы пропитанные настойкой кукурузных рылец.
Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Для устранения почечных отеков необходимо пройти профессиональное обследование нефролога, терапевта, кардиолога. Соблюдать подходящую именно к данному почечному заболеванию диету. Необходимо заметить, что лечение почечных заболеваний народными методами даст только косметический временный эффект, но не избавит полностью.
Почечная колика – схваткообразная боль, вызываемая спазмом гладких мышц из-за проблем с выводом урины. В основном симптом развивается в результате закупорки мочеточников конкрементами. Код по мкб 10–23.
- Причины колики
- Главные факторы
- Сопутствующие факторы
- Признаки у мужчин и женщин
- При беременности
- У детей
- Осложнения
- Диагностика
- Дифференциальная диагностика
- Тактика лечения мужчин и женщин
- Первая помощь
- Когда нужна госпитализация
- Неотложная помощь
- Медикаментозная терапия в стационаре
- Хирургическое лечение
- Почечная колика и острая кишечная непроходимость
- Диета
- Эффективные народные методы
- Прогноз и профилактика
- Вопросы читателей
- Как связаны рвота и почечная колика?
- Почему все время кажется, что мочевой пузырь наполнен?
- Может ли что-то спровоцировать начало почечной колики?
- Можно ли перепутать почечную колику с каким-то другим заболеванием?
- Может ли камень попасть в мочевой пузырь и не выйти из него?
- Что показывает физикальный осмотр пациента?
- Для чего проводят ультразвуковое исследование
- Зачем делают экскреторную урографию и что она показывает?
- В чем суть литокинетической терапии?
- Как долго может выходить камень при литокинетической терапии?
- Что понимают под дистанционной литотрипсией
- Если болезненные ощущения прошли, но камень не вышел, что нужно делать?
Примерно в 90% случаев провокатором почечной колики становится мочекаменная болезнь. До сих пор медицине точно неизвестно, почему в парных органах образуются песок и камни. Поражение может обнаруживаться как справа, так и слева. У 15–30% диагностируют двустороннюю МКБ.
Проявления почечной колики часто связаны с травмированием либо заболеванием, приводящим к сужению или сдавливанию просвета мочеточника. При этом закупорка прохода имеет различную локализацию – сам выводящий канал, мочевой пузырь, лоханка почки.
К провокаторам почечной колики относят:
| Причина | Патогенез |
| Мочекаменная болезнь | Самый распространенный фактор. Выход конкремента из почечной лоханки способен перекрыть мочеточник. |
| Пиелонефрит | Инфекционный процесс, вызванный стрептококками, стафилококками, инфлюенцей, кишечной палочкой. Обусловлен слущиванием эпителия, появлением гнойных очагов, которые и становятся препятствием, мешающим продвижению мочи. |
| Травмирование | Характеризуется гематомами и кровяными сгустками, сдавливающими канал. |
| Структурные особенности | Риск почечной колики возрастает при анатомически неправильном развитии органа – дистонии, нефроптозе, аномальном креплении мочеточника к пузырю. К патологии приводят редко, человек может и не догадываться о наличии таких проблем. Нарушение оттока провоцируется механическими повреждениями, инфекциями. В этом случае приступ развивается неожиданно для больного. |
| Онкология | Разрастание доброкачественной либо злокачественной природы сдавливает мочеточник или лоханку органа. Но только при локальном новообразовании почки, выводящего канала или в случае прорастания опухоли в непосредственной близости к ним. |
| Туберкулез | Примерно у 30% пациентов с этой болезнью возбудители присутствуют вне легочной ткани. Нередко патогенны проникают и в почку. |
| Перегиб мочеточника | Наряду с невозможностью оттока мочи, наблюдается повышение давления в лоханке. Проявляется из-за механического повреждения, врожденной структурной аномалии, изменения положения органов, онкологии, разрастания фиброзной ткани в забрюшинной зоне. |
| Добавочный сосуд | Присутствие «лишнего» кровеносного русла поблизости от мочеточника способно привести к постепенному сужению канала. |
| Аллергическая реакция | Крайне редкий симптом. Отечность мочеточника развивается из-за применения некоторых лекарственных препаратов – йода, Кодеина. Сопровождается расширением сосудов, проникновением плазмы за их стенки, что является причиной негативной клиники. |
| Сгустки крови | Попадая в просвет выводящего пути, вызывают закупорку. Крупный сгусток образуется по причине травмирования, разрастания опухолей, МКБ, которые провоцируют деструкцию слизистых тканей и как следствие кровотечение. |
| Паранефрит | Характеризуется поражением паренхимы почки, в дальнейшем процесс затрагивает околопочечную клетчатку. Вырабатывается большое количество гноя, который заполняет выводящий мочу канал, становится причиной колики. |
| Цистит | Воспаление мочевого пузыря часто вызывается инфекцией, которая может проникать вверх, затрагивая мочеточник. |
| Пузырно-мочеточниковый рефлекс | Происходит заброс урины из мочевого пузыря в просвет канала. Провоцирует повышение давления в лоханках парных органов, застой жидкости, что и становится провокатором формирования камней. |
| Подагра | Нарушение метаболизма, в том числе мочевой кислоты. Ее накопление в крови и моче усиливает риск образования уратных соединений. |
| Желчнокаменная болезнь | Наличие конкрементов в желчном пузыре повышает вероятность МКБ на 26–32%. |
| Иммобилизация | Продолжительное обездвиживание негативно влияет на все системы. Подвергаются опасности и почки, так как снижается уровень кальция и фосфатов, витамина D, необходимых для нормального обмена веществ. |
Это далеко не все провокаторы почечной клики. Характерная клиническая картина развивается из-за приема сульфаниламидных препаратов, чрезмерного употребления аскорбиновой кислоты, проблем с ЖКТ, болезней Педжета и Крона. Даже барометрические перепады при вояже самолетом способны вызвать приступ.
Риски развития почечной колики подразделяют на 2 типа:
- Пол. Чаще патология диагностируется среди мужчин.
- Количество лет. Подвержены в большей степени люди возрастной категории 30–50. У детей, юношей и девушек, пожилых проблема возникает намного реже.
- Наследственность.
- Профессию. Нередко патологию диагностируют у работников горячих цехов.
- Климатические условия. Большей опасности подвержены люди, проживающие в северных районах и южных.
- Активные физические нагрузки. Порой МКБ выявляют у спортсменов.
- Недостаток жидкости в рационе, состав воды в регионе.
- Частое употребление животных белков, соленых продуктов, копченостей, шоколада.
- Ограниченный уровень витамина А. Вызывает слущивание эпителиальных клеток, которые и становятся ядрами кристаллов.
- Нехватку или избыток витамина D. Это вещество влияет на способность кальция связывать в кишечнике щавелевую кислоту, которая, накапливаясь, оседает в почках и приводит к образованию оксалатов. В сутки организму необходимо 600 МЕ витамина.
- Обезвоживание. Отмечается как на фоне малого поступления влаги, что ведет к повышению плотности урины, так и в результате интенсивного испарения через поверхность кожи.
Важно! У 55% пациентов приступы почечной колики входят в семейный анамнез.
Симптомы почечной колики проявляются внезапно у, казалось бы, здорового человека. Им не предшествуют особые физические нагрузки, картина почти не зависит от внешних факторов.
| Симптом | Описание |
| Боль | Невыносимая, схваткообразная, мучительная, резкая, колющая. Опасная, способная привести к судорогам и шоку. Невозможно принять положение, в котором болезненные ощущения ослабляются, тяжело сделать вдох. Иррадиировать может в бок, поясницу, переднюю бедренную поверхность, прямую кишку, пах, половые органы и зону живота – это объясняется локализацией пораженного участка мочеточника либо почки. В отличие от печеночной колики постоянная. |
| Гематурия | Кровь в моче может быть заметна невооруженному глазу либо выявляться при лабораторном исследовании образца. |
| Дизурия | Возможны затруднения с выводом мочи. Характеризуется ложными позывами, малым объемом жидкости. Процесс болезненный. При полной двусторонней обструкции отток урины прекращается. Если поражена одна почка, вторая усиленно накапливает и пропускает через себя жидкость, поэтому патология не сопровождается отсутствием урины. |
| Рвота | Провоцируется сильнейшей болью, приводящей к вегетативным нарушениям – потливости, общей слабости и тошноте. Также причиной становится недостаточное функционирование нервных окончаний непосредственно в месте локализации боли, что вызывает проблемы в работе желудочно-кишечного тракта. Симптоматика данного типа не связана с питанием, питьем. Устранить рвоту с помощью сорбентов не получается. |
| Повышенный метеоризм | Развивается на фоне расстройства кишечной моторики. |
| Гипертония | В период почечной колики снижается фильтрация крови парными органами, поэтому отмечается незначительный рост артериального давления. Также АД повышается в результате реакции головного мозга на болезненные ощущения. |
| Изменение частоты пульса | Вероятны как уменьшение, так и увеличение сердечных сокращений. |
| Озноб | Присутствует субфебрильная температура, 37–37,5 ̊С. |
Продолжительность признаков почечной колики зависит от скорости движения камня, может измеряться минутами и сутками.
Важно! Если клиническая картина наблюдается более 5 дней, последствием становятся необратимые изменения в органах.
После устранения приступа почечной коли, недомогание быстро исчезает. Моча выделяется в большом объеме, так как на протяжении этого времени происходило накопление жидкости в пораженной почке.
Развитие почечной колики у беременной женщины на поздних сроках нередко воспринимается как начало родов. А риск патологии достаточно высок – при беременности мочекаменную болезнь диагностируют у 0,2–0,8% пациенток. При этом зачатие и развитие младенца никак не влияют на вероятность формирования конкрементов. Скорее всего, еще до этого момента начался процесс образования камней, но патология протекала латентно, без выраженной клинической картины.
Чаще признаки проявляются в III триместре:
- схваткообразная боль;
- наличие крови в моче;
- выход камня.
Симптоматика действительно схожа с родовой деятельностью и обычно диагноз МКБ ставят уже в стационаре. Надо сказать, приступ вполне способен привести к отхождению вод и преждевременному появлению младенца на свет.
Основная проблема – снять боль. Беременным запрещено использовать большинство медикаментозных препаратов, так как они приводят к негативным побочным эффектам развития плода. Противопоказано и прогревание. Поэтому лечение выполняют, стараясь свести к минимуму риски.
- Инъекции гидрохлорида папаверина по 2 мл 2% раствора, Ношпы, гидротартрата платифиллина 0,2% подкожно.
- Если приступ начался дома, можно принять 2 таблетки Ависана или 20 капель Цистенала на кусочке сахара под язык – лекарства купируют почечную колику и одновременно оказывают противовоспалительное действие.
Важно! Желательно сразу вызвать неотложную помощь, так как существенно повышается риск родовых схваток и присоединения к почечной колике инфекции.
В младшем возрасте патология протекает атипично, что приводит к врачебным ошибкам. Определить проблему можно, внимательно понаблюдав за поведением ребенка.
- Часто малыш неправильно указывает на пупок, как место локализации боли. Но порой симптом действительно проявляется по всему животу.
- Плачет, ведет себя беспокойно, не дает притронуться к болезненному участку.
- Присутствует жидкий стул или запор.
- Отмечаются вздутие брюшной полости из-за скопления газов, рефлекторная рвота.
Чтобы поставить грамотный диагноз, нужно проверить наличие боли в пояснице, а также исследовать мышечный тонус, особенно если речь идет о грудном ребенке. Для этого прибегают к определению симптома Пастернацкого – кончики пальцев прикладывают к области почек и сотрясают ими ткани.
Но стоит помнить, что подобный метод помогает предположить почечную колику, а не поставить окончательный диагноз. Подтверждающий результат получают и в случае аппендицита с неправильным расположением отростка, тромбоза сосудов брыжейки, кишечной непроходимости. Поэтому необходимо тщательное обследование в условиях стационара.
Неотложная помощь купирует приступ лишь при отсутствии сомнений. Родители до ее приезда могут самостоятельно снизить болевой симптом, поместив ребенка в ванну с температурой воды 37–39 ̊С. Если эта мера не дала результата, применяют Ношпу или Баралгин. Но желательно точно знать допустимую дозировку.
При почечной колике ребёнок госпитализируется. Не исключено хирургическое лечение.
Важно! Образование камней у малышей обычно спровоцировано наследственным фактором и неграмотным питанием. Если младенец находится на грудном вскармливании, маме следует внимательно относиться к собственному рациону.
Если лечить своевременно, осложнения не развиваются. При запоздавшей терапии или, например, использовании медикаментов, употреблении народных средств без согласования с врачом возможен неблагоприятный исход вплоть до смертельного.
Острый приступ почечной колики опасен, так как провоцирует:
- Обструктивный пиелонефрит – одно или двустороннее воспаление парных органов, сопровождающееся нагноением.
- Появление стриктур в стенках мочеточника, что приводит к стойкому сужению просвета.
- Уросепсис – токсическое поражение тканей мочевыводящей системы.
- Шок.
- Нефросклероз либо атрофию почки.
Чтобы не осложнять процесс, при малейших признаках почечной колики следует обращаться к урологу либо вызывать «скорую помощь».
Для уточнения клинической картины пациент должен подробно описать врачу присутствующие симптомы. Кроме того, важно уточнить место работы, режим питания, вероятность аллергической реакции. Женщинам и девушкам желательно вспомнить, когда была последняя менструация – это поможет исключить внематочную беременность.
Применяют как лабораторные, так и аппаратные методы.
- Клиническая диагностика включает анализ образцов мочи для выявления изменений в составе. Для исследования предоставляют порцию утренней урины и суточной. В первом случае определяют наличие примесей, во втором оценивают функциональность почек.
- В жидкости могут находиться лейкоциты, эритроциты либо их разрушенные фрагменты, гной.
- Повышается концентрация солей – оксалатов, кальция, цистеина, уратов.
- Проверяют реакцию на кислоты и щелочи.
- При инфекционном процессе обнаруживают патогенные бактерии.
- Растет показатель креатинина.
Важно! Если вышел камень, желательно передать его лаборантам. Состав конкремента влияниет на схему дальнейшей терапии.
- УЗИ – проникая в организм, ультразвуковые волны отражаются от плотных участков, позволяя увидеть особенности структуры почек, мочевого пузыря и связующего их канала, конкременты.
- Рентгенография – помогает выявлению оксалатов и кальциевых отложений.
- Экскреторная урография – введение контрастного раствора для определения состояния кровеносных сосудов, а также мочеточника. Благодаря этому можно визуально оценить степень сужения прохода, способность почек поддерживать необходимый уровень фильтрации и концентрации жидкости. Используется после купирования приступа, когда восстанавливается кровообращение и отток урины.
- КТ – рекомендуется для выяснения плотности конкрементов и степени поражения мочеточника.
Программа процедур во многом зависит от предполагаемой причины патологии, может значительно расширяться. Но в первую очередь обычно проводят рентгенографию, так как в большинстве случаев у пациента с почечной коликой присутствуют кальциевые камни и оксалаты. Компьютерная томография стоит недешево, поэтому применяется при недостаточной информативности прочих методов.
Рекомендована для уточнения диагноза. У почечной колики нет признаков, характерных только для данного заболевания. Похожая клиническая картина развивается при многих патологиях ЖКТ, мочеполовой системы. С помощью лабораторных исследований предоставленных образцов крови и мочи исключают проблемы с подобной симптоматикой.
Основная задача при почечной колике – снять выраженные болезненные ощущения, нормализовать вывод жидкости, а также выяснить причину недомогания и провести ее терапию. На последнем этапе привлекают узких специалистов.
Пациент может самостоятельно попытаться обезболить выход камня до приезда «неотложки».
Алгоритм доврачебной терапии:
- При каждом спазме глубоко вдыхать, сохранять спокойствие.
- Принять спазмолитик либо анальгетик – взрослому человеку разрешено проглотить 2 таблетки Дротаверина или Ношпы по 80 мг или 4 по 40 мг. Если есть возможность, лучше колоть внутримышечно растворы. Поможет растительный препарат Уролесан в капсулах, в виде сиропа или капель.
- При отсутствии перечисленных средств подойдет Нитроглицерин, размещенный под язык.
- При левосторонней колике принимают Баралгин, Парацетамол, Цитрамон, Кетанов, Ревалгин. Если боль проявилась справа, что свойственно аппендициту, такие лекарственные средства запрещены, так как обезболивание смажет симптоматику и затруднит диагностику.
- При уверенности, что дискомфорт вызван продвижением конкремента, можно приложить к болезненному участку грелку или принять горячую ванну.
Важно! Тепловые процедуры категорически запрещены при клинической картине неизвестного больному характера, так как могут привести к ухудшению состояния.
Как правило, пациентам с почечной коликой рекомендована терапия в больнице. К жизненно важным показаниям относят:
- Тяжелые осложнения – АД ниже 100/70 мм. рт. ст, температура, превышающая 38 ̊С.
- Двусторонняя боль.
- Наличие только одного парного органа.
- Пожилой возраст.
- Отсутствие положительного эффекта при оказании первой помощи.
В этих случаях госпитализация необходима, так как врачи восстановят функцию мочевыделения, что поможет избежать необратимых изменений в структуре почек, предупредить трагичный исход.
Также в стационар отправляют больных с невыясненным характером почечной колики.
Прибывший врач или фельдшер ставит предварительный диагноз, на основании которого вводит анальгетик или спазмолитик, учитывая возможные противопоказания. К препаратам выбора относят:
- Баралгин М – несовместим с алкоголем и Анальгином.
- Кеторолак – запрещен детям до 16 лет, при астме, острой язве, тяжелой почечной недостаточности.
- Ношпа – нельзя применять при почечной недостаточности и гиперчувствительности. Используют с осторожностью при атеросклерозе коронарных артерий, открытоугольной глаукоме, гиперплазии простаты.
После оказания неотложной помощи пациенту предлагают госпитализацию. При согласии транспортируют в стационарное отделение на носилках.
Если к прибытию медицинской бригады камень вышел, человек часто отказывается от поездки в больницу. Но в первые 1–3 дня необходимы врачебный контроль за состоянием и качественный сестринский уход. Не исключена вероятность, что подвижке подвергся не один конкремент и в дальнейшем приступ почечной колики повторится.
При почечной колике лечение выполняется комплексно. Назначают лекарственные средства для снятия симптоматики:
| Группа | Действие | Дозировка |
| Обезболивающие | Устраняют боль | Кеторолак в/м 3–4 раза в день по 60 мг не дольше 5 суток. Диклофенак в/м по 75–100 мг с дальнейшим переводом на таблетки. Парацетамол по 500–1000 мг. Баралгин по 5 мл 3–4 раза в сутки в/м или в/в. Кодеин 1% в комбинации с Атропином 1% по 1 мл каждого раствора. Лидокаин или Новокаин для местной блокады нервных окончаний, если прочие методы не дают результата. |
| Спазмолитики | Убирают спазмы гладкой мускулатуры мочеточника | Дротаверин в/м по 1–2 мл до исчезновения симптомов. Гиосцина бутилбромид трижды в день перорально или ректально по 10–20 мг. |
| Уменьшающие выработку урины | Снижают давление в лоханке почки | Десмопрессин – в/в 4 мкг или в виде назального спрея по 10–40 мкг. |
| Противорвотные | Блокируют рефлекс | Метоклопрамид в/м по 10 мг 3 раза в день, в дальнейшем в виде таблеток. |
| Ощелачивающие мочу | Растворяют мочекислые камни | Бикарбонат натрия в индивидуальной дозировке, которая определяется реакцией урины. |
Когда присоединяется бактериальная инфекция, присутствует гной, в программу терапии вводят антибиотики.
Операция выполняется, если консервативными методами не получается устранить закупорку мочеточника, развились тяжелые последствия основной патологии.
- гидронефроз почки;
- осложненная мочекаменная болезнь;
- размер камней больше 1 см;
- отсутствие эффекта после терапии.
Современные методы обеспечивают щадящее хирургическое вмешательство с минимальным риском травматизма.
- Контактная литотрипсия – воздействие сжатым воздухом, ультразвуком, лазерным лучом на солевые отложения. Сопровождается проколом кожи либо трубка аппарата продвигается через уретру к мочеточнику.
- Дистанционная литотрипсия – для разрушения конкрементов больше 2 см в диаметре, локализованных в верхнем либо среднем участке лоханки, применяют ультразвук. Выполняется без повреждения кожных покровов, но под общей анестезией для качественного расслабления мышечной ткани. Противопоказания: беременность, закупорка мочеточника, плотно размещенные камни, нарушение свертываемости крови.
- Эндоскопия – в мочеточник через уретру вводят гибкий инструмент, позволяющий захватить и удалить конкремент.
- Стентирование – в суженом просвете устанавливают металлический каркас, что позволяет расширить проход и предотвратить в дальнейшем почечную колику.
- Чрескожная нефролитотомия – камни извлекаются через прокол. Процедура контролируется с помощью рентгеновской установки.
Открытополостная операция на почке применяется редко, так как является наиболее травматичной. Показана при гнойно-некротическом процессе, повреждении тканей органа, при наличии особо крупных конкрементов.
Если хирургическое вмешательство проходило с использованием щадящего способа, уже через 2–3 дня пациент может покинуть стационарное отделение.
Нередко на фоне почечной колики развивается заворот кишок. Сопровождается сильной болью, но состояние человека относят к удовлетворительным.
Симптомы включают тошноту, не приносящую облегчения многократную рвоту, что и позволяет диагностировать кишечную непроходимость. При почечной колике чаще отмечается единственный приступ.
Для обследования применяют прослушивание зоны живота – характерны интенсивные шумы в области кишечника. При анализе мочи выявляется гематурия.
Пациентам с почечной коликой рекомендован стол №10, помогающий нормализовать метаболизм и обеспечить функциональность сердечно-сосудистой и мочевыделительной систем. Питание характеризуется снижением жиров и углеводов.
Мясо и рыбу употребляют только в отварном виде.
Показано исключить из меню:
- соль;
- сдобную выпечку;
- свежий хлеб;
- бульоны;
- копчености и колбасы;
- жирные сыры;
- жареные и вареные яйца;
- солености;
- маринады;
- консервы;
- редис, грибы, шпинат, бобовые, щавель, редьку, лук и чеснок;
- острые приправы;
- шоколад и кофе;
- жирные сорта мяса, печень, утку, мозги, почки;
- фрукты с грубой клетчаткой.
После диагностики рацион корректируют с помощью диетолога, который учтет причину и разработает оптимальную программу питания.
Например, при мочекаменной болезни показано вводить в меню больше продуктов с пищевыми волокнами, препятствующими образованию камней. Для этого достаточно ежедневно употреблять:
- 100 г хлеба из крупнозерной муки;
- 200 г картофеля;
- 70 г моркови;
- 30 г свеклы;
- 100 г груш.
Но при этом необходимо точно знать состав конкрементов. В противном случае неправильно подобранная диета способна ухудшить состояние больного.
- При уратных соединениях употребляют больше молочной продукции, соков, фруктов и овощей, снижают объем мяса, рыбы, бобовых, круп, яиц.
- При наличии оксалатов в питание вводят хлеб, приготовленный из муки грубого помола, ржаные и пшеничные отруби, пшено, перловку, овсянку и гречку, сухофрукты.
- Если выявлена фосфатурия, рацион разнообразят хлебобулочными изделиями, птицей, рыбой, мясом, кашами без молока, тыквой, медом и некрепким кофе или чаем, компотами, кондитерскими сладостями.
Различия в меню огромны и без помощи специалиста не обойтись.
Если нет возможности прибегнуть к медицине, терапию почечной колики выполняют дома. Существует несколько рецептов, позволяющих снизить боль.
- Горячая ванна с добавлением листьев шалфея или березы, сушеницы, цветов липы или ромашки. Для одного сеанса достаточно 10 г растительного сырья.
- Настой из корней стальника, листьев мяты и березы, плодов можжевельника. Смешивают компоненты в равных объемах и заваривают 1 литром кипятка 1 ст. л. сбора. Через полчаса народное средство отфильтровывают и выпивают.
- Для размягчения вывода оксалатов и фосфорных конкрементов используют соцветия бессмертника, синего василька и черной бузины, траву будры, корни кровохлебки и листья толокнянки. Стаканом кипящей воды заливают 2 ст. л. средства и настаивают 15 минут на паровой бане. Пропускают раствор чрез сито спустя 4 часа. В теплом виде пьют 4 раза в сутки после еды по 50 мл.
- Хороший лечебный эффект обеспечивают против уратных камней плоды барбариса в сочетании с можжевельником, корнем стальника и пастушьей сумкой. Запаривают в литре кипятка 2 ст. л. смеси и продолжают нагревать 15 минут. Сняв с плиты, выдерживают 4 часа в закрытой емкости. Принимают по 50 л четырежды в день перед пищей.
Народные рецепты помогут не болеть, если предварительно проконсультироваться с урологом о возможности их применения. Необходимо учитывать характеристики солевых отложений, риск аллергической реакции на ингредиенты, обговорить продолжительность курса. В противном случае домашняя терапия пользы не принесет.
Если своевременно обратиться к медицинской помощи, прогноз почечной колики благоприятный. При затягивании диагностики и посещения врача заболевание осложняется, что увеличивает вероятность смерти в результате шока, сепсиса, отказа органов.
Можно предупредить развитие почечной колики, придерживаясь несложных рекомендаций:
- Предрасположенность должна стать основанием для регулярных осмотров и консультаций с урологом.
- Необходимо употреблять достаточное количество витаминов А и D. Если нет возможности пополнять их запасы с помощью натуральных продуктов, используют специальные комплексы.
- Не помешают солнечные ванны, благодаря которым организм самостоятельно вырабатывает витамин D.
- Не пренебрегать умеренными физическими нагрузками.
- Пища должна содержать кальций.
- Ежедневно нужно выпивать не меньше 2 литров жидкости.
- Следует корректировать проблемы обмена веществ, лечить заболевания мочевыводящей системы.
- Обязательно соблюдать принципы диетического питания, позволяющие снизить вероятность почечной колики – исключить из меню продукты, способствующие формированию камней.
- Не подвергать организм переохлаждению.
- Избегать травмирования в области поясницы.
Профилактики придерживаются постоянно, при необходимости меняя привычные образ жизни и режим питания.
Естественно, что человека с предрасположенностью к почечной колике волнуют особенности самого процесса и терапии. Здесь представлена информация, позволяющая получить ответы.
Причину нужно искать в размещении нервных волокон. И почки, и органы ЖКТ получают сигналы от одной зоны. Когда продвижение камня приводит к проблеме с оттоком мочи, одновременно раздражению подвергается солнечное сплетение. Это становится провокатором приступов тошноты и рвоты, метеоризма, затруднений с отхождением каловых масс.
Такое ощущение при малом выделении урины объясняется строением нервной системы. Когда камень опускается в нижнюю часть мочеточника, рецепторы раздражаются, вызывая желание опорожниться. Симптом одновременно является и положительным, и отрицательным. В первом случае отмечают, что конкремент миновал наиболее протяженный отрезок и скоро выйдет в мочевой пузырь. Однако соединение органов узкое и камень значительной величины легко в нем застревает.
Как правило, приступ почечной колики начинается внезапно. Иногда ему предшествует продолжительная поездка на автомобиле, поезде, авиарейс. Возможно возникновение клинической картины на фоне приема растительных средств, призванных разрушать солевые отложения, они становятся провокаторами движения камней. Также причиной является травмирование спины, длительное воздержание от употребления жидкости, после которого пациент обильно предпочитает пить.
Похожими симптомами обладают и прочие патологии, например:
- колит кишечника;
- радикулит;
- по́чечный инфаркт;
- острый плеврит;
- аппендицит;
- перекрут кисты яичника;
- внематочная беременность.
Поэтому категорически запрещается самостоятельное лечение. Необходимо тщательное обследование, позволяющее выявить причину болей. Помогает точно установить тип заболевания дифференциальная диагностика.
Такое положение вполне вероятно, когда речь идет о конкрементах значительных размеров, превышающих диаметр мочеточника, или болезнь осложнена сужением просвета, что препятствует выходу камня.
Рекомендован для дифференцирования почечной колики от прочих заболеваний со схожей острой клинической картиной. Во время диагностики выявляют боль в зонах мочеточника и почки.
УЗИ – доступный, недорогой и достаточно информативный метод при изучении почечной колики. Позволяет обнаружить камень в мочеточнике, место его расположения, расширение почечных лоханок. Но при ожирении и повышенном метеоризме, аномалиях мочевыводящих органов ультразвуковое обследование часто не срабатывает. Поэтому предпочтение отдают комплексной аппаратной диагностике.
Этот метод при почечной колике признается наиболее информативным. Проходит в 3 этапа:
- Сначала выполняют снимок с помощью рентгеновской установки.
- Пациенту вводят контрастный раствор, который проникает в урину.
- Повторно делают изображение.
Таким образом получают визуальное представление о размерах конкремента, локализации в почечной лоханке или мочевыводящем канале.
Имеются и противопоказания к процедуре. Это аллергическая реакция на йод, который используется для приготовления окрашивающей жидкости, и тиреотоксикоз – патология щитовидной железы.
В основе этой методики использование медицинских препаратов, облегчающих выход элементов крупного размера. Применяют и нестероидные противовоспалительные средства, которые расслабляют мышечные ткани, выстилающие канал, а также спазмолитики, расширяющие просвет.
Для вывода требуется несколько суток. Но выжидательную тактику при почечной колике прерывают, если конкремент не покинет мочеточник через 2–3 дня. Промедление опасно фиброзом закупоренного участка.
Так в урологии называют «золотой стандарт» терапии мочекаменной болезни. Применяется метод уже 30 лет и заключается в использовании направленного потока механических волн, которые воздействуют на солевые отложения и разрушают их. Проводится процедура под контролем рентгеновской установки либо аппарата УЗИ. По статистике, литотрипсия помогает избавиться от патологии в 95% случаев.
Несмотря на исчезновение признаков почечной колики, необходима терапия. Оставшийся в мочеточнике конкремент опасен, так как травмирует стенки прохода и в любой момент может сдвинуться с места. А значит, приступ почечной колики возобновится.
Кроме того, закупорка прохода приводит к накоплению урины в почке и к развитию гидронефроза, поражению паренхимы органа. Поэтому конкремент нужно удалить.
При первых признаках почечной колики необходимо звонить в «скорую помощь». Лечиться самостоятельно, не зная точной причины боли, не стоит, так как при ошибочном «диагнозе» вероятно развитие осложнений, которые потребуют продолжительной терапии. Поэтому обращение к официальной медицине является обязательным.
источник