Онкологические заболевания репродуктивной системы часто не дают клинической картины, что затрудняет их диагностику. Многие симптомы схожи с обычным явлением – гормональным сбоем. При обследовании удается установить истинную причину. Рассмотрим подробно такое заболевание, как кистома яичников: что это такое, как проявляется патология.
Нередко женщины путают данный термин с другим распространенным в гинекологии – «киста». На практике это не одно и тоже. Если говорить о том, чем отличается киста от кистомы необходимо отметить следующие кардинальные различия:
- Кистома – истинная опухоль, которая развивается непосредственно из эпителиальных клеток, прорастающих в соседние органы и системы.
- Киста на УЗИ – четкое, однокамерное образование с ровными краями, тонкими стенками. Кистома на УЗИ имеет всегда менее выраженные границы, бугристые края, толщина стенок варьирует, внутри могут присутствовать включения из других тканей.
- Кистома не останавливает свой рост, замедляясь в развитии только на короткий промежуток времени. Киста может самостоятельно начать обратное развитие и исчезнуть (функциональные кисты).
- Рост кистомы осуществляется за счет деления ее клеток, киста увеличивается в размерах исключительно из-за растяжения своих тонких стенок.
- Сдавление соседних органов и тканей происходит зачастую при образовании кисты. Кистома может распространяться на другие ткани и органы, давать метастазы, разрыв кистомы наблюдается редко.
Разобравшись с термином кистома яичников, необходимо сказать, что новообразование может быть разных типов. Существует несколько классификаций, которые учитывают не только размеры кистомы, но и особенности течения заболевания, состав образования, характер содержимого. Так в зависимости от особенностей течения, кистомы делят на:
- доброкачественные – растут медленно, оказывая давление на расположенные рядом ткани;
- пролиферирующие – имеют промежуточное положение между доброкачественными и злокачественными;
- злокачественные – имеют быстрое развитие, прорастают в соседние органы.
В зависимости от типа содержимого вылеляют:
- серозные – в большинстве однокамерные, с жидким, непрозрачным содержимым;
- муцинозные кистомы – имеют многокамерное строение, заполнены содержимым по консистенции напоминающим слизь.
В зависимости от типа выстилки внутренней полости:
- грандулярные – имеют в составе железы;
- цилиоэпителиальные – имеют гладкие стенки;
- папилярные – содержат выросты, склонны к перерождению в рак.
Данный тип образований по своему строению отличается многокамерностью. Диагностируются такие типы кистом у женщин в любом возрасте, что указывает на отсутствие связи с репродуктивного функцией. Частота встречаемости возрастает в постклимактерическом периоде. Переход этой формы кистомы в рак отмечается только в 3-5 % случаев, от всех установленных.
Отдельно принято выделять такую разновидность как псевдомуцинозная кистома. Она характеризуется схожей симптоматикой, однако при тщательном инструментальном обследовании имеет отличия. Развивается патология при эмбриональной дифференцировке зародышевых листков. Это преимущественно односторонняя эпителиальная опухоль яичника, круглой или овоидной формы, тугой консистенции, с неровной поверхностью.
Серозные кистомы имеют в большинстве однокамернное строение. Жидкость их наполняющая имеет прозрачность, и зачастую окрашенна в соломенный цвет. Данный тип образования характеризуется усиленным и быстрым ростом. Так папиллярная кистома нередко достигает в диаметре 30 см. Диагностируются образования преимущественно у женщин 40-50 лет. При этом озлакачествление происходит в 10-15 % случаев патологии.
Отдельно онкологи выделяют такую разновидность, как пограничная кистома. Свое название данное новообразование получило из-за присутствия отдельных признаков доброкачественной и злокачественной опухоли одновременно. Технически их нельзя отнести к доброкачественным из-за частых рецидивов при выборе органосохраняющей терапии. Пограничные кистомы чаще возникают у женщин репродуктивного возраста. На их формирование оказывают влияние определенные факторы, среди которых:
- поздние роды;
- использование внутриматочных спиралей;
- колебания гормонального фона.
Женщины знающие про кистому яичников, не всегда четко представляют признаки патологии. Малая по размерам кистома не выдает себя длительный период времени. Зачастую нарушение обнаруживается при профилактическом осмотре органов малого таза. При увеличении образования в объеме до 3 см и более, появляются первые симптомы. Начинаются они с ноющих, тянущих болей в нижней части живота. Нередко боль отдает в пах, поясничный отдел. Кистома яичников больших размеров сопровождается:
- чувством тяжести, распирания в животе;
- увеличением объема живота;
- нарушением менструального цикла;
- учащением мочеиспусканий из-за сдавления новообразованием мочевого пузыря;
- нарушением работы кишечника – поносы, запоры;
- отеками на ногах.
Пор обострениях, связанных с нарушением целостности кистомы, могут отмечаться:
- повышение температуры тела;
- кинжальная боль в животе;
- тахикардия;
- напряжение переднее брюшной стенки.
При таком заболевании, как кистома, лечение возможно только хирургическим путем. На начальных стадиях проводят органосохраняющие операции. Врачи удаляют лишь пораженные участки ткани яичника. При этом сама железа остается функциональной. Обширные поражения требуют полное удаление яичников. На ранних стадиях эффективны:
Диагноз «кистома левого яичника» встречается чаще в гинекологической практике. Это обусловлено анатомическим расположением, типографией железы. Кроме того, непосредственно поражение левого яичника дает явную клиническую картину, облегчает диагностику. Такие женщины жалуются на:
- тяжесть и боль внизу живота;
- частую тошноту, порой рвоту;
- нарушение цикла месячных.
Кистома правого яичника зачастую диагностируется на поздней стадией. Причиной тому является отсутствие четкой картины заболевания, симптоматики. Опухоль обнаруживается при профилактическом осмотре, комплексном обследовании по поводу бесплодия. Патологический процесс протекает одинаково в обеих железах. Быстрое прогрессирование требует врачебного вмешательства, проведения операции.
Если у пациентки обнаружена кистома яичников больших размеров, необходимость операции является очевидной. При этом врачи советуют проводить удаление новообразования независимо от его размеров. Так удается предупредить возможность перехода в злокачественную опухоль. В ходе операции удаляют кистому, определяют ее природу, исключая злокачественность.
Объем операции определяется исходя из размера опухоли, типа, возраста пациентки. Зачастую вмешательство проводится лапароскопическим методом. При серозных кистомах проводят кистэктомию – удаляют образование, сохраняя овариальную ткань. Муцинозные кистомы требуют резекции пораженной железы – оофорэктомия. После того как проведена такая операция по удалению кистомы, за детородную функцию становится «ответственной» оставшаяся железа.
источник
Раньше цистадемному называли кистомой. Это объяснялось сходным строением. В большинстве случаев опухоль поражает только один яичник. При обнаружении цистаденомы сразу в двух яичниках врачи подозревают развитие онкологической патологии.
Новообразование может появляться как с левой, так и с правой стороны, причем цистаденома правого яичника встречается гораздо чаще. Причина этого кроется в большем кровоснабжении правой стороны тела.
По мнению большинства специалистов, эта разновидность опухолей появляется в период гормональной перестройки организма женщины или по причине воспалений в малом тазу.
Распространена теория, будто цистаденома является результатом перерождения фолликулярной кисты. Обычно она рассасывается, но если этого не происходит, то превращается в серозную цистаденому.
Несмотря на внешнюю схожесть существуют следующие отличия кисты от кистомы:
- Функциональные кисты являются временными образованиями, поскольку появляются на таких элементах яичника, как фолликул или желтое тело. Они рассасываются вместе с этими элементами. Кистомы же не имеют связи с репродуктивным циклом, поэтому не рассасываются.
- Кистомы — истинные новообразования. Если киста увеличивается только за счет растяжения своих стенок, то цистаденома увеличивается из-за разрастания тканей.
- Функциональные кисты не становятся источником онкологии, а цистаденома склонна к злокачественному перерождению.
- Цистаденома не оказывает влияния на гормональный фон.
Кистомы различаются как по типу эпителия, так и по внутреннему наполнению. На основании этих характеристик врачи выделяют серозные и муцинозные новообразования.
Распространенными причинами появления кистом считаются оперативные вмешательства, затрагивающие органы малого таза, и аборты. Также спровоцировать развитие болезни могут естественные роды, воздержание от половых контактов или, напротив, промискуитет.
Факторы, провоцирующие развитие болезни:
- Гормональные нарушения. Дисбаланс в гормональном фоне не позволяет яйцеклетке нормально созревать. Нарушения в балансе гормонов могут наблюдаться в период менопаузы, при эндокринных заболеваниях, стрессовых состояниях и жестких диетах.
- Раннее появление менструаций. Речь идет о начале цикла в 10 лет.
-
Патологии воспалительного характера, затрагивающие половую систему (эндометрит, аднексит и др).
- Заболевания, передающиеся половым путем.
- Тяжелая наследственность. Согласно статистике, если в роду были случаи заболевания, то вероятность развития цистаденомы выше.
Чаще всего патология выявляется у женщин старше 35 лет. Пик заболеваемости приходится на климактерический период. Объясняется это гормональными колебаниями в организме.
Существует несколько видов цистоденом, отличающихся строением эпителиальных клеток, наличием дополнительных образований и характеристиками внутреннего содержимого.
Более распространена. Ее выявляют у 70% пациенток, направленных на обследование с подозрением на кисту яичника. Опухоль может быть довольно крупной. Она покрыта плотной оболочкой, под которой скрывается жидкое содержимое.
С учетом различий в строении стенок новообразования выделяют папиллярную и гладкостенную разновидности.
Серозная папиллярная цистаденома яичника имеет специфические сосочки на внутренней поверхности оболочки. Они появляются постепенно. Иногда на их формирование уходит несколько лет. Большинство врачей склонны рассматривать грубососочковую серозную цистаденому яичника не как самостоятельный вид опухоли, а как запущенную стадию серозной кистомы. Сосочки в новообразовании могут разрастаться до таких размеров, что занимают все внутреннее пространство и даже выходят за пределы капсулы. Эта разновидность кистомы чаще всего поражает оба яичника сразу и справедливо считается врачами самой опасной в плане злокачественного перерождения.
Гладкостенная кистома отличается ровной поверхностью капсулы. Из-за широкого распространения врачи называются ее простой цистаденомой. У этой опухоли всего одна камера, но могут встречаться и многокамерные образования. Она может вырастать до размеров больше 15 см.
Иногда сложно отличить серозную кистому от функциональной кисты. В таких случаях врачи предлагают пациенткам не спешить с лечением, а понаблюдать за развитием патологии в течение 2 месяцев. Если опухоль растет или не уменьшается, то диагностируют цистаденому яичника. Без оперативного вмешательства можно обойтись, если киста будет уменьшаться в течение всего периода наблюдения за ней, в противном случае назначается операция.
Эта форма заболевания менее распространена. Ее главная особенность — разрастание тканей до огромных размеров. Нередки случаи, когда во время операции врачи удаляют опухоль размером более 10 кг.
Эти кистомы с плотной и гладкой капсулой очень часто поражает сразу оба яичника, приблизительно в 5% выявленных случаев становятся причиной развития цистаденокарциномы. Нередко для предотвращения злокачественного перерождения врачи во время лечения удаляют сразу оба пораженных яичника.
Разновидностью муцинозной опухоли является псевдомуцинозная цистаденома. Она обычно выявляется у женщин старше 40 лет. Отличается от муцинозного новообразования наличием ножки, делающей ее очень подвижной.
Выделяют следующие разновидности псевдомуцинозной кистомы:
- Сецернирующая. Она практически не растет.
- Пролиферирующая. Эта разновидность опухоли растет достаточно быстро и имеет признаки предракового перерождения клеток (полиморфизм и гиперхроматоз).
- Малигнизированная. Она представляет собой злокачественную разновидность кистомы.
Выявить муцинозную кистому достаточно просто даже с помощью УЗИ. На экране диагностического прибора хорошо видно мукозное содержимое новообразования с неоднородной взвесью.
Ее главное отличие от других видом кистом — наличие большого числа сосочков с полями эпителиальной ткани вокруг них. Она появляется вследствие инклюзии поверхностной кисты в строму яичника.
Пограничную цистаденому нельзя считать полноценной опухолью — это переходная разновидность между инклюзионной кистой и аденофибромой.
При исследовании тканей этого новообразования гистологи выявляют ядерный атипизм, характерный для рака.
Пограничную кистому следует незамедлительно удалять. Только в этом случае можно избежать ее дальнейшего ракового перерождения.
Внешне такую опухоль почти не отличить от серозной кистомы. Однако, ультразвуковое исследование позволяет увидеть разницу — наличие нескольких камер, что не характерно для простой цистаденомы.
Часто пограничная кистома становится причиной бесплодия.
В самом начале развития опухоль никак не заявляет о себе. Женщины с ней живут годами и не подозревают о наличие проблемы со здоровьем. На начальных этапах патологию выявляют случайно, во время УЗИ.
Первые симптомы появляются при значительном увеличении опухоли в размерах или воспалении. К ним относятся:
-
Ощущение дискомфорта в месте формирования опухоли. Может появиться боль, отдающая в лобок и крестец.
- Появляются запоры. Причем процесс опорожнения кишечника нередко становится болезненным.
- Нарушение менструального цикла. Если выделения и появляются, то они скудные и имеют необычную окраску.
- Ощущение присутствия инородного тела в животе.
- При больших размерах цистаденофибромы может произойти локальное увеличение живота.
- Повышение частоты мочеиспускания. Это объясняется давлением новообразования на мочевой пузырь.
- При разрастании папиллярной кистомы может развиться асцит.
Кроме специфических, появляются и общие симптомы. Некоторые из них опасны для жизни. Речь идет о повышении артериального давления, тахикардии и стенокардии. При перекруте ножки псевдомуцинозного новообразования может развиться некроз. У женщины развиваются симптомы острого живота.
Психическое здоровье пациенток утрачивает стабильность. Они становятся подверженными приступам беспричинного страха и могут впадать в апатию.
При первом визите пациента врач проводит внешний осмотр и пальпирует болезненную область. Это позволяет определить приблизительную локализацию опухоли, ее размеры и подвижность. После этого назначаются следующие инструментальные исследования:
- УЗИ органов малого таза. Врач не только выявляет кисту и определяет ее тип, но и дополнительно изучает соседние с пораженным яичником органы и ткани на наличие метастазов.
- КТ или МРТ. К этим диагностическим методам прибегают, когда есть подозрение на малигнизацию новообразования.
- Колоноскопия. Ее используют, если имеются признаки прорастания опухоли в ткани кишечника.
Для выявления процессов малигнизации проводится тест на наличие опухолевых антигенов СА-125, СА 72−4, НЕ-4. Для диффереднцирования злокачественной опухоли от доброкачественной проводится цветовая доплерография.
Основной метод лечения этой патологии — операция. Медикаментозная терапия не дает нужного результата. Народные средства позволяют лишь ослабить интенсивность симптомов, но не способны оказать влияние на рост новообразования.
При выборе методики оперативного лечения хирурги учитывают возраст больной, ее намерение в дальнейшем забеременеть, размеры новообразования.
Если пациентка находится в репродуктивном возрасте, то врачи делают все возможное для сохранения яичников. Во всех остальных случаях проводятся радикальные операции с целью исключения возможности рецидивов.
В основном проводятся плановые операции. Но могут быть и экстренные, если врачи подозревают перекрут ножки кистомы.
Если размеры цистаденомы не превышают 3 см и женщина планирует в дальнейшем забеременеть, то проводится цистоэктомия или иссечение тканей яичника с последующей гистологической диагностикой. Это лапароскопическая операция.
Односторонняя аднексэктомия и овариоэктомия. Эти операции представляют собой удаление пораженного яичника вместе с трубой, если размеры новообразования превышают 3 см.
Двусторонняя аднексэктомия — радикальная операция. Ее проводят при двустороннем поражении яичников женщинам в период менопаузы. Она значительно снижает риск появления злокачественной опухоли.
источник
Многих женщин, которые столкнулись с проблемами при посещении гинеколога, волнует вопрос – что это такое, кистома яичников, как ее предотвратить и почему она появляется?
Кисты и кистомы яичников являют собой новообразования в эпителиальных тканях органов репродуктивной системы, имеющие доброкачественный характер. Отличие кистомы от кисты – быстрое прогрессирование. Киста развивается медленно, постепенно увеличиваясь в размерах. Они достигают иногда до 15 сантиметров в диаметре. Такое новообразование диагностируется нередко, может развиваться из имеющихся кист.
Кистома – это капсула, внутри которой содержится экссудат. Крепление к тканям яичника происходит за счет ножки.
Возрастная категория, в которой чаще всего появляются кистомы – от 30 до 60 лет. Среди всех пациентов большая часть представительниц прекрасной половины населения находятся в предклимактерическом периоде.
Этиологически разделяют первичное образование – возникает из структур органа, и вторичное – возникает как итог метастаз.
Конкретных причин, которые бы спровоцировали появление кистомы, пока нет. Но существует целый ряд предрасполагающих к возникновению заболевания факторов, среди которых выделяют:
Дисфункции в работе яичников, сбои в менструальном цикле, длительное отсутствие месячных, сильные кровотечения и другие нарушения.
- Генетическая склонность.
- Воспалительные процессы в органах репродуктивной системы хронической этиологии – кольпиты, эндометриозы.
- Инфекционные процессы вирусного генезиса.
- Раннее наступление менструаций.
- Поздняя менопауза.
- Большое количество искусственных прерываний беременности.
- Прикрепление плодного яйца вне матки.
- Хирургические лечения яичников.
Выделяют такие категории новообразований:
- Состоящие из эпителиальных структур.
- Состоящие из соединительных структур.
- Гормонально активные.
- Тератомы.
По виду развития опухоли разделяют на:
- Доброкачественные – одни развиваются медленно, во время увеличения в размерах соседние органы и ткани испытывают нагрузку и давление.
- Пролиферирующие – те, которые находятся на грани между доброкачественными и злокачественными.
- Злокачественные – быстро прогрессируют, внедряясь в соседние структуры, дают множественные метастазы.
Все кистомы разделяют на добро и злокачественные. Первые могут озлокачествляться, находясь предварительно в стадии пограничных. При отсутствии лечения и благоприятных для опухоли условиях она быстро прогрессирует, пуская метастазы. Все разновидности такого образования разрываются очень редко, при определенных обстоятельствах, например, при интенсивном физическом перенапряжении либо как последствие травмы брюшной полости.
Кистома, как и киста, может появляться на одном яичнике и на обоих, тип их и структура может отличаться.
В процессе прохождения ультразвукового исследования киста визуализируется в форме округлого нароста, имеющего тонкие стенки. Грани кисты ровные и четкие, содержимое однородное. Кистома правого яичника или левого имеет нечеткие грани, структура ее неоднородная, имеются дополнительные тканевые включения внутри образования. Какие-то иные клинические проявления, которые бы позволяли дифференцировать эти виды образований, отсутствуют. Помочь в постановке диагноза может дополнительное гистологическое исследование тканей образования после его резекции.
Отличием также является и то, что оболочка кистомы состоит из эпителиальных слоев, эти структуры склонны вырабатывать свой секрет (содержащийся внутри образования), а также постоянное увеличение в размерах нароста. Эта патология никогда самостоятельно не рассасывается (а киста может). Ее рост может затормозиться, но она не исчезнет, поэтому лечение ее должно происходить с помощью радикальных методов. Киста же имеет оболочки, состоящие из соединительной ткани. Такой вид образования не растет, может только растянуться под воздействием накапливаемого содержимого.
Если нарост небольшой, на его фоне отсутствуют какие-либо клинические проявления. Обычно такую патологию обнаруживают случайно, во время проведения гинекологического осмотра либо при ультразвуковом исследовании.
Когда объем новообразования становится больше, возникают проявления, интенсивность которых увеличивается по мере нарастания кистомы:
- Ноющая боль тянущего характера, она может иррадиировать в пах либо в поясницу, становится интенсивнее после нагрузок, интимной близости, опорожнения кишечника;
- Ощущение тяжести, распирания;
- Дисфункции в работе пищеварительной системы, сопровождающиеся продолжительными трудностями с дефекацией либо расстройством кишечника;
- Частые позывы к опорожнению мочевого пузыря, такой симптом появляется вследствие давления опухоли на органы мочевыделительной системы;
- Жидкость в брюшной полости, сопровождающаяся увеличением в размерах брюшной полости;
- Внешнее нарушение симметрии брюшной полости;
- Отечность нижних конечностей.
- Иногда появляются дисфункции в менструальном цикле.
Поставить диагноз кистома может доктор после предварительного гинекологического осмотра, ультразвукового исследования органов брюшной полости и репродуктивной системы.
Иногда дополнительно может потребоваться прохождение компьютерной томографии, магнитно-резонансная диагностика.
Во время осмотра доктором проводится пальпация, позволяющая определить нарост. Если размер опухоли слишком большой, она может выходить за пределы органов малого таза, располагаясь в брюшной полости. Структура опухоли определяется ее размерами.
Во время обследования ее необходимо дифференцировать от таких патологий:
- Киста;
- Миома матки;
- Аднексит;
- Прикрепление плодного яйца вне полости матки;
- Новообразования в органах пищеварительной системы, в органах мочевыделительной системы.
Нередко дополнительным методом обследования является эзофагогастродуоденоскопия, рентгенография, ультразвуковое исследование органов пищеварительной системы. Для выяснения характера опухоли необходим забор кровяной жидкости на онкомаркеры. Если существует подозрение на злокачественный характер кистомы, врач рассматривает целесообразность проведения лапароскопии, во время которой берется биопсия яичника.
Если диагностируется кистома левого яичника или правого, операция становится единственным выходом для пациентки. Вылечить такое заболевание с помощью традиционных вариантов терапии невозможно, независимо от его размера, вида и структуры. Оперативное лечение должно проводиться обязательно, поскольку существует высокая опасность трансформирования доброкачественной кистомы в злокачественную.
Дополнительными негативными осложнениями могут стать:
- Дисфункции в окололежащих органах и системах;
- Вероятность перекручивания ножки нароста, итоги чего бывают очень опасными.
Опираясь на разновидность, размер и структуру кистомы, учитывая возрастную категорию пациентки, решается вид оперативного лечения.
- Если отсутствует онкология, проводят резекцию опухоли, сохраняя при этом яичник.
- При других разновидностях недуга необходимо удалять яичник, матку вместе с трубами.
- Если же возникает перекручивание ножки нароста либо происходит его апоплексия, оперативное лечение является экстренным.
- Если кистома прошла процесс озлокачествления, после хирургического лечения дополнительно понадобиться терапия с помощью облучения, прием гормонов. Если диагностика и терапия своевременные, прогнозы в целом благоприятные, во многих случаях докторами удается сохранить репродуктивную функцию женской половой системы.
Чтобы предотвратить появление кистомы, рекомендуется регулярно проходить профилактический осмотр у гинеколога, проходить ультразвуковые исследования органов малого таза, своевременно проходить терапию воспалительных процессов, устранять дисфункции в менструациях.
Еще одними немаловажными условиями для профилактики являются правильно подобранные контрацептивы, исключение из жизни курения, спиртных напитков, жирной пищи, насыщение организма достаточным количеством витаминных веществ и минералов.
источник
Более 80% женщин репродуктивного возраста имели в анамнезе кисту или кистому яичника хотя бы один раз в жизни. При этом зачастую эти распространенные образования никак не дают о себе знать. Именно поэтому так важны ежегодные профилактические осмотры у гинеколога.
Перед тем, как говорить о том, какие бывают кисты, а также чем они опасны, разберемся в терминах.
На видео: акушер-гинеколог, врач высшей категории, доктор медицинских наук, профессор
Тер-Овакимян Армен Эдуардович.
Киста яичника – это так называемое опухолевидное образование. Оно представляет собой капсулу, которая наполнена жидким или полужидким содержимым. Растет только за счет растяжения ее стенок, сама ткань не разрастается. При увеличении размера она может сдавливать внутренние органы, но не перерастает в злокачественную опухоль и не метастазирует.
Кистома яичников – это истинная опухоль яичника или, как ее принято называть среди обывателей, хотя нужно отметить, что она далеко не всегда перерастает в онкологию. Растет она за счет деления и роста клеток, может прорастать в ткани других органов и разрушать их. Склонна к быстрому увеличению в размерах и метастазированию.
- Цистаденома. Она делится на три вида: серозную, серозно-папиллярную (с самым высоким риском озлакачествления) и муцинозную. Не рассасывается и не поддается медикаментозному лечению, требует оперативного вмешательства.
- Эндометриоидная киста яичника. Образуется в результате эндометриоза. Самостоятельно не исчезает, необходимо хирургическое лечение с последующей гормональной терапией.
- Дермоидная киста. Представляет собой капсулу, внутри которой «спрятаны» эмбриональные остатки. Консервативному лечению не подлежит, сама не рассасывается и может достигать в диаметре 15 см.
- Фолликулярная. Образуется в случае отсутствия овуляции и роста фолликула. Относится к функциональным, поэтому может рассасываться самостоятельно.
- Киста желтого тела. Образуется, когда желтое тело яичника продолжает расти после периода овуляции. Так же относится к функциональным, поэтому через два-три менструальных цикла может самостоятельно исчезнуть.
- Параовариальная. Это простая (заполненная только жидкостью) киста яичника, которая встречается у женщин в 10% случаев всех подобных заболеваний. В отличие от других она образуется не в самом яичнике, а расположена рядом с маточными трубами и яичниками. Может вырасти до больших размеров – 8-10 см.
Выявить новообразования поможет гинекологический осмотр, определить их размер – ультразвуковое исследование (трансвагинальное). В случае с кистомой для оценки степени ее состояния дополнительно могут потребоваться такие способы визуализации, как: магнитно-резонансная томография (МРТ) или компьютерная томография (КТ).
А для определения характера доктор назначит исследования крови на онкомаркер СА-125, пункции брюшной полости с цитологическим анализом жидкости.
Для исключения варианта внематочной беременности проводятся тесты на беременность.
Среди неприятных последствий врачи выделяют:
- некроз тканей опухолей,
- сдавливание окружающих тканей,
- разрыв,
- перекручивание ножки,
- метастазирование (в случае со многими кистомами),
- проблемы с зачатием.
Специалисты ОН КЛИНИК всегда готовы оказать помощь: провести осмотр, диагностику и назначить лечение – и все это в кротчайшие сроки! Обращайтесь!
Администратор свяжется с Вами для подтверждения записи. ММЦ «ОН КЛИНИК» гарантирует полную конфиденциальность Вашего обращения.
источник
Кисты и кистомы яичников — довольно распространенное явление, требующего повышенного внимания и систематического наблюдения. Опухоли придатков имеют различные размеры, формы, структуру и плотность.
Киста представляет собой жидкостное уплотнение, возникшее на фоне гормонального сбоя или сильного воспалительного процесса правого или левого яичника. Классификация заболевания имеет такую разновидность:
- Фолликулярная киста – самая распространенная по интенсивности возникновения. Обычно формируется только в одном яичнике и не принуждает к срочному лечению, потому как симптоматика проявления довольно слабая, практически незаметная. Часто выявляется случайным образом. Если не наступает положительная динамика, и опухоль достигает больших размеров, то проводится медикаментозное лечение или хирургическое вмешательство. Все зависит от степени тяжести болезни и развития ее осложнений.
- Опухоль желтого тела также имеет склонность к рассасыванию или самоустранению. Болевые спазмы проявляются редко, обычно в сочетании с хроническим диагнозом воспалительного характера. Лечение предполагает наблюдение у профессионала. Может развиваться во время беременности, но угрозы здоровью не представляет.
- развивается не в самом яичнике, а в соседских связках, отходящих от матки. Причиной возникновения является хроническая форма воспаления придатков (аднексита).
Кистома, в отличие от кисты, более серьезное заболевание, поскольку формируется не за счет накопления жидкости, а по причине роста эпителия яичника клеточным делением. Чаще всего разрастается из обычной кисты правого или левого яичника и может иметь многокамерную структуру. Происхождение кистомы не имеет однозначных обоснований, но содержит ряд сопутствующих факторов. Классификация болезни включает 4 группы кистомных опухолей:
- эпителиальная;
- на фоне гормональной активности;
- соединительнотканные;
- тератомы.
Помимо этого, кистомы различаются, как доброкачественные, злокачественные и пролиферирующие.
Основные виды болезни по качеству делятся на такие категории:
- Серозная кистома предполагает наличие однокамерной опухоли, заполненной ультрафильтратом плазмы. Обычно растет до больших размеров, равных 25 -30 см в диаметре. Риск перехода в онкологическую форму составляет 15% среди женщин возрастной категории 40-45 лет. Поэтому своевременное лечение и регулярное наблюдение у гинеколога – важный аспект сохранения не только здоровья, но и жизни в целом.
- Муцинозная кистома яичника – самое частое опухолевое заболевание в придатках. Могут быть как однокамерными, так и многокамерными эпителиальными капсулами, заполненными слизистым содержимым. Низкий риск перерождения в онкологию — до 5% — чаще всего приходится на женщин, достигших 50-летнего рубежа.
- Кистома правого придатка может возникнуть у молодых девушек и женщин в фазе менопаузы. Женщины в этих возрастных периодах склонны к различным заболеваниям по причине повышенного гормонального дисбаланса. Кистома правого придатка имеет несколько разновидностей: фолликулярная, лютеиновая, серозная, псевдомуцинозная, дермоидная, эндометриоидная. А их происхождение определяется только на фоне сопутствующей кисты правого яичника, перешедшей в хроническую форму.
- Кистома левого яичника имеет такую же структуру, как и у правого. Отличие состоит в довольно высоком риске перерождения в раковую опухоль и величине самого новообразования, достигающего обычно больших размеров.
Также кистомы бывают гландулярные, эндометроидные, папиллярные и цилиоэпителиальные. Несмотря на разную формулировку диагноза, основной опасностью является высокий риск разрыва опухоли в любой момент: при физической нагрузке, травме.
Киста яичника как правого, так и левого, возникает на фоне гормонального дисбаланса, что происходит в 85% случаев, при этом 15% приходится на хронические воспаления или другие провокации. Кистома же имеет множество вариантов своего происхождения:
- Возрастная категория. В группу риска попадают, в основном, женщины с угасанием половой функции придатков.
- Частые и многочисленные аборты прямо пропорциональны высокой степени развития кистомы яичника.
- Хронические нарушения работы придатков.
- Наследственная «отягощенность».
- В послеоперационный период может начать формирование кистома оперированного яичника.
- Нарушения менструального цикла.
- Онкология молочных желез.
- Внематочная беременность или замирание плода.
- Вирусные хронические заболевания: герпес, папилломы и прочие.
- Незначительными провокаторами развития кистомы являются вредные привычки и обилие в меню жирных блюд.
Несмотря на то, что и киста и кистома несут в себе некоторую угрозу для здоровья женщины, проявляются они очень слабо, особенно на первых стадиях развития.
Если киста может сигнализировать болезненностью в нижней части живота, то кистома левого яичника, как и правого, со временем проявляет себя через признаки:
- Бесплодие.
- Тяжесть и вздутие живота.
- Болевой симптом имеет следующий характер: тянущие боли, зависящие от движения и усиливающиеся при половом акте и физической активности.
- Учащенное мочеиспускание, запоры или диарея возникают на фоне опухоли, растущей до определенных размеров, давящей на кишечник и мочевой пузырь.
- Внешне может визуализироваться явная асимметричность живота и отечность нижних конечностей.
- Асцит, повышение температуры тела, тошнота, рвота и резко выраженный болевой синдром характерны для развития осложнений и требуют немедленной помощи доктора.
Для диагностирования этих заболеваний необходимо сдать все необходимые анализы и пройти ультразвуковое обследование. В процессе гинекологического осмотра профессионал способен выявить кистому еще до начала проявления симптомов. Поэтому не следует игнорировать советы доктора по комплексному исследованию организма, поскольку кистома может возникнуть на фоне миомы матки, внематочной беременности или онкологии кишечника и мочевого пузыря.
Киста и правого, и левого яичника любого происхождения и характера лечится 3 способами: выжидание, медикаментозное лечение и оперативное вмешательство. Кистома же, в силу высокого риска перерасти в онкологическую форму, требует более радикального подхода к методам лечения. Самым правильным и разумным решением является удаление кистомы хирургическим путем. Это исключает развитие ракового заболевания не только в яичниках, но и в соседних органах брюшной полости. Вид оперативного лечения зависит от размеров самой кистомы и ее особенностей. Важным фактором при выборе операции является и возраст пациентки.
Кистэктомия проводится с целью сохранения самого яичника, чтобы не лишать женщин способности к деторождению. Кистэктомия эффективна при маленьких размерах опухоли и диагностировании серозной кистомы. Папиллярный и муцинозный вид болезни вынуждает удалять не только опухоль, но и яичник. Возрастная категория женщин, достигших менопаузы, подлежит пангистерэктомии — операции по удалению матки, маточных труб и придатков. Переход кистомы в злокачественную опухоль предполагает стандартное лечение онкологических заболеваний: химиотерапию, лучевое и радиационное облучение, гормонотерапию. Ургентные случаи лечения кист и кистом зависят от степени осложнений: разрывов, перекручивания ножки опухоли, которые вызывают острую клинику проявления.
Кистома яичника – это доброкачественная опухоль яичника, которая развивается из эпителиальных тканей и отличается быстрым пролиферативным ростом. Ее размеры могут достигать 10-15 см и более. Наряду с фибромой матки, кистома яичника относится к наиболее часто встречающимся новообразованиям женских половых органов.
Кистома яичника может развиться из уже имеющейся кисты яичника. Она представляет собой капсулу, заполненную жидкостью. С яичником кистому соединяет анатомическая ножка.
Чаще всего опухоли яичников встречаются у женщин в возрасте от 31 до 60 лет, половина пациенток находится в климактерическом периоде.
По своему происхождению кистомы подразделяются на первичные, формирующиеся непосредственно из тканей самого яичника, и вторичные, возникающие в результате метастаз.
Точные причины возникновения кистомы яичника в настоящее время не установлены. В группу риска входят женщины, имеющие:
- Нарушения функции яичников и менструального цикла (нерегулярность месячных, маточные кровотечения и т. д.);
- Наследственную предрасположенность;
- Хронические воспалительные гинекологические заболевания (кольпит, оофорит, эндометрит);
- Вирусные инфекции, такие, как ВПЧ (вирус папилломы человека) и вирус герпеса II типа;
- Раннее начало месячных (до 12 лет) и позднее наступление климакса (после 55 лет);
- Многочисленные аборты, внематочную беременность и операции на яичниках в анамнезе.
Также к факторам, провоцирующим развитие кистомы, относят высокое содержание жиров в рационе и наличие вредных привычек (курение, злоупотребление алкоголем).
Существует 4 основных группы опухолей яичника:
- Эпителиальные;
- Соединительнотканные;
- Гормональноактивные;
- Тератомы.
Кистомы классифицируются также в зависимости от типа течения, локализации, содержимого и выстилки полости.
По типу течения опухоли подразделяются на:
- Доброкачественные (достаточно медленно растут, но оказывают давление на окружающие ткани);
- Пролиферирующие (пограничные);
- Злокачественные (склонны к быстрому росту, прорастают в окружающие ткани, метастазируют).
В каждой из четырех групп различаются опухоли доброкачественные и злокачественные. Доброкачественная кистома яичника с течением времени может переродиться в пролиферирующую, а затем в злокачественную. Из доброкачественных наиболее часто встречаются эпителиальные: серозные и псевдомуцинозные.
Доброкачественные соединительнотканные кистомы называются фибромами, злокачественные – саркомами.
Особенность опухолей яичника состоит в отсутствии четких границ между доброкачественными и злокачественными формами. При доброкачественной структуре кистома может иметь злокачественное течение – быстро расти, распространяться по брюшине, метастазировать.
По характеру содержимого выделяют:
- Серозные кистомы – преимущественно однокамерные, заполненные прозрачной серозной жидкостью соломенного цвета; могут увеличиваться до 30 см в диаметре; обычно диагностируются у женщин в возрасте 40-50 лет; озлокачествление встречается в 10-15% случаев;
- Муцинозные кистомы – обычно многокамерные, заполненные слизеподобным секретом; диагностируются у женщин любого возраста, но чаще встречаются в постклимактерическом периоде; магнилизация наблюдается в 3-5% случаев.

- гландулярные (железистые);
- цилиоэпителиальные (гладкостенные);
- эндометриоидные;
- папиллярные (потенциально злокачественные, склонны к малигнизации).
Все виды кистом редко перфорируют (разрываются). Разрыв опухоли может спровоцировать физическое перенапряжение или травма живота. Перекрут ножки чаще случается у кистом небольших размеров. Кистомы могут развиваться на одном яичнике (односторонние) или на обоих яичниках (двусторонние), при этом кистомы на двух яичниках могут иметь одинаковое или различное строение. Серозные кистомы чаще поражают оба яичника, муцинозные – только один.
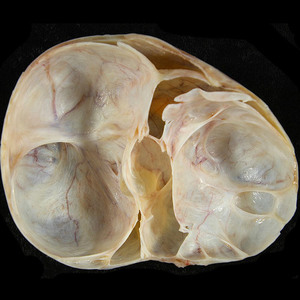
Во время УЗИ яичников киста выглядит как округлое образование с тонкими стенками, четкими и ровными контурами и однородным содержимым.
У кистомы наблюдаются нечеткие и бугристые контуры, неоднородная структура и толщина стенок, наличие дополнительных тканевых включений в полости опухоли.
По каким-то другим симптомам отличить кисту от кистомы невозможно. Истинный диагноз можно установить только в результате гистологического исследования удаленного хирургическим путем образования.
Различия состоит также в том, что кистома имеет эпителиальную оболочку, которая продуцирует собственный секрет (являющийся содержимым опухоли) и способна к росту; а у кисты соединительнотканная оболочка, которая не может расти, а только растягивается из-за накопившейся в ней жидкости.
В отличие от функциональной кисты яичника кистома никогда не исчезает самостоятельно. Она может перестать расти и не будет увеличиваться в размерах, но рассосаться сама по себе она не может. Поэтому необходимо ее хирургическое удаление.

По мере увеличения размеров опухоли появляются следующие симптомы:
- Тупые тянущие боли внизу живота, которые могут отдавать в область паха или поясницу и усиливаются при физических нагрузках, половом акте, дефекации;
- Чувство тяжести и распирания;
- Нарушения дефекации (запоры, реже –поносы) и частое и скудное мочеиспускание (что обуславливается давлением опухоли на соседние органы);
- Асцит (скопление жидкости в брюшной полости), при котором наблюдается увеличение живота;
- Ассиметрия живота;
- Отеки ног.
Нарушения менструального цикла встречаются при кистомах крайне редко.
При перекруте ножки опухоли возникают сильно выраженные симптомы:
- Резкая боль;
- Повышение температуры;
- Тахикардия;
- Тошнота;
- Напряжение мышц брюшной стенки.
Диагноз устанавливается на основе гинекологического осмотра и УЗИ органов малого таза, дополнительно может быть проведено КТ или МРТ-исследование.
При пальпации во время осмотра определяется новообразование с анатомической ножкой, находящееся в крестцовой впадине кзади от матки. Опухоли больших размеров могут выходить из полости малого таза в брюшную полость и лежать спереди матки, в этом случае их труднее отграничить от тела матки. В зависимости от величины и количества камер кистома обладает эластической либо плотной структурой.
В процессе диагностики кистома яичника дифференцируется от:
- Кисты яичника;
- Миомы матки;
- Аднексита;
- Внематочной беременности;
- Опухолей отделов ЖКТ и мочевого пузыря.
Поэтому дополнительно может быть назначен рентген желудка, гастроскопия, УЗИ брюшной полости и т. д.
Характер кистомы уточняется с помощью анализа крови на онкомаркер СА-125. При подозрении на злокачественный процесс может быть проведена лапароскопия с последующей биопсией яичника.
Лечение кистомы яичника может быть только оперативным, независимо от вида, течения и размера опухоли. Необходимость операции диктуется достаточно высоким риском перерождения опухоли в злокачественную, нарушениями функционирования соседних тазовых органов, а также риском перекручивания ножки опухоли, что может привести к очень серьезным последствиям.

В случае перекручивания ножки или разрыва капсулы опухоли хирургическое вмешательство носит экстренный характер.
При пограничных или злокачественных кистомах дополнительно проводится химиотерапия, гормонотерапия андрогенными препаратами, лучевая терапия.
При своевременной диагностике и лечении прогноз благоприятен, обеспечено сохранение репродуктивной функции.
- Магнилизация (озлокачествление) кистомы с последующим метастазированием, что представляет наибольшую опасность;
- Перекручивание ножки опухоли, которое может произойти при физическом напряжении или резких движениях;
- Перфорация (разрыв) капсулы кистомы, которая сопровождается острой болью, шоком, внутренним кровотечением, перитонитом;
- Нарушения в работе соседних органов по причине их сдавливания телом опухоли;
- Нагноение кистомы из-за попадания инфекции из кишечного тракта с током крови (лимфы) или кровоизлияние в стенку (полость) опухоли.
- Регулярные гинекологические осмотры и УЗИ малого таза;
- Своевременное лечение гинекологических заболеваний воспалительного характера, а также инфекций и нарушений менструального цикла;
- Грамотный подбор средств контрацепции;
- Отсутствие абортов;
- Отказ от вредных привычек;
- Рациональное питание с пониженным содержанием животных жиров, с достаточным количеством витамина А и селена.
Современная медицина не стоит на месте и находит методы и способы лечения различных заболеваний. Между тем их не становится меньше, наоборот, со временем появляются всё новые и новые виды заболеваний. Понятно, что обычному человеку очень сложно бывает разобраться в их классификации, например, в том, чем отличаются между собой различные новообразования. Они доставляют немало неприятностей современному человеку, поэтому сегодня мы постараемся прояснить, в чём разница между кистой и опухолью.
Киста – это небольшая капсула с жидким содержимым. Она образуется вследствие различных патологических процессов и состоит из полости, стенок и жидкости. Кисты имеют различное происхождение, размеры, патогенез и расположение. Некоторые из них являются врождёнными, они формируются в процессе эмбриогенеза в результате неправильной закладки тканей. Существуют ложные кисты, которые отличаются тем, что не имеют самостоятельной стенки. Киста может располагаться во внутренних органах, железах, костях и даже в головном мозге.
Опухоль – патологическое образование, появляется как следствие процесса, при котором в организме образуются новые клетки с неконтролируемым ростом. Она может быть злокачественной и доброкачественной. Опухоли различаются между собой, основные отличия заключаются в зрелости клеток, в характере их роста, во влиянии на другие органы и организм в целом, а также в способности к метастазированию. Как и киста, опухоль может образовываться в любых тканях и органах человеческого организма.
Отличие кисты от опухоли заключается в том, что первая образуется из дифференцированной ткани – можно определить к какому органу относятся клетки стенок кисты. А опухоль, независимо от её вида, состоит из чужеродных, нехарактерных для организма клеток. Кроме того, в процессе роста она может давить на прилежащую ткань, отчего в больном органе могут возникать неприятные болевые ощущения, а иногда и кровотечения, угрожающие здоровью и жизни человека. Злокачественные опухоли имеет способность разрушать прилежащие ткани и метастазировать в другие органы. Если такую опухоль своевременно не удалить, то она начинает постепенно «завоёвывать» организм и может привести к фатальному исходу.
Киста – это полость с жидким содержимым, окружённая оболочкой. Опухоль – это патологическое разрастание, представленное новообразованной тканью.
Киста не прорастает в другие органы и ткани, опухоль может прорастать и метастазировать.
Киста всегда доброкачественное образование, опухоль может быть злокачественной.
Киста может перекручиваться и разрываться, чаще всего она бывает небольшой. Опухоль может вырастать до огромных размеров.
Киста опасна для организма своими осложнениями, опухоль – прорастанием в другие органы и разрушением окружающих тканей.
Женский организм – это сложная система, которая может целых девять месяцев поддерживать в себе новую жизнь. Но если вдруг она даёт сбой, то даже самые опытные врачи могут схватиться за голову. Сегодня мы рассмотрим, чем отличается киста от кистомы яичника. Оба эти образования достаточно часто встречаются у женщин репродуктивного возраста
Киста – это небольшой пузырь, который образуется вследствие задержки жидкости или секрета в одной из полостей. Киста не вызывает гормональный сбой в организме и не провоцирует быстрый рост клеток. Киста не является истинной опухолью яичника.
Кистома – это истинная опухоль яичника, она характеризуется наличием полости, наполненной жидкостью. Она может быть как первичной (то есть сформировавшейся из самого яичника), так и вторичной (сформировавшейся в результате метастазов). Также кистомы делятся на доброкачественные, малигнизированные и пролиферирующие.
Кисты яичников чаще всего образуются из созревающих фолликулов. В подавляющем случае они не опасны для организма женщины. Не требуют какого-то специального лечения и сами собой исчезают через несколько менструальных циклов. Кистома отличается от кисты тем, что имеет эпителиальную оболочку и продуцирует собственный секрет, к тому же она способна расти и иногда достигает достаточно внушительных размеров. Оболочка кисты, в свою очередь, состоит из соединительной ткани. Поэтому кисты не растут, а просто растягиваются под напором накапливающейся жидкости. Поэтому обычные кисты бывают небольших размеров, кроме тератомы (однокамерной кисты, наполненной салом и волосами), которая может достаточно объёмной.
Чаще всего небольшие кисты и кистомы никак себя не проявляют и обнаруживают себя исключительно на плановом осмотре при прохождении УЗИ. Иногда у женщины может наблюдаться тупая боль внизу живота, может быть склонность к запорам или частому мочеиспусканию. При кистомах больших размеров возникает асцит и асиметричное увеличение живота. Киста опасна своими осложнениями, она может разрываться и вызывать кровотечения или перекручиваться.
- Киста – доброкачественное образование, кистому принято считать потенциально злокачественной из-за способности к инвазиям.
- Кисты могут раздвигать и сдавливать окружающие ткани, они не метастазируют в другие органы и ткани. Кистомы прорастают в другие ткани и разрушают их.
- Кисты растут медленно за счёт увеличения объёма жидкости, они бывают небольшого размера. Кистомы быстро растут и достигают достаточно больших размеров.
- Кисты могут разрываться и перекручиваться, у кистом – это встречается крайне редко.
Кистозная трансформация кровоизлияния в щитовидку
Фолликулы, проходя дистрофические изменения, могут переродится в кисты
Краски приносят не только эстетическое удовольствие, но и вред здоровью
Чрезмерное разрастание тканей щитовидки также является причиной кистообразования
Фукусима-1 — яркий пример отрицательного влияния радиационного излучения на огромные массы людей
Стрессовые ситуации — бич нашего времени
Избыточное переохлаждение приносит человеку много проблем
Из этих патологий чаще всего в человеческой популяции встречаются узлы.
Интересно! Больше от них страдают представительницы слабого пола (от 1:4 до 1:8 по сравнению с мужчинами).
Классифицируются эти патологические новообразования по трем основным параметрам:
- Количеству (бывают как солитарные (единичные), так и множественные).
- Особенностям течения (могут быть злокачественными и доброкачественными).
- Способности производить гормоны (встречаются автономные токсические (активно выделяющие биологически активные вещества) и спокойные нетоксические).
Частота встречаемости патологии увеличивается с возрастом.
Среди всех новообразований щитовидки данная патология занимает небольшой сегмент, — в пределах 3 – 5%.
Множественные кисты щитовидной железы
Макроскопическим структурным элементом glandula thyreoidea является псевдодолька, состоящая из фолликулов (также именуемых ацинусами либо везикулами) которую окружает капиллярная сеть. Внутренняя поверхность каждого фолликула выстлана тиреоцитами, а его полость заполняет коллоид, в котором депонированы протогормоны щитовидной железы.
Патогенез кисты вкратце проходит в три этапа:
- Нарушение оттока жидкого содержимого фолликулярной полости, которое может развиться по разным причинам.
- Накопление коллоида.
- Перерастяжение стенок фолликула и дальнейший рост его размера.
Как правило, киста не оказывает влияния на сохранение функциональных способностей щитовидной железы. Симптомокомплекс формируют другие заболевания этого органа, развивающиеся параллельно ее росту, либо спровоцировавшие и ее развитие. Что касается течения патологического процесса, то оно чаще доброкачественное, очень редко бывает злокачественным, и тогда киста достигает крайне большого размера.
Что касается клинических проявлений кист, то они могут протекать по совершенно разным сценариям: в некоторых случаях их размеры остаются стабильными на протяжении многих лет, иногда эти новообразования демонстрируют очень быстрый рост и, наоборот, наблюдаются случаи спонтанного исчезновения таких патологических образований.
Точное определение, того, какое именно новообразование поразило пациента имеет большое значение, ведь от характеристик узла зависит подбор методики его лечения, — хирургического либо консервативного.
Различные виды узлов щитовидной железы
Эндокринология делит данные патологические разрастания на три группы:
Узлы кисты щитовидной железы достоверно можно различить по типам лишь при помощи инструментальных методов исследования, — УЗИ и тонкоигольной биопсии.
Данный вид патологических разрастаний щитовидной железы отличается тем, что в его составе полностью отсутствует жидкий компонент, — только тканевое содержимое. При проведении ультразвукового исследования новообразование может обладать как четкими, так и нечеткими границами.
Размер солидных узлов может достигать десяти сантиметров. Их течение в большинстве случаев злокачественное.
Такие разрастания отличаются наличием полости, содержащей исключительно жидкие компоненты, что хорошо видно при проведении ультразвукового исследования. Другим достоверным УЗИ-признаком является отсутствие кровотока в них. Кистозный узел способен менять размеры на протяжении жизни пациента, — как расти, так и уменьшаться вплоть до полного исчезновения (см. Киста щитовидной железы: причины, симптомы и опасные последствия).
Данная разновидность опухолей в большинстве случаев имеет доброкачественное течение, специалисты признают ее самой безобидной из трех существующих. Но все равно для безопасности пациентов проводится биопсия щитовидной железы.
Проведение тонкоигольной аспирационной биопсии под контролем УЗИ-аппарата
Такой тип патологических разрастаний называется солидно кистозный узел щитовидной железы. Его особенностью является наличие в составе новообразования и жидкого компонента, и тканевого. Причем соотношение одного и другого может варьировать в достаточно широких пределах. Эта разновидность узлов может иметь как доброкачественное, так и злокачественное течение.
Узлы щитовидной железы развиваются последовательно, а стадию можно определить по уровню эхогенности, выявляемой в ходе проведения ультразвукового исследования.
Характеристики каждого этапа патологического процесса приведены в следующей таблице:
| Стадия развития | Изменения в щитовидной железе |
| Изоэхогенные однородные узлы | Внутреннее содержимое новообразования соответствует по плотности нормальным тканям щитовидки |
| Инэхогенные узлы | Сосудистая сеть окружающая узел расширяется, а кровообращение усиливается |
| Изоэхогенные неоднородные узлы | К их формированию приводит постепенное истощение и гибель тиреоцитов, а затем и фолликулов. По мере развития процесса, наблюдаются, в начале, незначительные, а затем выраженные изменения тканей к которым присоединяются гипоэхогенные включения (участки кистозной дегенерации) |
| Гипо- и анэхогенные узлы | Полное разрушение тканей узла, формирование на его месте кисты, в жидкое содержимое которой включены фрагменты разрушенных клеток |
| Стадия рассасывания | Жидкое содержимое полости кисты постепенно рассасывается |
| Стадия рубцевания | Капсула кисты рубцуется |
Узел щитовидной железы, фаза умеренного истощения
Узлы преобразуются, проходя через все стадии, достаточно медленно, и скорость течения процесса находится в прямой зависимости от нескольких факторов:
- Величины узла.
- Иммунного статуса организма.
- Состояния механизма компенсации и приспособления самой щитовидки.
Существует способ ускорения рубцевания кист glandula thyreoidea при помощи их склеротизации.
На начальных этапах своего развития как кисты, так и узлы этого внутрисекреторного органа никак не проявляют себя, они небольшие и безболезненные. Выявление маленьких узлов и кист чаще всего происходит при обследовании на другие заболевания или плановых осмотрах.
При пальпации такие образования имеют гладкую поверхность и плотноэластическую консистенцию, под кожей они прощупываются легко. Окружающая патологические разрастания здоровая ткань щитовидной железы не изменена.
Самостоятельно пациент, как правило, обращается к врачу-эндокринологу только в тех случаях, когда узлы деформируют шею до такой степени, что становятся заметны визуально. Это случается обычно по достижении диаметра около 30 мм, когда возможность обойтись консервативным лечением уже упущена.
Визуально заметные узлы щитовидной железы
Дальнейший рост новообразования приводит к сдавливанию структурных элементов шеи, расположенных поблизости с glandula thyreoidea, что вызывает появление целого ряда симптомов:
- Боль в шее.
- Затруднения дыхания.
- Нарушения акта глотания.
- Ощущения першения и «кома» в горле.
- Осиплость голоса вплоть до его потери.
Большие кисты способны вызывать сдавление кровеносных сосудов. Злокачественные новообразования провоцируют рост шейных лимфатических узлов.
Автономный токсический узел, выделяя большое количество тиреоидных гормонов, вызывает гипертиреоз, у которого своя особая симптоматика:
- Экзофтальм.
- Эмоциональная лабильность.
- Учащение сокращений сердца.
- Психологическое возбуждение.
- Чувство жара, проходящее волнами по телу.
Экзофтальм, — характерный симптом автономного токсического узла
Солитарные (одиночные) узлы, окруженные здоровой тканью щитовидной железы, вызывают намного большее опасение в плане их злокачественного течения, чем множественные, которые указывают чаще всего на диффузный узловой зоб.
Для новообразований, находящиеся в ранних фазах своего развития, достаточно сложно определить тип течения по ряду внешних признаков. На более поздних стадиях на злокачественные разрастания указывают быстрое развитие, твердая консистенция, вовлечение в процесс шейных лимфатических узлов (их увеличение).
Как и любая другая патология, новообразования таких типов могут осложняться, а наиболее распространенные варианты этого указаны в приведенной ниже таблице:
Наибольшей угрозой для здоровья и жизни человека несет ситуация, когда кисты воспаляются и нагнаиваются, а узлы проходят злокачественное перерождение.
УЗИ щитовидной железы — основной метод инструментальной диагностики патологий этого органа
В случае пальпаторного выявления новообразования врач проводит его дифференциальную диагностику, для которой используется целый ряд инструментальных методов, чьи названия и особенности приведены в таблице:
| Метод | Особенности |
| УЗИ-аппарат | Подтверждение наличия патологического разрастания, его линейных параметров, а также структуры (кисты, зоба, аденомы и так далее). |
| Тонкоигольная пункционная биопсия | Определение структуры узла по цито-морфологическим параметрам (каково течение патологического процесса, — злокачественное либо доброкачественное) |
| Исследование венозной крови | Анализ на содержание в ней гормонов гипофиза (ТТГ) и щитовидной железы (Т3, Т4) |
| Сцинография | Определение характера новообразования, уровня выделения гормонов, а также состояния здоровой ткани щитовидной железы, окружающей патологическое разрастание |
| Компьютерная томография | Уточнение данных в случае достижения узлами большого размера либо их злокачественного перерождения |
| Ларингоскопия | В случае наличия симптоматики, указывающей на сдавливание новообразованием структур шеи (оценивают голосовые связки и гортань) |
| Бронхоскопия | Производится осмотр трахеи в том же случае, что и ларингоскопия |
| Пневмография glandula thyreoidea | С целью определения наличия прорастаний новообразования в окружающие ткани |
| Ангиография | Определяют патологии сосудов |
| Рентгеноскопия пищевода | Для исключения прорастания опухоли в пищевод (в качестве контраста используют барий) |
| Рентгеноскопия трахеи | Для диагностики наличия прорастаний в трахею |
Рассмотрим некоторые разновидности инструментальных исследований подробнее.
При проведении данной диагностической процедуры получают содержимое кисты, — пунктат, который отправляется в лабораторию для проведения цито-гистологического исследования. Как правило, содержимое новообразования такого типа, при любом течении является геморрагическим, имеет красновато-коричневый цвет, состоит из старой крови и разрушенных клеток glandula thyreoidea.
Методика проведения пункционной тонкоигольной биопсии и полученный при этом геморрагический пунктат
По-другому выглядит пунктат, полученный из врожденной кисты, это прозрачная жидкость, желтоватого цвета. Если имеет место абсцесс, то при проведении пункционной биопсии будет получен гной. Эта процедура также может быть использована с целью полного удаления жидкости из полости кисты, а также для введения склерозирующих препаратов.
Интересно! До 50% всех кист после аспирации их содержимого спадаются и впредь не накапливают жидкость.
Данная процедура представляет собой сканирование щитовидки с использованием радиоактивных изотопов, таких элементов, как технеций и йод (см. Сцинтиграфия щитовидной железы – что это такое).
Результат, полученный при проведении сцинтиграфии, щитовидной железы
Все узлы при проведении сцинтиграфии подразделяются на три категории по склонности к накоплению изотопов, как новообразованием, так и здоровыми тканями, которые его окружают.
Подробности этой классификации указаны в, приведенной ниже, таблице:
Одной из разновидностей «холодного узла» является рак glandula thyreoidea, но только 1/10 «холодных узлов» отличаются злокачественным течением.
Отличия простой кисты (А), солидного уза (В) и кистозно-солидного образования (С)
Смешанный тип узлов также можно распознать при помощи нескольких видов инструментальных исследований. Их цена доступна большинству пациентов.
Первый метод, позволяющий, практически без ошибок определить наличие кистозно-солидного узла это УЗИ. Если его проводит опытный специалист, то он быстро обнаружит наличие в тканях опухоли как тканей, так и жидкости.
Однако для утонения диагноза понадобиться провести тонкоигольную биопсию, которая позволит установить доброкачественность либо злокачественность течения процесса. Для выявления уровня нарушений работы щитовидки проводится забор венозной крови на содержание ТТГ, Т3 и Т4.
Наиболее современный сложный и дорогостоящий метод диагностики, — компьютерная томография показана при злокачественном течении патологического процесса, а также в случае разрастания кистозно-солидного новообразования до больших размеров.
Помощь при узлах щитовидной железы зависит от многих факторов и может выражаться в широком спектре процедур, — от динамического наблюдения и приема медикаментозных препаратов до оперативного вмешательства.
Кратко показания к тому или иному виду лечения приведены в таблице:
| Метод лечения | Характеристика узла | Характеристика кисты | Особенности |
| Динамическое наблюдение | Диаметр меньше 10 мм | Диаметр меньше 10 мм | — |
| Прием медикаментозных препаратов, инструкция соответствует таковой для лечения нетоксического диффузного зоба | Небольшие, при отсутствии нарушения самочувствия | Небольшие, при отсутствии нарушений самочувствия | Контроль ТТГ раз в 3 – 4 недели, ежеквартальный контроль УЗИ, контроль антител к тканям щитовидки через 30 дней лечения |
| Пункционное опорожнение | — | Увеличение размера более 10 мм | — |
| Повторное пункционное опорожнение | — | Доброкачественное течение, отсутствие воспаления, наличие рецидива | — |
| Введение в полость опухоли склерозантов | — | После пункционного опорожнения | С целью улучшения слипания стенок |
| Антибиотикотерапия | — | Воспаление | После проведения антибиотикограммы |
| Оперативное удаление | Большие размеры, со сдавлением окружающих структур, малигнизация | Быстрое (неделя и меньше) накопление жидкости после пункционного опорожнения, большие размеры, со сдавлением окружающих структур, малигнизация |
В большинстве случаев оперативного лечения новообразований щитовидки проводится гемиструмэктомия, во время которой удаляют одну долю железы, благодаря чему сохраняется работоспособность органа в целом.
Гемиструмэктомия — орган сберегающая операция, предполагающая удаление одной доли щитовидной железы
Если же доброкачественные новообразования присутствуют в обеих долях, тогда хирург проводит двухстороннюю субтотальную струмэктомию, во время которой пациент теряет большую часть органа. Это приводит к тяжелой гипофункции щитовидки и требует проведения гормональной коррекции, а также приема препаратов кальция, поскольку в ходе оперативного вмешательства удаляются также и паращитовидные железы.
Во время операции проводят срочное определение злокачественности новообразования, при подтверждении которого в некоторых случаях хирург выбирает тотальную струмэктомию с одновременным удалением окружающей жировой клетчатки и региональных лимфатических узлов.
Поскольку при проведении пунктирования новообразования удаляется только жидкое содержимое, а патологический тканевой элемент остается, то рецидивы такой опухоли происходят чаще. Поэтому, при увеличении диаметра кистозно-солидного узла выше 10 мм, врачи предпочитают назначить оперативное вмешательство с удалением патологического разрастания.
Исход лечения таких новообразований, как узлы и кисты щитовидной железы, зависит от их гистологической формы:
Йод и витамины, принимаемые в достаточном количестве, способны предупредить развитие узлов щитовидной железы
С целью предупреждения появления узловых и кистозных новообразований следует каждый день потреблять достаточное, с учетом возраста, количество йода и витаминов, избегать воздействия на шею избыточной инсоляции, а также физиотерапевтических процедур и облучения. Конечно, врожденный кистозно-солидный узел или другие узловые и кистозные новообразования, зародившиеся еще во время внутриутробного развития, от этого не исчезнут, однако значительно снизить вероятность развития патологических разрастаний у здорового человека, при помощи этих несложных рекомендаций, вполне возможно.
Киста щитовидной железы — полостное образование в одной из самых важных желез человеческого организма — щитовидной, — это доброкачественная, очень маленькая опухоль, имеющая внутри коллоидное содержимое.
Чаще новообразования – доброкачественные и легко поддаются лечению (до 90%). Медицинская практика также знает случаи, когда новообразование исчезало без вмешательства врачей или народных методов лечения. Однако нельзя думать, что лечить щитовидку не надо, так как это может иметь негативные последствия.
Основной причиной появления образований является нарушение оттока секрета или коллоидной жидкости из фолликулов. Это приводит к накоплению жидкости внутри них и образованию полостей. Такая ситуация может возникать под влиянием множества факторов, поскольку щитовидная железа является очень чувствительным органом, реагирующим на любые нарушения гомеостаза.
Предпосылкой для образования полостей в железе является чрезмерный расход основных гормонов, вырабатываемых щитовидкой – тироксина (Т3) и трийодтиронина (Т4). Этому способствует чрезмерная психоэмоциональная нагрузка, чрезмерно выраженные изменения температуры тела. Это приводит к нарушению эластичности и образованию кист.
Иногда их может быть не одна, а несколько. Факторы, которые провоцируют возникновение кист заключаются в:
- перерасходе гормонов ТЗ и Т4;
- перенапряжении;
- затяжном стрессе;
- реабилитации после иных недугов;
- термовоздействии (холод или чрезмерная жара увеличивают выработку гормонов и работа железы активизируется);
- потере эластичности тканей;
- йододефиците;
- тиреоидите (воспалительный процесс);
- плохой экологической обстановке;
- интоксикации;
- отравлении ядовитыми веществами;
- травмах;
- врожденных нарушениях;
- генетической предрасположенности;
- инфекционных процессах;
- лучевой терапии.
Наличие кист обычно никак не влияет на функциональность железы. Нарушение работы возможно при развитии других заболеваний. Необычность данного недуга заключается в том, что кисты могут увеличиваться и исчезать самостоятельно без лечебной терапии. Годами появление таких образований не обнаруживается по причине отсутствия симптомов. Иногда кисту обнаруживают случайно при диагностике других заболеваний.
Не следует путать кисты и узлы, возникающие в щитовидной железе. Узлы имеют менее благоприятный прогноз – по статистике, у 20% пациентов, которым был диагностирован узел, развиваются злокачественные новообразования. Кистозные полости могут стать злокачественными в 7% случаев. Также высокую вероятность формирования раковой опухоли имеют полости более 4 см в диаметре.
По структурному строению киста может быть представлена в виде коллоидного узла. Первоначально они не демонстрируют никаких признаков, но при достижении размеров больше, чем 10 мм, начинают проявляться симптомы, связанные со сложностями при глотании, проявляются сдавливающие эффекты на другие органы. Выраженными признаками такой патологии щитовидки будут тяжелые притоки и наплывы жары, внезапные вспышки раздражения и плохого настроения, а так же повышенное содержание в крови гормонов – это симптом тиреотоксикоза.
Другим типом видоизменения в щитовидной железе будет формирование фолликулярной кисты, имеющей весьма плотную структуру. При существенном росте видны границы в ее образовании. Характерными симптомами будут клинические проявления патологии. Встречаются так же киста правой или левой части щитовидной железы, двухсторонняя или образование на перешейке щитовидки. Они легко диагностируются пальпацией даже при размерах около трех миллиметров. Дальнейший ее рост приводит к дискомфортному надавливанию в шейной области.
Множественные кисты щитовидной железы – явление, которое сложно назвать диагнозом. Это, скорее, заключение инструментальных исследований. Среди таковых — УЗИ. Подобное образование выявляется посредством специального ультразвукового сканирования. По статистике, это считается начальной патологической гиперплазии структуры ткани, патогенез недостаточности солей йода. Это – самый распространенный первый сигнал о развитии патологии в щитовидной железе. Самая частая причина болезни – йододефицит.
Злокачественные кисты щитовидной железы также называют раком. Их встречают очень редко, если сравнивать с аденокарциномами. Их сложно диагностировать, часто для этого назначают дополнительную биопсию.
Проблема в диагностике заболевания заключается в его симптоматике. На начальных стадиях никто не придает значения некой упругости и незначительной боли в области новообразования.
Одна из особенностей кисты щитовидки – волнообразное течение. То она растет, то вдруг исчезает и потом снова образуется. Когда киста достигает значительных размеров в щитовидной железе, больной начинает ощущать следующие симптомы:
- изменение контуров шеи;
- изменение размеров лимфатических узлов;
- ощущение кома в горле;
- першение в горле;
- осиплость голоса;
- изменение тембра;
- при пальпации ощущается небольшое мягкое уплотнение в области щитовидной железы.
Симптомов этого заболевания очень много, но зависят они от стадии заболевания. То есть на каком этапе находится киста, и какого она размера. Если пациент вовремя не обратился к врачу и узлы начали увеличиваться в размерах, то вполне возможно, что изменение будут заметны невооруженным глазом. Ведь такого рода выпуклость изрядно выделяется в области гортани.
Чтобы не лишится щитовидки, необходимо вовремя обращаться за помощью к врачу сразу же после появления соответствующих симптомов.
В зависимости от места локализации патологического процесса различают:
- Кисту левой доли щитовидной железы;
- Кисту перешейка;
- Кисту правой доли железы.
Левая доля щитовидной железы – lobus sinister в норме может иметь немного меньшие размеры, по сравнению с правой, это обусловлено анатомическим строением железы. Кисты могут развиться как на обеих долях, так и быть односторонними, например, с левой стороны. Киста левой доли щитовидной железы менее 1 сантиметра, как правило, подлежит динамическому наблюдению и не требует ни консервативного, ни тем более оперативного лечения.
Такая патология встречается достаточно часто. Возможно, это связано с тем, что правая доля несколько превышает размерами левую. Такое строение заложено физиологически. Киста правой доли щитовидной железы в большинстве случаев обладает доброкачественным характером. До патологических размеров увеличивается она крайне редко.
Если своевременно не выявлено образование, оно может вырасти до 4-6 мм. Пациент в этом случае ощущает следующие признаки:
- неприятное сдавливание в районе шеи;
- затрудненное дыхание, глотание;
- постоянный комок в гортани.
Перешеек — это поперечный, гладкий, плотный «валик», который выполняет задачу соединения правой и левой доли железы на уровне хрящей трахеи. Любое нетипичное утолщение, увеличение или уплотнение перешейка должно стать поводом для обследования у эндокринолога для выявления возможной патологии, поскольку именно эта зона наиболее опасна в смысле малигнизации (онкологического процесса).
Чаще всего у женщин диагностируется киста щитовидной железы. Что это такое, мы выяснили, но опасно ли это заболевание? Своевременное и правильное лечение всегда приносит положительную динамику. Опасность вызывает первоначальная причина, ставшая источником развития новообразования. Ее может выяснить квалифицированный специалист, воспользовавшись современными методами обследования.
Кисты щитовидной железы могут подвергаться воспалению и нагноению. При этом появляется резкая боль в области шеи, высокая температура, симптомы интоксикации, увеличение и воспаление регионарных лимфоузлов.
Опасность представляют следующие причины:
- тиреоидит;
- гиперплазия железы;
- инфекции;
- дистрофические патологические процессы в фолликулах.
Стоит обратить внимание на то, что в большинстве случаев, киста непросто не приносит беспокойства человеку, но и способна просто исчезнуть. Это относится только к небольшим образованиям, которые не предрасположены к увеличению.
В противном случае без лечения не обойтись. И чем раньше оно начнется, тем безопаснее пройдет патология. При своевременной терапии, киста «уйдет» без следа. Это новообразование легко поддается лечению.
Киста щитовидной железы – это сфера деятельности врача-эндокринолога. Определение патологии и точная постановка диагноза всегда основываются на результатах диагностического исследования. Первичный осмотр включает в себя сбор жалоб от пациента, пальпацию области щитовидной железы. Также проводится осмотр лимфатических узлов, позволяющий определить их размер и болезненность.
Однако для получения точной информации применяются исследования:
- Для определения вида, объема и структуры, назначается УЗИ.
- Чтоб узнать, какие клетки формируют кисту, применяется тонкоигольная биопсия.
- Для выяснения возможной злокачественности опухоли, используют пневмографию.
- Когда пациент жалуется на проблемы с горлом, прибегают также к помощи ларингоскопии для исследования гортани и бронхоскопии – для трахеи.
- Отдельно проводятся анализы на уровень гормонов в крови, магнитно-резонансная томография и сцинтиграфия.
Для дальнейшей работы с кистами щитовидных желез берется пункция.
Лечение кист может быть разным, в зависимости от их характера и типа. Мелкие полости не требуют хирургического вмешательства. Терапия в таких случаях осуществляется медикаментозно. Также требуется регулярное обследование у врача, позволяющее проводить мониторинг изменения размеров образования, его содержимого, состояния стенок.
Маленькие кисты, которые не мешают работе щитовидной железы, могут быть купированы с помощью гормональных тиреоидных препаратов. Однако многие врачи сегодня стараются избегать подобных назначений и пробуют контролировать кисту йодсодержащей диетой, йодопрепаратами. Почти все кисты имеют доброкачественную форму и благоприятный прогноз, но нуждаются в периодическом ультразвуковом сканировании.
Пересмотр рациона питание, соблюдение специальной диеты, а также увеличение количества потребляемого йода при этом считаются обязательными мерами предосторожности. Если же кистозное уплотнение в размерах превышает 1 см, врачами назначается проведение пункции и последующее введение в полость левой доли склерозанта.
Склерозирование кисты щитовидки способствует склеиванию стенок образования и замедлению ее роста. Однако, если после проведения рост кисты возобновляется, специалистами немедленно назначается хирургическое удаление.
После излечения кисты щитовидной железы необходимо проведение контрольных УЗИ 1 раз в год.
Удаление кисты щитовидной железы с помощью операции применяют при больших ее размерах, например, когда она затрудняет дыхание и проглатывание пищи либо для косметического эффекта. Заметим, что есть случаи, когда удаление кисты щитовидной железы делают по жизненным показаниям, пример – злокачественное течение этой болезни.
- Большой размер кисты.
- Малигнизация.
Определить, нужно ли удаление кисты щитовидной железы, может только эндокринолог. На сегодняшний день прогрессивные врачи стали отказываться от ранее популярных тотальных операций по поводу кист, аденом или узлов ШЖ.
Прогноз относительно дальнейшего роста новообразования напрямую зависит от результатов проведенного гистологического анализа. Обычно, применение медикаментозных препаратов в таких случаях не требуется. Вполне хватает соблюдения ограниченного рациона питания с включением в него следующих продуктов:
- Морепродукты;
- Блюда, содержащие йод.
Кисту щитовидной железы лечат и при помощи народных средств. Но перед их применением желательно заручиться поддержкой врача.
Лечение народными средствами включает следующие рецепты:
- Листья грецкого зеленого ореха необходимо настоять на спирту. На стакан сырья — 500 мл спирта. Средство выдерживается две недели. Трижды на день следует принимать по 5 капель. Употребление длится месяц.
- Неплохо действуют лечебные компрессы на основе меда и свеклы. Свекла натирается на терке (желательно как можно более мелкой) и смешивается с медом в пропорции примерно 1/1. Полученную кашицу следует уложить на лист свежей капусты и приложить к горлу на всю ночь.
- Существует и ряд рецептов соков, которые должны помочь справиться с этим заболеванием. В первую очередь это касается овощных соков. Можно принимать сок картошки, огурца или же свеклы. Главное условие: овощи должны быть свежими и не обработанными вредными веществами.
Снизить риск возникновения патологии можно, придерживаясь определенных правил:
- Профилактика включает в себя, прежде всего, регулярный осмотр у эндокринолога. Он помогает диагностировать возникновение кисты на ранних этапах, её рецидивы. Осмотр проводится с периодичностью 1 раз в год при отсутствии нарушений ранее.
- Своевременно выявлять и лечить болезни щитовидной железы.
- Дополнительно профилактические меры включают в себя обогащение рациона питания витаминно-минеральными комплексами, в состав которых входит йод.
- Для предупреждения нарушений функционирования щитовидной железы следует ограничить нахождение под прямыми лучами солнца и любое другое воздействие излучения.
Периодическое посещение эндокринолога — это обязательное условие, позволяющее своевременно диагностировать и корректно лечить кисту щитовидной железы.
Киста щитовидки — это одно объемное образование или несколько небольших, которые возникают в результате определенных патологий железы. Длительное время недуг может не беспокоить пациента. Патология способна исчезнуть, особых хлопот человеку не доставив. Но иногда начинает увеличиваться в размерах киста щитовидной железы. Опасно ли это? И к каким последствиям способно привести данное образование?
Каждый пациент задается вопросом, услышав диагноз «киста щитовидной железы»: «Опасно ли это?» Прежде чем ответить на него, следует понять, с какой патологией мы имеем дело.
Многие специалисты, которые занимаются лечением такого органа, как щитовидная железа, кисты и узлы относят к одной группе. Поскольку не существует видимого разграничения. Но эти формы отличаются по структуре.
Кистой в медицине принято называть такое образование, размеры которого составляют 15 мм. Кроме того, она заполнена внутри жидкостью. Узел же обладает плотной консистенцией.
Чаще всего у женщин диагностируется киста щитовидной железы. Опасно ли это заболевание? Своевременное и правильное лечение всегда приносит положительную динамику.
Опасность вызывает первоначальная причина, ставшая источником развития новообразования. Ее может выяснить квалифицированный специалист, воспользовавшись современными методами обследования. Опасность представляют следующие причины:
тиреоидит;гиперплазия железы;инфекции;дистрофические патологические процессы в фолликулах.
На основании исследования доктор определит, способна ли киста вызвать воспалительный процесс или нагноиться. Тем самым он заключит, опасна опухоль или нет.
Тревожность вызывает образование внушительных размеров. В этом случае опасна ли киста щитовидной железы? Такие опухоли, к сожалению, нередко провоцируют возникновение злокачественных образований.
Медики спешат успокоить пациентов, у которых диагностирована киста щитовидной железы. Опасно ли это образование? Только в 10% всех диагностируемых кист. В большинстве случаев патология опасности не представляет, если рассматривать с точки зрения ее трансформации в онкологию.
Возникновение кисты может быть обусловлено структурой железы. Ведь ее составляет более 30 миллионов фолликул, наполненных коллоидом. Кроме того, спровоцировать патологию может перенапряжение.
Рассмотрим, почему возникают кисты на щитовидной железе.
Причины образований известны следующие:
психоэмоциональный стресс;реабилитационный период после тяжелого недуга;термовоздействие на организм — сильная жара или холод (такие условия способствует повышенной выработке гормонов и активности железы);йододефицит;дисбаланс, гормональные нарушения;тиреоидит — воспаление в неизмененной железе;неблагоприятная экология;отравление ядами, интоксикация;врожденные патологии щитовидки;наследственный фактор;травмы железы.
Образование на щитовидке развивается зачастую бессимптомно и медленно. Ведь маленькие размеры кисты не оказывают давления на сосудистую систему. Симптоматика начинает проявляться, когда новообразование увеличивается в размерах (иногда до 3 см и более). Такую патологию становится визуально видно.
Киста может вызывать определенный дискомфорт. На него следует обратить внимание. Ведь на начальной стадии такая патология лечится консервативно. И в других терапевтических методах не нуждается.
Симптомы доброкачественного образования в щитовидке могут быть следующие:
першение в горле;чувство небольшого уплотнения;осиплость, измененный тембр голоса;боль (может сигнализировать о нагноении);субфебрильная температура (иногда до 39-40 оС);ощущение озноба;головная боль;визуальное изменение контура шеи;увеличение лимфоузлов.
Такие признаки могут возникать периодически. Но даже однократный эпизод тревожных симптомов является поводом обращения к доктору.
По своей сути, это узел, сформированный в результате нетоксического зоба. Коллоидная киста щитовидной железы в 95% всех случаев является доброкачественной. Такая патология требует диспансерного учета. К сожалению, существует 5% кист, которые способны трансформироваться в злокачественное новообразование.
Коллоидная киста щитовидной железы возникает в основном из-за дефицита в организме йода. Иногда в основе патологии лежит наследственность. Большую роль в образовании коллоидной кисты играет чрезмерное облучение (атомные аварии и взрывы).
Начальная степень патологии клиническими признаками не проявляется. Образование до 10 мм у пациентов не ощущается и, как правило, для здоровья опасности не представляет. Увеличивающаяся киста затрудняет процесс глотания пищи, сдавливает трахеи, пищевод.
Характерными признаками, сигнализирующими о разрастании образования, являются:
приливы жара;повышенное потоотделение;периодически возникающие вспышки раздражительности;тахикардия.
Коллоидная киста в оперативном лечении зачастую не нуждается. Эндокринологи рекомендуют больному регулярное наблюдение за состоянием железы.
Данная патология медиками классифицируется как аденома. Поскольку образование содержит большое количество фолликулов, оно имеет достаточно плотную структуру. Фолликулярная аденома более опасна. Она может переродиться в аденокарциному.
Симптомами фолликулярной кисты являются следующие признаки:
плотное образование (хорошо пальпируется, иногда заметно визуально);четкие границы новообразования;отсутствие боли во время пальпации;затрудненное дыхание;ощущение кома в горле, чувство сдавливания;дискомфорт в районе шеи;частое покашливание;раздражительность;першение в горле;повышенная утомляемость;потливость;чувствительность к температурным перепадам;тахикардия;нестабильность давления;субфебрильная температура;снижение веса.
Консервативному лечению аденома практически не поддается. Иногда требуется удаление кисты щитовидной железы.
Такая патология встречается достаточно часто. Возможно, это связано с тем, что правая доля несколько превышает размерами левую. Такое строение заложено физиологически.
Киста правой доли щитовидной железы в большинстве случаев обладает доброкачественным характером. До патологических размеров увеличивается она крайне редко. Если своевременно не выявлено образование, оно может вырасти до 4-6 мм.
Пациент в этом случае ощущает следующие признаки:
неприятное сдавливание в районе шеи;затрудненное дыхание, глотание;постоянный комок в гортани.
Киста правой доли щитовидной железы (до 6 мм) лечится консервативным методом и регулярно наблюдается. Прогноз зависит от результатов гистологии. Зачастую при такой патологии не требуется применения медикаментозных препаратов. Врач рекомендует определенный режим питания, который содержит много йодсодержащих блюд и морепродуктов.
При таком новообразовании зачастую наблюдается компенсаторный механизм. Другими словами, левая доля активна, а правая — гипоактивна или находится в норме. В этом случае образование не несет опасности для жизни.
Если киста левой доли щитовидной железы увеличивается, рекомендуется произвести опорожнение полости, с введением «Склерозанта». Такой препарат осуществляет «склеивание» стенок образования и предотвращает накопление коллоидного содержимого. При гнойном или воспалительном процессе пункция определяет возбудителя инфекции. В результате доктор может назначить адекватную антибактериальную терапию.
Если после склерозирования возникает вновь киста левой доли щитовидной железы, то пациенту рекомендуется хирургическое вмешательство — резекция.
Терапевтическое лечение базируется на йодсодержащих препаратах и специальной диете. Прогноз патологии благоприятен при соблюдении всех назначений доктора.
Такая патология может сигнализировать о развивающихся недугах щитовидки, к примеру, струмы – зоба.
В основном кисты обеих долей щитовидной железы возникают в результате йододефицита. Таким образом, лечение направляется на нейтрализацию провоцирующих факторов. Для пациента разрабатывается специальный режим питания, диета. При необходимости рекомендуется посещать сеансы психотерапии, чтобы восстановить эмоциональное равновесие.
Достаточно редко встречается киста щитовидной железы у ребенка (1% всех патологий). Но самыми опасными являются именно детские эндокринные недуги. Они часто перерождаются в рак. Поскольку щитовидная железа у ребенка по своему строению отличается от органа взрослого человека. Кроме этого, она работает достаточно активно. Так как несет ответственность за вырабатывание гормона роста, синтеза белка, функционирование сердечно-сосудистой системы.
Частыми причинами развития кисты у ребенка становятся:
аутоиммунный тиреоидит (хронический);травматическое повреждение (падение, удар);недостаточное питание;острый тиреоидит;нехватка йода;плохая экология;гормональные нарушения в пубертатный период;наследственный фактор.
У детей киста щитовидки способна развиваться очень быстро. Иногда она настолько сильно давит на голосовые связки, что ребенок может потерять голос. Достаточно опасно гнойное образование, провоцирующее интоксикацию организма.
Крайне неприятным фактом является то, что в 25% случаев у детей выявляется злокачественная форма.
Методы борьбы с патологией может назначить только врач, на основании проведенного обследования. Зачастую рекомендуется соблюдение диеты, если обнаружена киста доли щитовидной железы.
Медикаментозное лечение подразумевает следующие препараты:
При недостатке секреции гормонов назначают лекарства: «Трийодтиронин», «Йодтирокс», «Тироксин».В случае повышенной секреции рекомендуются средства: «Тирозол», «Пропицил», «Дииодтирозин».Антитироидные препараты. Ускоряют выведение из щитовидки йода. Назначаются лекарства: «Мерказолил», «Пропилтиоурацил».Тиреодные средства. Восполняют в организме дефицит Т3, Т4. Рекомендованы препараты: «Тиреотом», «Левотироксин».Комбинированные медикаменты. Повышают концентрацию йода. Эффективны препараты: «Калия йодид 200», «Йодтирокс».
В некоторых случаях (при нагноении, нарушении гормонального баланса, сильном давлении на гортань, провоцирующим удушье) может быть рекомендовано оперативное вмешательство. Эндокринологи предпочитают прибегать к малотравматичному методу — склеротерапии.
Не стоит ограничиваться только медикаментозными препаратами. Эффективно лечится киста щитовидной железы народными средствами. Но перед их применением желательно заручиться поддержкой врача.
Народное лечение кисты щитовидной железы подразумевает следующие методы:
Настойка «Заманихи». 20 капель препарата разводят в 100 мл кипяченой воды. Такой раствор употребляют на протяжении месяца дважды в день.Травники советуют применять дубовую кору. Ее следует прикладывать на кисту в виде компресса.Листья грецкого зеленого ореха необходимо настоять на спирту. На стакан сырья — 500 мл спирта. Средство выдерживается две недели. Трижды на день следует принимать по 5 капель. Употребление длится месяц.Эффективны компрессы из йодированной соли. Последнюю заворачивают в ткань, и накладывают на шею.Рекомендуется воспользоваться янтарными бусами. Существует мнение, что ношение такого украшения позволяет остановить рост кисты, узлов щитовидки. Иногда патология может даже рассосаться.
Прогноз патологии полностью зависит от гистологического фактора. Образование доброкачественного характера полностью излечивается.
Очень опасно, если не лечится киста щитовидной железы. Последствия могут быть достаточно удручающими. Подобная халатность способна привести к дегенерации тканей органа. Или, что еще хуже, доброкачественная киста трансформируется в злокачественную.
Периодическое посещение эндокринолога — это обязательное условие, позволяющее своевременно диагностировать и корректно лечить кисту щитовидки.
Признаки и симптомы кисты щитовидной железы Причины кисты щитовидной железы Опасна ли киста щитовидной железы? Виды кисты щитовидной железы Лечение кисты щитовидной железы Удаление кисты щитовидной железы Лечение кисты щитовидной железы народными средствами
Киста щитовидной железы – это полости в виде узлов, наполняющиеся жидким содержимым. Это очаговые образования, похожие на капсулу. Их определяют несколькими методами, среди них пальпаторный, основанный на ощупывании. Также распространен метод осмотра визуального характера. Внешне киста щитовидной железы схожа с плотными пузырьками, в которых находится жидкость.
Часто в будничной суете люди не замечают нежданного появления кисты. Начальная симптоматика не является очевидной. В шее из-за увеличения кисты появляется характерная сжимающая боль, особенно в области расположения чужеродного образования.
Перечислим симптоматику яснее:
В шее возникают болевые ощущения, и их давность установить очень сложно.
В горле возникает постоянное ощущение комка, или першения.
Затрудняется глотания, этот симптом зависит от меры прогрессирования заболевания.
В дыхании возникают нарушения – щитовидка увеличивается, часть органа оказывается за пределами гортани, давя на нее, а также на стенки трахеи, которая находится за щитовидкой.
Лимфатические узлы на шее уплотняются, это заметно опытному врачу – процесс метастазирования характерен только для образований, которые называют злокачественными.
Во многом симптоматика зависит от вида кисты. Это образование бывает достаточно сложным. Так, при коллоидной разновидности замечается потоотделение, тахикардия. Если она доброкачественная, то могут наблюдаться проявления:
При нагноении появляется своеобразная боль.
Может подняться показатель субфебрильной температуры тела, она будет составлять 39-40 градусов.
Часто появляется ощущение озноба.
Появляется головная боль, которую невозможно объяснить другими симптомами.
Лимфоузлы заметно увеличены.
Также проявления и признаки зависят от размеров кисты. Если она не превышает 1 см., то выявить её практически невозможно. Когда поражена правая доля – проявляется агрессивность, глаза чрезмерно выпуклые. Для того, чтобы выявить появление левосторонней кисты, нужно медицинское исследования. Если размер составляет 1-3 см.:
Она может определяться при пальпации.
На шее появляется деформация.
Периодически в горле и шее возникает чувство дискомфорта.
Если образование крупное – проявления и симптомы будут очевиднее:
Заметен достаточно большой нарост под эпидермисом на шее.
И др. Проявления симптоматики могут быть редкими, периодическими. Когда эпизоды разовые – побороть болезнь намного легче. Лучше при первом же недомогании обращаться к специалистам. Сам пациент в состоянии увидеть только большую кисту, которую трудно устранить консервативными методами терапии.
Важно знать, отчего может возникнуть киста. Это поможет принять меры, чтобы она не появлялась. Большое значение имеет структура самой ткани железы. В нее входит более 30 миллионов фолликул, которые наполняются коллоидом (ацинусы и везикулы). Под коллоидом подразумевается особая белковая гелеобразная жидкость, состоящую из протогормонов. Это – особая разновидность веществ, функционирующих в клетках, в которых они воспроизводятся. Когда течение гормонов и отток коллоидного вещества нарушается, размер фолликул увеличивается, образуются небольшие кисты. Часто они являются множественными.
Часто подобное расстройство здоровья проявляется из-за перенапряжении. При этом, происходит перерасход объема энергоснабжающих гормонов. Напомним, что сюда относят Т3 (трийодтиронин), а также Т4 (тироксин). Стандартные причины кроются в:
Наступлении реабилитационного периода после особо тяжелого заболевания, возможно – термовоздействия.
Из-за сильных холода или жары, которые повлияли на пациента.
Повышении выработки гормонов и активности железы.
В последнем случае у плотности ткани железы постепенно уходит эластичность. Она преобразуется в измененные участки, образуются полости, которые наполняются соответствующей жидкости. Также в них собираются разрушенные клетки. Также на здоровье щитовидной железы влияют:
Процесс воспалительного рода, который касается неизмененной железы — тиреоидита.
Сильная интоксикация, отравление ядами.
Сбои в работе гормонов, дисбаланс.
Несоответствующая нормам жизни окружающая среда, недостаточная экология.
Патологии органа, заложенные от рождения.
Наследственные сопутствующие факторы.
Самая частая причина – гиперплазия с дистрофией фолликул (микрокровоизлиния). Она характерна для травм, ударов.
У такой болезни, как киста щитовидной железы, есть определенный патогенез. Если запускать случай – будут возникать следующие риски:
перерождение в злокачественную болезнь.
Когда внутрь кисты начинает течь кровоизлияние, появляется терпимая боль. Размеры «шишки» увеличиваются. Лечебное вмешательство необязательно, когда вторичная инфекция отсутствует. Такое образование рассосется само.
Редко возникает такое опасное явление, как перерождение кисты железы. Это более свойственно так называемым узлам кисты. Чтобы киста начала воспаляться – необходимы сопутствующие факторы:
Интоксикация органа или всего организма.
Рост размеров лимфатических узлов на шее.
Достаточно высокая, опасная температура (40-41 градусов).
Эта симптоматика говорит о наступлении стадии патогенеза. По статистике, 90% диагностированных пациентов с кистой щитовидной железы не подвергаются опасности образования онкологического заболевания. О рисках сигналят первопричины появления кист:
дистрофические изменения фолликул,
процессы инфекционного характера.
Ответить на волнения относительно того, опасна ли киста щитовидной железы, после некоторых исследований может эндокринолог. К такому выводу приходят после получения данных о склонности к новообразованиям нагноений, воспаления. Об осложнениях и патогенезе говорят определенные проявления:
Гипертермия – значительное повышение температуры.
Болезненные проявления в локализованной области образования кисты.
Нельзя допускать, чтобы размер кисты стал большим – тогда образуются узлы. Они несут большую опасность малигнизации.
Встречаются случаи единичных и множественных образований, автономных токсических и спокойных кист нетоксичного типа. Также они могут стать доброкачественными или злокачественными. На объем кист обычно приходится одна двадцатая от всех узлов самого органа, щитовидной железы.
Что делает кисту единичной или множественной? В них обычно есть жидкость или клетки крови. Если гормонов выделяется слишком много — у пациента проявляются симптомы расстройства здоровья щитовидной железы. Недостаток гормонов тоже говорит о заболевании органа. Часты случаи гипотиреоза, который возникает как следствие болезни Хашимото. Это особое поражение щитовидки, провоцирующее воспалениями и аутоиммунными поражениями.
Коллоидная киста щитовидной железы – одна из разновидностей болезни. Это — коллоидный узел, он образуется как результат нетоксического зоба. Узловыми образованиями называют расширенные фолликулы, у которых велика плотность тиреоцитов, служащих прослойкой на стенках. Если в клетках железы структурных значительных изменений не происходит, то образуется узловой зоб. При изменении тиреоидной паренхимы образуется зоб диффузно-узлового типа. Из диагностированных порядка 95% обладают коллоидными новообразованиями вполне доброкачественного характера. Тогда предстоит только обеспечить диспансерное наблюдение. А у 5% есть риск трансформаций в онкопроцесс. Считается, что такой тип кист не требует лечения.
Фолликулярная киста щитовидной железы обладает другой клинической картиной. Её лучше называть фолликулярной аденомой. Состав подобного образования основан на большом объёме клеток – фолликулов. У них достаточно плотная структура, полость, как в кисте, отсутствует. Она редко может клинически проявляться на начальных стадиях. Визуально она будет заметна только при должном увеличении. Когда происходят заметные деформации – возрастает риск малигнизации. Чаще всего такой вид кисты появляется у женщин. Его симптомы следующие:
Болезненных ощущений при пальпации не возникает.
Четко ясны границы образования.
Если киста развита хорошо – вес тела падает.
Область шеи тяготится ощущением дискомфорта.
В горле как будто появляется комок, сдавливание.
Частые приступы покашливания.
Быстро наступает чувство утомляемости.
Перепад температуры вызывает сильные ощущения.
Завышено артериальное давление.
Нашли ошибку в тексте? Выделите ее и еще несколько слов, нажмите Ctrl + Enter
Множественные кисты щитовидной железы – явление, которое сложно назвать диагнозом. Это, скорее, заключение инструментальных исследований. Среди таковых — УЗИ. Подобное образование выявляется посредством специального ультразвукового сканирования. По статистике, это считается начальной патологической гиперплазии структуры ткани, патогенез недостаточности солей йода. Это – самый распространенный первый сигнал о развитии патологии в щитовидной железе. Самая частая причина болезни – йододефицит. Процесс лечения в данном случае направляют на нейтрализацию сопутствующих факторов. Воздействие бывает:
восполняющим (относительно йода).
Злокачественные кисты щитовидной железы также называют раком. Их встречают очень редко, если сравнивать с аденокарциномами. Их сложно диагностировать, часто для этого назначают дополнительную биопсию. Их рост медленный, а при обнаружении тенденций к его ускорению и увеличению в объемах лечащий специалист посылает пациента на дополнительные обследования. Сложно ориентироваться только на размер кисты. Намного показательнее воспаления органа.
Это – самая распространенная классификация кист. Кроме того, можно выделить ряд разновидностей:
Киста левой доли щитовидки.
Киста на перешейке щитовидной железы.
Мелкие кисты щитовидной железы.
В большинстве случаев, сбой в работе щитовидной железы связан с состоянием гормонов. В некоторых случаях опасный сбой считается одним из возрастных проявлений.
Лечение кисты щитовидной железы назначают при определенных проявлениях. В частности, важно, каких размеров достигло её увеличение. Нужно, чтобы киста достигала трех сантиметров. Также многое зависит от поступающих жалоб пациента. Бывают случаи, когда её размеры оказываются опасными для соседних органов, она при увеличении давит на них, проявляются другие болезненные симптомы. Например, повышается температура тела, возникает склонность к малигнизации кисты.
Главным средством в лечении подобных заболеваний является их опорожнение. Для этого используют тонкую иглу. Если заболевание сопровождается нагноением или озлокачествлением, или при исследованиях выявлен подобный риск – в случае рецидива будет актуальной повторная пункция. Есть метод, основанный на вводе в полость кисты специальных препаратов — склерозантов (таких, как этиловый спирт), то есть, метод склерозирования. Благодаря ему начинается благотворное спадание и рубцевание кисты. Показанием к оперативному вмешательству при наличии кисты данного органа является быстрое скопление в ней жидкого состава.
Если она пока небольшая – то есть, не достигла 3 см. – и пациент не жалуется на состояние, лечение будет заключаться в курсе из фармакологических препаратов. Они применяются как терапия при диффузном нетоксическом зобе. Сюда относят ряд препаратов тиреоидных гормонов, лекарства с йодом. Цель такой методики — контроль ТТГ, а также организация ультразвукового исследования самой щитовидной железы. Когда терапия основана на препаратах с йодом – сначала выявляют состояние антител щитовидной железы. Это помогает исключить аутоиммунный тиреоидит.
Пункция кисты щитовидной железы показана, если нужно достичь лечебной и диагностической поставленной цели. Содержимое кисты изымают и отправляют для обязательного цито-гистологического исследования. Для процедуры нужна очень тонкая игла. С её помощью делается прокол в образовании, через которую под воздействием давления изымают содержимое.
Лечебная пункция показана только при больших размерах кисты и жалобах клиента. Часто проводят повторную процедуру пункции. Когда рецидив повторяется, используют другие подходящие методы.
После проведения подобной операции и появления активного абсцесса определяют наличие и степень воздействия инфекционного агента, чувствительность у пациента к антибиотикам. Завершает курс какой-либо из противовоспалительных и антибактериальных препаратов.
Для операционного лечения должны выявляться определенные показания:
Синдром сдавливания на близлежащие органы и кровеносные сосуды в шее.
Частое возникновение быстрых рецидивов, что бывает после пункционной процедуры.
Если показания налицо – необходимо удаление доли органа (гемиструмэктомия).
Чтобы получить направление на удаление кисты, нужно провести определенные анализы и специальные подготовительные процедуры. Среди них:
Кровь на ВИЧ, гепатита, венерических видов заболеваний.
Операция, которую проводят на щитовидной железе, бывает частичной или полной, если образование связано с процессом аутоиммунного рода, без удаления органа полностью не обойтись. Используя современные технологии, специалисты оставляют фрагмент структур. Это так называемый гортанный нерв, система паращитовидных желез. Для удаления большой кисты делают общий наркоз. Длительность операции — не более 1 часа. Затем следуют 3 недели, необходимые для восстановления. Кисты коллоидного вида не оперируют, их наблюдают в динамическом порядке.
Существует несколько методов удаления щитовидных желез.
проведение операции на самой щитовидной железе.
Склеротизация представляет из себя введение в кисту склерозанта. Он служит провокатором закупорки мелких кровеносных сосудов, происходит естественный ожог стенок кисты, её стенки спадают, а затем следует процесс рубцевания. Наладив контроль УЗИ, врач вводит в шишку тонкую иглу. Содержимое из полости выходит. Процесс его устранения напоминает отсасывание. Количество забираемого вещества не превышает 90% всего объема. Затем, также с помощью иглы, в кисту вливают 96% или 99% спирт (этиловый). Его объем должен составлять 20-50% от удаленного вещества. Но общий объем спирта не должен быть намного больше десяти миллилитров. Спустя две минуты введенную жидкость удаляют. Этого промежутка достаточно, чтобы произошел ожог внутренних стенок кисты. Склеротизация – одна из малоболезненных видов медицинского вмешательства.
У операции бывают побочные явления:
болевые ощущения, когда вводят спирт.
Выход спирта за пределы шишки.
Лазерную коагуляцию также называют методом локальной гипертермии. Это – обновленный способ удаления кисты щитовидной железы. Он заключается в использовании лазера, который воздействует на участок с кистой. Одновременно ведется контроль ультразвуком. С помощью лазера в области кисты создается гипертермия. Благодаря лазерной коагуляции белка начинается разрушение её клеток. Продолжительность операции – порядка 5-10 мин. Кроме того, налицо следующие плюсы:
минимум побочных эффектов;
Часто прибегают к хорошей альтернативе перечисленным методам — хирургическому вмешательству на щитовидной железе. Такая мера будет уместной при излишне больших размерах кисты и опасности озлокачествления. Популярна операция по гемиструмэктомии (удалению доли железы). Бывает ситуация, когда цели операции расширяются до тиреоидэктомических (абсолютное удаление органа). Затем обязательно предстоит курс терапии заместительного типа, которую базируют на гормонах щитовидной железы.
Многих интересует питание, которое поможет при кисте щитовидной железы. Это одна из средств восполнить йододефицит. Это вещество содержится во многих продуктах:
Все разновидности морепродуктов.
Противопоказан излишек сладких блюд. Вредны копчености, жареная еда, консервы, сало. Для соления пищи лучше применять йодированную или морскую разновидность солей.
Лечение кисты щитовидной железы народными средствами не признается эндокринологией. Народные но бывают такие образования, которые лечатся щадящими методами. Какие рецепты предлагает народная медицина?
Настойка заманихи – смесь из 20 капель со 100 миллилитрами обычной кипяченой охлажденной воды. Употреблять дважды в день, курс – 30 суток. Заманиха славится своим иммуномодулирующим действием, она способна активизировать тонус, давать энергию.
Часто травники советуют применять дубовую кору. Её прикладывают по методике компресса к выявленной кисте, так, чтобы полностью покрывать шишку.
Часть листьев зелёного грецкого ореха используют, чтобы создать настойку на спирту. Нужны стакан листьев, которые сорваны в молодом виде, и 500 миллилитров спирта. Время выдержки — 2 недели. Принимать по порциям по 5 капель трижды в сутки, можно запивать водой. Курс – месяц.
Настой из листьев грецкого ореха. Сырье в количестве 100 граммов залить кипятком (половина литра), выдерживать не более получаса. Принимать процеженный отвар месячным курсом, в течение суток. Издавна люди знали, что в грецком орехе хранится йод в самом натуральном виде.
Применяйте йодированную соль – заворачивайте её в ткань и делайте компрессы.
В сырой свекле тоже много йода. Её надо натереть, обернуть тканью и прикладывать к шишке.
Медовый вид компресса делается из смеси ложки мёда с горсткой ржаного хлеба, эту массу держат на больном месте.
Полезно масло льна, принимать по чайной ложке, в день – два раза. Курс – 30 суток.
Привязать к больной шее на несколько часов кору дуба, пока она свежая.
Воспаление щитовидной железы спадает, если в течение минуты дважды в день по шишке проводят холодным льдом.
Лапчатку также можно настаивать в термосе. 100 граммов корня измельчить, залить литром водки. Залить в термос и настаивать месяц. Принимать порцией по 30 капель, не ранее чем за полчаса до приема еды. Время курса – 30 дней.
На ночь обрабатывать область кисты компрессами. Применяют тертую свеклу, богатую йодом, в сочетании с мёдом. Эту смесь укладывают на капустный лист.
Кроме того, специалисты рекомендуют свежие соки из овощей – моркови и свеклы, используют также огурцы и картофель. Популярна такая методика, как бусы из янтаря. Они должны плотно прилегать к шее. Их носят не снимая не менее 3 лет, затем меняют.
Существует народная методика, основанная на лечебных чаях. Она очень эффективна. Чаи делают из разных трав, среди которых свою эффективность доказали следующие:
Чай заваривают из любой перечисленной растительности, дважды в день. Также их можно комбинировать на свой взгляд.
Любая народная рецептура – это воздействие на организм. Проконсультируйтесь с лечащим врачом, чтобы выбор был правильным, не оказав побочного эффекта.
Проведенные в последние годы исследования подтвердили предположение медиков о том, что узловые образования щитовидной железы остаются самыми распространенными заболеваниями этого органа. Эти процессы могут протекать в виде узловых и кистозных новообразований этой железы внутренней секреции – в первом случае определяется паренхиматозная, тогда как во втором – полостная структура, в которой обнаруживается жидкость. Однозначно говорить о том, какова природа узла нельзя – до установки диагноза и назначения эффективного лечения должно быть проведено комплексное и всестороннее обследование пациента, результаты которого позволят не только ответить на вопрос, какое заболевание развилось, но и в чем его причина.
Узлы и кисты щитовидки представляют собой изменения структуры этого органа, способные в процессе своей эволюции переходить друг в друга. Узлом щитовидной железы в эндокринологии называют образование паренхиматозной структуры, которое обладает собственной капсулой, отграничивающей его от здоровой ткани органа. Кистой щитовидной железы называют новообразование, которое обладает не только капсулой, но и полостью, заполненной коллоидом (особой жидкости, содержащей в большом количестве гормоны, продуцируемые клетками органа).
И в том, и в другом случае патологические изменения в железе могут достаточно продолжительное время существовать бессимптомно – в этом случае они обнаруживаются только во время профилактического осмотра, включающего проведение ультразвукового исследования органов, расположенных на передней части шеи.
Если узлы щитовидной железы достигают значительных размеров, они оказывают воздействие на органы и ткани расположенные в непосредственной близости – именно поэтому у пациентов могут возникать жалобы на удушье изменение тембра голоса, различные нарушения глотания, появляется чувство инородного тела в горле, возникает боль. Кисты, в отличие от узлов, могут нагнаиваться — попадание инфекции провоцирует острый воспалительный процесс в органе, который сопровождается развитием тяжелой интоксикации, повышением температуры, резкой болезненностью непосредственно в зоне проекции измененного узла, а так же в окружающих структурах. Кроме того, и узлы, и кисты могут малигнизироваться – причины злокачественного перерождения клеток удается выявить далеко не всегда, поэтому эндокринологи настаивают на том, что пациенты с узловыми или кистозными образованиями ткани щитовидной железы должны находиться под постоянным динамическим наблюдением.
Проведенные исследования утверждают, что такие изменения в промышленно развитых странах обнаруживаются у 10%-15% взрослого населения. Безусловно, у подавляющего большинства пациентов эти новообразования остаются я доброкачественными, но угроза развития злокачественной опухоли заставляет пациента проходить регулярные осмотры у врача и сдавать рекомендованные анализы.
Узловыми изменениями в щитовидной железе могут проявляться следующие заболевания:
- узловой коллоидный зоб;
- кистозно-фиброзная аденома;
- простая киста щитовидной железы;
- карцинома.
Эти заболевания гораздо чаще возникают и диагностируются у женщин, причем с возрастом вероятность возникновения узла существенно увеличивается.
Причинами, воздействия которых провоцируют патологические изменения в ткани органа, могут становиться:
- генетическая предрасположенность;
- недостаточное поступление йода с водой и пищей;
- токсическое воздействие веществ, используемых в промышленности и сельском хозяйстве;
- необходимость использования лучевой терапии и рентгеновских лучей для диагностики и лечения заболеваний человека.
В том случае, когда приведенные исследования обнаруживают единственный узел в ткани щитовидной железы, делается заключение о солитарных изменениях, тогда как при обнаружении нескольких узлов диагностируется множественная аденома. В зависимости от того, вырабатываются ли в ткани узла гормоны щитовидной железы или нет, ставится заключение о токсическом или спокойном узле.
Если рассматривать строение щитовидной железы, то видно, что этот орган эндокринной системы состоит из множества мелких долек, образованных фолликулами. В них происходит активный синтез гормонов щитовидной железы, которые оказывают влияние почти на все виды обменов в организме, а так же их накопление. Снаружи такой ацинус окружает сеть капилляров, через стенку которых гормоны попадают в системный кровоток. Белковое вещество особой структуры, называемое коллоидом, заполняет собой полости внутри ацинуса – именно оно является депо прогормонов в организме. Если какой то участок ткани щитовидной железы начинает вырабатывать большее число коллоида, то формируется киста, которая будет иметь тенденцию к увеличению ее объема. В зависимости от того, происходит рост быстро или медленно, врач может косвенно судить о доброкачественности объемного процесса в органе.
Злокачественные кисты щитовидной железы (киста-рак) встречаются гораздо реже, чем аденокарциномы — без проведения тщательного обследования врач не может поставить точный диагноз и определить характер нового образования. И узлы, и кисты щитовидной железы в подавляющем большинстве случаев отличаются медленным ростом. Обнаружение тенденции к ускорению и увеличению объема новообразования заставляет врача назначить пациенту внеочередное обследование. Говорить о том, что узлы и кисты щитовидной железы исчезают самостоятельно, удается говорить только, к сожалению, в незначительном числе случаев – рассасываться могут только небольшие по размеру кисты, возникающие в ответ на незначительные воспаления в органе.
Для определения стадий, размера и возможного характера узла щитовидной железы используется ультразвуковое исследование органов шеи.
В зависимости от стадии УЗИ может выявить:
- однородный изоэхогенный узел – его плотность практически одинакова с окружающей тканью органа, но по краям обнаруживаются существенное усиление кровообращения и расширение сети кровеносных сосудов, это структуру окружающих.
- неоднородный изоэхогенный узел — в этом случае могут обнаруживаться различные изменения ткани внутри капсулы узла. Эти изменения могут варьироваться от единичных и незначительных до обнаружения участков кистозной дегенерации (внутри узла обнаруживается небольшая киста с уровнем жидкости в ней).
- неэхогенный (гипоэхогенный) узел — обнаруживается в том случае, если нормальная ткань щитовидной железы в этом участке органов полностью разрушилась, а внутри образовавшейся плотной кисты находится большое количество погибших клеток и жидкости. Именно в этом случае диагностируется типичная киста щитовидной железы.
Этап рассасывания кисты обычно растягивается на значительное время, в это время происходит замещение погибших клеток органа рыхлой соединительной тканью. Этап рубцевания характеризуется образованием на месте узла или кисты плотного рубца. Если воспалительный процесс в органе выходит за рамки стадии узла (начинается рассасывание и рубцевание очага), то восстановление структуры органа невозможно.
На ранней стадии развития патологического процесса обнаружить какие-то специфические симптомы, свойственные только узлам щитовидной железы, практически невозможно. Пока эти новообразования сохраняют небольшой размер, они ничем не проявляют себя клинически, поэтому нельзя получить от пациента какие-то жалобы. В этом случае узлы щитовидной железы становятся случайной находкой, обнаруживаемой во время профилактического осмотра или обследования, назначенного для диагностики других болезней.
На этапе, когда узел достигает размера 5 мм и более, он может обнаруживаться и пальпаторно – прощупать новообразование удается только в том случае, когда оно располагается в непосредственной близости от края органа или близко от поверхности. Ощущается патологический очаг как участок плотноэластической ткани, расположенный под кожей – он не смешается при попытке надавливания и отличается на ощупь от нормальной ткани щитовидной железы.
За квалифицированной медицинской помощью пациент обращается чаще всего только в тот момент, когда узел становится отчетливо заметным – новообразование изменяет видимые контуры шеи и визуализируется (чаще посторонними). В подавляющем большинстве случаев эти изменения обнаруживаются только тогда, когда размер узла (узлов) превышает 3 см, что значительно сокращает возможности назначения консервативной терапии.
На этой стадии развития патологического процесса пациент может предъявлять жалобы на:
- боли в шее, причем больной не всегда может указать давность этих неприятных ощущений;
- появление першения и ощущения комка в горле – затруднения глотания прогрессируют по мере прогрессирования заболевания;
- нарушение дыхания – увеличенная в размере щитовидная железа или часть этого органа передавливает гортань и трахею, проходящие позади щитовидки;
- изменения голоса – ткани железы передавливает гортанный нерв, отвечающий за иннервацию голосовых связок;
- уплотнение лимфатических узлов, расположенных на шее, должно настораживать доктора – метастазирование свойственно только для злокачественного новообразования в этой эндокринной железе.
В том случае, когда в структуре щитовидной железы формируется автономный («горячий») узел, на первый план выходят симптомы, свойственные для гипертиреоза – пациент жалуется на возникновение приступов беспричинного сердцебиения, нарушения ритма сердца, приливы жара, необъяснимое возбуждение, эмоциональную нестабильность, выпячивание глаз (экзофтальм).
Если в процессе обследования пациента обнаруживается, что в ткани щитовидки присутствует только единичный (солитарный) узел, то обязательно проведение комплексного обследования, результаты которого позволят исключить или подтвердить присутствие злокачественного новообразования в органе. У таких больных часто отмечается прогрессирование заболевания (рак щитовидной железы в настоящее время остается одной из наиболее инвазивных опухолей человеческого организма) – обнаруживается быстрый рост первичного опухолевого очага, а также поражение регионарных лимфатических узлов. Если результаты исследования подтверждают присутствие нескольких узлов (множественная аденома), то прогноз заболевания, безусловно, более благоприятный, хотя обследование также необходимо. Даже использование современных методов диагностики далеко не всегда позволяет вовремя поставить точный диагноз – именно поэтому пациенты с выявленными объемными процессами в щитовидной железе должны оставаться под диспансерным наблюдением квалифицированного эндокринолога.
Говорить о том, что узловые и кистозные изменения совершенно безопасны для пациента (если проведенное обследование позволило исключить злокачественные новообразования) совершенно безопасны для пациента, не приходится. Даже при благоприятном развитии заболевания возможно возникновение воспаления и нагноения – эти состояния будут проявляться сильной болью, явлениями системной интоксикации, высокой температурой, увеличением лимфатических узлов, что требует обязательного активного лечения.
В том случае, когда нагноившаяся киста достигает большого размера, она также будет сдавливать окружающие органы и ткани – активное и своевременное лечение позволяет добиться быстрого устранения симптомов болезни и ее осложнения.
У 8% пациентов первоначально доброкачественные узлы щитовидки малигнизируются – для профилактики этого осложнения необходимо динамическое диспансерное наблюдение у врача-эндокринолога.
Первым и самым важным методом диагностики узловых и кистозных новообразований щитовидной железы остается сонографическое исследование – УЗИ щитовидной железы может быть выполнено пациентам любого возраста. В процессе обследования необходимо определить размер и структуру новообразования, его тип (по возможности).
Если в щитовидной железе обнаруживается единичный узел, то следующим этапом диагностики становится пункционная тонкоигольная биопсия. Для проведения этого исследования в полостное образование под контролем ультразвукового датчика вводится тонкая игла, через которую выполняется аспирация содержимого узла. Полученную жидкость направляют на цитологическое и гистологическое исследование. Уже на основании визуальной оценки полученной жидкости врач, выполняющий пункцию, может сделать предварительное заключение относительно природы узла. Если во время осмотра видна желтоватая жидкость, то вероятно, что данное образование является врожденной кистой железы. Если в шприце и пробирке виден гной, то вероятно, что у пациента абсцесс щитовидки. Типичная киста железы содержит в себе геморрагическую жидкость, в которой во время лабораторного исследования обнаруживаются отдельные клеточные элементы и строма органа.
Если врач уверен в доброкачественности пунктированного образования, то после удаления содержимого кисты ее полость может быть заполнена специальным склерозирующим раствором – примерно в 50% случаев такое лечение поможет полностью избавиться от заболевания.
Для оценки функциональных возможностей щитовидной железы и эндокринной системы организма пациенту назначают лабораторные исследования – проводится определение уровня гормонов, продуцируемых клетками эпителия органа (тироксина, тирозин а и ТТГ).
Выполнение сцинтиграфии – сканирования ткани щитовидной железы после введения в организм пациента радиоактивных изотопов йода или технеция, помогает определить характер узла, его гормональную активность и состояние непораженной ткани органа. В зависимости от того, как накапливается использованный изотоп, все обнаруженные узлы делятся на:
- теплые узлы – в них поглощается такое же количество йода или технеция, как и в непораженных частях органа;
- горячие узлы – в них поглощается большее количество изотопа, чем в неизмененной ткани щитовидки;
- холодные узлы – в них не происходит накопления использованного материала, поэтому удается визуализировать только непораженную часть щитовидной железы у пациента. такие пациенты требуют углубленного обследования, ведь в 10-15% случаев такая картина свидетельствует о раке (аденокарциноме) щитовидной железы.
В подобной ситуации для уточнения диагноза обязательно проводится компьютерная или магниторезонансная томография. При выявлении признаков сдавления органов шеи показана ларингоскопия и бронхоскопия, позволяющие исключить патологические новообразования в органах дыхательной системы, которые встречаются значительна чаще.
При обоснованном подозрении на наличие злокачественного новообразования в ткани щитовидной железы выполняются рентгенографические исследования этого органа эндокринной системы – пневмография, демонстрирующая распространение опухоли на окружающие ткани, ангиография, показывающая особенности кровоснабжения, а также рентгеноскопия пищевода с контрастированием сульфатом бария. При подозрении на прорастание трахеи выполняются рентгеновские снимки и этого органа.
Тактика лечения пациента с выявленными узловыми и кистозными изменениями в органе напрямую зависит от количества патологических очагов в ткани органа, их размера, возраста пациента, общего состояния его организма.
В случае, когда обнаруживается несколько узлов, размер которых не превышает 1 см, то за больным ведется динамическое наблюдение – медицинские манипуляции и прием лекарств в этом случае не показаны. Если же обнаруживается единичный небольшой узел, то он также может быть оставлен под наблюдением врача, но каждые 3 месяца показаны повторная консультация эндокринолога и лабораторные исследования.
Тактика лечения кисты зависит от ее размера и динамики процесса – кисты большого объема, как и образования, которые быстро после пунктирования снова заполняются коллодием, также являются показанием к оперативному лечению. Небольшие кисты после заполнения их растворами склерозантов могут в дальнейшем лечиться консервативно – врач-эндокринолог в этой ситуации ограничивается назначением препаратов йода и тиреоидиных гормонов. Контроль состояния больных в этом случае должен повторяться ежемесячно (проводится осмотр врача и лабораторные исследования), а 1 раз в 3 месяца повторят ультразвуковое исследование органов шеи. В этом случае резкое возрастание уровня гормонов или антител в крови требует немедленного отказа от дальнейшего проведения терапии и обследования больного, направленного на исключение существования у него аутоиммунного тиреоидита.
Если по результатам пункции обнаруживается гнойное расплавление щитовидной железы или ее части, то обязательным компонентом лечения становятся антибиотики и дезинтоксикационная терапия. Желателен подбор препаратов по результатам микробиологического и бактериологического исследования полученного биоптата.
Во всех других ситуациях оперативное лечение остается вариантом, позволяющим избавить пациента от многочисленных симптомов заболевания и избежать возможных осложнений. При доброкачественном процессе выполняется частичная резекция ткани щитовидной железы (чаще всего ограничиваются резекцией ее доли) что не нарушает гормонального статуса организма пациента.
В том случае, когда врач устанавливает, что узел в щитовидной железе имеет злокачественный характер, выполняется тотальная струмэктомия с последующим назначением заместительной гормональной терапии. Кроме того, обязательно назначение препаратов кальция, ведь при тотальной резекции неизбежно удаляются и паращитовидные железы.
Прогноз при узлах и кистах щитовидной железы напрямую зависит от гистологической структуры новообразования. При доброкачественных узлах возможно полное выздоровление пациента, тогда как при кистозных изменениях достаточно часто возникают рецидивы патологического процесса. В случае обнаружения злокачественных новообразований органа прогноз напрямую зависит от опухоли и ее распространения по организму – раннее выявление и своевременное удаление опухоли обещают выздоровление, тогда как случаи запущенной аденокарциномы часто завершаются летально. Именно поэтому врачи всех специальностей настаивают на том, что любые узловые изменения щитовидной железы легче предупредить, чем вылечить впоследствии.
источник


 Патологии воспалительного характера, затрагивающие половую систему (эндометрит, аднексит и др).
Патологии воспалительного характера, затрагивающие половую систему (эндометрит, аднексит и др). Ощущение дискомфорта в месте формирования опухоли. Может появиться боль, отдающая в лобок и крестец.
Ощущение дискомфорта в месте формирования опухоли. Может появиться боль, отдающая в лобок и крестец.
