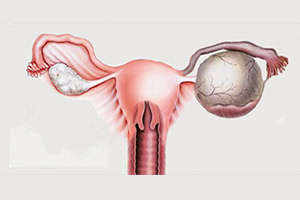
Полостное доброкачественное образование, развивающееся из околояичникового придатка и имеющее эмбриональное происхождение, называется параовариальной кистой. Она часто существует бессимптомно и обнаруживается при проведении ультразвукового исследования органов малого таза. Жалобы возникают при значительных размерах новообразования и развитии осложнений. Параовариальная киста яичника самостоятельно не рассасывается, лечение – оперативное.
И у мужчин, и у женщин имеются органы, которые закладываются во время зародышевого развития, но полностью не развиваются. Они являются рудиментарными, или утратившими свое значение. У женщин около каждого яичника, как справа, так и слева, в широкой связке матки находится образование, относящееся к рудиментарным органам – это околояичниковый придаток, или параофорон. Он представлен сетью тонких разобщенных канальцев, заканчивающихся слепо. Именно из канальцев параофорона при нарушении процессов эмбрионального развития возникают параовариальные кисты.
Рост истинных кистозных опухолей происходит за счет деления эпителиальных клеток, выстилающих внутреннюю поверхность их капсулы. Эти клетки способны к патологическому перерождению. Киста параофорона не является истинной, так как формируется совершенно по-другому: канальцы вырабатывают жидкость, которой некуда деваться, она скапливается, образуя полость. Увеличение в объеме происходит за счет растяжения стенок жидким содержимым. Вследствие такого механизма возникновения образование не озлокачествляется.
Основой появления кистозного образования параофорона служит нарушение дифференциации тканей на этапе эмбрионального развития. Способствуют его возникновению:
- нарушения менструального цикла;
- преждевременное половое созревание;
- эндокринологические заболевания (гиперфункция, гипофункция щитовидной железы и др.);
- хронические воспалительные процессы женской половой сферы;
- бесконтрольный прием средств гормональной контрацепции;
- самопроизвольные выкидыши;
- искусственное прерывание беременности;
- длительные солнечные ванны, увлечение искусственным загаром;
- чрезмерные тепловые процедуры (горячие ванны, согревающие аппликации);
- резкая потеря веса;
- ожирение.
Рациональное питание, полноценный сон, подвижный образ жизни ослабляют действие провоцирующих факторов. К обратному эффекту приводят чрезмерные эмоциональные и физические нагрузки, вредные привычки.
Полостное образование может протекать совершенно бессимптомно и обнаруживаться гинекологом при плановых профилактических осмотрах или ультразвуковом исследовании органов малого таза по другому поводу. Клинические проявления обычно обусловлены большими размерами образования и осложнениями в виде:
- перекрута ножки;
- разрыва капсулы;
- нагноения.
В этом случае на первый план выступают жалобы, сигнализирующие о катастрофе в брюшной полости. К ним относятся:
- схваткообразные боли в животе;
- слабость;
- тошнота и рвота;
- головокружение;
- чувство страха;
- озноб;
- падение артериального давления;
- снижение перистальтики кишечника;
- гипертермия.
Когда образование околояичникового придатка достигает значительных размеров, а в некоторых случаях его диаметр может достигать 20 сантиметров, на первом плане оказываются симптомы сдавления соседних органов.
Орган, подвергшийся сдавлению
Мочевой пузырь, мочеточник
Учащенное мочеиспускание, часто сопровождающееся болями различной интенсивности, ложные позывы, ощущение неполного опорожнения мочевого пузыря.
Вздутие кишечника, дискомфорт, боли при дефекации, склонность к запорам или учащение стула.
Боли в правой или левой подвздошной области, в зависимости от локализации образования, часто усиливающиеся при половом акте, физической нагрузке; нарушение ритмичности менструального цикла.
Полостное образование околояичникового придатка не реагирует на колебания уровня половых гормонов, его характерной особенностью является отсутствие зависимости интенсивности болевых ощущений от фазы менструального цикла.
Обнаружить кисту околояичникового придатка может врач во время гинекологического осмотра: по ребру матки или над ней определяется округлое образование плотноэластической консистенции, ограниченно смещаемое, часто безболезненное. Но окончательный диагноз устанавливается после проведения УЗИ. Современные аппараты позволяют получать объемное изображение и демонстрировать его пациентке как на экране, так и в виде фото, выдаваемого на руки вместе с заключением.
При ультразвуковом исследовании параовариальная киста обычно имеет вид однокамерного округлого или овального анэхогенного тонкостенного образования, заключенного между листками широкой связки матки. Размер его варьирует от нескольких миллиметров до 15-20 сантиметров. Визуальное определение расположенного отдельно яичника является характерной особенностью патологии. Часто возможно при проведении УЗИ датчиком аппарата отделить кисту от половой железы.
Специфических эхопризнаков, отличающих кисту околояичникового придатка от других опухолеподобных образований женских половых желез, не существует. Именно наличие яичника, примыкающего к поверхности полостного образования, считается диагностическим признаком при установлении окончательного диагноза. При других кистах он отдельно не визуализируется.
Если при наличии полостного образования параофорона отсутствуют жалобы, и его размеры не превышают двух сантиметров, то возможно динамическое наблюдение. В случае роста кисты приходится прибегать к операции, так как образования параовариального происхождения самостоятельно не рассасываются, и лечить их консервативно не имеет смысла.
У женщин детородного возраста оптимальным является удаление кисты методом лапароскопии. Такой вид оперативного лечения является щадящим. При его использовании травматизация передней брюшной стенки минимальная, срок послеоперационной реабилитации непродолжительный, трудоспособность восстанавливается быстро.
При проведении операции яичник и маточную трубу на стороне поражения всегда стараются сохранить, а объем вмешательства ограничить удалением полостного образования. Если операция проводится планово, а не по поводу перекрута или нагноения параовариальной кисты, то это технически возможно. Маточная труба способна вернуться к первоначальной форме, даже при значительной деформации и растянутости. Хорошая ретракционная, или сократительная способность ее мышечного слоя позволяют это сделать. Такая тактика способствует сохранению менструальной и репродуктивной функции пациенток.
Внимание! Фотография шокирующего содержания.
Для просмотра нажмите на ссылку.
Если при лапароскопии через небольшие разрезы в брюшную полость вводят оптическую систему, позволяющую выводить «картинку» на большой экран, и специальные инструменты, управляя которыми, хирург проводит необходимые манипуляции, то при лапаротомии разрез передней брюшной стенки более значительный. Этот доступ используют при большом диаметре кист и осложненном их течении.
Такая методика расширяет возможности оперирующего врача при осмотре и ревизии органов малого таза, позволяет проводить тщательную санацию брюшной полости, помогает избежать трудностей во время удаления полостного образования и ушивания тканей.
Удаление кисты околояичникового придатка обеспечивает благоприятный прогноз. Во время оперативного лечения канальцы параофорона, являющиеся основой для возникновения полостного образования, удаляются вместе с ним, а значит, возможность рецидива исключается.
Ритмичность менструального цикла не меняется: ожидаемое менструальное кровотечение наступает в срок, так как половая железа на стороне поражения сохраняется. Только в редких случаях, при значительных объемах кисты, осложнившейся нагноением, прекрутом ножки с некрозом тканей, этого не удается сделать.
При наличии кистозного образования параофорона необходимо решить, что с ним делать, и только потом планировать беременность. Если киста имеет размер 1-2 см, можно не проводить операцию, если больше – показана лапаротомия. Планировать зачатие лучше не ранее 3-х месяцев после хирургического вмешательства.
Обнаружение кисты параофорона у беременной не является противопоказанием к вынашиванию. Необходимо регулярно посещать женскую консультацию и придерживаться рекомендаций акушера-гинеколога.
Небольшой диаметр, отсутствие роста полостного образования позволяют ограничиться ультразвуковым контролем на протяжении беременности и исключением:
- чрезмерных физических нагрузок;
- половых контактов при наличии дискомфорта, болей во время или после интимной близости;
- тепловых процедур (сауны, горячей ванны и др.).
Необходимо соблюдать режим труда и отдыха, носить бандаж на поздних сроках гестации.
Быстрый рост кисты, развитие осложнений не совместимы с консервативной тактикой. Современные технологии позволяют проводить операции, не нарушая течение беременности.
Предлагаем к просмотру видеоролик по теме статьи.
источник
К сожалению, параовариальная киста – довольно частое явление. Этот вид кист возникает на яичниках. Обычно, они развиваются у половозрелых женщин детородного возраста. Но иногда такие кисты встречаются и у девочек-подростков.
Встречаются параовариальные кисты примерно в десяти процентах случаев всех подобных заболеваний. Одно хорошо, что этот вид кист никогда не перерождается в злокачественные образования. То есть, риск возникновения онкологии яичника нулевой.
По сравнению с другими видами кист яичника, параовариальная киста может вырасти до больших размеров. Обычно встречаются кисты по 8-10 сантиметров в диаметре. Но бывают случаи, когда параовариальная киста разрастается и заполняет собой всю брюшную полость. При этом живот сильно увеличивается в размере.

Причины параовариальная киста могут быть разные. В подростковом возрасте появление такой кисты может быть обусловлено ранним половым созреванием. В более зрелом возрасте причиной появления кисты могут служить разные заболевания или аборты.
Также, параовариальная киста может возникнуть из-за сбоев в яичниках и при неправильном созревании фолликул. Сбои в работе эндокринной системы или в работе щитовидки также могут послужить причиной возникновения параовариальной кисты.
Некоторые лекарственные препараты или инфекционные заболевания также могут стимулировать развитие параовариальной кисты. Это заболевание может спровоцировать плохая экология или повышенный уровень стресса у женщины.

В основном, все симптомы параовариальной кисты неразрывно связанны с ее размерами. Маленькие кисты, как правило, могут не проявлять себя долгое время. Основной симптом – это боль. Она появляется только тогда, когда киста сильно увеличивается в размере.
Обычно параовариальные кисты не растут более 8 или 10 сантиметров. Но даже киста в 5 сантиметров может вызывать болевой синдром. Такая киста может давить на кишечник или на мочевой пузырь. Давление может приводить к боли при мочеиспускании. Она также может вызывать запоры или расстройство желудка.
Один из симптомов параовариальной кисты – боль внизу живота или в спине, в области крестца. Иногда, такая киста может проявлять себя через сбои менструального цикла.
Параовариальная киста яичника отличается от других видов кист своим составом, размером и видом оболочки. Как правило, такие кисты содержат внутри прозрачную жидкость.
Кроме того, оболочка у параовариальной кисты тонкая, что и отличает ее от истинных кист. Такая киста всегда однокамерная. Параовариальная киста яичника может быть на ножке или без ножки. Обычно, пока киста маленькая, она растет непосредственно на яичнике без ножки. Но по мере роста, киста может формировать ножку.
Еще одно отличительное свойство такой кисты – она не перерождается в раковую опухоль. Но при этом, могут возникать осложнения. Например, перекручивание ножки кисты, которое может сопровождаться сильными болями.
Очень часто параовариальная киста вырастает именно на правом яичнике. Подвержены этому заболеванию в основном женщины детородного возраста. Но такие кисты могут появляться и у девочек в подростковом возрасте.
Параовариальная киста справа может вырасти между маткой и яичником. Маленькие кисты бывают без ножки, а вот большие могут формировать ножку. Эта ножка может состоять из маточной трубы или из связки яичника. Такая ножка чревата осложнениями, ведь она может перекручиваться, сильно болеть. В этом случае может понадобиться срочное медицинское вмешательство или операция.
Если киста вырастает большая, то она сильно увеличивать живот пациентки в размерах. Также пациентку могут беспокоить боли в правом боку, внизу живота или в пояснице.
Если киста растет без осложнений, то боли будут не сильные и тянущие. Если возникла резкая и сильная приступообразная боль, она может свидетельствовать о перекручивании ножки параовариальной кисты.
Параовариальные кисты чаще развиваются на правом яичнике, но могут образовываться и на левом, или на обоих яичниках одновременно. Такие кисты могут разрастаться до довольно больших размеров, но при этом, лопаются и разрываются они редко.
Если киста небольшого размера, женщина вообще может не ощущать никаких беспокойств, причиняемых такой кистой. Но параовариальная киста может вызывать ряд осложнений. Например, она может нагноиться. Нагноение вызывает резкую боль и требует срочного хирургического вмешательства.
Также, киста может формировать ножку, а ножка может перекрутиться. В этом случае тоже может возникать резкая боль внизу живота и отдавать в спину, в область поясницы и крестца. Лечение параовариальной кисты слева идентично, лечению такой же кисты справа.
Параовариальная серозная киста – это подвижная киста. Очень часто, такая киста образует ножку. Благодаря своей подвижности, киста может не причинять боли пациентке. Поэтому, диагностировать такую кисту не всегда удается по симптоматике.
Чаще всего параовариальная серозная киста яичника обнаруживается гинекологом при обычном гинекологическом осмотре. Она прощупывается при осмотре. Такая киста заполнена серозной жидкостью. Оболочка у кисты относительно тонкая и на ощупь киста эластичная и подвижная.
Но если киста сильно увеличивается в размере, она может проявить себя через не резкую и ноющую боль внизу живота или в пояснице. Если киста очень большая, она может давить на разные органы брюшной полости. Например, на мочевой пузырь или на кишечник. Тогда появляются дополнительные симптомы, такие как запор, частая дефекация или боль при мочеиспускании.
Намного реже параовариальная киста приводит к ощутимым нарушениям или сбоям в месячном цикле женщины. Эти нарушения могут быть выражены резким увеличением или уменьшением объема крови, выделяемой при месячных.
Если у женщины была когда-то или есть параовариальная киста при беременности, не следует переживать. Ведь такая киста не передается ребенку на генетическом уровне и вообще не влияет на развитие плода в утробе матери.
Если параовариальная киста не очень большая, то это образование на яичнике никоим образом не влияет на способность женщины иметь детей. Более того, женщина может вообще никак не ощущать наличие такой кисты. Ведь маленькие кисты могут не вызывать боли или других симптомов.
Параовариальная киста при беременности опасна тем, что ее ножка может перекрутиться. Такой перекрут может вызвать сильную боль и потребовать срочной операции. Обычно, маленькие кисты растут без ножки, поэтому, такого осложнения быть не может.
А вот большие кисты, как правило, формируют ножку и могут вызвать осложнения при беременности. Ведь при беременности все органы брюшной полости сдвигаются и сдавливаются, что может привести к перекручиванию ножки кисты.
Поэтому, большую параовариальную кисту лучше удалить до наступления беременности. После операции лучше пролечится, восстановиться и планировать наступление беременности не ранее, чем через несколько месяцев.
источник
На приеме у гинеколога от пациенток часто поступают жалобы на болезненные ощущения внизу живота. Данный симптом сопутствует множеству гинекологических заболеваний, одно из которых параовариальная киста яичника. Это опухолеподобное образование, требующее медицинского вмешательства, встречается в 10% случаев новообразований мочеполовой системы.
Киста в начале своего развития протекает бессимптомно, позже проявляются самопроизвольно возникающие и купирующиеся боли, локализующиеся со стороны образования. Часто следствием появления кисты является нерегулярный менструальный цикл и бесплодие.
В запущенных случаях появляются осложнения в виде перекрута ножки, некроза и разрыва капсулы. В данной статье мы подробно разберем, что такое параовариальная киста, почему она появляется, и как ее лечить.
Параовариальная киста — безопасное новообразование овоидной формы, никогда не перерастающее в злокачественную опухоль. Она начинает появляться в период внутриутробного развития из-за различных нарушений, выявляется у женщин в возрасте 20-40 лет, у девушек-подростков — редко.
Киста параовариальная локализуется над яичником или перед ним, имеет тонкие гладкие стенки и полость, наполненную серозной жидкостью. Более крупные образования характеризуются наличием ножки, образованной тканью связок матки, иногда – тканью яичника и маточной трубой. Киста питается за счет брыжеечных сосудов, фаллопиевой трубы и собственных капилляров, ее развитие протекает медленно, иногда в течение нескольких лет.
Кистозная опухоль увеличивается за счет накапливания полостной жидкости, растягивающей стенки капсулы. Когда параовариальное образование достигает размеров 8-10 см появляются первые симптомы.
По месту локализации образование может располагаться:
- Параовариальная киста справа – наиболее распространенное расположение, поскольку с этой стороны более усиленное кровообращение. Такое расположение в большей степени подвержено осложнениям, поскольку киста развивается активнее.
- Параовариальная киста слева – более редкое явление, зачастую протекающее незаметно. За счет плоского основания не происходит перекрута ножки и некрозов.
- С обеих сторон – встречается крайне редко.
В зависимости от размеров киста бывает:
- маленькая – достигает размера менее 2,5 сантиметров;
- средняя – размер образования находится в диапазоне 2,5 — 5 сантиметров;
- гигантская – ее размер выходит за пределы 5 сантиметров, чаще всего имеет ножку, в чем и заключается её опасность.
По степени подвижности параовариальная опухоль может быть:
- подвижная — сдвигается под давлением, поскольку у нее имеется тонкая ножка;
Маленькие новообразования никак не проявляются и не приносят дискомфорта, когда они вырастают до средних и гигантских размеров, появляется ярко выраженная симптоматика. Проявляется сдедующая симптоматика:
- периодически возникающие ноющие боли внизу живота со стороны расположения патологии, они появляются и проходят спонтанно, отдают в поясницу и крестец;
- частое и болезненное мочеиспускание;
- проблемы с дефекацией;
- болезненные ощущения, сопровождающие половой акт;
- увеличение размеров живота со стороны кистозного образования, чувство тяжести и вздутия;
- нерегулярный менструальный цикл;
- возможность прощупать новообразование самостоятельно;
- синдром острого живота – явление, указывающее на осложнения.
Далеко не всегда удается выявить все причины параовариальной кисты.
Иногда на появление новообразования может влиять образ жизни матери в период беременности (вредные привычки, лечение неразрешёнными препаратами, неправильное питание). В результате нарушений внутриутробного развития эмбриона канальцы придатков (параоварии) остаются недоразвитыми, выводящие протоки вовсе могут отсутствовать, из-за чего секретируемые жидкости, не имея выхода, накапливаются.
Хотя формирование параовариальной кисты происходит еще на этапе эмбриогенеза, специалисты выделяют следующие базовые причины возникновения кистозного образования:
- хроническое состояние стресса;
- неправильное формирование фолликулов;
- нарушения функций эндокринной системы, заболевания щитовидной железы, опухолевидные процессы;
- наступление половой зрелости в раннем возрасте (до 11 лет);
- прерывание беременности и другие хирургические операции на органы малого таза;
- приём анаболиков и стероидов;
- беременность, нестабильный гормональный фон;
- приём препаратов, предназначенных для лечения опухоли молочной железы (Тамоксифен);
- половые инфекции;
- злоупотребление солярием или чрезмерное нахождение под солнцем;
- экологические факторы, загрязнённая среда;
- воспаления органов репродуктивной системы;
- заболевания придатков;
- употребление средств гормональной контрацепции;
- локальное перегревание (горячие ванны, бани, сауны).
Сложность в обнаружении параовариальной кисты в том, что первое время она не имеет ярко выраженных симптомов. Часто ее выявляют на плановом медосмотре, ультразвуковом исследовании, иногда на диагностике по причине бесплодия.
Симптомы появляются при наличии осложнений или, когда параовариальное образование достигает значительных размеров. Во время пальпирования обнаружить образование более 3 сантиметров для врача не составит труда. При мануальном исследовании нащупываются опухоли у яичника, находящиеся, как правило, сбоку от матки или над ней.
Посредством вагинального УЗИ образование определяется как опухолеподобное, овоидной формы образование, через тонкие стенки которого видна однородная жидкость. Обычно врач сразу отличает ее от других видов опухоли, но для точно определить параовариальную кисту можно только по результатам гистологии, которую возможно сделать только после проведения операции.
Параовариальная киста сама по себе никуда не исчезнет. Прием лекарств и народная медицина также не помогут вылечить ее полностью. При раннем диагностировании заболевания операцию не назначают, если параовариальное образование не растет. Врач прописывает гормональную терапию, ведет регулярное наблюдение за развитием патологии.
Операцию по удалению проводят если женщина планирует беременность или, когда образование продолжает разрастаться и представляет риск развития осложнений. Проводится щадящая процедура: лапароскопия — методика вмешательства, при которой специальные приборы и камеру вводят в живот через небольшие надрезы, ход работы врач отслеживает через монитор.
Поверхность яичника, у которого расположена киста рассекают, края раны разводят, кисту отодвигают от маточных связок для дальнейшего ее вылущивания. При этом сохраняют сам яичник и маточную трубу, которая благодаря своим свойствам деформируется и приобретает былую форму. Преимущественно операцию делают под местной анестезией, рубцы после нее почти незаметны, уже на следующий день женщина может покинуть лечебное заведение.
Если киста больших размеров, применяют другой метод проведения операции — лапаротомию, он заключается в рассечении полости брюшины, часто кисту удаляют вместе с яичником. Этот метод травматичный и оставляет видимый рубец.
Важно! Отсутствие своевременного лечения может привести к осложнениям и нанести непоправимый вред женскому здоровью.
При выполнении активных физических упражнений, чрезмерном увлечении загаром, горячими банями, киста может иметь следующие осложнения:
- Перекрут ножки — сдавливание вен, нервных окончаний, располагающихся на ножке кисты, приводящее к некрозу опухоли, который выражается резкими болями, похожими на схватки, тахикардией, повышенным потоотделением.
- Нагноение кисты — процесс, вызванный заносом инфекций, сопровождается острыми режущими болями в животе, тошнотой и рвотой, лихорадкой. Гнойные массы, распространяясь, нарушают работу соседних органов.
- Разрыв капсулы — наиболее тяжелое последствие, характеризующееся выходом содержимого кисты в полость малого таза, что провоцирует потерю сознания, связанную с болевым шоком.
Осложнения параовариальной кисты требуют срочного медицинского вмешательства, иначе можно спровоцировать развитие бесплодия или даже летальный исход.
Вопрос о том, возможно ли забеременеть после удаления параовариальной опухоли, волнует многих женщин. Конечно, для начала нужна консультация и наблюдение у врача, после чего он даст необходимые рекомендации.
Проведенная операция не является препятствием для планирования беременности, нужно лишь подождать, когда организм полностью восстановится.
После удаления, параовариальная киста не появится снова, поскольку ткани, из которых она состояла, удаляются целиком. Для скорейшей реабилитации важно выполнять все указания врача и в первые месяцы соблюдать диету, отказаться от жирной и острой пищи, сбалансировать рацион большим количеством овощей и фруктов. Зачатие возможно не раньше 3-4 месяцев после операции.
Таким образом, параовариальная опухоль — серьезное образование, но не настолько, чтобы привести к бесплодию или раковой опухоли. Главное ответственно относиться к своему здоровью и не медлить с лечением.
источник
Параовариальная киста — это опухолеподобное полостное образование, формирующееся из придатка яичника. Согласно медицинской статистике у большинства женщин разного возраста может развиваться киста яичника. На ранних стадиях развития эта патология не сопровождается болью, поэтому многие женщины не воспринимают её всерьез. Но как только появляется болевой синдром и разного рода неприятные симптомы или осложнения, представительницы прекрасного пола спешат на прием к врачу. К сожалению, в такие моменты специалисту довольно сложно поставить диагноз, ведь некоторые формы заболевания, в том числе и параовариальная киста, не определяются даже после проведения УЗИ. Что же это за патология? Какие существуют методы её исследования? И как проходит лечение?
В гинекологической практике под параовариальной кистой принято понимать полостное новообразование придатка яичника, которое состоит из одной камеры, заполненной прозрачной жидкостью. Обычно оно располагается между яичником и фаллопиевой трубой, и при этом она увеличивается в размерах за счет растяжения стенок, а не за счет деления клеток, поэтому данный вид кисты не подвергается злокачественному перерождению. Параовариальная киста яичника образуется у женщин в период половой зрелости. К тому же скорость её развития непредсказуема и не зависит от наследственной или генетической предрасположенности.
Параовариальная киста яичника представляет собой гладкостенную, упругую капсулу овальной формы, которая локализуется с правой стороны или над маткой. Она имеет тонкие и прозрачные стенки, которые покрыты эпителием. К тому же параовариальная киста справа заполнена прозрачной консистенцией с большим количеством белка и малым содержанием муцина. Вдоль её верхнего полюса находится маточная труба, а у нижней поверхности расположен яичник. Кровоснабжение к новообразованию поступает через сосуды брыжейки и фаллопиевой трубы. Обычно данная форма кисты закреплена жестко и подвижность её ограничена. И развивается она довольно медленно, но вследствие накопления жидкости и растяжения ею стенок, её величина может измениться до 30 см. Причинами появления параовариальной кисты яичника может быть воспаление последнего или заболевания органов эндокринной системы, а также частые аборты и даже беременность. Также следует отметить тот факт, что это новообразование в момент своего развития практически не вызывает никаких субъективных ощущений, но как только оно начинает увеличиваться, то может вызывать незначительные боли внизу живота. На какие симптомы следует все же обратить внимание?
Итак, если женщине был поставлен диагноз параовариальной кисты яичника, то специалист рекомендует ей соблюдать следующие правила:
- устранить физические нагрузки;
- не поднимать тяжести;
- избегать падений;
- исключить перелеты и смену климата;
- ограничить половую жизнь удобными позами;
- не принимать солнечные ванны и не посещать солярий.
В противном случае, несоблюдение этих простых рекомендаций может привести к осложнению параовариальной кисты, которое сопровождается перекрутом ножки, нагноением содержимого, разрывом капсулы. Перекрут ножки может быть как частичным, так и полным, при котором сдавливаются маточные связки и трубы, а также её нервные и сосудистые стволы. В результате чего у женщины появляются сильные боли и напряжение живота, сопровождаемые высокой температурой тела. В случае нагноения в организм женщины попадает инфекция, которая вызывает лихорадку, рвоту и резкую боль по всей брюшной полости. Если же происходит разрыв кисты, то у женщины проявляется тахикардия и снижение давления. Кровоснабжение яичника нарушается и начинается некроз тканей, что влечет за собой внутреннее кровотечение. Независимо от формы осложнения этого новообразования специалист незамедлительно удаляет его.
Исходя из того, что во время оперативного вмешательства удаляются все элементы параовариальной кисты, то прогноз вполне благоприятный. Даже в том случае, если это новообразование было обнаружено на одном из сроков беременности пациентки. В данной ситуации врач постоянно отслеживает состояние кисты и устраняет её только после рождения ребенка. Что же касается непосредственно зачатия, то оно вполне вероятно, однако, существует риск перекрута ножки кисты, который может возникнуть при увеличении матки. Поэтому женщине рекомендуют планировать беременность только через месяц после удаления кисты. Все же при своевременной диагностике и лечении можно не только избежать осложнений, но и самого возникновения параовариальной кисты.
Как уже было отмечено ранее, начальное развитие параовариальной кисты не сопровождается клиническими симптомами. Признаки её наличия проявляются тогда, когда её размеры превышают 5 см. В результате женщину могут беспокоить ноющие болевые ощущения в области крестца, в нижней части живота и спине, которые усиливаются и спонтанно исчезают при физических нагрузках. Помимо этого у женщины могут наблюдаться следующие симптомы:
- сжатие мочевого пузыря, сопровождаемое болью при мочеиспускании;
- запоры или постоянные позывы к дефекации;
- расстройство пищеварительного тракта;
- увеличение объема живота;
- болевые ощущения во время полового акта;
- сбои менструального цикла;
- бесплодие.
Самым непредсказуемым и болезненным признаком параовариальной кисты яичника является симптом острого живота, который сопровождается сильными болями и разного рода осложнениями. В данном случае проводят экстренное удаление параовариальной кисты.
Учитывая то, что это новообразование развивается довольно незаметно, то специалисты рекомендуют своим пациенткам при возникновении болезненных ощущений, не относящихся к менструальному циклу, сразу же обратиться за медицинской помощью и пройти диагностику для предотвращения необратимых последствий.
Для того чтобы обнаружить параовариальную кисту яичника врач осматривает пациентку и пальпирует живот. Во время гинекологического обследования области матки специалист может обнаружить параовариальную кисту справа. Помимо этого пациентку обследуют с помощью УЗИ брюшной полости, которое помогает увидеть и определить место локализации полостного образования. Для точного подтверждения диагноза используется диагностический метод лапароскопии: в брюшную полость вводят специальную трубку, которая позволяет определить размер кисты и взять биопсию для дифференцирования новообразования. После этого специалист назначает соответствующий курс лечения.
Лечение параовариальной кисты назначается сугубо индивидуально. Если у женщины была обнаружена подобная патология, но небольшого размера, то пациентке рекомендуют посещать специалиста один раз в несколько месяцев. Также следует отметить и то, что это новообразование не является причиной проявления воспалительных процессов, поэтому в данном случае медикаментозная терапия не способствует положительным результатам лечения.
Если же киста увеличилась до средних размеров и вызывает болевые ощущения и нарушения менструального цикла, то врач проводит лапароскопию параовариальной кисты яичника. Данный метод лечения подразумевает удаление через небольшой разрез в брюшной полости не только кисты, но и её капсулы. Эта операция проходит совершенно без травматических повреждений матки и яичников, и послеоперационный период длится всего несколько дней.
Но, если у пациентки была обнаружена параовариальная киста яичника большого размера, то специалисту приходится удалить и яичник вместе с новообразованием. Как правило, рецидивы после хирургического вмешательства не возникают, так как удаляется непосредственно сама параовариальная киста. Но все же эта патология может сопровождаться осложнениями.
источник
Параовариальная киста — опухолеподобное полостное образование, формирующееся из тканей придатка яичника. Этот вид кисты возникает вследствие нарушения процесса эмбрионального развития. Параовариальные кисты, как правило, самостоятельно не рассасываются.
Чтобы вовремя заметить и не допустить развитие патологии, необходимо как минимум один раз в год проходить профилактический осмотр у гинеколога и УЗИ органов малого таза. В случае появления дискомфорта, болей внизу живота, болезненности при половом акте, нужно как можно скорее обратиться к врачу-гинекологу.
Главная причина возникновения заболевания — гормональные нарушения, которые могут появиться на фоне следующих факторов:
- стрессовое состояние;
- неполноценный сон;
- несоблюдение режима отдыха;
- длительное половое воздержание;
- признаки переутомления;
- переедание или несоблюдение режима питания;
- непомерные физические нагрузки;
- половые контакты с различными партнерами;
- гинекологические вмешательства, включая аборт, тяжелые роды.
Если женщина знает о наличии в её организме кисты, но это новообразование не причиняло ей особого беспокойства, то рекомендуется обращаться к врачу в следующих случаях:
- повышение температуры;
- ощущение слабости;
- головокружение;
- бледность кожных покровов;
- гирсутизм (появление оволосения по мужскому типу);
- перепады артериального давления;
- значительная потеря веса.
Симптомы обычно появляются, когда параовариальная киста становится размерами в пять и более сантиметров. При развитии кисты могут наблюдаться периодические ноющие, а также распирающие боли в области крестца, которые не связаны с менструацией и овуляцией, и усиливаются при активности и нагрузке.
Сдавливание мочевого пузыря или кишечника кистой может вызвать дискомфорт, боль при мочеиспускании, запоры или диарею; также могут отмечаться болезненные ощущения при половом акте. Иногда на фоне параовариальной кисты может развиваться нарушение менструального цикла и, как следствие, бесплодие.
При разрыве кисты могут наблюдаться следующие симптомы:
- слабость в теле;
- головокружение;
- снижение кровяного давления;
- диспепсические расстройства;
- пронзительная и невыносимая боль, которая может привести к шоковому состоянию;
- бледность кожи.
Если разрыв кисты сопровождается кровотечением, то перечисленные симптомы могут быть дополнены заторможенным состоянием, сонливостью, учащенным сердцебиением. При появлении вышеуказанных симптомов необходимо срочное обращение за медицинской помощью.
Своевременно оказанная помощь позволит избежать серьезных осложнений и минимизировать последствия. Поэтому любые подозрительные симптомы заслуживают пристального внимания.
Обычно затруднений с диагностикой параовариальной кисты не возникает. Если при УЗИ определяется жидкостная киста, а рядом здоровая ткань яичника, то ставится диагноз — параовариальная киста яичника. В спорных случаях прибегают к лапароскопическому методу исследования.
После выявления кисты, врачи обычно предпочитают подождать некоторое время, прежде чем назначить лечение. Если кистозное образование не исчезло самостоятельно за 2–3 месяца наблюдений, и увеличилось в размерах, тогда требуется назначение курса комплексной терапии.
Медикаментозное лечение назначается для восстановления гормонального фона женского организма.
Для восстановления гормонального фона, в результате нарушения которого возникает фолликулярная киста яичника, требуется медикаментозное лечение. Если новообразование выявлено впервые, или оно часто рецидивирует, назначаются оральные контрацептивы. Благодаря их действию, происходит нормализация гормонального фона.
Чтобы ускорить процесс рассасывания кисты яичника, назначается физиотерапевтическое лечение:
- ультрафонофорез,
- электрофорез,
- магнитотерапия.
Как показывает практика, физиотерапия малоэффективна при кистах больших размеров (более 7 см в диаметре). В этой ситуации, как правило, приходится прибегать к хирургическому вмешательству.
Самый популярный радикальный способ лечения параовариальной кисты — лапароскопическое удаление образования. Этот способ абсолютно безопасен для пациентки и проводится около 30 минут. Преимуществом такой операции является отсутствие видимых следов после вмешательства. В качестве обезболивания применяется эпидуральная анестезия.
Если появились подозрения на осложнения, тогда лечение проводится не лапароскопическим методом, а осуществляется полостная операция.:
- Овариэктомия — удаление поврежденного яичника.
- Кистэктомия — удаление исключительно фолликулярной кисты яичника. Функции органа восстанавливаются по мере заживления прооперированного участка.
- Резекция яичника — удаляется киста и поврежденные ткани яичника. Эта операция позволяет сохранить детородные функции женщины.
Еще раз напомним, что каждая женщина (независимо от ее возраста) должна регулярно проходить гинекологический осмотр и УЗИ органов малого таза. Иначе вы не вы сможете узнать о появлении кисты яичника до тех пор, пока она не достигнет больших размеров и не приведет к возникновению серьезных проблем.
Профилактика данного заболевания включает:
- профилактические осмотры у гинеколога;
- УЗИ не реже 1 раза в год;
- соблюдение правил гигиены;
- защищенный секс.
источник
Примерно 85% современных женщин хоть раз в жизни был поставлен диагноз киста яичника. И около 15% из всех кист являются параовариальными. Многие думают, что пока ничего не болит, нет и необходимости бежать к врачу. Даже когда заноет и заколет, женщины ждут, может, само собой всё пройдёт. И только тогда, когда жить с симптомами заболевания становится невыносимо, добираются до своего гинеколога. Так что же такое параовариальная киста, представляет ли она опасность, стоит ли её лечить?
Параовариальная киста — это опухолевидное образование, имеющее полость, которое формируется из придатка яичника. Оно однокамерное и заполнено жидкостью. Образуется у женщин 18–45 лет. Имеет тенденцию к медленному росту и достижению больших размеров (до 20 сантиметров). Самостоятельно такие кисты не рассасываются и озлокачествляться не могут.
Параовариальная киста может никак о себе не заявлять, но отлично видна при проведении УЗИ
Параовариальная киста, находясь рядом с яичником и маточной трубой, анатомически никак с ними не связана, но может нарушать их функционирование. Образование имеет округлую форму и заполнено внутри жидкостью, состоящей в основном из белкового компонента. Клетки кистозной оболочки не могут делиться, поэтому она тонкостенная и при увеличении количества жидкости растягивается, становится прозрачной. Именно в результате этого киста никогда не перерождается в раковую опухоль.
Как правило, такого рода кисты бывают только односторонними — за исключением редких случаев. В основном выделяют либо левостороннюю, либо правостороннюю параовариальную кисту.
Чаще всего диагностируют правосторонние кисты из-за строения правого яичника (кровоснабжение сильнее, чем в левом органе). Из-за этих особенностей они интенсивнее растут, и в результате этого имеется большая возможность появления осложнений в виде перекрута ножки, нагноения, разрыва.
Чтобы избежать осложнений, лучше всего, конечно же, диагностировать и удалить параовариальную кисту до наступления беременности. Но далеко не каждая женщина, имея это образование, знает о его наличии, так как в основном всё протекает абсолютно без симптомов, особенно тогда, когда размеры его ничтожно малы. Обнаруживается оно уже на первом УЗИ-скрининге в первом триместре.
Параовариальные кисты не оказывают влияния на плод, однако могут вызвать другие осложнения
Из-за гормональных скачков киста при беременности может начать интенсивно расти. В результате этого беременная может обнаружить у себя мажущие кровянистые выделения. На плод эти процессы не влияют. Но не стоит пренебрегать посещениями своего акушера-гинеколога. Необходимо постоянно следить за ростом кисты, чтобы избежать осложнений (перекрут, разрыв) и при необходимости вовремя удалить её.
Параовариальные кисты могут достигать больших размеров
Формируется киста из-за неправильного развития канальцев в придатке яичника (ещё во внутриутробном периоде). Эти канальцы не имеют протоков для выведения секретируемой жидкости, в результате чего она начинает накапливаться в их полости.
Способствуют образованию и увеличению кист:
- нарушения в работе гормональной системы;
- внематочные беременности и аборты в прошлом;
- нарушения функционирования яичников;
- воспалительные заболевания придатков;
- инфекции, передающиеся половым путём;
- раннее половое развитие;
- перегревания и переохлаждения;
- избыточный или недостаточный вес;
- бесконтрольный приём гормональных препаратов, в том числе средств контрацепции;
- нарушения фолликулогенеза.
Как правило, параовариальные кисты малых размеров становятся случайной находкой на очередном ультразвуковом исследовании, никак себя клинически не проявляя. Абсолютно другая картина складывается при наличии образования большего размера:
- боли тянущего и ноющего характера внизу живота, которые усиливаются при движениях и смене положения тела, порой отдают в область поясницы на стороне поражения и никак не связаны с менструальным циклом;
Симптомы параовариальной кисты проявляются при больших размерах образования, чаще всего это боль внизу живота
При возникновении осложнений (перекрут ножки, разрыв капсулы) возникают все признаки «острого живота»:
- резкая режущая боль внизу живота;
- повышение температуры;
- резкий подъём, а затем падение артериального давления;
- тахикардия;
- бледность кожных покровов;
- головокружение вплоть до потери сознания;
- холодный липкий пот.
При таких симптомах медлить нельзя, так как состояние может угрожать жизни женщины и требует безотлагательной медицинской помощи. Поэтому нужно незамедлительно вызвать бригаду скорой медицинской помощи.
Обнаружить параовариальную кисту яичника размером от трёх и более сантиметров не составит труда. Гинекологу достаточно будет провести пальпацию области придатков. На ощупь образование округлой формы, эластичное, малоподвижное и находится чаще всего ниже яичника.
Для уточнения диагноза и дифференцирования кисты от других видов образований прибегают к инструментальной диагностике:
- Метод ультразвуковой диагностики. Проводится трансвагинальным датчиком. С помощью него можно отчётливо увидеть полостное однокамерное образование. Расположено оно за пределами яичника, имеет тонкую оболочку с мелкими сосудами и внутри содержит однородную жидкость.
УЗИ трансвагинальным датчиком достаточно информативно в определении размеров образования
Лапароскопический метод является наиболее информативным в установлении природы образования
Каждой женщине, которой был поставлен диагноз «параовариальная киста», необходимо понимать, что образование само по себе никуда не денется, оно не сможет рассосаться. Не существует никаких лекарственных препаратов, способствующих исчезновению кист, и народная медицина здесь бессильна.
Малые образования подлежат наблюдению. Но в любом случае рано или поздно придётся прибегнуть к хирургическому вмешательству по их удалению.
Как правило, это единственный способ лечения таких кист.
В подавляющем большинстве случаев оперативное вмешательство проводят методом лапароскопии. Это позволяет удалить образование максимально щадяще: придатки оставляют в целости и сохранности для того, чтобы в дальнейшем женщина без труда могла самостоятельно забеременеть. Вмешательство проводят лапароскопической трубкой и инструментами, которые вводят в брюшную полость через несколько маленьких разрезов. Дефекты в виде шрамов после такой операции в дальнейшем становятся практически незаметными.
Лапароскопия — это самый щадящий метод оперативного вмешательства
Метод лапаротомии используется при наличии больших кист
Если женщина планирует беременность, то нужно позаботиться о том, чтобы такого рода кисты были удалены до зачатия (естественным путём или посредством экстракорпорального оплодотворения) во избежание появления осложнений.
Хирургическое лечение применяют не только в плановом порядке. Чаще всего прибегают к нему в экстренных случаях, когда произошёл разрыв капсулы или перекрут ножки кисты.
…мне сделали лапароскопию (мне 18 лет, 16-й день цикла). Удаление параовариальной кисты слева (около яичника), разъединение спаек. Операция прошла без осложнений, яичники целы…
https://health.mail.ru/consultation/385039/
…20 февраля мне делали лапароскопию по удалению параовариальной кисты яичника. Последние месячные перед операцией были 06.02.2012. На сегодняшний день (15.03.2012) месячных так и не было. К врачу попасть не могу пока, так как она в отпуске. Читала, что в некоторых случаях цикл после лапароскопии сдвигается, и первый день нового цикла — это день операции. Но у меня помимо удаления кисты только трубу поправили — распрямили (киста её обвила вокруг себя), яичник не трогали (киста была рядом, его не повредила), труба проходима…
https://health.mail.ru/consultation/472331/
Я шла на такую операцию — на УЗИ видели только параовариальную кисту, а уже на лапаре обнаружили, что в левой трубе гидросальпинкс, и киста перекрутила её — удалили и трубу, и кисту. Потом уже и вторую удалили — на ней образовались спайки. Слава Богу, придумали ЭКО — и я теперь МАМА.
https://www.babyblog.ru/community/post/conception/1753737
Сами по себе параовариальные кисты не представляют опасности ввиду того, что у них нет свойств озлокачествляться. Главное, их вовремя диагностировать и вести динамическое наблюдение. Наступлению беременности они не препятствуют, но при больших размерах могут сдавливать маточные трубы, в результате чего существует вероятность нарушения их проходимости. Во время беременности никакого воздействия на плод не оказывают.
Кисты большого размера могут осложняться перекрутом ножки, нагноением или разрывом:
- Перекручивание может произойти при резкой смене положения тела, тяжёлой физической нагрузке. Перекрут способствует появлению резких схваткообразных болей внизу живота (более сильное чувство боли возникает на стороне поражения). Они не купируются обезболивающими препаратами, поэтому показана экстренная госпитализация и удаление образования.
- Нагноение возникает в результате попадания в кисту бактерий. Она нагнаивается, и появляются все признаки воспаления: боли внизу живота, слабость, тошнота, повышение температуры. В данном случае показано срочное удаление кисты.
- Разрыв кисты несёт такую же угрозу, как и перитонит. При сильном напряжении брюшных мышц, тяжёлой физической нагрузке, резких поворотах может произойти разрыв оболочки, в результате чего жидкостное содержимое образования попадает в брюшную полость и вызывает воспалительную реакцию. Сопровождается резкими кинжальными болями по всему животу, отдающими в пах и поясницу. При этом медлить ни в коем случае нельзя, нужно вызывать скорую медицинскую помощь для дальнейшей госпитализации. Проводится экстренная лапаротомия с удалением кисты и промыванием брюшной полости.
Как правило, врачи стараются максимально сохранить репродуктивные органы женщины. Но в некоторых случаях это становится невозможным, тогда вместе с кистой приходится удалять яичник и маточную трубу. Так как второй яичник остаётся нетронутым и должным образом функционирует, наступление беременности возможно.
Рецидивировать после удаления параовариальная киста яичника не может.
Лучше болезнь предупредить, чем её лечить. Так как же избежать всех этих неприятностей? К мерам профилактики относятся:
- Регулярное посещение своего гинеколога (не менее двух раз в год) для своевременного обнаружения образований.
- Должный контроль за уже имеющимися кистами.
- Снижение физических нагрузок и ограничение резких движений и поднятия тяжестей.
- Исключение абортов.
- Рациональный подход к планированию беременности.
- Выявление и своевременное лечение гормональных нарушений.
- Прекращение бесконтрольного приёма гормональных препаратов (в том числе контрацептивов).
- Выявление и своевременное лечение инфекционных и воспалительных заболеваний репродуктивной системы.
- Избегание длительного пребывания на солнце и в солярии.
Параовариальная киста яичника — это не приговор. Многие женщины спокойно живут с этим диагнозом. Главное, помнить о мерах профилактики и не пренебрегать походами в женскую консультацию. Современные методы диагностики и лечения позволяют вовремя обнаружить патологию и максимально щадяще устранить её.
источник
Параовариальная киста яичника – это локализующееся возле яичника заполненное жидкостью полостное образование доброкачественной природы. С телом яичника параовариальная киста анатомически не связана, но располагаясь вблизи от него и фаллопиевой трубы, может влиять на их функцию. В свою очередь, происходящие в придатках функциональные или структурные нарушения также влияют на состояние кисты.
Параовариальная киста яичника классифицируется в группе так называемых ретенционных кист, они формируются вследствие накопления жидкости каким – либо полостным образованием. В яичнике таковым может быть фолликул (фолликулярная киста) или образовавшееся на его месте желтое тело (лютеиновая киста).
Параовариальная киста яичника локализуется не в яичнике, а возле него – между листками широкой маточной связки, которая одновременно фиксирует придатки и матку. Она образуется из придатка яичника – параовариума (параофорона). Данное образование является лишь зачатком давно утратившего значения органа (рудиментарным), по сути оно совершенно не нужно женскому организму. Параовариум представляет собой сеть мелких нефункционирующих канальцев, сливающихся в более крупный канал. Топографически он расположен между фаллопиевой трубой и яичником и, поскольку он недоразвит, выводных протоков не имеет.
Киста придатка яичника образуется за счет накопления жидкости и перерастяжения стенок нефункционирующего протока, поэтому внутри нее всегда имеется только одна полость (камера). Следует отметить, что она только имеет признаки истинной кисты, но на самом деле таковой не является. С истинными кистами ее «роднит» наличие стенки и жидкостное содержимое. Капсула любой истинной кисты всегда толстая, состоит из группы клеток, способных к делению и обеспечивающих рост самой кисты. Параовариальная киста имеет иной механизм развития: она медленно растет по мере накопления серозной жидкости и растяжения стенок параовариума, которые и являются «капсулой». Стенки такой кисты тонкие, прозрачные, образованы неспособными к делению клетками. Еще одной клинически значимой особенностью параовариальной кисты яичника является ее абсолютная доброкачественность.
Киста придатка яичника может появиться в результате нарушения правильной дифференцировки тканей в период эмбрионального развития, в этом случае она классифицируется как врожденная. Также она способная сформироваться при участии некоторых провоцирующих факторов – воспалительных процессов, дисгормональных расстройств, травмирующих манипуляций.
Так как наибольшего развития параовариум достигает в период становления и расцвета гормональной функции, большинство случаев диагностики параовариальных кист приходится на период 20 — 40 лет, значительно реже такой диагноз может появиться у девочек 8-10 лет. Иногда сформировавшаяся мелкая киста яичникового придатка не проявляет себя клинически и диагностируется случайно, в других случаях она может медленно увеличиваться.
Так как параовариальная киста яичника может вести себя неоднозначно, ее клинические проявления различны. Кисты большого размера (свыше 5 см) провоцируют тазовые боли на стороне локализации и дисфункцию смежных органов.
Параовариальная киста правого яичника ни анатомически, ни клинически не отличается от таковой слева.
Диагностировать параовариальную кисту яичника помогает ультразвуковое исследование. Иногда истинная локализация кисты дифференцируется плохо, и ее принимают за кисту яичника. Однако подобная ситуация не классифицируется как значимая диагностическая ошибка, так как большинство кист в зоне придатков подлежат хирургическому удалению, а объем операции всегда уточняется «на месте».
Параовариальная киста яичника самостоятельно не регрессирует. Подобные ситуации встречаются редко, и все они связаны с ошибкой диагностики. Удаление параовариальной кисты яичника рекомендуется в ситуации, когда ее диаметр превышает два сантиметра, и/или имеется выраженная клиническая картина. Предпочтение отдается малоинвазивным методикам, чаще таковой является лапароскопия параоварилаьной кисты яичника, позволяющей одновременно диагностировать и удалить кисту.
Параовариальные кисты диагностируются гораздо реже (10-12%) фолликулярных и лютеиновых. Провоцирует появление параовариальных кист преждевременное половое развитие, а после 45 лет они практически не встречаются. Данный вид кист, как уже выше упоминалось, начинает формироваться на стадии эмбрионального развития в результате локального нарушения тканевой дифференцировки.
Первоначально образованная киста придатка яичника имеет маленькие (0,5 – 2,0 см) размеры, наполнена небольшим количеством жидкости и бессимптомна. В таком состоянии она может присутствовать без развития долгие годы, поэтому диагностируется случайно во время ультразвукового сканирования.
Несмотря на возможное длительное бессимптомное течение, дальнейшее поведение параовариальной кисты, как и характер ее роста, непредсказуемо. Иногда она начинает быстро накаливать жидкость и увеличиваться, провоцируя яркую клинику. Принято считать, что стимулировать рост параовариальной кисты способны:
— эндокринные патологии, особенно выраженная гипер – или гипофункция щитовидной железы, диабет;
— хроническая менструальная дисфункция в сопровождении серьезных гормональных нарушений;
— вялотекущие недиагностированные инфекционно-воспалительные процессы тазовой полости;
— неоднократные травмирующие ситуации: аборты, самопроизвольные выкидыши, некорректные диагностические манипуляции;
— ожирение или, напротив, значительный дефицит веса;
— нерациональное продолжительное использование гормональных препаратов, особенно контрацептивов;
— неадекватное тепловое воздействие на тазовую область (горячие ванны, солярий, длительное пребывание на жарком солнце, неправильное использование грязелечения и согревающих аппликаций).
Перечисленные факторы (по отдельности или в сочетании) могут иногда простимулировать рост параовариальной кисты, однако такая ситуация необязательна.
В отсутствие провоцирующих факторов параовариальная киста яичника в подавляющем большинстве случаев растет очень медленно. Небольшие размеры кистозной полости позволяют образованию присутствовать в организме бессимптомно, а первые субъективные ощущения появляются, когда она увеличивается до пяти и более сантиметров. Параовариальные кисты могут достигать гигантских размеров, но чаще они «останавливаются» на 15 — 20 см.
Микроскопически киста придатка яичника выглядит как округлое или овальное образование с однородным прозрачным содержимым водянистого вида. Так как киста растет исключительно за счет накопления серозной жидкости и растяжения протока, ее стенки очень тонкие (не толще 1-2 мм), отчего выглядят прозрачными.
Небольшая параовариальная киста яичника не имеет ножки. По мере роста она раздвигает листки широкой связки и формирует выпячивание в одном из них, увлекая за собою участок маточной трубы, а иногда и собственную яичниковую связку. Таким образом формируется ножка параовариальной кисты.
Увеличенная киста придатка яичника оказывает механическое давление на расположенные по соседству структуры и нервные волокна, поэтому провоцирует тазовые боли. Их интенсивность напрямую зависит от размеров кисты. Отличительной клинической особенностью этих болей является отсутствие связи с месячным циклом.
Топография болей, спровоцированных параовариальной кистой, также связана с ее размерами и направлением роста. Как правило, образование обнаруживают сбоку от матки, поэтому параовариальная киста левого яичника провоцирует боль слева, а правого – соответственно, справа. Нередко киста появляется в зоне над маткой и оказывает механическое давление на смежные органы, тогда на фоне болей возникают дизурические расстройства (если сдавливаются органы мочевыводящей системы) либо нарушения дефекации и чувство вздутого кишечника (при давлении на прямую кишку).
Обычно небольшая параовариальная киста яичника не влияет на менструальную функцию и не препятствует зачатию и деторождению. Однако в случае интенсивного роста она неизбежно начинает давить на яичник и провоцировать менструальные нарушения.
Также крупная киста параовара иногда деформирует фаллопиевую трубу, поэтому появляются проблемы с зачатием. Бесплодие параовариальная киста яичника не провоцирует, так как структурные нарушения формируются только на стороне развития кисты и не затрагивают другую, «здоровую» половину. У пациенток сохраняется репродуктивная функция, но вероятность зачатия немного снижается. Так, например, параовариальная киста левого яичника не влияет на овуляцию и последующее оплодотворение на противоположной, правой, стороне и наоборот.
Подобно любой кисте, имеющей тонкое основание (ножку), параовариальная киста яичника может осложниться его частичным или полным перекрутом. Стенка кисты, как и ее ножка, пронизана множеством кровеносных сосудов и нервных окончаний. Когда происходит перекрут, киста перестает «питаться», и в ней начинается процесс некроза, появляются все признаки острой хирургической патологии. Например, параовариальная киста правого яичника с перекрутом основания имитирует клинику острого аппендицита.
Выбор лечебной тактики зависит от конкретной клинической ситуации и данных обследования. Первоначально необходимо точно установить, где именно локализуется киста, ее строение, величину и положение относительно соседних органов.
Большое диагностическое значение имеет размер параовара. Иногда худощавые пациентки приходят на прием после того, как самостоятельно прощупали большое образование (а иногда параовариальные кисты вырастают до 30 см) в проекции яичника или даже увидели его невооруженным глазом.
Заподозрить наличие параовариальной кисты опытный врач может уже на начальном диагностическом этапе даже при отсутствии активных жалоб. При пальпации сбоку или над маткой определяется гладкое плотно-эластичное образование, ограниченное в подвижности. Если у пациентки отсутствуют менструальные нарушения, а также связь тазовых болей с циклом, можно предположить, что данное обнаруженное образование топографически располагается вне яичника, но любое заключение на основании осмотра и анализа жалоб является только предположением и требует уточнения.
Дифференцировать параовариальную кисту возможно при ультразвуковом сканировании. Важным, и, пожалуй, единственным отличительным признаком является ее расположение вне яичника. Другими эхо-признаками кисты придатка яичника являются:
— тонкая стенка с хорошо визуализирующимся сосудистым рисунком;
— единственная полость (камера) внутри кисты;
— прозрачная однородная (анэхогенная) жидкость внутри камеры без крупных включений, приемлемо наличие мелкодисперсной взвеси;
— у детей внутри параовариальных кист могут визуализироваться пристеночные сосочковые разрастания.
После того, как топография и величина кисты установлены, выбирается лечебная тактика. Небольшие бессимптомные кисты не требуют срочного удаления, поэтому за их поведением можно наблюдать с помощью ультразвукового исследования.
К сожалению, нередко правильно определить расположение обнаруженной кисты трудно, поэтому пациентке ставится диагноз кисты яичника, а для уточнения диагноза проводится лапароскопия параовариальной кисты яичника.
Крупные симптомные параовариальные кисты необходимо удалить. Существует большой перечень хирургических методик, каждая из которых предназначена для конкретной ситуации и выбирается «на месте». Благодаря лапароскопической хирургии удаление параовариальной кисты яичника проводится максимально щадящее, яичник и матка не затрагиваются, а количество осложнений практически сводится к нулю.
Следует обратить особое внимание пациенток на тот факт, что никакими другими способами удаление параовариальной кисты невозможно, так как она является анатомическим, а не функциональным образованием. Самостоятельно «рассосаться» такая киста также не способна.
Чтобы удалить параовариальную кисту яичника, необходимо проникнуть в место ее расположения — клетчатку межсвязочного пространства, выделить кисту (то есть отсечь ее капсулу от окружающих тканей), а затем вылущить ее из капсулы (энуклеация кисты). Данные манипуляции чаще не вызывают существенных затруднений, так как параовариальная киста достаточно подвижна. На следующих этапах операции проводятся мероприятия по остановке кровотечения и профилактике септических последствий.
Чаще используется лапароскопический метод. Если поставленный диагноз вызывает сомнение, и локализация кисты (в яичнике или рядом) остается неизвестной, диагностическая лапароскопия параовариальной кисты яичника одновременно является и лечебной: после уточнения расположения кисты, ее могут сразу удалить.
Если параовариальная киста яичника диагностирована у беременной, лечебная тактика зависит от текущей клинической ситуации. Беременность не является показанием к срочному удалению параовариальной кисты. Конечно, наиболее желательной считается ситуация, когда планирующие беременность пациентки заранее проходят обследование и решают возникшие проблемы. Но если наличие кисты яичникового придатка обнаружено уже в период беременности, никакого повода для паники не существует. Небольшие параовариальные кисты располагаются вне матки и придатков, не смещают и не деформируют их, а также не влияют на гормональную функцию. Поэтому за их поведением просто наблюдают, а после родов решается вопрос о необходимости лечения. Исключение составляют нечастые случаи развития осложнений (некроз, перекрут), которые требуют срочного вмешательства. Провоцирует рост параовариальной кисты беременность нечасто. В подобной ситуации также необходимо прооперировать пациентку.
После лапароскопического удаления параовариальной кисты беременность продолжает развиваться нормально, а негативные последствия для плода отсутствуют.
Параовариальные кисты никогда не рецидивируют и не трансформируются в злокачественные образования, поэтому после их удаления, с подобным диагнозом или его негативными последствиями пациентки не сталкиваются.
источник