На приеме у гинеколога от пациенток часто поступают жалобы на болезненные ощущения внизу живота. Данный симптом сопутствует множеству гинекологических заболеваний, одно из которых параовариальная киста яичника. Это опухолеподобное образование, требующее медицинского вмешательства, встречается в 10% случаев новообразований мочеполовой системы.
Киста в начале своего развития протекает бессимптомно, позже проявляются самопроизвольно возникающие и купирующиеся боли, локализующиеся со стороны образования. Часто следствием появления кисты является нерегулярный менструальный цикл и бесплодие.
В запущенных случаях появляются осложнения в виде перекрута ножки, некроза и разрыва капсулы. В данной статье мы подробно разберем, что такое параовариальная киста, почему она появляется, и как ее лечить.
Параовариальная киста — безопасное новообразование овоидной формы, никогда не перерастающее в злокачественную опухоль. Она начинает появляться в период внутриутробного развития из-за различных нарушений, выявляется у женщин в возрасте 20-40 лет, у девушек-подростков — редко.
Киста параовариальная локализуется над яичником или перед ним, имеет тонкие гладкие стенки и полость, наполненную серозной жидкостью. Более крупные образования характеризуются наличием ножки, образованной тканью связок матки, иногда – тканью яичника и маточной трубой. Киста питается за счет брыжеечных сосудов, фаллопиевой трубы и собственных капилляров, ее развитие протекает медленно, иногда в течение нескольких лет.
Кистозная опухоль увеличивается за счет накапливания полостной жидкости, растягивающей стенки капсулы. Когда параовариальное образование достигает размеров 8-10 см появляются первые симптомы.
По месту локализации образование может располагаться:
- Параовариальная киста справа – наиболее распространенное расположение, поскольку с этой стороны более усиленное кровообращение. Такое расположение в большей степени подвержено осложнениям, поскольку киста развивается активнее.
- Параовариальная киста слева – более редкое явление, зачастую протекающее незаметно. За счет плоского основания не происходит перекрута ножки и некрозов.
- С обеих сторон – встречается крайне редко.
В зависимости от размеров киста бывает:
- маленькая – достигает размера менее 2,5 сантиметров;
- средняя – размер образования находится в диапазоне 2,5 — 5 сантиметров;
- гигантская – ее размер выходит за пределы 5 сантиметров, чаще всего имеет ножку, в чем и заключается её опасность.
По степени подвижности параовариальная опухоль может быть:
- подвижная — сдвигается под давлением, поскольку у нее имеется тонкая ножка;
Маленькие новообразования никак не проявляются и не приносят дискомфорта, когда они вырастают до средних и гигантских размеров, появляется ярко выраженная симптоматика. Проявляется сдедующая симптоматика:
- периодически возникающие ноющие боли внизу живота со стороны расположения патологии, они появляются и проходят спонтанно, отдают в поясницу и крестец;
- частое и болезненное мочеиспускание;
- проблемы с дефекацией;
- болезненные ощущения, сопровождающие половой акт;
- увеличение размеров живота со стороны кистозного образования, чувство тяжести и вздутия;
- нерегулярный менструальный цикл;
- возможность прощупать новообразование самостоятельно;
- синдром острого живота – явление, указывающее на осложнения.
Далеко не всегда удается выявить все причины параовариальной кисты.
Иногда на появление новообразования может влиять образ жизни матери в период беременности (вредные привычки, лечение неразрешёнными препаратами, неправильное питание). В результате нарушений внутриутробного развития эмбриона канальцы придатков (параоварии) остаются недоразвитыми, выводящие протоки вовсе могут отсутствовать, из-за чего секретируемые жидкости, не имея выхода, накапливаются.
Хотя формирование параовариальной кисты происходит еще на этапе эмбриогенеза, специалисты выделяют следующие базовые причины возникновения кистозного образования:
- хроническое состояние стресса;
- неправильное формирование фолликулов;
- нарушения функций эндокринной системы, заболевания щитовидной железы, опухолевидные процессы;
- наступление половой зрелости в раннем возрасте (до 11 лет);
- прерывание беременности и другие хирургические операции на органы малого таза;
- приём анаболиков и стероидов;
- беременность, нестабильный гормональный фон;
- приём препаратов, предназначенных для лечения опухоли молочной железы (Тамоксифен);
- половые инфекции;
- злоупотребление солярием или чрезмерное нахождение под солнцем;
- экологические факторы, загрязнённая среда;
- воспаления органов репродуктивной системы;
- заболевания придатков;
- употребление средств гормональной контрацепции;
- локальное перегревание (горячие ванны, бани, сауны).
Сложность в обнаружении параовариальной кисты в том, что первое время она не имеет ярко выраженных симптомов. Часто ее выявляют на плановом медосмотре, ультразвуковом исследовании, иногда на диагностике по причине бесплодия.
Симптомы появляются при наличии осложнений или, когда параовариальное образование достигает значительных размеров. Во время пальпирования обнаружить образование более 3 сантиметров для врача не составит труда. При мануальном исследовании нащупываются опухоли у яичника, находящиеся, как правило, сбоку от матки или над ней.
Посредством вагинального УЗИ образование определяется как опухолеподобное, овоидной формы образование, через тонкие стенки которого видна однородная жидкость. Обычно врач сразу отличает ее от других видов опухоли, но для точно определить параовариальную кисту можно только по результатам гистологии, которую возможно сделать только после проведения операции.
Параовариальная киста сама по себе никуда не исчезнет. Прием лекарств и народная медицина также не помогут вылечить ее полностью. При раннем диагностировании заболевания операцию не назначают, если параовариальное образование не растет. Врач прописывает гормональную терапию, ведет регулярное наблюдение за развитием патологии.
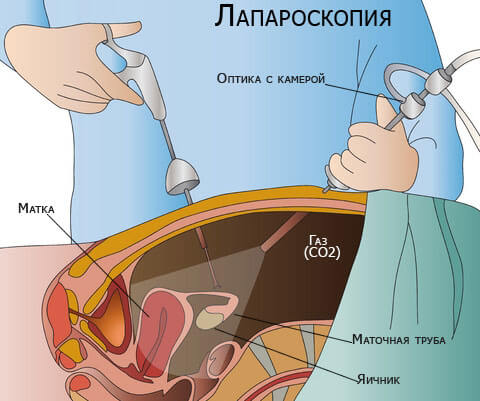
Операцию по удалению проводят если женщина планирует беременность или, когда образование продолжает разрастаться и представляет риск развития осложнений. Проводится щадящая процедура: лапароскопия — методика вмешательства, при которой специальные приборы и камеру вводят в живот через небольшие надрезы, ход работы врач отслеживает через монитор.
Поверхность яичника, у которого расположена киста рассекают, края раны разводят, кисту отодвигают от маточных связок для дальнейшего ее вылущивания. При этом сохраняют сам яичник и маточную трубу, которая благодаря своим свойствам деформируется и приобретает былую форму. Преимущественно операцию делают под местной анестезией, рубцы после нее почти незаметны, уже на следующий день женщина может покинуть лечебное заведение.
Если киста больших размеров, применяют другой метод проведения операции — лапаротомию, он заключается в рассечении полости брюшины, часто кисту удаляют вместе с яичником. Этот метод травматичный и оставляет видимый рубец.
Важно! Отсутствие своевременного лечения может привести к осложнениям и нанести непоправимый вред женскому здоровью.
При выполнении активных физических упражнений, чрезмерном увлечении загаром, горячими банями, киста может иметь следующие осложнения:
- Перекрут ножки — сдавливание вен, нервных окончаний, располагающихся на ножке кисты, приводящее к некрозу опухоли, который выражается резкими болями, похожими на схватки, тахикардией, повышенным потоотделением.
- Нагноение кисты — процесс, вызванный заносом инфекций, сопровождается острыми режущими болями в животе, тошнотой и рвотой, лихорадкой. Гнойные массы, распространяясь, нарушают работу соседних органов.
- Разрыв капсулы — наиболее тяжелое последствие, характеризующееся выходом содержимого кисты в полость малого таза, что провоцирует потерю сознания, связанную с болевым шоком.
Осложнения параовариальной кисты требуют срочного медицинского вмешательства, иначе можно спровоцировать развитие бесплодия или даже летальный исход.
Вопрос о том, возможно ли забеременеть после удаления параовариальной опухоли, волнует многих женщин. Конечно, для начала нужна консультация и наблюдение у врача, после чего он даст необходимые рекомендации.
Проведенная операция не является препятствием для планирования беременности, нужно лишь подождать, когда организм полностью восстановится.
После удаления, параовариальная киста не появится снова, поскольку ткани, из которых она состояла, удаляются целиком. Для скорейшей реабилитации важно выполнять все указания врача и в первые месяцы соблюдать диету, отказаться от жирной и острой пищи, сбалансировать рацион большим количеством овощей и фруктов. Зачатие возможно не раньше 3-4 месяцев после операции.
Таким образом, параовариальная опухоль — серьезное образование, но не настолько, чтобы привести к бесплодию или раковой опухоли. Главное ответственно относиться к своему здоровью и не медлить с лечением.
источник
Параовариальная киста — опухолеподобное полостное образование, формирующееся из тканей придатка яичника. Этот вид кисты возникает вследствие нарушения процесса эмбрионального развития. Параовариальные кисты, как правило, самостоятельно не рассасываются.
Чтобы вовремя заметить и не допустить развитие патологии, необходимо как минимум один раз в год проходить профилактический осмотр у гинеколога и УЗИ органов малого таза. В случае появления дискомфорта, болей внизу живота, болезненности при половом акте, нужно как можно скорее обратиться к врачу-гинекологу.
Главная причина возникновения заболевания — гормональные нарушения, которые могут появиться на фоне следующих факторов:
- стрессовое состояние;
- неполноценный сон;
- несоблюдение режима отдыха;
- длительное половое воздержание;
- признаки переутомления;
- переедание или несоблюдение режима питания;
- непомерные физические нагрузки;
- половые контакты с различными партнерами;
- гинекологические вмешательства, включая аборт, тяжелые роды.
Если женщина знает о наличии в её организме кисты, но это новообразование не причиняло ей особого беспокойства, то рекомендуется обращаться к врачу в следующих случаях:
- повышение температуры;
- ощущение слабости;
- головокружение;
- бледность кожных покровов;
- гирсутизм (появление оволосения по мужскому типу);
- перепады артериального давления;
- значительная потеря веса.
Симптомы обычно появляются, когда параовариальная киста становится размерами в пять и более сантиметров. При развитии кисты могут наблюдаться периодические ноющие, а также распирающие боли в области крестца, которые не связаны с менструацией и овуляцией, и усиливаются при активности и нагрузке.
Сдавливание мочевого пузыря или кишечника кистой может вызвать дискомфорт, боль при мочеиспускании, запоры или диарею; также могут отмечаться болезненные ощущения при половом акте. Иногда на фоне параовариальной кисты может развиваться нарушение менструального цикла и, как следствие, бесплодие.
При разрыве кисты могут наблюдаться следующие симптомы:
- слабость в теле;
- головокружение;
- снижение кровяного давления;
- диспепсические расстройства;
- пронзительная и невыносимая боль, которая может привести к шоковому состоянию;
- бледность кожи.
Если разрыв кисты сопровождается кровотечением, то перечисленные симптомы могут быть дополнены заторможенным состоянием, сонливостью, учащенным сердцебиением. При появлении вышеуказанных симптомов необходимо срочное обращение за медицинской помощью.
Своевременно оказанная помощь позволит избежать серьезных осложнений и минимизировать последствия. Поэтому любые подозрительные симптомы заслуживают пристального внимания.
Обычно затруднений с диагностикой параовариальной кисты не возникает. Если при УЗИ определяется жидкостная киста, а рядом здоровая ткань яичника, то ставится диагноз — параовариальная киста яичника. В спорных случаях прибегают к лапароскопическому методу исследования.
После выявления кисты, врачи обычно предпочитают подождать некоторое время, прежде чем назначить лечение. Если кистозное образование не исчезло самостоятельно за 2–3 месяца наблюдений, и увеличилось в размерах, тогда требуется назначение курса комплексной терапии.
Медикаментозное лечение назначается для восстановления гормонального фона женского организма.
Для восстановления гормонального фона, в результате нарушения которого возникает фолликулярная киста яичника, требуется медикаментозное лечение. Если новообразование выявлено впервые, или оно часто рецидивирует, назначаются оральные контрацептивы. Благодаря их действию, происходит нормализация гормонального фона.
Чтобы ускорить процесс рассасывания кисты яичника, назначается физиотерапевтическое лечение:
- ультрафонофорез,
- электрофорез,
- магнитотерапия.
Как показывает практика, физиотерапия малоэффективна при кистах больших размеров (более 7 см в диаметре). В этой ситуации, как правило, приходится прибегать к хирургическому вмешательству.
Самый популярный радикальный способ лечения параовариальной кисты — лапароскопическое удаление образования. Этот способ абсолютно безопасен для пациентки и проводится около 30 минут. Преимуществом такой операции является отсутствие видимых следов после вмешательства. В качестве обезболивания применяется эпидуральная анестезия.
Если появились подозрения на осложнения, тогда лечение проводится не лапароскопическим методом, а осуществляется полостная операция.:
- Овариэктомия — удаление поврежденного яичника.
- Кистэктомия — удаление исключительно фолликулярной кисты яичника. Функции органа восстанавливаются по мере заживления прооперированного участка.
- Резекция яичника — удаляется киста и поврежденные ткани яичника. Эта операция позволяет сохранить детородные функции женщины.
Еще раз напомним, что каждая женщина (независимо от ее возраста) должна регулярно проходить гинекологический осмотр и УЗИ органов малого таза. Иначе вы не вы сможете узнать о появлении кисты яичника до тех пор, пока она не достигнет больших размеров и не приведет к возникновению серьезных проблем.
Профилактика данного заболевания включает:
- профилактические осмотры у гинеколога;
- УЗИ не реже 1 раза в год;
- соблюдение правил гигиены;
- защищенный секс.
источник
Примерно 85% современных женщин хоть раз в жизни был поставлен диагноз киста яичника. И около 15% из всех кист являются параовариальными. Многие думают, что пока ничего не болит, нет и необходимости бежать к врачу. Даже когда заноет и заколет, женщины ждут, может, само собой всё пройдёт. И только тогда, когда жить с симптомами заболевания становится невыносимо, добираются до своего гинеколога. Так что же такое параовариальная киста, представляет ли она опасность, стоит ли её лечить?
Параовариальная киста — это опухолевидное образование, имеющее полость, которое формируется из придатка яичника. Оно однокамерное и заполнено жидкостью. Образуется у женщин 18–45 лет. Имеет тенденцию к медленному росту и достижению больших размеров (до 20 сантиметров). Самостоятельно такие кисты не рассасываются и озлокачествляться не могут.
Параовариальная киста может никак о себе не заявлять, но отлично видна при проведении УЗИ
Параовариальная киста, находясь рядом с яичником и маточной трубой, анатомически никак с ними не связана, но может нарушать их функционирование. Образование имеет округлую форму и заполнено внутри жидкостью, состоящей в основном из белкового компонента. Клетки кистозной оболочки не могут делиться, поэтому она тонкостенная и при увеличении количества жидкости растягивается, становится прозрачной. Именно в результате этого киста никогда не перерождается в раковую опухоль.
Как правило, такого рода кисты бывают только односторонними — за исключением редких случаев. В основном выделяют либо левостороннюю, либо правостороннюю параовариальную кисту.
Чаще всего диагностируют правосторонние кисты из-за строения правого яичника (кровоснабжение сильнее, чем в левом органе). Из-за этих особенностей они интенсивнее растут, и в результате этого имеется большая возможность появления осложнений в виде перекрута ножки, нагноения, разрыва.
Чтобы избежать осложнений, лучше всего, конечно же, диагностировать и удалить параовариальную кисту до наступления беременности. Но далеко не каждая женщина, имея это образование, знает о его наличии, так как в основном всё протекает абсолютно без симптомов, особенно тогда, когда размеры его ничтожно малы. Обнаруживается оно уже на первом УЗИ-скрининге в первом триместре.
Параовариальные кисты не оказывают влияния на плод, однако могут вызвать другие осложнения
Из-за гормональных скачков киста при беременности может начать интенсивно расти. В результате этого беременная может обнаружить у себя мажущие кровянистые выделения. На плод эти процессы не влияют. Но не стоит пренебрегать посещениями своего акушера-гинеколога. Необходимо постоянно следить за ростом кисты, чтобы избежать осложнений (перекрут, разрыв) и при необходимости вовремя удалить её.
Параовариальные кисты могут достигать больших размеров
Формируется киста из-за неправильного развития канальцев в придатке яичника (ещё во внутриутробном периоде). Эти канальцы не имеют протоков для выведения секретируемой жидкости, в результате чего она начинает накапливаться в их полости.
Способствуют образованию и увеличению кист:
- нарушения в работе гормональной системы;
- внематочные беременности и аборты в прошлом;
- нарушения функционирования яичников;
- воспалительные заболевания придатков;
- инфекции, передающиеся половым путём;
- раннее половое развитие;
- перегревания и переохлаждения;
- избыточный или недостаточный вес;
- бесконтрольный приём гормональных препаратов, в том числе средств контрацепции;
- нарушения фолликулогенеза.
Как правило, параовариальные кисты малых размеров становятся случайной находкой на очередном ультразвуковом исследовании, никак себя клинически не проявляя. Абсолютно другая картина складывается при наличии образования большего размера:
- боли тянущего и ноющего характера внизу живота, которые усиливаются при движениях и смене положения тела, порой отдают в область поясницы на стороне поражения и никак не связаны с менструальным циклом;
Симптомы параовариальной кисты проявляются при больших размерах образования, чаще всего это боль внизу живота
При возникновении осложнений (перекрут ножки, разрыв капсулы) возникают все признаки «острого живота»:
- резкая режущая боль внизу живота;
- повышение температуры;
- резкий подъём, а затем падение артериального давления;
- тахикардия;
- бледность кожных покровов;
- головокружение вплоть до потери сознания;
- холодный липкий пот.
При таких симптомах медлить нельзя, так как состояние может угрожать жизни женщины и требует безотлагательной медицинской помощи. Поэтому нужно незамедлительно вызвать бригаду скорой медицинской помощи.
Обнаружить параовариальную кисту яичника размером от трёх и более сантиметров не составит труда. Гинекологу достаточно будет провести пальпацию области придатков. На ощупь образование округлой формы, эластичное, малоподвижное и находится чаще всего ниже яичника.
Для уточнения диагноза и дифференцирования кисты от других видов образований прибегают к инструментальной диагностике:
- Метод ультразвуковой диагностики. Проводится трансвагинальным датчиком. С помощью него можно отчётливо увидеть полостное однокамерное образование. Расположено оно за пределами яичника, имеет тонкую оболочку с мелкими сосудами и внутри содержит однородную жидкость.
УЗИ трансвагинальным датчиком достаточно информативно в определении размеров образования
Лапароскопический метод является наиболее информативным в установлении природы образования
Каждой женщине, которой был поставлен диагноз «параовариальная киста», необходимо понимать, что образование само по себе никуда не денется, оно не сможет рассосаться. Не существует никаких лекарственных препаратов, способствующих исчезновению кист, и народная медицина здесь бессильна.
Малые образования подлежат наблюдению. Но в любом случае рано или поздно придётся прибегнуть к хирургическому вмешательству по их удалению.
Как правило, это единственный способ лечения таких кист.
В подавляющем большинстве случаев оперативное вмешательство проводят методом лапароскопии. Это позволяет удалить образование максимально щадяще: придатки оставляют в целости и сохранности для того, чтобы в дальнейшем женщина без труда могла самостоятельно забеременеть. Вмешательство проводят лапароскопической трубкой и инструментами, которые вводят в брюшную полость через несколько маленьких разрезов. Дефекты в виде шрамов после такой операции в дальнейшем становятся практически незаметными.
Лапароскопия — это самый щадящий метод оперативного вмешательства
Метод лапаротомии используется при наличии больших кист
Если женщина планирует беременность, то нужно позаботиться о том, чтобы такого рода кисты были удалены до зачатия (естественным путём или посредством экстракорпорального оплодотворения) во избежание появления осложнений.
Хирургическое лечение применяют не только в плановом порядке. Чаще всего прибегают к нему в экстренных случаях, когда произошёл разрыв капсулы или перекрут ножки кисты.
…мне сделали лапароскопию (мне 18 лет, 16-й день цикла). Удаление параовариальной кисты слева (около яичника), разъединение спаек. Операция прошла без осложнений, яичники целы…
https://health.mail.ru/consultation/385039/
…20 февраля мне делали лапароскопию по удалению параовариальной кисты яичника. Последние месячные перед операцией были 06.02.2012. На сегодняшний день (15.03.2012) месячных так и не было. К врачу попасть не могу пока, так как она в отпуске. Читала, что в некоторых случаях цикл после лапароскопии сдвигается, и первый день нового цикла — это день операции. Но у меня помимо удаления кисты только трубу поправили — распрямили (киста её обвила вокруг себя), яичник не трогали (киста была рядом, его не повредила), труба проходима…
https://health.mail.ru/consultation/472331/
Я шла на такую операцию — на УЗИ видели только параовариальную кисту, а уже на лапаре обнаружили, что в левой трубе гидросальпинкс, и киста перекрутила её — удалили и трубу, и кисту. Потом уже и вторую удалили — на ней образовались спайки. Слава Богу, придумали ЭКО — и я теперь МАМА.
https://www.babyblog.ru/community/post/conception/1753737
Сами по себе параовариальные кисты не представляют опасности ввиду того, что у них нет свойств озлокачествляться. Главное, их вовремя диагностировать и вести динамическое наблюдение. Наступлению беременности они не препятствуют, но при больших размерах могут сдавливать маточные трубы, в результате чего существует вероятность нарушения их проходимости. Во время беременности никакого воздействия на плод не оказывают.
Кисты большого размера могут осложняться перекрутом ножки, нагноением или разрывом:
- Перекручивание может произойти при резкой смене положения тела, тяжёлой физической нагрузке. Перекрут способствует появлению резких схваткообразных болей внизу живота (более сильное чувство боли возникает на стороне поражения). Они не купируются обезболивающими препаратами, поэтому показана экстренная госпитализация и удаление образования.
- Нагноение возникает в результате попадания в кисту бактерий. Она нагнаивается, и появляются все признаки воспаления: боли внизу живота, слабость, тошнота, повышение температуры. В данном случае показано срочное удаление кисты.
- Разрыв кисты несёт такую же угрозу, как и перитонит. При сильном напряжении брюшных мышц, тяжёлой физической нагрузке, резких поворотах может произойти разрыв оболочки, в результате чего жидкостное содержимое образования попадает в брюшную полость и вызывает воспалительную реакцию. Сопровождается резкими кинжальными болями по всему животу, отдающими в пах и поясницу. При этом медлить ни в коем случае нельзя, нужно вызывать скорую медицинскую помощь для дальнейшей госпитализации. Проводится экстренная лапаротомия с удалением кисты и промыванием брюшной полости.
Как правило, врачи стараются максимально сохранить репродуктивные органы женщины. Но в некоторых случаях это становится невозможным, тогда вместе с кистой приходится удалять яичник и маточную трубу. Так как второй яичник остаётся нетронутым и должным образом функционирует, наступление беременности возможно.
Рецидивировать после удаления параовариальная киста яичника не может.
Лучше болезнь предупредить, чем её лечить. Так как же избежать всех этих неприятностей? К мерам профилактики относятся:
- Регулярное посещение своего гинеколога (не менее двух раз в год) для своевременного обнаружения образований.
- Должный контроль за уже имеющимися кистами.
- Снижение физических нагрузок и ограничение резких движений и поднятия тяжестей.
- Исключение абортов.
- Рациональный подход к планированию беременности.
- Выявление и своевременное лечение гормональных нарушений.
- Прекращение бесконтрольного приёма гормональных препаратов (в том числе контрацептивов).
- Выявление и своевременное лечение инфекционных и воспалительных заболеваний репродуктивной системы.
- Избегание длительного пребывания на солнце и в солярии.
Параовариальная киста яичника — это не приговор. Многие женщины спокойно живут с этим диагнозом. Главное, помнить о мерах профилактики и не пренебрегать походами в женскую консультацию. Современные методы диагностики и лечения позволяют вовремя обнаружить патологию и максимально щадяще устранить её.
источник
Полостное доброкачественное образование, развивающееся из околояичникового придатка и имеющее эмбриональное происхождение, называется параовариальной кистой. Она часто существует бессимптомно и обнаруживается при проведении ультразвукового исследования органов малого таза. Жалобы возникают при значительных размерах новообразования и развитии осложнений. Параовариальная киста яичника самостоятельно не рассасывается, лечение – оперативное.
И у мужчин, и у женщин имеются органы, которые закладываются во время зародышевого развития, но полностью не развиваются. Они являются рудиментарными, или утратившими свое значение. У женщин около каждого яичника, как справа, так и слева, в широкой связке матки находится образование, относящееся к рудиментарным органам – это околояичниковый придаток, или параофорон. Он представлен сетью тонких разобщенных канальцев, заканчивающихся слепо. Именно из канальцев параофорона при нарушении процессов эмбрионального развития возникают параовариальные кисты.
Рост истинных кистозных опухолей происходит за счет деления эпителиальных клеток, выстилающих внутреннюю поверхность их капсулы. Эти клетки способны к патологическому перерождению. Киста параофорона не является истинной, так как формируется совершенно по-другому: канальцы вырабатывают жидкость, которой некуда деваться, она скапливается, образуя полость. Увеличение в объеме происходит за счет растяжения стенок жидким содержимым. Вследствие такого механизма возникновения образование не озлокачествляется.
Основой появления кистозного образования параофорона служит нарушение дифференциации тканей на этапе эмбрионального развития. Способствуют его возникновению:
- нарушения менструального цикла;
- преждевременное половое созревание;
- эндокринологические заболевания (гиперфункция, гипофункция щитовидной железы и др.);
- хронические воспалительные процессы женской половой сферы;
- бесконтрольный прием средств гормональной контрацепции;
- самопроизвольные выкидыши;
- искусственное прерывание беременности;
- длительные солнечные ванны, увлечение искусственным загаром;
- чрезмерные тепловые процедуры (горячие ванны, согревающие аппликации);
- резкая потеря веса;
- ожирение.
Рациональное питание, полноценный сон, подвижный образ жизни ослабляют действие провоцирующих факторов. К обратному эффекту приводят чрезмерные эмоциональные и физические нагрузки, вредные привычки.
Полостное образование может протекать совершенно бессимптомно и обнаруживаться гинекологом при плановых профилактических осмотрах или ультразвуковом исследовании органов малого таза по другому поводу. Клинические проявления обычно обусловлены большими размерами образования и осложнениями в виде:
- перекрута ножки;
- разрыва капсулы;
- нагноения.
В этом случае на первый план выступают жалобы, сигнализирующие о катастрофе в брюшной полости. К ним относятся:
- схваткообразные боли в животе;
- слабость;
- тошнота и рвота;
- головокружение;
- чувство страха;
- озноб;
- падение артериального давления;
- снижение перистальтики кишечника;
- гипертермия.
Когда образование околояичникового придатка достигает значительных размеров, а в некоторых случаях его диаметр может достигать 20 сантиметров, на первом плане оказываются симптомы сдавления соседних органов.
Орган, подвергшийся сдавлению
Мочевой пузырь, мочеточник
Учащенное мочеиспускание, часто сопровождающееся болями различной интенсивности, ложные позывы, ощущение неполного опорожнения мочевого пузыря.
Вздутие кишечника, дискомфорт, боли при дефекации, склонность к запорам или учащение стула.
Боли в правой или левой подвздошной области, в зависимости от локализации образования, часто усиливающиеся при половом акте, физической нагрузке; нарушение ритмичности менструального цикла.
Полостное образование околояичникового придатка не реагирует на колебания уровня половых гормонов, его характерной особенностью является отсутствие зависимости интенсивности болевых ощущений от фазы менструального цикла.
Обнаружить кисту околояичникового придатка может врач во время гинекологического осмотра: по ребру матки или над ней определяется округлое образование плотноэластической консистенции, ограниченно смещаемое, часто безболезненное. Но окончательный диагноз устанавливается после проведения УЗИ. Современные аппараты позволяют получать объемное изображение и демонстрировать его пациентке как на экране, так и в виде фото, выдаваемого на руки вместе с заключением.
При ультразвуковом исследовании параовариальная киста обычно имеет вид однокамерного округлого или овального анэхогенного тонкостенного образования, заключенного между листками широкой связки матки. Размер его варьирует от нескольких миллиметров до 15-20 сантиметров. Визуальное определение расположенного отдельно яичника является характерной особенностью патологии. Часто возможно при проведении УЗИ датчиком аппарата отделить кисту от половой железы.
Специфических эхопризнаков, отличающих кисту околояичникового придатка от других опухолеподобных образований женских половых желез, не существует. Именно наличие яичника, примыкающего к поверхности полостного образования, считается диагностическим признаком при установлении окончательного диагноза. При других кистах он отдельно не визуализируется.
Если при наличии полостного образования параофорона отсутствуют жалобы, и его размеры не превышают двух сантиметров, то возможно динамическое наблюдение. В случае роста кисты приходится прибегать к операции, так как образования параовариального происхождения самостоятельно не рассасываются, и лечить их консервативно не имеет смысла.
У женщин детородного возраста оптимальным является удаление кисты методом лапароскопии. Такой вид оперативного лечения является щадящим. При его использовании травматизация передней брюшной стенки минимальная, срок послеоперационной реабилитации непродолжительный, трудоспособность восстанавливается быстро.
При проведении операции яичник и маточную трубу на стороне поражения всегда стараются сохранить, а объем вмешательства ограничить удалением полостного образования. Если операция проводится планово, а не по поводу перекрута или нагноения параовариальной кисты, то это технически возможно. Маточная труба способна вернуться к первоначальной форме, даже при значительной деформации и растянутости. Хорошая ретракционная, или сократительная способность ее мышечного слоя позволяют это сделать. Такая тактика способствует сохранению менструальной и репродуктивной функции пациенток.
Внимание! Фотография шокирующего содержания.
Для просмотра нажмите на ссылку.
Если при лапароскопии через небольшие разрезы в брюшную полость вводят оптическую систему, позволяющую выводить «картинку» на большой экран, и специальные инструменты, управляя которыми, хирург проводит необходимые манипуляции, то при лапаротомии разрез передней брюшной стенки более значительный. Этот доступ используют при большом диаметре кист и осложненном их течении.
Такая методика расширяет возможности оперирующего врача при осмотре и ревизии органов малого таза, позволяет проводить тщательную санацию брюшной полости, помогает избежать трудностей во время удаления полостного образования и ушивания тканей.
Удаление кисты околояичникового придатка обеспечивает благоприятный прогноз. Во время оперативного лечения канальцы параофорона, являющиеся основой для возникновения полостного образования, удаляются вместе с ним, а значит, возможность рецидива исключается.
Ритмичность менструального цикла не меняется: ожидаемое менструальное кровотечение наступает в срок, так как половая железа на стороне поражения сохраняется. Только в редких случаях, при значительных объемах кисты, осложнившейся нагноением, прекрутом ножки с некрозом тканей, этого не удается сделать.
При наличии кистозного образования параофорона необходимо решить, что с ним делать, и только потом планировать беременность. Если киста имеет размер 1-2 см, можно не проводить операцию, если больше – показана лапаротомия. Планировать зачатие лучше не ранее 3-х месяцев после хирургического вмешательства.
Обнаружение кисты параофорона у беременной не является противопоказанием к вынашиванию. Необходимо регулярно посещать женскую консультацию и придерживаться рекомендаций акушера-гинеколога.
Небольшой диаметр, отсутствие роста полостного образования позволяют ограничиться ультразвуковым контролем на протяжении беременности и исключением:
- чрезмерных физических нагрузок;
- половых контактов при наличии дискомфорта, болей во время или после интимной близости;
- тепловых процедур (сауны, горячей ванны и др.).
Необходимо соблюдать режим труда и отдыха, носить бандаж на поздних сроках гестации.
Быстрый рост кисты, развитие осложнений не совместимы с консервативной тактикой. Современные технологии позволяют проводить операции, не нарушая течение беременности.
Предлагаем к просмотру видеоролик по теме статьи.
источник
Параовариальная киста относится к доброкачественным новообразованиям. Это достаточно распространённая гинекологическая патология, причины развития которой до конца не установлены. Опасность для здоровья представляет активный рост образования. Возможно только радикальное удаление кисты. Чем раньше выставлен диагноз, тем лучше прогноз для жизни и детородной функции. Каковы симптомы развития данной патологии, методы лечения и профилактики, необходимо знать каждой женщине.
Это одна из разновидностей доброкачественных опухолей яичников, каждая десятая диагностированная киста является параовариальной. Образование расположено около яичника, на связках, соединяющих его с маточной трубой, и содержит жидкость. Может сформироваться в любом возрасте. Чаще обнаруживается вблизи правого яичника. Гинекологи связывают подобный процесс с особенностями кровообращения.
Внешне параовариальная киста яичника напоминает округлое или овальное образование
Правосторонняя киста имеет ряд особенностей:
- быстрый рост;
- частое сращение со стенкой матки;
- соединение с маточными связками с помощью ножки;
- осложнения с развитием острого живота.
Реже встречается левосторонняя киста. Она проявляет себя менее ярко и не достигает больших размеров. Отличительной чертой является широкое основание, соединяющее её с маточными связками. Поэтому такие грозные осложнения, как перекрут ножки и разрыв стенок кисты, наблюдаются реже.
Также возможно образование кист с обеих сторон.
По размерам кисты, не превышающие 2—3 см, считаются маленькими, чаще протекают бессимптомно. Большие новообразования достигают в размерах 5—15 см, имеют характерные клинические признаки, прикрепляются к маточным связкам с помощью ножки и часто дают осложнения.
Параовариальные кисты отличаются не только по локализации и размерам, но и по мобильности. Крупные кисты на тонкой ножке перемещаются легко, вызывают боли, легко могут лопнуть. Неподвижные образования, даже больших размеров, менее подвержены разрыву.
Формируется после достижения половой зрелости, но по статистике есть небольшой процент пациентов, у которых киста образуется в детстве.
Точные причины их возникновения не выявлены, но существует ряд предрасполагающих факторов.
- воздействие на плод неблагоприятных факторов (считается, что кисты этого вида образуются из остатков эмбриональной ткани при нарушениях внутриутробного развития);
- раннее наступление менструаций (в 11—13 лет);
- хронический воспалительный очаг в малом тазу, в том числе на фоне инфекций, передающихся половым путём;
- наличие в анамнезе абортов и выкидышей;
- бесконтрольное применение пероральных контрацептивов, что чревато резкими колебаниями гормонального фона;
- эндокринные болезни, в том числе сахарный диабет, патология щитовидной железы, аденома гипофиза;
- наследственная предрасположенность к развитию кистозных образований;
- хроническое физическое и нервное перенапряжение;
- температурные перепады и прогревание нижней части живота (сауна, грязи при лечении гинекологических болезней, пояснично-крестцового остеохондроза);
- избыточное воздействие ультрафиолета при посещении солярия;
- беременность, фаза полового созревания, климакс, так как в эти периоды жизни женщины наблюдаются резкие перемены гормонального фона.
Симптомы появляются, если кистозное образование достигает в размерах 3—5 см. До этого момента оно обычно себя никак не проявляет и обнаруживается случайно при гинекологическом обследовании.
Симптоматика неразрывно связана, в первую очередь, с размерами образования
Полость с жидкостью значительных размеров часто вызывает боли тянущего или распирающего характера. Они локализуются со стороны образования в нижней части живота, иррадиируют (отдают) в подреберье, пояснично-крестцовую или паховую область. Причина болевого синдрома заключается в давлении кисты на окружающие органы. Появление болей обычно провоцируют физическая нагрузка, переохлаждение или перегрев тела, стрессы, натуживание. Характерной особенностью болей является то, что они могут затихать самостоятельно, без приёма анальгетиков.
Возможны также следующие проявления:
- Болезненное и учащённое мочеиспускание.
- Боли в животе неопределённой локализации, сопровождающиеся неустойчивым стулом, при котором запоры сменяются поносами. Пациентки часто жалуются на болезненную дефекацию и метеоризм.
- Мучительные, нерегулярные, скудные или обильные месячные, вплоть до маточных кровотечений. Могут быть мажущие кровянистые выделения, не связанные с менструальным циклом, нередко появляющиеся во время беременности.
- Одностороннее выпячивание в нижней части живота, если киста, расположенная в этой зоне, растёт быстро и достигает больших размеров.
Как правило, наличие небольшой полости не влияет на шансы наступления беременности и вынашивания здорового ребёнка. Сама беременность может дать толчок к росту кистозного образования с возможными осложнениями.
Параовариальная киста яичника на УЗИ выглядит как полость, наполненная жидкостью, имеющая разные размеры, структуру и степень окрашивания
Какие процедуры помогают выявить наличие образования? Важны следующие диагностические мероприятия:
- Тщательный сбор анамнеза (сведений).
- Гинекологическое бимануальное обследование, при котором крупная киста может быть прощупана в нижней части живота. Врач ощутит под пальцами округлое, упругое, часто болезненное при пальпации образование с довольно ограниченной подвижностью.
- УЗИ органов малого таза внутривлагалищным и трансабдоминальным способом (через наружную брюшную стенку). Специалист видит тонкостенное округлое образование вблизи яичника с прозрачным содержимым, соединённое с маточными связками. Редко внутри кистозной полости определяется мелкодисперсная взвесь.
Для установки причин длительного бесплодия может применяться диагностическая лапароскопия. Кроме того, используются другие инструментальные методы, в том числе МРТ органов брюшной полости. Проводится гистологический анализ для исключения злокачественного перерождения. Материал для биопсии хирург берёт во время операции.
Отличия параовариальной кисты от других новообразований яичников:
- локализация вне придатков (верхний полюс кисты граничит с фаллопиевой трубой, нижний — с яичником);
- однокамерное полостное образование;
- размер может быть более 10 см;
- содержимое полости прозрачное, однородное, водянистого характера, при биохимическом анализе определяется высокое содержание белка;
- капсула образования тонкая, эластичная, легко растягивается при накоплении жидкости;
- медленный рост;
- практически не перерождается в рак.
Этот вид образования имеет отличительную черту: самопроизвольно или под действием лекарств никогда не рассасывается.
Дифференциальный диагноз должен проводиться с рядом патологических состояний.
Внематочная беременность относится к ургентным (неотложным) состояниям, чаще развивается в маточных трубах. При осмотре на гинекологическом кресле матка более подвижная, чем в норме, отмечается резкая болезненность заднего свода влагалища, при пункции в эту область получают кровь. Главным признаком можно считать положительный тест на беременность.
В диагностике злокачественного новообразования яичников, кроме гинекологического осмотра и инструментального обследования, в том числе МРТ, необходим анализ крови на содержание онкомаркеров.
Также нужна дифференциальная диагностика с острым аппендицитом, болезнями кишечника и мочеполовой системы. Поэтому важно всестороннее обследование пациентки, сбор необходимых анализов и консультация узких специалистов.
Таблица дифференциально-диагностических признаков параовариальной кисты
| Дифференциально-диагностические признаки кисты | |||||
| Симптом | Кисты яичников | Эндометриоз | Хронический сальпингоофорит | Миома матки | Первичная альгодисменорея |
| Хронические тазовые боли | тянущие, ноющие | постоянные, с иррадиацией в прямую кишку, поясницу перед или во время менструации | постоянные, тупые или ноющие, усиливающиеся при менструации | постоянные, иногда схваткообразные | во время менструации, схваткообразные |
| Бесплодие | нет | 20,8% | нет | нет | нет |
| Диспареуния (боль во время полового акта) | нет | 38% | 29% | нет | нет |
| Нарушения менструального цикла | олигоменорея (при СПКЯ) | мажущие выделения, гиперменорея, альгодисменорея | альгодисменорея (45%) | обильные и длительные менструации | болезненные менструации |
Никакие консервативные методы не могут вылечить эту патологию. Рассасывание кисты невозможно под воздействием лекарств.
Пациенты часто спрашивают лечащего гинеколога о разрешении использовать методы народной медицины, надеясь избежать оперативного вмешательства. Народные рецепты предлагают различные варианты применения травяных сборов с добавлением мёда, сока алоэ. Они принимаются внутрь в определённых дозах в виде настоек или отваров. Известны рекомендации по местному использованию целебных смесей, вводимых во влагалище с помощью тампонов и спринцеваний.
Если нет противопоказаний, индивидуальной непереносимости ингредиентов смесей, эти методы использовать можно. Они усилят иммунную защиту организма, улучшат микрофлору влагалищной среды, но кардинально проблему не решат. Если параовариальная киста будет расти, рано или поздно встанет вопрос об операции.
Рекомендуется при больших размерах образования, болях, наличии осложнений. Оперативное вмешательство проводится в обязательном порядке перед ЭКО (экстракорпоральным оплодотворением), чтобы обеспечить гладкое течение беременности.
Осуществляются следующие виды хирургического лечения:
- Лапароскопия — эндоскопическая операция с небольшими разрезами, ход которой хирург-гинеколог контролирует, глядя на монитор компьютера. Методика вмешательства очень щадящая. Удаляется только киста (энуклеация), яичник сохраняется. Поэтому реабилитация проходит быстро, а женщина сохраняет детородную функцию.
- Лапаротомия — внутриполостная операция с широким доступом по средней линии живота. Проводится при крупных кистах, часто сопровождается удалением яичника. Отличается травматичностью и длительным восстановлением состояния здоровья.
Пункция кисты проводится под контролем эндоскопа. Жидкость, содержащаяся в кистозной полости, удаляется. Затем в середину образования вводится спиртовой раствор, вызывающий «склеивание» внутренних поверхностей стенок кисты. Это необходимо для профилактики рецидивов процесса.
Преимуществом лапароскопической операции является отсутствие большого рубца и минимальный восстановительный период
Параовариальную кисту у меня обнаружили осенью 2013 года. Собственно, так как размеров она была небольших (3 см х 4 см), то мнения врачей разделились: кто-то говорил, мол, однозначно удалять, а кто-то убеждал, что достаточно лишь мониторить время от времени (и удалять лишь в случае роста кисты). Через год (опять-таки осенью) мне поставили диагноз «первичное бесплодие» и начались «пляски с бубном», но киста врача не заинтересовала. И только ещё через год (уже осенью 2015 года) я случайно попала на узи в «Лоде», где врач, посмотрев меня и выслушав историю, настоятельно рекомендовала взять направление на лапароскопию, так как труба, под которой находится киста, изогнута, а значит с одной стороны я «условно фертильна». Так же ей не понравились мои яичники (со стойкой ановуляцией), которые показались ей капсулироваными. Я дождалась первого дня месячных и записалась на операцию. Записалась к тому же врачу из «Лоде», а так как она оперирует в перинатальном центре, то и направить меня должны были именно туда. Итак, прежде чем получить направление, необходимо сдать ряд анализов и получить консультативное заключение терапевта. В больницу необходимо было явиться в понедельник утром, поэтому накануне я собрала сумки:1.Паспорт и результаты анализов (за направлением в МГЦ нужно было явиться тем же понедельником).2. Полотенце, жидкое мыло (оно намного удобнее для больницы, чем твёрдое), щётку зубную, пасту и бритвенный станок.3. Салфетки сухие и большую пачку влажных салфеток (мыться после операции первые несколько дней будет проблематично, так как всё будет болеть, да и швы мочить нельзя).4.Сменное белье (трусы лучше низкие, чтобы резинка не попала на будущие швы), халат (до операционной нужно добираться в ночнушке и халате), удобную одежду (лучше не брючного типа, а какое-нибудь платье спотивное, чтобы опять-таки ничего не давило на швы).5.Шлёпанцы. Да-да, не тапочки, а резиновые шлепки — в них хотя бы можно залезть в душ.6. Прокладки. После лапароскопии несколько дней возможны кровяные выделения. Я не знала, какой обильности они будут, поэтому взяла и обычные прокладки, и на каждый день. 7. Ложку, вилку, кружку.8. Таблетки от боли в горле.9. Воду. Очень хорошо, если бутылка будет иметь соску (как в бутылках у спортсменов), поверьте, через несколько часов после операции очень захочется пить, а приподняться будет сложно — такая бутылка спасёт.10. Косметичку с косметикой. Выглядеть всё равно захочется хорошо и перед врачами на обходе, и перед родными, которые придут проведать. Так что лишней она не будет. 11. Необходимые гаджеты (телефон, эл. книгу, зарядку).12. Если у вас варикоз, то элластичные бинты. Мне они были не нужны. Поговорила с врачом: кисту удалили, трубы проходимы, спаек нет, с яичников удалили плёнку, так что — можно беременеть меня позавчера. Швы немного болят время от времени. Ещё мажу зелёнкой и ещё 2 дня не буду мочить. Всё хорошо.
http://irecommend.ru/content/laparoskopiya-udalenie-paraovarialnoi-kisty-proverka-prokhodimosti-trub-i-chastichnaya-dekap
Я шла на такую операцию-на УЗИ видели только паровариальную кисту, а уже на лапаре обнаружили, что в левой трубе гидрос и киста перекрутила её — удалили и трубу и кисту. Потом уже и вторую удалили из-за ВБ-на ней образовались спайки. Слава Богу, придумали ЭКО-и я теперь МАМА. А вообще если трубы с гидросом-это не есть гуд-жидкость из них может просто «вымыть» эмбрион или заразить.
https://www.babyblog.ru/community/post/conception/1753737
Скажу с собственного опыта, я такую кисту лечила где то около полу года, и контрацептивами и витаминным комплексом, ничего не помогло, сделала лапару в октябре 2013. Сейчас вот забеременнела. В операции нет ничего страшного, хотя я вас понимаю тоже боялась. Все прошло хорошо на третий день была дома. Советы давать трудно мы ведь не врачи. Но я довольна тем, как все сложилось и благодарна моей Г за то, что она не стала меня ещё пичкать лекарствами и отправила на лапару, так как зачем терять время. Но это лишь моя история и моё мнение, а решать вам.
http://www.baby.ru/popular/paraovarial-naa-kista/
При маленьком размере кисты и отсутствии жалоб врачи рекомендуют динамическое наблюдение с посещением специалиста не реже двух раз в год. Это необходимо для контроля размеров новообразования и профилактики осложнений.
Рост кистозного образования может привести к таким осложнениям:
- появлению жалоб на боли, снижающие качество жизни
- развитию клиники острого живота, который чаще провоцируется повышенными физическими нагрузками, воспалительными болезнями репродуктивной системы, травмами и перегревом.
Кроме того, внезапно ухудшается общее состояние, поднимается температура, появляются выраженные боли в нижней части живота, которые не снимаются анальгетиками. Отмечается слабость, появление проливного пота, тошноты, тахикардии, двигательного беспокойства, страха смерти. Такие симптомы требуют срочной госпитализации и оказания неотложной хирургической помощи. Они возможны при следующих патологических изменениях:
- перекруте ножки;
- нагноении содержимого кисты;
- разрыве тонкой кистозной оболочки.
К редким осложнениям относят перерождение в злокачественную опухоль, так как клетки кистозной капсулы обычно неспособны к делению. Киста увеличивается в размерах только за счёт пассивного растяжения её стенок накопившейся жидкостью.
Бесплодие редко связывают с обнаруженной кистой небольших размеров, но при отсутствии других причин ненаступления беременности может быть проведена энуклеация (вылущивание) образования. Большая киста способна сдавливать фаллопиеву трубу, препятствуя зачатию.
Если выявлена киста, а женщина хочет иметь детей, лучше сначала удалить образование путём лапароскопии. После полного восстановления пациентка может планировать беременность, не боясь осложнений.
Иногда кисту обнаруживают на фоне беременности. Если образование не беспокоит и не растёт, необходимо только наблюдение. После родов гинеколог выберет подходящую лечебную тактику. Если на фоне беременности киста начинает расти и доставлять беспокойство, решается вопрос о лапароскопическом удалении (обычно на сроке 4—5 месяцев). Эндоскопическое вмешательство становится необходимым при перекручивании ножки или разрыве стенки кисты.
Рецидивов после оперативного удаления кисты нет, так как удаляются эмбриональные ткани, послужившие её источником.
Важно соблюдать следующие правила:
- своевременно обращаться к врачу при появлении любого дискомфорта в нижней части живота или нарушениях менструального цикла для выяснения их причин и назначения терапии;
- выполнять все рекомендации гинеколога при лечении воспалений органов малого таза или половых инфекций;
- исключить возможность нежелательной беременности и венерических заболеваний;
- использовать гормональные контрацептивы в соответствии с рекомендациями доктора;
- стремиться к здоровому образу жизни, правильному режиму труда и отдыха;
- научиться бороться со стрессами;
- проходить ежегодную диспансеризацию, включающую осмотр гинеколога и УЗИ органов малого таза.
Если обнаружена маленькая параовариальная киста одного или обоих яичников, стоит принять все меры, чтобы исключить её возможный рост. Для этого женщине следует отказаться от посещения сауны и солярия, туристических поездок в жаркие страны, неконтролируемого приёма витаминов и биогенных стимуляторов. Если пациентка ведёт активный образ жизни и посещает фитнес-клуб, лучше исключить силовые упражнения, нагрузку на пресс и нижние конечности.
Параовариальная киста должна быть выявлена как можно раньше. За её состоянием необходимо наблюдать, регулярно посещая гинеколога. Женщина, у которой обнаружена эта патология, должна понимать её потенциальную опасность и неэффективность попыток избавления от болезни с помощью лекарств или народных снадобий. Чтобы не было осложнений и других проблем со здоровьем, растущую параовариальную кисту рекомендуется удалить наименее травматичным способом. Это необходимо для собственного спокойствия, сохранения радости материнства и качества жизни.
источник
Очень часто пациентки приходят к врачу с жалобами на периодические боли внизу живота. У этого симптома может быть множество причин, среди которых формирование параовариальной кисты яичника. Бороться с этим образованием можно только при помощи оперативного вмешательства.
Параовариальная киста — доброкачественное полостное образование, образующееся из придатков яичника. Внутри оно наполнено жидкостью с высоким содержанием белка, имеет круглую или овальную форму и состоит из одной секции без разделения. Стенки тонкие, примерно в 2 мм, выстроены из плоского цилиндрического эпителия, сквозь них можно разглядеть внутреннее содержимое. Питание кисты идёт за счёт брыжеечных и своих собственных кистозных сосудов и капилляров. У более крупных форм образуется своеобразная ножка, состоящая из связок матки и яичника.
Параовариальная киста яичника — это заполненное жидкостью полостное образование доброкачественной природы
Этот вид встречается в 10% случаев опухолевых образований органов мочеполовой системы, но он никогда не перерождается в злокачественную форму. Растут кисты очень медленно, порой в течение многих лет, увеличиваясь за счёт накапливания внутренней жидкости, которая постепенно растягивает стенки образования.
Чаще всего локализуются у правого яичника, но могут быть расположены и слева, а также с обеих сторон. При этом наблюдаются разные проявления:
- Параовариальная киста у правого яичника самая распространённая из-за усиленного кровообращения именно с этой стороны придатков. Только в этом случае существует риск прирастания её к тканям матки. Проявление симптомов более выражено, за счёт усиленного питания именно с правой стороны опухоль растёт намного быстрее, что чаще приводит к различным осложнениям.
- Параовариальная киста левого яичника встречается намного реже, а её проявления зачастую практически незаметны. Основание более уплощённое, что позволяет избежать перекрутов ножки и возможных нагноений.
- Двусторонняя киста сочетает в себе все вышеперечисленные признаки.
Также можно выделить подвижные и неподвижные образования. Первые могут смещаться под давлением и имеют очень тонкую ножку, а вторые очень трудно сдвинуть, они реже приводят к осложнениям.
Чаще всего диагностируется у женщин в возрасте 30–40 лет, однако может встречаться и в младшем возрасте, так как порой формируется ещё во время внутриутробного развития и увеличивается в размерах в момент гормональных скачков у подростков.
Размеры у этого вида кисты могут быть самые разнообразные, от нескольких миллиметров, которые порой незаметны при осмотре, до громадных опухолей диаметром в 30 сантиметров.
Существует множество факторов, которые приводят к образованию параовариальной кисты. Далеко не всегда удаётся установить первопричину заболевания.
Иногда на формирование опухоли могут влиять даже вредные привычки матери во время беременности, которые отражаются на здоровье её будущего ребёнка (курение, употребление наркотиков и алкоголя, лечение неразрешёнными средствами, плохое питание).
Сам механизм образования кисты известен, происходит это в результате нарушений эмбрионального развития канальцев придатков (параоварий). В них либо плохо сформированы выводящие протоки, либо они могут быть забитыми, а порой и вовсе отсутствовать, из-за чего секретируемые жидкости не находят выхода и скапливаются, образуя упругие мешочки.
На изображении цифрами обозначены параовариальные кисты яичника
Специалисты отмечают следующие причины формирования параовариальной кисты:
- сбои в процессе созревания яичниковых фолликул, отсутствие овуляции;
- отклонения в соотношении гормонов, вызванные различными эндокринологическими заболеваниями или опухолевыми процессами;
- начало первых месячных до 11 лет, раннее половое созревание;
- аборты и операции на органах малого таза;
- приём анаболических стероидов;
- гормональные скачки во время пубертатного периода и в момент наступления менопаузы;
- приём антагонистов эстрогена при лечении онкологических заболеваний молочной железы (Тамоксифен);
- инфекционные поражения мочеполовой системы и других внутренних органов;
- плохое состояние окружающей среды, загрязнённый воздух;
- повышенные эмоциональные нагрузки, стрессы, депрессии;
- воспаления яичника и придатков матки (оофорит, сальпингит, аднексит);
- неправильный приём гормональных контрацептивов;
- частое загорание под солнцем или в солярии;
- перегревание органов из-за приёма горячих ванн, посещения саун, бань и т. д.
Признаки появления параовариальной кисты находятся в полной зависимости от её размеров, так как небольшие новообразования могут совершенно никак не проявлять себя в течение длительного времени. В случае разрастания более чем на пять сантиметров в диаметре наблюдаются следующие симптомы:
- резкая или тянущая боль в малом тазу;
- сильное давление на мочевой пузырь, что вызывает неприятные ощущения и учащённые позывы к мочеиспусканию;
- запоры из-за давления кисты на кишечник;
- ощущения вздутия живота;
- боли во время полового акта, после физических нагрузок;
- различные расстройства пищеварения;
- увеличение живота со стороны образования кисты;
- болевые ощущения носят приступообразный характер, они могут полностью пропадать и внезапно появляться;
- высокая температура при острых состояниях.
Менструальный цикл обычно сохраняется и не изменяется.
Дифференциальная диагностика проводится с целью исключить другие виды кист, а также острый аппендицит, эндометриоз, онкологические опухоли и внематочную беременность.
Выявить заболевание возможно с помощью осмотра на гинекологическом кресле методом пальпации. При этом обнаруживаются справа или слева от матки опухолевые образования, практически неподвижные, гладкие на ощупь и упругие при сдавливании.
В случае выявления кисты врач направляет на осмотр с помощью УЗИ, которое проводится трансвагинально.
На УЗИ обнаруживаются затемнения разных форм
На экране обнаруживается одно или несколько овальных или круглых новообразований, с однородной или содержащей мелкие вкрапления жидкостью.
Для подтверждения диагноза иногда используется лапароскопическое исследование. С помощью специального оборудования врач может рассмотреть образование в деталях, установить его характер, локализацию, размеры, взять образец тканей для тщательного изучения.
Параовариальная киста не рассасывается сама по себе и требует хирургического удаления при её больших размерах. После установления диагноза необходимо постоянное наблюдение за динамикой роста. Не существует консервативных методов и народных средств для устранения этого новообразования.
Раньше при отсутствии современного оборудования проводили серьёзные полостные операции, после которых оставались большие шрамы. Однако с развитием технологий врачи перешли на малоинвазивное хирургическое вмешательство. Маленькие кисты могут не удалять, но при планировании беременности и подготовке к проведению ЭКО советуют избавиться даже от небольших новообразований.
На данный момент параовариальные кисты чаще всего удаляются лапароскопически. Однако несмотря на то, что этот метод очень щадящий, существуют следующие противопоказания к проведению операции:
- восстановление после инфекционных заболеваний, если не прошло 30 дней;
- острая дыхательная и сердечная недостаточность;
- сильновыраженая гипертония;
- запущенные стадии ожирения;
- брюшные грыжи и спайки;
- злокачественные образования органов малого таза.
Перед назначением даты операции необходимо сдать следующие анализы:
- кровь на общий клинический анализ, для определения факторов свёртываемости, наличия ВИЧ и разных форм гепатита, на биохимию;
- мочу для общего исследования;
- мазок из влагалища для выявления заболеваний и состояния микрофлоры;
- ЭКГ сердца;
- флюорографию;
- кольпоскопию;
- УЗИ органов малого таза.
Сама операция проводится под общей анестезией, которую индивидуально подбирают для каждого пациента. Для облегчённого доступа к внутренним органам в брюшную полость закачивается газ. В определённых местах осуществляются минимальные проколы, через которые вводятся хирургические инструменты и лапароскоп.
На изображении представлено проведения лапароскопической операции на органах малого таза
С помощью последнего полученное изображение поступает на внешний экран, и хирург может контролировать весь процесс. Операция требует осторожности, так как велик риск повредить яичник. Хирург аккуратно проводит иссечение маточных связок и проводит удаление кисты. На всякий случай осматривается и соседний яичник на предмет наличия образований. После проведения операции газ аккуратно спускается, а на разрезы накладывается стягивающий пластырь или швы, в зависимости от величины раны.
Иногда проводят прокол кисты, с помощью специальных приборов внутренняя жидкость вытягивается и на её место заливают этиловый спирт, что приводит к склеротизации обработанных тканей.
Длительность лапароскопии — от двадцати минут до нескольких часов, в зависимости от множества факторов. Реабилитация очень быстрая, уже через 3–5 дней пациенты могут вернуться к обычному образу жизни.
В особо тяжёлых ситуациях врачи прибегают к достаточно травматичному методу, при котором делается большой разрез в нижней части живота
В более тяжёлых случаях, особенно когда размеры кисты очень большие, показана нижняя срединная лапаротомия, при которой осуществляется достаточно объёмный разрез брюшной стенки по срединной линии и порой приходится удалять также и яичник. Восстановление после операции долгое и занимает приблизительно десять дней.
В случае обнаружения кисты у беременной женщины необходимо проводить частое обследование, так как возможны случаи перекрутов из-за возросшего давления матки на близлежащие органы. На самых ранних сроках никаких особых рисков не существует. Само новообразование не влияет на состояние плода, но может существенно ухудшить самочувствие матери по мере роста ребёнка. Лечение откладывается до послеродового периода, если отсутствуют экстренные показания для проведения операции.
Лечение кисты у беременных откладывается до послеродового периода
Сам процесс родоразрешения должен проходить под усиленным контролем, чтобы избежать вероятного разрыва или ущемления кисты. Если это случилось, то происходит серьёзная кровопотеря, пациентка может впасть в шоковое состояние и перестать реагировать на внешние раздражители. В особо опасных ситуациях врач может рекомендовать провести кесарево сечение.
В большинстве случаев, если лечение проведено вовремя, возможно сохранить целостность яичников и избежать нарушения репродуктивной функции. К зачатию ребёнка можно приступить не ранее чем через четыре месяца после проведённой операции.
Отсутствие своевременного лечения может привести к серьёзным осложнениям в любой момент:
- Нагноение из-за инфекционного или воспалительного поражения тканей. Сопровождается резкими болевыми ощущениями и требует незамедлительного оперативного вмешательства.
- Разрыв кисты, возникающий из-за механических травм, давления или различных других причин. Содержимое выходит в брюшную полость, формируется острый воспалительный процесс, называемый перитонитом. Давление падает, пациентка может потерять сознание. Лечение исключительно хирургическое.
- Формирование особой ножки, которая склонна к перекручиванию. Из-за сдавливания сосудов кровь не поступает к тканям, происходит некроз, при этом боль распространяется на копчик, поясницу, крестец и низ живота. Порой симптомы схожи с острой стадией аппендицита. Требуется немедленная госпитализация с оперативным удалением кисты, поражённого яичника и других некротизированных прилежащих тканей. Чаще всего это происходит во время беременности или в младшем возрасте из-за повышенной активности.
- Деформация фаллопиевых труб, приводящая к проблемам с зачатием ребёнка.
Предсказать образование кисты порой очень сложно, но для уменьшения рисков следует вовремя корректировать гормональные нарушения, избегать механических повреждений органов малого таза и лечить инфекционные заболевания на самой ранней стадии, чтобы избежать хронических воспалений.
Почувствовала тянущую боль в животе. Сначала не придала значения, а когда поняла, что нужно обращаться к врачу, было уже поздно. Меня привезли в стационар. Посмотрели врачи. Приняли решение оперировать утром.Подготовили к операции. Мне предложили оперироваться лапароскопически. Я согласилась.Утром ввели катетер. Ввели крайне не аккуратно, после ввода этого катетера у меня две недели быль посттравматический цистит. Вот так тоже бывает.Операция прошла быстро. Через час я уже находилась в реанимации. Не смотря на это, обширный спаечный процесс брюшной полости не обошел меня стороной. И беспокоил несколько лет. Спрашивала позже у своего врача, почему так произошло, ведь начала вставать я после операции практически сразу, ходила много, вообще виду довольно активный образ жизни. Врач сказал, что этот процесс иногда развивается даже у таких активных пациентов, как я… к сожалению. Но все равно, помните, что чем раньше после операции вы встанете, тем больше вероятность, что избежите спаек.Зажило все очень быстро. Только забыли в одном шве нитку. Она долго «выходила» и место это все время нагнаивалось, пока не показался хвостик ниточки. Я её вытащила. И все прекратилось.
http://otzovik.com/review_1285293.html
Во время удаления кисты, удалили часть яичника. Врач предупреждал, что яичник и весь могут удалить, это будет ясно уже в процессе операции. Теперь на УЗИ врачи не сразу его находят, но он все же есть. Еще во время операции мне продували маточные трубы и прижигали очаги эндометриоза. После операции к нам в палату приходила женщина, вела послеоперационную гимнастику, чтобы не было спаек. После мне врач назначил гормональное лечение и посоветовал через четыре месяца после операции попытаться забеременеть, так как это лучшее лечение при эндометриозе.Как вывод скажу, нужно чаще ходить к гинекологу, даже если ничего не болит и не беспокоит, просто на осмотр. Врач сказал, что моей кисте было уже несколько лет, а я о ней даже не подозревала.
http://otzovik.com/review_2043004.html
У меня была параовариальная киста несколько лет назад… делали лапараскопию. ложилась в больницу на 3 дня: 1ый день — готовят, 2ой — операция (3 прокола в животе), 3-ий день — осмотр и отправляют домой. не страшно! удалили только кисту, всё остальное (в смысле — по женски) — на месте…через некоторое время родила 2 детей.
http://eka-mama.ru/forum/part16/topic208372/message4690807/?PAGEN_1=2
Очень важно, чтобы все женщины понимали, что параовариальная киста не будет уменьшаться, а может только увеличиваться в течение времени. Никакие народные или любые другие методы не способны устранить это заболевание. В наше время можно провести операцию, которая очень безопасна и сохраняет способность к самостоятельному зачатию ребёнка.
источник