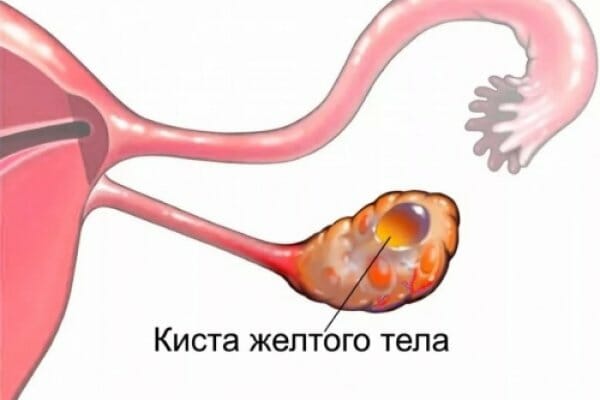
КИСТА ЖЕЛТОГО ТЕЛА (лютеиновая киста) — ЭТО ДОБРОКАЧЕСТВЕННАЯ ФУНКЦИОНАЛЬНАЯ КИСТА ЯИЧНИКА, РАЗВИВАЮЩАЯСЯ ИЗ ЖЕЛТОГО ТЕЛА В РЕЗУЛЬТАТЕ НАРУШЕНИЯ ЕГО ОБРАТНОГО РАЗВИТИЯ.
В организме женщины ежемесячно созревает одна яйцеклетка, которая в середине цикла выходит из яичника в брюшную полость путем разрыва фолликула. Затем яйцеклетка попадает в маточную трубу, где при должных условиях происходит оплодотворение. В это время на месте лопнувшего фолликула развивается желтое тело, которое синтезирует гормоны, необходимые для подготовки организма к будущей беременности. Если оплодотворения не происходит, желтое тело увядает и склерозируется (превращается в белое тело), а матка избавляется от слизистой оболочки путем менструации.
В течение жизни у современных женщин проходит по меньшей мере 300 циклов созревания яйцеклетки. Любые, даже несерьезные или кратковременные, гормональные нарушения могут привести к нарушению функционирования как фолликула, так и желтого тела. В таких случаях, желтое тело не регрессирует, а трансформируется в кисту.
Кисты желтого тела встречаются более чем у половины женщин в течение всей жизни и зачастую диагностируются как случайная находка во время профилактического осмотра или при УЗИ. Киста желтого тела определяется как образование более 3 см с толстыми стенками. За счет хорошей васкуляризации кровоизлияние в такие кисты развивается очень часто, поэтому макроскопически они выглядят как мешочки, заполненные кровью.
Лютеиновая киста может быть спутана с эндометриозом, различия порой минимальны и окончательная диагностика возможна лишь после гистологического исследования удаленного образования. Знать какая именно киста необходимо, поскольку принципы лечения и прогноз у этих двух процессов различный.
Небольшие кисты желтого тела обычно протекают бессимптомно, но иногда могут сопровождаться тянущими болями внизу живота и в пояснице. Большие кисты (более 5 см) чаще сопровождаются болевыми ощущениями, особенно во время полового акта. В некоторых случаях может нарушаться менструальный цикл, как в сторону уменьшения, так и увеличения.
Острая боль в животе, сопровождающаяся тошнотой или рвотой, бледностью кожных покровов и слабостью, может свидетельствовать о разрыве или перекруте кисты яичника. В таком случае необходима срочная медицинская помощь, поскольку внутрибрюшное кровотечение может стать угрозой жизни женщины!
Кисты желтого тела в большинстве случаев регрессируют самостоятельно в течение 6-8 недель безо всякого лечения. Оперировать функциональные кисты необходимо только в определенных случаях, так как операция снижает овариальный резерв и повышает риск развития спаечной болезни брюшной полости и полости малого таза.
В репродуктивном возрасте при наличии кисты яичника врач должен предложить женщине повторить УЗИ через 6–8 недель. В большинстве случаев киста желтого тела исчезнет или уменьшится в размерах самостоятельно. Для ускорения обратного развития кисты могут назначаться контрацептивы на 1-2 месяца с последующим наблюдением через один менструальный цикл. В лечении кисты яичника применяются аналоги прогестерона (дюфастон). Дюфастон компенсирует недостаточность лютеиновой фазы и приводит к уменьшению кисты, кроме этого препарат используется на этапе подготовки к беременности. Если киста не увеличивается в размерах и структура ее не меняется на протяжении длительного времени, можно продолжать наблюдение.
В менопаузе риски развития рака яичников возрастают и даже небольшая киста может оказаться раком на ранней стадии. Таким пациенткам рекомендуется анализ на онкомаркеры (CA 125) и частое динамическое наблюдение.
В случае, если киста более 5 см, причиняет боль, имеет подозрительную УЗИ-картину и не отвечает на гормональную терапию — операция будет правильным выбором лечения. Так же требуют хирургического вмешательства кисты желтого тела при возникновении осложнений, таких как перекрут или разрыв кисты.
Операция обычно проводится эндоскопически через небольшие проколы брюшной стенки. В редких случаях требуется лапаротомия. По возможности удаляется только киста — цистэктомия. Если ткань яичника полностью разрушена рекомендуется выполнять полную аднексэктомию (удаление яичника с маточной трубой). После удаления материал направляется на патогистологическое исследование, где уточняется вид и характер кисты яичника.
Киста желтого тела обычно не препятствует зачатию. Во время беременности наличие кистозного желтого тела небольших размеров никак не влияет на беременность и часто встречается на начальных сроках беременности. К четвертому месяцу обычно такие кисты регрессируют, поскольку сформированная плацента берет на себя функцию продукции прогестерона. Однако, за любыми кистами во время беременности необходимо тщательно наблюдать и оценивать их рост или регрессию каждые две недели.
Большая солитарная лютеинизированная фолликулярная киста беременности — это доброкачественная киста, которая возникает у беременных или в послеродовом периоде (в течение 6 недель после родов). В большинстве случаев образование обнаруживается при кесаревом сечении или при УЗИ в течение беременности. Локализована обычно с одной стороны, левый и правый яичники поражаются с одинаковой частотой.
Эта киста является специфичной для беременных, встречается достаточно редко и стимулируется хорионическим гонадотропином. Средний диаметр составляет около 25 см. Она аналогична обычной кисте желтого тела, разница только в размерах и некоторых гистологических находках.
Обычно лютеиновая киста беременности требует хирургического удаления, поскольку размеры и картина на УЗИ не всегда позволяют говорить о доброкачественном процессе. К тому же беременность провоцирует рост многих опухолей и настороженность у гинекологов в этом плане повышенная.
источник
Частая причина беспокойства пациентов – обнаруженные при обследовании полипы и кисты, в чем разница подобных образований, будем разбираться подробнее. Для этого рассмотрим строение, механизм развития, опасность, которую они несут, а также методы лечения патологий.
Полип – это нарост на слизистых оболочках полых органов и протоков. Он формируется в просвет, а не в ткани. Состоит в большинстве случаев из эпителиальных клеток, имеет собственное кровоснабжение. По форме круглый либо бугристый, основание может быть тонким, как ножка, либо широким.
Киста – это образование в виде полости на поверхности органа или в тканях, внутри жидкость, слизь, жир, и другие включения. В переводе с греческого – пузырь. Истинные имеют собственный внутренний слой, ложные нет. Форма круглая, ровная.
Как уже было сказано, полипы растут на слизистых оболочках органов, имеющих полость. Чаще всего это желудочно-кишечный тракт и женская репродуктивная система. Находят подобные образования в носу, ухе, уретре, протоках желчного пузыря.
В паренхиматозных органах наросты не формируются. Например, диагноз — полип поджелудочной железы часто является предположительным до выяснения истинной природы образования. В данном случае полип может вырасти только в протоках.
Кисты часто обнаруживают в матке, на яичниках, влагалище, молочных железах, почках. Но может быть и в любом другом месте – на коже, в мозге, печени, желчном, поджелудочной и прочих органах. Подобное образование неограниченно слизистыми, так как формируется в тканях.
Полипы вырастают до 5-6 см. Ветви диффузных структур могут достигать 10 см. Таких параметров оказывается достаточно, чтобы серьезно нарушить работу органа, в котором они локализуются. Но чаще находят образования в 20-30 мм. К стремительному росту предрасположены полипы, состоящие из железистой ткани.
Половина случаев патологии является полипозом – множественным скоплением образований. Наибольшую опасность представляют собой диффузные участки, которые покрыты тысячами полипов. Такое случается в кишечнике, реже в других органах.
Средний размер кисты составляет от 3 до 17 см в диаметре. Однако случается, что образование значительно превышает эти размеры. Зарегистрированы случаи удаления кист в 10, 15, 20 и даже 30 кг, которые в диаметре составляли десятки см и более метра.
Чаще всего капсулы с жидким содержимым формируются поодиночке, гораздо реже это двусторонняя патология парных органов, или множественные мелкие образования.
Внутри полипа нет полости, за исключением случаев, когда в тканях крупного образования есть кисты. Он полностью состоит из клеток слизистой оболочки, на которой вырос.
С кистой намного сложнее, в зависимости от вида образования, отличается содержимое:
- Паразитарная или эхинококковая. Это полость с червями внутри организма. Формируется в желчных протоках, сердце, печени, селезенке. Жидкость, которая находиться в ней вырабатывается паразитом.
- Ретенционная киста – это образование в результате закупорки различных желез. Перекрытие каналов, приводит к скапливанию постоянно продуцируемого секрета, за счет чего капсула постепенно растет. Формируется в груди, слюнных и сальных железах. Пример последнего места локализации – киста за ухом или на его мочке. Часто поражает эндоцервикс шейки матки.
- Рамолиционная появляется в результате некроза тканей. Здоровое окружение запечатывает отмерший фрагмент в капсулу, внутри которой происходит процесс переработки клеток в жидкость. Часто является результатом инсульта мозга.
- Травматическая киста – последствие удара, из чего возникает отек или кровоизлияние в тканях.
- Дизонтогенетическая или дермоидная – это врожденное образование, которое локализуется в любом месте в организме, содержит в себе зачаточные фрагменты основных тканей – костной, эпителиальной, волос. Является результатом внутриутробной аномалии развития.
- Эндометриоидная киста – это попадание эндометрия матки в трубы, придатки и яичники. В результате формируется образование, которое за цвет называют шоколадным с кровью внутри. Причина появления – эндометриоз.
- Опухолевая. Иногда онкология зарождается с формирования полости с жидким содержимым.
Киста желтого тела (лютеиновая) и фолликулярная – это образования в яичниках женщины, которые являются следствием нормальных циклических процессов. Кроме некоторых случаев, когда по какой-то причине киста не пропадает в соответствии с менструальным циклом женщины.
источник
Плацентарный полип – полипозное образование, формирующееся в полости матки из остатков ткани плаценты после осложненных родов, искусственного прерывания беременности или выкидыша. Патологические проявления, вызываемые плацентарным полипом, включают в себя поздние послеродовые или послеабортные кровотечения, иногда довольно интенсивные, приводящие к развитию анемии и присоединению вторичной инфекции. Плацентарный полип диагностируется путем сбора акушерско-гинекологического анамнеза, проведения бимануального исследования, УЗИ, гистероскопии и РДВ с гистологическим анализом соскоба. Лечение плацентарного полипа – хирургическое (удаление корнцангом, лазером, гистерорезектоскопия и др.).
Плацентарный полип – патологическое разрастание, образующееся из оставшихся в полости матки частей плаценты. Может иметь широкое основание или тонкую ножку. По данным зарубежных авторов, плацентарные полипы встречаются примерно в 0,36% родов. Плацентарный полип следует отличать от децидуального полипа матки – доброкачественного разрастания слизистой эндоцервикса с его гормональной трансформацией (децидуализацией) в период беременности, которое не требует специального лечения и не угрожает здоровью женщины и плода. Между тем, плацентраный полип расценивается в гинекологии как патологическое образование, поскольку не исчезает самостоятельно, сопровождается выраженными кровотечениями, предрасполагает к развитию серьезных осложнений: малокровия, эндометрита, сепсиса, бесплодия.
Формированию плацентарного полипа предшествует завершившаяся или прервавшаяся беременность. При этом исход беременности может быть различным: роды (естественные или кесарево сечение), самопроизвольное прерывание (выкидыш), медицинский аборт, замершая беременность с последующим инструментальным удалением плодного яйца. Однако во всех случаях начало развитию полипа дают задержавшиеся в полости матки дольки плаценты или плацентарные ворсины, замурованные в слои фибриноида или тромботические массы. Задержке плацентарной ткани в полости матки способствует нерациональное ведение последового периода, неполное отделение и удаление последа при кесаревом сечении, неполный кюретаж полости матки при медицинском аборте или выкидыше.
Оставшийся в полости матки и плотно прикрепленный к ее стенке фрагмент плацентарной ткани в течение короткого времени покрывается сгустками крови и фибрина, прорастает соединительной тканью. Внешне плацентарный полип выглядит как плоское (стелющееся) или грибовидное разрастание. В патоморфологическом отношении принято выделять плацентарные полипы, состоящие из сохранных ворсин (формируются после медаборта), деструктивных ворсин (возникают на фоне неполной послеродовой инволюции матки), а также изолированных долек плаценты, имеющих сосудистые связи с маткой.
Окончательная организация плацентарного полипа происходит спустя несколько недель после завершения беременности. Именно поэтому клиническая манифестация заболевания приходится на третью-пятую неделю после родов, аборта, выкидыша. Ведущий симптом – кровотечение, которое часто воспринимается женщиной как естественное явление после перенесенных событий. Тем не менее, в отличие от физиологического послеродового кровотечения, кровянистые выделения, вызванные плацентарным полипом, появляются достаточно поздно, а в отличие от послеабортного – сохраняются более длительное время. Поначалу кровяные выделения могут быть достаточно скудными, однако со временем кровотечение усиливается настолько, что заставляет пациентку обратиться к гинекологу.
Если плацентарный полип послужил причиной обильного или затяжного маточного кровотечения, развивается слабость, головокружение быстрая утомляемость, бледность кожных покровов. Следствием кровопотери может стать тяжелая анемия, присоединение вторичной инфекции с развитием эндометрита, сепсиса. В отдаленном периоде несвоевременное лечение плацентарного полипа может привести к бесплодию.
Предположительный диагноз «плацентраный полип» может быть выставлен в тех случаях, когда женщина отмечает усиление или возобновление кровяных выделений спустя 3-4 недели после родов или медицинского аборта. При осмотре на кресле может определяться зияние маточного зева, иногда — выступающий из наружного отверстия шеечного канала полюс полипа. Более достоверные данные о наличии дополнительного образования в полости матки, его локализации и структуре позволяет получить УЗИ органов малого таза.
Наиболее информативным исследованием при подозрении на плацентарный полип является гистероскопия, дающая возможность обследовать маточную полость изнутри при помощи оптической системы. Диагностические возможности гистероскопии обычно совмещаются с оперативным вмешательством – гистерорезектоскопией и раздельным диагностическим выскабливанием. Последующее гистологическое исследование соскоба эндометрия окончательно подтверждает диагноз плацентарного полипа.
Если нижняя часть полипа визуализируется в канале шейки матки, акушер-гинеколог может удалить его с помощью корнцанга. Возможно удаление плацентарного полипа с помощью хирургического лазера. Во всех случаях процедура удаления дополняется фракционным кюретажем. С целью коррекции анемии пациентке назначаются поливитамины, препараты железа, по показаниям проводится переливание компонентов крови (плазмы, эритроцитарной массы).
В послеоперационном периоде необходим контроль за температурой тела и общим самочувствием. В течение месяца рекомендуется исключить тепловые процедуры (в том числе ванны) и физические нагрузки, остерегаться переохлаждения, воздержаться от половой жизни. Профилактика формирования плацентарного полипа заключается в тщательном осмотре плаценты после родов акушеркой, при необходимости – проведении ручного обследования поверхности матки роженицы, наблюдении за характером выделением после родов и прерывания беременности, проведении контрольных осмотров гинеколога и ультразвукового контроля.
источник
Важнейшей частью репродуктивной системы женщины являются яичники, в которых происходит развитие яйцеклеток, необходимых для зачатия. Одна из наиболее распространенных патологий этих парных органов – киста. По статистике, различные кистозные образования диагностируются более чем у 40% женщин. Зачастую заболевание протекает бессимптомно и выявляется во время УЗИ-диагностики при плановом посещении гинеколога.
На видео: акушер-гинеколог, врач высшей категории, доктор медицинских наук, профессор
Тер-Овакимян Армен Эдуардович.
Киста яичника – это доброкачественное образование в виде полости, заполненной полужидким содержимым. Образованные из тонкого клеточного слоя стенки полости эту жидкость и вырабатывают. По размеру образования варьируются от нескольких миллиметров до нескольких сантиметров. В зависимости от причин возникновения, делятся на два основных вида – функциональные и патологические. А исходя из места возникновения новообразования выделяют следующие подвиды:
- фолликулярная – формируется в случае нарушения нормальной овуляции (яйцеклетка не способна покинуть фолликул, который впоследствии заполняется жидкостью и растягивается);
- киста желтого тела (лютеиновая) – образование яичниковой ткани на месте нерегрессировавшего желтого тела. При размере до 6 см в диаметре не требует оперативного вмешательства и рассасывается через один-три менструальных цикла;
- параовариальная – образуется в брыжеечной области маточной трубы и представляет собой формирование с тонкими стенками, диаметром 12-20 см;
- дермоидная может вырасти до 15 см в диаметре и представляет собой капсулу с толстыми стенками, наполненную слизеобразным содержимым;
- эндометриоидная – образуется вследствие разрастания в яичниках тканей эндометрия. Очень часто такие образования развиваются с обеих сторон и разрастаются диаметром от 4 до 20 см.
Киста яичника больших размеров подлежит хирургическому удалению, поскольку она сдавливает внутренние органы, нарушая их функционирование. Кроме того, все патологические образования, независимо от их размера, являются потенциально опасными, поскольку есть риск их озлокачествления.
Если у Вас появились тупые боли внизу живота, сопровождающиеся ощущениями вздутия живота, его заполненности, давления, – это прямой повод обратится за консультацией к гинекологу.
Самые распространенные причины развития кистозных образований – гормональный дисбаланс и различные воспалительные заболевания. Кроме того, риск возникновения повышается на фоне приема средств, стимулирующих овуляцию, и контрацептивных препаратов. Не исключена вероятность образования вследствие перенесенного аборта, тяжелых условий работы, постоянных психических нагрузок или при нарушении режима питания.
Очень часто образование ничем себя не проявляет, а основная часть функциональных формирований проходит самостоятельно. Большая киста яичников удаляется только оперативным методом.
Основные клинические проявления:
- нерегулярные месячные, сопровождающиеся болевым синдромом;
- вздутие живота;
- ощущение внутреннего давления.
Как правило, кисты яичника 4 см и более (до 10 см) не требуют радикальных решений – для их лечения используют консервативные медикаментозные методы. Но бывают осложненные, например, с перекрутом ножки, который можно «вычислить» по следующим симптомам:
- постоянные схваткообразные боли внизу живота;
- тошнота и рвота;
- напряжение передней стенки брюшины (как при аппендиците);
- высокая температура тела (до 39°С);
- тахикардия (увеличение частоты сердечных сокращений от 90 ударов в минуту).
При появлении таких симптомов пациентке требуется срочная госпитализация, независимо от того, какие размеры имеет образование — 3 см или менее, иначе может произойти разрыв кисты, что влечет такое тяжелое осложнение как перитонит.
Любая киста яичника – 2 см в диаметре или больше – это потенциально опасное образование, которое может привести к возникновению различных осложнений: разрыву капсулы, кровоизлиянию, нагноению, перекручиванию ножки и т.д.
Диагностируется во время гинекологического осмотра с помощью таких лабораторных и инструментальных методов:
- УЗИ-исследование тазовых органов (абдоминальный и трансвагинальный метод);
- пункция заднего свода влагалища;
- лапароскопическое исследование;
- КТ или МРТ-исследование;
- клинические анализы крови и мочи;
- анализ на антиген 125 (опухолевый маркер).
Лечение полностью зависит от вида, размера, формы и может иметь как консервативный, так и оперативный характер.
Размеры кист варьируются от 30 мм до более 20 см в диаметре. Небольшие функциональные образования до 10 см в диаметре обычно не нуждаются в лечении и зачастую проходят самостоятельно, на протяжении 1-3 месячных циклов. Реальную опасность для здоровья и даже жизни женщины представляют образования больших размеров, которые при разрыве могут вызвать массированное внутреннее кровотечение.
Киста яичника до 5 см остается в пределах допустимых норм и редко проявляет себя симптоматически. Чаще всего специалисты для лечения таких формирований назначают комплексный прием лекарственных средств и ограничиваются регулярным наблюдением за динамикой размеров.
Если у Вас киста яичника или подозрение на нее, обратитесь за консультацией к специалистам Международного медицинского центра ОН КЛИНИК. Опытные врачи-гинекологи проведут полный цикл обследования и поставят точный диагноз, на основании которого подберут максимально эффективный метод лечения.
Не откладывайте посещение врача, запишитесь на прием, ведь своевременно установленный диагноз позволит избежать развития возможных осложнений и восстановить нормальное функционирование репродуктивной системы. Современное диагностическое оборудование нашей клиники и собственная лаборатория, имеющая международный сертификат контроля качества, позволяют нашим специалистам провести любые исследования в самые короткие сроки.
По статистике, 90% кист являются функциональными, то есть не требуют лечения, но не нужно забывать об остальных 10%. Это опасные образования, требующие радикального вмешательства. Для того чтобы заболевание было диагностировано в самой начальной стадии развития (а это позволяет успешно и быстро его лечить), необходимо регулярно проходить гинекологический осмотр – не реже одного раза в год.
Профессиональная команда врачей ОН КЛИНИК – это гинекологи, имеющие огромный практический опыт работы. Наши специалисты могут устранить любую проблему и вернуть здоровье репродуктивной женской системы. Обращайтесь!
Администратор свяжется с Вами для подтверждения записи. ММЦ «ОН КЛИНИК» гарантирует полную конфиденциальность Вашего обращения.
источник
пол года назад тоже была киста желтого тела, меня прооперировали, так как она лопнула внезапно а я и не подозревала о ее наличии. через месяц появилась на другом яичнике, медикаментами пролечили, та рассосалась. назначили противозачаточные гормональные… мне 21, неужели это выход? еще сказали, чем быстрее родишь, тем лучше будет. а мне простите не от кого, нет у меня партнера для этого, и что, теперь много лет пить эти гормоны, пока кандидат не появится? девочки, что делать, не хочу я все время на таблетках сидеть, опасаюсь что как перестану, может возобновиться появление кисты. дайте совет, буду благодарна
Раньше даже и не знала, что такое бывает. Никак себя эта киста не проявляла, всё как обычно. На результатах УЗИ врач, с которой беременела и у которой наблюдаюсь, увидела эту кисту желтого тела. Сказала, что ничего страшного, рассосется. Надеюсь, и правда рассосется ))
не смогла так как по всем показателям картина на узи была как будто овуляция была… вот сейчас скоро месики прийти должны и пойду на узи если киста ушла будим смотреть растет ли вообще что то если да то сказала укол хгч будет делать а если расти ни че не будит то в следующем цикле на стимуляцию. кисты вообще сами рассасываются вмешательство необходимо если разрыв кисты или киста больше 6см и еще продолжает свой рост
У меня был разрыв кисты желтого тела, увезли на скорой с острой болью и сразу на операцию. И однажды тоже киста чуть подвытекла, так же жуткая боль, но в следующем месяце на УЗИ её уже не обнаружили
У меня была киста желтого тела огромная, нашли когда пошла на узи по беременности, сама рассосалась, гинеколог аж удивилась!
У меня в январе была киста и болел яичник 2,5 месяца точно, сейчас уже все хорошо
На моё УЗИ похоже? только ЖТ 29 мм. Тут только время покажет, через неделю уж точно все понятно будет
У меня была беременность с кистой жёлтого тела. Не помню размеров, правда.
У меня наступила с большой до 7см, кистой жт
У меня ещё эндометриоз поэтому тонкий эндометрий 3-6 был всегда, а вот в этот цвкл 9.8 это чудо )
Ох вот моё Узи писец )), а результат беременность и овуля в день Узи
киста желтого тела яичника по простому называется кистой беременности. по крайней мере, мне так узист в пятницу сказал. это неопасно. у меня с первым тоже была. за обычную принимали. после родов прошла сама собой.
Заюш, видимо, совсем не подхолят тебе эти оки(((( мож спираль!?
мне тоже поставили такой диагноз, назначили анализы-и только потом лечение. так же тянет низ живота — но вот то ли это от кисты ЖТ или то, что время овуляции.
Тоже была киста желтого тела, но никто так и не объяснил от чего она… хотя тоже надеялась на Б
Да у меея было так.назначили пить какие-то таблы(уже не помню, утрожестан вроде)7 дней.потом резко бросила и по идее она должна была с м уйти.нл чуда не произошло, она стала 6,5 см.т.е огромное куринное яйцо.так же стало все тянуть уходило в поясницу.а потом в один прекрасный день резкая больше во всем животе.и ощущение как будто я хочу очень сильно в туалет и не могу.и все больнее и больнее.лопнула, кровоизлияние в брюшную полость, если бы скорая ехала дольше, то реанимация была бы обеспечена.не затягивайте с ней и контролируйте обязательно по узи.а так влипла на 2 недели в больничку, ходить только до туалета можно было и то тихонечко+8 уколов в день в мягкое место, как стращный сон вспоминаю… антибиотики, кровоостанавливающие, противоспалительные, и еще чего-то там +эта адская магнезия.
Привет, мне делали операцию в прошлом году, удаляли правую трубу и кисту с левого яичника, прошёл год и 3 месяца и у меня задержка, я в панике, так как болит левая сторона, думаю опять ВБ, ели прождала 12 дней, поехала на УЗИ, и ура плод в матке, и заработал мой правильный (без трубы) яичник, а левый в себя притянул, так что, может быть все, сдайте ХГЧ в динамике, может на УЗИ ещё не было видно или сходите на УЗИ в другое место
У меня тоже так было.К тому же есть и параовариальная киста.Жутко болит бок.А киста жёлтого тела, рассосались к 10 неделям
источник
Женское здоровье, по праву, можно признать хрупким миром, который нужно беречь с молоду. Очень часто женщины страдают, в первую очередь, от гинекологических заболеваний, причины образования и развития которых многим и вовсе неизвестны.
Часто женщины жалуются на боли в животе. Причинами появления болей не всегда могут быть проблемы с желудочно-кишечным трактом. Очень часто проблема заключается в «делах гинекологических».
Жёлтое тело является железой, образующая в зоне фолликулы, развивающейся после периода овуляции. Жёлтое тело обладает небольшим размером и в процессе возможно разрастаться до 30 мм. В случае, если рост не стоит на месте и жёлтое тело начинает разрастаться и дальше, то это первый признак того, что имеется киста жёлтого тела.
Развитие прогрессирует все больше и больше, и в такой ситуации жёлтое тело перестаёт осуществлять выработку прогестерон, что впоследствии влечёт увеличение размеров жёлтого тела.
В таких ситуациях, как правило, легко обнаружить равновесия гормонов. Особое внимание стоит уделить такому гормону как гипофиз, который является предпосылкой образования и развития кисты.
В большинстве случаев, возникновение новообразования сконцентрировано на жёлтом теле, протекает и развивается без симптоматики и какой-либо патологии, а также не доставляет боль пациентке, не доставляет ей дискомфорта.
Возникновение кисты яичника образуется из так называемого желтого тела, не подвергающему процессу регрессии. Вследствие этого осуществляется нарушение процесса кровного потока и это ведет к возникновению и скоплению жидкости серозного типа, а также геморрагического.
Часто, размер кисты достигает от шести до восьми см, не более того . Образованию кисты подвергаются около пяти процентов женщин, которые достигли репродуктивного возраста, а также у которых был установлен двухфазного типа менструальный цикл.
Итак, некоторые факты, знания которых необходимы:
-
Киста дифференцируется как в обычном режиме, так и на фоне периода вынашивания ребеночка;
- Зачастую образуется киста одностороннего типа, а также однополостного типа;
- Киста имеет капсулу, которая изнутри выстилается зернистыми клеточками;
- Рассасывание кисты возможно в течение ближайших двух-трех менструальных циклов;
- Рассасывание кисты может быть в период второго триместра при вынашивании малыша.
Чаще всего при возникновении такой лютеиновой кисты женщина не ощущает никаких симптомов, только иногда возможны незначительные боли внизу живота, сбой менструального цикла.
Причины, которые способствуют образованию кисты, по сей день не изучены и неясны. Возникновение кисты объясняется, прежде всего, гормональным дисбалансом. Кроме того, важную роль играет кровообращение и лимфооттоки, располагающиеся в тканях яичника.
Так или иначе, но все новообразования и заболевания берутся неспроста. Всему служит какие-либо причины и предпосылки.
На самом деле, возникновение кисты связано со следующими причинами:
-
нарушение гормональной системы женщина;
- нарушение кровообращения в области яичников;
- негативное воздействие лекарственных средств , цель которых заключается в усилении периода овуляция при диагнозе бесплодия;
- при моральной усталости;
- при стрессовых ситуациях;
- при нервных срывах;
- при подъеме тяжелых предметов и повышенной физической активности;
- при перенесённых инфекциях, заразиться которыми можно половым путём;
- при нарушении работы щитовидки;
- при нарушении баланса гипофиза;
- при месячных, начавшихся в ранний период;
- при приеме препаратов, применяемых в качестве контрацепции.
В процессе развития, новообразование не активизируется и не мешает пациентке в течение первых трёх месяцев. Очень часто бывает так, что после нескольких менструальных циклов, киста способна к произвольному выводу из организма.
Если врачом была диагностирована киста жёлтого тела в период беременности, то в данной ситуации в первую очередь определяется уровень опасности воздействия и влияния образования непосредственно на развитие малыша и в целом на здоровье женщины.
Если никакой опасности нет, то такое новообразование может исчезнуть к восемнадцатой по счету недели беременности. Крайне редко киста начинает проявлять себя как болевые ощущения в области придатков матки, а также доставлять дискомфорт и вздутие живота, а также задержку менструального цикла.
Если были обнаружены хотя бы малейшие признаки наличия кисты, необходимо сразу же незамедлительно обратиться к врачу – специалисту.
Итак, какие же симптомы могут указывать на появление и развитие кисты:
-
чувство тяжести справа или слева;
- дискомфорт в брюшной полости, справа или слева;
- задержка критических дней;
- перекрут ножки;
- острый живот;
- рвота;
- задержка газов и стула;
- интоксикация.
При диагностике кисты, доктора зачастую используют методику пальпации живота, которая позволяет нащупать новообразование. В процессе проведения процедуры, специалист на ощупь ощущает новообразование в правом или левом яичнике.
Как и при любом другом заболевании, при наличии опухоли в виде кисты жёлтого тела способны возникнуть осложнения, влекущие за собой неблагоприятные последствия.
Одни из самых часто встречаемых последствий:
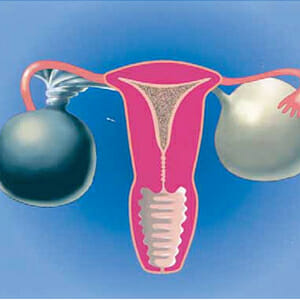 Перекрут опухоли яичника. Возникновение перекрутки ножки может стать угрозой для жизни непосредственно самой женщины. Если возникла острый болевой синдром, необходимо незамедлительно обратиться к врачу-гинекологу для решения проблемы.
Перекрут опухоли яичника. Возникновение перекрутки ножки может стать угрозой для жизни непосредственно самой женщины. Если возникла острый болевой синдром, необходимо незамедлительно обратиться к врачу-гинекологу для решения проблемы. Если не своевременно заняться лечением, может возникнуть очаг воспаления, именуемый как острый перитонит. В данной ситуации, нарушается кровоотток непосредственно в возникшей кисте я и затем проявляются симптом:
- интенсивные боли в области яичников; (нарастающие или же резкие)
- боль в области ног или же в пояснице.
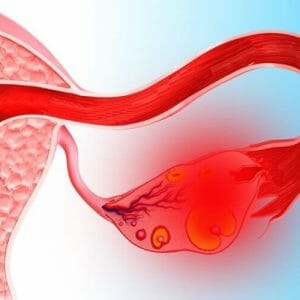 Разрыв кисты. Данное осложнение может повлечь серьезные последствия и для здоровья пациентки. Это объясняется тем, что осложнение, возникшее из-за кисты, может закончиться летальным исходом. Нужно лечить патологию в срок и не затягивать. Данный вид осложнения очень опасный и может сопровождаться кровоизлиянием, выходящим в брюшную полость и образовать при этом сильные боли. В данном случае проявляются такие симптомы, как:
Разрыв кисты. Данное осложнение может повлечь серьезные последствия и для здоровья пациентки. Это объясняется тем, что осложнение, возникшее из-за кисты, может закончиться летальным исходом. Нужно лечить патологию в срок и не затягивать. Данный вид осложнения очень опасный и может сопровождаться кровоизлиянием, выходящим в брюшную полость и образовать при этом сильные боли. В данном случае проявляются такие симптомы, как: - задержка стула;
- боли и спазмы в области желудка;
- общая интоксикация организма;
- кроме того, раздражается область, где появилось новообразование и все это сопровождается рвотой;
- может подняться высокое давление или же повышенная температура тела, при потере крови.
Диагностика – важный этап при любой заболевании. Как диагностировать кисту желтого тела яичника?
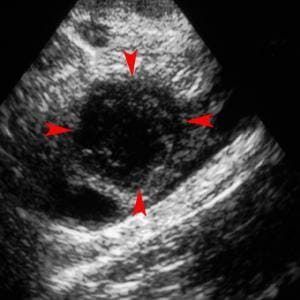
- анамнеза;
- жалоб пациентки;
- гинекологических исследований;
- УЗИ;
- лапароскопии
При влагалищном осмотре врачом-гинекологом также можно диагностировать наличие кисты.
УЗИ лучше всего проводить в период первой фолликулярной фазы менструального цикла.
При помощи цветовой допплерографии можно исключить васкуляризацию кисты внутренней структуры, а также дифференциацию образования ретенционного типа.
Кроме того, используется исследование онкомаркера СА-125. Также широко применяется диагностическую лапароскопию.

- физическая нагрузка;
- нагревание тела;
- разного рода обертывания с водорослями на тело;
- половая активность;
- поднимать тяжелые предметы и вещи;
При обнаружении такого рода опухоли, операционное хирургическое вмешательство вовсе не обязательно. Как правило, в дооперационный период, врачи назначают различные способы лечения, позволяющие избавиться от кисты какими-либо иными способами.
Первое, с чего начинают врачи – наблюдение опухоли в период последующих нескольких циклов. Поскольку, в большинстве случаев киста самостоятельно рассасывается, то, как правило, этому способствуют менструальный цикл.
Если киста самостоятельно в течение нескольких месяцев исчезает и ликвидируется, то каких-либо хирургических манипуляций применяться не потребуется. Такое чаще всего и бывает. Это является одной из особенностей, присущи кистозным новообразованиям в жёлтом теле.
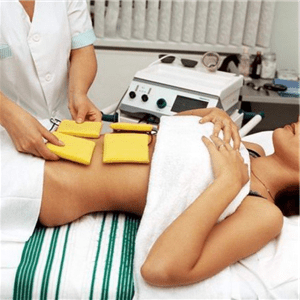
- электрофорез;
- лазерная терапия;
- магнитотерапия.
Если опухоль не достигла больших размеров, то в последующие несколько месяцев необходимо проводить данную процедуру. Прежде чем начать лечение, необходимо диагностировать заболевание. На первых стадиях, киста, как правило, похожа на все другие опухоли яичников, способные возникнуть.
В таких ситуациях врач предпочитает назначать цветную допплерографию. Именно при помощи данной процедуры можно определить имеется ли на кисте венозные сосуды. Если кровеносные сосуды отсутствуют, то это признак того, что киста образована на жёлтом теле.
Также опухоли можно выявить при помощи процедуры УЗИ и при помощи элементарного осмотра врача специалиста. После назначения лечения врачом, пациентке необходимо выполнять все условия и рекомендации, прописанные врачом. Самое главное – исключить физические нагрузки, не носить тяжелые предметы и воздержаться от полового акта.
Если после проведённых процедур в течение нескольких месяцев киста не рассосалась, то врач принимает решение об удаление кисты при помощи операционного вмешательства. Очень часто киста жёлтого тела удаляется при помощи лапароскопии.
Такая методика удаления опухоли является одной из самых распространённых. Новообразования иссекаются с места, где была обнаружена киста и в последующем по завершении операции сводится к минимуму образование спаек и рубцов.
При помощи данного вида операции можно избавиться от других патологий, провоцирующих бесплодие. Если операция была назначена врачом, то затягивать ни в коем случае нельзя. При своевременном хирургическом вмешательстве, можно избежать воспаление новообразования и дальнейшего его разрыва. Также выбранный метод лечения лапароскопии не принесёт вреда для организма женщины.
Консервативная терапия подразумевает обследование врача-гинеколога, проведение такой процедуры как кортирование Доплера, диагностика при помощи УЗИ на протяжении нескольких циклов.
В качестве консервативной терапии используют методы:
-
гормональные препараты;
- прием препаратов противовоспалительного назначения;
- лечение при помощи минеральных вод;
- сеансы электрофореза;
- лазеротерапия;
- магнитотерапия
При лечении консервативными методами, необходимо исключить:
- посещение бани и сауны;
- исключить получение загара и избегать долгого время провождения на солнце;
- запрещено также проводить такие процедуры как обертывание при помощи водорослей и процедуры, имеющих нагревающий эффект.
При обнаружении кисты желтого тела, а также после ее удаления, необходимо на регулярной основе наблюдаться у врача-гинеколога. Это позволит избавиться от рецидива и осложнений в дальнейшем.
В таких ситуациях, для не допущения ошибок и неблагоприятных последствий, лучше использовать операционное вмешательство.
Такой вид терапии выбирают после процесса развития кисты прошло уже три месяца. Показаниями к такому виду лечения служат регрессирование кисты или же уменьшение размера. Что примечательно, киста может как расти, так и уменьшаться.
Это не является нормой. Нормой является рост и затем рассасывание образования. Если киста начинает уменьшаться, то это явно не повод для радости. Придется в таком случае воспользоваться оперативным лечением.
Необходимость проведения операции заключается в том, что желтое тело, находящиеся в яичнике способно начать неравномерно отторгать эндометрию. В дальнейшем может открыться маточное кровотечение. С удалением кисты лучше не затягивать из-за большого риска разрыва, а также перекрута.
Для проведения оперативного вмешательства часто используется процедура лапароскопия. В некоторых случаях врачи выбирают такой вид операции, как резекция (то есть удаление непосредственно самой кисты с полноценным сохранением яичника), а также ушивание. От того, какой метод будет выбран, зависит всю исключительно от врача – гинеколога.
Зачастую врачи при выборе вида операционного вмешательства, отталкиваются на такие аспекты, как:
-
выбор и предпочтение пациента, применять ли органосберегающий вид операции;
- применение лапараскопического метода используется в случае отсутствия у пациентки каких-либо осложнений.
- если пациентка претерпевает период менопаузы, то в таком случаи удаляют яичники в полном объеме.
- резекция выбирается в случае, когда новообразование расположено в труднодоступном и неудобном для врача месте.
Самолечение очень часто подразумевает лечение при помощи народных средств. Народная медицина не менее востребована и развивается и по сей день.

Что же можно сделать при помощи народной медицины для избавления от кисты:
- Настойки из одуванчика;
- Сок лопуха;
- Настойка трав
Предупреждение такого заболевание заключается в следующих этапах:
- лечение и устранение воспалительных процессов, если таковые имеются;
- контроль и при необходимости коррекция гормонального баланса;
- посещение врача-гинеколога и врача-эндокринолога.
Поэтому, для избежание проблем, нужно своевременно обследоваться, предпринимать меры, лечиться согласно рецептам врача.
Часто, киста начинает формироваться в период беременности. Каков же прогноз и есть ли повод для беспокойств? При развивающейся беременности, угрозы для беременности нет.
Однако это не говорит о том, что можно забыть про диагноз и жить дальше со спокойной душой. Необходимо регулярно посещать врача для осмотра и оценки состояния новообразования.
Зачастую также бывает, что киста резко начинает рост и это многих пугает. В таком случае, многие решаются на оперативные вмешательства. Нужно беречь свое здоровье и не затягивать, потому что киста может повести себя по-разному.
Как известно, она может лопнуть, а может образовываться перекрут, что тоже небезопасно для женского организма. Если же все хорошо, то по истечении трех месяцев киста может самостоятельно рассосаться. В таком случае никаких вмешательств со стороны медицины не потребуется.
источник
Плацентарный полип — причины и симптомы редкого заболевания, осложнения. Лечение и профилактика плацентарного полипа
Плацентарный полип — это доброкачественное образование, развивающееся после родов, искусственного прерывания беременности или выкидыша из задержавшейся в полости матки ткани плаценты.
Встречается приблизительно в 0,36% родов (согласно статистическим данным зарубежных авторов). Является патологическим образованием, т. к. не исчезает самопроизвольно, сопровождается кровотечениями и серьёзными осложнениями без лечения.
Плацентарный полип формируется в результате беременности — свершившейся или прервавшейся. Участки плаценты или её ворсины, находящиеся в слоях фибрина или тромботических массах в полости матки, дают начало формированию новообразования.
При выявлении плацентарного полипа причинами задержки ткани плаценты в полости матки могут быть:
• некорректное ведение послеродового периода;
• частичное удаление последа после кесарева сечения;
• неполный кюретаж при медицинском аборте и выкидыше;
Оставшиеся микрочастицы плаценты, плотно прикрепленные к стенке матки и связанные с ней сосудами, со временем прорастают соединительной тканью. Внешне полип имеет вид плоского или грибовидного образования.
В зависимости от морфологического строения, выделяют полипы, состоящие:
• из сохранных ворсин — они образуются через какое- то время после проведенного медицинского аборта;
• деструктивных ворсин — развиваются на фоне неполного восстановления матки после родов;
• отдельных частей плаценты, которые связаны с маткой общими сосудами.
При плацентарном полипе признаки этого образования обнаружить крайне сложно, т. к. длительные мажущие или обильные кровянистые выделения после родов не вызывают чувства тревоги у женщины — многие считают это нормой и не придают этому особого значения.
На самом деле эти скудные кровотечения появляются через несколько недель (от 2 до 4) после родов, прерывания беременности или выкидыша. В норме к этому времени выделения из половых путей должны уже прекратиться.
Появившееся через 2 — 5 недель кровомазание со временем усиливается, становится массивным кровотечением алой кровью, что может привести к угрозе жизни.
Поэтому при плацентарном полипе признаки разрастания полиповидного образования в полости матки настолько специфичны, что спутать их с другой патологией в этом периоде невозможно.
При плацентарном полипе симптомов, кроме кровотечения или кровомазания, на первых этапах развития новообразования может не быть. Нередко кровотечение бывает настолько сильным, что требует немедленной госпитализации и принятия срочных мер. В некоторых случаях беспокоят боли и дискомфорт внизу живота, на что в послеродовом периоде женщина редко обращает внимание и, как правило, за медицинской помощью не обращается.
По прошествии нескольких недель, даже если кровотечение не усиливается, но продолжается по — прежнему, появляются новые симптомы плацентарного полипа:
• беспокоит повышенная утомляемость;
• сердцебиения становятся постоянными;
• возникает одышка даже при небольшой физической нагрузке.
На самом деле — это симптомы развивающейся анемии, которая может прогрессировать, если вовремя не обратиться к врачу. В этот период, когда организм ослаблен беременностью и родами, снижен иммунитет, женщине недостаточно отдыхает из — за напряжённого режима по уходу за ребёнком, анемия может стать угрозой не только ля здоровья, но и для жизни.
В связи с резким снижением иммунитета может развиться воспаление, о чём свидетельствуют следующие признаки:
• выделения с неприятным или зловонным запахом;
• появившийся зуд и ли чувство жжения в половых органах;
• нарастающий дискомфорт или неясные боли в животе.
В дальнейшем возникает ряд серьёзных осложнений, которые потребуют интенсивного лечения, во многих случаях — оперативного вмешательства. Своевременно непролеченный полип приводит к следующим осложнениям:
• воспаление матки, когда единственным способом предотвращения распространения инфекции может стать экстирпация (удаление) органа;
• летальный исход в результате тяжёлой кровопотери и сепсиса.
Мнение специалистов на сегодняшний день: при наличии плацентарного полипа лечение его возможно только хирургическим способом. Медикаментозные методы, а также самолечение народными средствами положительных результатов не даст, а лишь осложнит течение болезни и приведёт к тяжёлым последствиям.
Оперативное вмешательство заключается в удалении самого полипа и выскабливании слизистой матки. Контролируется осмотром с помощью гистероскопа. Возможно проведение вакуум — аспирации. Это менее травматичный способ. Хирургические манипуляции проводятся под общей анестезией, поэтому никаких болевых или неприятных ощущений не возникает. Если при обследовании до операции были обнаружены сопутствующие инфекционные воспалительные заболевания или имелось некритичное кровотечение, перед вмешательством проводится курс массивной антибиотикотерапии.
Удалённые ткани обязательно исследуются гистологически для исключения хорионэпителиомы — злокачественной опухоли.
После операции обязательно назначается курс антибактериальной терапии для предотвращения возникновения или распространения инфекции. Также проводится лечение анемии: назначается длительный приём препаратов железа, витаминов группы В и фолиевой кислоты при необходимости. Выбор лекарственных препаратов делает только врач по результатам анализов крови в каждом случае индивидуально. Самолечением заниматься нельзя, чтобы не ухудшить состояние, т. к. любые лекарства, в т. ч. и витамины, имеют свои показания, противопоказания и побочные действия.
При умеренном кровотечении и ещё неподтверждённом диагнозе назначается медикаментозное лечение, и лишь в случае его неэффективности проводится выскабливание.
В настоящее время во многих хорошо оснащённых клиниках при наличии плацентарного полипа для лечение применяется более щадящий метод: используется лазерное удаление. Новообразование иссекается направленным лазерным лучом. Параллельно проводятся мероприятия по лечению анемии. Лечение при помощи лазера является самым продуктивным способом — после него не возникает рецидива, восстановительный период длится неделю. Этот метод недостаточно распространён, но в связи со своей безопасностью и лёгкостью претендует на дальнейшее развитие.
В послеоперационном периоде в течение как минимум месяца необходимо наблюдать за температурой тела и общим состоянием. После удаления полипа рекомендуется исключить любые тепловые процедуры, переохлаждения, физические нагрузки, половые контакты.
Если вовремя обратиться к врачу при появлении первых неясных симптомов, прогноз благоприятный.
Во избежание плацентарного полипа профилактика должна быть постоянной и состоит в соблюдении каждой женщиной следующих мер:
- использование контрацептивов, чтобы не допустить внеплановой беременности и абортов;
- исключение родов вне больницы;
- состоять на учёте с ранних сроков и вести беременность в специализированных лечебных учреждениях, приходить на профилактические осмотры, контролировать анализы, течение беременности и общее состояние организма;
- через 7 дней после родов сделать УЗИ матки с придатками для исключения возможной патологии;
- если возникло подозрение на самопроизвольный аборт, нужно посетить врача для осмотра и удаления оставшихся частиц плодного яйца.
Нужно всегда помнить, что при любых проблемах гинекологически — акушерского характера необходимо консультироваться только у врача с соответствующей классификацией.
Роды на дому могут привести к возникновению непредсказуемых ситуаций, в т. ч. — к развитию различных осложнений и образованию полипов в матке. Поэтому во время родов весь период необходимо находиться в родовспомогающем учреждении с наличием медицинского оборудования для любой ситуации под наблюдением врача.
Только в таких случаях можно будет избежать возникновения серьёзных проблем и осложнений.
источник
Плацентарный полип – доброкачественное внутриматочное новообразование. Формируется из сгустков крови, осевших и организовавшихся на остатках плаценты или хориона (ворсинчатой оболочки зародыша).
О90.8 Плацентарный полип (Осложнения послеродового периода, неклассифицированные в других рубриках)
Плацентарный полип – это позднее осложнение прервавшейся или завершившейся беременности.
Если выкидыш или медицинский аборт произошёл в Ι триместре беременности, то плацентарный полип формируется из небольших остатков ворсинчатого хориона и кровяных сгустков.
С ΙΙ триместра беременности (после полного формирования плаценты) он образуется из кровяных сгустков и участков плацентарной ткани, оставшихся в матке после искусственных или физиологических родов.
Место нахождения плаценты и ворсинчатого хориона
- Некачественный медицинский аборт.
- Неполный самопроизвольный аборт (неполный выкидыш).
- Замершая беременность.
- Особенности или аномалии развития плаценты (добавочные дольки, др.)
- Нерациональное ведение родов, кесарева сечения, послеродового периода.
Маточные кровотечения различного характера и интенсивности (от кровянистых мажущих выделений, до обильного кровотечения).
Кровотечения начинаются спустя 2-3-4 и более недель после родов или аборта (выкидыша).
- Слабость, быстрая утомляемость.
- Бледность кожи.
- Повышение температуры тела на фоне кровянистых выделений из матки.
- Головокружение, обморок.
- Неприятные ощущения или боли внизу живота, в пояснице.
Маточное кровотечение при плацентарном полипе
На фоне плацентарного полипа могут развиться болезненные и угрожающие жизни состояния:
- Критическая кровопотеря.
- Анемия.
- Вторичная инфекция.
- Сепсис – заражение крови.
- Эндометрит – воспаление слизистой матки.
- В отдалённом периоде: бесплодие.
Вернуться к оглавлению
Кровянистые выделения, маточное кровотечение при плацентарном полипе, как правило, начинаются спустя несколько недель после : аборта, удаления плодного яйца (в случае замершей беременности), кесарева сечения, родов. Кровотечение может носить пульсирующий характер (то оно есть, то его нет).
При осмотре пациентки на кресле может определяться зияние наружного и внутреннего зева матки. Иногда плацентарный полип выступает из отверстия шейки матки.
- Кольпоскопия – осмотр слизистой влагалища и влагалищной части шейки матки с помощью оптического прибора.
- УЗИ.
- Доплерография – УЗИ кровотока матки.
- Гистероскопия – исследование полости матки при помощи специального эндоскопического оборудования.
Окончательный диагноз «плацентарный полип» ставится после гистологического исследования удалённых тканей полиповидного образования.
Единственно эффективный способ лечения плацентарного полипа – хирургическое удаление.
Способы хирургического лечения плацентарного полипа: Корнцанг – разновидность хирургического зажима
- Удаление полипа корнцангом. Операцию проводят при визуализации части полипа в шейке матки или в случае противопоказаний к проведению лечебной гистероскопии.
- Хирургическая лечебная гистероскопия.
- Лазерная хирургия.
После удаления плацентарного полипа, как правило, производится раздельное диагностическое выскабливание слизистой матки. Противопоказанием к выскабливанию может быть инфекция (сепсис).
Удалённую в ходе операции ткань предполагаемого плацентарного полипа отправляют на гистологическое исследование. Важно исключить трофобластическую болезнь (пузырный занос, хорионэпителиому, хорионкарциному).
Возможные причины задержки участков плаценты и формирования плацентарного полипа в матке после родов:
- Нарушение физиологического отделения плаценты от стенки матки.
- Добавочные дольки, другие аномалии плаценты.
Признаки задержки частей плацентарной ткани или последа в матке в раннем послеродовом периоде:
- Кровянистые выделения (пульсирующее кровотечение) со сгустками крови.
- Послеродовая матка больших размеров.
- Схваткообразные периодические сокращения и расслабления послеродовой матки.
Дородовая профилактика плацентарного полипа
- УЗИ-скрининг.
- Доплерографическое исследование маточно-циркулярного кровотока.
Плановый УЗИ-скрининг на протяжении всей беременности позволяет обнаружить отдельно расположенные участки плацентарной ткани (добавочные дольки плаценты), задержку внутриутробного развития плода, плёнчатую, кольцевидную плаценту, другие аномалии развития.
Зная риски, можно предупредить послеродовые осложнения, в том числе плацентарный полип.
Послеродовая профилактика плацентарного полипа:
- Тщательная ревизия полости матки после родов.
- Если есть признаки неполного отделения плаценты – ручное отделение плаценты и выделение последа.
- Адекватное ведение раннего послеродового периода: сокращающая и спазмолитическая терапия.
Любые выделения из матки, кровомазание, кровотечение, возникшие в поздний послеродовый период – веское основание для немедленного обращения к врачу.
Медицинский аборт – метод искусственного прерывания беременности. Производится в лечебном учреждении по желанию пациентки, по медицинским или социальным показателям.
Строго соблюдать установленные сроки проведения медицинского аборта. Это позволит избежать осложнений после прерывания беременности, в частности формирование плацентарного полипа.
Сроки и виды медабортов:
- Медикаментозный или фармаборт (см.видео)
- Мини-аборт или вакуумная аспирация плодного яйца.
Оптимальный срок операции: до 5 недель беременности (задержка менструации не должна превышать 21 день ).
- Аборт путём выскабливания слизистой матки.
Этот способ прерывания беременности разрешён на сроке, не превышающем 12-13 недель.
Лучший срок проведения выскабливания — беременность 8 недель.
Несвоевременный, непрофессионально проведённый аборт создаёт риск маточного кровотечения, неполного удаления плодного яйца, задержки в матке остатков хориона и формирование плацентарного полипа после медицинского аборта. Лечение – выскабливание слизистой матки.
Если плацентарный полип после выскабливания матки образовался вновь, его лечат повторным выскабливанием .
Во время беременности под влиянием высокого содержания женских половых гормонов, в частности прогестерона, слизистая оболочка шейки матки может излишне разрастаться (децидуализация).
Эту допустимую физиологическую трансформацию внутренней оболочки шейки матки в период беременности иногда ошибочно называют «плацентарным полипом».
В отличие от плацентарного, децидуальный полип неопасен. Он исчезает самостоятельно и не требует специального лечения.
Иногда, при воспалении или кровомазании децидуальный полип лечат оперативно. Для этого используют корнцанг или современные малоинвазивные хирургические методы, которые не вредят беременности.
Полип в просвете шейки матки
источник













 Киста дифференцируется как в обычном режиме, так и на фоне периода вынашивания ребеночка;
Киста дифференцируется как в обычном режиме, так и на фоне периода вынашивания ребеночка; нарушение гормональной системы женщина;
нарушение гормональной системы женщина; чувство тяжести справа или слева;
чувство тяжести справа или слева; гормональные препараты;
гормональные препараты;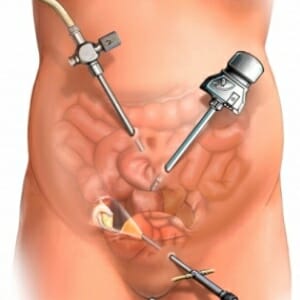 выбор и предпочтение пациента, применять ли органосберегающий вид операции;
выбор и предпочтение пациента, применять ли органосберегающий вид операции;